Дијабетична нефропатија: диета, мени со примероци, списоци на дозволени и забранети производи
Дијабетична нефропатија е широк концепт кој вклучува многу оштетување на бубрезите. Може да се развие до последната фаза, кога на пациентот ќе му треба редовна дијализа.
За да се намалат симптомите и да се подобри клиничката слика, мора да се следи посебна диета. Може да биде и ниско-јаглени хидрати и ниски протеини (во последната фаза на болеста).
Исхраната за дијабетична нефропатија ќе биде опишана подолу, ќе биде претставено приближно мени, како и придобивките од диетата со малку јаглени хидрати за дијабетес тип 1 и тип 2.
Оваа болест зафаќа едно од водечките места меѓу причините за смртност кај дијабетичарите. Огромното мнозинство на пациенти кои стојат на ред за трансплантација на бубрег и дијализа се пациенти со дијабетичари.
Дијабетична нефропатија е широк концепт кој вклучува оштетување на гломерулите, тубулите или садовите што ги хранат бубрезите. Оваа болест се развива поради редовно покачено ниво на гликоза во крвта.
Опасноста од ваква нефропатија кај пациенти со дијабетес е дека може да се развие последна фаза кога е потребна дијализа. Во овој случај, протеините кои ја влошуваат работата на бубрезите, се целосно исклучени од исхраната.
- летаргија
- метален вкус во устата
- замор,
- грчеви во нозете, често во вечерните часови.
Обично, дијабетичната нефропатија не се манифестира во раните фази. Значи, се препорачува на пациент со дијабетес да полага вакви тестови еднаш или двапати годишно:
- тестови на урина за креатинин, албумин, микроалбумин,
- Ултразвук на бубрезите
- тест на крвта за креатинин.
Кога поставуваат дијагноза, многу лекари препорачуваат диета со малку протеини, верувајќи дека токму тие го зголемуваат товарот на бубрезите. Ова е делумно точно, но не и протеините служат како развој на дијабетична нефропатија. Причината за ова е зголемениот шеќер, кој има токсичен ефект врз функцијата на бубрезите.
За да се избегне последната фаза на заболувања на бубрезите, мора да се придржувате кон урамнотежена исхрана. Таквата диетална терапија ќе биде насочена кон причината на болеста - шеќер во крвта.
Изборот на производи при подготовката на менито треба да се заснова на нивниот гликемиски индекс (ГИ).
Наведете го вашиот шеќер или изберете род за препораки
Исхраната со малку јаглени хидрати одржува нормално ниво на дијабетес мелитус тип 2 дијабетес, додека првиот тип значително ја намалува количината на краток и ултрашорт инсулин. Токму ова својство помага да се избегнат многу компликации од дијабетес.
Концептот на ГИ е дигитален показател за внесувањето и распаѓањето на јаглехидратите во крвта, влијаат на нивото на гликоза во крвта, по нивната употреба. Колку е понизок показателот, толку „побезбедна“ е храната.
Списокот на производи со низок ГИ е доста обемен, што ви овозможува да креирате комплетна диета, без да го изгубите вкусот на садовите. Низок индекс ќе биде до 50 единици, во просек од 50 до 70 единици и висок над 70 единици.
Обично, со дијабетес тип 1 и тип 2, храна со просечен индекс е дозволена неколку пати неделно. Но, со дијабетична нефропатија ова е контраиндицирано.
Диетата за дијабетична нефропатија формира не само храна со низок ГИ, туку и методи на термичка обработка на садовите. Следното готвење е прифатливо:
- за двојка
- врие
- во микробранова печка
- врие во мала количина растително масло,
- пече
- во бавен шпорет, освен режимот "СРЈ".
Подолу е листа на производи од кои се формира диетата.
Храната на пациентот треба да биде разновидна.Дневната диета се состои од житарки, месо или риба, зеленчук, овошје, млечни производи и кисело-млечни производи. Стапката на внес на течности е два литри.
Вреди да се знае дека соковите од овошје и Бери, дури и од овошје со низок ГИ, се забранети за диетална исхрана. Со овој третман, тие губат влакна, што ја извршува функцијата на униформа влез на гликоза во крвта.
Овошјето и бобинките најдобро се јадат наутро, не повеќе од 150 - 200 грама. Тие не треба да бидат доведени во состојба на пире за да не се зголеми ГИ. Ако од овие производи се подготви овошна салата, тогаш тоа мора да се направи веднаш пред употреба за да се зачуваат што е можно повеќе корисни витамини и минерали.
Ниски GI овошја и бобинки:
- црни и црвени рибизли,
- огрозд
- јаболка од секаков вид, нивната сладост не влијае на индексот,
- круша
- кајсија
- боровинки
- малини
- јагоди
- диви јагоди.
- какви било видови на агруми - лимон, портокал, мандарина, помело, вар.
Зеленчукот е основа на диетичката исхрана и сочинува половина од вкупната диета. Тие можат да се служат за појадок, и за попладневно чај и вечера. Подобро е да изберете сезонски зеленчук, тие имаат повеќе хранливи материи.
Зеленчук за ниско ГИ дијабетична нефропатија:
- сквош
- кромид
- лук
- модар патлиџан
- домат
- боранија
- леќа
- свеж и сушен кршен грашок,
- сите видови зелка - карфиол, брокула, бела и црвена зелка,
- сладок пипер.
Од житни култури, можете да готвите и двете странични садови и да додадете на првите јадења. Нивниот избор треба да биде исклучително внимателен, бидејќи некои имаат среден и висок ГИ. Со дијабетес, не оптоварен со други болести, лекарите повремено дозволуваат да се јаде каша од пченка - ГИ во високи граници, бидејќи е богата со хранливи материи. Но, со дијабетична нефропатија, нејзината потрошувачка е контраиндицирана. Бидејќи дури и минималниот скок на шеќер во крвта става стрес на бубрезите.
Речиси сите нивни млечни производи и кисело-млечни производи имаат низок ГИ, само таквите треба да бидат исклучени:
- павлака
- крем 20% маснотии,
- сладок и овошен јогурт,
- путер
- маргарин
- тврди сирења (мал индекс, но висока содржина на калории),
- кондензирано млеко
- застаклено сирење,
- урда маса (да не се меша со урда).
Јајцата се дозволени во дијабетес не повеќе од една на ден, бидејќи жолчката содржи лош холестерол. Со оваа нефропатија, подобро е да се намали употребата на таков производ на минимум.
Ова не се однесува на протеините, нивниот ГИ е 0 ПИКУС, а индексот на жолчка е 50 ПИКЕС.
Месото и рибата треба да изберат сорти со малку маснотии, отстранувајќи ги од нив остатоците од кожата и маснотиите. Забрането е кавијар и млеко. Јадењата со месо и риба се во дневна исхрана, по можност еднаш на ден.
Дозволено такво месо и прилог:
- пилешко
- плаша
- турција
- месо од зајаци
- телешко месо
- говедско месо
- говедско црниот дроб
- пилешки црн дроб
- говедски јазик.
Од риба, можете да изберете:
Формирајќи диетална диета на пациентот од производи од сите горенаведени категории, едно лице прима соодветна и здрава храна.
Целта е да се одржи нивото на шеќер во крвта во нормалниот опсег.
Менито подолу може да се смени според преференциите за вкус на лицето. Главната работа е дека производите имаат низок GI и се соодветно термички обработени. Забрането е силно додавање сол во храна; подобро е да се намали внесот на сол на минимум.
Не дозволувајте гладување и прејадување. Овие два фактори предизвикуваат скок на шеќерот во крвта. Јадење во мали порции, пет до шест пати на ден.
Ако чувствувате голема глад, дозволено е да имате лесна закуска, на пример, мал дел од салата од зеленчук или чаша ферментиран млечен производ.
- прв појадок - овошна салата,
- втор појадок - омлет од протеини и зеленчук, зелен чај со парче 'ржан леб,
- ручек - супа од зеленчук, јачмен со рибиња, зелено кафе со крем,
- попладневен чај - салата од зеленчук, чај,
- прва вечера - сладок пипер полнет со мелено пилешко со кафеав ориз, чај,
- втората вечера - половина чаша јогурт.
- прв појадок - едно јаболко, урда,
- втор појадок зеленчук чорба за дијабетичари од тип 2 како модар патлиџан, домат, кромид и слатка пиперка, зелен чај,
- ручек - супа од леќата, каша од јачмен со парче котлето од месо, зелено кафе со крем,
- попладневна ужина - желе со овесна каша, парче 'ржан леб,
- вечера - ќофтиња, салата од зеленчук.
- прв појадок - овошна салата зачинета со кефир,
- ручек - омлет од пареа од протеини, кафе со крем,
- ручек - супа од зеленчук, каша од јачмен со сируп од задушен пилешки црн дроб, зелен чај,
- попладневен чај - 150 мл јогурт,
- прва вечера - задушена зелка со ориз и печурки, парче 'ржан леб,
- втората вечера е чај со дијабетични чизкерки.
- прв појадок - желе на овесна каша, парче ржан леб,
- ручек - салата од зеленчук, варено јајце, зелен чај,
- ручек - супа од бисер, печена модар патлиџан полнета со мелено мисирка, чај,
- попладневна ужина - 150 грама урда и неколку сушени плодови (суви кајсии, сливи, смокви),
- прва вечера - леќата со варено говедско месо, чај,
- втора вечера - 150 мл рјаженка.
- прв појадок - овошна салата,
- ручек - салата од зеленчук, парче ржан леб,
- ручек - супа од зеленчук, задушени печурки со пилешко, зелено кафе со крем,
- попладневен чај - 150 грама урда, суво овошје, чај,
- прва вечера - јачмен, парна риба, зелен чај,
- втората вечера е чаша кефир без маснотии.
- прв појадок - зелено кафе со крем, три парчиња дијабетични колачиња на фруктоза,
- ручек - омлет со пареа со зеленчук, зелен чај,
- ручек - супа од кафеав ориз, чорба од грав, со парче 'ржан леб, чај,
- попладневна ужина - желе на овесна каша, парче ржан леб,
- прва вечера - перка, печена во ракав со зеленчук, чај,
- втората вечера - половина чаша јогурт.
- прв појадок - чај со чизкерки,
- втор појадок - омлет од протеини и зеленчук, парче ржан леб,
- ручек ќе биде супа од грашок за дијабетичари од тип 2 со парче ржан леб, леќата со рибино месо, зелено кафе,
- попладневен чај - урда со сушено овошје, чај,
- прва вечера - леќа, црн дроб, зелен чај,
- втората вечера е чаша јогурт.
Видеото во оваа статија опишува зошто оштетување на бубрезите се јавува кај дијабетес.
Наведете го вашиот шеќер или изберете род за препораки
Исхраната за дијабетична нефропатија во споредба со диетата за дијабетес има значителни разлики. Willе мора постепено да се откажете од животински протеини, бидејќи тие ја комплицираат работата на бубрезите. Храната богата со железо, фолна киселина и витамини од Б и Ц треба да доминираат во исхраната.
Дијабетична нефропатија е комплексен концепт. Вклучува група на заболувања на бубрезите кои се развиваат како резултат на постојани флуктуации на шеќерот во крвта. Една манифестација на дијабетична нефропатија е хронична бубрежна инсуфициенција.
Со дијабетична нефропатија, диетата е насочена кон нормализирање на состојбата на пациентот и спречување на можни компликации. Ако ја споредите исхраната со дијабетес и диети со нефропатија на бубрезите, основните принципи ќе бидат идентични:
- Балансиран состав. Со дијабетес, како во почетната фаза, така и во хронична форма, ќе мора да ги напуштите повеќето познати производи. Ова се пушеле месо, маринади, алкохол, зачини, сол, слатко, брашно. Таквиот неуспех доведува до недостаток на хранливи материи, па затоа треба да ги надополнувате заради соодветна исхрана. Кога дијабетесот преминува во хронична фаза, во организмот се случуваат многу деструктивни процеси. Еден од нив е нарушена бубрежна функција. Вториот води кон истекување на потребните микро и макро елементи од телото.Посебна исхрана со вклучување на такви производи како калинка, цвекло, грозје, зелка во исхраната ќе помогне во надомест на загубите.
- Мали порции. Со дијабетес, важно е да се избегне прејадување. Во овој случај, товарот на органите за варење се зголемува нагло, и ова е полн со остар скок на шеќерот во крвта. Покрај тоа, во хронична форма на дијабетес, производството на ензими излачува од дигестивниот систем е нарушено. Ова доведува до метеж, дијареја, надуеност, гадење, belching, подуеност. Ако ги намалите деловите на големината на 250-300 g (околу големината на тупаницата), желудникот и цревата ќе доживеат помалку стрес.
- Минимален шеќер. Коментарите се непотребни - минималната доза на шеќер може да доведе до нагло влошување на состојбата на пациентот. Затоа, покрај подготовка на диетален оброк, важно е да се контролираат и нивото на шеќер на постот, два часа после јадење и пред спиење.
- Одбивање сол. И шеќерот и солта стапица вода во организмот. Ова е причината зошто повеќето дијабетичари страдаат од едем. Максималната дозволена количина сол на ден е 3 g.
- Јадењето храна со низок гликемиски индекс (ГИ) е показател за стапката со која јаглехидратите во храната се апсорбираат од страна на организмот и го зголемуваат шеќерот во крвта.
| Слаб список со производи за ГИ | Нијанси на потрошувачка | ||||||||||||||||||||||||||||||||||||||||||||||||
| Бобинки и овошје |
| Агрумите треба да бидат внимателни за оние кои страдаат од гастритис, заболувања на пептичен улкус и колитис. 1 овошје дозволено на ден | |||||||||||||||||||||||||||||||||||||||||||||||
| Зеленчук |
| Кромид и лук се контраиндицирани кај гастритис и чиреви. Зелка може да предизвика надуеност и подуеност, така што не се препорачуваат повеќе од 300 g на ден. Со тиквички, моркови, цвекло со нефропатија, внимателно, бидејќи тие се диуретици (ова е дополнителен товар на бубрезите) | |||||||||||||||||||||||||||||||||||||||||||||||
| Cитарки | јачмен, јачмен, кафеав ориз, леќата, булгур | Булгур на ден, можете да јадете 1 чинија (не повеќе од 100 гр сув производ), бидејќи е многу богата со калории (345-360 g на 100 g производ) | |||||||||||||||||||||||||||||||||||||||||||||||
| Млечни производи |
| Тешко сирење на ден може да се јаде не повеќе од 30 g поради високата содржина на калории. Павлака и путер - не повеќе од една лажица на ден, по можност во форма на облекување или сос Употребата на месо за дијабетес и дијабетична нефропатија има значителни разлики. Ако се препорачуваат дијабетичари диета посно месо (пилешко, мисирка, зајак, телешко месо), тогаш со нефропатија, дури и постепено ќе треба да се напушти. Во спротивно, бубрезите може да не успеат целосно.
Максималната дозволена количина на протеини на ден е 70 g. Друга драматична разлика во исхраната кај пациенти со дијабетес мелитус и пациенти со дијабетична нефропатија.Количина на течност на ден. Во првиот случај, минималната количина на течност на ден е 1,5-2 литри. Тоа е тоа што ви овозможува да одржувате баланс на вода-сол. Со дијабетична нефропатија, количината на течност е намалена за околу половина за да се минимизира оптоварувањето на бубрезите. И списокот на производи и максималната количина на течност дневно ги утврдува присутните лекар. Кога консумирате зеленчук, овошје и бобинки, избегнувајте ги оние што содржат оксална киселина. Во микроскопски дози, дозволено е целер, спанаќ, киселица, магдонос и караница. Како и кајсии, ананаси, банани, тиквички, праски, магдонос. Исто така, постојат домати, капини, ротквици, копар, грав, рен, спанаќ и компири. Ако ги користите, тогаш во форма на салата или како дел од супа. Во дијабетична нефропатија страдаат не само структурните единици на бубрезите (нефроните), туку и соседните крвни садови. Во второто, се акумулира холестерол, поради што theидовите на садовите стануваат потенки и, според тоа, се зголемува нивната пропустливост на протеинските структури. И поради деструктивните промени во бубрезите, крвниот притисок се зголемува. Една од основните цели на диетата е да се стабилизира количината на холестерол и да се нормализира крвниот притисок. Карактеристиките на храната и комбинацијата на производи зависат од фазата на болеста. Во почетната фаза, треба да го намалите количеството јаглени хидрати со цел да избегнете појава на шеќер во крвта. Ако болеста премина во хронична фаза, пред сè, намалете ја количината на животински протеини. Идеално, тој е целосно напуштен, заменувајќи го со зеленчук - не повеќе од 70 g на ден. Следниот чекор е ограничување на течности (до 1 литар дневно). Одбивање на диуретични производи (краставици, тиквички, лубеници, целер, магдонос). Сето ова со цел да се спречи растот на сврзното ткиво во бубрезите, да се намали нивото на интоксикација, да се намали товарот на бубрезите и да се одложи назначувањето на дијализа. Рецептите за готвење со нефропатија можете да ги најдете во видеото подолу. Дијабетична нефропатија е бубрежна патологија во која е зафатено ткиво на органот и нејзините садови, почесто се развива како компликација на дијабетес. За третман, се пропишани лекови и специјална диета за дијабетична нефропатија на бубрезите, што помага да се намали оптоварувањето на уринарниот систем и сериозноста на симптоматската слика. Изборот на диета за нефропатија го спроведува лекарот што присуствува, врз основа на податоците добиени за време на прегледот. Сликата на исхрана во акутниот период на болеста помага да се справите со сериозно отекување на телото, да се нормализира рамнотежата вода-сол. Поради ова, сериозноста на знаците на интоксикација на телото се намалува и диуретичната функција се нормализира. Изборот на диетална табела е да се намали бројот на штетни соединенија што можат да потекнуваат од храна. Во зависност од сериозноста на симптомите, причината за патолошкиот процес, како и општата состојба на пациентот, се пропишува диетална табела 7, 7а, 7б. Сите области на исхрана се засноваат на општи принципи:
За време на периодот на болест на спарени органи, нивната изведба е нарушена, што се манифестира со намалување на елиминацијата на токсините и токсините од телото. Најтешко за бубрезите се азотните соединенија, кои се формираат од протеински производи од животинско потекло. Затоа, сите диети со бубрежни патологии се насочени кон постепено намалување на дневната количина на консумиран животински протеин и нејзина замена со протеини од растително потекло. Важно е да се запамети дека остарото отфрлање на протеинските производи повредува ослабено тело и може да доведе до влошување на состојбата. Затоа, овој процес треба да биде постепен. Се препорачува прво да ја замените масната храна со диетална храна (пилешко, риба со малку маснотии, телешко месо). Голема количина сол во дневната исхрана доведува до формирање на оток и зголемен интраренален и крвен притисок. Затоа, за да се намали сериозноста на овие знаци, потребно е постепено ограничување на солта. Се препорачува да се готви храна без сол или, доколку е потребно, да додадете малку сол пред употреба. За подобрување на карактеристиките на вкусот на прехранбените производи, солта може да се замени со сок од домати без сол, сок од лимон, лук, кромид, билки. Неисправностите на бубрезите доведуваат до нарушување на процесот на екскреција на калиум во телото, кој е одговорен за извршување на спарени органи, срцеви мускули и мускулно ткиво. Затоа, нејзиниот вишок или недостаток може да доведе до неповратни последици во организмот. Лекарите препорачуваат зголемување на дневниот внес на калиум во почетните фази на нефропатија и го намалуваат во подоцнежните фази. Прекумерниот фосфор во крвта доведува до постепено истекување на калциум од телото, до развој на болки во зглобовите и постепено истенчување на коските и 'рскавицата. Фосфорот исто така предизвикува зацврстување на ткивата, што резултира со брз раст на сврзното ткиво на бубрезите, срцевиот мускул, зглобовите и белите дробови. Затоа, бубрежната патологија се манифестира со чешачки дерматози, нарушен срцев ритам и чувство на тежина во белите дробови. Во акутниот период, неопходно е строго да се ограничи внесот на овој елемент, што ќе помогне да се забрза процесот на заздравување. Соодветното внесување на чиста вода за пиење е важен услов за правилна диета. Водата помага во чистење на телото од штетни соединенија, што позитивно влијае на динамиката на закрепнување. За да се обезбеди добар премин на урина, за време на третманот потребно е да се напушти зачинета, мрсна, солена и конзервирана храна, која ја задржува течноста во организмот и доведува до негово загадување и зголемено отекување. За време на периодот на бубрежни патологии и хронична бубрежна инсуфициенција, менито треба да содржи храна богата со железо, цинк, калциум и селен. Во текот на болеста, нарушен метаболизам доведува до недостаток на корисни материи кои се неопходни за нормално функционирање на органи и системи. Диетата за дијабетична нефропатија број 7 се препорачува за да се вратат метаболните процеси, да се намали отокот, интрареналниот и крвниот притисок. Се користи за дијабетична и дисметаболна нефропатија, гломерулонефритис, хронична бубрежна инсуфициенција и други бубрежни патологии. Според препораките на табелата, производите со голема содржина на јаглени хидрати и масти спаѓаат во ограничувањата. Јадења се подготвуваат без сол. Дневниот волумен на потрошена течност не е повеќе од 1 литар. Дневната содржина на калории на производите не е повеќе од 2900 kcal, вклучувајќи јаглени хидрати - до 450 g, протеини - до 80 g, масти - до 100 g, шеќер - до 90 g. За време на диетата бр.7 е дозволено да се консумира:
Пропишано е за нефропатија, хронична бубрежна инсуфициенција, гломерулонефритис со цел да се намали оптоварувањето на болни спарени органи, да се нормализираат метаболичките процеси и да се намали сериозноста на симптомите (едем, висок крвен притисок). Протеините и солта се предмет на ограничување, маснотиите и јаглехидратите се намалени. Предност се дава на производи од растително потекло. Дневниот внес на протеини не е повеќе од 20 g, од кои половината се од животинско потекло. Количината на маснотии не треба да надминува 80 g, 350 јаглени хидрати, од кои 1/3 е шеќер. Дневната потрошувачка на вода се пресметува врз основа на дневниот волумен на одвоена урина, плус 0,5 литри. Список на одобрени производи:
Список на забранета храна:
Препораките од табелата бр. 7б се насочени кон враќање на метаболизмот, крвен притисок во садовите и отстранување на подпухналост. Се користи во бубрежни патологии по диетална табела бр. 7а. Протеините и солта потпаѓаат под забраната; мастите и јаглехидратите не се многу ограничени. Диетата бр.7б се однесува на најштедливите. Дневниот внес на протеини треба да биде во рамките на 60 g, од кои 60% се од животинско потекло. Масти - до 90 g, од кои 20 g се растително потекло. Дневната количина на јаглени хидрати не е поголема од 450 гр, шеќерот е дозволен до 100 гр Сол е забранет. Режим за пиење - до 1,5 литри. Списокот на дозволена и забранета храна е сличен на табелата со диети бр. 7а. Диетата е ефикасен терапевтски метод за заболувања на бубрезите од разни етиологии. Помага во намалувањето на товарот на заболените органи и тежината на клиничката слика. Помага во нормализирање на метаболичките процеси и мокрењето. За третман, се користат табели за диети бр. 7, 7а и 7б. Терминот нефропатија комбинира различни патолошки процеси што се случуваат во бубрезите. Исхраната за нефропатија на бубрезите е важна компонента за одржување на здравјето. Таквата исхрана е насочена кон нормализирање на метаболичките процеси во организмот. Покрај клиничката исхрана, неопходно е да се елиминираат придружните симптоми, да се запре болеста што предизвикала развој на нефропатија. Провокатори на проблемот се:
Назад на содржината Исхраната се подготвува по целосно испитување на пациентот со цел да се утврдат индивидуалните потреби и карактеристики на пациентот. Во раните фази на болеста, доволно е да се вклучат мали диетални ограничувања за превенција. Со напредната форма, исхраната треба да биде терапевтска. Со помош на правилна исхрана, обновена е рамнотежата вода-сол во организмот. Благодарение на специјално избраните производи, уринарниот систем започнува да функционира нормално, како резултат на тоа, отокот на екстремитетите се намалува или целосно исчезнува. Крвниот притисок продолжува, интоксикацијата на телото поминува. Назад на содржината Детали за протеиниНамалување на дневниот внес на протеини, основна компонента на комплексот третман на пациенти. Оштетените бубрези е тешко да се отстранат азотните токсини, повеќето од нив формираат протеини од животинско потекло.Сепак, остарото отфрлање на производи од животинско потекло е стрес за организмот, што дополнително ја влошува состојбата на здравјето. Дневниот внес на протеини треба постепено да се намалува. Се препорачува да се префрлите на диетално месо, риба, а потоа и целосно на растителни протеини. Назад на содржината Повеќе за солСо формирање на едем, висок крвен притисок, потребно е да се намали внесот на сол. За време на готвењето, воопшто не додавајте сол, малку додадете сол во храната пред употреба. Преминувањето во диета без сол се случува постепено за да се прилагодат сензации на вкус. Солта го подобрува вкусот на храната; затоа, кога се префрлувате во диета без сол, важно е да започнете со употреба на друга храна што го подобрува вкусот на храната: сок од домат или сос без сол, сок од лимон, сушени билки, сушен лук и кромид, сол од стебленца. Назад на содржината Во зависност од резултатите од анализата, вреди да се зголеми или намали во диетата бројот на производи што содржат калиум во нив. Обично, со рани манифестации на болеста, потребно е да се зголеми внесот на калиум, а подоцна, напротив, да се ограничи. Бананите се богати со калиум, многу ореви, урда, леќата, спанаќ, авокадо, овесна каша. Ако има потреба да се намали калиумот во производот, се користи термичка обработка. Назад на содржината Постепеното намалување на фосфорот во диетата има позитивен ефект врз третманот, забавување на растот во бубрезите на сврзното ткиво и појава на хронична или акутна интоксикација. Зачинета, масна, конзервирана и кисела храна дава силен товар на уринарниот систем. Водата треба да се консумира во доволни количини, наутро, внесот на вода ги започнува сите процеси во организмот и го чисти телото од токсините што се насобрале преку ноќ. Сепак, со брзо зголемување на телесната тежина, како резултат на едем, неопходно е да се намали внесот на течности за времетраењето на елиминирање на причината. Назад на содржината За време на периодот на заболување и третман, човечкото тело губи многу корисни материи. Затоа, неопходно е да се земат витамин додатоци, вклучувајќи елементи во трагови на железо, цинк, селен, калциум. Вклучете храна богата со железо во исхраната: грозје, цвекло, калинка. Многу важно во исхраната ќе биде зголемувањето на храната за намалување на холестеролот: зелка од различни сорти, билки, зеле од зелена пченица. Покрај тоа, избегнувањето на брзи јаглени хидрати го намалува нивото на холестерол и инсулин во крвта. Назад на содржината Јадења со месоПоволни вегетаријански и вегански јадења од зеленчук со додавање на житни култури или без житарки. Неповолно месо, јадења од печурки, јајца. При преминување на протеини од зеленчук, дозволени се супи од риби и супи. Забранети се колбаси, конзервирано месо, солена и пушена риба. Важно е целосно да се елиминираат млечните производи. Назад на содржината Сите цели зрна, особено оние без глутен, се добри: просо (просо), леќата, амарант, quinoa, чиа, кафеав ориз, сите мешунки се добри. Неопходно е да се напушти бел ориз, овесна каша, особено штетни инстант снегулки. Глутенските насади се непожелни: пченка, пченица, јачмен, овес. Дозволени се тестенини со пченични суровини. Можете да јадете интегрално жито, леб од квасец или леб. Забранети се сите пекарски производи со шеќер и квасец печени од бело и црно рафинирано брашно. Назад на содржината Речиси сите зеленчуци се поволни: компири, цвекло, моркови, бела зелка, зелје, зеленика, брокула, карфиол, тиква, зелен грашок, тиквички, пиперки од bellвонче, модар патлиџан, домати, краставици, зелени. Мора да бидете претпазливи со употреба на ротквица, ротквица, киселица, спанаќ, лук и свеж кромид. Конзервиран и кисела зеленчук е забранет. Назад на содржината Во првата половина, поволно е да се консумираат природни слатки: овошје, бобинки, суво овошје, мед.Сепак, со заразна природа на болеста, вреди да се напуштат нив. Треба да бидат целосно елиминирани чоколадото, гранола, кондензирано млеко, слатки, колачи, колачиња, какви било десерти и слатки со шеќер, дијабетичните производи со замена на шеќер. Назад на содржината Сувите билки, лукот, кромидот, меките зачини се поволни: кардамон, коријандер, анасон, куркума, асафоетида. Сосови со сок од лимон врз основа на мелени семки од тиква и семки од сончоглед се добри. Домашниот сос од домати е корисен. Забрането е рен, сенф, мајонез, кечап, сос од соја, млечен сос, чили пипер, ѓумбир, црн пипер. Назад на содржината Добри билни чаеви, супа од шипинка, пијалоци со лимон, зелени пијалаци засновани на зеле и зелена пченица, зелени зеленчукови сокови, чиста вода. Неопходно е да се исклучат црн и зелен чај, кафе, какао, алкохолни пијалоци, млеко, сокови, вода богата со натриум, газирани пијалоци. Пијалоци од јачмен, цикорија се дозволени. Назад на содржината Сурови и натопени семки од сончоглед, тикви, бадеми, кашуци се поволни. Семиња од лен, чиа се многу добри. Дозволени се нерафинирани масла со ладно цедење, од кои најдобро се консумира маслиновото масло. Со претпазливост треба да се земат ореви, бразилски, кикиритки, макадамија. Забрането е газа, путер, риба и животински маснотии, маст. Назад на содржината Откако ќе се разбудите, пијте 1 литар вода, со додавање на мала количина свеж сок од лимон. По 15 минути, пијте зелен пијалак базиран на вода, зелени садници од пченица и лимон или јадете овошје. Еден час по овошјето, поволно е да се јаде салата од зеленчук. Зеленчукот користи свеж, сезонски. Додадете избор на тиква, сончоглед или ленено семе во салата, зачинете со растително масло. Од 12:00 до 15:00 часот најсилното варење, според тоа, добро е ако падне ручек на ова време. Ручекот треба да биде полн и во исто време лесен. Бидете сигурни да вклучите јадења од свежа салата, задушен зеленчук и зготвени житарки или мешунки. Можете да јадете цело зрно, леб без квасец. Забрането е пиење ручек со каква било течност. 2 часа по јадење, земајќи лушпа на имуномодулаторни билки. За вечера, поволно е да се јаде варен и свеж зеленчук. Назад на содржината Нефропатија IgA е придружена со разни компликации или болести на други органи и системи. Кардиоваскуларниот и скелетниот систем, црниот дроб и гастроинтестиналниот тракт страдаат. Целта на правилната исхрана за IgA-нефропатија е да се намали крвниот притисок, да се обезбедат хранливи материи и да се зголеми имунитетот. Голем акцент во исхраната е на внесот на минерално железо во траење во телото на пациентот, исклучување на животински протеини и маснотии, исклучување на брзи јаглехидрати. Назад на содржината Дијабетична нефропатија е придружена со висока гликоза во крвта. Со помош на клиничка исхрана, дијабетичното оштетување на бубрезите е намалено или целосно запрено. Исхраната за дијабетична нефропатија се состои во регулирање на шеќерот во крвта, за ова се користи диета со малку јаглерод. Слатката храна е целосно исклучена од исхраната: мед, суво овошје, шеќер, слатко овошје, какви било слатки од продавници. Дома »диета» Дијабетична нефропатија: диета, мени со примероци, списоци на дозволени и забранети производи Дијабетесот предизвикува опасни компликации. Кај дијабетес, погодени се различни групи на човечки органи, вклучително и функционалноста на бубрезите. Ова, пак, доведува до сериозни здравствени последици, и ако не се лекува, дури и до смрт на пациентот. Исхраната за дијабетес и проблеми со бубрезите, во комбинација со вистинскиот лек, може да помогне во решавање на проблемот. Но, од која причина, високиот шеќер негативно влијае на функцијата на бубрезите? Неколку важни фактори негативно влијаат на бубрезите кај дијабетес. Прво на сите, вишок на гликоза во крвта има негативен ефект. Тој се комбинира со протеини во ткивата - се јавува гликација, што го нарушува функционирањето на бубрезите. Глицираните протеини предизвикуваат телото да произведува специфични антитела, ефектите од кои исто така негативно влијаат на бубрезите. Покрај тоа, во крвта на дијабетичари често има прекумерна содржина на тромбоцити, кои ги затнуваат малите крвни садови. И, конечно, лошата апсорпција на вода во клетките и недостигот на неговото отстранување од телото ја зголемуваат количината на крв што мора да се исчисти со минување низ себе, бубрезите. Сето ова води до фактот дека се јавува гломеруларна хиперфилтрација - забрзување на бубрежниот гломерули. И товарот на ултрахигирање негативно влијае на перформансите на органот и доведува до појава на лезија на гломеруларен апарат - дијабетична нефропатија. Се карактеризира со значително намалување на бројот на активни гломерули поради блокада на интракавитарните капилари. Кога бројот на засегнати гломерули достигне одредена точка, се појавуваат симптоми кои укажуваат на развој на бубрежна слабост:
Со понатамошниот развој на болеста, можни се посериозни последици - несвестица, па дури и кома. Затоа, многу е важно да се започне со третман што е можно порано, додека бубрезите сè уште се справуваат нормално со прочистување на крвта. Третманот за нефропатија започнува со контрола на шеќерот. На крајот на краиштата, тоа е значителен вишок стандарди на шеќер што предизвикува развој на оштетување на бубрезите кај дијабетес. Следниот предуслов за успешна борба против болеста е намалување на крвниот притисок. Неопходно е притисокот да се нормализира на ниво од 130/80, а подобро би било дури и пониско. Конечно, исхраната игра многу важна улога во ренална инсуфициенција, кај дијабетес. Навистина, почитувањето на одредени правила за исхрана може да ја намали концентрацијата на шеќер во крвта и да го намали оптоварувањето на бубрезите, со што ќе се спречи поразот на нови капилари. Диетата треба да се договори со вашиот лекар. Принципи на диетиГлавниот принцип што треба да го следи диетата во случај на дијабетична нефропатија е да се спречи зголемување на нивото на шеќер и да се намали товарот на бубрезите. Нутриционистичките препораки варираат многу во различни фази на болеста. Значи, во првата, лесна фаза, многу е важно да се контролира содржината не само шеќер, туку и протеини во храната. Овие мерки се неопходни за да се олесни работата на бубрезите. Исхраната со малку протеини значително го намалува товарот на бубрезите и помага да се справи со болеста. Покрај тоа, покачениот крвен притисок е исто така важен фактор во оваа болест. Во овој поглед, се препорачува да се ограничи внесот на кисели краставички колку што е можно. Ако во првата фаза на болеста контролата на шеќерот е на прво место, тогаш со развојот на дијабетична нефроза најважна е контролата на внесувањето на протеини во животни. На крајот на краиштата, постојат специјални лекови за намалување на нивото на шеќер, додека ефикасноста на лековите кои го намалуваат товарот на бубрезите е многу помала. Најдобрата опција би била скоро целосно да ги замените животинските протеини со протеините. Според резултатите од истражувањето, процентот на животински протеини во храната на пациентот не треба да надминува 12%. Производи од протеини од зеленчук Покрај тоа, покрај ограничувањето на внесот на сол, протеини и шеќер, се препорачува количината на храна која содржи фосфати значително да се намали за време на развојот на болеста. Фосфорот исто така има можност да влијае на бубрезите и да ја влоши хиперфилтрацијата. Покрај тоа, прикажано е и ограничување на употребата на животински масти.На крајот на краиштата, тие се извор на холестерол што ги формира стесните садови на плакетата. Покрај тоа, таквото стеснување е карактеристично не само за церебралните крвни садови - вишокот холестерол исто така има значителен ефект врз капиларите во бубрезите, што претставува дополнителен фактор на ризик за нивно блокирање. Не се препорачува целосно отфрлање на протеините. Кои производи се забранети?Постои прилично широк спектар на прехранбени производи, кои, доколку се следи диета за откажување на бубрезите кај дијабетес мелитус, не само што не се препорачува - тоа е експлицитно забрането. Како прво, не можете да јадете шеќер и производи што го содржат, или голема количина фруктоза, вклучувајќи мед, овошен сируп, итн. Слични производи треба да бидат целосно исклучени. Покрај тоа, не можете да користите колачи направени од бело брашно. Постојат многу брзи јаглени хидрати во овие намирници. Ограничете ја потрошувачката на овошје со премногу фруктоза - банани, датуми, грозје, дињи. Не треба да јадете и слатки сорти на круши, јаболка, лубеница. Не јадете пржена храна, масно месо. Забрането свинско, јагнешко месо, масна риба. Исто така, не се препорачува јадење млечни производи со висока содржина на маснотии - масно урда, кисела павлака, итн. Покрај тоа, не можете да јадете кисели краставички и пушеле месо - тие исто така секогаш имаат многу сол, што го зголемува притисокот. Исклучени путер и маргарин, содржат огромна количина на животински масти. Употребата на мајонез е исто така непожелна. Забрането е употреба на газирани пијалоци, особено засладени, како и овошни сокови, дури и природни свежо исцедени - нивниот внес може да предизвика зголемување на нивото на гликоза. Под забраната, се разбира, секоја доза алкохолни пијалоци, како и зачинети зачини и зачини. Чајот треба да се користи со претпазливост, а кафето треба да се исфрли целосно. Диетата може да предизвика проблеми со столицата, кои се решаваат со преземање на лесни природни лекови. Што е потребно да се користи?Главниот дел од диетата треба да биде зеленчук. Тие треба да се јадат сурови, парен, задушени, варени - само не пржени. Нема ограничувања на зеленчук, со исклучок на компири. Се препорачува да се користи во печена форма, не повеќе од 200 грама на ден. Леќата треба да се препознае како најкорисна житарка, која мора да се воведе во исхраната за дијабетична нефропатија. Практично нема едноставни јаглени хидрати контраиндицирани кај дијабетичарите. Другите житни култури, особено гриз, треба да се користат со претпазливост. Многу е корисно да се јаде зеленчук воопшто и зелен зеленчук особено. Animalивотинските масти најдобро се добиваат од млечни производи со контролирање на нивната количина. Од соковите, се препорачува да се користат домати и мешавини од домати со други сокови од зеленчук. Од овошните сокови, прифатливо е да се земат мали количини свеж сок од слива. Во принцип, исхраната во случај на бубрежна инсуфициенција и дијабетес мелитус, покрај ограничување на одредена храна, треба да се разликува и во умереноста на порциите. Во никој случај не треба да прејадувате - ова негативно влијае и на рамнотежата на ензимите во организмот и на состојбата на бубрезите. Не користете јачмен од бисер - содржи премногу јаглени хидрати. Диета за откажување на бубрезите и дијабетес, неделно мениПримерите од менито подолу се примери за создавање на вистинското мени за дијабетична нефропатија. Тие можат да бидат наизменични, мешани, изменети, без да заборават на списокот на забранети и непожелни производи. Усогласеноста со таква диета ќе помогне да се справите со оштетување на бубрезите и да ја подобрите општата состојба на телото и благосостојбата на пациентот. Првата опција во менито вклучува појадок од парен протеински омлет, тост леб од 'рж и два домати. Ако нивото на гликоза не е премногу високо, кафето со засладувач е прифатливо. Ручекот треба да се состои од посно супа и две до три парчиња леб, печен од интегрално масло.За попладневна ужина, треба да јадете желе од портокал или лимон со засладувач или млеко желе. За вечера - варено пилешко со малку маснотии, салата од зеленчук со незасладен домашен јогурт, незасладен чај со лимон е можно. Втората верзија на табелата за диети за жад предизвикана од дијабетес. За појадок - кашкавал со малку маснотии со еден тост, салата од кисели бобинки. За ручек - риба супа со користење на малку маснотии риби, печени компири, чај. Попладневна закуска - зелени незасладени јаболка. За вечера - салата од свеж краставица и зелена салата, супа од шипинка. Третата опција е избор на садови. За појадок - каша од леќата со обезмастено млеко. За ручек - вегетаријанска супа од зелка, парно пилешко котлети, салата од зеленчук без масло. Во попладневните часови - протеини мус без шеќер. Вечера - морска салата и незасладен чај. Се разбира, диетата за дијабетична нефропатија на бубрезите има поширок список на храна и јадења. Изборот на садови може да го направите сами, избегнувајќи забранети јадења и следете го едноставното правило за комбинирање на производи. Јадењата со месо или риба не треба да се конзумираат едновремено со млечни производи, дури и со малку маснотии. Единствениот исклучок што може да се дозволи е додавање на природен незасладен јогурт или ниско-масен кефир во салата од зеленчук. Не злоупотребувајте зачини и зачини, како и производи од соја. Поврзани видеаОснови на диетална диета: Усогласеноста со диетата ќе помогне да се справите со болеста и да се намали шеќерот во крвта, како и значително да се подобри благосостојбата на пациентот и да се зголеми ефективноста на пропишаните лекови. За да се намали манифестацијата на симптомите и да се поправи клиничката слика, неопходна е диета за нефропатија. Било какви заболувања на екскреторниот систем го нарушуваат нормалното функционирање на многу органи. Диетската храна треба да содржи храна со малку протеини и малку јаглерод. Благодарение на надлежните рационална исхрана, ефектот на лекови се подобрува, метаболичките процеси во организмот се нормализираат. Во раните фази на болеста, избалансирана диета е доволна. Со напредна болест, неопходна е терапевтска диета. Се препорачува диетално мени по прегледот на пациентот. Ефикасната исхрана овозможува да се врати балансот на вода-сол во организмот. Правилно составената листа на садови му помага на екскреторниот систем да функционира нормално, се намалува отокот на рацете и нозете. Крвниот притисок е стабилизиран, количината на токсични материи во организмот е намалена. Исхраната за дијабетична нефропатија се заснова на следниве принципи:
Назад на содржината Со нефропатија, исхраната треба да биде висококалорична и треба да биде 3.500 kcal на ден. Храната треба да биде богата со растителни масти и бавни јаглехидрати. Намалувањето на содржината на калории доведува до фактот дека телото почнува да троши свои протеини, како резултат на што се појавува труење со штетни материи што се јавуваат при овие реакции. Во овој поглед, товарот на бубрезите се зголемува. За правилна пресметка на калории, масти, јаглени хидрати, протеини кои влегуваат во организмот со храна, постои индекс KBJU. За секој пациент, индексот се пресметува индивидуално, земајќи ги предвид возраста и целите. Користејќи ги нумеричките вредности на составот на производот, можете да пресметате калории. На пример, парче тврдо сирење со тежина од 10 g содржи 2,4 g протеини, 3 g маснотии и 0,2 g јаглени хидрати. Калориите се пресметуваат со следнава формула: 2,4 × 4 + 30 9 + 0,2 × 4 = 37 kcal. Назад на содржината Список на производиПрепорачано за болеста:
Со нефропатија, не можете да јадете ротквици. Со нефропатија, следната храна е исклучена:
Назад на содржината Потребната количина на течност помага да се излачуваат соли на урична киселина и да се стабилизираат метаболичките процеси. Важно е да се следи режимот за пиење. Пијте многу течности дневно за да го зголемите излезот на урина. Оваа течност е рамномерно распоредена во текот на денот. Корисно е да пиете чиста вода, чај, инфузии од билки, на пример, од цвеќиња од камилица, инфузија на колковите од роза во текот на денот. Минералната вода, какаото, силните пијалоци со тоник се исклучени од исхраната. Назад на содржината Важно е да се набудува посебен режим на храна со нефропатија IgA (хроничен неинфективен гломерулонефритис), придружена со компликации во работата на многу системи во организмот. Со оваа болест, негативни промени доживуваат кардиоваскуларниот систем, коскеното ткиво и црниот дроб на гастроинтестиналниот тракт. Целта на правилна исхрана во таква болест е да се намали крвниот притисок, да се зајакне имунолошкиот систем и да се зголеми внесот на основни хранливи материи. Важно е да се исклучат животински протеини и масти, лесни јаглени хидрати од менито. Луѓето со дијабетична нефропатија треба да се откажат од сушено овошје. Со дијабетична нефропатија, придружена со зголемување на нивото на шеќер во крвта, неопходно е да се намали товарот на бубрезите. Добрата исхрана со таква болест се состои во регулирање на шеќерот во крвта, за што се користи диета со малку јаглерод. Списокот на производи забранети за пациенти е како што следува:
Назад на содржината Пример за диета за пациенти кои страдаат од нефропатија, за 1 ден:
Назад на содржината Следењето на диета помага значително да се подобри благосостојбата на пациентите со бубрежна нефропатија. Пред да започнете со диетален третман, треба да побарате совет од нефролог, ендокринолог или нутриционист. На првите знаци на влошување на благосостојбата, треба да ја контактирате клиниката и да откриете што ги предизвикало промените. Со јадење, можете да ги поправите нивоата на хомеостаза во организмот.Значи, познато е дека потрошувачката на протеинска храна, имено од животинско потекло, предизвикува хемодинамски промени во бубрезите: зголемен бубрежен проток на крв и филтрација во гломерули, намалена ренална васкуларна отпорност. Исто така, со зголемен внес на протеини, се зголемува и содржината на глигационите крајни производи. Ова е причина за интерстицијална фиброза, а исто така доведува до развој на тубуларна атрофија. Протеините од растително потекло имаат помалку изразен товар на бубрезите, а со тоа помалку негативно да влијаат на хемодинамиката на бубрезите.Растителните протеини исто така имаат кардиопротективно, нефропротективно и анти-склеротично дејство. Ефектот на диета без протеини врз прогресијата на болестаВрз основа на клиничката пракса, во третманот на пациенти во периодот пред дијализа за хронично заболување на бубрезите (CKD), постојат многу рецепти во исхраната во однос на внесот на протеини и неговите ограничувања. Храна со малку протеини - 0,7-1,1 g протеини / кг дневно, диета со ниски протеини - 0,3 g протеини / кг на ден. Резултатите од ваквите диети беа измешани. Но, сепак, неодамнешните набудувања појаснуваат дека намалувањето на протеините во диетата навистина дава умерено позитивно дејство. Во врска со ова, Сихранскиот системски преглед на 40 студии кај 2.000 пациенти со ХББ без дијабетес утврди дека со намалување на внесот на протеински производи, стапката на смртност се спушта за 34% во споредба со оние пациенти кои консумирале зголемена или нормална количина на протеини. Постојат докази дека вклучувањето на есенцијални аминокиселини, како и нивните кето аналози (кетостерил), во диета со малку протеини (MBD) има позитивен ефект врз забавување на прогресијата на CKD. Воведувањето на вакви диети во исхраната пред дијализата нема да влијае негативно на последователната терапија за замена. Покрај студиите со кои се утврди употреба на кетостерол во CKD фаза IV-V, вреди да се напомене унгарската фармакоекономска студија за 2012 година. Тоа ја покажа изводливоста на раното воведување на кето-диета во животот на пациентот (CKD фаза III) во споредба со доцниот почеток. Кетодети е не протеинска диета (НДБ) со кетостерил. Се користи во следната доза - 1 таблети за секои 5 кг тежина на пациентот на ден. Се препорачува употреба на оваа храна од претходен датум, со намалување на GFR на 60 ml / min. На меѓународниот конгрес посветен на метаболизмот и исхраната на бубрежни заболувања, беше објавено дека воведувањето на НДБ во исхраната е придружено со само мало зголемување на количината на фосфор и азотна згура во споредба со МДБ. Овој ефект сугерира почетни фази на терапија со бубрежна замена за околу една година подоцна кај некои пациенти во споредба со MDB. Додавањето на кето киселини овозможува да се зголеми чувствителноста на ткивата на инсулин, да се намалат нарушувањата на липидниот профил, да се подобри контролата на крвниот притисок, да се намали протеинурија и да се подобри квалитетот на животот на пациентите. Кето киселините, покрај заменувањето на соодветните аминокиселини, сепак одржуваат баланс на азот. Кето киселините ги имаат и следниве својства:
Кај нас, за корекција на кетоацидоза, успешно се користи киселински раствор за парентерална администрација. Понекогаш пациентите го користат самостојно. Патолошките промени во хомеостазата на калциум и фосфор, како и клиничката слика на секундарниот хиперпаратироидизам, напредуваат во зависност од намалувањето на GFR. Критична вредност е 60 ml / мин. При оваа концентрација се развива остеодистрофија, калцификација на крвните садови и меките ткива и се крева нивото на кардиоваскуларна морбидитет. Затоа, вреди да се додадат врзувачи на фосфат во исхраната на пациенти со нефропатија. Тие го врзуваат фосфорот во цревата, спречувајќи го да се апсорбира. Истата судбина ги чека активните метаболити на витамин Д. Ова се должи на намалената способност на бубрезите во ЦКД да го претворат витаминот Д во неговата активна форма. Што е важно да се запамети за корекција на хиперурикемија кај пациенти со ДНТака, се препорачува да се ограничи и намали внесот на протеини во исхраната на пациенти со ДН. Клинички и економски е возможно да се надополни недостаток на хранливи материи со кето киселини со намалување на GFR помалку од 60 ml / min. Корекција на натриум е неопходна со лекови и диети, како и витамин Д, фосфати, липиди со мала густина, калциум, контрола на телесната тежина за да не се пропушти недостаток на телесна тежина. Можно е да се одложи хемодијализата и прогресијата на ХББ кај повеќето пациенти. Потребно е само да им помогнеме во ова, зборувајќи за правилна исхрана и начин на живот. На крајот на краиштата, главната работа е довербата на пациентот дека тој работи правилно и е под надзор на надлежен специјалист. Нефропатија - овој термин ги комбинира сите заболувања на бубрезите, вклучително и патолошки заболувања.Тие доведуваат до оштетување на бубрезите и намалување на нивните функции. За индексот CBJUСо нефропатија, исхраната треба да биде висококалорична и треба да биде 3.500 kcal на ден. Храната треба да биде богата со растителни масти и бавни јаглехидрати. Намалувањето на содржината на калории доведува до фактот дека телото почнува да троши свои протеини, како резултат на што се појавува труење со штетни материи што се јавуваат при овие реакции. Во овој поглед, товарот на бубрезите се зголемува. За правилна пресметка на калории, масти, јаглени хидрати, протеини кои влегуваат во организмот со храна, постои индекс KBJU. За секој пациент, индексот се пресметува индивидуално, земајќи ги предвид возраста и целите. Користејќи ги нумеричките вредности на составот на производот, можете да пресметате калории. На пример, парче тврдо сирење со тежина од 10 g содржи 2,4 g протеини, 3 g маснотии и 0,2 g јаглени хидрати. Калориите се пресметуваат со следнава формула: 2,4 × 4 + 30 9 + 0,2 × 4 = 37 kcal. Режим за пиењеПотребната количина на течност помага да се излачуваат соли на урична киселина и да се стабилизираат метаболичките процеси. Важно е да се следи режимот за пиење. Пијте многу течности дневно за да го зголемите излезот на урина. Оваа течност е рамномерно распоредена во текот на денот. Корисно е да пиете чиста вода, чај, инфузии од билки, на пример, од цвеќиња од камилица, инфузија на колковите од роза во текот на денот. Минералната вода, какаото, силните пијалоци со тоник се исклучени од исхраната. Карактеристики на исхраната кај одредени видови на болестиВажно е да се набудува посебен режим на храна со нефропатија IgA (хроничен неинфективен гломерулонефритис), придружена со компликации во работата на многу системи во организмот. Со оваа болест, негативни промени доживуваат кардиоваскуларниот систем, коскеното ткиво и црниот дроб на гастроинтестиналниот тракт. Целта на правилна исхрана во таква болест е да се намали крвниот притисок, да се зајакне имунолошкиот систем и да се зголеми внесот на основни хранливи материи. Важно е да се исклучат животински протеини и масти, лесни јаглени хидрати од менито. Со дијабетична нефропатија, придружена со зголемување на нивото на шеќер во крвта, неопходно е да се намали товарот на бубрезите. Добрата исхрана со таква болест се состои во регулирање на шеќерот во крвта, за што се користи диета со малку јаглерод. Списокот на производи забранети за пациенти е како што следува:
Бидејќи пациентот има голема количина на протеини со урина за време на нефропатија, диетата е насочена кон заситеност на телото со протеини. Како резултат на фактот дека бубрезите не функционираат добро, течноста се акумулира во телото. Затоа, диетата храна е насочена кон намалување и целосно елиминирање на подпухналост. Главните карактеристики на исхраната за болеста:
Народни лекови за третман на нефропатијаПостојат многу народни лекови и такси кои го олеснуваат воспалението и ја нормализираат работата на бубрезите. За колекција треба да земете трева од кантарион (30 g), костурен кошур (25 g), расипани цвеќиња (25 g) и коприви (20 g). Сите се мелени и темелно измешани. 40 грама од колекцијата истурете ¼ литар вода што врие и оставете ја малку да се запали. Супа е поделена на половина и се пие на два трика. Треба да пиете 25 дена. Семиња од ленено семе, комфор, лисја од мешунки, боење од густо. Секоја билка мора да се земе на два дела и да се меша со лисја од капина (1 дел) и овошје од смрека (1 дел). Измешајте сè темелно, истурете ¼ литар топла вода, вриејте 10-15 минути на тивок оган. Како резултат супа, земи три пати на ден. Неопходно е да се земе еден дел од пупки од пченка од цвеќиња и бреза, да се измеша со два дела од мешунка, да додадете на нив четири дела од часовник со три лисја. Истурете врела вода (250 ml) во лажица за собирање и гответе околу 10-12 минути на нежен оган. Треба да ја пиете супата во три поделени дози. Многу ефикасно во лекувањето на бобинки од лингвори. Свиткајте ги бобинките и измешајте со шеќер 1: 1. Добиената мешавина е поставена во банки, завој со хартија и ставена на ладно место. Додадете бобинки по вкус во вода и пијте како компот. Лисјата од јагоди и бобинки добро го олеснуваат воспалението.Неопходно е да се земат бобинки и лисја од јагоди 1: 1, се прелива смесата со чаша вода и се готви околу 10 минути. Треба да пиете 20 g три пати на ден. Лушпа од лушпа од лубеница Помага да се отстрани подпухналоста не само месото од лубеницата, туку и нејзината кора, која мора да се свари. Дијабетична нефропатија е вообичаено име за повеќето компликации на бубрезите на дијабетес. Овој термин ги опишува дијабетичните лезии на елементите за филтрирање на бубрезите (гломерули и тубули), како и садовите што ги хранат. Дијабетичната нефропатија е опасна затоа што може да доведе до последна (терминална) фаза на ренална инсуфициенција. Во овој случај, пациентот ќе треба да се подложи на дијализа или трансплантација на бубрег. Дијабетичната нефропатија е една од најчестите причини за рана смртност и инвалидитет кај пациенти. Дијабетесот е далеку од единствената причина за проблеми со бубрезите. Но, меѓу оние кои се подложени на дијализа и стојат во линија за донаторски бубрег за трансплантација, најмногу дијабетичен. Една од причините за ова е значително зголемување на инциденцата на дијабетес тип 2. Причини за развој на дијабетична нефропатија:
Речиси сите дијабетичари треба да се тестираат на годишно ниво за да се следи функцијата на бубрезите. Ако се развие дијабетична нефропатија, тогаш е многу важно да се открие во рана фаза, додека пациентот сè уште не чувствува симптоми. Почетокот на третман за дијабетична нефропатија започнува, толку е поголема можноста за успех, односно дека пациентот ќе може да живее без дијализа или трансплантација на бубрег. Во 2000 година, Министерството за здравство на Руската Федерација го одобри класификацијата на дијабетична нефропатија по фази. Ги вклучуваше следниве формулации:
Подоцна, експертите почнаа да користат подетална странска класификација на бубрезите компликации на дијабетес. Во него, не се разликуваат 3, туку 5 фази на дијабетична нефропатија. Погледнете ги фазите на хронично заболување на бубрезите за повеќе детали. Која фаза на дијабетична нефропатија кај одреден пациент зависи од неговата стапка на гломерна филтрација (детално е опишано како се утврдува). Ова е најважниот показател што покажува колку добро зачуваната функција на бубрезите. Во фаза на дијагностицирање на дијабетична нефропатија, важно е лекарот да открие дали бубрезите се погодени од дијабетес или други причини. Треба да се направи диференцијална дијагноза на дијабетична нефропатија со други болести на бубрезите:
Знаци на хроничен пиелонефритис:
Карактеристики на туберкулоза на бубрезите:
Диета за бубрежни компликации на дијабетесВо многу случаи со дијабетични проблеми со бубрезите, ограничувањето на внесот на сол помага во намалување на крвниот притисок, намалување на отокот и забавување на прогресијата на дијабетична нефропатија. Ако вашиот крвен притисок е нормален, тогаш јадете не повеќе од 5-6 грама сол на ден. Ако веќе имате хипертензија, тогаш ограничете го внесот на сол на 2-3 грама на ден. Сега најважната работа.Официјалната медицина препорачува „урамнотежена“ диета за дијабетес, па дури и понизок внес на протеини за дијабетична нефропатија. Предлагаме да размислите да користите диета со малку јаглени хидрати за ефикасно да го намалите шеќерот во крвта во нормала. Ова може да се направи со стапка на гломерна филтрација над 40-60 ml / мин / 1,73 м2. Во написот „Диета за бубрезите со дијабетес“, оваа важна тема е детално опишана. Третман на дијабетична нефропатијаГлавниот начин за спречување и лекување на дијабетична нефропатија е да се намали шеќерот во крвта, а потоа да се одржува близу нормално за здравите луѓе. Погоре, научивте како да го направите ова со диета со малку јаглерод. Ако нивото на гликоза во крвта на пациентот е хронично покачено или цело време се движи од високо до хипогликемија, тогаш сите други активности ќе бидат од мала корист. Лекови за третман на дијабетична нефропатијаЗа контрола на артериска хипертензија, како и интракранијална хипертензија кај бубрезите, дијабетес често се препишуваат лекови - АКЕ инхибитори. Овие лекови не само што го намалуваат крвниот притисок, туку и ги штитат бубрезите и срцето. Нивната употреба го намалува ризикот од прекин на бубрежна инсуфициенција. Веројатно, АКЕ инхибиторите со долго дејство работат подобро од каптоприл, што треба да се земаат 3-4 пати на ден. Ако пациентот развива сува кашлица како резултат на земање на лек од групата на АКЕ инхибитори, тогаш лекот се заменува со блокирач на рецептор на ангиотензин-II. Лековите од оваа група се поскапи од АКЕ инхибиторите, но многу помалку веројатно ќе предизвикаат несакани ефекти. Тие ги штитат бубрезите и срцето со иста иста ефикасност. Целниот крвен притисок за дијабетес е 130/80 и подолу. Обично, кај пациенти со дијабетес тип 2, може да се постигне само со употреба на комбинација на лекови. Може да се состои од АКЕ инхибитор и лекови „од притисок“ на други групи: диуретици, бета-блокатори, антагонисти на калциум. АКЕ инхибитори и блокатори на ангиотензин рецептори заедно не се препорачуваат. Можете да прочитате за комбинирани лекови за хипертензија, кои се препорачуваат за употреба кај дијабетес, овде. Конечната одлука, која таблети да ја препише, ја донесува само лекарот. Како проблемите со бубрезите влијаат на нега на дијабетесАко пациентот е дијагностициран дијабетична нефропатија, тогаш методите за лекување на дијабетес значително се разликуваат. Бидејќи многу лекови треба да се откажат или да се намали нивната доза. Доколку стапката на гломерна филтрација е значително намалена, тогаш дозата на инсулин треба да се намали, бидејќи слабите бубрези го излачуваат многу побавно. Забележете дека популарниот лек за дијабетес тип 2, метформин (сиофор, глукофаг) може да се користи само во гломеруларна стапка на филтрација над 60 ml / min / 1,73 м2. Ако функцијата на бубрезите на пациентот е ослабена, тогаш се зголемува ризикот од млечна ацидоза, многу опасна компликација. Во такви ситуации, метформин е откажан. Ако анализите на пациентот покажале анемија, тогаш тоа мора да се третира, а тоа ќе го забави развојот на дијабетична нефропатија. На пациентот му се препишуваат лекови кои ја стимулираат еритропоезата, т.е., производство на црвени крвни клетки во коскената срцевина. Ова не само што го намалува ризикот од откажување на бубрезите, но, исто така, генерално го подобрува и квалитетот на животот воопшто. Ако дијабетичарот сè уште не е на дијализа, може да се препишат додатоци на железо. Ако профилактичкиот третман на дијабетична нефропатија не помогне, тогаш се развива откажување на бубрезите. Во оваа ситуација, пациентот мора да помине дијализа, и ако е можно, тогаш направи трансплантација на бубрег. Имаме посебна статија за трансплантација на бубрег и накратко ќе разговараме за хемодијализата и перитонеалната дијализа подолу. Хемодијализа и перитонеална дијализаЗа време на постапката на хемодијализа, катетерот се вметнува во артеријата на пациентот.Поврзано е со надворешен уред за филтрирање кој ја прочистува крвта наместо бубрезите. По чистењето, крвта се испраќа назад во крвотокот на пациентот. Хемодијализата може да се направи само во болнички амбиент. Може да предизвика пад на крвниот притисок или инфекција. Перитонеална дијализа е кога цевката не се вметнува во артеријата, туку во абдоминалната празнина. Потоа, голема количина на течност се внесува во неа со методот на капење. Ова е специјална течност што привлекува отпад. Тие се отстрануваат додека течноста се исцеди од шуплината. Перитонеална дијализа мора да се врши секој ден. Таа носи ризик од инфекција на местата каде цевката влегува во абдоминалната празнина. Кај дијабетес мелитус, задржување на течности, нарушувања во азотниот и електролитниот баланс се развиваат со повисоки стапки на гломерна филтрација. Ова значи дека пациентите со дијабетес треба да бидат префрлени на дијализа порано од пациентите со други бубрежни патологии. Изборот на методот на дијализа зависи од преференциите на лекарот, но за пациентите нема голема разлика. Кога да започнете терапија со бубрежна замена (дијализа или трансплантација на бубрег) кај пациенти со дијабетес мелитус:
Целни индикатори за крвни тестови кај пациенти со дијабетес кои се лекуваат со дијализа:
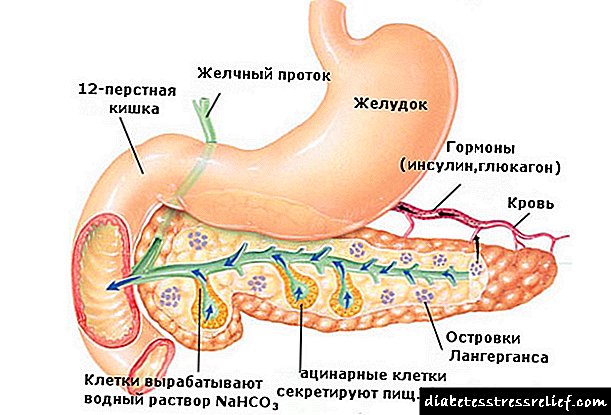
Доколку се појави бубрежна анемија кај дијабетични пациенти на дијализа, се препишуваат стимуланси на еритропоеза (епоетин-алфа, епоетин-бета, метоксиполитилен гликол епоетин-бета, епоетин-омега, дарбепоетин-алфа), како и железни таблети или инјекции. Тие се обидуваат да го одржат крвниот притисок под 140/90 mm Hg. Арт., АКЕ инхибитори и блокатори на рецептори на ангиотензин-II остануваат лекови по избор за третман на хипертензија. Прочитајте ја статијата „Хипертензија кај дијабетес тип 1 и тип 2“ подетално. Хемодијализата или перитонеалната дијализа треба да се смета само како привремен чекор во подготовките за трансплантација на бубрег. По трансплантација на бубрег за периодот на функционирање на трансплантацијата, пациентот е целосно излечен од бубрежна слабост. Дијабетичната нефропатија се стабилизира, опстанокот на пациентот се зголемува. Кога планираат трансплантација на бубрег за дијабетес, лекарите се обидуваат да проценат колку е веројатно дека пациентот ќе има кардиоваскуларна несреќа (срцев удар или мозочен удар) за време или по операцијата. За ова, пациентот се подложува на различни прегледи, вклучувајќи ЕКГ со товар. Често, резултатите од овие прегледи покажуваат дека садовите што го хранат срцето и / или мозокот се премногу погодени од атеросклероза. Погледнете ја статијата „Стеноза на бубрежна артерија“ за детали. Во овој случај, пред трансплантација на бубрег, се препорачува хируршки да се врати патентноста на овие садови. За жал, дијабетесот често предизвикува компликации на бубрезите и тие се многу опасни. Оштетување на бубрезите во дијабетес му дава на пациентот огромни проблеми. Бидејќи за третман на бубрежна инсуфициенција, постапките за дијализа мора да се спроведуваат редовно. Ако имате доволно среќа да пронајдете донатор, тогаш тие прават операција за трансплантација на бубрег. Болеста на бубрезите кај дијабетес често предизвикува болна смрт кај пациенти. Ако дијабетесот е добар за контролирање на шеќерот во крвта, тогаш може да се избегнат компликации на бубрезите. Добрата вест е: ако одржувате шеќер во крвта близу нормалното, речиси сигурно може да спречите оштетување на бубрезите. За да го направите ова, треба активно да се вклучите во вашето здравје. Исто така, ќе бидете задоволни што мерките за спречување на бубрежни заболувања истовремено служат за да се спречат други компликации на дијабетес. Како дијабетес предизвикува оштетување на бубрезитеВо секој бубрег, едно лице има стотици илјади т.н. „гломерули“. Овие се филтри кои ја чистат крвта на отпадот и токсините. Крвта поминува под притисок низ малите капилари на гломерулите и се филтрира. Најголемиот дел од течностите и нормалните крвни компоненти се враќаат назад во телото. И отпадот, заедно со мала количина течност, поминува од бубрезите во мочниот меур. Потоа тие се отстрануваат надвор преку мочниот канал. Во дијабетес, крвта со голема содржина на шеќер поминува низ бубрезите. Гликозата привлекува многу течности, што предизвикува зголемен притисок во секој гломерул. Затоа, стапката на гломерна филтрација - ова е важен показател за квалитетот на функцијата на бубрезите - често се зголемува во раните фази на дијабетес. Гломерулусот е опкружен со ткиво наречено „гломеруларна подрумска мембрана“. И оваа мембрана ненормално се задебелува, како и другите ткива што се соседни на неа. Како резултат на тоа, капиларите во внатрешноста на гломерулите постепено се раселени. Колку помалку активни гломерули остануваат, толку полошо бубрезите ја филтрираат крвта. Бидејќи човечките бубрези имаат значителна резерва на гломерули, процесот на прочистување на крвта продолжува. На крајот, бубрезите се толку исцрпени што се појавуваат симптоми на откажување на бубрезите:
Ова се случува, како по правило, по 15-20 години дијабетес, ако шеќерот во крвта се одржувал покачен, т.е. дијабетес бил лошо третиран. Се јавува урикемија - акумулација на азотни отпадоци во крвта што зафатените бубрези не можат повеќе да ги филтрираат. Анализа и преглед на бубрезите кај дијабетесЗа да ги проверите бубрезите за дијабетес, треба да ги направите следниве тестови
Знаејќи го нивото на креатинин во крвта, можете да ја пресметате стапката на гломеруларна филтрација на бубрезите. Тие исто така откриваат дали постои микроалбуминурија или не, и го пресметуваат односот на албумин и креатинин во урината. За повеќе информации за сите овие тестови и индикатори за функцијата на бубрезите, прочитајте „Кои тестови да се поминат за да се проверат бубрезите“ (се отвора во посебен прозорец). Најраниот знак на проблеми со бубрезите кај дијабетес е микроалбуминурија. Албумин е протеин чии молекули се со мал дијаметар. Здравите бубрези минуваат многу мала количина во урината. Штом нивната работа дури и малку се влоши, има повеќе албумин во урината. Дијагностички индикатори на албуминурија Треба да знаете дека зголемената количина на албумин во урината не може да се должи само на оштетување на бубрезите. Ако вчера имаше значителен физички напор, денес албуминуријата може да биде повисока од нормалната. Ова мора да се земе предвид при планирањето на денот на тестирањето. Албуминурија е исто така зголемена: високо-протеинска диета, треска, инфекции на уринарниот тракт, срцева слабост, бременост. Односот на албумин кон креатинин во урината е многу посигурен показател за проблеми со бубрезите. Прочитајте повеќе за тоа овде (се отвора во посебен прозорец) Ако пациент со дијабетес се најде и потврди неколку пати со микроалбуминурија, тоа значи дека тој има зголемен ризик од не само откажување на бубрезите, туку и кардиоваскуларни заболувања. Ако не се лекува, тогаш подоцна, филтрациониот капацитет на бубрезите станува уште послаб, а во урината се појавуваат други протеини со поголема големина. Ова се нарекува протеинурија. Колку е полошо работата на бубрезите, толку повеќе креатинин се акумулира во крвта.По пресметувањето на стапката на филтрација на гломеруларно, можно е да се утврди во која фаза е оштетување на бубрезите на пациентот. Фази на хронично заболување на бубрезите, во зависност од стапката на филтрација на гломерула Белешки кон табелата. Докази за проблеми со бубрезите кои покажуваат тестови и прегледи. Може да биде:
Како по правило, симптомите почнуваат да се појавуваат само во 4-та фаза на хронично заболување на бубрезите. И сите претходни фази се одвиваат без надворешни манифестации. Ако се испостави да открие проблеми со бубрезите во рана фаза и да започне третман навреме, тогаш често може да се спречи развојот на бубрежна слабост. Уште еднаш, препорачуваме да ги правите тестовите редовно барем еднаш годишно, како што е опишано во делот „Кои тестови да ги преземете за да ги проверите бубрезите“. Во исто време, исто така можете да ги проверите нивоата на уреа и урична киселина во крвта. Таблети за дијабетес тип 2 кои се дозволени да се користат во различни фази на заболувања на бубрезите
Забелешка на табелата. * Во 4-5 фази на оштетување на бубрезите, треба да ја прилагодите дозата на лекот. Исто така, како што напредува болеста на бубрезите, распаѓањето на инсулинот во телото се забавува. Ова го зголемува ризикот од хипогликемија. Затоа, дозата на инсулин треба да се прилагоди надолу. Пациенти со ризик од развој на бубрежна слабост. Спречување на оштетување на бубрезите кај дијабетесХронично заболување на бубрезите се развива кај приближно 1/3 од пациенти со дијабетес тип 1 и тип 2, односно далеку од сите. Колку веројатно ќе добиете симптоми на бубрежна инсуфициенција, зависи од резултатите од тестовите што ги опишавме во претходниот дел. Преземете тестови и разговарајте за нивните резултати со вашиот лекар. Што можете да направите за да спречите оштетување на бубрезите кај дијабетес:
Студиите убедливо докажаа дека самото пушење е значаен фактор што го зголемува ризикот од развој на бубрежна инсуфициенција кај дијабетес. Да се откажете од пушењето не е официјална препорака, но итна потреба. Третман на бубрези за дијабетесЛекарот пропишува третман на бубрезите за дијабетес, во зависност од тоа во која фаза е нивната лезија.Примарната одговорност за закажување состаноци е на пациентот. Нешто зависи и од членовите на неговото семејство. Ги наведуваме главните области на терапија за заболувања на бубрезите кај дијабетес:
Дијабетес и бубрези: што треба да запомнитеАко има проблеми со бубрезите, тогаш тестовите на крвта за креатинин и урина за микроалбуминурија можат да ги детектираат рано. Ако третманот се започне на време, ова во голема мерка ги зголемува шансите за успех. Затоа, анализите што се опишани овде (се отвора во посебен прозорец) мора редовно да се доставуваат еднаш годишно. Размислете за користење на диета со малку јаглени хидрати за нормализирање на шеќерот во крвта. Прочитајте повеќе во написот „Диета за бубрезите со дијабетес“. За многу дијабетичари кои имаат висок крвен притисок, покрај лекови, ограничувањето на солта во нивната диета помага. Обидете се да го намалите внесувањето на натриум хлорид, т.е. сол од маса и проценете кои резултати ќе ги добиете. Секој човек има своја индивидуална чувствителност на сол. Друга компликација, дијабетична невропатија, може да ги оштети нервите кои го контролираат мочниот меур. Во овој случај, функцијата на празнење на мочниот меур е нарушена. Во урината, која останува цело време, инфекција што ги оштетува бубрезите може да се размножува. Во исто време, кај дијабетичарите кои биле во можност да го нормализираат шеќерот во крвта, невропатија честопати излегува дека е реверзибилна, т.е., поминува целосно. Ако имате потешкотии при мокрење или други знаци на инфекција на уринарниот тракт, веднаш посетете го вашиот лекар. Овие проблеми можат сериозно да го забрзаат развојот на бубрежни компликации кај дијабетес. Статистиката на морбидитет секоја година станува сè пострашна! Руското здружение за дијабетисти тврди дека еден од десет луѓе во нашата земја има дијабетес. Но, суровата вистина е дека самата болест не е страшна, туку нејзините компликации и начинот на живот до кој доведува. Како можам да ја надминам оваа болест, вели во интервју ... Бубрезите се многу важен орган. Тие функционираат според принципот на филтерот, отстранувајќи ги протеинските производи за метаболизам од крвта. Во бубрезите има голем број на мали крвни садови - капилари, од кои се составени гломерулите на бубрезите со мембрани со мали отвори. Токму во овие отвори се вметнуваат производите на протеински метаболизам - уреа и креатинин, излачени од телото со урина. Виталните црвени крвни клетки, протеините низ дупките не продираат и продолжуваат да бидат во крвта. Исхраната за нефропатија на бубрезите е многу важна компонента за одржување на здравјето, помагајќи да се нормализираат метаболичките процеси. Клиничката исхрана е интегрална компонента на третманот што го подобрува ефектот на лековите. Секое заболување на бубрезите го нарушува функционирањето на разни органи и системи во организмот. Прво на сите, ова е во корелација со промените во процесот на акумулација на метаболички производи во крвта и нарушувања во билансот на вода-електролит и киселина. Овие промени предизвикуваат појава на следниве симптоми:
Патолошки третманПрво на сите, на почетокот на третманот на нефропатија, се бара да се елиминираат факторите кои предизвикаа појава на нефропатија. Неопходно е да се заврши внесот на лекови кои би можеле да придонесат за развој на патологија, колку што е можно да се елиминираат ефектите врз телото на тешки метали, зрачење, како и други индустриски или домашни ефекти. Исто така, за спроведување на успешен третман, потребно е постојано да се следи напредокот на гихт.Дијабетес мелитус ако има. Важно е да се поправи концентрацијата на маснотии во крвта и метаболизмот на пурин. Пациентите треба да се придржуваат кон посебна диета која содржи протеини, масти, витамини и јаглени хидрати. Важно е да се откаже од прекумерно внесување сол и течност. Диета за нефропатијаСтрога диета за оштетување на бубрезите е пропишана на пациент со хронична бубрежна инсуфициенција и гломерулонефритис. Со други патологии на бубрезите, не е неопходно сериозно да се ограничи диетата, доволно е да се намали потрошувачката на топли зачини, сол и зачини. Исхраната со развој на проблеми со бубрезите бара намалување на количината на протеини што доаѓа со храна. Со метаболизмот на протеините, почнуваат да се формираат азотни згура, кои со големи тешкотии можат да бидат излачени од оштетените бубрези и затоа постепено се акумулираат во крвта. Во исто време, протеините се градежен материјал за клетки во организмот, така што тие треба да бидат ограничени, а не целосно да се елиминираат. Од протеинска храна, се препорачува да се користат сорти со малку маснотии риби и месо, но одбиваат пржена храна. Строга протеинска диета со патологии на бубрезите може да се набудува не повеќе од една до две недели, бидејќи благосостојбата на едно лице може да се влоши во голема мера од нагло одбивање на протеини храна. Со мало нарушување на функцијата на бубрезите, не е потребно ограничување на протеините, доволно е да се организира пост ден еднаш неделно. Друг важен аспект на исхраната со нефропатија е неговата содржина на калории. Производите треба да останат висококалорични, а вкупниот внес на калории на храна дневно треба да биде приближно 3500 kcal. Главниот акцент треба да биде на внесот на масти и јаглени хидрати. Намалувањето на внесот на калории предизвикува потрошувачка на сопствени протеини, и затоа, во организмот започнува формирање на токсични метаболички производи, така што товарот на бубрезите значително се зголемува. Само по себе, храната треба да остане фракционо и редовно, треба да јадете 4-6 пати на ден. Внесувањето на сол треба да биде ограничено само со висок крвен притисок и формирање на сериозен едем. Во исто време, не треба да ги солете садовите во процесот на готвење, подобро е да ги додадете веќе за време на употребата. Многу готови производи, како што се лебот и другите колачи, содржат многу сол, па затоа е подобро да се готви колачи дома. Во овој поглед, забрането е да се јаде колбаси, пушеле, маринади, тврди сирења, солена риба, да се пие минерална вода и какао. Подобро е да се напушти храна збогатена со калиум и фосфор, особено ореви, сушено овошје, урда, банани, итн. Предност треба да се даде на следниве производи: тестенини, житни култури, варен, свеж и задушен зеленчук, бобинки, путер и растително масло, желе и задушено овошје, супа од колкови од роза, слабо кафе и чај. Исхраната во исхраната за оштетување на бубрезите вклучува ограничување или целосно исклучување на следниве производи: печурки, чоколадо, пилешко и месо супа, кромид и лук, ротквици, мешунки, зачинета и многу пиперка јадења. Составот на овие производи вклучува есенцијални масла кои имаат иритирачки ефект врз ткивото на бубрезите. За време на готвењето, треба да користите цимет, ловоров лист и малку пржен кромид. Дијабетична нефропатија - подразбира оштетување на бубрезите, што е предизвикано од долгорочен дијабетес. Покрај третманот со лекови, со оваа болест треба да следите диета, која игра важна улога во одржувањето на функцијата на бубрезите. Исхраната во овој случај подразбира ограничување на едноставни јаглени хидрати. Дијабетичните производи исто така ќе имаат корист. Забранети се пијалоци што содржат шеќер. Се препорачува да пиете повеќе незасладени сокови (природни), кои се богати со калиум. Ако се појави дијабетична нефропатија против позадина на артериска хипертензија, тогаш треба да се следи диета со малку сол. Исхрана во рана фаза на нефропатијаВо оваа фаза, обновувањето на интрареналната динамика директно зависи од правилната исхрана. Ова покажува ограничен внес на протеини. Ако се дијагностицира хипертензија, тогаш внесот на сол треба да биде ограничен на околу четири грама на ден. Одбивањето од солен или малку солен зеленчук и риба исто така ќе биде корисно. Храната треба да се подготви исклучиво од свежи производи без солење. Нутриционистите препорачуваат дека вкупната содржина на калории во храната не треба да надминува повеќе од 2500 калории. Диета за протеинуријаВо оваа фаза, потребна е диета со малку протеини, што е дел од симптоматска терапија. Внесувањето на протеини се намалува на 0,7 g на 1 кг човечка тежина. Солта е исто така ограничена на два грама на ден. Со други зборови, мора да готвите не само храна без сол, туку и да преминете на леб без сол. Се препорачува да се користи храна што има мала содржина на сол, имено: ориз, моркови, овес, гриз, зелка (бела или карфиол), компири, цвекло. Телешкото месо ќе стане здрава храна од месни производи, како и рибизла, штука, крап и штука од рибини производи. Диета за хронична фаза на бубрежна инсуфициенцијаВо оваа фаза, диеталната терапија се сведува на ограничување на протеините на 0,3 g на килограм човечка тежина. Сосема ефикасно е ограничувањето на фосфатите. Иако ова во некои случаи доведува до остар протеин глад и очигледно го намалува квалитетот на животот на луѓето кои имаат хронична фаза на бубрежна слабост. За да се избегне синдром на глад на протеини, неопходно е да се користат лекови кои содржат основни есенцијални амино киселини. Диета за нефропатија на бубрезите кај дијабетес Бубрезите се спарен орган во човечкото тело што ја игра улогата на филтер. Крвта контаминирана со згура, токсини и други отпадни производи влегува во бубрезите. Поради структурните карактеристики на бубрезите, овие загадувачи се отстрануваат, а крвта ги остава бубрезите прочистени. И токсините и токсините се отстрануваат од телото со урина. Ако инфекција се појави во човечкото тело поради болест, бубрезите треба да работат во засилен режим. Понекогаш тие не можат да се справат, а се развива една од болестите на бубрезите. Нефропатијата е генерализирано име за сите заболувања на бубрезите. Третман на заболувања на бубрезите вклучува земање специјални лекови и почитување на диета за нефропатија на бубрезите. Видови и причини за заболување на бубрезитеПостојат многу причини за нефропатија, главни се: Во зависност од причината на болеста, се разликуваат следниве видови на нефропатија:
Во зависност од причината и карактеристиките на самата болест, лекарот пропишува диета за нефропатија на бубрезите. Честопати пациентите го запоставуваат советот на лекар во врска со исхраната за заболувања на бубрезите. Но, ова не може да се стори, бидејќи производите во променета форма влегуваат во крвотокот, а потоа во бубрезите и можат дополнително да ја влошат нивната состојба. Во исто време, ефектот на земање лекови може да се минимизира.
Бубрези-пријателска хранаЗа да ја поддржите функцијата на бубрезите, треба да го зголемите внесот на здрава храна за нив:
Исхраната за бубрежна нефропатија ја развива лекарот што присуствува во секој случај и може да има некои разлики од предложените препораки во зависност од карактеристиките на пациентот и болеста. Симптоми на болестаБидејќи болеста е формирана доволно долго, и во прво време, тоа не прави сама да се чувствува. Во иднина, почнуваат да се појавуваат следниве симптоми: Замор, слабост, силни и чести главоболки, постојана жед, болка досадна болка во долниот дел на грбот, оток, висок крвен притисок, обем на урина се намалува. Основните правила на исхрана за болестаВажен аспект на исхраната при нефропатија на бубрезите е калориската содржина на употребената храна. Храната треба да биде богата со калории. Едно лице треба да троши околу 3.500 калории на ден. Ако нивниот број е намален, тогаш во организмот се формираат токсични метаболички производи, што значително го зголемува товарот на бубрезите. Пушеле, кисела храна, храна, тврд сирење, сода и какао не се препорачуваат за нефропатија на бубрезите. Храната богата со калиум треба да се исклучи. Ова се банани, ореви, сушено овошје.
Исхраната во исхраната за нефропатија на бубрезите ја ограничува употребата на сладолед, чоколадо, кромид и лук. Овие намирници содржат есенцијални масла кои го иритираат ткивото на бубрезите. Поради правилна исхрана и комбинација на здрави производи, пациентите имаат значително подобрување во здравствениот статус. Веќе на третиот ден од почетокот на диетата, можете да забележите позитивен ефект. Со текот на времето, ефикасноста на диетата се зголемува. Народни методиВо народната медицина, постојат посебни лушпи и такси, благодарение на што можете да ја подобрите работата на бубрезите.
Покрај диетата за бубрежна нефропатија, се препишуваат и хербални лекови и лекови. Типот на третман зависи од индивидуалните карактеристики на пациентот и сериозноста на патологијата. Формирањето дијабетична нефропатија е придружено со нарушена бубрежна активност. Болеста се развива постепено. Во овој случај, се разликуваат неколку фази на болеста, за секој од нив карактеристични се одредени симптоми и степенот на оштетување на органот. За третман и превенција на болеста во секоја фаза, покрај третманот со лекови, треба да се придржувате до соодветна исхрана. Диетата за дијабетична нефропатија зависи од фазата на болеста. Како по правило, се користи еден од трите типа диети со малку протеини - 7, 7 а, 7 б. Секоја од диетите се користи во комплексот третман на дијабетична нефропатија. Оваа диета со нефропатија ви овозможува да ги отстраните азотните метаболички производи од телото, помага да се намали притисокот и да се намали едемот. Пропишано е во рана фаза на болеста, а исто така се користи за акутен нефритис и е пропишано од 3-4 недели од почетокот на третманот. Исто така, диетата е погодна за хроничен жад. Оваа диетална храна ја ограничува количината на маснотии и јаглени хидрати во телото на пациентот. За подготовка на диетална храна, мора речиси целосно да се откажете од употребата на сол. Со дозвола на лекарот, пред употреба, малку можете да додадете сол во садот. Дневната количина на течност е исто така ограничена - земајќи ги предвид течните садови, не треба да надминува 1 литар.
Во кулинарската обработка на храната, предност се дава на печење, вриење и пареа. Пржената храна е контраиндицирана. Не е неопходно да се користи механичка поштеда храна, односно не треба да мелете и мелете. Месото и рибата со малку маснотии може да се варат и да јадат 100-130 g на ден. Целата храна треба да биде топла. Вкупна калории диета - 2700-2900 kcal:
Список на дозволени производи:

Оваа клиничка исхрана пропишани во првиот клинички докази за дијабетична нефропатија, како и во акутен гломерулонефритис со тешка П. Таква диета со нефропатија бубрежна има за цел подобрување на отстранување на метаболички производи, намалување на едем, намалување на манифестации на артериска хипертензија, за поштеда ефекти врз бубрезите. Со бубрежна инсуфициенција и нефропатија, оваа главно растителна диета се користи со нагло намалување на количината на сол и протеини. Количината на јаглени хидрати и масти е умерено намалена. Храната која е богата со есенцијални масла, оксална киселина, е неопходно исклучена од исхраната. Во исто време, кулинарската обработка е само печење, вриење и пареа. Производите не треба да се мелат. Целата храна се готви без сол. Можете да јадете само леб без сол. Шесткратна храна. Вкупната содржина на калории во оваа диета е 2150-2200 kcal:
Список на дозволена храна:
 Меѓу забранетата храна се следниве:
Оваа диета може да се користи во третата фаза на дијабетична нефропатија, со акутен гломеруларен нефритис, како и со тешка бубрежна инсуфициенција. Понекогаш се препишува за хроничен нефритис после диета од 7 а со умерен ПН. Целта на оваа диета е иста како и во првите две - екскреција на метаболички производи од телото, намалување на едемот и артериска хипертензија. Оваа диетална храна остро ја ограничува количината на сол и протеини. Во исто време, количината на јаглени хидрати и масти останува во рамките на нормалниот опсег. Бидејќи енергетската вредност на храната не може да се намали под нормалата, нејзиниот недостаток како резултат на намалување на протеините, е надополнет со масти и слатки што им се дозволува на дијабетичарите. Калориската содржина на диетална исхрана е приближно 2500-2600 kcal:
Диета во зависност од фазата на болеста Диета за дијабетична нефропатија во фаза на протеинурија
Диета во фаза на хронична бубрежна инсуфициенцијаГлавниот принцип на диетална терапија е да се ограничи протеинот на 0,6-0,3 g на килограм од телото на пациентот. Ограничувањето на фосфатите во исхраната за дијабетична нефропатија во фаза на хронична бубрежна инсуфициенција е исто така доста ефикасно. Сепак, ова не е секогаш остварливо, доведува до глад на протеини и го намалува квалитетот на животот на пациентите. Со цел да се избегне синдром на глад на протеини, се препишуваат лекови кои содржат основни есенцијални аминокиселини. За фазата на CRF, лекарите развија три вида диети: 7а, 7б, 7П, во секоја од нив е јасно наведено степенот на ограничување на протеинските производи, како и фосфорот и калиумот. Нивната употреба има контраиндикации, бара постојан медицински надзор и лабораториски мониторинг.
Сличности на диетата за дијабетес и дијабетична нефропатија Дијабетична нефропатија е комплексен концепт. Вклучува група на заболувања на бубрезите кои се развиваат како резултат на постојани флуктуации на шеќерот во крвта. Една манифестација на дијабетична нефропатија е хронична бубрежна инсуфициенција. Со дијабетична нефропатија, диетата е насочена кон нормализирање на состојбата на пациентот и спречување на можни компликации. Ако ја споредите исхраната со дијабетес и диети со нефропатија на бубрезите, основните принципи ќе бидат идентични:
| |||||||||||||||||||||||||||||||||||||||||||||||

 Луѓето со дијабетична нефропатија треба да се откажат од сушено овошје.
Луѓето со дијабетична нефропатија треба да се откажат од сушено овошје. Конкретни препораки за исхрана за секоја болест ќе ги даде лекарот што посетува, но постојат општи правила за лица со заболувања на бубрезите:
Конкретни препораки за исхрана за секоја болест ќе ги даде лекарот што посетува, но постојат општи правила за лица со заболувања на бубрезите:



 полн со многу сериозни последици по телото. Во подоцнежните фази, може да се развие дијабетична нефропатија, една од најопасните компликации. Се дијагностицира кај третина од пациенти со дијабетес и се манифестира во неможност на бубрезите да ја прочистат крвта од производите на протеински метаболизам. При корекција на дијабетична нефропатија, диетата игра важна улога, нејзините компоненти и квантитативниот состав се избираат во зависност од фазата на ДН.
полн со многу сериозни последици по телото. Во подоцнежните фази, може да се развие дијабетична нефропатија, една од најопасните компликации. Се дијагностицира кај третина од пациенти со дијабетес и се манифестира во неможност на бубрезите да ја прочистат крвта од производите на протеински метаболизам. При корекција на дијабетична нефропатија, диетата игра важна улога, нејзините компоненти и квантитативниот состав се избираат во зависност од фазата на ДН. Исхраната со малку протеини за дијабетична нефропатија во фаза на протеинурија е метод на симптоматски третман. Внесувањето на протеини се намалува на 0,7-0,8 g на 1 кг од телото на пациентот. Солта се препорачува да се ограничи на 2-2,5 g на ден. Во пракса, тоа значи дека е неопходно не само да се готви храна без сол, туку и да се префрли на леб без сол и колачи. Тоа е исто така прикажан јаде храна со малку сол - ориз, овесни снегулки или никулци и гриз, моркови, зелка (во боја и бела зелка), цвекло и компири. Од месни производи телешкото ќе биде корисно, од риби - крап, штука перка, штука, перка.
Исхраната со малку протеини за дијабетична нефропатија во фаза на протеинурија е метод на симптоматски третман. Внесувањето на протеини се намалува на 0,7-0,8 g на 1 кг од телото на пациентот. Солта се препорачува да се ограничи на 2-2,5 g на ден. Во пракса, тоа значи дека е неопходно не само да се готви храна без сол, туку и да се префрли на леб без сол и колачи. Тоа е исто така прикажан јаде храна со малку сол - ориз, овесни снегулки или никулци и гриз, моркови, зелка (во боја и бела зелка), цвекло и компири. Од месни производи телешкото ќе биде корисно, од риби - крап, штука перка, штука, перка.