Цисти и фистули на панкреасот
Фистулите на панкреасот се нарекуваат патолошки пораки на каналите на жлездата со надворешно опкружување или внатрешни органи.
Постојат надворешни фистули кога устата на фистулата се отвора на кожата, а внатрешна кога фистула комуницира со шуплив орган (желудник, тенк или црево). Тие можат да бидат целосни и нецелосни.
При попречување на проксималниот дел на каналот (целосна фистула), целиот сок на панкреасот се ослободува надвор. Со нецелосни фистули, главниот дел од сокот од панкреасот се влева природно во дуоденумот и само дел од него е одвоен со фистула.
надворешни фистули на панкреасот најчесто се јавуваат по отворена повреда на стомакот или по операција на жлездата, во комбинација со отворањето на нејзините канали. Внатрешните фистули обично се резултат на деструктивни промени во жлездата што минуваат на theидот на соседниот орган (акутен панкреатит, пенетрација и перфорација на панкреасната циста).
Клиника и дијагностика
за надворешни фистули на панкреасот, карактеристично е ослободувањето на панкреасниот сок преку надворешното отворање на фистулата. Количината на празнење зависи од видот на фистулата. Со целосна фистула (ретка), се ослободува до 1 1,5 л сок на ден, со нецелосни, честопати само неколку капки. Во зависност од сериозноста на деструктивни и воспалителни промени во жлездата и во theидовите на фистулата, се излачува или чист панкреас сок или панкреас сок што содржи додаток на крв и гној.
Со нецелосни фистули поради ослободување на голема количина на сок од панкреасот нанадвор, мацерацијата на кожата се развива многу брзо. Значително губење на сокот од панкреасот доведува до нагло влошување на состојбата на пациентот, сериозни нарушувања на протеините, метаболизмот на маснотиите и јаглени хидрати, значително губење на вода, електролити и нарушувања на ацидо-базата. Честопати овие загуби доведуваат до дехидрираност, исцрпеност, адинамија и во тешки случаи до кома.
Со внатрешни фистули, ослободување на сок од пакреатик се јавува во луменот на желудникот или цревата. Во овој поглед, не се случуваат сериозни патофизиолошки промени карактеристични за надворешните фистули.
Дијагноза на надворешни фистули не е голема тешкотија. Конечната дијагноза се потврдува со испитување на содржината на ензимите на панкреасот во одделената фистула. За да се разјасни дијагнозата, треба да се користи фистулографија. Ако фистролографскиот контраст ги наполни каналите на панкреасот, дијагнозата не се сомнева.
нецелосните фистули обично се близу под влијание на конзервативен третман, што вклучува мерки насочени кон подобрување на општата состојба, борба против исцрпеност и дехидрација.
За да се намали секреторната активност на жлездата, се пропишани цитостатици, антиспазмодици и специјална диета со кои се ограничува ослободувањето на панкреасот сок (богат со протеини и сиромашен со јаглени хидрати).
Локалниот третман се состои од темелна нега на кожата околу фистулата, спречување на нејзина мацерација и воведување на дренажа во луменот на фистулата, преку која се аспирираат содржините и фистулата се мие со слаб раствор на млечна киселина за да се деактивираат протеолитички ензими. Нецелосните фистули обично се затвораат под влијание на конзервативен третман за неколку месеци.
Со целосни фистули, индициран е хируршки третман. Најчести видови на операции се: ексцизија на фистула, шиење на формираната фистула во желудникот или тенкото црево, ексцизија на фистула со истовремена ресекција на дисталниот панкреас погодена од патолошкиот процес
Гастроентерологија - Цисти и фистули на панкреасот
Цисти и фистули на панкреасот - Гастроентерологија
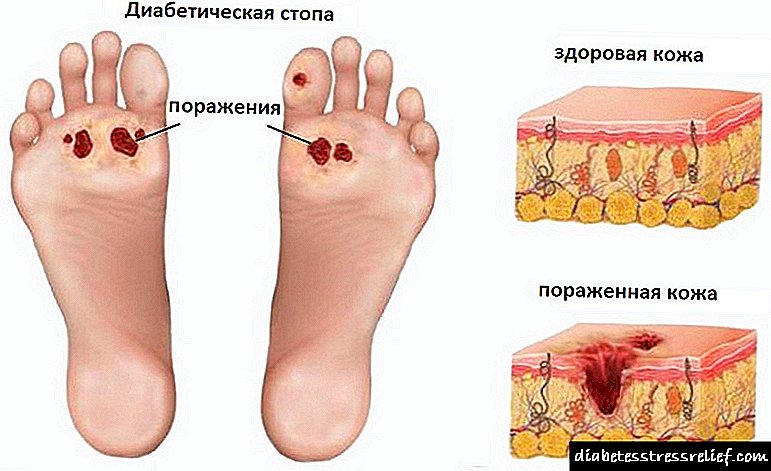
Цистите и фистулите на панкреасот не се ретки. Цистите се капсули со течност внатре. Тие се наоѓаат на самата жлезда, како и на околните ткива. Оваа болест се јавува на која било возраст, и без оглед на полот. Цисти на панкреасот - колективен концепт.
Цистите се поделени во неколку видови:
- Вродени. Овие вклучуваат цисти, кои биле формирани како резултат на малформација на ткивото на панкреасот, како и на дукталниот систем.
- Стекнати.
- Стекнатите цисти, пак, се поделени на задржување, дегенерација, размножување, паразитски.
- Цистивите за задржување се јавуваат како резултат на строгост на екскреторните канали на жлездата, како и кога тие се блокирани од камења или тумори.
- Дегенеративните цисти се развиваат како резултат на оштетување на ткивото на панкреасот за време на некроза на панкреасот, по крварење, траума или за време на процесот на тумор.
- Пролиферативни цисти се абдоминални неоплазми. Овие се цистаденокарциноми и цистаденомни.
- Паразитски цисти се јавуваат за време на инфекција на огенизам со ехинокок и цистицеркус.
Циста во зависност од структурата на нејзините wallsидови.
Постојат лажни и вистински панкреасни цисти во зависност од структурата на нејзините wallsидови. Вистинските цисти се конгенитални дизонтогенетски цисти, цистаденоми и цистаденокарциноми, стекнати цисти на задржување. Вистинските цисти сочинуваат околу 20% од сите цисти на жлездата. Неговата главна карактеристика е присуството на епителната обвивка, која е достапна на нејзината внатрешна површина. Големините на вистинските цисти се многу поголеми од лажните. Некои од цисти за хирурзи стануваат вистински откритие.
Wallsидовите на лажната циста се густи перитонеум и фиброзно ткиво. За разлика од вистинската циста, лажна нема епителна обвивка внатре. Внатре во лажните цисти се покриени со грануларно ткиво. Во шуплината има течност со некротични ткива. Оваа течност има различен карактер. Како по правило, ова е гноен и серозен ексудат кој содржи додаток на крв и згрутчување, а може да се содржи и сок од панкреасот. Лажна циста се формира на главата, телото и опашката на панкреасот. Количината на течност што ја содржи цистата понекогаш достигнува 1-2 литри или повеќе. Голема циста често се шири во различни насоки. Може да се наоѓа напред и нагоре во правец на малиот оментум, додека црниот дроб турка нагоре, стомакот надолу. Цистата, исто така, може да оди кон лигаментите на гастро-дебелото црево, притоа да го крева самиот стомак и попречниот дебелото црево се движи надолу.
Големи цисти.
Големите цисти на панкреасот обично протекуваат без посебни симптоми. Тие се случуваат ако цистата значително се зголемила и почнала да ги компресира соседните органи. Вообичаени симптоми на цисти се болка во горниот дел на стомакот, се појавуваат диспептични симптоми, општата состојба е нарушена, се појавува слабост, едно лице губи тежина, а телесната температура се зголемува. За време на палпацијата, формација на тумор во абдоменот е палпирана.
Пациентот почнува да се појавува досадна, постојана болка, во некои случаи, пароксизмална болка. Тие се појас, пукаат, додека пациентот мора да заземе свиткана положба или положба на коленото-лактот. Најостра болка се појавува кога цистата се притиска на сончевиот плексус и целијачна. Но, сепак, со огромни цисти, болките се малку изразени, пациентите се жалат на сензации на компресија во епигастричниот регион. Најчесто, диспептичните симптоми се гадење, понекогаш повраќање, како и нестабилни столици.
За време на студијата, главниот симптом е формирање на тумор. Ако цистата е голема, може да се открие на првиот преглед. Границите се јасни, формата е овална или тркалезна, површината на цистата е мазна. Формирање сличен на тумор во зависност од локализацијата се определува во папочната област, во епигастрична, како и во левата и десната хипохондриум.
Компликации на циста.
Највпечатливи компликации на циста на панкреасната жлезда се хеморагии во нејзината празнина, гнојни процеси, разни нарушувања кои се појавуваат по компресија на соседните органи од страна на цисти, надворешни и внатрешни фистули, руптури со последователен развој на перитонитис.
За дијагноза, земени се предвид клиничките симптоми на болеста, а се вршат посебни методи на истражување. Во крвта и урината, се забележува зголемување на бројот на ензимите на панкреасот. Компјутерската томографија, вклучувајќи скенирање на ултразвук, помага да се открие густа формација исполнета со течност.
Третманот се изведува хируршки. Одреден е дел од панкреасот погодена од циста. Со псевдоцисти се користат дренажни операции.
Фистули на панкреасот.
Панкреасните фистули се патолошки пораки на панкреасните канали со внатрешни органи или со надворешно опкружување. Фистулите се надворешни кога нејзината уста е формирана на кожата, а внатрешна кога фистулата комуницира со шупливите органи (тенкото и тенкото црево или желудникот). Фистулите се целосни и нецелосни. Со целосна фистула, сокот од панкреасот се излачува преку фистулата кон надвор. Нецелосна фистула се карактеризира со фактот дека сокот од панкреасот се влева во дуоденумот и делумно нанадвор преку фистулата.
Претежно фистули се јавуваат за време на траума на абдоменот или по операција на панкреасот, по отворањето на нејзините канали. Внатрешните фистули се појавуваат како резултат на промени во панкреасот што минуваат на wallидот на соседниот орган (со панкреатитис, перфорација на панкреасот циста и пенетрација).
Со целосни фистули се изведува хируршки третман. Главните видови на операции се ексцизија на фистула, шиење на формираната фистула или во стомакот или тенкото црево. Фистулата исто така се отстранува заедно со погодените панкреас.
Хроничен панкреатитис
Хроничен панкреатитис (ЦП) е хронично повторувачко воспалително заболување на панкреасот (панкреасот), што доведува до прогресивна атрофија на жлечното ткиво на органот, замена на сврзното ткиво на клеточните елементи на паренхимот, оштетување на каналите, болка и губење на функциите на егзо- и ендокрина жлезда.
Во текот на изминатите децении, преваленцата на хроничен панкреатитис се зголеми и се здоби со големо медицинско и социјално значење.
Причини за панкреатитис и фактори кои придонесуваат за нејзино појавување. Познати се повеќе од 140 фактори кои можат да предизвикаат панкреатитис или да придонесат за нејзино појавување. Сепак, во огромното мнозинство на хируршки пациенти, панкреатитис е поврзан со три главни фактори, од кои секој може да игра етиолошка улога и во акутни и хронични форми на болеста. Овие фактори се како што следи (по важност):
- 1) продолжена и прекумерна употреба на алкохол (алкохолизам),
- 2) заболувања на органи во непосредна близина на панкреасот, пред сè, на жолчните канали (холелитијаза), поретко на дуоденумот итн.,
- 3) повреда на панкреасот, вклучително и интраоперативна.
Веруваше дека со алкохолизам се поврзани околу 3/4 случаи на ЦП, а брзото зголемување на преваленцата на алкохолизам, особено кај нас, одредува нагло зголемување на зачестеноста на панкреатитис во последните децении, особено кај млади и средовечни мажи.
Болест на жолчни камења - Втора најважна причина за панкреатитис, која игра преовладувачка улога кај средовечни и постари жени. Добро е познато дека долго време во развиените земји има изразено зголемување на бројот на пациенти со холелитијаза, што исто така во голема мерка го одредува зголемувањето на фреквенцијата на панкреатитис поврзан со него.
Во споредба со првите две причини траума - и „случаен“, вклучително и криминален, и оперативен - е помалку важен и првенствено предизвикува, како по правило, акутен панкреатитис, кој подоцна може да се претвори во хронични форми.
Како етиолошки фактор, траумата може да има и директни и индиректни ефекти врз жлездата. Со директно изложување, директно оштетување на ткивото на жлездата се јавува под влијание на механичка сила (затворена или продорен траума на абдоменот, операција на самата жлезда или околните органи, особено на дуоденалната папила). Индиректните ефекти на траумата обично се поврзани со микроциркулаторни исхемични нарушувања во жлездата за време на трауматски шок, како и со продолжена или несовршена екстракорпорална циркулација за време на кардиохирургијата.
Бројот на трауматски панкреатитис исто така е склон да се зголеми. Ова се должи на зголемување на бројот на операции на панкреасот, ендоскопски манипулации и хируршки интервенции на големата дуоденална папила (ретроградна холангиопанкреатографија (RCP), ендоскопска папилосфинктеротомија (EPST)).
Така, се засили влијанието на сите три главни причини за панкреатитис, што го објаснува огромното зголемување на преваленцата на болеста во текот на XX век.
На почетокот на XX век. Панкреатитисот се сметаше за ретка болест, а францускиот хирург А. Мондор, тогашниот најголем орган за дијагностицирање и хируршки третман на акутни стомачни заболувања, беше горд што тој успеа да го препознае акутниот панкреатитис двапати во животот. Во моментов, дури и почетниот хирург кој работи во системот на брза помош може да се пофали со истото или уште поголемо достигнување во рок од една недела, па дури и само со еден часовник.
Бројни други фактори за кои се смета дека се причина или придонесуваат за развој на панкреатитис се помалку важни, ретко предизвикуваат лезии на панкреасот, особено што бараат внимание на хирургот. Попознатите од овие фактори вклучуваат:
- • ендокрини заболувања (примарен хиперпаратироидизам, Кушингова болест),
- • хиперлипидемија и хиперглицеридемија, особено ја комплицира бременоста, како и други генези,
- • лекови (орални контрацептиви, кортикостероиди, азатиоприн и други имуносупресиви),
- • алергиски и автоимуни фактори,
- • наследни заболувања (цистична фиброза на панкреасот како манифестација на цистична фиброза, генетски предизвикани метаболички и ензимски заболувања, особено, конгенитален недостаток на фактор за стабилизирање на калциум, со што се зголемува вискозноста на секрецијата на панкреасот и формирањето на калцифицирани калкули во панкреатичкиот канал, итн.),
- • исхемија на панкреасот, особено поврзана со стеноза на компресија на трупот на целијачна и други причини,
- • паразитски заболувања (аскаријаза, итн.)
Патогенеза. Може да се смета за универзално признаено дека патогенезата на панкреатитис кај огромното мнозинство на пациенти се заснова на оштетување на ткивото на жлездата од сопствените произведени дигестивни ензими. Нормално, овие ензими се лачат во неактивна состојба (освен амилаза и одредени фракции на липаза) и стануваат активни само по влегувањето во дуоденумот. Повеќето современи автори разликуваат три главни патогенетски фактори кои придонесуваат за автоагресија на ензимите во органот што ги излачува:
- • тешкотии при одливот на секреција на жлезда во дуоденумот и интрадуктивна хипертензија,
- • абнормално голем волумен и ензимска активност на панкреасот сок,
- • рефлукс во системот на канали на панкреасот на содржината на дуоденумот и жолчката.
Долго време, трипсин се сметаше за главен ензим одговорен за оштетување на ткивото на панкреасот во панкреатитис (по активирање на неговиот претходник трипсиноген со оштетена клеточна цитокиназа или дуоденален ентерокиназа). Неодамна, многу поголема важност е придадена на фосфолипазата Ах активиран од проензим од жолчни киселини и други фактори, особено трипсин. Овој ензим е во состојба да ги уништи живите клетки на ацинарот со тоа што ќе ги расчисти нивните фосфолипидни мембрани. Липазите се одговорни за појава на најголемиот дел од панкреасот и парапакреатичната некроза (стеатонекроза). Трипсин и другите активирани протеолитички ензими (еластаза, колагеназа, каликреин) ги разградуваат претежно вонлеточните елементи на сврзното ткиво, а панкреасните интерстицијални садови се важна цел за нивно дејствување, што е поврзано со хеморагична природа на панкреасна некроза кај некои пациенти.
Механизмите на патолошко неорганско активирање на ензимите и оштетување на ткивото на жлездите се разликуваат во зависност од причината за панкреатитис.
Значи, се знае дека алкохол особено во големи дози, рефлексниот и хуморалниот начин драматично го зголемува обемот и активноста на сокот од панкреасот. На ова се додава и стимулирачкиот ефект на нутритивниот фактор. Покрај тоа, алкохолот придонесува за спазам на сфинктерот на хепаталната панкреасна ампула (сфинктер на Оди), предизвикува зголемување на вискозноста на секрецијата на панкреасот, формирање на протеини преципитира во него, кои подоцна се трансформираат во камења карактеристични за хроничната форма на болеста. Сето ова го комплицира одливот на секреција и доведува до интрадуктивна хипертензија, која, на ниво кое надминува 350-400 mm вода колона, може да предизвика оштетување на епителните клетки на каналите и ацините и ослободување на цитокинази кои го активираат механизмот за активирање на ензимот. Сфинктерот од Оди спазам доведува до рефлуксен жолчен панкреас и интрадуктивно активирање на ензимите поради жолчните киселини. Не е исклучено и директното штетно дејство на високи концентрации на крв во алкохол врз жлезните клетки.
Со панкреатитис поврзан со болести на билијарниот тракт главниот патогенетски фактор е повреда на одливот на панкреасниот сок во дуоденумот, што првенствено се должи на присуството на веќе споменатиот „обичен канал“ преку кој одат жолчните камења и каде обично се влева главниот канал на панкреасот. Со одделниот проток на жолчните и панкреасните канали, како и со посебниот проток во дуоденумот на дополнителниот (санториниум) канал, во комуникација со главниот канал на панкреасот, не се развива билијарна панкреатитис.
Минувајќи низ ампулата Ватер, жолчните камења привремено легнуваат во неа, предизвикувајќи спазам на сфинктерот на Оди и минлива дуктална хипертензија, предизвикувајќи ензимско оштетување на ткивото на жлездите и, евентуално, напад на акутен панкреатитис, кој во некои случаи е асимптоматски или маскиран со напад на билијарна колика. Повторното „туркање“ на жолчни камења низ ампулата како резултат на висок панкреас и билијарен притисок може да доведе до траума на мукозната мембрана на дуоденалната папила и стеноичен папилитис, што го отежнува поминувањето на жолчката и панкреасот, како и на повторното празнење на камења. Рефлукс на жолчката во панкреасниот канал може да игра улога во разгледуваната форма на панкреатитис, а во присуство на холангитис, микробните ензими, исто така, придонесуваат за активирање на ензимите на панкреасот.
Може да игра и независна улога во патогенезата на панкреатитис болести на дуоденумот поврзана со дуоденостаза и хипертензија во целиот лумен и придонесува за рефлукс на дуоденална содржина во панкреасот (канал (вклучувајќи го и синдромот на „адикуларна јамка“) по ресекција на желудникот според типот на Билрот-П). Парапапиларниот дивертикулум на дуоденумот може да предизвика и спазам и (ретко) атонија на сфинктерот на Оди.
На директна повреда механичко оштетување на жлездата доведува до интраоргано активирање на ензимите со ослободување на активатори (цитокинази) од некротични клетки и последователен развој, покрај трауматска ензимска iancreatonecrosis. Со ендоскопска интервенција на големата дуоденална папила (RCHP, EPST), мукозната мембрана на ампулата Ватер и терминалниот дел на главниот панкреасниот канал често се повредени. Како резултат на траума, хеморагија и реактивен едем, одливот на секреција на панкреасот може да биде спречен и може да се развие дуктална хипертензија, чија улога во патогенезата на панкреатитис веќе е разгледана. Theидовите на каналот, исто така, можат да бидат оштетени со прекумерен притисок со воведување на агент за контраст за време на RCP.
На индиректна изложеност случаен и оперативен повреди на панкреасот (трауматски шок, хеморагија, кардиохирургија со продолжена перфузија), оштетување на жлечното ткиво со ослободување на активирачки клеточни фактори е главно поврзано со микроциркулаторни нарушувања и придружна хипоксија.
Кај хроничен панкреатитис, што не е последица на акутен, се јавуваат и ензимски оштетувања, некробиоза, некроза и автолиза на панкреатоцити, кои се јавуваат и постепено, под влијание на долготрајно дејство, и акутно - при егзацербации на хроничниот процес.
Ресорпцијата на малите дисеминирани фокуси на нанкреонекроза со нивна замена со ткиво на лузни доведува до панкреасна склероза, компресија на ацини, деформација и цикатрички стриктури на екскреторните канали, што игра важна улога во нарушувањето на одливот на секреција и општо, патогенезата на хроничен панкреатитис. Прогресијата на цикатричкиот процес во жлездата може да доведе до значително намалување на надворешните и интрацекреторните функции (дигестивни нарушувања, дијабетес), како и до компресија на обичниот жолчен канал што поминува низ дебелината на главата на панкреасот (опструктивна жолтица), портална портална вена (портална хипертензија).
Во случај на капсулација на мали фокуси на некроза, секундарна калцификација особено карактеристичен за алкохолен ЦП и за панкреатитис поврзан со нарушен метаболизам на калциум (хиперпаратироидизам, недостаток на фактор стабилизирачки во калциум). Калцификација на панкреасниот паренхим кај хроничен панкреатитис служи како индиректен доказ за минато фокусна панкреасна некроза, бидејќи солите на калциум обично се депонираат во девитализирано, мртво ткиво.
Поголеми фокуси на панкреасна некроза, при излегување до капсулација, во некои случаи можат да се појават асептично и да се претворат во лажна панкреасна, парапакреатична или комбинирана циста со влакнести wallsидови, направени првично со некротично ткиво, а по нејзината постепено деградација и распуштање - облачно, постепено прозрачно, светло ензими за секреција на панкреасот. Инфекцијата предизвикува појава на слаб панкреас или папанкреатичен апсцес, обично содржи гној и елементи на панкреасна некроза, што е во различни фази на деградација. Сепак, додавањето на заразни воспаленија во принцип значи промена во судбината на некротичното ткиво и преминување од нестабилна капсулација до отфрлање.
Класификација. Во зависност од причината за болеста, хроничен панкреатитис може да биде:
- 1) алкохоличар
- 2) холангиоген (поврзан со болести на билијарниот тракт),
- 3) трауматски,
- 4) заради други фактори.
Од природата на морфолошките промени во паренхимот на жлездата треба да се разликуваат:
- 1) дифузен склерозирачки хроничен панкреатитис,
- 2) хроничен панкреатит со присуство на формации на шуплина (капсулирани фокуси на панкреатична некроза, лажни цисти, слаби апсцеси).
И двата типа на болести можат да се појават:
- а) без калцификација,
- б) со калцификација на паренхимот на жлездата.
Според состојбата на системот на канали, треба да се разликуваат следново:
- 1) хроничен панкреатитис без знаци на дуктална хипертензија
- 2) хроничен панкреатитис со знаци на дуктална хипертензија, вклучувајќи:
- а) без интрадуктивни калкули,
- б) со интрадуктивни калкули.
Се разликува преваленцата на хроничен панкреатитис:
- 1) регионална со доминантна локализација на промените (можни комбинации):
- а) во главата на панкреасот,
- б) телото на панкреасот,
- в) опашката на панкреасот,
- 2) субтотална,
- 3) вкупно.
Покрај тоа, се разликува и хроничен панкреатитис:
- а) без изразена повреда на парапакреатично влакно (парапареатитис),
- б) со сериозно оштетување на парапареатичното влакно.
Во клинички аспект, може да се издвојат:
- 1) примарен хроничен панкреатит,
- 2) преостанат (преостанат) хроничен панкреатитис, дејствувајќи како продолжение на акутен панкреатит.
Текот на хроничен панкреатитис може да биде:
- 1) монотоно,
- 2) периодично ескалирање со фази:
- а) егзацербации,
- б) ремисија,
- 3) латентна (вклучително и со многу години ремисија).
Можете да разликувате форми на хроничен панкреатитис во зависност од присуството на компликации и нивната природа:
- 1) хроничен панкреатитис без компликации,
- 2) хроничен панкреатит комплициран од:
- а) акутна масивна панкреасна некроза,
- б) панкреасна фистула,
- в) опструктивна жолтица и (или) холангитис,
- е) повреда на патентноста на дуоденумот,
- д) хипертензија на порталот,
- д) крварење,
- е) исцрпување на исхраната,
- 3) дијабетес
- з) други компликации.
Клиничката слика. Најчеста и релативно рана манифестација на ЦП е синдром на болка. Болката е обично со значителен интензитет. Тоа е поврзано со нарушување на одливот на панкреасниот сок и дуктална хипертензија, хроничен воспалителен процес во жлезда од асептична или заразна природа, како и вклучување во лузни-воспалителни промени во ретроперитонеалните нервни плексуси и крвните садови кои обезбедуваат циркулација на панкреасот (исхемија).
Болката обично е локализирана во епигастричниот предел, понекогаш поблиску до левиот или десниот хипохондриум, честопати зрачи до долниот дел на грбот или има појасен карактер. Локализацијата на болката може да зависи од локацијата на зоната на најголема или примарна лезија на жлездата (глава, тело, опашка). Понекогаш болката е монотона, но кај повеќето пациенти е поврзана со оброк и започнува или се засилува еден час или повеќе после јадење. Во некои случаи, главно се забележуваат ноќни болки. Со рекурентен панкреатит, болката може да се појави само за време на егзацербации или да се интензивираат за време на овие периоди.
Се смета дека е карактеристично за болката во хроничен панкреатитис дека имаат тенденција да се зголемат во положбата на пациентот на грбот и да ослабнат со промена на положбата на телото. Внесувањето алкохол понекогаш привремено ја слабее болката, но кај повеќето пациенти придонесува за нејзино засилување. Кај хроничен панкреатитис поврзан со холелитијаза, панкреатогената болка може да се комбинира со болка во десниот хипохондриум, карактеристична за холециститис.
Кај пациенти со таканаречен безболен ЦП или негов латентен курс (почесто со алкохолен хроничен панкреатитис), болката може да биде мала или долго време да отсуствува заедно, што, според секоја веројатност, може да се должи на отсуство на изразена дуктална хипертензија. Клиничките манифестации кај оваа група на пациенти честопати се поврзани главно со намалување на надворешното и (или) внатрешното лачење на ГИ.
Групата на кои често се јавуваат симптоми на XII зависи од ензимската инсуфициенција на жлездата и сродните дигестивни нарушувања. Значи, скоро истовремено со болка, повеќето пациенти имаат поплаки надуеност и отпад стомак и понекогаш плункање после јадење. Овие симптоми се влошуваат со нарушувања во исхраната и после пиење. Тие се исто така карактеристични нарушувања на столицата.
Во типични случаи, запек први се јавува, што потоа се заменува со нестабилно столче со наизменично запек и дијареја. Кога често се забележува стеаторија измет се здобијат со сивкава боја, карактеристична мрсна сјај и може да содржи честички на нејадена храна. Во тешки случаи, може да се појави постојана, профузна дијареја со течна, водена столица која содржи капки масти. Во овој случај, апетитот е зачуван, а кај некои пациенти е дури и зголемен.
Дигестивни нарушувања, кои се состојат во нарушувања на варењето и користењето на хранливи материи и витамини, доведуваат до губење на тежината и алиментарна исцрпеност на пациенти, придружена со хиповитаминоза.
Ако се случи секундарно заразен процес на подрачјето на жлездата (обично со панкреатитис поврзан со формирање на патолошки шуплини - зачудувачки лажни цисти), треска понекогаш придружено со треска и потење, и придружна општа слабост, како и зголемена болка во пределот на патолошкиот фокус.
Во случај на секундарно нарушување на преминот на жолчката како резултат на компресија на терминалниот дел на обичниот жолчен канал, се појавува зголемена и задебелена глава на жлездата или цистата жолтицаи со холангитис - треска, тежина и болка во десниот хипохондриум.
При стискање на дуоденумот, може да се забележи забрзано чувство на исполнетост, гадење и повраќање после јадење.
Со големи цисти на панкреасот и папанкреасот, пациентите понекогаш се жалат на асиметрија на абдоменот, болно оток во горниот дел.
Компликациите на псевдоцисти или хроничен апсцес на жлездата со крварење се манифестираат со добро познати вообичаени симптоми на загуба на крв, а доколку се појави порака помеѓу шуплината и луменот на гастроинтестиналниот тракт (најчесто псевдоцистиодуоденална фистула), се појавуваат обилни столици на кари. Болките понекогаш се интензивираат, а во областа на цистата, волуметриска формација почнува да се палпира или да се зголемува.
Aintsалбите поврзани со ендокрината панкреасна инсуфициенција обично се појавуваат доцна и не секогаш го привлекуваат вниманието на пациентот. Причината за ова може да биде намалување на побарувачката на инсулин како резултат на малапсорпција на јаглени хидрати, како и лачење на неговиот антагонист, глукагон, од истите причини, намалувањето во островскиот апарат заедно со инсулин, а тоа помага да се стабилизира гликемијата и поблагиот тек дијабетес кај голем број пациенти со ЦП.
Анамнеза на пациенти со хроничен панкреатитис најчесто доста карактеристично. Кај повеќето од нив, неколку години пред појавата на нарушувања поврзани со панкреасна патологија, се забележува прекумерно консумирање алкохол заради сериозна зависност од алкохол (алкохолизам) или таканаречена домашна пијанство. Иако во многу случаи, пациентите бараат да се скрие од докторот вистинската количина алкохол што консумираат, не може да се исклучи дека понекогаш алкохолот XII може да биде од земање умерени дози на духови и може да резултира од индивидуално зголемена чувствителност на панкреасот.
Квантитативно помала група на пациенти, во која преовладуваат средовечни и постари жени, имаат историја на холелитијаза, вклучувајќи компликации на опструктивна жолтица и (или) холангитис, присуство на таканаречен синдром на постхолецистектомија, честопати поврзан со резидуална холедохолтијаза.Понекогаш болест на жолчното кесе, комплицирана со ЦП, може да се појави без класични симптоми, а холецисто- па дури и холедохоллитијаза се дијагностицира кај пациент со ЦП само со посебна студија.
Поретко, историја на затворена или отворена повреда на панкреасот, операција на жлездата или органи што се во непосредна близина на неа, ендоскопски интервенции на големата дуоденална папила, итн.
Кај уште помал број на пациенти, во историјата се утврдени други ендогени или егзогени фактори кои би можеле да бидат причина или да придонесат за појава на ЦП (хипериаратироидизам, цистична фиброза, наследни метаболички нарушувања, систематска употреба на одредени лекови итн.).
На објективна клиничка студија пациент со некомплицирана XII е релативно ретко способен да идентификува знаци специфични за оваа болест. На преглед, значителен дел од пациентите забележале намалена исхрана, бледо, понекогаш со икална или земјен нијанса, тен, јазик со белузлава облога.
Со перкусија и аускултација на градите, во ретки случаи, се открива ефузија што се локализира почесто во левата плеврална празнина и е поврзана или со панкреасно-плеврална фистула или со супурација на панкреасот или паранкреатичен псевдоцист сместен под левата купола на дијафрагмата. Плуралниот ефузија во последниот случај се нарекува реактивен.
Асиметрично зголемување на волуменот на стомакот во горниот дел може да се забележи во присуство на големи панкреатични или парапанкретични псевдоцисти.
Присуството на асцит, што предизвикува општо зголемување на големината на абдоменот и задушување на глуждот движејќи се во промена на положбата во нејзините рамни делови, е поврзано со секундарна хипертензија на порталот, која се развива како резултат на вмешаност во лузна-воспалителниот процес и (или) тромбоза на порталната вена и нејзините главни притоки (горен мезентерични и спленични вени) кои минуваат во непосредна близина на панкреасот (субхепатичен портален блок). Во овој случај, на асцитите обично му претходи и придружени со спленомегалија, утврдени со палпација или ударни.
Самиот патолошки изменет панкреас може да се палпира главно кај осиромашени пациенти во форма на болен валјак попречно лоциран во епигастриумот, како и во присуство на значајни формации на големината на шуплината (псевдоцисти, слаби апсцеси), вклучително и оние кои делуваат како подлога на таканаречената форма на тумор на хроничен панкреатит . Понекогаш се забележува неусогласеност помеѓу интензивна болка и ситна болка предизвикана од палпација.
Во случај на опструктивна жолтица поврзана со проширување и згуснување на главата на панкреасот што го опкружува терминалниот дел на обичниот жолчен канал, понекогаш е можно да се палпира зголемена и безболна жолчка на мочниот меур (варијанта на Courvoisier симптом), и ако дуоденумот е нарушен, продолжен стомак со испровоциран феномен на шушкање.
Понекогаш во областа на xiphoid процесот се слуша систолен шум, што укажува на компресија стеноза на трупот на целијаки, што може да предизвика исхемија G1G (и други органи на горниот дел на стомакот) и, како што веќе споменавме, има лошо влијание на патогенезата на хроничен панкреатитис.
Лабораториска дијагностика. Во студијата на пациенти со сомнителен хроничен панкреатит, лабораториските податоци имаат помошна дијагностичка вредност. Во општ тест на крвта, може да се открие еден или друг степен на анемија и фазни промени карактеристични за егзацербација на инфективно-воспалителниот процес (леукоцитоза, смена на неутрофилната формула лево, зголемување на стапката на седиментација на еритроцитите - ESR). Биохемиската анализа открива хипопротеинемија кај пациенти со испуштање и хипергликемија кај секундарниот дијабетес. Со монотоно тековно ЦП, може да не се забележи зголемување на нивото на ензими во крвта, особено хиперамиласемија, а за време на егзацербации, нивото на ензими, како по правило, се крева, а понекогаш и значително. Соодветно зголемување на нивото на ензими е забележано и во урината.
Кај измет со стеатореа се откриваат неутрални маснотии и сапуни, а содржината на жолчните киселини се оценува како нормална (се разбира, со нормална патентност на жолчните канали). Со кререореа поврзана со недоволно ензимско разложување на протеините, измет содржи немодифицирани мускулни влакна.
Современиот метод за проценка на егзокрината функција на панкреасот е тест за еластаза. Еластазата е ензим што го произведуваат ацинарните клетки на жлездата, за време на минување низ цревата, НС е уништена, затоа, определувањето на неговата концентрација во измет е објективен критериум за проценка на состојбата со функцијата на егзокрина жлезда.
Студијата за ензими (главно амилаза) во пункции на содржината на лажни цисти, како и во плеврален ексудат, понекогаш комплицирајќи го текот на ЦП, има одредена дијагностичка вредност.
Хардверски и инструментални дијагностички методи. Истражувачката радиографија на абдоминалната празнина (Сл. 20.1) има повеќе академско значење при дијагностицирање на ЦП, но карактеристични промени може да се забележат само кај пациенти со тешка калцификација на паренхимот на жлездата и (или) доволно големи калцифицирани калкули во панкреасот.

Сл. 20.1.Панорамски рендген на абдоминалните органи при хроничен калцифициран панкреатит.
На сликата се прикажани големи калцификации во проекцијата на панкреасот по целата должина (означено со стрели)
Фиброгастродуоденоскопија (FGDS) и ретроградна холангиопанкреатографија (RCP) ви овозможуваат визуелно да откриете промени во дуоденумот и големата дуоденална папила (BDS), како и да контраст на панкреасните и жолчните канали (Сл. 20.2).
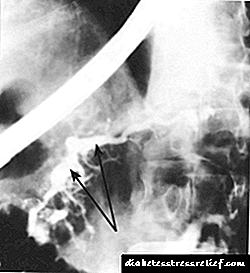
Сл. 20.2.Ретроградна панкреатографија кај хроничен панкреатитис.
Сликата покажува остро проширен главен канал на панкреасот
Студија за контраст на билијарниот тракт (холангиографија) е неопходна пред се за пациенти со билијарен ЦП или со осомничен. Се спроведува или со индиректен метод со орална или интравенска администрација на агент за контраст, што, за жал, не обезбедува доволен квалитет на слика и генерално не е применливо кај пациенти со билијарна опструкција, или со метод на директен контраст. Вториот се постигнува со RCHP (Сл. 20.3), како и со употреба на перкутана трансхепатична пункција на жолчното кесе или жолчниот канал, вклучително и под контрола на ултразвук, компјутерска томографија или лапароскоп.

Сл. 20.3.Ретроградна холангиопанкреатографија. Theолчните канали, жолчниот меур и главниот панкреасниот канал се спротивставени. На сликата е прикажано проширено стеснување (симптом на „опашка на глувчето“) на терминалниот дел на обичниот жолчен канал (панкреатичен дел) и остра експанзија на главниот панкреасниот канал со нејасни контури
Ако жолчното ќесе е блокирано од камења или е отсутно (по холецистектомија), можно е да се администрира контрастно средство со пункција на интрахепатичните жолчни канали. Во присуство на жолчката фистула, контрастот се постигнува како резултат на фистулографија.
Врз основа на холангиографија, може да се суди за присуството на жолчни калкули, проширување, деформација или стеноза на жолчните канали, присуство на пречки за одлив на жолчката во дуоденумот.
Х-зраци преглед на желудникот и особено на дуоденумот е од значителна дијагностичка вредност. Радиографијата на желудникот ги елиминира нејзините органски лезии, кои можат да бидат поврзани со патогенезата на панкреатитис, а понекогаш се откриваат деформации поврзани со промени во панкреасот (Сл. 20.4), на пример, депресија во присуство на псевдоцист, форма на тумор на ЦП и др.

Сл. 20.4.Деформација на контурата на излезот на желудникот и вртењето на дуоденумот со циста на главата на панкреасот
Дуоденографијата овозможува да се суди за слободниот премин на бариум низ дуоденумот или присуството на дуоденостаза, како што веќе споменавме, од значење во патогенезата на ЦП. Информативен метод е рендгенско испитување на дуоденумот во услови на дрога (вештачка) хипотензија, постигнат со прелиминарна администрација на антиспазмотици, на пример, атропин. Карактеристични знаци на хроничен панкреатитис, во кои придонесува хипотензијата, вклучуваат проширување на потковицата на дуоденумот заради зголемување на големината на главата на панкреасот и присуството на медијалниот wallид на опаѓачкиот дел од цревата на широк дефект на полнење, што понекогаш стенозира луменот и го спречува премин на бариум (Сл. 20.5).
За да се изврши дуоденоскопија, се користат ендоскопи со странично видно поле. Студијата обично се изведува на празен стомак, во специјално адаптирана просторија со Х-зраци на апарат опремен со електронски оптички конвертор и сериограф (ако се планира да се изврши RHIG).

Сл. 20,5.Дуодеиографија со хипотензија. На сликата е прикажано проширување на потковицата на дуоденумот и компресија на цревата на ниво на нејзините опаѓачки и долни хоризонтални гранки со зголемена глава на панкреасот
Со помош на ендоскоп, прелиминарно се испитува хранопроводот, каде понекогаш се откриваат проширените вени на субмукозниот слој, кои се резултат на секундарна хипертензија на порталот, а потоа и на стомакот. Во стомакот, често има манифестации на гастритис, вклучително и ерозивни (за време на периоди на егзацербација). Повремено, задниот wallид на желудникот се турка предно (во присуство на панкреасниот неседоцист, форма на тумор-форма XII).
Во дуоденумот често се одредуваат знаци на дуоденитис, поместување на медијалниот wallид поради зголемување на главата на жлездата, понекогаш и стеснување на луменот. Често ерозијата е видлива на мукозата, понекогаш промените се стекнуваат со карактер на таканаречениот псевдотуморен дуоденитис, во кој цревниот ид станува крут, лесно крвари при контакт, за што е потребна биопсија за да се исклучи карцином.
Испитувањето на BDS често открива промени поврзани со панкреатитис (папилитис, стеноза, папиломатозен раст, понекогаш исто така е потребна биопсија за да се исклучи карцином на папиларија, периферпиларна дуоденална дивертикула, итн.).
Доколку е решено да се спроведе RCP, преку влажниот канал на ампулата Ватер се вметнува специјален катетер на тефлон со надворешен дијаметар од 1,8 mm, а преку него се воведува растворлив во вода радиопека лек (верографин, урографин, итн.), Избегнувајќи прекумерен притисок, а потоа се прави слика.
Знаци карактеристични за хроничен панкреатитис можат да бидат откриени на радиограмот: проширување на главниот канал на панкреасот (понекогаш во форма на контрастна „вредност на езерата“), присуство на стриктури, калкули, како и празнини кои комуницираат со него (псевдоциста).
Структура на терминалниот дел од заедничкиот жолчен канал, проширување на екстра- и интрахепатични жолчни канали, холедохоллитијаза и др може да се открие на истовремено изведен холангиограм. Со оглед на можните компликации на RCHP (акутен панкреатитис, акутен холангитис до развој на бактериски токсичен шок во присуство на инфекција во каналите), оваа студија се спроведува главно според апсолутни индикации, пред операција или со истовремена ендоскопска декомпресија на каналите и со задолжителна превенција на ОП (октреотид, антиспазмодика) инфузија терапија).
Ултразвучно испитување (Сл. 20.6) - еден од најинформативните и, згора на тоа, неинвазивни методи на истражување на панкреасот - треба да се спроведе во сите случаи кога се сомнева во неговата патологија.

Сл. 20.6.Ултразвучно испитување за хроничен панкреатитис:
ДП - зголемен панкреасниот канал, Л - црниот дроб Стр - панкреас, Vl - спленична вена, IVС - инфериорна вена кава АО - аорта
Сондата за ултразвук се наоѓа во епигастричниот регион и соодветно се преместува на проекцијата на жлездата од левата и десната хипохондрија.
Нормално, панкреасот има рамномерни, јасни контури и хомогена структура, а дијаметарот на главниот канал на панкреасот не надминува 1,5–2 мм. Со патологија, може да се открие општо зголемување на големината на органот со униформа намалување на густината на ехо, што укажува на едем. Намалување на големината на жлездата, хетерогеноста на структурата, присуството на мали области на згуснување на ткивата, а исто така и нејасноста на контурите може да укажуваат на фиброзни промени во жлездата, а малите остро изразени ехо-позитивни нодули укажуваат на фокусна калцификација на паренхимот.
Ехоструктури со висока густина лоцирани во каналот и даваат феномен на „ултразвучна патека“ служат како знак на интрадуктивни калкули.
Течните формации (лажни цисти, слаби апсцеси) се претставени на ехограмот како заоблени делови на значително намалена густина на ехо со повеќе или помалку јасни контури и дорзално подобрување. Добро формираните лажни цисти со течна содржина се тркалезни или овални, хомогени и опкружени со посебна капсула. Содржината на неформирани цисти и апсцеси може да биде хетерогена поради присуството на секвестрација на ткиво и деритус во прилог на течност.
Компјутеризирана томографија (КТ) е метод со висока резолуција на Х-зраци кој е широко користен во студијата на панкреасот (Сл. 20.7). Во принцип, методот овозможува да се добијат податоци слични на ехографски, но во некои случаи тоа овозможува да се разјасни и последното, на пример, во случај на дебелина на пациентот, подуеност, доминантна локализација на патолошки промени во опашката регион на жлездата.

Сл. 20,7.Компјутерска томографија за хроничен калцифициран панкреатитис. На сликата се прикажани цисти на главата на панкреасот (U), проширен канал wirsung и калцификации во неговиот лумен (2)
Во исто време, постојат случаи кога фокалните промени откриени со ултразвук не се откриени за време на КТ (изоодени) или обратно (изохегено). Така, и двете студии се надополнуваат едни со други. Со оглед на високата цена на КТ, неговата употреба треба да се смета за неопходна во случаи кога, врз основа на ултразвук, не е можно да се создаде доволно јасна слика за патолошки промени во панкреасот (на пример, кога во панкреасот е откриен делумно изохегенски фокус).
Нормално, панкреасот се одредува на пресметаните томограми во форма на релативно хомогена формација во форма на 5. Знаци на лезија на жлезда се хетерогеност на сезоната со области на набивање и расипување, експанзија, контракција и деформација на каналите, единечни или повеќекратни формации на празнина на шуплината. За лажна циста, како и со ултразвук, карактеристично е присуството на капсула и хомогена или хетерогена (во присуство на шуплина на шуплина или кит). КТ-скенирање со висока резолуција во присуство на калцификации во жлезди и дуктални калкули. Малигните неоплазми со КТ изгледаат како фокуси чија густина е помала од густината на жлездата.
Биопсија за аспирација со сина игла (ТИАБ) се користи првенствено за диференцијална дијагноза на туморна форма на хроничен панкреатитис и рак на панкреасот. Се изведува преку предниот абдоминален wallид под локална анестезија, а правецот на иглата постојано се следи со помош на ултразвучна машина или компјутерски скенер за томографија.Дијагностичката ефективност на методот зависи од искуството на лекарот што ја извршува пункцијата, од големината на пункциското образование и од бројот на пункции, како и од искуството на цитологот што ги испитува нункциите.
И покрај доволниот број и високата содржина на информации за современите методи на предоперативна дијагностика, не е можно точно да се препознае природата на лезии на панкреасот кај сите пациенти. Во овој поглед, интраоперативна дијагноза е од големо значење. Ги вклучува следниве елементи:
- • преглед и палпација на панкреасот, билијарниот тракт, желудникот, дуоденумот, вклучувајќи го и регионот BDS,
- • директно спротивставување на пункција на панкреасните и вообичаени жолчни канали со слика на операционата маса,
- • пункција или инцизија биопсија на патолошки формации на панкреасот и променети регионални лимфни јазли.
Диференцијална дијагноза. Хроничниот панкреатитис треба да се разликува првенствено со болести кои манифестираат хронична болка во епигастричниот регион, вклучувајќи ги и оние поврзани со внес на храна и се јавуваат со периодични егзацербации. Студијата за контраст со Х-зраци, а особено FGDS, овозможува да се исклучи хроничен чир на желудникот или дуоденалниот улкус, како и болните форми на хроничен гастритис. Но, треба да се запомни дека чир што продира во панкреасот може да биде фактор кој придонесува за појава на ЦП и, според тоа, откривањето на чир не може да ја исклучи засегнатата болест. Ова може да остави познат отпечаток на манифестацијата на пептичен улкус (зрачење на болки во грбот, заокружување на нивната природа), но обично не му пречи на пациентот по лекувањето на чир на овој или друг начин.
Болеста на жолчното кесе обично се исклучува со ултразвук на вонтехтичните жолчни канали (отсуство на калкули и други промени во жолчното кесе). Сепак, холелитијазата е предизвикувачки фактор во панкреатитис, а откривањето на калкули во мочниот меур не ја исклучува оваа болест. Затоа, поплаките на пациент со проверена холелитијаза за болка надвор од проекцијата на жолчното кесе (во средниот дел на епигастриумот), особено зрачи кон долниот дел на грбот, ве тера да размислите за хроничен холангиоген (билијарен) панкреатитис (или т.н. хроничен холецистопанкреатитис) и да продолжите со посебни студии во оваа насока.
Може да се појават сериозни проблеми со диференцијацијата на псевдотуморозната форма на хроничен панкреатитис и рак на панкреасот. Кај хроничен панкреатитис, пролиферацијата на епителните елементи со знаци на клеточен атипизам, кој се смета за преканцерозна состојба, може да се открие морфолошки, а во случај на карцином што го попречува главниот канал на панкреасот, се среќаваат манифестации на секундарниот панкреатитис. Комбинацијата на овие две болести како независни нозолошки форми се јавува, очигледно, ретко.
Во исто време, хроничниот панкреатитис, особено неговата псевдо-канцерогена форма, со предоминантна лезија на главата на жлездата, може да предизвика компресија на терминалниот дел од обичниот жолчен канал и да даде опструктивен синдром на жолтица карактеристичен за карцином на оваа локализација, а кога е оштетена панкреасот, може да се манифестира во силна болка, што е исто така типично за напредна рак соодветна локализација.
Постојат голем број клинички разлики, во повеќето случаи овозможуваат диференцијација на односните заболувања. Значи, пред сè, карциномот се карактеризира со релативно кратка историја, не надминува неколку недели или, во екстремни случаи, месеци, додека кај хроничен панкреатитис анамнезата е често подолга. Хируршкиот карцином на панкреасот скоро никогаш не се манифестира со интензивна болка, а опструктивната жолтица предизвикана од тоа во огромно мнозинство на случаи се јавува против позадината на видното здравје, како резултат на што пациентите обично се прво хоспитализирани во заразни одделенија за да се исклучи вирусен хепатитис. Во исто време, со хроничен панкреатитис, опструктивна жолтица се јавува кај пациенти најчесто со алкохолна историја, кои во минатото имале акутен панкреатитис или кои долго време страдале од болка и периодични егзацербации на инфективниот процес поврзан со хроничен панкреатитис. Ако се појави опструктивна жолтица кај пациенти со ЦП со холангиогено потекло и е поврзано со тешко празнење на жолчката пресметка или негово кршење во ампула масти-ампула, тогаш, како по правило, синдром на силна болка и други знаци на егзацербација на калкулозен холециститис и холангитис кои не се типични за жолтица поврзан со рак на панкреасот на главата.
За жал, специјалните методи во сите случаи не овозможуваат да се реши диференцијално-дијагностичкиот проблем што се разгледува. Така, тестот на крвта на пациентот за антиген со јаглени хидрати (CA 19–9) и ембрионски антиген против карцином (ЦЕА) дава јасно позитивен одговор само со доволно големи димензии на туморот, честопати во иноперабилни случаи. Испитувањето на панкреасот со ултразвук или СТ-скенер дава зголемување на големината на жлездата, особено неговата глава, и во хроничен панкреатитис и карцином, а исто така открива и фокални формации со различна големина, згора на тоа, единечна хипотехничка формација е повеќе карактеристична за карцином, и кај хронична Панкреатитис на панкреасот е често дифузен, тој е хиперехоичен (погуст), содржи повеќе калцификации, иако е далеку од можно точно да се разликува природата на фокуси во сите случаи.
Сепак, значително проширување на главниот канал на панкреасот и особено присуството на калкули во него не е карактеристично за карцином и, како по правило, укажува на хроничен панкреатит. Идентификација на повеќе фокуси во црниот дроб во присуство на тумор на панкреасот укажува на хематогено ширење на рак на панкреасот.
Веќе споменатата биопсија на фино-игла, изведена преку предниот абдоминален ид под контрола на ултразвук или КТ, исто така, не секогаш ги решава проблемите на диференцијална дијагноза. Откривање на цитолошко испитување на примероци од биопсија на несомнено клетки на карцином или нивни комплекси, се разбира, укажува на карцином. Сепак, отсуството на канцерозни елементи во примероците од биопсија во секој случај не дозволува да се исклучи онколошка дијагноза, вклучително и по повторени пункции. Ако е можно да се добие гној за време на дијагностичка пункција, тогаш дијагнозата на „хроничен панкреатит“ станува најверојатна, иако не и апсолутно сигурна, бидејќи опструираниот тумор може да предизвика секундарна супуративна постапка во дукталниот систем на жлездата.
Со не-туморна форма на ЦП, дури и лапаротомија изведена од искусен хирург на ова поле не дозволува секогаш карцинозна лезија да биде исклучена со директно испитување и палпација на жлездата. Интроперативна биопсија на пункција ќе овозможи да се добие материјал од патолошко место со голема самодоверба, но дури и по итно цитолошко испитување, ситуацијата не е јасна во сите случаи.
Биопсија со директен засек за рак на панкреасот претставува одредени технички тешкотии, особено со длабока локација на фокусот во главата. Сепак, дури и по добивање на добра биопсија, дури и искусните патоморфолози не можат секогаш самоуверено да го разликуваат ракот од епителна пролиферација карактеристика на хроничен панкреатитис, особено во итни студии. Затоа, дури и во специјално добро опремени институции кои се занимаваат со проблемот, се прават понекогаш дијагностички и, соодветно, тактички грешки, од кои некои зависат од потценувањето на чисто клиничките манифестации на болеста. Како резултат на ова, пациентите со псевдотуморен панкреатит на главата се подложени на апсолутно никаква ресекција на панкреатододенална прикажана на нив, насочена кон радикално отстранување на туморот. И пациентите со сомнителен неоперативен карцином кои биле подложени на палијативни интервенции, како што се билиодигестивни анастомози, живеат необјасниво долго и понекогаш погрешно се сметаат за чудесно спонтано закрепени од безнадежен карцином. Во моментов, повеќето хирурзи кои работат на панкреасот веруваат дека ако е невозможно да се исклучи карцином интраоперативно, треба да се изврши еден или друг волумен на нејзината ресекција.
Хируршки третман. Општ индикација за хируршки третман на ЦП е неефективноста на конзервативниот третман од страна на гастроентеролози. Во ретки случаи, индикациите може да се сметаат за итни, на пример, со акутно крварење во шуплината на псевдоцистот и (или) во луменот на гастроинтестиналниот тракт, како и со руптура на голема циста. Операциите на итни индикации се вршат многу почесто. Тие се индицирани за егзацербација на инфективниот процес во панкреасот и околните ткива, опструктивна жолтица, како и декомпензирана дуоденална опструкција. Во повеќето случаи, третманот со ЦП се спроведува како што е планирано по темелно испитување на пациентот. Итноста на индикациите за операции на ЦП се зголемува ако е невозможно да се исклучи рак на панкреасот.
Хируршки третман на ЦП е поврзан со две основни тешкотии.
Првиот од нив е дека патолошките промени во жлездата погодени од ЦП се сериозни, распространети и неповратни. Во исто време, дури и кај тешко болни пациенти, железото продолжува да исполнува одреден дел од егзо- и ендокрините функции од витално значење за пациентот. Затоа, радикална операција во целосна смисла на зборот во форма на панкреатектомија неизбежно подразбира последователно комплексна и исклучително скапа терапија со замена со дигестивни ензими и хормони во текот на животот, а покрај тоа, таа е поврзана со големи технички тешкотии, можни компликации и непосредна опасност за пациентот. Следи дека повеќето методи на хируршки третман на ЦП се, ако не и палијативни, тогаш до одреден степен компромис, т.е. сугерираат зачувување и функционирање на патолошки променетата ткивна жлезда или, во секој случај, дел од тоа.
Втората основна тешкотија е што поголемиот дел од пациентите со ЦП, како што веќе споменавме, се хронични алкохоличари, а резултатите од повеќето хируршки методи зависат во голема мерка од тоа колку сака оперираниот пациент и може да се справи со неговиот дефект. Доколку пациентите продолжат да консумираат алкохолни пијалоци по операцијата, подобрувањето во нивната состојба е најчесто привремено, и покрај правилно извршените трудоинтензивни, честопати повеќестепени и скапи интервенции. Затоа, третманот на пациенти со алкохолен хроничен панкреатитис треба да се спроведува сукцесивно од хирурзи и нарколози.
Во хируршки третман на хроничен панкреатитис, следниве главни задачи може и треба да се извршат:
- 1) ослободување на панкреасот и парапареатичното влакно од испуштените области на заразена панкреасна некроза и неговите деривати (секвестрација на ткива, кит-детрит, гној). Овој елемент на интервенција, спроведен со најчестиот во хируршката пракса, абдоминалните форми на хроничен панкреатитис, може да се смета како доцната некректомија (секуректомија),
- 2) елиминација на дуктална хипертензија со обезбедување на непречен одлив на секреција на панкреасот во цревниот лумен,
- 3) санирање на билијарниот тракт и обезбедување на слободен одлив на жолчката при хроничен панкреатитис поврзан со холелитијаза, како и во секундарна стеноза на обичниот жолчен канал, што ги комплицира другите форми на хроничен панкреатитис,
- 4) ресекција на најизменетиот дел од панкреасот со релативно локализирани форми на хроничен панкреатитис (ресекција на панкреатодуоденал (почесто ако е невозможно да се исклучи карцином на панкреасот на главата), изолирана ресекција на панкреасот, медијана или левострана ресекција на панкреасот),
- 5) спроведување на посебни мерки насочени кон елиминирање на големи псевдоцисти и фистули на панкреасот кои се од независна важност (обично оваа задача се решава во текот на првите четири задачи, видете исто така ставови 20.2, 20.3).
Методите за денервација на панкреасот предложени во минатото со таканаречен хроничен панкреатит на болка (пост-ганглијална невротомија според Јошиока-Вакабајаши, како и пополнување на дукталниот систем на жлездата со течна брзо зацврстување на пластика со цел да се исклучи екскреторната функција) скоро не нашле независна употреба во последните години.
Хируршките интервенции за хроничен панкреатитис се еднофазни или двостепени. Двостепените операции се планираат однапред во согласност со карактеристиките на патологијата утврдени во студијата или се принудени од неочекувани околности откриени за време на интервенцијата. Сепак, во многу случаи, пациентите треба да поминат повеќе операции за ЦП. Ова може да се должи на сериозноста на постојната патологија, или на недостаток на посебни квалификации на хирурзи кои преземаат исклучително тешка задача за нив, или на повреда на пациентите од нивниот пропишан режим (пиење алкохол и други нарушувања во исхраната).
Да се вратиме на исполнувањето на петте основни задачи на хируршки третман на ЦП формулирани погоре во однос на специфични клинички ситуации.
Ако пациентот е примен за хроничен панкреатитис што се јавува со периодични егзацербации или за време на егзацербација (што се случува многу често), а тој има клинички знаци на заразен процес (температурна реакција, зголемена болка во епигастриумот, акутна фаза реакција на бела крв и сл.) .), а ултразвукот или КТ на панкреасот откриваат големи фокални, веројатно абдоминални, лезии, треба да се размисли за абдоминална форма на хроничен панкреатитис со слаба или отежната супурација во областа на старите фокуси некроза на панкреасот. Кај такви пациенти треба да се изврши интервенција што е можно поскоро, со главна цел да се отвори, испразне и да се исцеди панкреасот и парапакреатичните фокуси на хронична инфекција, т.е. изврши една или друга форма од веќе споменатата доцна некректомија. Во исто време, доколку е потребно, операцијата обично се изведува на билијарниот тракт.
По горната медијана лапаротомија, операторот прво ја проценува состојбата на вонхепаталниот билијарен тракт и доколку се открие патологија, го спроведува нивниот хируршки дебридимент. Во присуство на пресметан холециститис, се изведува холецистектомија, во случај на холедохолитијаза, холедохотомија и отстранување на камења, ревизија на терминалниот дел на обичниот жолчен канал, згора на тоа, интервенцијата на жолчните канали често завршува со дренажа на жолчниот канал со дренажа на Т-форма.
Ако во отсуство на холелитијаза има знаци на секундарна билијарна хипертензија (зголемување на жолчното кесе, зголемување на обичниот жолчен канал), холецистостомијата се применува на декомпресија.
Главниот дел од операцијата започнува со широка дисекција на гастро-дебелото црево лигамент и темелно ревидирање на панкреасот, а за пристап до задната површина на главата, дуоденумот мора да биде мобилизиран според Кочер (Сл. 20.8 и 20.9).

Сл. 20,8.Дисекција на париеталниот перитонеум по должината на работ на дуоденумот

Сл. 20.9.Дуоденумот, заедно со главата на панкреасот, таинствено ексфолира од ретроперитонеалното ткиво и палпација на мобилизирани органи
Воспалителните инфилтрати кои се наоѓаат во жлездата и околното влакно (често со знаци на централно омекнување, па дури и флуктуации) се пробиваат, а по приемот на заматена течност, гној и ситни детритуси, тие се отвораат по должината на иглата, отстранувајќи ги полу-стопените заптивки на ткивата и гнојниот гној од шуплините. Споредувајќи го оперативниот наод со ултразвук и КТ-податоците, треба да бидете сигурни дека сите фокуси на панкреатична некроза се пронајдени и испразнети. Отворените шуплини се исцедуваат со посебни цевки, кои се фиксирани на околните ткива и се прикажани на предниот абдоминален ид.
Во многу случаи, за време на оваа интервенција, зголемениот панкреасниот канал се отвора и се рехабилитира со надворешно одводнување на проксималните и дисталните делови (Сл. 20.10).

Сл. 10.20.Надворешно одводнување на главниот панкреасниот канал по попречно дисекција на панкреасот во пределот на телото (до задниот wallид на главниот канал на панкреасот)
Во голем број случаи, се формира надолжна панкреатореојуаноаномоза (Сл. 20.11 и 20.12).

Сл. 11/20.Фаза на работа на формирање на надолжна нанокреотеојуаноаномоза (операција Пустау-Н). Панкреатичен канал се дисецира надолжно(1),јејунумот е зашиен на панкреасот (2) (се формира задната усна на анастомозата)

Сл. 12/20.Конечна форма на работа на формирање на надолжна нанокререјјуноаноматоза (операција Пустау-И)
Наметнување на nancreatojejunoanastomosis (PEA) во оваа фаза на хируршки третман е контраиндицирано во случаи на заразен и воспалителен процес во жлезда или парапанкреатично ткиво, егзацербација на хроничен панкреатитис. Во овие случаи, секогаш постои ризик од дивергенција на конците на анастомозата, па затоа треба да се ограничите на надворешно одводнување на главниот канал на панкреасот.
Во постоперативниот период, доколку отворените фокусираат комуникација со дукталниот систем на жлездата, како и по надворешно одводнување на каналот, обично се формира панкреасна фистула (фистула), која се лекува природно преку слободниот одлив на панкреасот, и продолжува да функционира доколку има опструкција во проксималниот канал до следниот фаза на хируршки третман - преклопување НАП.
Операции насочени кон обезбедување бесплатен одлив на секреција на жлезда во цревата, се изведуваат кај пациенти со знаци на дуктална хипертензија (проширување на канал заради строгост на нејзиниот терминален дел, калкули на канали, постојана фистула на панкреасот). Ендоскопски интервенции на DB C (EPST) (Сл. 20.13) и трансдуоденални операции како што се папилосфинктер- и вирсунгопластика се неефикасни поради, како по правило, пролонгирана стеноза на терминалниот дел на панкреатичкиот канал, а исто така се поврзани со ризик од сериозно влошување на ЦП. Затоа, предност се дава на надолжната НАП со почетната јамка на јејунумот исклучена според Ру според видот на операцијата Пустау-П.

Сл. 20.13.Шематско претставување на ендоскопска интервенција на големата дуоденална папила
Кај пациенти со ЦП со повеќе или помалку локализирани бруто патолошки промени во жлездата (голем изевдоцист или група псевдоцисти, густ формирање на волумен кога е невозможно да се исклучи тумор, итн.), Индицирано е отстранување на засегнатите делови. По ресекција на каудалниот дел, тие се обидуваат ретроградно да го исцедат главниот канал на панкреасот (да се елиминира дукталната хипертензија на панкреасот) со примена на термолатерална (термотерминална) анастомоза на попречниот пресек на жлездата со јахунуумска јамка исклучена според Ру (операција на Пуустау-1) (Сл. 20.14).

Сл. 20.14 година.Операција Пустау-Јас. Наметнување на панкреатотероанастомоза со јамка на јејунумот, исклучено според Ру, по ресекција на дисталниот панкреас
Некои автори, кои сметаат дека таквата анастомоза е недоволна, дополнително го дисекцираат каналот надолжно и го поврзуваат со цревата, како да ги комбинираат методите на Паста-И и Паста-Н.
За време на ресекција на средниот дел (тело) на жлездата, јамката на цревата исклучена по должината на Ру е анастомозирана со краевите на преостанатите проксимални и дистални делови на жлездата (Сл. 20.15).

Сл. 20.15 година.Вид на реконструкција по средна ресекција на панкреасот
Ресекцијата на панкреатотуоденал (ПДР), доколку не е можно да се исклучи рак на панкреасот на главата, обично се прави според добро развиената техника на Виппл (за повеќе детали, види став 21.2).
Карактеристична карактеристика на ПДД кај хроничен панкреатитис е тешкотијата поврзана со екстензичен цикатричен перипанкреатитис, особено кога се разликуваат задната површина на главата и процесот на куката, меѓу кои постои портална вена со притоки и супериорна мезентерична вена.
Интервенциите на екстрахепатични билијарни канали за холелитијаза се од независна важност главно кај пациенти со поблаги форми на хроничен билијарен панкреатитис, кај кои обично нема сериозни морфолошки промени во жлездата, а егзацербацијата на холециститис или минување на калкули низ ампулата Ватер е придружена со минлив едем на жлезда и симптоматологија.
Операциите насочени кон третирање на патологијата на дуоденумот, кои, како што веќе споменавме, имаат вредност во патогенезата на болеста (дуоденостаза, дуоденала, особено перифепиларни, дивертикулуми и сл.), Се со одредена важност во третманот на ЦП.