Ампутација на пети кај дијабетес
3.3. Хируршки интервенции за синдром на дијабетично стапало
Во моментов, синдром на дијабетично стапало не е контраиндикација за вршење на планирани корекции, вклучително и ортопедски. Напротив, многу деформации што доведуваат до нарушување на статичко-динамичката функција на стапалото придонесуваат за појава на зони со зголемен плантарен притисок и провоцираат појава на чирови кај пациенти со сензорна невропатија. Постојат деформации на стапалото, што доведуваат до постојана болка, нарушена одење, неможност да носат стандардни чевли. Затоа, заедно со хируршки интервенции што се вршат за акутна хируршка патологија на стапалото, постојат операции кои се изведуваат на план и се решаваат разни задачи за подобрување на квалитетот на животот на пациентите со дијабетес мелитус.
Класификација на хируршки интервенции за синдром на дијабетично стапало D. G. Armstrong, R. G. Frykberg (2003)
Класа 1 Изборна хирургија на нозете Интервенциите се изведуваат кај пациенти со болни деформитети на стапалото во отсуство на знаци на нарушена чувствителност.
Класа 2 профилактичка хирургија на стапалото. Интервенциите се вршат кај пациенти со деформитети на стапалото во присуство на знаци на нарушена чувствителност, со зацелени невропатични улкуси или со закана од развој на вторите.
Класа 3, Куративна хирургија на нозете Интервенции за да се лекува отворена рана
(планирана, изведена некректомија, формирање на рани, пластично затворање на раната)
Класа 4 Вонредна хирургија на нозете Интервенциите имаат за цел да престанат со акутна гноен
и / или некротичен процес.
Во основа, првите 2 класи на хируршки интервенции се планирани ортопедски корекции, а нивното разгледување е надвор од опсегот на овој прирачник. Авторите се однесуваат на ваквите интервенции
сиат, артродеза на зглобот на глуждот, Ахиловата тетива на тетивата со еквинус деформитет на трупецот на стапалото, итн.
Потребно е детално да се задржиме на итна хирургија на нозете (4-то одделение), како и за изведените некректомии и пластично затворање на раната (трето одделение).
Итна операција за гноен некротични лезии
со синдром на дијабетично стапало
Задачата итна или итна (види "Услови на предоперативна подготовка") хируршка интервенција се состои, пред сè, на елиминирање на гноен и / или некротичен фокус на стапалото, и второ, спречување на натамошно ширење на гноен воспаление и, трето, на максимизирање одржување на потпорната функција на екстремитетот.
Во итна операција на гноен-некротични лезии против позадината на синдром на дијабетично стапало, ампутациите заземаат посебно место. Ампутација - целосно или делумно отстранување на дел од екстремитетот по трауматска рута, или преку хируршка интервенција. Ампутации
Д. Г. Амстронг и Р. Г. Фрејберг (2002) се сметаат за големи и мали. Условната граница која ги дели овие две категории на операции е articulatio tarsometatarsea (зглоб на Лисфранко). Ова е комплексен зглоб помеѓу основите на метатарзалните коски и дисталниот ред коски на тарсусот. Така, помали ампутации вклучуваат ампутација на дисталните делови на стапалото, транспартална ампутација (според Шарп) и ампутација на Лисфранк. Големи ампутации се операции за Чопарт, Симе и под коленото (под коленото) и над коленото (над коленото).
Индикации за ампутација на долниот екстремитет со гноен некротични лезии на стапалото кај пациенти со дијабетес мелитус
(ако не е можно васкуларна реконструкција)
Индикациите за високи ампутации на долниот екстремитет кај синдром на дијабетично стапало треба да се поделат на апсолутни и релативни.
Апсолутни индикации за ампутација на долниот екстремитет
1. На ниво на колкот:
- оклузија на која било од главните артерии на долниот екстремитет со декомпензација на колатералниот проток на крв и вообичаен гноен некротичен процес на подножјето (повеќе од 2 области на стапалото)
- обична влажна гангрена на која било локација
- тотална сува гангрена на стапалото
- присуство на анаеробна хируршка инфекција на долниот дел на екстремитетот (клостридијална или некластиријална)
2. На ниво на тибија:
вообичаена сува гангрена на проксималните делови на стапалото 3. Ниво - 1 сегмент на екстремитетите проксимална до критичните
стеноза на главната артерија на ногата или бутот:
артериска стеноза (според ултрасонографијата Доплер) е повеќе од 75%, ЛПИ 0,5 со гноен некротичен процес на подножјето и присуство на „отежнувачки“ околности:
- декомпензација на колатералниот проток на крв
- ширење на локален гноен-некротичен процес на подножјето над двете анатомски области,
- ендогена интоксикација 2-3 лажици. (Гостишчев, 1992)., Сепсис,
- постојана, не корективна декомпензација на дијабетес.
- критична исхемија на стапалото, не подложна на медицинска корекција повеќе од 2 недели.
Домашната литература за хируршки третман на дијабетичен стапален стапало и карактеристики на ампутации кај пациенти со дијабетес мелитус е многу малку. Врз основа на ова, карактеристиките на хируршките интервенции за синдром на дијабетично стапало, кои треба да ги извршува најчесто хирургот, ќе бидат разгледани подолу.
гем на одделенија за хируршка инфекција на општите болници, како и специјализирани одделенија „Дијабетично стапало“ во мултидисциплинарни болници.
Ампутација на бутот
Ампутација на долниот екстремитет на ниво на колкот кај пациенти со дијабетес може да се изврши во горната, средната или долната третина. Во некои случаи, со исхемична форма на VDS со проксимална оклузија на феморална артерија или оклузии над ингвиналниот лигамент, треба да се извршат ампутации под или мува. Како што подразбира името, линијата на пресекот на бедрената коска во овие случаи минува веднаш под помалиот трохантер, или помеѓу помалите и поголемите трохантери.
Егзартикулацијата на колкот во зглобот на колкот во моментов се смета за неповолна во однос на заздравувањето на постоперативна рана, на дното на која е ацетабулумот. Егзартикулацијата на бутот треба да се претпочита субтрохантерична или транскутална ампутација. Вршат големи ампутации над или под коленото кај пациенти со дијабетес мелитус, повеќето хирурзи одбиваат да користат турникет. Турнирот, од наша гледна точка, е непрактичен заради значителна траума на идниот трупец, како и заради неизбежната дополнителна исхемија на меките ткива. Прелиминарното преминување и лигацијата на главните артерии во невроваскуларните снопови спречува загуба на крв.
Пример - вршење ампутација на колкот во средната третина е најчестиот вид на операција. Предните и задните полу-овални перничиња на кожата се исечени. Кожата и поткожното ткиво се дисецираат. Голема сафенозна вена е лоцирана, излачува и се пресекува; фасцијата на бутот се раздвојува по должината на работ на кожата. Кожа-фасцијална размавта (и предна и задна) за 2 - 2,5 см проксимална на засекот на кожата е глупаво ексфолијација од мускулите нагоре. Невроваскуларниот пакет на бутот (феморалната артерија, медијално од него е феморалната вена, латерално - феморалниот нерв) во својата средна третина е веднаш под скроен мускул. Мускулно глупаво, прсти фатено, се истакнува
над 10-12 см и се пресекува. Хемостаза со коагулација. Проксималниот сегмент на мускулот е зашиен со осум (по можност со катгут), конецот се носи до стегачот - држачот, е повлечен. Во исто време, станува видлива лабава плоча на сврзно ткиво што го покрива невроваскуларниот пакет. Вториот е внимателно дисециран со ножици нагоре и надолу. Артеријата, вената и нервот стануваат видливи. Нервот се вкрстува со остар скалпел на 3 см над садовите. По преминувањето на феморалниот нерв, целиот невроваскуларен пакет глупаво се издвојува за 4-5 см Во исто време, гранките на феморалните артерии и вените се пресекуваат и се врзуваат. Мора да се има предвид дека длабоката артерија на бедрената коска тргнува од феморалната артерија над местото на нашата работа и нема да влијае на снабдувањето со крв на мускулната маса на трупецот. Тогаш проксималните и дисталните сегменти на феморалната артерија и вена се пресекуваат и завој.
Во долната третина од бутот, како и на границата на нејзината средна и долна третина, феморалните крвни садови се отклонуваат силно медијално и постерилно, влегувајќи во каналот Гунтер, за потоа да влезат во поплитеалната фоса. Затоа, за да го пронајдете невроваскуларниот пакет овде, неопходно е не само да се премине на скроен мускул, туку и густ фасцинален лист помеѓу м. м. vastus medialis et adductor magnus.
По претходна лигатура на феморалните садови, ампутацијата на колкот се изведува според вообичаен метод. Мускулите на предните, медијалните и задните групи, како и на ишијасниот нерв после последователно лигатурање на артеријата што ја снабдуваат се пресекуваат, и конечно, фемурот е пилен. Мускулите на антагонистот се зашиени во текот на филингот на коските на кггут. Ампутација на тибија се врши на ист начин, секвенцијално преминување на мускулите и претходно завој
3 невроваскуларни снопови.
За одводнување на трупецот. Ние не инсталираме „дипломирани студенти“ во постоперативната рана, сметајќи дека тие се извор на инфекција и можна
предизвикуваат потиснување на раните. За ампутација на колкот, 2 перфорирани дренажни дренажни хлорид (цевки од системот за трансфузија на крв) се изведуваат преку контракции на задната површина на трупецот и се оставаат на пилевина од бедрената коска. Треба да е една од дупките во цевката
не заборавајте да бидете во просторот помеѓу кожата и фасцијата. Одводите се поврзани со еден од системите на активна аспирација (хармоника, вакуум, итн.). Одводите се отстрануваат по 2-3 дена. Стерилната хармоника се менува секој ден.
Ампутација на ниво на сјај
Меѓу ампутациите „под коленото“ најчесто се изведува ампутација на долниот дел на ногата во горната третина - ампутација на дијафиза.
Ампутација во горната третина од ногата
Кога ногата е ампутирана, миопластична ампутација е најпосакувана во горната третина, затоа што со овој вид ампутација се зачува снабдувањето со крв до трупецот на ногата, се засилува протокот на крв во мускулното ткиво, се подобруваат функционалните способности на трупецот и се подобрува можноста за понатамошна протетика.
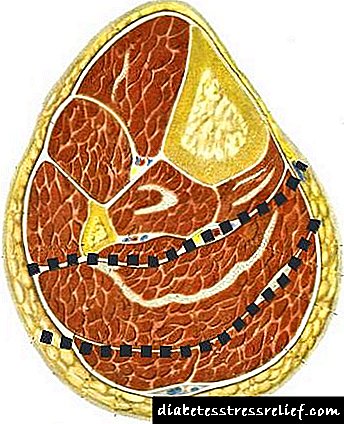
Техниката на оваа операција има неколку карактеристики. Се прави инцизија во кожата, поткожното ткиво, фасција на долниот дел на ногата. Задната врата е пресечена под 2/3 подолго од предната страна. При отсекување на предната размавта, неопходно е истовремено да се премине периостиумот на тибија со поткожното ткиво. Потоа, без стратирање на размавта, користете рафатор за да го одделите од кортикалниот слој на тибија. Оваа техника ви овозможува да одржите задоволителна васкуларизација на предната кожа-фасцијална-периостеална размавта. Мускулот на телето е отворено одвоен од солеусот и се пресекува во однос на заболената кожа. Солеусниот мускул многу лесно се исцрпува од трупецот на претходно вкрстениот мускул на телето лоциран по површно, како и од мускулите на длабокиот слој на задната површина на долниот дел од ногата (Сл. 19.). Следно, м. soleus глупаво, со дланка се издвојува до местото на прицврстување на главата на фибулата. Овде, ширината на мускулот не е поголема од 2 см. Можете да ја отсечете не на самата коска, туку 2-3 см подалеку. Во овој случај, практично нема крварење. Веднаш под оддалечениот м. soleus е главната (од 3 за горната третина од ногата) невроваскуларен пакет (a. et vv. tibialis posteriores), кој сега е многу лесно, под контрола на окото, сече и се врзува (Сл. 18.).

Сл. 18. Фацијален кревет и долни нозе артерии во горната третина
1. Предниот кревет.
2. Страничен кревет. 3, 4. Задни кревети.
5. Предна тибијална артерија.
6. Постериорната тибијална артерија.
8. Перонеална артерија.
9. тибија.
10. Фибула
Тибија е пилена 2 см над нивото на вкрстените мускули. Покрај тоа, фибуларен - 1 см проксимален на тибијалниот. Кога гледате коски на исто ниво со вкрстени мускули, се појавуваат потешкотии при нивното последователно шиење над пилевина. Потребно е да се пресече чешелот на tuberositas tibiae со ножовка или длето (дополнително да се „измазнуваат“ рабовите со рампа) за најмалку 3 см за да се елиминира триаголната испакнатост на коските под предната кожа-фасцијална-периостеална размавта. Во овој случај, се формира платформа со триаголен облик, на која, кога раната е зашиена, се поставува размавта.
Ако оваа испакнатост не е елиминирана, на места на прекумерен притисок може да се формира зона на исхемија на кожата во постоперативниот период. Покрај тоа, последователно, за време на протетика од истата причина, чиревите можат да се формираат над туберозноста. Чулките на антагонистичките мускули се испумпуваат над пилевина од тибија со пигмент.
Мускулите на антагонистот мора да бидат зашиени, бидејќи добро васкулизираното мускулно ткиво, во случај на исхемија на размавта на кожата, ќе заштити од контактна инфекција на тибијалниот трупец. Отстранување на м. soleus е корисен во однос на леснотијата на формирање
функционален, погоден за протетика на трупецот на долниот дел на ногата. Честопати е неопходно да се набудува формирањето на "клупски" трупец во средната или горната третина од долниот дел на ногата додека се одржува голема мускулна маса. Со текот на времето, се разбира, трупецот се стекнува со конусна форма поради атрофија на мускулите. Но, ова се случува за 1-2 години. Покрај тоа, додека одржувате голема мускулна маса на задната површина на трупецот на долниот дел на ногата, има потешкотии при отсекување на задниот фасцијален и фасцинантен размавта: подолга некроза по 5 дена, пократка ја прави раната засечена со напнатост, што доведува и до некроза на кожата, но дури и повеќе кратки термини
Сл. 19. Пресек на тибија на границата на горната и средната третина. Нагласени се привлечни мускули
Исто така, како и во случај на ампутација на колкот, 2 винил хлоридни дренажи се инсталираат преку 2 контрактури на задната површина на трупецот на долниот дел на ногата. Тие се донесени на пилевина од тибија. Одводите се поврзани со активна аспирација. Гипс фрлен на трупецот е пожелно за спречување на флексија контрактура на екстремитетот.
Супрадермални ампутации на Блесок
Во моментов, со оглед на успесите во протетиката на долните екстремитети, многу странски хирурзи повторно се вратија на таканаречените супрадермални ампутации во синдром на дијабетична стапало. Тие се нудат како алтернатива на повисоки ампутации на дијафиза. Два вида супрадермални ампутации се најпознати - според Пирогов и Симе (Симе).
Ампутација според Пирогов
Главната предност на оваа модификација е поддршката на трупецот на долниот дел на ногата на варовничкиот клубен и на плантажната кожа, која е прилагодена за високи оптоварувања, поради присуството на влакнести врвови на периостеалната кожа, кои ја делат поткожната маст во лобули.
Со оваа операција се одржува снабдувањето со крв до трупецот од задната тибијална артерија.
Се прави инцизија на меко ткиво до коската: од надворешниот глужд, преку ѓонот, до внатрешниот глужд, заокружувајќи го во форма на стебла. Инцизија во форма на лак, долж задниот дел од стапалото, со испакнатост свртена кон прстите, ги поврзува краевите на првиот засек (Сл. 20, А). Тие го отвораат зглобот на глуждот, ги преминуваат страничните лигаменти, капсулата на зглобот по целиот нејзин обем и прават остра плантажна флексија на стапалото, дислоцирајќи ја зглобната површина на талусот. Видов калциум зад талусот и тргнете го стапалото (сл.20, Б). Одделете ги меките ткива од тибија за 2-3 см.Исцедете ги зглобните површини на коските на долниот дел на ногата (Сл. 20, Д). Фибулата се сече косо и заоблена со грешка. Размавта за кожата, вклучувајќи го и остатокот од касканеусот, е зашиена на кожата на долниот дел на ногата. Касканот е прицврстен на пилевина од коските на долниот дел на ногата со две или три апсорбитни конци спроведени преку калциусот и тибија (Сл. 20, Б). Раната е заситена (Сл. 20, Д). Наметнете задниот малтер фрлен 3-4 недели.
Ампутација на Саима
Ампутација на Саима е операција по избор кога калканот не може да се користи за поддршка, на пример, со својот остеомиелитис. Пресеките се исти како и за ампутација според Пиро

Гову. Техниката на операцијата целосно го повторува последниот, освен една точка - по преминувањето на капсулата на зглобот на глуждот, се отстранува целото стапало, заедно со calcaneus. Следно, кожата на регионот на потпетиците е зашиена на кожата на долниот дел на ногата над пилевина од тибија.
Зошто ампутирани нозе за дијабетичари
Нервниот систем е негативно погоден од функционирањето на нервниот систем и крвните садови на циркулаторниот систем, сето тоа е уништено со текот на времето. Сето ова како резултат води кон најопасни и непријатни последици по здравствените последици.
Ако некое лице е болно од оваа болест, тогаш раните се заздравуваат лошо, па често се развива гангрена. Ако таквата состојба е откриена кај некоја личност, тогаш екстремитетот наскоро може да се ампутира.
Екстремитетите во овој случај не умираат веднаш, но постепено, како резултат на што започнува гноен процес. Ампутација на ногата со дијабетес често доведува до најсериозни последици, но многу зависи од навременоста на неговото откривање и третман.
Конзервативните методи на лекување покажуваат висок степен на ефикасност далеку од секое време. Ако таквите традиционални терапевтски агенси не се ефикасни, тогаш само во такви случаи погодените екстремитети се ампутираат.
Ако ова не се направи на време, тогаш ќе започне најлошото - гноен воспаление. Ампутација на пети кај кој било дијабетес мелитус е тежок процес, но може нормално да се толерира во соодветни услови.
Причини за ампутација
Повреда на метаболички процеси доведува до патолошки промени во васкуларниот систем. Акумулацијата на баластни супстанции во крвотокот, автоимуните промени придонесуваат за уништување на клетките од нивниот сопствен имунитет. Поради оваа причина, бројот на нормални пловни објекти е намален, што му дава место на прво слабо изразено, а потоа и на очигледна исхемија.
Ампутации на нозете за дијабетес не може да се избегнат ако:
- Стазата на крв во нозете напредува,
- Недостатокот на кислород ја прави кожата поподложна на инфекции,
- Способноста за регенерирање на интегралниот документ е намалена,
- Со оваа клиничка слика, секое механичко оштетување предизвикува формирање на апсцеси, флегмони и други гнојни воспаленија кои тешко се лекуваат,
- Тоталното оштетување на коскеното ткиво предизвикува појава на остеомиелитис - гноен уништување на коскеното ткиво.
Дијабетес мелитус поради висока гликоза во крвта е комплициран од болести на крвните садови и нервното ткиво. Поради процесите што започнаа, се развива дијабетична ангиопатија и невропатија, што доведува до формирање на пукнатини во кожата, рани и чиреви.
Ситуацијата е опасна поради намалување на чувствителноста на кожата, поради што пациентот веднаш не забележува појава на компликации. Почетокот на гангрена може да биде каква било повреда, на пример, гребнатинка, вкоренета нокти, неуспешно исечена за време на педикир во кутикулата.
Заздравувањето на чиревите кај дијабетес е долго, веројатноста за развој на трофични чиреви е голема. Со заразна лезија се развива гангрена.
Ако третманот со лекови не е ефикасен, екстремитетот е отсечен.
Пациентот ги има следниве симптоми:
- болки во нозете, особено во стапалата и прстите, отежнувачки за време на товарот,
- намалена чувствителност на кожата, студеност на нозете,
- формирање на пукнатини, гнојни рани и чиреви, особено на подножјето,
- обезбојување на кожата
- формирање на гангрена во отсуство на терапија.
Манифестациите на гангрена зависат од неговиот вид:
- Сува гангрена. Има долг развој, до неколку години и не претставува посебна закана за животот. Погодената кожа се претвора во сина или црвена боја, снегулки, суши. Се јавува мумификација на погодената област, по што мртвото ткиво е одбиено.
- Влажна гангрена. Постојниот чир не заздравува, што предизвикува негативни последици. Кожата во погодената област се претвора во сина или зелена боја, има мирис на гниење и плускавци на кожата. Гангрена влијае на сите видови ткиво што буквално изгние. Како резултат, ногата или прстот се ампутираат.
Ампутација на нозете кај дијабетес не е задолжителна патологија. Ако пациентот води здрав начин на живот, тогаш оваа компликација веројатно ќе се избегне. Важно е дека лицето е активно вклучено во спортот. Во исто време, не е неопходно да се постават олимписки рекорди, доволно е да се прават едноставни гимнастички вежби неколку пати неделно. Екстремитети со дијабетес ампутат во такви случаи:
- Нервот е толку оштетен што станува неповторлив,
- Силно кршење на структурата на крвните садови. Покрај тоа, ова важи и за најголемите и за најмалите, навидум незначителни пловни објекти,
- Некротични процеси како резултат на неправилен третман.
Сами по себе, овие фактори нема да доведат до отстранување на ногата или дел од неа. За да се започне фаталниот процес, инфекција мора да влезе во телото, а имунолошкиот систем не смее да го неутрализира.
Тоа зависи само од пациентот колку ќе биде силен неговиот имунитет. Со правилен животен стил и редовна здравствена заштита, телото ќе може да го надмине воспалението.
Во овој случај, нема да се соочите со ампутација на ногата над коленото или отстранување на прстот кај дијабетес. Но, ако воспалителниот процес не можеше да се спречи, тогаш навременото отстранување на екстремитетот е единствениот начин што може да го спаси животот на пациентот.
Видови на ампутација
Постојат три категории на ампутација на екстремитетите кај дијабетес:
- Гилотин (вонредна состојба).
- Основно
- Средно
Гилотинска ампутација се изведува со оглед на виталните индикации кога веќе не е можно да се повлече, и сè уште не е можно прецизно да се утврдат границите на мртвото ткиво. Во таква ситуација, пределот на нозете е пресечен малку над лезиите видливи на окото.
Лекарот донесува одлука за примарна ампутација кога не е можно да се вратат сите функции на циркулацијата на крвта во погодената нога. Со текот на времето, се случува постепена регенерација.
Секундарната ампутација е исто така неопходна мерка за дијабетес и е пропишана по реконструкција и реставрација на сите садови.
Главно се изведува заради неуспешната постапка за реставрација на васкуларниот систем на долниот екстремитет. Кои се превентивните мерки?
Постојат неколку видови ампутации на екстремитетите кај дијабетес. Секој од нив има свои карактеристики. Значи, видови на ампутација на екстремитетите кај дијабетес:
- Итни случаи е еден вид отстранување на екстремитетите што се користи кога треба итно да се ослободите од инфекција. Во овој случај, невозможно е точно да се утврдат границите на лезијата, така што дел од ногата е отстранет, правејќи засек малку повисок од видливите лезии на кожата
- Примарен - поврзан со проблеми на циркулаторниот систем. Во овој случај, едноставно е невозможно да се вратат функциите на крвните садови, но по операцијата, ткивата се во можност да се регенерираат,
- Средно - ампутација, која се спроведува исклучиво доколку е потребно, кога ткивото се опоравило и се вратило во нормала. Честопати овој метод се прибегнува кон неуспешна операција.

Зошто е важна секундарната ампутација? Само што само овој чекор е значаен, бидејќи честопати се случува отстранување на екстремитетите набрзина, а секундарната постапка се спроведува само во случај на итна потреба и по полагање на соодветни тестови.
Видови хируршка интервенција се поделени на неколку типа:
- гилотина или итен случај
- примарно
- секундарно.
Првиот вид е направен кога состојбата на пациентот е во опасност и повеќе нема можност да се одложи ампутација. Во исто време, речиси е невозможно да се утврди областа на мртво ткиво, така што се изведува операција што отстранува доволно голем дел од екстремитетот.
Примарната ампутација се изведува во случај кога лекарот што посетува со помош на терапија со лекови не може да ги врати функциите на циркулаторниот систем.
Секундарната ампутација е неопходна по обновувањето на функционирањето на крвните садови. Се прави со неуспешна процедура за враќање на васкуларниот систем во нозете на пациентот.
Забите се прават со употреба на најразлични технологии. Тие се модуларни и немодуларни (сепак, најчесто се користат модуларни протези). Тие се состојат од следниве делови:
- Ракав за прием, кој се прави во зависност од улогата на трупецот на пациентот.
- Уреди за прилагодување и поврзување.
- Модул на превозникот. Варира во зависност од потребната должина на протезата.
- Модул за нозе.
- Монти на протезата.
Исто така, вреди да се спомене дека постојаната протеза, за разлика од тренинг-протеза, е опремена и со козметичка обвивка, на која се става специјално порибување. Ова е неопходно, така што протезата е што е можно поблиска со вистинска нога.
Како е операцијата?
Некои пациенти доживуваат одредени компликации откако ќе ги ампутираат нозете. Тие можат да бидат изразени, на пример, при продолжено заздравување на конците, формирање на воспалени области и отекување на трупецот.
За да се исклучат ваквите компликации, се препорачува употреба на специјални преливи за компресија. Факт е дека тие овозможуваат да се стабилизира процесот на снабдување со крв и лимфниот проток во областа на оштетените садови по отстранувањето.
По отстранувањето на дел од ногата или прстот, постојат различни компликации - од не-лекувачки конци подолго време до воспаление и оток. За да се спречат непожелните последици, неопходно е да се носат завои за компресија кои ја стабилизираат циркулацијата на крвта и лимфниот проток. Тие треба да бидат тесни, тие се затегнати во долниот дел на трупецот, тензијата се ослабува кон горниот дел.
Потребна е редовна масажа на трупецот и соседните мускули - месење, триење, прислушување, бидејќи ви овозможува да го вратите атрофираното ткиво.
Важно е да се знае дека:
- Сите пациенти страдаат од фантомски болки. Во овој случај, психолог и аналгетици ќе помогнат да се помират со загубата.
- Терапијата се користи и медицински (во акутна фаза) и физиотерапевтски.
- Позитивната динамика е забележана со добра физичка активност и сите видови на масажа, вклучително и самопомош. По заздравувањето, можете да направите топли бањи.
Со лоша нега на трупецот, можен е релапс на некроза на ткивата со инфекција на раната. Beе се бара повторна, посериозна операција.

Ако некое лице е ампутирано, тогаш може да се забележи следново:
- труење на здрави ткива не е дозволено, бидејќи ништо не ги спречува корисни ефекти на надворешната микрофлора, бидејќи се формира лезијата,
- нозете во повеќето случаи се подложени на ампутација, затоа што им треба целосно снабдување со крв,
- wallsидовите на крвните садови брзо се исцрпуваат, бидејќи едно лице брзо започнува дијабетес.
Без оглед на тоа дали пети или поголем дел од екстремитетите биле ампутирани, раната постоперативна фаза на рехабилитација третман останува најважна. Што е важно во овој случај:
- Потребно е спречување на разни компликации, на пример, инфекција на трупецот.
- Многу е важно да се следи циркулацијата на крвта и лимфата во екстремитетот.
- Потребна е превенција од вкочанетост во зглобовите и хипоторофијата на мускулите. Во овој случај, ќе ви требаат масажа и терапевтски вежби.
- Исто така, неопходно е да се регулира болката, избегнувајќи ги колку што е можно.
- Па, се разбира, ќе ви треба психо-емоционална поддршка на пациентот. Навистина, за скоро сите луѓе, губењето на екстремитетот е огромен удар.
Кога е индицирана ампутација на прстите?
Овој метод е радикален, тие прибегнуваат кон него само кога е неопходно да се спаси животот на пациентот. Во врска со целосната блокада на крвните садови, протокот на крв запира и со тоа се снабдуваат здрави ткива во човечките екстремитети, што може да им овозможи да умрат.
Во телото се акумулираат токсични материи, патогени и метаболички производи, се појавува труење со крв, сепса, како резултат на што пациентот може да умре.
Ампутација на прстот е во состојба да ја спречи смртта на пациентот, бидејќи го елиминира некротичното ткиво. Индикациите за ампутација може да бидат како што следува:
- малигни неоплазми,
- анаеробна инфекција,
- Здроби на нозете или трауматски прекини
- целосно запирање на циркулаторниот процес.
Неопходно е да се следи вашето здравје и да се открие болеста на време, па ако некое лице со долгорочно стоење чувствува вкочанетост, непријатност и болка во зглобовите, треба итно да одите во болница.
Последиците
Ампутација на екстремитетот е многу сложена трауматска постапка. Ваквата операција е невозможна без понатамошна поддршка од дрога на телото.
Исто така, при спроведување на терапевтски процедури по операцијата, невозможно е без олеснување на болката со помош на анестетици и аналгетици. Синдром на болка заминува по целосно заздравување на раната.
Заради краткорочно отстранување на болката во постоперативниот период, се пропишува администрација на нехормонални лекови кои можат да го ослободат воспалението.
По отстранувањето на пети кај дијабетес мелитус, прогнозата е доста поволна, но под услов операцијата да се изврши навреме, а после тоа да следи правилен тек на рехабилитација. Во спротивно, можна е компликација како што е секундарна инфекција на ткивата.
Ако пациент со гангрена во дијабетес не брза на лекар, но се обидува да се лекува самостојно, последиците може да бидат најтажни. Со сува гангрена, прстот по некое време едноставно се само-ампути, и со влажна гангрена, инфекцијата се шири брзо, а потоа може да биде неопходна ампутација на целото стапало за да се спаси животот.
Во секој случај, по операцијата, пациентот мора да обрне внимание на неговите чувства, а во случај на следниве симптоми, побрзо консултирајте се со доктор:
- Ако областа околу раната почнува да отекува, се претвора во црвена боја и се појавува болка - ова е знак на секундарно воспаление,
- Ако раната не се лекува долго време, од тоа се испушта крв, треба да се консултирате со лекар,
- Ако црвенило, вкочанетост, црна точка што изгледа како чир се појавува во пределот на трупецот или на другата нога или на следниот прст, треба веднаш да се јавите кај лекар, тогаш засегнатата област може да се спаси,
- Ако сте загрижени за многу силна болка која не исчезнува дури и по земање на аналгетици.
Не е тешко да се избегнат компликации по операцијата, доволно е да се следат сите препораки на лекарот и правилно да се третираат постоперативната рана. Исто така е многу важно да се следи вашето здравје, да се спречи suppuration, за да не се предизвика повторно некроза на нозете ткиво.
Ако хируршката интервенција за отстранување на пети била направена навремено и правилно, тогаш прогнозата во многу случаи ќе биде поволна. Ако некое лице се двоуми да оди во болница, тогаш со сува гангрена, можно е само-ампутација на прстот. Кога се влажни, соседните ткива се заразуваат и може да биде потребно отстранување на стапалото, па дури и целата нога.
Прочитајте повеќе за гангрена на долните екстремитети - прочитајте овде.
По операцијата, неопходно е да се придржувате до сите препораки на специјалистот што присуствува, да ја третирате раната, да бидете сигурни дека тоа не звее и не бара секундарна ампутација.
Постојат ситуации кога е едноставно невозможно да се справите со проблем без хируршка интервенција. Во оваа статија сакам да зборувам за мерки за рехабилитација по ампутација на нозете на пациентот.
Клучни услови
На самиот почеток, треба да се справите со оние поими што активно ќе се користат во статијата.
- Значи, ампутација на нозете е хируршко отстранување на заболен екстремитет. Целта на оваа акција е да се спаси животот на една личност. Вреди да се спомене дека лекарите одлуката за хируршка интервенција ја донесуваат само во најекстремен случај.
- Ниво на ампутација е местото каде што е отсечена ногата.
- Рехабилитацијата е збир на мерки со кои специјалисти од различни профили (лекари, психолози, ортопеди, протетичари) учат на една личност да се прилагоди на сè околу себе без изгубен екстремитет.
Индикации за ампутација на долниот екстремитет може да бидат многу. Една од причините е дијабетес. Самата болест може да не доведе до овој проблем. Меѓутоа, во некои случаи (занемарување на болеста, нејзина транзиција во декомпензирана форма), можни се медицински индикации за ампутација (ова се јавува кај околу 8-10% од пациентите). Кога може да се препише ампутација на нозете кај дијабетес?
- Невропатија поврзана со оштетување на нервите.
- Микро и макроангиопатија (ова се кршење на структурата и нормално функционирање на двете големи и мали садови).
- Некротични промени што се случуваат во долните екстремитети.
Како што веќе стана јасно, првиот и главниот индикација за ампутација е повреда на функционирањето на садовите на ногата. Ова се случува поради прекини во метаболизмот и развој на процес како што е автоимунизација.
Стагнацијата се појавува во садовите, се појавува глад на кислород, што ги прави нозете подложни на разни инфекции. И, дури и најмала модринка може да предизвика развој на ужасни гнојни процеси.
За да избегнат смрт, во вакви ситуации лекарите донесуваат радикална одлука. т.е. на пациентот му треба ампутација на нозете (со дијабетес, ваквите случаи не се изолирани).
Честопати, само на овој начин пациентот може да си го спаси животот.
Како што веќе беше разбрано, ампутацијата на нозете е сериозно мешање во животот и здравјето на пациентот. Тоа е причината зошто по операцијата едно лице очекува прилично долг период на рехабилитација. Вреди да се каже дека успехот на рехабилитациониот третман зависи од неколку фактори:
- Еден добар трупец (квалитетот на самата операција е важен).
- Соодветната протеза (важна е квалитетна работа на протетичарот).
- Програма за рехабилитација.
Ако барем една од овие точки е несовршено изведена, процесот на рехабилитација може значително да се одложи.
Фаза на рехабилитација 1. Подготовка на трупецот
Доколку пациентот е подложен на операција „ампутација на нозете“, ќе бидат неопходни неколку нивоа на рехабилитација во текот на првата година по операцијата. Значи, како што споменавме погоре, квалитетот на трупецот е од најголема важност. Тоа зависи од многу фактори:
- Должината на трупецот.
- Стапка на ампутација.
- Постоперативна лузна (треба да се наоѓа подалеку од местата со максимално аксијално оптоварување).
- Форми на трупецот (зависи од техниката со која е извршена операцијата).
- Договори, т.е. ограничувања во сообраќајот. Ова е од големо значење, бидејќи квалитетот на натамошно одење на една личност зависи од овој фактор.
Што друго е важно да знаете за грижата за трупецот
Откако ќе се изврши ампутација на ногата, многу е важно правилно да се грижи за постоперативна шиење. Во раните денови, присутните лекар и медицинска сестра ќе го набудуваат. Тука е неопходно да се разјасни дека пациентите со васкуларна патологија и дијабетес мелитус заслужуваат посебно внимание, бидејќи токму овие болести го зголемуваат ризикот од инфекција на трупецот. Што е важно:
- Хигиената на трупецот е многу важна. Се препорачува дневен туш со контраст. Можете да ја измиете стапалото со сапун за бебиња, откако ќе го избришете суво со пешкир.
- Просторот треба да се прегледува секој ден за промени во бојата на кожата. Ова е многу важно, а со најмала промена треба да се консултирате со лекар.
- По операцијата, кожата на трупецот станува многу чувствителна. Можете да се справите со ова со помош на масажа. Можете да го направите и со двете раце и со мала гумена топка, правејќи кружни движења. Периодично, трупецот треба да се нанесуваат со пешкир. Треба да ги правите овие постапки што е можно почесто, подобро е неколку пати на ден.
- Треба да се запомни дека постоперативната лузна мора да се навлажни. Ова е особено важно во првите неколку недели по ампутацијата на нозете.
Периодот на постоперативна адаптација кај пациенти со дијабетес мелитус обично е подолг.
Гангрена на долниот екстремитет е некроза на нејзините ткива, поради голем број на внатрешни или надворешни причини. Кај постарите луѓе, развојот на гангрена на нозете предизвикува дијабетични васкуларни лезии, атеросклеротични промени во крвните садови во прстите и стапалата, акутна исхемија во случај на емболија или артериска тромбоза.
Надворешни причини за гангрена вклучуваат висок степен на смрзнатини или трауматски повреди.
Гангрена може да биде суво и влажно, што се определува со присуство на јасна граница помеѓу живото и мртвото ткиво. Сувата гангрена е поповолна, бидејќи поради разграничувањето на некротичниот процес, токсичните производи за распаѓање не влегуваат во крвотокот, што доведува до интоксикација.
Со влажна гангрена, неповратниот некротичен процес од здравото ткиво не е ограничен. Ова е тешка, брзо напредувачка форма на гангрена, која се јавува со интоксикација и висока температура.
До денес, ампутацијата е единствениот метод на лекување на гангренозните екстремитети, чија имплементација овозможува да се спаси животот на пациентот.
Превенција по ампутација
За да спречите развој на гангрена, треба:
- спречи значително зголемување на гликозата во крвта,
- на секои 3 месеци полагајте тест за гликозилиран хемоглобин,
- дневно прегледувајте ги нозете за пукнатини и чиреви и лекувајте ги ако се откриени,
- Носете удобни чевли
- игра спорт или барем направи гимнастика,
- направете масажа на нозете.
Несомнено, по ампутација, на пациентот му треба строга и континуирана усогласеност со превентивните мерки. Токму овие механизми ќе помогнат да се вратат функциите на телото што е можно побрзо.
Важно! Со дијабетес, не можете да одите боси! Чорапите мора да се направат исклучиво од природни влакна, забрането е синтетика! Чорапите и чевлите треба да бидат слободни, така што движењата не се ограничени.
Со дијабетес, на пациентот се препорачува лесна масажа на нозете и стапалата, но оваа постапка има некои контраиндикации.
Рехабилитацијата по ампутација на ногата над коленото, исто така, вклучува превентивни мерки за да не се влошат заразни заболувања. Тие вклучуваат:
- Хигиена
- Задолжителна употреба на пемзажен камен за елиминирање на кератинизирана кожа. Ножици не се погодни за ова,
- Навлажнувачки на кожата,
- Здрав третман на ноктите на екстремитетите,
- Секогаш менувајте облека за чистење,
- Масажа
- Пешачење
- Усогласеност со другите препораки на лекарот.
Колку долго треба да се следат овие мерки? Цел живот ако сакате да останете здрави. Не грижете се ако овој проблем ве допре. Луѓето живеат со протези цел живот, а некои дури стануваат професионални спортисти.
Прогноза за ампутација
Дијабетичарите по доволно висока ампутација на феморалниот дел умираат во рок од 12 месеци во 50% од случаите. Презентираните показатели се потврдуваат во случај операцијата да се изврши кај постаро лице со истовремени патолошки состојби. Меѓу пациентите кои успеале да се вратат на протеза, смртноста се намалува за три пати.
По ампутација на долниот дел од ногата без соодветен период на рехабилитација, повеќе од 20% од пациентите умираат. Приближно 20% од нив последователно ќе бараат повторна репутација на феморално ниво.
Меѓу ваквите дијабетичари кои совладале одење на протеза, стапката на смртност нема да надмине 7% во рок од 12 месеци од какви било поврзани болести. Пациентите, по таканаречените мали ампутации (прсти) и ресекции на стапалото, ќе имаат животен век сличен на нивната возрасна група.
Така, во случај на дијабетична патологија, веројатноста за развој на разни компликации, вклучително и оние поврзани со долните екстремитети, е исклучително голема. Со цел да се продолжи животот на пациентот, специјалистите инсистираат на ампутација на ногата или кој било дел од неа.
Инаку, веројатно е развој на гангрена, сепса и смрт на дијабетичар. Сепак, дури и по ампутација, многу е важно строго да се следат сите препораки на хирургот, со цел да се одржат 100% од виталните процеси.
Ако ногата е ампутирана во пределот на колкот, само половина од дијабетичарите преживуваат во рок од една година по таквата операција. Слични статистики се забележани во зрелоста, кога дијабетесот е придружуван од други компликации. Меѓу оние пациенти кои успеале да научат протези, преживувањето е 3 пати поголемо.
Со ампутација на долниот дел од ногата, доколку немаше соодветна рехабилитација, 20% од жртвите умираат. На уште 20 проценти од преживеаните им е потребна повторна ампутација на екстремитетите - сега на ниво на колкот. Меѓу оние пациенти кои биле подложени на протеза, смртноста во текот на годината не е поголема од 7% (во присуство на истовремени заболувања).
Со мали хируршки интервенции (ресекција на стапалото, отстранување на прстот), животниот век останува на ниво на својата возрасна категорија.
Со декомпензиран дијабетес, веројатноста за појава на компликации е многу голема. Ампутација на ногата кај дијабетес е сериозна последица што хирурзите се принудени да преземат за да спречат гангрена или сепса и да го спасат животот на пациентот.
За да се врати и одржи работниот капацитет на погодените екстремитети за време на периодот на адаптација, неопходно е строго да се усогласат со сите рецепти на лекарот.
Современи техники за ексarticulation на прстите за дијабетес - во ова видео
Многу луѓе не знаат како да живеат после толку комплицирана хируршка интервенција и да паднат во длабока депресија. Но, животот после тоа ќе продолжи и главната задача на роднините на пациентот е да му дадат психичка и морална поддршка на пациентот.
Општо, по хируршки процедури, пациентите можат да живеат со болест „шеќер“ долги години, но во исто време, отсекувањето на дел од телото мора да се изврши квалитативно, а пациентот мора да ги следи сите препораки на лекарот.
Ако некое лице не ги исполнува рецептите на лекарот, прогнозата ќе биде разочарувачка, бидејќи е можно да се постигне лезија и втор екстремитет, кој исто така ќе треба да биде ампутиран.
Ако некое лице има дијабетес, тогаш процесот на ампутација често се изведува и тоа му помага на човекот да заштеди живот. Во такви ситуации, важно е да се придржувате до медицински препораки, тогаш шансите се да се спречи развој на патолошки процеси кои придонесуваат за понатамошен развој на дијабетес.
Во такви случаи, важно е да не се започне процесот, бидејќи процесот на ампутација може да вклучува значителни области на екстремитетите. Опасно е што ова предизвикува половина од смртните случаи кај дијабетичари. Важно е во вакви случаи да станете навреме по операцијата, тогаш шансите за рехабилитација се зголемуваат за 3 пати.
Успешната операција му овозможува на човекот да живее нормално во општеството, тој е вратен на своето поранешно работно место и да комуницира со пријателите. Во такви случаи, важно е да се избере вистинската протеза, тогаш ништо нема да се меша во нормален животен стил.
Немојте да мислите дека процесот на ампутација на екстремитетите е крај на животот. Напротив, за голем број на луѓе овој процес честопати станува пресврт во животот кога ќе најдете нови пријатели и чувства.
Видови на работа
Ампутација ви овозможува:
- да се спречи интоксикација на местата или органите на здравото ткиво заради влијанието на патогената микрофлора од формираниот фокус на лезија,
- одржувајте ја максималната можна површина на мускулно-скелетен баланс за да извршите понатамошна протетика.
Долните екстремитети најчесто се ампутираат бидејќи:
- имаат постојано движење, бараат целосно снабдување со крв,
- не им е обезбедена соодветна грижа на сите,
- тие брзо ги тенкаат theидовите на крвните садови против дијабетес.
- Итни случаи. Таквата операција се изведува доколку е потребно итно да се ослободи од инфекцијата, кога се зголемува ризикот од смрт. Веќе е невозможно да се утврди точната граница на лезијата, така што ампутацијата се изведува малку над видливата површина на лезијата. Операцијата се изведува во неколку фази. Прво, погодените екстремитети се отстрануваат над границите на нејзината локација, а потоа се формира трупец за понатамошна протетика.
- Основно. Се изведува ако циркулацијата на крвта во погодената област не може да се врати со употреба на физиотерапевтски и конзервативни методи.
- Средно. Овој вид ампутација се јавува по неуспешен обид за продолжување на протокот на крв во екстремитетот. Операцијата се изведува на ниско ниво, влијае на областите на долниот дел на ногата, фалангата на прстите и стапалото.
Во процесот на ампутација, целиот или одреден дел од екстремитетот е отстранет:
- Прстите. Операцијата се изведува поради некроза, која се разви во овој дел на екстремитетот поради нарушена циркулација на крвта или формирање на гноен фокус. Ампутација се спроведува само доколку се продолжи со нормалниот проток на крв во стапалото. За време на хируршката процедура, мртвите прсти се отсечени.
- Запре. Ресекција на оваа област на нозете вклучува долг период на опоравување. Со успешен исход на операцијата, функцијата за поддршка на екстремитетите останува. По ампутација, се препорачува да се носат специјални чевли за да се спречи формирање на артроза.
- Тапан. Хируршката манипулација се изведува според техниката Пирогов. Се заснова на отстранување на долниот дел на ногата со последователно зачувување на функционалноста на ногата. Овој метод на отстранување се користи со напредни форми на гангрена на стапалото. Успешната операција ви овозможува да се движите слободно со употреба на протеза и без потпорен стап веќе по неколку месеци.
- Бутот. Овој вид ампутација се користи кога е невозможно да се отстрани само една нога.
Видео за тоа што да барате при ампутирање:
Рехабилитација и протетика
Секоја хируршка интервенција бара дополнителни мерки за обновување. Ампутацијата на екстремитетите во услови на комплициран дијабетес се смета за честа појава. Отстранувањето на нозете, а во некои случаи и двете, ви овозможува да заштедите живот на една личност, но доведува до потреба да научите да постојат без екстремитети.
Периодот на рехабилитација е насочен кон сузбивање на воспалителниот процес, спречување на појава на патологија, а исто така вклучува и секојдневно лекување на рани и конци. Покрај тоа, на пациентот му се пропишани различни физиотерапевтски процедури и некои вежби што се дел од терапевтската гимнастика.
Рехабилитацијата бара пациентот:
- следете диета
- вршат масажа на екстремитетите, гимнастика за да се спречи атрофија на мускулите,
- легнете на стомакот 2 и 3 недели,
- во стопанска позиција, држете ја повредената нога на подигната платформа за да спречите оток,
- внимателно третирајте ги раните за да избегнете инфекција и развој на воспаление.
Можни компликации по ампутација:
- повторна инфекција, вклучувајќи широка сепса,
- некроза на ткива, што е честа појава кај пациенти со дијабетес,
- состојба на префаркт
- неправилна или недоволна употреба на антисептици и антибактериски лекови,
- нарушен проток на крв во мозокот,
- тромбоемболизам
- пневмонија што се случи во рок од 3 дена од денот на операцијата,
- поткожен хематом, формиран против позадината на неправилно запирање на крварењето,
- болести на дигестивниот систем
- фантомски болки.
Причините за фантомска болка од етиолошката страна не се испитани со сигурност, така што нема ефективни терапевтски мерки за нивно елиминирање.
Оваа компликација се карактеризира со појава на непријатни сензации присутни во отсечениот екстремитет (досадување на коленото, болка во стапалото, чешање во пределот на потпетиците). Оваа состојба во голема мерка го влошува периодот на рехабилитација. Се елиминира со помош на лекови, физиотерапија, психолошки техники, антидепресиви.
Фантомска болка Видео:
Важна улога игра моралната подготовка на пациентот за живот со протеза. Повеќето пациенти стануваат депресивни, размислуваат за самоубиство поради сериозен стрес поради физички дефект. За да се постигне емоционална стабилност, пациентот, како по правило, му помага на семејството и се фокусира на целта.
Ако фазата на рехабилитација лесно помина, и нема компликации, преминете на протетика. Прво, на пациентот му се дава обука за протеза. При отстранување на целиот екстремитет, едно лице треба да научи да чекори повторно.
Колку побрзо започна обуката, толку ќе бидат подобри мускулите. Постојаните протези се прават индивидуално за секое лице во согласност со личните параметри. Откриени дефекти на готовата протеза се елиминираат.
Оваа постапка се изведува на крајот на втората - почетокот на третата недела од моментот на операцијата. Реинсталацијата се изведува по абењето на постојниот производ. Ако пациентот му ја отсече петицата, тогаш не е потребна протеза.
- Изборот на дизајнот.
- Преземање мерења од трупецот.
- Производство на производи.
- Собрание на протезата.
- Завршувањето на производот според желбите на пациентот.
- Издавање на протеза.
- Оперативна обука.
Успехот во периодот на рехабилитација во голема мерка зависи од квалитетот на протезата, неговите димензии, контролниот метод, дизајнот и естетиката. Расположението на пациентот влијае и на стапката на враќање во нормала.

Lifeивотот после и прогнозата
Ампутација често се изведува кај дијабетес. Благодарение на оваа постапка, пациентот е спасен. Усогласеноста со одредени медицински препораки кои се сметаат за задолжителни за дијабетес, дава можност да се избегне повторување на патологијата, како и натамошно напредување на дијабетесот.
Започнатите форми на болеста доведуваат до ампутација на значителен дел од екстремитетот, што предизвикува смрт кај 50% од случаите во текот на годината. Пациентите кои биле во можност да застанат на нозе по ваквата хируршка интервенција го намалуваат ризикот од смрт за скоро 3 пати.
Успешната ампутација им овозможува на многу луѓе да постигнат социјална стабилност, целосно да закрепнат на претходните работни места или да започнат да се бараат себеси во нови насоки. Изборот на соодветна протеза му овозможува на пациентот да го води истиот животен стил како порано. За многу луѓе, ампутацијата на екстремитетот станува пресвртна точка во умот, затоа ве поттикнува да играте спорт или да патувате активно.
Луѓето кои морале да поминат преку ампутација добиваат финансиска поддршка од државата, можат да сметаат на доделување инвалидност, како и да плаќаат пристојни придобивки.