Третман на дијабетес од различни видови: средства и методи
Третманот на дијабетес мелитус е одредени терапевтски процедури и фармаколошки агенси кои имаат за цел нормализирање на метаболичките процеси во телото на пациентот со дијабетес, стабилизирање на нивото на гликоза во крвта, доволна инсулин и минимизирање на симптомите на оваа болест.
Во зависност од видот на дијабетес мелитус, индивидуално се избираат средства за третман на болеста. Со првиот патологија зависен од инсулин, на сите пациенти им се прикажува дневна инјекција со инсулин. За надминување на сериозноста на симптомите кај дијабетес тип 2, се пропишани фармаколошки или народни лекови за намалување на шеќерот, во ретки случаи на неиздадена патологија, стабилизирање на благосостојбата може да се постигне со прилагодување на исхраната на пациентот. Во секој случај, третманот со дијабетес е сложен процес кој бара регуларност и постојан медицински надзор.
Средства и методи на официјална медицина
Официјалната медицина го смета третманот на дијабетес мелитус како комплексна терапевтска техника за лекови, која дефинитивно треба да се надополни со диетална терапија и терапија со активна физичка активност. Со внимателно почитување на сите медицински рецепти, лесно е да се постигне целосен компензација на болеста, да се елиминираат симптомите и целосна удобност во секојдневниот живот.
Лекови за третман
Третманот со лекови за дијабетес во секој случај се одредува, пред сè, од видот на патологијата, нејзината фаза и присуството на компликации и истовремени заболувања.
Првиот вид на дијабетес мелитус е зависен од инсулин, неговата манифестација често се јавува на млада возраст, а пациентот ќе мора да користи инјекции со инсулин во текот на целиот живот за да го одржи соодветното ниво на хормонот, кој се произведува во неговото тело во ограничени количини. Меѓу другите лекови за дијабетес тип 1, такви групи на лекови кои добро комуницираат со инсулин се чести.
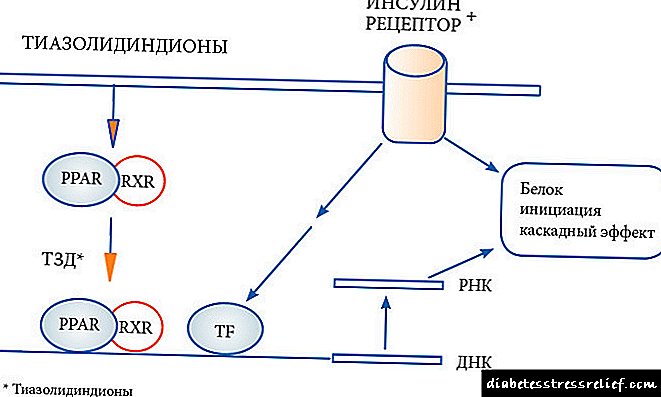
Со вториот вид дијабетес, популарно наречен „дијабетес за возрасни“, сопственото инсулин на телото престанува да работи правилно. За одреден временски период, тој продолжува да се произведува во нормални количини, но клетките престануваат да го перцепираат, тогаш нејзината доза постепено се намалува. За да се одржи нормалното ниво на гликоза во крвта, на пациентите им се препорачува да користат специјално дизајнирани лекови за намалување на шеќерот. Нивното дејство може да биде насочено и кон стимулирање на функционалноста на панкреасот (препарати на сулфанилуреа, глина, инкретини) и при потиснување на отпорност на инсулин што се појави во организмот (препарати од метформин, тиазолиндион).
Подолу се дадени примери на фармаколошки лекови кои најчесто се користат во современата медицина за прилагодување на отпорност на инсулин и нивото на шеќер во крвта на дијабетичарите, како и заменици на инсулин кои се користат за разни видови дијабетес.
| Име на лекови | Фармацевтска група | Фармаколошко дејство | Индикации за употреба |
|---|---|---|---|
| Глукофаг | Хормони, нивни аналози и антихормонални лекови. Орални антидијабетични лекови | Орален хипогликемичен лек. Составот на лекот вклучува активна компонента - метформин, кој има изразен хипогликемичен ефект, кој се развива само со хипергликемија.Кај пациенти со хипергликемија, лекот го намалува почетното ниво на гликоза во плазмата, како и нивото на гликоза после оброк. | Лекот се користи за лекување на пациенти со дијабетес мелитус тип II, кај кои диеталната терапија не го дава посакуваниот ефект. Лекот е пропишан како монотерапија, како и во комбинација со други орални хипогликемични агенси или инсулин. Може да се препише на деца над 10 години како монотерапија или во комбинација со други орални хипогликемични агенси или инсулин. |
| Дијаномет | Орални хипогликемични агенси, со исклучок на инсулин. Бигуаниди | Антидијабетичен лек на група на деривати на бигванид кои ја намалуваат концентрацијата на гликоза во крвната плазма и на празен стомак и после јадење. Не го стимулира лачењето на инсулин и не предизвикува хипогликемичен ефект посредуван од овој механизам. | Тип II дијабетес мелитус во отсуство на диета и режим на вежбање, особено кај пациенти со голема телесна тежина. Како монотерапија или како дел од комбинирана терапија со други орални хипогликемични лекови или инсулин за третман на возрасни, како монотерапија или како дел од комбинирана терапија со инсулин за деца по 10 години. Ги намалува компликациите на дијабетес кај возрасни со дијабетес тип II и прекумерна телесна тежина кои користеле метформин. |
| Дијаформин | Хормони, нивни аналози и антихормонални лекови. Орални антидијабетични лекови | Има хипогликемичен ефект, без да предизвика хипогликемија. Неговото дејство се разликува од онаа на препаратите на сулфанилуреа по тоа што лекот не го стимулира секрецијата на инсулин, и затоа не предизвикува хипогликемија кај здрави пациенти. Дијаформин ја зголемува чувствителноста на периферните рецептори на дејството на инсулин и доведува до зголемено користење на гликоза во клеточно ниво. Влијае врз процесот на глуконеогенеза во клетките на црниот дроб. Лекот го намалува интензитетот на апсорпција на јаглени хидрати во гастроинтестиналниот тракт. | Не-инсулин-зависен (втор) тип на дијабетес кај возрасни во случај на мала ефикасност на диетална терапија. Ова е особено точно за пациенти кои се дебели. Се користи во комбинација со инсулин за инсулин-зависен (прв тип) дијабетес, особено во случаи на тешка дебелина кај пациент, што се карактеризира со појава на секундарна отпорност на препарати на инсулин. |
| Метфогама | Орални хипогликемични агенси, со исклучок на инсулин | Орален хипогликемичен лек од групата бигуаниди. Ја инхибира глуконогенезата во црниот дроб, ја намалува апсорпцијата на гликозата од гастроинтестиналниот тракт, ја зголемува периферната употреба на глукоза, како и чувствителноста на ткивата кон инсулин. Не влијае на производството на инсулин од бета клетки во панкреасот. | Дијабетес мелитус тип II (не-зависен од инсулин) кај возрасни во отсуство на диетална ефикасност (особено кај пациенти со дебелина): како монотерапија или како дел од комбинирана терапија со други орални хипогликемични лекови или инсулин за третман на возрасни и деца по 10 години. |
| Сиофор | Хормони, нивни аналози и антихормонални лекови. Орални антидијабетични лекови | Хипогликемичен агенс на групата големагуаид. Антидијабетичкиот ефект се должи на инхибиција на апсорпцијата на глукоза од гастроинтестиналниот тракт, зголемување на чувствителноста на периферните ткива кон инсулин и инхибиција на глукогенезата. Тој има позитивен ефект врз липидниот метаболизам (извршувајќи хиполипидемичен ефект) и врз системот на коагулација (вршејќи фибринолитички ефект). | Дијабетес мелитус тип II (не зависен од инсулин), особено во комбинација со дебелина. |
| Фармасулин | Хормони, нивни аналози и антихормонални лекови. Лекови базирани на панкреас хормони и синтетички хипогликемични лекови. Лекови од инсулинската група. Инсулини со кратко дејство | Лек со јасен хипогликемичен ефект. Содржи инсулин кој го регулира метаболизмот на гликозата. Покрај тоа, таа влијае на голем број на анти-катаболни процеси во ткивата. | Се користи за лекување на дијабетес мелитус, доколку е потребно, инсулин за одржување на нормално ниво на гликоза во плазмата. Ефективен почетен третман за дијабетес зависен од инсулин (тип 1), како и за третман на жени со дијабетес за време на бременоста. Се користи за лекување на пациенти со првиот вид патологија, како и со втор, во случај на недоволна ефикасност на диетата и оралните хипогликемични агенси. |
| Хумолог | Хормони, нивни аналози и антихормонални лекови. Лекови базирани на панкреас хормони и синтетички хипогликемични лекови. Лекови од инсулинската група. Инсулини со кратко дејство. | Тоа е аналог на човечки инсулин, се разликува од него со обратна низа на остатоци од пролин и лииин аминокиселини на позициите 28 и 29 од Б-ланецот на инсулин. | Инсулин-зависен (тип 1) дијабетес мелитус: нетолеранција кон други инсулински препарати, постпрандијална хипергликемија (зголемен шеќер во крвта), што не може да се корегира со други препарати на инсулин, акутна поткожна отпорност на инсулин (забрзана локална деградација на инсулин). Не-инсулин-зависен (тип 2) дијабетес мелитус: во случаи на отпорност на орални антидијабетични лекови (нарушена апсорпција на други препарати за инсулин, нерегулирана постпрандијална хипергликемија), за време на операции кои се меѓусебни (го комплицираат текот на дијабетес мелитус) болести. |
| Лантус | Хормони, нивни аналози и антихормонални лекови. Лекови базирани на панкреас хормони и синтетички хипогликемични лекови. Лекови од инсулинската група. Инсулини со долго дејство. | Подготовка на хипогликемиски инсулин. Содржи инсулин гларгин - аналог на човечки инсулин, кој има мала растворливост во неутрално опкружување. | Се користи за лекување на возрасни и деца над 6 години кои страдаат од дијабетес зависен од инсулин (тип 1). |
| Манинил | Хормони, нивни аналози и антихормонални лекови. Орални антидијабетични лекови. | Стимулира секреција на инсулин од страна на β-клетки на панкреасните островчиња Лангерханс. Тежината на одговорот на б-клетките е директно пропорционална со концентрацијата на гликоза во крвта и околината што ги опкружува. | Се користи за дијабетес мелитус тип 2 (зависен од инсулин). Неговата цел е прикажана ако зголемувањето на физичката активност, корекција на телесната тежина во насока на намалување, строги диетални правила, немаат хипогликемичен ефект, стабилизирајќи го нивото на гликоза во крвта во рамките на физиолошките вредности. |
Матични клетки
Иновативна техника во современата медицина е третман на дијабетес мелитус со употреба на матични клетки со автолошка природа. Автолоноста се објаснува со потеклото на клетките во телото на пациентот. Техниката е во состојба да ја надмине почетната причина за патологијата, да ја намали хипергликемијата и да ги елиминира компликациите што ги предизвикува. Техниката исто така работи во насока на надминување на хипогликемија, што доведува до кома или шок, во случај кога недостаток на итна медицинска помош понекогаш дури доведува до смрт на пациенти.
Техниката на терапија со матични клетки вклучува нивно воведување преку катетер во панкреасната артерија. Ако катетеризацијата не е можна, матичните клетки можат да се администрираат интравенозно.
Во првата фаза на третман, коскената срцевина се зема од карличната коска под локална анестезија со помош на тенка игла. Целиот процес трае до половина час, а потоа пациентот се враќа во вообичаениот живот.
Во лабораториски услови, матичните клетки почнуваат да се извлекуваат од коскената срцевина на пациентот, да го тестираат нивниот квалитет и да го избројат бројот на соодветни. Погодни матични клетки можат да се трансформираат во кој било вид на клетка во телото и да го вратат снабдувањето со оние што недостасуваат поради некоја причина. Значи, матичните клетки во дијабетес можат да ги заменат неоперативните бета-клетки на панкреасот.
Во последната фаза на постапката, матичните клетки се трансплантираат во зоната на панкреасната артерија со помош на катетер. Катетерот под локална анестезија се вметнува во феморалната артерија и со употреба на х-зраци се носи напред кон панкреасната артерија, каде започнува имплантацијата на матични клетки.
Целата постапка за имплантација обично трае околу еден и пол часа. По неговото завршување, пациентот е оставен во клиниката неколку часа. Лекарите во овој период проверуваат дека процесот на заздравување во артериите по вметнувањето на катетерот. Ако пациентот не може да користи катетер, на пример, со бубрежни патологии, тогаш сите од горенаведените се прават со интравенска администрација. Кај дијабетична периферна невропатија, внатрешните матични клетки се инјектираат кај пациенти со интрамускулна инјекција во мускулите на нозете.
Важно е да се разбере дека возрасните матични клетки не можат да бидат лек за било која болест. Многу е тешко да се процени терапевтскиот ефект на таквата манипулација кај возрасен пациент. Понекогаш подобрувањата доаѓаат многу брзо, понекогаш тие се скоро невидливи. Затоа, техниката за лекување на дијабетес со матични клетки сè уште се смета за експериментална и бара постојана студија.
Терапијата со матични клетки сега се спроведува во болници во Америка, Израел, Германија, Турција, Чешка, како и во Русија и Украина.
Ласерска терапија како третман
Ласерската терапија се смета за еден од новите методи во третманот на дијабетес мелитус, што помага значително да се намали нивото на гликоза во крвта и да се елиминираат изразените клинички знаци на патологија. Ефективноста на методот е потврдена во пракса во третманот на голем број дијабетичари со нејзина помош.
За да се спроведе ласерска терапија, неопходно е да се користи специјален квантен апарат што врши интензивен ефект со ласерски зрак на биолошки активните зони на човечкото тело. Квантната терапија ја подобрува циркулацијата на крвта, ја подобрува функционалноста на имунолошкиот систем, ја забрзува регенерацијата на ткивата, ја олеснува болката и го намалува воспалителниот процес. А карактеристика на ласерската терапија е неговата способност да дејствува на непосредната причина за заболување, а не само да се бори против нејзините симптоми, како повеќето фармаколошки агенси за дијабетес.
За да можат активно да влијаат на сите погодени области, во квантниот апарат се обезбедени различни лесни и електромагнетни млазници:
- за пулсирано инфрацрвено LED зрачење,
- да се создаде постојано магнетно поле,
- за пулсирано ласерско зрачење,
- за пулсирачко црвено светло.
Пулсното ласерско зрачење за да се постигне терапевтски ефект кај дијабетичарите може да навлезе на 13-15 сантиметри длабоко во ткивата, моќно да влијае на клеточната структура на разни органи, обезбедувајќи проток на крв и да ги зајакне метаболичките процеси на мембраната.
Употребата на ласерска терапија за дијабетес може да обезбеди значително подобрување на клиничката слика на пациентот. Покрај тоа, пред да се користи овој метод на лекување, секогаш е потребно да се спроведат подготвителни процедури, вклучувајќи ги и следниве видови на дијагностика:
- преглед и лабораториски тестови за да се утврди сериозноста и видот на дијабетес мелитус на пациентот, како и придружните лезии на внатрешните органи и системи, што помага да се формира соодветен тек на терапијата,
- утврдување на нивото на гликемија за избор на соодветна инсулинска терапија.
Во отсуство на симптоми на дијабетична кетоацидоза, на пациентот му е доделена индивидуална програма за лекување, која вклучува активности како што се:
- магнетна инфрацрвена ласерска терапија за благи форми на патологија,
- магнетна инфрацрвена ласерска терапија во комбинација со медицински процедури за да се ослободиме од етиолошки фактори - цитомегаловируси, херпес инфекции, кламидија и други работи - со умерени форми на дијабетес,
- магнетна инфрацрвена ласерска терапија во комбинација со терапија на компликации (панкреатитис, гастродуоденитис, васкуларни патологии и други) во тешки форми на болеста.
При анализирање на ефектите од ласерската терапија врз функцијата на панкреасот, беше утврдено значително зголемување на концентрацијата на инсулин, под услов панкреасот барем минимално да функционира независно. За да се добие максимален ефект, третманот треба да се спроведе во раните фази на патологијата, кога хронично високиот шеќер во крвта сè уште не успеа да предизвика неповратни промени во здравјето на целиот организам.
Третман на постот
Алтернативната медицина смета дека е сосема можно да се излечи дијабетесот со пост, за разлика од ендокринолозите кои сметаат дека овој пристап е псевдоучен. Специјалисти за гладување инсистираат на тоа дека само дијабетес тип 1 може да се смета за апсолутна контраиндикација за употреба на техниката, а пациентите со втор вид патологија можат во некои случаи да ги елиминираат симптомите со одбивање храна. Покрај тоа, во овој аспект, само постот на долг и среден рок може да игра важна улога, но краткото дводневно постење нема да донесе никаков резултат.
Применуваат глад во случај на дијабетес мора да бидат исклучително внимателни. Главната улога овде ќе ја има подготвителниот период, за време на кој пациентот учи да следи диета и да спроведува посебни процедури за чистење. Најдобро е да се гладувате во специјализирана медицинска установа под надзор на квалификувани специјалисти. Исто така е многу важно правилно да се излезе од глад, следејќи последователно пропишаната диета во текот на целиот период на закрепнување.
За време на периодот на постот, метаболизмот на пациентот се нормализира во телото на пациентот, се намалува метежот на црниот дроб и панкреасот. Овие процеси имаат позитивен ефект врз текот на дијабетесот. Функционалноста на другите системи во организмот е исто така нормализирана, патологии во кои често се провоцира манифестација на дијабетес.
Затоа, експертите за гладување активно препорачуваат користење на оваа техника за рани форми на дијабетес мелитус тип 2 со цел да се подобри благосостојбата на пациентот, па дури и целосно да се елиминира причината за болеста.
Хирудотерапија во третманот
Хирудотерапијата или третманот со пијавици не ја губи својата важност со векови. Ова се должи на сложениот ефект на таквиот третман врз телото на болното лице, вклучувајќи локално активирање на имуните механизми, забрзување на венскиот проток на крв, ефект врз енергетските центри на специфичен засегнат орган, антитромботичен ефект на пијавица.
Сите горенаведени влијанија се многу важни во третманот на дијабетес мелитус, бидејќи секоја од неговите компликации е поврзана со нарушени васкуларни процеси, атеросклероза и проблеми со циркулацијата. Веќе при првата употреба на хирудотерапија, пациентите со дијабетичари често забележуваат подобрување на нивното здравје, а се разбира дека терапијата се карактеризира со такви позитивни промени во клиничката слика на дијабетесот, како што се:
- нормализација на притисок
- намалување на холестеролот
- васкуларно чистење од атеросклеротични манифестации,
- намалување на трофични неуспеси, обновување на исхраната на ткивата,
- елиминација на симптомите карактеристични за васкуларна енцефалопатија.
Сепак, важно е да се запамети дека хирудотерапијата за дијабетес може да се користи само како дополнителна техника во сложениот третман. Пијавици се ставаат во случај на патологија што се разгледува на неколку главни точки на телото:
- во пределот на оската на 'рбетот помеѓу 11-ти и 12-то торакални пршлени, помеѓу 12-тиот и 1-та лумбален пршлен и на дополнителни точки лоцирани 3-4 сантиметри лево и десно од посочените
- во регионот на xiphoid торакален процес и 3-4 сантиметри под првата точка,
- во регионот на црниот дроб - до долната десна граница на градите,
- до врвот на коксот и горниот дел од сакрумот.
Текот третман на дијабетес со хирудотерапија обично трае 10-15 пати со фреквенција од 1 постапка за 3 дена. За секоја точка во телото, потребни се 3 пијавици.
Третман на билки
И покрај фактот дека во современи услови лекарите не можат целосно да лекуваат дијабетес, традиционалните исцелители им помагаат на своите следбеници да ги ублажат симптомите на оваа патологија со помош на природни растителни препарати и инфузии. Сепак, пред да се лекувате со дијабетес со традиционални рецепти, подобро е да се консултирате со вашиот лекар за оваа можност.
Меѓу популарните рецепти за дијабетес, одамна е позната следната колекција на билки, бобинки и семе:
- 2 дела семе од сеење лен,
- 1 дел од листовите на обичната манжетна,
- 2 дела од бобинки од смрека,
- 4 дела лисја од боровинки.
Сите состојки се темелно измешани, потоа се земаат 2 лажици од оваа смеса и се истураат со 400 милилитри врела вода. Составот се става на мал оган и се вари 5 минути. По отстранувањето од топлината уште 30 минути, инфузијата се инсистира, филтрира и се зема 3 пати на ден пред јадење за 15 минути.
Зелената тријада на професорот Иванченко е исто така популарна против дијабетесот. Ефикасно ги третира не само симптомите, туку и ги стабилизира процесите што ја предизвикуваат болеста. Се состои од пржени цвеќиња (1 грам), каранфилче во прав (0,5 грама) и билка од пелин (200-300 милиграми). Компонентите се мешаат, лажица од таква мешавина се истура директно во лажицата со вода на собна температура. Ова е еднократна мешавина што треба да ја пиете на првиот ден од третманот половина час пред јадење, на вториот ден веќе се користи двапати на ден, а во денови 3-7, лекот се пие пред јадење 3 пати на ден. По една недела на употреба, тријадата ќе треба да се користи еднаш неделно за една година. Сепак, по еден месец тројно терапија, важно е да се следи шеќерот во крвта и да бидете сигурни дека третманот е ефикасен. Исто така, неопходно е да се запамети дека каранфилчето може да го зголеми крвниот притисок, така што неговата употреба за хипертензија треба да се договори со присутните лекар.
Исто така, за намалување на шеќерот, се користат лисјата на млада глуварче, додадени во супа, салата и мелено месо. Ако лисјата не се млади, тогаш тие се натопени во солена вода додека не излезе горчина. Можете да јадете лисја од глуварче во нивната чиста форма - 150-200 грама на ден.
Други народни лекови
За да се намали нивото на шеќер, се користи ловоров лист. Во исто време, 10 ловоров лисја ќе бидат доволни за 2 литри течност. Течноста со летоци треба да се вари, а потоа да се инсистира на 14 дена на темно место, потоа да се филтрира и чува во фрижидер. Треба да пиете супа од ловоров топла на празен стомак во износ од ½ чаша со нивото на шеќер во крвта до 10 mmol на литар, или во количина на цела чаша со индикатори за шеќер од повеќе од 10 mmol на литар. Не можете да користите повеќе од 1 чаша на лекот во еден чекор.
Текот на третманот со лушпа од лаурел е 3 месеци, за време на кој е неопходно постојано да се следат индикаторите за гликоза и да се прилагоди, во зависност од нив, количината на тинктура. Покрај функцијата за намалување на шеќерот, супата има можност да ги отстрани наслаги на сол и штетни материи од телото. Редовната употреба на лекот го намалува потењето, го подобрува расположението и целокупната благосостојба на пациенти со дијабетес.
Терапијата со употреба на сода бикарбона кај дијабетес мелитус неутрализира многу штетни материи во разни органи и системи. Сода може да се користи орално разредена со вода или со употреба на неговите препарати интравенозно.
Во случај на дијабетес, натриум карбонат или сода совршено ги чисти цревата, што му помага на црниот дроб погоден за време на функцијата на патологијата. Со индикатори за киселост во организмот над 7,4 единици, терапијата со сода ќе биде најпосакувана, бидејќи супстанцијата ефикасно ја намалува киселоста и штити од бактерии. Можете да пиете раствор од сода и за превенција на болеста и во процесот на неговото лекување. Во исто време, сода бикарбона истовремено го поддржува имунолошкиот систем, ја елиминира непријатноста во стомакот.
Друг популарен алтернативен третман за дијабетес е цимет. Намалувањето на шеќерот се должи на содржината на калциум, минерали, манган, витамини, холин, железо, пантотенска киселина и пиридоксин во овој зачин. Меѓу главните предности на цимет во третманот, може да се разликуваат следниве својства:
- Брзо го зголемува метаболизмот на јаглени хидрати, што доведува до саморегулирање на гликозата во крвта на пациентот.
- Има ефект кој е сличен на ефектот на инсулин во организмот, поради присуството во составот на биоактивни супстанции - природни заменици на инсулин.
- Го намалува растот на шеќерот во крвта после јадење, за да можете на тој начин да се справите со дијареја, а исто така ја зголемува чувствителноста на инсулин.
- Дејствува како природен антиоксиданс, ја намалува тежината кај оние кои страдаат од неговиот пакет дијабетес, сензибилизирајќи инсулин.
- Тој е во состојба да ја смени инсулинската сигнална активност поради присуството на биолошки флавоноиди во неговиот состав, што доведува до намалување на гликозата во крвта кај пациенти со дијабетес.
Исто така, инфузиите со цимет имаат антиинфламаторно, анти-артритично, зацврстувачко дејство, тие го нормализираат дигестивниот систем, лекуваат женски, габични инфекции и многу повеќе. Циметот во крвта може да го намали и да ја стимулира здравата циркулација. Ефектот за намалување на шеќерот на цимет ќе биде забележлив при употреба на производот од 2 грама на ден. Редовната употреба на зачинот ќе му овозможи на пациентот индекс на гликоза близу до физиолошката норма.
Се препорачува да се користи цимет за дијабетес мелитус во комбинација со кефир, што не му штети на кардиоваскуларниот систем и има многу позитивни ефекти врз организмот, засилувајќи го ефектот на овој зачин.
Ран третман
Дијабетес мелитус со внимателно внимание на благосостојбата и здравјето на луѓето може да се препознае во најраните фази, кога нивото на шеќер во крвта се приближува до 6 mmol на литар. Многу чести провоцирачки патолошки фактори се комплетноста и седечкиот животен стил на пациентот. Ако ги земете во предвид ваквите специфики и идентификувате знаци на дијабетес во раните фази, ќе биде многу полесно да ги излекувате симптомите, па дури и причината за болеста. Сепак, секој третман на болеста треба да биде строго под надзор на ендокринолог според индивидуална шема за секој пациент. Главниот елемент на секоја антидијабетична терапија е секогаш соодветна исхрана.
Раниот третман со дијабетес обично е придружуван од диета без јаглени хидрати. Количината на јаглени хидрати во сите потрошени прехранбени производи мора внимателно да се пресмета за да не го надмине дневниот додаток што го дозволуваат специјалистите. Во исто време, не можете да јадете кифла, шеќер, модар патлиџан, компири, слатко овошје, пушеле месо, конзервирана храна, кисели краставички, зачинета и алкохол. Забрането е готвење со пржење, како и пушење.
Исхраната на дијабетичарите треба да биде месо со малку маснотии, сушено овошје, незасладено овошје и агруми, кафеав ориз, овес, леќата, просо, бисер јачмен, црна и црвена рибизла, брусница, малини, боровинки, огрозд.Како пијалок во оваа болест, диетата вклучува вода од маса, кефир, незасладен компот, црн или зелен чај, сок од овошје од бери, ферментирано печено млеко, цикорија, минерална вода. Прифатливо е да се користи урда, белки од јајца, маслиново и ленено масло, природен јогурт.
Храната што има висок гликемиски индекс, што укажува на стапката со која јаглехидратите од производот ќе се апсорбираат во организмот, е целосно исклучена од исхраната на пациентот. Забранетата храна која има висок гликемиски индекс вклучува датуми, пиво, бел леб и тост од него, шведска, морков, чоколада, гриз.
За ефикасна терапија со дијабетес во раните фази, важно е да не се занемарува одржливата физичка активност. Поради физичка активност, мускулното ткиво интензивно ќе го апсорбира шеќерот, ќе ги намали неговите крвни вредности, пациентот ја нормализира психоемотивната позадина, се зајакнува срцевиот мускул, се стабилизира тежината и крвниот притисок, метаболичките процеси се враќаат во нормала, а се зголемува и клеточната чувствителност на ефектите на инсулин. Физичките вежби треба да ги избере лекарот во секој конкретен случај, меѓутоа, постојат универзални типови товари дизајнирани да се изведуваат во средни и лесни форми на интензитет. Ниту еден од дијабетичарите не е контраиндициран при пливање, одење или возење велосипед. Редовноста на обуката треба да биде константна - пациентот мора да се вклучи најмалку 3 пати неделно. На почетокот на часовите, подобро е да не се преоптоварува телото и да се ограничи на 15 минути од каква било активност, постепено зголемувајќи го времето.
Со редовно вежбање, луѓето кои земаат инсулин треба да го следат неговото ниво, бидејќи физичката активност често ви овозможува да ја намалите дозата на користениот хормон.
Некои експерти веруваат дека раните фази на дијабетес тип 2 со добра диета и потребната физичка активност можат да бидат целосно излечени. Ова е контроверзно мислење, но подобрувањето дефинитивно ќе дојде, а во иднина на пациентот му се советува постојано да го следи нивото на гликоза користејќи преносен глукометар.
Оштетување на стапалото
Синдром на дијабетично стапало е невротрофно и микроциркулаторно нарушување на дисталните делови на долните екстремитети, што предизвикува улцеративни некротични процеси на меките ткива и интегритетите на кожата, како и остеоартикуларни лезии. Повредите на нозете поради дијабетично стапало се јавуваат кај дијабетичари 15-20 години по манифестацијата на болеста. Обично, околу 10% од пациентите се зафатени, а други 40% се изложени на ризик за развој на таква патологија. Во 90% од случаите, дијабетично стапало се јавува кај пациенти со втор вид патологија.
Главните пристапи за третман на дијабетични лезии на долните екстремитети вклучуваат прилагодување на крвниот притисок и метаболизмот на јаглени хидрати во организмот, намалување на оптоварувањето на погодената нога, локален третман на рани, системски третман со фармаколошки лекови и, доколку сето од горенаведените е неефикасно, хирургија. За да се оптимизира гликемијата во телото на пациентот со првиот вид патологија, прилагодена е употребената доза на инсулин. Во случај на втор вид дијабетес, се препорачува да се замени третманот со лекови за инсулинска терапија. Нормализацијата на притисокот може да се постигне со употреба на бета-блокатори, АКЕ инхибитори, диуретици и антагонисти на калциум.
Со гноен-некротични лезии на дијабетичното стапало, се бара да се растовари екстремитетот, ограничувајќи го неговото движење и користејќи патерици, ортопедски апарати, специјални чевли или табани. За улцеративни дефекти, систематски се бара да се третира раната со излизгување на некротичното ткиво, да се применат антибактериски или антисептички преливи, да се отстранат пченките, аглите и областите со хипекератоза околу раната за да се намали оптоварувањето на погодената област.
Антибиотска терапија за дијабетичен синдром на стапалото се спроведува со лекови со широк антимикробен спектар на изложеност. Паралелно со нив се користат антиспазмодици, раствори за инфузии, серумски серум хемодијализа, алипоева киселина. Во отсуство на ефикасност на конзервативен третман во многу тешки случаи на дијабетична хирургија на стапалото се користи. Со исхемична форма на патологија, се користат ендоваскуларна дилатација, тромбоемболектомија, стентирање на периферна артерија, артеризација на нозете на вени, артризација на бајпас со поплитеална нога и други техники. За пластично затворање на големи дефекти, се изведува автодермопластика. Понекогаш може да биде неопходно да се спроведе дренажа на длабок апсцес и флегмон. Во случај на гангрена или остеомиелитис, може да биде потребно ампутација на стапалото или прстите или егзартикулација.
Етиолошка класификација
- T1DM - дијабетес мелитус тип 1, или зависен од инсулин. Овој вид на заболување се јавува главно на млади луѓе под 30 години. Главните симптоми: постојана жед, прекумерен апетит, зголемено мокрење, слабеење. Болеста е активирана од дефект во метаболизмот на јаглени хидрати, што е предизвикано од уништување на бета клетките во панкреасот. Вториот не е во состојба да произведе инсулин. Уништувањето на нејзините клетки може да доведе до кома и смрт.
Дијабетес тип 1 вклучува автоимуни и ЛАДА дијабетес. - Т2ДМ - дијабетес мелитус тип 2 или зависен од инсулин. Воглавно, старите луѓе и оние кои имаат генетска предиспозиција за болеста се разболуваат. Инсулинот во организмот се произведува во недоволни количини, само ако ја следите дневната рутина и исхраната, одржувате активен животен стил, можно е да се одржите нормално ниво на шеќер. Пациентите можат да страдаат од дебелина, хипертензија и хиперкалемија. Честопати развиваат кардиоваскуларни заболувања, функцијата на бубрезите е нарушена.
- Гестациски дијабетес или дијабетес од бременост, се издвојува во посебна група се должи на фактот дека бременоста не е болест, туку природна состојба. Оваа форма на дијабетес се манифестира за време на бременоста и скоро во сите случаи исчезнува после неа. Научниците го нарекуваат овој вид на симптоматски и зборуваат за јасна каузална врска на болеста и бременоста. Ваквиот дијабетес го зголемува ризикот од смрт или конгенитални малформации на фетусот, како и можноста за развој на дијабетес кај жена 5-10 години по раѓањето.
- Други форми на дијабетес. Сè повеќе, се евидентирани случаи кога не е утврден типот на дијабетес мелитус, затоа, членовите на експертскиот панел на СЗО за дијабетес предлагаат да се воведе нов наслов во класификацијата „Несигурен вид дијабетес“, за која истражувачите веруваат дека можат значително да ја забрзаат потрагата по ефикасен третман на болеста.
Покрај горенаведеното, постојат многу видови на дијабетес предизвикани од ендокринопатии, инфекции, генетски фактор или уништување на панкреасот. Овие форми на болеста се класифицираат одделно.
- Генетски дефекти во функцијата на бета-клетките се поврзани со абнормалности кај одредени гени. Ова може да биде мутација на генот на глукокиназа, ген на фактор на промотор на инсулин, митохондријален ген. Овој вид на дијабетес може да се појави во клиничката слика на Т2ДМ, додека абнормалните инсулини „работат“ во организмот, кои имаат само 5-10% биолошка активност.
- Генетски промени во дејството на инсулин се развиваат во случаи на генетски нарушувања кои се јавуваат како резултат на периферното дејство на инсулин, што пак се должи на мутација на генот на рецепторот на инсулин. Примери за дефекти се Лепрахунизам (синдром Донхју) и синдром Рабсон-Менденхал, кои се фиксирани само во организмот на детето, како и нечувствителност (отпорност) на инсулин од типот А А и липоатрофичен дијабетес.
- Болести на егзокриниот дел од панкреасот (панкреатитис, неоплазија, хемохроматоза и други) се јавуваат со вклучување на голем дел од панкреасот во патолошкиот реакциски ланец, додека ендокрината функција на органот е нарушена и се открива дека секреторната функција на бета-клетките е несоодветна.
- Ендокринопатија - ендокрини заболувања со дејство против контрасулин: акромегалија, глукагон (тумор на панкреасот што создава глукагон), хипертироидизам и други.
Тековните студии на Светската здравствена организација ја отфрлија типот на дијабетес поврзан со неухранетост, присутен во класификацијата во 1985 година. Неодамнешните експертски прегледи на независни центри покажаа дека таквата одлука е пристрасна, бидејќи неухранетоста, на пример, недостаток на протеини, влијае на состојбата на метаболизмот на јаглени хидрати, што може да предизвика дијабетес мелитус.
Класификација според видот на компликации
- Васкуларно оштетување. Микро и макроангиопатија кај дијабетес влијаат на крвните садови, тие стануваат кршливи. Со оваа форма на болеста, можни се хеморагии, тромбози, па дури и атеросклероза.
- Пораз на нервите. Дијабетична полиневропатија негативно влијае на чувствителноста на температурите. Горење, пецкање, вкочанетост се јасни знаци на полиневропатија. Особено возбудувања се случуваат ноќе. Поради карактеристиките на болеста, носителите на оваа форма честопати добиваат разни повреди.
- Поразот на видот. Со дијабетес се јавува офталмопатија, што има штетно влијание врз видот. Наспроти позадината на дијабетес мелитус, се развива катаракта, расте јачмен, кој тешко се раствора.
- Синдром на дијабетично стапало. Болеста се манифестира во форма на гнојни рани, болка во коските и зглобовите на стапалото. Ваквите процеси се случуваат како резултат на нарушувања во исхраната на крвните садови, нервите и меките ткива.
Класификација на сериозност за дијабетес
- Третман лесна форма дијабетес тип 2 е потребен во раните фази, кога пациентите чувствуваат сува уста, слабост на мускулите. Во исто време, тие ја задржуваат вообичаената способност за работа. Во вакви случаи, не е потребен третман со инсулин.
- Со дијабетес умерена сериозност постои длабоко метаболичко нарушување. Едно лице систематски бара воведување на инсулин или употреба на хипогликемични лекови, единствениот начин на кој пациентот е во состојба да апсорбира храна во согласност со неговите физиолошки потреби.
- Тешка форма текот на болеста бара дневна администрација на инсулин, бидејќи јаглехидратите скоро целосно се излачуваат во урината. Со правилен и внимателен третман, сериозна болест може да се претвори во умерена форма.
Современи методи и средства за третман на дијабетес
Русија, како што е забележано погоре, е на четвртото место по бројот на лица со дијабетес. Официјално се регистрирани три милиони руски носители на дијабетес. Главниот дел од нив беше дијагностициран со дијабетес тип 2. Двапати повеќе луѓе во Русија се наоѓаат во состојба на пред-дијабетес, односно се уште не им е дијагностицирана болест, но нивото на шеќер во крвта е редовно високо.
Во развиените земји, 10-15% од здравствениот буџет е наменет за нега на дијабетес. Според предвидувањата на Меѓународната федерација за дијабетичари, во 2025 година трошоците за лекување и превенција на дијабетес ќе бидат околу 303 милијарди американски долари. Во Руската Федерација се издвојуваат околу 15% од вкупниот здравствен буџет - ова е околу 300 милиони рубли годишно. Вреди да се напомене дека 80% од сумата е потрошена за борба против компликации што се јавуваат како резултат на болеста.
Денес, човештвото се бори со дијабетес на различни начини, ќе ги разгледаме подетално.
Диета како метод на лекување
Диетата за дијабетес првенствено вклучува сериозно ограничување во употребата на алкохол. Исто така, неопходно е да се користат засладувачи.Интернетот е полн со списоци за дијабетес, но не треба да ги препишувате сами. Неопходно е да се консултирате со лекар, кој ќе ви препише терапевтска исхрана и детално ќе ги објасни неговите принципи.
Средства за намалување на шеќер
Овие лекови се нарекуваат антидијабетик. Таквите лекови се пропишани за одржување на нивото на шеќер во крвта за луѓе во кои инсулин се произведува независно, но во недоволни количини. Обично, ваквите лекови се користат во врска со диетата и физичката активност. Пред да започнете со третманот, потребна е консултација со специјалисти како нутриционист и ендокринолог.
Третман на инсулин
Инсулинот обично се пропишува заедно со хипогликемични агенси. Индикатори за употреба на овој метод на лекување се губење на тежината, кетоза, предоперативно лекување, како и какви било компликации кај пациенти со дијабетес тип 2. Постојат и ограничувачки фактори за инсулинска терапија. Овие вклучуваат бременост и доење, хеморагични заболувања, прекома, кома.
Мерење на шеќер во крвта
Со помош на постојано следење на нивото на гликоза во серумот, можно е да се предупредат во многу рани фази на болеста и да се спречи неговиот развој. Редовното следење - мерење на шеќер во крвта неколку пати на ден - ќе му помогне на лекарот и пациентот да спроведат ефикасен третман. Лекарот треба да утврди опсег на нивоа на гликоза, но треба да се фокусирате на просечните бројки: пред јадење и на празен стомак - не повеќе од 6 mmol / l, после јадење (по 2 часа) - не повеќе од 8 mmol / l.
Меѓу најчестите форми на болеста, може да се разликува дијабетес од првиот и вториот вид. Нивниот третман има некои специфики. За ова ќе разговараме понатаму.
Третман на дијабетес тип 1
Во текот на животот, на сопствениците на овој вид дијабетес им е потребна инсулинска терапија. Во овој случај, се разбира, постојано следете го нивото на гликоза во крвта и придржувајте се кон активен животен стил. Исто така, потребно е редовно следење од страна на ендокринолог. За целосно да се ослободиме од болеста, можна е трансплантација на клетки на панкреасот и островките. Но, не треба да заборавиме дека овој метод е болен и скап. Покрај тоа, по трансплантацијата, потребни се имуносупресивни агенси.
Диета е пропишана за сите дијабетичари, но тоа не значи да се ослободите од вкусната и сакана храна. Нејасните масти мора да бидат исклучени. Храната со протеини треба да биде најмалку 20% од дневната норма на сите калории, 30% треба да бидат земени во предвид од маснотиите, а најголем дел им се дава на јаглехидратите - 50%. Ограничете го внесот на алкохол и пресметајте го дневниот внес на калории.
Дијабетес тип 2
Во меѓународната пракса, се користат неколку нивоа на контрола на дијабетес тип 2: диета со малку јаглерод диоксид, комплекси за вежбање, лекови и хормонални инјекции. Диетата помага да се врати нивото на шеќер во нормала. Вежбањето може да отстрани вишок јаглени хидрати од крвта. И во случај на комплексен тек на болеста, се препишуваат и апчиња и инсулин.
Неопходно е да се вклучат голем број на микроелементи и витамини во храната и да се намали внесот на сол. Од физичките активности, пливањето, пешачењето, велосипедизмот се добредојдени. Ефектот на физичкото образование е привремен, затоа треба постојано да се придржувате до режимот.
Постојат и други методи на лекување, меѓу кои се народни лекови или алтернативни методи на медицина. Меѓутоа, кога ги користите, подобро е да се консултирате со специјалист. Бидејќи за да се дијагностицира видот на болеста, само професионалец може да помине преглед и да препише специфични лекови.
Како што откривме, дијабетесот е сериозна болест која може да доведе до сериозни компликации.За да бидете сигурни дека дури и во итни случаи, ќе имате некој да се сврти кон и каде да барате помош, треба да размислите за склучување договор со компанија која обезбедува услуги за медицинска помош. Во овој случај, секогаш можете да се потпрете на квалификувана итна медицинска помош.
Конвенционална инсулинска терапија
Конвенционална инсулинска терапија (ICU) тие го нарекуваат режим на третман широко користен во пракса, кој предвидува 1-2 инјекции на ден на инсулин со средно времетраење на дејството како таков или со додавање на помала доза на инсулин со брзо дејство во истиот шприц. Ако целта е да се намали степенот на хипергликемија, тогаш приоритет се дава на конвенционалната терапија со инсулин, бидејќи тоа го минимизира бројот на инјекции на ден и ризикот од хипогликемија.
Повеќето пациенти со не-инсулин-зависен дијабетес мелитус (НАРФ), кои немаат акутни заболувања, безбедно е да се препише ваков третман надвор од болницата, под услов пациентот да е обучен и постојан медицински надзор.
Пациенти со инсулин зависен дијабетес мелитус (ISDM)обично започнуваат да се лекуваат во болница. При избор на соодветен режим на инсулинска терапија, потребно е внимателно следење, а пред да се испрати пациент на лекување дома, и самиот пациент и оние кои се грижат за него треба детално да ја објаснат важноста на сите терапевтски мерки и да ги научат сите техники. Во почетната фаза на домашно лекување, честопати е потребна помош од згрижувачка сестра.
Режим на единечна доза
Инсулинска терапија пациенти со НИДДМ обично започнуваат со единечна поткожна инјекција на инсулин со просечно времетраење на дејството на ден 30-60 минути пред појадок. За децата и возрасните, безбедна почетна дневна доза во повеќето случаи е 0,2-0,5 U / kg.
Пациентите со НИДДМ и дебелина обично се пропишани повисоки дози, со оглед на нивната често отпорност на инсулин.
Возрасните, како по правило, се пропишани прво единечна поткожна инјекција од 10-25 единици, а неколку дена подоцна, врз основа на нивото на глукоза во плазмата за постот и 1-2 часа по јадење, шемата се менува. Дозата на инсулин со средно времетраење обично се зголемува за не повеќе од 5-10 единици. По неколку дена, нивото на гликоза се проверува повторно и повторно, доколку е потребно, шемата се менува.
За да ја намалите хипергликемијата по појадокот, можеби ќе ви треба мала количина инсулин со брзо дејство (обично на почетокот не повеќе од 5 единици, проследено со, доколку е потребно, зголемување од 2-5 единици), додадена на утринската инјекција.
Многу лекари избегнуваат да пропишат режим со две дози за пациенти со НИДДМ додека одредена максимална утринска доза на инсулин со средно дејство (на пример, 50 IU) не престане да ги обезбедува потребните граници за дневни флуктуации во нивото на гликоза во плазмата.
Режим на двојна доза
Во третманот на повеќето пациенти со НИДДМ, се користи единечен режим на инјектирање. Меѓутоа, со сериозна хипергликемија со пост, кршење на вкупната дневна доза на инсулин со средно дејство (35-50 единици) - 2/3 од дозата пред појадок и 1/3 од втората инјекција 30-60 минути пред вечерата - може значително да ја подобри гликемијата. Сепак, земањето инсулин со средно времетраење во вечерните часови го зголемува ризикот од ноќна хипогликемија. Затоа, пациентите во режим со две дози, како по правило, треба да јадат малку пред спиење. Ако вечерната доза на инсулин со средно дејство гарантира дека гликемијата со пост се одржува во саканиот опсег, но нивото на гликоза во плазмата е сè уште претерано после вечерата, во вечерната инјекција се додаваат мали дози на инсулин со брзо дејство.
Шема на инсулинска терапија за инсулин-зависен дијабетес мелитус
Рутинска инсулинска терапија за пациенти со ИДДМ - Ова е употреба на мешавина од инсулини со средно времетраење и брзо дејство во режим на две инјекции на ден. Прво, во болнички амбиент, се избираат дози на инсулин од секој тип. Тие се разликуваат многу во зависност од состојбата на пациентот, а почетните дози на инсулин дадени подолу не важат за пациенти со симптоми на дијабетична кетоацидоза.
Првичните дози на инсулин се чисто индивидуални, нивните вредности за различни ситуации се дадени подолу. По изборот на почетната доза, таа се прилагодува според големината, видовите на инсулин и времето на нејзино администрирање, врз основа на резултатите од редовното следење нивоа на гликоза во плазмата. Вториот се одредува пред секој оброк, пред спиење, а помеѓу 2 и 4 часот наутро, а потоа дневно, „прилагодете“ на дозата на инсулин за да се задржи нивото на гликоза во плазмата пред оброците во опсег од 80-150 мг%. Зголемување на дозата на инсулин секој пат, како по правило, не треба да надминува 10%, ефектот се оценува во рок од три дена и само после тоа дозата повторно се зголемува. Со закана од хипогликемија, треба побрзо да ја "прилагодите" дозата на редовен инсулин. Мора да се запомни дека по започнувањето на третманот, сериозноста на ИДДМ може да се промени.
Инсулинска терапија кај деца
Главниот исклучок од правилото дека сите пациенти со IDDM на почетокот на третманот бараат повеќе од една инјекција на инсулин на ден се деца кои се под набудување во рана фаза на IDDM, кои имаат умерена хипергликемија без кетонурија или ацидоза. Некои педијатри претпочитаат да започнат со единечна поткожна инјекција само инсулин со средно времетраење во доза од 0,3-0,5 U / kg, бидејќи во многу случаи тоа е доволно за да ги задржи дневните флуктуации на нивото на гликоза во плазмата во близина на нормалните граници барем привремено. Инаку, "прилагодувањето" на дозите на инсулин и одредувањето на гликемија се врши како што е опишано погоре.
Третман на деца со хипергликемија и кетонурија, но без ацидоза или дехидрација започнете со администрација на 0,5-0,7 У / кг инсулин со средно дејство, а потоа се додаваат поткожни инјекции на едноставен инсулин 0,1 У / кг на секои 4-6 часа. инсулинот останува ист како што е опишано погоре.
Ако во рок од неколку дена, метаболичкиот статус на пациентот не се смени, тогаш се префрлаат на режим на третман со две инјекции со мешавина од инсулински препарати со средно дејство и брзо дејствуваат администрирано пред појадок и вечера. Претходно утврдената вкупна дневна доза на инсулин се крши со администрација на 2/3 од нив пред појадок и 1/3 пред вечера, а 1/3 од секоја од овие дози треба да биде инсулин со брзо дејство. Потоа, дозите на инсулин се избираат на таков начин што ќе се одржи нивото на гликоза во плазмата помеѓу 80 и 150 мг% пред оброците, некои педијатри се обидуваат да ја одржат гликемијата пред оброците во потесни граници - помеѓу 80 и 120 мг%, но во секој случај, главна задача останува да се елиминира-хипогликемија . (Се разбира, ова не се однесува на случаи кога пациентот има интеркурентна инфекција и се случува ненадејно нагло зголемување на хипергликемија, придружено со кетонурија.)
Кетоацидоза
Возрасни со претходно недијагностицирана IDDM најчесто консултирајте се со доктор во врска со манифестации на почетна или отворена дијабетична кетоацидоза. По запирање на акутната состојба и инјектирање на едноставен инсулин на секои 4-6 часа на 1-2 дена (третман на дијабетична кетоацидоза, видете подолу), пациентите, доколку нивната метаболичка состојба е стабилна, се префрлаат во режимот на две инјекции на ден мешавини на брзо дејство инсулин и инсулин со средно дејство како што е опишано погоре. Општите принципи за избор на утрински и вечерни дози се слични на оние наведени во шемата за инјектирање на ИЦЕ за NIDDM со две инјекции.Како и да е, најважната разлика е во тоа што кај пациенти со IDDM, дури и малите промени во дозите на инсулин силно влијаат на нивото на гликоза во плазмата, што ја ограничува можноста за манипулација со дозата заради ризикот од прекумерно намалување на нивото на гликоза и развој на хипогликемија.
Утрински синдром
Утрински синдром тие ја нарекуваат нормална тенденција за зголемување на гликозата во раните утрински часови пред појадок, што често се засилува кај пациенти со IDDM и кај некои пациенти со IDDM. Со NIDDM, против позадината на конвенционалната инсулинска терапија, постојаната тенденција да се зголеми нивото на гликоза во плазмата обично се отстранува со додавање на вечер доза на инсулин со средно времетраење на дејството или со зголемување на вечерната доза. Меѓутоа, кај некои пациенти со IDDM, зголемувањето на вечерната доза на инсулин предизвикува ноќна хипогликемија, проследено со брза хипергликемија (повторна хипергликемија), која може да биде придружена со зголемување на содржината во плазмата на кетонските тела, ова се нарекува Феномен Сомоџи. Фреквенцијата на вистинската појава на овој феномен не е прецизно утврдена, но, очигледно, е почеста кај пациенти со ИДДМ кои се на режим на повеќе дози на инсулинска терапија (види подолу). Затоа, кај пациенти со ИДДМ треба да се обиде да ја намали вечерната доза на инсулин.
Интензивен третман за хипергликемија
Интензивен третман за хипергликемија Тие ја нарекуваат таква шема, која има за цел постојано одржување на нормални или скоро нормални дневни флуктуации на нивото на гликоза во плазмата, со цел да се спречат доцни компликации. Кај пациенти со ИДДМ, ова се користи повеќекратни поткожни инјекции на инсулин (MPI) во текот на денот на различни начини. Ваквите режими се поврзани со зголемен ризик од чести и тешки епизоди на хипогликемија. Тие треба да се користат за лекување само избрани пациенти со висока мотивација, доволно познавања за дијабетес, информирани за опасностите од овој метод и неизвесноста за придобивките што им се дадени, кои можат самостојно да ги утврдат нивото на глукоза и се под надзор на лекар кој има искуство со користење на ваков режим на третман. Внимателното набудување на пациентот, неговата темелна обука и самодоверба дека пациентот ќе може да добие медицинска нега во секое време од денот се најважните предуслови за користење на опишаниот режим.
Според една варијанта на режимот МПИ, приближно 25% од дневната доза во форма на инсулин со средно дејство се администрира пред спиење, а преостанатите дози, но веќе на инсулин со брзо дејство (режим на доза од 4 дози), се даваат пред секој оброк. Пациентот ја избира дневната доза врз основа на резултатите од самоопределување на нивото на гликоза пред секој оброк и пред спиење. Покрај тоа, барем еднаш неделно, треба да го одредите нивото на гликоза во плазмата помеѓу 2 и 4 часот наутро. Во режим со 3 дози, инсулин со средно дејство или продолжен инсулин се администрира пред вечера (со додавање на инсулин со брзо дејство), а инсулин со брзо дејство пред појадок и ручек. Дозите на инсулин се прилагодуваат на ден, врз основа на резултатите од повеќекратни независни одредувања на нивото на гликоза, како што е опишано погоре за режимот со 4 дози.
Континуирана субкутана инфузија на инсулин
Континуирана субкутана инфузија на инсулин (НПИ). Овој метод на интензивна инсулинска терапија за пациенти со IDDM вклучува употреба на преносна пумпа за инфузија полна со батерии што ја носи пациентот и која обезбедува континуирана поткожна инфузија на инсулин со брзо дејство преку мала игла вметната во абдоминалниот ид. Пумпата е програмирана за инфузија со дадена почетна брзина и зголемување на оваа брзина пред секој оброк. За да изберете доза, неопходно е самостојно да се процени содржината на гликоза многу пати на ден.Континуираната поткожна инфузија е поефективен начин за борба против гликемијата од конвенционалната терапија со инсулин, но повеќекратни поткожни инјекции кај искусни раце често го намалуваат нивото на гликоза во крвта не помалку успешно. Со постојани поткожни инјекции, ризикот од хипогликемија се зголемува, особено за време на спиењето, а честопати незабележаните прекини на пумпата може да доведат до развој на дијабетична кетоацидоза. Методот на постојани поткожни инјекции, како и повеќекратни инјекции, треба да се користи само од многу искусен лекар за третман на внимателно избрани пациенти.
Лабилен дијабетес
Инсулинска терапија на лабилен дијабетес. Пациентите со лабилен дијабетес се подгрупа на пациенти со IDDM кои имаат чести и брзи промени во барањата за гликоза без никаква очигледна причина, а механизмите за регулирање на нивото на гликоза во плазмата се толку нестабилни што епизодите на тешка хипергликемија се заменуваат со чести епизоди на симптоматска хипогликемија. Состојбата на многу вакви пациенти се подобрува кога се префрлаат на модифициран режим на повеќе субкутани инјекции, кога главниот дел од дневната доза на инсулин е претставен со лек кој дејствува брзо (во дневни „прилагодливи“ дози) пред секој оброк, а остатокот со средно времетраење на инсулин администриран пред вечера или пред спиење. Главната цел во овој случај не е да ги задржи дневните флуктуации на гликемија блиску до нормалното, туку да се стабилизираат неговите флуктуации во такви граници што би спречиле развој на симптоми на хипер- и хипогликемија.
Лабилниот дијабетес најчесто се среќава кај пациенти со недостаток на преостаната секреција на инсулин, кај кои инсулинската терапија е сурова и многу несоодветна алатка за замена на нормалното лачење на овој хормон. Метаболичките процеси со кои инсулинот влијае на содржината на гликоза во плазмата што не е поврзан со албумин на масни киселини и тела на кетони, нормално се регулира со промена во рамнотежата помеѓу ефектите на инсулин и спротивните ефекти на глукагон (во црниот дроб) и адренергичниот автономен систем.
Овие механизми за зајакнување на шеќер се регулираат независно, а нормално нивната активност се зголемува за време на глад, при физички напор и во други услови кога е неопходна заштита од хипогликемија (за време на физички напор, навлегувањето на глукозата од скелетните мускули се зголемува преку механизам независен од инсулин). Дозите на инсулин треба да бидат доволни за да издржат нагло зголемување на активноста на механизмите за зајакнување на шеќер и да го спречат брзото појавување на симптомите на хипергликемија и хиперкетонемија, но тоа честопати бара привремен вишок на инсулин во плазмата. Кај некои пациенти со долгогодишна IDDM, реакциите на зголемување на шеќерот на хипогликемија се нарушени, што ја намалува прилагодувањето кон преодниот вишок на инсулин во плазмата.
„Шеми на инсулинска терапија“ - статија од делот Ендокринологија
Режими на третман на инсулин-зависен дијабетес мелитус

За многу години неуспешно се бореше со ДИЈАБЕТИ?
Раководител на Институтот: „beе бидете воодушевени колку е лесно да се лекува дијабетесот со тоа што го земате секој ден.
 Ендокрините нарушувања поврзани со метаболички нарушувања и доведуваат до акумулација на гликоза во крвта се карактеристични за болест како што е дијабетес мелитус.
Ендокрините нарушувања поврзани со метаболички нарушувања и доведуваат до акумулација на гликоза во крвта се карактеристични за болест како што е дијабетес мелитус.
Во зависност од причините за зголемување на нивото на шеќер и потребата да се прибегне кон инсулински инјекции, се разликуваат инсулин-зависни и не-инсулински зависни дијабетес.
Причини за дијабетес
 Инсулински зависен дијабетес има МКБ код од 10 - Е 10. Овој вид на болест се наоѓа главно во раното детство, кога се појавуваат првите симптоми и се прави дијагноза на дијабетес мелитус тип 1.
Инсулински зависен дијабетес има МКБ код од 10 - Е 10. Овој вид на болест се наоѓа главно во раното детство, кога се појавуваат првите симптоми и се прави дијагноза на дијабетес мелитус тип 1.
Во овој случај, клетките на панкреасот, кои се уништени од телото, престануваат да произведуваат инсулин. Ова е хормон кој го контролира процесот на апсорпција на гликозата што доаѓа од храна во ткиво и ја претвора во енергија.
Како резултат, шеќерот се зголемува во крвта и може да доведе до хипергликемија. Пациентите со дијабетес тип 1 имаат потреба од редовни инјекции на инсулин. Инаку, растот на гликозата може да предизвика кома.
 Кај дијабетес тип 2, хормонот се произведува доволно, но клетките повеќе не го препознаваат хормонот, како резултат на што гликозата не се апсорбира и неговото ниво се крева. Оваа патологија не бара хормонални инјекции и се нарекува дијабетес зависен од инсулин. Овој вид дијабетес се развива почесто по 40-45 години.
Кај дијабетес тип 2, хормонот се произведува доволно, но клетките повеќе не го препознаваат хормонот, како резултат на што гликозата не се апсорбира и неговото ниво се крева. Оваа патологија не бара хормонални инјекции и се нарекува дијабетес зависен од инсулин. Овој вид дијабетес се развива почесто по 40-45 години.
Двата типа на болеста се неизлечиви и бараат доживотно корекција на концентрацијата на шеќер во крвта за благосостојба и нормален живот. Со дијабетес тип 2, третманот се спроведува со таблети за намалување на шеќерот, зголемување на физичката активност и строга диета.
Дијабетесот тип 1 се смета за индикација за инвалидитет и е најопасен за неговите компликации. Нестабилното ниво на шеќер доведува до уништувачки промени во генитоуринарниот систем и развој на бубрежна слабост. Ова е главната причина за зголемена смртност кај пациенти со дијабетес.
Причините за намалувањето на чувствителноста на клетките на инсулин и зошто телото почнува да го уништува панкреасот се уште се испитуваат, но ваквите фактори кои придонесуваат за развој на болеста може да се разликуваат:
- Пол и раса. Беше забележано дека жените и претставниците на црната раса се повеќе склони кон патологија.
- Наследни фактори. Најверојатно, кај болни родители, детето исто така ќе страда од дијабетес.
- Промени во хормоналната позадина. Ова го објаснува развојот на болеста кај деца и бремени жени.
- Цироза на црниот дроб и патологија на панкреасот.
- Ниска физичка активност комбинирана со нарушувања во исхраната, пушење и злоупотреба на алкохол.
- Дебелината, предизвикувајќи атеросклеротично васкуларно оштетување.
- Прием на антипсихотици, глукокортикоиди, бета-блокатори и други лекови.
- Синдром на Кушинг, хипертензија, заразни болести.
Дијабетесот често се развива кај луѓе по мозочен удар и се дијагностицира катаракта и ангина пекторис.
Како да ги забележите првите симптоми?
Првите знаци на дијабетес се исти во сите типови, само поизразени во типот 1:
- неможноста да ја гаснат жедта - дијабетичарите можат да пијат до 6 литри вода дневно,
- прекумерен апетит
- чести мокрење и голема количина на урина.
Понатаму, со дијабетес тип 1, се забележуваат дополнителни симптоми:
- мирис и вкус на ацетон,
- сува уста
- намалена способност за регенерирање на лезии на кожата,
- ненадејно губење на тежината и зголемување на слабоста,
- нарушување на спиењето и напади на мигрена,
- подложност на габични инфекции и настинки,
- дехидрирање
- намалена визуелна функција,
- нестабилен крвен притисок
- чешање и лупење на кожата.
Со болест тип 2, се забележуваат истите симптоми, со исклучок на мирис на ацетон. Со овој вид патологија не се формираат кетонски тела, кои даваат карактеристичен мирис.
Значењето и принципите на третман со инсулин
 Кај дијабетес мелитус, процесот на апсорпција на шеќер во клетките е нарушен, бидејќи инсулинот во организмот е мал или е игнориран од клетките. Во првиот случај, хормонот мора да се достави на телото со инјекција.
Кај дијабетес мелитус, процесот на апсорпција на шеќер во клетките е нарушен, бидејќи инсулинот во организмот е мал или е игнориран од клетките. Во првиот случај, хормонот мора да се достави на телото со инјекција.
Но, дозата треба да одговара на количината на гликоза што се ослободува од изедената храна. Премногу или недоволно инсулин може да предизвика хипо- или хипергликемија.
Јаглехидратите се извор на гликоза и важно е да се знае колку од нив влегуваат во крвотокот после секој оброк за да се најде вистинската доза на хормонот. Исто така, потребно е да се измери концентрацијата на шеќер во крвта пред секој оброк.
Полесно е за дијабетичарите да водат посебен дневник каде ќе внесат податоци за гликоза пред и после оброците, количината на јаглени хидрати што се јаде и дозата на инсулин.
Што е единица за леб?
 Дозата на хормонот се пресметува во зависност од количината на јаглени хидрати потрошени за време на исхраната. Дијабетичарите треба да сметаат јаглехидрати за да одржат диета.
Дозата на хормонот се пресметува во зависност од количината на јаглени хидрати потрошени за време на исхраната. Дијабетичарите треба да сметаат јаглехидрати за да одржат диета.
Се сметаат само брзи јаглени хидрати, кои брзо се апсорбираат и доведуваат до скок на гликозата. За погодност, постои такво нешто како „единица за леб“.
Да се јаде јаглени хидрати на 1 XE значи да се користи иста количина на јаглени хидрати што се наоѓа во половина парче леб дебели 10 mm или 10 g.
На пример, 1 XE е содржан во:
- чаша млеко
- 2 лажици л пире од компири
- еден среден компир
- 4 лажици вермикели,
- 1 портокал
- чаша квас.
Треба да се има предвид дека шеќерот ќе ја зголеми течната храна побрзо од густата и дека 1 XE содржи помалку сурова храна (житарки, тестенини, мешунки) по тежина отколку зготвената.
Дозволената количина на XE на ден варира во зависност од возраста, на пример:
- на 7 години ви требаат 15 XE,
- на 14 години - момчиња 20, девојчиња 17 XE,
- на 18 години - момчиња 21, девојчиња 18 XE,
- возрасни 21 XE.
Можете да јадете не повеќе од 6-7 XE истовремено.
 Дијабетичарите треба да го проверат нивото на гликоза пред секој оброк. Во случај на низок шеќер, можете да си дозволите јадење богато со јаглени хидрати, како течни житни култури. Ако нивото е покачено, тогаш треба да изберете густа и помалку јаглени хидрати храна (сендвич, пржени јајца).
Дијабетичарите треба да го проверат нивото на гликоза пред секој оброк. Во случај на низок шеќер, можете да си дозволите јадење богато со јаглени хидрати, како течни житни култури. Ако нивото е покачено, тогаш треба да изберете густа и помалку јаглени хидрати храна (сендвич, пржени јајца).
За 10 g јаглени хидрати или 1 XE, потребни се 1,5-4 единици. хормонски инсулин. Дозата варира во зависност од времето од годината и времето на денот. Значи, во вечерните часови, дозата на инсулин треба да биде помала, а наутро треба да се зголеми. Во лето, можете да внесете помалку единици на хормонот, а во зима дозата ќе мора да се зголеми.
Придржувајќи се на ваквите принципи, може да се избегне потребата од дополнителни инјекции.
Кој хормон е подобар?
Третманот на дијабетес мелитус зависен од инсулин од кој било вид се спроведува со употреба на хормони од различни видови потекло:
- хуман панкреас хормон,
- хормон произведен од свинско железо
- хормон на говеда.
Човечкиот хормон е задолжителен за корекција на нивото на гликоза во вакви случаи:
- дијабетес за време на бременоста
- Комплициран дијабетес
- дијабетес тип 1 првпат дијагностициран кај дете.
При изборот кој хормон претпочита, вреди да се обрне внимание на правилната пресметка на дозата на лекот. Само од ова зависи резултатот од третманот, а не од потеклото.
Кратки инсулини вклучуваат:

Ефектот на таквите лекови се јавува во рок од една четвртина од еден час по инјекцијата, но не трае долго, 4-5 часа. Ваквите инјекции ќе треба да се направат пред јадење, а понекогаш и меѓу оброците, ако се зголеми шеќерот. Willе мора да одржувате снабдување со инсулин цело време.
По 90 минути, инсулините со средно дејство почнуваат да дејствуваат:
- Полупрозорец
- Семилентен НМ и МС.
По 4 часа, постои врв во нивната ефикасност. Овој вид на инсулин е удобен во случај на недостаток на време за појадок и внесувањето храна се одложува на време од инјекцијата.
Оваа опција можете да ја користите само со сигурно знаење за тоа што и кога ќе се јаде и колку јаглени хидрати ќе бидат содржани во оваа храна. На крајот на краиштата, ако доцните со оброкот, тогаш е веројатно дека гликозата е пониска од прифатливото ниво, и ако се јадат повеќе јаглени хидрати, ќе треба да направите друга инјекција.
Инсулините со долго дејство се попогодни за администрирање наутро и навечер.
Овие вклучуваат:
- Хумулин Н,
- Протафан
- Лента
- Хомофан
- Monotard NM и MS,
- Илетин Мон.
Овие хормони работат ефикасно повеќе од 14 часа и почнуваат да дејствуваат 3 часа по инјекцијата.
Каде и кога земаат инјекции?
Стандардот за третман на инсулин зависен дијабетес се заснова на комбинација на инсулински инјекции со различни траење на дејствување со цел максимално да личи на природното производство на хормонот од панкреасот.
Обично, краток и долг инсулин се инјектира пред појадок, пред последниот оброк, повторно краток и навечер инјекција долго.Во друго олицетворение, инсулин со долго дејство се администрира сутра и во текот на ноќта, а пред секој оброк се инјектира краток хормон.
За воведување на инсулин, поделени се 4 зони.
- Пределот на стомакот се протега од двете страни на папокот, фаќајќи ги страните. Оваа зона се смета за најефикасна, но исто така и најболна. По инјектирање во стомакот, повеќе од 90% од инјектираниот инсулин се апсорбира.
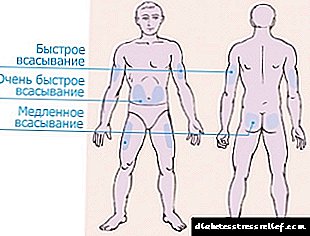 Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните.
Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните. - Областа на раката влијае на надворешната страна на екстремитетот од лактот до рамото. Оваа зона е многу неповолно за само-администрација на хормонот со шприц. Треба да купите пенкало или да побарате помош од роднини. Но, областа на рацете е најмалку чувствителна, инјекцијата нема да предизвика болка.
- Областа на бутот се наоѓа на надворешната страна од ногата од коленото до препоните. Во областа на рацете и нозете, не се апсорбира повеќе од 75% од хормонот и тој започнува да дејствува по 60-90 минути од моментот на администрација. Подобро е да се користат овие места за долг инсулин.
- Областа на сечилото е најнезгодна и неефикасна. По инјектирање во грбот, помалку од 40% од администрираната доза се апсорбира.
Најсоодветно место за инјектирање е областа на 2 прсти од папокот. Не треба да се боцкате на исто место секој пат. Ова може да предизвика намалување на слојот на масното ткиво под кожата и акумулацијата на инсулин, кој, откако започна да дејствува, ќе предизвика хипогликемија. Зоните на инјектирање треба да се сменат, во екстремен случај, да направат инјекција, заминувајќи од претходното место за пункција за најмалку 3-4 см.
За третман на зглобовите, нашите читатели успешно го користеа DiabeNot. Гледајќи ја популарноста на овој производ, решивме да го понудиме на вашето внимание.
Таквата шема на инјектирање често се користи: краток инсулин се инјектира во абдоменот, а долго се инјектира во бутот. Или се користат мешани препарати за хормони, на пример, мешавина од Хамолог.
Видео упатство за администрација на инсулин:
Дијабетес мелитус е опасна и неизлечива болест која бара строго почитување на сите препораки на лекарот, редовно следење на концентрацијата на шеќер во крвта и точно придржување кон распоредот на инјекции со инсулин. Само комбинацијата на сите овие дејства ќе ја задржи болеста под контрола, ќе спречи развој на компликации и ќе го зголеми животниот век.
Зошто да изгубите тежина драматично со дијабетес?
Тежината на човекот зависи од неговата возраст, општо здравје и исхрана. Откако ќе наполни 40 години, телесната тежина останува стабилна. Загубата или добивката во текот на годината од неколку килограми се смета за нормално ако лицето е здраво. Но, претерано остра (повеќе од 4 кг) и редовното слабеење укажува на сериозна болест. Зборуваме за слабеење без специјални диети или физичка активност. Една од причините за толку остар губење на тежината може да биде дијабетес.
Причини за губење на тежината кај дијабетес
Во повеќето случаи, знаци на дијабетес може да бидат дебелина и зголемен апетит. Но, не мора со дијабетес, зголемување на телесната тежина, многу луѓе, напротив, брзо губат телесната тежина. Во овој поглед, се поставува прашањето, зошто луѓето губат телесна тежина со дијабетес. Тешко губење на тежината доведува до осиромашување на телото, до нагло опуштање и во медицинска смисла кахексија.
Willе дознаеме кои фактори влијаат на развојот на дијабетес и кој е механизмот на развој на оваа болест. Кога некое лице јаде, јаглени хидрати, апсорбирани во гастроинтестиналниот тракт, продираат во крвта. За да се апсорбираат јаглехидратите, потребен ви е хормонот инсулин, кој го произведува панкреасот. Но, кога се појави дефект во телото, инсулин се произведува или премалку, или клетките не реагираат на тоа и јаглехидратите се задржуваат во крвта, негативно влијаат на wallsидовите на садовите.Во клетките на телото започнува глад и недостаток на енергија, се појавуваат симптоми на дијабетес: постојано се чувствувате жедни, јадете, чести мокрење, замор, заматен вид, ненадејно слабеење.
Поради фактот дека панкреасот не може да произведе инсулин, пациентите со дијабетес губат телесна тежина. Постојат две причини за ова.
- Човечкото тело престанува да ги препознава клетките одговорни за производство на инсулин. Бидејќи има доволно гликоза во крвта, таа не влегува во клетките, туку го остава телото со урина, поради тоа пациентот доживува чувство на глад, замор, иритација, дремливост и главоболка. Ова е карактеристично за дијабетичарите од тип 1.
- Недостаток на инсулин го спречува организмот да користи глукоза како енергија; итно му треба друг извор што го враќа нивото на шеќер во клетките до потребното ниво. Мускулните и масните ткива само стануваат таков извор на енергија. Телото активно гири мастите, што доведува до намалување на телесната тежина. Од тука е јасно зошто пациентите со дијабетес губат телесната тежина.
Пациентите губат телесна тежина, затоа што имаат метаболичко нарушување, а нагло опаѓање на тежината се смета за еден од симптомите на дијабетес.
Ако не се лекува на време
Ако не се лекува долго време, можно е да се зголеми бројот на кетони и развојот на кетоацидоза. Овие супстанции ја оксидираат крвта, што штети на многу органи, па дури може да доведе до смрт.
Што да направите со силно слабеење? Како прво, мора да одите на клиниката, да ги положите потребните тестови и да се консултирате со лекар. Тој ќе ги даде потребните совети, ќе ви препише третман.
Остра губење на тежината без очигледна причина е полн со сериозни здравствени последици!
За да ја вратите претходната тежина, можете да ги преземете следниве мерки:
- Одете на полноправна калории диета.
- Јадете храна што го зголемува производството на инсулин: генерално се корисни лукот, никнуваниот пченичен микроб, бриселските зеле, лененото масло, медот и козјото млеко.
Научете да јадете често, да јадете храна не 2-3 пати на ден, туку 4-5, туку во мали делови, а вашето здравје ќе биде во ред.
Што е важно за инсулин-зависен дијабетес мелитус
Инсулин-зависен дијабетес мелитус е болест од прв тип. Токму оваа форма може да се појави не само кај возрасни, па дури и кај постари лица, туку и кај деца. Покрај тоа, главната карактеристична карактеристика на видот на презентираната болест треба да се смета за целосна или делумна зависност од хормон како што е инсулин, кој се наоѓа во портокали. За ова и многу подоцна во текстот.
Експертите открија дека дијабетес зависен од инсулин е формиран пред 40-годишна возраст. Во овој случај, болеста е прилично акутна. Дијабетичарите се соочуваат со екстремна жед, прекумерно мокрење, зголемен апетит, па дури и аналози со високи калории не штедат. Сето ова започнува да се манифестира во рок од само неколку дена, по што има намалување на телесната тежина.
Прочитајте повеќе за дијабетес инсипидус.
Кај одредени пациенти од сегашниот тип, се забележани симптоми како што е кетоацидоза, што се јавува по хируршка интервенција. Односот на хормонот во плазмата останува низок или воопшто не е идентификуван, но напротив, нивото на глукагон е покачено, но под активното влијание на инсулин и дуња започнува да се намалува. Сепак, симптомите на овој вид дијабетес се многу поразновидни и повеќеслојна, и затоа треба да се разгледаат подетално.
Дијабетична ретинопатија
Дијабетична ретинопатија се однесува на оштетување на мрежницата како резултат на прогресијата на болеста. Ова ја намалува визуелната острина до целосно слепило. Прогресијата на компликацијата е многу бавна, постепено крвните садови во очите стануваат кревки, што доведува до хеморагии во мрежницата.
Терапијата со ретинопатија е целосно зависна од фаза.Сите пациенти со дијабетес мелитус без симптоми на ретинопатија периодично мора да бидат прегледани од ретинолози, да се следат гликозата во крвта, гликозилиран хемоглобин, притисок.
За да се одржи визуелната острина во случај на ретинопатија, треба да се прибегнат кон методи на лекување како што се ласерска коагулација, третман со лекови и хируршка интервенција. Важно е да се разбере дека ретинопатија е целосно неизлечива, но ласерската коагулација во раните фази на компликации ќе помогне да се спречи пациентот да биде слеп. За подобрување на видот, често се користи витректомија - отстранување на стаклестото тело на окото. Сепак, со прогресијата на болеста, повторното повторување не е исклучок.
Во тешки и умерени степени на не-пролиферативна дијабетична ретинопатија, се користи ласерска коагулација на мрежницата. Ова е безболна операција во која пациентот чувствува само непријатност поврзана со изложеност на очите. Целта на овој третман е да се запре прогресијата на ретинопатија, да се спречи размножување на сврзното ткиво и новоформираните садови во мрежницата и стаклестото тело.
Ласерската коагулација на мрежницата за време на пролиферативната фаза на ретинопатија, кога садовите и мембраните на сврзното ткиво во окото растат, престанува да биде ефикасна. Во овој случај, се користи и витректомија, за време на која стаклестото тело се отстранува од окото со операција. Ова доведува до елиминација на подлогата за раст на мембрани на сврзно ткиво, крвни садови.
Диетална терапија
Диетална терапија за пациенти со НИДДМ е организирана земајќи ги предвид истите препораки и ограничувања како и кај пациенти со ИДДМ. Најважните од нив се како што следи.
1. Задолжително и систематско пресметување на енергетската вредност на дневната исхрана, количината на протеини, масти и јаглехидрати во неа. Доколку пациентот нема дебелина, енергијата, вредноста на шеќерот и односот на најважните состојки на храна треба да бидат физиолошки. Исхраната треба да биде целосна по својата содржина во пред-и растворливи во масти витамини, како и минерални соли, со исклучок на сол од маса, чија количина не треба да надминува 10 g / ден, а во случај на компликации и истовремени заболувања, солта треба дополнително да се ограничи во согласност со општо прифатените препораки за овие услови.
2. Безусловно исклучување на лесно сварливите јаглени хидрати од исхраната. На пациентот може да му биде дозволено да зема замени за шеќер (сорбитол, ксилитол, фруктоза) во строго ограничени количини, земајќи ја предвид енергетската вредност.
3. Ограничувањето на количината на животински масти, односот на заситени и незаситени масни киселини во исхраната треба да биде 1: 2.
4. Распространета употреба во прехранбени производи кои содржат грубо влакна.
5. Редовни оброци со 5-6 оброци на ден.
6. Целосно и безусловно прекинување на алкохолот, како и пушење.
Утврдувајќи ги принципите на диетална терапија за НИДДМ, треба да се земе предвид дека во просек 80% (според различни извори, од 60 до 90 УО) од пациентите се со прекумерна тежина. Дебелината е еден од најважните патогенетски фактори на НИДДМ и губење на тежината и враќање
до нормална телесна тежина - честопати клучна опција за третман. Со нормализација на телесната тежина, како што е прикажано со бројни студии, се врати нормалната чувствителност на рецепторите на ткивата кон инсулин, се намалува содржината на имунореактивен инсулин во крвта, се намалува гликемијата и липидемијата, а понекогаш се нормализира толеранцијата на гликоза.
Строга, научно базирана диета им овозможува на пациентите да постигнат компензација за метаболички нарушувања без лекови за намалување на шеќерот. Таквиот курс на дијабетес во отсуство на тешка микроангиопатија, како што е наведено погоре, обично се нарекува белодроб. Во други случаи, диетата останува основна терапија, на која се додаваат одредени лекови (умерен и тежок дијабетес).
Долготрајна навика на пациентот за прејадување, поддржана од семејни, национални традиции, слаба толеранција на ограничувања на храна заради тежок хиперинсулинизам и, конечно, недоволно разбирање на потребата од губење на тежината како важна состојба на третман - сето ова често станува значајна пречка за целосен и ефикасен третман на НИДДМ, комбиниран со дебелина.
Така, третманот на НИДДМ кај дебелите е првенствено третман на дебелина.
Голема грешка е назначувањето на такви пациенти со инсулин, дозата на која поради отпорност на инсулин треба постепено да се зголемува на 60-80 единици или повеќе. Создаден необичен злобен круг: со инсулинска терапија, апетитот на пациентот се зголемува уште повеќе, егзогениот инсулин ја засилува липогенезата, пациентот продолжува да расте маснотии, се зголемува отпорноста на инсулин, а дозата на инсулин треба да се зголеми уште повеќе за да се намали хипергликемијата итн.
Основниот принцип на диетална терапија за дијабетес, во комбинација со дебелина, е намалената енергетска вредност на диетата со ограничување на јаглехидрати, масти, но соодветна содржина на протеини и витамини. Ограничувањето на енергетската вредност на храната зависи од сериозноста на дебелината, сериозноста на дијабетесот, возраста на пациентот, присуството на истовремени заболувања и компликации на дијабетес, итн. Многу диети се предложени со ограничување на енергетската вредност до 800-1.200 kcal / ден. Сепак, искуството покажува дека ваквите строги ограничувања слабо се толерираат од страна на пациентите заради здравствени проблеми, остар пад
виталност и перформанси. Ретки пациенти се способни да издржат таква диета долго време.
Морам да кажам дека од различни причини во сите земји, пациентите со дијабетес мелитус не следат добро диета. Значи, според Националниот здравствен комитет на Соединетите држави, само половина од луѓето со дијабетес имаат исхрана што ги исполнува нивните терапевтски барања. Уште полошо е случајот со терапијата со диети со дебелина. Според Ф. Фелиг (1985), само околу 20% од дебелите пациенти во минатото ја задржуваат намалената телесна тежина со години.
Очигледно, ваквото значително ограничување на енергетската вредност на храната кај пациент со дебели дијабети, иако е многу пожелно, практично не е реално. Препорачливо е да се фокусира пациентот не на брзо и значително губење на тежината, туку на постепено, но радикално реструктуирање на неговиот животен стил, секојдневни навики за успешно лекување на некоја болест како сериозна и заканувачка со многу компликации, како дијабетес.
Психолошките аспекти на лекување на дебелината се можеби најважните и сложените. Успехот во терапијата е одреден од тоа колку активно пациентот соработува со докторот. Навиката да се крене од масата со чувство на мала глад, да се потисне желбата за вкусна храна, е многу тешка за пациентите.
При пресметување на диета со намалена енергетска вредност, што обезбедува негативна енергетска рамнотежа, односно постојан вишок на потрошувачка на енергија за внес на енергија од храна, првично може да се продолжи од енергетската потреба за одржување на главниот метаболизам - 20-25 kcal / (kg-ден) помножено со идеалниот телесна тежина во килограми. Ова значи дека исхраната на пациент со висина од 160-180 см треба да содржи 1200-2000 kcal / ден. Составот на исхраната на 1500 kcal / ден за пациенти со NIDDM во комбинација со дебелина, видете во слепо црево. Во овој случај, пациентот треба да изгуби тежина не повеќе од 0,5-1 кг неделно. Со таква диета, пациентите кои се способни да издржат еднодневни уште поголеми ограничувања на храната без прејадување следниот ден, можат да препорачуваат денови за постот за време на викендите (по можност во сабота): урда (0,5 кг урда со малку маснотии), овошје (1-1,5 кг) јаболка или портокали), зеленчук (1,5 кг зелка, ротквица, краставици, домати), месо и зеленчук (300 гр зовриено месо, 200-300 гр свеж зеленчук), кефир-урда (250 гр масно урда и 1 шише кефир) итн.
Модерен неурамнотежен опции за ниска енергија
Диетите од соја (малку јаглени хидрати, малку маснотии, збогатени со лири, високи протеини, итн.) Немаат никакви предности во однос на балансираната. Покрај тоа, неурамнотежените режими на исхраната се непожелни кај дијабетес заради нивните кетогени ефекти. Не е индицирано за дебело дијабетес и третман на гладување.
Исхраната на пациент со НИДДМ во комбинација со дебелина треба да содржи 1 g / (kg • ден) протеин, кој обезбедува 16-20% од неговата енергетска вредност. Честопати препорачното зголемување на количината на протеини на 1,5-2 g / kg, врз основа на специфичното динамично дејство, е непрактично. Неодамна се покажа дека „модифициран пост со заштеда на протеини“ е придружено со зголемување на холестеролемија, урикемија, зачестеност на холелитијаза, па дури и зголемување на инциденцата на ненадејна смрт. Остатокот од енергетската вредност на диетата треба да биде покриен во 50% јаглени хидрати и 30% масти (главно не многу).
Диететичкиот третман на НИДДМ треба да се комбинира со физичка активност. Нивниот интензитет зависи од возраста на пациентот, вишокот телесна тежина, компликации и истовремени заболувања. Можеме да препорачаме терапевтски вежби, одење, и во отсуство на контраиндикации од кардиоваскуларниот систем, бубрезите, орган на видот - пливање, трчање, скијање, градинарство и градинарство, спорт.
Пациентот треба да биде свесен за потрошувачката на енергија во разни домашни и спортски активности (види додаток).
Третман со орални хипогликемични агенси
Воведувањето во клиничка пракса на орални лекови за намалување на шеќерот во 50-тите години на XX век беше значаен придонес во третманот на дијабетес мелитус. Орални антидијабетични агенси кај пациенти со НИДДМ, доколку индикациите за нивно препишување се правилно утврдени, несомнено имаат голем број предности во однос на инсулин.
Прво, со норма- и хиперинсулинемија, нивната употреба е патогенетски пооправдана и оправдана од терапијата со замена на инсулин. Второ, ингестијата на ekapcstv е толку поудобна од постојаните инјекции што секој пациент на кој му е препишан инсулин треба конкретно да објасни зошто не треба
„Бидете третирани со апчиња“. Трето, оралните лекови како резултат на поблаго и постепено влијание врз нивото на крвната sdhara, многу поретко од инсулинот, предизвикуваат хипогликемични состојби. Четврто, земањето орални лекови поретко (во споредба со инсулинската терапија) е придружено со алергиски реакции и не дава такви непријатни компликации како липодистрофија.
Се користат две групи на орални хипогликемични лекови со различни хемиски структури: сулфонамиди и бигуаниди.
S u l f a n il a m id s
Сулфаниламид хипогликемични агенси се деривати на сулфонилуреа. Исклучок е гликодијазин, кој е дериват на сулфапиримидин, кој не се користи кај нас. Според различни автори, тие се земаат од 20 до 40% од сите пациенти со дијабетес. Со сигурност може да се каже дека во 80-тите години, најмалку секој трет пациент со дијабетес се лекува со лекови со сулфонилуреа.
Идејата за употреба на лекови со сулфаниламид за третман на дијабетес е родена од приватни набудувања на благиот хипогликемичен ефект на сулфонамиди што се користи за лекување на бактериски инфекции. Последователно, напорите на голем број истражувачи, пред се на францускиот научник Лаубауерс, создадоа препарати на сулфонилуреа со изразен ефект на намалување на шеќерот, но со мал или никаков антимикробен ефект. Во 1955 година, широко распространетата и широко распространета употреба на деривати на сулфонилуреа започна во клиничката пракса.
Сите 30 години клиничка употреба на антидијабетични сулфонамид лекови биле истовремено години на интензивно проучување на нивниот механизам на дејствување.Сепак, дури и денес се чини многу комплицирано и не целосно разбрано.
Во механизмите на хипоглицетниот ефект на дериватите на сулфонилуреа, може да се разликуваат компоненти на панкреасот и екстрапанкреасот.
Веќе првите истражувачи цврсто утврдија дека во експериментот, сулфонамидите се во можност да произведат ефект на намалување на ефектот само кога животното има дел од изолациониот апарат на панкреасот што лачи инсулин. Во отсуство на ендогени
инсулин и во експериментот и кај пациентот со дијабетес мелитус тие се неефикасни. Се појавија фундаментални идеи за директен ефект на сулфанилиди врз бета клетките на островите Лангерханс, поттикнувајќи го ослободувањето на инсулин. Овој бета-циотропен ефект на дериватите на сулфонилуреа доби бројни и разновидни потврди. Веднаш по администрацијата на сулфаниламид подготовката на животното, со електронска микроскопија може да се забележи посебна деградација на бета клетките, што укажува на ослободување на инсулин. Во крвта во исто време, концентрацијата на инсулин се зголемува, а нивото на шеќер се намалува. Последователно, се забележува зголемување на големината на островите, акумулација на гранули во бета клетки и зголемување на содржината на ДНК и протеини во нив. Сето ова ни овозможува да земеме предвид дека дериватите на сулфонилуреа поседуваат не само бета-цитотопни (панкреатотропни), туку и бета-цитоторофни (панкреатетрофични) ефекти.
Откриено е дека сулфонамидите го стимулираат ослободувањето на инсулин од панкреасот, не само и не толку многу со тоа што директно делуваат на бета клетките, туку и со враќање на нивната чувствителност на гликоза. Факт е дека кај пациенти со НИДДМ, чувствителноста на бета клеточните рецептори на стимулирачкиот ефект на гликоза и други природни секретогени е значително намалена. Се верува дека зголемувањето на ослободување на инсулин во првата фаза се должи на директното дејство на сулфонилуреа на бета клетките. Подобрувањето на втората фаза на секреција на инсулин е поврзано со модулирана, блиска до нормалата со помош на сулфонамид ефект на лекови на хипергликемија. Комбинацијата на земање на лекот со храна доведува до значително поголемо зголемување на концентрацијата на инсулин во крвта отколку да се зема без храна. Оваа важна околност треба да се земе предвид во клиниката и препаратите за сулфонилуреа треба да бидат препишани строго во врска со внесот на храна.
Откриено е дека зголемувањето на секрецијата на инсулин под дејство на сулфонамиди се забележува само во првите фази на нивната употреба. Кога третманот трае неколку месеци или години, содржината на инсулин во крвта постепено се враќа на нивото на кое беше пред третманот или дури и повеќе се намалува. Меѓутоа, во исто време, останува постигнатиот надоместок за дијабетес, т.е. нормализирање на гликемијата. Ова
Се чини дека современите истражувачи го објаснуваат парадоксалниот факт на следниов начин.
Панкререотропниот ефект на сулфонамиди е комбиниран со интензивен екстрапанкреативен ефект, што според некои извештаи е поважен. Како што е познато, НИДДМ се карактеризира со намалена чувствителност на периферните ткива на инсулин. Се заснова на намалување на концентрацијата на инсулинските рецептори на клеточните мембрани, како и на намалувањето на афинитетот на рецепторите за хормонот. Под влијание на сулфонилуреа, се зголемува бројот на места на рецептор на клеточната мембрана, афинитетот за хормонот се нормализира, а потоа, заради намалување на отпорноста на инсулин и потребата од прекумерно лачење на инсулин од панкреасот, инсулинемијата се враќа на почетното ниво Balabolkin M. I. et al, 1983 Така, нормализацијата на интеракцијата со рецепторот со инсулин е една од најважните врски на вон-панкреасното дејство на дериватите на сулфонилуреа.Некои истражувачи не ја исклучуваат можноста за пост-рецепторски ефект на сулфонамиди, кои промовираат транспорт на гликоза во рамките на клетката Новак и др., 1983 година.
Во последниве години се дискутираше за претпоставката дека главната важност во патогенезата на НИДДМ не е нарушена врзување на инсулин за рецептори на клеточна мембрана, туку некои како сè уште нејасни дефекти во интрацелуларната имплементација на инсулинскиот сигнал Труглија и др., 1985 година. Пренесување на информации од рецептор до ефектор ензимски системи за транспорт и користење на гликоза се многу сложени и разновидни. Тие предлагаат различни штети, што го објаснува хетерогениот ефект на NIDDM. Некои од овие лезии се коригираат со препарати на сулфонилуреа, додека други не се, а со тоа, можно е примарната отпорност на сулфаниламид барем делумно поврзана (види подолу).
Механизмите за потенцирање на ефектот на сулфонамиди врз дејството на инсулин сè уште се дискутираат. Се верува дека тие придонесуваат за инактивација на протеолитички ензими (вклучувајќи хепатална инсулинза) кои го уништуваат инсулинот, го инхибираат врзувањето на инсулин на антитела и плазма протеини или го ослободуваат од оваа врска. Сепак, ова прашање сè уште не е решено конечно.
Со подобрување на апсорпцијата на гликоза од црниот дроб и мускулното ткиво, дериватите на сулфонилуреа ја зголемуваат синтезата и акумулацијата на гликогенот. Во исто време
но зголемената својствена глуко-неогенеза карактеристика на дијабетесот е намалена. Антилиполитичкиот ефект на сулфонамиди е многу важен, како резултат на што се намалува содржината на триглицериди, слободни масни киселини, холестерол и кетонски тела во крвта. Некои автори сметаат дека ова е манифестација на активирање на инсулин, додека други сулфонамиди ги припишуваат директно на антилиполитичкиот ефект.
Неодамна, интензивно се проучува ефектот на сулфонилуреа врз секрецијата на гастроинтестиналните хормони, како и на панкреасот глукагон. Директен и убедлив доказ за вмешаност на хормоналните системи на гастроентеро-изолационата оска во инсулин-тропските ефекти на сулфонамиди сè уште не е добиен Полтрарак В.В., Гладикик А., 1985 година, но некои материјали се од интерес. Поточно, се покажа дека администрацијата на сулфонамиди го зголемува лачењето на соматостатин од панкреасот. Што се однесува до нивниот ефект врз секрецијата на глукагон, се чини дека продолжената администрација на сулфонилуреа го инхибира и базалното и стимулираното од храна ослободување на глукагон во крвта. Сепак, овие проблеми се далеку од конечното решение.
Индикации за употреба на препарати на сулфонилуреа. Како што следи од современите идеи за механизмите на хипогликемично дејство на сулфаниламиди, главната индикација за нивна употреба треба да се смета за умерена НИДДМ, како и услови што граничат меѓу блага и умерена НИДДМ, кога диетата, која претходно компензираше за метаболички нарушувања, престана да обезбедува стабилна нормализација на гликемијата.
Кај таквите пациенти, може да се смета на добар терапевтски ефект на сулфонилуреа, обезбеден со неговиот бета-цитотопен, бета-циттрофичен ефект, како и нормализираниот ефект врз нарушената интеракција со инсулин-рецептор. Обично, овие се пациенти постари од 35-40 години, со нормална или малку прекумерна тежина, со стабилен тек на дијабетес, без тенденција за кетоацидоза. Понекогаш таквите пациенти треба да се пренесат од инсулинска терапија на третман со орални лекови. Комплетна замена на инсулин со сулфаниламиди е можна кога дневната доза на инсулин не надминува 40-50 единици. Шансите за успех се поголеми, толку е пократок периодот на лекување со инсулин. Сепак, дури и со доволно долг повеќегодишен инсулин
терапија, можете да се обидете да го пренесете пациентот да прима сулфонамиди.Кај дебелите лица, заради нивната својствена отпорност на инсулин, замената на значително повисоки дози на инсулин е често успешна. Дури и ако целосна замена на инсулин не е можна, тогаш комбинираната терапија обезбедува намалување на дневната потреба за тоа (види стр. 160).
Од овие причини, дериватите на сулфонилуреа се користат во комбинација со инсулин во тешка форма на НИДДМ, особено за отпорност на инсулин, кога дневната доза на инсулин надминува 50-60 единици. Значи, во набудувањата на Е. А. Васиукова, А. М. Гранновска-Цветкова (1975), комбинацијата на глибенкламид со инсулин кај лица со тежок дијабетес овозможи да се намали дневната потреба од инсулин од 102 на 64 единици.
Ако монотерапија со сулфонамиди со умерен дијабетес е недоволна за целосно да се компензира метаболички нарушувања, се препорачува да се додадат biguanides на третманот. Во отсуство на ефектот на оваа комбинација на лекови, инсулин е прикачен на него, а потребата за тоа е помала отколку со монотерапија со инсулин.
Покрај тоа од наведените индикации за употреба на препарати на сулфонилуреа, сè уште има клинички ситуација со нејасни индикации за назначување на сулфонамиди. Непостојаност во проценката на некои сведоштво карактеристично за нивниот третман како домашен, како тоа странски експерти.
Говор зборуваме за назначување на сулфонамиди за благ NIDDM, како и за латентен (латентен) дијабетес, според современата класификација, со нарушена толеранција на глукоза.
В. Баранов, Л. Ш. Оркодашвили (1973) сметаат дека со дијабетес компензиран од една диета, дури и „со најповолен третман со диети, се препорачува широко да се користат орални антидијабетични лекови“. Оваа поставка се однесува на сите случаи на нарушена толеранција на гликоза, кога гликемијата според тестот за толеранција на гликоза достигнува 1 mg по оптоварување од 200 mg% (11 mmol / L), а по 2 часа - 150 mg% (8,25 mmol / L) Баранов В. Г., Гаспаријан Е. Г., 1983 година. Основа за таквата гледна точка е идејата за трофичкото дејство на дериватите на сулфонилуреа на островскиот апарат на панкреасот, како резултат на што има зголемување на синтезата и екскрецијата
инсулин е комбиниран со бета-клеточна хиперплазија. Во случај на слаб дијабетес и нарушена толеранција на гликоза, бутамид се препорачува на 0,5 g 2 пати на ден за 1-1 Wa години. Ако после ова повредата на толеранција на гликоза според тестот за толеранција на гликоза продолжи, тогаш третманот се продолжува за уште 1 година. Слична позиција заземаат голем број странски автори кои препорачуваат профилактичка сулфаниламидотерапија кај лица со нарушена толеранција на гликоза, како и пациенти со благ дијабетес, со цел да се спречи понатамошна прогресија на метаболички нарушувања, а особено развој на дијабетична ангиопатија Carlstrom et al., 1979, Ratzmann et al., 1983 .
Други истражувачи изразија сомневање за препорачливоста на профилактичката употреба на сулфонамиди. Во голем број работи за ова прашање, не беа пронајдени предности на сулфаниламидотерапија во однос на диеталната терапија во спречувањето на прогресијата на латентниот дијабетес во експлицитен дијабетес, како и во подобрувањето на толеранцијата на глукозата Пароз и др., 1978 година, Маѓар, 1978 година. А.С. Ефимов и др. (1983) изрази страв дека премногу рано, во суштина прерано, администрирање на деривати на сулфонилуреа може да доведе до презаситеност и осиромашување на бета клетките преку прекумерна стимулација. Ние веруваме дека употребата на сулфонилуреас кај дијабетес компензирана со диети и нарушена толеранција на гликоза е непрактична.
Контраиндикации Лековите со сулфонилуреа се апсолутно контраиндицирани во случај на кетоацидоза, кетоацидемична прекома и кома, како и кај хиперосмоларна и млечна кисела кома.Тие се подеднакво категорични контраиндицирани за време на бременоста со кое било времетраење и во текот на целиот период на лактација. Без оглед колку е совршено компензацијата на дијабетесот со сулфонамиди, со почетокот на бременоста, пациентот мора да биде префрлен на инсулинска терапија. Други индикации за привремена администрација на инсулин (понекогаш со откажување на сулфонамиди, понекогаш и против позадината на внесувањето) се потребата од абдоминална хирургија, акутна инфекција, сериозно влошување на хронична инфекција (хроничен пиелонефритис, хроничен бронхитис и др.). Не се препорачува употреба на сулфонилуреа лекови во цитопенијални услови (леукопенија, тромбоцитопенија) на која било генеза.
Следната група на контраиндикации е сериозно паренхимно оштетување на црниот дроб и бубрезите (акутен и хроничен активен хепатитис, цироза на црниот дроб, сите болести на бубрезите со значително намалување на гломеруларната филтрација и, особено, функција на екскреција на азот). Некои автори препорачуваат да се води посебна претпазливост при лекување на пациенти со пептичен улкус на желудникот и дуоденум со сулфонамиди. Balabolkin M.I., Gavri-lyuk L.I., 1983. Во моментов, препаратите на сулфонилуреа практично не се користат за IDDM.
Треба да се напомене особено за степенот до кој дијабетичните васкуларни лезии се мешаат со сулфонамид терапија. Апсолутна контраиндикација за нивниот рецепт е дијабетична гангрена на екстремитетите, како и тешка нефроангиопатија со нефротски синдром или нарушена екскреторна функција на азот. Со ангиопатија на различна локација и различна тежина, најважен е максималниот можен надомест за дијабетес. Потребниот режим на дозирање е избран во согласност со општите правила.
Несакани ефекти и компликации терапијата со хипогликемичен сулфонамид обично се јавува не повеќе отколку во 3-5% од случаите. Според Хаупт, Шофлинг (1977), тие се јавуваат со употреба на карбамид во 5,4%, хлоропропамид во 4,1%, глибенкламид во 1,2% од случаите. Според други извори, хлорпропамид најчесто дава несакани ефекти.
Несакани ефекти предизвикани од препарати на сулфонил-уреа најчесто се неспецифични - диспепсија или алергија на кожата. Диспептичните симптоми (гадење, епигастрична болка, повремено повраќање, дијареја) обично исчезнуваат доколку ја дистрибуирате дневната доза во неколку дози, земајќи го лекот после јадење. Алергиските реакции обично се ограничени на осип на уртикарија, понекогаш само чешање. Во нивно олеснување, антихистаминиците се покажале доста добро. Обично, по краткиот тек на терапијата со десензибилизација, можно е да се продолжи со земање на иста подготовка на сулфонилуреа, но понекогаш е неопходно да се замени со друга. Многу ретко, алергиските феномени се здобиваат со карактер на тежок распространет дерматитис (понекогаш ексфолијативен - синдром на Лајел) или стануваат јасно аналактички со оток и хиперемија на кожата, намален крвен притисок, скратен здив, итн.
во случаи на алерген лек треба веднаш да се прекине, да се одбие да се користи сулфонамиди, да се препише глукокортикоиди на пациентот.
Опишан е токсичниот ефект на дериватите на сулфонил уреа на коскената срцевина со развој на леукопенија, тромбоцитопенија, па дури и агранулоцитоза. Овие компликации се исклучително ретки, но заради нивната екстремна опасност, секогаш мора да се запомнат. Се препорачува периодично да се следи третманот со сулфаниламид со клинички тест на крвта со броење на тромбоцити.
Поради фактот дека третманот со хлорпропамид повремено се комплицира со холестатска жолтица, препорачливо е да се испита урината за уробилин еднаш месечно и периодично да се испита билирубин и активноста на алкална фосфатаза во крвта.Ако сулфонамиди се препишуваат на пациент со лесна хронична болест на црниот дроб (хроничен постојан хепатитис, хепатостатоза), тогаш се препорачува да се провери отсуството на нивниот токсичен ефект врз хепатоцитите со повторно утврдување на активноста на серумските аминотрансферази.
При земање лекови за намалување на шеќерот, сулфонамид, особено хлорпропамид и глибенкламид, можен е развој на хипогликемични состојби. Тие се сметаат за лесни. Сепак, треба да се има предвид дека пациентите кои земаат сулфонамиди обично се постари од 40-50 години, а многу од нив страдаат од корорнарна срцева и мозочна болест. Некои автори Balabolkin M.I., Gavrilyuk L.I., 1983, Petrides P. et al., 1980 година со право ја потенцираат екстремната опасност од хипогликемија предизвикана од лекови со сулфонилуреа кај постари лица. Во набудувањата, Аспланд и сор. (1983) просечната возраст од 57 пациенти кај кои се појавиле напади на хипогликемија при земање глибенкламид е 75 години, од кои 20% биле на возраст од 85 години или постари. Хипогликемичната состојба во вакви случаи започнува постепено, без насилни вегетативни симптоми, а понекогаш се одвива со различни фокални невролошки знаци, имитирајќи акутно кршење на церебралната циркулација. Според нашите согледувања, ваквата хипогликемија е особено карактеристична за пациенти со т.н. лакунарна мозочна болест. Под влијание на хипогликемија, се чини дека ги оживуваат старите фокуси на оштетување на мозокот, оставајќи впечаток за повторен удар на истата локализација како претходната. Исто така, мора да се има предвид дека се должи на долго траење на дејството
хлоропропамид хипогликемија, откако ќе се појави, може да се повтори во текот на истиот ден.
Појавата на хипогликемија, како по правило, укажува на предозирање на лекот и бара намалување на дозата или преглед на режимот на исхраната со пренесување на производи кои содржат јаглени хидрати во времето на денот кога се забележува прекумерно намалување на шеќерот во крвта. Покрај тоа, треба да бидете сигурни дека пациентот не земал алкохол, како и некои лекови кои го потенцираат ефектот за намалување на шеќерот на сулфонамиди. Овие се ацетилсалицилна киселина, деривати на пира-золон, орални антикоагуланси, туберкулостатички агенси (ЛАСК, етионамид), тетрациклин, циклофосфамид, антимикробно сулфаниламиди со долго дејство (сулфадиметихоксин, итн.), Кои се натпреваруваат со деривати на плазма сулфонилуреа
Понекогаш причина за хипогликемија е акумулација на сулфаниламид лекови поради нарушена бубрежна функција. Речиси 100% карбутамид, 90% глипизид, 80-90% хлорпропамид, 80-85 U толбутамид, 65% гликлазид и околу 50% од глибенкламид се излачуваат во урината. Во клиничката пракса, нарушената бубрежна функција обично се оценува со задржување на азотна згура (остаток на азот) или креатинин. Во меѓувреме, нивото на креатинин во крвта ги надминува нормалните вредности само кога гломеруларната филтрација се намалува на 25-30 ml / мин, а не повеќе од 30% од вкупниот број на функции на гломерули. Акумулацијата на одредени супстанции понекогаш се јавува порано отколку што се појавуваат лабораториски знаци на задржување на азотна згура. Нормалното ниво на креатинин во крвта не гарантира целосно безбеден бубрежен клиренс на препарати на сулфонилуреа.
Нешто условно од компликациите на терапијата вклучуваат развој на отпорност на сулфонамид. Постојат примарна и секундарна отпорност на сулфонамид. Примарна неосетливост на сулфонамиди се открива при првиот обид за нивно лекување со пациент приближно на секој петти случај. Неговата причина останува нејасна. Постои претпоставка дека е поврзано со отсуство или повреда на приемот на деривати на сулфонил-м-ч: вина.
Секундарната отпорност на сулфонамид се развива постепено, по одреден период од нивната успешна употреба. Според А.С. Ефимова (1984), 40-50% од пациентите, стари 6-10 години, ефикасно третирани со сулфо-лекови
нилуреа, поради губење на чувствителност кон нив, се префрла на инсулинска терапија. Понекогаш секундарната отпорност на сулфонамид се развива во рок од неколку месеци по почетокот на лекот, но почесто по 3-6 години. Сепак, понекогаш пациентите ефикасно се лекуваат со сулфонилуреа од 15-18 години.
Во литературата, одамна се дискутираше за прашањето: дали осиромашувањето на бета клетките на островскиот апарат како резултат на нивното продолжено стимулирање не е причина за секундарна отпорност на сулфонамиди? Некои истражувачи веруваат дека таков „вистински подоцнежен отпор на сулфаниламид“ е можен и се јавува само кај 4% од пациентите Мехеррт Х., 1980 година. В.В. Полторка, А. И. Гладкик, по темелна анализа на литературата за овој проблем, дојдоа до заклучок дека убедливиот доказ е исцрпувачки ефектот на сулфонилуреа на бета-клеточниот апарат не постои.
Студијата за специфични случаи на отпорност на сулфонамид секој пат открива голем број на значајни недостатоци во организацијата на третманот (неправилно утврдување на индикациите, несоодветен избор на лекот или неговата доза, прекршување на диетата, неправилности при земање на лекот итн.). Кај пациенти со блиска историја, се наоѓаат ментални повреди, заразни болести кои придонесуваат за неуспех на компензација на дијабетес. Вреди да се спомене и дека со развојот на отпорност на лекот, зголемувањето на нејзината доза или заменувањето на тоа со друга, помоќна, честопати испаѓа дека е ефикасна. Некои истражувачи веруваат дека секундарната нечувствителност кон лековите сулфонилуреа треба да се смета како последица на прогресијата на дијабетесот заради лошата компензација (В. Баранов, 1977 година. За да се спречи или барем да се одложи развојот на отпорност на сулфонамид, мора да се почитуваат голем број правила, кои ќе бидат дискутирани подолу (види стр. 149).
Во 1970-1971 година извештаи од универзитетската дијабетесна група од 12 колеџи во САД за уште една компликација на сулфанил амидотерапија. Овие податоци сè уште се дискутираат и коментираат од дијабетолози од различни земји. Во работата на американските истражувачи, се покажа дека пациентите третирани со толбутамид починале од корорнарна срцева болест почесто од луѓето кои примале инсулин или плацебо во комбинација со диета како антидијабетична терапија. Авторите категорично заклучиле дека подготовките на сулфонилуреа се зголемуваат
смртност на пациенти со дијабетес од оштетување на кардиоваскуларниот систем.
Поблиското испитување на овие материјали откриено во студијата толку значајни методолошки дефекти што предизвика повеќето ендокринолози да не веруваат на резултатите и заклучоците. Како прво, несомнено е што на сите пациенти им била дадена иста доза на толбутамид - 1,5 г. Толбутамид се користел за лекување на пациенти со дијабетес со различна тежина, со гранична, па дури и нормална параметра за тест на толеранција на гликоза. Авторите не постигнале нормализирање на јаглехидратите и липидниот метаболизам, и ова е најважната состојба под која антидијабетичната терапија може да биде успешна и да има корисен ефект врз еволуцијата на дијабетична ангиопатија. Ефектот на различни терапевтски режими врз состојбата на кардиоваскуларниот систем може да се спореди само кога секој од нив му обезбедува на секој пациент сигурна и стабилна компензација за дијабетес. Формирајќи ги споредбените групи на пациенти, авторите ги игнорирале разликите во предиспозицијата за ИХД кај мажите и жените, не го зеле предвид присуството на фактори на ризик, пропишани инсулин во иста доза, итн.
Во делата на домашните автори, се покажа дека отсуството на компензација на дијабетес не е клучно за прогресија на васкуларната патологија, без оглед каква терапија за намалување на шеќерот прима пациентот.Ако се обезбеди компензација за метаболички нарушувања, тогаш не може да се открие разлики во зачестеноста на дијабетична ангиопатија со сулфаниламид терапија и инсулин третман. Нема причина да се зборува за прогресија на коронарна срцева болест како компликација на сулфаниламидотерапија на дијабетес мелитус.
Меѓу тековно користените лекови за намалување на шеќерот од сериите на сулфонилуреа, се разликуваат генерациите I и II. Сулфаниламидите од првата генерација започнаа да се користат уште од 1955 година, нивните ефективни дози се пресметуваат во деграми. Овие се толбутамид, карбамид, хлорпропамид. Подготовките од генерацијата П се синтетизираа подоцна, тие се користат уште од 1966 година. Тие се поефикасни и помалку токсични. Глибенкламид, глуренорм, предидијан се пропишани во дози од неколку милиграми или десетици милиграми (Табела 9).
Бутамид - 1 ”1- (пара-Метилбензенсулфонил) -М'-н-бутилуреа е лек кој има најмалку хипогликемична активност, но и најниска токсичност кај генерацијата сулфонамиди I. Комплетно
Табела 9 Фармакотерапевтски карактеристики на најчесто користените сулфа лекови со почетокот на дејството по 1/2 до 1 час
Максимална акција, ч
Времетраење на дејствување, ч
Максимална дневна доза
Услови за целосна манифестација на ефектот
Доза на одржување, g
Бутамид, дијабетод, до
липол, орабет, ориназа,
Обербен, Растинон, густ-
изорал, инвентар, изорал,
испишан, извикан, талент
лишен од антибактериско дејство. Поради неговата брза апсорпција, тој започнува да врши хипогликемичен ефект 1 час по администрацијата, најголем ефект е забележан помеѓу 5-ти и 7-ми часа, кај некои пациенти - помеѓу 4-ти и 8-ри час. Времетраење на дејството - не повеќе од 12 часа. Се произведува во СССР во таблети од 0,5 и 0,25 g (во пакет од 50 таблети).
Постојат две шеми за употреба на бутамид В. Г. Баранов (1977) препорачува да го назначите 2 пати на ден 1 час пред јадење со интервал од 10-12 часа (наутро и навечер). Првичната единечна доза е стандардна - 1 g (дневно 2 g). Зголемувањето на дозата не го подобрува ефектот на лекот, но го зголемува ризикот од несакани ефекти. Обично, ефектот се открива со намалување на гликемијата и глукозуријата веќе во првата недела од третманот, но можно е конечно да се процени неговиот ефект на намалување на шеќерот само по 2-3 недели. Под услов да се постигне норматогликемија и аглукозорија после овој период, вечерната доза се намалува на 0,5 g, а по уште 2-3 недели, дозата се преполови и наутро. Доколку е потребно (појава на хипогликемични состојби), дозата за одржување може да биде уште пониска (0,5 g наутро и 0,25 g навечер или 0,25 g 2 пати на ден).
Повеќето дијабетичари сметаат дека е рационално да се започне со третман со бутамид со 0,5 g 2-3 пати на ден веднаш после јадење. Ако оваа доза е недоволна, може да се зголеми за неколку дена, доведувајќи ја до 2,0–2,5 g / ден, па дури и до 3 g / ден. По 10-14 дена, дозата постепено се намалува.Дозата на одржување може да варира од 0,25 g до 1 g, понекогаш и до 1,5 g.
При пренесување на пациент со НИДДМ од инсулинска терапија на сулфаниламид терапија, се претпоставува дека е можно целосна замена на инсулин со бутамид доколку неговата доза кај лица со телесна тежина близу до идеална не надминува 20-30 ПИЕКИ Приближно од 0,5-1 се бара за замена на 10 ПИЕКС на инсулин г бутамид. Подобро е да се менува лекот постепено. Бутамид е пропишан против позадината на претходната доза на инсулин и, само со сигурност во неговата ефикасност, дозата на инсулин се намалува за 6-10 IU / ден.
Цикламид - N- (на / »а-метилбензенсулфонил) - N1-циклохексилуреа. Лекот по фармакодинамички и фармакокинетички карактеристики е близу до бутамид, но е нешто поактивен. Се користи во дози кои не надминуваат 1,5 g / ден. Режимите на третман се исти како кај бутамид. Се произведува во СССР во таблети од 0,25 g, во пакет од 20 таблети.
Хлоцикламид - 1 ' л/ g— ч по администрација, максимум 2-4 часа. Времетраењето на дејството е во просек околу 24 часа, понекогаш подолго (со кое е поврзана можноста за кумулација и развој на хипогликемиски состојби), понекогаш и помалку (хипергликемија се јавува во текот на ноќта и во утринските часови на следниот ден).
Лекот се зема 1 пат на ден, пред појадок, поретко
по појадокот. Првичната доза од 0,25 или 0,5 g, во зависност од нивото на гликемија.За кратко време, дозата може да се зголеми на 0,75 g, но потоа се дели на 2 дози - на појадок и на ручек. Максималниот ефект понекогаш се наоѓа на 2-3 недели по почетокот на третманот, тогаш дозата се сведува на една за одржување (од 0,125 g на 0,5 g).
Ако е забрзана елиминацијата на хлорпропамид од телото, односно ако до крајот на денот значително се ослабне нејзиниот ефект на намалување на шеќерот, тогаш утринското внесување на лекот се комбинира со вечерниот внес на бутамид или букарбан. Со голема чувствителност на хлорпропамид, кога надоместната доза не надминува 0,25 g, може да се обидете да преминете на земање на помалку активни лекови од 1-та генерација. Во принцип, хлорпропамид најдобро се користи за примарна или секундарна отпорност на бутамид, цикламид и букарбан.
Хлорпропамид, како и гореспоменатите агенси, може да се користи во комбинација со инсулински препарати и бигуаниди. Заменувајќи ја инсулинската терапија со хлорпропамид, се претпоставува дека приближно 0,25 g хлорпропамид е еквивалентно на 20 единици на инсулин.
Хлорпропамид е достапен во СССР во таблети од 0,25 g, во пакет од 20 таблети.
Манинил - 1 ^ -SH2- (5-Хлоро-2-метоксибензамидо) етил фенилсулфонил> -М'-циклохексилуреа. Лекот е II генерација. Една од индикациите за неговата употреба е примарна и секундарна отпорност на лекови од 1-та генерација.
Почнува да дејствува 1 час по администрацијата, максималниот ефект е помеѓу 4-ти и 8-ми час. Се верува дека манинолот е лек кој секојдневно дејствува, всушност, очигледно, времетраењето на неговиот ефект на намалување на шеќерот е нешто помалку од 18-20 часа, а според идеите на одделните автори, тој не надминува 12 часа.
Манинил се зема наутро, веднаш по појадокот, почнувајќи со 1/2 до 1 таблета на ден. Со недоволен ефект, дозата се зголемува со додавање на 1 на секои 5-7 дена/2 апчиња. Максималната доза е 3 таблети (15 мг / ден). Дневната доза, ако не е поголема од 10 мг, може да се земе во 1 или 2 (наутро и навечер) дози. Ако е 15 мг, тогаш секогаш се зема делумно (на појадок и вечера или ручек).
Ако монотерапија со манин не обезбеди компензација, понекогаш се комбинира со бигуаниди или инсулински препарати:
Манинил се произведува во ГДР во таблети од 0,005 g, во пакет од 120 таблети.
Предијан - 1-метил-4-фенилсулфонил (3) перихидропентан (в) пиролил-21-уреа. Лек неодамна влезе во клиничка пракса. Комбинира ефект на намалување на шеќерот на дериват на сулфонилуреа од II генерација со активен ефект врз хемостазата. Предијан ја намалува способноста на тромбоцитите да се соберат, со што се намалува активноста на тромбоцитите хемостаза и сериозноста на хронична интраваскуларна микро-хемокоагулација. Вторите придаваат голема важност и во нарушувањето на микроциркулацијата кај дијабетесот и во генезата на дијабетична ангиопатија. Покрај тоа, постојат докази дека predian активира фибринолиза. Се верува дека самиот лек го спроведува хипогликемискиот ефект, а вазопротективниот ефект е поврзан со еден од неговите метаболити.
Predian започнува да дејствува 1 час по администрацијата, максималниот ефект се забележува помеѓу 4-ти и 8-ми час, времетраењето на дејството е нешто помалку од 20 часа.Ангио-заштитниот ефект се појавува по 3 месеци од третманот, па дури и појасно по 6-12 месеци.
Третманот со predian започнува со земање U2 таблети за време на појадокот. Дозата постепено се зголемува на 2-3, максимум 4 таблети. Дневната доза е поделена на 2, поретко во 3 дози (на пример, 2 таблети за појадок, 1 таблета на вечера).
Понатамошното зголемување на дозата не го подобрува ефектот на намалување на шеќерот.
Бидејќи можноста на предидијана истовремено да има хипогликемичен и ангиопротективен ефект е уникатна, неговото место во третманот на дијабетес кај другите деривати на сулфонилуреа сè уште не е јасно дефинирано.
Лекот е достапен во СФРЈ (наречен диа-микрон во Франција) во таблети од 80 мг, 60 таблети по пакување.
Глуренном - 1-циклохексил-3-пара-2- (3,4-дихидро-7-метокси-4,4-диметил-1,3-диоксо-2 (1Н) -изохинолил) етил! фенил сулфонил уреа. Подготовка на сулфонилуреа генерација II, која се разликува од другите лекови за сулфа со тоа што само 5% од неговите метаболити се излачуваат од телото од бубрезите. Повеќето од нив (95%) се излачуваат од црниот дроб во жолчката и се елиминираат преку цревата, што го прави глуурномот лек по избор.
со дијабетична лезија или истовремена болест на бубрезите.
Ефектот за намалување на шеќерот започнува за 1 час, достигнува максимум за 2-3 часа по земањето на лекот и трае околу 10 часа.Се препорачува да се земе гленренорм на почетокот на оброкот 1-3 пати на ден. Започнете со третман со 1/2 таблети наутро, доколку е потребно, постепено зголемување на дозата, додавајќи 1/2 таблета. Вообичаена дневна доза е 11 / 2-2 таблети и не треба да надминува 90 mt.
Дозволено е краткорочно администрирање на 4 таблети глутенном.
Достапно во СФРЈ во 30 мг таблети, во пакет од 30 таблети.
Минидиаб е N-4-2- (5-MeTHunnipa3iffl-2-Kap6oKCHaMnao) етилбензензенсулфонил-g4'-циклохексилуреа. Лекот е II генерација, брзо и целосно апсорбиран во цревата. Почеток на намалување на шеќерот во 1/2 - 1 ч по администрација, максимална акција - по 4-8 часа, времетраење на дејството - 24 часа
Некои автори препорачуваат да се започне со третман со минидиаб со 1/2 таблети наутро, проследено со постепено зголемување на дозата. Други препишуваат почетна доза во зависност од почетната гликемија (2,5-10 мг / ден). Максималната дневна доза до 4 таблети, поддршка - 2,5-15 mg. Ефектот на лекот се манифестира во рок од 2 недели. Според хипогликемичниот ефект, минидиаб е споредлив со глибенкламид.
Се произведува во Италија во таблети од 0,005 g, во пакет од 50 таблети.
Случаите на дијабетес, кои првенствено се отпорни на сулфамиламидите кои намалуваат шеќер, како и можноста за развој на секундарна нечувствителност кон нив, укажуваат на продолжување и ефективен третман со сулфонилуреа е можен само под строго почитување на следниве услови.
1. Сулфаниламид терапија може да се користи само со строго сметководство на индикации и контраиндикации за тоа. Ова не се однесува само на верификација на типот на дијабетес и проценка на неговиот клинички тек, туку и темелно проучување на истовремени заболувања, функционална состојба на бубрезите и црниот дроб, итн.
2. Препишете сулфаниламиди на пациентот што е можно поскоро, штом лекарот е убеден во недостаток на ефикасност на диеталната терапија. Долго постоечки не-
хипергликемија корегирана со диети ги намалува шансите за успех на терапијата со сулфонамид.
3. Пациентите со дијабетес мелитус понекогаш веруваат дека терапијата со сулфаниламид ја елиминира потребата строго да следат диета, мислејќи дека негативниот ефект на грешките во исхраната врз метаболизмот на јаглени хидрати може лесно да се елиминира со дополнителна таблета за лекови Uy-1. Ова е целосно невистинито: со хаотична диета, компензацијата на дијабетес со деривати на сулфонилуреа не може да биде стабилна и постојана.
4. Максималниот ефект на намалување на шеќерот на сулфаниламиди може да се одложи, затоа, конечната одлука за чувствителноста или отпорноста на пациентот кон одреден лек треба да се донесе не порано од 2 недели по почетокот на неговата администрација. Одбивањето да се продолжи со третман на претходен датум, засновано врз предвремен заклучок за неговата неефикасност (што често се случува во пракса), е ирационално.
5. Сите пациенти треба да постигнат целосен надомест за дијабетес. Во никој случај не смее да биде задоволен од субспензација на метаболички нарушувања, како што тоа често се прави во амбулантската пракса. Ако монотерапија со која било подготовка на сулфонилуреа не обезбеди целосен компензација, тогаш другите со поинтензивен хипогликемичен ефект треба веднаш да бидат тестирани.
Недостатокот на ефект на овие лекови е индикација за премин во комбинирани режими на лекови (сулфонамиди и бигуаниди, сулфонамиди и инсулин), инсулин.
Истата постапка се препорачува за развој на секундарна резистенција на сулфонамид, иако таквите пациенти, заради неподготвеност да се префрлат на инсулинска терапија, често продолжуваат да го земаат лекот кој со години стана неефикасен. Останувајќи во состојба на декомпензација долго време (дури и ако хипергликемијата е релативно ниска), тие плаќаат за тоа со брза прогресија на дијабетична ангиопатија. Треба да се напомене дека навременото пренесување на пациентот на инсулински инјекции во некои случаи ви овозможува да ја вратите чувствителноста на сулфонамиди.
Ако може да се постигне сигурна компензација за дијабетес со употреба на дози на инсулин кои не надминуваат 30-40 единици, тогаш преку 3—4 месеци можете да се обидете да се вратите на терапијата со сулфонамид.
Хипогликемичниот ефект на дериватите на гванидин бил познат уште пред откривањето на инсулин од страна на Ватанабе, 1918 година. Сепак, обидите за нивно користење за третман на дијабетес мелитус биле неефикасни поради високата токсичност на користените лекови од серијалот дигуанид (синталин А и Б). Дури од 1957 година, кога првпат се синтетизираат фенитил бигванид, тогаш диметил бигуанид и бутил бигуанид, започна воведувањето на оваа група на лекови во клиничката пракса.
Механизмот на дејствување на бигуанидите е целосно нејасен. Утврдено е дека biguanides, како деривати на сулфонилуреа, имаат хипогликемичен ефект само во присуство на ендогени или егзогени инсулини во организмот. Сепак, за разлика од сулфонамиди, бета-клеточниот апарат на панкреасот не е точка на примена на нивното дејство: тие не влијаат на секрецијата и ослободувањето на инсулин.
Бигуанидите ја потенцираат дејството на инсулин, ја зголемуваат пропустливоста на мускулните клеточни мембрани за гликоза, го олеснуваат нејзиниот транспорт во клетката, во зависност од присуството на инсулин. Поради инхибиција на апсорпцијата на глукозата од страна на бигуанидите во дигестивниот тракт, како и стимулацијата на липолизата, се намалува потребата за прекумерно производство на инсулин од панкреасот. Како резултат, почетната хиперинсулинемија кај дебелиот НИДДМ пациент е намалена. За возврат, намалувањето на инсулин-синтетизирачки и инсулин-ослободувачки активности на островските клетки го зголемува врзувањето на инсулин на рецепторите, иако бројот на рецептори во овој случај се зголемува значително помалку отколку со терапијата со сулфаниламид M. Balabolkin et al., 1983. Според други истражувачи, biguanides зголемете ја количината на рецептори на инсулин во периферните ткива, без значително да го промените нивото на инсулинемија Тришитта и др., 1983 година. Како што е прикажано од Лорд и сор. (1983), под влијание на метформин, се зголемува само бројот на рецептори со мал афинитет кон инсулин.
Бигуанидите ја инхибираат оксидацијата на глукозата, стимулирајќи ја анаеробната гликолиза, што доведува до акумулација на вишок пирувична и особено млечна киселина во ткивата и крвта. Во исто време, глуконогенезата во црниот дроб и мускулите е инхибирана, згора на тоа, според некои податоци,
Бројни фенитилбигуанид го инхибираат производството на гликоза, главно, од аланин и глутаминска киселина, како и дериметилбигуанид деривати од лактат и пироват. Бигуанидите ја промовираат гликогеноста на црниот дроб, ја намалуваат гликогенолизата и ја спречуваат инфилтрацијата на масни хепатоцити.
Одредена вредност во реализацијата на хипогликемичниот ефект на бигуанидите е дадена од нивната способност да ја инхибираат апсорпцијата на глукоза, како и аминокиселините и масните киселини во цревата.
Ефектот на biguanides врз метаболизмот на мастите е многу различен од дејството на инсулин врз него. Тие ја инхибираат липогенезата, што се манифестира со намалување на синтезата на естерифицирани масни киселини, холестерол, триглицериди и бета-липопротеини.Се верува дека антилипидогениот ефект на biguanides е комбиниран со директен липолитички ефект. Важно е, заедно со ова, biguanides да имаат анорексигени својства.
Комбинацијата на антилипидогени и липолитички ефекти со сузбивање на апсорпцијата на глукоза и масни киселини во цревата, со намалување на хиперинсулинемија кај пациенти со дебели дијабети, како и намалување на нивниот апетит се многу корисни. Бигуанидите помагаат да се намали телесната тежина, да се врати чувствителноста на периферните ткива на инсулин.
Бигуанидите делуваат на метаболизмот на протеините анаболен, промовирајќи го транспортот на аминокиселини во клетката и синтеза на протеини од нив под дејство на инсулин.
Од другите корисни ефекти на бигуанидотерапија, треба да се забележи активирање на фибринолиза, што, во комбинација со нормализирање на ефектот на нарушувања на метаболизмот на дијабетичен липид, е особено важно кај лица со атеросклероза, корорнарна срцева болест.
Интересно е што бигуанидите покажуваат способност за намалување на шеќерот само кај пациенти со дијабетес, а кај здрави луѓе ја намалуваат гликемијата само со продолжено гладување.
Индикации за бигуанидотерапија. Бигуанидите се користат за лекување на НИДДМ, како монотерапија и во комбинација со сулфонамиди и препарати за инсулин.
Како следи од презентираните механизми на дејствување на бигуанидите, за нивниот ефект на намалување на шеќерот, логично е да се пресмета со НИДДМ со зачувана функција за производство на инсулин на панкреасот, особено кога дијабетесот е комбиниран со дебелина Директен индикација за монотерапија
biguanides е умерен NIDDM кај дебели (со телесна тежина од 120% идеален или повеќе) без тенденција за кетоацидоза. Бигуанидите се препишуваат и за благ дијабетес мелитус, особено ако диеталната терапија не ја елиминира хиперлипидемијата. Некои автори користат бигуаниди со нарушена толеранција на гликоза (латентен дијабетес, според старата терминологија) кај возрасни и деца, сметајќи дека е можно на овој начин да се спречи развој на очигледен дијабетес Васиукова ЕА, ЕП Касаткина, 1975 година, Баранов В. Г. , 1977 година, сепак, од гледна точка на другите истражувачи А. Ефимов и др., 1983 година, третманот со бигуаниди во овој поглед нема никакви убедливи предности во однос на диеталната терапија. Ние го делиме ова мислење.
Следниот показател за употреба на бигуаниди е примарен или развој на секундарна отпорност на сулфонамид, како и нетолеранција кон препарати на сулфонилуреа.
Во комбинација со сулфаниламиди и инсулински препарати, бигуанидите се користат почесто отколку во форма на монотерапија.Сулфаниламидите се додаваат на бигуаниди (или обратно) кај пациенти со НИДДМ, доколку монотерапија со лекови од една или друга група не обезбеди компензација или се потребни многу високи дози. Комбинираната терапија овозможува во вакви случаи да се ограничи на помали дози кои не предизвикуваат несакани ефекти. За комбинација на бигуаниди, сулфаниламиди и инсулин во дијабетес зависен од инсулин, видете на стр. 160
Бигуаниди апсолутно контраиндициран со кетоацидоза, кома и прекоматозни состојби со дијабетичко потекло, бременост и доење, акутни инфекции и егзацербација на хронични заразни и воспалителни заболувања, акутни хируршки заболувања.
Со зголемување на црниот дроб, бигваниди може да се препишат ако ова е манифестација на дијабетична хепатостатоза Со дистрофични и заразни-алергиски заболувања на црниот дроб, можни се токсични ефекти на бигуаниди на хепаталниот паренхим, што се манифестира со нарушување на екскреторната функција на жолчката-рубин (понекогаш и до видлива жолтица), се менуваат во функционалните црниот дроб постојан хепатитис тие се користат со претпазливост, а кај хроничен активен хепатитис подобро е да не ги препишувате
Директни токсични ефекти врз бубрезите и хематопоетска функција на коскената срцевина, за разлика од дериватите
Бигуанид сулфонилуреа не.Сепак, кај болести на бубрезите што доведуваат до намалување на гломеруларна филтрација, а особено до задржување на азотни токсини и тешка анемија, тие се контраиндицирани во врска со опасноста од лактацидемија (види подолу). Закана за развој на млечна ацидоза е поврзана со забрана за употреба на бигуаниди во голем број други патолошки состојби - заболувања на кардиоваскуларниот систем, што доведува до системска циркулаторна инсуфициенција или органска хипоксија (миокарден инфаркт, ангина пекторис, тешки нарушувања на циркулацијата во садовите на долните екстремитети со синдром на интермитентна клаудикација и трофика промени на кожата), респираторни заболувања со акутна или хронична респираторна слабост. Од истите причини, не се препорачува да се даваат бигуаниди на пациенти постари од 60 години, луѓе кои вршат тешка физичка работа, пијат алкохол.Познати се бројни лекови, употребата на кои при третман со бигуаниди ја влошува тенденцијата за млечна ацидоза. Овие се салицилати, антихистаминици, барбитурати, фруктоза, тетурами.
Несакани ефекти и компликации. Најчестиот несакан ефект на biguanides е диспепсија, која обично започнува со метален вкус во устата, тресење, болка. во стомакот. Може да напредува, што доведува до повторено повраќање, дијареја, астенија на пациентот. Гастроинтестинална диспепсија се јавува по прекинување на лекот, по што обично е можно да се продолжи со третман со помала доза или со делење на дневната доза во 2-3 дози.
Бигуанидите не се многу алергенски лек, но можни се реакции на кожата. Хипогликемијата од третман со бигуаниди е исклучително редок, како по правило, кога тие се комбинираат со сулфонамиди или инсулински препарати.
Кога е монотерапија со бигуаниди кај дебели пациенти со НИДДМ, кои истовремено добиваат диета со ниска енергетска вредност, може да се појави кетоацидоза, обично без значителна хипергликемија. Се верува дека ова е т.н. кетоза на глад, поврзана со интензивна липолиза и недостаток на јаглени хидрати во храната. Во овој случај, зголемувањето на храната што содржи јаглени хидрати во исхраната ја елиминира ацетонуријата. Ако кетоацидозата се открие кај пациент кој прима бигуаниди истовремено со инсулин, тогаш ова е знак на недоволна доза на инсулин. Со откажување на biguanides и зголемување на дозите на фракционо администрирани
едноставен инсулин, неопходно е да се постигне постојана компензација за метаболичко нарушување и целосна елиминација на кетоза.
Ретки компликации на долготрајна бигуанидотерапија вклучуваат Биз-фолна дефицитна анемија поради нарушена интестинална апсорпција на витамин Б2 и фолна киселина
Најстрашна и опасна компликација при употреба на бигуаниди е акумулацијата на вишок млечна киселина во крвта и ткивата и развојот на млечна ацидоза, за прв пат опишана од Вокер, Линтин во 1959 година. Оваа околност ја ограничува употребата на бигуаниди, принудувајќи голем број истражувачи да ги намалат индикациите за нивната намена сè повеќе.
Клиничката слика на млечна ацидоза нема патогнономски симптоми, нејзината рана дијагноза е тешка и бара лабораториска верификација-студија за содржината на млечна киселина во крвта, која, за жал, е достапна само за ретки медицински установи. Во тешки случаи, оваа состојба може да резултира во лактацидемична кома (види поглавје 7) со 50% смртност.
Дијабетична декомпензација е придружена со зголемување на серумскиот лактат. Според податоците на Г. Г. Баранов и Е. Г. Гаспаријан (1984), концентрацијата на млечна киселина статистички значително ја надминува нормата дури и на ниво на шеќер во крвта над 8,25 mmol / l, со зголемување на гликемијата, лактацидемијата уште повеќе се зголемува. Со обновување на надоместокот за метаболизмот на јаглени хидрати, содржината на лактат се нормализира.Сепак, ГФ Лиманскаја и др.(1985) кај половина од пациентите со задоволителна гликемија и глукозорија, откриле зголемена содржина на лактат. Стимулацијата на анаеробна гликолиза со бигуаниди во случај на недостаток на инсулин го влошува ризикот од прекумерна акумулација на млечна киселина.Ова е најкарактеристично за фенформан, но во помала мерка, бутилбигуанид и особено диметилбигуанид. Бигуанидите се особено опасни за пациенти кај кои дијабетесот е комбиниран со други патолошки состојби кои придонесуваат за зголемено образование или одложено користење на лактат
Поради опасност од прекумерна акумулација на млечна киселина, Г. Баранов и Е. Г. Гаспаријан (1984) ги ограничуваат индикациите за монотерапија на бигуанид само на случаи на благ и латентен дијабетес, па дури и со умерен дијабетес, се смета дека е неопходно да се комбинираат бигуаниди со лекови со сулфонилуреа. Покрај тоа, аплицирајте-
со декомпензиран дијабетес, тие се сметаат за оправдани само кога постењето на гликемијата е пониско од 8,25 mmol / L. Ако го надмине ова ниво, тогаш препорачливо е да се постигне компензација со употреба на различен режим на лекови и само тогаш може да се замени со бигуаниди или да се додадат бигуаниди или да се сулфа
ниламиди или инсулин.
Препарати за бигуанид. Во моментов, се користат бигуаниди на две групи, различни во хемиската структура (Табела 10). Лекот од третата група фенитилбигуанид (синоними на фенформан, диботин), користен претходно, како што се испостави, има најголема способност да го стимулира формирањето на лактат кај бигуанидите. Во последниве години, таа е повлечена од употреба.
Глибутид (1-бутил бигванид хидрохлорид). Почетокот на дејството на лекот 1 / 2-1 часа по администрацијата, времетраењето на ефективниот хипогликемичен ефект е 6-8 часа.Дневната доза се дели на 2 или 3 дози. За да избегнете несакани ефекти, започнете со третман 1 таблета наутро или 2 таблети после појадок и вечера. Глибутид треба да се зема на крајот на оброк или после оброк, да се измие со вода, без апчиња за гризење. Некои автори го пропишуваат 30-40 минути пред јадење за да го зајакнат анорексигениот ефект. Под контрола на гликемија и глукозорија, дозата на глибутид се зголемува за 1 таблета на секои 3-4 дена. Максималната доза за кратко време е 5-6 таблети. Ефективноста на лекот може со сигурност да се процени 10-14 дена по почетокот на неговата употреба. Дозата за одржување не треба да биде поголема од 2-3 таблети. Ако се испостави дека не е доволно за да се компензира дијабетесот, тогаш треба да се префрлите на друг режим на дозирање (замена на бигуаниди со сулфаниламиди или комбинација од двете). Со комбинација на инсулин со адебит, дозата на вториот е 1-2 таблети.
Друг режим на третман вклучува назначување на 2-3 таблети од самиот почеток. Ако е можно, дозата последователно се намалува.
Глибутид се произведува во СССР, неговиот аналоген адебит се произведува во Унгарија во таблети од 0,05 g, 50 таблети во пакет.
Бурфин ретард (синоним за ретардација на силубин) е подготовка на хидрохлорид со 1-бутилбигуанид со продолжено дејство. Почетокот на дејството по 2-3 часа, времетраењето од 14-16 часа, во врска со кое лекот се препишува 1 таблета 1-2 'пати на ден. Времетраењето на ефектот на намалување на шеќерот е обезбедено со бавна апсорпција на лекот
во цревата. Бигуанидите со продолжено ослободување се со помала веројатност да предизвикаат диспепсија и подобро да се толерираат кај пациенти отколку со лекови со кратко дејство.
Лекот е достапен во ГДР во таблети од 0,17 g, во пакет од 50 таблети.
Глиф Ормин - 1,1-диметилбигуанид хидрохлорид. Почеток на дејство преку Ug-1 h по администрација, времетраење 6-8 часа. Третманот започнува со единечна доза од 1-2 таблети наутро за време или веднаш по оброкот. Во иднина, дозата постепено се зголемува на 2-3 таблети 2-3 пати на ден. Комплетен хипогликемичен ефект се појавува по 10-14 дена. Доза за одржување 1-2 таблети 2-3 пати на ден.
Се произведува во СССР во таблети од 0,25 g, во пакет од 50 таблети.
Редтар ретард - 1,1-диметилбигуанид хидрохлорид. Како и кај продолжените лекови за бутилбигва-нида, хипогликемичниот ефект започнува по 2-3 часа и трае 14-16 часа по администрацијата. Започнете со третман со 1 таблета наутро, земајте со или после јадење. Доколку е потребно, зголемете ја дозата за 1 таблета на секои 3—4 од денот Максимална доза пропишана за кратко време, 3-4 таблети. Доза за одржување - 1 таблети (наутро) или 2 на појадок и вечера. Ефективноста на лекот се оценува по 10-14 дена од третманот.
Со комбинација на реформски ретард со инсулински препарати, неговата дневна доза е 1-2 таблети. Ако пациентот прима 40 ПИСКИ инсулин или помалку, тогаш неговата доза започнува да се намалува од првиот ден за 2-3 ПИКЕС секој втор ден. Со дневна доза на инсулин во износ поголем од 40 ПИЕКЕС, со назначување ретард ретартин, неговата доза веднаш се намалува за 1 / 3-1 / 2, а последователно, доколку е можно, таа продолжува да се намалува за 2-4 ПИЕКС секој втор ден Перелигин-А. et al., 1984 година.
Се произведува во Финска во 0,5 g таблети, 100 таблети по пакување.
Инсулинската терапија е пропишана за строго дефинирани индикации. Во некои случаи, зборуваме за привремен трансфер на третман со инсулински препарати, проследено со враќање на претходниот режим, во други - се пропишува постојана монотерапија на инсулин или комбинација на лекови
инсулин со орални хипогликемични агенси. Со инсулинска терапија, сите препораки во исхраната и ограничувањата во врска со пациенти со НИДДМ остануваат релевантни.
Индикации Апсолутна и итна индикација за назначување на инсулин, како и кај IDDM, е дијабетична кетоацидоза, развој на кетоацидемична, хипер-росмоларна и хиперлактацидемична прекома и кома. Инсулинот е пропишан за сите бремени жени со дијабетес, дури и ако нивната потреба од инсулин е многу мала, како и за целиот период на доење.
Потребно е да се свртиме кон третман на инсулин кога оралните хипогликемични лекови се контраиндицирани за пациентот: со алергии на нив, сериозно оштетување на црниот дроб и бубрезите, цитопенични состојби. Инсулинската терапија е исто така средство за избор за тешки васкуларни компликации на дијабетес: ретинопатија од стадиум III, нефроангиопатија со нарушена бубрежна функција, тешка периферна невропатија, атеросклеротична оклузија на артериите на долните екстремитети со трофични промени на кожата и закана од гангрена.
Привремена транзиција кон третман со инсулин се препорачува за акутни фебрилни заболувања (грип, акутна пневмонија, токсикоза од храна, итн.), Егзацербација на хронична фокална инфекција (пиелонефритис, холециститис, итн.), Доколку е потребно, хируршка интервенција (види подолу). Понекогаш е неопходно привремено да се препише инсулин во врска со акутни неинфективни заболувања (миокарден инфаркт, акутна цереброваскуларна несреќа) ако тие предизвикаат декомпензација на дијабетес.
Инсулинската терапија е индицирана за пациенти со примарна отпорност на сулфонамиди, кои сочинуваат 15-20% од луѓето со ново дијагностициран NIDDM Boden, 1985 година, ако замената на сулфонилуреа со бигуаниди е неефикасна. Пред да донесете пресуда за примарна неосетливост на дериватите на сулфонилуреа, неопходно е да бидете сигурни дека пациентите се во согласност со препораките во исхраната, како и во отсуство на која било причина што поддржува декомпензација на дијабетес (латентен пиелонефритис, хроничен супуративен отитис медиа, синузитис и сл.).
Како што е наведено погоре, кај пациенти кои успешно биле лекувани одреден период со препарати на сулфонилуреа, се развива секундарна отпорност на нив.
Во третманот на овие пациенти, бидејќи се намалува чувствителноста на сулфаниламидите, неопходно е доследно да се заменуваат лекови со помала активност за намалување на шеќерот со поактивни, комбинација на сулфаниламиди со бигуаниди. Ако максималните дозволени дози на сулфонамиди (или нивна комбинација со бигванаиди) за време на рационална диетална терапија без инфекција и други стресни влијанија престанат да обезбедат целосна компензација за дијабетес, тогаш на пациентот му се препишува инсулин.Во оваа ситуација, би било погрешно да се прекине секогаш со орални агенси, особено кај лица со прекумерна телесна тежина кои бараат високи дози на инсулин со сите последователни последици. Кај некои пациенти, неопходно е да се приложи на претходниот режим на лекови, минималната доза на инсулин што е неопходна за да се постигне компензација на дијабетес. Како што покажаа специјалните студии, во вакви случаи, базалното ниво на инсулин и Ц-пептид во крвта е нормално, но резервниот капацитет на бета клетките на островот панкреасот апарат. Овие пациенти се нарекуваат „потребен под инсулин подтип“ на NIDDM Balabolkin M. I., 1986 година.
Не може да се каже дека секундарната отпорност на сулфанилам е очигледно хетерогена. Во некои случаи, тоа се заснова на зголемен недостаток на инсулин. Кај овие пациенти, се забележува прогресивно намалување на содржината на Ц-пептид во крвта, утврдени се антитела на островските антигени површини и цитоплазма, болеста зазема некои карактеристики карактеристични за ИДДМ. Во такви случаи, ако лекарот забележи целосно губење на ефектот за намалување на шеќерот на сулфонамиди, тие треба да се заменат со инсулински препарати. Современите автори Рендел, 1983 година, Хсие и др., 1984 препорачуваат дека, кога е можно, да ја заменат оралната хипогликемиска инсулинска терапија, да се фокусираат на содржината на Ц-пептид во крвта. Начините на инсулинска терапија се исти како кај IDDM.
ТРЕТМАН НА ДИЈАБЕТСКИ АНГИОПАТИИ
Главната работа во третманот и спречувањето на дијабетични ангиопатии е стабилната компензација на дијабетес мелитус без оглед на нејзиниот клинички тип. Претпоставува, пред сè, соодветна диета, евентуално индивидуализирана. Разумниот избор на препарати за инсулин е од суштинско значење за IDDM.
инсулин на кратко дејство. Во случаи на НИДДМ, кога е невозможно да се постигне компензација со диета и вежбање, се препорачува употреба на орални лекови за намалување на шеќерот од втора генерација. Употребата на бигуаниди треба да има построги индикации заради можноста од млечна ацидоза.
При набудување на дисперзијата, добро организираната обука на пациенти во самоконтрола е од големо значење. Прво на сите, ова е обука на пациенти со рационална диетотерапија, земајќи ги предвид трошоците за енергија и третман со инсулин и орални хипогликемични лекови. Можете да ги користите мерачите на урамнотежена исхрана, особено, калкулаторот „рација“ на В. I. Воробиов, заснован на линеарен принцип, за да ја пресметате енергетската вредност и хемискиот состав на храната. Концептот на рационална диета не треба да биде само болен, туку и членови на неговото семејство. Дома, пациентот користи ленти за индикатори за да се утврди гликоза (глукотест) во урината и крвта. Пациентот мора јасно да ги следи сите рецепти на лекарот, да може точно да дозира и администрира инсулин и да биде добро запознаен со времето на неговиот максимален ефект за да се спречи хипогликемијата како важен фактор на ризик за дијабетични ангиопатии.
Од големо значење е нормализацијата на телесната тежина, што придонесува за компензација на дијабетес мелитус и со тоа спречување на дијабетични ангиопатии.
Докажана е улогата на артериска хипертензија како фактор на ризик за дијабетична ангиопатија, и затоа контролата на крвниот притисок е еден од основните услови за третман и превенција на дијабетична ангиопатија.
Пациентите со дијабетичари не треба да пушат, бидејќи пушењето придонесува за развој и прогресија на ангиопатии. Треба да се изврши одредена работа со нив во оваа насока.
Бременоста може да предизвика прогресија на ретинопатија и ангионефропатија. Womenените со дијабетес треба да бидат претпазливи против бременоста.
Важен фактор во спречувањето на дијабетично стапало е постојаната хигиена на кожата.Треба да вклучува дневно миење на стапалата со топла вода и неутрален сапун, а потоа да ги бришете, особено во наборите на кожата и во креветите за нокти. На пациентите им е забрането да одат боси. Важно е да се спречат повреди, дури и најмала, да се носат удобни меки чевли: неприфатливо е да се користи тинктура од јод, концентрирани раствори на калиум перманганат, кератолитички малтери без посебна дозвола од лекар. Можете да ги исечете ноктите само по миењето, да избегнете исеченици и повреди, да спречите изгореници и смрзнатини, да не користите топли затоплувачи, не користете остри предмети за чистење на субвугуларните простори, спроведување на навремено лекување на вкоренети нокти, воспалителни и други лезии на кожата на ногата,
во случај на повреди, веднаш консултирајте се со доктор, не вклучете се во само-лекување на пченка и пченка.
Суштински во превенцијата на дијабетични ангиопатии е третман на заразни болести и истовремени заболувања кои придонесуваат за декомпензација на дијабетес.
Во процесот на набудување на пациентите, неопходно е да се следат индикаторите за агрегација на тромбоцити и црвени крвни клетки, кои се директно поврзани со развој на дијабетични ангиопатии.
Во третманот на дијабетични ангиопатии, употреба на ангиопротектори (етамисилат, дицинон, добесилат, доксиум, трентал, диваскан, пармидин, продуктин), анаболни стероиди (неробол, ретаболил, метантеростенолон, силаболил), хипохолестебински лекови (хипохолестебински лекови) никотинска киселина (никошпан, усогласеност, теоникол), витамини (аскорутин, Б витамини, ретинол), како и лековити билки (трн кам - лагохилус, елетерокок, лисја од боровинки, коприви).
Третманот со овие лекови, како што е прикажано со искуството на IEEiHG на Академијата за медицински науки на СССР, е доста ефикасно во однос на многу клинички манифестации на дијабетични ангиопатии. Сепак, треба да се спроведе првенствено во услови на компензација на дијабетес. Нивната употреба овозможува да се постигне не само подобрување на офталмоскопската слика на фундус (намалување на едемот, хеморагија,
ексудати), но исто така и зголемување на визуелната острина Mazowieckiy A. G., 1983, 1984 година. Сепак, употребата на овие лекови треба да биде долготрајна, се разбира и внимателно контролирана. Ако не-пролиферативната дијабетична ретинопатија е придружена со едем на мрежницата или тешка и брзо напредувачка ексудација, тогаш можеме да размислиме за индикации за фотокоагулација.
Со пролиферативна и препролиферативна ретинопатија, фотокоагулацијата се користи пошироко и, според некои истражувачи, е скоро единствениот ефикасен метод на лекување. Индикации за ласерска фотокоагулација (обично се користи аргон или ксенон ласер): 1) умерена или тешка неоваскуларизација на оптичкиот диск, 2) умерена или тешка неоваскуларизација во други делови на мрежницата поврзана со предвремени крварења или стаклестото крварење, 3) умерена васкуларизација диск на оптички нерв со стаклена хеморагија или претестинална хеморагија. Сепак, ласерската фотокоагулација може да се изврши и кога е неопходно да се одложи прогресијата на дијабетична ретинопатија, обично во фаза на препролиферативна ретинопатија. Сепак, во некои случаи, неговата примена е препорачлива и во претходните фази. Неопходен услов за ласерска фотокоагулација е флуоресцентна ангиографија, што овозможува да се утврдат васкуларни нарушувања во мрежницата, нивната локализација и сериозност. Флуоресцентна ангиографија на мрежницата воспоставува рана васкуларизација на мрежницата и со тоа ги одредува индикациите за ласерска фотокоагулација.
Од ласерските техники последниве години, почесто се користат панеретинална фотокоагулација Esperance, 1978, како и локална или фокална фотокоагулација.И двата вида на користени ласери предизвикуваат изгореници на ниво на епител на пигментно мрежно оружје и уништување на мрежницата и дел од хориоидната мембрана во нејзината област. На почетокот, местото на изгореници изгледа како бела точка, по неколку недели станува пигментирано. Во повеќето случаи, постои обратна развој на крвните садови и подобрување на снабдувањето со крв на мрежницата. Несакани ефекти од фотокоагулацијата при примена на пантериналната техника се намалување на визуелните полиња и секундарно намалување на ноќното гледање како резултат на уништување на периферните фоторецептори. Овие ефекти се помалку изразени кога користите аргон ласер.
Во стаклестото крварење и одвојувањето на мрежницата, витректомија се користи во последните години, што се состои во отстранување на стаклестото тело и замена на него со изотоничен раствор на натриум хлорид. Индикации за витректомија се замаглување на стаклестото тело како резултат на крварење кај двете очи, заситнување на стаклестото тело како резултат на крварење во едното око со нагло опаѓање на визуелната острина во другото, мрежничко одвојување што опфаќа макуларна област на мрежницата, чести повторливи крварења во стаклестото тело. Искуството од такви операции покажува можност за зголемување на визуелната острина, но неопходно е да се проучат долгорочни резултати.
Третманот на дијабетична ангионефропатија исто така се базира првенствено на компензација за дијабетес. Важно е да се одржи постојана компензација во сите фази на дијабетична нефропатија. Нефротската фаза има карактеристики поврзани со зголемена чувствителност на инсулин. Постои намалување на гликозата во крвта, намалување на потребата за инсулин. Ова се должи на намалување на уништувањето на инсулин во бубрезите, намалување на процесите на формирање на гликоза во црниот дроб. За прв пат ваквото подобрување во метаболизмот на јаглени хидрати беше опишано од Зуброд (феномен Зуброд-Дан). Во исто време, за време на третманот на пациенти со дијабетес со феномен Зуброд-Дан, инсулинот не треба целосно да се повлече. Во такви случаи, инсулин е пропишан во фракции, обично лек со кратко дејство.
Важна компонента на третманот на дијабетична нефропатија е диетата. Претходно би било вообичаено да се ограничи содржината на протеини во исхраната на пациенти со дијабетична нефропатија додека се одржува доволна енергетска вредност на храната.Сатоа, американските дијабетолози сметаа дека е неопходно да се намали неговата содржина на 30-50 g / ден. Во исто време, се препорачува да се ограничи воведувањето на течности на 1200-1500 ml / ден. Ограничувањето на протеините се заснова на фактот дека конверзијата на 1 g протеини ја зголемува содржината на уреата во крвта за 0,3 g. Минималното ниво на протеини на кое возрасно може да се одржи базалното ниво на метаболизмот на уреа и неговата концентрација во крвта останува блиску до нормалното е 0,3 g / (kg-ден), ова одговара на 21 g за лице со телесна тежина од 70 кг. Како и да е, загубата на протеини со постојана протеинурија доведува до хипоалбуминемија и недостаток на протеини, а се наоѓа и поизразена анемија. Во овој поглед, мора да се земе предвид ограничувањето на протеините
внимателно. Ограничувањето на протеините е незадолжително ако уреата во крвта не е поголема од 25 mmol / L (150 mg%). Исто така, треба да се напомене дека со протеини натриум хлорид влегува во телото на пациентот. Поради фактот дека во исхраната на пациентот во пред-нефротска и нефротска фаза на дијабетична нефропатија не треба да има повеќе од 2 g натриум хлорид на ден, ограничувањето на протеините во одредена мерка значи и ограничување на сол. Третманот на едемот се спроведува не само со ограничување на сол и протеини, туку и со употреба на диуретици (фуросемид, препарати на етракрилна киселина, броналдикс). Големи дози на диуретици ретко се користат, само со отпорен едем. Екскрецијата на натриум во урината може да послужи како индикатор за ефективноста на солеретиците и можната корекција на нивната доза.Фуросемид обично се пропишува во доза од 40 мг 2-3 пати на ден до 500 мг 2 пати на ден со отпорен едем под контрола на екскреција на натриум во урината. Честопати мора да менувате лекови. Заедно со диуретиците, се користат инфузии и лушпи од лековити билки (мешунки, овошје од смрека, теренски конска опашка, ортосифон, лисја од лигунбери). Исто така, корисно е да се користи лекот лепсинефрил, добиен од стебла и лисја на мешункасти растение на капиларна леспедеса и произведен во форма на алкохолен раствор или лиофилизиран екстракт за инјектирање. Дава диуретичен ефект, а покрај тоа, ја намалува азотемијата.
Третманот на артериска хипертензија се спроведува со користење на современи високо активни антихипертензивни лекови. Третманот на хипертензија е индициран за дијастолен крвен притисок над 95 mm Hg. Уметност. и систолен над 160 мм Г.г. Уметност.
Исто така, препорачливо е да се користат ангиопротектори (трентал, продуктика, дицинон, доксиум). Во некои случаи, тие го подобруваат креатининот и преостанатото азот, ја намалуваат протеинуријата. Пациентите со дијабетична нефропатија, особено во пред-нефротски и нефротски фази, честопати развиваат срцева слабост, и затоа е неопходна употреба на срцеви гликозиди.
Во случај на анемија, индицирани се препарати од железо, трансфузија на крв или црвени крвни зрнца. Во сите случаи, корисно е да се препишат витамини.
Третманот на дијабетична нефропатија треба да биде сеопфатен и бара добро разбирање на состојбата на пациентот од докторот.
Употреба на орални хипогликемични лекови (со исклучок на глуурном, излачува преку цревата)
ник) е контраиндициран поради можноста за нивна кумулација и развој на тешка хипогликемија.
Во случаи на откажување на третман и зголемена бубрежна инсуфициенција, пациентите се подложуваат на перитонеална дијализа. Трансплантацијата на бубрег за пациенти со дијабетична нефропатија е поврзана со значителни тешкотии. Просечниот животен век на пациентите со трансплантиран бубрег варира, според голем број на странски клиники, од 6 до 30 месеци. Како и да е, развојот на методите за дијализа и трансплантација продолжува и дава надеж за успех.
За симптомите
На прашањето за поуспешно разбирање на која било болест, постои јасна идентификација на сите нејзини симптоми. Ова овозможува не само во рана фаза да се запре какво било заболување, особено дијабетес мелитус, туку и подобро да се разбере нејзината природа. Кои се главните симптоми на дијабетес тип 1, кој се разликува во зависност од инсулин и дали ќе помогне авокадо?
Овие знаци се како што следува:
- чувство на сувост во устата и жед,
- значајна полиурија и намалување на индексот на телото,
- слабост и намалена способност за работа,
- зголемен апетит
- чешање на кожата и во перинеумот, во кои авокадото нема да заштеди.
Некои, исто така, се жалат на симптоми како што се pyoderma и фурункулоза. Често се забележуваат главоболки, нарушувања на спиењето, висок степен на раздразливост, болка во пределот на срцето и мускулите на телето. Поради намалувањето на имунитетот и можноста да се спротивстави на инфекции, овој вид дијабетичар често развива туберкулоза, воспалителни заболувања на бубрезите и сродни патишта. Зборуваме за пиелитис и пиелонефритис. Оваа состојба се карактеризира со фактот дека зголемен однос на гликоза се појавува во крвта, а во урината, напротив, глукозорија.
До кога ќе се идентификува дијабетес, кој зависи од инсулин, многу бета клетки на панкреасот не можат да бидат обновени.
Овие се симптоми на презентираната болест, што укажува на тоа дека дијабетес тип 1 веќе е развиен.
Причини и карактеристики на дијабетес мелитус зависен од инсулин
За третман на зглобовите, нашите читатели успешно го користеа DiabeNot. Гледајќи ја популарноста на овој производ, решивме да го понудиме на вашето внимание.
Иако инсулинските препарати понекогаш се препишуваат за пациенти со дијабетес тип 2, лекарите традиционално го нарекуваат дијабетес тип 1 зависен од инсулин, бидејќи оваа болест во организмот престанува да произведува свој инсулин. Кај панкреасот кај луѓе дијагностицирани со инсулин зависен дијабетес мелитус, практично нема остатоци од клетки за производство на овој протеински хормон.
Дијагнозата на дијабетес мелитус тип 2 значи дека панкреасот произведува инсулин, но или е помалку од потребното или на клетките на телото им недостасува нормална количина на хормон. Метаболизмот во дијабетес тип 2 честопати помага само со диета и правилно избрана физичка активност, а инсулинот не е неопходен за такви пациенти. Затоа, се верува дека дијабетес тип 2 е не-инсулин-зависен дијабетес мелитус. Ако треба да препишете инсулин, тие велат дека дијабетес 2 стана зависен од инсулин. Но, тоа не се случува кај сите пациенти.
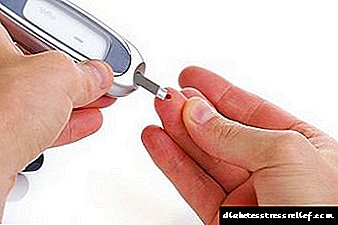
Дијабетес мелитус тип 1 се развива брзо, обично во раното детство или кај адолесцентите, затоа неговото друго име е „малолетничка“. Можете целосно да го лекувате само со трансплантација на панкреасот на пациентот, но по ваквите операции луѓето треба да преземат лекови во текот на целиот живот за да го потиснат имунитетот за да не се раскине. Администрацијата на инсулин со инјекција има многу помал ефект врз здравјето, а со соодветна инсулинска терапија, дијабетичарите со дијабетес тип 1 можат да водат ист начин на живот како и здравите луѓе.
Артропатија како компликација
Артропатија кај дијабетес се јавува во телото на пациентот со многу тешки форми на основната патологија, многу често манифестацијата на компликацијата се јавува на млада возраст од 25-30 години. Во отсуство на систематски третман на дијабетес, дијабетична артропатија може да се развие во телото на пациентот само 5-8 години по манифестацијата на основната патологија.
Со нарушен метаболизам на јаглени хидрати, кој е придружник на дијабетес, започнува дисфункција на многу системи во организмот, вклучувајќи ги и коските и невромускулните мускули. Патологијата на коските започнува да се развива врз основа на ацидоза и процесот на зајакнување на производството на соли на калциум од човечкото тело.
Со оглед на фактот дека артропатијата се јавува како компликација на многу тешки форми на дијабетес, целиот третман на компликацијата треба строго да го контролира ендокринолог. Терапевтските процедури нужно вклучуваат и инсулинска терапија и употреба на антиинфламаторни лекови.
За причините
Не помалку интересно и важно е прашањето што точно го провоцира развојот кај дијабетичарите на форма на болест со зависност од инсулин. Како прво, треба да се забележи генетска предиспозиција. Ова е фактор на примарниот поредок, кој на многу начини е навистина клучен. Исто така, врз формирањето на овој вид на болести влијаат бројни фактори на животната средина.
Токму тие имаат одлучувачки ефект врз фактот дека кај оние луѓе кои имаат дури и најоддалечена генетска предиспозиција, зависноста од хормонот е целосно манифестирана. Покрај тоа, одредени симптоми укажуваат на тоа дека заразни и вирусни проблеми можат да бидат провокативен фактор.
Веројатноста за формирање на дијабетес тип 1 кај деца, кога оваа болест се идентификува кај некој друг од член на семејство од примарен степен на сродство, е само пет до 10%. Присуството на дијабетес мелитус независно од инсулин кај родителите ја прави можноста за откривање на инсулин-зависен дијабетес мелитус кај децата уште повеќе.
Така, со сигурност може да се каже дека вирусот што може да зарази бета клетка е во многу случаи провокативен фактор во околината. Ваквите инфекции можат да предизвикаат формирање на болеста на следниве два начина:
- се резултат на активно уништување и воспаление на островите во панкреасот,
- како резултат на слабеење на имуните реакции во целина.
Така, неопходно е да се обрне внимание на сите симптоми што се појавуваат со цел да се справат со овој вид на болест што е можно побрзо.
Со бавен тек на болеста, појавата на специфични антитела на островските клетки за време на периодот кога односот на гликоза во крвта сè уште не е над наведената норма, треба да се смета за најраниот симптом на промени.
По ова, започнува следната фаза, во која единствената промена во однос на метаболизмот треба да се смета за значително намалување на толеранцијата на шеќер, но односот на гликоза во крвта кон празен стомак сепак останува оптимален.
Во следната - трета фаза - тежок хипергликемија се формира на празен стомак, но кетозата сè уште не се почитува.
Од медицинска гледна точка, овие манифестации се доказ за не-инсулин-зависен дијабетес мелитус. По поминување на одреден временски период во стресни ситуации, може да има зависност од хормонот инсулин и специфична кетоацидоза. Кај повеќето пациенти со дијабетес без зависност од инсулин и дебелина, всушност може да се формира несудена автоимуна фаза на болеста. Во исто време, антителата доживуваат повреда на секреција уште пред бета клетката да биде физички оштетена. До моментот кога болеста е веќе очигледна, значителна количина на клетки што произведуваат инсулин се веќе во уништена состојба.
Така, може да се разликуваат најмалку три фази, што укажува на тоа дека се јавува формирање на зависност од инсулин. Важно е да се земе предвид дека во многу ситуации тоа се случува на различни начини и затоа е невозможно да се идентификува 100% зависност од какви било фактори и манифестации.
За инсулинска терапија
Единствениот и најефикасниот метод на лекување во овој случај треба да се смета за инсулинска терапија, која исто така има свои специфични правила. Прво на сите, треба јасно да ја одредите потребата дневно во однос на калории. Ова е направено врз основа на телесната тежина, во рамките на која се пресметува потребниот сооднос на јаглени хидрати, масти и протеини. Се развива специфична диета, земајќи го предвид системот на еквиваленти во рамките на храна и исхрана за возрасни, додека се бара намалување на односот на калории од самата количина.
Улогата на диетата во третманот на пациенти зависи од видот на заболување.
Значи, за оние кои имаат дијабетес и примаат инсулин, неопходно е да се дистрибуираат калории за да се спречи хипогликемија.
Хормонот е потребен од сите кои доживеале дијабетес тип 1, но дури и со воведување на стандарден инсулин, ќе биде проблематично да се одржи односот на гликоза во крвта во текот на денот.
Развиени се следниве режими на инсулинска терапија:
- стандард
- бројни инјекции под кожата,
- континуирана инфузија на инсулин под кожата.
Исто така, постојат неколку различни видови на инсулин, кои варираат во зависност од степенот на траење: брза изложеност, просечно времетраење на изложеноста, трае дури и подолго. Важно е дека пред продолжената активност во физичката рамнина, дозата на хормонот е намалена.
Во моментот, како што покажува практиката, огромното мнозинство на дијабетичари се во можност самостојно да ја контролираат нивната состојба во однос на инсулин. Тие се инјектираат, фиксирајќи ја состојбата. Така, специјалистот учествува само во назначувањето и периодичното следење на нивото на хормонот. Меѓутоа, во некои случаи, кога некое лице не може да го стори тоа самостојно, потребна е дополнителна поддршка.
Зависноста од инсулин од дијабетес - првиот вид на болест - е повеќе од сериозен проблем на кој му треба најбрзо и најквалификувано решение. Во врска со ова, треба да запомните за сите симптоми што го испровоцираат овој феномен и да запомните дека може да има најразлични фактори кои ќе бидат катализатор за формирање и развој на зависност од хормони.
Како да не пропуштите симптоми на дијабетес
Кога дијабетес тип 1 за прв пат се појавува кај дете или адолесцент, симптомите на болеста не се сфаќаат лесно сериозно. На пример, во летната жештина, не сите родители обрнуваат внимание на фактот дека бебето постојано е жедно. Зголемениот замор и нарушување на видот, особено кај учениците до 2 одделение и средношколците, честопати се припишуваат на зголемено оптоварување, а слабеење на хормонално прилагодување, прекумерна работа и сл.
Ако алармантните симптоми на почетокот на дијабетес тип 1 поминале незабележано, кај некои луѓе ненадејниот знак на болеста е кетоацидоза. Отпрвин наликува на труење: има гадење, повраќање, понекогаш болка во стомакот. Но, за разлика од труење со храна, со кетоацидоза има тенденција да спие или да ја збуни свеста. Нејзиниот главен симптом е здивот на ацетон. Кетоацидозата може да се појави и кај дијабетес тип 2, но пациентите и нивните роднини знаат како се случува тоа. Со првата манифестација на дијабетес тип 1, може да биде неочекувана, и ова е многу поопасно.
Значењето и принципите на инсулинска терапија
Принципите на инсулинска терапија се многу едноставни. Кај здрава личност, панкреасот после оброк го дава потребниот дел од инсулин во крвта, клетките ја апсорбираат гликозата од крвта и неговото ниво се намалува. Кај лица со дијабетес тип 1 и дијабетес тип 2, овој механизам е расипан, иако од различни причини, и тој треба да се симулира рачно. За да ја изберете потребната доза на хормонот, треба да знаете колку јаглехидрати добиваме со разни производи, и колку инсулин е потребен за нивно процесирање.
Калориската содржина на храна не е поврзана со тоа колку јаглени хидрати се наоѓаат во него, затоа, калориите треба да се земат предвид само ако дијабетесот тип 1 или тип 2 е придружен со вишок тежина. За разлика од оние кои имаат дијабетес мелитус не зависен од инсулин тип 2, дијабетес не е секогаш потребен со дијабетес тип 1.
Со контролирање на нивото на шеќер во крвта и избирање на вистинската доза на инсулин, дијабетичарот може да јаде како здрави луѓе. Сепак, тој треба да знае дека не постои единствен точен режим на инсулин за сите кои се дијагностицирани со дијабетес. Нивото на гликоза кај различни луѓе варира во зависност од времето на денот и времето во годината, од физичката активност на една личност може да се промени со зголемување на температурата, на пример, со настинка.
Затоа секој пациент со дијабетес тип 1 треба да може самостојно да го утврди нивото на шеќер во нивната крв и да ја пресмета дозата на инсулин. Дневник за само-набудување е исто така потребен за лица со дијабетес тип 2 кои не инјектираат инсулин. Колку подолго време на набудување, толку е полесно пациентот да ги земе предвид сите карактеристики на неговата болест. Дневникот им помага да ја контролираат нивната исхрана, начин на живот и да не го пропуштат моментот кога не-инсулин-зависен дијабетес може да стане дијабетес зависен од инсулин од тип 2.
Кој инсулин е подобар?
Со дијабетес тип 1 и дијабетес тип 2, се користат три типа на панкреасни хормони: човечки, говеда и свинско месо (тој е многу блиску до човекот). Невозможно е да се каже кој е „подобар“ и кој е погоден за одреден пациент. Ефективноста на терапијата со инсулин често не зависи од потеклото на хормонот, туку од нејзината соодветна доза. Се препишува само човечки инсулин:
- деца на кои им е првпат дијагностициран дијабетес тип 1,
- бремена
- луѓе имуни на свински и гомични панкреасни хормони,
- оние со комплициран дијабетес мелитус.
Со времетраењето на дејството на инсулините се „кратки“, средно и долго дејство.Кратките (Humalog, Actropid, Iletin P Homorap, Insulrap, итн.) Почнуваат да работат 15-30 минути по инјекцијата, а нивниот ефект завршува по 4-6 часа, во зависност од дозата. Инјекција се прави секој пат пред оброк, а дополнително ако шеќерот во крвта се искачи над нормалното. Обично, луѓето со дијагноза на дијабетес тип 1 секогаш имаат дози за дополнителни инјекции.

Инсулините со средно дејство (Semilong, Semilent MS и NM) „се вклучуваат“ по еден и пол до два часа, врвот на нивната акција се појавува по 4-5 часа. Тие практично се користат, на пример, за оние кои појадуваат не дома, но на работа, но воопшто не би сакале да дадат инјекција. На пример, ако направите инјекција дома во осум часот наутро, тогаш треба да појадувате најдоцна до пладне.
Но, имајте на ум дека ако не јадете на време, вашиот шеќер во крвта нагло ќе се спушти, и ако во вашиот појадок има повеќе јаглени хидрати од вообичаеното, тоа ќе порасне, и ќе мора да „напиете“ краток инсулин. Затоа, хормонот со средно дејство се препорачува само на оние кои можат да јадат дома истовремено и да знаат какви ќе бидат овие производи.
Долготрајно дејство на панкреасот хормон (Iletin PN, Protofan, Monotard MS and NM, Lente, Humulin N, Homofan, итн.) Почнуваат да дејствуваат по 3-4 часа, за некое време нивното ниво на крв останува константно, вкупното времетраење на дејството е 14-16 часа . Во дијабетес тип 1, овие инсулини најчесто се инјектираат два пати на ден, така што клетките можат да апсорбираат гликоза, која црниот дроб ја произведува без оглед на храната.
Кога и каде се инјектираат инсулин
Дијабетес тип 1 дијабетес зависен од инсулин се компензира со различни комбинации на комбинации на инсулин со различно времетраење на дејството. Целта на сите овие шеми е да го имитираат функционирањето на здрав панкреас што е можно попрецизно. Затоа, тие зависат од околностите на животот на пациентот и режимот на неговиот ден, од истовремени заболувања, на возраст и многу повеќе. Најчестата исхрана е следна: наутро инјектираат „краток“ и „долг“ хормон на панкреасот, пред вечера - само „краток“, а пред спиење - само „долг“. Шемата може да биде различна: на пример, наутро и навечер е „долга“, пред секој оброк во текот на денот - „кратка“.
Секој инсулин во дијабетес 1 и дијабетес 2 се администрира во неколку области на телото. Го прободеле во кожата на абдоменот, под скапулата, во кожата на надворешната страна на бутот, во задникот, на рамото. За инјектирање во стомакот, се користи скоро целата површина. Инјекциите не се прават само во пределот долж средната линија на абдоменот (ширината на недопрената лента на кожата е 3-4 сантиметри). Неопходно е да се боцкате, наизменично на десната и левата страна на абдоменот, растојанието помеѓу точките за инјектирање е околу 4 сантиметри.
Каде да се земе инјекцијата зависи од видот на инсулин и од нивото на шеќер во крвта, бидејќи се апсорбира со различни брзини од различни точки на инјектирање. Значи, „кратко“ е пожелно да се прободе во стомакот, затоа што оттука се влева во крвта многу брзо, и „долго“ - во бутот или рамото, од каде што се апсорбира многу побавно. Ако нанесете ја подлогата за греење на местото на инјектирање, "бавниот" се апсорбира побрзо. Времетраењето на хормонот нема да се промени.
Инсулинска пумпа помага да им се олесни животот на оние што живеат со дијагноза на дијабетес мелитус тип 1 или дијабетес мелитус тип 2. Се состои од електронска единица, резервоар со инсулин, цевка и игла прикачена под кожата. Возрасните пациенти можат сами да ја програмираат, за деца, лекарот ја програмира пумпата. Пумпата постојано дава инсулин во крвта, симулира нормално функционирање на панкреасот.
Како да научите да живеете со дијабетес
Дијабетесот, особено дијабетес тип 1, честопати се нарекува не болест, туку начин на живот. Може да биде тешко за лицата кои добиваат дијабетес 2 во зрелоста или староста да ги променат своите навики, секојдневна рутина или да се откажат од одредена храна. Но, оние што се болни уште од детството и постојано мереле шеќер во крвта, сметаат XE и внимаваат на повеќето „помали“ алармантни симптоми, можат да живеат скоро на ист начин како и луѓето без дијабетес.
Со набудување на нивото на шеќер во крвта и запишување на резултатите, секое лице ќе може да утврди кога овој индикатор е повисок и кога е понизок, и од што зависи од него.На пример, кај некои жени, покрај утринските и сезонските флуктуации, тоа варира во зависност од деновите на месечниот циклус, кај други може да „скокне“ со продолжен стрес, прекумерна работа, недостаток на сон и сл. Секое лице со дијагноза на дијабетес мелитус тип 1 знае за карактеристиките на неговото тело и со тек на време успева да ја зголеми или намали дозата на инсулин.
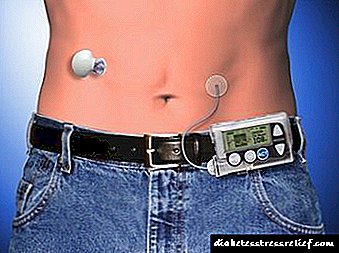
Еден начин да се регулира нивото на гликоза во крвта е дозираната физичка активност. Поштеда на физичко образование помага да се намалат дозите на инсулин во првиот тип, а за оние кои развиле дијабетес мелитус тип 2, можат да направат без инјекции подолго и понекогаш да ја откажат пропишаната инсулинска терапија.
Вежба за дијабетес
Дијабетес мелитус е една од „најстарите“ болести познати на луѓето, но вештачки инсулин се појави пред околу 80 години. Диетата и вежбањето им помогнаа на луѓето да го намалат шеќерот во крвта во дијабетес тип 1 и дијабетес тип 2 во време на инсулин. Кога ги оптеретуваме мускулите, тие почнуваат да трошат енергија. Но, телото го добива од гликоза! За време на работата, мускулите апсорбираат 50-70 пати повеќе гликоза отколку на одмор, така што нивото на шеќер во крвта паѓа без лекови. Некои луѓе, благодарение на физичкото образование, ја намалуваат нивната дневна потреба од инсулин за 20-30%.
Дијабетес тип 2 е повеќе подложен на физички напор. Кај лица со прекумерна тежина, што често се случува кај пациенти со дијабетес тип 1 и дијабетес тип 2, нивото на шеќер во крвта и крвниот притисок ќе се нормализира по 40-45 минути вежбање. Покрај тоа што дозираното физичко образование помага во ограничување на дијабетесот, вежбите го негуваат срцето и белите дробови со крв и кислород и тренираат садови.
Обуката не треба да биде премногу стресна и какво оптоварување ви е дозволено да проверите кај вашиот лекар. Нежна обука може да се спроведе дури и за оние кои имаат комплицирано дијабетес мелитус тип 2 или тежок дијабетес мелитус тип 1. Доволно е да се направи околу еден час на ден, и дали тоа ќе биде еден час обука, два половина час или четири физички паузи од 15 минути, зависи од вашиот режим, начин на живот и можностите.
Можете да најдете време за себе дури и ако сте многу зафатена личност. Секој може да прави гимнастика наутро 10 минути, барем половина од патот до работа, да оди, да оди по скалите без лифт и од време на време да ја напушти работната маса да се наведне и да сквоти. Во вечерните часови, но не пред спиење, препорачливо е да се вклучите подолго - 20-25 минути.
Дијабетес и професијата
Дијабетес мелитус тип 1 или неочекуван дијабетес 2 понекогаш не дозволува младите луѓе да изберат една или друга професија, додека возрасните и постарите лица ги тера да го променат нивниот животен стил. Не го потценувајте дијабетесот. Но, „ставање крај на“ целосен живот и професионална кариера за повеќето луѓе со оваа болест исто така не е потребно!
Со дијабетес тип 1 и комплициран дијабетес тип 2, не можете да изберете професии за кои е потребна најголема концентрација на внимание, остра промена во менталниот и физичкиот стрес. Ова не е само професија на возач, пилот, хирург, туку и работа на транспортерот. Болеста што сте навикнати да ја контролирате, одеднаш може да предизвика остар скок на шеќерот во крвта и губење на свеста. Друго правило за дијабетичари: тие секогаш треба да имаат можност да инјектираат инсулин, да земаат апчиња, да јадат добро на време, така што дијабетесот не ја признава прекувремената работа и работата во смената, дури и ако треба да излезете во текот на денот, а не во ноќна смена.
Деловните патувања се исто така контраиндицирани: менувањето на временските зони бара „корекција“ на вообичаените дози на инсулин (за време на летот од исток кон запад, денот издолжува). И со лесна форма на дијабетес, не можете да работите под земја и во „жешката“ работилница. И, ако дијабетес мелитус тип 1 или дијабетес тип 2 зависен од инсулин е сериозен, можете да работите само дома.
Методи и средства за третман на патологија од типот I
Со недостаток на инсулин во организмот кај пациенти со првиот вид дијабетес, се бара да се користи за живот во форма на интрамускулни инјекции. Како и да е, и покрај надополнувањето на резервите на овој хормон, метаболизмот на клетките сè уште е нарушен, така и начинот на живот на пациентот со оваа патологија треба да се промени до крајот на животот.
Во денешниот хај-тек свет, грижата за пациенти со дијабетес станува полесна. На пример, од 2016 година, леќи со сензори на Гугл им помагаат на пациентите да ја измерат гликозата во лакрималната течност. Во овој случај, во случај на максимално прифатливо ниво во таков леќа, сјаат специјални LED светилки, известувајќи го пациентот за времето за следната инјекција со инсулин. Или, за автоматско вбризгување на испуштениот инсулин во крвта, швајцарските научници измислија пумпа, чија функционалност значително го поедноставува животот на дијабетичарите.
Главниот метод за третман на дијабетес мелитус тип 1 е терапија за замена на инсулин. Најдобрите се сметаат за режими на третман кои го компензираат метаболизмот на јаглени хидрати и истовремено го подобруваат квалитетот на животот на пациентот. Главната цел на инсулинска терапија за патологија од типот 1 е нејзино приближување кон ефектите на ендогениот човечки инсулин. Најдобри режими на третман се оние кои целосно го имитираат физиолошкото лачење на овој хормон во човечкото тело од бета клетките на панкреасот. За да се постигне сличен ефект, генетски инженерните препарати за инсулин се користат во форма на комбинација на пролонгирани лекови и краткорочни лекови.
Интензивната инсулинска терапија во комбинација со современи иновативни методи на администрација на лекови им овозможува на пациентите во текот на денот јасно да знаат кога организмот треба да администрира еден или друг лек за замена на инсулин и во која форма (краток или продолжен). Обично наутро, потребно е воведување на продолжен инсулин во организмот, а по секој оброк, по аналогија со физиолошки процеси, дозата на хормонот се дополнува со лекови.
Карактеристики на третман на патологија од типот II
Најважните фактори во третманот на дијабетес тип 2 се диетата и вежбањето. Сепак, времетраењето на ефектот на надминување на хипергликемија се должи само на комбинација на овие фактори и лекови. Првичните фази на дијабетес тип 2 вклучуваат употреба на лекови за метформин, кои се одобрени скоро во сите земји во светот за третман на дијабетес. Понатаму, со прогресијата на болеста, лекарите често им препишуваат лекови на сулфонилуреа на своите пациенти, клучен механизам на дејствување е активирање на секрецијата на инсулин. Препаратите со сулфонилуреа можат да се врзуваат за рецептори лоцирани на површината на бета клетките на панкреасот. Третманот со такви лекови започнува со мали дози и постепено ги зголемува 1 пат неделно со терапевтска потреба. Со изразена токсичност на глукоза кај пациенти, ваквите лекови веднаш им се препишуваат во максимална доза, а кога болеста се компензира, дозата постепено се намалува.
Следната група на лекови кои се препишуваат за пациенти со прогресија на дијабетес мелитус тип 2 се глитазони или тиазолидиониони, кои можат да ја намалат отпорноста на инсулин со зголемување на бројот на транспортери на глукоза и зголемување на способноста на ткивата да користат гликоза, како и да ја намалат количината на масни киселини, триглицериди во крвта и да ја инхибираат функцијата на црниот дроб репродукција на гликоза. Лековите тиазолидионион имаат корисен ефект врз општата состојба на пациентите со дијабетес тип 2.
Исто така, покрај горенаведените групи на лекови, во третманот на оваа болест, специјалистите користат такви групи на лекови, како што се:
- Клиники
- инхибитори на алфа глукозидаза
- инкретиномиметици
- инхибитори на дипептидил пептидаза-IV.
Хипогликемичните агенси не секогаш помагаат да се реши проблемот со одржување на нивото на гликемија во вистинската рамка. Најдобрата комбинирана терапија за дијабетес од втор тип се докажа, во која оралните хипогликемични лекови во комбинација со лекови за замена на инсулин, кога се користат во првите 6 години од болеста, спречуваат формирање на сериозни компликации. Највисока контрола на хипогликемија може да се забележи во случај на преминување на инсулинска терапија со стабилизација на бета клетките.
Според медицинските набудувања, со неефективноста на хипогликемичните агенси кај вториот тип дијабетес, инсулинската терапија треба веднаш да се започне. Така, можете да ги неутрализирате повеќето од несаканите ефекти предизвикани од високи дози на лекови за намалување на шеќерот и да ја намалите гликозата во крвта.
Поради намалувањето на бета-клеточната активност за време на монотерапија на дијабетес мелитус тип 2, порано или подоцна сите пациенти кои страдаат од оваа болест се префрлаат на комбиниран третман. Режимите за комбинирање на третман кои користат метформин и сулфонилуреа или егзенатид и сулфонилуреа се сметаат за најефикасни. Сепак, најдобрата комбинација денес се препознава како соединение на метформин и инсулин. Во овој случај, минималните дози на лекови спречуваат појава на несакани ефекти, што е исто така плус на комбинираниот третман.
Карактеристики на терапијата за време на бременоста
Во светот секој ден има се повеќе бремени пациенти со гестациски дијабетес. Гестацискиот дијабетес мелитус е патолошка состојба на нетолеранција на гликоза, поради што се зголемува нивото на шеќер во крвта, што прво се појавува кај жена за време на периодот на гестација. Обично оваа состојба си оди сама по раѓањето. За третман за време на периодот на манифестација на симптоми, се препорачува промена на животниот стил, придржување на диета и посветување повеќе време на потребната физичка активност. На некои бремени жени им се препишуваат орални антидијабетични лекови, особено, глибенкламид и метформин, кои се алтернатива и се одобрени за употреба за време на бременоста, заедно со инсулин за контрола на нивото на гликоза.
За време на бременоста со дијабетес, неопходно е да се научи самостојно да се контролира гликемијата со цел да се исправи навремено. Во повеќето случаи, диетата е доста. Принципите на диетална терапија значат во овој случај распаѓање на дневната исхрана во храна која содржи 35-40% јаглени хидрати, 35-40% масти и 20-25% протеини. Во присуство на вишок тежина, калориската вредност на храната не треба да ја надминува границата од 25 килокалории на килограм телесна тежина, а со нормална тежина, треба да биде во рамките на 30-35 килокалории за килограм. Во овој случај, намалување на содржината на калории треба да се случи непречено, без остри грчеви.
Слатки (лесно сварливи јаглехидрати) не се дозволени на менито на бремена жена за гестациски дијабетес, потрошените масти се намалуваат, а количината на растителни влакна и протеини се зголемува на еден и пол грама на килограм телесна тежина.
Во отсуство на позитивна динамика на нивото на гликемија за време на диетална терапија, на пациентите им е препишана инсулинска терапија до тој степен што присутните лекар постојано раскажуваат и прилагодуваат.
Како да се намали шеќерот дома
Постојат неколку правила за намалување на гликозата во крвта дома. Неопходно е да се купат увезен глукометар, да се провери за точноста и постојано да се мери шеќер за да се утврди како се однесува во текот на денот. Од кое време од денот нивото на гликоза во крвта на пациентот пред сè зависи од третманот, исхраната и прифатливата физичка активност.
Важно е да се запамети дека колку е пониско нивото на јаглени хидрати во потрошената храна, толку поефикасна диетата ќе го регулира нивото на шеќер. Затоа, дури и ако лекарот ви препише урамнотежена диета, можете да го намалите количеството јаглени хидрати дури и во него. Ова нема да го влоши текот на дијабетесот и ќе помогне побрзо да се врати соодветното ниво на гликоза. Целта на контролата на шеќер во крвта во домот е да се постигне константно ниво на овој индикатор во опсег од 4,0-5,5 mmol на литар. Во отсуство на ефективност во однос на оваа диета, поврзан е метформин во форма на Глукофаг или Сиофор за пациенти со прекумерна телесна тежина. Со тенкост, таквите лекови нема да функционираат, тие не можат да се консумираат.
Важно е да се прилагоди инсулинот произведен во организмот, да се зголеми физичката активност. Најефикасен за дијабетес е џогирање, одење, пливање. Обука за јака може да има корист од целокупното здравје, но тие нема да влијаат на дијабетесот.
Инјекциите со инсулин се животен век за оние пациенти со дијабетес кои веќе ги пробале сите лекови, но тие не донеле правилен ефект. Ако следите диета, компетентна физичка активност и употреба на метформин, дозата на инсулин, како по правило, е потребна во најмала рака.
Дали е можно целосно да се опорави
Секое дијабетичар секогаш се прашува дали е можно целосно да се ослободи од патологијата што се појави. Сепак, лекарите се незапирливи - дијабетес мелитус тип 2 е хронична патологија која останува во телото во текот на животот и може да се влоши или да оди во ремисија. За постојано одржување на надоместокот за болеста, треба да ги следите сите препораки на лекарот и да ги земате потребните лекови. Ако само престанете да користите дрога, патологијата може да започне да напредува со брзо темпо, предизвикувајќи паралелно многу компликации. Затоа, треба да бидете внимателни ако некоја клиника за алтернативна медицина нуди целосен лек за дијабетес со методи:
- чистење на токсините од телото,
- вибрации на незамисливи уреди,
- хербални лекови без употреба на фармаколошки лекови и инсулински инјекции,
- енергетски ефекти врз потсвеста,
- облечен во медалјони и специјална облека.
Важно е да се разбере дека раните фази на патологијата од вториот тип навистина се компензираат со компетентна диета и физичка активност, но тоа не значи дека пациентот е целосно излечен. Во подоцнежните фази на болеста, прекинувањето на лековите е едноставно смртоносно, бидејќи и самата болест и бројните опасни компликации можат да напредуваат. Затоа, фитотерапијата и спортот навистина можат да станат полесни, но само доколку ги користите како додаток на инсулинска терапија и главен третман.
Примарниот дијабетес мелитус од 1 или 2 типа не може да се излечи, но со употреба на разни методи е сосема можно да се ослободи пациентот од симптомите на болеста, да се одржи метаболизмот во неговото тело подолго време, да се спречи појава на компликации и да се подобри квалитетот на животот на пациентот. Во овој случај, само-лекувањето во овој случај е строго забрането. Ако започнете да се прегледувате и лекувате навремено, прашањето да се ослободите од дијабетес ќе престане да го загрижува пациентот, бидејќи неговиот живот со оваа болест нема да биде тежок во никаква смисла.
Последиците од нетретирањето
Ако дијабетесот не се лекува, може да се очекува тешка патологија во сопственото здравје, и покрај фактот дека самиот дијабетес не претставува директна закана за животот на човекот. Нетретираната патологија предизвикува многу сериозни компликации кои можат да влијаат апсолутно на сите системи и органи во организмот. Игнорирање на терапевтски методи може да доведе до попреченост, па дури и смрт.Затоа, дијабетесот популарно се нарекува „тивок убиец“ - болест може практично да не се манифестира и да не му пречи на некој начин, но да предизвика прогресија на компликации што не се компатибилни со животот.
Во 2007 година, научниците спроведоа студија која покажа како дијабетесот влијае врз животот и здравјето на луѓето во согласност со полот. Се покажа дека за жените оваа патологија е многу поопасна. Намалувањето на животниот век кај мажите со дијабетес е во просек 7 години, додека кај жените оваа бројка надминува 8 години. Развојот на кардиоваскуларни патологии поради дијабетес кај мажите се јавува почесто 2-3 пати, а кај жени 6 пати почесто. Покрај тоа, тоа е кардиоваскуларна болест која предизвикува смрт на многу дијабетичари.
Болеста на шеќер и депресивниот синдром се тесно поврзани на млада возраст. Овие два услови во комплексот често ги туркаат младите кон несовесни активности, затоа, при идентификување на рана патологија, ќе биде многу добро редовно да се прима психолошки совет.
Општо, во отсуство на потребната терапија со дијабетес, болеста лесно може да се влоши, да предизвика компликации, да предизвика инвалидитет, па дури и смрт.
Присутен лекар
Лекар или матичен лекар (општ лекар) може да дијагностицира дијабетес на пациентот или да претпостави присуство на оваа патологија. На најмал знак на болест, на пациентот му се доделени соодветни тестови, а според нивните резултати, пациентот е упатен на консултација со ендокринолог. Ако дијабетесот е потврден, тогаш пациентот во ендокринологија стави на постојан запис.
Тоа е ендокринолог кој е во состојба да најде оптимално решение за одреден пациент да го избере и прилагоди нивото на хормоните и шеќерот во крвта. Специјалистот спроведува студии кои идентификуваат присуство на проблеми во функционалноста на ендокриниот систем, дијагностицираат патологии, избираат третман и ги елиминираат негативните симптоми. Најчесто, се избираат средства за да се прилагоди хормоналната рамнотежа во организмот, да се врати метаболизмот, да се елиминира ендокриниот фактор што предизвикува неплодност и други. Врз основа на резултатите од студиите, се прави точна дијагноза, се избира диета и специфични лекови.
Санаториуми за пациенти со дијабетес
Денес, пациентите со дијабетес ефикасно се лекуваат и се враќаат во специјализирани специјализирани институции кои се дизајнирани да се справат со проблемите со дигестивниот систем. Сепак, на дијабетичарите често им е потребен спа третман за други патологии поврзани со дијабетес. Затоа, врз основа на повеќето руски санаториуми, постои посебна „Училиште за управување со дијабетес“, која ги учи пациентите од која било специјализирана здравствена установа самостојно да ја следат нивната состојба во моментот на закрепнување, да изберат диетални јадења и физичка активност, со оглед на историјата на дијабетес.
Најпопуларните за дијабетичари се руските одморалишта на Алтај, територијата на Краснодар, Есентуки, Пјатигорск, Горјачиј Кливч, leелезновск, Кисловодск и други.
Главните лековити фактори на одморалиштето Белокуриха во територијата на Алтај се лекување на кал, минерални води и лековита клима. Тука, на пациентите им се нуди терапија со азотна силикан ниско-минерализиран бикарбонат-сулфат натриум малку радонски термални води со силициумска киселина во составот. Еве, се предлага пациентите да користат вода со ниска минерализирана сулфат-хлорид магнезиум-калциум-натриум од талогот Березовски, во која територијата на Алтај е богата, како третман за пиење.
На најдоброто балнеолошко одморалиште на Русија во Анапа (Краснодарската територија), пронајдени се многу корисни минерални води кои се користат и за внатрешна и надворешна употреба.Низ Кубан нема толку многу наслаги на минерална вода за надворешна употреба. Но, највредни се водите од домашна употреба, чии депозити се наоѓаат директно во градот Анапа. Тука, пациентите можат да бидат третирани со два вида вода - минерализиран со низок азот (3,2-4,9 грама на литар) хидрокарбонат-хлорид-сулфат и сулфат-хидрокарбонат-хлорид натриум, неутрален во алкален состав. Исто така, минералните води на изворите на Семигорск со голема содржина на гас се доставуваат секој ден во одморалиштата „Анапа“. Ова е вода со азот-јаглерод диоксид-метан, содржи натриум хлорид-хидрокарбонат јод со слаба алкална pH вредност од 7,6 и ниво на минерализација од 10-11 грама на литар.
Goryachiy Klyuch е единственото руско одморалиште каде може да се сретнете со комбинација на минерални води од бањи Есентуки и водород сулфид, за кои тука се користи хидроген сулфид хлорид-хидрокарбонат калциум-натриум термичка минерална вода на топли извори со температура до 60 степени. Пониски температури на таквите води се користат за третман на пиење на различни патологии на гастроинтестиналниот тракт.
Во одморалиштето heелезновск, терапијата се спроведува без аналози во светот на водите „Славјановска“ и „Смирновска“, кои се многу корисни за дигестивниот систем како целина, за патологии на бубрезите, уринарниот тракт и за андролошки заболувања. Тие третираат дијабетични пациенти кои страдаат од истовремени заболувања на органите на гастроинтестиналниот тракт, мускулно-скелетни ткива, органи на ENT, гинеколошки заболувања.
Изворите на одморалиштето Есентуки се минерални води со сол-алкална природа - познати на сите Есентоки №17 и Есентуки №4. Врз основа на санаториумот Калинин, каде што дијабетесот успешно се лекува веќе 10 години, денес функционира Центарот за рехабилитација на пациенти со дијабетес со природни фактори. Тука, пациентите ги водат и следат професорите од ендокринологија, доктори на науки од областа на ендокринологијата. Тука дијабетесот се третира во скоро сите функционални санаториуми.
Кисловодск е познато одморалиште на нарзани.
Сите тие имаат сличности и се користат за балнеотерапија. Најефективни за дијабетес се Доломит нарзан, кој ги подобрува метаболичките процеси, го подобрува мокрењето и елиминацијата на отровите отрови, како и сулфат нарзан, со што се зголемува гастричната секреција, ја подобрува варењето и холеретичната функција на црниот дроб, ја намалува подуеноста и ја подобрува функцијата на дебелото црево. Во одморалиштето Кисловодск се лекуваат дијабетични пациенти со истовремена патологија на мускулно-скелетниот систем, циркулаторниот систем и дигестивниот систем.
Повеќе од 40 имиња на извори на Пјатигорск ги обединуваат практично сите познати типови минерални води во светот. Тука се прикажува лекување на пациенти со дијабетес, чија историја е комплицирана со хепатални, желудечни, цревни патологии, болести на периферниот нервен систем, васкуларни патологии на долните екстремитети, мускулно-скелетни заболувања, патологии на кожата, ендокриниот систем, професионални заболувања и други.
Панкреасни лекови за зголемување на обемот на инсулин
Список 1 апчиња за дијабетес тип 2
| Манинил | Дијабетон | Глурним | Амарил |
| Дејство: како одговор на лекот, панкреасот ослободува максимален дел од инсулин неопходен за апсорпција на гликоза во организмот со храна | Има поблаг ефект од Манинил. Заштитува крвните садови, е активен во првата фаза на секреција на хормоните | Стимулира формирање на инсулин, хипогликемичните ефекти се развиваат еден час по јадење. Пропишано е за третман на дијабетес тип 2 кај постари лица. Може да се препише за заболувања на бубрезите | Ефективен лек за дијабетес од најновата генерација.Има продолжен ефект. Го намалува ризикот од хипогликемија. |
| Несакан ефект: може да предизвика алергиска реакција | Има многу несакани реакции: хипогликемија, главоболка, намален распон на внимание, одложена реакција, депресија, губење на самоконтрола | Несакани ефекти: леукопенија, тромбоцитопенија, главоболки, вртоглавица, поспаност, замор, кардиоваскуларна инсуфициенција | Несакани ефекти: хипогликемична реакција |
| Контраиндициран во бременоста, деца, дијабетес тип 1, слабост на црниот дроб | Контраиндициран кај лактација, црниот дроб и бубрезите | Контраиндициран кај првиот вид на болест | Контраиндициран кај првиот вид на болест |
Лекови за зајакнување на инсулин
Подготовките за третман на дијабетес мелитус тип 2 не влијаат на самиот панкреас, но делува за подобрување на активноста на инсулин, намалување на апсорпцијата на глукоза, масти од цревата и обезбедува добра апсорпција на шеќерот од страна на клетките. Лековите за дијабетес спречуваат хипогликемија, содржат метформин.
| Сиофор | Метформин (Глукофаг) |
| Таблетите за дијабетес мелитус 2 регулираат, го намалуваат нивото на шеќер во крвта, се дизајнирани да го регулираат нивото на шеќер во крвта. Придонесете во губење на тежината, борба против дебелината | Ефективни апчиња за намалување на шеќерот се пропишани за дебели пациенти, возрасни и деца, во комбинација со инсулин |
| Контраиндикации: лек за дијабетес тип 2 Сиофор не е пропишан за пациенти со дијабетичен стапален синдром, хипогликемија, бременост, хроничен алкохолизам и индивидуална нетолеранција | Главните контраиндикации за дијабетес: откажување на бубрезите и црниот дроб, дијабетична кома, кетоацидоза, тешки инфекции, преосетливост, срцева слабост, срцев удар |
| Несакани ефекти: на почетокот на третманот на дијабетес тип 2, во устата се чувствува метален вкус, можно е губење на апетит, болки во стомакот, гадење, повраќање | Несакани ефекти: многу често се јавува повреда на дигестивната активност, која може да помине спонтано |
Лекови кои влијаат на апсорпцијата на гликоза
Лековите за намалување на шеќерот за дијабетес тип 2 го регулираат процесот на апсорпција на гликоза, го намалуваат нивото на гликоза формирана за време на распаѓањето на храната. Лековите за дијабетес тип 2 имаат несакани ефекти: таблетирани лекови предизвикуваат развој на холециститис, дисбиоза, воспалителни процеси во желудникот и цревата.
Список 3 на таблети за дијабетес тип 2
| Акарбоза | Глукобај |
| Има хипогликемичен ефект, е ефикасен во третманот на дијабетес тип 2 | Го намалува шеќерот после јадење. Таблетите за намалување на шеќерот се препишуваат како дополнителна алатка, во исто време како диета |
| 1. Контраиндикации: цироза, кетоацидоза, бременост, лактација, патологија на дигестивниот тракт, патологија на бубрезите | Контраиндикации: цревни заболувања, бременост, доење |
| Несакани ефекти: дијареја, подуеност | Несакани ефекти: подуеност, болка во стомакот |

За третман на зглобовите, нашите читатели успешно го користеа DiabeNot. Гледајќи ја популарноста на овој производ, решивме да го понудиме на вашето внимание.
Комбинирани лекови
Список 4 апчиња за дијабетес тип 2: Амари, Глибомет, Јанумет. Комбинираните таблети ја намалуваат отпорноста на инсулин, го стимулираат формирањето на инсулин.
| Амарил | Глибомет | Јанумет |
| Го стимулира лачењето на инсулин од бета клетките на панкреасот. Ја зголемува чувствителноста на масното и мускулното ткиво на дејството на инсулин | Доделете со неефикасна диетална терапија и третман со хипогликемични лекови | Помага во контролата на хипогликемијата кај дијабетес тип 2 (така што шеќерот не се крева). Лекот против дијабетес ги подобрува ефектите од диетата, вежбањето |

Дијабетес кај постари лица
Кои апчиња се пропишани за дијабетес тип 2 кај постари лица? Во дијабетес тип 2, така што шеќерот не се крева, се пропишуваат лекови кои содржат метформин.
- болеста е оптоварена со разни патологии акумулирани од оваа возраст,
- финансиските проблеми на пензионерите не дозволуваат да бидат целосно третирани,
- симптомите на дијабетес тип 2 се маскирани од други патологии,
- честопати пациентот открива дека ја развил болеста кога веќе работи.
Важно: За да не го пропуштите почетокот на болеста, почнувајќи од 45-55 години, треба периодично да донирате крв за шеќер. Дијабетесот тип 2 е опасен за здравјето со низа компликации - кардиоваскуларни патологии, патологија на бубрезите, црниот дроб, слепило, ампутација на екстремитетите.
Дали се апчиња за дијабетес корисни?
Фармацевтите на шега велат дека дијабетичарите можат да јадат се што сакате, што е најважно, да земаат добри апчиња за дијабетес 2. Но, треба да запомните дека не, дури и најдобрите лекови за дијабетес тип 2 ќе дадат олеснување доколку не следите диета . Ако јадете забрането, нездрава храна цело време, можете да исцедете панкреас - нема список на лекови да ви помогне, ќе мора да пиете не само таблети, туку и да инјектирате инсулин.
Многу современи лекови за дијабетес имаат многу несакани ефекти и контраиндикации, ја зголемуваат смртноста, затоа треба внимателно да изберете лекови за дијабетес. Најдобар лек е Метформин. Луѓето велат дека сè уште не постои поефикасна, поефикасна дрога.
Форсига: Добрите и лошите страни
Форсигата е најновиот лек за дијабетес. Лекот ја стимулира екскрецијата на гликоза во урината. Се верува дека третманот со таблети Форсиг има повеќе контраиндикации отколку индикации - може да предизвика инфекции на уринарниот тракт, по што може да се развие бубрежна инсуфициенција.
На Интернет можете да најдете пофални осврти за некои лекови против дијабетес, кои ветуваат брз лек. Не верувајте во такви изјави. Сега нема такви лекови кои би можеле да ја излечат патологијата на панкреасот. Затоа, верувајте повеќе во официјалната медицина.
Хербален производ за намалување на шеќерот
Кои лекови ги пропишува лекар од природни состојки од растително потекло? Лекарот може да препорача пациентите во почетните фази на болеста да немаат лекови за дијабетес, туку биолошки додатоци. Во дијабетес тип 2, за да се спречи зголемувањето на шеќерот, се препорачува да се земе инсулин. Инсулинот ја стимулира секрецијата на инсулин, ги нормализира метаболичките процеси. Стабилна, долготрајна употреба на лекот ја подобрува состојбата на пациентот, го намалува шеќерот во крвта.

Заклучок
Диетата, физичката активност и лековите против дијабетесот се трите столба на одржување на здравјето, спречување на компликации и долг и исполнет живот. За да се постигне терапевтски ефект и да се спречат компликации, лекови треба да ги препише само ендокринолог. Лекови на рецепт.
Медицини за дијабетес: преглед на дијабетични лекови
Лековите се во трета фаза во третманот на дијабетес тип 2. Првите две фази значат диета со малку јаглерод и физичка активност. Кога веќе не се справат, се користат таблети.
Но, се случува таблетите да бидат неефикасни, во овој случај, на пациентот му се препишуваат инсулински инјекции. Ајде да разговараме подетално за тоа кој список на лекови може да се обезбеди денес за дијабетичари.
Групи за лекови со дијабетес
Според нивното дејство, лековите за дијабетес се поделени во две групи:
- Лекови кои ја зголемуваат чувствителноста на клетките кон хормонот инсулин.
- Лекови кои го стимулираат панкреасот ја зголемуваат количината на производство на инсулин.
 Од средината на 2000-тите, се издаваат нови лекови за дијабетес, кои вклучуваат лекови со различни ефекти, па затоа некако е невозможно да се комбинираат сè уште. Додека ова се две групи на лекови со активност на инкретин, но, со сигурност, другите ќе се појават со текот на времето.
Од средината на 2000-тите, се издаваат нови лекови за дијабетес, кои вклучуваат лекови со различни ефекти, па затоа некако е невозможно да се комбинираат сè уште. Додека ова се две групи на лекови со активност на инкретин, но, со сигурност, другите ќе се појават со текот на времето.
Постојат апчиња како што се акарбоза (глукобаи), тие ја блокираат апсорпцијата на гликозата во дигестивниот тракт, но честопати предизвикуваат дигестивни тегоби. Но, ако пациентот следи диета со малку јаглерод, тогаш потребата за оваа дрога генерално исчезнува.
Ако пациентот не може да се справи со напади на глад и не може да се придржува на диета со малку јаглерод, тој треба да земе лекови за дијабетес, со кои можете да го контролирате вашиот апетит. Од глукобија, не се забележува посебен ефект, затоа, понатамошната дискусија за тоа нема смисла. Подолу е листа на таблети.
Апчиња за дијабетис
Овие апчиња за дијабетес се најпопуларни денес, тие го стимулираат панкреасот со бета клетки.
Како и претходниот лек, го стимулира панкреасот со бета клетки, но инфериорен во однос на првиот по сила. Сепак, дијабетонот промовира природно зголемување на инсулинот во крвта.
Овој дијабетичен лек се користи од страна на пациенти со бубрежни компликации или други истовремени заболувања.
Лекот припаѓа на новата генерација на лекови. Неговиот ефект е поврзан со стимулација на ослободување на хормонот инсулин од бета клетките на жлездата. Амарил често се користи во комбинација со инсулин.
За што е инсулинска терапија?
Дијабетес мелитус тип 1 и 2 се однесува на метаболички заболувања, така што ефектот на лековите, пред сè, треба да биде насочен кон нормализирање на метаболичките процеси на организмот.
 Поради фактот дека причината за дијабетес тип 1 е смрт на бета клетки кои произведуваат инсулин, овој хормон треба да се администрира однадвор. Протокот на инсулин во организмот може да се обезбеди со инјекција или со прибегнување кон пумпа за инсулин. Со дијабетес зависен од инсулин, за жал, не постои алтернатива на третманот со инсулин.
Поради фактот дека причината за дијабетес тип 1 е смрт на бета клетки кои произведуваат инсулин, овој хормон треба да се администрира однадвор. Протокот на инсулин во организмот може да се обезбеди со инјекција или со прибегнување кон пумпа за инсулин. Со дијабетес зависен од инсулин, за жал, не постои алтернатива на третманот со инсулин.
За третман на дијабетес тип 2, лекарите препишуваат различни лекови кои помагаат во намалувањето на шеќерот во крвта. Нема потреба од инсулин кај оваа група дијабетичари.
Лекови за дијабетес тип 2
Лековите за дијабетес тип 2 можат да се поделат во неколку категории. Иако веднаш е неопходно да се направи резервација дека нема апсолутен лек за дијабетес. На многу начини, успехот на третманот со дијабетес зависи од:
- од подготвеноста на пациентот упорно да се бори против болеста,
- од начинот на живот на пациентот.
Ако физичката активност и диетата не дадоа позитивни резултати, специјалист пропишува лекови за дијабетес, кои се поделени во неколку класи. Лекарот може да препише кој било лек или комбинација на лекови кои припаѓаат на различни класи.
Во раните фази на дијабетес, инхибиторите на а-глукозидаза се многу ефикасни, тие помагаат да се намали апсорпцијата на гликоза на цревата. Деривати на сулфонилуреа се пропишуваат, како по правило, кога станува неопходно да се стимулира секрецијата на инсулин од бета клетките.
Но, овие лекови имаат голем број на контраиндикации, кои вклучуваат:
- абдоминална хирургија
- панкреас дијабетес мелитус или дијабетес тип 1,
- бременост и доење,
- повреди
- заразни болести
- сите видови на алергиски манифестации.
Ако крвта на пациентот е доволно богата со инсулин, ендокринологот може да ви препише на пациентот да ги зема лековите на групата големагуанид. Овие лекови за дијабетес не го стимулираат производството на инсулин, но го зајакнуваат неговиот ефект врз периферните ткива.
Бигуанидите го намалуваат производството на гликоза од црниот дроб, неговата апсорпција од цревата го инхибираат апетитот. Но, кога ги назначувате, треба да се земат предвид голем број на различни контраиндикации:
- состојба на хипоксија
- нарушена бубрежна функција,
- акутни дијабетични компликации итн.
Употреба на додатоци во исхраната за дијабетес тип 2
 Преземањето апчиња што го намалуваат шеќерот во крвта во дијабетес е неизбежно. Затоа, пациентот ќе мора да се помири со фактот дека секојдневната употреба на лекови неизбежно ги расипува стомакот, црниот дроб и крвта.
Преземањето апчиња што го намалуваат шеќерот во крвта во дијабетес е неизбежно. Затоа, пациентот ќе мора да се помири со фактот дека секојдневната употреба на лекови неизбежно ги расипува стомакот, црниот дроб и крвта.
Но, сепак постои можност да ја прилагодите дозата на антидијабетична хемија, ако ја доверите функцијата на намалување на шеќерот со природни средства. Ова, се разбира, се однесува на дијабетес зависен од инсулин зависен од тип 2. Тука е неопходно да се користи мерач на глукоза во крвта TC, на пример.
Во многу случаи, лекарот може да ја надополни терапијата со диета со земање додатоци во исхраната (додатоци во исхраната), кои помагаат да се намали нивото на гликоза во крвта. Оние кои сметаат дека додатоците во исхраната како лек за дијабетес, грешат.
Како што споменавме погоре, сè уште нема сто проценти лек за оваа болест. И покрај тоа, додатоците во исхраната имаат само природни компоненти, кои при сложениот третман на дијабетес тип 2 имаат многу опиплив ефект.
На пример, „Инсулат“ е додаток во исхраната, кој:
- Ја намалува концентрацијата на глукоза во крвта со намалување на нејзината цревна апсорпција.
- Подобрува метаболички процеси.
- Стимулира секреција на панкреасот.
- Помага во намалување на тежината и во нормализирање на метаболичките процеси.
Додатоците можат да бидат препишани како единствен лек за спречување на дијабетес тип 2 и можат да бидат компонента во комплекс на терапевтски процедури. Со продолжена употреба на "Изолираат" кај пациенти се забележува стабилно намалување на гликемискиот индекс.
Со строго придржување кон додатоците во исхраната и режимот на исхраната, се зголемува веројатноста за појава на ниво на шеќер во крвта што не се приближува до индикатори за дијабетичари.
Оптимално ниво на шеќер
| На празен стомак | 5,0-6,0 mmol / Л. |
| 2 часа после јадење | 7,5-8,0 mmol / Л. |
| Пред спиење | 6.0-7.0 mmol / L. |
Треба инсулински инјекции
Обично, ако искуството со дијабетес надминува 5-10 години, диетата и земањето лекови веќе не се доволни. Веќе постои постојана или привремена терапија со инсулин. Но, лекарот може да препише инсулин многу порано, ако другите методи не можат да го поправат зголемувањето на нивото на гликоза во крвта.
Инсулинот, како третман за дијабетес тип 2, претходно се сметаше за последно средство. Денес, лекарите се придржуваат кон спротивната гледна точка.
 Претходно, повеќето пациенти со диета кои примаат дијабетес лекови имаа висок гликемиски индекс долго време, што претставуваше сериозна опасност по животот, а во времето на администрација на инсулин, пациентите веќе имаа сериозни дијабетични компликации.
Претходно, повеќето пациенти со диета кои примаат дијабетес лекови имаа висок гликемиски индекс долго време, што претставуваше сериозна опасност по животот, а во времето на администрација на инсулин, пациентите веќе имаа сериозни дијабетични компликации.
Современата практика за третман на дијабетес покажа дека инсулинот е еден од лековите кои помагаат во намалувањето на шеќерот. Неговата разлика од таблети е само во начинот на администрација (инјекција) и висока цена.
Кај пациенти со дијабетес тип 2, 30-40% од пациентите имаат потреба од инсулинска терапија. Кога и во кои суми да се започне со инсулинска терапија може да се утврди само од страна на ендокринолог, бидејќи сето тоа зависи од личноста на организмот.
Може ли да живеам целосно со дијабетес?
Денес, дијабетичар ги има сите шанси да спречи развој на разни компликации и да одржува висок квалитет на живот. Пациентите се достапни лекови од синтетичко и растително потекло, препарати за инсулин, агенси за само-контрола и разни начини на администрација.
Покрај тоа, отворени се „училишта за дијабетес“, кои ги едуцираат лицата со дијабетес и нивните семејства. Работата е насочена кон обезбедување дека пациентот знае колку што е можно повеќе за својата болест и е во состојба да се справи со тоа самостојно, истовремено зачувувајќи ги радостите од обичниот живот.
Главниот проблем што ограничува начини за намалување на шеќерот е веројатноста за појава на хипогликемија. Затоа, за некои пациенти се препорачува одржување на гликемија на повисоко ниво, до 11 mmol / l во текот на денот.Оваа претпазливост ќе помогне да се спречи падот на вишокот шеќер.
Во повеќето случаи, стравот од хипогликемија е претеран и неразумен, но нивото на шеќер што треба да го спречи, честопати се зголемува на 10-15 mmol / l во текот на денот, што е исклучително опасно.

 Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните.
Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните.