Бенигни тумори на панкреасот
Панкреатитис често е комплициран од дополнителни болести. Една од нив е панкреасна циста, чие лекување е комплицирано со генетски нарушувања во телото (и целото тело). Бројот на откривање се зголеми со доаѓањето на нови дијагностички методи (магнетна резонанца и компјутерска томографија, ултразвук).
Панкреатитис е комплициран со капсули со течност во 18%, а останатите случаи се предизвикани од повреди за кои е потребна операција. Петина од пациентите се лекуваат со алтернативни методи или спонтано. Останатите пациенти се непријатни со циста на панкреасот, чија операција се сметаше за единствено решение (дренажа). Операцијата се смета за комплексна, се заканува со перитонитис, апсцеси на абдоминалната празнина, супурација, крварење.
Отстранување на цинк на панкреасот
Во осумдесет случаи, лекарите препорачуваат отстранување на цистата на панкреасот, предупредувајќи за можни последици. Комплексноста на интервенцијата на хирурзите во процесот на лекување доведе до потрага по нови методи. Излезот беше неколку методи кои не бараат отворање на кожата (операција):
- дренажа низ кожата - неопходно комбинирана со контрола на органи со помош на ултразвук (или рентген телевизија)
- пункција низ кожата со аспирација - изведена со игла под ултразвучен преглед
И во двата случаи, локална анестезија, капсулата е пункција со игла од 1,7 мм, содржината се евакуира. Канал за пункција е буги, поставена е дренажа од три милиметри. Недостаток на овој метод е опасност од повреда на граничните органи, комуникација на ретроперитонеален и внатрешен простор. Елиминирајте го недостаток со спротивставување кога пациентот пие чаша бариум сулфат, со што се овозможува јасно да се разликуваат соседните органи.
Третман на цинк на панкреасот
Безбедно отстранување на цисти на панкреасот не е секогаш можно, затоа, гастроентеролозите препорачуваат лушпи и инфузии на билки. Почесто користат постелнина, лопен, ајдучка, детелина, лопатка. Сите се разболуваат пред оброците, лушпите се поддржуваат, се користат филтрирани. Дозирањето е лажица. Сеопфатна техника користи народен рецепт:
- celandine, calendula, yarrow во истите делови инсистираат 120 минути (еден месец третман 50 g на ден)
- по завршувањето на претходниот третман, веднаш започнуваат нова - календула, хлебни (стрели), пржени според претходниот рецепт, но, половина година по ред
Го успорува растот на течните капсули со инфузија на грашок од грав, стигми од пченка, лисја од јагоди, боровинки и лингори. Полумесечен курс е безбеден за секоја возраст, паузата е еднаква на времетраењето на третманот, што се повторува многу пати.
Операција на цинк на панкреасот
Кога станува збор за отстранување на цинк на панкреасот, првото нешто што треба да изберете е методот на хируршки третман. Тоа зависи од нејзината големина и локацијата. Радикална конзервативна операција - ресекција на панкреасот - се изведува на место погодено од циста. Можно е да се третира на овој начин, под услов неоплазмата да е релативно мала во големина и да важи по природа. Во овој случај, локацијата на туморот треба да биде во одделенијата на панкреасот, наречена дистална.
Ако неоплазмата се препознае како псевдоциста, оваа хируршка интервенција не може да се изврши, бидејќи надворешниот дел од таквите формации е формиран од блиските внатрешни органи. Операции од дренажна природа се прибегнуваат во случаи на посебен вид на обложување на органот - псевдоцисти. Ако е во каудалниот регион на органот, тогаш се прави цистогастростромија. Во случаи на појава на мали тумори, третманот на панкреасната циста се спроведува со трансдуоденална цистодуоденостомија. Се спроведува со формирање на тумор во главата на органот. Ако има празнина и постои веројатност за гноен перитонитис, се изведува марпуцијализација. Ова е дренажа со помош на нејзиното засилување до перитонеумот. Овој вид на операција ретко се применува.
Цинк на панкреасот е патолошка состојба во која структурите на шуплината исполнети со секреција на панкреасот и детритус на ткиво се формираат во паратиматскиот слој на органот. Во цистичните шуплини, клетките на панкреасот некротични (умираат), заменети со влакнести ткива. Цистите претставуваат сериозна опасност по здравјето заради ризикот од дегенерација во малигни структури, може да се формираат кај мажи и жени, децата не се исклучок.
Механизмот и причините за развој на патологија
Панкреасот има важна улога во распаѓањето и последователната апсорпција на протеините, јаглехидратите, мастите. Органот има алвеоларна структура предиспозиција за појава на цисти. Формирањето цистични структури во жлездата не е норма и се должи на вродени дефекти при формирање на орган, или споредни фактори.
Механизмот на појава се заснова на уништување на ткивата на органите. Под влијание на негативни фактори, кластери на мртво ткиво се формираат во паратиматскиот слој на панкреасот, телото го разграничува патолошкото подрачје од здрави - капсула се формира од сврзливи или влакнести клетки. Капсулата постепено се полни со грануларна содржина и тајна - вака се појавува циста.
Заеднички причини за појава на патологија:
- вродена опструкција на каналите на жлездата,
- присуство на камења
- панкреатитис - акутен, хроничен, алкохолен,
- панкреасна некроза,
- повреди на органи
- ендокрини заболувања - дебелина, дијабетес,
- инфекција со паразит.
Класификација на патологија
Цистите се класифицираат на:
- Точно (вродено) - празнините структури во жлездата се присутни уште од раѓање, механизмот за формирање е поставен во пренаталниот период. Вродените цисти не се зголемуваат во големина, нивната празнина се состои целосно од сквамозни клетки. Појавата на вистински цисти поради опструкција на панкреасните канали доведува до воспаление со формирање на фиброзно ткиво - оваа патологија се нарекува "цистична фиброза", или полицистична.
- Лажни (псевдоцисти) - формации на шуплина кои се појавија против позадината на воспалителните процеси во панкреасот, повредите и други фактори од секундарна природа.
Патолошки шуплини може да се формираат во различни делови на панкреасот - на главата, телото и опашката. Според статистичките податоци, циста на главата ретко се дијагностицира, во 15% од сите случаи, 85% е предизвикана од цистична лезија на телото и опашката на органот. Во скоро 90% од случаите, цистите се секундарни по природа и се развиваат наспроти позадината на пренесениот панкреатитис. 10% од случаите се поврзани со траума на органи.
Класификацијата на Атланта се применува на цистични формации кои се појавија по акутен панкреатитис:
- акутни цисти - се појавуваат брзо, немаат добро формирани wallsидови, канали на жлездата, парниматозен слој или влакна можат да дејствуваат како празнина,
- субакутен (хроничен) - се развива од акутен, бидејќи theидовите на шуплините се формираат од влакнести и грануларни ткива,
- апсцес - гноен воспаление на структурата, шуплината е исполнета со серозна содржина.
Од гледна точка на текот на патологијата, цисти се:
- комплицирано со фистули, крв, гној или перфорација,
- некомплицирано
Клиничка слика
Симптомите на цинк на панкреасот не се секогаш забележливи. Клиничките манифестации се должат на големината на шуплините, нивната локализација, потеклото. Во присуство на единечни цистични формации во жлездата до 50 mm во големина, нема очигледни знаци - цистата не притиска на каналите и соседните органи, не ги компресира нервните завршетоци - пациентот не доживува непријатност.
Присуството на големи повеќе шуплини дава живописни клинички манифестации, класичен симптом е болка. Природата на болката може да го одреди степенот на цистична лезија:
- кога се формираат лажни цисти против панкреатитис, болката е силна и остра, покривајќи ја лумбалниот предел и левата страна,
- нетолерантни болки што се појавуваат одеднаш може да укажуваат на прекин или задушување на шуплината, особено ако пациентот има треска,
- присуството на циста стискајќи го сончевиот плексус го прави свесен за себе со болка во горливост што зрачи кон задниот дел.
Покрај болката, патологијата се манифестира со други симптоми:
- гадење и повраќање
- нарушување на столицата, вклучително и стеартреа (капки маснотии во столицата),
- дигестивни нарушувања, слаба апсорпција на хранливи материи и слабеење,
- намален апетит
- треска до субфебрилни цифри.
Компликации
Циста на панкреасот е особено опасна поради можноста за дегенерација во карцинозен тумор. По структура, цистичните шуплини можат да бидат бенигни и малигни. Ракот на панкреасот е тешка, скоро неизлечива состојба, која се карактеризира со брз тек со голема метастаза. Бенигните цисти не се помалку опасни поради ризикот од прекин и последователниот развој на перитонитис.
Формирањето на фистулата е уште една сериозна компликација. Со перфорација на цистични формации, се појавуваат целосни и нецелосни фистули - патолошки пасуси кои комуницираат со надворешното опкружување или други органи. Присуството на фистули го зголемува ризикот од инфекција и развој на бактериски процеси.
Големите цисти притискаат на садовите и каналите на жлездата и соседните органи на абдоминалната празнина, предизвикувајќи негативни последици:
- развој на опструктивна жолтица со локализација на цисти во главата,
- оток на нозете при стискање на порталната вена,
- дизурични нарушувања со притисок на уринарниот тракт,
- интестинална опструкција при стискање на луменот во цревните јамки (ретка состојба која се јавува во присуство на големи цисти на панкреасот).
Откривање на патологија
Лекар кој прегледува и лекува лица со сомнителна циста на панкреасот е гастроентеролог. На почетниот третман, потребна е анамнеза, разјаснување на поплаките на пациентите и испитување со палпација. Со рачно испитување на абдоминалниот регион, може да се почувствува испакнување со јасни граници. Целосниот преглед вклучува комбинација на лабораториски и инструментални методи.
Списокот на лабораториски тестови вклучува тестови на крвта, вклучително и биохемија. Во присуство на патологија, ќе бидат откриени промени во индикациите за ESR и билирубин (зголемување), леукоцитоза, зголемена активност на алкална фосфатаза. Уринализата индиректно може да покаже знаци на воспаление кај комплицирани цисти - во урината се наоѓаат обични урина и бели крвни клетки.
Сигурни информации при потврдување на патологијата се вршат со инструментални методи:
- Ултразвукот ви овозможува да ја одредите големината на цистичните шуплини, нивниот број, присуството на компликации,
- МНР овозможува јасно и прецизно проценување на големината, односот на цистичните структури со каналите на жлездата,
- сцинтиграфија (радионуклидна слика) се користи како дополнителен метод за да се разјасни локацијата на патолошката празнина во параинам на жлездата,
- ендоскопска ретроградна холангиопанкретографија како метод со голема прецизност дава детални детали за структурата на шуплината, нејзината структура и поврзаноста со каналите, но носи висок ризик од инфекција при прегледот,
- Панорамски радиограф на абдоминалната празнина се користи за да се идентификуваат границите на шуплините.
Ако структурата на внатрешниот слој на цистични формации е нејасна, биопсија на панкреасно ткиво е задолжителна за да се потврди или побие малигнитет. Биопсијата се изведува под надзор на ултразвучно скенирање или за време на СТ-скенирање. Диференцијалната дијагноза за време на биопсијата овозможува навремено откривање на онкологијата и да се спречи растот на клетките на ракот.
Третманот на панкреасните цисти се изведува преку хируршки интервенции. Лековите со потврдени повеќекратни цисти се неефикасни. Операцијата не е индицирана за единечни мали (до 30-50 мм цисти) цисти, доколку тие не влијаат на соседните органи и не предизвикуваат негативни симптоми. Отстранување на малигна циста, дури и со мали димензии, е неопходно со цел да се спречи метастази.
Во хируршката гастроентерологија, се користат 3 методи за борба против цистата на панкреасот:
- отстранување на патолошки фокуси - ресекција,
- дренажа на циста (надворешна и внатрешна),
- лапароскопија
Кога се издигнува, телото на циста и соседниот дел на панкреасот се отстрануваат. Обемот на ексцизија зависи од големината на празнината, состојбата на паратималниот слој на жлездата - тие вршат ресекција на главата, дистална, панкреатодуоденална.
Внатрешната дренажа на циста се изведува преку анастомоза помеѓу телото на цистата и желудникот, дуоденумот или тенкото црево. Внатрешната дренажа е безбеден и физиолошки метод што ја подобрува состојбата на пациентот - се обезбедува премин на содржината на шуплината, болката исчезнува, веројатноста за релапс е минимална.
Надворешната дренажа на циста се изведува со комплициран тек на патологија:
- акумулација на гноен ексудат,
- неформирани цистични шуплини,
- зголемена васкуларизација (формирање на нови садови) во theидовите на цистата,
- општа критична состојба.
Со надворешна дренажа, може да се појават негативни последици во форма на формирање на фистула, зголемување на големината на цисти, раст на нови формации. Повремено, сепса се развива. Во секој случај, надворешната и внатрешната дренажа се изведува само со бенигни структури.
Лапароскопија е нежен метод, неговата предност е отсуство на обемни хируршки засеци и брзо закрепнување на пациентот. Лапароскопија е погодна за отстранување на гломазна, единечна цистична структура. Суштината на оваа минимално инвазивна интервенција е воведување на игла за пункција во проблематичните фокуси со вшмукување на содржината.
Терапијата со лекови е насочена кон корекција на основната болест. Во присуство на панкреатитис, назначувањето на ензими е неопходно за да се обезбеди соодветно варење и истовар од панкреасот. За ублажување на болката, се користат антиспазмодици и аналгетици. Контролата на гликоза во крвта е задолжителна, ако е нарушена, се пропишуваат соодветни лекови.
Диетата за цистични лезии се заснова на максималното поштеда на панкреасот. Правилно организираната исхрана може да го намали ризикот од релапс на болеста и да ги поддржи ензимските способности на жлездата. Принципите на исхрана со панкреасна циста:
- фракционо исхрана во еднакви временски интервали (3-4 часа),
- целата храна е темелно избришана и исечена,
- методи за готвење - готвење, печење, чорба,
- одбивање на масно и пржено,
- ограничување на лебот и слаткарството,
- основата на диетата е протеинска храна (растителни протеини не треба да надминуваат 30% од дневната доза).
На пациентите им е строго забрането да јадат масно месо, печурки, грав. Најкорисните производи се млечни производи со малку маснотии, пилешко и мисиркино месо, варени јајца, зеленчук по термичка обработка. Од пијалоците, корисни се концентрирани сокови, желе и задушено овошје. Диета - цел живот, најмала релаксација може да предизвика влошување.
Прогнозата за опстанок зависи од основните причини за патологијата, текот и соодветноста на терапијата. Болеста се карактеризира со високо ниво на компликации - кај 10-50% од пациентите, текот на болеста е придружено со онкологија, инфекција и внатрешни крварења. По ресекцијата, постои шанса да растат нови цисти.Предмет на медицински совет, редовно следење и земање ензими, постои можност за одржување на нормален животен век.
За да се спречи рецидив и да се одржи стабилна состојба, пациентите треба:
- се држиме до диета
- откажете се од алкохол
- навремено реагирање на проблемите со гастроинтестиналниот тракт.
Цистична лезија на панкреасот е ретка болест, во отсуство на соодветен третман, последиците се жални. Можностите на современата медицина можат успешно да ја надминат болеста и да им овозможат на пациентите да живеат целосно. Главната работа е рана дијагностика и добро избран метод за да се ослободиме од цисти.
Циста на панкреасот е формација исполнета со ензимска содржина. Главните причини за нејзиното појавување е оштетување како резултат на траума или воспаление.
Симптомите зависат од локацијата и големината на формирањето. Дијагнозата вклучува ултразвук, КТ, МРИ. После тоа, се пропишува конзервативен или хируршки третман.
Видови и разлики на формации
Класификација на цисти на панкреасот се врши според природата на курсот, локализацијата и внатрешната структура. Нивниот изглед може да се набудува во различни делови од телото, во врска со ова постојат три типа:
- Циста на главата. Поретко е од другите, се формира во шуплината на вреќата за полнење. Може да се појави компликација на дуоденумот.
- Цистата на опашката се наоѓа на тесниот крај на панкреасот. Неговата ретроперитонеална локализација не влијае негативно на соседните ткива.
- Тумор локализиран на телото на орган е една од најчестите формации од овој вид. Присуството на таква циста е полн со промена во положбата на желудникот и дебелото црево.
Структурата на образованието има јасна врска со причините за нејзиниот изглед. Структурата варира:
- Лажна циста која се појавува после болест. Таа нема жлезден слој на епителот.
- Вистинска циста која се јавува во фаза на формирање на органи во матката. Дијагностициран исклучително ретко, има епителско ниво.
Ако формирањето е последица на панкреатитис, тогаш според природата на курсот, според класификацијата на Атланта, тие разликуваат:
- Зачинета. Туморот во овој случај нема јасна структура на wallидот.
- Субакутен, кој е ограничен со влакнести или грануларни контури.
- Апсцес кој се карактеризира со присуство на гноен ексудат во шуплината.
Главните причини за развој на тумор
Вистинската форма на образование е карактеристична за патологии на интраутерина органи. Се одликува со незначителна големина, отсуство на поплаки, епителниот слој во внатрешноста на структурата. Можете да откриете таква циста за време на скенирање со ултразвук.
Понекогаш вистинската форма може да оди погрешна. Ова се случува кога примарната циста се појавува кога каналите се блокираат во матката. Се раздвојува секрет, што предизвикува хронично воспаление. Во такви услови, се формираат влакнести ткива, овој процес се нарекува цистична фиброза.
Причините за појава на псевдоцисти се нарушување на функционирањето на телото.
- Воспалителни процеси, на пример, панкреатитис, панкреасна некроза. Припаѓа на најчестите фактори, повеќе од 80% од случаите на лажни формации се појавуваат по појавата на панкреатитис.
- Панкреолитијаза, кога камењата ги блокираат каналите.
- Повреда на органи Од оваа причина се формираат 14% од лажните цисти. Од нив, 85% го повредуваат телото и опашката на жлездата, а 15% паѓаат на главата.
- Неправилна исхрана. Злоупотребата на масна, зачинета храна доведува до дебелина, што предизвикува повреда на липидниот метаболизам.
- Нездрав начин на живот, особено зависност од алкохол.
- Тумори на органот.
- Присуство на хелминти болест, особено, цистицеркоза и ехинококоза.
- Спроведена хируршка интервенција на кој било орган на гастроинтестиналниот тракт.
- Дијабетес мелитус.
Знаци на појава на циста
Симптомите може да се манифестираат како лесна непријатност или силна болка, зависи од големината и локацијата на формирањето. Малите цисти не предизвикуваат сериозни проблеми, бидејќи тие не компресираат органи, исклучок е повеќе формации.
Ако големината на туморот е значителна, тогаш пациентот се чувствува:
- Напад на панкреатитис во акутна форма. Болките во пароксизмалниот појас се зголемуваат после јадење или пиење алкохол, а земањето антиспазмодици и НСАИЛ не носи олеснување. Повраќање, подуеност, дијареја можат да се приклучат на оваа состојба. По еден месец, пациентот станува подобар пред релапсот.
- Следниот блиц се разликува по интензитет и времетраење.
- Може да се покачат студ, телесна температура.
- Општа слабост, карактеризирана со замор, летаргија.
- Се појавува сериозност, главно во левиот хипохондриум.
- Кожата на лицето се менува, стекнувајќи жолта нијанса.
- Уринирање станува почеста, жед маки.
Знаците може да имаат визуелен приказ.. Во овој случај, под градната коска е видлива испакнување на theидот. Најчесто, ова укажува на голема формација лоцирана на главата на жлездата.
Природата на симптомите може да укаже на локализација на образованието. Ако се наоѓа на главата на органот и ги исцеди жолчните канали, тогаш пациентот е измачуван од нагоните на гадење и повраќање, жолтилост на интегралот.
Кога се појавува вклучување во процесот на главниот канал на жлездата, се забележува дигестивно вознемирување, дијареја, синдром на силна болка. Слабоста со треска укажува на развој на апсцес поради инфекција.
Дијагностика
Покрај собирање на анамнеза и тестови за полагање, се спроведува инструментален преглед за да се идентификува патологија, која вклучува:
- Абдоминален ултразвук. Овој метод ви овозможува да го одредите присуството на циста, нејзината големина, локацијата и формата. Здравиот панкреас е претставен со црна туберозна ехогена формација. Присуството на циста може да се утврди со полесно заоблена област на телото на органот. Ако формирањето има свои wallsидови, тогаш тие се претставени со јасна контура со мазни рабови.
- МНР помага да се разликува циста од други патологии со поврзани симптоми.
- КТ
- ERCP ви овозможува да ги испитате theидовите на каналите преку посебен ендоскоп и да земете пункција за биохемиска, микробиолошка и цитолошка анализа. И покрај нејзината информативност, ваквата дијагноза е многу ретка, бидејќи има висок ризик од инфекција на пациентот.
Лабораториските студии ретко покажуваат патолошки податоци, но помагаат да се утврди скриено крварење во пределот на циста.
Традиционален метод на третман
Гастроентерологот нуди позиција на чекање и види во случај на:
- Единечна појава на цисти.
- Мала големина на образование (до 2-3 см).
- Јасни ограничувања на шуплината.
- Отсуство на компликации и ефекти врз соседниот орган.
Во овој случај, препораките на лекарот вклучуваат диета и лекови:
- Антибактериски агенси се неопходни за да се спречи инфекција на погодената област. Претежно се користат тетрациклин и цефалоспорин.
- Инхибиторите на протонска пумпа помагаат во олеснување на болката и го намалуваат лачењето на ензимите. Овие се Омепразол, Омез, Рабепразол.
- За подобрување на варењето на храната, се користат ензимски стимуланси, на пример, Креон, Панкреатин.
После еден месец земање на лекови, тие повторно се дијагностицираат.
Ако образованието не се зголеми во големина и пациентот чувствува подобрување, тогаш гастроентерологот назначува последователна посета на ултразвукот за шест месеци. Кога терапијата не го донесе посакуваниот ефект и цистата продолжува да расте, се пропишува закажана операција.
Пациентите честопати се заинтересирани дали образованието може да се реши. Има случаи кога, по 3-5 месеци, со соодветна исхрана и земање соодветни лекови, туморот исчезна. Но, ова се однесува главно на лажни цисти, како резултат на панкреатитис. Во хроничен тек на болеста, карактеристичен е брзиот развој на процесот.
Кога е потребна операција?
Со неефективноста на конзервативниот третман, индицирана е операција. Познати се неколку методи на хируршка интервенција, вклучувајќи минимално инвазивни процедури.
Перкутано отстранување на циста се карактеризира со најмал ризик од компликации. Овој метод е ефикасен за лоцирање на единствена формација на телото или главата на орган.. За време на операцијата, погодената област е анестезирана, по што аспиратор или игла за пункција се вметнува во мал засек во епигастрична зона.
Фокусирајќи се на природата на процесот, хирургот може да изврши:
- Склероза на циста кога хемиски активен агенс се вбризгува во исчистената празнина. Во овој случај, цистата е затворена со сврзно ткиво.
- Одводнување на пункција, што се состои во чистење на шуплината и инсталирање на гумена цевка за одлив на ексудат. Отстранувањето на дренажата се случува по прекин на празнењето. Контраиндикација за оваа постапка е големата големина на циста или затворање на каналот.
Кога перкутаната операција не е можна, хирургот врши лапароскопска хирургија. За ова, направени се 2 засеци преку кои се вметнуваат ендоскопски инструменти.
Можете да го направите ова:
- Ексцизија и оклузија со отворање и дебридација на шуплината и последователно шиење на циста. Се прикажува само со површна локација на формацијата.
- Ресекција на погодениот дел од жлездата. Се спроведува во присуство на големо образование. Мапа на орган е отстранета во погодената област.
- Операција Фреј. Тоа е индицирано за пациенти со силно проширување на каналот. За време на операцијата, каналот на жлездата се влева во тенкото црево.
Недостаток на лапароскопските манипулации е висок ризик од компликации. Во отсуство на можност за користење на овие техники, се изведува операција на лапаротомија.
Ова е нормална операција, што подразбира долг период на рехабилитација.
Во овој случај, можете да потрошите:
- Ексцизија и надворешно одводнување на циста.
- Отворете целосна и делумна ресекција на жлездата.
- Марсупизација. Во овој случај, се врши обдукција и санитација на шуплината, потоа се зашиени рабовите на засекот и theидовите на цистата. Недостаток на оваа манипулација е ризикот од фистуларни пасуси.
Алтернативни методи и нивна употреба во третман
Сите народни лекови што ги користи пациентот треба да бидат договорени со гастроентеролог. Во суштина, третманот се спроведува со растителни препарати, помагајќи во олеснување на воспалението и обновување на органското ткиво:
- Календулата, celandine и yarrow се земаат во еднакви пропорции. 1 лажичка смеса се истура во 250 ml врела вода и се инсистира околу 2 часа, по што се зема пред јадење во 60 ml.
- Земете 2 дела на пржени и календула, 1 дел од стрелките на хлебните, колекцијата се истура со чаша врела вода и се остава да кисна 2 часа. Бидејќи се истегнати, пијат 60 ml на ден за 1 месец.
- Инфузијата е направена од еднакви делови на лисја од јагоди, лингори, боровинки, грав, лисја од пченица. До 1 суп.л-патки. 250 ml врела вода се додава во лажицата од смесата и се остава да кисна преку ноќ. По истегнување, пијте 125 ml на ден за 2 недели. После 7 дена пауза, курсот се повторува.
Важноста на правилната исхрана
Диетата во присуство на циста ја исклучува употребата на масна, солена храна и контрола на јаглехидрати. Јадењата треба да се парат или да се варат во вода. Овошјето и зеленчукот треба да се додадат во исхраната.
Храната што јадете не треба да биде топла или ладна.. За периодот на лекување, забрането е внес на алкохолни пијалоци. Исхраната на пациентот треба да вклучува 5-6 оброци на ден, во мали делови.
Кога цистата достигнува голема големина и влијае на состојбата на пациентот, се пропишува закажана операција. Во подготовките за хируршка интервенција, на пациентот се препорачува да набудува поштеда диета, нутриционист ќе помогне да се направи приближно мени, кое треба да содржи висока содржина:
- Протеини, половина од нив треба да се однесуваат на производи од животинско потекло.
- Витамини, особено Б групите, А и Ц.
- Производи со липопропен состав.
Исто така, неопходно е да се исклучат мастите, јаглехидратите и храната со висок холестерол.
Последици од циста
Прогнозата е поволна само со навремено дијагностицирање на патологијата. Компликациите се забележани во форма на супурација, внатрешно крварење и појава на фистули. Во најлош случај, последиците можат да бидат сериозни: прекин на циста или формирање станува малигна.
Ризикот од релапс е голем дури и по операцијата.
Превентивни мерки
Знаејќи ја опасноста од панкреасна циста, треба да го следите вашето здравје и да се придржувате до голем број правила:
- Одбијте лоши навики: пушење, пиење алкохол.
- Водете активен животен стил.
- Следете ја диетата, ако има вишок тежина, тогаш треба да се ослободите од непотребните килограми со помош на вистинската диета и збир на вежби.
- Навремено третирајте ги сите гастроинтестинални патологии.
- Земете лекови само под надзор на лекар и не подолг од препорачаниот период.
Циста на панкреасот е опасна за неговиот брз развој и нарушување на соседните органи. Конзервативниот третман е неефикасен, особено во присуство на големи формации. Затоа, по дијагнозата, се препорачува диета и превентивен ултразвук. Планирана операција на дренажа на шуплината се изведува во присуство на големи цисти или гноен ексудат.
Цистаденоми
Најчеста бенигна неоплазма која се развива од дукталниот епител на панкреасот. Се јавува кај 10-15% од сите цистични лезии на панкреасот и кај 1,5-4% од нејзините лезии на туморот. Почесто локализирани во опашката или телото на жлездата. Претежно жените страдаат.
Според сегашната меѓународна хистолошка класификација на СЗО (Ј. Клопел и др., 1996) се издвојуваат 3 варијанти на бенигни тумори на панкреасот, цистични тумори: серозен, муцинозен цистаденом и интрадуктен папиларен-муцинозен тумор.
Серозен цистаденом
Овој вид на панкреас цистаденом во повеќето случаи е формирање на празнина, во внатрешноста на која има чиста водна течност. Етиологијата на серозен цистаденом е нејасна, иако се верува дека може да се развие од епителните клетки на панкреасот ацини заради промена на хромозомот Zp25.
Карактеристична карактеристика на макроскопската структура на цистични тумори на панкреасот е присуството во нивната празнина на дополнителни структури на ткивата - септа или цврсти маси (Сл. 58-11).

Сл. 58-11. Серозен цистаденом на опашката на панкреасот: а - пресек подготовка, б - магнетна резонанца.
Хистолошки преглед на theидовите на серозна цистаденом открива внатрешна епителна обвивка, која се состои од еднослојни кубни клетки, а за време на хистохемиско боење, гранули со гликоген се наоѓаат во овие епителни клетки.
Со серозен цистаденом, септумот го дели цистичниот тумор на многу помали цисти, што го прави да изгледа како саќе. Оваа структурна варијанта на цистаденом се нарекува микроцистична и се смета за карактеристична само за серозен цистичен тумор на панкреасот. Сепак, постои уште една варијанта на макроскопската структура на серозен цистичен тумор, кога изгледа како несексуална циста, а внатрешните партиции се целосно отсутни во него. Оваа варијанта на серозен цистаденом се нарекува макроцистичен, или олигоцистичен. Тешко е да се разликува од псевдо-цисти.
Болеста напредува многу бавно, а долгорочните набудувања можеби не откриваат зголемување на големината на серозно цистаденом. Случаите на неговата малигна трансформација во серозен цистаденокарцином се казуистички.
Големината на таков цистичен тумор обично не надминува 5-7 см. Честопати болеста се открива при превентивно испитување. Клиничките симптоми ретко се изразуваат, неспецифични, најчесто тоа е хронична болка во епигастричниот регион. Во дијагностиката, главното значење припаѓа Скенирање на ултразвук, КТ и МРИисто така ендозонографија. За диференцијална дијагностика со псевдоцисти, можете да го користите перкутана пункција со сина игла со преглед на аспирација и содржина на активност на амилаза и особено на клеточен состав.
Комбинацијата на наведените карактеристики на оваа разновидност на цистични тумори избегнува хируршка интервенција и им препорачува годишно инструментално испитување на пациентите. Операцијата е индицирана за зголемување на симптомите и зголемување на големината на цистата над 5-6 см. Енуклеацијата се претпочита меѓу методите на хируршки третман, а само со локализација на цистата во опашката е можна економична ресекција на овој панкреас. Работата на надворешна или внатрешна дренажа е неприфатлива. Треба да се потенцира важноста на итен хистолошки преглед на theидот на циста, без кој секогаш постои ризик да се избере несоодветен метод или волумен на операција, особено во услови на широко распространета употреба на минимално инвазивни методи.
Муцинозен цистаденом
Муцинозен цистаденом се карактеризира со полиморфизам на структурата. Во повеќето случаи, станува збор за голема мулти-коморна циста (Сл. 58-12), исполнета со вискозна слуз или хеморагична содржина со дебел wallид.
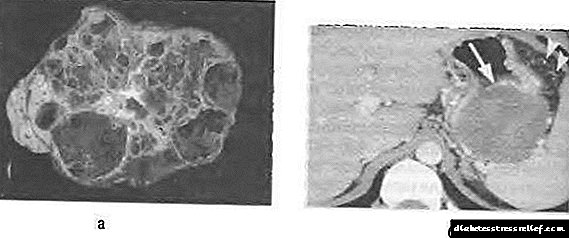
Сл. 58-12. Манцинозен цистаденом на панкреасот: а - пресечен препарат, б - пресметан томограм со засилување на контрастот.
Честопати, има структура на несексуална циста без внатрешни партиции (макроцистична олигоцистична форма). Според една од најчестите хипотези, се верува дека муцинозен цистичен тумор се развива од ткиво на јајниците, чии елементи спаѓаат во обележувачот на панкреасот во периодот на ран интраутериен развој. Стромалното ткиво на идот и септумот на муцинозниот цистаденом е многу слично на стромалното ткиво на јајниците, поради што се нарекува строма слична на јајниците. Ова се смета за една од карактеристичните карактеристики на структурата на муцинозниот цистичен тумор. Хистолошката структура на идот на муцинозниот цистичен тумор се карактеризира со епителна обвивка која се состои од призматичен епител што содржи муцин. Хистохемиското боење на гликогенот во овој случај дава негативен резултат.
Муцинозна цистаденом напредува релативно брзо, а со моментот кога ќе се открие, обично се мери до дијаметар до 10-15 см. Затоа, неограничен, но постојан синдром на болка, чувство на непријатност во епигастриумот може да биде карактеристично за тоа. Опишани се единечни набудувања на компресија или опструкција на овој тумор на обичниот жолчен канал, дуоденумот и главниот панкреасниот канал. Најважната карактеристика на таков цистичен тумор е многу висок потенцијал за малигна трансформација.
Многу студии го покажаа тоа практично кај кој било муцинозен цистичен тумор, со текот на времето се појавуваат области на тешка епителна дисплазија, минувајќи во карцином на лице место, а потоа и во панкреас цистаденокарцином.
Според ултразвук и КТ, во приближно 20-30% од случаите се открива калцификација на нејзиниот надворешен ид. Во некои случаи, за време на КТ студија со интравенско зајакнување на болус, можно е да се открие акумулација на контрастен медиум во партициите и wallидот на цистичниот тумор (види Сл. 58-12). Колатералниот проток на крв во цистичниот тумор може да се открие и со ултразвук во режимот на дуплексно скенирање, поради присуството на крвните садови во интракавитарните структури и theидот на цистичниот тумор.
Состојбата на остатокот од паренхимот на панкреасот е од одредена важност за дијагностицирање на цистичен тумор. Важно е да се земе предвид дека со вакви тумори не подлежи на структурни промени. Во исто време, со псевдоциста на панкреасот, склероза, атрофија, вклучување на калцификации и проширување на главниот канал на панкреасот често се наоѓаат во нејзиниот паренхим. Муцинозен цистаденом е сличен на панкреасот цистаденокарцином. Но според КТ или Скенирање на ултразвук само со цистаденокарцином можат да бидат откриени знаци на инвазија на тумор во околните ткива, зголемување на регионалните лимфни јазли или далечни метастази во други органи. За да се направи разлика помеѓу нив, важно е да се идентификуваат маркерите на туморот (CEA и CA-19-9).
Се отвораат одлични можности за дијагностицирање на цистични тумори на панкреасот МРИ. Овозможува не само да се примаат и обработуваат сликата на органите, туку истовремено да се оценат и некои физички својства на биолошките течности при проучувањето на T1- и T2-тежинските слики. Овие податоци можат да се користат при диференцијална дијагноза на серозни од муцинозен цистичен тумор. Кај серозна цистаденом, интракавитарната течност се карактеризира со низок интензитет на сигналот во Т1 - и висок - на сликата пондерирана со Т2. Сигналот од внатрешната содржина на муцинозниот цистичен тумор е поинтензивен на сликата со Т1 пондерирана.
За псевдоцисти на панкреасот, како и со серозно цистаденом, карактеристичен е низок интензитет на сигналот во Т1-пондерирана слика и голема слика во Т2 пондерирана слика. Сепак, присуството на згрутчување на крвта или секретери во псевдоциста може да ги промени карактеристиките на примениот сигнал.
Панкреатохоллангиографија со магнетна резонанца ви овозможува да ја воспоставите врската помеѓу цистата и главниот канал на панкреасот. Со серозни и муцинозни цистични тумори, оваа врска е отсутна. И со интрадуктивен папиларен-муцинозен тумор, напротив, проширениот главен канал поврзан со шуплината на цистата е една од нејзините главни диференцијални карактеристики.
Сепак, специфичноста на ултразвукот и КТ во дијагнозата на цистични тумори не надминува 50-60%. Главната количина на погрешни заклучоци произлегува со олигоцистичната варијанта на структурата на цистичниот тумор.
Во сомнителни случаи, кога природата на цистична лезија на панкреасот останува нејасна, препорачливо е да се користи перкутана ТАБ цисти проследени со биохемиски и цитолошки анализи. Еден од ветувачките методи за дијагностицирање на патолошки процеси во панкреасот е методот ендоскопски ултразвуквисока резолуција.
Активна хируршка тактика донесена во третманот на муцинозен цистаденом без оглед на нејзината големина, што се должи на високиот ризик од малигнитет на овој конкретен вид циста. Меѓу методите на хируршки третман, само неговото целосно отстранување е обично прифатливо, обично со ресекција на соодветните панкреас по пункција, биопсија, цитолошка и хистолошка потврда на дијагнозата.
Треба да се има предвид дека идот на цистичниот тумор често има области кои немаат внатрешна епителна обвивка. Неколку фрагменти од wallидот на циста се предмет на испитување, што се состои главно од области каде се наоѓаат интракавитарни ткива или септиња.
Интрадуктен папиларен-муцинозен тумор
Ова е редок и тешко да се дијагностицира тумор. Се јавува на која било возраст. Се развива од призматичен, епител што создава муцин на главните или страничните канали на панкреасот и е локализиран главно во неговата глава или во форма на јадица. Ваквите тумори се претставени во форма на папиларни епителни израстоци, произведуваат густа слуз и се придружени со нагло проширување на главните и странични канали на панкреасот. Во некои случаи, може да има доминантна лезија на кој било дел од жлездата. Овој вид тумор има апсолутен ризик од малигнитет.
Поради фактот дека ниту еден од методите на инструментално истражување, освен морфолошки, не е во состојба да ги утврди вистинските граници на ширењето на туморот по должината на каналите, главниот метод на третман е тотална панкреатектомија. Во некои случаи, дозволено е отстранување на жлездата во границите на видливи промени со итен хистолошки преглед на пресеците.
Реконструктивна пластична операција на панкреасот
Панкреасот е еден од најголемите органи на абдоминалната празнина, извршувајќи ги функциите на синтеза на хормони и ензими неопходни за да се обезбеди процес на варење и асимилација на хранливи материи. При лекување на панкреасот со операција, потребна е дополнителна реконструктивна пластична операција за да се врати функцијата на дигестивниот тракт, за што е потребен високо квалификуван специјалист.
Се состои од мали жлезди со канали. Малигните и бенигните тумори можат да се формираат од жлезните клетки, со развој на воспалителни процеси, во жлездата може да се појават цисти и апсцеси, а во неговите канали се формираат камења. За третман на овие болести, разни операција на панкреасот:
- циста на панкреасот - операција подразбира одвојување на оваа формација од ткивата на телото со темелно лигатурање на крвните садови,
- панкреас камења - операцијата се изведува во тешки случаи на заболување и вклучува низа мерки за создавање нормален одлив на сок од панкреасот. За да се отстранат единечните камења, се изведува панкреаотомија - дисекција на ткивото над каменот и нејзино извлекување. Со повеќе камења, каналот се отвора од опашката на жлездата,
- отстранување на панкреасот - операција индицирани за значително оштетување на органите како резултат на траума, рак, некроза на панкреасот.
Со развојот на малигни процеси во телото, операцијата е единствената опција за нејзино лекување. Комплетен лек може да се постигне само во отсуство на метастази на други органи.
Ако туморот се наоѓа во главата на жлездата, обично се претпочита пилорусниот метод, кој, за разлика од традиционалната операција Виппл, ви овозможува да заштедите дел од стомакот. Ова го подобрува квалитетот на животот на пациентот, бидејќи тој не мора да се справи со последиците од ресекција на желудник (на пример, синдром на дампинг).
Хирургија на панкреасот - ПОСЕБНИ
Панкреатектомија може да се изврши на два начина. Кога туморот е локализиран на главата на жлездата, се препорачува операција на Виппл, која се состои во отстранување на главата и дел од дуоденумот, како и дел од желудникот, жолчното кесе, жолчните канали и лимфните јазли. Во следната фаза, обносот на храна низ цревата со пластика на дуоденумот и жолчните канали е обновен.
Во оваа операција, покрај отстранување на панкреасот и околните ткива, многу важна фаза на хируршка интервенција е фаза на реконструкција и формирање на одлив на секреција на панкреасот и жолчката од трупецот. За време на операцијата, овој дел од дигестивниот тракт "повторно се спојува" со создавање на следниве анастомози:
- излезен дел на желудникот и јејунумот,
- канал на панкреасот трупец и цревна јамка,
- заеднички жолчен канал со цревата.
Анастомозата е вештачко соединение (јамки од цревата, лигаментите на јамката на цревата и жолчниот канал), што ви овозможува да го одржите минувањето на течностите по тракт.
Може да се користи и техниката на екскреција на панкреасниот канал во желудникот, а не во цревата (панкреатогастроанастомоза). Сите овие мерки бараат дополнителна реконструктивна пластична операција за да се врати функцијата на дигестивниот тракт, за што е потребен високо квалификуван специјалист.
МЕТОДОЛОГИЈА ЗА ПЕРФОРМАНСИ НА РЕКОНСТРУКТИВНО-пластични операции
Развиени се голем број на опции и техники за реконструкција на дигестивниот тракт. Најчеста опција вклучува анастомозирање на трупецот на жлездата со желудникот и јејунумот. Панкреасно-гастрична или панкреасно-интестинална анастомоза се создава со два начина:
користејќи имплантација или интусусцепција, што е индицирано за мек панкреас со слаба капсула и нормален калибар на панкреасниот канал,
мукозна мукозна метода, која вклучува анастомозирање на панкреасот и на мукозната мембрана на желудникот или јејунумот. Овој метод се користи за значително проширување на панкреасниот канал и зголемена густина на паренхимот на жлездата поради хроничен панкреатитис.
ПОСТОПЕРАТИВЕН ПЕРИОД
Операцијата за отстранување на панкреасот бара дигестивни ензими заедно со храна.
Се препорачуваат и тестови на крвта за шеќер, бидејќи интервенциите во панкреасот го зголемуваат ризикот од дијабетес. Тестирањето се спроведува двапати годишно со употреба на дневно следење на концентрацијата на гликоза во крвта. Покрај тоа, може да се изврши орален тест за толеранција на глукоза. Ако имате проблеми со исхраната, потребна е диета.
Lifeивот по операција на панкреасот: кои се последиците?
| Видео (кликнете за репродукција). |
Великиот Пирогов еднаш рече: „Операцијата е срам за медицината“. Ова треба да се додаде - и за пациентот.
Нашата постојана неподготвеност да се третираат почетните заболувања, очекувањето дека ќе помине со тек на време и занемарувањето на основните норми на здраво однесување нè водат кон табелата за операција. Сосема неочекувано.
Секоја операција е огромен стрес за телото. Операцијата на панкреасот во 25% од случаите доведува до смрт, а во 100% до инвалидитет. Expectивотниот век на пациентите по операцијата е мал.
Видови хируршки интервенции на панкреасот
| Видео (кликнете за репродукција). |
Денес, операциите на панкреасот се изведуваат со следниве методи:
За време на операцијата, се појавуваат многу тешкотии поради неговата структура, локација и физиологија.
Ironелезото се состои од жлезда, нежно ткиво. Шиењето е многу тешко, може да се оштети со едноставен допир со прст.
Ова е непарен орган, жлездата се наоѓа веднаш до бубрезите, околу неа има шупливи вени, абдоминална аорта, артерија, жолчни канали, а со дуоденумот има општа циркулација на крв. Честопати кога отстранувате дел од жлездата, мора да го отстраните дуоденумот. Да се дојде до овој орган без да се оштети околното ткиво е исто така многу тешко.
Поради високата активност на ензимите што ги произведува железо, кога се абнормални, ензимите можат да го варат самото железо, наместо храна. Ако за време на операцијата ензимот влезе во крвотокот, тогаш ќе се појави итен тежок шок.
Поради структурните карактеристики на овој орган, во неговите клетки може да се формираат отечени клетки, цисти, апсцеси и камења. Сето ова може да се излечи само со операција.
Операцијата на панкреасот не е вообичаена поради неговата висока сложеност и високата стапка на смртност. Ограничен број причини се показател за нивното спроведување:
- панкреасна некроза,
- тумори, малигни и бенигни,
- повреда со оштетување на поголемиот дел од жлездата,
- развој на циста
- раѓања дефекти
- перитонитис
- камења во блокирани канали
- апсцеси и фистули.
Операциите често се одвиваат во неколку фази, бидејќи е невозможно да се изврши целата работа одеднаш.
Однесувањето на панкреасот во нејзината болест е непредвидливо, причините за многу заболувања на панкреасот се нејасни. Постои значителна контроверзија во однос на третманот на повеќето болести.
Денес е можна операција за трансплантација на жлезда, но пациентот во просек ќе живее по оваа операција околу три години. Ironелезото не толерира отсуство на проток на крв повеќе од половина час. Кога е замрзнат, може да се користи, не повеќе од пет часа. Кога се пресадува, не се става на свое место, туку во перитонеумот.
Трансплантацијата на панкреасот е најнеистражениот метод во трансплантологијата.
Поради големи технички тешкотии, трансплантацијата на жлезда практично не се прави. Во тек е потрага по нови методи за спроведување на операцијата, се спроведуваат истражувања од областа на производство на вештачка жлезда.
Причините за работењето се различни, методите за спроведување се исто така доста, најмалку петнаесет опции:
- шиење на панкреасот лезии,
- неуректомија
- цистоентеростомија,
- Марсунизација на циста
- левострана ресекција,
- папилототомија и други.
Операциите ги вршат искусни хирурзи во најнеопходни случаи.
Времетраењето на третманот на пациентот по операцијата зависи од состојбата на неговата здравствена состојба пред тоа и од методот на операција избрана од хирургот.
Болеста што бараше хируршка интервенција, откако ќе продолжи да влијае на пациентот, ги утврдува методите на превентивни мерки и начинот на живот на пациентот.
Невозможно е да се обноват отстранетите делови на жлездата, ниту еднаш не е целосно отстранета. По операцијата, едно лице страда од отсуство на хормони и ензими во отстранетиот дел од жлездата; дигестивната активност на телото е трајно нарушена.
За време на периодот на опоравување по операцијата на панкреасот, пациентот долго време бил во одделот за рехабилитација на болницата. Честопати постојат различни последоперативни компликации:
- перитонитис
- крварење
- компликација на дијабетес
- ренална инсуфициенција
- циркулаторниот неуспех.
Закрепнувањето во медицински центар трае до два месеци во болница, дигестивниот тракт мора да се прилагоди на променетите услови на функционирање.
По операцијата, едно лице се пренесува на вештачка интравенска исхрана. Времетраењето на периодот на вештачка исхрана има значаен ефект врз закрепнувањето. Интравенска исхрана се спроведува од 5 до 10 дена. Спроведувањето таква диета овозможува минимизирање на компликациите по операцијата.
Постоперативните методи за рехабилитација на пациентите ги вклучуваат следниве постапки:
- строга диета
- редовно вежбање
- употреба на инсулин за регулирање на шеќерот,
- употреба на ензими за варење храна.
Постојан медицински надзор на состојбата на пациентот е неопходен за да се спречат можните компликации.
Во рок од две недели по отпуштањето од болницата, на пациентот му се препорачува комплетен одмор и одмор во кревет.
Одење, читање книги и друга физибилна активност е додадена во распоредот на пациентот според неговата благосостојба, апсолутно е невозможно да се работи прекумерно.
Стратегијата за третман ја развива лекарот што присуствувал по запознавањето со медицинската историја, споредбата на тестовите пред и по операцијата.
Во диетата, употребата на алкохол, масна, зачинета и кисела храна треба да се исклучи.
Иако состојбата на здравјето на луѓето по операцијата зависи од начинот на нејзино спроведување, квалитетот на медицинските процедури по него, стапката на смртност по операцијата останува многу висока.
Операцијата на панкреасот (панкреатектомија) обично се пропишува за третман на рак. За време на операцијата, тие можат да ја отстранат целата или дел од жлездата. Тие исто така можат да ги отстранат соседните органи, како што се:
- - слезината и жолчниот меур,
- - лимфни јазли,
- - дел од тенкото црево или желудникот.
Прогнозата по операцијата на панкреасот зависи од многу фактори:
- - методот на работа,
- - каква била предоперативната состојба на пациентот,
- - квалитетот на диспансарните и терапевтските мерки,
- - соодветна исхрана и активна грижа на пациентот.
Отстранување на цисти, акутен панкреатитис, камења во панкреасот и други патолошки состојби за кои е извршена операција и во која е отстранет целиот орган или само дел од органот не престанува да влијае на општата состојба на пациентот и општата прогноза.
На пример, операција со рак се заканува на развој на релапси. Поради оваа причина, прогнозата за опстанок по таквата операција не е многу висока. За пациенти со карцином, по операцијата, доколку се појават непријатни симптоми, се пропишани специјални дополнителни тестови за да се утврди развојот на релапси од карцином и развој на метастази во времето.
Во темната шума на слабо проучената област на болести и операции на панкреасот, постои зрак надеж што ни ја даваат натуропатичните лекари.
Легендарниот нутриционист Арнолд Ерет напиша на почетокот на 20 век: „Сите болести, без исклучок, доаѓаат исклучиво од неприродна храна и од секој грам вишок храна“. Размислете за тоа како неприродна храна стана во раните 21 век.
За да се ослободите од болести, не треба да бидете суров јадец или вегетаријанец, треба само да ги следите принципите на исхрана за живеење, што Ерет ни го истакна во истата книга.
Луѓето ги бараат причините за заболувања во сè - во инфекции, ненадејно воспаление на органи, дефекти при раѓање, но не и во храна. Затоа, причините за многу болести денес се мистериозни и необјасниви. Прочитајте ги причините за заболување во медицинската енциклопедија - тие се скоро секогаш непознати.
Навиката е десет пати повеќе отколку што му е потребно на телото, а во најголем дел несакана храна, игра сурова шега со човештвото.
Секоја болест значи присуство на странски супстанции, односно токсини во човечкото тело. Да се ослободите од нив може да биде едноставно и тешко во исто време.
Едноставноста лежи во добро познатите препораки: драматично намалете ја количината на храна за чистење на организмот. Храната треба да биде природна и природна. Вежбањето го забрзува процесот на чистење на телото. Сонцето бањи е многу корисно за заздравување на телото. Воздушните бањи не се помалку важни од водените бањи, бидејќи воздухот е поважен за организмот отколку исхраната.
Диета по операција на панкреасот
Многу важна точка по интервенцијата на панкреасот се смета за диета, како и терапевтска исхрана. По интервенцијата, органите за варење не можат да работат во целост. Користењето диета го намалува товарот на нив. Менито за диета и неговото времетраење индивидуално ги пропишува лекарот.
Обично, со заболувања и патологии, пациентите треба да се откажат од какви било производи што го зголемуваат производството на ензими кои придонесуваат за распаѓање на храната. По операцијата на панкреасот, неговата функционалност мора да се компензира со лекови. Вашиот лекар може да ви препише инјекции со инсулин за нормализирање на шеќерот во крвта. Исто така, лекарите често препишуваат витамин А, Е, К, Д и Б12.
Постоперативна медицинска исхрана обично се состои од следниве чекори:
1) вештачка исхрана:
- користење сонда,
2) Природна форма на исхрана.
После операцијата, вештачката исхрана има добар ефект.
Диетната терапија во овој период се состои од следниве фази:
1 фаза. Само парентерална исхрана 7-12 дена. Времетраењето на оваа фаза зависи од сложеноста на работењето.
2-ри фаза. Оваа фаза е транзиција кон природна исхрана и тука користат делумна парентерална исхрана.
3-та фаза. На пациентот му е препишана сосема природна диета. Неопходно е полека да се зголеми товарот на дигестивните органи на пациентите:
- прво, првата недела, на пациентите им е препишана диета бр. 0,
- после втора недела, тие препишуваат диета бр. 1а,
- тогаш, се препорачува уште една недела да се префрлиме на диетата бр. 1б,
- следната фаза до два месеци назначете ја првата верзија на диета бр. 5 п,
- тогаш за период од шест месеци до една година е пропишана втората варијанта на диета бр. 5 п.
По отпуштање на пациентот од болницата, потребно е да се ограничи внесот на следниве производи:
- зачини и зачини,
- храна со груби влакна.
Исхраната на пациентот мора нужно да содржи протеини, а минимално да содржи масти, шеќер и јаглени хидрати.
Целиот постоперативен период, пациентот треба да биде под строг медицински надзор за да се спречи развој на разни негативни патологии.