Тип 2 дијабетес мелитус - симптоми и третман (диета, производи и лекови)
Започнувајќи со зголемување на концентрацијата на гликоза во крвта, дијабетесот се стекнува со детална слика за болеста, во која патолошките промени влијаат на скоро сите органи. Кај дијабетес мелитус страда размената на најважниот енергетски супстрат за клетките на телото - гликоза (или шеќер).
Оваа супстанција што човек ја прима од храна. Потоа крвта ја доставува до клетките. Главните потрошувачи на гликоза се мозокот, црниот дроб, масното ткиво и мускулите. За да навлезат во клетките, гликозата бара инсулин - хормон.
Исклучок од ова правило се мозочните неврони. Кај нив, шеќерот влегува без учество на овој хормон преку посебни транспортни канали.
Според МКБ-10, дијабетес мелитус тип 2 припаѓа на 4-та класа - болести на ендокриниот систем и метаболички нарушувања. Болеста е кодирана со кодот Е11.
Дијабетес тип 2 - што е тоа?

Специјални клетки на панкреасот (ендокрини бета клетки) произведуваат инсулин. Во дијабетес тип 1, постои апсолутно намалување на инсулин, т.е. воопшто не се синтетизира.
Тип 2 се карактеризира со релативен недостаток на овој хормон. Ова значи дека на почетокот на болеста, бета клетките можат да произведат нормална (дури и зголемена) количина на инсулин, но потоа нивната компензаторна резерва се намалува.
Затоа, работата на "пумпање" шеќер во ќелијата не се изведува во целост. Вишокот шеќер останува во крвта. И бидејќи телото не предвидува ништо „екстра“ во метаболизмот, вишок гликоза почнува да ги „шеќери“ протеинските структури, како што се внатрешните обвивки на крвните садови и нервното ткиво, што лошо влијае на нивното функционирање.
Овој "шеќер" (или научно - глицирање) е главниот фактор во развојот на компликации.
Во срцето на дијабетес тип 2 е нарушена чувствителноста на ткивата на инсулин. Дури и со неговото високо ниво забележано на почетокот на болеста, се забележува хипергликемија. Како по правило, ова се должи на дефекти во клеточните рецептори. Обично оваа состојба се забележува со дебелина или генетски дефекти.
Со текот на времето, постои функционално осиромашување на панкреасот, кое не може да произведува хормони долго време. Во оваа фаза, дијабетес тип 2 преминува во подтипот што троши инсулин, т.е. со таблети, веќе е невозможно да се намали нивото на гликоза. Во овие случаи, потребна е редовна администрација на инсулин како лек.
Причини за појава
Дијабетесот е болест со комплексна патогенеза (механизам за формирање на патолошки процес). Причината за „лошата изведба“ на инсулин, како што е наведено погоре, не е во самиот хормон, туку во лошата подложност на клеточен инсулин. Оваа состојба се нарекува отпорност на инсулин.
Се карактеризира со присуство на инсулин, но клетките што трошат гликоза не реагираат на тоа или реагираат непредвидливо и недоволно.

Дебелината кај дијабетес тип 2 создава услови кога вообичаената количина на инсулин едноставно не е доволна за да ги „сервисира“ сите масни клетки. Покрај тоа, адипоцитите (масните клетки) самостојно синтетизираат контрасуларни фактори, што дополнително го зголемуваат нивото на гликоза во крвта.
Друг патогенетски фактор во зголемувањето на шеќерот кај вториот вид на болест е недостаток на производство на инсулин веднаш после јадење. Ова доведува до критично зголемување на гликозата, што ги оштетува крвните садови.
Во иднина, хипергликемија е забележана дури и без никаква врска со храната. Сето ова создава предуслови за постепено истребување на функционалната активност на бета клетките. Како резултат, нивото на инсулин остро паѓа додека не се целосно отсутни кога ќе се појави побарувачка за инсулин.
Современата медицина ги потенцира факторите на дијабетичен ризик:
- стар над 40 години
- дебелината
- прејадување со јаглехидрати и масти, особено од животинско потекло,
- дијабетес кај роднини, во присуство на кои ризикот од заболување е 40%. Сепак, дијабетесот не е генско заболување. Има само генетска предиспозиција, која се реализира само во присуство на одредени надворешни фактори, на пример, вишок јаглени хидрати во исхраната,
- ниска физичка активност, како мускулните контракции нормално го стимулираат протокот на гликоза во клетката и нејзиното не-инсулин-зависно разложување,
- бременост Womenените може да развијат гестациски дијабетес, кој по породувањето може да исчезне самостојно или да стане хронична болест,
- психо-емоционален стрес. Оваа состојба е придружена со зголемено формирање на контра-хормонални хормони (адреналин, норепинефрин, кортикостероиди), кои го зголемуваат нивото на гликоза во крвта.
На сегашното ниво на развој на медицината, дијабетес тип 2 не се смета за наследна болест, туку како „болест на живот“. Дури и со оптоварената наследност, ова нарушување на јаглени хидрати нема да се развие ако некое лице:
- ограничена употреба на слатки и други лесно сварливи јаглехидрати,
- ја следи неговата тежина, избегнувајќи ја вишокот,
- редовно изведува физички вежби,
- исклучува прејадување.
Симптоми на дијабетес тип 2
Симптомите на дијабетес мелитус тип 2 се неспецифични. Нивниот изглед, како по правило, не е забележан, затоа што некое лице не доживува значителна непријатност во здравството.
Сепак, знаејќи ги, можете да се консултирате со лекар навремено и да ја одредите концентрацијата на гликоза во крвта. Ова ќе биде клучот за успешна компензација на дијабетес и намалување на ризикот од компликации.
Главните манифестации на оваа патологија се:
- Зголемување на количината на урина што го тера лицето да го користи тоалетот дури и во текот на ноќта.
- Desireелбата постојано да пиете многу вода.
- Сува уста.
- Чувство на чешање на мукозните мембрани (вагината, уретрата).
- Зголемен апетит поврзан со нарушена синтеза на лептин.
Лошата способност за заздравување на раните, фурункулозата (пустули на кожата), габични инфекции, импотенција се вообичаени и важни показатели за присуство на дијабетес. Болеста може да се открие и за прв пат само ако е однесена во болница поради срцев удар или мозочен удар. Ова укажува на развој на тешки компликации.
Класичните симптоми се појавуваат само со зголемување на гликозата над бубрежниот праг (10 mmol / L), т.е. на ова ниво, шеќерот се појавува во урината. Вишокот на стандардни вредности на гликоза, но помалку од 10 mmol / l крв, како по правило, не се чувствува од личност.
Затоа, случајната дијагноза на дијабетес тип 2 е честа појава.
Треба да се има предвид дека гликтацијата на протеините започнува веднаш кога нивото на гликоза ја надминува нормата. Затоа, раното откривање на дијабетес ќе ги избегне сериозните компликации поврзани со таложење на глицирани протеини во васкуларниот ид.
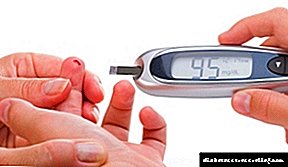
Шеќер пред и после јадење

Мерење на норма на шеќер во крвта, фотографија
Кај дијабетес тип 2, нормата на шеќер во крвта пред и после јадење е различна. Овие индикатори треба да се утврдат наутро на празен стомак и по 2-часовен интервал после јадење, соодветно.
Интерпретацијата на резултатот зависи од видот на материјалот што се испитува и времето на јадење:
- Постот - 5,5 mmol / L или помалку во крвта од прстот (цела крв).
- На празен стомак - 6,1 mmol / L или помалку во капиларна или венска плазма (материјал се добива во лабораторија со пункција на вена или оцрнување на прст).
- По 2-часовен интервал после јадење (во кое било мерење) - 7,8 mmol / L или помалку, не повисоко.
Дијабетес тип 2
 Современ третман на дијабетес тип 2 влијае на различни делови од патолошкиот процес. Се користи како независен внес на хипогликемичен лек, како и комбинација. Најоптималниот избор го одредува индивидуално од ендокринолог.
Современ третман на дијабетес тип 2 влијае на различни делови од патолошкиот процес. Се користи како независен внес на хипогликемичен лек, како и комбинација. Најоптималниот избор го одредува индивидуално од ендокринолог.
Лекови за третман на дијабетес тип 2:
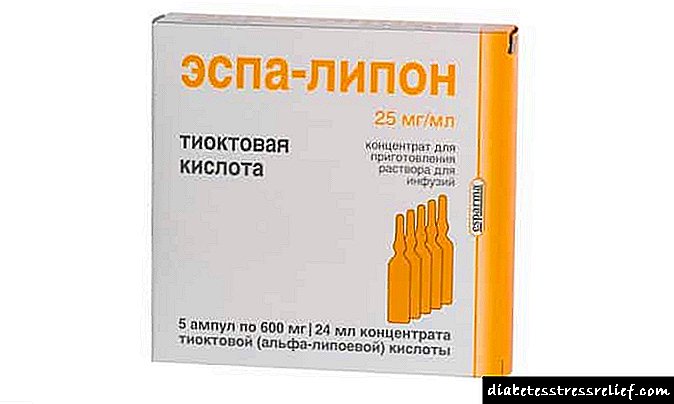
1. Бигуаниди (активна супстанција метформин, препарати: Сиофор, гликофаг). Тие ја намалуваат отпорноста на инсулин, производство на гликоза од страна на црниот дроб, ја зголемуваат неговата употреба, ја намалуваат апсорпцијата на вишокот шеќер во дигестивниот тракт, а исто така ја намалуваат телесната тежина, борејќи се со дебелината.
Неодамна, откриено е уште 1 позитивно својство на овие лекови - тие се во можност да ги забават процесите на стареење што се појавуваат пред време на пациенти со дијабетес. Овој ефект се манифестира не само кај дијабетичарите, туку и кај здравите луѓе.
2. Тиосолидионион (глитазони - пиоглитазон, росиглитазон) - ефикасно ја намалуваат отпорноста на инсулин, го намалуваат производството на глукоза од црниот дроб, ја зголемуваат неговата апсорпција од клетките, го подобруваат липидниот профил (намалете ја количината на триглицериди и масни киселини).
Лековите од оваа група се претпочитаат со покачен холестерол во крвта.
3. Деривати на сулфонилуреа (глибенкламид (Манинил), глимепирид (Амарил), гликлазид (Дибетон), глицидон (Глуренум). Средства кои ја зголемуваат синтезата на инсулин од панкреасот.
Разумно е да се комбинира со лекови од групата големагуаид, кои ја намалуваат отпорноста на инсулин.
 4. Глиниди (nateglinide, repaglinide) или радијатори регулатори - ултра кратки и брзо дејствувачки лекови насочени кон враќање на секрецијата на инсулин веднаш после јадење, го елиминираат нарушувањето на раната фаза на секрецијата на овој хормон.
4. Глиниди (nateglinide, repaglinide) или радијатори регулатори - ултра кратки и брзо дејствувачки лекови насочени кон враќање на секрецијата на инсулин веднаш после јадење, го елиминираат нарушувањето на раната фаза на секрецијата на овој хормон.
Употреба кога постои постпрандијална форма на хипергликемија.
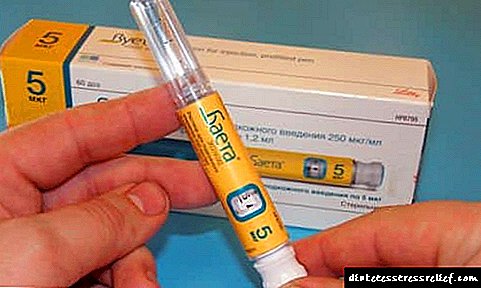
5. инкретиномиметици (Егзенатид: Бајета). Ова е нова класа на лекови за дијабетичари. Тие го подобруваат ефектот на инкретините - гастроинтестинални хормони кои влијаат на нормалното лачење на инсулин, го потиснуваат ефектот што го зајакнува шеќерот на глукагон (хормонот се произведува во црниот дроб).
Дополнителни корисни ефекти вклучуваат забавување на текот на храната низ цревата, што помага да се намали апсорпцијата на гликоза и губење на тежината.
6. Инхибитор на DPP-IV (ситаглиптин). Дејството на оваа дрога е слично на претходната. Тоа е поврзано со инкретини, нивото на кое се крева. Ова има позитивен ефект врз хипергликемија.
7. Инхибитори на алфа глукозидаза (единствениот претставник е акарбоза), кои дејствуваат исклучиво во луменот на дигестивниот тракт. Тие ја забавуваат апсорпцијата на глукозата без да влијаат на секрецијата на инсулин.
Употребата на акарбоза со превентивна цел го намалува ризикот од заболувања за 37% (податоци за студијата Stopp NIDDM).
8. Комбинирани лекови содржат во една таблета или капсула активни супстанции од различни групи, на пример, метформин глибенкламид (Глибомет, Глукованс), што го прави третманот попогоден и прифатлив за пациентот.
9. Инсулин. Со апсолутен недостаток на хормонот, кој се развива со текот на времето, се користат поткожни инјекции на инсулин (опција за трошење на инсулин). Третманот со овој хормон започнува со комбинација на таблетирани лекови и инсулин со продолжено (средно) дејство. Во иднина, можна е целосна транзиција кон хормонска терапија.
Диета за дијабетес тип 2

Принципот на исхрана за дијабетес тип 2, фотографија
Како болест на живот, дијабетес тип 2 ефикасно се лекува со диети, особено во почетната фаза. Намалувањето на тежината може да ја намали отпорноста на инсулин и да го елиминира релативниот недостаток на инсулин предизвикан од дебелината.
Суштината на диетата за дијабетес е да го забави протокот на шеќер од цревата во крвотокот. Ова ќе избегне нагло зголемување на гликемијата веднаш по јадење. Затоа, сите јаглени хидрати со брзо варење се исклучени од исхраната (тие секогаш имаат сладок вкус).
Пополнувањето на телото со енергетски резерви треба да се случи како резултат на метаболизмот на комплексни јаглени хидрати, долгите молекули не можат веднаш да се апсорбираат во крвта и да бараат подолго варење.
Исто така е важно во диетата да се ограничи внесот на масти и масла. Затоа, животните масти се исклучени и предност се дава на нерафинирани масла во ограничени количини.
Тип 2 дијабетес мелитус: што можете да јадете и што не може (табела)?
| Препорачано (зелено) | Ограничен (жолт) | Исклучено (црвено) |