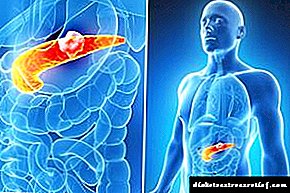
Операција на панкреасот: дали е опасен по живот и какви компликации може да има?

Панкреасот се карактеризира со исклучително неповолно место за хируршки третман. Секоја хируршка интервенција може да предизвика разни компликации - крварење, воспаление, гнојни апсцеси, ослободување на ензими надвор од жлездата на органите и оштетување на околните ткива. Операцијата на панкреасот е екстремна мерка и се изведува само ако е невозможно да се направи без него во однос на заштеда на животот на пациентот.
Неопходност и контраиндикации за хируршки третман
Панкреасот е тесно поврзан со дуоденумот 12, жолчното кесе, според тоа, болести на овие органи на дигестивниот систем можат да дадат слични симптоми. Потребна е диференцијална дијагностика за да се разјасни изворот на проблемот.
Не сите панкреасни заболувања бараат операција. Конзервативните методи на лекување успешно управуваат со некои. Постојат голем број на апсолутни и релативни индикации за хирургија на панкреасот.
Тумори и цисти кои го спречуваат одливот на жлезда секреција и, во некои случаи, акутен панкреатит, бараат хируршки третман. Следниве болести бараат итна операција:
- акутен панкреатит, кој е придружен со некротизација (смрт) на ткивата,
- гноен апсцес,
- повреди комплицирани од внатрешно крварење.
Операција за панкреатитис може да се спроведе и во случај на сериозен хроничен тек на болеста, која е придружена со силна болка.
Камењата во панкреасот пред сè се обидуваат да бидат елиминирани со конзервативни методи, сепак, ако формациите се големи, тогаш најчесто единствениот начин да се ослободите од нив е хируршка операција.
Кај дијабетес тип 2 и тип 1, интервенцијата на хирург може да биде потребна за сериозни компликации: васкуларни проблеми, нефропатија, вклучително и прогресивно.
Панкреасот анатомски делови
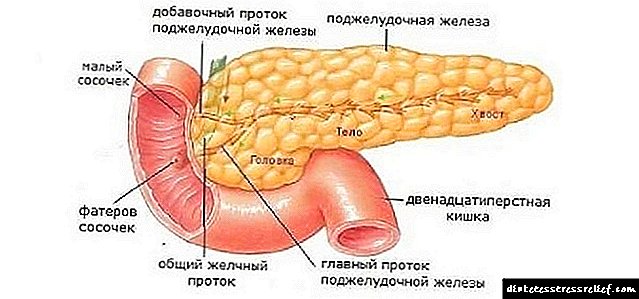
Панкреасот е во форма на клин, сместен во горната абдоминална празнина директно зад стомакот. Конвенционално, задебелена глава, тело во форма на триатална призма и опашката на жлездата се разликуваат во структурата на органот. Таа е во непосредна близина на многу органи (десниот бубрег, надбубрежната жлезда, дуоденумот, слезината, вената кава, аортата). Поради овој комплексен аранжман, операцијата на панкреасот бара најфинична работа од докторот.
Видови хируршки интервенции на панкреасот
Во зависност од болеста за која се спроведува третман, постојат неколку опции за хируршки операции:
- отстранување на мртво ткиво
- делумна или целосна ресекција на орган,
- дренажа на циста или апсцес,
- отстранување на цисти и камења, тумори на жлезди,
- трансплантација на жлезда.
Интервенцијата може да се изврши со отворен метод, кога лекарот ќе добие пристап до оперираниот орган преку засеци во абдоминалниот wallид и во лумбалниот предел. Исто така, се користат помалку трауматски минимално инвазивни методи (овие вклучуваат хирургија за одводнување на пункција и лапароскопија), кога хируршки процедури се изведуваат преку пункции на абдоминалниот ид.
Во присуство на болест на жолчното кесе, операцијата за акутен панкреатитис може да се одвива со истовремена ресекција на жолчното кесе. Потребата за хируршко отстранување се должи на фактот дека како резултат на отсуство на нормален одлив, жолчката влегува во панкреасните канали, жлездата на тајната стагнира во нив и се јавува воспаление. Оваа состојба е опасна не само за здравјето, туку и за животот на пациентот.
Без оглед на начинот на работа, постои сериозен ризик од компликации. Особено, може да се развие стеснување на каналот на жлездата заради размножување на ткивото на лузна. По операцијата за хроничен панкреатит, со цел да се спречи воспаление на околните ткива, постоперативниот кревет се исцеди колку што е можно поцелосно, но ризикот од развој на апсцес сè уште постои.
Тешкотии со хирургија
Компликациите на операцијата за панкреатитис се должат на недостапноста на панкреасот до хирургот. Најчесто, ваквите интервенции се вршат според акутни витални индикации, односно кога заканата по животот на пациентот ги надминува ризиците од хируршкиот метод на лекување. Опасност не е само самата операција, туку и тежок постоперативен период.
Постоперативен период
Во текот на првите неколку дена по операцијата, пациентот се храни со специјални решенија интравенозно со помош на dropper. После три дена, можете да пиете, а потоа да јадете pureed полу-течна храна без додавање на сол, зачини и шеќер.
Ако е извршено целосно или делумно отстранување на панкреасот, пациентот мора да земе дигестивни ензими со храна.
Карактеристики на работењето и индикациите
На прашањето дали е направена операција на панкреасот, одговорот е да. Сепак, хируршката манипулација се изведува од строги медицински причини. Ако има барем една шанса да се избегне оваа постапка, лекарите дефинитивно ќе ја користат.
Панкреасот истовремено се однесува на дигестивниот и ендокриниот систем, се состои од три дела - опашката, главата и телото.
Бидејќи панкреасот се состои од жлезда и сврзно ткиво, има многу густи мрежи на канали и крвни садови, ова го отежнува шиењето, ја зголемува веројатноста за појава на крварење, појава на фистули.
Поради циркулацијата на зглобовите на крвта со дуоденумот 12, во некои слики е потребно отстранување на два органи, дури и ако е засегнат само еден од нив.
Операцијата има свои тешкотии, бидејќи внатрешниот орган се наоѓа веднаш до виталниот  структури. Овие вклучуваат бубрежна порта, аорта, жолчни канали, супериорна вена кава, артерии. Може да има компликации поради операцијата. На пример, произведените ензими на храна се во состојба да се однесуваат агресивно на сопствените ткива.
структури. Овие вклучуваат бубрежна порта, аорта, жолчни канали, супериорна вена кава, артерии. Може да има компликации поради операцијата. На пример, произведените ензими на храна се во состојба да се однесуваат агресивно на сопствените ткива.
Кога операцијата на органите во близина има одреден ризик од развој на акутен панкреатитис.
Операцијата на панкреасот ги има следниве индикации:
- Акутни воспалителни процеси, перитонитис, некроза на ткива.
- Патологии кои се карактеризираат со широки гнојни компликации.
- Формирање калцификации во жолчните канали на панкреасот.
- Циста, придружена со силна болка.
- Хроничен панкреатитис на позадината на силна болка.
- Тумор на неоплазми од малигни и бенигни природа.
- Некроза на панкреасот.
Карактеристиките на внатрешниот орган бараат избалансирано патување од страна на лекарите. Затоа, операцијата се спроведува само со присуство на витални индикации, кога конзервативниот третман доведе до неуспех.
Видови хируршки интервенции
 Хируршката интервенција се изведува според план или според индикации за итни случаи. Во присуство на симптоми на перитонитис, крварењето, одложувањето е строго забрането. Апсолутна индикација за итни случаи е некротична форма на панкреатитис, која е придружена со фокуси на гноен лезии.
Хируршката интервенција се изведува според план или според индикации за итни случаи. Во присуство на симптоми на перитонитис, крварењето, одложувањето е строго забрането. Апсолутна индикација за итни случаи е некротична форма на панкреатитис, која е придружена со фокуси на гноен лезии.
Операција за заразена панкреасна некроза - отворена лапаротомија, некректомија (отстранување на некротичното ткиво), дренажа на постоперативниот кревет. Во повеќето случаи, по краток временски период, потребно е повторно да се користи лапароскопскиот метод, бидејќи е неопходно постојано да се отстрани мртвото ткиво.
Панкреатичен Фреј е најчеста хируршка процедура. Постапката е да се пресече главата на органот, додека дуоденумот е зачуван.
- Отстранувањето на жлездата (ресекција) е најкомплицираната хируршка процедура за која е потребен високо квалификуван хирург, бидејќи лекарот често ги донесува потребните одлуки веќе за време на операцијата. Колку време трае операцијата? Во просек, потребни се 7-9 часа на време.
- Субтотална панкреатектомија - отстранете само дел од внатрешниот орган. Останува само мал сегмент, кој се наоѓа на дуоденумот.
- Тотална панкреатектомија - отстранете го панкреасот целосно, додека областа на дуоденумот е зафатена. Индикации: екстензивни малигни лезии, чести егзацербации на хроничен панкреатитис. За да се избегне тотална ресекција во раните фази на панкреатитис, се препорачува перитонеална дијализа.
- Хируршката терапија за цисти се изведува со употреба на лапароскопија. Предности: добро се поднесува, компликациите по операцијата на панкреасот се развиваат исклучително ретко. Постапката се спроведува под надзор на ултразвучно скенирање.
Интервенцијата на дијабетес на панкреасот помага во корекција на метаболичките процеси. Трансплантацијата на панкреасот се прави на дијабетичари и се одвива трансплантација на островските клетки на ткивата на органите. Во повеќето случаи, ваквите операции се вршат во приватна клиника, трошоците варираат во голема мерка. Не спроведувајте за време на бременоста.
Ваквите интервенции се неопходни затоа што дијабетесот доведува до развој на дијабетични компликации - пациентите стануваат слепи, страдаат од бубрежна слабост, гангрена и нарушувања на кардиоваскуларниот систем. Различни презентации на лекарите во врска со овие компликации може да се најдат на Интернет.
Приближен хируршки процес:
- Пациентот прима анестезија и мускулни релаксанти.
- Обелоденување на панкреасот.
- Отстранување на телесна течност од вреќата за полнење што го одделува органот од желудникот.
- Пробивање на површински паузи.
- Отворање и приклучување на хематоми.
- Ако има прекин на панкреасот, тогаш се прават конци на оштетените области, а се канализира панкреасните канали.
- Со проблеми со опашката, дел се измет.
- Ако промените влијаат на главата, извадете го сегментот со дел од дуоденумот.
- Дренажа на кутии за полнење.
Хируршката интервенција на лекарите може да се спроведе преку некректомија - мртво ткиво се измет, ресекција (целосно или делумно отстранување), дренажа на апсцеси и цистична неоплазма.
Кога се појавува потребата од хируршки третман?
Потребата за хируршки третман на панкреасот (панкреасот) се појавува кога постои закана по животот, како и во случаи на неефикасност на претходниот долг конзервативен третман.
Индикации за хируршка интервенција вклучуваат:
- акутен панкреатит со зголемен едем, не подложен на терапија со лекови,
- компликации на болеста - панкреасна некроза, хеморагичен панкреатитис, апсцес, псевдоцист, фистула,
- долгорочен хроничен панкреатитис со изразени промени во структурата на ткивото: атрофија, фиброза или канали (деформација, стеноза) и значително нарушување на функциите,
- повреда на патентноста на каналите заради постојните калкулии,
- бенигни и малигни формации,
- повреди.
Тешкотии во операцијата на стомакот
Карактеристики на анатомската структура и топографската локација на панкреасот доведуваат до висок ризик од опасни по живот компликации за време на операциите на стомакот.
Паренхимот на органите се состои од жлезда и сврзно ткиво, вклучува широко распространета мрежа на крвни садови и канали. Ткивото на жлездата е кршливо, нежно: ова го отежнува шиењето, процесот на лузни се издолжува, може да се појави крварење за време на операцијата.
Поради близина на жлездата на важни дигестивни органи и големи садови (аорта, супериорна и инфериорна вена кава, артерии и вени на левиот бубрег лоцирани во пределот на панкреасот), постои ризик панкреасниот сок да влезе во васкуларниот кревет со развој на шок или соседните органи со нив длабоко оштетување како резултат на варењето на активните ензими. Ова се случува кога жлездата или нејзините канали се оштетени.
Затоа, секоја операција на стомакот се изведува според строги индикации, по темелно испитување и подготовка на пациентот.
Можни компликации на минимално инвазивни интервенции
Покрај класичните хируршки интервенции, минимално инвазивни хируршки процедури се користат и во третманот на патологија на панкреасот. Овие вклучуваат:
- лапароскопија
- радиохирургија - во фокусот на болеста е под влијание на моќно зрачење преку сајбер нож, методот не бара контакт со кожата,
- криохирургија - замрзнување на тумори,
- ласерска операција
- фиксен ултразвук.
Покрај сајбер-нож и лапароскопија, сите технологии се изведуваат преку сонда вметната во луменот на дуоденумот.
За третман со лапароскопија, на предниот абдоминален wallид се прават 2 или повеќе засеци од 0,5-1 см за воведување на лапароскоп со окулар и манипулатори - специјални инструменти за хируршка интервенција. Се контролира напредокот на работењето според сликата на екранот.
Неодамна, се повеќе и почесто се користи бескрвен метод со употреба на рендгенски ендоскоп и ехо-ендоскоп. Специјален инструмент со страничен окулар е вметнат преку устата во дуоденумот и се врши хируршка манипулација на панкреасните канали или жолчното кесе под контрола на рентген или ултразвук. Доколку е потребно, стент се става во канал стеснет или блокиран од камен или згрутчување, пресметката се отстранува, се враќа патентноста.
Во врска со употребата на високо-технолошка опрема, сите минимално инвазивни и безкрвни методи се ефикасни со правилно извршена техника за интервенција од квалификуван специјалист. Но, дури и во такви случаи, лекарот се јавува одредени тешкотии во врска со:
- со недостаток на доволно простор за манипулација,
- со тактилен контакт при шиење,
- со неможност да се следат дејствија директно во хируршкото поле.
Затоа, компликациите по операцијата извршена на нежен начин се многу ретки во форма на:
- крварење на шиење
- инфекција
- понатамошен развој на апсцес или формирање на лажна циста.
Во пракса, разликата помеѓу минимално инвазивни и неинвазивни методи од лапаротомија е:
- во отсуство на компликации,
- безбеден
- во кратки услови за лекување во болница,
- при брза рехабилитација.
Овие методи добија добри прегледи од специјалисти и дури се користат за лекување на деца.
Дали е опасна животот на операцијата на панкреасот?
Болестите на панкреасот продолжуваат со прогресија. Во многу случаи, прогнозата е неповолна за животот: ако ненавремената дијагноза, третман или сериозна состојба може да биде фатална. Неопходно е да се изврши операција што е можно поскоро со достапните индикации.
Хируршката интервенција е сложена и долга постапка и, според статистиката, е придружена со голема смртност. Но, тоа не значи дека е опасно да се работи. Патологијата на панкреасот е толку тешка што со индикации за операција за заштеда на живот и здравје невозможно е да се одбие радикален третман. Веќе во процес на хируршки манипулации, можно е да се предвиди понатамошна состојба на пациентот и појава на компликации.
Постоперативна нега во болница
Во постоперативниот период може да се појави влошување како резултат на ненадејни компликации.Најчест од нив е акутен панкреатитис, особено ако хируршката процедура се прошири на дуоденумот (дуоденумот), желудникот или каналите на жолчното кесе и панкреасот. Продолжува како панкреасна некроза: пациентот започнува да има силна болка во стомакот, треска, повраќање, леукоцитоза во крвта, покачен ESR, високи нивоа на амилаза и шеќер. Овие знаци се последица на отстранување на дел од панкреасот или блиските органи. Тие индицираат дека имало развој на гноен процес и може да замине и камен или згрутчување на крвта.
Покрај акутниот панкреатитис, постои ризик од други постоперативни компликации. Овие вклучуваат:
- крварење
- перитонитис
- хепатално-ренална инсуфициенција,
- панкреасна некроза,
- дијабетес мелитус.
Со оглед на голема веројатност за нивниот развој, веднаш по операцијата, пациентот влегува во единицата за интензивна нега. Во текот на денот тој е под набудување. Се следат важни витални знаци: крвен притисок, ЕКГ, стапка на пулс, температура на телото, хемодинамика, шеќер во крвта, хематокрит, урина.
За време на престојот во единицата за интензивна нега, на пациентот му е доделена диета бр. 0 - целосен глад. Дозволено е само пиење - до 2 литри во форма на алкална минерална вода без гас, супа од шипинка, слабо сварен чај и компот. Колку течност треба да пиете, пресметува лекарот. Пополнувањето на потребните протеини, масти и јаглени хидрати се врши преку парентерална администрација на специјални протеини, гликоза сол липидни раствори. Потребниот волумен и составот, исто така, ги пресметува лекарот поединечно за секој пациент.
Ако состојбата е стабилна, пациентот се пренесува на хируршкото одделение по 24 часа. Таму, понатамошен третман, грижа се спроведува, диетална храна е пропишана од третиот ден. Комплексната терапија, вклучително и специјалната исхрана, исто така е пропишана индивидуално, земајќи ја предвид операцијата, состојбата и присуството на компликации.
Во болница пациентот останува долго време. Должината на времето зависи од патологијата и обемот на операцијата. Потребни се најмалку 2 месеци за да се врати варењето на храната. Во овој период, диетата се прилагодува, шеќерот во крвта и ензимите се контролираат и нормализираат. Бидејќи недостаток на ензим и хипергликемија може да се појават по операцијата, се препишуваат терапија за замена на ензими и хипогликемични лекови. Постоперативната нега е исто толку важна како и успешната операција. Тоа во голема мера зависи од тоа како во иднина ќе живее и се чувствува личноста.
Пациент е пропишан во стабилна состојба со отворен боледување за понатамошен амбулантски третман. Во овој момент, неговиот дигестивен систем се прилагоди на нова состојба и неговото функционирање е обновено. Препораките детално ги опишуваат потребните мерки за рехабилитација, третманот со лекови и диетата. Се разговара со пациентот кој режим мора да го набудува, што да јаде за да се избегне релапс.
Рехабилитација на пациенти
Времето на рехабилитација по операцијата на панкреасот може да варира. Тие зависат од патологијата, количината на извршена радикална интервенција, истовремени заболувања и начинот на живот. Ако хируршкото лекување било предизвикано од екстензивна некроза на панкреасот или карцином на панкреасот и се изврши делумна или тотална ресекција на панкреасот и соседните органи, тогаш ќе бидат потребни многу месеци за да се врати телото, некоја година. И после овој период, ќе мора да живеете во поштеден режим, придржувајќи се до строга диета, постојано земајќи пропишани лекови.
Дома, едно лице чувствува постојана слабост, замор, летаргија. Ова е нормална состојба по голема операција. Важно е да се следи режимот и да се најде рамнотежа помеѓу активност и релаксација.
Во текот на првите 2 недели по испуштањето, се пропишуваат комплетен одмор (физички и психо-емотивни), диета и лекови. Резервниот режим подразбира попладневно дремнување, недостаток на стрес и психолошки стрес. Читањето, задолженијата за домаќинства, гледањето телевизија не треба да го зголемуваат чувството на замор.
Може да излезете за околу 2 недели. Се препорачува одење на свеж воздух со мирен чекор, постепено зголемувајќи го нивното времетраење. Физичката активност ја подобрува благосостојбата, го зајакнува срцето и крвните садови, го зголемува апетитот.
Aboutе биде можно да се затвори листот за инвалидитет и да се врати во професионална активност по околу 3 месеци. Но, ова не е апсолутен период - сето тоа зависи од здравствената состојба и клиничките и лабораториските параметри. Кај некои пациенти, ова се случува порано. После тешките операции поради губење на способноста за работа, на многумина им се доделува група на инвалидитети една година. За тоа време, пациентот живее, придржувајќи се до диетата, распоредот, ја зема пропишаната терапија со лекови, се подложува на физиотерапевтски процедури. Гастроентеролог или терапевт го набудува пациентот, ги следи лабораториските параметри на крвта и урината и го прилагодува третманот. Пациентот посетува и специјалист во врска со ендокрината патологија: по големи операции на панкреасот, се развива дијабетес. Колку добро ќе живее тој овој пат зависи од точното придржување кон советите на лекарите.
По одредено време, пациентот повторно поминува МСЕК (медицинска и социјална експертска комисија), која се осврнува на прашањето за можноста за враќање на работа. Дури и по обновата на физичката состојба и социјалниот статус, многу луѓе ќе треба да користат лекови за живот, да се ограничат во храната.
Постоперативен третман
Терапевтската тактика ја развива лекарот по проучувањето на податоците за прегледот пред и по операцијата, земајќи ја предвид состојбата на пациентот. И покрај фактот дека здравјето на луѓето и општата благосостојба зависи од избраниот метод на хируршки третман и квалитетот на мерките за рехабилитација, смртноста по операцијата останува голема. Изборот на правилна стратегија за третман е важно не само за нормализирање на виталните знаци, туку и за да се спречи рецидив на болеста, да се постигне стабилна ремисија.
Дури и во болницата, на пациентот му е препишана терапија за замена во форма на ензими и инсулин, се пресметува дозата и фреквенцијата на администрација. Во иднина, гастроентеролог и ендокринолог ја прилагодуваат терапијата. Во повеќето случаи, ова е доживотно лекување.
Во исто време, пациентот зема голем број на лекови од различни групи:
- антиспазмодици и аналгетици (во присуство на болка),
- IPP - инхибитори на протонска пумпа,
- хепатопротектори (во случај на нарушена функција на црниот дроб),
- влијаат на подуеност,
- нормализирање на столицата,
- мултивитамини и минерали,
- седативи, антидепресиви.
Сите лекови ги пропишува лекарот, тој исто така ја менува дозата.
Предуслов за нормализирање на состојбата е модификација на животниот стил: одбивање од алкохол и други зависности (пушење).
Исхраната на исхраната е една од важните компоненти на комплексот третман. Понатамошна прогноза зависи од строго придржување кон диетата: дури и мало кршење на исхраната може да предизвика сериозен рецедив. Затоа, ограничувањата на храната, одбивањето да пиете алкохол и пушењето се предуслов за појава на ремисија.
После испуштањето од болницата, диетата одговара на табелата бр. 5П според Певзнер, првата опција, во нанесуваат форма (2 месеци), со почетокот на ремисија, се менува на број 5П, втората опција, не-нанесуваат форма (6-12 месеци). Во иднина, можно е назначување на табелата број 1 во различни верзии.
За да се опорави од операцијата, строгите ограничувања на храна ќе треба да се следат шест месеци. Во иднина, диетата се шири, се случуваат промени во диетата, постепено се воведуваат нови производи. Правилна исхрана:
- чести и фракционо - во мали порции 6-8 пати на ден (последователно прилагодено: фреквенцијата на внес на храна се намалува на 3 пати со закуски 2 пати на ден),
- топло
- земја до пире конзистентност,
- бари на пареа или со вриење и чорба.
Во сите фази на болеста, вклучително и ремисија, забранети се масни, пржени, зачинети, пушени јадења. За составување на менито, се користат специјални табели со наведување на списокот на дозволени и забранети производи, нивни калории.
Било какви промени во исхраната треба да се договорат со докторот. Исхраната по операцијата на панкреасот треба да се следи во текот на целиот живот.
Вежби за физиотерапија
Вежби за физиотерапија (LFK) е важна фаза во реставрацијата на телото. Назначен по постигнување целосна ремисија. Во акутниот период и по операцијата 2-3 недели, секоја физичка активност е строго забранета. Вежбачката терапија ја подобрува општата состојба на една личност, неговиот физички и ментален статус, влијае на нормализирање на функциите не само на панкреасот, туку и на другите органи за варење, го подобрува апетитот, ги нормализира столиците, ја намалува подуеноста и го отстранува жолчното метеж во каналите.
2 недели по испуштањето, дозволено е одење, подоцна лекарот пропишува посебен сет на вежби и само-масажа за панкреасот и другите органи за варење. Во комбинација со утрински вежби и вежби за дишење, го стимулира варењето, го зајакнува организмот и ја продолжува ремисијата.
Колку живеат по операцијата на панкреасот?
По операцијата, луѓето кои ги исполнуваат сите медицински препораки живеат релативно долго. Квалитетот и животниот век зависат од дисциплина, правилно организиран режим на работа и одмор, диета и одбивање од алкохол. Важно е да се одржи состојба на ремисија и да се спречи рецидив на болеста. Здружените болести, возраста, тековните дисперзивни настани играат улога. Ако сакате и да ги следите основните правила, едно лице се чувствува здраво и полно.
Болничка нега
Поради ризикот од компликации на оперираниот пациент, тие се префрлени во единицата за интензивна нега. На првиот ден по операцијата, се врши постојан мониторинг на притисок, физички и хемиски параметри на урина, хематокрит и шеќер во крвта, како и други витални параметри.
 Пациентот е пренесен на домашно лекување под надзор во местото на живеење на пациентот по доволно, според лекарот, закрепнувањето.
Пациентот е пренесен на домашно лекување под надзор во местото на живеење на пациентот по доволно, според лекарот, закрепнувањето.
На вториот ден од пациентот по операцијата, во стабилна состојба, тие се префрлени на хируршкото одделение, каде продолжува сложениот третман пропишан од лекарот, набудување. Вработените обезбедуваат нега во согласност со сериозноста на состојбата, природата на интервенцијата и присуството на компликации.
Диетална терапија
Диетата и здравата исхрана играат важна улога во постоперативната рехабилитација на пациенти кои се подложени на операција на панкреасот. На првите два дена на пациентот му се покажува глад, на третиот ден, можете да преминете на поштеда исхрана.
Првата недела по операцијата, треба да јадете парен храна, тогаш можете да вклучите зовриена храна во исхраната. По 7-10 дена, ако состојбата на оперираниот дозволува, дозволено е да се јаде посно месо и риба во мали количини. Од пржена, мрсна и зачинета, треба строго да се воздржувате.
Лекови
Се препорачува да се земаат лекови што содржат ензими или да придонесат за нивно производство. Ваквите лекови помагаат да се подобри функционирањето на дигестивниот систем и да се намали ризикот од компликации. Неуспехот да земате лекови доведува до големи ризици од проблеми:
- зголемено формирање на гас,
- надуеност
- дијареја и металоиди.
Ако е извршена операција за трансплантација на органи, на пациентот ќе му бидат препишани лекови кои го потиснуваат имунолошкиот систем. Ова е неопходно за да се спречи отфрлање.
Lifeивот по отстранување на орган или негов дел
По тотална ресекција на панкреасот или отстранување на само дел од него, едно лице може да живее многу години, ако помина соодветно лекување, тој ќе ги земе лековите пропишани од лекарот и ќе јаде правилно.
Панкреасот игра важна улога во животот на човечкото тело. Произведува дигестивни ензими и хормони кои го регулираат метаболизмот на јаглени хидрати. Во овој случај, и хормоналните и ензимските функции можат да се компензираат со правилно избрана терапија за замена.
Ако, како резултат на хируршка манипулација, се изврши ресекција на целиот орган или неговиот дел, исклучително е важно да се набудува диетата до крајот на животот (честопати често во мали делови), целосно да се елиминираат алкохолните пијалоци. Прикажан е внесот на лекови што содржат ензими. Неопходно е самостојно да се контролира нивото на шеќер во крвта во врска со ризикот од дијабетес.
Успехот во мерките за рехабилитација во голема мерка зависи од дисциплината на пациентот. Ако ги следите сите медицински препораки, телото ќе се прилагоди со тек на време на нови околности, пациентот ќе научи самоконтрола и регулација и ќе може да води скоро запознаен живот.