Ефектот на дијабетес на коскеното ткиво: чести фрактури и методи за нивно лекување
Резиме И причината за зголемениот ризик од фрактури на коските
 Компликациите на дијабетес мелитус и фрактури на коските како резултат на остеопороза се некои од најважните причини за морбидитет и морталитет кај постари пациенти и имаат многу карактеристики, вклучувајќи генетска предиспозиција, молекуларни механизми и фактори на животната средина. Врската помеѓу овие две хронични заболувања овозможува некои антидијабетични третмани да влијаат на метаболизмот на коските.
Компликациите на дијабетес мелитус и фрактури на коските како резултат на остеопороза се некои од најважните причини за морбидитет и морталитет кај постари пациенти и имаат многу карактеристики, вклучувајќи генетска предиспозиција, молекуларни механизми и фактори на животната средина. Врската помеѓу овие две хронични заболувања овозможува некои антидијабетични третмани да влијаат на метаболизмот на коските.
И гликемиската и хомеостазата на коските се контролирани од општите регулаторни фактори, кои вклучуваат инсулин, акумулација на крајни производи за глицирање, гастроинтестинални хормони, остеокалцин, итн. Оваа позадина им овозможува на индивидуалните фармаколошки агенси да влијаат на метаболизмот на коските, како дел од антидијабетична терапија, заради нивниот индиректен ефект врз метаболизмот на коскеното ткиво. диференцијација на клетки и процес на реновирање на коските. Врз основа на ова, важно е да се земат предвид фрактури на коските заради нивната кршливост како друга компликација на дијабетес и подетално да се дискутира за потребата од соодветно скрининг и превентивни мерки.
Дијабетесот тип 2 е поврзан со зголемен ризик од фрактура на коските, иако минералната густина на коскеното ткиво, според некои научници, не е засегната од тоа, па дури и повисока кај пациенти со дијабетес. Оваа каузалност се должи на веројатноста за комбинација на симптоми, вклучително и времетраење на дијабетес мелитус, несоодветна контрола на гликемии, поголем ризик од паѓање како резултат на хипогликемија, остеопенија, нарушена густина на коскените минерали и несакани ефекти на лекови, што може да доведе до поголем ризик од кршливост и фрактури на коските.
За жал, во моментов постои недостаток на научно знаење за ефектите на дијабетесот и повеќето антидијабетични третмани на коскеното ткиво и ризикот од фрактури на коските. Во овој поглед, бразилските научници спроведоа преглед за да го испитаат ефектот на дијабетес тип 2 врз метаболичките и механичките својства на коскеното ткиво и ризикот од фрактури на коските, резултатите од кои беа објавени на 19 октомври 2017 година во списанието Diabetology & Metabolic Syndrom.
Преваленцата на дијабетес се зголеми со растот на епидемијата на дебелината, главно како резултат на промените во животниот стил наметнати од современите услови. Пациентите со слабо контролиран дијабетес мелитус тип 2 се изложени на зголемен ризик од развој на компликации од оваа болест, вклучувајќи макроваскуларни заболувања, ретинопатија, нефропатија, невропатија и др. Неодамна, некои научници сметаат дека зголемениот ризик од фрактури на коските поради нивната кршливост е уште една сериозна компликација на дијабетес мелитус. .
Според резултатите од студијата во Ротердам, лица со дијабетес мелитус тип 2 покажале зголемен (за 69%) ризик од фрактури на коските во споредба со здрави луѓе. Иако, парадоксно, се забележува дека кај пациенти со дијабетес тип 2 се зголемува минералната густина на коскеното ткиво на феморалниот врат и лумбалниот 'рбет.
Остеопорозата е една од најважните причини за намалувањето на густината на коскените минерали, се дијагностицира кај околу 200 милиони жени ширум светот. Femaleенската популација на возраст над 50 години претставува повеќе од 8,9 милиони случаи на фрактури на коските годишно. И дијабетес мелитус тип 2 и остеопороза се хронични заболувања кои значително напредуваат со возраста, со можен истовремен курс, чија преваленца рапидно се зголемува низ целиот свет.
Некои научници забележуваат дека дијабетес тип 2 негативно влијае на јачината на коските, без оглед на густината на коскените минерали. Поголем ризик од фрактура е покажан во една студија, што укажува дека релативниот ризик од фрактура на коските е 1,64 (интервал на доверба од 95% 1,07–2,51) кај пациенти со дијабетес мелитус во споредба со здрави луѓе, дури и по корекција на минерали густина на коските и дополнителни фактори на ризик за нивна фрактура.
Во една од пресечните студии во кои биле вклучени пациенти со дијабетес мелитус тип 2, периферната квантитативна компјутерска томографија со висока резолуција и магнетната резонанца откриле дефекти и кај кортикалните и трабекуларните коски. Ремоделирањето на коскеното ткиво е исто така нарушено, што е потврдено со неговата хистоморфроматска анализа и е дополнителен фактор во зголемувањето на ризикот од фрактури на коските поради нивната кршливост кај пациенти со дијабетес мелитус тип 2.
Истите овие пациенти имаат зголемен ризик од сите клинички типови фрактури на коските, особено за популациите на Афроамериканците и Латинска Америка. Стареење, историја на фрактури на коските, употреба на глукокортикостероиди, подолго траење на дијабетес и лоша контрола на гликемиите се само некои од многуте можни фактори. Двете компликации на истовремени заболувања и дијабетични компликации, како што се сензорна невропатија и оштетување на видот, претставуваат поголем ризик од паѓање. Покрај тоа, ризикот од паѓање може да се поврзе, барем делумно, со зголемување на инциденцата на хипогликемија, постурална артериска хипотензија и васкуларни заболувања, што придонесува за зголемен ризик од фрактура на коските поради нивната кршливост.
Студиран е ефектот на нивото на витамин Д во крвта врз гликемиската контрола и густината на коскените минерали кај жени со дијабетес тип 2 во постменопаузалниот период. Витаминот Д игра фундаментална улога во метаболизмот на коските и може да влијае и на ризикот од развој на дијабетес тип 2 и на ефикасноста на третманот за пациенти со оваа болест. Некои студии известуваат за инверзна врска помеѓу серумскиот гликозилиран хемоглобин и нивото на витамин Д, додека други научници откриле дека зголемувањето на нивото на витамин Д во крвта ја подобрува гликемиската контрола кај пациенти со дијабетес тип 2.
Витаминот Д се чини дека го стимулира изразувањето на инсулинските рецептори, поради што недостаток на овој витамин може да биде поврзан со отпорност на инсулин. Научниците се обиделе да го проценат ефектот на нивото на витамин Д во крвта врз гликемиската контрола и метаболизмот на коските, но не биле во можност да демонстрираат јасна врска помеѓу нивото на овој витамин и контролата на глукозата или фрактури на коските поради остеопороза, иако беше објавено дека пациенти со ниска гликемиска контрола имаа пониско ниво витамин Д од индивидуи во контролната група.
Инсулинотропни полипептиди зависни од гликоза и пептиди слични на глукагон 1 и -2 се хормони што ги ослободуваат цревните ентероендокрини К-клетки во дуоденумот, проксималниот јејунум и од L клетките лоцирани во дисталниот илеум и попречно дебелото црево, соодветно. Инсулинопропен полипептид зависен од гликоза и пептид-1-сличен на глукагон се излачуваат веднаш после оброкот. Тие веднаш влегуваат во крвотокот во нивната активна хормонална форма и комуницираат со рецепторите кои ги врзуваат Г-протеините кои се присутни во некои целни клетки и ткива. Сепак, биоактивноста на овие два хормона е ограничена со брза деградација и инактивација на ензимот дипептидил пептидаза-4, кој е присутен во крвната плазма и е изразен во многу ткива.
Инсулинотропен полипептид зависен од гликоза и пептид-1-сличен на глукагон го стимулираат ослободувањето на инсулин од β-клетките на панкреасот со цел да го инхибираат производството на глукагон од а-клетки. Овие хормони активно влијаат на метаболизмот на коските, затоа што веднаш штом храната влегува во организмот, се потиснува ресорпцијата на коските. За време на внесот на енергија и вишокот на хранливи материи, рамнотежата има тенденција да формира коскено ткиво, додека во отсуство на енергија и хранливи материи, неговата ресорпција е подобрена.
Врз основа на ова, инсулинотропен полипептид зависен од гликоза и, евентуално, пептиди-1 и -2 слични на глукагон, можат да ја објаснат врската помеѓу внесот на хранливи материи и сузбивање на ресорпција или стимулација на формирање на коскеното ткиво. Студиите покажуваат дека пептид-2 сличен на глукагон може да влијае на метаболизмот на коските, дејствувајќи првенствено како антиасорптивен хормон, додека инсулинотропниот полипептид зависен од глукоза може да дејствува како антиресорптивен и анаболен хормон.
Дополнителен пристап за проучување на ефектот на дијабетес врз метаболизмот на коските е проценка на маркерите на метаболизмот на коските во серумот на крвта, поточно, остеокалцин и амино-терминалниот пропетид од колаген тип I, чие ниво на крв се намалува кај пациенти со дијабетес и инверзно се во корелација со нивото на гликоза во крвта и количината на масното ткиво. Овој концепт ја поддржува идејата дека биохемиските индикатори за формирање на коските се пониски кај пациенти со дијабетес.
Укажано е дека остеокалцинот исто така игра значајна улога во енергетскиот метаболизам. Во својата специфична форма, го стимулира лачењето на инсулин и ја зголемува чувствителноста на масното и мускулното ткиво на инсулин. Докажано е инверзна врска помеѓу нивото на остеокалцин во крвта и метаболички синдром, што укажува дека неговите пониски нивоа може да влијаат на патофизиологијата на дијабетес тип 2.
Склеростинот изразен со остеоцити е исто така негативен регулатор на метаболизмот на коските. Забележано е дека пациентите со дијабетес тип 2 имаат повисоко ниво на серумска склероза, што е поврзано со зголемен ризик од фрактури на коските. Студиите исто така покажуваат дека нивото на склеростин е директно поврзано и со времетраењето на дијабетес мелитус тип 2 и со нивото на гликозилиран хемоглобин и се обратно пропорционално со нивото на маркери на метаболизмот на коските.
Сумирајќи ги резултатите од прегледот, авторите заклучиле дека пациентите со дијабетес тип 2 имаат зголемен ризик од фрактури на коските поради нивната кршливост, кои не се предвидени со мерења на густината на коскената минерала. Овој повисок ризик е веројатно мултифакторски. И покрај овие карактеристики, во моментов нема препораки во врска со насочено рутинско скринирање или употреба на профилактички лекови за остеопороза кај пациенти со дијабетес мелитус.
Соодветната контрола на гликемијата го намалува овој ризик, како и ризикот од развој на микро- и макро-васкуларни компликации, што, според тоа, може да го намали производството на крајни производи на гликација, да го намали оштетувањето на крвните садови во целина и особено во коскеното ткиво, како и да го намали ризикот од паѓање. Пријавено е блиска врска помеѓу метаболизмот на коските и енергијата, а оваа врска се развива од моментот на диференцијација на адипоцитите и остеобластите од истите мезенхимални матични клетки.
Кај пациенти со хипергликемија, процесот на формирање на коските е инхибиран, а сите опишани механизми придонесуваат за полошо формирање и „квалитет“ на коскеното ткиво, со што се зголемува ризикот од фрактури на коските. Според научниците, во моментов е важно да се земат предвид фрактури на коските, поради нивната кршливост како дополнителна компликација на дијабетес и неопходно е да се препознае коскената болест кај дијабетесот како специфична патологија, како и да се разговара подетално за потребата од соодветно скрининг и превентивни мерки.
Остеопенија и остеопороза кај дијабетичари од тип 1 и 2
Луѓето со дијабетес треба да внимаваат на избегнување на какви било повреди, затоа што развиваат остеопороза и остеопенија против позадината на болеста.
Двете заболувања ја нарушуваат јачината на коските. Со остеопороза, ткивото станува порозно. Со текот на времето, скелетот ја губи способноста да носи голем товар.
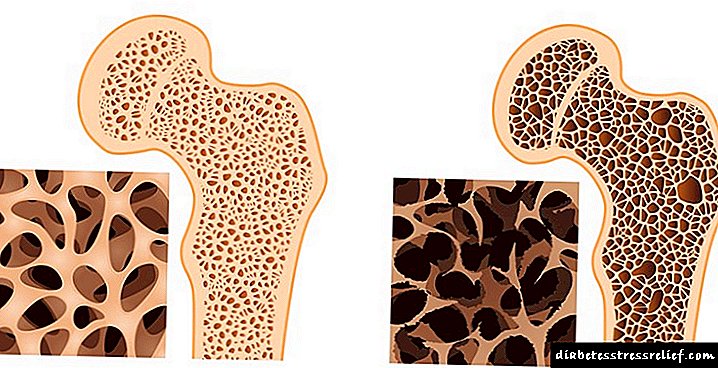
Здрава коска и остеопороза
Остеопенијата се карактеризира и со намалување на компонентата на коските. Но, не е толку голема. Затоа, со остеопороза, фрактури се јавуваат почесто.
Со возраста, овие дијабетични компликации ќе напредуваат додека коските стануваат кревки. Секоја повреда може да предизвика фрактура.
Фрактура на колкот кај постари лица со дијабетес
 Оваа штета е резултат на траума на главниот потпорен зглоб - колкот.
Оваа штета е резултат на траума на главниот потпорен зглоб - колкот.
Фрактурата на колкот е честа појава кај постарите луѓе. Причината е остеопороза.
Ослабените коски можат да се скршат дури и кога се обидувате да излезете од кревет. Womenените по 60-годишна возраст страдаат од таква повреда три пати почесто од мажите. Опасноста од такво оштетување на постарите лица е што процесот на лекување е многу долг, коските растат заедно лошо.
Едно лице е во кревет, што значи дека тој е неактивен. Како резултат, неговата благосостојба се влошува. Се развива тромбоемболизам, срцева слабост или пневмонија. И со дијабетес постои ризик од расипување на коските.
Која е причината за фрактури во дијабетес?
Главната причина за фрактури во дијабетес е недостаток на инсулин. Тоа влијае на реставрацијата на структурата на коските.
Последиците од високото ниво на шеќер во фрактури се:

- недостаток на инсулин го забавува производството на колаген од страна на младите клетки - остеобластите одговорни за формирање на коскеното ткиво,
- слаба регенерација
- високиот шеќер во крвта го зголемува бројот на остеокластите, што резултира во зголемена ресорпција на коските,
- дијабетесот го нарушува метаболизмот на коските и создава недостаток во синтезата на витамин Д. Како резултат, калциумот скоро и да не се апсорбира,
- како резултат на дисфункција на клетките на крвните садови, исхраната на коските е нарушена,
- сериозно губење на тежината повлекува осиромашување на сите телесни ткива, вклучувајќи коска,
- хронични заболувања против позадината на дијабетесот, на пример, невропатија, ги уништуваат нервните влакна и тие не создаваат импулси. Нозете стануваат бесчувствителни
- постои невралгија на феморалните и ишијатичните нерви. Нарушувања на моторните екстремитети се поретки. Ако се појави нецелосна парализа, може брзо да се третира со специјална терапија. Во случај на целосна парализа, се дијагностицираат атрофии на мускулите: рефлекси на тетива се отсутни, нозете брзо се заморуваат,
- недостаток на инсулин предизвикува интоксикација на организмот. Киселоста на крвта се зголемува како резултат на нарушен метаболизам. Ова доведува до деструктивни промени во централниот нервен систем.
Кој е изложен на ризик?
Во адолесценцијата, формирањето на коските доминира во ресорпцијата. Со возраста, напротив, уништувањето преовладува над формирањето на нови клетки. Почесто овој процес се забележува кај жени по 50 години.
Може да се појави ризик од фрактура ако:
- порано имало фрактури што предизвикале истенчување на коската
- постои голема веројатност за инфекција со отворена фрактура: бактериите можат да влезат во раната,
- високиот шеќер со декомпензиран дијабетес ги уништува клетките на коските,
- низок имунитет
- нарушениот метаболизам ја инхибира регенерацијата на клетките,
- генетска предиспозиција за остеопороза,
- возраст Колку е постара ликот, толку е поголем ризикот од фрактура,
- ниска подвижност на пациентот. Особено кај дијабетес, кога честопати имате прекумерна тежина,
- продолжена употреба на глукокортикоиди или препарати кои содржат алуминиум,
- под тежина (тенка).
Дијагностички мерки
 Ако е осомничена фрактура, важна точка е точната дијагноза. Затоа, преглед и идна терапија треба да го спроведе трауматолог.
Ако е осомничена фрактура, важна точка е точната дијагноза. Затоа, преглед и идна терапија треба да го спроведе трауматолог.
Прво, пациентот се подложува на клиничко испитување. Пациентот е прегледан, палпација и прислушување на оштетената област.
Проверете ја чувствителноста и подвижноста на зглобот, неговата сила на мускулите. Следниот чекор: Х-зраци преглед. Сликата дава детална слика за фрактурата и локацијата на нејзината локација. Доколку е потребно, може да се препише и компјутерска томографија.
Конзервативни методи
 Овие методи учествуваат со 84% од сите повреди. Тие се изведуваат во случај на затворена фрактура и со поместување на фрагменти.
Овие методи учествуваат со 84% од сите повреди. Тие се изведуваат во случај на затворена фрактура и со поместување на фрагменти.
Задача на лекарот е правилно да залечи фрагменти од оштетената коска (репозиција) и потоа да го поправи болното место со малтер од малтер.
Ако фрактурата е нестабилна (бутот или пределот на долниот дел на ногата), се користи скелетни влечење. Во овој случај, тегови се користат за спојување на фрагменти. Исто така се користат ортози, игли за плетење и завои. Во благи случаи, се пропишува курс на вежби за физиотерапија.
Хируршка интервенција
Тие сочинуваат 16% од случаите. Хируршки третман вклучува следниве методи:

- отворено репозиционирање. Цел: изложеност на оштетената област, отстранување на ограниченото ткиво, правилно совпаѓање на фрагменти на коските, зашивање на зашиено ткиво и примена на гипс. Овој метод не обезбедува сигурна фиксација: фрагменти за време на последователната операција лесно се раселени,
- остеосинтеза. Цел: поврзување на фрагменти со хирургија со употреба на фиксирачки структури до конечна фузија.
Покрај тоа, таквата терапија е придружена со задолжителни мерки:
- зајакнување на имунитетот со помош на минерални и витамини препарати,
- усогласеност со стерилитет. Особено внимание се посветува на отворените фрактури: тие редовно се третираат со антимикробни агенси,
- постоперативна рехабилитација.
Ендопротетика како метод на лекување
Принципот на оваа терапија се заснова на замена на оштетените артикуларни елементи со импланти. Ако се заменат сите компоненти на коската, тие велат за тотална ендопротетика, ако една - за полу-протетика.

Хип ендопротетика
Денес, оваа технологија е призната како најефикасна за враќање на изгубените функции на екстремитетите. Особено често се користат ендопротези на зглобовите на рамото, коленото и колкот.
Принципи за прва помош
Бидете сигурни да повикате брза помош.
Во случај на отворена фрактура (фрагмент на коска е видлив, а раната крвари), треба да се дезинфицира оштетување (брилијантно зелена, алкохол или јод). Потоа направете тесно облекување за да избегнете загуба на крв.
Докторите кои пристигнуваат ќе администрираат анестетички инјекции и правилно ќе применат сплит. За да го отстраните едемот, можете да нанесете ладно на раната и дајте пилула на аналгин. Ако жртвата замрзне, покријте го.
Но, ако не е можно да повикате брза помош, ќе мора да го направите автобусот сами. Користете кој било материјал што ќе го најдете: ски-столбови, прачки, табли.
 Кога правите гума, почитувајте ги следниве правила:
Кога правите гума, почитувајте ги следниве правила:
- треба да ги фати зглобовите над и под фрактурата,
- завиткајте го држачот со мека крпа или памук
- гумата мора да биде прицврстена. Ако кожата се претвори во сина боја, завојот треба да се олабави.
Поправете го оштетениот екстремитет во положбата во која се наоѓа.
Период на рехабилитација
 Овие се мерки насочени кон целосно обновување на изгубените функции.
Овие се мерки насочени кон целосно обновување на изгубените функции.
Програмата за рехабилитација се состои од:
- вежби за физиотерапија. Главниот услов: вежбањето не треба да биде болно,
- масажа. Може да биде рачен или хардвер,
- физиотерапија: кал и хидротерапија, електрофореза. Постојат контраиндикации!
Фрактурите се подобри кај децата и кај здравите луѓе. Покрај тоа, природата на штетата е од големо значење. Ако бројот на фрагменти за време на повреда е мал, и тие се лесни за корекција, прогнозата е добра. Со сериозна фрагментација, потребна е сериозна терапија.
Спречување на повреда
 За зајакнување на коските, се препорачува:
За зајакнување на коските, се препорачува:
- добра исхрана богата со калциум и витамини. Протеинска храна е потребна во диетата,
- почесто да биде на сонце
- во производството и во секојдневниот живот важно е да се следат безбедносни мерки на претпазливост,
- Не останувајте премногу долго дома, движете се повеќе.
Поврзани видеа
Зошто фрактури често се појавуваат кај дијабетес? Како да се врати областа на феморалниот врат и другите екстремитети? Одговори во видеото:
Кај дијабетес, ризикот од фрактури е многу голем и може да биде опасен по живот. Затоа, промовирајте здравје на коските со вежбање и не заборавајте за контролирање на шеќерот во крвта.
- Стабилизира нивото на шеќер подолго време
- Враќа производство на панкреас инсулин
Дознајте повеќе. Не е дрога. ->
Регистрација на порталот
Ви дава предности во однос на редовните посетители:
- Натпревари и вредни награди
- Комуникација со членовите на клубот, консултации
- Вести за дијабетес секоја недела
- Форум и можност за дискусија
- Текст и видео разговор
Регистрацијата е многу брза, трае помалку од една минута, но колку е сè корисно!
Информации за колачиња Ако продолжите да ја користите оваа веб-страница, претпоставуваме дека прифаќате употреба на колачиња.
Во спротивно, оставете ја страницата.