Микроангиопатија кај дијабетес
Дијабетична ангиопатија - генерализирана васкуларна лезија кај дијабетес, се шири и на мали крвни садови (микроангиопатија) и во артерии од голем и среден калибар (макроангиопатија).
Дијабетична микроангиопатија - специфична дијабетес мелитус широко распространета лезија на малите крвни садови (артериоли, капилари, венули), карактеризирана со промени во нивната структура (задебелување на мембраната на подрумот, размножување на ендотелија, таложење на гликозаминогличани во васкуларниот ид, артериоли, wallидни хијалинози, микротромбози, развој на микроануризми за пермеабилност на пермеабилност на пермеабилноста на пермеабилност на пермеабилност на пермеабилност на пермеабилност на пермеабилноста на дозвола :
1. Дијабетична ретинопатија - главна причина за слепило кај пациенти со дијабетес, не-размножувачки (присуство на микроануризми, хеморагии, едеми, цврсти ексудати во мрежницата), препролиферативни (+ промени во мрежницата вени: јасност, мачење, јамки, повлекување, флуктуации на васкуларен калибар) и пролиферативен (+ појава на нови садови) , широки чести крварења во мрежницата со негово одвојување и интензивно формирање на сврзно ткиво) форми, клинички поплаки за треперење мушички пред очите, дамки, сензација на магла, заматени предмети, напредувајќи пониско е визуелна острина.
Скрининг за дијабетична ретинопатија.
„Златниот стандард“ е стереоскопска фотографија во боја на фундусот, флуоресцентна ангиографија на мрежницата и директна офталмоскопија е достапна за скрининг во моментов.
1 преглед по 1,5-2 години од датумот на дијагностицирање на дијабетес, во отсуство на дијабетична ретинопатија, преглед најмалку 1 пат во 1-2 години, доколку е достапен - најмалку 1 пат годишно или почесто, со комбинација на дијабетична ретинопатија со бременост , AH, CRF - индивидуален распоред за испитување, со ненадејно намалување на визуелната острина - итно испитување од офталмолог.
Принципи на третман на дијабетична ретинопатија:
1. Терапија со лекови: максимална компензација за метаболизмот на јаглени хидрати (орални лекови за намалување на шеќерот, инсулинска терапија), третман на истовремени компликации, антиоксиданти (никотинамид) за не-пролиферативна дијабетична ретинопатија со покачени крвни липиди, хепарини со мала молекуларна тежина во почетните фази на процесот
2. Фотокоагулација на ретинални крвни садови во почетните фази на дијабетична ретинопатија (локални - фокуси на ласерска коагулација се применуваат во пределот на патолошкиот процес или предбраната хеморагија, фокалните - коагулати се применуваат во неколку редови во парамакуларните и парапапиларните области, пантетинални - користени за пролиферативна ретинопатија, од 1200 до 1200 фокуси се применуваат во табела за проверка на мрежницата, сè до парамакуларните и парапапиларните региони до екваторијалната зона на мрежницата).
3. Криокоагулација - индициран за пациенти со пролиферативна дијабетична ретинопатија, комплицирана со чести крварења во стаклестото тело, грубо зголемување на неоваскулацијата и пролиферативното ткиво, се спроведува прво во долната половина на очното јаболко, а по една недела во горната половина, се овозможува подобрување или стабилизирање на преостаната визија, за да се спречи целосен вид слепило.
4. Витректомија - индициран за повторливи стаклести крварења со последователен развој на фибротични промени во стаклестото тело и мрежницата
2. Дијабетична нефропатија - поради нодуларна или дифузна нефроангиосклероза на бубрежниот гломерули.
Клинички и лабораториски манифестации на дијабетична нефропатија.
1. Во почетните фази, субјективните манифестации се отсутни, во клинички изразена фаза, карактеристични се зголемувањето на протеинурија, артериска хипертензија, нефротски синдром, прогресивна клиника за хронична бубрежна инсуфициенција.
2. Микроалбуминурија (екскреција на уринарниот албумин, надминувајќи ги нормалните вредности, но не достигнувајќи го степенот на протеинурија: 30-300 мг / ден) - најраниот знак на дијабетична нефропатија, со појава на постојана микроалбуминурија, клинички изразената фаза на болеста ќе се развие за 5-7 години.
3. Хиперфилтрација (GFR> 140 ml / мин) - рана последица на ефектот на хипергликемија врз функцијата на бубрезите кај дијабетес, придонесува за оштетување на бубрезите, со зголемување на времетраењето на дијабетесот, GFR постепено се намалува во однос на зголемувањето на протеинурија и сериозноста на степенот на хипертензија
Во доцните фази на дијабетична нефропатија карактеристични се постојаната протеинурија, намалување на GFR, зголемување на азотемија (креатинин и крвна уреа), влошување и стабилизирање на хипертензијата и развој на нефротски синдром.
Фаза на развој на дијабетична нефропатија:
1) хиперфункција на бубрезите - зголемување на GFR> 140 ml / min, зголемување на бубрежниот проток на крв, бубрежна хипертрофија, нормоалбуминурија 131 I од тироидната жлезда: стапката на апсорпција е нагло зголемена после 2-4 и 24 часа.
6) скенирање на радиоизотоп на тироидната жлезда - ви овозможува да ги идентификувате функционално активното ткиво, да ја одредите формата и големината на жлездата, присуството на јазли во него, карактеристична зголемена слика на тироидната жлезда со зголемено зафаќање на изотопот
7) радиоимунистичко определување на нивото на крвта на Т3 и Т4
8) определување на содржината во крвта на јод поврзан со протеини, индиректно одразувајќи ја функцијата на тироидната жлезда: показателите се зголемуваат
9) рефлексометрија - значително скратување на времето на Ахиловата тетива рефлекс (индиректен метод за одредување на функцијата на тироидната жлезда, што го карактеризира периферниот ефект на тироидните хормони)
Принципи на третман на ДТЗ:
1. Тиростатски агенси: мерказолил / тиамазол 30-60 мг / ден орално во 4 поделени дози за да се намалат симптомите на тиреотоксикоза, тогаш дозата се намалува за 5 мг неделно за поддршка на 2,5-10 мг / ден, поддршка на калиум перхлорат 400 мг / ден орално ( се користи во случај на нетолеранција кон мерказолилум), литиум карбонат, микроодиодидни препарати (раствор на Лугол, таблети „Микројоди“)
2. GCS е прикажано: 1) во тешки случаи на заболување со изразено зголемување на тироидната жлезда и значителен егзофталмос, 2) со тешка леукопенија за време на третман со мерказолил и не може да се лекува со стимуланси на леукопоеза (ако е невозможно да се откаже мерказолил), 3) со тиротоксична криза, тиротоксичен офталмоп , 4) во отсуство на ефект на третман со тиреостатика, се препорачува преднизон 15-30 мг / ден (2/3 од дневната доза од 7-8 часот по полноќ, 1/3 на 11 часот по полноќ), наизменично е можно за да се спречи инхибиција на кората на надбубрежната жлезда ( назначување на 48-часовна доза на GCS наутро секој втор ден) или наизменично (наизменично 3-4 дена од земање на GCS со паузи од 3-4 дена)
3. Имуномодулаторна терапија за нормализирање на функцијата на имунолошкиот систем: натриум нуклеинат во прав 0,1 g 4 пати на ден 3-4 недели, тималин 10-30 mg / ден i / m 5-20 дена, тактивин 1 ml p / до 5-6 дена, декарис / левамизол 150 мг 1 пат / ден во тек на 5 дена
4. Бета-блокатори - индицирани за која било форма на DTZ, особено тешка, а исто така поврзана со хипертензија и аритмии: пропранолол 40 мг 4 пати на ден орално или селективно бета-адренолитици (талинолол / корданум)
5. Третман со радиоактивен јод (131 I се акумулира во тироидната жлезда и испушта бета честички кои го уништуваат) - се спроведува со неефикасност на тиростатска терапија, тешки форми на тиреотоксикоза со компликации, рецидиви на ДТЗ по хируршки третман
6. Хируршки третман: субтотална ресекција на тироидната жлезда според Николаев - е индициран за тешки форми на болеста, за умерени форми без ефект од тиреостатска терапија, за време на бременост и лактација, за нодуларни, мешани форми на гушавост, за голем степен на проширување на тироидната жлезда, Развој на м-р
7. Третман на офталмопатија: се препорачува да носите темни очила, да спиете со подигната глава, периодично да земате диуретици (фуросемид 40 мг орално 2 пати / недела), вметнете капки хидрокортизон во очите и нанесувајте хидрокортизон маст над очните капаци (го намалува конјунктивитис и кератитис), ретробулбарна администрација во растителни влакна GCS (4 mg дексазон со интервал од 4 дена, текот на третманот е 6-8 инјекции), лидаза (хијалуронидаза) 1 ml во 1 ml физички. раствор, парлодел 25 мг 2 пати на ден преку уста (инхибира производство на тиротропин, го намалува егзофталмосот, едемот и фиброзата во ретробулбарна влакна).
8. Симптоматски третман (седативи, анксиолитици, анаболни лекови, хепатопротектори, антихипертензивни лекови, итн.)
Видови васкуларни нарушувања
Во зависност од локализацијата на погодените крвни садови, најчести видови на болести се:
- нефропатија
- ретинопатија
- микроангиопатија на долните екстремитети.
Со нефропатија, патолошките промени влијаат на скоро сите мали садови на бубрезите. Заедно со ова, погодени се и големи артерии, што доведува до нарушено функционирање на овој орган. Локалниот метаболизам не е доволно интензивен, ткивата и клетките не ги добиваат потребните кислород и хранливи материи. Покрај васкуларните промени, со нефропатија, страда и процесот на филтрација и структурите одговорни за нејзино спроведување (тубули и гломерули).
Ретинопатија е лезија на мрежницата. Малите крвни садови во оваа област се одговорни за нормалното снабдување со крв на важни компоненти на органот за визија, така што нивните болни промени негативно влијаат на способноста на лицето да се види. Во зависност од фазата на ретинопатија, симптомите можат да бидат и мали и многу вознемирувачки за пациентот. Најтешкиот исход на микроангиопатијата на очите е слепило, затоа, дијабетичарите треба редовно да ги прегледуваат офталмолог.
Промените во садовите на долните екстремитети се една од причините за развој на дијабетичен синдром на стапалото. Повреда на циркулацијата на крвта, спроведување на нервите доведуваат до недоволна исхрана на мускулите на нозете, така што овие ткива го губат нормалниот тон и еластичност. Кожата на долните екстремитети станува сува, сите пукнатини и гребнатини се претвораат во влезната порта за инфекција. Оштетувањето на кожата на нозете заздравува многу долго и е тешко, едно лице може да доживее болни трофични чиреви. Најстрашна компликација на ангиопатија на долните екстремитети е гангрена, што доведува до или ампутација или смрт.
Причини за појава
Дијабетична микроангиопатија се јавува поради повреда на микроциркулацијата на крвта, како резултат на што на садовите им недостасува кислород и хранливи материи. Нарушувања во метаболизмот на јаглени хидрати предизвикани од дијабетес, доведуваат до абнормално функционирање на мембраните и wallsидовите на капиларите, артериолите и венулите, бидејќи овие структурни елементи содржат и јаглени хидрати.
Поради дијабетес, преостанатите производи на протеински метаболизам се акумулираат во крвта на пациентот, што нормално треба да се излачува од телото. Ова доведува до промени во својствата на крвта и задебелување на theидовите на малите крвни садови. Најчесто, микроангиопатијата се јавува во 10-15 година од текот на дијабетисот, но има и случаи на брз развој на патологија по 1-2 години од почетокот на ендокрини заболувања. Тоа е причината зошто апсолутно сите пациенти спаѓаат во групата на ризици, а за да го одржат своето здравје треба внимателно да го слушаат своето тело и да го посетат лекарот навреме.
На самиот почеток на развојот на патолошкиот процес (без оглед на нејзината локација), симптомите се толку незначителни што човекот ретко обрнува внимание на нив. Ако зборуваме за проблеми со садовите на нозете, тогаш нивните примарни знаци може да бидат пецкање или чувство на вкочанетост.
Како што напредува патологијата на пациентот, следниве симптоми почнуваат да се мачат:
- цртање болки во нозете
- зголемен замор
- оток
- прекумерна сувост на кожата на стапалата и нозете,
- опаѓање на косата во оваа област,
- грчеви
- губење на температурата и (или) чувствителност на болка,
- формирање на трофични чиреви кои тешко се лекуваат.
Нозете на пациентот често остануваат ладни дури и за време на жешката сезона, поради недоволна циркулација на крвта. Покрај проблемите со малите крвни садови, во процесот се влечат нерви и големи артерии и вени. Поради ова, бојата на кожата на нозете може да стане бледа или да стане виолетова, цијанотична. Непочитувањето на правилата за лична хигиена, како по правило, ја влошува ситуацијата и станува поттик за развој на заразни лезии. Одржувањето на нозете чисти и суви е едно од главните правила за начин на живот за дијабетес.
Ретинопатија во почетните фази скоро и да не се чувствува себеси, иако кога се прегледува од офталмолог, таков пациент може веќе да има промени. Честопати, пациентите таквите манифестации им припишуваат на замор и не им придаваат посебно значење. Првично, пред очите може да се појават мали „муви“ или искри, но визуелната острина, како по правило, не страда. Тогаш лицето забележува дека му станува потешко да работи на компјутер, да чита и да пишува (очите му се многу уморни и јасност на видот се намалува). Симптомите се зголемуваат како што се влошува состојбата на мрежницата, а доколку не се консултирате со лекар навреме, ризикот од слепило се зголемува.
Тешко е да се сомневате во нефропатија на почетокот на неговиот развој, бидејќи може да се манифестира само со присуство на протеини во урината (ова може да се открие со полагање на анализа). Кога оштетувањето на бубрезите станува поизразено и хронично, едно лице може да биде вознемирено од едем, скокање на крвниот притисок, нарушено мокрење, мирис на амонијак од устата и постојана слабост.
Дијагностика
За да се утврди дијагноза на микроангиопатија на долните екстремитети, потребно е преглед на лекар, лабораториски тестови на крв и рендген зраци. Мали и големи садови на нозете може да се испитаат и со употреба на Доплер (ултразвук во боја). Во некои ситуации, може да се препише МНР или компјутерска томографија за да се разјаснат контроверзните проблеми. За да се добие точна слика, честопати се препорачува на пациентот да помине таква студија со средство за контраст, што ја подобрува јасност на сликата.
Со нефропатија при општата анализа на урината, често се наоѓаат промени што стануваат причина за посериозна дијагноза.
Можно е да се утврдат васкуларни нарушувања во бубрезите со помош на ултразвук, Х-зраци, МНР. За да се процени состојбата на мрежницата и раното откривање на ретинопатија, пациентот треба да помине редовни прегледи од офталмолог. Покрај консултациите и прегледот, лекарот често користи инструментални методи за испитување на окуларниот апарат, врз основа на кој извлекува заклучок за присуство или отсуство на патолошки промени.
Третманот на микроангиопатија кај дијабетес зависи од локализацијата на патолошкиот процес. Многу е тешко да се запре почетокот на ретинопатија, проблеми со садовите на нозете или нефропатија, но сепак е можно малку да се забави нивниот развој. Главните компоненти на третманот на сите васкуларни нарушувања во организмот се одржувањето на шеќерот во крвта на целното ниво и следењето на диетата. Без ова, никакви локални процедури и помошни лекови нема да помогнат или да дадат траен резултат.
За нормализирање на протокот на метаболички процеси во мрежницата, на пациентот може да му се препише зајакнување на капки за очи, витамини и лесна масажа на очните капаци. Ваквите постапки нема да го отстранат проблемот целосно, но ќе ја забават неговата прогресија. Со нефропатија, важно е да се следи диета, да се напушти сол и голема количина на протеини и да се контролира крвниот притисок.Со истовремена хипертензија, пациентот мора да земе антихипертензивни лекови (на пример, АКЕ инхибитори).
Голема телесна маса негативно влијае на состојбата на долните екстремитети, бидејќи во овој случај тие имаат премногу оптоварување. Умерениот спорт и долги прошетки се исто така важни за зголемување на протокот на крв, подобрување на инервацијата на ткивата и подобрување на метаболичките процеси. Дневната само-масажа и гимнастика ефикасно го намалуваат ризикот од развој на дијабетичен синдром на стапалото. Понекогаш на пациентот може да им се препишат хардверски физиотерапевтски процедури и мази за локална примена, кои ја подобруваат состојбата на меките ткива и крвните садови на нозете.
Превенција
Најефективниот начин за спречување на какви било васкуларни компликации на дијабетес е да се одржи шеќерот во крвта на целно ниво. За да го направите ова, важно е да следите диета, да бидете навреме закажани прегледи од страна на ендокринолог и да земете тестови на крвта.
Исто така, за превенција, пожелно е:
- престанете да пушите и да пиете алкохол,
- ограничете ја количината на сол што јадете со храна,
- редовно проверувајте го нивото на холестерол во крвта и, доколку е потребно, намалете го,
- водат активен животен стил
- да го контролира крвниот притисок, да се спречи нејзиното нагло зголемување.
Дијабетес мелитус, се разбира, влијае на состојбата на крвните садови, и скоро е невозможно целосно да се спречат негативните промени во нив. Но, кога идентификувате проблеми во рана фаза, можете да спречите влошување на патолошкиот процес. Здравиот начин на живот и придржувањето кон препораките на лекарот што посетува им овозможува на многу дијабетичари да заборават на компликациите на болеста долго време.
Дијабетична микроангиопатија - дијагноза и третман
Дијабетична микроангиопатија е лезија на мали крвни садови - капилари, артериоли и венули. Овој феномен е многу чест, што доведува до негативни последици. За да се спречи појавата на оваа состојба, вреди да се следат сите медицински состаноци. Ако се појават слични симптоми, потребно е итно дејство.
Суштината на патологијата
 Дијабетичната микроангиопатија се подразбира како васкуларно оштетување, што е резултат на продолжена хипергликемија. Во суштина, постои промена во малите садови - капилари, венули и артериоли. Патологијата може да не се манифестира 10-15 години - ова е одредено од компензаторните способности на пациентот.
Дијабетичната микроангиопатија се подразбира како васкуларно оштетување, што е резултат на продолжена хипергликемија. Во суштина, постои промена во малите садови - капилари, венули и артериоли. Патологијата може да не се манифестира 10-15 години - ова е одредено од компензаторните способности на пациентот.
Зголемувањето на гликозата во крвта предизвикува акумулација на имунолошки материи на wallsидовите на крвните садови. Ова предизвикува отекување на мембраните и стеснување на луменот на садовите, што доведува до повреда на циркулацијата на крвта.
Овој процес е придружен со нарушување на одливот на крв, формирање на мали згрутчување на крвта, промена во метаболичките процеси. Долго време, клетките се дефицитарни во кислород. Ова доведува до забавување на нивната поделба и зголемено распаѓање.
Голем број фактори доведуваат до појава на микроангиопатија кај дијабетес мелитус:
- Неповратни процеси како резултат на ненадејно зголемување на васкуларната пропустливост,
- Повреда на структурните елементи на сврзните ткива,
- Тромбоза - појава во крвните садови на згрутчување на крвта што ја нарушува циркулацијата на крвта,
- Хијалинска дистрофија - се карактеризира со таложење на протеински компоненти кои имаат густа структура,
- Некроза - смрт и смрт на ткива.
Како што растат нивото на шеќер, во организмот се произведуваат слободни радикали и пероксиди. Тие провоцираат уништување и труење на ендотелот, што е многу важно за целосна регенерација на ткивата и другите функции.
Нормално, ендотелиумот произведува азотен оксид. Со развојот на патологијата, производството на оваа супстанција се намалува. Во оваа ситуација, бродовите ја губат својата можност самостојно да се шират. Ова станува причина за патологии на срцето и крвните садови.
Класификација
Многу луѓе се заинтересирани за она што се однесува на микроангиопатии кај дијабетес. Во зависност од локализацијата на аномалијата, се забележани следниве видови на заболување:
- Нефропатија,
- Ретинопатија
- Микроангиопатија на нозете.
Ретинопатија се подразбира оштетување на окуларната мрежницата. Малите садови во оваа област се одговорни за снабдувањето со крв на важни елементи на органот на видот. Бидејќи патолошките промени предизвикуваат оштетување на видот. Во зависност од фазата на ретинопатија, манифестациите може да бидат мали или да предизвикаат сериозни непријатности кај пациентот до целосно губење на видот.
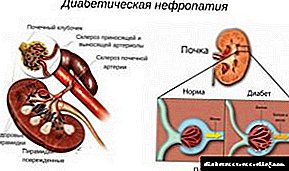 Со нефропатија, абнормални промени влијаат на скоро сите мали садови на бубрезите. Покрај тоа, големи артерии можат да страдаат, што доведува до проблеми во работата на ова тело. Локалниот метаболизам не е доволно добар. Ова предизвикува недоволно снабдување со кислород и корисни елементи.
Со нефропатија, абнормални промени влијаат на скоро сите мали садови на бубрезите. Покрај тоа, големи артерии можат да страдаат, што доведува до проблеми во работата на ова тело. Локалниот метаболизам не е доволно добар. Ова предизвикува недоволно снабдување со кислород и корисни елементи.
Исто така, со нефропатија, филтрацијата е нарушена и влијаат структурите што се одговорни за овој процес.
Лезии на садовите на нозете стануваат една од причините за појава на дијабетично стапало. Промените во нервната спроводливост и циркулацијата на крвта предизвикуваат неухранетост во мускулното ткиво на нозете. Затоа, дијабетичната микроангиопатија на долните екстремитети предизвикува губење на нормалниот тон на кожата. Станува посува и секоја штета доведува до инфекција.
 Било гребнатини и лезии на дермисот заздравуваат многу долго време. Пациентот може да се појави трофичен чир. Најопасната компликација што може да предизвика микроангиопатија на долните екстремитети кај дијабетес е гангрена. Тоа доведува до ампутација на екстремитетот или до смрт.
Било гребнатини и лезии на дермисот заздравуваат многу долго време. Пациентот може да се појави трофичен чир. Најопасната компликација што може да предизвика микроангиопатија на долните екстремитети кај дијабетес е гангрена. Тоа доведува до ампутација на екстремитетот или до смрт.
Клиничка слика
Во почетната фаза на појавата на патологијата, нејзините симптоми се толку невидливи што пациентот едноставно ги игнорира. Со оштетување на садовите на нозете, трнење и вкочанетост се главните манифестации.
Како што се развива аномалија, се појавуваат следните манифестации:
- Болка во нозете со влечен карактер,
- Оток
- Висок замор,
- Преголема сувост на стапалата и нозете,
- Конвулзивен синдром
- Губење на косата на нозете
- Губење на чувствителност
- Појавата на трофични чиреви, кои тешко се лекуваат.
Циркулаторните проблеми прават нозете на пациентот да останат ладни дури и во топлината. Покрај поразот на малите крвни садови, нервните влакна, вените и артериите често се вклучени во абнормалниот процес. Ова може да доведе до промена на бојата на кожата - станува црвена, сина или бледа боја.
Прекршувањето на правилата за хигиена обично доведува до влошување на состојбата и создава предуслови за инфекција на раните. Затоа, лекарите силно препорачуваат нозете да ги одржувате суви и чисти.
Во почетните фази на ретинопатија, се забележува асимптоматски тек. Сепак, офталмолог за време на прегледот може да забележи вакви промени. На почетокот муви или искри може да се појават пред очите, но визуелната острина не се намалува.
Тогаш станува тешко за пациентот да пишува, да работи на компјутер или да чита. Клиничката слика е влошена бидејќи е засегната мрежницата. Ако не контактирате со офталмолог, постои ризик од целосно губење на видот.
Откривање на нефропатија во рана фаза на развој е многу проблематично. Патологијата се манифестира исклучиво со формирање на протеини нечистотии во урината. Клиничката анализа ќе помогне да се открие оваа супстанција.
Ако оштетувањето на бубрезите станува поизразено, има оток, пад на притисокот, проблеми со мокрење. Многу луѓе доживуваат постојана слабост, мирисаат амонијак од устата.
Дијагностичко истражување
 Прво на сите, треба да го одредите типот на дијабетес. Болеста од првиот тип е зависна од инсулин, патологијата од вториот тип не бара воведување на вештачки инсулин.
Прво на сите, треба да го одредите типот на дијабетес. Болеста од првиот тип е зависна од инсулин, патологијата од вториот тип не бара воведување на вештачки инсулин.
Лекарите ги анализираат и податоците за гликемискиот профил, Ц-пептид, глициран хемоглобин.
Специјалистот треба да ја проучи историјата на патологијата, да спроведе преглед и да ги идентификува компликациите. Ако има сомневања за микроангиопатија, изведете такви студии:
- Fundusgraphy - микроскоп ја анализира структурата на фундусот на очното јаболко. Постапката ви овозможува да ја идентификувате желбата на крвните садови, да откриете микроскопски згрутчување на крвта и заоблување на леќи.
- Ултразвучно испитување на внатрешните органи - ви овозможува да утврдите нарушувања на циркулацијата, зголемување на големината на бубрезите и акумулација на урина во бубрежната карлица. Постапката исто така помага да се идентификува стеснување на луменот на различни садови.
- Компјутеризирана и магнетна резонанца - помогне да се симулира структурата на целните органи и да се утврдат абнормални промени.
- Ангиографија на нозете - вклучува спроведување на рендгенски слики со употреба на контраст. Благодарение на постапката, можно е да се одреди големината на садовите и степенот на нивно боење со контраст.
- Реовазографија - се користи за проценка на артерискиот проток на крв во нозете. Студијата исто така помага да се утврди патентноста на капиларите и квалитетот на венскиот одлив.
Методи на лекување
За да се справат со патологијата, неопходно е јасно да се усогласат сите препораки на лекарот. Бидете сигурни да се откажете од пушењето, да обезбедите умерено вежбање и нормализирање на тежината.
Од диетата е да се отстранат јаглехидратите кои лесно се варат. Во некои случаи, потребна е диета со ограничување на сол.
Покрај инсулин, дел од сложената терапија на патологијата е употреба на колоиден фитоформулус кои влијаат на сите елементи на развој на дијабетес. Тие имаат хипогликемичен ефект, ја нормализираат микроциркулацијата, му ги доставуваат на организмот потребните компензации за компликациите на болеста.
Во болницата може да се користат ангиопротектори, кои придонесуваат за реставрација и заштита на крвните садови. Оваа категорија вклучува лекови како што се пармидин, ангин, дицинон.
За подобрување на метаболичките процеси, се користат триметазидин и мелкронат. Употребата на статини, како што се аторвастатин, симвастатин, треба да се третира многу внимателно. Покрај намалувањето на холестеролот, тие можат да предизвикаат сериозни негативни реакции.


Според индикациите, може да се користат антикоагуланси. Тие помагаат во намалување на коагулацијата на крвта. Овие средства вклучуваат фраксипарин, хепарин, итн.
Како додаток на главната терапија, специјалистите пропишуваат средства како што се изложеност на ласер, магнетотерапија, акупунктура. Може да се користат и други техники на физиотерапија кои можат да ја нормализираат васкуларната морфологија и да се справат со болки во нозете.
Микроангиопатија кај дијабетес е прилично сериозна состојба, што доведува до опасни последици. Јасна имплементација на медицински назначувања и корекција на живот помага да се избегне тоа. Ако се појават симптоми на патологија, веднаш треба да контактирате со ендокринолог. По нормализирање на состојбата, последователно се бара да поминат годишни превентивни прегледи.
Главните манифестации на болеста
Клиничката слика на болеста зависи од локацијата и степенот на лезијата.
Како резултат на зголемен осмотски притисок, што е предизвикано од зголемен шеќер во крвта и прекумерно внесување вода, пациентот развива оток во клетките на ткивата. Поради повреда на протеините и метаболизмот на мастите, состојбата на крвните садови се влошува, црвените крвни клетки се оштетени, се појавуваат крварења (пурпура) и се јавува бубрежна слабост.
Други сорти на болеста:
- дијабетична нефропатија - забележана кај третина од пациентите. Со него, функцијата на бубрезите е нарушена, се појавува оток, голема количина на протеини е присутна во урината,
- патологија на садови лоцирани во долните екстремитети,
- оштетување на садовите на мрежницата на очното јаболко (ангиоретинопатија).
Реверзибилната природа на почетните промени во садовите за време на пристапот на третман подразбира сосема различни терапевтски активности во споредба со терапија за длабоки органски васкуларни лезии.
Врз основа на ова, се разликуваат три фази на ангиопатија кај дијабетес:
- клинички
- функционален
- органски.
Пациентите со првата фаза на поплаки обично не се случуваат. Нема патологии за време на прегледот. Сепак, според резултатите од биохемиските анализи, се открива висок показател за холестерол, се зголемува бројот на капилари на прстите.
Во втората фаза, при долги прошетки се појавуваат благи и минувачки болки во нозете, се појавуваат грчеви, температурата на кожата на долните екстремитети се намалува за 2-3 степени. Се појавуваат биохемиски смени, наизменичен проток на крв и хипертензија.
Во третата фаза, изразени се лезии на садовите на нозете, што резултира со осаменост, болка во стапалата, трофични чиреви, асистола на грбната артерија на стапалото. Васкуларните промени, малата позитивна динамика под влијание на третманот стануваат неповратни. Фазите кога се манифестира дијабетична макроангиопатија се поизразени.

Покрај биохемиските анализи потребни:
- Ултразвук на Fundus,
- компјутерска томографија,
- Х-зраци студии
- магнетна резонанца,
- ултразвучно испитување на крвните садови.
Третманот зависи од локализацијата на патолошкиот процес, причините и состојбите во кои се појави микроангиопатија. Најчесто, на пациентите им е препишана терапија со лекови за подобрување на ефикасноста на микроциркулацијата на крвта во ткивата.

Како додаток на тоа, може да се препише физиотерапија. Еден од условите за поволен резултат во терапевтскиот третман е усогласеност со принципите на исхрана и начин на живот препорачан од лекарот.
Класична препорака во овој случај е одбивање да се консумираат храна што содржи „брзи јаглени хидрати“ - слатки, слатки сокови и пијалоци, тестенини, колачи и некои видови зеленчук и овошје. Солената храна може да биде ограничена.
Разделбата со навика како што е пушењето станува од витално значење за пациентите. Смоли и разни соединенија во чадот од тутун придонесуваат за вазоконстрикција и некроза.
Меѓу препораките што придонесуваат за подобар терапевтски ефект може да се следи правилниот режим на денот и распределбата на физичката активност.