Режими на третман на инсулин-зависен дијабетес мелитус
(Дијабетес тип 1)
Дијабетес тип 1 обично се развива кај млади луѓе на возраст од 18-29 години.
Наспроти позадината на растење, влегување во независен живот, едно лице доживува постојан стрес, лошите навики се стекнуваат и вкоренети.
Поради одредени патогени (патогени) фактори- вирусна инфекција, честа потрошувачка на алкохол, пушење, стрес, храна за погодност, наследна предиспозиција за дебелина, панкреасно заболување - се развива автоимуна болест.
Неговата суштина лежи во фактот дека имунолошкиот систем на организмот започнува да се бори со себе, а во случај на дијабетес, нападнати се бета-клетките на панкреасот (островките на Лангерханс) кои произведуваат инсулин. Доаѓа време кога панкреасот практично престанува да го произведува потребниот хормон самостојно или го произведува во недоволни количини.
Целосната слика за причините за ваквото однесување на имунолошкиот систем не е јасна за научниците. Тие веруваат дека развојот на болеста е под влијание и од вируси и од генетски фактори. Во Русија, околу 8% од сите пациенти имаат дијабетес тип Л. Дијабетесот од типот L е обично болест на младите луѓе, бидејќи во повеќето случаи се развива во адолесценција или младост.Сепак, овој вид на болест може да се развие и во зрела личност. Бета клетките на панкреасот започнуваат да се распаѓаат неколку години пред да се појават главните симптоми. Во исто време, здравствената состојба на лицето останува на нивото на вообичаено нормално.
Почетокот на болеста е обично акутен, а самиот човек може со сигурност да го наведе датумот на појава на првите симптоми: постојана жед, чести мокрење, незаситен глад и, и покрај честото јадење, губење на тежината, замор и нарушување на видот.
Ова може да се објасни на следниов начин. Уништените бета клетки на панкреасот не се во можност да произведат доволно инсулин, чиј главен ефект е да се намали концентрацијата на глукоза во крвта. Како резултат, телото почнува да акумулира гликоза.
Гликоза- извор на енергија за телото, сепак, за да може да влезе во ќелијата (по аналогија: потребен е гас за да работи моторот), потребен е спроводник -инсулин
Ако нема инсулин, тогаш клетките на телото почнуваат да гладуваат (оттука и замор), а глукозата однадвор со храна се акумулира во крвта. Во исто време, „гладните“ клетки му даваат на мозокот сигнал за недостаток на гликоза, а црниот дроб влегува во акција, што од сопствените продавници на гликоген ослободува дополнителен дел од гликоза во крвта. Борејќи се со вишок гликоза, телото почнува интензивно да го отстранува преку бубрезите. Оттука и честото мокрење. Телото се надополнува со губење на течности со чести калење на жед. Сепак, со текот на времето, бубрезите престануваат да се справат со задачата, така што има дехидрација, повраќање, болки во стомакот, нарушена бубрежна функција. Резервите на гликоген во црниот дроб се ограничени, така што кога ќе завршат, телото ќе започне да ги обработува своите масни клетки за да произведува енергија. Ова објаснува губење на тежината. Но, трансформацијата на масните клетки за ослободување на енергија се јавува побавно отколку со гликозата, и е придружена со појава на несакан „отпад“.
Телата на кетон (т.е. ацетон) почнуваат да се акумулираат во крвта, чија зголемена содржина повлекува опасни состојби за организмот - од кетоацидозаитруење со ацетон (ацетон ги раствора масните мембрани на клетките, спречувајќи навлегување на гликозата внатре и драматично ја инхибира активноста на централниот нервен систем) до кома.
Токму заради присуството на зголемена содржина на кетонски тела во урината се прави дијагноза на дијабетес мелитус тип 1, бидејќи акутната малаксаност во состојба на кетоацидоза го води лицето кај лекар. Покрај тоа, честопати другите можат да го почувствуваат „ацетонското“ дишење на пациентот.
Бидејќи уништувањето на бета клетките на панкреасот е постепено, може да се направи рана и точна дијагноза дури и кога сè уште нема јасни симптоми на дијабетес. Ова ќе го запре уништувањето и ќе ја спаси масата на бета клетките кои сè уште не се уништени.
Постојат 6 фази на развој на дијабетес мелитус тип 1:
1. Генетска предиспозиција за дијабетес тип 1. Во оваа фаза, сигурни резултати може да се добијат преку студии за генетските маркери на болеста. Присуството на HLA антигени кај луѓето значително го зголемува ризикот од дијабетес тип 1.
2. почетен момент. Бета клетките се погодени од различни патогени (патогени) фактори (стрес, вируси, генетска предиспозиција, итн.), А имунолошкиот систем почнува да формира антитела. Слабена секреција на инсулин сè уште не се случила, но присуството на антитела може да се утврди со помош на имунолошки тест.
3. Фазата на предјабетес.Започнува уништувањето на бета клетките на панкреасот со автоантитела на имунолошкиот систем. Симптомите се отсутни, но нарушената синтеза и секрецијата на инсулин веќе можат да се откријат со помош на тест за толеранција на глукоза. Во повеќето случаи, се откриваат антитела на бета клетки на панкреасот, антитела на инсулин или присуство на двата типа антитела истовремено.
4. Намалена секреција на инсулин.Тестовите на стрес можат да откријатповредатолеранцијадогликоза(НТГ) ирастројство на глукоза во плазма(NGPN).
5. Меден месецВо оваа фаза, клиничката слика на дијабетес е претставена со сите овие симптоми. Уништувањето на бета клетките на панкреасот достигнува 90%. Секрецијата на инсулин е нагло намалена.
6. Целосно уништување на бета клетките. Инсулин не се произведува.
Можно е самостојно да се утврди присуство на дијабетес тип 1 само во фазата кога се присутни сите симптоми. Тие се појавуваат во исто време, па затоа ќе биде лесно да се направи. Присуството на само еден симптом или комбинација од 3-4, на пример, замор, жед, главоболка и чешање, не значи дијабетес, иако, се разбира, укажува на друга болест.
Да се открие дијабетес мелитуспотребни се лабораториски тестови зашеќер во крвта и урина,што може да се спроведе и дома и во клиниката. Ова е примарен начин. Сепак, треба да се запомни дека зголемувањето на шеќерот во крвта само по себе не значи присуство на дијабетес мелитус. Може да биде предизвикана од други причини.
Психолошки, не секој е подготвен да признае присуство на дијабетес мелитус, а човекот е честопати привлечен до последен.А сепак, по откривање на најне вознемирувачкиот симптом - „слатка урина“, подобро е да се оди во болница. Дури и пред појавата на лабораториски тестови, англиските лекари и античките индиски и источни лекари забележале дека урината на пациенти со дијабетес привлекува инсекти, а дијабетесот го нарекол „слатка уринарна болест“.
Во моментов, се произведуваат широк спектар на медицински помагала насочени кон независна контрола од лице на нивото на шеќер во крвта - мерачи на гликоза во крвтаиленти за тестирањедо нив.
Тест лентиза визуелна контрола се продаваат во аптеките, лесни за употреба и достапни за секого.Кога купувате лента за тестирање, не заборавајте да обрнете внимание на датумот на истекување и прочитајте ги упатствата.Пред да го користите тестот, мора да ги измиете рацете темелно и да ги избришете суви. Избришете ја кожата со алкохол не е потребно.
Подобро е да земете игла за еднократна употреба со кружен пресек или да користите специјален лансет, кој е прикачен на многу тестови. Тогаш раната ќе заздрави побрзо и ќе биде помалку болна. Најдобро е да не ја пробивате перницата, бидејќи ова е работната површина на прстот и постојаниот допир не придонесува за брзо зараснување на раната, а областа е поблизу до ноктот. Пред да инјектирате, подобро е да го масирате прстот. Потоа земете лента за тестирање и оставете отечена капка крв на неа. Вреди да се обрне внимание дека не треба да ископате крв или да ја размачкувате во лента. Треба да почекате додека не се издуваат доволно капки за да ги зафатите двете половини од полето за тестирање. За да го направите ова, потребен ви е часовник со втора рака. По времето наведено во упатствата, избришете ја крвта од лентата за испитување со памук. Во добро осветлување, споредете ја променетата боја на лентата за испитување со скалата што обично се наоѓа на полето за тестирање.
Ваквиот визуелен метод за одредување на нивото на шеќер во крвта може да изгледа неточен за многумина, но податоците се целосно сигурни и доволни за правилно да се утврди дали шеќерот е покачен или да се утврди потребната доза на инсулин за пациентот.
Предноста на лентите за тестирање над глукометар е нивната релативна евтина цена.Сепакглукометрите имаат неколку предности во однос на лентите за тестирање.Тие се преносни, лесни. Резултатот се појавува побрзо (од 5 s до 2 мин). Капка крв може да биде мала. Не е неопходно да се избрише крвта од лента. Покрај тоа, глукометрите често имаат електронска меморија во која се внесуваат резултатите од претходните мерења, па ова е еден вид лабораториски дневник за тестирање.
Во моментов, постојат два вида глукометар.Првите имаат иста способност како човечкото око визуелно да ја одредат промената на бојата на полето за тестирање.
И втората, сензорна, работа се заснова на електрохемиски метод со кој се мери струјата што произлегува од хемиската реакција на гликоза во крвта со супстанции депонирани на лента. Некои мерачи на глукоза во крвта, исто така, го мерат холестеролот во крвта, што е важно за многу пациенти со дијабетес. Така, ако имате класична хипергликемиска тријада: брзо мокрење, постојана жед и непобедлива глад, како и генетска предиспозиција, секој може да го користи мерачот дома или да купи тест ленти во аптека. После тоа, се разбира, треба да видите лекар. Дури и ако овие симптоми не зборуваат за дијабетес, во секој случај тие не се појавиле случајно.
При поставување на дијагноза, прво се одредува видот на дијабетес, потоа тежината на болеста (блага, умерена и тешка). Клиничката слика на дијабетес тип 1 е често придружена со разни компликации.
1. Постојана хипергликемија- Главниот симптом на дијабетес, додека долго време одржува висок шеќер во крвта. Во други случаи, не се карактеристика на дијабетес, може да се развие минлива хипергликемија кај луѓето за времезаразниболестивопериод на стресили нарушувања во исхраната, како што е булимија, кога некое лице не ја контролира количината на изедена храна.
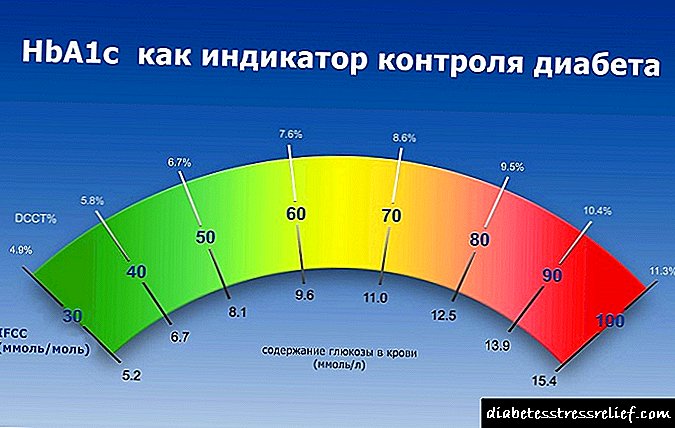
Затоа, ако дома со помош на лента за тестирање е можно да се идентификува зголемување на гликозата во крвта, не брзајте до заклучоци. Треба да видите лекар - тоа ќе помогне да се утврди вистинската причина за хипергликемија. Нивото на гликоза во многу земји во светот се мери во милиграми на децилитар (mg / dl), а во Русија во милимоли на литар (mmol / l). Факторот на конверзија за mmol / L во mg / dl е 18. Табелата подолу покажува кои вредности се клучни.
Гликоза во крвта (мол / л)
Гликоза во крвта (mg / dl)
Тежината на хипергликемија
Причини за дијабетес
 Инсулински зависен дијабетес има МКБ код од 10 - Е 10. Овој вид на болест се наоѓа главно во раното детство, кога се појавуваат првите симптоми и се прави дијагноза на дијабетес мелитус тип 1.
Инсулински зависен дијабетес има МКБ код од 10 - Е 10. Овој вид на болест се наоѓа главно во раното детство, кога се појавуваат првите симптоми и се прави дијагноза на дијабетес мелитус тип 1.
Во овој случај, клетките на панкреасот уништени од телото престануваат да произведуваат инсулин. Ова е хормон кој го контролира процесот на апсорпција на гликозата што доаѓа од храна во ткиво и ја претвора во енергија.
Како резултат, шеќерот се зголемува во крвта и може да доведе до хипергликемија. Пациентите со дијабетес тип 1 имаат потреба од редовни инјекции на инсулин. Инаку, растот на гликозата може да предизвика кома.
 Кај дијабетес тип 2, хормонот се произведува доволно, но клетките повеќе не го препознаваат хормонот, како резултат на што гликозата не се апсорбира и неговото ниво се крева. Оваа патологија не бара хормонални инјекции и се нарекува дијабетес зависен од инсулин. Овој вид дијабетес се развива почесто по 40-45 години.
Кај дијабетес тип 2, хормонот се произведува доволно, но клетките повеќе не го препознаваат хормонот, како резултат на што гликозата не се апсорбира и неговото ниво се крева. Оваа патологија не бара хормонални инјекции и се нарекува дијабетес зависен од инсулин. Овој вид дијабетес се развива почесто по 40-45 години.
Двата типа на болеста се неизлечиви и бараат доживотно корекција на концентрацијата на шеќер во крвта за благосостојба и нормален живот. Со дијабетес тип 2, третманот се спроведува со таблети за намалување на шеќерот, зголемување на физичката активност и строга диета.
Дијабетесот тип 1 се смета за индикација за инвалидитет и е најопасен за неговите компликации. Нестабилното ниво на шеќер доведува до уништувачки промени во генитоуринарниот систем и развој на бубрежна слабост. Ова е главната причина за зголемена смртност кај пациенти со дијабетес.
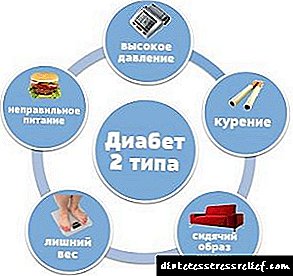
Причините за намалувањето на чувствителноста на клетките на инсулин и зошто телото почнува да го уништува панкреасот се уште се испитуваат, но ваквите фактори кои придонесуваат за развој на болеста може да се разликуваат:
- Пол и раса. Беше забележано дека жените и претставниците на црната раса се повеќе склони кон патологија.
- Наследни фактори. Најверојатно, кај болни родители, детето исто така ќе страда од дијабетес.
- Хормонални промени. Ова го објаснува развојот на болеста кај деца и бремени жени.
- Цироза на црниот дроб и патологија на панкреасот.
- Ниска физичка активност комбинирана со нарушувања во исхраната, пушење и злоупотреба на алкохол.
- Дебелината, предизвикувајќи атеросклеротично васкуларно оштетување.
- Прием на антипсихотици, глукокортикоиди, бета-блокатори и други лекови.
- Синдром на Кушинг, хипертензија, заразни болести.
Дијабетесот често се развива кај луѓе по мозочен удар и се дијагностицира катаракта и ангина пекторис.
Како да ги забележите првите симптоми?
Првите знаци на дијабетес се исти во сите типови, само поизразени во типот 1:
- неможноста да ја гаснат жедта - дијабетичарите можат да пијат до 6 литри вода дневно,
- прекумерен апетит
- чести мокрење и голема количина на урина.

Понатаму, со дијабетес тип 1, се забележуваат дополнителни симптоми:
- мирис и вкус на ацетон,
- сува уста
- намалена способност за регенерирање на лезии на кожата,
- ненадејно губење на тежината и зголемување на слабоста,
- нарушување на спиењето и напади на мигрена,
- подложност на габични инфекции и настинки,
- дехидрација
- намалена визуелна функција,
- нестабилен крвен притисок
- чешање и лупење на кожата.
Со болест тип 2, се забележуваат истите симптоми, со исклучок на мирис на ацетон. Со овој вид патологија не се формираат кетонски тела, кои даваат карактеристичен мирис.
Значењето и принципите на третман со инсулин
 Кај дијабетес мелитус, процесот на апсорпција на шеќер во клетките е нарушен, бидејќи инсулинот во организмот е мал или е игнориран од клетките. Во првиот случај, хормонот мора да се достави на телото со инјекција.
Кај дијабетес мелитус, процесот на апсорпција на шеќер во клетките е нарушен, бидејќи инсулинот во организмот е мал или е игнориран од клетките. Во првиот случај, хормонот мора да се достави на телото со инјекција.
Но, дозата треба да одговара на количината на гликоза што се ослободува од изедената храна. Премногу или недоволно инсулин може да предизвика хипо- или хипергликемија.
Јаглехидратите се извор на гликоза и важно е да се знае колку од нив влегуваат во крвотокот после секој оброк за да се најде вистинската доза на хормонот. Исто така, потребно е да се измери концентрацијата на шеќер во крвта пред секој оброк.
Полесно е дијабетичарите да водат посебен дневник каде ќе внесат податоци за гликоза пред и после оброците, количината на јаглени хидрати што се јаде и дозата на инсулин.
Што е леб?
 Дозата на хормонот се пресметува во зависност од количината на јаглени хидрати потрошени за време на исхраната. Дијабетичарите треба да сметаат јаглехидрати за да одржат диета.
Дозата на хормонот се пресметува во зависност од количината на јаглени хидрати потрошени за време на исхраната. Дијабетичарите треба да сметаат јаглехидрати за да одржат диета.
Се сметаат само брзи јаглени хидрати, кои брзо се апсорбираат и доведуваат до скок на гликозата. За погодност, постои такво нешто како „единица за леб“.
Да се јаде јаглени хидрати на 1 XE значи да се користи иста количина на јаглени хидрати што се наоѓа во половина парче леб дебели 10 mm или 10 g.
На пример, 1 XE е содржан во:
- чаша млеко
- 2 лажици л пире од компири
- еден среден компир
- 4 лажици вермикели,
- 1 портокал
- чаша квас.
Треба да се има предвид дека шеќерот ќе ја зголеми течната храна побрзо од густата и дека 1 XE содржи помалку сурова храна (житарки, тестенини, мешунки) по тежина отколку зготвената.
Дозволената количина на XE на ден варира во зависност од возраста, на пример:
- на 7 години ви требаат 15 XE,
- на 14 години - момчиња 20, девојчиња 17 XE,
- на 18 години - момчиња 21, девојчиња 18 XE,
- возрасни 21 XE.
Можете да јадете не повеќе од 6-7 XE истовремено.
 Дијабетичарите треба да го проверат нивото на гликоза пред секој оброк. Во случај на низок шеќер, можете да си дозволите јадење богато со јаглени хидрати, како течни житни култури. Ако нивото е покачено, тогаш треба да изберете густа и помалку јаглени хидрати храна (сендвич, пржени јајца).
Дијабетичарите треба да го проверат нивото на гликоза пред секој оброк. Во случај на низок шеќер, можете да си дозволите јадење богато со јаглени хидрати, како течни житни култури. Ако нивото е покачено, тогаш треба да изберете густа и помалку јаглени хидрати храна (сендвич, пржени јајца).
За 10 g јаглени хидрати или 1 XE, потребни се 1,5-4 единици. хормонски инсулин. Дозата варира во зависност од времето од годината и времето на денот. Значи, во вечерните часови, дозата на инсулин треба да биде помала, а наутро треба да се зголеми. Во лето, можете да внесете помалку единици на хормонот, а во зима дозата ќе мора да се зголеми.
Придржувајќи се на ваквите принципи, може да се избегне потребата од дополнителни инјекции.
Кој хормон е подобар?
Третманот на дијабетес мелитус зависен од инсулин од кој било вид се спроведува со употреба на хормони од различни видови потекло:
- хуман панкреас хормон,
- хормон произведен од свинско железо
- хормон на говеда.
Човечкиот хормон е задолжителен за корекција на нивото на гликоза во вакви случаи:
- дијабетес за време на бременоста
- Комплициран дијабетес
- дијабетес тип 1 првпат дијагностициран кај дете.
При изборот кој хормон претпочита, вреди да се обрне внимание на правилната пресметка на дозата на лекот. Само од ова зависи резултатот од третманот, а не од потеклото.
Кратки инсулини вклучуваат:

Ефектот на таквите лекови се јавува во рок од една четвртина од еден час по инјекцијата, но не трае долго, 4-5 часа. Ваквите инјекции ќе треба да се направат пред јадење, а понекогаш и меѓу оброците, ако се зголеми шеќерот. Willе мора да одржувате снабдување со инсулин цело време.
По 90 минути, инсулините со средно дејство почнуваат да дејствуваат:
По 4 часа, постои врв во нивната ефикасност. Овој вид на инсулин е удобен во случај на недостаток на време за појадок и внесувањето храна се одложува на време од инјекцијата.
Оваа опција можете да ја користите само со сигурно знаење за тоа што и кога ќе се јаде и колку јаглени хидрати ќе бидат содржани во оваа храна. На крајот на краиштата, ако доцните со оброкот, тогаш е веројатно дека гликозата е пониска од прифатливото ниво, и ако се јадат повеќе јаглени хидрати, ќе треба да направите друга инјекција.
Инсулините со долго дејство се попогодни за администрирање наутро и навечер.
Овие вклучуваат:
- Хумулин Н,
- Протафан
- Лента
- Хомофан
- Monotard NM и MS,
- Илетин Мон.
Овие хормони работат ефикасно повеќе од 14 часа и почнуваат да дејствуваат 3 часа по инјекцијата.
Каде и кога инјектираат?
Стандардот за третман на инсулин зависен дијабетес се заснова на комбинација на инсулински инјекции со различни траење на дејствување со цел максимално да личи на природното производство на хормонот од панкреасот.
Обично, краток и долг инсулин се инјектира пред појадок, пред последниот оброк, повторно краток и навечер инјекција долго. Во друго олицетворение, инсулин со долго дејство се администрира сутра и во текот на ноќта, а пред секој оброк се инјектира краток хормон.
За воведување на инсулин, поделени се 4 зони.
- Пределот на стомакот се протега од двете страни на папокот, фаќајќи ги страните. Оваа зона се смета за најефикасна, но исто така и најболна. По инјектирање во стомакот, повеќе од 90% од инјектираниот инсулин се апсорбира.
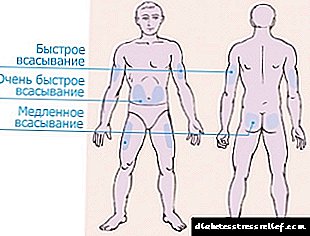 Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните.
Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните. - Областа на раката влијае на надворешната страна на екстремитетот од лактот до рамото. Оваа зона е многу неповолно за само-администрација на хормонот со шприц. Треба да купите пенкало или да побарате помош од роднини. Но, областа на рацете е најмалку чувствителна, инјекцијата нема да предизвика болка.
- Областа на бутот се наоѓа на надворешната страна од ногата од коленото до препоните. Во областа на рацете и нозете, не се апсорбира повеќе од 75% од хормонот и тој започнува да дејствува по 60-90 минути од моментот на администрација. Подобро е да се користат овие места за долг инсулин.
- Областа на сечилото е најнезгодна и неефикасна. По инјектирање во грбот, помалку од 40% од администрираната доза се апсорбира.
Најсоодветно место за инјектирање е областа на 2 прсти од папокот. Не треба да се боцкате на исто место секој пат. Ова може да предизвика намалување на слојот на масното ткиво под кожата и акумулацијата на инсулин, кој, откако започна да дејствува, ќе предизвика хипогликемија. Зоните на инјектирање треба да се променат, во екстремен случај, да направат инјекција, заминувајќи од претходното место за пункција за најмалку 3-4 см.
Таквата шема на инјектирање често се користи: краток инсулин се инјектира во абдоменот, а долго се инјектира во бутот. Или се користат мешани препарати за хормони, на пример, мешавина од Хамолог.
Видео упатство за администрација на инсулин:
Дијабетес мелитус е опасна и неизлечива болест која бара строго почитување на сите препораки на лекарот, редовно следење на концентрацијата на шеќер во крвта и точно придржување кон распоредот на инјекции со инсулин. Само комбинацијата на сите овие дејства ќе ја задржи болеста под контрола, ќе спречи развој на компликации и ќе го зголеми животниот век.
Знаци на дијабетес
Постојат неколку опции за класификација на болест. Ендокринолозите во секојдневната медицинска пракса ги разликуваат следниве главни типови на дијабетес: инсулин-зависен (I) и не-инсулин-зависен (II). Во првиот случај, болеста се јавува затоа што панкреасот произведува премногу мал инсулин. Во втората - затоа што клетките не се во можност да го користат и, исто така, доживуваат недостаток на гликоза.
Двата типа на дијабетес имаат многу слични симптоми. Тие главно се разликуваат по сериозност. Знаците на заболување од тип I се поинтензивни, посветли и се појавуваат ненадејно, брзо. Луѓето кои страдаат од болест од типот II, честопати не сфаќаат долго време дека се болни. Општата слабост лесно може да ја скрие вистинската дијагноза. Сепак, дијабетесот е познат по тријада на класични симптоми. Ова е:
- ненаситна жед
- зголемено формирање на урина,
- трајно чувство на глад.
Болеста може да манифестира дополнителни симптоми. Овие заболувања се многубројни, кај возрасни често се јавуваат:
- болки во грлото,
- "Ironелезо" вкус во устата,
- сувост и лупење на кожата, габични инфекции,
- долги заздравувачки рани
- ослабувачки чешање во препоните,
- главоболки
- разлики во притисок
- несоница
- намален вид
- подложност на настинки
- губење на тежината
- мускулна слабост
- дефект.

Зошто панкреасот престанува да произведува витален хормон? Инсулин-зависен дијабетес мелитус е последица на патолошкото дејство на имунолошкиот систем. Таа ги сфаќа клетките на жлездата како странски и ги уништува. Инсулин-зависен дијабетес брзо се развива во детството, кај адолесцентите, младите. Болеста се јавува кај некои бремени жени, но поминува по породувањето. Сепак, таквите жени последователно можат да развијат болест од типот II.
Кои се причините за ова? Досега има само хипотези. Научниците веруваат дека сериозните причини што предизвикуваат инсулин зависен вид на болест може да бидат:
- вирусни инфекции
- автоимуни заболувања
- тешка болест на црниот дроб
- наследна предиспозиција
- зависност од слатки
- прекумерна тежина
- долготраен стрес, депресија.
Дијагноза на дијабетес тип I
Дефинирање на инсулин-зависна варијанта на болеста е едноставна задача за ендокринолог. Поплаките на пациентите, карактеристиките на кожата даваат причина да се направи прелиминарна дијагноза, што последователно, како по правило, се потврдува со лабораториски тестови. Дијагноза на болеста се врши со помош на тестови и тестови на крв и урина.
- за шеќер (на празен стомак и 2 часа после јадење),
- толеранција на гликоза (инсулин зависен дијабетес мора да се разликува од предјабетесот),

Компликации
Болеста значително го поткопува имунолошкиот систем. Пациентот станува многу ранлив на инфекции. Последиците од болеста може да бидат акутни, но минливи и хронични. Најмногу акутни компликации се кетоацидоза, хипогликемија. Во потрага по извор на енергија, клетките ги разложуваат мастите наместо гликозата. Зголемената киселост на крвта во услови на недостаток на течности предизвикува критична состојба на дијабетичарот - до фатална кетоацидна кома. Пациентот е измачен од вртоглавица, жед, повраќање и мирис на ацетон од устата.
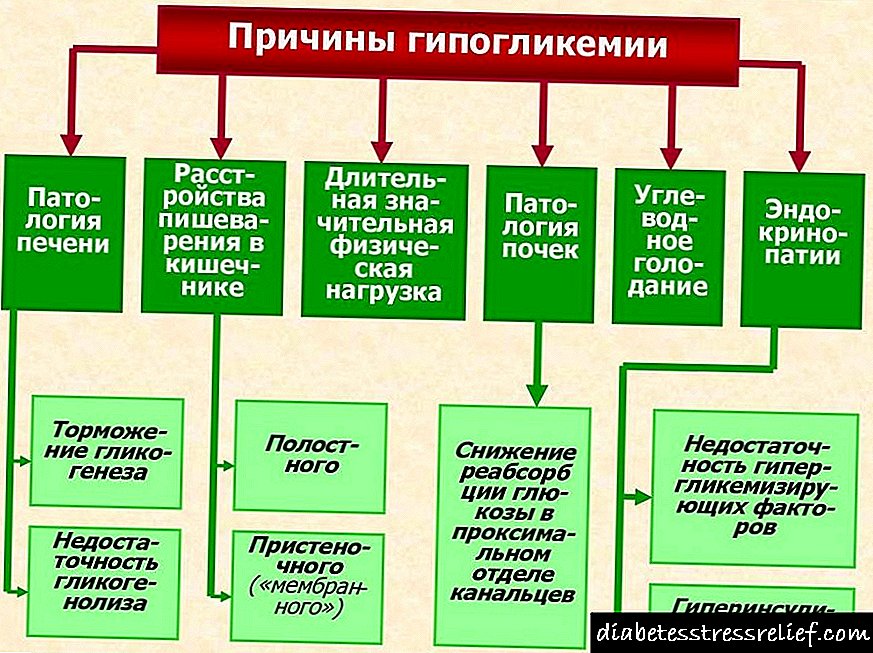
Ако количината на земена храна и количината на инсулин во организмот не се избалансирани, нивото на гликоза во крвта нагло опаѓа (под 3,3 mmol / L). Во овој случај, развојот на опасен хипогликемичен синдром е неизбежен. Телото е дефицитарно во енергијата и реагира многу акутно. Пациентот е измачен од напад на силен глад, тој е фрлен во пот, неговото тело се тресе. Ако веднаш не јадете слатки, ќе дојде кома.
Може да се спречат преодни компликации. Хроничните последици се тешки за лекување. Меѓутоа, доколку не се лекува, патологија зависна од инсулин може драстично да го скрати животот на една личност. Најчестите хронични компликации:
- атеросклероза
- хипертензија
- мозочен удар
- миокарден инфаркт
- трофични чиреви, дијабетично стапало, гангрена на екстремитети,
- катаракта, оштетување на мрежницата,
- дегенерација на бубрезите.

Како да се третираат дијабетес
Едно лице кое е дијагностицирано со ова, треба да сфати: невозможно е целосно да се излечи варијантата на болест која зависи од инсулин. Само лекови не само што не помагаат - потребна е соодветна исхрана. Третманот треба да биде нов начин на живот. Најважната состојба е одржување на нивото на шеќер во оптималниот опсег (не повисок од 6,5 mmol / l), инаку не може да се избегнат сериозни компликации.
Треба да ја проверите вашата состојба со глукометар неколку пати на ден. Контролата на шеќер помага при брзо прилагодување на дозата на лекови и диети. Во почетната фаза на дијабетес мелитус зависен од инсулин, третманот почесто започнува со таблети за намалување на шеќерот. Сепак, со текот на времето, честопати мора да преминете на хормонски инјекции или да ги комбинирате и двете.
Инсулинска терапија
Тактиките за третман на шеќерна болест тип II се избираат исклучиво индивидуално. Денес, инсулинската терапија е ефикасен метод за блокирање на патолошкиот процес поради ефикасни лекови. Ова се хипогликемични таблети Глиформин, Глукобај, Дибикор и Еслидин. Инсулин за инјектирање - Actrapid, Rinsulin, Insuman и други - е достапен во форма на брзо и продолжено дејство. Пациентот мора да научи да се инјектира. Инјекција може да замени инсулинска пумпа. Дозираната администрација на хормонот преку поткожен катетер е многу поудобна.

Дозволени производи
Принципот на диета е да се добие оптимална количина калории со јаглени хидрати, консумирајќи малку маснотии. Тогаш флуктуациите во гликозата кај дијабетес мелитус зависен од инсулин нема да бидат остри. Апсолутна забрана за сите високо-калорична и слатка храна. Ако го следите ова правило на исхрана, болеста напредува минимално.
Треба да јадете малку, но често, во 5-6 приеми. Безбедна и здрава храна вклучува:
- супа од зелка од зеленчук, супи, супа од цвекло, borscht, okroshka,
- каша (ограничена)
- посно месо, живина,
- риба и морска храна,
- зеленчук (малку компири),
- млечни и млечни производи со малку маснотии,
- јадења од брашно,
- слатко и кисело овошје,
- пијалоци - со засладувачи,
- душо
Народни лекови
Рецептите на традиционалната медицина и импровизираните домашни лекови може да бидат корисни:
- Ерусалимската артишок е ефикасна кај инсулин-зависен дијабетес мелитус. Клубени најдобро се јадат сурови.
- Пилешко јајце, претепано со сок од 1 лимон (на празен стомак).
- Инфузија на лисја од орев (приготвува на температура како чај).
- Просо, ставете во мелница за кафе. Лажица прашок се мие со млеко на празен стомак (рецепт особено популарен кај пациенти со варијанта на шеќерна болест зависна од инсулин).

Физичка активност
Инсулин-зависен дијабетес мелитус се повлекува пред луѓето кои водат динамичен начин на живот. Поради мускулната активност, гликозата подобро се користи од клетките. Добро вежбање, пливање, скијање или пешачење, градинарство, градинарство може да ја зголеми чувствителноста на клетките на инсулин, а дозата на инјекции ќе се намали. Како и да е, со оглед на тоа што „плимата“ на активни активности трае многу часови, не може да се претерува, така што нема напади на хипогликемија. Видовите на дозволените оптоварувања треба да се консултираат со лекар.
Инсулин зависен дијабетес
Инсулин-зависен дијабетес мелитус (како малолетничка или малолетничка дијабетес) - ова се застарени имиња за дијабетес тип 1 - Така се нарекува сега оваа болест. Се јавува кога панкреасот престанува да лачи инсулин поради уништување на бета клетките. Невозможно е да се земе инсулин орално во форма на таблети, така што пациентот е принуден да се инјектира со инсулин. Инсулинот мора да се прави постојано, во текот на животот, за да се избегне висок шеќер во крвта.
Главната функција на инсулин е да ги одблокира клетките за да им овозможи на гликозата да влезе во нив - извор на енергија што се произведува од храната што пристигна во нашето тело. Диететски извори на јаглени хидрати, еднаш во телото, се распаѓаат во гликоза, а инсулин испорачува гликоза на клетките.
Со инсулин зависен вид дијабетес, пациентите користат различни режими за третман на инсулин. Претходно, популарна беше таканаречената традиционална инсулинска терапија, во која инсулинските инјекции се правеа 3 пати на ден пред јадење. Дозите на инсулин биле исти, на пациентите им било препорачано само да јадат истата порција храна секој пат со цел да ја задржат во пропишаната доза на лекот.
Со текот на времето, развиен е основно-болус (интензивиран) систем за третман на дијабетес во кој пациентите користат два вида на инсулин - кратко и долго дејство.
Инсулински зависни дијабетичари администрираат кратко дејство инсулин (редовен или ултра краток инсулин) пред јадење (со цел „покривање“ на храна), а неговата доза може да варира во зависност од количината на јаглехидрати што се јаде.
Инсулинот со долго дејство им дава сериозна помош на пациентите зависни од инсулин, како ја имитира работата на здрав панкреас, кој произведува природен човечки инсулин. Пациентите го инјектираат 1-2 пати на ден за да создадат „позадина“ (базална) концентрација на инсулин во организмот, што штити од скокови и слегнување на нивото на шеќер во крвта.

Инсулин-зависен гестациски дијабетес
Бремените жени кои претходно немале дијабетес, но за кое е откриено дека имаат висока гликоза во крвта за време на бременоста, се дијагностицираат гестациски дијабетес.
Гестацискиот дијабетес се манифестира во 3-9% од сите бремености, во зависност од популацијата на студијата. Најчесто, се јавува во третиот триместар. Овој вид дијабетес влијае само на 1% од жените под 20-годишна возраст, но 13% од оние кои забремениле на возраст над 44 години.
Гестацискиот дијабетес се третира на многу начини. Првично пропишана диета, вежбање и орални лекови, и ако тоа не е доволно за контрола на шеќерот во крвта, се пропишува инсулинска терапија. На овој начин пациенти со гестациски дијабетес, исто така, можат да имаат инсулин-зависен вид дијабетес, иако привремено.
Разликата помеѓу дијабетес кај бремени жени од нејзините типови 1 и 2 е во тоа што по раѓањето на бебето, дијабетесот се повлекува и третманот со инсулин престанува.
Може да се заклучи дека неточноста на терминот „инсулин-зависен дијабетес“ се манифестира во фактот дека првиот и вториот вид дијабетес се, всушност, различни болести, но пациентите од секој од овие типови може да бидат зависни од инсулин. Бремените жени кои имаат гестациски дијабетес, исто така, се третираат со инсулин. Затоа, зборувајќи за пациенти зависни од инсулин, не може веднаш да се разбере во кој тип на дијабетес се работи.
Деца зависни од инсулин
Дијабетес тип 1 ги погодува првенствено децата, адолесцентите и младите луѓе. Понекогаш дијабетесот се јавува од раѓање, иако ваквите случаи се доста ретки.
 Дете со дијабетес мора да научи да облече свој инсулин
Дете со дијабетес мора да научи да облече свој инсулин
Воспитајте дете зависно од инсулин - тежок тест не само за пациентот, туку и за неговите родители. Родителите треба длабоко да ја проучуваат оваа болест со цел да го научат своето дете на вистински начин да инјектираат инсулин, да бројат јаглени хидрати и единици леб, да го измерат шеќерот во крвта и да се прилагодат на нормалниот живот.
Родителите на децата зависни од инсулин треба да разговараат за следните важни прашања со нивниот ендокринолог:
- Колку често детето го мери шеќерот во крвта?
- Што е подобро да се спроведе инсулинска терапија: користете систем за базно-болус или инсулинска пумпа ?,
- Како да се препознае и третира хипогликемијата и шеќерот во крвта?
- Како да се открие присуство на кетонурија кај дете и да се запре?
- Како јаглехидратите влијаат на шеќерот во крвта?
- Како да броиме единици за леб?
- Како физичката активност влијае на шеќерот во крвта кај дете зависно од инсулин?
- Како да научите да живеете безболно со дијабетес - одете на училиште, престанете да се засрамите од присуството на оваа болест, одете во летни кампови, одете на кампување итн.?
- Колку често посетувам ендокринолог и други професионалци за нега на дијабетес?
Меден месец за дијабетес мелитус тип 1 или конверзија на пациент зависен од инсулин во независен инсулин
Кај дијабетес мелитус тип 1, може да се појави ситуација кога преостанатите клетки на панкреасот започнуваат интензивно да произведуваат инсулин, што доведува до откажување или значително намалување на пропишаната терапија со инсулин. Многу пациенти во овој период мислат дека закрепнале од дијабетес, но, за жал, периодот на „меден месец“ на дијабетес е само привремено затишје.
Зошто постои привремена ремисија на дијабетес? Тип 1 дијабетес мелитус се развива против позадината на уништувањето на сопствените органи на инсулин, кои создаваат панкреасни клетки. Кога пациентот ќе започне да инјектира инсулин (станува инсулин зависен), дел од оптоварувањето при производство на свој инсулин се отстранува од панкреасот. Овој период на одмор, обезбеден со инјекции со инсулин, го стимулира панкреасот да произведува инсулин од останатите бета клетки.
Сепак, за неколку месеци, огромното мнозинство на овие преостанати бета клетки ќе бидат уништени. Периодот на меден месец завршува кога панкреасот престанува да произведува доволно инсулин за одржување на оптимално ниво на гликоза во крвта.
Беше спроведена студија „Меден месец кај деца со дијабетес тип 1: зачестеноста, времетраењето и влијанието на различни фактори врз неа“. (PubMedПМИД: 16629716). Пишува дека периодот на меден месец од дијабетес тип 1 се карактеризира со намалување на барањата за инсулин додека се одржува добра гликемиска контрола. Клиничкото значење на оваа фаза е потенцијална фармаколошка интервенција за да се забави или запре тековните самоуништување на преостанатите бета клетки.
Испитана е група од 103 деца со дијабетес на возраст под 12 години, како резултат на што се оценувале фреквенцијата, времетраењето и факторите кои влијаат на делумната ремисија на дијабетес. Според резултатите од студијата, откриено е дека 71 дете имал делумна ремисија на дијабетес мелитус, а комплетна - по три. Времетраењето на ремисијата се движеше од 4,8 до 7,2 месеци.
Не-инсулин-зависен дијабетес мелитус (дијабетес на "стари лица" или тип 2)
Треба да се напомене дека има и дијабетес зависен од инсулиншто лекарите денес го нарекуваат дијабетес тип 2. Во овој вид дијабетес, панкреасот лачи инсулин во нормален волумен, но клетките не можат правилно да се справат со него.
Главниот проблем кај луѓето со втор вид дијабетес е прекумерна тежина и отпорност на инсулин (метаболички синдром), што ги спречува клетките да комуницираат правилно со инсулин.
За разлика од инсулин зависен тип на дијабетес мелитус, само пациенти со тип 2 од оваа болест можат да бидат независни од инсулин (освен во случаи на привремена ремисија на дијабетес тип 1). Сè уште постои дијабетес инсипидус, но ова е сосема друга болест која нема никаква врска со традиционалниот дијабетес.
Термините „инсулин зависни“ и „не-инсулин зависни“ дијабетес мелитус се во основа неточни и застарени. Не само пациентите со дијабетес тип 1, туку и дијабетичари од тип 2, како и жени со гестациски дијабетес, можат да бидат зависни од инсулин. Додека зависи од инсулин, може да бидат не само луѓето со дијабетес тип 2, туку и луѓе кои имаат дијабетес тип 1 за некое време се повлекуваат (за време на периодот на меден месец).
Не-инсулин-зависен дијабетес мелитус
Не-инсулин-зависен дијабетес тип 2 се развива последователно, обично во текот на неколку години. Пациентот може воопшто да не ги забележи манифестациите. Потешки симптоми вклучуваат:
- замор
- полека заздравува рани
- оштетување на меморијата
- намалена визуелна функција.
Thедта може да биде изразена или едвај да се забележува. Истото важи и за брзо мокрење. За жал, дијабетес тип 2 често се открива случајно. Сепак, со таква болест, раната дијагноза е исклучително важна. За да го направите ова, мора редовно да правите тест на крвта за нивото на шеќер.
Инсулин-зависен дијабетес се манифестира со проблеми со кожата и мукозните мембрани. Ова е обично:
- чешање, вклучително и вагинално,
- габични инфекции
- сувост
- продолжено заздравување на хируршки конци, гребнатини.
Со изразена жед, пациентот може да пие до 3-5 литри на ден. Честото ноќно одење во тоалет.
Со понатамошна прогресија на дијабетес, се појавуваат вкочанетост и трнење во екстремитетите, нозете болат при одење. Кај жени, забележана е непогрешлива кандидијаза. Во подоцнежните фази на болеста се развиваат:
- губење на тежината
- проблеми со бубрезите
- гангрена
- ненадеен срцев удар
- мозочен удар.
Горенаведените сериозни симптоми кај 20-30% од пациентите се првите очигледни знаци на дијабетес. Затоа, исклучително е важно да се прават тестови на годишно ниво за да се избегнат ваквите услови.

 Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните.
Хормонот почнува да дејствува 10-15 минути по инјекцијата, максималниот ефект се чувствува по еден час. За да се намали болката, инјекцијата најдобро се прави во браздата на кожата во близина на страните.