Дали е можна бременост со дијабетес тип 1?

Бременоста е возбудлива и вознемирувачка состојба во животот на жената, но бара значителен напор од сите сили на телото. За време на бременоста, се активираат сите видови метаболизам и ако има метаболичко заболување, тогаш неговиот тек може да се промени непредвидливо. Метаболизмот на јаглени хидрати за време на гестацијата е тема на нашиот напис денес. Ние ќе ви кажеме како бременоста продолжува против позадината на дијабетес тип 1 и тип 2, како се заканува на мајката и фетусот и како да се справите со тоа.
Во Русија, преваленцата на дијабетес тип 1 и тип 2 кај бремени жени е 0,9–2%. Меѓу нарушувањата на метаболизмот на јаглени хидрати кај бремени жени, се разликуваат следниве форми:
1. Дијабетес, кој постоел кај жена пред бременоста (гестациски дијабетес):
- дијабетес тип 1
- дијабетес тип 2
- други видови на дијабетес мелитус: панкреатогени - по страдање на панкреатитис, панкреатична некроза, оштетување на панкреасот со лекови, дијабетес предизвикан од инфекции: цитомегаловирус, рубеола, вирус на грип, вирусен хепатитис Б и Ц, опиторхијаза, ехинококоза, криптоспородиоза, ла.
2. гестациски дијабетес мелитус (ГДМ). ГДМ е повреда на метаболизмот на јаглени хидрати што се разви во оваа бременост, неговата сериозност варира, прогнозата и третманот исто така.
Кога бременоста со дијабетес е контраиндицирана:
1) Присуство на прогресивни компликации на дијабетес мелитус (пролиферативна ретинопатија, нефропатија со намалување на клиренсот на креатинин, односно со нарушување на функцијата за филтрирање на бубрезите), ова создава опасност за животот на мајката.
2) отпорни на инсулин и лабилни форми на дијабетес мелитус (дијабетес, кој е слабо корегиран со инсулин, често има скокови во нивото на шеќер во крвта, урина ацетон и хипогликемични состојби).
3) Присуство на дијабетес кај двајцата сопружници.
4) Комбинацијата на дијабетес мелитус и Rh сензибилизација на мајката (Резус - негативна мајка и Резус - позитивен фетус).
5) Комбинацијата на дијабетес и активна пулмонална туберкулоза.
6) Антенатална смрт на фетусот (особено повторено) и / или раѓање на деца со развојни дефекти од компензиран дијабетес. Во овој случај, неопходна е консултација со генетиката на двата сопруга.
Бременост и дијабетес тип 1
Дијабетес тип 1 е автоимуна болест на ендокриниот систем, која се манифестира со зголемување на шеќерот во крвта како резултат на апсолутен недостаток на инсулин.
Наследството на дијабетес тип 1 е околу 2% ако мајката е болна, околу 7% ако таткото е болен и околу 30% ако и двајцата родители се болни.
Симптоми на дијабетес тип 1:
Симптомите на дијабетес тип 1 кај бремени жени се исти како и надвор од бременоста. Но, кај бремени жени, флуктуациите во метаболизмот на јаглени хидрати можат да бидат поизразени, во првиот триместар се зголемува ризикот од хипергликемија (висок крвен шеќер), во II, напротив, хипогликемија (намалување на шеќерот во крвта под нормалните вредности).
Дијагностика
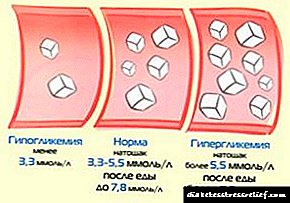
1. Ниво на гликоза во крвта. Кај бремени жени, нормата е до 5,1 mmol / l. Подготовката и доставувањето на анализата не се разликува од жените кои не се бремени. Шеќерот во крвта се мери наутро на празен стомак во венска крв. За да се контролира гликемијата, крвта се зема мостра неколку пати на ден, се нарекува гликемиски профил.
2. Урина од шеќер и ацетон. Овие индикатори се одредуваат според секој изглед во антенаталната клиника, заедно со општите броеви на урина.
3. Глициран хемоглобин (Hb1Ac). Норма 5,6 - 7,0%.
4. Дијагноза на компликации. Компликации на дијабетес се полиневропатија (оштетување на нервите) и ангиопатија (васкуларно оштетување). За ангиопатија, ние сме заинтересирани за микроангиопатии (оштетување на малите крвни садови).
Дијабетична нефропатија е лезија на малите крвни садови на бубрезите, што постепено доведува до намалување на нивната филтрациска функција и развој на бубрежна слабост. За време на бременоста, товарот на бубрезите се зголемува, покрај тоа, ризикот од инфекција е зголемен. И затоа, исто така, контролата на урината се врши секој изглед во антенатална клиника.
Влошувањето на состојбата на бубрезите може да послужи како контраиндикација за гестација, индикација за хемодијализа (вештачки апарат за бубрези) и предвремено породување (ризик за животот на мајката).
Дијабетична ретинопатија е лезија на малите крвни садови на мрежницата. Бременоста кај пациент со дијабетес треба да се планира, вклучително и затоа што понекогаш е потребна ласерска коагулација на мрежницата пред бременоста за да се намали ризикот од мрежницата. Доцните фази на ретинопатија се контраиндикација за независно породување (не можете да притиснете, затоа што постои висок ризик од одвојување на мрежницата), а понекогаш и на лого.
5. Исто така, сите жени со дијабетес мелитус се подложени на општ преглед, со што се заклучува здравствената состојба.
- Општ тест на крвта.
- Уринализа (протеин на урина).
- Биохемиски тест на крвта (вкупен протеин, албумин, уреа, креатинин, директен и индиректен билирубин, аланин аминотрансфераза, аспарат аминотрансфераза, алкална фосфатаза).
- коагулограм (индикатори за коагулабилност на крвта).
- Анализа на дневна урина за протеини.
6. Дијагноза на фетусот:
- Ултразвук + доплемерометрија (да се процени правилниот развој на фетусот, тежината, усогласеноста со терминот, присуството на дефекти, количината на вода и активност на проток на крв)
- Кардиоитографија (ЦТГ) за проценка на фетална срцева активност, движење и контрактилност на матката
Компликации од дијабетес тип 1 кај мајката:
1) Нестабилен тек на дијабетес мелитус, зголемување на хипогликемични состојби (нагло намалување на шеќерот во крвта до хипогликемична кома), епизоди на кетоацидоза (зголемување на ацетон во крвта и урината. Екстремна манифестација е кетоацидотична кома).
2) Влошување на текот на дијабетесот и прогресија на васкуларните компликации, до закана од губење на видот или нагло намалување на функцијата на бубрезите со потреба од хемодијализа (вештачки бубрег).
3) Компликации на бременост: Карактеристични се ризикот од прееклампсија, закана од прекинување на бременоста, предвремено празнење на вода, полихидроамнион, фетоплацентарна инсуфициенција, чести инфекции на уринарниот тракт, повторливи вулвовагинални инфекции (кандидијаза и други).
4) Аномалии на трудот (слабост на трудот, дистоција на рамената, односно заглавени рамења на фетусот во породилниот канал, што доведува до повреди на мајката и фетусот, акутна хипоксија на фетусот за време на породувањето).
5) Повреда при раѓање (ткивата се помалку еластични, честопати погодени од габична инфекција, во комбинација со голем фетус, ова доведува до руптура на перинеумот).
6) Ризикот од хируршка испорака е зголемен. Поради големата големина на фетусот, трудот често се прави со царски рез. Честопати, жените со дијабетес се оперираат рутински и порано отколку во 39-40 недела. Ако до 37 недела бебето веќе тежи повеќе од 4000 грама, тогаш понатамошното продолжување на бременоста ќе доведе до зголемување на бројот на компликации. Таквите пациенти мора да бидат доставени на планиран начин, по прилагодување на дозата на инсулин (заедно со ендокринолог).
7) Фреквенцијата на постпарталниот гноен - септички компликации (постпарталниот ендометритис) се зголемува.
Компликации на дијабетес мелитус тип 1 за фетусот:
1) Дијабетична фетопатија или ембриофетопатија (100% веројатност). Дијабетичната фетопатија е карактеристичен комплекс на нарушувања што е предизвикана од комбинација на неколку фактори (постојана хипергликемија, хронична фетална хипоксија и други метаболички нарушувања својствени на дијабетес мелитус).

На горната слика, едни до други има две бебиња, десно од нормална тежина и на лево со дијабетична фетопатија.
Концептот на дијабетична фетопатија вклучува збир на клинички критериуми:
- Голема маса и должина на телото при раѓање (макросомија).
- Подуеност и синкаво-виолетова боја на кожата, главно на лицето по раѓањето (лице од типот Кушингоид, слично се јавува кај возрасни и деца кои примаат третман со преднизон и други глукокортикоидни хормони). Можна интраутерина неухранетост на фетусот, сепак, дури и во овој случај, постои промена на лицето според типот на кушингоид.

- Морфофункционална незрелост.
- Синдром на респираторни нарушувања заради нарушена синтеза на сурфактант.
- Вродени срцеви мани, кардиомегалија до 30% од случаите.
- Други вродени малформации.
- Хепатомегалија и спленомегалија (зголемување на големината на црниот дроб и слезината).
- Повреда на постнатална адаптација кај 80% од новороденчиња: клинички симптоми на хипогликемија, хипокалцемија и хипомагнезимија (според лабораториски податоци, може да има грчеви во мускулите, нарушено голтање)
Макросомијата буквално се преведува од латинскиот јазик како „големо тело“. Вишокот на внес на шеќери во крвта на мајката, а со тоа и фетусот, доведува до собирање вишок телесна тежина од страна на бебето и тежи повеќе од 4000 грама, должината на телото е повеќе од 54 см.
Големо овошје - овошје со тежина од 4000 g. до 5000 гр.
Плодот - гигант - е овошје со тежина над 5000 г.
Макрозомијата на фетусот не е секогаш предизвикана од дијабетес мелитус, причина може да биде високиот раст и големата конституција на двајцата родители, синдром Бекавит-Видеман (конгенитална болест која се карактеризира со многу брз раст, развој на асиметрично тело, зголемен ризик од карцином и некои вродени малформации), дебелина кај мајката (дури и во отсуство на дијабетес тип 2).
Вродени малформации.
Најчесто се засегнати централниот нервен систем (мозок и 'рбетниот мозок), срцето (срцеви мани, кардиомегалија, односно значително зголемување на срцето со намалување на неговата контрактилна функција), коскениот систем, гастроинтестиналниот тракт (синдром на мало спуштање на цревата, анусот на анусот) и генитоуринарниот тракт (аплазија). бубрези, удвојување на уретерите и други). Исто така, кај деца од жени со дијабетес мелитус, феноменот на обратно ("огледало") уредување на органи е значително почест.
Постои синдром на каудална регресија или каудална дискинезија (отсуство или неразвиеност на сакрумот, опашка на коските, поретко лумбални пршлени, нецелосен развој на бедрената коска).
Дефектите се развиваат како резултат на оштетување на жолчката кеса во раната бременост (4-6 недели), која се развива против хипоксија предизвикана од хипергликемија. Ако жената пристапи кон подготвена бременост со нормализирано ниво на гликоза во крвта и глициран хемоглобин, тогаш овој ризик може да се минимизира.
И покрај големата тежина, децата со дијабетес можат да се раѓаат незрели, пред се на белите дробови. Со прекумерна гликемија, синтезата на сурфактант во организмот е нарушена.
Сурфактант е супстанција во форма на маснотија што е во внатрешноста на везикулите на белите дробови (кои детето сè уште не се исправи и не личи на везикули) и, како и да е, ги подмачкува. Благодарение на сурфактантот, пулмоналните везикули (алвеоли) не престануваат. Кога станува збор за новороденче, ова е особено важно. Алвеолите треба да се исправи и да не падне подалеку веќе од првите вдишувања. Инаку, респираторната слабост и состојбата наречена "синдром на респираторна дистрес на новороденчето" или "синдром на респираторна дистрес" (SDR) брзо се развива. За да се спречи оваа итна и сериозна состојба, SDR често се спречува со интрамускулна инјекција на дексаметазон, а синтезата на сурфактант се забрзува со хормонот.
Хипогликемија кај новороденче.
Намалување на шеќерот во крвта во првите 72 часа кај полнолетни новороденчиња помалку од 1,7 mmol / l, кај недоносени новороденчиња и бебиња со развојни застој помалку од 1,4 mmol / l, бледило, влага на кожата, вознемиреност, иритиран крик, напади на апнеа (епизоди на продолжено одложување дишење), а потоа и остра летаргија, слабеење на цицање, нистагмус ("следејќи" ритмички движења на очите кои не се контролирани и насочени во една насока), летаргија до хипогликемична кома.
По 72 часа, се смета дека хипогликемична состојба е намалување на шеќерот во крвта помала од 2,2 mmol / L. Оваа состојба е предмет на интензивно лекување во болница.
2) Фетална хипоксија (состојба на постојано гладување на кислород во фетусот, што повлекува разни компликации, прочитајте повеќе во нашиот напис "Фетална хипоксија"). Хипоксија на фетусот, исто така, предизвикува состојба на полицитемија, односно задебелување на крвта, зголемување на бројот на сите крвни клетки. Ова доведува до формирање на микротромби во мали садови, а исто така може да доведе до продолжена жолтица на новороденчето.
3) Повреда при раѓање. Клинички тесна карлица е неусогласеност помеѓу големината на фетусот и големината на карлицата на мајката. Поради особеностите на телесната форма на фетусот кај дијабетес мелитус, појасот на рамената „не соодветствува“ најчесто, се јавува компликација на породувањето, наречена „рамо дистонија“. Рамената на фетусот се заглавени во породилниот канал повеќе од 1 минута и не можат да ја завршат ротацијата. Вториот период на трудот е одложен, а ова е полн со раѓање на мајката и фетусот.
Заканата од дистоција за фетусот:
- фрактури на рамото и / или јаглерод,
- оштетување на плексусот на брахијалниот нерв,
- оштетување на садовите на 'рбетниот мозок во цервикалниот регион,
- повреда на главата
- асфиксија (задушување) на фетусот,
- Интранатална смрт на фетусот.
Третман за дијабетес тип 1 во бременоста
За време на бременоста, се обидуваме да ја ограничиме употребата на фармацевтски производи колку што е можно, но ова не се однесува на инсулин. Отсуството или недоволната доза на инсулин е ризик за животот и здравјето и на мајката и на бебето.
За време на бременоста, сите исти препарати за инсулин се користат како во вообичаеното лекување на пациенти со дијабетес тип 1. Дури и ако веќе имате јасно избран режим за администрација на инсулин, тогаш за време на бременоста треба да се поправи. Метаболизмот на јаглени хидрати за време на бременоста е нестабилен, зависи од променливите потреби на фетусот, како и од времето кога ќе започне да функционира панкреасот на фетусот.
I триместар - склоност кон хипогликемични состојби.
- намалување на барањата за инсулин за 10 - 20%
- зголемен ризик од кетоацидоза (рана токсикоза, повраќање на бремена жена)
II триместар - синтеза на хормони од страна на плацентата (прогестерон, плацентарски лактоген).
- се зголемува отпорноста на инсулин
- зголемена побарувачка за инсулин (2 до 3 пати)
III триместар - до 36 недела постепено умира функцијата на плацентарниот комплекс
- намалена потреба за инсулин
- зголемен ризик од хипогликемија
Породување - висок ризик од хипогликемија поради висока психо - физичка активност.
Изборот на лекови, дози и режим треба да го спроведе лекар - ендокринолог и никој друг! Во оптимално избран режим на третман, можете да издржите здраво бебе и да го одржите вашето здравје.
Набудување
Сите жени со пред-гестациски дијабетес кои планираат да имаат бебе треба да бидат прегледани од страна на ендокринолог 5 до 6 месеци пред предложената зачнување. Се разјаснува степенот на компензација на дијабетес, присуството и сериозноста на компликациите, се спроведуваат курсеви за обука за самоконтрола на гликемијата (школа за дијабетес).
Заедно со ендокринолог, пациентот се консултира со акушер-гинеколог за да се одлучи за можноста за бременост.
Бремената жена со дијабетес треба да биде хоспитализирана во одделот за ендокринологија во одредено време, доколку состојбата се влоши непланирана.
- Прва хоспитализација на 4-6 недела.Се изведува ако жената не била испитана пред бременоста или ако бременоста е спонтана и непланирана, се решаваат истите прашања како и со прегребна подготовка (компензација, компликации и можност за носење), или ако компликациите за бременост се случиле во раните фази.
- Втора хоспитализација на 12-14 недела, кога се намалува потребата од инсулин и се зголемува ризикот од хипогликемија.
- Трета хоспитализација на 23-24 недела од бременоста: корекција на дози на инсулин, контрола на текот на ангиопатија (протеини во урина, микроалбуминурија, преглед на фундус, итн.), Идентификација и третман на компликации од бременост (закана од предвремено раѓање, полихидрамнион, рекурентни инфекции на уринарниот тракт) мониторинг на фетусот (ултразвук, доплерометрија)
- Четврто хоспитализирање во недела од 32 - 32 часот: прилагодување на дозата на инсулин, следење на текот на дијабетичните компликации, следење на состојбата на фетусот (III скрининг на ултразвук, доплемерометрија, ЦТГ), општ преглед (општа тест на крв и урина, биохемиски тестови на крв, коагулација на крв) , според индикациите, се врши профилакса на респираторниот дистрес синдром на фетусот со дексаметазон (во присуство на закана од предвремено раѓање), избор на метод на породување и подготовка за породување
Бремената исхрана, во овој случај, е иста како и за сите пациенти со дијабетес. Неопходно е да се следи доволна количина на внес на протеини и калории.

Колку повеќе се компензира метаболизмот на јаглени хидрати на мајката за време на бременоста и за време на него, толку е помал ризикот од сите овие компликации или помалку значајна и опасна нивната сериозност.
Бременост со дијабетес тип 2
Дијабетес тип 2 е болест во која клетките на телото се инсулински нечувствителни. Панкреасот не е оштетен во оваа болест, производството на инсулин може да биде целосно нормално, но некои клетки на телото (првенствено масните клетки) ги оштетуваат рецепторите на инсулин (чувствителни точки на cellидовите на клетките). Така, се формира отпорност на инсулин, односно нечувствителност на клетките на инсулин.
Инсулин се произведува, но не може да контактира со клетките и да им помогне да ја апсорбираат гликозата. Патофизиолошкиот механизам на оштетување на крвните садови и нервите како резултат на хипергликемија овде ќе биде ист како кај дијабетес тип 1.
Најчесто, дијабетес тип 2 е придружен со вишок тежина, до морбидна (болна) дебелина. Вишокот тежина, покрај нарушениот метаболизам на јаглени хидрати, предизвикува и зголемено оптоварување на кардиоваскуларниот систем и зглобовите. Исто така, со вишок тежина или прекумерно зголемување на телесната тежина за време на бременоста, ризикот од тромбофлебитис и проширени вени се зголемува.
Aintsалбите се многу слични на симптомите на дијабетес тип 1. Но, за разлика од дијабетес тип 1, губење на тежината не се забележува, дури, напротив, поради честите напади на глад, пациентот јаде многу поголема количина храна отколку што е потребно. И нападите на глад може да се појават како резултат на скокот на нивото на инсулин. Телото произведува вистинска количина, клетките не го перцепираат, нивото на инсулин се зголемува уште повеќе. Сепак, некои клетки остануваат чувствителни на инсулин, зголемените дози можат да ги „достигнат“, гликозата во крвта нагло опаѓа и се чувствува чувство на глад на „волк“. За време на напад на глад, жената јаде голема количина храна, и, како по правило, лесно сварлива (едноставни јаглени хидрати во форма на леб, слатки и други слатки, бидејќи гладот е навистина неконтролирано и нема време да се готви здрава храна) и потоа механизмот се затвора во форма на „злобен круг "
Дијабетес мелитус тип 2, како што веќе споменавме, оди заедно со дебелината и на почетокот инсулин се произведува во доволни количини. Но, тогаш, постојана стимулација на панкреасот за производство на големи количини на инсулин осиромашува бета клетки (специјализирани клетки на панкреасот кои произведуваат инсулин). Кога бета клетките се исцрпуваат, се јавува секундарно недостаток на инсулин. Разликата помеѓу овие состојби во третманот. Во вториот случај, инсулинот е од витално значење.
Дијагностичките мерки се исти како кај дијабетес тип 1. Исто така, неопходно е да се утврди нивото на гликоза во крвта, глициран хемоглобин, да се подложи на генерален план за преглед (види погоре), како и консултации со специјалистички лекари (првенствено окулист).
Последиците за мајката и фетусот за дијабетес тип 2 се исти како кај дијабетесот тип 1, затоа што сите тие се последици од долгорочниот висок шеќер во крвта, а во овој случај не е толку важен од која причина.
Третман за дијабетес тип 2 во бременоста
Но, третманот за дијабетес тип 2 може да се разликува од типот 1. Пред бременоста, пациентот примал лекови кои го намалуваат шеќерот во крвта и влијаат на тежината (придонесува за губење на тежината) и / или се придржувале на посебна диета.
Нема смисла да се наведат лековите што се користат за лекување на дијабетес тип 2 ПРЕД бременоста, бидејќи сите тие се контраиндицирани за време на бременоста.
Кога се јавува бременост, се одлучува прашањето за пренесување на пациентот на инсулин или (на самиот почеток на дијабетес и дебелина не повеќе од I - II степен) на диета. Преводот го спроведува ендокринолог под тесен надзор на шеќери и општата состојба на жените.
Исхраната за дијабетес тип 2 е иста како и кај дијабетес тип 1.
Спречување на компликации
Превенцијата се состои од редовно следење од страна на специјалисти (заедничко управување со пациентот од акушер-гинеколог и ендокринолог) и придржување кон специјализирана диета.
Набудување
Сите жени со пред-гестациски дијабетес кои планираат да имаат бебе треба да бидат прегледани од страна на ендокринолог 5 до 6 месеци пред предложената зачнување. Се разјаснува степенот на компензација на дијабетес, присуството и сериозноста на компликациите, се спроведуваат курсеви за обука за самоконтрола на гликемијата (школа за дијабетес).
Заедно со ендокринолог, пациентот се консултира со акушер-гинеколог за да се одлучи за можноста за бременост.
Бремената жена со дијабетес треба да биде хоспитализирана во одделот за ендокринологија во одредено време, доколку состојбата се влоши непланирана.
- Прва хоспитализација на 4-6 недела. Се изведува ако жената не била испитана пред бременоста или ако бременоста е спонтана и непланирана, се решаваат истите прашања како и со прегребна подготовка (компензација, компликации и можност за носење), или ако компликациите за бременост се случиле во раните фази.
- Втора хоспитализација на 12-14 недела, кога се намалува потребата од инсулин и се зголемува ризикот од хипогликемија.
- Трета хоспитализација на 23-24 недела од бременоста: корекција на дози на инсулин, контрола на текот на ангиопатија (протеини во урина, микроалбуминурија, преглед на фундус, итн.), Идентификација и третман на компликации од бременост (закана од предвремено раѓање, полихидрамнион, рекурентни инфекции на уринарниот тракт) мониторинг на фетусот (ултразвук, доплерометрија)
- Четврто хоспитализирање во недела од 32 - 32 часот: прилагодување на дозата на инсулин, следење на текот на дијабетичните компликации, следење на состојбата на фетусот (III скрининг на ултразвук, доплемерометрија, ЦТГ), општ преглед (општа тест на крв и урина, биохемиски тестови на крв, коагулација на крв) , според индикациите, се врши профилакса на респираторниот дистрес синдром на фетусот со дексаметазон (во присуство на закана од предвремено раѓање), избор на метод на породување и подготовка за породување
Бремената исхрана, во овој случај, е иста како и за сите пациенти со дијабетес. Неопходно е да се следи доволна количина на внес на протеини и калории.

Колку повеќе се компензира метаболизмот на јаглени хидрати на мајката за време на бременоста и за време на него, толку е помал ризикот од сите овие компликации или помалку значајна и опасна нивната сериозност.
Бременост со дијабетес тип 2
Дијабетес тип 2 е болест во која клетките на телото се инсулински нечувствителни. Панкреасот не е оштетен во оваа болест, производството на инсулин може да биде целосно нормално, но некои клетки на телото (првенствено масните клетки) ги оштетуваат рецепторите на инсулин (чувствителни точки на cellидовите на клетките). Така, се формира отпорност на инсулин, односно нечувствителност на клетките на инсулин.
Инсулин се произведува, но не може да контактира со клетките и да им помогне да ја апсорбираат гликозата. Патофизиолошкиот механизам на оштетување на крвните садови и нервите како резултат на хипергликемија овде ќе биде ист како кај дијабетес тип 1.
Најчесто, дијабетес тип 2 е придружен со вишок тежина, до морбидна (болна) дебелина. Вишокот тежина, покрај нарушениот метаболизам на јаглени хидрати, предизвикува и зголемено оптоварување на кардиоваскуларниот систем и зглобовите. Исто така, со вишок тежина или прекумерно зголемување на телесната тежина за време на бременоста, ризикот од тромбофлебитис и проширени вени се зголемува.
Aintsалбите се многу слични на симптомите на дијабетес тип 1. Но, за разлика од дијабетес тип 1, губење на тежината не се забележува, дури, напротив, поради честите напади на глад, пациентот јаде многу поголема количина храна отколку што е потребно. И нападите на глад може да се појават како резултат на скокот на нивото на инсулин. Телото произведува вистинска количина, клетките не го перцепираат, нивото на инсулин се зголемува уште повеќе. Сепак, некои клетки остануваат чувствителни на инсулин, зголемените дози можат да ги „достигнат“, гликозата во крвта нагло опаѓа и се чувствува чувство на глад на „волк“. За време на напад на глад, жената јаде голема количина храна, и, како по правило, лесно сварлива (едноставни јаглени хидрати во форма на леб, слатки и други слатки, бидејќи гладот е навистина неконтролирано и нема време да се готви здрава храна) и потоа механизмот се затвора во форма на „злобен круг "
Дијабетес мелитус тип 2, како што веќе споменавме, оди заедно со дебелината и на почетокот инсулин се произведува во доволни количини. Но, тогаш, постојана стимулација на панкреасот за производство на големи количини на инсулин осиромашува бета клетки (специјализирани клетки на панкреасот кои произведуваат инсулин). Кога бета клетките се исцрпуваат, се јавува секундарно недостаток на инсулин. Разликата помеѓу овие состојби во третманот. Во вториот случај, инсулинот е од витално значење.
Дијагностичките мерки се исти како кај дијабетес тип 1. Исто така, неопходно е да се утврди нивото на гликоза во крвта, глициран хемоглобин, да се подложи на генерален план за преглед (види погоре), како и консултации со специјалистички лекари (првенствено окулист).
Последиците за мајката и фетусот за дијабетес тип 2 се исти како кај дијабетесот тип 1, затоа што сите тие се последици од долгорочниот висок шеќер во крвта, а во овој случај не е толку важен од која причина.
Третман за дијабетес тип 2 во бременоста
Но, третманот за дијабетес тип 2 може да се разликува од типот 1. Пред бременоста, пациентот примал лекови кои го намалуваат шеќерот во крвта и влијаат на тежината (придонесува за губење на тежината) и / или се придржувале на посебна диета.
Нема смисла да се наведат лековите што се користат за лекување на дијабетес тип 2 ПРЕД бременоста, бидејќи сите тие се контраиндицирани за време на бременоста.
Кога се јавува бременост, се одлучува прашањето за пренесување на пациентот на инсулин или (на самиот почеток на дијабетес и дебелина не повеќе од I - II степен) на диета. Преводот го спроведува ендокринолог под тесен надзор на шеќери и општата состојба на жените.
Исхраната за дијабетес тип 2 е иста како и кај дијабетес тип 1.
Спречување на компликации
Самоконтролата на шеќерите во крвта е гаранција дека секогаш ќе бидете свесни за тоа што се случува во организмот и можете навреме да го информирате вашиот лекар. Не штедете пари за набавка на глукометар. Ова е разумна двојна инвестиција во здравјето на бебето и вашето здравје. Понекогаш текот на дијабетес тип 2 за време на бременоста е непредвидлив и може да бара привремен трансфер на инсулин во секое време. Не пропуштајте го овој момент. Измерете шеќер во крвта барем наутро на празен стомак и еднаш на ден за 1 час после јадење.
Како и дијабетес мелитус тип 1, колку повеќе се компензира размената на шеќери, толку поповолен ќе биде исходот од бременоста и вашето здравје ќе претрпи помалку.
Бременоста против позадината на другите форми на дијабетес (многу поретка) ги следи истите правила. Потребата за инсулин ја утврдува лекарот - ендокринолог.
Последователна бременост за жена со кој било вид дијабетес се препорачува не порано отколку по 1,5 години.
Секој вид дијабетес е болест која станува начин на живот. Многу е тешко да се постави со потребата да се стави во вашата дневна рутина од 1 до 5 - 6 инјекции на инсулин на ден, особено ако оваа потреба се појави ненадејно во оваа бременост. Но, вие мора да го прифатите ова со цел да го одржите вашето здравје и способност да раѓате и раѓате бебе. Колку сте повеќе дисциплинирани во исхраната, администрацијата на лековите и самоконтролата, толку се поголеми шансите за успех. И вашиот акушер-гинеколог заедно со ендокринолог ќе ви помогне во тоа. Грижете се за себе и бидете здрави!
Карактеристики на болеста
Дијабетес тип 1 или дијабетес зависен од инсулин е комплексно автоимуно заболување во кое бета клетките на панкреасот функционираат. Ова доведува до нарушена употреба на глукоза и хронично покачено ниво на гликоза во крвта (хипергликемија).
Хипергликемијата доведува до развој на компликации, се појавува васкуларно оштетување, често страдаат бубрезите, мрежницата, периферните нерви.
Редовната администрација на пресметаните дози на инсулин ви овозможува да го прилагодите нивото на гликоза, да ја нормализирате неговата содржина во крвта и да го намалите ризикот од компликации. Но, пациентот постојано зависи од лекот, третманот не треба да се запре дури и за време на бременоста.
Планирање на бременоста
Планирањето е еден од најважните чекори доколку очекуваната мајка има дијабетес.
Ако се дијагностицираат компликации поврзани со дијабетес или други истовремени заболувања, потребен е курс на лекување и консултации за прилагодување на терапијата за бременост
Особено внимание мора да се посвети на стабилизирање на нивото на гликоза во крвта.
Зачнувањето може да се испланира само во случај на сигурна контрола на гликозата за три месеци.
Ако не е можно да се контролира текот на болеста, прегледајте ја диетата, достапната физичка активност, заедно со ендокринолог, одберете го типот на инсулин и распоредот на инјекции.
Не се зависи од состојбата на мајката.
Идниот татко исто така мора да помине медицински преглед и да постигне стабилизација на шеќерите во крвта во рок од неколку месеци.
Ако немате дијагноза на дијабетес мелитус, но има симптоми карактеристични за оваа дијагноза како што се жедта, чешање на кожата, чести мокрење или големо дете е родено во претходна бременост, направете тест за употреба на глукоза.
Како напредува бременоста со дијабетес тип 1?
Управување со бременоста за дијабетес кај мајката има голем број на карактеристики. Успешниот тек на бременоста и здравјето на фетусот зависи од усогласеноста на бремената жена со сите препораки на лекарот, редовни посети на консултација.
 Дури и ако се чувствувате одлично, не страдајте од компликации поврзани со дијабетес и одржувајте нормален шеќер во крвта, неопходно е секојдневно следење на глукозата во урина и кетон со ленти за тестирање. Внесете ги резултатите во табела.
Дури и ако се чувствувате одлично, не страдајте од компликации поврзани со дијабетес и одржувајте нормален шеќер во крвта, неопходно е секојдневно следење на глукозата во урина и кетон со ленти за тестирање. Внесете ги резултатите во табела.
Консултации за ендокринолог не треба да биде
помалку од 1 пат месечно. Доколку е потребно, лекарот ќе препише дополнителен општ тест на урина и тест за креатинин, а гликетираниот хемоглобин ќе се утврди истовремено со биохемијата.
Исхрана: колку е важна диетата?
Важна за успешна бременост е диетата. Дијабетичарот нема фундаментална разлика од вообичаената диета, но главната работа е контролата на тежината. Не можеме да дозволиме нејзини остри флуктуации и голем вкупен волумен по резултатите од целата бременост.
Бројките со кои треба да се водат се 2-3 кг на првиот триместар, 250-300 g неделно во текот на вториот и малку повеќе - од 370 до 400 g неделно - во текот на последниот триместар. Ако добиете повеќе, треба да го преиспитате калорискиот внес на храна.
Потребно е инсулин
За разлика од диетата, потребата за инсулин кај бремени жени не е иста како и пред зачнувањето. Се менува во согласност со гестациската ера. Покрај тоа, во првиот триместар може да биде дури и пониско отколку пред бременоста.
Затоа, треба да бидете многу внимателни со контролата на шеќерот во крвта и дозата на инсулин со цел да се спречи хипогликемија.
Оваа состојба ќе биде опасна за жената и фетусот. Негативен ефект врз благосостојбата и компензаторниот постхипогликемиски скок во гликозата.
Но запомнете дека периодот на намалување на потребата за инсулин не трае долго, но тој се заменува со вториот триместар, кога потребата за лекови може, напротив, значително да се зголеми.
Редовно следете ги вредностите на шеќерот во крвта, нема да го пропуштите овој момент. Просечната дневна доза на инсулин во овој период може да биде до 100 единици. Дистрибуцијата на долгата и „кратка“ форма на лекот мора да се разговара со вашиот лекар.
До третиот триместар, дозата на инсулин повторно може малку да се намали.
Флуктуациите во шеќерот во крвта можат да бидат погодени од емоционалната состојба на жената. Нејзините чувства за здравјето на фетусот се јасни, особено во првите месеци од бременоста.
Но запомнете дека со стресот, нивото на гликоза се зголемува, а тоа може да го комплицира текот на бременоста. Емоционална удобност за бремена жена со дијабетес е од особено значење. Но, ако мајката што чека не може сама да се справи со возбуда, може да му се препишат лесни седативи.
Планирани хоспитализации
 За да се следи состојбата на жената и текот на бременоста со дијабетес тип 1, календарот предвидува 3 планирани хоспитализации.
За да се следи состојбата на жената и текот на бременоста со дијабетес тип 1, календарот предвидува 3 планирани хоспитализации.
Тие се неопходни дури и кога жената работи добро, а тестовите покажуваат силна контрола на глукозата.
- Првата хоспитализација се јавува кога бременоста се дијагностицира само.
Испитувањето на мајката ќе покаже како телото реагира на хормоналните промени што започнале, дали има закана за нејзиното здравје или дали бременоста може да продолжи. Обично, специјализираните клиники организираат часови на „школото за дијабетес“, на кое жената може да присуствува за време на хоспитализација, за да разговараат за прашања поврзани со нејзината нова ситуација.
- Втората планирана хоспитализација ќе биде во 22-24 недела.
Обично во овој период се бара да се прегледа дозата на инсулин и, евентуално, да се направат промени во диетата. Со ултразвук веќе ќе биде можно да се утврди дали детето се развива правилно, дали има индикации за абортус.
- Третата хоспитализација е закажана за средината на третиот триместар, од 32-34 недела.
Неопходно е да се одреди начинот на породување и времето на породување. Многу лекари се на мислење дека е подобро за мајка со дијабетес и за нејзиното бебе доколку бременоста заврши малку пред предвиденото, во 36-37 недела. Но, ако состојбата на жената не предизвикува загриженост, породувањето е можно на 38-40 недела.
Ако жената е дијагностицирана со компликации поврзани со дијабетес мелитус, има лезии на мрежницата или нарушена е функцијата на бубрезите, има васкуларни промени, тогаш се пропишува царски рез.
Ако состојбата на жената не предизвикува загриженост и бременоста помина без компликации, раѓањето може да се реши на природен начин (можно е да се стимулира труд во одредено време).
На денот на закажаното раѓање, жената нема да јаде наутро, а инсулинска инјекција исто така нема да биде потребна. Но, поточно, однесувањето на денот на раѓање мора однапред да се разговара со ендокринолог. Немирите на жената во врска со претстојното раѓање може да предизвикаат нагло зголемување на индикаторите за гликоза. Затоа, контролата на шеќерот на овој ден е задолжителна, без оглед на можноста да се јаде и да се направи инјекција.
Можни ризици за мама и бебе
Дијабетесот е поврзан со метаболички нарушувања во телото на мајката и, се разбира, не може да влијае на текот на бременоста и развојот на фетусот.
- Во првиот триместар, кога плацентарната бариера сè уште не работи, се поставени сите органи на бебето.
Затоа, особено е важно да се стабилизираат вредностите на гликозата во овој период. Нарушувања во развојот можат да бидат изразени во расцеп на непцето, вертебрална хернија, недостаток на органи или промена на нивната локација.
- Васкуларни заболувања на жена поврзана со дијабетес може да влијаат на развојот на фетусот во вториот и третиот триместар.
Тие можат да бидат причина за хронична хипоксија, застој во развојот, па дури и смрт на фетусот.
- За време на неонаталниот период, детето исто така може да биде изложено на ризик од метаболички нарушувања поврзани со составот на крвта на мајката.
Ова може да биде хипогликемија, зголемена потреба за калциум или магнезија, жолтица кај новороденчиња. Постои закана од смрт на новороденчето во постнаталниот период. Надлежен неонатолог ќе помогне да се избегнат непотребни компликации. Затоа, раѓањето на жени со дијабетес треба да се случи во специјализирана болница.
Промените што се случуваат за време на бременоста се стрес и стрес за секоја жена. Ова е уште поточно за пациенти со дијабетес тип 1.
- Токсикозата во првите месеци од бременоста, особено со честото повраќање, може да предизвика кетоацидоза.
- Со недоволна контрола на шеќерот во крвта, промените во барањата за инсулин може да доведат до хипогликемија.
- Честиот колпитис и кандидијаза кои се среќаваат кај дијабетес може да се мешаат со зачнување, да предизвикаат ектопична бременост или преценција на плацентата.
- Дијабетесот влијае на реолошките својства на крвта. Породувањето (или спонтан абортус) може да биде комплицирано со тешко крварење.
- За време на бременоста, ризикот од развој на нефропатија и невропатија се зголемува, а природното породување честопати е контраиндицирано поради ретинопатија и ризик од губење на видот.
Сериозна метаболичка болест - дијабетес мелитус тип 1 - веќе не е контраиндикација за бременост. Но, ако сакате да родите здраво бебе, однапред треба да се подготвите за зачнување, а за време на бременоста ќе мора доста често да ги посетувате лекарите.
Новороденче, исто така, ќе треба поголемо внимание на специјалисти. Со правилно следење на крвната слика и навремена корекција на дозите на инсулин, детето нема да страда од дијабетес (иако ќе остане наследна предиспозиција за болеста).
Механизмите на развој на болеста
Дијабетес мелитус тип 1 (зависен од инсулин) се развива кај млади жени долго пред бременоста. Во повеќето случаи, оваа патологија се манифестира во детството, и до моментот на зачнување на дете, жена е регистрирана кај ендокринолог долги години. Манифестацијата на дијабетес мелитус во периодот на очекување на дете практично не се јавува.
Дијабетес зависен од инсулин е автоимуна болест. Со оваа патологија, повеќето од? Клетките на панкреасот се уништуваат. Овие специјални структури се одговорни за производство на инсулин, важен хормон вклучен во метаболизмот на јаглени хидрати. Со недостаток на крв, нивото на гликоза значително се зголемува, што неизбежно влијае на работата на целото тело на бремена жена.
Автоимуното оштетување на клетките на панкреасот е првенствено поврзано со генетска предиспозиција. Исто така, е забележан и ефектот на разни вирусни инфекции пренесени во детството. Причината за развој на дијабетес мелитус од првиот тип може да бидат тешки заболувања на панкреасот. Сите овие фактори на крајот доведуваат до оштетување на клетките што произведуваат инсулин и до целосно отсуство на овој хормон во организмот.
Вишокот шеќер во крвта доведува до многу здравствени проблеми. Прво на сите, страдаат дијабетесот и крвните садови и нервите, што неизбежно влијае на нивното функционирање. Хипергликемијата исто така придонесува за нарушено функционирање на бубрезите, срцето и нервниот систем. Сето ова во комплекс значително го комплицира животот на жената и доведува до развој на разни компликации за време на бременоста.
Карактеристики на текот на бременоста
Бременоста што произлегува од инсулин-зависен дијабетес има свои карактеристики. Во првиот триместар чувствителноста на ткивата кон хормонот инсулин малку се зголемува, што доведува до намалување на потребата за тоа. Ако бремената жена продолжи да зема иста количина на инсулин, ризикува да добие хипогликемија (пад на шеќер во крвта). Оваа состојба се заканува со губење на свеста, па дури и кома, што е крајно непожелно за жените кои очекуваат бебе.
Во вториот триместар За време на бременоста, плацентата почнува да функционира, а потребата за инсулин повторно се зголемува. Во овој период, жената повторно има потреба од прилагодување на дозата на земениот хормон. Инаку, вишокот на гликоза може да доведе до развој на кетоацидоза. Со оваа состојба, бројот на кетонски тела во крвта значително се зголемува, што на крајот може да доведе до развој на кома.
Во третиот триместар повторно се забележува мало намалување на потребата на телото за инсулин на бремена жена. Исто така во оваа фаза, бубрезите честопати не успеваат, што доведува до развој на сериозни компликации до предвремено породување. Во овој период, ризикот од хипогликемија (нагло намалување на шеќерот во крвта) и развој на услови на несвестица повторно се враќа.
Бременост компликации
Сите непожелни последици од дијабетес кај бремени жени се поврзани со нарушена циркулација на крвта во мали и големи садови. Развивањето ангиопатија доведува до појава на такви состојби:
- прекинување на бременоста во секое време,
- прееклампсија (по 22 недела),
- еклампсија
- полихидрамнион
- плацентарна инсуфициенција,
- плацентарна абрупција и крварење.
Последиците од дијабетес тип 1 за фетусот
Болестите на мајката не поминуваат незабележано за детето во матката. Womenените со дијабетес мелитус зависен од инсулин се развиваат во повеќето случаи хронична фетална хипоксија. Оваа состојба е поврзана со несоодветна работа на плацентата, која не е во состојба да го снабдува бебето со потребната количина кислород во текот на бременоста. Неизбежно недостаток на хранливи материи и витамини доведува до значително одложување на развојот на фетусот.
Една од најопасните компликации за дете е формирање на дијабетична фетопатија. Со оваа патологија, многу големи деца се раѓаат во догледно време (од 4 до 6 кг). Честопати, таквото породување завршува со царски рез, бидејќи премногу големо бебе едноставно не може да го помине породилниот канал на мајката без повреди. Ваквите новороденчиња бараат посебна грижа, бидејќи и покрај нивната голема тежина, тие се раѓаат доста слаби.
Кај многу деца веднаш по раѓањето, шеќерот во крвта нагло паѓа. Оваа состојба се должи на фактот дека при стегање на папочната врвца, снабдувањето со мајчина гликоза во телото на детето престанува. Во исто време, производството на инсулин останува високо, што предизвикува значително намалување на шеќерот во крвта кај бебето. Хипогликемијата се заканува со сериозни последици до развој на кома.
Многу жени се загрижени за прашањето дали болеста ќе се пренесе на новороденчето. Се верува дека ако еден од родителите страда од патологија, тогаш ризикот од пренесување на болеста кај бебето е од 5 до 10%. Ако дијабетес се појави кај мама и тато, веројатноста за заболување кај детето е околу 20-30%.
Управување со бременоста кај жени со дијабетес тип 1
Инсулин-зависен дијабетес не е контраиндикација за раѓање дете. Лекарите не препорачуваат да се раѓаат само пациенти со сериозно нарушување на функцијата на бубрезите, црниот дроб и срцето. Во други случаи, жените успеваат да раѓаат и раѓаат релативно здраво бебе под надзор на специјалисти.
Со почетокот на бременоста, на сите жени со дијабетес тип 1 се препорачува да се регистрираат што е можно поскоро. На првиот од turnив, неопходно е утврдено нивото на шеќер во периферната крв, а сите понатамошни активности на лекарот зависат од резултатот.
Секоја мајка која се очекува е под надзор на следниве специјалисти:
- акушер-гинеколог,
- ендокринолог (излезност еднаш на секои две недели),
- терапевт (излезност еднаш триместар).
Дијабетес тип 1 е состојба која бара постојана употреба на инсулин. Во пресрет на дете, потребата за овој хормон постојано се менува, а жената треба од време на време да ја исправи својата доза. Изборот на оптимална доза на лекот го спроведува ендокринолог. На секој изглед, тој ја оценува состојбата на идната мајка и, доколку е потребно, го менува режимот на лекување.
На сите жени со дијабетес зависен од инсулин се препорачува да носат пренослив мерач на глукоза во крвта со нив. Постојаното набудување на нивото на шеќер во крвта ќе ви овозможи да забележите какви било отстапувања навреме и да преземате навремени мерки за да ги поправите. Овој пристап овозможува безбедно раѓање на дете и навремено роди бебе.
Треба да знаете дека со растот на фетусот, потребата за инсулин се зголемува неколку пати. Не треба да се плашите од големи дози на хормонот, бидејќи ова е единствениот начин за одржување на здравјето на фетусот. Откако ќе се роди бебето, потребата за инсулин повторно се намалува, а жената ќе може да се врати на вообичаените дози на хормонот.
Дали е можна бременост со дијабетес тип 1?

Бременоста против позадината на хроничните заболувања на мајката е секогаш голем ризик за самата жена и здравјето на нероденото дете.
Но, многу дијагнози, дури и тешки како дијабетес тип 1, веќе не се апсолутна пречка за мајчинството.
Потребно е само да се однесуваат правилно во фазата на планирање и да се следат препораките на специјалистите во текот на целиот период на бременост.
Карактеристики на бременоста со дијабетес тип 1

Во текот на периодот на гестација, забележани се флуктуации во побарувачката на инсулин, понекогаш овие флуктуации се многу значајни, потребата за инсулин во различни фази од бременоста варира значително и драматично. Ако е постигнат долг период на норманогликемија пред бременоста, тогаш ќе биде полесно да се справите со ваквите флуктуации за време на бременоста отколку ако немаше компензација.
Сите промени во барањата за инсулин се многу индивидуални, може да не се воопшто. Но, во основа, потребата варира за триместар.
Во првиот триместар, потребата обично се намалува. Намалената потреба може да доведе до хипогликемија и, како последица на тоа, до високи шеќери - постгликемиска хипергликемија. Потребата за инсулин е намалена за околу 25-30 проценти.
(повеќе ...)
Хоспитализација за време на бременоста со дијабетес тип 1
За време на бременоста, постојат три периоди за кои се врши хоспитализација.
Првиот пат кога се хоспитализираат со ново откриена бременост. Во овој период, тие прават преглед и одлучуваат за продолжување на бременоста.
Втор пат тие се хоспитализирани во период од 22-24 недела, кога расте потребата за инсулин.
Третата хоспитализација се препорачува за период од 32-34 недела, кога веќе е решено прашањето за начинот на породување.
Доколку е потребно, можни се дополнителни хоспитализации во случај на лошо здравје или слаб надомест.
Диета за време на бременоста

За време на бременоста, треба внимателно да ја следите вашата диета за да избегнете високи врвови после јадење и хипогликемија како резултат на предозирање со инсулин.
За време на бременоста, ефектот на инсулин може да се промени - краток и ултрашорт инсулин почнуваат да дејствуваат побавно отколку пред бременоста. Затоа, треба да направите подолги паузи пред јадење. Ова е особено изразено наутро, паузата помеѓу инјекцијата и храната може да достигне до 1 час.
Се препорачува да се воздржите од конзумирање на брзи јаглени хидрати (со исклучок на случаи на хипогликемија): од сокови, слатки, колачиња, итн.
Но, сè е сосема индивидуално - некој смирено јаде плод, додека некој друг не го компензира тоа.
Односот на маснотии: протеини: јаглени хидрати треба да биде 1: 1: 2.
Јадете треба да биде во мали порции, но 6-8 пати на ден.
Храната треба да биде комплетна, богата со витамини и минерали.
Ефектот на бременоста врз компликации на дијабетес
Дури и за здрава жена, бременоста е стресна за телото. Со дијабетес, товарот на телото се зголемува, што негативно влијае на постојните компликации и може да предизвика нивна прогресија.
Очите (ретинопатија напредува) и бубрезите (протеини во урината, нефропатија напредува) доживуваат посебен товар.
Породување со дијабетес тип 1
Со добра компензација за дијабетес и нормална бременост, тогаш природно раѓање се спроведува во догледно време.
Со слаб надомест или ослабена бременост (на пример, со полихидрамниос), породувањето може да се спроведе пред предвиденото - во 36-38 недела.
Честопати има потреба од царски рез. Пропишано е за постојни компликации - ретинопатија, нефропатија во услови во кои е контраиндициран силен притисок врз садовите.
Честопати, жените со дијабетес развиваат многу голем фетус, што е исто така индикација за царски рез.
Фетален развој кај мајка со дијабетес
Од големо значење е периодот на зачнување и првиот триместар од бременоста. Во тоа време, детето сè уште нема панкреас, а зголемениот шеќер на мајката поминува низ плацентата и предизвикува развој на хипергликемија кај детето.
Во овој период, се одвива положување на разни органи и органски системи, а зголемениот шеќер негативно влијае на овој процес, што предизвикува развој на вродени дефекти на органите кај детето (малформации на долните и горните екстремитети, нервниот систем, срцето и др.).
Почнувајќи од 12-та недела, панкреасот почнува да функционира кај фетусот. Со зголемен шеќер на мајката, панкреасот на фетусот е принуден да работи двајца, ова доведува до хиперинсулинемија, што доведува до развој на едем кај фетусот и зголемување на телесната тежина.
При раѓање, дете со хиперинсулинемија често доживува хипогликемија. Потребна е постојана контрола на неговите шеќери, а доколку е потребно, детето се инјектира со гликоза.
Зголемување на телесната тежина за време на бременоста
Со нормална бременост, зголемувањето на телесната тежина не треба да надминува 12-13 кг.
- Во првиот триместар, зголемувањето на нормата е 2-3 кг,
- Во втората - 250-300гр / недела,
- Во третиот - 370-400g / недела.
Карактеристики на бременоста со дијабетес тип 1

Во текот на периодот на гестација, забележани се флуктуации во побарувачката на инсулин, понекогаш овие флуктуации се многу значајни, потребата за инсулин во различни фази од бременоста варира значително и драматично. Ако е постигнат долг период на норманогликемија пред бременоста, тогаш ќе биде полесно да се справите со ваквите флуктуации за време на бременоста отколку ако немаше компензација.
Сите промени во барањата за инсулин се многу индивидуални, може да не се воопшто. Но, во основа, потребата варира за триместар.
Во првиот триместар, потребата обично се намалува. Намалената потреба може да доведе до хипогликемија и, како последица на тоа, до високи шеќери - постгликемиска хипергликемија. Потребата за инсулин е намалена за околу 25-30 проценти.
(повеќе ...)
Хоспитализација за време на бременоста со дијабетес тип 1
За време на бременоста, постојат три периоди за кои се врши хоспитализација.
Првиот пат кога се хоспитализираат со ново откриена бременост. Во овој период, тие прават преглед и одлучуваат за продолжување на бременоста.
Втор пат тие се хоспитализирани во период од 22-24 недела, кога расте потребата за инсулин.
Третата хоспитализација се препорачува за период од 32-34 недела, кога веќе е решено прашањето за начинот на породување.
Доколку е потребно, можни се дополнителни хоспитализации во случај на лошо здравје или слаб надомест.
Диета за време на бременоста

За време на бременоста, треба внимателно да ја следите вашата диета за да избегнете високи врвови после јадење и хипогликемија како резултат на предозирање со инсулин.
За време на бременоста, ефектот на инсулин може да се промени - краток и ултрашорт инсулин почнуваат да дејствуваат побавно отколку пред бременоста. Затоа, треба да направите подолги паузи пред јадење. Ова е особено изразено наутро, паузата помеѓу инјекцијата и храната може да достигне до 1 час.
Се препорачува да се воздржите од конзумирање на брзи јаглени хидрати (со исклучок на случаи на хипогликемија): од сокови, слатки, колачиња, итн.
Но, сè е сосема индивидуално - некој смирено јаде плод, додека некој друг не го компензира тоа.
Односот на маснотии: протеини: јаглени хидрати треба да биде 1: 1: 2.
Јадете треба да биде во мали порции, но 6-8 пати на ден.
Храната треба да биде комплетна, богата со витамини и минерали.
Ефектот на бременоста врз компликации на дијабетес
Дури и за здрава жена, бременоста е стресна за телото. Со дијабетес, товарот на телото се зголемува, што негативно влијае на постојните компликации и може да предизвика нивна прогресија.
Очите (ретинопатија напредува) и бубрезите (протеини во урината, нефропатија напредува) доживуваат посебен товар.
Компликации на бременост со дијабетес
Womenените со некомпензиран дијабетес мелитус имаат неколку пати поголема веројатност да имаат спонтани абортуси во раните фази на бременоста, развиваат гестоза и 6 пати почесто токсикозата се јавува во доцната бременост.
Манифестации на гестоза: зголемен крвен притисок, појава на едем, лачење на протеини од страна на бубрезите. Комбинацијата на гестоза со нефропатија може да доведе до развој на бубрежна инсуфициенција, односно откажување на бубрезите.
Гестозата е исто така една од причините за породување.
Слабата компензација на дијабетес доведува до формирање на полихидрамнион (кај жени без дијабетес, полихидрамнион е ретка, но кај жени со дијабетес, скоро половина од бремените жени страдаат од тоа).
Полихидроамнион доведува до неухранетост на фетусот, го зголемува притисокот врз фетусот, може да доведе до деформации на фетусот и мртвороденче и може да предизвика предвремено раѓање.
Породување со дијабетес тип 1
Со добра компензација за дијабетес и нормална бременост, тогаш природно раѓање се спроведува во догледно време.
Со слаб надомест или ослабена бременост (на пример, со полихидрамниос), породувањето може да се спроведе пред предвиденото - во 36-38 недела.
Честопати има потреба од царски рез. Пропишано е за постојни компликации - ретинопатија, нефропатија во услови во кои е контраиндициран силен притисок врз садовите.
Честопати, жените со дијабетес развиваат многу голем фетус, што е исто така индикација за царски рез.
Фетален развој кај мајка со дијабетес
Од големо значење е периодот на зачнување и првиот триместар од бременоста. Во тоа време, детето сè уште нема панкреас, а зголемениот шеќер на мајката поминува низ плацентата и предизвикува развој на хипергликемија кај детето.
Во овој период, се одвива положување на разни органи и органски системи, а зголемениот шеќер негативно влијае на овој процес, што предизвикува развој на вродени дефекти на органите кај детето (малформации на долните и горните екстремитети, нервниот систем, срцето и др.).
Почнувајќи од 12-та недела, панкреасот почнува да функционира кај фетусот. Со зголемен шеќер на мајката, панкреасот на фетусот е принуден да работи двајца, ова доведува до хиперинсулинемија, што доведува до развој на едем кај фетусот и зголемување на телесната тежина.
При раѓање, дете со хиперинсулинемија често доживува хипогликемија. Потребна е постојана контрола на неговите шеќери, а доколку е потребно, детето се инјектира со гликоза.
Ризик од развој на дијабетес кај деца
Ако само мајка или татко е болен со дијабетес, тогаш ризикот од негово пренесување на деца е мал - околу 2-4 проценти.
Ако и двајцата родители се болни со дијабетес, тогаш ризикот значително се зголемува и изнесува 18-20 проценти.
Зголемување на телесната тежина за време на бременоста
Со нормална бременост, зголемувањето на телесната тежина не треба да надминува 12-13 кг.
Во првиот триместар, зголемувањето на нормата е 2-3 кг,
Во втората - 250-300гр / недела,
Во третиот - 370-400g / недела.
Породување кај жени со дијабетес зависен од инсулин
Раѓањето на детето преку природниот породилен канал е можно под следниве услови:
- фетална тежина помала од 4 кг
- задоволителна состојба на детето (нема изразена хипоксија),
- отсуство на сериозни акушерски компликации (тешка гестоза, еклампсија),
- добра контрола на гликозата во крвта.
Со лошата здравствена состојба на жената и фетусот, како и со развој на компликации, се изведува царски рез.
Превенција на компликации на дијабетес кај бремени жени е навремено откривање на болеста. Постојаното набудување на шеќерот во крвта и придржувањето кон сите препораки на лекарите значително ги зголемуваат шансите на жената да има здраво бебе во догледно време.
Дијабетес тип 1 и можна бременост
Бременоста со дијабетес тип 1 може да биде многу ризична. Но, дијагнозата на дијабетес не ја лишува целосно жената од можноста да стане мајка.
За да може процесот да продолжи непречено и без последици, потребно е да се испланира сè однапред. Ената треба да знае какви компликации се можни за време на периодот на раѓање дете и како да се однесува со цел да се заштити и себе си и бебето. Најдобро е да започнете со подготовките за носење на бебето една година пред планираната бременост. Идната мајка треба да биде во добра здравствена состојба, затоа е неопходно да се следат сите упатства на лекарот за да се зајакне самиот имунитет и да се стабилизира здравствената состојба. Ова е неопходен услов за нормален тек на бременоста. Во спротивно, можни се компликации. Со дијабетес тип 1, жената понекогаш може да се советува да прекине бременост. Ова се должи на фактот дека во некои случаи се можни тешки компликации за време и по бременоста. Најчесто во такви ситуации, штетата не се прави на детето, туку директно на здравјето на жената во трудот. Вашиот лекар може да предложи прекинување на бременоста ако:Кога можеби не се препорачува бременост?
Ако крвта на бремена жена содржи голема содржина на токсични материи, тогаш тоа може негативно да влијае на состојбата на фетусот.
Во многу ретки случаи, со остар влошување на болеста, бременоста може да заврши трагично и за мајката и за бебето.
Ако постои голем ризик од таков феномен, тогаш лекарот може да препорача прекинување на бременоста или немање деца природно.
Честопати, пациентите со дијабетес тип 1 можат да имаат компликации кои негативно влијаат на функционирањето на бубрезите. Ако оваа лезија напредува, бубрезите може целосно да престанат да функционираат. Ако лекарот гледа фактори кои го загрозуваат животот на жената или фетусот, тогаш тој е должен да понуди опција за прекинување на бременоста.
Карактеристики на бременост со дијабетес
Обично, за време на периодот на бременост, жената е контраиндицирана во земање на какви било лекови. Во случај на пациенти кои страдаат од дијабетес, ситуацијата е малку поинаква.
Со дијабетес тип 1, и бременоста и породувањето се целосно зависни од здравјето на пациентот. И, за да го одржите, треба да добиете доволно инсулин.
Нејзината потребна доза варира во текот на целиот период на бременост.
Обично, барањата за инсулин се разликуваат во триместар, но секој организам е индивидуален, а на пациентите им треба различен пристап. На 1 триместар, потребата од внес на инсулин обично опаѓа.
Но, ова правило не се однесува на сите жени. Треба редовно да се прави тест на крвта за да се следи шеќерот во крвта.
Понекогаш недостаток на инсулин во првиот триместар од бременоста може да доведе до секундарни заболувања и развој на последици.
Мора да се внимава на инјекциите во овој период. Како што знаете, во текот на првиот триместар кај жените обично токсикоза. И преку повраќање, доволен број на елементи излегуваат од телото. Ако инјекцијата е веќе направена, а жената има еметички напад, тогаш јаглехидратите може да не се испорачуваат во потребната количина, бидејќи тие ќе го напуштат телото.
За време на 2 триместар, потребата за инсулин може да се зголеми. Овој период може да трае долг или долг временски период. Зголемената побарувачка за инсулин може да биде многу драматична. Затоа, не смеете да заборавите редовно да го мерите шеќерот во крвта и да ја следи вашата благосостојба.
За време на третиот триместар, потребата за инсулин полека почнува да исчезнува. Неопходно е внимателно да се следи состојбата на пациентот и да не се доведе до хипогликемија. Постои можност да го прескокнете моментот на намалување на шеќерот се должи на фактот дека симптомите на хипогликемија може да не бидат многу изразени во 3-ти триместар.
Ако лекарите успеат да ја стабилизираат состојбата на пациентот уште на самиот почеток на бременоста, тогаш веројатноста за појава на какви било компликации е исклучително мала.
Во повеќето случаи, со нормално ниво на шеќер во крвта, бременоста е прилично лесна.
Ако само мајка е болна со дијабетес, тогаш веројатноста дека болеста ќе се наследи е исклучително мала и не надминува 4%. Но, во случај двајцата родители да бидат болни, ризикот се зголемува на 20%.
Исхрана за мајчинство
Со цел да се одржи нивото на шеќер во крвта, треба да започнете со лекување на дијабетес добро пред планираната бременост. Текот на третманот вклучува не само земање специјални лекови. Ената треба да води здрав начин на живот, да се вклучи во барем незначителна физичка активност и, се разбира, да ја набудува правилната исхрана.
Неопходно е да се следи вашата исхрана за да можете да го регулирате нивото на шеќер и да знаете како да избегнете хипогликемија.
Ако пред бременоста, дејството на инсулин беше доволно брзо, тогаш од моментот на зачнување овој процес почнува да се забавува значително.
Затоа сега паузите меѓу инјекциите и оброците треба да бидат многу подолги. Ова е особено точно наутро. Препорачливо е да се администрира инсулин еден час пред јадење.
Ако пациентот започне со напади на хипогликемија, тогаш се препорачува за неа да јаде брзи јаглени хидрати. Ако нема такво прекршување, тогаш е најдобро да се одбие потрошувачката на вакви производи. Неопходно е да се одбие какви било слатки: слатки, колачи, чоколадо.
За сите други ограничувања треба да се разговара со докторот, бидејќи телото на секоја жена различно реагира на бременоста и реакцијата на производите може да биде некарактеристична.
Бременост и дијабетес тип 1
Ако жената е дијагностицирана со дијабетес тип 1, тоа не значи дека бременоста може да се заборави. Современата медицина им овозможува на младите жени да издржат здраво бебе дури и со толку сериозна болест.
Идна бременост треба внимателно да се испланира, да се подготви за важен важен настан треба да биде однапред.
Мајката што чека, мора да набудува постојана компензација така што фетусот да се развие во нормални граници и ништо не го загрозува здравјето на жената.
Карактеристики на бременост кај жени со дијабетес тип 1
Шест месеци пред зачнувањето, жената треба да го стори следново:
- Неопходно е да се подложи на целосна дијагноза на телото и да се поминат потребните тестови,
- Посетете нефролог, проверете ја функцијата на бубрезите. Во моментот на раѓање на детето, на овој орган му паѓа двоен товар, затоа е толку важно да се следи нивната состојба,
- Проверете го фундусот на окото со офталмолог, доколку е потребно, третирајте
- Пратете го притисокот, со големи нанаети, потребно е да се види лекар.
Пред децении, дијабетес тип 1 и бременост беа некомпатибилни концепти. Сепак, медицината не стои мирно, па дури и со таква дијагноза, можете да сметате на раѓање на здраво бебе. Со правилна инсулинска терапија, стапката на смртност за време на породувањето е речиси нула, но заканата за животот на бебето останува голема - околу 6%.
Можни ризици за време на бременоста
Девојките кои очекуваат бебе и во исто време страдаат од инсулин зависен дијабетес се изложени на ризик од следниве причини:
- Голема веројатност за абортус,
- Голем процент на вродени малформации на детето,
- За време на бременоста, можни се компликации од дијабетес тип 1,
- Појавување на болести на генитоуринарниот систем,
- Испораката може да започне неколку недели пред предвиденото,
- Царскиот рез е најповолен вид на породување.
Womenените во позиција треба да бидат подготвени да поминат поголем дел од бременоста во болница под надзор на специјалисти. Ова е неопходен услов за успешна бременост. Хоспитализацијата се состои од три дела:
- Првата хоспитализација се спроведува во првите недели од терминот. Aената се подложува на темелно испитување на сите органи, се земаат нејзините тестови. Според резултатите од дијагнозата, лекарите одлучуваат дали е можно да се носи здраво дете и дали постои ризик по здравјето на мајката. Следно, се спроведуваат неопходните превентивни активности за понатамошниот тек на бременоста.
- Втората фаза на хоспитализација се спроведува по 20 недели. Остри скокови во потребата на телото за инсулин во овие периоди треба да се одвиваат под надзор на лекарите.
- Последната фаза. Бременоста со дијабетес тип 1 бара хоспитализација на жена во последните недели од бременоста, лекарите го следат развојот на фетусот, во случај на компликации, се донесува одлука за рано раѓање.
Без разлика како се развива науката, постои категорија жени со дијабетес зависен од инсулин, на кои бременоста е контраиндицирана:
- Со целосно оштетување на садовите на разни органи (микроангиопатија),
- Во форма на болеста, кога третманот со инсулин нема посакуван ефект,
- Ако и двајцата сопружници имаат дијабетес,
- Во присуство на Резус - конфликт,
- Со туберкулоза и дијабетес во исто време,
- Доколку претходните бремености завршиле со раѓање на мртво бебе или дете со дефекти при раѓање.
Текот на породувањето
За да може лекарот да донесе одлука за природно раѓање, треба да бидат исполнети следниве фактори:
- Природата на текот на дијабетесот во текот на целата бременост,
- Дали има некои компликации
- Состојбата на фетусот. Неговата маса не треба да надминува 4 кг.
Употребата на хормони е можно да се стимулира трудот. За време на процесот на раѓање, состојбата на мајката во очекување е под строга контрола - нивото на гликоза во крвта и чукање на срцето на бебето со помош на ЦТГ постојано се мерат.
Ако се забележи нагло зголемување на шеќерот во крвта, на бремена жена му се дава инјекција на инсулин. Со лошо откривање на грлото на матката и слаб труд, се изведува царски рез.
Ова ќе избегне компликации и за мама и за бебе.
Најчесто, кај жени зависни од инсулин, раѓаат големи деца. Ова е затоа што новороденчињата имаат повеќе масно ткиво од другите деца. Исто така, едно дете може да има модринка на кожата, оток. Во раните денови на животот, бебето не се прилагодува добро на околината, можна е појава на жолтица и нагло намалување на тежината.
Веројатноста за малформации кај дете е двојно во споредба со успешна бременост. Срцеви заболувања, абнормално формирање на гастроинтестиналниот тракт, оштетување на бубрезите - ова се главните заболувања што се јавуваат кај деца од жени зависни од инсулин.
Во постпарталниот период се менува потребата од инсулин. За да се спречи хипогликемија, дозите на инсулин се намалуваат. Можете да изберете оптимална доза со постојано мерење на шеќерот во крвта.
Со хипогликемија може да се појави намалување на протокот на крв во млечните жлезди и како резултат на ова намалување на количината на произведено млеко. За да се спречи таква состојба, жената мора постојано да го следи нејзиното здравје.
Во неговиот состав, млекото на жена зависно од инсулин се разликува од млекото на здрава доилки само во висока гликоза. Но, дури и со овој фактор, доењето е покорисно за бебето.
Денес, дијабетес тип 1 и бременост се доста споредливи концепти. Инсулин-зависен дијабетес е една од сериозните хронични заболувања што ги погодува сите области на човековата активност.
Но, медицината не стои мирно, а сега дијабетесот тип 1 не е пречка за бременост.
Главната препорака на лекарите на жени кои страдаат од ова заболување е однапред да го испланираат раѓањето на детето, да поминат целосен преглед на телото и внимателно да го следат нивното здравје за целиот период. Ако ги следите сите упатства на лекар, можете да роди здраво бебе.
Бременост Тип 1 дијабетес
Дијабетес мелитус е сериозна ендокрина болест во која се формира вишок количество гликоза во крвта. За време на бременоста, оваа состојба може да предизвика сериозни проблеми и за самата жена и за нејзиното бебе. Како е 9 месеци за идна мајка која страда од дијабетес тип 1?
Првиот триместар
Потребата за инсулин е намалена. Во просек, паѓа за 27%. Оваа состојба е опасна по тоа што е невозможно однапред да се предвиди количината на хормонот, што значи дека се воведува вообичаен број единици. Ова доведува до хипогликемиска состојба. Последица ќе биде хипергликемија. Овој сет на симптоми се нарекува постгликемиска хипергликемија.
Покрај флуктуациите во концентрацијата на шеќер, се забележува токсикоза, повраќање во кое се смета за нормален истовремена симптом. Оваа состојба е опасна по тоа што рефлексот на замолкот ги ослободува сите содржини на желудникот и сите производи излегуваат надвор без да имаат време да се апсорбираат.
По повраќање, треба да се преземе потребната количина јаглени хидрати, бидејќи по инјектирањето на инсулин хормонот почнува да дејствува, и бидејќи нема што да се претвори во гликоген, се појавува хипогликемична состојба, што може да резултира во несвестица и конвулзии.
Трет триместар
Третиот триместар е сличен на првиот, бидејќи потребата за инсулин повторно станува помала. Оваа состојба е опасна од честиот развој на хипогликемија. Карактеристика на третиот триместар е дека е намалена осетливоста на ниски шеќери, па затоа е важно постојано да се следи концентрацијата на глукоза во крвта за да се избегнат несвестици и други негативни последици.
Породување и после
На самиот роденден на детето, флуктуациите на гликоза се премногу силни, затоа треба да се откажете од инјекциите на хормоните или да ја направите дозата минимална. Зголемување на концентрацијата на шеќер се јавува како резултат на искуствата и намалувањето на силното физичко напорување, особено за време на природното породување Но, секоја промена во бројот на единици на инсулин треба да биде само по консултација со специјалист.
За време на дијабетес тип 1, може да нема постојана концентрација на гликоза. Често се забележува намалување на концентрацијата. Затоа, пред хранење, се препорачува да јадете некој производ на јаглени хидрати, подобро од брзите јаглени хидрати.