Трансплантација на панкреас за дијабетес: цената на операцијата во Русија
Трансплантацијата на панкреасот за да се спречи формирање на секундарни компликации на дијабетес е многу важно да се направи во најраните фази на болеста. Постојат различни видови на трансплантација на жлезда, чии карактеристики се утврдуваат само по целосно испитување на пациентот.
Денес тие ги извршуваат следниве видови на операции:
- Трансплантација на целото тело на жлездата со дел од дуоденумот,
- Трансплантација на опашка на панкреас,
- Трансплантација на дел од орган,
- Трансплантација на панкреасни клетки, што се одвива интравенски.
Кој вид се користи во секој случај зависи од карактеристиките и степенот на оштетување на органот и општата состојба на пациентот.
При пресадување на целиот панкреас, се зема заедно со дел од дуоденумот. Во исто време, може да се поврзе со тенкото црево или мочниот меур. Во случај на трансплантација на дел од жлездата, сокот од панкреасот мора да се пренасочи, за што се користат два начина:
- Екскреторниот канал е блокиран од неопренови,
- Сокот од жлезди се испушта во мочниот меур или тенкото црево. Кога се испушта во мочниот меур, ризикот од појава и развој на инфекција е значително намален.
Панкреасот, како бубрезите, се пресадува во илијачна фоса. Постапката за трансплантација е доста комплицирана, трае долг временски период. Поминува под општа анестезија, така што ризикот од компликации е значително намален. Понекогаш се вметнува 'рбетниот катетер, со помош на кој пациентот по трансплантацијата прима епидурална аналгезија со цел да се олесни општата благосостојба на пациентот.
Типот на хируршка интервенција е избран по проценка на добиените податоци при прегледот на пациентот. Изборот зависи од степенот на оштетување на жлезните ткива и општата состојба на телото на примателот. Времетраењето на операцијата се определува според неговата сложеност, најчесто се вршат следниве интервенции:
- трансплантација на цел орган
- трансплантација на опашката или телото на панкреасот,
- трансплантација на жлезда и дуоденум,
- интравенска администрација на островските клетки.
Радикалниот третман може да се спроведе во различни количини. За време на операцијата, трансплантирани:
- индивидуални сегменти на жлездата (опашка или тело),
- панкреатододенален комплекс (целосно целата жлезда со дел од дуоденумот веднаш во непосредна близина на него),
- целосно железо и бубрези истовремено (90% од случаите),
- панкреас по прелиминарна трансплантација на бубрег,
- култура на донаторски бета клетки кои произведуваат инсулин.
Обемот на операцијата зависи од степенот на оштетување на ткивата на органот, општата состојба на пациентот и податоците од анкетата. Одлуката ја донесува хирургот.
Операцијата е планирана, затоа што бара сериозна подготовка на пациентот и трансплантација.
Дијагноза пред трансплантација

Ефективноста и успехот на завршувањето на операцијата зависи од многу фактори, бидејќи оваа постапка е прикажана само во екстремни случаи и има прилично висока цена. Секој пациент мора да помине низа прегледи и дијагностика, според резултатите од кои лекарот одлучува за соодветноста на постапката. Постојат неколку видови на дијагностика, меѓу кои најзначајни се следниве:
- Темелно испитување од страна на терапевт и консултација со високо специјализирани лекари - гастроентеролог, хирург, анестезиолог, стоматолог, гинеколог и други,
- Ултразвучно испитување на срцевиот мускул, перитонеалните органи, рентген на градниот кош, електрокардиограм, компјутерска томографија,
- Различни примероци на крв
- Посебна анализа која идентификува присуство на антигени, што е важно за компатибилноста на ткивата.
Бидејќи секоја хируршка манипулација е прилично опасна постапка за пациентот, постојат голем број индикации според кои трансплантацијата на панкреасот е единствената можна опција за да се обезбеди нормална активност на човекот:
- Трансплантација на панкреас кај дијабетес мелитус тип 1 пред почетокот на сериозни компликации на оваа болест, како што е ретинопатија, која може да се развие во слепило, васкуларни патологии, разни видови нефропатија, хиперлебилност и сл.
- Секундарниот дијабетес мелитус, кој може да биде предизвикан од посебен тек на панкреатитис, во кој се развива панкреасна некроза, карцином на панкреасот, имунитет на пациентот кон инсулин, хемохроматоза и др.
- Присуство на структурни лезии на ткивата на органите, вклучувајќи малигни или бенигни неоплазми, голема смртна ткиво, разни видови на воспаленија во перитонеумот.
Секоја од горенаведените индикации е прилично противречна, затоа прашањето за изводливоста на трансплантацијата се разгледува за секој пациент поединечно и го решава лекар кој ги проценува сите ризици и можни негативни последици од постапката.
Покрај индикациите, постојат голем број на контраиндикации во кои е строго забрането вршење на трансплантација на панкреас:
- Присуство и развој на малигни неоплазми,
- Различни срцеви заболувања во кои е изразена васкуларна инсуфициенција,
- Компликации на дијабетес
- Присуство на заболувања на белите дробови, мозочен удар или заразни болести,
- Зависност или алкохолизам,
- Тешки ментални нарушувања,
- Ослабен имунитет.
Ако сè уште е невозможно да се направи без операција, пациентот мора да помине темелно испитување за да се исклучат неочекувани сериозни компликации и за време на операцијата и во постоперативниот период.
Голем број задолжителни функционални прегледи се утврдени со протоколите на работењето:
- ЕКГ
- R0 OGK (рентген на градниот кош),
- Ултразвук на OBP и ZP (органи на абдоминална празнина и ретроперитонеален простор),
- КТ скен (компјутерска томографија).
Потребните лабораториски тестови вклучуваат:
- општа клиничка и биохемиска анализа, вклучувајќи амилаза на крв и урина,
- тестови на урина за проучување на функцијата на бубрезите,
- тестови за хепатитис, ХИВ, РВ,
- определување на крвната група и Rh фактор.
Назначени консултации со тесни специјалисти:
- ендокринолог
- гастроентеролог
- кардиолог
- нефролог и оние што сметаат дека се неопходни од хирурзите.
Во некои случаи, потребно е дополнително испитување: тоа е пропишано за тежок дијабетес, комплициран со невропатија. Во оваа ситуација, дијабетичарот може да не чувствува напади на ангина, според тоа, не се жали, и покрај тешката коронарна атеросклероза и срцева слабост, не е направена дијагноза на корорнарна срцева болест (корорнарна срцева болест). Да се разјасни:
- ЕХОКГ,
- ангиографија на крвните садови,
- радиоизотопско испитување на срцето.
Методи за третирање на дијабетес тип 1
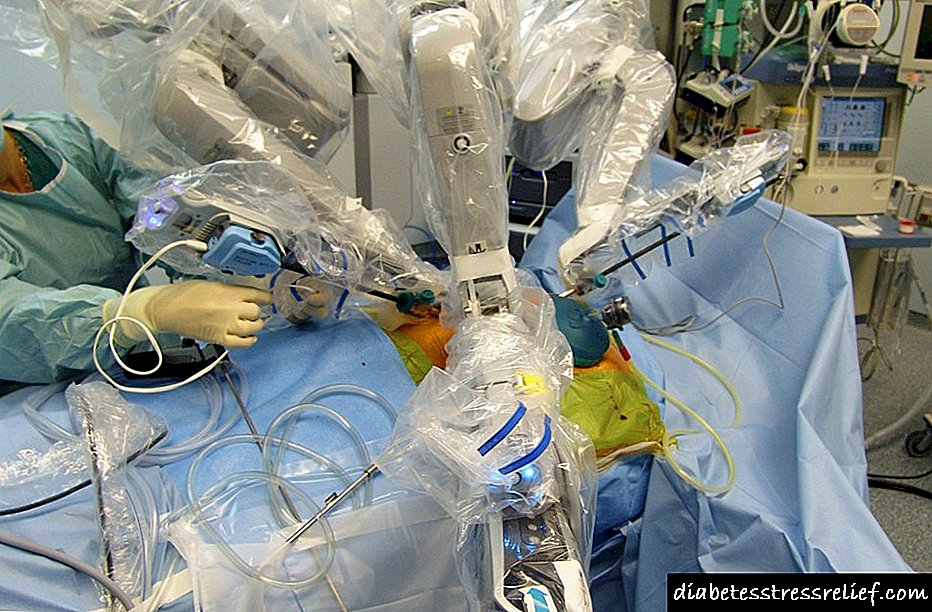
Во сегашната фаза на медицината, методот на лекови за третман на дијабетес зависен од инсулин е најчест. Употребата на терапија за замена со употреба на лекови што содржат инсулин не може секогаш да биде доволно ефикасна, а цената на таквата терапија е доста висока.
Недоволната ефикасност на употребата на супституциона терапија се должи на сложеноста на изборот на дози, користените лекови. Ваквите дози треба да бидат избрани во секој случај, земајќи ги предвид сите индивидуални карактеристики на телото на пациентот, што може да биде тешко да се направи дури и за искусни ендокринолози.
Сите овие околности ги испровоцираат лекарите да бараат нови начини за лекување на болеста.
Главните причини што ги натераа научниците да бараат нови методи на лекување се следниве:
- Тежината на болеста.
- Природата на исходот на болеста.
- Постојат потешкотии при прилагодување на компликациите во процесот на размена на шеќер.
Најсовремени методи за лекување на болеста се:
- хардверски методи на лекување,
- трансплантација на панкреас
- трансплантација на панкреас
- трансплантација на островчиња, клетки на панкреасно ткиво.
Кај дијабетес мелитус од прв тип, телото покажува појава на метаболички смени што се јавуваат како резултат на повреда во функционирањето на бета клетките. Метаболичката смена може да се елиминира со трансплантација на клеточен материјал на островите Лангерханс. Клетките од овие области на панкреасното ткиво се одговорни за синтеза на хормонот инсулин во организмот.
Операцијата со дијабетес на панкреас може да ја поправи работата и да ги регулира можните отстапувања во метаболичките процеси. Покрај тоа, операцијата може да спречи понатамошна прогресија на болеста и појава во телото на компликации поврзани со дијабетес.
Операцијата за дијабетес тип 1 е оправдана.
Островските клетки не се способни долго време да бидат одговорни за прилагодување на метаболичките процеси во организмот. Поради оваа причина, најдобро е да се користи алотрансплантација на донаторската жлезда која ги задржа своите функционални можности колку што е можно повеќе.
Спроведување на слична постапка вклучува обезбедување на услови под кои е обезбедено блокирање на неуспеси на метаболички процеси.
Суштината на операцијата
Како и со секоја хируршка интервенција, трансплантацијата на панкреасот има голем број тешкотии, кои се особено изразени во случаи на итна операција. Проблемите се поврзани со наоѓање на соодветни донатори, а тоа се млади луѓе под 55-годишна возраст. Покрај тоа, тие мора да имаат задоволителна здравствена состојба во моментот на смртта.
Откако органот ќе се отстрани од човечкото тело, железото се сочува во растворите Vispan или DuPont и се става во контејнер со одреден температурен режим. Значи, може да се чува за кратко време (не повеќе од триесет часа).
Ако пациентот развива бубрежно нарушување во однос на позадината на дијабетес мелитус, често се препорачува да се изврши операција за трансплантација на двата органи истовремено, што може значително да ги зголеми шансите за позитивен исход.
Како и секоја медицинска интервенција, трансплантацијата може да доведе до развој на доволен број компликации, меѓу кои се:
- Развој на заразен процес во абдоминалната празнина,
- Формирање на течности околу графтот,
- Појавување на крварење на кое било ниво на интензитет.
Понекогаш се случува отфрлање на трансплантираниот орган. Ова може да биде индицирано со присуство на амилаза во урината. Може да се открие и со биопсија. Во овој случај, органот почнува да се зголемува. Спроведувањето студија со употреба на ултразвук е исто така доста тешко.
Операциите за трансплантација обезбедуваат долг и тежок период на опоравување за секој пациент.
Во овој период, имуносупресивни лекови се пропишани за најдобар опстанок на органот.
Според статистиката, по завршувањето на ваквите операции, преживувањето се забележува две години кај повеќе од 80 проценти од пациентите.
Главните фактори кои влијаат на исходот од операцијата се:
- Состојбата на трансплантираниот орган за време на трансплантацијата,
- Нивото на здравје и возраст во моментот на смртта на донаторот,
- Процентот на компатибилност на ткивата на донаторот и примателот,
- Хемодинамичен статус на пациентот.
Во случај на трансплантација од жив донатор на долг рок, прогнозата е најповолна, бидејќи скоро 40 проценти од пациентите се карактеризираат со целосно закрепнување.
Техниката за интравенска администрација на островот Лангерханс (органски клетки) се покажа дека не е најдобра и е во фаза на подобрувања. Ова се случува затоа што е доста тешко практично да се изврши овој вид операција. Ова е затоа што панкреасот на донаторот овозможува да се добијат само мал број на потребни клетки.
Покрај тоа, во моментов е во тек развојот на употреба на трансплантација од ембриони, употреба на матични клетки, како и свинско панкреас за трансплантација кај луѓето, меѓутоа, за време на ваквите операции железо го лачи инсулинот за краток временски период.
Многу често, употребата на урамнотежена диета, правилна диета и умерено вежбање може да го нормализира панкреасот.
Нормализацијата на функционалните способности на панкреасот овозможува доволно често за да се постигне стабилна ремисија во развојот на болеста.
Присуството на дијабетес кај пациент не е индикација за операција.
Хируршка интервенција во телото се врши во случај на:
- Неефикасност на конзервативниот третман.
- Пациентот има отпорност на поткожни инјекции на инсулин.
- Нарушувања на метаболичкиот процес во организмот.
- Присуство на сериозни компликации на дијабетес тип 1 и тип 2.
Ако трансплантацијата на панкреас со дијабетес е успешна, тогаш сите функции на органот се целосно обновени.
Трансплантацијата на панкреасот е најефикасна ако операцијата се изврши во раните фази на развојот на болеста. Ова се должи на фактот дека со понатамошна прогресија на болеста, секундарните нарушувања кои дополнуваат до нормална реставрација на работата на телото, се додаваат на основната болест.
Во случај на хируршка интервенција против позадината на прогресивна ретинопатија, резултатот од хируршката интервенција може да стане спротивен, сепак ризикот од компликации во телото на пациентот не ја надминува веројатноста за влошување ако операцијата е напуштена.
Хируршката интервенција бара достапност на донаторски материјал.
Пред операцијата, пациентот треба да биде свесен дека присуството на сериозни компликации во црниот дроб, срцето или бубрезите кои се јавуваат со дијабетес тип 1 може да го зголеми ризикот од компликации по операцијата.
Причината за одбивањето да се изврши хируршка интервенција може да биде присуството на дополнителни болести како што се карцином или туберкулоза кај пациент со дијабетес мелитус зависен од инсулин.
Трансплантацијата на панкреасот се изведува со централен абдоминален засек. Донаторот орган е поставен десно од мочниот меур. Се изведува васкуларно спојување. Операцијата е многу сложена процедура, сложеноста на хируршката постапка лежи во високата кршливост на жлездата.
Отстранувањето на сопствената жлезда на пациентот не се спроведува, затоа што матичната жлезда иако делумно престанува да ги исполнува своите доделени функции, сепак продолжува да учествува во метаболизмот во телото на пациентот. Учествува во процесите на варење.
По завршувањето на операцијата, шуплината е заситена и се остава дупка за да се отстрани вишокот на течност.
Операцијата се изведува под општа анестезија и трае околу 4 часа.
Со успешна хируршка интервенција, пациентот целосно се ослободи од зависноста од инсулин, а веројатноста за целосен лек за болеста се зголемува многу пати.
Треба да се запомни дека добар резултат од трансплантација на панкреас може да се постигне само со хируршка интервенција во раните фази на развојот на болеста. Оваа фаза на развој на болеста се карактеризира со отсуство на компликации во телото на пациентот што може да го комплицира процесот на враќање на работниот капацитет на внатрешните органи.
Најчесто, трансплантација на панкреас е пропишана за дијабетес мелитус тип 1 или тип 2, придружена со развој на патолошки состојби, како што се:
- декомпензиран дијабетес
- ретинопатија што доведува до губење на видот,
- ренална инсуфициенција на крајна фаза,
- Оштетување на ЦНС
- тешки ендокрини нарушувања,
- оштетување на theидовите на големите крвни садови.
Трансплантацијата може да се препише и за секундарниот дијабетес, развиен со следниве болести:
- тежок панкреатит, придружена со некроза на ткивата на органите,
- рак на панкреасот
- отпорност на инсулин предизвикана од Кушинговата болест, гестациски дијабетес или акромегалија,
- хемохроматоза.
Во ретки случаи, трансплантација е пропишана на лица со заболувања кои доведуваат до промени во структурата на панкреасот. Овие вклучуваат:
- повеќе лезии на жлездата со бенигни неоплазми,
- голема панкреасна некроза,
- супурација, придонесувајќи за нарушување на функциите на панкреасот и не подлежи на стандардна терапија.
Во овие случаи, трансплантацијата е исклучително ретка, поради финансиски и технички тешкотии поврзани со потрагата по донатор на труп и управување со постоперативниот период.
Трансплантација на панкреас не е извршена:
- во терминална фаза на корорнарна срцева болест,
- со тешка атеросклероза на големи артерии,
- со кардиомиопатија, што придонесува за нарушувања на циркулацијата,
- со неповратни промени во ткивата на внатрешните органи што се развиле против позадината на дијабетесот,
- со ментални нарушувања,
- со ХИВ инфекција
- со алкохолизам,
- за зависност од дрога
- со онколошки заболувања.
Оваа фаза е насочена кон изготвување план за лекување и спречување на непредвидени тешкотии за време на операцијата и во раниот период на закрепнување. Во оваа фаза, утврдете ги индикациите и контраиндикациите, прегледајте го терапевтскиот режим, спроведете преглед и побарајте донаторски орган.
Вториот е најтешкиот дел од подготовката; потрагата по донатор може да трае неколку години. Доколку е потребно, комбинирана трансплантација, овој период трае една година. Откако ќе се најде органот, примателот се подложува на следниве дијагностички процедури:
- Ултразвук на абдоминалната празнина. Се користи за проценка на состојбата на бубрезите, црниот дроб и дуоденумот.
- Консултации со тесни специјалисти. Неопходно да се идентификуваат контраиндикации за операција поврзани со нарушена функција на внатрешните органи.
- Консултација со анестезиолог. Ви овозможува да утврдите дали пациентот нема негативни реакции на анестезија.
- ПЕТ-скенирање на абдоменот. Помага при откривање на секундарни фокуси на тумор кај карцином на панкреасот.
- Компјутерска ентероколонографија. Придружено со консултација со гастроентеролог.
- Студијата на срцето. Темелно испитување помага да се утврди дали пациентот е подготвен за трансплантација на органи. Се препорачува да се подложи на скенирање на радиоизотоп и ангиографија на големи садови на срцето.
Тестирање
Планот за преглед на пациент пред трансплантација вклучува:
- клинички тестови на крв и урина,
- крвни тестови за латентни инфекции,
- биохемиски тестови на крв и урина,
- тестови за компатибилност на ткивата,
- анализа на маркери на тумор.
По трансплантација на панкреас во текот на денот, пациентот е во единицата за интензивна нега. Забраната е употреба на храна и течност во овој период. Пиењето чиста вода е дозволено 24 часа по операцијата. По 3 дена, дозволено е внесување на диетални производи во исхраната. Органот започнува да функционира скоро веднаш. Целосното закрепнување бара најмалку 2 месеци.
Спроведување на постапката за замена на островите Лангерханс
Постапката за замена на островот Лангерханс се спроведува поинаку од постапката за трансплантација. Патем, со оваа постапка дијабетесот е широко лекуван во САД.
Овој вид хируршка интервенција се изведува за секаков вид дијабетес.
За операција се земаат ќелии од еден или повеќе донатори. Клетките на донаторот се извлечени од ткиво на панкреасот со употреба на ензими.
Добиените клетки на донаторот се вметнуваат во порталната вена на црниот дроб со употреба на катетер. По воведувањето во вената, клетките добиваат исхрана и почнуваат да реагираат со синтеза на инсулин на покачено ниво на шеќер во крвта во крвната плазма.
Реакцијата на клетките се манифестира скоро веднаш и се зголемува во наредните денови. Ова води до фактот дека оперираните пациенти целосно се ослободуваат од зависноста од инсулин.
Спроведувањето таква интервенција во организмот доведува до фактот дека, и покрај фактот дека функционирањето на панкреасот не е целосно обновено, можно е да се постигне добар терапевтски резултат со минимален ризик од дополнителни компликации.
Комплетен лек за дијабетес со овој метод може да се постигне само ако не постојат значајни патологии во работата на внатрешните органи.
Употребата на овој вид хируршка интервенција во телото на пациентот овозможува да се спречи пациентот да развие сериозни дефекти при спроведување на метаболички процеси.
Употребата на овој метод на лекување може да го запре развојот на дијабетес кај пациент.
По операцијата, пациентот не треба да го напушта болничкиот кревет во текот на денот.
По еден ден по интервенцијата, на пациентот му е дозволено да пие течност. По три дена, дозволена е храна.
Glлездата на пациентот започнува да функционира нормално скоро веднаш по трансплантацијата.
Целосното закрепнување се јавува во рок од два месеци. За да се спречат процесите на одбивање, пациентот е пропишан со земање лекови кои ја потиснуваат реакцијата на имунолошкиот систем.
Цената на операцијата е околу 100 илјади американски долари, а постоперативната рехабилитација и имуносупресивната терапија има голем број на цени од 5 до 20 илјади долари. Цената на терапијата зависи од одговорот на пациентот.
За да дознаете повеќе за функционирањето на панкреасот, можете да го гледате видеото во оваа статија.
Индикации за трансплантација на панкреас
Операцијата се изведува за следниве болести:
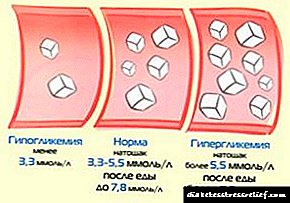
- Патолошки состојби или компликации на дијабетес тип 1 и тип 2, како и секундарна форма на дијабетес и хиперлабилна дијабетес,
- карцином
- Синдром на Кушингов
- нарушување на хормоналниот систем,
- нефропатија е терминална фаза.
Трансплантацијата на панкреасот е потребна во случаи кога дигестивните ензими излачувани од него не се целосно отстранети од него, но остануваат внатре, уништувајќи ја жлездата.
Вообичаени апсолутни контраиндикации за трансплантација на панкреас се:
- состојби на терминал
- со дијабетес - истовремени малформации кои не можат да се корегираат,
- дисфункции на виталните органи што не можат да се корегираат,
- како и неизлечиви локални и системски заразни болести, како што се СИДА, активна туберкулоза, репликација на вирусен хепатитис, итн.
Покрај тоа, таквата операција не се изведува за карцином на какви било органи и за пациенти во септички услови, за лица со зависности (дрога, алкохол), како и за одредени психосоцијални фактори.
Релативни контраиндикации се:
- стар над 65 години
- вообичаена атеросклероза,
- тешка дебелина (преку 50% прекумерна тежина),
- чир на желудник и дуоденален,
- фракција на исфрлање помала од 50%.
Кај овие заболувања се врши трансплантација на панкреас, но степенот на ризик при хируршки и анестетички интервенции е значително поголем.
За да се намали ризикот од отфрлање на трансплантиран орган, пациентите кои биле подложени на трансплантација на панкреасот се подложени на имуносупресивна терапија.
Кај дијабетес мелитус за пациенти со хронична бубрежна инсуфициенција во завршна фаза, постојат индикации за истовремена трансплантација на панкреасот и бубрезите.
Во овој случај, нивната состојба при примање на имуносупресивна терапија ќе биде многу подобра отколку ако беа истовремено на дијализа.
Така, можеме да ги именуваме следниве опции за операции:
- во случај на дијабетична нефропатија, терминална фаза на хронична бубрежна инсуфициенција или дисфункција на бубрезите, која претходно била трансплантирана - се препорачува истовремена трансплантација на панкреасот и бубрезите,
- пациенти со дијабетес тип 1 без компликации во форма на тешка нефропатија е прикажана изолирана трансплантација на панкреас,
- ако е потребна заштита од нефропатија, се препорачува трансплантација на бубрег проследена со трансплантација на панкреас.
Пребарување на донатори
Панкреасот е неплатен орган, така што трансплантацијата на панкреасот не може да се изврши од жив донатор.
Потрагата по донатор за трансплантација на панкреас е да се најде соодветен кадаверичен орган (постојат старосни ограничувања. Трансплантацијата од донаторот мора да биде компатибилна со ткивата на примателот, а донаторот не треба да има скоро никакви патологии за време на смртта).
Постои уште една тешкотија - како да се спаси органот за трансплантација. Панкреасот има потреба од многу голема количина кислород за да остане погоден за трансплантација.
Гладта на кислород повеќе од половина час е фатална за неа.
Затоа, органот наменет за трансплантација треба да биде подложен на зачувување на ладно - ова ќе го продолжи неговиот живот на 3-6 часа.
Денес, според статистичките податоци, трансплантацијата на панкреас завршува со позитивен ефект во приближно 85% од случаите.
Трансплантацијата на панкреасот прв пат била извршена во 1966 година, но, за жал, телото на пациентот било одбиено од органот. Успешни операции беа спроведени во иднина, вклучително и во нашата земја. Во 2004 година, руските лекари извршија трансплантација на дете на панкреасот со позитивен резултат.
Сепак, денес за пациенти на кои им е потребна трансплантација на панкреас, можниот проблем не се можните ризици, кои секоја година можат да се намалуваат сè повеќе, туку недостатокот на опремени медицински установи кај нас и високата цена на трансплантацијата на панкреасот и во Русија и во странство.
Особено високите цени за ваквите операции - како и за сите видови на такви интервенции - има во клиниките во Европа, САД и Израел. Поради цената на операцијата за трансплантација на панкреасот, многу пациенти на кои им е потребна не можат да добијат третман што им е потребен за живот.
Алтернатива за скап, честопати недостапен третман во европските клиники е трансплантација на панкреас во болници во Индија.
Значи, во Индија, техничката база на модерните големи клиники во никој случај не е инфериорна, а понекогаш дури и ги надминува ваквите клиники во САД и Европа. Квалификациите на индиските лекари кои работат на овие клиники се признати ширум светот.
Индиските клиники имаат добро опремени оперативни простории, единици за интензивна нега, истражувачки центри и не само што вршат операции со висока стапка на успех, туку исто така им овозможуваат на пациентите ефективна рехабилитација.
Во индиските клиники, трансплантацијата на панкреас се врши и за возрасни пациенти и за деца, а исто така се обезбедува и целосен опсег на услуги за рехабилитација по третманот.
На Клиниката Аполо во Ченаи, операциите за трансплантација на панкреас се изведуваат во модерни операциони простории опремени со најнова наука и технологија.
Операциите се изведуваат под надзор на хирург за трансплантација на мулти-органи, д-р Анил Ваидија. Тој е акредитиран од Американското здружение за хирурзи за трансплантација на Универзитетот во Мајами.
Д-р Ваидија работеше 11 години во болница на Универзитетот во Оксфорд, каде што, меѓу другото, студираше и третман на панкреас со трансплантација.
Д-р Анил Ваидија е еден од ретките хирурзи во светот кој има извршено повеќе од 1000 трансплантации на панкреас и има многу благодарни прегледи од пациентите.
Примајќи високо квалификувана медицинска нега, пациентите во болницата Аполо ги имаат сите шанси за долг и здрав живот.
- Бесплатно 24-часовен број: 7 (800) 505 18 63
- Е-пошта: заштитена е-пошта
- Скајп: ИндраМед
- Viber, WhatsApp: 7 (965) 415 06 50
- Со пополнување апликација на страницата
Трансплантацијата на панкреасот (панкреасот) е една од најчестите, но во исто време и тешки хируршки интервенции, што е пропишано доколку конзервативната терапија не донесе никакви позитивни резултати. Повреда на панкреасот може да доведе до сериозни последици, што често доведува до смрт на пациентот.
Различни форми на панкреатитис, кои придонесуваат за формирање на панкреасна некроза и дијабетес мелитус, стануваат главна причина за трансплантација на панкреасот. Замена на панкреасот е повеќечасовна операција, по што пациентот треба да биде во болница најмалку 3 или 4 недели.
Тешкотии во работењето и можни компликации после тоа
Како и секоја таква хируршка интервенција, трансплантацијата на панкреасот има ризик од развој на компликации како што се:
- Инфекција на абдоминалните ткива.
- Акумулацијата на воспалителен ексудат во близина на трансплантиран орган.
- Масивно постоперативно крварење.
- Некроза на панкреасот.
- Засилување на раната.
- Отфрлање на трансплантирана жлезда. Главната причина за високата смртност на пациентите по трансплантација на органи. Развојот на таква компликација е индициран со појава на амилаза во урината. Идентификувајте знаци на отфрлање со биопсија. Трансплантираниот орган почнува да расте, што е забележано при ултразвук.
Трансплантација на панкреас за дијабетес: осврти
Дијабетес мелитус тип 1 (зависен од инсулин) е најчестата болест во светот. Според статистичките податоци на Светската здравствена организација, денес околу 80 милиони луѓе страдаат од оваа болест, а постои одредена тенденција овој индикатор да се зголеми.
И покрај фактот дека лекарите успеваат да се справат со ваквите заболувања прилично успешно со користење на класични методи на лекување, постојат проблеми кои се поврзани со појава на компликации на дијабетес мелитус, и тука може да се бара трансплантација на панкреас. Говорејќи во број, пациенти со инсулин зависен дијабетес:
- слепи 25 пати почесто од другите
- страдаат од откажување на бубрезите 17 пати повеќе
- се погодени од гангрена 5 пати почесто,
- имаат проблеми со срцето 2 пати почесто од другите луѓе.
Покрај тоа, просечниот животен век на дијабетичарите е скоро третина пократок од оној на оние кои не зависат од шеќер во крвта.
Кога користите терапија со супституција, ефектот од тоа може да не биде кај сите пациенти, и не секој може да си ги дозволи трошоците за таквиот третман. Ова лесно може да се објасни со фактот дека лековите за третман и нејзината правилна доза се прилично тешко да се изберат, особено затоа што е неопходно да се произведува индивидуално.
Лекарите се наметнуваа да бараат нови методи на лекување:
- сериозност на дијабетес
- природата на исходот на болеста,
- тешкотија во корекција на компликациите на метаболизмот на јаглени хидрати.
Повеќе современи методи за да се ослободат од болеста вклучуваат:
- хардверски методи на лекување,
- трансплантација на панкреас,
- трансплантација на панкреас
- трансплантација на островчиња.
Се должи на фактот дека кај дијабетес мелитус може да се детектираат метаболички смени кои се појавуваат како резултат на дефект на бета клетките, третманот на болеста може да се должи на трансплантација на островчиња Лангерханс.
Ваквата хируршка интервенција може да помогне да се регулираат отстапувањата во метаболичките процеси или да станат гаранција за спречување на развој на сериозни секундарни компликации на текот на дијабетес мелитус, зависен од инсулин, и покрај високата цена на операцијата, со дијабетес оваа одлука е оправдана.
Во некои случаи, постои реална можност да се смени развојот на компликации на дијабетес кои започнале или да ги запрат.
Првата трансплантација на панкреас беше операција изведена во декември 1966 година. Примачот успеал да постигне норманогликемија и независност од инсулин, но тоа не овозможува да се нарече операција успешна, бидејќи жената починала после 2 месеци како резултат на отфрлање на органите и труење со крв.
Во последниве години, медицината успеа да напредува далеку во оваа област. Со употреба на циклоспорин А (ЦИА) со стероиди во мали дози, се зголеми опстанокот на пациенти и графтови.
Пациентите со дијабетес се изложени на значителен ризик за време на трансплантација на органи. Постои прилично голема веројатност за компликации и од имуна и од неимуна природа. Тие можат да доведат до застој во функцијата на трансплантиран орган, па дури и до смрт.
За да се реши дилемата за потребата од трансплантација на органи, пред сè, неопходно е:
- подобрување на животниот стандард на пациентот,
- споредете го степенот на секундарни компликации со ризиците од операцијата,
- да се процени имунолошкиот статус на пациентот.
Како и да е, трансплантацијата на панкреасот е прашање на личен избор за болно лице кое е во фаза на терминална инсуфициенција на бубрезите. Повеќето од овие луѓе ќе имаат симптоми на дијабетес, на пример, нефропатија или ретинопатија.
Само со успешен исход на операцијата, станува возможно да се зборува за олеснување на секундарните компликации на дијабетес и манифестации на нефропатија. Во овој случај, трансплантацијата мора да биде истовремена или последователна. Првата опција вклучува отстранување на органи од еден донатор, а втората - трансплантација на бубрег, а потоа и панкреас.
Терминалната фаза на откажување на бубрезите обично се развива кај оние кои се разболуваат од инсулин-зависен дијабетес мелитус уште 20-30 години, а просечната возраст на оперираните пациенти е од 25 до 45 години.
Прашањето за оптималниот метод на хируршка интервенција сè уште не е решено во одредена насока, затоа што споровите за истовремена или последователна трансплантација се водат веќе долго време.
Според статистичките податоци и медицинските истражувања, функцијата на трансплантација на панкреас по операцијата е многу подобра ако се изврши истовремена трансплантација. Ова се должи на минималната можност за отфрлање на органите.
Меѓутоа, ако го земеме предвид процентот на преживување, тогаш во овој случај ќе преовладува секвенцијална трансплантација, која е одредена со прилично внимателен избор на пациенти.
Поради фактот дека главната индикација за трансплантација може да биде само сериозна закана од опипливи секундарни компликации, важно е да се потенцираат некои предвидувања. Првиот од овие е протеинурија.
Со појава на стабилна протеинурија, бубрежната функција брзо се влошува, сепак, сличен процес може да има различни стапки на развој.
Како по правило, кај половина од оние пациенти на кои им е дијагностицирана почетната фаза на стабилна протеинурија, по околу 7 години започнува откажување на бубрезите, особено во терминалната фаза.
Според истиот принцип, таа нефропатија, која се развива само, мора да се смета за оправдана трансплантација на панкреасот.
Во подоцнежните фази на развој на дијабетес мелитус, кој зависи од внесот на инсулин, трансплантацијата на органи е многу непожелна.
Ако има значително намалена бубрежна функција, тогаш елиминирањето на патолошкиот процес во ткивата на овој орган е скоро невозможно.
Долната можна карактеристика на функционалната состојба на бубрезите на дијабетичар треба да се смета за оној со стапка на гломерна филтрација од 60 ml / мин.
Ако посочениот индикатор е под оваа ознака, тогаш во такви случаи можеме да зборуваме за веројатноста за подготовка за комбинирана трансплантација на бубрег и панкреас.
Со гломерна филтрација стапка повеќе од 60 ml / мин, пациентот има прилично значајна шанса за релативно брза стабилизација на функцијата на бубрезите. Во овој случај, само една трансплантација на панкреас ќе биде оптимална.
Во последниве години, трансплантацијата на панкреасот се користи за компликации на дијабетес зависен од инсулин. Во вакви случаи, зборуваме за пациенти:
- оние со хиперлабилен дијабетес
- дијабетес мелитус со отсуство или повреда на хормонална замена на хипогликемија,
- оние кои имаат отпорност на поткожна администрација на инсулин со различен степен на апсорпција.
Дури и со оглед на екстремната опасност од компликации и сериозната непријатност што ги предизвикува, пациентите можат совршено да ја одржуваат функцијата на бубрезите и да бидат подложени на третман со ДСА.
Во моментот, третманот на овој начин веќе го направиле повеќе пациенти од секоја индицирана група. Во секоја од ситуациите, забележани се значителни позитивни промени во нивната здравствена состојба. Исто така, постојат случаи на трансплантација на панкреас по целосна панкреатектомија предизвикана од хроничен панкреатитис. Обновени егзогени и ендокрини функции.
Оние кои преживеале трансплантација на панкреас поради прогресивна ретинопатија не биле во можност да доживеат значителни подобрувања во нивната состојба. Во некои ситуации, забележана е и регресија.
Се верува дека може да се постигне поголема ефикасност ако се изврши операција во претходната фаза на текот на дијабетисот, бидејќи, на пример, жената може да биде дијагностицирана лесно.
Главната забрана за спроведување на таква операција се оние случаи кога малигни тумори се присутни во телото што не може да се корегираат, како и психози.
Било која болест во акутна форма требаше да се елиминира пред операцијата.
Ова се однесува на случаи кога болеста е предизвикана не само од инсулин-зависен дијабетес мелитус, туку зборуваме и за заболувања од заразна природа.
Ирина, 20 години, Москва: „Од детството сонував да се опоравам од дијабетес, бескрајни инјекции на инсулин се мешаа во нормален живот. Неколку пати слушнав за можноста за трансплантација на панкреас, но не беше можно да се соберат средства за операцијата, покрај тоа, знаев за тешкотиите при наоѓање на донатор. Лекарите ме советуваа да направам трансплантација на панкреас од мајка ми. Неколку часа по операцијата, шеќерот во крвта се врати во нормала, веќе 4 месеци живеам без инјекции. “
Сергеј, 70 години, Москва, хирург: „Операции за трансплантација на панкреас се пропишани за оние на кои не им помагаат традиционалните методи на лекување. На секој пациент му е објаснето дека инјекциите со инсулин се побезбедни од трансплантациите на органи. Едно лице треба да знае дека по операцијата доаѓа тежок период на пресадување на донаторските ткива, поради што е неопходно да се користат имуносупресиви кои спречуваат отфрлање на органите. Неопходно е да се користат лекови кои негативно влијаат врз целото тело за живот. “