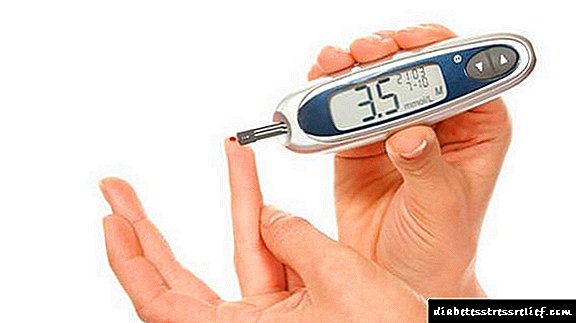
Микроалбуминурија кај дијабетес мелитус: видови, анализи, толкување на резултатите
Развој на микроалбуминурија кај дијабетес мелитус (UIA) укажува на присуство на оштетување на бубрезите. Тие се однесуваат на целните органи што страдаат прво. Албумин е група на мали протеини што циркулираат во човечката плазма. Нивниот изглед во урината е карактеристичен за поразот на апаратот за филтрирање на гломерула. Микроалбуминот во урината е фиксиран или во лабораториски тест или дома со помош на ленти за тестирање.
ВАНО ДА ЗНАЕТЕ! Дури и напредниот дијабетес може да се излечи дома, без операција или болници. Само прочитајте што вели Марина Владимировна. прочитајте ја препораката.
Каква болест?
Дијабетична нефропатија се развива како резултат на оштетување на крвните садови и ткивата на бубрезите кај дијабетес мелитус. Првите манифестации на патологијата се формирање на албумин во урината. Физиолошката норма овозможува одредена концентрација во урината. Оваа состојба се нарекува микроалбуминурија. Како што напредува патологијата, поголемите протеини веќе не се филтрираат. Уринализата за микроалбуминурија ја открива првата фаза на дијабетична нефропатија, која може да се лекува со лекови. Се развива во просек над 7 години. Покрај тоа, односот на албумин и креатинин се користи за проценка на бубрежната функција - нормата е помала од 30 mg / g или 2,5-3,5 mg / mmol.
Шеќерот се намалува веднаш! Дијабетесот со текот на времето може да доведе до еден куп болести, како што се проблеми со видот, состојби на кожата и косата, чиреви, гангрена, па дури и карцинозни тумори! Луѓето научија горчливо искуство за нормализирање на нивото на шеќер. читај натаму
Што е микроалбуминурија
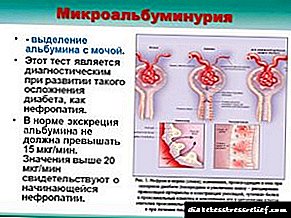
Микроалбуминурија е дијагноза што се поставува кога постои зголемена доза на албумин протеин во урината. Бубрезите обработуваат 1,5-2 литри крв за 24 часа, меѓу кои 60% од сите протеини се албумин. По обработката, протеинот се враќа назад во крвта, а сите штетни материи се филтрираат и се излачуваат во урината.
Нормално, мал дел од албумин може да излезе во урината (не повеќе од 30 мг за 24 часа). Во други случаи, присуството на протеини во крвта укажува на сериозни физиолошки абнормалности и бара дополнителни анализи и дијагностика.
Ако ви е дадена оваа дијагноза, ова не е реченица, туку само сигнал дека не е сè во ред во телото. И ако не ја идентификувате причината за појава на протеини во крвта на време и не започнете со третман, тогаш ќе има ризик, до смрт.
Микроалбуминуријата може да се спореди со мала дупка во бродот. И низ оваа мала дупка, се влеваат вода, преплавувајќи ги преградите на садот (т.е. нашето тело). И тука главната работа е да ја пронајдете оваа дупка со време и да ја закрпите додека не се удави целиот брод (додека не умре лицето).
Причини кои предизвикуваат микроалбуминурија:
- дијабетес и неговите компликации,
- зголемена гликоза
- повреди
- пиелонефритис,
- бубрежна амилоидоза,
- зголемен глициран хемоглобин во крвта,
- висок крвен притисок
- оксидативен стрес
- гломерулонефритис,
- метаболички синдром
- вишок тежина
- ризик од артериосклероза,
- зависност од никотин
- старост.
Ако албуминот е присутен во урината, тоа подразбира повреда на системот за прочистување на крвта поради оштетување на капиларите во бубрезите и другите органи (види исто така оштетување на бубрезите кај дијабетес). Затоа, тестовите за микроалбуминурија ја покажуваат состојбата на капиларниот систем на целиот организам: од главата до самите нозе.
Видови на микроалбуминурија и нејзините фази
Во зависност од видот на микроалбуминурија, специјалистите ги избираат видовите на третман и редовноста на тестовите.
- Привремена или минлива микроалбуминурија. Причината за манифестацијата се надворешните фактори: болест, физичко оптоварување, стрес.
- Постојана микроалбуминурија. Причината за појавата е хронична.
- Реверзибилна микроалбуминурија. Резултатите од овој вид се индикатори на албумин во урината, не надминува 100 мг / ден.
- Неповратна микроалбуминурија. Не подлежи на третман, но овој вид на болест може да се „замрзне“ и да не се дозволи да напредуваат понатаму.
Зошто и како се развива кај дијабетес?
Зголемената концентрација на глукоза во крвта предизвикува зголемување на количината на течност што се филтрира од бубрезите за една минута. Како резултат, се зголемува притисокот во капиларите на гломерулите. Преголемото оптоварување доведува до компензативно задебелување на ткивата и подрумската мембрана. Покрај тоа, садовите на нефроните имаат дупки со одреден дијаметар низ кои се во можност да минуваат молекули со одредена големина. Тие исто така се водат, што овозможува албумин да влезе во урината. Како резултат на двата механизма, капиларите во средината на гломерулите се присилени со текот на времето. Значително намалување на бројот на активни нефрони доведува до нарушување на функцијата за филтрирање на бубрезите. Не може да се исклучи и факторот на генетска предиспозиција.
Ризична група
Не сите пациенти со дијабетес имаат ист ризик од развој на хронично заболување на бубрезите. Групата со висок ризик вклучува пациенти со висок крвен притисок. Покрај тоа, неконтролиран курс, наследна предиспозиција и зголемено ниво на липиди во крвната плазма значително ги зголемуваат шансите за развој на дијабетична нефропатија. Луѓето со дебелина, нарушена толеранција на јаглени хидрати, дисфункција на миокардот и имаат лоши навики се исто така изложени на ризик за УИА.
Симптоматологија
Симптомите на дијабетична нефропатија се развиваат 15-20 години по манифестацијата на дијабетес во случај на неконтролиран курс. Критериуми за патологија:
- слабост
- главоболки
- гастроинтестинални нарушувања,
- чешање
- здив на глувчето
- диспнеа сам
- грчеви и грчеви на екстремитетите,
- нарушена свест
- кома
Како се спроведува анализата?
- Урината се собира на UIA во рок од 24 часа.
- Првиот утрински дел не се зема предвид, а сите останати се собрани во еден сад.
- Чувајте го садот на температура од +4 до +8 степени за време на целиот процес на собирање.
- Дневниот дел се мери на крајот од колекцијата, се меша и се истура во стерилен сад.
- Наведете ја дневната количина на урина, висина и тежина.
- Да се предаде на лабораторијата.
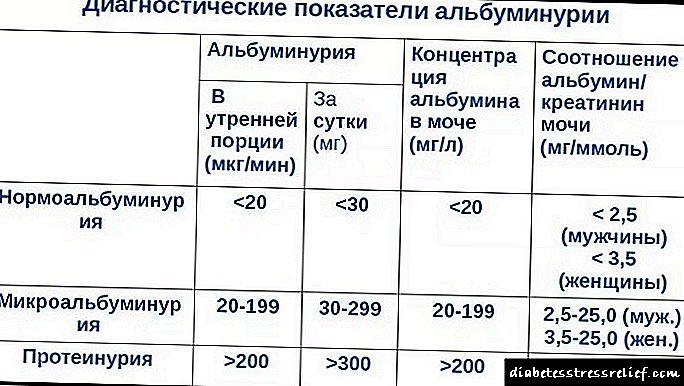 Индикатори на албумин во урина кај возрасни.
Индикатори на албумин во урина кај возрасни.
- Кај децата, тоа е отсутно.
- Повеќе од 30 мг / ден - благ степен на нефропатија.
- Повеќе од 300 мг / ден е тежок курс.
Методи за третман на микроалбуминурија кај дијабетес
Третманот вклучува исклучување од исхраната на конзервирана храна, житарки со житни култури, зачинета сосови, месо, претерано солена храна. Се препорачуваат фракциони и чести оброци. Употребата на алкохол е строго забранета. Дозволен е слаб и незасладен чај, вода, незасладени сокови. Важно е да се откажете од пушењето и другите лоши навики. Следењето на крвниот притисок се врши два пати на ден. Редовната физичка активност придонесува за нормализирање на притисокот. Гледајте го нивото на шеќер.
Лековите што имаат антихипертензивни и непропротективни ефекти се прикажани во табелата:
| Норма | 30 мг / ден | 17 mg / g (мажи) 25 mg / g (жени) или 2,5 mg / mmol (мажи) 3,5 mg / mmol (жени) | 30 мг / л |
Кај деца, практично нема албумин во урината, физиолошки е оправдано да се намали нивото на бременост кај бремените жени во споредба со претходните резултати (без никакви знаци на малаксаност).
Декрипција на податоците за анализа
Во зависност од квантитативната содржина на албумин, може да се разликуваат три типа на можна состојба на пациентот, кои се погодно сумирани:
| Норма | 30 мг / ден | 25 mg / g | 3 mg / mmol |
| Микроалбуминурија | 30-300 мг / ден | 25-300 mg / g | 3-30 mg / mmol |
| Макроалбуминурија | 300 и повеќе мг / ден | 300 и повеќе mg / g | 30 и повеќе mg / mmol |
Исто така, понекогаш се користи индикатор за анализа наречена стапка на екскреција на уринарниот албумин, која се определува во текот на одреден временски интервал или на ден. Неговите вредности се дешифрираат на следниов начин:
- 20 mcg / min - нормална албуминурија,
- 20-199 mcg / min - микроалбуминурија,
- 200 и повеќе - макроалбуминурија.
Овие бројки можат да се толкуваат на следниов начин:
- постојниот праг веројатно ќе се намали во иднина. Причината за ова се студии кои се однесуваат на зголемен ризик од срцеви и васкуларни патологии веќе со стапка на екскреција од 4,8 μg / мин (или од 5 до 20 μg / min). Од ова можеме да заклучиме - не занемарувајте скрининг и квантитативни анализи, дури и ако ниту еден тест не покажал микроалбуминурија. Ова е особено важно за лицата со непатолошки висок крвен притисок,
- ако во крвта се открие микроконцентрација на албумин, но не постои дијагноза што му дозволува на пациентот да биде изложен на ризик, препорачливо е да се даде дијагноза. Неговата цел е да се исклучи присуството на дијабетес мелитус или хипертензија,
- ако микроалбуминурија се појави против позадината на дијабетес или хипертензија, неопходно е со помош на терапија да се донесат до препорачаните вредности на холестерол, притисок, триглицериди и глициран хемоглобин. Збир на вакви мерки е во можност да го намали ризикот од смрт за 50%,
- ако се дијагностицира макроалбуминурија, препорачливо е да се анализира за содржината на тешки протеини и да се одреди типот на протеинурија, што укажува на изразена лезија на бубрезите.
Дијагноза на микроалбуминурија е од голема клиничка вредност во присуство на не еден резултат на анализа, туку неколку, направени со интервал од 3-6 месеци. Тие му овозможуваат на лекарот да ја утврди динамиката на промените што се случуваат во бубрезите и кардиоваскуларниот систем (како и ефикасноста на пропишаната терапија).
Причини за висок албумин
Во некои случаи, една студија може да открие зголемување на албумин заради физиолошки причини:
- претежно протеинска диета,
- физичко и емоционално преоптоварување,
- бременост
- прекршување на режимот на пиење, дехидрација,
- земање нестероидни антиинфламаторни лекови,
- старост
- прегревање или обратно, хипотермија на телото,
- вишок на никотин што влегува во телото при пушење,
- критични денови кај жени
- карактеристики на трката.
Ако промените во концентрацијата се поврзани со наведените услови, тогаш резултатот од анализата може да се смета за погрешен позитивен и неинформативен за дијагностицирање. Во такви случаи, неопходно е да се обезбеди правилна подготовка и повторно да се пренесе биоматеријалот по три дена.
Микроалбуминурија исто така може да укаже на зголемен ризик од срцеви и васкуларни заболувања и индикатор за оштетување на бубрезите во раните фази. Во овој капацитет, може да ги придружува следниве болести:
- дијабетес тип 1 и тип 2 - албумин влегува во урината поради оштетување на крвните садови на бубрезите против позадината на зголемување на шеќерот во крвта. Во отсуство на дијагноза и терапија, дијабетичната нефропатија брзо напредува,
- хипертензија - анализа на УИА сугерира дека оваа системска болест веќе започнала да предизвикува компликации во бубрезите,
- метаболички синдром со истовремена дебелина и склоност кон тромбоза,
- општа атеросклероза, која не може да влијае на садовите кои обезбедуваат проток на крв во бубрезите,
- воспалителни заболувања на ткивото на бубрезите. Во хронична форма, анализата е особено важна, бидејќи патолошките промени не се акутни и можат да се појават без сериозни симптоми,
- хронично труење со алкохол и никотин,
- нефротски синдром (основно и средно, кај деца),
- срцева слабост
- конгенитална нетолеранција кон фруктоза, вклучително и кај деца,
- системски лупус еритематозус - болеста е придружена со протеинурија или специфичен нефритис,
- бремени компликации,
- панкреатитис
- инфективно воспаление на генитоуринарниот систем,
- дефект на бубрезите по трансплантација на органи.
Ризичната група, чии претставници се прикажани рутинска студија за албумин во урината, вклучува пациенти со дијабетес мелитус, хипертензија, хроничен гломерулонефритис и пациенти по трансплантација на донаторски орган.
Како да се подготвиме за дневно UIA
Овој вид испитување дава најголема точност, но ќе бара спроведување на едноставни препораки:
- ден пред колекцијата и за време на него за да се избегне диуретици, како и антихипертензивни лекови на групата инхибитори на АКЕ (воопшто, земањето какви било лекови треба однапред да се разговара со вашиот лекар),
- ден пред собирање на урина, треба да избегнувате стресни и емоционално тешки ситуации, интензивно физичко тренирање,
- најмалку два дена да престанете да пиете алкохол, „енергија“, доколку е можно пушење,
- набудувајте режим на пиење и не преоптоварувајте го телото со протеинска храна,
- тестот не треба да се спроведува за време на неинфективно воспаление или инфекција, како и на критични денови (кај жени),
- ден пред собирањето, избегнувајте сексуален однос (за мажи).
Како да се помине анализата
Собирањето на дневна биоматеријал е малку потешко од единечна порција, затоа е подобро да се стори сé што е внимателно, минимизирајќи ја можноста за нарушување на резултатот. Редоследот на активности треба да биде како што следи:
- Вреди да се собере урина на таков начин што ќе се обезбеди нејзино доставување до лабораторијата следниот ден, набудувајќи го интервалот за собирање (24 часа). На пример, соберете урина од 8:00 часот наутро до 8:00 часот по полноќ.
- Подгответе два стерилни контејнери - мали и големи.
- Испразнете го мочниот меур веднаш по будењето без да соберете урина.
- Грижете се за хигиенската состојба на надворешните гениталии.
- Сега, за време на секое мокрење, неопходно е да се собере излачената течност во мал сад и да се прелива во голема. Вториот чувајте го строго во фрижидер.
- Времето на првата диуреза со цел собирање мора да биде фиксирано.
- Последниот дел од урината треба да се собере наутро на следниот ден.
- Направете пред течниот волумен во голем сад, напишете на листот за насока.
- Правилно измешајте ја урината и истурете околу 50 ml во мал сад.
- Не заборавајте да ги забележите на формата висината и тежината, како и времето на прво мокрење.
- Сега можете да донесете мал сад со биоматеријал и насока до лабораторијата.
Ако се земе единечна порција (тест за скрининг), тогаш правилата се слични на полагање на општ тест за урина.
Анализата за откривање на микроалбуминурија е безболен метод за рано дијагностицирање на срцеви заболувања и истовремена ренална инсуфициенција. Тоа ќе помогне да се препознае опасен тренд дури и кога нема дијагностицирање на "хипертензија" или "дијабетес мелитус" или нивни најмали симптоми.
Навремената терапија ќе помогне да се спречи развојот на идната патологија или да се олесни текот на постојните и да се намали ризикот од компликации.
Препорачани други поврзани статии
Микроалбуминурија кај дијабетес мелитус - што се заканува на зголемен протеин?
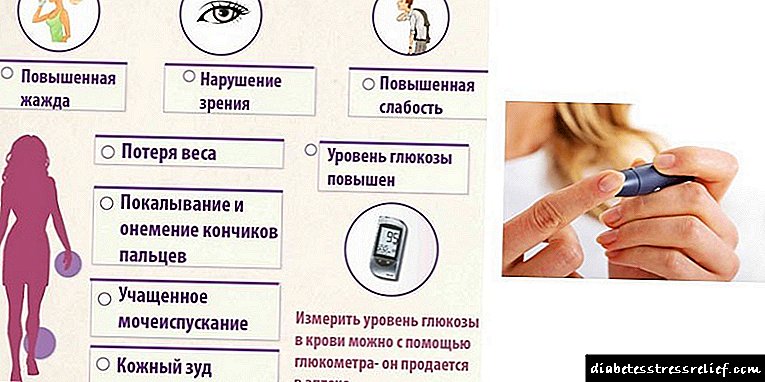
Дијабетес мелитус е болест во која телото не може да го одржи потребното ниво на гликоза за правилно функционирање на виталните системи.
Ова е болест за живот, но со правилна тактика на лекување и исхрана, може да се задржи под строга контрола.
Многу често, продолжениот или нетретиран дијабетес доведува до компликации. Една од овие компликации е нарушена бубрежна функција.
Микроалбуминурија - која е оваа болест?
Ако протеин се најде во човечка урина, тогаш ова укажува на болест како што е микроалбуминурија. Со долг тек на дијабетес, гликозата има токсичен ефект врз бубрезите, предизвикувајќи ја нивната дисфункција.
Како резултат, филтрацијата е нарушена, што предизвикува појава во урината на протеини кои нормално не треба да поминуваат низ бубрежниот филтер. Повеќето протеини се албумин. Почетна фаза на појава на протеини во урината се нарекува микроалбуминурија, т.е. протеинот се појавува во микродози и овој процес е прилично лесен за елиминирање.
Нормални показатели за микроалбумин во урина:
| 2,6-30 мг | 3,6-30 мг |
Ако микроалбуминот во урината е покачен (30 - 300 мг), тогаш ова е микроалбуминурија, и ако индикаторот е поголем од 300 мг, тогаш макроалбуминурија.
Причини и механизам за развој на патологија кај дијабетес
Зголемувањето на гликозата во крвта предизвикува интензивна жед кај пациенти (вака телото се обидува да го отстрани вишокот шеќер од организмот) и, соодветно на тоа, се зголемува количината на потрошена течност, што многу силно ги оптоварува бубрезите.
Како резултат, се зголемува притисокот врз капиларите на гломерулите, се протегаат садовите на нефроните - сето тоа и го пренесува протеинот во урината (тоа е, филтрацијата е целосно нарушена).
Главните причини што можат да предизвикаат оваа повреда се:
- генетска предиспозиција
- дијабетес тип 1 и тип 2
- онколошки заболувања
- заболувања на кардиоваскуларниот систем,
- хронична или честа хипертензија (висок крвен притисок),
- висок холестерол во крвта
- високи нивоа на липиди
- голема количина протеинска храна, имено месо,
- лоши навики, особено пушење.
Симптоми на болеста
Процесот на развој на болести на бубрезите е доста долг. За 6-7 години се јавува првата фаза на болеста - асимптоматски. Се карактеризира со отсуство на болни симптоми. Може да се открие само со полагање посебна анализа на микроалбумин. Во општата анализа на урината, сè е нормално. Со навремена помош, функцијата на бубрезите може целосно да се врати.
Следејќи 10-15 години, се јавува втората фаза - протеинурија. Во општата анализа на урината, протеините се појавуваат во вредност од повеќе од 3 мг и се зголемуваат црвените крвни зрнца, при анализата за микроалбумин индикаторите ја надминуваат вредноста од 300 мг.
Креатининот и уреата исто така се зголемуваат. Пациентот се жали на висок крвен притисок, главоболка, оток на телото. Кога ќе се појави таква фаза, итно е да се контактира нефролог.Ова е неповратна фаза - функцијата на бубрезите е нарушена и не може целосно да се врати. Во оваа фаза, процесот може да се „замрзне“ само за да се избегне целосно губење на функцијата на бубрезите.
Потоа, во текот на 15-20 години, се развива третата фаза - бубрежна слабост. Во дијагностичка студија, содржината на црвените крвни клетки и протеините значително се зголемува, а се открива и шеќер во урината. Едно лице поправа ненадејни промени во крвниот притисок.
Отекувањето се стекнува со стабилен, изразен изглед. Непријатност постојано се чувствува на левата страна на телото, а се појавува болка. Општата состојба на една личност се влошува. Се појавуваат постојани главоболки, свеста се збунува, говорот е нарушен.
Може да се појават конвулзии, губење на свеста, па дури и кома. Можно е да се реши проблемот од третата фаза само во идовите на болницата. Многу често, овој проблем треба да се реши со хемодијализа и трансплантација на бубрези.
Како се дава уринализа?
За луѓето со висок шеќер во крвта, стандардните тестови на урина не се доволни.
За микроалбуминурија треба да се изврши посебен тест на урина. Лекарот е должен да ја запише насоката за оваа анализа - тоа мора да го направи или терапевт или специјалист со тесен фокус.
За да соберете тест за урина, треба да соберете дневна урина - ова гарантира поточен резултат на тестот, но можете да проверите единечна утринска доза на урина.
Соберете урина секој ден, мора да се придржувате до одредени точки.
Потребен е посебен сад за собирање урина. Подобро е да го купите во аптека, бидејќи стерилен нов сад нема да ви овозможи да ги нарушите дијагностичките резултати (најчесто овие се контејнери со 2,7 l). Исто така, ќе треба редовен сад за анализа со волумен од 200 ml (по можност стерилен).
Урината треба да се собира во голем сад во текот на денот, а тоа треба да се направи на следниов начин:
- на пример, да се соберат анализите од 7 до 7 часот наутро следниот ден (24 часа),
- не го собирајте првиот дел од урината во 7 часот наутро (по ноќ),
- потоа соберете ја целата урина во голем сад до 7 часот наутро следниот ден,
- во 7 часот наутро на нов ден во посебна чаша да се соберат 200 мл урина по спиење,
- додадете ги овие 200 ml во сад со претходно собрана течност и темелно измешајте,
- откако истури 150 мл од вкупниот волумен на собраната течност и ја пренесе во лабораторијата за истражување,
- многу е важно да се наведе обемот на дневна урина (колку течност се собира на ден),
- содржи урина во фрижидер за време на собирањето, така што резултатите не се искривени,
- при собирање на анализата, неопходно е темелно да се спроведе хигиена на надворешните органи на гениталиите,
- не преземај анализа за време на критичните денови,
- пред да ја соберете анализата, исклучете ги производите што можат да обојат урина, диуретици, аспирин.
Сигурен резултат може да се добие со набудување на сите горенаведени точки.
Стратегија за третман
Терапијата за микроалбуминурија и дијабетес бара комплексен третман.
Лекови се пропишани за намалување на холестеролот во организмот, за намалување на крвниот притисок:
- Лисиноприл
- Липтонор,
- Розакард
- Каптоприл и други.
Назначувањето може да го направи само лекар.
Исто така се пропишани средства за контрола на содржината на шеќер. Доколку е потребно, се пропишува инсулинска терапија.
Третманот на втората и третата фаза на болеста се случува исклучиво во болница, под постојан надзор на лекар.
Со цел да се стабилизира состојбата на пациентот, мора да се придржувате до соодветна здрава исхрана. Производите мора да бидат избрани исклучиво природни, без хемиски адитиви во форма на бои, стабилизатори и конзерванси.
Храната треба да биде со малку јаглерод и со малку протеини. Се бара да се исклучат лошите навики во форма на употреба на алкохол и цигари. Потрошениот волумен на прочистена вода треба да биде 1,5-2 литри на ден.
За да се исклучи микроалбуминурија или да се потисне во почетната фаза, треба:
- Редовно следете го нивото на гликоза во организмот.
- Следете го холестеролот.
- Вратете го крвниот притисок во нормала, мерете го редовно.
- Избегнувајте заразни болести.
- Следете диета.
- Елиминирајте ги лошите навики.
- Контролирајте ја количината на искористена вода.
Луѓето со панкреасна дисфункција треба да имаат тест за урина за микроалбумин најмалку еднаш годишно. Важно е да се запамети дека почетната фаза може да се спречи и бубрезите целосно да функционираат. Редовните прегледи и здрав начин на живот ќе помогнат да се справите со ова.
Препорачани други поврзани статии
Предводник на оштетување на бубрезите кај дијабетес, исто така е микроалбуминурија: норма на уринализа и тактика на третман
Првичните знаци на оштетување на бубрезите вклучуваат микроалбуминурија кај дијабетес, што е важно да се идентификуваат за одредување на тактиките на третман.
Како по правило, тие не обрнуваат должно внимание на состојбата на бубрезите. Ова се објаснува со долг, долгорочен развој на нефропатија со оскудни знаци.
Но, тоа, во крајниот резултат, доведува до бубрежна слабост. Способноста да се спречи застрашувачка компликација на хипоинсулинизам, гломерулосклероза, зависи од тоа колку брзо се прави дијагнозата.
Што е албуминурија?
Албумите се еден вид протеин кој се формира во црниот дроб и е присутен во крвната плазма. Нивниот волумен е околу 60% од сите протеини.
Функциите што ги изведува албуминот се важни за:
- стабилен осмотски притисок во телесните системи,
- превоз на производи произведени од внатрешни органи (билирубин, масни киселини, уробилин, тироксин), како и од надворешно,
- создавање резерви за протеини.
Молекулите на албумин - мали во обем, имаат најголема подвижност и повеќето од нив.
Затоа, ако има повреда во бубрезите, функциите за филтрирање се губат пред се. Појавата на мала количина на протеини во урината - микроалбуминурија - е карактеристична за почетното ниво на оштетување на бубрезите во дијабетес.
Подмолноста на оваа фаза е отсуство на надворешни манифестации на лезијата, но патолошкиот процес продолжува да се развива. По неколку години (12-15) од манифестацијата на дијабетес, започнува фазата на протеинурија - јасно губење на протеините од страна на телото.
Веќе постојат очигледни симптоми на болеста: оток, зголемување на притисокот, слабост. Прогресијата на патологијата доведува до уремична фаза - се развива бубрежна слабост.
Така, оштетувањето на бубрезите кај дијабетес поминува низ фазите на:
Загубите дури и мала количина на протеини веќе укажуваат на значително оштетување на бубрезите. Но, во првата фаза, со навремен третман, можно е да се прекине процесот.
Важно е да се идентификува патологијата во рана фаза, дури и пред клинички знаци, кога терапијата е ефикасна.
Норми кај здрави луѓе и дијабетичари
Здравите луѓе лачат и мала количина на протеини. Вкупната количина на протеини е нормална - околу 150 мг / дл, а албумин - помалку од 30 мг / дл во една порција.
Дневни загуби до 30-300 мг / ден. Зголемувањето на индикаторите може да укаже на патологија.
Кога е тешко да се одреди времето во кое е собрано урината, се одредува односот на албумин кон креатинин. Кај мажите, овој индикатор е малку помалку - 2,5 mg / μmol е нормален. За жени - 3,5 мг / мммол. Зголемените броеви зборуваат за болката во процесот.
Со оглед на тоа што екскрецијата на албумин во урината зависи од многу фактори и може повремено да се открие во здраво тело, се препорачува да се направат три тестови по ред за 3-6 месеци.
Важно е во случај на дијабетес да се спроведува редовно следење на уринализацијата на микроалбумин.
Причини за одбивање на резултатите од истражувањето
Оштетување на бубрезите кај дијабетес и од типот 1 и од типот 2 е поврзано со специфична лезија:
- метаболички системи
- садови (артериоли).
Недостаток на инсулин доведува до задебелување на главната мембрана на гломеруларните капилари и зголемување на интраваскуларниот лумен како резултат на зголемено прицврстување на шеќер кон молекулите.
Васкуларниот фактор во почетното нарушување на дијабетисот влијае на зголемувањето на стапката на филтрација на гломерула, што предизвикува зголемување на притисокот во капиларите. Хипертрофијата на гломерулите и васкуларната пропустливост се зголемува. Ова промовира навлегување на албумин во урината.
Третман и нормализација на микроалбуминурија кај дијабетес
Во развојот на методи за лекување на дијабетес, дијабетологијата постигна значајни резултати. Сите нови лекови постојано се создаваат за да го заменат ендогениот инсулин.
Исто така, овој дел од медицината е ангажиран во избор на индивидуални диети, примарна превенција, која има за цел не само да се лекува дијабетес, туку и да се намали нејзината појава.ads-mob-1
Во фаза на микроалбуминурија, која веќе е компликација на болеста, неопходно е:
реклами-компјутер-4
- тесно прилагодете го метаболизмот на јаглени хидрати на лекови (главно со пренесување на варијанти на инсулин),
- дури и со мало зголемување на крвниот притисок, користете АКЕ инхибитори или аналогна група (ако тие се нетолерантни), бидејќи имаат нефропротективни својства,
- користете статини во терапијата,
- се подложат на курс третман со ангиопротектори и антиоксиданти.
Покрај тоа, потребно е да се набудува одреден режим во:
- исхрана (ограничување на едноставни јаглени хидрати, пржени, зачинета, солено),
- работа и одмор (не работете прекумерно)
- физичка активност (редовно вежбање со дозирано оптоварување),
- здраво функционирање (без штетни зависности).
Следењето на сите препораки во третманот и превенцијата во фаза на микроалбуминурија значително ќе ја подобри состојбата и ќе го продолжи животот.
За микроалбуминурија кај дијабетес во видеото:
Микроалбуминурија и дијабетес

Појавата на протеини во урината секогаш укажува на присуство на негативни промени во организмот. Микроалбуминурија укажува на зголемена доза на албумин протеин, што пак повлекува кршење на системот за прочистување на крвта. Ова доведува до оштетување на капиларите и другите садови по целото тело или нивни делови.
Микроалбуминурија е дијагноза што се поставува кога постои зголемена доза на албумин протеин во урината. Бубрезите обработуваат 1,5-2 литри крв за 24 часа, меѓу кои 60% од сите протеини се албумин. По обработката, протеинот се враќа назад во крвта, а сите штетни материи се филтрираат и се излачуваат во урината.
Нормално, мал дел од албумин може да излезе во урината (не повеќе од 30 мг за 24 часа). Во други случаи, присуството на протеини во крвта укажува на сериозни физиолошки абнормалности и бара дополнителни анализи и дијагностика.
Ако ви е дадена оваа дијагноза, ова не е реченица, туку само сигнал дека не е сè во ред во телото. И ако не ја идентификувате причината за појава на протеини во крвта на време и не започнете со третман, тогаш ќе има ризик, до смрт.
Микроалбуминуријата може да се спореди со мала дупка во бродот. И низ оваа мала дупка, се влеваат вода, преплавувајќи ги преградите на садот (т.е. нашето тело). И тука главната работа е да ја пронајдете оваа дупка со време и да ја закрпите додека не се удави целиот брод (додека не умре лицето).
Причини кои предизвикуваат микроалбуминурија:
- дијабетес и неговите компликации,
- зголемена гликоза
- повреди
- пиелонефритис,
- бубрежна амилоидоза,
- зголемен глициран хемоглобин во крвта,
- висок крвен притисок
- оксидативен стрес
- гломерулонефритис,
- метаболички синдром
- вишок тежина
- ризик од артериосклероза,
- зависност од никотин
- старост.
Ако албуминот е присутен во урината, тоа подразбира повреда на системот за прочистување на крвта поради оштетување на капиларите во бубрезите и другите органи (види исто така оштетување на бубрезите кај дијабетес). Затоа, тестовите за микроалбуминурија ја покажуваат состојбата на капиларниот систем на целиот организам: од главата до самите нозе.
Во зависност од видот на микроалбуминурија, специјалистите ги избираат видовите на третман и редовноста на тестовите.
- Привремена или минлива микроалбуминурија. Причината за манифестацијата се надворешните фактори: болест, физичко оптоварување, стрес.
- Постојана микроалбуминурија. Причината за појавата е хронична.
- Реверзибилна микроалбуминурија. Резултатите од овој вид се индикатори на албумин во урината, не надминува 100 мг / ден.
- Неповратна микроалбуминурија. Не подлежи на третман, но овој вид на болест може да се „замрзне“ и да не се дозволи да напредуваат понатаму.
Клинички манифестации:
- Првата фаза на манифестацијата на микроалбуминурија е асимптоматски симптоми. Пациентот постепено започнува да се појавуваат промени во телото, што подразбира почетна фаза.
- Следна доаѓа почетната фаза, во која содржината на албумин во урината не надминува 30 мг на ден.
- Пренефротска фаза. Нивото на микроалбумин се зголемува за повеќе од 300 мг на ден. Се појавуваат првите опипливи симптоми: зголемен притисок и зголемена стапка на бубрежна филтрација.
- Фаза на нефротски промени. Пациентот е измачен од висок крвен притисок, се појавува оток, во анализата на урината многу протеини и црвени крвни клетки.
- Фаза на уремија (бубрежна инсуфициенција). Крвниот притисок редовно го загрижува пациентот, што го отежнува справувањето со едемот. Тестовите за урина се влошуваат, се намалува бубрежната филтрација, креатинин и уреа се присутни во урината. Во анализите нема гликоза, што пак го запира излачувањето на инсулин од организмот. Холестеролот се зголемува, пациентот чувствува болка во бубрезите.
Тестирање на микроалбуминурија
За да направите анализа за микроалбуминурија, прво мора да земете упат од водечки лекар. Студијата за протеини е пропишана од следниве специјалисти:
За да може резултатите од анализата да бидат што е можно посигурни, треба однапред да се подготвите за нејзино породување, да се запознаете со правилата за собирање урина за микроалбуминурија. Биоматеријалот се собира во посебен сад 1 ден пред тестот.
Постапка за полагање на анализа за микроалбуминурија:
- Подгответе стерилен сад за урина.
- Истурете 200 мл биоматеријал во сад.
- Во рок од 2 часа, однесете ја анализата во лабораторија.
- Резултатите покажуваат дека лентата за тестирање + ги зема предвид физичките податоци на пациентот (возраст и тежина).
Постапката за тестирање на дијабетес:
- Стерилен волуметриски сад (1,5 л) е подготвен да ги собере сите урина излачени во текот на денот. Чувајте го садот на ладно место (по можност во фрижидер).
- Следниот ден, утринска доза од 200 ml урина се собира во посебен сад и се меша со претходно собраните биоматеријали.
- 150 ml урина се истура од мешаната течност во посебен сад и се испраќа во лабораторија.
- Името, возраста, тежината и вкупниот волумен на урина (на ден) се означени на последниот сад.
Во кои случаи е пропишана анализа за микроалбуминурија:
- Со дијагноза на дијабетес мелитус тип 1 и 2.
- Патологии поврзани со бременост (едем, притисок, протеини во урината).
- Во процесот на лекување на тумори и хемотерапија.
- Со артериска хипертензија (1 пат годишно).
Анализата за микроалбуминурија се спроведува на два начина:
- Квалитативна анализа - спроведена со помош на специјални ленти за тестирање. Многу удобен за употреба, брз резултат и можност за спроведување на истражување дома.
- Квантитативна анализа - спроведена во лабораториски услови. Резултатот е точен, детален. Можете да добиете податоци за албумин на ден, па дури и минути.
Размислете за три главни опции за проценка на урината за микроалбумин:
- Утринската колекција на урина е најточна и препорачана колекција на биоматеријали. Ви овозможува рационално да ја процените количината на албумин во урината, елиминирајќи ги неточностите кои произлегуваат како резултат на физички. носивост
- Собирање ноќна урина - ви овозможува да ја видите разликата во флуктуациите во резултатите од денот со сито физичко. оптоварување и диференцијален притисок.
- Дневното собирање на урина е задолжителна постапка за спроведување на оптимален, стандарден метод за проверка на албумин на урина.
Ако не е можно да се помине утринскиот дел од урината, можете да прегледате кој било примерок (дневно или вечер), главната работа е да се забележи однапред проценката на односот на албумин кон креатинин:
- Норма: до 2,5 мг кај жени, до 3,5 мг кај мажи.
- Микроалбуминурија: од 2,6 мг до 30 мг кај жени, од 3,6 мг до 30 мг кај мажи.
Тестовите за присуство на албумин во урината не се вршат во сите случаи. Постојат околности во кои резултатите од студијата може да бидат неточни:
- ако има други заболувања на бубрезите,
- по активен физички напор,
- ако има инфекција во уринарниот тракт,
- со конгестивна срцева слабост,
- на висока температура или тешка треска,
- со сериозни компликации на дијабетес,
- ако жената има менструален период.
Вреди да се напомене дека кај една личност резултатите од микроалбуминурија во различни денови може да имаат разлика до 40%. Затоа, тестовите за албумин се препорачуваат да се вршат 3 пати во рок од 3-6 месеци. Ако во два случаи, микроалбумин е зголемен, тогаш дијагнозата може да се потврди.
Многу форми за пополнување на резултатите од анализата содржат многу нејасни термини и нумерички вредности што е тешко да се дешифрираат за едноставен пациент. И чекањето на лекар за да ја дознае дијагнозата понекогаш е многу долго. Ние ви нудиме самостојно да се запознаете со главните критериуми за резултатите од анализата на микроалбуминурија:
Резултати од тестот за утринска урина во мг:
- до 30 - норма,
- од 30 до 300 - микроалбуминурија,
- од 300 и погоре - макроалбуминурија.
Резултатите од тестовите извршени на една порција урина:
- до 20 - норма,
- од 20 до 200 - микроалбуминурија,
- од 200 и погоре - макроалбуминурија.
Овие стандарди се претставени со воспоставени меѓународни стандарди и се исти за сите лаборатории во светот. Индикаторите за микроалбуминурија се прикажани во колоната „референтни вредности или норма“.
Анализата на микроалбуминурија по можност треба да биде дополнета со посебен тест со сулфацилна киселина, што дава реакција на сите протеини. Ако тестот е позитивен, тогаш во урината има и други протеини, како што се имуноглобулини или протеини.
Анализата за присуство на микроалбуминурија може да се спроведе во комбинација со следниве студии:
- општа анализа на урина и крв,
- биохемија во крвта
- тестови на бубрезите
- липиден профил
- тест за глукоза
- култура на урина,
- глицирана анализа на хемоглобин:
- тест за албумин
- тест за коагулација на крв,
- тест на крвта за фактор VIII.
Фактори кои можат да влијаат (на полошо) на резултатите од тестирањето на дијабетес:
- Активна физичка активност, повреди, заразни болести.
- Дехидрирање, хематурија, урина со зголемен алкал.
Сите овие услови придонесуваат за манифестација на лажен позитивен резултат на тестот.
Кај пациенти со дијабетес мелитус тип 1, микроалбуминурија може да се појави кај 25% од пациентите во првите 5 години од оваа болест.
Причини за протеини во урината
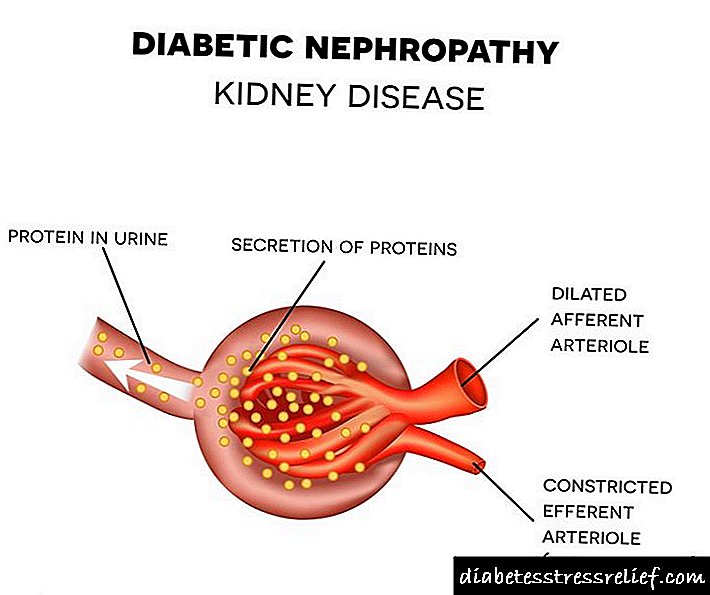
Досега, научниците не утврдиле точен механизам за развој на дијабетична нефропатија, што доведува до појава на протеини во урината. Главните теории за механизмите на неговиот развој се:
- Метаболички. Лежи во верзијата дека продолженото зголемување на нивото на гликоза во крвта придонесува за појава на голем број биохемиски нарушувања кои предизвикуваат оштетување на ткивото на бубрезите.
- Хемодинамика. Се претпоставува дека продолжената хипергликемија предизвикува зголемување на притисокот во гломерулите на бубрезите (бидејќи гликозата постојано „привлекува“ многу течност заедно со неа). Како резултат, стапката на гломерна филтрација забавува и мембраната околу гломерулите и ткивата почнуваат да се згуснуваат.Во овој процес, капиларите се раселени од гломерулите и тие престануваат да функционираат. Останатиот број гломерули ја филтрира крвта полошо и како резултат на тоа, протеинот во крвта „протекува“ во урината. Со текот на времето, сврзното ткиво расте во бубрезите, што доведува до постојано влошување на нивниот филтрациски капацитет.
- Генетска. Претпоставките на научниците се засноваат на присуство на генетски предиспонирачки механизми кои се активираат од хемодинамички и метаболички нарушувања карактеристични за болест како што е дијабетес.
Најверојатно, појавата на протеини во урината е предизвикана од сите механизми опишани во трите теории.
Фази на дијабетична нефропатија
Се разликуваат следните фази на дијабетична нефропатија:
- Асимптоматски - пациентот нема симптоми, а нивото на уринарниот микроалбумин не е повеќе од 30 mg на ден. На почетокот на оваа фаза, нарушената бубрежна функција може да биде индицирана со знаци на забрзана стапка на гломеруларна филтрација, бубрежна хипертрофија и зголемен бубрежен проток на крв.
- Почетна структурни промени - во прилог на знаците од претходната фаза, пациентот ги има првите промени во структурата на гломерулите на бубрезите (капиларите се згуснуваат, месангиумот се шири).
- Пренефротски - индикатори за зголемување на нивото на микроалбумин (30-300 мг / ден), но нема протеин во урината (пациентот може да има само епизодични и ситни случаи на протеинурија), гломеруларна филтрација и проток на крв остануваат нормални (или зголемени), епизоди на зголемени индикатори на крвниот притисок.
- Нефротични - протеини постојано се откриваат во урината, понекогаш цилиндри и крв. Артериската хипертензија станува постојана, пациентот развива едем, се развива анемија, се зголемува ESR, нивото на холестерол и други параметри на крвта. Во урината, нивото на креатинин и уреа е нормално или малку покачено.
- Нефросклеротичен (или уремичен) - забележително зголемување на нивото на креатинин и уреа се забележува во крвта поради нагло намалување на концентрацијата и функцијата на филтрација на бубрезите, протеините во урината постојано се присутни. Пациентот има постојан и значителен едем и тешка анемија. Крвниот притисок станува постојано и значително се зголемува. Нивото на гликоза во крвта е зголемено, но не се открива во урината. Во оваа фаза, потребата за администрација на инсулин може да се намали како резултат на понискиот шеќер во крвта. Фазата завршува со развој на хронична бубрежна инсуфициенција.
Со развој на бубрежна инсуфициенција кај пациент, се појавуваат следниве симптоми:
- честа летаргија
- чешање на кожата
- главоболка
- метален вкус во устата
- мириса како урина од устата,
- повраќање
- дијареја
- останување без здив со минимален напор и во мирување,
- чести грчеви или грчеви во нозете (обично во вечерните часови),
- губење на свеста и кома.
Дијабетичната нефропатија е сериозна компликација, а протеините во урината се појавуваат само во доцните фази, кога веќе е тешко да се инхибира неговиот развој. Тоа е причината зошто со дијабетес мелитус, за да се открие нејзиниот почеток, треба да се користат специјални тестови за микроалбуминурија. Нормално, содржината на микроалбумин во урината не треба да надминува 30 мг / ден.
Постојаното откривање на протеинурија укажува на нарушена филтрација во 50% од бубрежната гломерула, што се должи на нивната неповратна склероза. Како по правило, фазата на микроалбуминурија се развива 5 години по откривање на дијабетес мелитус, а фазата на протеинурија - 20-25 години подоцна.
Пред развојот на пре-нефротска фаза, на пациентот му се советува да земе профилактички лекови за инхибитор на ACE дури и во отсуство на артериска хипертензија. Овие лекови не само што можат да ја елиминираат хипертензијата, туку и да ја елиминираат интракранијалната филтрација.
Почетокот на третманот за дијабетична нефропатија започнува со развој на пренефротската фаза. На пациентот се препорачува:
- прилагодете ја диетата со ограничување на внесот на протеини,
- земајте лекови за инхибитор на ACE,
- да се поправи дислипидемијата со следење на диета со ограничување на маснотиите.
Со развојот на нефротска фаза, третманот се состои од следниве мерки:
- диета со ниски протеини
- диета за ограничување на маснотии и сол,
- земајќи ACE инхибитори,
- земање лекови за намалување на нивото на маснотии во крвта: статини, липоична и никотинска киселина, Пробукол, Фенофибрат, итн.
Во нефротска фаза, пациентот може да го намали шеќерот во крвта. Затоа тој треба почесто да го контролира нејзиното ниво.
Со развојот на нефросклеротична фаза, на активности пропишани во нефротска фаза, додадете:
- мерки за спречување на остеопороза (внес на витамин Д3),
- Третман на анемија
- решавање на потребата за назначување на методи на гравитациска операција на крв (перитонеална дијализа или хемодијализа) и трансплантација на бубрег.
Причини за оштетување на бубрезите кај дијабетес и што е микроалбуминурија?
 Откриено е дека покрај хроничната хипергликемија, зависностите придонесуваат за појава на нефропатија. Овие вклучуваат пушење и јадење многу протеинска храна, особено месо.
Откриено е дека покрај хроничната хипергликемија, зависностите придонесуваат за појава на нефропатија. Овие вклучуваат пушење и јадење многу протеинска храна, особено месо.
Уште проблеми со бубрезите често се појавуваат против позадината на хипертензија, што е исто така симптом на такви нарушувања. Следниот знак е висок холестерол.
Микроалбуминурија се дијагностицира кога албумин се открива во урината. Денес, анализата за да се идентификува може да се направи дури и дома, откако во аптека купи специјални ленти за тестирање.
Болеста се развива со гломеруларна хиперфилтрација, што е една од нарушените функции на бубрезите. Во исто време, артериолот се стеснува кај пациенти, како резултат на што започнува процесот на засилена филтрација, поради што се зголемува концентрацијата на албумин во урината.
Но, исто така, висока содржина на албумин е забележана со оштетување на садовите на ендотелот. Во овој случај, гломеруларната бариера, која е одговорна за опструкција на протеините, станува попропустлива.
Како по правило, микроалбуминурија кај дијабетес се развива 5-7 години. Во овој период, се формира првата фаза на болеста. Втората фаза - протеинурија - може да трае до 15 години, а третата (бубрежна слабост) трае 15-20 години од моментот на неуспех во производството на инсулин.
Во почетната фаза, дијабетичарот често не чувствува болка. Покрај тоа, микроалбуминурија може да се третира се додека не се врати целосно нормалното функционирање на бубрезите. Сепак, во фазите 2-3 на нефропатија, процесот веќе станува неповратен.
Во почетната фаза, индикаторите се 30-300 мг албумин. Вреди да се одбележи дека порано на идентификацијата на овој вид протеини во урината не се давало многу значење, сè додека не се разјасни нејзината врска со прогресијата на 2-3 форми на болеста.
Затоа, денес сите дијабетичари се подложуваат на студија која идентификува присуство на албумин во урината, што овозможува навремено лекување и продолжување на функцијата на бубрезите.
Анализа на микроалбуминурија: како се спроведува, препораки, препис
 За да спроведете анализа за микроалбуминурија, треба да добиете упат од доктор. На крајот на краиштата, оваа студија е посебен, а не дел од општото испитување на урината.
За да спроведете анализа за микроалбуминурија, треба да добиете упат од доктор. На крајот на краиштата, оваа студија е посебен, а не дел од општото испитување на урината.
За постапката, може да се користи единечна или дневна доза на урина. Сепак, за поголема ефикасност, пожелно е да се проучи само дневниот дел од урината, во друг случај, резултатите се честопати несигурни.
За анализа, урината се собира преку ноќ во една тегла. После тоа, садот мора да се разниша и да се сними вкупниот волумен на урина.
Следно, од обична конзерва, 150 ml урина се истура во помал сад (200 ml), што потоа се носи во лабораторија. Во овој случај, лабораторискиот асистент треба да каже која е вкупната количина на урина, за да може да ја пресмета дозата на дневниот протеин.
Ако количината на албумин не е поголема од 30 мг за 24 часа, тогаш овој индикатор се смета за нормален. Ако се надмине нормата, треба да се консултирате со лекар, кој ќе го процени степенот на опасност за состојбата на пациентот.
Во првата фаза, количината на протеини достигнува до 300 мг на ден. Но, во оваа фаза, третманот може да биде доста ефикасен. Втората фаза се карактеризира со вишок на албумин (повеќе од 300 мг). Со силна протеинурија, се создава опасна по живот дијабетичар.
Сепак, важно е да се осигура дека одговорите се сигурни. Навистина, ако не се почитуваат правилата за испорака на биоматеријал, или во случај на одредени болести, резултатите може да бидат искривени.
Главните препораки за собирање на урина за да се утврди микроалбуминурија:
- За да соберете урина, можете да користите шише од три литри или да купите специјална сад од 2,7 литри во аптека.
- Првиот дел од урината не треба да се собира, но треба да се забележи времето на мокрење.
- Колекцијата мора да се изврши точно еден ден, на пример, од 9 до 9 часот наутро следниот ден.
- Можете да уринирате веднаш во сад или во други суви и чисти садови, цврсто затворајќи ги двата контејнери со капаци.
- За да се задржи биоматеријалот свеж и незагаден, треба да се чува во фрижидер.
Што да направите кога се открие микроалбуминурија?
 Кај дијабетична нефропатија, потребно е да се контролира гликемијата (подетални информации за дијагнозата е гликемија кај дијабетес мелитус тип 2). За таа цел, лекарот може да препише iv инјекција на инсулин.
Кај дијабетична нефропатија, потребно е да се контролира гликемијата (подетални информации за дијагнозата е гликемија кај дијабетес мелитус тип 2). За таа цел, лекарот може да препише iv инјекција на инсулин.
Сепак, сосема е невозможно да се опорави од оваа компликација, но сосема е можно да се ублажи нејзиниот тек. Ако оштетувањето на бубрезите било значајно, тогаш може да биде потребна трансплантација на орган или дијализа, во која се чисти крвта.
Од популарните лекови за микроалбуминурија се пропишани Ренитек, Капотен и Енап. Овие лекови се инхибитори кои го контролираат крвниот притисок и го спречуваат албумин протеинот да влезе во урината.
Исто така, за да се спречи и забави процесот на оштетување на бубрезите, неопходно е навремено лекување на заразни заболувања. За таа цел, може да се препишат антибактериски и антисептички лекови. Понекогаш, диуретиците се пропишани за да се компензираат бубрезите и да се врати балансот на вода-сол.
Покрај тоа, третманот може да не биде ефикасен ако дијабетичарот не следи диета што го намалува холестеролот. Производите што ја намалуваат содржината на оваа штетна супстанција вклучуваат:
- риба (треска, пастрмка, туна, лосос),
- житарки и мешунки (грав, грашок, леќа, овес) кои се борат со холестерол заради содржината на груби влакна во нив,
- незасладени овошја и бобинки,
- растителни масла (ленено семе),
- зелени
- семиња и јаткасти плодови (бадеми, семки од тиква, лешници, лен),
- зеленчук и печурки.
Значи, со висок холестерол, целата диета треба да се состои од природни производи. И од храна со синтетички состојки (стабилизатори, бои и сл.), Брзата храна и погодноста храна треба да се напуштат.
Така, за да се спречи развој на дијабетична нефропатија, потребно е внимателно да се следи нивото на хипергликемија и да се следат индикаторите на крвниот притисок, затоа што во случај кога пациентот има хипертензија и дијабетес, состојбата на пациентот нагло се влошува. Ако индикаторите за гликемија и крвниот притисок не се нормализираат, тогаш тоа негативно ќе влијае не само на работата на бубрезите, туку и на крвните садови, мозокот и другите органи.
Исто така е важно да се контролираат нивоата на липидите. Навистина, односот на овој индикатор со развојот на компликации на дијабетес, вклучувајќи ја и високата содржина на албумин, неодамна е воспоставена. Ако во лабораториски услови било откриено дека концентрацијата на липидите е премногу висока, тогаш пациентот треба да ги исклучи пушеле месо, павлака и мајонез од исхраната.
Покрај тоа, ние мора да заборавиме на пушењето, бидејќи оваа лоша навика го зголемува ризикот од компликации за 25 пати. Исто така е важно да се следи нивото на хемоглобин, нормално дека не треба да надминува 7%.Тестовите за хемоглобин треба да се прават на секои 60 дена. Што вели протеинот во урината на дијабетичарите - видеото во оваа статија ќе го каже.
Дешифрирање на резултатите од урината за микроалбуминурија
Многу форми за пополнување на резултатите од анализата содржат многу нејасни термини и нумерички вредности што е тешко да се дешифрираат за едноставен пациент. И чекањето на лекар за да ја дознае дијагнозата понекогаш е многу долго. Ние ви нудиме самостојно да се запознаете со главните критериуми за резултатите од анализата на микроалбуминурија:
Резултати од тестот за утринска урина во мг:
- до 30 - норма,
- од 30 до 300 - микроалбуминурија,
- од 300 и погоре - макроалбуминурија.
Резултатите од тестовите извршени на една порција урина:
- до 20 - норма,
- од 20 до 200 - микроалбуминурија,
- од 200 и погоре - макроалбуминурија.
Овие стандарди се претставени со воспоставени меѓународни стандарди и се исти за сите лаборатории во светот. Индикаторите за микроалбуминурија се прикажани во колоната „референтни вредности или норма“.

Анализата на микроалбуминурија по можност треба да биде дополнета со посебен тест со сулфацилна киселина, што дава реакција на сите протеини. Ако тестот е позитивен, тогаш во урината има и други протеини, како што се имуноглобулини или протеини.
Анализата за присуство на микроалбуминурија може да се спроведе во комбинација со следниве студии:
- општа анализа на урина и крв,
- биохемија во крвта
- тестови на бубрезите
- липиден профил
- тест за глукоза
- култура на урина,
- глицирана анализа на хемоглобин:
- тест за албумин
- тест за коагулација на крв,
- тест на крвта за фактор VIII.
Фактори кои можат да влијаат (на полошо) на резултатите од тестирањето на дијабетес:
- Активна физичка активност, повреди, заразни болести.
- Дехидрирање, хематурија, урина со зголемен алкал.
Сите овие услови придонесуваат за манифестација на лажен позитивен резултат на тестот.
Кај пациенти со дијабетес мелитус тип 1, микроалбуминурија може да се појави кај 25% од пациентите во првите 5 години од оваа болест.
Протеини, масти, јаглехидрати и растителни влакна во диета со дијабетес
Да разгледаме подетално како различните видови на хранливи материи влијаат на шеќерот во крвта кај пациенти со дијабетес. Општите обрасци за тоа како се утврдени маснотиите, протеините, јаглехидратите и инсулинот, а детално ќе ги опишеме подолу. Во исто време, невозможно е однапред да се предвиди колку одреден прехранбен производ (на пример, урда) ќе го зголеми шеќерот во крвта во одреден дијабетичар. Ова може да се утврди само со проба и грешка. Тука ќе биде соодветно уште еднаш да се заложиме: Честопати мерете го шеќерот во крвта! Заштедете на ленти за мерење на глукоза - отиде на лекување на компликации на дијабетес.
- Колку протеини треба да јадете.
- Како да се ограничат протеините ако болни бубрези.
- Кои масти го зголемуваат холестеролот.
- Дали диетата со малку маснотии ви помага да изгубите тежина?
- Кои масти ви требаат и јадете добро.
- Јаглехидрати и единици за леб.
- Колку јаглехидрати да јадете дневно.
- Зеленчук, овошје и растителни влакна.

Следниве компоненти на храна обезбедуваат енергија на човечкото тело: протеини, масти и јаглени хидрати. Храната со нив содржи вода и растителни влакна, што не се вари. Алкохолот е исто така извор на енергија.
Ретко е дека храната содржи чисти протеини, масти или јаглени хидрати. Како по правило, јадеме мешавина од хранливи материи. Протеинската храна често е заситена со масти. Храната богата со јаглени хидрати обично содржи и малку протеини и масти.
Зошто луѓето се генетски предиспонирани за дијабетес тип 2
Со стотици илјади години, животот на луѓето на земјата се состоеше од кратки месеци изобилство на храна, кои беа заменети со долги периоди на глад. Луѓето не беа сигурни во ништо освен тоа дека гладот ќе се случи повторно и повторно. Меѓу нашите предци, оние кои развија генетска способност да преживеат продолжен глад, преживеаја и родија.Иронично, истите овие гени денес, во услови на изобилство на храна, нè прават склони кон дебелина и дијабетес тип 2.
Ако одеднаш избувна масовна глад денес, кој би го преживеал тоа подобро од кој било друг? Одговорот е луѓе кои се дебели, како и луѓе со дијабетес тип 2. Нивните тела се во можност да складираат маснотии за време на периоди на изобилство храна, така што тогаш ќе можете да преживеете долга, гладна зима. За да го направите ова, за време на еволуцијата, тие развија зголемена отпорност на инсулин (слаба чувствителност на клетките на дејството на инсулин) и незадржлива копнеж кон јаглехидратите, толку познати за сите нас.
Сега живееме во ситуација на изобилство храна, а гените што им помогнаа на нашите предци да преживеат, се претворија во проблем. За да ја компензирате генетската предиспозиција за дијабетес тип 2, треба да јадете диета со малку јаглени хидрати и вежбање. Застапувањето на диета со малку јаглени хидрати за спречување и контрола на дијабетес е главната цел за која постои нашата страница.
Ајде да преминеме на ефектот на протеините, мастите и јаглехидратите врз шеќерот во крвта. Ако сте „искусен“ дијабетичар, ќе откриете дека информациите подолу во овој напис се апсолутно спротивни на стандардните информации што сте ги добиле од книги или од ендокринолог. Во исто време, нашите упатства за диети за дијабетес помагаат во намалувањето на шеќерот во крвта и го одржуваат нормално. Стандардна „урамнотежена“ диета помага при ова слабо, како што веќе сте виделе сами.
Во процесот на варење, протеините, маснотиите и јаглехидратите во човечкото тело се распаѓаат во нивните составни делови, „градежни блокови“. Овие компоненти влегуваат во крвотокот, се носат со крв низ целото тело и ги користат клетките за да ги одржат своите витални функции.
- Како да се лекувате за дијабетес тип 2: чекор-по-чекор техника
- Која диета да се следи? Споредба на диети со нискокалорична и ниска содржина на јаглени хидрати
- Лекови за дијабетес тип 2: детален напис
- Таблети Сиофор и Глукофаг
- Како да научите да уживате во физичко образование
Протеините се сложени ланци на „градежни блокови“ наречени аминокиселини. Прехранбените протеини се распаѓаат во аминокиселини од страна на ензимите. Тогаш телото ги користи овие аминокиселини за да произведе свои протеини. Ова создава не само мускулни клетки, нерви и внатрешни органи, туку и хормони и исти дигестивни ензими. Важно е да се знае дека аминокиселините можат да се претворат во гликоза, но тоа се случува бавно и не премногу ефикасно.
За третман на зглобовите, нашите читатели успешно го користеа DiabeNot. Гледајќи ја популарноста на овој производ, решивме да го понудиме на вашето внимание.

Многу храна што луѓето ја консумираат содржат протеини. Најбогати извори на протеини се белка од јајце, сирење, месо, живина и риба. Тие практично не содржат јаглени хидрати. Овие храна претставуваат основа на диета со малку јаглени хидрати ефикасна во контролата на дијабетесот. Која храна е добра за дијабетес и кои се лоши. Протеините се наоѓаат и во растителни извори - грав, растително семе и ореви. Но, овие производи, заедно со протеините, содржат јаглени хидрати, а дијабетичарите треба да бидат внимателни со нив.
Како протеините во исхраната влијаат на шеќерот во крвта
Протеините и јаглехидратите се компоненти на храна кои го зголемуваат шеќерот во крвта, иако тие го прават тоа на сосема различни начини. Во исто време, масните јадења не влијаат на шеќерот во крвта. Производите од животинско потекло содржат приближно 20% протеини. Остатокот од нивниот состав е маснотии и вода.
Преобразувањето на протеините во гликоза во човечкото тело се јавува во црниот дроб и во помала мера во бубрезите и цревата. Овој процес се нарекува глуконеогенеза. Научете како да го контролирате. Хормонот глукагон го активира ако шеќерот падне премногу ниско или ако преостанува инсулин во крвта. 36% протеини се претвораат во гликоза. Човечкото тело не знае како да ја претвори глукозата назад во протеини.Истата работа со мастите - не можете да синтетизирате протеини од нив. Затоа, протеините се неопходна компонента на храната.
Споменавме погоре дека животинските производи содржат 20% протеини. Помножете се со 20% за 36%. Излегува дека приближно 7,5% од вкупната тежина на протеинска храна може да се претвори во гликоза. Овие податоци се користат за пресметување на дозата на „краток“ инсулин пред јадење. Со „балансирана“ диета, протеините не се земаат предвид за пресметување на дозите на инсулин. И на диета со малку јаглени хидрати за дијабетес - се земени предвид.
- Програма за третман на дијабетес тип 1 за возрасни и деца
- Диета за дијабетес тип 1
- Месечен период и како да се продолжи
- Техниката на инјекции безболен инсулин
- Дијабетес тип 1 кај дете се третира без инсулин користејќи ја вистинската диета. Интервјуа со семејството.
- Како да се забави уништувањето на бубрезите
Колку протеини треба да јадете
Луѓето со просечно ниво на физичка активност се советуваат да јадат 1-1,2 грама протеини на 1 кг идеална телесна тежина секој ден за да ја одржат мускулната маса. Месото, рибата, живината и сирењата содржат приближно 20% протеини. Вие ја знаете вашата идеална тежина во килограми. Помножете ја оваа сума за 5 и ќе откриете колку грама протеинска храна можете да јадете секој ден.
Очигледно, не мора да гладувате на диета со малку јаглерод. И, ако вежбате со задоволство според нашите препораки, можете да си дозволите да јадете уште повеќе протеини, а сето тоа без штета на контролата на шеќерот во крвта.
Рецептите за диета со малку јаглени хидрати за дијабетес тип 1 и тип 2 се достапни овде.
Кои се најздравите протеини храна?
Најпогодни за диета со малку јаглени хидрати се оние протеини храна кои практично се без јаглени хидрати. Нивниот список вклучува:
- говедско, телешко, јагнешко,
- пилешко, патка, мисирка,
- јајца
- морска и речна риба,
- варено свинско месо, карпацио, џемон и слични скапи производи,
- игра
- свинско месо
Имајте на ум дека јаглехидратите може да се додадат во производите наведени погоре за време на обработката, а тоа треба да се плаши. Американската книга за диета со малку јаглени хидрати за дијабетес вели дека колбасите се практично не-јаглени хидрати. Ха ха ха ...
Речиси сите сирења содржат не повеќе од 3% јаглени хидрати и се погодни за консумирање од дијабетичари. Во прилог на фета сирење и урда. Јаглехидратите што ги содржи вашето сирење мора да бидат земени предвид при планирањето на менито, како и за пресметување на дозите на инсулин и / или апчиња за дијабетес. За сите производи од соја - прочитајте ги информациите на пакетот, земете ги во предвид јаглехидратите и протеините.
Протеинска храна и откажување на бубрезите
Постои распространето верување кај ендокринолозите и пациентите со дијабетес дека протеините во исхраната се поопасни од шеќерот затоа што го забрзуваат развојот на откажување на бубрезите. Ова е погрешна гледна точка што ги уништува животите на дијабетичарите. Високото ниво на внес на протеини не ги оштетува бубрезите кај пациенти со дијабетес, доколку шеќерот во крвта се одржува нормално. Всушност, откажување на бубрезите предизвикува хронично покачен шеќер во крвта. Но, лекарите сакаат да го „напишат“ ова на протеини со храна.
- Оштетување на бубрезите кај дијабетес мелитус, нејзино лекување и превенција
- Кои тестови треба да ги поминете за да ги проверите бубрезите (се отвора во посебен прозорец)
- Дијабетична нефропатија: фази, симптоми и третман
- Важно! Диета на бубрези во исхраната
- Стеноза на бубрежна артерија
- Трансплантација на бубрег на дијабетес
Кој доказ ја поддржува оваа револуционерна изјава:
- Постојат држави во САД кои се специјализирани за сточарство. Таму, луѓето јадат говедско месо 3 пати на ден. Во други држави, говедското месо е поскапо и помалку консумирано таму. Покрај тоа, преваленцата на бубрежна инсуфициенција е приближно иста.
- Вегетаријанците имаат проблеми со бубрезите не поретко од потрошувачите на производи од животинско потекло.
- Ние спроведовме долгорочно истражување на луѓе кои донираа едно од нивните бубрези за да го спасат животот на некој близок.Лекарите препорачуваат ограничување на внесот на протеини на едниот од нив, додека другиот не. Неколку години подоцна, стапката на неуспех на преостанатиот бубрег беше иста и за обајцата.
Сите горенаведени се однесува на пациенти со дијабетес, кај кои бубрезите сè уште работат нормално или оштетување на бубрезите е само во почетна фаза. Испитајте ги фазите на ренална инсуфициенција. За да спречите откажување на бубрезите, фокусирајте се на одржување на нормален шеќер во крвта со диета со малку јаглени хидрати. Ако откажувањето на бубрезите е во фаза на 3-Б или повисоко, тогаш е премногу доцна за да се лекувате со диета со малку јаглени хидрати и треба да го ограничите внесувањето протеини.
Мастите за јадење, особено заситените животински масти, неправедно се обвинуваат за:
- предизвикуваат дебелина
- зголемување на холестеролот во крвта,
- да доведе до срцев удар и мозочен удар.
Всушност, сето ова е огромна измама на пошироката јавност од страна на лекарите и нутриционистите. Ширењето на оваа измама, која започна во 1940-тите, доведе до епидемија на дебелина и дијабетес тип 2. Стандардна препорака е да се консумираат не повеќе од 35% калории од маснотии. Многу е тешко да не се надмине овој процент во пракса.

Официјалните препораки на Министерството за здравство на Соединетите држави за ограничување на маснотиите во храната доведоа до вистински заблуди кај потрошувачите. Млечни производи со малку маснотии, маргарин и мајонез се во голема побарувачка. Всушност, вистинскиот виновник за проблемите наведени погоре се јаглехидратите. Особено рафинирани јаглени хидрати, за потрошувачка на кои човечкото тело не е генетски прилагодено.
Зошто е потребно да се јаде масти
Масните јадења се разложуваат во масни киселини за време на варењето. Телото може да ги користи на различни начини:
- како извор на енергија,
- како градежен материјал за нивните ќелии,
- ставете настрана.
Масната храна не е наш непријател, што и да кажат нутриционистите и лекарите за ова. Јадењето природни масти е апсолутно неопходно за преживување на човекот. Постојат есенцијални масни киселини кои организмот нема каде да ги земе, освен од маснотии во исхраната. Ако не ги јадете долго време, тогаш ќе загинете.
Јастични масти и холестерол во крвта
Дијабетичарите, дури и повеќе од здрави луѓе, страдаат од атеросклероза, срцев удар и мозочни удари. Кај пациенти со дијабетес, холестерол профилот е обично полош од просекот кај здрави луѓе од иста возраст. Се сугерираше дека мастите за јадење се виновни. Ова е погрешна гледна точка, но, за жал, успеа широко да се вкорени. Едно време, дури се веруваше дека маснотиите во исхраната предизвикуваат компликации на дијабетес.
Всушност, проблемите со холестеролот во крвта кај пациенти со дијабетес, како кај луѓето со нормален шеќер во крвта, воопшто не се поврзани со маснотиите што ги јадат. Огромното мнозинство на дијабетичари сè уште јадат скоро чиста храна, затоа што научиле да се плашат од маснотиите. Всушност, лошиот профил на холестерол е предизвикан од висок шеќер во крвта, т.е. дијабетес, кој не е контролиран.
Ајде да погледнеме во односот помеѓу маснотиите во исхраната и холестеролот во крвта. Луѓето кои сакаат да го намалат холестеролот во крвта, традиционално се препорачува да јадат повеќе јаглени хидрати. Лекарите советуваат ограничување на потрошувачката на производи од животинско потекло, а ако јадете месо, тогаш само малку маснотии. И покрај вредната примена на овие препораки, резултатите од крвните тестови за „лош“ холестерол кај пациенти поради некоја причина продолжуваат да се влошуваат ...
Постојат сè повеќе публикации дека диетата со високо јаглени хидрати, скоро целосно вегетаријанска, во никој случај не е толку здрава и безбедна како што се сметаше порано. Докажано е дека диетите со јаглени хидрати ја зголемуваат телесната тежина, го влошуваат профилот на холестерол и го зголемуваат ризикот од кардиоваскуларни заболувања. Ова дури важи и за „сложените“ јаглени хидрати кои се наоѓаат во овошјето и производите од житарици.
Земјоделството започна да се развива не повеќе од 10 илјади години.Пред ова, нашите предци главно беа ловци и собирачи. Тие јаделе месо, риба, живина, малку гуштери и инсекти. Сето ова е храна богата со протеини и природни масти. Овошјето можеше да се јаде само неколку месеци годишно, а медот беше редок деликатес.
Заклучокот од „историската“ теорија е дека човечкото тело не е генетски прилагодено да троши многу јаглени хидрати. И современите рафинирани јаглени хидрати се вистинска катастрофа за него. Долго можете да рангирате зошто е тоа така, но подобро е само да проверите. Безвредна е теоријата што не успева во праксата, дали се согласувате?
Како да го проверите? Многу едноставна - според резултатите од мерењата на шеќер со глукометар, како и лабораториски тестови на крвта за холестерол. Исхраната со малку јаглени хидрати води до фактот дека шеќерот во крвта на пациент со дијабетис се намалува, а станува возможно да се одржува стабилно во норма, како кај здравите луѓе. Во резултатите од лабораториските тестови на крвта, ќе видите дека „лошиот“ холестерол се намалува и се зголемува „добриот“ (заштитен). Подобрувањето на профилот на холестерол, исто така, придонесува за спроведување на нашите препораки за консумирање на природни здрави масти.
Масти и триглицериди во крвта
Во човечкото тело постои постојан „циклус“ на маснотии. Тие влегуваат во крвотокот од храна или од телесни продавници, потоа се користат или се чуваат. Во крвта, мастите циркулираат во форма на триглицериди. Постојат многу фактори кои го одредуваат нивото на триглицериди во крвта во секој момент. Ова е наследност, физичка подготвеност, гликоза во крвта, степенот на дебелина. Масните јадења имаат мал ефект врз концентрацијата на триглицериди во крвта. Повеќето триглицериди се одредуваат според тоа колку јаглехидрати јаделе неодамна.
Тенките и тенки луѓе се најчувствителни на дејството на инсулин. Тие обично имаат ниско ниво на инсулин и триглицериди во крвта. Но, дури и во нивната крв триглицеридите се зголемуваат по оброкот заситен со јаглени хидрати. Тоа е затоа што телото го неутрализира вишокот гликоза во крвта, претворајќи го во маснотии. Колку е поголема дебелината, толку е помала чувствителноста на клетките кон инсулин. Кај дебелите луѓе, триглицеридите во крвта се во просек повисоки отколку кај тенките, прилагодени за внес на јаглени хидрати.
Зошто нивото на триглицериди во крвта е важен показател:
- колку повеќе триглицериди циркулираат во крвта, толку е посилна отпорноста на инсулин,
- триглицериди придонесуваат за таложење на маснотиите на внатрешните wallsидови на крвните садови, т.е. развој на атеросклероза.
Беше спроведено истражување во кое учествуваа обучени спортисти, односно луѓе кои се многу чувствителни на инсулин. Овие спортисти добиле интравенски инјекции на масни киселини. Се покажа дека како резултат, привремено се појави силна отпорност на инсулин (слаба чувствителност на клетките на дејството на инсулин). Од друга страна, монетата е дека можете да ја намалите отпорноста на инсулин ако преминете на диета со малку јаглени хидрати, го намалите шеќерот во крвта во нормала, вежбате и обидете се да изгубите тежина.
Дали масната храна предизвикува дебелина?
Не мастите, туку јаглехидратите во организмот под дејство на инсулин се претвораат во маснотии и се акумулираат. Овој процес е детално опишан подоцна во статијата. Мастите за јадење, практично, не учествуваат во тоа. Тие се депонираат во масното ткиво само ако консумирате многу јаглени хидрати со нив. Сите масти што ги јадете на диета со малку јаглени хидрати брзо „изгоруваат“ и не ја зголемуваат телесната тежина. Да се плашиш од маснотии од маснотии е исто како да се плашиш од сина боја поради јадење модар патлиџан.
Јаглехидратите се најопасната компонента на храната за дијабетичарите. Во развиените земји, јаглехидратите го сочинуваат најголемиот дел од храната што ја троши населението. Од 1970-тите, уделот на масти во храната што се консумира во САД паѓа, а уделот на јаглехидрати се зголемува.Паралелно, расте епидемијата на дебелина и зачестеноста на дијабетес тип 2, која веќе го зафати ликот на национална катастрофа.
Ако сте дебели или дијабетес тип 2, тоа значи дека сте зависни од храна која содржи рафинирани јаглени хидрати. Ова е вистинска зависност, слично на алкохол или дрога. Можеби лекарите или книгите со списоци на популарни диети препорачуваат да јадете храна со малку маснотии. Но, подобро е ако наместо тоа се префрлите на диета со малку јаглерод.

Телото користи маснотии за јадење како градежен материјал или како извор на енергија. И само ако го консумирате со јаглени хидрати, тогаш маснотиите ќе бидат депонирани во резерва. Дебелината и епидемијата на дијабетес тип 2 не е предизвикана од прекумерно внесување маснотии. Тоа предизвикува изобилство во исхраната на рафинирани јаглени хидрати. На крајот, јадењето маснотии без јаглени хидрати е скоро невозможно. Ако пробате, веднаш ќе доживеете гадење, металоиди или дијареја. Телото е во состојба да сопре со време потрошувачката на масти и протеини, и јаглехидрати - не може.
Дали ни требаат јаглени хидрати?
Постојат есенцијални масти за јадење, како и есенцијални аминокиселини кои се наоѓаат во протеините. Но, основните јаглени хидрати не постојат, вклучително и за деца. Вие не само што може да преживеете, туку и да се чувствувате добро на диета која воопшто не содржи јаглени хидрати. Покрај тоа, таквата диета значително го намалува ризикот од срцев удар и мозочен удар. Тестовите на крв за холестерол, триглицерид и други кардиоваскуларни фактори на ризик се подобруваат. Ова го докажува искуството на северните народи, кои пред доаѓањето на белите колонијалисти не јаделе ништо друго освен риба, запечатувале месо и маснотии.
Штетно е за пациенти со дијабетес тип 1 и тип 2 да консумираат не само рафинирани јаглени хидрати, туку дури и „сложени“ јаглехидрати во количина повеќе од 20-30 грама на ден. Бидејќи сите јаглени хидрати предизвикуваат брз скок на шеќерот во крвта, а потребна е голема доза на инсулин за да се неутрализира. Земете глукометар, измерете го шеќерот во крвта после јадење и уверете се дека јаглехидратите предизвикуваат да скокне, но протеините и мастите не.
Како човечкото тело ги метаболизира јаглехидратите
Од гледна точка на хемичарот, јаглехидратите се ланец на молекули на шеќер. Диетелните јаглени хидрати, во најголем дел, се синџири на молекули на гликоза. Колку е пократок ланецот, толку е посладок вкусот на производот. Некои ланци се подолги и посложени. Тие имаат многу врски, па дури и гранки. Ова се нарекува „комплексни“ јаглени хидрати. И покрај тоа, сите овие синџири веднаш се кршат, дури ни во стомакот, туку и во човечката уста. Ова се јавува под влијание на ензими кои се наоѓаат во плунка. Гликозата почнува да се апсорбира во крвта од мукозната мембрана на устата и затоа, шеќерот во крвта веднаш се крева.
Процесот на варење во човечкото тело е дека храната се распаѓа во елементарни компоненти, кои потоа се користат како извори на енергија или „градежни материјали“. Основната компонента на повеќето јаглени хидрати во исхраната е гликозата. Се верува дека овошјето, зеленчукот и леб од интегрално жито содржат „сложени јаглени хидрати“. Не дозволувајте овој концепт да се измами! Всушност, овие намирници го зголемуваат шеќерот во крвта толку брз и моќен како шеќер во маса или пире од компири. Проверете со глукометар - и ќе видите сами.
По изглед, печива и компири не се воопшто како шеќер. Сепак, за време на варењето, тие веднаш се претвораат во гликоза, исто како рафиниран шеќер. Јаглехидратите кои се наоѓаат во овошјето и производите од житни култури го зголемуваат нивото на гликоза во крвта толку брзо и онолку колку што е шеќер. Американското здружение за дијабетичари неодамна официјално призна дека лебот е целосен еквивалент на шеќер во маса за неговиот ефект врз гликозата во крвта. Но, наместо да им забрануваат на дијабетичарите да јадат леб, им беше дозволено да јадат шеќер наместо други јаглехидрати.
Како јаглехидратите му штетат на дијабетесот
Што се случува во телото на пациенти со дијабетес после оброк што се состои главно од јаглени хидрати? За да го разберете ова, прво прочитајте каква е сексуалната секреција на инсулин. Кај пациенти со дијабетес тип 2, првата фаза на реакција на инсулин е нарушена. Ако се зачува втората фаза на секреција на инсулин, тогаш по неколку часа (4 часа или повеќе), шеќерот во крвта после јадење може да се спушти во нормала без човечка интервенција. Во исто време, од ден на ден, шеќерот во крвта останува покачен неколку часа по секој оброк. Во ова време, гликозата се врзува за протеините, го нарушува функционирањето на различните системи на телото и се развиваат компликации на дијабетес.
Пациентите со дијабетис тип 1 ја пресметуваат дозата на „краток“ или „ултрашорт“ инсулин пред јадење, што е потребно за да се покријат јаглехидратите што ги јадат. Колку повеќе јаглени хидрати планирате да јадете, толку повеќе инсулин ви е потребен. Колку е поголема дозата на инсулин, толку повеќе проблеми има. Оваа катастрофална состојба и начинот на нејзино надминување се детално опишани во статијата „Како да се регулира шеќерот во крвта со мали дози на инсулин“. Ова е еден од најважните материјали на нашата веб-страница за пациенти со сите видови на дијабетес.

Овошјето содржи големи јаглехидрати со голема брзина во големи количини. Тие имаат штетно влијание врз шеќерот во крвта, како што е опишано погоре, и затоа се контраиндицирани кај дијабетес. Останете подалеку од овошјето! Потенцијалните придобивки од нив се многу пати пониски од штетата што им ја предизвикуваат на организмот на дијабетичарите. Некои овошја не содржат глукоза, но фруктоза или малтоза. Овие се други видови на шеќер. Тие се апсорбираат побавно од глукозата, но исто така го зголемуваат шеќерот во крвта на ист начин.
Во популарната литература за диети, тие сакаат да пишуваат дека јаглехидратите се „едноставни“ и „сложени“. На храна како леб од цело зрно, тие пишуваат дека се состојат од сложени јаглени хидрати и затоа се корисни за дијабетичарите. Всушност, сето ова е целосна глупост. Сложените јаглени хидрати го зголемуваат шеќерот во крвта исто толку брз и моќен, како и едноставните јаглени хидрати. Ова може лесно да се потврди со мерење на шеќерот во крвта со глукометар кај дијабетичен пациент после јадење во интервали од 15 минути. Префрлете се на диета со малку јаглени хидрати - и шеќерот во крвта ќе се спушти во нормала, а компликациите од дијабетесот ќе се намалат.
Како јаглехидратите се претвораат во маснотии под влијание на инсулин
Главниот извор на маснотии што се акумулира во организмот се јаглехидрати во исхраната. Прво, тие се распаѓаат во гликоза, која се апсорбира во крвта. Под влијание на инсулин, гликозата се претвора во маснотии, кои се депонираат во масните клетки. Инсулинот е главниот хормон кој придонесува за дебелината.
Да претпоставиме дека јадевте чинија со тестенини. Размислете што се случува во овој случај во телото на здрави луѓе и пациенти со дијабетес тип 2. Шеќерот во крвта ќе скокне брзо, а нивото на инсулин во крвта, исто така, ќе се покачи веднаш до „згаснување“ на шеќерот. Малку глукоза од крвта веднаш ќе „изгори“, односно ќе се користи како извор на енергија. Друг дел се депонира во форма на гликоген во црниот дроб и мускулите. Но, капацитетите за складирање гликоген се ограничени.
Со цел да се неутрализираат сите преостанати глукоза и да се намали шеќерот во крвта во нормала, телото го претвора во маснотии под дејство на инсулин. Ова е иста маст што се депонира во масното ткиво и доведува до дебелина. Маснотијата што ја јадете се одложува само ако ја јадете со многу јаглени хидрати - со леб, компири и сл.
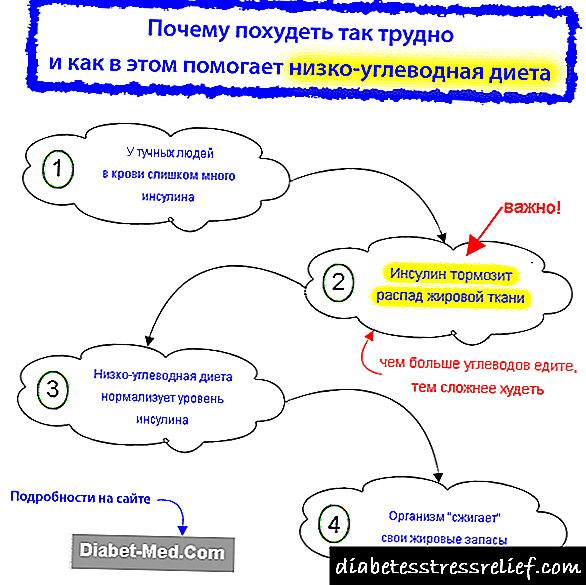
Ако сте дебели, тоа значи отпорност на инсулин, т.е. слаба чувствителност на ткиво на инсулин. Панкреасот треба да произведе повеќе инсулин за да го компензира. Како резултат, повеќе гликоза се претвора во маснотии, се зајакнува дебелината, а чувствителноста на инсулин се намалува уште повеќе. Ова е злобен циклус кој завршува со срцев удар или дијабетес тип 2. Можете да го скршите со диета со малку јаглени хидрати и физичко образование, како што е опишано во статијата "Отпорност на инсулин и негов третман."
Ајде да погледнеме што се случува ако јадете парче вкусно масно месо наместо тестенини. Како што дискутиравме погоре, телото може да ги претвори протеините во гликоза. Но, ова се случува многу бавно во текот на неколку часа. Затоа, втората фаза на секреција на инсулин или инјекција на „краток“ инсулин пред оброците може целосно да избегне зголемување на шеќерот во крвта после јадење. Исто така, потсетете се дека јадењето маснотии не се претвора во глукоза и воопшто не го зголемува шеќерот во крвта. Без оглед колку маснотии јадете, потребата за инсулин од ова нема да се зголеми.
Ако јадете протеини, телото ќе претвори дел од протеините во гликоза. Но, сепак, оваа гликоза ќе биде мала, не повеќе од 7,5% од тежината на јадењето месо. Потребно е многу малку инсулин за да се компензира овој ефект. Малку инсулин значи дека развојот на дебелината ќе запре.
Какви јаглехидрати можат да се јадат со дијабетес
Во дијабетес, јаглехидратите не треба да се поделат на „едноставни“ и „сложени“, туку во „брзо дејство“ и „бавни“. Ние одбиваме целосно јаглени хидрати со голема брзина. Во исто време, дозволени се мали количини на „бавни“ јаглени хидрати. Како по правило, тие се наоѓаат во зеленчук, кој има јастиви лисја, пука, сечи, а ние не јадеме овошје. Примери се сите видови зелка и грав. Проверете го списокот на дозволена храна за диета со ниски јаглени хидрати. Зеленчук и јаткасти плодови беа вклучени во исхраната со дијабетес со ниски јаглени хидрати, бидејќи содржат здрави, природни витамини, минерали и растителни влакна. Ако ги јадете повремено, тие малку го зголемуваат шеќерот во крвта.
Следниве порции храна се сметаат за 6 грама јаглени хидрати на диета со дијабетес со ниско ниво на јаглени хидрати:
- 1 чаша зелена салата од списокот на дозволен зеленчук,
- ⅔ чаши со цел зеленчук од списокот на дозволени, термички обработени,
- ½ чаша сецкан или сецкан зеленчук од списокот на дозволен, варен,
- ¼ чаши пире од зеленчук од ист зеленчук,
- 120 гр сурови сончоглед,
- 70 гр лешници.
Исецканиот или исецкан зеленчук е покомпактен од целиот зеленчук. Затоа, иста количина на јаглени хидрати е содржана во помал волумен. Пире од зеленчук е уште покомпактно. Во горенаведените делови, исто така, се зема предвид корекцијата за фактот дека за време на процесот на загревање дел од целулозата се претвора во шеќер. По термичката обработка, јаглехидратите од зеленчук се апсорбираат многу побрзо.

Дури и дозволената храна што содржи „бавни“ јаглени хидрати треба да се јаде ретко, во никој случај не се прејадува за да не спаѓа под дејство на кинески ресторан. Ефектот на јаглехидратите врз организмот со дијабетес е детално опишан во статијата „Како да се регулира шеќерот во крвта со мали дози на инсулин“. Ова е една од нашите клучни написи ако сакате навистина да го контролирате вашиот дијабетес.
Ако јаглехидратите се толку опасни за дијабетичарите, зошто да не се откажувате целосно? Зошто вклучете зеленчук во диета со малку јаглерод за контрола на дијабетесот? Зошто да не ги добиете сите потребни витамини од додатоци? Бидејќи е веројатно дека научниците сè уште не ги откриле сите витамини. Можеби зеленчукот содржи витални витамини за кои сè уште не знаеме. Во секој случај, влакната ќе бидат добри за вашите црева. Сите горенаведени не е причина да се јаде овошје, сладок зеленчук или друга забранета храна. Тие се исклучително штетни кај дијабетес.
Влакна за диета за дијабетес
Влакна е вообичаено име за компоненти на храна што човечкото тело не е во можност да ги вари. Влакна се наоѓаат во зеленчук, овошје и зрна, но не и во животински производи. Некои од неговите видови, на пример, пектин и гуарова гума, се раствораат во вода, други не. И растворливите и нерастворливите влакна влијаат на преминувањето на храната низ цревата. Некои видови на нерастворливи влакна - на пример, псилиум, исто така познати како хлебните хлебните - се користат како лаксатив за запек.
Извори на нерастворливи влакна се повеќето зеленчук за салата. Растворливите влакна се наоѓаат во мешунките (грав, грашок и други), како и кај некои овошја. Ова, особено, пектин во кора од јаболка. За дијабетес, не обидувајте се да го намалите шеќерот во крвта или холестеролот со растителни влакна. Да, лебот од трици не го зголемува шеќерот остро како лебот од бело брашно. Сепак, тоа сепак предизвикува брз и моќен наплив на шеќер. Ова е неприфатливо ако сакаме внимателно да го контролираме дијабетесот. Храната забранета од диета со малку јаглерод е многу штетна кај дијабетес, дури и ако на нив додадете влакна.
Спроведени се студии кои покажале дека зголемувањето на влакна во исхраната го подобрува профилот на холестерол во крвта. Сепак, подоцна се покажа дека овие студии се пристрасни, односно нивните автори направија се однапред за да добијат позитивен резултат. Неодамнешните студии покажаа дека диеталните влакна немаат забележителен ефект врз холестеролот. Исхраната со малку јаглени хидрати навистина ќе ви помогне да го контролирате шеќерот во крвта, а исто така да ги подобрите резултатите од тестот на крвта за кардиоваскуларни фактори на ризик, вклучително и холестерол.

Препорачуваме внимателно да третирате „диетална“ и „дијабетична“ храна која содржи трици, вклучително и овес. Како по правило, ваквите производи содржат огромен процент брашно од жито, поради што предизвикуваат брз скок на шеќерот во крвта после јадење. Ако одлучите да ги пробате овие намирници, прво изедете малку и измерете го шеќерот 15 минути после јадење. Најверојатно, излегува дека производот не е погоден за вас, бидејќи премногу го зголемува шеќерот. Производи од трици кои содржат минимална количина брашно и се навистина погодни за луѓе со дијабетес, тешко можат да се купат во руски јазик.
Преголемото внесување на растителни влакна предизвикува надуеност, подуеност и понекогаш дијареја. Исто така, тоа доведува до неконтролирано зголемување на шеќерот во крвта, како резултат на „ефектот на кинески ресторан“, за повеќе детали погледнете ја статијата „Зошто скокот на шеќерот во крвта може да продолжи со диета со малку јаглени хидрати и како да се поправи“. Влакната, како јаглехидратите во исхраната, не се апсолутно неопходни за здрав живот. Ескимите и другите северни народи живеат целосно, јадејќи само храна за животни, која содржи протеини и маснотии. Тие имаат одлично здравје, без знаци на дијабетес или кардиоваскуларни заболувања.
Зависност од јаглехидрати и нејзиниот третман
Огромното мнозинство на луѓе со дебелина и / или дијабетес тип 2 страдаат од незадржлива копнеж кон јаглехидрати. Кога имаат напад на неконтролирано глувство, тие јадат рафинирани јаглени хидрати во неверојатни количини. Овој проблем е генетски наследен. Треба да се препознае и контролира, исто како што се контролираат алкохолот и зависноста од дрога. Проверете ја статијата Како да користите лекови со дијабетес за да го контролирате вашиот апетит. Во секој случај, диетата со малку јаглени хидрати е првиот избор за зависност од јаглени хидрати.
Клучот за добра контрола на шеќер во крвта на дијабетес е јадење иста количина јаглени хидрати и протеини секој ден за појадок, ручек и вечера. За да го направите ова, треба да научите како да направите мени за диета со малку јаглени хидрати. Можно е и неопходно да се готват различни јадења, наизменични производи од списокот на дозволени, доколку само вкупната количина јаглени хидрати и протеини во порциите останува иста. Во овој случај, дозите на таблети од инсулин и / или дијабетес, исто така, ќе останат исти, а шеќерот во крвта ќе биде стабилен на исто ниво.
Дијабетес и потрошувачка на масти
Ако имате дијабетес, знаете дека треба внимателно да ги пресметате јаглехидратите за да одржите стабилно ниво на шеќер во крвта. Но, тука е она што е подеднакво важно кога станува збор за диетална диета и управување со дијабетес во целина - контрола на внесот на маснотии.
Ова е затоа што дијабетесот веќе ве става на зголемен ризик од срцеви заболувања - дијабетесот полека ги оштетува артериите во организмот ако шеќерот во крвта е слабо контролиран. Ако не следите диетална диета што го намалува внесот на маснотии, најверојатно ќе го зголемите ризикот од срцев удар и мозочен удар. Три од четири лица со дијабетес умираат од некаков вид на срцеви заболувања, а податоците на лекарите посочуваат дека ризикот од развој на мозочен удар кај возрасни со дијабетес е два до четири пати поголем од оние кои немаат ваква состојба.
Лоши масти, добри масти
Не сите масти се лоши за вас, но важно е да ја знаете разликата.
- Заситени масти и транс масти. Тие се сметаат за лоши масти затоа што го зголемуваат производството на холестерол со ниска густина (ЛДЛ). Тие исто така предизвикуваат формирање на плаки во коронарните артерии, стеснување на артериите и предизвикуваат срцето да работи посилно за да пумпа крв. Ова го зголемува ризикот од срцев удар и мозочен удар.
- Моно незаситени и поли незаситени масти и омега-3 масни киселини. Овие се добри масти. Овие масти всушност помагаат да се ослободи вашиот крвоток на LDL холестерол, намалувајќи го ризикот од артериска опструкција.
- Холестерол. Оваа маст-како супстанција извршува многу корисни функции во организмот. Но, црниот дроб произведува доволно холестерол самостојно, затоа внесот на холестерол од храна треба да биде ограничен на 200 милиграми дневно ако имате дијабетес, во спротивно ризикот од запушените артерии се зголемува.
Имајте на ум дека за добро управување со дијабетес, дури и мастите треба да се консумираат во мали количини. Сите масти - добри и лоши - содржат повеќе од двојно повеќе калории на грам отколку јаглехидратите или протеините. Треба да јадете малку маснотии за да ги одржите виталните функции на организмот, но консумирањето премногу маснотии ќе додаде несакани калории, што може да доведе до зголемување на телесната тежина.
Контрола на внесот на маснотии
Диета за дијабетес бара да се елиминираат што е можно повеќе лоши масти. Користете ги овие упатства за да го направите најдобриот избор:
- Заситените масти обично се цврсти на собна температура. Овие вклучуваат животински масти кои се наоѓаат во исечени месо, млечни производи како што се млеко, путер и сирење, масла од кокос и палма и кожата на пилешко, мисирка и други живина. Мора да одржите заситен внес на маснотии до 7% од вкупните дневни калории. За просечна диета од 15 грама.
- Транс мастите се течни масла кои се претвораат во цврста маст во процес наречен хидрогенизација. Тие се особено лоши за вас, бидејќи тие не само што го зголемуваат нивото на лоши маснотии, туку и ја намалуваат количината на добри масти во крвотокот. Тие можат да се најдат во многу храна, бидејќи тие се многу стабилни и помагаат во продолжување на рокот на траење. Треба да се стремите целосно да ги елиминирате транс мастите од вашата диета.
Бидејќи ви се потребни некои масти како дел од вашата дневна исхрана, треба да ги замените лошите масти со добри масти, како што се овие:
- Незаситените масти се наоѓаат во авокадо, ореви, сончогледи, маслиново масло, масло од канола и путер од кикирики.
- Полинезаситените масти се наоѓаат во повеќето други видови растителни масла, како што се пченка, памук, софта и соја.
- Омега-3 масни киселини се наоѓаат во риби, производи од соја, ореви и ленено семе.
Намалувањето или елиминирањето на внесот на масти и контролирање на внесот на добри масти ќе трае долг пат кон намалување на ризикот од срцеви заболувања.