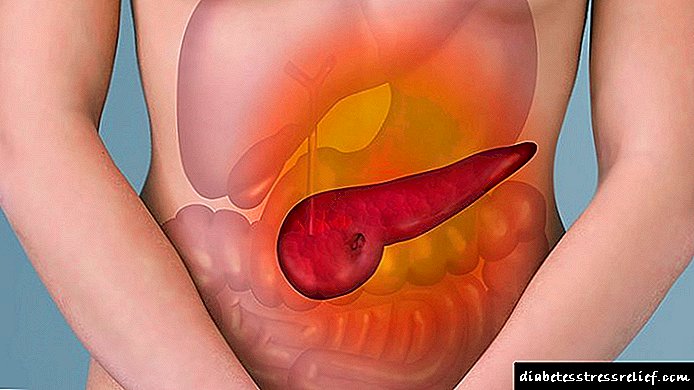
Хроничен паренхимниот билијарен панкреатит зависен: што е тоа?
. или: Билијарен панкреатитис
Билијарниот зависен хроничен панкреатитис е долгорочно (повеќе од 6 месеци) панкреасно заболување кое се развива против болести и вродени (присутни при раѓање) патологии (отстапувања од норма) на билијарниот тракт (жолчен меур и жолчни канали - тубуларни пасуси по кои се движи жолчката (течност произведена од црниот дроб)) и се манифестира со прекинување или целосно губење на функциите на панкреасот (секреција на хормони (супстанции што го регулираат организмот) и ензими (протеини кои забрзуваат хемиски e реакција во организмот)).
Панкреатитис зависен од билијарна е прилично чест - заболувања на билијарниот тракт се причина за приближно половина од сите хронични панкреатитис.
Симптоми на панкреатитис хронична билијарна зависност
- Болка - како по правило, се јавува како билијарна (хепатална) колика (напад на акутна болка во десниот хипохондриум и горниот дел на стомакот, почесто се појавува во текот на ноќта, а понекогаш зрачи (шири) на грбот, десното рамо, сечилото на десното рамо, вратот). Напади на билијарна колика често се маскираат од клиничките манифестации (симптоми) на панкреатитис.
- Диспептични симптоми (надуеност и / или татнеж во абдоменот, belching, гадење и повраќање).
- Дијареа (чести лабави столици) - 2-4 пати на ден. Изметот е обилен, фетилен, со кашана конзистентност, може да биде во сивкава боја и да содржи недогорени остатоци од храна (леќа), измет стануваат мрсни и слабо се мијат од wallsидовите на тоалетот (стеатореа).
- Опструктивна жолтица (пожолтување на кожата, мукозните мембрани и склерата (протеините на очите), како резултат на зголемување на нивото на билирубин во крвта и ткивото на билирубин (жолчен пигмент (боја)), како резултат на опструкција на жолчните канали (пасуси преку кои се движи жолчката (течност произведена од црниот дроб)) .
- Дијабетес мелитус.
- Слабеење.
Причини Следниве болести можат да станат панкреатитис зависен од билијарна.
- Болест на жолчни камења.
- Аномалии (структурни нарушувања) на жолчните канали.
- Хипокинезија жолчниот меур (оштетен жолчниот меур контрактилен активност, со што е нормално во 12 дуоденум жолчката ослободен од нив).
- Не-калкулузен (без камен, односно не формирање камења) холециститис (воспаление на жолчното кесе).
- Цироза на црниот дроб.
- Папилитис (воспаление на устата на големата дуоденална папила - анатомско формирање на дуоденумот 12, со помош на кој влегуваат во неа панкреасот сок и жолчката).
- Спазам (постојана контракција) на сфинктерот на Оди (прстен во форма на мускул лоциран во големата дуоденална папила).
- Структури (упорно стеснување) на големата дуоденална папила.
- Опструкција (блокада) папиларни камења, тумори, паразити (организми кои постојат на сметка на други организми).
Фактори провоцирајќи напад на болка во билијарниот зависен панкреатитис се:
- употреба на производи кои содржат холеретски компоненти (зголемување на производството на жолчката), - кавијар, жолчка од јајце, итн.,
- земање холеретични лекови (вклучително и хербални),
- брзо губење на тежината.
Гастроентеролог ќе помогне во третманот на болеста
Дијагностика
- Анализа на медицинската историја на пациентот и поплаки (кога (колку одамна) се појави болка во десниот хипохондриум и горниот дел на стомакот, гадење и повраќање, надуеност, слабеење, дијареја (чести лабави столици), губење на тежината, што пациентот го поврзува со појава на овие симптоми) .
- Лабораториски податоци.
- Општ клинички тест на крвта: зголемување на нивото на крвта на леукоцити (бели крвни клетки), стапка на седиментација на црвените крвни зрнца (црвени крвни клетки) - лабораториски индикатор што укажува на присуство на воспаление во организмот (ESR). Овие феномени се забележани, како по правило, за време на егзацербација на болеста.
- Биохемиска анализа на крв: зголемување на гликозата во крвта (шеќер), липаза (ензим (протеин што ги забрзува хемиските реакции во организмот), која е вклучена во распаѓањето на мастите), амилаза (ензим вклучен во распаѓањето на јаглехидратите), трипсин и еластаза I (вклучени ензими при дефект на протеини), трансаминази на црниот дроб (аланин аминотрансфераза (АЛТ) и аспартат аминотрансфераза (AST)) - протеини вклучени во размена на аминокиселини (молекули што ги сочинуваат протеините) и влегуваат во крвотокот кога ткивото на црниот дроб е оштетено, гама-глутамилтранспептидаза (ензим на црниот дроб и панкреасот, чие ниво во крвта се зголемува со заболувања на црниот дроб), билирубин ( жолчен пигмент (боја на материја), како резултат на уништување на црвените крвни клетки), алкална фосфатаза (ензим на црниот дроб, зголемување на нивото на кое во крвта укажува на оштетување на неговото ткиво).
- Општа клиничка анализа на урина: темна урина (боја на темно пиво) поради присуство на билирубин во него. Во урината може да се открие гликоза што е отсутна во нормата (со тежок дијабетес мелитус).
- Општа клиничка анализа на измет може да укаже на повреда на екскреторната (екскреторна) активност на панкреасот. Може да се забележи зголемена содржина во столицата на неутрални масти (масни компоненти на храна кои не се расчистиле или апсорбирале и се излачувале непроменети), масни киселини и недостигнато влакна (диетални влакна).
- Тест на секретин-панкреозимин (церулеин) - се состои во стимулирање на егзокрина функција (функција на генерирање на дигестивни ензими) на панкреасот со последователна интравенска администрација на секретин (хормон што предизвикува секреција на сок од панкреасот), а по 30 минути - холецистокинин (хормон произведен како одговор на храна исцрпена во дуоденумот и предизвикувајќи контракција на жолчното кесе и производство на ензими на панкреасот). Се проценува количината на секреција (секретна супстанција) во добиените 6 порции на содржината на дуоденумот 6, концентрацијата на бикарбонати (соли произведени од панкреасот) во првите 3 и ензими во последните 3 порции. Тестот се користи за проценка на функционалната активност на панкреасот (можноста на ова тело да учествува во варењето).
- Инструментални податоци. Постојат многу методи, и не се користат сите за да се дијагностицира панкреатитис зависен од билијарна - обично само неколку од следниве се доволни.
- Ултразвучно испитување (ултразвук) на абдоминалната празнина е неинвазивно (без пенетрација низ кожата или мукозните мембрани) преглед на човечкото тело со помош на ултразвучни бранови. Ви овозможува да идентификувате промени во ткивото на панкреасот, опструкција на жолчниот канал, присуство на камења во жолчниот меур.
- Компјутеризирана томографија (КТ) на абдоминалната празнина е метод што ви овозможува да скенирате разни органи во слоеви со помош на зрачење на зраци. КТ се користи за проценка на состојбата на панкреасот и соседните органи, за идентификување на опструкција на жолчниот канал, камења во жолчниот меур.
- Магнетната резонанца (МРИ) е високо информативен метод за дијагностицирање. Се користи главно за проучување на патолошки (отсутни во нормата) процеси во меките ткива (мускули, внатрешни органи). Дијагностичката функција на МНР кај билијарниот зависен панкреатит е слична на онаа во КТ.
- Трансабдоминална ултрасонографија (ТУС) е метод на ултразвучно дијагностицирање на панкреасни заболувања, во кои скенирањето се изведува преку абдоминалниот wallид (предниот wallид на абдоменот). Ви овозможува да ја процените состојбата на панкреасното ткиво, големата дуоденална папила (анатомско формирање на дуоденумот 12, со која жолчката (течност произведена од црниот дроб) и сокот од панкреасот влегуваат во дуоденумот 12), за да се идентификува опструкција на жолчниот канал, присуство на камења во жолчката меур.
- Ендоскопска ултрасонографија (ЕЕС) - Метод на ултразвук дијагноза на заболување на панкреасот, назначена со тоа, скенирање се врши низ ѕидот zhelud 12 ка и дуоденален чир. Дијагностичката функција е слична на онаа на TUS. Се користи во случаи кога за време на ТУС не е можно детално да се испитаат панкреасот и големата дуоденална папила (во случај на сериозна подуеност (надуеност), кај дебели пациенти).
- Абдоминална Х-зраци - Абдоминален преглед со помош на зраци. Ви овозможува да ја процените состојбата на панкреасот и околните органи, да идентификувате присуство на камења во жолчниот меур.
- Ендоскопска ретроградна холангиопанкреатографија (ERCP) е проучување на жолчните и панкреасните канали. Користејќи специјален уред на фиброгастродуоденоскоп, каналите се полни со контрастен медиум, чија распределба може да се наб usingудува со помош на х-зраци. Оваа студија помага да се открие нарушувања на одливот на жолчката и панкреасот (сок од панкреасот).
- Магнетни pankeratoholangiografiya (MRPHG, начинот на преглед на жолчните канали, што им овозможува да се оцени на проодноста и дијагностицирање на лезијата).
- Перкутана трансхепатична холангиографија е ендоскопско испитување на жолчните канали по администрацијата на контраст кој содржи јод.
- Интравенска холангиохолецистографија е рендгенски метод што се користи за испитување на интра- и вонхепатични жолчни канали. Со овој метод на истражување, агенсот за контраст се администрира интравенски како инјекција.
- Ангиографија висцерална артерии - начинот на радиографско испитување на крвните садови, се користи за да се процени очевидност на артериите снабдување на органите на абдоминалната празнина.
- Сцинтиграфија и позитрон емисиона томографија - методи за кои се воведени во радиоактивни телото (емитуваат јонизирачко - предизвикува формирање на честички - зрачење) материјал за да се добие на сликата.
- Исто така, можна е консултација со терапевтот.
Третман на хроничен билијарен зависен панкреатит
Распредели конзервативен (нехируршки) и хируршки третман на болеста,исто така општи препораки.
- Општи препораки.
- Диетална терапија. Исхраната мора да се набудува во текот на целиот живот - табелата број 5p според Певзнер (диета со голема содржина на лесно сварлив протеин) (но не повеќе од 110 g на ден), витамини и минерали и ограничување на маснотиите (особено животните). Во случај на егзацербација на болеста, пациентите не консумираат храна 3 дена, дозволено е да се пие без газирана алкална минерална вода.
- Одбивање алкохол.
- Конзервативен третман спроведена за елиминирање на симптомите на болеста.
- Терапија со супституција (лекови насочени кон компензација на изгубената или ослабената егзокрина (екскреторна) функција на панкреасот (производство на сок на панкреасот - супстанција која ги разложува јаглехидратите и мастите). Терапијата за супституција се спроведува без егзацербација и се спроведува со употреба на микроенкапсулирани ензими (протеини кои разградуваат хранливи материи (протеини, масти, јаглени хидрати) и се капсулираат).
- Хранлива поддршка на пациентот за време на егзацербации е воведување во телото на вештачки хранливи мешавини со терапевтски цели.
- Аналгетик (лекови против болки) и антиеметички лекови - се користат за елиминирање / ублажување на болката, гадење и повраќање.
- Антисекреторни лекови - се користат за намалување на производството на гастричен сок.
- Антибактериски лекови - се пропишани за спречување на заразни компликации.
- Корекција на гликемија (ниво на гликоза (шеќер) во крвта) - одржување на оптимално ниво на гликоза во крвта.
- Хируршки третман се изведува со лукав холециститис (присуство на камења во жолчното кесе) и се изведува на два начина:
- класична (лапаротомија) - предниот дел на стомачниот wallид е отворен, а погодениот жолчен меур се отстранува заедно со камењата,
- лапароскопски - сите активности се изведуваат преку мали (0,5-1,5 см) пункции во абдоминалниот wallид, при користење на видео опрема, а хирургот го следи напредокот на операцијата користејќи го екранот за време на манипулацијата.
Хроничен паренхимниот билијарен панкреатит зависен од
- Анализа на медицинската историја на пациентот и поплаки (кога (колку одамна) се појави болка во десниот хипохондриум и горниот дел на стомакот, гадење и повраќање, надуеност, слабеење, дијареја (чести лабави столици), губење на тежината, што пациентот го поврзува со појава на овие симптоми) .
- Лабораториски податоци.
- Општ клинички тест на крвта: зголемување на нивото на крвта на леукоцитите (белите крвни клетки), стапката на седиментација на црвените крвни клетки (црвените крвни клетки) е лабораториски индикатор што укажува на присуство на воспаление во организмот (ESR). Овие феномени се забележани, како по правило, за време на егзацербација на болеста.
- Биохемиска анализа на крвта: зголемување на гликоза во крвта (шеќер), липаза (ензим (протеин што ги забрзува хемиските реакции во организмот) вклучени во распаѓањето на мастите), амилаза (ензим вклучен во распаѓањето на јаглехидратите), трипсин и еластаза I (вклучени ензими при дефект на протеини), трансаминази на црниот дроб (аланин.
укажува на оштетување на нејзиното ткиво). - Општа клиничка анализа на урина: темна урина (темна боја на пиво) поради присуство на билирубин во неа. Во урината може да се открие гликоза што е отсутна во нормата (со тежок дијабетес мелитус).
- Општа клиничка анализа на измет може да укаже на повреда на екскреторната (екскреторна) активност на панкреасот. Може да се забележи зголемена содржина во столицата на неутрални масти (масни компоненти на храна кои не се распаднати или апсорбирани и излачувани непроменети), масни киселини и недостигнување на влакна (диетални влакна).
- Секретин-pankreoziminovy (tseruleinovy) на испитување - е да се стимулираат егзокрините функција (функцијата генерирање на ензими за варење) Poggi ludochnoy жлезда секвенцијален интравенска администрација на секретин (хормон кој предизвикува избор на панкреасот сок), и по 30 минути - холецистокинин (хормон произведени во одговор на приемот на храна исцрпена во дуоденумот и предизвикувајќи контракција на жолчното кесе и производство на ензими на панкреасот). Се проценува количината на секреција (секретна супстанција) во добиените 6 порции на содржината на дуоденумот 6, концентрацијата на бикарбонати (соли произведени од панкреасот) во првите 3 и ензими во последните 3 порции. Тестот се користи за проценка на функционална активност на панкреасот (способноста на телото кои се вклучени во варењето на храната).
- Инструментални податоци.Постојат многу методи, и не се користат сите за да се дијагностицира панкреатитис зависен од билијарна - обично само неколку од следниве се доволни.
- Ултразвучно испитување (ултразвук) на абдоминалната празнина е неинвазивно (без пенетрација низ кожата или мукозните мембрани) преглед на човечкото тело со помош на ултразвучни бранови. Ви овозможува да идентификувате промени во ткивото на панкреасот, опструкција на жолчниот канал, присуство на камења во жолчниот меур.
- Компјутеризирана томографија (КТ) на абдоминалната празнина е метод што ви овозможува да скенирате разни органи во слоеви со помош на зрачење на зраци. КТ се користи за проценка на состојбата на панкреасот и соседните органи, за идентификување на опструкција на жолчниот канал, камења во жолчниот меур.
- Магнетната резонанца (МРИ) е високо информативен метод за дијагностицирање. Се користи главно за проучување на патолошки (отсутни во нормата) процеси во меките ткива (мускули, внатрешни органи). Дијагностичката функција на МНР кај билијарниот зависен панкреатит е слична на онаа во КТ.
- Трансабдоминална ултрасонографија (ТУС) е метод на ултразвучно дијагностицирање на панкреасни заболувања, во кои скенирањето се изведува преку абдоминалниот wallид (предниот wallид на абдоменот). Ви овозможува да ја процените состојбата на панкреасното ткиво, големата дуоденална папила (анатомско формирање на дуоденумот 12, со која жолчката (течност произведена од црниот дроб) и сокот од панкреасот влегуваат во дуоденумот 12), за да се идентификува опструкција на жолчниот канал, присуство на камења во жолчката меур.
- Ендоскопска ултрасонографија (ЕЕС) - Метод на ултразвук дијагноза на заболување на панкреасот, назначена со тоа, скенирање се врши низ ѕидот zhelud 12 ка и дуоденален чир. Дијагностичката функција е слична на онаа на TUS. Се користи во случаи кога за време на ТУС не е можно детално да се испитаат панкреасот и големата дуоденална папила (во случај на сериозна подуеност (надуеност), кај дебели пациенти).
- Абдоминална Х-зраци - Абдоминален преглед со помош на зраци. Ви овозможува да ја процените состојбата на панкреасот и околните органи, да идентификувате присуство на камења во жолчниот меур.
- Ендоскопска ретроградна холангиопанкреатографија (ERCP) е проучување на жолчните и панкреасните канали. Користејќи специјален уред на фиброгастродуоденоскоп, каналите се полни со контрастен медиум, чија распределба може да се наб usingудува со помош на х-зраци. Оваа студија помага да се открие нарушувања на одливот на жолчката и панкреасот (сок од панкреасот).
- Магнетни pankeratoholangiografiya (MRPHG, начинот на преглед на жолчните канали, што им овозможува да се оцени на проодноста и дијагностицирање на лезијата).
- Перкутана трансхепатична холангиографија е ендоскопско испитување на жолчните канали по администрацијата на контраст кој содржи јод.
- Интравенска холангиохолецистографија е рендгенски метод што се користи за испитување на интра- и вонхепатични жолчни канали. Со овој метод на истражување, агенсот за контраст се администрира интравенски како инјекција.
- Ангиографија висцерална артерии - начинот на радиографско испитување на крвните садови, се користи за да се процени очевидност на артериите снабдување на органите на абдоминалната празнина.
- Сцинтиграфија и позитрон емисиона томографија - методи за кои се воведени во радиоактивни телото (емитуваат јонизирачко - предизвикува формирање на честички - зрачење) материјал за да се добие на сликата.
- Исто така, можна е консултација со терапевтот.
Главната карактеристика на хроничната паренхимска состојба е курс сличен на бран, т.е. фази на егзацербација постојано се заменуваат со ремисии, при што пациентот чувствува одредено олеснување. Опасноста е поврзана со егзацербации кога се случуваат неповратни промени во телото: ткивото на панкреасот е лузна, опструкција на канал, итн.
Постојат акутни и хронични воспаленија на паренхим. Акутната форма на болеста се карактеризира со брз и болен развој. Хроничен панкреатитис е слабите курс без сериозни симптоми.
Постои уште една класификација. Болеста има код според ICD-10 - K86, се разликуваат следниве подвидови на хронична паренхимска патологија:
- паренхимален изглед (асимптоматски тек),
- повторлив вид (силна болка, особено за време на егзацербација),
- индуктивен поглед (се развива против позадината на честите рецидиви на акутен панкреатит).
Паренхимската патологија може да предизвика развој на компликации, затоа е важно да се идентификува болеста во почетната фаза и да се спречи нејзин понатамошен развој. Главната задача на пациентот е да го продолжи периодот на ремисија колку што е можно повеќе.
Причини за појава
Постои такво нешто како примарно воспаление на паренхим. Болеста е предизвикана од надворешни фактори кои во никој случај не се поврзани со работата на панкреасот.
Постојаните стресови, неурамнотежената исхрана, пушењето, потрошувачката на алкохол, итн., Можат да предизвикаат развој на паренхимска патологија. Ако болеста е предизвикана од други болести на телото (како што се акутен панкреатитис, чир на желудник, некои цревни заболувања), тогаш ова е секундарна форма на паренхимска патологија.
Причини за заболување:
- потрошувачка на алкохол (повеќе од половина од пациентите страдаат од алкохолизам),
- метаболички нарушувања (развој на дисметаболен панкреатитис може да предизвика цистична фиброза или висока содржина на маснотии во крвта),
- проблеми со билијарниот систем (билијарна или билијарна, панкреатитис може да биде предизвикана од болести како што се хепатитис, холециститис, дистонија на билијарниот тракт, болест на жолчни камења),
- вирусни инфекции (во случај на инфекција во панкреасот),
- автоимуни нарушувања (имунолошкиот систем лачи антитела за уништување на клетките на панкреасот, бидејќи ги смета за странски),
- токсично труење со лекови,
- повреда на одливот на жолчката и панкреасната секреција,
- наследен фактор.
Понекогаш е невозможно да се утврди точната причина за воспаление на паренхим.
Симптоми и клинички манифестации
За паренхимска патологија во ремисија, отсуството на индикативни симптоми е норма. Изречените клинички манифестации ќе бидат забележани само со егзацербација на состојбата. Во овој случај, симптомите ќе зависат од придружните патолошки промени во телото.
Најчестите знаци на паренхимско воспаление карактеристика на акутната фаза:
- Болки во стомакот. Сензации на болки се појавуваат на левата страна под ребрата по прејадување или пиење алкохол.
- Дигестивно нарушување, кое се изразува со нестабилни столици, надуеност, гадење, повраќање. Во измет на пациентот може да забележите недостижен остаток на храна.
- Одвраќање, чувство на слабост, поспаност.
- Црвени дамки може да се појават на стомакот.
- Кожата може да има жолтеникава нијанса.
- Драматично слабеење, што може да биде поврзано со егзокрина инсуфициенција. Намаленото производство на дигестивни ензими влијае на варењето на храната, како резултат на што телото ги губи потребните хранливи материи. Покрај тоа, поради постојана болка после јадење, пациентот јаде поретко.
- Дијабетес мелитус. Болеста се развива со глобално оштетување на панкреасот (80% или повеќе).
Ако периодично се забележуваат знаци, тогаш се дијагностицира хронична форма на паренхимско воспаление, кое се карактеризира со следново:
- фазата на егзацербација се јавува после 4-5 месеци,
- ако се придржувате до строга диета, клиничките симптоми ќе се манифестираат во блага форма.
За да се дијагностицира паренхимска патологија, неопходно е да се консултирате со лекар, особено ако има неколку знаци одеднаш.
Што е хроничен паренхимален панкреатитис
 Хроничен паренхимален панкреатитис Е болест на гастроинтестиналниот тракт што влијае на ткивото на панкреасот. Болеста со ненавремено лекување е прогресивна по природа и значително ги намалува функционалните способности на жлездата.
Хроничен паренхимален панкреатитис Е болест на гастроинтестиналниот тракт што влијае на ткивото на панкреасот. Болеста со ненавремено лекување е прогресивна по природа и значително ги намалува функционалните способности на жлездата.
Паренхимален панкреатитис се карактеризира со тоа што долго време е асимптоматски, додека во жлезда има слабо воспаление на паренхимот, што доведува до атрофични промени во самото ткиво. Периоди на егзацербација наизменично со периоди на целосно здравје - ремисија.
Симптоми на паренхимален панкреатитис
Разгледајте ги симптомите на хроничен паренхимален панкреатитис:
- Гадење по јадење, особено кога јадете алкохол, масна, пржена храна,
- Ќерамиди после јадење,
- Надуеност и грчеви над целиот абдомен,
- Опуштеноста на столицата е кашава со мрсни дамки и неценети влакна.
Со продолжен тек на болеста, се забележува губење на тежината, поради повреда на варењето на храната.
Симптоми на билијарно-зависен панкреатитис
Еден вид на панкреасна болест е хроничен паренхимски билијарен панкреатитис зависен. Овој вид панкреатитис сочинува третина од сите случаи на заболување. Се развива како последица на хронично заболување на билијарниот тракт.
Причина за билијарна панкреатитис:
- Холециститис
- Заболувања на жолчни камења и калкулозен холециститис,
- Холангитис е плачење на жолчните канали.
Симптоми на хроничен билијарна-зависен паренхимален панкреатитис:
- Епигастрична болка 2 часа по јадење
- Гадење и повраќање по грешки во исхраната,
- Горчината во устата и обвивката на јазикот се валкани бели или жолти,
- Запек наизменично со олабавување на столицата
- Подигање на телесната температура до 37 степени,
- Надуеност и грчеви на цревата.
Покрај главните поплаки, се додаваат и симптомите на холециститис или холелитијаза - болка во десниот хипохондриум после јадење масна храна, зрачење на болка во сечилото на десното рамо, грбот, тежина во десниот хипохондриум, појава на жолтица, комбинација на болка и билијарна колика.
Историјата на болеста кај хроничен паренхимален билијарен панкреатитис зависен од започнува со откривање на хроничен нетретиран холециститис.
Дијагностички критериуми за панкреатитис
Дијагноза на панкреатитис започнува со истражување, како и сеопфатен преглед во клиника. Размислете за промените специфични за панкреатитис:
- Анализа на измет за корологија - при анализата на измет се откриени неразвиени влакна од храна, како и присуство на мрсни капки,
- Биохемиски тест на крвта - зголемете го нивото на амилаза,
- Анализа на урина за амилаза - неколкукратно зголемување на нивото,
- Ултразвучно испитување на абдоминалните органи (UZO OBP) - откриваат дифузни промени во паренхимот на панкреасот. Со билијарно-зависен панкреатитис се открива и хронично воспаление на жолчното кесе, неговите канали и евентуално камења.
- Тест на крвта за глукоза - доста често, со паренхимални лезии на панкреасот, исто така е засегнат неговиот секреторен апарат. На овој начин се развива недоволно производство на инсулин и се развива дијабетес тип 2.
Во клиничката анализа на крв и урина, како по правило, промените специфични за панкреатитис се отсутни.
Третман на паренремичен и билијарен зависен панкреатит
 Третманот на панкреатитис започнува со избор на диетална храна и исклучување на алкохолни пијалоци во која било форма.
Третманот на панкреатитис започнува со избор на диетална храна и исклучување на алкохолни пијалоци во која било форма.
Групи на лекови кои вклучуваат третман на панкреатитис:
- Лекови кои го намалуваат производството на хлороводородна киселина во стомакот - Омепразол, Рабепразол, Есомепразол,
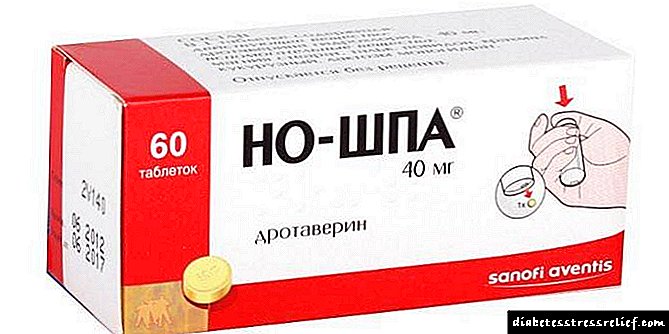
- Антиспазмодична терапија е индицирана за болка. Примени No-shpa, Platifillin, Papaverine,
- Прокинетика за атонија на гастроинтестиналниот тракт - Домперидон, Метоклоправид. Тие ја подобруваат интестиналната подвижност и го забрзуваат преминувањето на грутка храна преку цревниот тракт. Така, процесите на ферментација и стагнација се минимизираат.
- Терапијата за супституција се спроведува со ензимски препарати. За да го направите ова, користете протеолитички, липолитички и амилолитички ензими кои ги разградуваат протеините, мастите, јаглехидратите.
Со билијарно-зависен панкреатитис, истовремено се спроведува третман на болести на жолчното кесе и црниот дроб.
Карактеристики на соодветна исхрана
Со паренхимска патологија, важно е да се јаде правилно, бидејќи строго придржување кон специјална диета ќе ви овозможи да заборавите на клиничките манифестации на воспаление долго време. Во исто време, диетата е многу поважна од третманот со лекови.
Со воспаление на паренхим, внесот на храна треба да се заснова на такви принципи:
- јадете најмалку 5-6 пати на ден,
- пијте 1,5-2 литри течност,
- јадат мали оброци
- садовите треба да бидат малку калории
- забрането е да се јаде топло или ладно (храната треба да има оптимална температура),
- за време на готвењето, мелете ги производите колку што е можно, така што тие не го иритираат гастроинтестиналниот тракт (забрането е употреба на влакнести производи со груба структура, влакна),
- парен садови, задушени и варени,
- се фокусира на протеини храна, додека мастите и јаглехидратите треба да се консумираат на минимум.
Исхраната не треба да вклучува масно месо и риба, колачи, пушеле месо, мешунки и кисели краставички. Зачинетата храна е исто така забранета.
Во диетата, потребно е да се фокусираме на:
- зеленчук и овошје
- ниско-масни сорти на месо и риба,
- пире од житни култури
- мукозни супи (тие треба да бидат присутни на менито секој ден),
- пире од зеленчук.
Производите се избираат на таков начин што садовите го заситуваат телото со потребните витамини и минерали.
Диетата за време на ремисија нема да биде толку ригидна како за време на егзацербацијата и треба да го спречи развојот на воспалителни процеси.
Менито се шири. Списокот на храна што можете да јадете треба да го препорача лекарот, воден од анализи на пациенти.
Компликации
Важно е да се идентификува паренхимска патологија што е можно порано. Подобро е ако ова е периодот на првото егзацербација. Соодветниот третман со лекови и диета ќе ја вратат нормалната функционалност на жлездата, ќе го спречат развојот на истовремени заболувања. Паренхимското воспаление е опасно со неговите компликации, бидејќи тие се тешки за лекување. Во симптоматска терапија, тие честопати прибегнуваат кон хируршка интервенција.
Паренхимно заболување може да предизвика развој на различни патологии:
- дијабетес мелитус
- неоплазма во ткивата на жлездата, која има бенигна природа,
- најнеповолна опција е карциномот,
- ерозија на желудникот, што може да оди во чир,
- заболувања на жолчни камења
- колитис (големото црево станува воспалено)
- холециститис
- хроничен хепатитис, итн.
Во ремисија, паренхимно заболување ретко се дијагностицира, бидејќи симптомите се скоро отсутни. Можно е да се открие воспаление на паренхимот само во акутната фаза, кога клиничката слика се манифестира со карактеристични симптоми.
Превенција
Честопати причината за паренхимска патологија е неправилен начин на живот и занемарување на нечијото здравје. Секоја болест е подобро да се лекува во почетната фаза на развој, па затоа е важно редовно да се вршат закажани прегледи од вашиот лекар.
За да може панкреасот да биде здрав и целосно да функционира, неопходно е да се јаде правилно, да се напуштат лошите навики и да се обиде да избегне стресни ситуации.
Ана, 47 години, Игл
Цело време се придржувам на диета, само понекогаш дозволувам вкусен. За појадок, јадам овесна каша на вода и сендвич со сирење, а за ручек, не заборавајте да супа.
Катја, 28 години, Воронеж
Јадам, како порано, но обидете се да јадете помалку пржено. Ги ограничувам и солените и зачините. За болка, ништо не јадам неколку дена. Тоа помага.
Јури, 33 години, Кемерово
После егзацербацијата, следев строга диета околу 3 месеци. Сега јадам сè; за ручек, сигурен сум дека е нешто течно. Болката се случува само кога пијам алкохол. Се обидувам да се ограничам, но не секогаш се ограничувам.
Медицинска историја
 Пациентите со холелитијаза порано или подоцна се соочуваат со егзацербација на болеста. Но, хепаталната колика помина и состојбата на пациентот не се враќа во нормала.
Пациентите со холелитијаза порано или подоцна се соочуваат со егзацербација на болеста. Но, хепаталната колика помина и состојбата на пациентот не се враќа во нормала.
Гадење, повраќање, болка во левиот хипохондриум, што се протега на грбот, - неколку од симптомите на истовремена болест. Вака се манифестира билијарниот панкреатитис.
Често, текот на болеста е акутен. Најчесто, нападот се приближува ноќе. Едно лице земено од изненадување паника, остра болка и силна гадење го исцрпува пациентот за неколку минути. Нападот провоцира обилен оброк со алкохол, ладна и масна храна, газирани пијалоци.
Болеста не се развива во ист ден, па затоа е важно да се разбере механизмот на неговото потекло. Предупредување значи вооружено.
Која е суштината на работата на жолчката?
Билијарен панкреатитис - воспаление на панкреасот, предизвикани од абнормалности на жолчното кесе. Поради ова, панкреатитисот се нарекува билијарен.
 Болеста може да се појави акутно или хронично. Со чести повторувања на болеста, паренреалниот паренхим е оштетен во текот на годината. Дијагнозата е направена: "хроничен паренхимален билијарен панкреатитис зависен".
Болеста може да се појави акутно или хронично. Со чести повторувања на болеста, паренреалниот паренхим е оштетен во текот на годината. Дијагнозата е направена: "хроничен паренхимален билијарен панкреатитис зависен".
Суштината на болеста е како што следува: поради повреда на интракреторните и егзокрините функции, започнува воспалителниот процес во жлездата. Се јавува спазам на каналите, а ензимите не влегуваат во дуоденумот, остануваат во панкреасот и го обработуваат. Glлечното ткиво е лушпено, неговото функционирање е нарушено, се јавува само-труење на целиот организам.
Причини за болеста
Билијарниот панкреатитис се јавува во четири фази:
- Остро.
- Хронично
- Акутно релапсирање.
- Егзацербација на хронично.
Болеста на билијарниот тракт и жолчното кесе неизбежно доведува до воспаление во панкреасот.
Постојат три механизми за развој на болеста:
- Ширење на инфекција од билијарниот тракт преку лимфата.
- Премин на калкули низ жолчните канали.
- Фрлање жолчката во панкреасот.

Следниве причини можат да придонесат за појава на болест:
- абдоминална траума
- хроничен калкулузен холециститис,
- хронични заболувања на црниот дроб - хепатитис, цироза,
- нарушувања во работата на сфинктерот на брадавицата од Оди и Ватер,
- билијарна дискинезија,
- холангитис - гноен воспаление на ткивото на жолчниот канал,
- блокада на жолчниот канал со калкули или паразити,
- неоплазми во дуоденумот на раскрсницата со каналите,
- цисти во жолчните канали.
Причината за болеста може да биде аномалија во уредот на билијарниот тракт, вродена слабост на сфинктерот на Оди, генетска предиспозиција.
Симптоми на акутна и хронична форма на болеста
 Акутен панкреатитис - Ова е воспалително и деструктивно заболување на панкреасот. Билијарниот панкреатитис е секундарна болест, поврзани со нарушувања на хепаталниот систем.
Акутен панкреатитис - Ова е воспалително и деструктивно заболување на панкреасот. Билијарниот панкреатитис е секундарна болест, поврзани со нарушувања на хепаталниот систем.
Што значи тоа акутен не билијарен панкреатит во медицината? Акутна состојба предизвикана од воспаление на панкреасот, но од други причини. На пример, акутно труење со алкохол, траума.
Симптомите на акутен билијарен панкреатит се слични на напад на акутен панкреатит:
- остра болка во стомакот со проекција во задниот дел,
- екстремна гадење
- повраќање, што не носи олеснување, со додаток на жолчка,
- зголемување на температурата
- висок крвен притисок
- можна е забуна, халуцинации, нервозни возбудувања,
- надуеност, дијареја,
- стомакот се чини дека е влечен со појас, дишењето е тешко, се чувствува како да е невозможно да се земе целосен здив.
Важно! Посебни симптоми на билијарниот зависен панкреатитис се опструктивна жолтица. Кожата во овој случај брзо се претвора во жолта боја.
 Акутниот почеток на болеста е скоро секогаш резултат на прејадување, нарушување на диетата, злоупотреба на масна, пржена храна.
Акутниот почеток на болеста е скоро секогаш резултат на прејадување, нарушување на диетата, злоупотреба на масна, пржена храна.
Особено штетни се прженото свинско месо, пити од месо, асип, сè што го стимулира жолчното кесе. По јадењето, жолчката се ослободува, и ако се појавуваат калкули во каналите, или самите канали се воспалени, се јавува сериозен напад на болеста.
Хроничен билијарен панкреатитис се развива постепено. Едно лице е загрижено за прилично подносливи болки во болки во стомакот, непријатност после јадење. Постои намалување на телесната тежина, слабост на мускулите, треперење на рацете и нозете за време на физички напор. Со егзацербација на хроничен билијарен панкреатит зависен од тоа, се јавува повраќање, гадење станува скоро постојан придружник на болна личност. Нема апетит, самата идеја за храна за време на периоди на егзацербација е неподнослива.
Важно! Хроничен билијарниот панкреатитис зависен од билијарниот систем може да биде скоро асимптоматски.
Многу е важно да се обрне внимание на следниве знаци кои укажуваат на нарушување на органот:
- горчина во устата
- зголемена плунка
- повраќање или гадење независно од внесот на храна,
- течна фетилна столица 4-6 пати на ден,
- маснотии, слабо исплакнат од столицата од тоалетот со честички од недогорена храна,
- надуеност, шутнување, белење, општа непријатност,
- болки во појасот
- боење на кожата и склерата на очите со жолта боја,
- губење на тежината
- намален апетит.
Овие симптоми недвосмислено наведуваат присуство на патологија на панкреасот.
Третман на панкреатитис зависен од билијарна
 Третман на акутен и хроничен билијарен панкреатитис можеби конзервативни и хируршки. И во двата случаи е пропишана диета, која е насочена кон нормализирање на работата на гастроинтестиналниот тракт и не предизвикува грчеви на жолчното кесе.
Третман на акутен и хроничен билијарен панкреатитис можеби конзервативни и хируршки. И во двата случаи е пропишана диета, која е насочена кон нормализирање на работата на гастроинтестиналниот тракт и не предизвикува грчеви на жолчното кесе.
Пациентот го прегледува хирург, гастроентеролог, специјалист за заразни болести, терапевт. Третманот е насочен кон основната болест што предизвика лезија на жлездата.
Конзервативниот третман понекогаш не носи резултати, или операцијата е единственото решение. По внесувањето на болеста во "студениот период" се отстранува жолчното кесе.
Холецистектомија се изведува на неколку начини:
- отворена операција
- минимално инвазивна операција. Се прави инцизија од 5-7 см во десниот хипохондриум, преку кој се отстранува жолчното кесе,
- лапароскопија Theолчниот меур се отстранува преку мали пункции во абдоминалниот ид.
Важно! Лапароскопската холецистектомија ви овозможува брзо да ја поправите патологијата и да го скратите периодот на опоравување. Отворена операција се изведува ако пациентот претходно имал операции во горниот десен абдомен, или ако лезијата на жолчниот меур останува нејасна.
На пример, поради присуството на повеќе мали камења кои го затнуваат жолчното ќесе, може да не биде видливо на ултразвучно скенирање.
По холецистектомија, периодот на закрепнување и адаптација на телото кон нови состојби трае од 1 месец до шест месеци, во зависност од методот на хируршка интервенција.
Третман на акутен билијарен панкреатитис
Примарна задача на лекарите да ја ублажат болката. Во акутна состојба, болката е толку силна што може да предизвика шок и смрт на пациентот. Препишете го терапевтскиот пост со задолжително внесување на алкална минерална вода без гасови. Времетраењето на постот е до три дена. По ова, на пациентот му се препорачува диета бр. 5 п. По исчезнувањето на синдромот на болка и подобрување на благосостојбата, диетата постепено се шири.
Внимание! Диеталната терапија е најважната компонента на третманот. Прекршувањето на диетата ќе доведе до постојано влошување. Едно лице кое страда од панкреатитис, како никој друг, не смее да запомни: човек јаде да живее, но не живее да јаде.

Забранети се следниве производи:
- силен чај, кафе, какао,
- суров зеленчук, овошје, бобинки. За време на ремисија, можете да јадете сурово овошје и бобинки, но не кисело,
- масни сорти на месо и живина - свинско, јагнешко, патки,
- кисели краставички, кисели краставички,
- печурки, киселица, зелка, спанаќ, кромид, лук,
- пушеле месо
- мајонез, павлака, адџика, други топли сосови,
- зачини
- супи
- масно сирење, масно урда,
- сладолед
- пенлива вода
- кондиторски производи и путер,
- свеж леб
- чоколадо
- мешунки.
Benefitе имаат корист вегетаријанските супи, суфлеите од зеленчук, маснотиите млечни производи со малку маснотии. Протеинот од јајца е корисен, жолчките не се дозволени. Каша треба да биде полу-вискозен ориз, леќата, овесна каша, гриз. Забрането е просо, пченка, бисер од јачмен, јачмен од јачмен.
Дозволени се слатки без егзацербација на болеста marshmallows, мармалад, не-кисели бонбони.
Важно! Избегнувајте ладна масна храна. Ова предизвикува грчеви на каналите и сфинктерот на Оди.
Лекови и методи
 Од лековите користени аналгетици, антиспазмодици, ензими. Антибиотиците се препишуваат ако постои опасност од ширење на инфекција. Доколку е потребно, препишете лекови кои го регулираат шеќерот во крвта.
Од лековите користени аналгетици, антиспазмодици, ензими. Антибиотиците се препишуваат ако постои опасност од ширење на инфекција. Доколку е потребно, препишете лекови кои го регулираат шеќерот во крвта.
Ако болеста е предизвикана од блокада на каналите со калкули, или причината е дефект на сфинктерот на Оди, се изведува хируршки третман.
Неговата цел е да се врати патентноста на каналите. Хируршката интервенција е скоро неизбежна, но се спроведува по отстранување на пациентот од акутна состојба. Освен ако не се случи блокада на каналите со калкули, тогаш операцијата се врши итно.
Третман на хроничен билијарен панкреатитис
Билијарниот и паренхимниот панкреатитис се третира со едно средство. Како прво, алкохолот е исклучен и се препишува диета. Честопати, оштетувањето на панкреасот предизвикува дијабетес. Пропишете лекови за нормализирање на нивото на гликоза во крвта. Покрај тоа, во акутната фаза се третираат следниве лекови:
- Омепразол, Рабепразол, Есомепразол - го намалуваат производството на хлороводородна киселина во стомакот.
- No-shpa, Platifillin, Papaverin - антиспазмотици за олеснување на болката.
- Domperidone, Metoclopravidum - прокинетика за подобрување на перисталтиката. Тие спречуваат стагнација на грутка на храна во органите за варење.
- Ензими за распаѓање на протеини, масти и јаглени хидрати. Тие им помагаат на панкреасот.
Истовремено се третираат истовремени заболувања на црниот дроб, жолчното кесе, желудникот и дуоденумот.

Прогнозата зависи од сериозноста на нападот, општата состојба на пациентот, неговата возраст, тешка историја. Акутен билијарен панкреатитис често предизвикува смрт. Ако пациентите покажат трпеливост и одговорност, третманот ќе даде позитивни резултати. За разлика од хроничната форма, акутната најчесто е целосно излечена.
Внимание! Луѓето кои претрпеле напад на акутен билијарен панкреатит или страдаат од хроничен тек на болеста, мораат да следат диета и да ја ограничат физичката активност во текот на целиот живот.
Под забраната, скокање, скокање со јаже, бокс, тежок физички труд и други активности што ја повредуваат жлездата. Забрането е масна, пржена, пушена храна и алкохол. Здравиот начин на живот и придржувањето кон диетата овозможуваат да се живее нормален живот, без ужасни напади на болести.
Хроничниот панкреатитис предизвикува сериозни компликации:
- дијабетес мелитус
- цисти
- апсцеси
- панкреатосклероза - пораст на сврзните ткива на орган,
- некроза на панкреасот - смрт на ткиво на панкреасот.
За да се спречи болеста, луѓето во ризик треба да го следат нивното здравје, да следат диета, да го ограничат внесот на холеретски производи, како што се јајца, павлака, путер. Важно е да се набудуваат симптомите и третманот нужно ќе биде ефективен. Редовното испитување од гастроентеролог ќе помогне да се избегнат компликациите во дигестивниот тракт. Важна е правилната исхрана и урамнотежената диета богата со протеини.
Причини и форми на болеста
Главната причина за паренхимниот панкреатитис е невнимателен став кон состојбата на здравјето на лицето, поточно неправилниот животен стил: неизбалансирана нередовна диета, пушење, стрес, прекумерно консумирање на масна, зачинета и солена храна, недостаток на витамини и протеини во исхраната и друго. Честопати болеста може да биде последица на други болести. Во такви случаи, обично се развива против позадината на акутен панкреатитис, чир на желудникот, алкохолизам и некои цревни заболувања.
Во зависност од причините, ќе се утврдат формите на болеста. Примарниот панкреатит е изолиран кога болеста била предизвикана од надворешни фактори кои не се поврзани со панкреасот. И секундарно - се развива против позадината на заболувања на органи во непосредна близина на жлездата.
Главните фактори што можат да предизвикаат развој на паренхимален панкреатитис вклучуваат:
- Една од главните причини за заболување е прекумерно пиење (алкохолизам се наоѓа кај 60% од пациентите). Ова е алкохолен панкреатитис.
- Дисметаболен панкреатитис се развива против позадина на метаболички нарушувања. Болеста може да биде последица на цистична фиброза или зголемена содржина на маснотии во крвната плазма.
- Болест што се јавува како резултат на проблеми со билијарниот систем се нарекува билијарен зависен или билијарен панкреатитис. Обично се развива против позадината на хепатитис, холециститис, дистонија на билијарниот тракт, холелитијаза.
- Причината за развој на заразен панкреатитис се вирусни инфекции. Болеста се јавува кога инфекција влегува во панкреасот преку контакт.
- Автоимуниот панкреатит се развива кога имунолошкиот систем почнува да ги перцепира клетките на панкреасот како странски, излачувајќи антитела за да ги уништи.
- Може да добиете паренхимален панкреатитис како резултат на продолжена употреба на лекови кои имаат токсичен ефект врз ткивото на панкреасот. Прифаќањето на такви лекови задолжително мора да се одвива под надзор на лекарот што присуствува.
- Повреда на одливот на секреција во цревата.
- Наследноста.
Исто така, треба да се потенцира дека околу 30% од случаите на заболување немаат специфична причина. Потоа тие зборуваат за идиопатска форма на паренхимниот панкреатитис.
Симптоми и клиничка презентација на болеста
Симптомите на болеста понекогаш се благи, особено за време на периодот на ремисија. Поизразени знаци на болеста може да се забележат со егзацербација. Тогаш симптомите ќе зависат од состојбата на пациентот и сродните патологии.

Меѓу главните симптоми на акутната фаза на болеста, постојат:
- Болни сензации. Може да се забележи херпес зостер (лево под ребрата). По карактер - болки, со сила - не многу силни. Меѓу карактеристиките, може да се издвои фактот дека болката обично се јавува против позадината на прејадување, јадење тешка масна храна или по злоупотреба на алкохол.
- Диспептично нарушување. Се манифестира преку нестабилни столици, кога пациентот наизменично запек и дијареја. Во овој случај, недостигнатата честичка од храна може да се види во измет на пациентот. Гадење и повраќање се дополнителни симптоми на состојбата.
- Слабеење.Наспроти позадината на намалувањето на производството на дигестивни ензими, храната не може да се вари правилно, што значи дека хранливите материи од храната не се апсорбираат. Ова предизвикува губење на тежината. Друг фактор за слабеење е болката после оброк, поради што пациентот се обидува да јаде поретко.
- Развој на дијабетес. Присуството на таков симптом укажува на широко оштетување на ткивата на панкреасот (повеќе од 80%). Дијабетесот се развива затоа што производството на инсулин е нарушено, поради што клетките не можат сами да ја апсорбираат гликозата.
Ако горенаведените симптоми се забележани кај некое лице не за прв пат, но се појавуваат периодично, тогаш можеме да зборуваме за хронична форма на болеста.
Кај хроничен паренхимален панкреатитис, клиничката слика може да се состои од следниве симптоми:
- дијареја (движењето на дебелото црево се јавува скоро веднаш после јадење), додека мирисот на измет е остар и смрдлив,
- честото повраќање што не носи олеснување,
- во утринските мачнини
- драматично слабеење
- може да се развие опструктивна жолтица
- хеморагичен осип на кожата,
- зголемено потење и плунка.
Меѓу карактеристиките на хроничен рекурентен панкреатит се разликуваат следниве:
- влошување на состојбата се забележува 2-3 пати годишно,
- егзацербацијата се јавува во блага форма, особено со строга диета,
- компликации кај пациенти се ретки.
Ако имате симптоми, треба да посетите лекар за да започнете со третман доколку е потребно.

Симптоми и третман на хроничен паренхимален панкреатитис
Во зависност од клиничките манифестации и текот на панкреатитис, болеста е класифицирана во типови. Хроничен паренхимален панкреатитис е најчестиот вид на панкреасно заболување. Ако не се третира панкреатитис, тогаш оваа форма на патологија може да предизвика развој на дијабетес мелитус.
Форми на патологија
Класификација на хроничен панкреатитис во моментов има 2 форми на етиологија: примарна и секундарна. Примарен хроничен панкреатит се карактеризира со воспаление во панкреасот. Во некои случаи, оваа форма на патологија може да биде придружена со други болести на гастроинтестиналниот тракт, на пример, гастритис или дуоденитис. Изворот на развој на примарен хроничен панкреатитис може да биде заразни инфекции, злоупотреба на алкохол или изложеност на токсични материи.
Секундарната форма на патологија се развива против позадината на другите болести на дигестивниот систем. Во овој случај, симптомите на панкреатитис не се изговараат, така што главниот третман сè уште е насочен кон основната болест.
Хроничниот панкреатит е исто така класифициран на:
- паренхим
- пресметливо
- зависна билијарна.
Паренхимниот панкреатитис се дијагностицира главно кај жени постари од 50 години. Масна храна може да стане причина за заболување. Калкулниот панкреатит се јавува во случаи кога се формираат калкули во телото на панкреасот.
Фактор во развојот на билијарниот панкреатитис е хронична форма на алкохолизам. Билијарниот панкреатитис денес се дијагностицира доста често. Фактор што ја провоцира оваа патологија е болест на црниот дроб или жолчниот меур. Во овој поглед, функционирањето на панкреасот е нарушено. Меѓу патогенетските фактори на хроничен билијарно-зависен панкреатитис, може да се разликува интрадуктивна хипертензија, нарушен одлив на секреција и рефлукс на билијарно-панкреас.
Во основа, невнимателниот став кон здравјето на нечиј се смета за извор на развој на болеста. Преголемата потрошувачка на алкохол, масна храна или заболувања на жолчното кесе или црниот дроб може да доведе до хроничен панкреатит. Многу често, истовремено со панкреатитис, се дијагностицира холециститис.
Зачинетата и масна храна придонесува за активно производство на ензими. Со честа употреба на такви производи, товарот на панкреасот се зголемува. Алкохолот има сличен ефект. Покрај тоа, под дејство на алкохол, се менува составот на панкреасот сок, а мукозната мембрана на панкреасот е уништена.
Хроничен панкреатит може да се појави како резултат на траума или медицинска манипулација, при што е нарушен интегритетот на органот. Други причини вклучуваат отстранување на жолчното кесе, чир на дванаесетпалечното црево, васкуларен тромбоемболизам и постојан стрес.
Методи на лекување
Со егзацербација на хроничен паренхимален панкреатитис, третманот се спроведува во болница. Првите 3-4 дена по нападот, пациентот е пропишан терапевтски пост. Дозволено е да се пие само минерална вода без гас. За време на егзацербација, на пациентот му се препишуваат антиспазмодици и лекови кои го намалуваат производството на ензими.
Без егзацербација, патологијата се третира со лекови. Главните цели на терапијата се да се спречи егзацербација и одржување на нормално функционирање на жлездата.
За да се намали болката, лекарот препорачува земање антиспазмодици и лекови кои го намалуваат производството на хлороводородна киселина. Овие лекови вклучуваат No-shpa, Omez и Famotidine.

Во борбата против воспалението во хронична патологија, на пациентот му се препишуваат антиинфламаторни лекови. Најефикасен е Диклофенак и Ортофен.
Прекршување на функционалноста на панкреасот негативно влијае на процесот на варење.
Затоа, третманот на хроничен панкреатитис вклучува земање лекови кои содржат ензими на жлезди, на пример, Креон, Панкреатин и Мезим.
Покрај земање лекови, со хроничен панкреатитис, неопходно е да се придржувате до диета која треба да исклучи се што предизвикува егзацербација, односно пржена, масна и зачинета. Дозволено е само парен, варен и варен. Со правилна тактика на лекување, прогнозата е поволна.
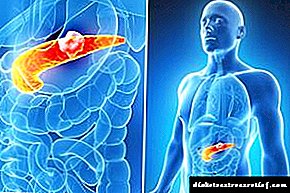
Паренхимален панкреатитис: опис, видови, знаци, третман
Паренхимниот панкреатитис - што е тоа? Оваа болест е вообичаен вид на хронично, полека воспаление во панкреасот, со прогресивни фактори кои водат постепено до нејзина атрофија. Се јавува главно во зрелоста, тешко е да се дијагностицира и понекогаш е потребен хируршки третман.
Продолжува полека, со имплицитна клиника, периодични егзацербации и доведува до неизбежно губење на функционалните способности на панкреасот. Успехот на терапијата зависи од степенот и степенот на воспалителниот процес, во кој често се вклучени соседните органи.

Паренхимниот панкреатитис може да има различен степен на оштетување на панкреасот. Фотографијата е обемна форма.
Главниот предуслов за развој на паренхимно воспаление на панкреасот е често безгрижниот став кон сопственото здравје. Оваа болест се изразува во долгорочно влијание на етиотропниот фактор, што го спречува одливот на секреција на панкреасот.
Неговиот развој е испровоциран од:
- злоупотреба на алкохол
- прекршување на диетата
- апсорпција на неквалитетна храна,
- страст кон зачинета, зачинета и масна храна,
- малку протеини и други хранливи материи
- инфекција.
Како резултат, сето ова често води до:
- стеноза и грчеви,
- сфинктер на неуспехот од Оди
- неоплазми во големата дуоденална брадавица (Ватерова).
Аномалија на хроничниот процес лежи во прекумерно производство на ензими излачувани од жлездата. Агресивното дејство на протеазите и липазите доведува до автолиза (само-варење) на жлезните ткива, последователни лузни и брчки.
Воспалението предизвикува дифузни трансформации во него. Тие се изразуваат со склероза на жлечното ткиво - замена на погодените пресеци со сврзните сегменти, што доведува до целосно губење на функцијата.
Ова се објаснува со фактот дека модифицираните области не се во можност да произведуваат дигестивни ензими, затоа, наспроти оваа позадина, се формира ензимска инсуфициенција и има прекини во снабдувањето со крв.
Воспалението на паренхимот на жлездата на органите е поделено на типови:
- Дифузен (истури) - најмногу влијае.
- Ограничен - еден дел е засегнат (глава или опашка).
Подвидови на морфологија
Хроничен паренхимален панкреатитис е поделена на три морфолошки форми. Тие се разликуваат во патолошкиот тек и имаат разлики во клиничките слики:
- Едематозен - специфичен е за зголемување на големината на панкреасот поради акумулацијата на вишок течност во нејзините ткива. Се развива почесто со грешки во исхраната, особено во комбинација со алкохол. Понекогаш се појавува како последица на компликација на некои гастроинтестинални заболувања (чиреви и други). Има светла клиника во услови на сериозна интоксикација. Панкреатичен шок во повеќето случаи не се јавува. Оваа паренхимска форма не бара хируршка интервенција и има поволна прогноза.
- Склерозирање - тоа е автономна хронична болест која се појави како резултат на опструкција на жлезните канали. Или, станува резултат на патологии во дигестивниот тракт. Оваа форма се карактеризира со појава на склеротични трансформации во органот и значително проширување на нејзините канали. Има живописни симптоми, меѓу кои главната е болката, честото мокрење, чешање на кожата, глукозорија и сува уста. Понекогаш има латентен курс (во 5%). Подвидот на склероза често се третира конзервативно и има поволна прогноза.
- Пресметано - форма отежната со таложење на калкули (нерастворливи соли на калциум) во екскреторните канали. Тоа е опасен подтип на паренхимно заболување, бидејќи постои висок ризик од целосно опструкција на панкреасот. Има тенденција за прогресија и малигни завршувања, така што прогнозата не е секогаш поволна.
ИЗВЕСТУВАЕ! Другите видови на панкреатитис се детално опишани во друг напис.
Подвидови со надворешно патолошка патологија
Постои уште еден подтип на оваа болест - хроничен паренхимален панкреатитис со егзокрина инсуфициенција. Оваа дијагноза се поставува во ситуации кога има намалување на производството на одредени ензими вклучени во варењето на храната. Заклучокот е направен врз основа на лабораториски, хардверски испитувања и специфични поплаки.
Непосредна околност за појава на егзокрина инсуфициенција е неможноста на „болниот“ орган да се справи со своите должности. Поради хронично воспаление на паренхим, започнува ензимски „глад“ што го нарушува вообичаениот процес во дигестивните системи. Во исто време, количината на производство на ензими понекогаш се намалува доста за значителен индикатор, еднаков на 70%.
Хепатобилијарни подвидови
Друг вид на ова заболување заслужува поголемо внимание. Зафаќа значителна половина од сите случаи на таква патологија и е последица на разни нарушувања на хепатобилијарниот систем. Вклучува хроничен паренхимален билијарен панкреатит зависен.
Тоа секако е комбинирано со слабите тековни воспаленија на жлездниот орган, кој се развива како резултат на вродени или стекнати билијарни патологии. Се карактеризира со делумно или целосно губење на клучните функции на панкреасот - ослободување на хормони и ензими.
Конкретно, хроничниот билијарен зависен подтип е предизвикан од:
- не-калкулусно воспаление на жолчното кесе (холециститис) и жолчен канал (холангитис),
- Холелитијаза (болест на жолчни камења),
- цироза на црниот дроб
- дефекти во структурата на билијарниот тракт,
- хипокинезија (контрактилна инсуфициенција),
- стриптичен папилитис (неповратно стеснување),
- спазам на сфинктерот на Оди,
- блокада (опструкција) на брадавицата Ватер со калкулус, неоплазма или хелминти.
Со патологијата на одливот на жолчката во дуоденумот, тој се фрла назад во жлезните канали, и, како резултат на тоа, ова доведува до промени во ткивата. Типот на билијарна зависност се карактеризира со чести рецидиви и висока статистика на сериозни компликации. Најчестиот знак на оваа форма е периодична или долготрајна сензација на горчина во устата.
ВНИМАНИЕ! Со појава на горчина, потребна е консултација со гастроентеролог и ултразвучно скенирање на хепатобилијарниот систем! Ова ќе овозможи навремено откривање на проблемот и минимизирање на ризикот од компликации.
Терапевтски методи
Третманот на паренхимниот хроничен панкреатитис е сеопфатен и персонализиран настан. Текот на болеста кај секој пациент има свои карактеристики. Тоа е, единствен режим на третман не постои. Покрај лековите, исклучително е важно да се диети и отфрлање на зависностите.
Што се однесува до лекови, со таква болест, различни фармаколошки групи може да ги препише лекар:
- аналгетици
- антиспазмодика на мазни мускули,
- ензимски агенси
- регулатори на перисталтика и антиеметички лекови,
- антибиотици (доколку е потребно)
- мултивитамини.
ИЗВЕСТУВАЕ! Се препорачува хируршка интервенција во присуство на калкули во жолчните канали, што предизвика билијарна патологија. Или, неопходно е во ситуација на неефикасност на конзервативната терапија.
Имајќи паренхимален панкреатитис, треба да се посвети внимание на исхраната. За време на периодот на егзацербација, индициран е глад 2-3 дена. Во тоа време, дозволено е да се пие само алкална не-газирана минерална вода.
Пациент со хроничен паренхимален панкреатитис треба да ја следи диетата 5. Вклучува мени со повеќе протеинска храна и исклучувајќи масти, јаглехидрати со брзо варење. Дозволено е да се користи растително масло, но не повеќе од 60 г. Повеќе детали за корисната листа на производи се напишани овде.
Кога ќе се постави дијагноза на паренхимален панкреатитис, третманот со народни лекови за таква патологија е со поголема веројатност од помошен карактер. Употребата на лековити билки со холеретичен ефект е строго контраиндицирана кај некои форми на панкреатитис.
Заклучок
Паренхимската форма на панкреатитис полека, но сигурно доведува до функционална панкреасна инсуфициенција. Поверојатно е невозможно да се врати целосниот капацитет на органот кај оваа болест.
Решението за проблемот е само постојано одржување на виталните функции на заболениот орган. Затоа, во случај на појава на такви симптоми, побрзајте да побарате лекарска помош. Ова ќе помогне во одржувањето на здравјето.
За повеќе информации, можете да гледате корисно тематско видео. Willе ви бидеме благодарни за практични совети и интересни коментари на темата за оваа болест.
Хроничен паренхимален панкреатитис
Дома И Панкреатитис
Античкиот панкреас го крстил панкреасот со зборот „Панкреас“, тие исто така ја утврдиле неговата огромна улога во работата на телото.Навистина, „сочинот од месо“ придонесува за нормално варење на храната, ги контролира метаболните процеси и штити од патологии. Панкреасот игра важна улога во спречувањето на таква страшна болест како дијабетес. Неговите хормони се контролори на инсулин и глукагон.
Заштита на телото од болести, панкреасот не е секогаш во можност да се заштити. Воспалението, познато меѓу лекарите како панкреатитис, не само што го комплицира животот на една личност. Несовесен став кон болеста е полн со смрт. Хроничниот паренхимален панкреатит првично се одвива без забележителни манифестации и, само со достигнување на одредена фаза, станува вистински проблем не само за пациентот, туку и за лекарите.
Како се изразува паренхимниот панкреатитис
Паренхимниот панкреатитис се карактеризира со оштетување на ткивото на панкреасот. Во овој случај, се развива асептично воспаление, органот ја губи својата функционалност.
Уништените жлезди ткива отстапуваат на сврзното ткиво. Тие не се во состојба да ја завршат работата неопходна за нормално функционирање на жлездата. Локален колапс се јавува, што доведува до болест на целиот организам.
Разлики на паренхимниот хроничен панкреатит од зависно од билијарна
И покрај сличноста на билијарниот панкреатитис и хроничната форма на паренхима, разликите меѓу нив сè уште постојат. Првиот се однесува на секундарните патологии, а неговото присуство е олеснето со присуство на сериозна болест. Постојат чести случаи кога болеста станува резултат на вродени аномалии.
Билијарниот панкреатитис се манифестира како резултат на навлегување на жолчката во панкреасните канали. Зголемениот притисок предизвикува wallsидовите на каналите да пропаднат. Еднаш во паренхимот жолчката предизвикува зголемено лачење на ензимот, а жлездата почнува да се вари.
Причини за хроничен паренхимален панкреатитис
Преминувањето на болеста во хронична форма во повеќето случаи се случува преку вина на самиот пациент. Несовесен став кон сопственото здравје постојано ја влошува состојбата на организмот, а ослабениот имунитет придонесува за развој на разни заболувања. Една од главните причини зошто се јавува хроничен паренхимален панкреатитис е нецелосен тек на третман за почетните фази на болеста.
Не помалку активни фактори се:
Во околу 20% од случаите, не е можно да се открие специфичната причина за хроничен паренхимален панкреатитис.
Хроничната форма на болеста подразбира слаб процес, проследен со акутни напади. Ремисија (очигледно подобрување), во која паренхимниот панкреатитис практично не се манифестира, се заменува со:
- Болка во хипохондриумот, најчесто од левата страна или со појас на скапоцените лакови. Болка во болки се чувствува себеси по прејадување, јадење масна, зачинета, солена храна. Предозирање со алкохол може да доведат до истите последици.
- Малапсорпција. Недостаток на ензими произведени од панкреасот се изразува во недоволно варење на храната. Забележана е слабост и летаргија. Пациентот почнува да губи тежина.
- Диспепсија. Апетитот се намалува. Столот станува чест. Постои гадење, што може да биде придружено со повраќање со кисел вкус и мирис.
- Симптоми карактеристични за дијабетес мелитус (сензација на жед и глад, сува кожа, прекумерно потење, итн.). Панкреасот, кој е извор на инсулин, не се справува со своите должности, што доведува до зголемување на шеќерот во крвта.
Дијагностички методи
Точен заклучок за присуството и природата на болеста донесува гастроентеролог. На ова им претходи дијагностички процедури што се состојат од лабораториски и инструментални студии.
Лабораториските методи се засноваат на:
- општ тест на крвта за откривање на зголемување на ESR (стапка на седиментација на еритроцити) и леукоцитоза, што укажува на влошена форма на воспаление на панкреасот,
- биохемиска анализа на крв и урина што може да го утврди уништувањето на ткивата на органите со зголемено ниво на амилаза, липаза и трипсин,
- утврдување на нивото на гликоза во крвта неопходно за спречување на дијабетес,
- прием на копрограм, кој дава информации за ензимите и подлозите произведени од панкреасот, а со тоа и за неговата функционалност.
Инструменталните методи вклучуваат:
- ултразвук, кој дава информации за големината на панкреасот и присуството на погодените области во него,
- компјутерска томографија (КТ), што овозможува визуелно да се набудува состојбата на органот,
- ендоскопска ретроградна холангиопанкреатографија (ЕРЦП), што претставува рендгенска студија на панкреасните канали претходно наполнети со контрастен медиум.
Под услов хроничниот паренхимален панкреатитис да продолжи без егзацербации, третманот на болеста се сведува на одржување на функционалноста на панкреасот.  Ова е олеснето со терапија со лекови насочени кон намалување и отстранување на болката, како и борба против воспалителни процеси.
Ова е олеснето со терапија со лекови насочени кон намалување и отстранување на болката, како и борба против воспалителни процеси.
Елиминацијата на болката и ублажувањето на текот на болеста се врши со употреба на блокатори на протонска пумпа. Тие ја намалуваат количината на хлороводородна киселина што ја произведува стомакот и го намалуваат оптоварувањето на панкреасот. Овие лекови вклучуваат лекови во кои активните супстанции се пантопразол, омепразол, лансопразол, рабепразол и есомепразол.
Најчести се:
За да се намали количината на хлороводородна киселина во желудникот, употребата на блокатори на х3-хистамин не е помалку ефикасна. Нивната активност се заснова на содржината на ранитидин и фамотидин. Примери се Ранисан, Зантак и Кватемал.
Друга група на лекови за третман на хроничен паренхимален панкреатитис се антиспазмодици. Болката се олеснува со намалување на притисокот во внатрешноста на дукталните жлезди. Дротаверин, кој е дел од No-shpa и Spazmol, како и mebeverin во Duspatalin, во голема мера ја олеснуваат состојбата на пациентот.
Употребата на нестероидни антиинфламаторни лекови (НСАИЛ) ви овозможува да ги забавите воспалителните процеси што се случуваат во панкреасот. Тие ги претставуваат Диклофенак, Волтарен и Ортофен.
Со терапија со замена, рамнотежата на ензимите е обновена, нарушена поради абнормално варење на храната. Липазата, амилазата, трипсин и химотрипсин се воведуваат во телото со сила. Особено внимание се посветува на точната доза и правилната администрација на лекови. Лековите се снабдуваат со посебна обвивка која им овозможува да бидат доставени директно во цревата и само таму можат да започнат со активна работа. Имајте на ум дека тие се земаат веднаш пред јадење. Примерите вклучуваат Мезим-форте, Панкреатин, Креон и Панцинор.
Покрај медицинскиот третман на хроничен паренхимален панкреатитис, се користат алтернативни методи. Тие се помошни по природа и се користат исклучиво со знаење на лекарот што присуствува.
Кога конвенционалните методи на лекување не даваат опипливи резултати, а воспалителниот процес во панкреасот продолжува да се влошува, мора да се прибегнете кон хируршка интервенција. Во овој случај, најпогодениот дел од органот е отстранет.
Бидејќи панкреасот е директно поврзан со варењето, клучна улога е диетата во хроничен паренхимален панкреатитис. Бројот на калории што влегуваат во телото мора строго да одговара на физичката активност.  Се препорачува почест оброк (до 6 пати на ден), покрај тоа, треба да се даде предност на „лесната“ храна.
Се препорачува почест оброк (до 6 пати на ден), покрај тоа, треба да се даде предност на „лесната“ храна.
За да се забрзаат процесите на закрепнување, телото мора да добие зголемена количина на протеини. Дневната стапка на лице кое страда од воспаление на панкреасот треба да биде 130 g, од кои само една третина може да биде од растително потекло. Месото вклучено во диетата треба да биде посно. Во исто време, не треба да се подложува на пржење, задушување и печење. Главниот метод за готвење е готвењето. Менито за диета може да вклучува домашно урда со мала содржина на маснотии. Овие производи ја инхибираат дегенерацијата на ткивата.
Млекото кај хроничен паренхимален панкреатитис се препорачува како основа за супи, житарки и желе. Неговиот прием во чиста форма треба да биде строго ограничен.
Сурови и пржени јајца се исклучени од исхраната. Само протеински омлети подготвени од пареа се дозволени за употреба. Додавањето јајца во други јадења како додаток во исхраната не е забрането.
Протеини од растително потекло може да се добијат заедно со леќата, ориз, гриз, тестенини и овесна каша. Леб може да се јаде само вчера.
Мастите вклучени во дневната исхрана за паренхимален хроничен панкреатитис не треба да надминуваат 80 g, од кои растително потекло може да биде само 20%. Маслото треба да биде дел од другите јадења и во ограничени количини. Исклучени се маргарин, свинско, говедско и маснотии за готвење.
Јаглехидратите за време на диетата се ограничени на дневна норма од 350 гр. Може да биде мед, шеќер, џем и сируп. Садовите со парен зеленчук се добредојдени. Свежото овошје треба да биде земјата пред употреба. Се препорачува да се пијат компоти, особено од сушено овошје.
Во хроничен паренхимален панкреатитис, потребно е строго да се избегне прејадување. Нормата на просечен човек кој претрпел болест е до 2,5 кг (количината на пијана течност исто така се зема предвид тука). Оброците треба да се поделат на мали делови и рамномерно да се дистрибуираат во текот на денот.
Можни компликации
Компликациите на болеста во хронична форма не се невообичаени, а нивната манифестација значително ја влошува состојбата на пациентот. Тие се изразени:
- формирање на цисти, фистули, апсцеси, чиреви во горниот дигестивен систем,
- суренална жолтица,
- хипертензија на похепатична портал,
- абдоминален исхемичен синдром,
- асцит на панкреасот,
Можни компликации од заразна природа. Најопасните се дијабетес и рак на панкреасот со тешка дијагноза. Доцното откривање на малиген тумор не остава речиси никаква шанса пациентот да се опорави.
Тешките компликации стануваат причина за потребата од хируршка интервенција.
Водење здрав начин на живот и придржување кон хранливи стандарди, може да се избегне хроничен паренхимален панкреатитис. Ако оваа болест се уште е откриена, не паѓајте во очај. Навремената привлечност до лекарите и внимателното спроведување на нивните препораки овозможуваат да се води целосен живот.