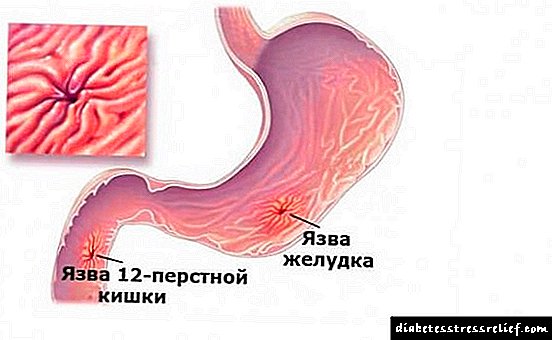
Гестациски дијабетес мелитус (ГДМ): опасност од „слатка“ бременост
Во некои случаи, бремените жени имаат гестациски дијабетес мелитус (ГДМ). Оваа форма на болеста може да се појави исклучиво за време на бременоста, и да исчезне некое време по породувањето. Но, ако не спроведете навремено лекување, тогаш болеста може да се развие во дијабетес тип 2, што има сложени последици.
На почетокот на бременоста, секоја жена треба да се регистрира, каде што под надзор на специјалисти ќе има контрола врз благосостојбата на идната мајка и развојот на фетусот.

Секоја бремена жена треба редовно да набудува шеќер со поминување на тестови на урина и крв. Изолираните случаи на зголемено ниво на гликоза во анализите не треба да паника, бидејќи ваквите скокови се сметаат за нормален физиолошки процес. Но, ако при поминување на тестови, покачен шеќер се забележува во два или повеќе случаи, тогаш ова веќе сигнализира присуство на гестациски дијабетес за време на бременоста. Вреди да се одбележи дека покаченото ниво се открива кога материјалот се доставува на празен стомак (зголемувањето на шеќерот во крвта после јадење е нормално).
Опасност од ГДМ за фетусот
Што се заканува на хистотен дијабетес кај фетусот во развој? Бидејќи оваа патологија не претставува директна опасност за животот на мајката во очекување, туку може да биде опасна само за бебето, третманот е насочен кон спречување на перинатална компликации, како и компликации за време на породувањето.
Последиците за дете со дијабетес кај бремени жени се изразени во негативен ефект врз микроциркулацијата на крвта во ткивата на бремената жена. Сите сложени процеси предизвикани од нарушена микроциркулација, во крајна линија, доведуваат до хипоксични ефекти врз фетусот.
Исто така, не е безопасно да се добие голема количина гликоза на бебето. Навистина, инсулинот произведен од мајката не може да навлезе во плацентарната бариера, а панкреасот на бебето сè уште не е во состојба да ја произведе потребната количина на хормон.
Како резултат на влијанието на дијабетесот, метаболичките процеси кај фетусот се нарушени, а тој започнува да се здобива со маса заради растот на масното ткиво. Понатаму, бебето ги има следниве промени:
- има зголемување на појасот на рамената,
- значително го зголемува абдоменот,
- ја зголемува големината на црниот дроб и срцето,
Сите овие промени се случуваат против позадината на фактот дека главата и екстремитетите остануваат исти (нормални) големини. Сето ова може да влијае на развојот на ситуацијата во иднина и да предизвика следниве последици:
- поради зголемувањето на рамениот појас на фетусот, тешко е да се помине за време на породувањето преку породилниот канал,
- можни се повреди на органите на бебето и мајката за време на породувањето,
- предвремено раѓање може да започне, поради големата маса на фетусот, која сè уште не е целосно развиена,
- во белите дробови на бебето во матката, се намалува производството на сурфактант, што не им дозволува да се држат заедно. Како резултат, по раѓањето, бебето може да има проблеми со дишењето. Во овој случај, детето се спасува со помош на апарат за вештачко дишење, а потоа се става во посебен инкубатор (кувес), каде што ќе биде под близок надзор на лекарите некое време.
Исто така, не може да се споменат последиците од гестацискиот дијабетес мелитус: децата родени кај мајки со ГДМ може да имаат вродени дефекти на органите, а некои може да развијат дијабетес од втор степен во зрелоста.
Плацентата, исто така, има својство на зголемување со GDM, почнува недоволно да ги извршува своите функции и може да стане едематозна. Како резултат, фетусот не добива соодветна количина кислород, се поставува хипоксија. Имено, на крајот на бременоста (третиот триместар) постои опасност од смрт на фетусот.
Бидејќи болеста е предизвикана од висока содржина на шеќер, логично е да се претпостави дека за третман и превенција на патологија потребно е да се контролира дека овој индикатор е во нормални граници.

Главниот фактор што влијае на текот на лекувањето со дијабетес за време на бременоста е строго придржување кон правилата на исхраната:
- производи за печење и слатки, кои можат да влијаат на нивото на шеќер, се исклучени од диетата. Но, вие не треба целосно да ги напуштите јаглехидратите, бидејќи тие служат како извор на енергија. Потребно е само да се ограничи нивниот број во текот на денот,
- ограничете го внесувањето овошје богато со јаглени хидрати богато со јаглени хидрати,
- исклучуваат тестенини, пире од компири и инстантни житни култури, како и разни полу-готови производи,
- отстрани пушеле месо и масти од исхраната (путер, маргарин, мајонез, сало),
- протеинска храна е неопходна за јадење, тоа е важно за телото на мајката и детето,
- за готвење, се препорачува употреба: чорба, готвење, пареа, печење во рерна,
- земајте храна на секои 3 часа, но во мали делови.
Покрај тоа, докажано е позитивно влијание врз здравјето на мајката во очекување:
- комплекс на физички вежби наменети за бремени жени. За време на вежбањето се забележува намалување на концентрацијата на шеќер во крвта, подобрување на метаболичките процеси во организмот и општата благосостојба на бремената жена,
- редовни прошетки далеку од автопатите.
Во тешки случаи на болест, лекар може да препише препарати за инсулин. Забранети се други лекови кои го намалуваат шеќерот.
Лековите што содржат инсулин се поделени во 2 категории, според препораките на ФДА:
- Во категорија. Вклучува средства во описот на кои е напишано дека кога се тестираат кај животни, не биле забележани штетни ефекти врз фетусот. Ефектот на лекот врз бременоста не е тестиран.
- Ц е категорија. Вклучени се лекови кои, кога се тестираат, влијаат на развојот на фетусот кај животните. Кај бремени жени, исто така, не се спроведени тестови.
Затоа, сите лекови треба да ги препише само квалификуван лекар, со задолжително наведување на трговското име на лекот.
Хоспитализацијата со ГДМ е релевантна само доколку постои сомневање за појава на комплексни акушерски компликации.
ГДМ не е причина да се стимулира предвремено породување или царски рез.
Постпартална
По раѓањето, жената треба редовно да проверува за нивото на шеќер, да го следи присуството на симптоми и нивната фреквенција (жед, мокрење и сл.) Сè додека не исчезнат целосно. Проверките обично ги пропишуваат лекарите по 6 и 12 недели по раѓањето. До овој момент, шеќерот во крвта на жената треба да се врати во нормала.
Но, според статистичките податоци, кај 5-10% од жените кои родиле, нивото на шеќер не се нормализира. Во овој случај, потребна е медицинска помош, што не треба да се занемарува, инаку едноставно хормонално нарушување може да се развие во сериозна неизлечива болест.
Бременоста е провокатор?
Американското здружение за дијабетис цитира докази дека 7% од бремените жени развиваат гестациски дијабетес. Кај некои од нив, по породувањето, глукокемијата се враќа во нормала. Но, кај 60% по 10-15 години, се манифестира дијабетес тип 2 (Т2ДМ).
Гестацијата делува како провокатор на нарушен метаболизам на гликоза. Механизмот на развој на гестациски дијабетес е поблизу до Т2ДМ. Бремена жена развива отпорност на инсулин под влијание на следниве фактори:
- синтеза на стероидните хормони во плацентата: естроген, прогестерон, плацентарен лактоген,
- зголемување на формирање на кортизол во надбубрежниот кортекс,
- повреда на метаболизмот на инсулин и намалување на неговите ефекти во ткивата,
- зголемена екскреција на инсулин преку бубрезите,
- активирање на инсулиназа во плацентата (ензим што го распаѓа хормонот).

Состојбата се влошува кај оние жени кои имаат физиолошки отпор (имунитет) на инсулин, што не е клинички манифестирано. Овие фактори ја зголемуваат потребата за хормон, бета клетките на панкреасот го синтетизираат во зголемена количина. Постепено, ова доведува до нивно осиромашување и одржлива хипергликемија - зголемување на нивото на гликоза во крвта.
Кои видови дијабетес за време на бременоста се
Различни видови на дијабетес можат да ја придружуваат бременоста. Класификацијата на патологијата по време на појава подразбира две форми:
- дијабетес што постоел пред бременоста (дијабетес тип 1 и дијабетес тип 2) е пред-гестациски,
- гестациски дијабетес (ГДМ) кај бремени жени.
Во зависност од потребниот третман за ГДМ, постојат:
- неутрализира со диета
- компензирана со диетална терапија и инсулин.
Дијабетесот може да биде во фаза на компензација и декомпензација. Тежината на пред-гестацискиот дијабетес зависи од потребата да се применат различни методи на лекување и сериозноста на компликациите.
Хипергликемија, која се развила за време на бременоста, не е секогаш гестациски дијабетес. Во некои случаи, ова може да биде манифестација на дијабетес тип 2.
Кој е изложен на ризик за развој на дијабетес за време на бременоста?
Хормонални промени што можат да го нарушат метаболизмот на инсулин и гликоза, се јавуваат кај сите бремени жени. Но, не секој преминува на дијабетес. Ова бара предиспонирачки фактори:
- прекумерна тежина или дебелина,
- постоечка нарушена толеранција на гликоза,
- епизоди на шеќер пораст пред бременоста,
- Дијабетес тип 2 кај бремени родители
- над 35 години
- синдром на полицистични јајници,
- историја на спонтани абортуси, мртвородени деца,
- раѓање во минатото на деца со тежина од повеќе од 4 кг, како и со малформации.
Но, која од овие причини влијае на развојот на патологијата во поголема мерка не е целосно позната.
Што е гестациски дијабетес
ГДМ се смета за патологија што се разви по 15-16 недели од раѓање дете. Ако хипергликемија се дијагностицира порано, тогаш постои латентен дијабетес мелитус, кој постоел пред бременоста. Но, инциденцата на врв е забележана во третиот триместар. Синоним за оваа состојба е гестацискиот дијабетес.

Манифестираниот дијабетес за време на бременоста се разликува од гестацискиот дијабетес во тоа што по една епизода на хипергликемија, шеќерот постепено се зголемува и нема тенденција да се стабилизира. Оваа форма на болеста со голема веројатност преминува во дијабетес тип 1 или тип 2 по породувањето.
За да се утврдат идните тактики, сите мајки по породувањето со ГДМ во постпарталниот период се утврдени со гликоза. Ако не се нормализира, тогаш можеме да претпоставиме дека се развил дијабетес тип 1 или тип 2.
Влијание врз фетусот и последици врз бебето
Опасноста за детето во развој зависи од степенот на компензација на патологијата. Најтешките последици се забележани со некомпензирана форма. Ефектот врз фетусот е изразен во следново:
- Малформации на фетусот со високо ниво на гликоза во раните фази. Нивното формирање се должи на недостаток на енергија. Во раните фази, панкреасот на детето сè уште не е формирана, така што мајчиниот орган треба да работи двајца. Нарушувањето на работата доведува до енергетско гладување на клетките, нарушување на нивната поделба и формирање на дефекти. Оваа состојба може да се сомнева во присуството на полихидрамниос. Недоволното внесување глукоза во клетките се манифестира со интраутерина ретардација на растот, мала тежина на детето.
- Неконтролираното ниво на шеќер кај бремени жени со гестациски дијабетес мелитус во 2-ри и 3-ри триместар доведува до дијабетична фетопатија. Гликозата ја преминува плацентата во неограничени количини, вишокот се депонира во форма на маснотии. Доколку има вишок на интринтен инсулин, се јавува забрзан раст на фетусот, но се забележува диспропорција на делови од телото: голем абдомен, рамен појас, мали екстремитети. Срцето и црниот дроб исто така се зголемуваат.
- Високата концентрација на инсулин го нарушува производството на сурфактант - супстанција што ги покрива алвеолите на белите дробови. Затоа, респираторната болка може да се појави по раѓањето.
- Завојувањето на папочната врвца на новороденче го нарушува внесувањето на вишок гликоза, концентрацијата на глукоза кај детето остро се спушта. Хипогликемијата по породувањето доведува до невролошки нарушувања, повреда на менталниот развој.
Исто така, децата родени кај мајки со гестациски дијабетес имаат зголемен ризик од раѓање трауми, перинатална смрт, кардиоваскуларни заболувања, патологија на респираторниот систем, метаболички нарушувања на калциум и магнезиум и невролошки компликации.
Зошто високиот шеќер е опасен за бремена жена
ГДМ или постојниот дијабетес ја зголемува можноста за доцна токсикоза (гестоза), се манифестира во различни форми:
- капки бремени жени
- нефропатија 1-3 степени,
- прееклампсија,
- еклампсија.
Последните два услови бараат хоспитализација во одделот за интензивна нега, реанимација и рано породување.
Имунителните нарушувања кои го придружуваат дијабетесот доведуваат до инфекции на генитоуринарниот систем - циститис, пиелонефритис, како и до повторливи вулвовагинална кандидијаза. Секоја инфекција може да доведе до инфекција на бебето во матката или за време на породувањето.
Главните знаци на гестациски дијабетес за време на бременоста
Симптомите на гестациски дијабетес не се изговараат, болеста се развива постепено. Некои знаци на жена се преземаат за нормални промени во состојбата за време на бременоста:
- замор, слабост,
- жед
- чести мокрење
- недоволно зголемување на телесната тежина со изразен апетит.
Честопати хипергликемијата е случајно откритие за време на задолжителниот тест за проверка на гликоза во крвта. Ова служи како индикација за понатамошно детално испитување.
Причини за дијагностицирање, тестови за латентен дијабетес
Министерството за здравство постави временска рамка за задолжително тестирање на шеќер во крвта:
Доколку се присутни фактори на ризик, тест за толеранција на глукоза се изведува на 26-28 недела. Ако за време на бременоста се појават симптоми на дијабетес, индицирано е тестирање на глукоза.
Една единствена анализа која открива хипергликемија не е доволна за да се постави дијагноза. Контролата е потребна по неколку дена. Понатаму, со повторена хипергликемија, се пропишува консултација на ендокринолог. Лекарот ја утврдува потребата и времето на тестот за толеранција на гликоза. Обично ова е најмалку 1 недела по фиксна хипергликемија. Тестот се повторува и за да се потврди дијагнозата.
Следниве резултати од тестот велат за GDM:
- гликоза на глад поголема од 5,8 mmol / l,
- еден час по внесот на гликоза - над 10 mmol / l,
- два часа подоцна, над 8 mmol / l.
Покрај тоа, според индикациите, се вршат студии:
- гликозилиран хемоглобин,
- тест за урина за шеќер,
- холестерол и липиден профил,
- биохемиски тест на крвта,
- коагулограм
- крвни хормони: прогестерон, естроген, лактоген плацентар, кортизол, алфа-фетопротеин,
- анализа на урина според Нечипоренко, Зимницки, тест Реберг.
Бремените жени со пред-гестациски и гестациски дијабетес имаат ултразвук на фетусот од 2-ри триместар, доплемерометрија на садовите на плацентата и папочната врвца, редовна ЦТГ.
Управување со бремени жени со дијабетес и третман
Текот на бременоста со постојниот дијабетес зависи од нивото на самоконтрола од страна на жената и корекција на хипергликемија. Оние кои имале дијабетес пред зачнувањето треба да поминат низ Школата за дијабетес - специјални часови кои ги учат како да јадат правилно, самостојно да го контролираат нивото на гликоза.
Без оглед на видот на патологијата, на бремените жени им треба следново набудување:
- посета на гинеколог на секои 2 недели на почетокот на бременоста, неделно - од втората половина,
- консултации на ендокринолог еднаш на секои 2 недели, со декомпензирана состојба - еднаш неделно,
- набудување на терапевтот - секој триместар, како и при откривање на екстрагенитална патологија,
- офталмолог - еднаш на секој триместар и по породувањето,
- невролог - двапати за бременост.
Задолжителна хоспитализација за преглед и корекција на терапија за бремена жена со ГДМ е предвидена:
- 1 пат - во првиот триместар или во дијагнозата на патологија,
- 2 пати - во 19-20 недела да се поправи состојбата, да се утврди потребата за промена на режимот на лекување,
- 3 пати - со дијабетес тип 1 и тип 2 - на 35 седмици, ГДМ - на 36 седмици да се подготват за породување и да изберат метод на породување.
Во болница, зачестеноста на студиите, списокот на тестови и зачестеноста на студиите се одредуваат индивидуално. Секојдневно следење бара тест на урина за шеќер, гликоза во крвта и контрола на крвниот притисок.
Потребата за инсулински инјекции се одредува индивидуално. Не секој случај на ГДМ го бара овој пристап; за некои, терапевтската диета е доволна.
Индикации за започнување со инсулинска терапија се следниве показатели за шеќер во крвта:
- гликоза на гладно со диета поголема од 5,0 mmol / l,
- еден час после јадење над 7,8 mmol / l,
- 2 часа по ингестијата, гликемија над 6,7 mmol / L.
Внимание! На бремените жени и доилки им е забрането да користат лекови за намалување на шеќерот, освен инсулин! Инсулините со долго дејство не се користат.
Основата на терапијата е инсулински препарати за кратко и ултрасортирано дејство. Кај дијабетес тип 1 се изведува основна болус терапија. За дијабетес тип 2 и ГДМ, исто така е можно да се користи традиционалната шема, но со некои индивидуални прилагодувања што ги утврдува ендокринологот.
Кај бремени жени со слаба контрола на хипогликемија, може да се користат инсулински пумпи, кои ја поедноставуваат администрацијата на хормонот.
Диета за гестациски дијабетес за време на бременоста
Исхраната на бремена жена со ГДМ треба да биде во согласност со следниве принципи:
- Често и малку по малку. Подобро е да направите 3 главни оброци и 2-3 мали закуски.
- Количината на сложени јаглени хидрати е околу 40%, протеини - 30-60%, масти до 30%.
- Пијте најмалку 1,5 литри течност.
- Зголемете ја количината на растителни влакна - тој е во состојба да ја адсорбира гликозата од цревата и да ја отстрани.
Што е дијабетес?

стр, блоккот 4,0,0,0,0,0 ->
Дијабетес мелитус е ендокрино заболување со изразена повреда на прво место на метаболизмот на јаглени хидрати. Неговиот главен патогенетски механизам е апсолутна или релативна инсуфициенција на инсулин - хормон произведен од специјални клетки на панкреасот.
стр, блоккот 5,0,0,0,0 ->
Основата на недостаток на инсулин може да биде:
стр, блоккот 6.0,0,0,0,0 ->>
- намалување на бројот на β-клетки на островот Лангерханс во панкреасот, одговорно за лачење на инсулин,
- повреда на процесот на претворање на неактивен проинсулин во зрел активен хормон,
- синтеза на абнормален молекул на инсулин со модифицирана секвенца на аминокиселини и намалена активност,
- промена во чувствителноста на клеточните рецептори на инсулин,
- зголемено производство на хормони, чие дејство е спротивно на ефектите на инсулин,
- неусогласеност на количината на гликоза доставена до нивото на хормонот произведен од панкреасот.
Ефектот на инсулин врз метаболизмот на јаглени хидрати се должи на присуството на специфични рецептори на гликопротеини во ткивата зависни од инсулин. Нивното активирање и последователната структурна трансформација доведува до зголемен транспорт на гликоза во клетки со намалување на шеќерот во крвта и меѓуклеточните простори. Исто така, под дејство на инсулин, се стимулира и искористеноста на глукозата со ослободување на енергија (процес на гликолиза) и нејзина акумулација во ткива во форма на гликоген. Главната депо во овој случај се мускулите на црниот дроб и скелетот. Ослободување на гликоза од гликоген, исто така, се случува под влијание на инсулин.
стр, блоккот 7,0,0,0,0 ->
Овој хормон влијае на метаболизмот на мастите и протеините. Има анаболен ефект, го инхибира расипувањето на маснотиите (липолиза) и ја стимулира биосинтезата на РНК и ДНК во сите клетки зависни од инсулин. Затоа, со мало производство на инсулин, промена во неговата активност или намалување на чувствителноста на ткивата, се случуваат повеќеслојни метаболички нарушувања. Но, главните знаци на дијабетес се промените во метаболизмот на јаглени хидрати. Во исто време, постои зголемување на основното ниво на гликоза во крвта и појава на прекумерен врв во неговата концентрација после јадење и вчитување на шеќер.
стр, блоккот 8,0,0,0,0 ->
Некомпензиран дијабетес мелитус доведува до васкуларни и трофични нарушувања во сите ткива. Во овој случај, дури и органите независни од инсулин (бубрези, мозок, срце) страдаат. Киселината на основните биолошки тајни се менува, што придонесува за развој на дисбиоза на вагината, усната шуплина и цревата. Бариерата на кожата и мукозните мембрани се намалува, активноста на локалните фактори на имунолошка одбрана е задушена. Како резултат, со дијабетес мелитус, ризикот од појава на заразни и воспалителни заболувања на кожата и генитоуринарниот систем, гноен компликации и нарушени процеси на регенерација значително се зголемува.
стр, блоккот 9,0,0,0,0 ->
стр, блоккот 10,0,0,0,0 ->
Видови на болести
Постојат неколку варијанти на дијабетес. Тие се разликуваат едни од други во етиологијата, патогенетските механизми на недостаток на инсулин и видот на курсот.
стр, блоккот 11,0,0,0,0 ->
- дијабетес мелитус тип 1 со апсолутен недостаток на инсулин (неизлечива состојба на инсулин), предизвикана од смртта на островските клетки на Лангерханс,
- дијабетес мелитус тип 2, што се карактеризира со ткиво отпорност на инсулин и нарушена секреција на инсулин,
- гестациски дијабетес мелитус, со хипергликемија за прв пат откриена за време на бременоста и обично исчезнува по породувањето,
- други форми на дијабетес како резултат на комбинирани ендокрини нарушувања (ендокринопатии) или панкреасна дисфункција со инфекции, интоксикации, ефекти на лекови, панкреатитис, автоимуни состојби или генетски утврдени болести.
Бремените жени треба да прават разлика помеѓу гестациски дијабетес и декомпензација на претходно постојниот (пред-гестациски) дијабетес.
стр, блоккот 12,0,1,0,0 ->
стр, блоккот 13,0,0,0,0 ->
Карактеристики на гестациски дијабетес
Патогенезата на развојот на дијабетес кај бремени жени се состои од неколку компоненти. Најважната улога ја игра функционалната нерамнотежа помеѓу хипогликемичен ефект на инсулин и хипергликемичен ефект на група други хормони. Постепено зголемување на инсулинската резистенција на ткивата ја влошува сликата за релативна изоларна инсуфициенција. И неактивноста, зголемувањето на телесната тежина со зголемување на процентот на масното ткиво и често забележуваното зголемување на вкупната калориска содржина на храна стануваат провокативни фактори.
стр, блоккот 14,0,0,0,0 ->
Позадина за ендокрини заболувања за време на бременоста се физиолошки метаболички промени. Веќе во раните фази на гестацијата, метаболизмот се преуредува. Како резултат, во најмала знак на намалување на внесот на гликоза на фетусот, главната патека за размена на јаглени хидрати брзо се префрла на резервниот липид. Овој заштитен механизам се нарекува феномен на постот. Обезбедува континуиран транспорт на гликоза преку фетоплацентарната бариера дури и кога се исцрпуваат достапните резерви на гликоген и супстрат за глукогенеза во црниот дроб на мајката.
стр, блоккот 15,0,0,0,0 ->
На почетокот на бременоста, таквото метаболичко преуредување е доволно за да ги задоволи енергетските потреби на бебето во развој. Потоа, за да се надмине отпорноста на инсулин, се развива хипертрофија на β-клетките на островите Лагерганс и зголемување на нивната функционална активност. Зголемувањето на количината на произведен инсулин се компензира со забрзување на неговото уништување, како резултат на зголемена функција на бубрезите и активирање на плацентарна инсулинза. Но, веќе во вториот триместар од бременоста, зреечката плацента почнува да исполнува ендокрина функција, што може да влијае на метаболизмот на јаглени хидрати.
стр, блоккот 16,0,0,0,0 ->
Антагонистите на инсулин се синтетизирани на плацентата стероид и стероид-слични хормони (прогестерон и плацентарски лактоген), естрогени и кортизол излачувани од надбубрежните жлезди на мајката. Тие се сметаат дека се потенцијално дијабетогени, а најголемо влијание имаат фетоплацентарните хормони. Нивната концентрација започнува да се зголемува од 16-18 недела од бременоста. И обично до 20-та недела недела бремена жена со релативна изоларна инсуфициенција се појавува првите лабораториски знаци на гестациски дијабетес. Најчесто, болеста се открива на 24-28 недела, а жената можеби нема да направи типични поплаки.
стр, блоккот 17,0,0,0,0,0 ->
Понекогаш, се дијагностицира само промена во толеранцијата на гликоза, што се смета за предјабетес. Во овој случај, недостаток на инсулин се манифестира само со прекумерно внесување јаглени хидрати од храна и со некои други провокативни моменти.
стр, блоккот 18,0,0,0,0 ->
Според сегашните податоци, дијабетес кај бремени жени не е придружена со смрт на клетките на панкреасот или промена на молекулот на инсулин. Тоа е причината зошто ендокрините нарушувања што се јавуваат кај жените се реверзибилни и најчесто тие престануваат сами набргу по породувањето.
стр, блоккот 19,0,0,0,0 ->
стр, блоккот 20,0,0,0,0 ->
стр, блоккот 21,0,0,0,0 ->
Што е гестациски дијабетес опасен за дете?
Кога гестацискиот дијабетес е откриен кај бремена жена, секогаш се појавуваат прашања: каков ефект има тој врз детето и дали третманот е навистина неопходен. Навистина, најчесто оваа болест не претставува непосредна закана за животот на мајката во очекување и дури и не ја менува значително нејзината благосостојба. Но, третманот е неопходен пред се за да се спречи перинатална и акушерска компликација на бременоста.
стр, блоккот 22,0,0,0,0 ->
Дијабетес мелитус доведува до повреда на микроциркулацијата во ткивата на мајката. Спазам на мали садови е придружена со оштетување на ендотелиумот во нив, активирање на пероксидација на липидите и провоцира хроничен ДИК. Сето ова придонесува за хронична фетоплацентарна инсуфициенција со фетална хипоксија.
стр, блоккот 23,0,0,0,0 ->
Прекумерното внесување глукоза кај детето исто така не е безопасен феномен. На крајот на краиштата, неговиот панкреас сè уште не ја произведува потребната количина на хормон, а мајчинскиот инсулин не продира во фетоплацентарната бариера. И, неприлагодено ниво на гликоза доведува до дискоркулаторни и метаболички нарушувања. Секундарната хиперлипидемија станува причина за структурни и функционални промени во клеточните мембрани, ја влошува хипоксија на феталните ткива.
стр, блоккот 24,0,0,0,0 ->
Хипергликемија кај дете предизвикува хипертрофија на панкреасните β-клетки или нивно претходно исцрпување. Како резултат на тоа, новороденче може да доживее сериозни нарушувања на метаболизмот на јаглени хидрати со критични услови за опасност по живот. Ако гестацискиот дијабетес не се корегира дури и во 3-та триместар од бременоста, фетусот развива макросомија (голема телесна тежина) со диспластична дебелина, спленитис и хепатомегалија. Покрај тоа, незрелоста на респираторниот, кардиоваскуларниот и дигестивниот систем најчесто се забележува при раѓање. Сето ова се однесува на дијабетична фетопатија.
стр, блоккот 25,1,0,0,0 ->
Главните компликации на гестацискиот дијабетес вклучуваат:
стр, блоккот 26,0,0,0,0 ->
- фетална хипоксија со интраутерина ретардација на растот,
- предвремено породување
- фетална смрт на фетусот,
- висока смртност кај новороденчиња кај деца родени кај жени со гестациски дијабетес,
- макросомија, што доведува до комплициран тек на породување и го зголемува ризикот од повреди при раѓање кај детето (фрактура на јаглеводороди, парализа на Ерб, френална парализа, траума на черепот и цервикален 'рбет) и оштетување на породилниот канал на мајката,
- прееклампсија, прееклампсија и еклампсија кај бремена жена,
- често се повторуваат инфекции на уринарниот тракт за време на бременоста,
- габични лезии на мукозните мембрани (вклучително и гениталиите).
Некои лекари се однесуваат на компликациите на гестацискиот дијабетес како спонтан абортус во раните фази. Но, најверојатно, причина за спонтан абортус е декомпензација на претходно недијагностициран пред-гестациски дијабетес.
стр, блоккот 27,0,0,0,0 ->
стр, блоккот 28,0,0,0,0 ->
Симптоми и дијагноза
Бремените жени со дијабетес ретко имаат поплаки специфични за оваа болест. Типичните симптоми обично се благи, а жените обично ги сметаат за физиолошки манифестации на 2-ри и 3-ри триместар. Дизурија, жед, чешање на кожата, недоволно зголемување на телесната тежина може да се случи не само со гестациски дијабетес. Затоа, главната во дијагнозата на оваа болест се лабораториски тестови. И акушерскиот ултразвук помага да се разјасни сериозноста на плацентарната инсуфициенција и да се идентификуваат знаците на патологија за развој на фетусот.
стр, блоккот 29,0,0,0,0 ->
Студијата за скрининг е да се утврди нивото на гликоза во крвта на бремена жена на празен стомак. Се спроведува редовно започнувајќи од 20-та недела од гестацијата. По приемот на праговите индикатори за гликемија, се пропишува тест за да се утврди толеранција на гликоза. И кај бремени жени од група со висок ризик за развој на гестациски дијабетес, препорачливо е да се изврши таков тест на првото појавување на приемот и повторно за период од 24-28 недели, дури и со нормална гликоза на гладно.
стр, блоккот 30,0,0,0,0 ->
Гликемијата од 7 mmol / L на празен стомак во целосна капиларна крв или од 6 mmol / L на празен стомак во венска плазма се дијагностички сигурни лабораториски параметри за гестациски дијабетес. Знак на заболување е и откривање на хипергликемија над 11,1 mmol / l со случаен мерење во текот на денот.
стр, блоккот 31,0,0,0,0 ->
Изведување на тест за толеранција на глукоза (тест за толеранција на глукоза) бара внимателно почитување на состојбите. Во рок од 3 дена, жената треба да ја следи својата вообичаена диета и физичка активност, без ограничувања препорачани за дијабетес. Вечера во пресрет на тестот треба да содржи 30-50 g јаглени хидрати. Анализата се спроведува строго на празен стомак, по 12-14 часа постење. За време на тестот, исклучено е пушење, земање какви било лекови, физичка активност (вклучително и качување по скали), храна и пијалок.
стр, блоккот 32,0,0,0,0 ->
Првиот тест е пости на крв. По ова, на бремената жена му се дава пијалок на свежо подготвениот раствор на гликоза (75 гр сува материја на 300 мл вода). За да се процени динамиката на гликемијата и да се идентификуваат нејзините скриени врвови, повтори примероци се земаат по можност на секои 30 минути. Но, честопати се утврдува само ниво на гликоза во крвта, 2 часа по земањето на тест-растворот.
стр, блоккот 33,0,0,0,0 ->
Нормално, 2 часа по оптоварувањето на шеќерот, гликемијата треба да биде не повеќе од 7,8 mmol / L. Намалувањето на толеранцијата е индицирано со стапки од 7,8-10,9 mmol / L. Дијабетес со гестациски дијагностициран е резултат на 11,0 mmol / L.
стр, блоккот 34,0,0,0,0 ->
Дијагноза на гестациски дијабетес мелитус не може да се заснова на одредување на гликоза во урината (глукозурија) или мерење на нивото на гликоза со мерачи на глукоза во домот, со тест ленти. Само стандардизирани лабораториски тестови на крв можат да ја потврдат или исклучат оваа болест.
стр, блоккот 35,0,0,0,0 ->
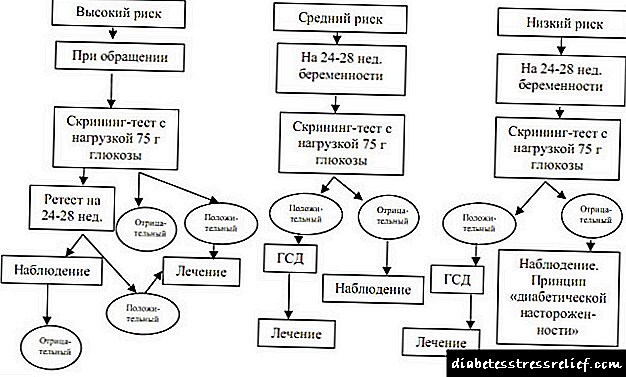
Алгоритам за скрининг и дијагностика за GSD
стр, блоккот 36,0,0,0,0 ->
Инсулинска терапија
Потребно е самостојно следење на нивото на гликоза во периферната венска крв со употреба на глукометри. Бремената жена самостојно ја спроведува анализата на празен стомак и 1-2 часа после јадење, запишувајќи ги податоците заедно со калорискиот внес на храна во посебен дневник.
стр, блоккот 38,0,0,0,0 ->
Ако хипокалорична диета со гестациски дијабетес не доведе до нормализирање на гликемијата, лекарот одлучува за назначување на инсулинска терапија. Во исто време, инсулините за кратко и ултрасортирано дејство се пропишани во режимот на повторени инјекции, земајќи ја предвид калориската содржина на секој оброк и нивото на гликоза.Понекогаш, дополнително се користат инсулини со просечно времетраење на дејството. На секое закажување, лекарот го прилагодува режимот на третман, земајќи ги предвид податоците за самостојно следење, динамиката на фетусот и ултразвучните знаци на дијабетична фетопатија.
стр, блоккот 39,0,0,0,0 ->
стр, блоккот 40,0,0,0,0 ->
Инјекции на инсулин се вршат од страна на специјални шприцеви поткожно. Најчесто, на жената не му е потребна помош однадвор за ова, обуката ја спроведува ендокринолог или персонал од училиштата за дијабетес. Ако потребната дневна доза на инсулин надминува 100 единици, може да се одлучи да се инсталира постојана поткожна пумпа за инсулин. Забранета е употреба на орални хипогликемични лекови за време на бременоста.
стр, блоккот 41,0,0,0,0 ->
Како дополнителна терапија, лекови може да се користат за подобрување на микроциркулацијата и третман на плацентарна инсуфициенција, Хофитол, витамини.
стр, блоккот 42,0,0,0,0 ->

стр, блоккот 43,0,0,0,0 ->
стр, блоккот 44,0,0,0,0 ->
Исхрана за гестациски дијабетес
За време на бременоста, диететската терапија е главната основа за третман на дијабетес и нарушена толеранција на гликоза. Ова ја зема предвид телесната тежина и физичката активност на жената. Препораките за диети вклучуваат корекција на исхраната, составот на храната и неговата содржина на калории. Менито на бремената жена со гестациски дијабетес треба, покрај тоа, да обезбеди снабдување со основни хранливи материи и витамини и да придонесе за нормализирање на гастроинтестиналниот тракт. Помеѓу 3 главни оброци треба да организирате закуски, а главната содржина на калории треба да биде во првата половина на денот. Но, последната закуска пред ноќниот сон треба да содржи и јаглени хидрати во количина од 15-30 g.
стр, блоккот 45,0,0,0,0 ->
Што можам да јадам со бремена дијабетес? Овие се ниски масни сорти на живина, месо и риба, храна богата со растителни влакна (зеленчук, мешунки и зрна), билки, млечни производи со малку маснотии и кисело-млечни производи, јајца, растителни масла, ореви. За да одредите каков вид овошје може да се внесе во исхраната, треба да ја процените стапката на пораст на нивото на гликоза во крвта веднаш по нивното внесување. Обично се дозволени јаболка, круши, калинки, агруми, праски. Прифатливо е да се консумира свеж ананас во мали количини или сок од ананас без додаден шеќер. Но, подобро е да се исклучат бананите и грозјето од менито, тие содржат сварливи јаглехидрати и да придонесат за брз раст на гликемијата.
стр, блоккот 46,0,0,0,0 ->
стр, блоккот 47,0,0,0,0 ->
Испорака и прогноза
Породувањето во гестациски дијабетес може да биде природно или по царски рез. Тактиките зависат од очекуваната тежина на фетусот, параметрите на карлицата на мајката, степенот на компензација на болеста.
стр, блоккот 48,0,0,0,0 ->
Со независно раѓање, нивото на гликоза се следи на секои 2 часа и со тенденција да се хипогликемични и хипогликемични состојби, на секој час. Ако жената за време на бременоста била на инсулинска терапија, лекот се администрира со инфузомат за време на породувањето. Ако диеталната терапија беше доволна за неа, одлуката за употреба на инсулин е донесена во согласност со нивото на гликемија. Со царски рез, потребно е гликемиско следење пред операцијата, пред да се отстрани детето, по отстранувањето на плацентата, а потоа на секои 2 часа.
стр, блоккот 49,0,0,0,0 -> стр, блоккот 50,0,0,0,1 ->
Со навремено откривање на гестациски дијабетес и постигнување стабилна компензација на болеста за време на бременоста, прогнозата за мајката и детето е поволна. Како и да е, новороденчињата се изложени на ризик од смртност кај новороденчиња и бараат внимателно следење од страна на неонатологот и педијатарот. Но, за една жена, последиците од бремениот дијабетес може да се појават неколку години по успешно породување во форма на дијабетес тип 2 или предјабетес.
Како се појавува гестациски дијабетес?
Не постојат недвосмислени мислења зошто дијабетесот се развива за време на периодот на раѓање дете. Се верува дека главната улога во ова ја игра реструктуирањето на телото на жената, поврзано со потребата за одржување на животот и развојот на фетусот.

Гестацискиот дијабетес за време на бременоста бара строга диета.
Во текот на овој период бебето се храни со плацентата. Ова тело произведува хормони кои го промовираат растот и развојот на фетусот, како и го блокираат дејството на инсулин кај мајката што чека. Како резултат, не се распаѓаат сите шеќери снабдени со храна. Панкреасот не е во состојба да произведе повеќе инсулин. Ова доведува до развој на хипергликемија, карактеристична за дијабетес.
Ризиците од ГДМ се утврдени со фактори:
- зголемена телесна тежина
- зголемување на телесната тежина за време на гестацијата, над нормалните вредности,
- над 25 години
- присуство на ГДМ за време на претходните бремености,
- дијабетес кај блиски роднини.
Веројатноста за развој на недостаток на инсулин е одредена не само од овие услови. Постојат и други фактори кои придонесуваат за појава на ГДМ.
Како е гестациски дијабетес
Симптомите на ГДМ не се разликуваат од манифестациите на дијабетес мелитус од првиот или вториот тип. Може да се сомневате во присуство на оваа состојба со следниве знаци:
- брзо зголемување на телесната тежина без очигледна причина,
- постојана жед
- зголемен излез на урина
- намален апетит
- општо влошување на благосостојбата.
Кога се појават овие симптоми, бремена жена треба да се јави кај својот лекар што е можно поскоро.
Дијагноза на дијабетес кај бремени жени
Ените за време на периодот на носење на дете треба редовно да поминат преглед, што вклучува утврдување на нивото на гликоза во крвта. Особено значајни се резултатите од оваа анализа за период од 24-28 недели. За пациенти кои имаат предиспозиција за развој на ГДМ, лекарите препишуваат дополнителни непланирани нивоа на шеќер во крвта.
Крвта се зема на празен стомак, по што на жената и се дава чаша захаросана вода. Вториот пат кога земаат крв после еден час. Доколку нивото на гликоза во крвта во овие два теста ги надмине дозволените вредности, на пациентот му се дијагностицира гестациски дијабетес.
Можни ефекти на ГДМ
При идентификување на оваа состојба, потребно е да се преземат мерки во насока на борба против хипергликемија што е можно поскоро. Во спротивно, некорегираниот дијабетес кај бремена жена може да доведе до последици:
- Раѓањето на дете со телесна тежина поголема од 4 кг е макросомија. Поради ова, породувањето е многу потешко, постои голема опасност од повреда, за што може да биде потребен царски рез.
- Предвремено појавување на трудот, развој на синдром на респираторна дистрес кај дете поврзано со недоволен развој на респираторниот систем во предвремена состојба.
- Хипогликемија по раѓањето кај бебе.
- Зголемена веројатност за развој на прееклампсија и други компликации кај жени за време на бременоста. Овие услови, исто така, претставуваат ризик за фетусот.

Дијагноза на гестациски дијабетес се заснова на анализа на постот на шеќер во крвта и после јадење.
Наведените компликации може да се спречат само според упатствата на лекарот што присуствува.
Третман за гестациски дијабетес
Корекција на хипергликемија кај бремена жена започнува со не-лекови методи:
- диети
- вежба
- контрола на шеќер во крвта.
Диеталната терапија е главната насока во третманот на гестациски дијабетес. Имплицира:
- Целосно исклучување од исхраната на лесно сварливи јаглени хидрати - слатки, шеќер, сокови, мед, печива.
- Одбивање на засладувачи, вклучително и производи кои содржат фруктоза, бидејќи тие се забранети за време на бременоста и доењето.
- Overените со прекумерна телесна тежина се ограничени во внесот на маснотии, целосно отфрлајќи ја преработената храна, мајонез и колбаси.
- Фракционална исхрана - се препорачува да се јаде храна во мали делови од 4 до 6 пати на ден. Глад не треба да се дозволи.
Физичка активност им е дозволена на оние пациенти кои немаат контраиндикации. За да се нормализираат нивоата на шеќер во крвта, доволно е да се шетате на свеж воздух секој ден 30 минути, да се направи водена гимнастика. Забранети се вежби кои го зголемуваат крвниот притисок, бидејќи тие можат да предизвикаат хипертоничност на матката.
Заедно со ова, се препорачува да водите дневник дневно, каде треба да наведете:
- Ниво на гликоза во крвта пред јадење, еден час после јадење за еден ден. Исто така, неопходно е да се регистрира овој индикатор пред спиење.
- Потрошена храна и храна.
- Во присуство на специјални ленти за тестирање - нивото на урина кетони утврдени наутро.
- Крвен притисок наутро и навечер - овој индикатор не треба да надминува 130/80 mm RT. Уметност.
- Моторна активност на фетусот.
- Телесна маса на жена.
Одржувањето на таков дневник ќе помогне да се следат можните отстапувања во здравствената состојба дури и пред почетокот на симптомите. Исто така, неопходно е лекарот подобро да го контролира текот на бременоста.
Во случај на недоволна ефикасност на третманот без лекови, жената треба да се упати на консултација со ендокринолог. Ако продолжат високи нивоа на гликоза во крвта, индицирани се препарати за инсулин. Правилно избраната доза на лекот е безбедна за жените. Инсулинот не ја преминува плацентата, така што не му штети на фетусот.
Испорака во ГДМ
По дијагнозата на гестациски дијабетес мелитус, секоја жена избира најпогоден метод на породување. Конечниот преглед се спроведува најдоцна во рок од 38 недели, според неговите резултати, лекарот ги утврдува можните изгледи за породување.
Со ГДМ, не се препорачува продолжување на бременоста повеќе од 40 недели. Ова значително ја зголемува веројатноста за појава на компликации за детето, бидејќи во ова време резервите на плацентата се намалуваат, а неговото прекинување може да се појави уште при раѓање. Поради оваа причина, периодот од 38 до 40 недела се смета за најповолен период за породување.
Препораки по породувањето
По породувањето, жените со ГДМ треба:
- Ако се спроведе инсулинска терапија, откажете го.
- Уште еден месец и половина да следиме диета.
- Следете ги нивото на гликоза во крвта три дена по раѓањето.
- Во период од 6-12 недели по породувањето - консултирајте се со ендокринолог, спроведете дополнителен преглед за да го процените метаболизмот на јаглени хидрати.
Womenените на кои им е дијагностициран гестациски дијабетес мелитус треба да преземат мерки при планирање на последователни бремености за да ја намалат веројатноста за повторно развивање на оваа патолошка состојба.

За да се спречат сериозните последици од ГДМ, жената треба редовно да го следи нивото на гликоза во крвта.
Децата кои се родени кај мајки со ГДМ имаат поголема веројатност да развијат дијабетес тип 2. Затоа, во текот на животот треба да се придржуваат на диета со мала содржина на шеќер, забележана од ендокринолог.
Превенција на дијабетес кај бремени жени
Знаејќи го присуството на фактори кои придонесуваат за развој на недостаток на инсулин, можете да ја намалите веројатноста за појава на оваа патолошка состојба.
За да се спречи развојот на ГДМ, на сите жени во текот на периодот на раѓање на децата им се препорачува да ги почитуваат превентивните мерки:
- Исхрана која исклучува лесно сварливи јаглени хидрати, ограничувајќи ја употребата на маснотии, сол.
- Нормализација на телесната тежина - препорачливо е да го направите ова пред бременоста.
- Редовна физичка активност, прошетки на свеж воздух.
- Ако имате роднини со дијабетес, еднаш годишно контролирајте ја гликозата во крвта на постот и после јадење.
Гестацискиот дијабетес мелитус е болест која може да се развие само за време на периодот на гестација. Хипергликемијата е опасна за развој на многу компликации и за мајката и за фетусот. Затоа, важно е да се преземат мерки насочени кон нормализирање на нивото на гликоза во крвта. Ако исхраната и другите не-лекови методи се неефикасни, се укажува на употреба на инсулин во зависност од количината на потрошена јаглени хидрати.
Што е опасно гестациски дијабетес за време на бременоста? Дијагностицирање и третман на ГДМ.
Во бременоста, хроничните заболувања може да се влошат или да се појават знаци на претходно непознати проблеми. Дијабетес за гестација може да биде проблем.

Според класификацијата на Светската здравствена организација, „гестациски дијабетес“ е дијабетес мелитус откриен за време на бременоста, како и нарушена толеранција на гликоза (перцепција на гликоза од страна на телото), исто така откриена во овој период. Нејзината причина е намалената чувствителност на клетките кон сопствениот инсулин (отпорност на инсулин), што е поврзано со висока содржина на хормони за бременост во крвта. По породувањето, нивото на шеќер во крвта најчесто се враќа во нормала. Сепак, веројатноста за развој на дијабетес тип 1 и тип 2 за време на бременоста не може да се исклучи. Дијагноза на овие болести се врши по раѓањето.
Кога анализирале податоци од повеќе студии, лекарите заклучиле дека повеќе од 50% од бремените жени со гестациски дијабетес подоцна развиваат вистински дијабетес мелитус подоцна во животот.
Кои се факторите на ризик за развој на ДДМ?
- Прекумерна тежина, дебелина
- Релативен дијабетес во непосредно семејство
- Бремена возраст над 30 години
- Оптоварена акушерска историја:
- Претходното дете е родено со тежина од повеќе од 4000 грама
- ГДМ во претходна бременост
- Хроничен спонтан абортус (рана и доцна спонтан абортус)
- Полихидрамниос
- Мртвородено
- Малформации кај претходните деца
Што е опасен гестациски дијабетес?
Гестацискиот дијабетес во повеќето клинички ситуации се развива помеѓу 16 и 32 недела од бременоста. Прекршувања на метаболизмот на јаглени хидрати, идентификувани претходно, како по правило, зборуваат за претходно незабележан пред-гестациски ("пред-бремеен") дијабетес.
Се разбира, подобро е да се научи за хронични заболувања пред бременоста, а потоа ќе биде можно да се компензираат за нив колку што е можно. Поради оваа причина, лекарите силно препорачуваат планирање на бременост. Во однос на подготовките за бременост, жената ќе ги помине сите основни прегледи, вклучително и идентификација на дијабетес. Ако се утврдат нарушувања на метаболизмот на јаглени хидрати, лекарот ќе ви препише третман, ќе даде препораки, а идната бременост ќе продолжи безбедно, а бебето ќе се роди здраво.
Главниот услов за управување со бременост комплицирана од дијабетес (и гестациски и други форми) е одржување на нивото на гликоза во крвта во рамките на нормалниот опсег (3,5-5,5 mmol / L). Инаку, мајката и бебето се во многу тешки услови.
Што се заканува на мама? Можно е предвремено раѓање и мртвородени деца. Висок ризик од развој на гестоза (со дијабетес се развива почесто и порано - до 30 недели), хидрамнион, а со тоа и фетоплацентарна инсуфициенција и неисхранетост на фетусот. Можеби развој на дијабетична кетоацидоза (состојба во која постои нагло зголемување на гликозата и концентрацијата на кетонските тела во крвта), инфекции на гениталниот тракт, кои се регистрираат 2 пати почесто и предизвикуваат инфекција на фетусот и предвремено раѓање. Исто така е можно прогресија на микроангиопатиите со исход во нарушен вид, функција на бубрезите, нарушен проток на крв низ садовите на плацентата и други. Aената може да развие слабост во трудот, која во комбинација со клинички тесна карлица и голем фетус, ќе направи неизбежност на породување по царски рез. Кај жени со дијабетес, заразни инфекции во постпарталниот период се почести.
Опасности за бебето
Карактеристиките на метаболизмот на јаглени хидрати меѓу мајката и детето се такви што фетусот прима гликоза од мајката, но не прима инсулин.Така, хипергликемија (прекумерна гликоза), особено во првиот триместар, кога фетусот сè уште нема свој инсулин, провоцира развој на разни малформации на фетусот . По 12 недели, кога телото на идното бебе го развива својот инсулин, се развива хиперинсулинемија, што се заканува на развој на асфиксија и повреди при породување, респираторен дистрес (синдром на респираторна дистрес) и хипогликемични состојби на новороденчиња.
Дали постои начин да се спречат овие тешкотии? Да Главната работа е свесност за проблемот и нејзина навремена корекција.
Дијагноза на ГДМ за време на бременоста
Првата точка во дијагнозата на гестациски дијабетес е проценка на ризикот од неговиот развој. При регистрација на жена за регистрација во антенатална клиника, се оценуваат голем број индикатори, на пример, како што се возраста и тежината на бремената жена, акушерската историја (присуство на гестациски дијабетес за време на минатите бремености, раѓање деца со тежина поголема од 4 кг, мртвородено и други), семејна историја (присуство на дијабетес во роднини) и така натаму. Следната табела е населена:
| Параметри | Висок ризик | Умерен ризик | Низок ризик |
| Womanена над 30 години | Да / не | да | Помалку од 30 |
| Дијабетес тип 2 кај блиски роднини | да | не | не |
| Историја на GDS | да | не | не |
| Нарушена толеранција на гликоза | да | не | не |
| Глукозурија за време на претходна или дадена бременост | да | Да / не | не |
| Историја на хидрамнион и големо овошје | Да / не | да | не |
| Раѓање дете со тежина од повеќе од 4000 g или мртвороденче во историјата | Да / не | да | не |
| Брзо зголемување на телесната тежина за време на оваа бременост | Да / не | да | не |
| Преголема тежина (> 20% од идеална) | Да | да | не |
Да обрнеме внимание на параметарот „Раѓање дете со тежина поголема од 4 кг“. Не е случајно што е вклучено во проценката на ризик од гестациски дијабетес. Раѓањето на такво бебе може да укаже на развој на вистински дијабетес и гестациски дијабетес во иднина. Затоа, во идниот момент на зачнување, неопходно е да се планира и постојано да се следи нивото на шеќер во крвта.
Откако го утврди ризикот од развој на дијабетес, лекарот избира тактика за управување.
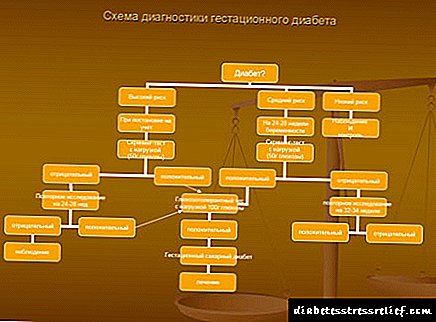
Вториот чекор е земање примероци од крв за да се утврди нивото на шеќер, што треба да се направи неколку пати за време на бременоста. Ако барем еднаш содржината на гликоза надмине 5 mmol / l, се спроведува понатамошно испитување, имено, тест за толеранција на глукоза.
Кога тестот се смета за позитивен? При спроведување на тест со товар од 50 гр гликоза, нивото на гликемија се проценува на празен стомак и по 1 час. Ако гликозата на постот надминува 5,3 mmol / L, а по 1 час вредноста е поголема од 7,8 mmol / L, тогаш треба да се препише тест со 100 g гликоза.
Гестацискиот дијабетес мелитус се дијагностицира доколку гликозата на постот е поголема од 5,3 mmol / l, по 1 час - над 10,0 mmol / l, по 2 часа - над 8,6 mmol / l, по 3 часа - над 7,8 mmol / l. Важно: зголемувањето на само еден од индикаторите не дава дијагноза. Во овој случај, тестот мора да се повтори повторно по 2 недели. Така, зголемувањето на 2 или повеќе индикатори укажува на дијабетес.
Правила за тестирање:
- 3 дена пред прегледот, бремената жена е на нејзината вообичаена диета и се придржува кон нејзината вообичаена физичка активност
- Тестот се изведува наутро на празен стомак (после ноќно постење најмалку 8 часа).
- По земање на примерок од крв на празен стомак, пациентот треба да пие раствор на гликоза, кој се состои од 75 грама сува гликоза растворена во 250-300 ml вода, за 5 минути. Втор примерок на крв за да се утврди шеќерот во крвта се зема 2 часа по вчитувањето на гликозата.
Нормални вредности на гликемија:
- гликемија на постот - 3,3-5,5 mmol / l,
- гликемија пред јадење (базална) 3,6-6,7 mmol / l,
- гликемија 2 часа после јадење 5,0-7,8 mmol / l,
- гликемија пред спиење 4,5-5,8 mmol / l,
- гликемија на 3,00 5.0-5,5 mmol / L.
Ако резултатите од студијата се нормални, тогаш тестот се повторува на 24-28 недела од бременоста, кога се менува хормоналната позадина. Во претходните фази, ГДМ често не се открива, а дијагнозата после 28 недели не секогаш спречува развој на компликации кај фетусот.
Сепак, бремените жени не се соочуваат само со висок шеќер во крвта. Понекогаш тест на крвта "покажува" хипогликемија - низок шеќер во крвта. Најчесто, хипогликемијата се развива за време на постот. За време на бременоста, внесувањето на гликоза од клетките се зголемува, и затоа не треба да се дозволуваат долги паузи помеѓу оброците и во никој случај не треба да се „седне“ на диета насочена кон губење на тежината. Исто така, понекогаш во анализите можете да најдете гранични вредности кои секогаш секогаш укажуваат на поголем ризик од развој на болеста, затоа е неопходно строго да се следат пребројувањето на крвта, да се придржуваат до препораките на лекарот и да се следат диети пропишани од специјалист.
Неколку зборови за третман на гестациски дијабетес
Бремена жена која има дијабетес, мора да го совлада методот на самоконтрола на гликемијата. Во 70% од случаите, гестацискиот дијабетес се коригира со диети. Навистина, се случува производство на инсулин и нема потреба од инсулинска терапија.
Главните принципи на исхраната за ГДМ:
- Дневната исхрана мора да се подели помеѓу јаглени хидрати, масти и протеини -35-40%, 35-40% и 20-25%, соодветно.
- Содржината на калории во услови на прекумерна тежина треба да биде 25 kcal на 1 кг тежина или 30 - 35 kcal на 1 кг со нормална тежина. На жените со прекумерна тежина им се даваат препораки за тоа како да се намали или стабилизира. Неопходно е да се намали внесот на калории со посебно внимание, без да се преземат тешки мерки.
- Лесно сварлива јаглени хидрати, односно какви било слатки, се исклучени од дневното мени.
Дали здравата жена треба да звучи аларм ако сака слатки? „Loveубовта кон слатките“ треба да предупредува дали има промени во анализите. Но, во секој случај, треба да се придржувате до препораките во исхраната и да не претерувајте со слатки или нешто друго. Треба да запомните дека сакате да јадете „нешто слатко“ почесто од желбата само да празнувате. Затоа, „слаткото“ може да се замени со овошје. - Намалете ја количината на потрошена маст со збогатување на диетата со растителни влакна (овошје и зеленчук) и протеини на 1,5 g / kg.
Во случај да не е можно да се поправи нивото на гликемија со една диета, неопходна е инсулинска терапија, која се пресметува и титрира (прилагодува) од страна на присутните лекар.
Гестацискиот дијабетес е т.н. не само затоа што се манифестира (манифестира) за време на бременоста. Друга карактеристика на тоа е што нејзините симптоми исчезнуваат по породувањето. Меѓутоа, ако жената претрпела гестациски дијабетес за време на бременоста, ризикот од развој на вистински се зголемува за 3-6 пати. Затоа, важно е да се следи жената по породувањето. 6 недели по раѓањето, задолжително е проучување на состојбата со метаболизмот на јаглени хидрати на мајката. Ако не се пронајдат промени, контролата се доделува еднаш на 3 години, а во случај на нарушена толеранција на гликоза - издавање препораки за исхрана и набудување еднаш годишно.
Во овој случај, сите последователни бремености треба строго да се испланираат.
Што е опасен гестациски дијабетес?
Опасноста од болеста е двојна. Прво, треба да запомните за ефектот врз телото на самата пациентка. Уште поважен фактор е ефектот врз фетусот. Гестациски дијабетес кај бремена жена може да предизвика гестоза (бременост токсикоза), синдром на прееклампсија (висок крвен притисок и нарушена бубрежна функција). Инаку, гестацискиот дијабетес не претставува сериозна закана за мајката. Вредностите на показателите на шеќер за време на бременоста обично не се толку големи како кај дијабетесот тип 2, а бременоста е прилично краток период во кој сериозни, опасни по живот компликации ретко успеваат да се развиваат. Но, ако не се занимавате со третман на гестациски дијабетес, тогаш таа носи таква опасност како дегенерација во полноправно дијабетес тип 2. И ова е болест што ќе прогонува некое лице цел живот, и од која нема да биде лесно да се ослободиме.
Последици за детето
Но, главната опасност е ефектот врз фетусот. Факт е дека гликозата слободно тече низ неа преку плацентарната бариера. На почетокот на бременоста, фетусот сè уште нема формирано свој панкреас. Затоа, бета клетките на панкреасот на мајката работат во двојно волумен, создавајќи инсулин и за себе и за бебето. Со текот на времето, ситуацијата се менува, бидејќи на крајот на бременоста, сопствените клетки за производство на инсулин на детето почнуваат да работат. Меѓутоа, ако има премногу гликоза во крвта на фетусот, тогаш тие работат со пренапон. Како резултат, новороденче може да развие панкреасна инсуфициенција и дијабетес тип 1.
Вишокот на гликоза доставена на фетусот може да предизвика други непријатни последици. Таквата вишок гликоза се претвора во масно ткиво, а масата на детето почнува да ја надминува нормалната. Тој може значително да зголеми некои делови од телото, додека други ќе останат нормални. И ова му се заканува на мајката со тешко раѓање, а на детето со раѓање. Најопасните повреди на черепот и 'рбетот. Понекогаш бремена жена не може да роди такво бебе самостојно и мора да има царски рез. Исто така, можни се такви абнормалности во развојот на фетусот како што е неговата хипоксија, неразвиеност на кардиоваскуларните, дигестивните системи и отсуството на сурфактант (супстанца што го штити респираторниот систем). Така, смртноста кај новороденчиња родени кај мајки со гестациски дијабетес е нагло зголемена.
Покрај тоа, за новороденче, бременост пондерирана од ГДМ е полн со:
- повреда на пропорциите на телото,
- отекување на ткивата,
- жолтица
- хипогликемија.
Дијагноза на дијабетес кај бремени жени
Знаците на гестациски дијабетес поврзани со хормонални промени во телото обично почнуваат да се појавуваат не веднаш по почетокот на бременоста, туку од 20-та недела. Точно, ако бремената жена го скрила дијабетес мелитус пред забременувањето, тогаш ова исто така може негативно да влијае на развојот на фетусот.
Постои само еден начин да се открие присуство на гестациски дијабетес - тест на крвта за шеќер. Навистина, за време на бременоста, симптомите на дијабетес често може да бидат отсутни, бидејќи има само релативно мали зголемувања на шеќерот во крвта. И ако се присутни симптоми (на пример, жед, чести мокрење, замор, чешање на кожата, зголемен апетит), тогаш тие обично се припишуваат на манифестации на токсикоза, нарушувања во исхраната, хормонални промени, стрес, итн.
За откривање на латентен дијабетес кај бремени жени, потребни се тестови на крвта за шеќер. Тестовите на крвта за шеќер за време на бременоста обично се прават три пати. Првиот пат - при регистрација, вториот - во вториот триместар (во текот на 24-28 недела), третиот - непосредно пред раѓањето. Ако индикаторите на првиот тест се надвор од нормалниот опсег, се прави втор тест.
Крвта се зема на празен стомак наутро. Пред тестот, неопходно е да се избегне физички напор, земање лекови.
Крвта за шеќер за време на бременоста обично се зема од вена, бидејќи резултатите добиени при земање прсти се неинформативни.
Вредноста на нормата на гликоза за бремени жени е помала од 5,1 mmol / l. Со индикатори од 5.1-7,0 mmol / l, се дијагностицира GDM. Со поголемо отстапување од нормата (повеќе од 7,0 mmol / l), постои причина да се сомнева во манифест (т.е. за прв пат дијагностициран) дијабетес тип 2.
Покрај тоа, може да се изврши тест за толеранција на глукоза. Со овој тест на пациент му се дава чаша гликоза (обично 75 гр гликоза на 300 гр вода) на празен стомак и се прави тест на крвта после 2 часа.Во овој период, пациентот е исто така контраиндициран во храна, пијалоци и вежби. GDM се дијагностицира со стапки над 8,5 mmol / L.
Други тестови на дијабетес:
- гликувана анализа на хемоглобин,
- за холестерол
- шеќер во урина
- биохемиски тест на крвта,
- анализа на урина според Нечипоренко,
- анализа на нивото на женските хормони.
Може да се изврши и ултразвук и КТ на фетусот, плацентарна доплерографија.
Диета за гестациски дијабетес
Сепак, тие прибегнуваат кон инсулин само ако друг метод на лекување, диета, е неефикасен. Како и со другите видови на дијабетес, целта на диетата за ГДМ е првенствено да ја намали гликозата во крвта. Дозволени се само „меки“ диети, со умерено ограничување на јаглени хидрати, бидејќи постои зголемен ризик од кетоацидоза, што може да предизвика диети без јаглени хидрати. Не треба да заборавиме дека развојот на фетусот мора да биде нормален, и за ова треба да ги прими сите потребни хранливи материи. Затоа, диетата треба да биде балансирана.
Забрането е слатки, шеќер, слатки, слатки колачи, сокови со голема содржина на шеќер, слатко овошје, производи кои содржат заситени масти - маргарин и јадења подготвени на него, слатки пијалоци (вклучувајќи кафе и чај со шеќер). Тестенините, компирите (дури и варени) треба да бидат ограничени. Од месо и живина препорачливо е да изберете сорти со малку маснотии (телешко, мисирка). Се препорачува да се зголеми внесот на храна богата со растителни влакна, особено зеленчукот.
Вкупниот дневен внес на калории не треба да надминува 1800 kcal. Оптималниот однос на јаглени хидрати, масти и протеини е 45%, 30% и 25%. Треба да пиете доволно - најмалку 1,5 литри на ден.
Исхраната е исто така важна. Треба да има често и малку по малку (3 главни оброци и 2-3 закуски), не прејадете.
Во случај на хипогликемија (за оние кои се подложени на инсулинска терапија), се препорачува да имате некој сладок производ, на пример, јаболко или шише сок, што би помогнало да се врати нивото на шеќер во нормала.
Надзор на доктор
Третман на гестациски дијабетес се врши главно дома. Сепак, се прави и задолжителна хоспитализација за преглед - во првиот триместар, во 19-20 и 35-36 недела. Во овој случај, се утврдува состојбата на мајката и нејзиниот фетус.
Пациентот треба периодично да дава урина за да се утврди содржината на кетонските тела. Присуството на кетонски тела значи дека постои декомпензација на болеста.
Бременоста со дијабетес треба да ја следи лекар. За таа цел, потребно е да се посетува гинеколог и ендокринолог еднаш на секои две недели или еднаш неделно со декомпензација на дијабетес.
Самоконтрола
Треба да се запомни дека употребата на инсулин подразбира постојан само-мониторинг од страна на пациентот. Тоа е, една бремена жена треба да ја следи концентрацијата на гликоза во крвта во текот на денот. Се препорачува да го направите ова најмалку 7 пати на ден (еден час и еден час по појадокот, ручекот и вечерата и пред спиење). Инаку, постои висок ризик од хипогликемични состојби. Ако пациентот е само на диета, тогаш глукозата се мери на празен стомак наутро и еден час после јадење.
Покрај тоа, неопходно е постојано да се следи крвниот притисок, телесната тежина.
Физички вежби
Пациент со гестациски дијабетес може да биде пропишан физички вежби кои помагаат да се согори вишокот гликоза и да се намали телесната тежина. Сепак, треба да се има предвид дека бременоста не дозволува никакви трауматски спортови, бидејќи тие можат да бидат опасни за фетусот. Исто така, не се препорачуваат стомачни вежби.
Ако се даде правилен третман, тогаш негативните последици обично се отсутни. Породувањето кај дијабетес обично оди добро, но не се исклучуваат разни компликации. Доколку е потребно, рано раѓање, царски рез.
Повеќето пациенти ја толерираат болеста без последици и се ослободуваат од дијабетес веднаш откако ќе заврши бременоста. Сепак, ГДМ е алармантно bellвонче што укажува на висок ризик (над 50%) од развој на дијабетес тип 2 во иднина (во текот на следните 15 години).Ова е особено точно за оние мајки кои малку ја следат нивната тежина и имаат вишок килограми. Сепак, понекогаш ГДМ по породувањето станува полноправно дијабетес тип 2. Ова се случува кај 10% од пациентите. Многу поретко се забележува трансформацијата на гестацискиот дијабетес во болест тип 1. Ако бременоста се појави повторно, тогаш со голема веројатност ќе се појави релапс на ГДМ.