Дијабетична фетопатија: тековни докази
- Карактеристичен изглед на новороденчето:
- голема телесна тежина (4-6 кг),
- црвеникаво-цијанотична сенка на кожата,
- петехијален осип (во форма на дамки хиподермични крварења) на кожата,
- изобилство лубриканти слични на сирење (белузлаво-сива маса) на кожата,
- кожата и меките ткива се отечени,
- Подуено (отечено) лице,
- голем абдомен (претерано развиена поткожна маст)
- широко рамо,
- кратки екстремитети.
- Респираторна вознемиреност кај новороденче (поради недостаток на синтеза на одредена супстанција во белите дробови (сурфактант), што им помага да се исправи со првиот здив), останување без здив или респираторно апсење е можно веќе во првите часови од животот.
- Jaолтица (жолтилост на кожата и склера (протеини) на очите). Оваа состојба не треба да се меша со физиолошка жолтица, што е доста честа појава кај новороденчиња во врска со замена на феталниот хемоглобин (протеин што содржи железо од црвени крвни клетки одговорен за респираторна функција) со возрасен хемоглобин. Физиолошката жолтица кај новороденчињата е придружена и со жолтилост на кожата, склера (протеини) на очите, се манифестира на 3-4-тиот ден од животот и самостојно поминува до 7-8-от ден. Во дијабетична ембрио-фетопатија жолтицата е знак на патолошки промени во црниот дроб и бара терапевтски мерки.
- Невролошки нарушувања може да се појават и во првите часови од животот:
- намален тонус на мускулите
- угнетување на цицачкиот рефлекс,
- намалена активност, која се заменува со синдром на хипер-ексцитабилност (вознемиреност, нарушување на спиењето, тремор (трепет) на екстремитетите).
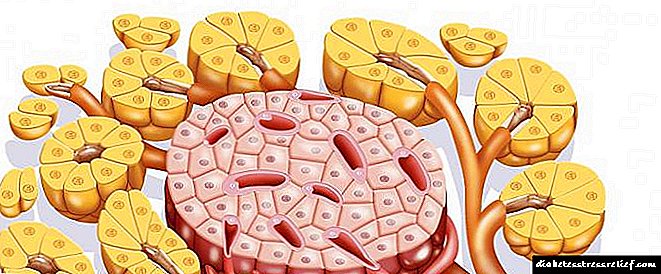
- Дијабетес мелитус или пред-дијабетична состојба (гранична состојба помеѓу дијабетес и нормално функционирање на панкреасот) кај мајката. Во предијабетична состојба, секрецијата (производството) на инсулин (панкреасниот хормон одговорен за употреба на глукоза) е намалена или автоматизмот на производството на овој хормон е нарушен (нормално, инсулин се произведува како одговор на внесот на гликоза за негово понатамошно користење).
Дијабетичната ембриофетопатија се развива на следниов начин: преку бебето плацентата на мајката се доставува прекумерна количина гликоза (шеќер) на бебето, како резултат на што панкреасот на фетусот произведува вишок инсулин. Вишокот шеќер под дејство на инсулин се претвора во маснотии, што доведува до забрзан раст на фетусот, прекумерно таложење на поткожното масно ткиво. - Мајчиниот гестациски дијабетес (или бремена дијабетес) е состојба во која панкреасот не може да произведе повеќе инсулин (земајќи ги предвид потребите на бебето), што резултира со зголемено ниво на шеќер кај мајката. Како по правило, оваа состојба се развива во втората половина на бременоста.
Акушер-гинеколог ќе помогне во третманот на болеста
Третман на дијабетична фетопатија
- Половина час по раѓањето, детето се инјектира со гликоза (раствор од 5%), а потоа се наведува на секои два часа доењето. Ако мајката нема млеко, тогаш е можно да се хранат млеко на други жени кои се во породување. Оваа мерка е неопходна за да се спречи развој на хипогликемија (критично намалување на гликозата во крвта). Хипогликемијата се развива како резултат на нагло прекинување на мајчината гликоза во крвта на бебето (по завој на папочната врвца), додека панкреасот кај новороденчето продолжува да произведува инсулин (хормон произведен од панкреасот, кој е одговорен за употреба на гликоза). Развојот на хипогликемија е исклучително опасен и може да предизвика смрт на новороденче.
- За да се врати респираторната функција, се користи вештачка вентилација на белите дробови (во некои клиники се администрира сурфактант - супстанција која е неопходна за првиот здив, им помага на белите дробови да се исправат и да започнат со дишење). Кај новороденчиња со дијабетична фетопатија, сурфактантот не се произведува во доволни количини.
- За невролошки нарушувања, се администрира калциум и магнезиум.
- За третман на жолтица (нарушена функција на црниот дроб, придружена со жолтилост на кожата и склера (протеини) на очите), се препишуваат УВ сесии. Детето е ставено под една или повеќе ултравиолетови ламби, додека очите се покриени со посебен заштитен завој. Лекарот го прилагодува времетраењето на постапката (за да се избегнат изгореници).
Компликации и последици
- Трансформација на дијабетична фетопатија во новороденче дијабетес мелитус (дијабетес на новороденче).
- Неонатална хипоксија (состојба која се карактеризира со недоволен кислород во крвта и ткивата на фетусот и новороденчето).
- Респираторен дистрес синдром на новороденчето - ова нарушување е најчеста причина за смрт кај деца родени со дијабетична фенопатија.
- Хипогликемија (критично намалување на гликозата во крвта). Оваа состојба може да се развие како резултат на нагло прекинување на мајчината гликоза во крвта на бебето (по завој на папочната врвца) против позадината на континуирано лачење на инсулин (хормон произведен од панкреасот, кој е одговорен за употреба на гликоза) од панкреасот на бебето. Развојот на хипогликемија е исклучително опасен и може да предизвика и смрт на новороденче.
- Нарушување на минералниот метаболизам кај новороденчето (недостаток на калциум и магнезиум), што негативно влијае на функцијата на централниот нервен систем. Во иднина, таквите деца можеби заостануваат во менталниот и психолошкиот развој.
- Акутна срцева слабост.
- Детска предиспозиција за дијабетес тип 2.
- Дебелината
Гестациски дијабетес
Се развива по 20-та недела од бременоста. Плацентата произведува лактозоматотропин, хормон што ја намалува чувствителноста на периферните ткива кон инсулин. Womenените со дебелина или големо зголемување на телесната тежина за време на бременоста страдаат. Забранетата наследност е исто така важна.
Фетална фетопатија кај бремени жени со гестациски дијабетес мелитус се јавува во 25% од случаите. Состојбата на новороденчето е ретко тешка.
Компликации од бременост и породување со дијабетес
 Постои важен постојан мониторинг.
Постои важен постојан мониторинг.
- прогресија на компликации на дијабетес мелитус (нефропатија, ретинопатија),
- рани спонтани абортуси,
- тешка гестоза,
- хипертензија (честопати доведува до прееклампсија и еклампсија),
- полихидрамнион
- хронична фетална хипоксија на фетусот,
- секундарни инфекции со намалување на имунитетот (колпитис, пиелонефритис),
- повреди при раѓање кај новороденче (заради големата тежина на бебето),
- висок ризик од хируршка испорака (царски рез) и постоперативни компликации,
- мртвородено, малформации,
- Често има предвремено раѓање.
Внимание! Треба да се подготвите за раѓање дете однапред! Ако го стабилизирате шеќерот во крвта во фазата на планирање на бременоста, можете да ги избегнете најсериозните компликации.
Опции за фетопатија
Во зависност од степенот на оштетување, патолошкиот синдром се манифестира на различни начини.
Тежината на клиничките манифестации зависи од формата на заболувањето на мајката и степенот на надоместок на нејзината состојба за време на бременоста. Дијабетесот тип 1 е особено опасен.
- Хипопластична опција. Карактеристично е за тежок дијабетес мелитус со васкуларни компликации (нефропатија, ретинопатија). Последица на пораз на малите садови на плацентата, што доведува до неухранетост. Честопати се јавува интраутерина смрт на фетусот, неухранетост, конгенитални малформации.
 Ефектите од хипоксија
Ефектите од хипоксија
- Хипертрофична опција. Се развива против позадина на висока хипергликемија, но без изразени васкуларни компликации. Се раѓа незрело бебе со голема телесна тежина.
Карактеристични знаци
| Макрозомија | Голема телесна тежина на детето (над 4 кг во целосна бременост). |
Зголемување на количината на поткожното ткиво. Се манифестира со формирање на масни набори на вратот, трупот и екстремитетите.
Честопати, тежината на новороденче достигнува 5 кг или повеќе (џински фетус).
 Џин
Џин- лице во облик на месечина (како кај пациенти кои долго примале глукокортикоиди),
- краток врат
- „Пливање“ на очите
- повреда на пропорциите: долго тело, широки рамења, кратки екстремитети.
 Специфичен изглед
Специфичен изглед- пастилност
- црвена боја со синкава нијанса боја на кожа,
- хипертрихоза
- намален тонус на мускулите и физиолошки рефлекси.
 Особена боја на кожа
Особена боја на кожа  Косата на телото
Косата на телото- останување без здив
- учество во чин на дишење помошни мускули ("игра" на крилјата на носот, повлекување на меѓуребрениот простор и градната коска),
- цијаноза.
Понекогаш се развива тешка респираторна слабост.
 Х-зраци слика на белите дробови
Х-зраци слика на белите дробовиСе јавува во првите часови од животот. Тоа се објаснува со зголемено ниво на инсулин во фетусот.
- нистагмус, "лебдечки" движења на очното јаболко,
- тремор (трепет) на екстремитетите,
- понатамошната возбуда на детето се заменува со летаргија,
- периоди на цијаноза, апнеа,
- може да има грчеви.
 Следењето на шеќерот во крвта е многу важно!
Следењето на шеќерот во крвта е многу важно!Честа патологија
Исто така кај деца со дијабетична ембриофетопатија се наоѓаат:
- Вродени малформации. Најчести: дефекти на срцето (интервентрикуларен септален дефект, транспозиција на одличните садови, отворен аортен канал), централен нервен систем (аненцефалија), расцеп на усните и непцето, малформации на бубрезите.
- Намалено ниво на калциум и магнезиум во крвта. Доведува до зголемена ексцитабилност, респираторни нарушувања. Може да предизвика напади.
- Политехемија е патолошки синдром кој се карактеризира со зголемување на црвените крвни клетки и хемоглобин. Тоа се објаснува со зголемено формирање на црвени крвни зрнца како одговор на хроничен стрес. Клинички се манифестира со црвена боја на кожа, кардиоваскуларни и респираторни нарушувања.
- Jaолтица Со полицитемија, распаѓањето на „вишокот“ на црвени крвни зрнца доведува до зголемување на нивото на билирубин во крвта. Недостаток на екскреторна функција на црниот дроб како резултат на морфофункционална незрелост е исто така важен. Билирубин се акумулира во кожата. При високи концентрации во крвта, може да навлезе во крвно-мозочната бариера и да предизвика оштетување на мозокот.
- Повредите при раѓање (цефалоатоми, фрактури на јаглерод). Последица на огромната големина на фетусот. Раѓањето на дете со тежина од над 5 кг создава потешкотии дури и со хируршка испорака.
- Перинатално оштетување на централниот нервен систем. Последователно се манифестира со задоцнување во формирањето на моторни вештини.
- Зголемена слезина и црниот дроб.
 Иктерично боење на кожата
Иктерично боење на кожата
План за скрининг за мајки дијабетес
Помага при спречување на животни опасни компликации.
- Инспекција и проценка на физичките параметри (мерење и мерење на растот).
- Комплетна крвна слика, определување на хемоглобин и хематокрит.
- Следете ги отчукувањата на срцето и дишењето.
- Проценка на крвните гасови (помага да се открие респираторни нарушувања во рана фаза).
- Биохемија: билирубин, електролити.
- Контрола на гликоза во крвта на секои два часа од раѓањето.
- Ултразвук на срцето и абдоминалните органи.
- Во случај на респираторни нарушувања, индициран е рендген на градниот кош.
Испитување на новороденче од мајка со дијабетес секогаш се спроведува итно! За ова, детето е пренесено во специјализиран оддел.
 Монитор за најмалите
Монитор за најмалите
Како да му помогнете на бебето?
Дијабетична фетопатија кај новороденчиња бара медицинска помош веднаш по раѓањето.
- Соодветни температурни услови. Сите деца со овој проблем лошо ја задржуваат топлината како резултат на незрелоста на механизмите за терморегулација. Понекогаш е потребен инкубатор.
- Во случај на респираторни нарушувања, се користи кислородна терапија. Во тешка респираторна слабост, потребна е механичка вентилација.
- Нормализирајте го шеќерот во крвта. Ако мајката има сериозен дијабетес мелитус, инфузија од 10% гликоза започнува веднаш по раѓањето, без да се чека за резултатот од тест на крвта.
- Корекција на нарушувања на електролити. Инфузиона терапија се спроведува земајќи го предвид дневниот услов на калциум и магнезиум, како и нивниот недостаток кај овој пациент.
- Фототерапија се користи за лекување на жолтица.
- Во случај на откривање на вродени малформации, се врши нивна хируршка корекција. по стабилизирање на бебето.
 Комплет за медицинска сестра
Комплет за медицинска сестра  Механичка вентилација
Механичка вентилација  Уредот ќе ја обезбеди саканата брзина на интравенска администрација
Уредот ќе ја обезбеди саканата брзина на интравенска администрација  Фототерапија
Фототерапија
Внимание! Ако мајката која чека, има дијабетес, породувањето треба да се спроведе во акушерски институции на високо ниво, каде има сè за да се обезбеди квалификувана нега.
Превентивните мерки вклучуваат следење на бремена жена, лекување и откривање на дијабетес.
Колку трае третманот?
Добро попладне Myена ми неодамна се породи. Има проблеми со детето. Тие велат дека неговата сопруга има дијабетес. Синот веднаш бил однесен на интензивна нега. Никој не сака да ми каже колку долго ќе биде таму? Факт е дека треба да одам на службено патување. Не знам дали ќе бидам на време за празнење? Кажи ми, колку време е потребно за лекување на новороденче од дијабетична фетопатија?
Здраво Времето на лекување зависи од сериозноста на состојбата на детето и присуството на компликации. Препорачувам да разговарате со вашиот лекар.
Може ли жена со дијабетес да роди здраво бебе?
Здраво Имам гестациска старост од 25 недели. Неодамна се вратив од докторот во солзи: тие рекоа дека имам гестациски дијабетес. Секогаш сите тестови беа нормални! Читам секакви ужаси и многу се плашам за бебето. Што ќе се случи со него сега?
Добро попладне Не грижете се, феталната плодност кај бремени жени со гестациски дијабетес се јавува само кај 25% од новороденчиња. Добро е што дијагнозата е направена навреме, ова ќе помогне да се избегнат компликации.
Причини за дијабетична фетопатија:

Womenените со дијабетес и нивните новороденчиња се изложени на ризик од развој на акушерски и новородени компликации. Ова се однесува на двата случаи на дијабетес дијагностицирани пред бременоста и гестацискиот дијабетес. Дијабетесот за време на бременоста е лабилен, веројатноста за декомпензација се зголемува, васкуларните компликации напредуваат. Прогнозата за мајката и фетусот зависи не толку од времетраењето на болеста, туку од степенот на нејзината компензација пред и за време на бременоста, почетните компликации и нивната последователна прогресија.
Според официјалната статистика, & nbsp & nbsp инциденцата на дијабетес кај бремени жени во Руската Федерација во последните 10 години е зголемена за 20%.
Гестацискиот дијабетес, како по правило, се развива по 20-тата недела од бременоста, кога плацентата започнува да функционира активно - нова ендокрина жлезда која произведува хорионски лактозоматотропин, која е близу во своите биолошки својства до соматотропниот хормон. Овој хормон го промовира развојот на отпорност на инсулин во периферните ткива, ја активира глуконогенезата во црниот дроб и со тоа ја зголемува потребата за инсулин. Најголем ризик од развој на оваа патологија е забележан кај жени со зрела возраст (над 25 години) со дебелина и / или големо зголемување на телесната тежина за време на бременоста, кај роднини со дијабетес мелитус.Ризикот исто така се зголемува ако претходните бремености биле придружени со гестациски дијабетес или раѓање на дете со телесна тежина поголема од 4000 g, а за време на оваа бременост биле дијагностицирани макросомија и полихидрамнион.
Можни се следните компликации од бременост и породување кај жени со дијабетес:
декомпензација на дијабетес мелитус со наизменични хипогликемични состојби и кетоацидоза,
влошување на нефропатија, ретинопатија и други компликации
дијабетес мелитус
спонтани абортуси, особено во раните фази (кај 30% од бремените жени, што е 4 пати поголема веројатност отколку кај општата популација),
тешка гестоза, која е забележана кај скоро 50% од бремените жени со дијабетес мелитус (кај општата популација - 3-5%),
артериска хипертензија предизвикана од бременост и, следствено на тоа, зголемен ризик од прееклампсија и еклампсија (4 пати поголема веројатност отколку кај популацијата),
полихидрамнион
фетоплацентарна инсуфициенција и хронична фетална хипоксија,
бубрежни инфекции и вулвовагинитис со намалување на неспецифичен отпор на организмот,
ризик за време на породувањето заради голем фетус,
зголемен ризик од хируршки интервенции (царски рез), хируршки и постоперативни компликации,
висок ризик од предвремено раѓање (забележано кај 24% од случаите споредено со 6% кај популацијата),
фетални малформации и мртвороденче (во 10 - 12%).
Симптоми на дијабетична фетопатија:
Најчеста малформација кај деца чии мајки се болни со дијабетес е синдром на каудална дискинезија, вклучително и отсуство или хипоплазија на сакрумот, опашката, понекогаш лумбалните пршлени и неразвиеноста на бедрената коска. Тие исто така опишуваат зголемен ризик од развој на дефекти на мозокот (аненцефалија), бубрези (аплазија), удвојување на уретерите, дефекти на срцето и обратна локација на органи.
Мора да се запомни дека зачестеноста на перинатална компликации зависи од сериозноста и степенот на компензација за дијабетес. Во овој поглед, неопходно е да се побара строга компензација за дијабетес дури и кога жената планира бременост. Истиот услов се однесува на гестацискиот период.
Во бременоста, во однос на позадината на дијабетес мелитус, во 90-100% од случаите фетусот формира синдром наречен дијабетична фетопатија. Перинатална смртност кај дијабетична фетопатија е 2-5 пати поголема отколку кај општата популација.
Дијабетичната фетопатија се заснова на неколку фактори: плацентарна инсуфициенција, хормонална плацентарна дисфункција, хипергликемија кај мајките.
Хипергликемија на мајката доведува до хипергликемија во циркулаторниот систем на детето. Гликозата лесно продира во плацентата и постојано минува на фетусот од крвта на мајката. Исто така, се јавува активен транспорт на аминокиселини и пренесување на кетонски тела на фетусот. Спротивно на тоа, инсулин, глукагон и масни киселини на мајката не влегуваат во крвта на фетусот. Во првите 9-12 недели од бременоста, панкреасот на фетусот сè уште не произведува свој инсулин. Овој пат одговара на фазата на фетална органогенеза, кога со постојана хипергликемија кај мајките, & nbsp & nbsp, во него се формираат главно срце, 'рбет,' рбетниот мозок и гастроинтестинални дефекти.
Од 12-та недела на развој на фетусот, панкреасот на фетусот започнува да синтетизира инсулин, а реактивната хипертрофија и хиперплазија на б-клетките на панкреасот на фетусот се развиваат како одговор на хипергликемија. Поради хиперинсулинемија, се развива фетална макрозомија, како и инхибиција на синтеза на лецитин, што ја објаснува високата инциденца на синдром на респираторна дистрес кај новороденчиња. Покрај тоа, во патогенезата на макрозомија е важен вишокот на внес на глукоза и аминокиселини преку плацентата, како и хиперкортицизам. Одржливоста на нивото на гликоза во крвта на мајката ја стимулира активноста на хипофизата - фетусот на надбубрежната кората.
Како резултат на хиперплазија на β-клетки и хиперинсулинемија, се појавува тенденција за тешка и продолжена хипогликемија кај новороденчиња. Кога плацентата е одделена, протокот на гликоза кон фетусот нагло престанува, додека хиперинсулинемијата не се намалува, како резултат на која хипогликемијата се развива во првите часови по раѓањето.
Клинички и дијагностички критериуми:
голема маса и должина на телото при раѓање (макросомија),
пасивност, хипертрихоза, пурпурно-цијанотична боја на кожата,
подуено полно лице лице (како во третманот на глукокортикоиди),
повреда на постнатална адаптација,
морфофункционална незрелост,
клинички симптоми на хипогликемија,
респираторен дистрес синдром поради нарушена синтеза на сурфактант,
кардиомегалија во 30% од случаите, вродени срцеви мани,
други вродени малформации
хепато-спленомегалија,
интраутерина хипоторофија е можна, но и покрај тоа, зачувани се карактеристиките на Кушингоидниот синдром,
хипогликемија,
хипокалцемија и хипомагнезимија.
За хипогликемија кај новороденчиња се вели дека, ако во првите 72 часа од животот, нивото на шеќер во крвта кај доенчиња со полно работно време е помало од 1,7 mmol / l, кај недоносени новороденчиња и новороденчиња со застој во развојот помало од 1,4 mmol / l. Во пракса, сепак, се претпоставува дека ако нивото на шеќер во крвта кај новороденчето е под 2,2 mmol / l, тогаш веќе е потребна терапија.
Критериум за хипогликемија по 72 часа живот е нивото на шеќер помало од 2,2 mmol / L.
Треба да се нагласи дека хипогликемијата може да се развие не само со дијабетична фетопатија. Оваа состојба може да биде предизвикана, на пример, со гестиза и сензибилизација на Rh поради длабоко кршење на фетоплацентарниот метаболизам и доминантната употреба на ендогената гликоза од страна на фетусот. Хипогликемија може да се очекува со предвременост, интраутерина неухранетост, кај близнаци, со асфиксија и хипотермија при породување, интракранијална повреда при раѓање, SDR, GBN, нуклеарна жолтица. Ако со дијабетична фетопатија, хипогликемијата е утврдена веќе во првите 2-6 часа од животот (рана неонатална хипогликемија), тогаш во други ситуации малку подоцна - во интервал 12-36 часа по раѓањето, почесто до крајот на првиот ден (класична минлива хипогликемија).
Клиничките симптоми на хипогликемија кај новороденчиња се разновидни и непатогномонични. Според нивната појава, тие се дистрибуираат на следниов начин: зголемена раздразливост, ревитализација на рефлекси, потреси, цијаноза, грчеви, апнеа, иритиран крик, поретко - летаргија, слабеење на цицање, нистагмус. Тешкотијата на дијагностицирање е што кај новороденчиња кои се изложени на ризик, слични симптоми се јавуваат со нормамогликемија. Одлучувачки дијагностички знак, покрај одредувањето на шеќерот во крвта, е исчезнување на симптомите по администрацијата на гликоза.
За навремено дијагностицирање на хипогликемија кај новороденчиња со дијабетична фетопатија, нивото на шеќер во капиларна крв мора да се утврди веднаш по раѓањето и повторно по 1-2 часа. Потоа, нивото на шеќер се одредува на секои 3-4 часа на 2 дена, а потоа на секои 6-8 часа за уште 2 дена. Грубо нормализација на шеќерот се јавува на 6-7-от ден.
Третман на дијабетична фетопатија:
Принципи на доење на новороденчиња кај мајки со дијабетес мелитус:
строго одржување на оптимални услови на животната средина,
рационално хранење
соодветна терапија со кислород,
превенција и корекција на хипогликемија и други нарушувања на хомеостазата,
употреба на антиоксиданти,
симптоматска терапија на утврдени нарушувања.
Превенција и корекција на хипогликемија и нарушувања на електролити се врши на следниов начин. Сите деца во 15-20 минути по раѓањето се аспирираат од содржината на желудникот и, доколку е потребно, се мијат со солен раствор. Потоа, оралната администрација на 5% раствор на гликоза е пропишана со стапка од 30-40 ml / kg на ден. 2 часа по раѓањето, можете да започнете доење или изразено мајчино млеко. Во текот на првиот ден, хранењето се врши на секои 2 часа.
Ако вредноста на гликемијата е 1,65-2,2 mmol / L 1-2 часа по раѓањето, потребно е да се продолжи со администрацијата на гликоза по орален пат. Со развој на хипогликемија, 10% раствор на гликоза се инјектира интравенозно во доза од 2 ml / kg (за конвулзии - до 10 ml / kg или 20-25% раствор на гликоза 4-5 ml / kg). Последователно, тие се префрлаат на вдлабна администрација на 10% раствор на гликоза со брзина од 0,1 ml / kg во минута (дневниот волумен не е поголем од 80 ml / kg) Не се препорачуваат повеќе концентрирани раствори на гликоза, бидејќи тоа предизвикува понатамошно зголемување на нивото на инсулин и го провоцира развојот на секундарна хипогликемија. Шеќерот во крвта се одредува на секои 1-2 часа додека не се зголеми на 2,2 mmol / L. Кога ќе се достигне ова ниво, интравенската администрација на глукоза е намалена во интензитет, комбинирајќи ја со орална администрација на глукоза. Шеќерот во крвта се следи на секои 4-6 часа.
Ако администрацијата на глукоза е неефикасна, хидрокортизон се користи во доза од 2,5 mg / kg на секои 12 часа или преднизон 1 mg / kg на ден, глукагон 0,3-0,5 mg интрамускулно.
Хипокалцемијата се корегира со интравенска администрација на 10% раствор на калциум глуконат (1-2 мл на секои 50 мл глукоза или 0,3 мл / кг на ден), хипомагнезимијата се корегира со интравенска администрација на 15% раствор на магнезиум сулфат во доза од 0,3 ml / kg (можно интрамускулно воведување на 25% раствор од 0,2-0,4 мл / кг на ден).