Атеросклероза: етиологија, патогенеза, клинички карактеристики и дијагностицирање, третман, развојни механизми
Атеросклероза (Грчка спортистка, кашеста маса + sklḗrōsis, стврднување) е хронично заболување на артериите од еластичен и мускулно-еластичен тип, како резултат на повреда на метаболизмот на липидите и протеините и придружена со таложење на холестерол и некои фракции на липопротеини во луменот на крвните садови. Депозитите се формираат во форма на атероматозни плаки. Последователниот раст на сврзното ткиво во нив (склероза) и калцификацијата на wallидот на садот доведуваат до деформација и стеснување на луменот до пречки (блокада на садот). Важно е да се разликува атеросклероза од артеросклероза на Менкеберг, друга форма на склеротични лезии на артериите, која се карактеризира со таложење на соли на калциум во средната мембрана на артериите, дифузија на лезијата (отсуство на плаки), развој на аневризми (а не блокада) на крвните садови. Атеросклероза на крвните садови на срцето доведува до развој на корорнарна срцева болест.
| Атеросклероза | |
|---|---|
 Промени во садот (процес на развој на атеросклероза), акумулација на холестерол | |
| МКБ-10 | Јас 70 70. |
| МКБ-10-КМ | I70 и I25.1 |
| МКБ-9 | 440 440 |
| МКБ-9-КМ | 440 |
| Болест | 1039 |
| Medlineplus | 000171 |
| емедицина | мед / 182 |
| Мрежа | D050197 |
Најистражените стапки на смртност од кардиоваскуларни заболувања како манифестација на генерализирана атеросклероза. Во Руската Федерација во 2000 година, стандардизираната стапка на смртност од заболувања на циркулаторниот систем беше 800.9 на 100 илјади луѓе. За споредба, во Франција оваа бројка е 182,8 (најниска во Европа), во Јапонија - 187,4. Докажано е дека намалувањето на ризикот од кардиоваскуларни заболувања во овие земји не е поврзано толку многу со квалитетот на медицинската нега, како и со начинот на живот и навиките во исхраната.
Во моментот, не постои единствена теорија за појава на оваа болест. Предложени се следниве опции, како и нивните комбинации:
- теорија за инфилтрација на липопротеини - примарна акумулација на липопротеини во васкуларниот ид,
- теорија на ендотелска дисфункција - примарно кршење на заштитните својства на ендотелот и неговите посредници,
- автоимуна - примарна дисфункција на макрофаги и леукоцити, нивна инфилтрација на васкуларниот wallид,
- моноклонална - примарна појава на патолошки клон на мазни мускулни клетки,
- вирусна - примарно оштетување на вирусот на ендотелот (херпес, цитомегаловирус, итн.),
- пероксид - примарно кршење на антиоксидантниот систем,
- генетски - примарен наследен дефект на васкуларниот wallид,
- хламидијален - примарно оштетување на васкуларниот ид со кламидија, главно Chlamydia pneumoniae.
- хормонална - зголемувањето на нивото на гонадотропни и адренокортикотропни хормони поврзани со возраста, доведува до зголемена синтеза на градежен материјал за холестероли во холестерол.
- пушење (најопасен фактор)
- хиперлипопротеинемија (вкупен холестерол> 5 mmol / L, LDL> 3 mmol / L, LP (а)> 50 mg / dL)
- артериска хипертензија (систолен крвен притисок> 140 mmHg. дијастолен крвен притисок> 90 mmHg.)
- дијабетес мелитус
- дебелината
- седентарен начин на живот (физичка неактивност)
- емоционален пречекор
- неухранетост
- наследна предиспозиција
- постменопауза
- хиперфибриногенемија
- хомоцистеинурија и хомоцистенемија
- хипотиреоидизам
Според европските упатства за спречување на кардиоваскуларни заболувања (програма на Европската Гу (руски) (врска не е достапна - приказната ) . cms.escardio.org. пресметување на ризикот од развој на кардиоваскуларни заболувања. Поопшта проценка може да се направи според табелата подолу.
Патогенезата на атеросклероза се нарекува атерогенеза. Се одвива во неколку фази. Развојот на атеросклеротични лезии е комбинација на процесите на влегување и излегување на липопротеини и леукоцити од него, размножување и смрт на клетките, формирање и преуредување на меѓуклеточна супстанција, како и размножување на крвните садови и калцификација. Овие процеси се водени од многу сигнали, честопати мултидирекциони. Се повеќе и повеќе податоци се акумулираат за сложената патогенетска врска помеѓу промената во функцијата на клетките на васкуларниот ид и леукоцитите што мигрирале во него и факторите на ризик за атеросклероза.
Акумулацијата и модификацијата на липопротеините Уреди
Нормално, интимата на артериите се формира со едноклеточен ендотелијален слој, под кој има мазни мускулни клетки потопени во меѓуклеточната супстанција. Првите манифестации на болеста се таканаречените липидни точки. Нивниот изглед е поврзан со локално таложење на липопротеини во интимите. Не сите липопротеини поседуваат атерогени својства, но само мала (LDL) и многу мала густина (VLDL). Првично, тие се акумулираат во интимата главно заради врзување на компонентите на меѓуклеточната супстанција - протеогликените. На местата каде се формираат липидни дамки, важна улога има доминацијата на хепаран сулфат над два други гликозаминогликани, кератан сулфат и хондроитин сулфати.
Во сексот, липопротеините, особено оние поврзани со протеогликани, можат да влезат во хемиски реакции. Главната улога ја играат две: оксидација и не-ензимска гликозилација. За разлика од плазмата, интимите содржат малку антиоксиданти. Формирана е мешавина од оксидиран ЛДЛ, при што оксидираат и липидите и протеинската компонента. За време на оксидацијата на липидите, се формираат хидропероксиди, лизофосфолипиди, оксистерини и алдехиди (за време на пероксидација на масни киселини). Оксидацијата на апопротеините доведува до расцеп на врски со пептиди и поврзување на страничните ланци на аминокиселини (обично β-амино групата лизин) со производите на распаѓање на масни киселини (4-хидроксиноненал и малондијалдехид). Постојаната хипергликемија кај дијабетес мелитус придонесува за не-ензимска гликозилација на апопротеини и интимни внатрешни протеини, што исто така ги крши нивните функции и ја забрзува атерогенезата.
Миграција на белите крвни клетки и формирање на ксантома (пена) клетки
Миграцијата на леукоцити, главно моноцити и лимфоцити, е втора фаза на развој на липидната точка. Нивната миграција во интимата е обезбедена од рецептори лоцирани на ендотелија - молекули на адхезија. Особено значајни се молекулите VCAM-1 и ICAM-1 (од суперфамилија на имуноглобулини) и P-селетини. Синтезата на молекулите на адхезија може да ги зголеми цитокините. Значи, интерлеукин-1 (IL-1) и факторот на некроза на туморот (TNFα) предизвикуваат или ја зголемуваат синтезата на ендотелијалните клетки VCAM-1 и ICAM-1. За возврат, ослободувањето на цитокини од страна на клетките на васкуларниот wallид се стимулира со модифицирани липопротеини. Се формира злобен круг.
Природата на протокот на крв игра улога. Во повеќето области на непроменета артерија, крвта тече ламинално, а силите што произлегуваат од ова го намалуваат изразот (манифестација) на молекули на адхезија на површината на ендотелијалните клетки. Ламинарниот проток на крв, исто така, придонесува за формирање на азотен оксид НЕ во ендотелот. Покрај вазодилатативниот ефект, при ниска концентрација поддржана од ендотел, НЕ има антиинфламаторно дејство, намалувајќи ја, на пример, синтезата на VCAM-1. Но, на местата на разгранување, ламинарната струја е често нарушена, токму таму обично се појавуваат атеросклеротични плаки.
По адхезијата, белите крвни клетки минуваат низ ендотелот и влегуваат во интимата. Липопротеините можат директно да ја подобрат миграцијата: оксидираниот ЛДЛ промовира хемотакса на леукоцити.
Моноцитите се вклучени во натамошно формирање на липидната дамка. Во интимата, моноцитите стануваат макрофаги, од кои, заради ендоцитоза со посредство на рецептор на липопротеини, ксантозните (пенести) клетки се полнат со липиди. Претходно, се претпоставуваше дека добро познати LDL рецептори се вклучени во ендоцитоза, но со дефект на овие рецептори, и експерименталните животни и пациентите (на пример, семејна хиперхолестеролемија) сè уште имаат бројни ксантоми и атеросклеротични плаки исполнети со ксантомски клетки. Покрај тоа, егзогениот холестерол ја инхибира синтезата на овие рецептори и има малку од нив со хиперхолестеролемија. Сега се претпоставува улогата на макрофагени чистачи на рецептори (врзувачки главно модифицирани липопротеини) и други рецептори за оксидираниот LDL и мали атерогени VLDL. Некои ксантомски клетки кои апсорбираат липопротеини од меѓуклеточната супстанција го напуштаат theидот на артеријата, со што се спречува акумулацијата на липидите во него. Ако внесот на липопротеини во интимите преовладува над нивното излачување со макрофаги (или на други начини), липидите се акумулираат и на крајот се формира атеросклеротична плакета. Во растечка плакета, некои ксантомски клетки се подложени на апоптоза или некроза. Како резултат, во центарот на плакетата се формира празнина исполнета со богата липидна маса, што е карактеристично за доцните фази на атерогенезата.
Про- и анти-атерогени фактори Уреди
За време на внесувањето на модифицирани липопротеини, макрофагите лачат цитокини и фактори на раст кои го промовираат развојот на плаките. Некои цитокини и фактори на раст ја стимулираат поделбата на мазните мускулни клетки и синтезата на меѓуклеточна супстанција, која се акумулира во плакетата. Други цитокини, особено интерферон-γ од активирани Т-лимфоцити, ја инхибираат поделбата на мазни мускулни клетки и синтеза на колаген. Фактори како што се IL-1 и TNFα предизвикуваат производство на фактор на раст на тромбоцитите и фактор на раст на фибробласт во интимите, кои играат улога во идната судбина на плакетата. Така, постои комплексна интеракција на фактори, и забрзување и инхибирање на атерогенезата. Улогата на не протеинските посредници е исто така голема. Активираните макрофаги и васкуларните wallидни клетки (ендотелијални и мазни мускули) произведуваат радикали без кислород кои го стимулираат размножувањето на клетките на мазните мускули, ја подобруваат синтезата на цитокини и исто така се врзуваат НЕ. Активираните макрофаги, од друга страна, се способни да синтетизираат индуктивна НЕ синтаза. Овој високо активен ензим произведува НЕ во високи, потенцијално токсични концентрации - за разлика од малата концентрација НЕ, создадена од конститутивната форма на ензимот, ендотелна НЕ синтаза.
Покрај макрофагите, липопротеините со висока густина (HDL), кои обезбедуваат таканаречен обратна транспорт на холестерол, се вклучени во отстранувањето на холестеролот од погодената интима. Докажано е јасен инверзен однос помеѓу концентрацијата на холестерол во HDL и ризикот од CHD. Кај жени на раѓање на возраст, концентрацијата на ХДЛ холестерол е поголема отколку кај машките врсници, а во најголем дел заради ова, жените со помала веројатност страдаат од атеросклероза. Експериментот покажа дека HDL може да го отстрани холестеролот од клетките на ксантома.
Вклучување на нежните мускули Уреди
Атеросклеротична плакета се развива од липидна точка, но не сите места стануваат плаки. Ако акумулацијата на ксантомските клетки е карактеристична за липидните дамки, тогаш фиброзата е карактеристична за плаките. Интрацелуларната супстанција во плакетата се синтетизира главно со мазни мускулни клетки, чија миграција и размножување е веројатно критичен момент во формирањето на фиброзна плакета на местото на акумулацијата на ксантомските клетки.
Миграцијата во липидната дамка на мазните мускулни клетки, нивното размножување и синтеза на меѓуклеточна супстанција е предизвикано од цитокини и фактори на раст ослободени под влијание на модифицирани липопротеини и други супстанции од страна на макрофаги и васкуларни wallидни клетки. Така, факторот на раст на тромбоцитите излачува од активирани ендотелијални клетки ја стимулира миграцијата на мазните мускулни клетки од медиумите до интима. Локално генерираните фактори на раст предизвикуваат поделба на интималните меѓуклеточни мазни мускулни клетки и клетките што доаѓаат од медиумите. Еден од моќните стимуланси за синтеза на колаген од страна на овие клетки е трансформирачки фактор на раст. стр. Покрај паракрната (факторите доаѓаат од соседните клетки), се јавува и автокрин (фактор произведен од самата клетка) регулација на масните мускулни клетки. Како резултат на промените што се случуваат со нив, се забрзува транзицијата на липидната точка во атеросклеротична плакета, која содржи многу мазни мускулни клетки и меѓуклеточна супстанција. Како макрофаги, овие клетки можат да влезат во апоптоза: тоа е предизвикано од цитокини кои придонесуваат за развој на атеросклероза.
Развој на комплицирана плакета Уреди
Покрај вообичаените фактори на ризик и цитокините опишани погоре во доцните фази на развој на атеросклероза, важна улога припаѓа на промените во системот за коагулација на крвта. За појава на липидни точки не е потребно оштетување или десквамација на ендотелот. Но, во иднина, во него може да се појават микроскопски солзи. Лепливоста на тромбоцитите се јавува на изложената подрумска мембрана и на овие места се формираат мали тромбоцитни тромбоцити. Активирани тромбоцити лачат голем број на супстанции кои ја забрзуваат фиброзата. Покрај факторот на раст на тромбоцитите и трансформирачки фактор на раст стр Клетките на мазните мускули се погодени од медијатори со мала молекуларна тежина, како што е серотонин. Обично, овие згрутчувања на крвта се раствораат без да предизвикаат никакви симптоми, а интегритетот на ендотелот е обновен.
Како што се развиваат плаки, васа вазорумот (крвните садови) почнува да растат обилно во него. Новите пловни објекти влијаат на судбината на плаките на неколку начини. Тие создаваат огромна површина за миграција на леукоцити во и надвор од плакетата. Покрај тоа, новите садови се извор на крварење на плаки: како и кај дијабетичната ретинопатија, тие се кршливи и склони кон руптура. Како резултат на крварење доведува до тромбоза, се појавува тромбин. Не само што учествува во хемостаза, туку влијае и на интимните клетки: ја стимулира поделбата на мазните мускулни клетки и нивното производство на цитокини, а исто така предизвикува и синтеза на факторите на раст од страна на ендотел. Како резултат на крварење, плаките често содржат фибрин и хемосидерин.
Атеросклеротичните плаки често се калцификуваат. Плаките содржат протеини што ги врзуваат калциум остеокалцин и остеопонтин и некои други протеини карактеристични за коскеното ткиво (особено, протеини - регулатори на морфогенеза на коските).
Клиничките манифестации често не одговараат на морфологијата. Со обдукција на постмортем, обемна и изразена атеросклеротична васкуларна лезија може да биде откритие. Спротивно на тоа, клиника за исхемија на органи може да се појави со умерено отстранување на луменот на садот. Карактеристично е карактеристична лезија на одредени артериски базени. Клиничката слика на болеста зависи од ова. Оштетување на коронарните артерии постепено доведува до коронарна инсуфициенција, манифестирана со корорнарна срцева болест. Атеросклероза церебралните артерии предизвикуваат или минлива церебрална исхемија или мозочни удари. Оштетување на артериите на екстремитетите е причина за наизменична клаудикација и сува гангрена. Атеросклероза на мезентеричните артерии доведува до исхемија и цревен инфаркт (мезентерична тромбоза). Овозможено е оштетување на бубрежните артерии со формирање на бубрег Голдблат. Дури и во одделни артериски базени, карактеристични се фокалните лезии - со вклучување на типични места и безбедност на соседните. Значи, во садовите на срцето, оклузијата најчесто се јавува во проксималниот дел на предната интервентрикуларна гранка на левата коронарна артерија. Друга типична локализација е проксималната бубрежна артерија и каротидна бифуркација. Некои артерии, како што е внатрешната торакална артерија, ретко се погодени, и покрај тоа што се блиску до коронарните артерии како во локацијата така и во структурата. Атеросклеротични плаки често се јавуваат при бифуркација на артериите - таму каде што протокот на крв е нерамна, со други зборови, локалната хемодинамика игра улога во локацијата на плаките (види патогенеза).
Дијагноза на болести поврзани со атеросклероза вклучува:
- Интервјуирање на пациентот и разјаснување на симптомите на болеста: симптоми на корорнарна срцева болест, симптоми на цереброваскуларна несреќа, наизменична клаудикација, симптоми на абдоминална жаба, итн.
- Општо испитување на пациентот: знаци на стареење, слушање на систолен шум во аортниот фокус, нужно палпација на сите артерии достапни за палпација: аорта, надворешни илијачни артерии, вообичаени феморални артерии, поплитеални артерии, артерии на задното стапало и задната тибијална артерија, радијални и улнарни артерии, каротидни артерии.
- определување на систолен шум над аускултаторни точки на артериите.
- ако постои сомневање за оштетување на артерискиот кревет на долните екстремитети, определување на капиларна реакција.
- Одредување на концентрација на холестерол во крвта и определување на рамнотежа на липидите во крвта,
- Х-зраци преглед на градите на органи, ендоваскуларни методи на испитување,
- Ултразвучно испитување на срцето и органите на абдоминалната празнина и ретроперитонеалниот простор,
- Доплерографија на крвните садови на екстремитетите или, што би можело да биде подобро, ултразвучно дуплекс и триплекс скенирање на артериите на брахиоцефаличниот дел, артериите на долните екстремитети, сегмент на аортско-илијачен, како и транскранијален доплер.
- дијагностика на артериска вкочанетост, вклучително и волуметриска сфигмографија и определување на кардио-глуждот васкуларен индекс (CAVI)
Во режимот на третман на атеросклероза се разгледуваат и методите на лекови и не-лекови.
Не-лекови методи за корекција на хиперлипидемија Уреди
За да се постигне соодветен ефект, треба да биде времетраењето на таквиот третман не помалку од 6 месеци. Следниве точки се клучни во режимот на лекување (види фактори на ризик):
- се откажете од пушењето
- умерена потрошувачка на алкохол
- антиеросклеротична диета - на пример, „Медитеранот“: масло богато со поли незаситени масни киселини (Омега-3): ленено семе, семе од репка или маслиново. Од алкохол, само трпезно вино до 150 ml на ден (подобро е целосно да се откаже од алкохолот, бидејќи тоа е фактор на ризик за мозочен удар). Одбивање леб од брашно од највисоки оценки, а не ден без овошје и зеленчук.
- активен животен стил - редовна дозирана физичка активност.
- одржување на психолошка и физичка удобност
- губење на тежината
Уредување на терапијата со лекови
Вклучува корекција на артериска хипертензија (особено систолен крвен притисок), дијабетес мелитус, метаболички синдром. Сепак, најзначајна е нормализацијата на липидниот спектар. Лековите што се користат за оваа намена се поделени во четири главни групи:
- Јас - спречување на апсорпција на холестерол
- II - намалување на синтезата на холестерол и триглицериди во црниот дроб и намалување на нивната концентрација во крвната плазма
- III - зголемување на катаболизам и екскреција на атерогени липиди и липопротеини
- IV - дополнителни
Од 2012 година, на територијата на Русија се продава лек кој третира васкуларна атеросклероза користејќи локална генетска терапија.
Прво групно уредување
- IA - смоли за размена на анјони (холестирамин, гемфиброзил). Адсорбираат холестерол на себе. Тие не се апсорбираат или уништуваат во гастроинтестиналниот тракт. Врвот на ефикасност се постигнува по еден месец употреба. Ефектот трае 2-4 недели по откажувањето. Недостатоци: adsorb други супстанции - лекови, витамини, елементи во трагови. Може да предизвика диспепсија. Покрај тоа, специјалните студии укажуваат дека тежината на атеросклерозата не корелира со плазма холестерол на кој било начин, а холестеролот на плакета нема плазма, туку ендотелијално потекло, односно не се депонира на васкуларниот wallид од крвотокот, туку е негов сопствен патолошки метаболит. извор не наведен 3500 дена
- IB - растителни сорбенти (гуарем, б-ситостерол). Спречете ја апсорпцијата на холестерол во цревата. Треба да се напие голема (најмалку 200 мл) количината на течност. Тие исто така можат да предизвикаат диспепсија.
- IC - при развој и тестирање на блокатор на трансфераза AC-CoA. Така, ќе биде можно да се намали естерификацијата на холестеролот во ентероцитите, и како резултат, да се блокира апсењето во цревата. Сепак, познато е дека повеќето (околу 2/3) холестерол во органи се со ендогени потекло, а „недостаток“ на алиментарен холестерол лесно се компензира со неговата ендогена синтеза од ацетат.
Така, борбата против алиментарен и / или плазма холестерол како таков е бесмислена и небезбедна случка што не ја подобрува прогнозата на оваа болест. извор не наведен 3500 дена
Уредување на втора група
- IIA - инхибитори на 3-OH-3-метилгулатил CoA редуктаза (HMG-CoA редуктаза). Тие се статини. Најпопуларната (и скапа) група на лекови. Претставници во зголемување на редот на ефектот: ловастатин (мевакор, медостатин, апктатин), сивастатин (зокор, василип, симвор), флустастатин (лескол), правастатин (липостат, правол) и церивастатин (липобај), аторвастатин (липрамин и ровавард) крст). Сепак, со зголемување на главниот ефект, ризикот од несакани ефекти делумно се зголемува. Меѓу нив: миопатија, рабдомиолиза до развој на бубрежна слабост, особено во комбинација со фибрати и никотинска киселина, хепатотоксичност, импотенција, алопеција, диспепсија. Тие не можат да се комбинираат со алкохол, што се користи кај деца, бремени и доилки, пациенти со оштетување на црниот дроб. Внимавајте пациенти по коронарна артерија бајпас калемење.
- IIB - деривати на фиброва киселина (фибрати): клофибрат (мисклерон), безафибрат (безалип), ципрофибрат (липанор), фенофибрат (трикор). Компликации при употреба на овие лекови може да бидат: миозитис, алергии, диспепсија, жолчни камења во клофибрат. Затоа, овие лекови од претходните генерации сега практично не се користат. Дериват на фенофиброва киселина или нова генерација на фибрати: фенофибрат сега е широко користен. Фенофибрат има повисок безбедносен профил и релативно ниска зачестеност на несакани ефекти. Фенофибратот е најефикасен во лекувањето на пациенти со дијабетес тип 2, што се карактеризира со зголемување на триглицериди, намалување на ХДЛ и умерено зголемување на ЛДЛ. Фенофибрат, исто така, го намалува бројот на мали густи LDL, најмногу атерогени LDα. Заедно со ова, при земање на фенофибрат, се забележува намалување не само кај макроваскуларните компликации (ИХД, миокарден инфаркт), туку и кај такви оневозможени микроваскуларни компликации како ретинопатија, полиневропатија, нефропатија и ампутација на долните екстремитети кај дијабетес.
За поинтензивен третман на атеросклероза, се препорачува комбинирање на употреба на статини и фенофибрат.
- IIC - никотинска киселина (ендурацин). Пожелно е да се користи за дијабетес. Од несаканите ефекти: чешање на кожата, хиперемија, диспепсија.
- Јас> Уредување на трета група
Незаситени масни киселини: линол, липостабил, трибоспамин, полиспонин, тиоктична киселина (октолипен, тиогама, тиолепта), омакор, еиконол. Внимание: може да го подобри ефектот на лекови за намалување на шеќерот.
Препарати за тестирање Уреди
Циклодекстрин, кој демонстрираше растворање на кристали на холестерол и успешно лекување на атеросклероза кај глушец модел може да го распушти холестеролот со отстранување од плаки. Бидејќи е познато дека циклодекстринот е безбеден за луѓето, оваа дрога во моментов е потенцијален кандидат за тестирање кај болни луѓе за третман на атеросклероза.
Се покажа дека пептид наречен Ac-hE18A-NH2 (се појавува под името AEM-28 во клинички развој) има неверојатна способност да го намали холестеролот и триглицеридите, а исто така има и антиинфламаторни својства. Покрај тоа, за разлика од статините и инхибиторите на ПССК-9, може да го намали холестеролот со врзување на протеаногликаните на хепаран сулфат (HSPG). Тој во моментов поминува во фаза 1а / 1б од клинички испитувања и покажа прифатлива толеранција и што е најважно, ветувачка ефикасност.
Лековите против антисенс, како што се ИСИС-АПО (а) Rx и неговиот помоќен аналог на ИСИС-АПО (а) -LRx, кои го спречуваат преводот на аполипопротеинот (а) mRNA, можат да го намалат нивото на плазмата на апо (а) / ЛП (а) и придружните оксидирани форми на фосфолипиди (OxPL) за 86% и 93%, соодветно.
Хируршка корекција
Артериската хирургија може да биде отворена (ендертаректомија), кога отстранувањето на плочата или зацрвстувањето на торгозноста се изведува со употреба на отворена операција, или ендоваскуларно - проширување на артеријата со помош на балон катетри со поставување на стенти на местото на стеснување на артеријата што го спречува повторното исклучување на садовите (транслуминална балон ангиопластика и стентирање на артеријата) . Изборот на метод зависи од локацијата и преваленцата на стеснување или затворање на луменот на артеријата.
Патогенезата на атеросклероза и механизмот на неговиот развој

Атеросклерозата е многу честа болест. Затоа, ќе биде корисно за сите да дознаат која е патогенезата на атеросклероза и кои услови придонесуваат за неговиот развој. Мора да се каже дека механизмите и патеките за развој на атеросклеротични формации во крвните садови до денес не се целосно проучени. Но, клучните точки во развојот на болеста се идентификуваат.
Механизмите и шемата за развој на атеросклероза се изучуваат долго време, но не успеа да се добие точна идеја за тоа што точно е „активирањето“ што го поттикнува развојот на болеста.
Одредена улога во формирањето на атеросклероза се доделува на негативни фактори, тоа се:
- нарушувања во нормалниот метаболизам на маснотии,
- хормонални нарушувања
- присуство на дополнителни килограми,
- артериска хипертензија
- лоши навики (недостаток на вежбање, зависност од цигари, итн.).
Денес, општо е прифатена теоријата дека развојот на болеста се заснова на симбиоза на неколку патогени фактори.
Ендотелска дисфункција
Современите студии веруваат дека првата фаза во развојот на атеросклероза е оштетување на внатрешната површина на артеријата. Постојат многу докази за оваа теорија:
- Прво, првите плакети секогаш се локализираат на местата на разгранување на садовите. На местото на раздвојување на главниот брод, се создава турбулентна зона, затоа, ризикот од оштетување на внатрешната обвивка на садот на ова место е секогаш поголем.
- Второ, одамна е познато дека зависноста од тутунот игра улога во развојот на болеста. И чадот од тутунот негативно влијае на функционирањето на ендотелијалните клетки, затоа што поради зголемувањето на количината на јаглерод моноксид што циркулира во крвта, се забележува клеточна хипоксија.
- Трето, артериската хипертензија го зголемува товарот на садовите и исто така е фактор што го зголемува ризикот од развој на атеросклероза.
За холестерол
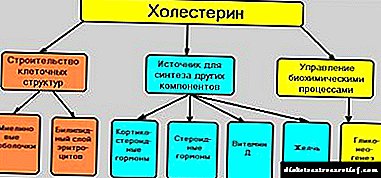
Денес има малку луѓе кои не би слушнале дека улогата на холестерол во развојот на атеросклероза е многу значајна. Но, не секој знае што е оваа супстанција. Во меѓувреме, ова е еден од претставниците на класата на стероли, кој игра важна улога во текот на природните биолошки процеси во организмот. Главните функции на холестерол:
- создавање на жолчни киселини
- Синтеза на витамин Д3
- производство на полови хормони и надбубрежни хормони.
Во зависност од исхраната, приближно 300-500 мг холестерол дневно влегува во човечкото тело. Кај производите, овој липид може да биде присутен во слободна или ограничена состојба.
Но, дури и во вториот случај, ќе се појави расцеп и ослободување на слободен холестерол во тенкото црево. Во цревата, холестеролот се апсорбира, се користи за метаболички и други биолошки процеси.
Распределбата на овој липид во телото е нерамна. Најмногу од сè, холестеролот се одржува во кортексот на надбубрежните жлезди, мозокот, нервното ткиво. Најмалку се липидите во ткивото на сврзните и скелетните мускули.
Во принцип, синтезата на холестерол може да се спроведе скоро во секоја клетка на телото. Сепак, најчесто оваа супстанција се произведува во црниот дроб и (во многу помали количини) во тенкото црево. Под влијание на одредени фактори, производството на холестерол се зголемува. Овие фактори вклучуваат:
- изложеност на зрачење
- хормонална нерамнотежа со зголемување на бројот на тироидни хормони, инсулин.
Совети! Но, со зголемено производство на глукокортикостероиди (хормони произведени од надбубрежните жлезди) и гладување, синтезата на холестерол, напротив, се намалува.
Откриено е дека стеролот во крвната плазма не е содржан во чиста состојба, туку во форма на липопротеини (комплекс на холестерол со протеини). Липопротеините доаѓаат во три различни типа:
- многу мала густина (нивната вкупна количина не е поголема од 10%),
- мала густина (ова е најчестиот вид на вакви липопротеини во плазмата околу 65-70%),
- висока густина.
Во зависност од односот на липопротеинските видови, се утврдува ризикот од развој на атеросклероза. За ова, се спроведува посебна анализа со утврдување на фракциите, а потоа коефициентот се пресметува со помош на специјална формула.
Совети! Најбезбеден во однос на развојот на атеросклероза е односот на видови липопротеини забележани кај малите деца, нивниот коефициент е единство. Кај младите (околу 20 години), идеален сооднос е индикатор од 2 до 3. Кај луѓето над 30 години, коефициентот не треба да надминува 3,5 (за срцеви заболувања, може да достигне 6).
Механизам за формирање на плаки
При формирањето на плакета се разликуваат три фази:
- липоидоза: формирање на липидна точка или лента на theидовите на садот,
- липосклероза: појава на фиброзно ткиво,
- формирање на комплицирана плакета, калцификација.
Липидна точка е мала (дијаметар не повеќе од 1,5 мм) формација сместена на внатрешната површина на артеријата. Клетките од пена доминираат во составот на оваа жолта формација, тие се состојат од Т-лимфоцити и масти. Покрај тоа, масните мускулни клетки и макрофагите се присутни во составот на формацијата.
Како што се зголемуваат големината на липидните дамки, тие се спојуваат, што резултира со продолжена лента со ист состав. Дамки и ленти се формираат на местата на примарно оштетување на ендотелот.
Совети! Одредена улога во оштетување на внатрешната површина на садот и формирање на липидна дамка е доделена на неповолни фактори. Поточно, пушење, хламидијална или вирусна инфекција, артериска хипертензија и др.
Само по себе, формирањето на место не води до оштетување на садот. Покрај тоа, таквите дамки почнуваат да се формираат уште во детството. Се верува дека до 25-годишна возраст, липидните формации можат да зафаќаат до половина од внатрешната површина на аортата. Во артериите што го хранат мозокот, ваквите дамки се појавуваат околу 40 години.
Липосклероза
Втората фаза во формирањето на патолошка формација (плакета) е раст на фиброзно ткиво. Во областа на формираното место (лента), младите клетки почнуваат постепено да се формираат, што доведува до раст на сврзното ткиво.
Како што созрева, се појавува задебелување на wallидот и се формира плакета - формација која се испакнува во луменот на садот. Ова создава пречка за протокот на крв. Во првата фаза на формирање на атеросклеротична формација, плакетата има изразено липидно јадро.
Во овој случај, рамката на сврзното ткиво е тенка. Оваа формација се нарекува "жолта", малку влијае на протокот на крв. Бидејќи капсулата на сврзното ткиво е тенка, таа е лесно оштетена.
Во доцните фази на развој, формираната формација има густа рамка на сврзно ткиво.Се нарекува „бела плакета“ и има сериозен ефект врз хемодинамиката (брзината на крвта).
Формирање на плаки
Оваа фаза на развој на болеста се карактеризира со значително зголемување на големината на јадрото на липидите во веќе формираната плакета. Ова доведува до уништување на фиброзниот скелет и појава на крварење.
Кога рамката на плакетата е уништена, се појавува улцерација, што е главната причина за формирање на згрутчување на крвта. Во последната фаза, акумулацијата на калциум е забележана во ткивата на плакетата, што доведува до набивање и зголемување на големината на плакетата.
Главната последица од формирањето на комплицирана атеросклеротична формација е појава на згрутчување на крвта на wallидот на садот. Со одвојување на згрутчување на крвта, може да го заглави садот, остро ограничувајќи го протокот на крв.
Совети! Во оваа фаза на развој на атеросклероза пациентите доживуваат компликации - развој на исхемичен мозочен удар (со оштетување на садовите на мозокот), срцев удар (со развој на атеросклероза на коронарните артерии), итн.
Компликации
Горенаведената шема за формирање на плакета ни овозможува да ги разбереме последиците од развојот на атеросклероза. Ова е:
- хемодинамички промени како резултат на намалување на васкуларниот лумен,
- улцерација на фиброзната капсула при прекин, формирање на згрутчување на крвта,
- таложење на вар соли во ткивото на плакета, што значително ја зголемува нејзината густина.
Видови плакети
Со атеросклероза, плаките можат да бидат статични, а не. Овој имот зависи од формата, големината и структурата. Влажното ткиво преовладува во статичката плакета, а липидите преовладуваат во нестабилната плакета. Статичките формации растат многу бавно, така што состојбата на пациентот не се менува многу години. Нестабилните плаки имаат големо јадро и тенка влакнеста мембрана.
Таквите плаки лесно раскинуваат и улцерат, што резултира во згрутчување на крвта. Тоа е присуство на нестабилни плаки кои играат водечка улога во развојот на тешки компликации на атеросклероза.
Значи, патогенезата на атеросклероза е многу сложен процес. Одредена улога во развојот на болеста ја играат не само внатрешните фактори, туку и лошите навики на самиот пациент.
Провоцира развој на зависност од болест на масна храна, пушење, недостаток на вежбање, како и заразни заболувања и хормонални нарушувања во организмот.
За да се спречи развојот на болеста, вреди периодично да се следи нивото на холестерол во плазмата.
Аортна лезија
Најчесто се дијагностицираат атеросклеротични лезии на аортата. Аортата е голем артериски сад на човечкото тело, таа започнува во левата комора на срцето и се шири на многу внатрешни органи и ткива.
Артериите потекнуваат од торакалната аорта, тие снабдуваат крв во градите, горните екстремитети, вратот и главата. Абдоминалната аорта е последната локација, таа обезбедува крв на органите на абдоминалната празнина. Конечниот дел е поделен на левата и десната илијачна артерија. Тие ја хранат карлицата и долните екстремитети со крв.
Со атеросклероза на торакалната аорта се забележува целосно или делумно оштетување, симптомите на болеста зависат од локацијата на депозитите и нивната сериозност. Главните карактеристики што мора да ги наведете:
- продолжено отсуство на симптоми
- првите симптоми се појавуваат на возраст од 60 години, кога уништувањето достигнува импресивни размери,
- вртоглавица, напади на главоболка,
- тешкотии при голтање
- предвремено стареење со појава на сива коса.
Пациентот има брз раст на косата во ушите со висок систолен притисок, периодична болка зад градната коска Атеросклероза на садовите подолго време се одвива без никакви симптоми.
Кога оштетувањето на абдоминалниот регион е придружено со несоодветна циркулација на крвта во внатрешните органи, тие зборуваат за абдоминална исхемична болест.
Со атеросклероза на абдоминалната аорта, започнуваат проблеми со апетитот, дијарејата се заменува со запек и надуеност. Забележана е болка во абдоминалната празнина, непријатноста боли по природа, локализацијата не е точна.
Со висцерална васкуларна тромбоза, дијабетичарот страда од силна болка, невозможно е да се елиминираат со антиспазмодици и лекови против болки.
Болката е придружена со брзо влошување на благосостојбата. Во овој случај, треба да се јавите кај лекарот што е можно поскоро за помош.
Коронарна артерии
Овој вид атеросклероза предизвикува корорнарна срцева болест, која е предизвикана од повреда на снабдувањето со крв на срцето. Етиологијата на миокарден инфаркт и ангина е поврзана со атеросклероза. Со делумна блокада, се развива корорнарна срцева болест, а целосна блокада на крвните садови предизвикува срцев удар.
Најчеста причина за нарушувања во циркулацијата на крвта низ коронарните артерии е таложење на холестерол во овие артерии. Плакетите постепено ги деформираат и ги уништуваат васкуларните wallsидови, во голема мера стеснувајќи ги луменот во нив.
Со оваа дијагноза, пациентот страда од горење болка во градната коска, честопати му дава на задниот дел, левото рамо, се зголемува со физички напор, во стресни ситуации. Дијабетичарот има сериозен недостаток на здив, чувство на недостаток на воздух, особено кога легнувате. Затоа, тој постојано интуитивно се обидува да заземе седечка позиција.
Нападите се лекуваат, современи лекови:
- придонесе за одржување на релативно нормално здравје,
- итно отстрани ангина пекторис.
Компликациите на таложење на плаки на коронарните артерии се срцев удар, кардиосклероза. Специфичните симптоми на коронарните артерии се одредуваат единствено благодарение на посебните дијагностички методи.
Лезија на мезентеричните садови
Овој вид атеросклероза често се манифестира со болка на врвот на абдоминалната празнина, се јавува во подоцнежно време, особено после јадење.
Времетраењето на нападот не е повеќе од неколку минути, во некои случаи достигнува еден час. Болката е придружена со запек, појаси, надуеност. За болка со атеросклероза, земањето на сода решение не обезбедува олеснување.
Болеста се нарекува и абдоминална жаба, се развива како резултат на неусогласеност во обемот на крв неопходна за нормално функционирање на дигестивниот систем и неговата реална количина.
Една од компликациите ќе биде развој на тромбоза во мезентерични садови, патолошката состојба е придружена со:
- гадење
- боли околу папокот
- задржување на гас, столче,
- повторено повраќање со секреција на жолчката.
Трагите на крв се присутни во секретите, при дијабетичар, телесната температура се зголемува, се развива колаптоидна состојба. Болеста завршува со гангрена на цревата, постапувајќи против позадината на симптомите на перитонитис.
Информациите за атеросклероза се дадени во видеото во овој напис.
Наведете шеќер или изберете пол за препораки. Пребарување не е пронајден. Покажување. Пребарување. Не е пронајден.
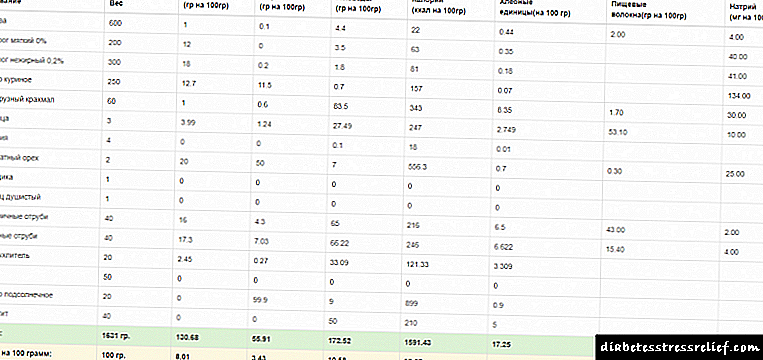
Основни лабораториски тестови за атеросклероза
После истражувањето и објективното испитување, тие обично одат на лабораториски тестови, особено, прават биохемиски профил и општ тест на крвта. Со нивна помош, можете да го дознаете нивото на неколку индикатори одеднаш, кои играат клучна улога во развојот на атеросклероза. Вкупното ниво на холестерол во студијата е нормално од 3,4 до 5,9 mmol на литар.
Ова е важен параметар, бидејќи станува збор за холестерол кој се депонира во интимата на садовите, што доведува до смрт на ендотелијалните клетки, инфилтрација на васкуларниот wallид од страна на леукоцити и макрофаги, проследено со стеснување на неговиот лумен. Треба да се има предвид дека најголем дел од оваа супстанција ја произведува самото тело, а само околу 25% доаѓа од надвор со храна.
Сепак, самиот холестерол не може да се раствори во вода, што сочинува поголем дел од крвта, па затоа се користат голем број протеини за да се транспортираат низ телото што го врзува со неговиот молекул.
Класи на липопротеини во крвта
Вториот важен индикатор што укажува на состојбата на липидниот метаболизам е липопротеините со мала густина. Тие се сметаат за класа на супстанции со изразен атерогени ефект, така што ЛДЛ не треба да биде повеќе од 3 милимоли на литар.
Надминување на ова ниво покажува дека постои вишок холестерол во организмот, кој се транспортира од црниот дроб до ткива, вклучително и васкуларна интима.
Во овој случај, тоа е липопротеини со мала густина кои учествуваат во транспортот на липидите. Тие се заробени од страна на ендотелијални ќелии кои имаат рецептори на нивните мембрани за кои се врзува LDL. По ослободувањето на холестерол, дел од него се користи од страна на клетката за своите потреби, но со вишок, остатокот едноставно се акумулира внатре, поради што на крајот умира.
Но, липопротеините со висока густина имаат спротивен ефект и се сметаат за антиатогени. Ова се должи на фактот дека тие имаат способност да апсорбираат молекули на холестерол од крвта, вклучително и од молекули на липопротеини со мала густина, како и од ендотелијални клетки на васкуларниот ид.
Така, тие ја намалуваат вкупната количина холестерол во крвотокот, а со тоа го успоруваат нејзиното таложење во садовите. Количината на HDL во крвта се намалува со атеросклероза, но нормално нивното ниво треба да биде не помалку од 1 милимол на литар.
Дополнителни податоци за лабораториски тестови
Нивото на триглицериди, кои исто така се депонираат во садовите, исто така игра улога. Кога се дијагностицира атеросклероза, анализите укажуваат на зголемување на триглицериди, чија количина нормално не треба да надминува 1,6 милимоли на литар.
Утврдени се и условни фактори на ризик - нивото на хомоцистеин и фибриноген. Промената на нивното ниво може да обезбеди дополнителни информации за степенот на ризик кај секој од пациентите, како и да се утврдат потребните модификации на терапијата со лекови.
Така, лабораториската анализа за атеросклероза овозможува не само да се постави дијагноза, туку и да се проценат ризиците од развој на компликации на болеста. Покрај тоа, тоа е лабораториска дијагностика која се користи за последователно набудување на пациентот со цел да се процени ефективноста на третманот и корекција на рецепти на лекови.
Инструментални дијагностички методи
Највредните дијагностички информации за атеросклероза можат да обезбедат метод на ангиографија. Неговата суштина лежи во фактот дека одредена доза на контрастен медиум се инјектира во васкуларниот кревет на пациентот, а потоа се зема рентген. Ова ви овозможува да ја процените патентноста на садовите, кои ќе бидат нарушени во случај на атеросклероза.
Така, со помош на оваа студија, може да се процени степенот и застапеноста на лезијата и да се предвидат можни компликации. Ако поради некоја причина оваа студија не е можна, тогаш ултразвучното испитување на крвните садови со Доплерографија може да обезбеди детални податоци за состојбата на васкуларниот кревет.
Со него, исто така, можете да ја процените патентноста на главните садови, промената на брзината и волуметриските карактеристики на протокот на крв. Ултразвучната дијагностика е исто така многу корисна при проценка на нивото на протокот на крв во садовите на долните екстремитети, чие снабдување со крв може да страда и како резултат на атеросклероза и тромбоза.
Почест метод е рендгенско испитување на органите на градната празнина, што ви овозможува да ги идентификувате можните компликации на атеросклероза, на пример, проширување на границите на срцето поради неговата дилатација или хипертрофија на еден од одделенијата. Ултразвучно скенирање на самото срце исто така може да обезбеди детални информации за неговата состојба.
Ултразвукот може да ги утврди последиците од атеросклероза, како што се вентрикуларна хипертрофија или интервентрикуларен септум, дилатација на левата комора, како резултат на стеноза на аортниот отвор, акинезија и асинергија како резултат на исхемична некроза на миоцитите.
Патогенезата на атеросклероза и нејзината етиологија

Атеросклерозата е многу честа хронична болест која може да биде асимптоматска за многу години пред да започне да дава какви било клинички знаци.
Многу е важно да може да се препознае во раните фази и да се започне навремено лекување. За ова, неопходно е да се разбере механизмот на почетокот и развојот на болеста, како и да се има идеја за факторите на ризик.
Улогата на холестерол
Атеросклерозата е хронична болест на артериите, во кои на ofидовите на крвните садови се акумулираат наслаги на холестерол и т.н. липопротеини со мала густина.
Улогата на холестеролот во развојот на атеросклероза: самиот холестерол (поточно, холестерол) е многу корисна супстанција, која е главната „градежен материјал“ за хормони и е неопходна за формирање на клеточни мембрани. Во телото, холестеролот не е во својата чиста форма, но во протеинско "пакување", комбинацијата на протеини и холестерол се нарекува липопротеин. Во зависност од односот на супстанциите, се разликуваат липопротеини со висока, ниска и многу мала густина.
Последните два вида се опасни: тие се, под одредени услови, да се населат на theидовите на артериите, формирајќи густи плочки кои го стеснуваат луменот на садот, а понекогаш можат и целосно да го блокираат, предизвикувајќи кислородно гладување на органи и ткива.
Етиологија на атеросклероза
 До денес, причините за атеросклероза не се сигурни утврдени.
До денес, причините за атеросклероза не се сигурни утврдени.
Постојат неколку теории во етиологијата на атеросклероза:
- теорија за инфилтрација на липопротеини - според него, основната причина е акумулација на липопротеини во садовите,
- теорија на ендотелска дисфункција - причините за нарушување на заштитните функции на ендотелот - клеточниот слој што ја поставува внатрешната површина на садовите,
затоа липопротеините можат да „инфилтрираат“ во разредени делови на васкуларните wallsидови, - автоимуна - нарушување на имунолошкиот систем и инфилтрација на васкуларни wallидови со леукоцити,
- вирусна - ендотелот е оштетен од вируси (како херпес),
- генетски - дефект во васкуларниот wallид е наследен,
- хормонална - Со возраста, нивото на одредени хормони се зголемува, што доведува до зголемено производство на холестерол.
И таквата застрашувачка болест како каротидна артериосклероза со висок степен на веројатност е автоимуна по природа.
Фактори на ризик
Лекарите прецизно ги идентификуваа факторите на ризик кои придонесуваат за развој на оваа болест. Некои од нив се однесуваат на биолошки неменливи фактори на кои не може да се влијае (на пример, пол и возраст), додека некои можат да се прилагодат.
Немодибилни фактори:
 Генетска предиспозиција.
Генетска предиспозиција.- Хормонална позадина. Естрогенот „женски хормон“ ја зголемува содржината на липопротеини со висока густина во крвта, кои го спречуваат развојот на атеросклероза, затоа, мажите и жените во постменопаузалниот период се изложени на ризик.
- Возраст. Ризикот од развој на болеста се зголемува после четириесет години (особено кај мажите).
Изменливи фактори:
- хипотиреоидизам (недостаток во телото на хормони произведени од тироидната жлезда),
- хиперфибриногенемија (висока содржина на протеини во крвта на фибриноген),
- хомоцистенемија (зголемено ниво на крв во хомоцистеин - токсична аминокиселина, метаболички производ што се користи во нормални услови),
- хиперлипидемија,
- хипертензија
Во патогенезата на атеросклероза, т.е. развојна шема, постојат три главни фази:
- Липоидоза Во оваа фаза, липопротеините со мала густина почнуваат да се населуваат на theидовите на садот. Тие продираат во ткивото на садот, буквално го впиваат и формираат таканаречени липидни точки. Понекогаш овие дамки се спојуваат, формирајќи липидни ленти. Во оваа фаза, дамките не се испакнати над површината на идот и не се мешаат со протокот на крв.
 Склероза На местата на акумулација на липопротеини, сврзното ткиво започнува да 'ртат. Липидните плаки стануваат поголеми и погусти.Понекогаш, капиларите со истенчени wallsидови можат да се формираат во wallидот на артеријата околу плочата.
Склероза На местата на акумулација на липопротеини, сврзното ткиво започнува да 'ртат. Липидните плаки стануваат поголеми и погусти.Понекогаш, капиларите со истенчени wallsидови можат да се формираат во wallидот на артеријата околу плочата.- Формирање на комплицирани плаки и калцификација. Во оваа фаза, плаките и соседните wallsидови на пловните објекти се зацврстуваат и деформираат поради таложење на соли на калциум во нив. Пукаат капиларите во theидовите на артеријата, крварењата се случуваат во плаките, поради што тие стануваат уште поголеми и значително го стеснуваат луменот на садот сè додека не биде целосно блокиран.
Сепак, медицинското значење на овој термин е различно - замена на функционалните ткива на орган со сврзно ткиво. Ова е она што се случува во втората фаза на развој на атеросклероза - сврзното ткиво прераснува во масна плакета. Склеротичните процеси во садовите на мозокот навистина водат кон нарушена меморија - оттука и злоупотребата на зборот.
Клиника и дијагностика
Клиничката слика за атеросклероза варира во зависност од тоа на која артерија е зафатена. Сепак, во секој случај, тоа ќе вклучува знаци на хипоксија - кислородно гладување на ткивата и органите:
- со атеросклероза на торакалната аорта, главни симптоми се останување без здив, општ умор и замор, продолжени болки во влечење зад градната коска,
- со оштетување на абдоминалниот дел на аортата и илијачните артерии (одговорни за снабдувањето со крв во карлицата и нозете) - проблеми со дигестивниот систем, нарушена цревна подвижност, трофични промени во нозете - губење на чувствителноста, слабост и синкава кожа (во тешки случаи - цијаноза), стратификација на ноктите, доцна фази - гангрена,
- во случај на оштетување на субклавијалните артерии што снабдуваат крв на рацете - губење на чувствителноста на рацете, бледило на кожата, тремор, слабеење или целосно отсуство на пулс на зглобовите,
- со атеросклероза на каротидните артерии - нарушена меморија и когнитивни функции, вртоглавица, главоболки, привремено слепило.
Според студиите, со висок степен на веројатност природата на оваа болест е автоимуна. Карактеристично е атеросклероза на аортниот лак, дел од аортата што го „обвива“ срцето од кое заминуваат каротидните и субклавичните артерии.
Таканаречениот "синдром на аортниот лак" вклучува неколку појави истовремено: вртоглавица, краткорочно губење на свеста, брадикардија, низок крвен притисок и епилептиформни грчеви со остар вртеж на главата.
Третман и превенција
 Третманот на атеросклероза е првенствено насочен кон намалување на холестеролот во крвта. Со терапија со лекови се користат следниве групи на лекови:
Третманот на атеросклероза е првенствено насочен кон намалување на холестеролот во крвта. Со терапија со лекови се користат следниве групи на лекови:
- статини - го инхибираат производството на холестерол, а со тоа придонесуваат за намалување на неговата концентрација во крвта,
- фибрати - да се забрза процесот на раздвојување на маснотиите, што исто така доведува до намалување на нивната концентрација,
- секвестрација на масни киселини - спречување на апсорпција на масни киселини од дигестивниот тракт, што помага во намалување на холестеролот,
- витамин ПП - го забрзува процесот на раздвојување и преработка на маснотии.
Во подоцнежните фази на болеста се користи операција. Во зависност од природата и сериозноста на лезијата, ова може да биде:
- Отстранување на плакета заедно со фрагмент од wallидот на садот.
- Операција за бајпас - заобиколување на нов брод, заобиколувајќи ја плочката.
- Ресекција на аневризма - хируршко "шиење" на wallидот на садот, деформирана плоча.
Главните препораки се следниве:
- Престанете да пушите - има уништувачки ефект врз крвните садови.
- Ограничете го внесот на масни месо, како свинско месо и говедско месо. Заменете го со телешко месо, малку маснотии овци и живина.
- Јадете повеќе зеленчук, мешунки и житарки - тие се богати со растителни масти кои го намалуваат холестеролот.
- Ако имате какви било абнормалности во метаболизмот на јаглени хидрати, редовно проверувајте го нивото на шеќер во крвта и спречете го зголемувањето.
Епидемиологија (распространетост)
Атеросклерозата е една од најпознатите „смртоносни“ и оневозможувачки болести во развиените земји. До одредена возраст (во различни земји од 40 до 60 години), скоро 100% од населението има знаци на атеросклероза. Во Русија, во 2000 година, смртноста од состојби предизвикани од атеросклероза изнесува 800 на 100 илјади од населението, во земји со „медитеранска“ диета - 4 пати помалку.
Етиологија и патогенеза (причини и механизми на развој на болеста)
Пациентите со атеросклероза можат да се поделат во две групи.
„Рано“, ретко се појавува атеросклероза е поврзано со генетски грешки во функционирањето на ензимите на црниот дроб, во врска со кои се создава „вишок“ количество холестерол во нормалното јадење и движење на животниот стил на пациентот.
"Доцна", масивната атеросклероза е поврзана главно со животниот стил и исхраната.
Со цел јасно да се објасни причината за појавата и распространетата појава на „доцна“ атеросклероза, треба да се замисли животот на една личност пред широко распространетата употреба на производите на човечкиот ум - машини, технологии, итн.
Manивотот на човекот беше многу тешко да се добие своја храна, тој беше принуден да се движи многу. Немаше продавници, храна требаше да се најде под нозе и на дрвја, или да се фати (во случај на јадења со месо), или да се одгледува, култивирајќи ја земјата самостојно.
Во исто време, односот на потрошената енергија за производство на храна до енергетската вредност на самата храна беше близу до единство - колку калории јадев, толку многу потрошив на производство на храна (Ако имав помалку калории, умрев од глад).
Со развојот на производите на умствената работа на човечкиот мозок (алатки, употреба на моќта на големи животни, автомобили), почнаа да паѓаат трошоците за движење за да се добие храна, а се појави вишок на лесно достапна храна во животот на човештвото (барем дел од тоа).
Човекот доби можност малку да се пресели и да јаде многу.
Најбогатите претставници на општеството први се соочиле со овој феномен, а археолошките истражувања потврдуваат присуство на атеросклероза кај луѓето во многу античко време (јасно е дека балсамираните остатоци на богатите луѓе веројатно биле добро зачувани).
Со милијарди години, живите организми се прилагодиле на недостаток на супстанции - глад и жед. Човечкото тело не беше прилагодено на вишок на хранливи материи.
Што доведува до вишок храна?
Многу молекули влегуваат во телото, од кои се синтетизира холестеролот. Нивото на холестерол во крвта се крева, што доведува до "губење" на вишок холестерол од крвта во wallsидовите на артериите (формирање на таканаречени атеросклеротични плаки - АСБ). Ова е атеросклероза. Растот на плаките со тек на време доведува до намалување на луменот на артеријата и намалување на волуменот на крв што тече низ местото за стеснување, сè до целосното прекинување на протокот на крв и смртта на соодветното место на ткиво.
Со таложење на холестерол во wallидот на садот, се појавуваат предуслови за формирање на тромб на ова место (вклучувајќи ја и можноста за брзо целосно затворање на луменот на садот - оклузија). Овој феномен се нарекува атеротромбоза, тоа е често причина за нагло влошување на состојбата на пациентите (срцев удар, мозочни удари, нарушувања на циркулацијата на екстремитетите и внатрешните органи).
„Развојот“ на човечкото општество доведе некои од нејзините претставници кон навика за пушење. Пушењето сериозно го влошува текот на атеросклеротичниот процес и ако ја погледнете статистиката за ампутации на долните екстремитети, ќе забележите јасна предоминација на пушење мажи кај таквата популација. Значи, човештвото уште еднаш „помогна“ сама со осветлување на тутунот.
Локализација на атеросклеротичниот процес (кои органи се погодени):
- Коронарни артерии кои го снабдуваат срцевиот мускул (корорнарна срцева болест или корорнарна срцева болест).
- Вентили на срцето (стекната валвуларна срцева болест). Срцето во процес на интраутерина развој на телото е формирано од крвни садови, според тоа, внатрешниот слој на срцето е сличен на внатрешната обвивка на крвните садови, а холестеролот лесно се депонира во него.
- Артерии кои го снабдуваат мозокот (хронична и акутна цереброваскуларна инсуфициенција).
- Артерии на долните екстремитети (наизменична клаудикација, сува гангрена).
- Бубрежните артерии (стеснување (стеноза) на бубрежните артерии доведува до тешка хипертензија - зголемување на крвниот притисок).
- Други артерии (исхемија на внатрешните органи).
"Зајадлив" на атеросклероза
Главната опасност од атеросклеротичниот процес е неговата "тајност", асимптоматска до одредена точка.
Растот на атеросклеротични плаки не е придружен со никакви сензации, тие не болат и не предизвикуваат непријатност.
Невидлив пациент живее прекрасно сè додека стеснувањето на артериите не достигне одредено критично ниво, по што одеднаш добива срцев удар или мозочен удар, што честопати води до инвалидитет или смрт.
Тоа е причината зошто навремената дијагностика е толку важна.
Дијагноза на атеросклероза
Дијагноза на атеросклероза се спроведува во две насоки:
- Проценка на "подготвеноста" на крвта за ослободување на вишок холестерол во theидовите на крвните садови.
- Проценка на проблемите поврзани со холестеролот веќе преплавени во wallsидовите на крвните садови.
Стандарден биохемиски тест на крвта ги дава следниве индикатори: вкупниот холестерол (OXS) - нормата е до 5,2, холестерол со ниска густина („штетен“, ЛДЛ холестерол) - нормата е до 3,5, холестерол со висока густина („корисен“, HDL холестерол) - нормата е повеќе од 1 и триглицериди - нормата е до 2.
„Напредните“ лаборатории анализираат дополнителни индикатори - холестерол со многу густина (VLDL холестерол) и т.н. аполипропротеини АЛ и Б.
Проценката на состојбата на повеќето артерии се врши со помош на ултразвук (ултразвук на артериите или поточно скенирање на триплекс во боја).
Ултразвукот не гледа многу важни артерии на срцето (коронарни артерии), затоа, за да се дијагностицира коронарна атеросклероза, се користи специјална инвазивна (со пенетрација во артериите) техника - CAG (коронарна ангиографија), во која се вбризгува радиопојасна супстанција во коронарните артерии и се запишува рендгенска слика. Се уште има непроверена информација дека во наше време пресметаната томографија (MSCT со контраст) достигна пристојно ниво на слики и ви овозможува да ги видите плаките во коронарните артерии неинвазивно, ништо полошо отколку на CAG.
Ултразвукот ви овозможува да добиете слика на артериите на вратот, рацете, нозете, артериите на внатрешните органи.
Атеросклеротичните плаки (АСБ) можат да бидат локални (во мал дел од садот) и да се продолжат, можат да зафаќаат еден wallид на артеријата или сите негови wallsидови (како АСБ се нарекуваат концентрични). Ултразвукот ви овозможува да процените ваков важен параметар како „процент на стеноза по дијаметар“.
Кога е откриена плакета, таа е фотографирана, по што се мери нејзината максимална „дебелина“ и дијаметарот на артеријата. Првиот индикатор е поделен на вториот, се добива процентот на стеноза. АСБ има ефект врз протокот на крв во артеријата со процент на стеноза од повеќе од 50, а 75-80% е индикација за најтешките операции за отстранување на ваквите плаки.
Here Овде се прикажани формирање на локална ASB (атеросклеротична плакета) и нејзиниот понатамошен развој со формирање и раст на липидното јадро. На долната слика е прикажана плакета која веќе влијае на протокот на крв во погодената артерија (стеноза со дијаметар од 50%).
(Илустрации создадени од авторот на страницата, надолжен пресек низ средината на артеријата)

↓ И тука е трагичен настан - руптура на плакета. Во овој случај, системот за коагулација на крвта верува дека садот е повреден, а природната реакција на повредата е тромбоза. Протокот на крв во артеријата може скоро да се преклопи, а хранетите органи или нивните делови - умираат. Во срцето, таквата тромбоза доведува до акутен миокарден инфаркт.

↓ Изгледа како проширена концентрична плакета (како ракав).

Третман на атеросклероза
Третманот на атеросклероза, како и дијагнозата, се спроведува во две насоки:
- Корекција на липиди со висока крв
- Доколку е потребно, инвазивни (со манипулации во садовите или срцето) процедури за проширување на атеросклеротични стегања. Ова го прават хирурзи во специјализирани оддели.
Корекцијата на холестерол се врши на два начина: промени во животниот стил (IOL) и терапија со лекови.
Промена на животниот стил е нормализирање на телесната тежина (намалување во случај на прекумерна телесна тежина), физичка активност (движење) и намалување на внесот на храна, предизвикувајќи зголемување на холестеролот во крвта.
Единствениот вистински метод за слабеење е да постигнете рамнотежа помеѓу внесот на калории и горење. Сите „прекрасни“ техники испаѓаат измама.
По 40 минути пешачење, телото согорува околу онолку енергија колку што троши со храна дневно, така што слабеењето е можно само со повисоко ниво на стрес (или со значително ограничување на потрошувачката).
Главниот „материјал“ од кој се синтетизира холестеролот е таканаречените огноотпорни животински масти (т.е. маснотии добиени од животни кои не течат на собна температура).
Растително масло не е од животинско потекло, не треба да биде ограничено. Рибиното масло тече на собна температура, така што можете да јадете риба без ограничување кога се обидувате да ја корегирате исхраната на холестеролот.
Потрошувачката на говедско месо, свинско месо, јагнешко месо треба да биде ограничено и во форма на вистинска маст во месото и во месните производи, затоа колбасите и пушеле месо со бели подмножества не се најдобрата храна за атеросклероза.
Друга храна која предизвикува висок холестерол е кожата од живина (кожата мора да се отстрани пред да готви живина), путер (70-80% масни животни) и жолти сирења (околу 70% масти, прочитајте го составот на пакувањето).
Третманот со лекови го пропишува само лекар!
Важно е да се напомене дека целта на земањето на лековите не е решавање на плаките - дури и годините на земање на лековите, а не во сите случаи можат да ја намалат нивната големина за единици на проценти. Главната работа е да се спречи нивниот понатамошен раст.
Овие се Statins (HMG-CoA редуктаза инхибитори), Fibrates, инхибитори на апсорпција на холестерол (апсорпција) и Омега-3 незаситени масни киселини.
Статините ја блокираат дејството на ензимот во црниот дроб кој е вклучен во синтезата на холестерол.
Тие се релативно ефтини, обично добро толерирани и многу ефикасни.
Ужасните гласини за тешките несакани ефекти на статините, кои ги фаќа жолтиот печат, се претерани.
Лекарот што присуствува, при препишување на статинска терапија на пациентот, е должен да предупреди за потребата од тестови на крв (ALT, AST, OXS, LDL холестерол, HDL холестерол, триглицериди) еден месец по почетокот на администрацијата, потоа два и пол годишно. Ова е направено за да се процени ефективноста и подносливоста на третманот.
За жал, борбата против холестеролот е долга (доживотна) работа, така што изразот „го зедов курсот“ звучи многу бледо за лекарот, 2 недели по откажувањето на статините, холестеролот во крвта се враќа на првобитното ниво.
Нова скапа група на моноклонални антитела на PCSK9. Малку информации досега, почекајте, господине.
Езетимибе (Езетрол) работи, за разлика од статините, во цревата и ја блокира апсорпцијата на холестерол. Затоа, ако пациентот јаде правилно, нема голем ефект. И е прилично скапо 🙁
Езетролот може да се комбинира со статини за да се намали дозата на второто. Постои фабричка комбинација на Инеги (Симвастатин плус Езетимибе).
Фенофибрат (Трикор) е пропишано ако, заедно со холестеролот, нивото на триглицериди е значително зголемено.
Омега-3 киселините (Омакор) малку го намалуваат холестеролот, но прават многу добро за срцето (на пример, заштити од нарушувања на ритамот).
Атеросклерозата е многу погодна за тромбоза во артериите, така што за спречување на тромбоза, лекарите често препишуваат Аспирин (ацетилсалицилна киселина - АСА) во мали дози (50-150 мг на ден).
Како заклучок, ќе го изразам моето лично мислење за третман на атеросклероза.Препаратите од магнезиум го намалуваат нивото на холестерол многу малку, но значително го намалуваат процесот на „губење“ на холестерол од луменот на артеријата во wallидот (тоа е, го инхибираат растот на плаките). Затоа, магнезиумот, да не биде лек, помага при препарати за холестерол.
Итна медицина



Атеросклероза - хронично заболување на артериите од голем и среден калибар (еластичен и мускулесто-еластичен тип), се карактеризира со таложење и акумулација во интимите на атерогени апогени-апопротеини-Б кои содржат липопротеини со последователна реактивна размножување на сврзното ткиво и формирање на влакнести плаки.
Класификација на атеросклероза (A. L. Myasnikov, I960)
Дадени се само III, IV и V делови од класификацијата со најголемо клиничко значење.
Локализација на процесите:
- 1. Аорта.
- 2. Коронарни артерии.
- 3. Мозочни артерии.
- 4. Бубрежни артерии.
- 5. Мезентерични артерии.
- 7. белодробни артерии.
Клинички оддел:
- I период (претклинички): а) вазомоторни нарушувања, б) комплекс на лабораториски нарушувања,
- II период (клинички): фаза а) исхемичен, б) тромбонекропски, в) склеротичен.
Фаза на проток:
- 1. Прогресија на атеросклероза.
- 2. Стабилизација на процесот.
- 3. Регресија на атеросклероза.
Фактори на ризик од атеросклероза.
- 1. Возраст од 40-50 години и постари.
- 2. Машки пол. Мажите се со поголема веројатност и 10 години порано од жените да развијат атеросклероза поради фактот дека содржината на анти-атерогени а-ЛП во крвта на мажите е помала и тие се со поголема веројатност да пушат и се поподложни на стрес-фактори.
- 3. Артериска хипертензија.
- 4. пушење.
- 5. Повреда на толеранција на гликоза, дијабетес.
- 6. прекумерна тежина.
- 7. Хиподинамија.
- 8. Карактеристики на личноста и однесувањето - т.н. стрес тип.
- 9. Патолошки високи нивоа на крв на триглицериди, холестерол, атерогени липопротеини.
- 10. Наследноста оптоварена со атеросклероза.
- 11. Подагра.
- 12. Мека вода за пиење.
Етиологија. Главните етиолошки фактори: психо-емоционален и психосоцијален стрес, злоупотреба на масни, богати со холестерол и храна што лесно се апсорбира јаглехидрати, метаболички заболувања и ендокрини (дијабетес мелитус, хипотиреоидизам, холелитијаза).
Патогенеза. Атеросклерозата започнува со нарушена ендотелијална пропустливост и миграција во интимата на мазни мускулни клетки и макрофаги. Овие клетки интензивно акумулираат липиди и се претвораат во „пенести клетки“. Преоптоварувањето на „пенестите клетки“ со холестерол и неговите естри доведува до расипување на клетките и до ослободување на липиди и лизозомски ензими во екстрацелуларниот простор, што доведува до развој на фиброзивна реакција, фиброзно ткиво ја опкружува липидната маса и се формира фибро-атероматозна плакета. Развојот на овие процеси се јавува под влијание на две групи на патогенетски фактори: I - придонесувајќи за развој на атерогена хипер-липопротеинемија и II - придонесува за навлегување на атерогени липопротеини во интимите на артеријата. I група на фактори вклучува: фактори на ризик и етиолошка, дисфункција на црниот дроб, цревата, ендокрините жлезди (тироидната жлезда, гениталните жлезди, изолационите апарати). Втората група на патогенетски фактори вклучува: зголемување на пропустливост на ендотелот, намалување на функциите на прифаќање на α-LP за отстранување на холестерол од интимите на артериите, намалување на формирање на килони, со што се зголемува бројот на размножувачки мазни мускулни клетки, активирање на пероксидација на липидите, зголемување на производство на тромбоксан и ендотелин и намалување на формирање на простацилин и вазодилатационен фактор, вклучување на имунолошки механизми - формирање на антитела на атерогени пред-р и (5-ЛП).
Клинички симптоми
Атеросклероза на торакалната аорта.
1. Аорталгија - притискање или горење болка зад градната коска, зрачи на двете раце, вратот, грбот, горниот дел на стомакот. За разлика од ангина пекторис, болката не е пароксизмална, продолжена (трае со часови, денови, периодично слабеење и засилување). Со стеснување на устите на меѓуребрените артерии со влакнести плаки, може да се појави болка во грбот, како и кај меѓуребрените невралгии.
2. Со значително проширување на аортниот лак или аневризма, можна е отежнато голтање при компресија на хранопроводот, засипнатост на гласот (компресија на рекурентен нерв), вртоглавица, несвестица и конвулзии со остар вртеж на главата.
3. Зголемување на подрачјето на ударна досада на васкуларните снопови во областа на прицврстување на II ребра на градната коска, проширување на зоната на досадна ударност на ниво на вториот меѓуребрениот простор десно од градната коска за 1-3 см (симптом на Потен).
4. Ретростернална пулсација е видлива или палпирана, ретко - бран на меѓуребрениот простор десно од градната коска. 5. За време на аускултацијата, скратен II тон со метална нијанса, систолен шум, засилен со кревање раце и навалување на главата наназад (Сиротинин-Куковеров симптом).
6. Зголемување на систолниот притисок со нормален дијастолен притисок, зголемување на притисокот на пулсот, зголемување на брзината на размножување на пулсниот бран.
Атеросклероза на абдоминалната аорта.
- 1. Болки во стомакот од различна локализација, надуеност, запек како манифестација на абнормалности во стомачните органи поради стеснување на разни артериски гранки што се протегаат од аортата.
- 2. Со атеросклеротични лезии на аортна бифуркација, се развива Лерисов синдром - хронична опструкција на аортата: наизменична клаудикација, ладење и вкочанетост на нозете, атрофија на мускулите на нозете, импотенција, чиреви и некроза во прстите и стапалата со отекување и хиперемија, недостаток на пулсирање на артериите на нозете, често феморалната артерија, отсуство на аортна пулсираност на папокот, систолен шум над феморалната артерија во ингвиналната наклон.
- 3. Кога палпацијата на абдоминалната аорта е одредена од нејзината искривување, нерамна густина.
- 4. Над абдоминалната аорта се слуша систолен шум во средната линија погоре и на ниво на папокот.
Атеросклероза на мезентеричните артерии про е „абдоминална жаба“ и дигестивни нарушувања.
- 1. Остра болка при горење или сечење во абдоменот (главно во епигастриумот), обично во висина на варењето, која трае околу 1-3 часа. Понекогаш болките се краткорочни, тие престануваат со нитроглицерин.
- 2. Болката е придружена со надуеност, запек, belching.
- 3. Во иднина, фетилната дијареја може да се придружи 2-3 пати на ден со незаситени парчиња храна и непотопна маст, намалување на секреторната функција на желудникот.
- 4. Можни се рефлексивни болки во пределот на срцето, палпитации, прекини, останување без здив.
- 5. При преглед на абдоменот, се утврдува подуеност, висока стабилност на дијафрагмата, намалување или отсуство на перисталтика, систолен шум во епигастриумот.
- 6. Постепено дехидрирање, осиромашување и намалување на тургор на кожата.
Атеросклероза на бубрежните артерии.
- 1. Вазоренална симптоматска артериска хипертензија.
- 2. Во урината - протеини, црвени крвни клетки, цилиндри.
- 3. Со стеноза на артериите на еден бубрег, болеста се одвива како бавно прогресивна форма на хипертензија, но со постојани промени во урината, постојана хипертензија. Со билатерално оштетување на бубрезите, болеста се стекнува со карактер на малигна артериска хипертензија.
- 4. Над бубрежните артерии, понекогаш се слуша систолен шум по должината на пареректалната линија во средината на растојанието помеѓу папокот и ксифоидниот процес од лево и десно.
ДОБИВУВАЕ НА АЛЕТСКЛЕРОСИЗАТА НА АРТЕРИТЕТЕ НА ПОЛИТИ ЕКТРЕМИТИ
- 1. Субјективни манифестации: слабост и замор на мускулите на нозете, студенило и вкочанетост на нозете, синдром на интермитентна клаудикација (болка во мускулите на теле при одење, болката се смирува во мирување).
- 2. Бледило, ладни стапала, трофични нарушувања (сувост, лупење на кожата, трофични чиреви, гангрена).
- 3. Слабеење или недостаток на пулсација во пределот на големи артерии на стапалото.
Лабораториски податоци
I. даб: нема промена.
2. LHC: зголемување на холестерол, триглицериди, нпе-β- и β-липопротеини, НЕФА, хипер-липопротеинемија на типови II, IV, III, зголемување на холестерол на β- и пред-β-липопротеини, коефициент на атерогеност.
Инструментално истражување
Х-зраци преглед: набивање, издолжување, проширување на аортата во торакалните и абдоминалните региони. Ултразвучна флуометрија, реовазо-, плетизмо-, осцило-, сфигмографија: намалување и одложување на главниот проток на крв во артериите на долните екстремитети. Ангиографија на периферните артерии на долните екстремитети и бубрезите: стеснување на луменот на артериите. Изнопска ренографија: нарушена секреторен-екскреторна функција на бубрезите со атеросклероза на бубрежните артерии.
Програма за истражување
1. ОА крв, урина. 2. LHC: триглицериди, холестерол, пред-β- и β-липопротеини (според Бурстеин), полиокриламид гел липопротеинска електрофореза, p- и пред-п-липопротеински холестерол, трансаминаза, алдолаза, вкупни фракции на протеини и протеини, коагулограм . 3. ЕКГ. 4. ФКГ. 5. ехокардиографија. 6. Ревазографија на долните екстремитети. 7. Флуороскопија на аортата и срцето.
Водич за дијагностицирање на терапевтот. Чиркин А.А., Окороков А.Н., 1991 година

 Генетска предиспозиција.
Генетска предиспозиција. Склероза На местата на акумулација на липопротеини, сврзното ткиво започнува да 'ртат. Липидните плаки стануваат поголеми и погусти.Понекогаш, капиларите со истенчени wallsидови можат да се формираат во wallидот на артеријата околу плочата.
Склероза На местата на акумулација на липопротеини, сврзното ткиво започнува да 'ртат. Липидните плаки стануваат поголеми и погусти.Понекогаш, капиларите со истенчени wallsидови можат да се формираат во wallидот на артеријата околу плочата.