Хиперинсулинизам: причини, симптоми, третман
Многу хронични заболувања често му претходат на почетокот на дијабетесот.
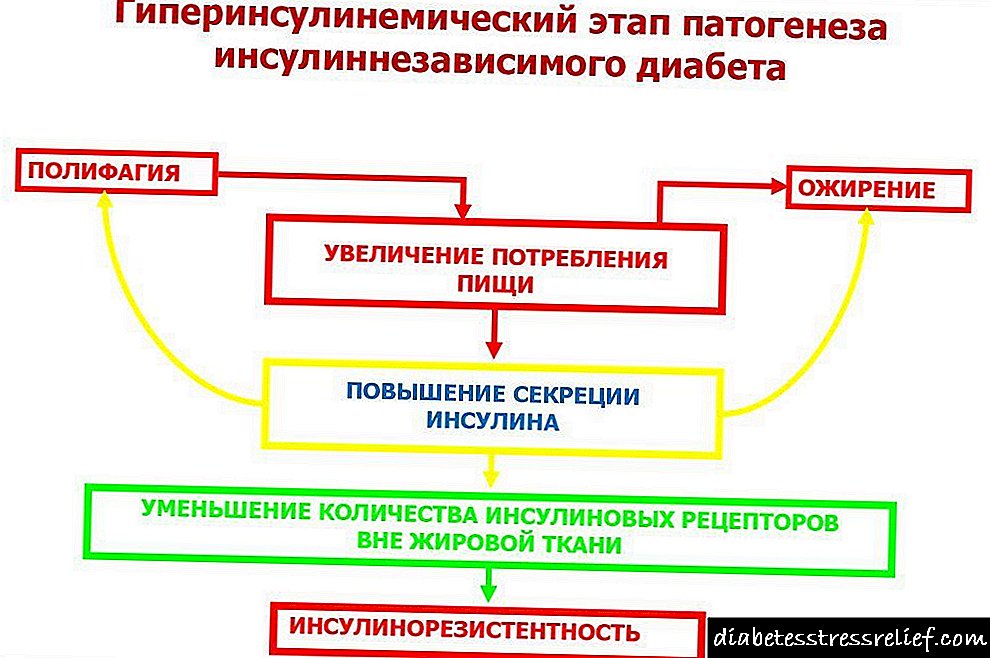
На пример, хиперинсулинемија кај деца и возрасни е откриена во ретки случаи, но укажува на прекумерно производство на хормон што може да предизвика намалување на нивото на шеќер, глад на кислород и дисфункција на сите внатрешни системи. Недостаток на терапевтски мерки насочени кон сузбивање на производството на инсулин може да доведе до развој на неконтролиран дијабетес.
Причини за патологија
Хиперинсулинизмот во медицинската терминологија се смета за клинички синдром, чија појава се јавува против позадината на прекумерно зголемување на нивото на инсулин.
Во оваа состојба, телото ја намалува вредноста на гликозата во крвта. Недостаток на шеќер може да предизвика глад на кислород на мозокот, што може да резултира во нарушено функционирање на нервниот систем.

Хиперинсулизам во некои случаи се одвива без посебни клинички манифестации, но најчесто болеста доведува до тешка интоксикација.
- Конгенитален хиперинсулинизам . Се заснова на генетска предиспозиција. Болеста се развива против позадината на патолошки процеси кои се случуваат во панкреасот кои го попречуваат нормалното производство на хормони.
- Секундарниот хиперинсулинизам . Оваа форма напредува како резултат на други болести кои предизвикале прекумерно лачење на хормонот. Функционален хиперинсулинизам има манифестации кои се комбинирани со нарушувања во метаболизмот на јаглени хидрати и се откриваат со ненадејно зголемување на концентрацијата на гликоза во крвта.
Главните фактори кои можат да предизвикаат зголемување на нивото на хормоните:
- производство од страна на клетки на несоодветен инсулин со абнормален состав што не го согледува телото,
- нарушен отпор, што резултира во неконтролирано производство на хормон,
- отстапувања во транспортот на гликоза преку крвотокот,
- прекумерна тежина
- атеросклероза
- наследна предиспозиција
- анорексија, која има неврогена природа и е поврзана со опсесивна мисла за вишок телесна тежина,
- онколошки процеси во абдоминалната празнина,
- неурамнотежена и ненавремена исхрана,
- злоупотреба на слатки, што доведува до зголемување на гликемија и, следствено, зголемено лачење на хормонот,
- патологија на црниот дроб
- неконтролирана инсулинска терапија или прекумерно внесување на лекови за намалување на концентрацијата на гликоза, што доведува до појава на лекови,
- ендокрини патологии,
- недоволна количина на ензимски материи вклучени во метаболичките процеси.
Причините за хиперинсулинизам можеби не се манифестираат долго време, но во исто време тие имаат штетен ефект врз работата на целиот организам.
Групи за ризици
Следниве групи на луѓе најчесто се погодени од развој на хиперинсулинемија:
- жени кои имаат полицистично заболување на јајниците,
- луѓе со генетско наследство за оваа болест,
- пациенти со нарушувања на нервниот систем,
- жени во пресрет на менопаузата,
- постари луѓе
- Неактивни пациенти
- жени и мажи кои примаат хормонска терапија или бета-блокатори на лекови.
Симптоми на хиперинсулинизам
Болеста придонесува за нагло зголемување на телесната тежина, така што повеќето диети се неефикасни. Масните наслаги кај жените се формираат во пределот на половината, како и во абдоминалната празнина. Ова е предизвикано од големо складиште на инсулин складирано во форма на специфична маст (триглицерид).
Манифестациите на хиперинсулинизам се на многу начини слични на знаците што се развиваат против позадината на хипогликемијата. Почетокот на напад се карактеризира со зголемен апетит, слабост, потење, тахикардија и чувство на глад.
Последователно, се придружува состојба на паника во која се забележува присуство на страв, вознемиреност, треперење во екстремитетите и раздразливост. Потоа, се јавува дезориентација на земја, вкочанетост во екстремитетите, можно е појава на напади. Недостаток на третман може да доведе до губење на свеста и кома.
- Лесно Се карактеризира со отсуство на какви било знаци во периоди помеѓу напади, но во исто време продолжува органски да влијае на церебралниот кортекс. Пациентот забележува влошување на состојбата најмалку 1 пат во текот на календарскиот месец. За да го запрете нападот, доволно е да користите соодветни лекови или да јадете слатка храна.
- Среден. Фреквенцијата на напади е неколку пати месечно. Едно лице може да изгуби свест во овој момент или да падне во кома.
- Тешки. Овој степен на болест е придружена со неповратно оштетување на мозокот. Нападите често се случуваат и скоро секогаш доведуваат до губење на свеста.
Манифестациите на хиперинсулизам практично не се разликуваат кај децата и кај возрасните. Карактеристика на текот на болеста кај млади пациенти е развој на напади на зафати против позадината на пониска гликемија, како и висока фреквенција на нивно повторување. Резултатот од постојани егзацербации и редовно олеснување на таквата состојба со лекови е повреда на менталното здравје кај децата.
Која е болеста опасна?
Секоја патологија може да доведе до компликации ако не се преземе акција навремено. Хиперинсулинемијата не е исклучок, според тоа, таа е придружена и со опасни последици. Болеста се одвива во акутни и хронични форми. Пасивниот тек доведува до досадна активност на мозокот, негативно влијае на психосоматската состојба.
- нарушувања во функционирањето на системите и внатрешните органи,
- развој на дијабетес
- дебелината
- кома
- отстапувања во работата на кардиоваскуларниот систем,
- енцефалопатија
- паркинсонизам
Хиперинсулинемија што се јавува во детството негативно влијае на развојот на детето.

Како се манифестира полицистична и хиперинсулинемија?
 Хиперинсулинемијата се карактеризира со латентен курс, но во некои случаи, пациентите може да забележат слабост во мускулите, треска, вртоглавица, прекумерна жед, недоволна концентрација, летаргија и постојан замор, сите овие симптоми тешко се пропуштаат, покрај тоа, дијагнозата поминува со нив попродуктивно.
Хиперинсулинемијата се карактеризира со латентен курс, но во некои случаи, пациентите може да забележат слабост во мускулите, треска, вртоглавица, прекумерна жед, недоволна концентрација, летаргија и постојан замор, сите овие симптоми тешко се пропуштаат, покрај тоа, дијагнозата поминува со нив попродуктивно.
Ако зборуваме за полицистоза, нејзините главни симптоми се манифестираат со отсуство или неправилност на менструацијата, дебелината, хирзутизмот и андрогената алопеција (ќелавост), а секоја таква манифестација ќе бара индивидуален третман.
Честопати, нарушувањата на јајниците ќе бидат придружени со акни, првут, стрии на абдоменот, оток, болка во абдоминалната празнина. Покрај тоа, жената може да ги набудува следниве манифестации и симптоми:
- брзи промени во расположението,
- респираторно апсење за време на спиењето (апнеа),
- нервоза
- прекумерна раздразливост
- депресии
- дремливост
- апатија
Ако пациентот оди на лекар, тогаш на прво место ќе биде дијагнозата на ултразвучната машина, што може да резултира во повеќе цистични формации, задебелување на капсула на јајниците, ендометријална хиперплазија во матката. Ваквите процеси ќе бидат придружени со болни сензации во долниот дел на стомакот и во карлицата, а нивните причини мора да бидат земени во предвид.
Ако не се занимавате со навремено лекување на полицистична, тогаш жената може да претекне доста сериозни компликации:
- рак на ендометријално ткиво,
- хиперплазија
- дебелината
- рак на дојка
- висок притисок
- дијабетес мелитус
- тромбоза
- мозочен удар
- тромбофлебитис.
Покрај овие, може да се појават и други компликации на болеста, на пример, миокарден инфаркт, спонтан абортус, предвремено раѓање, тромбоемболизам, како и дислипидемија.
Говорејќи на број, од 5 до 10 проценти од жените на раѓање на возраст се изложени на полицистични јајници, и покрај фактот дека се познати причините за оваа компликација.
Како се третираат хиперинсулинемија и полицистоза?
Ако жената ги има овие заболувања, важно е да и се обезбеди индивидуална диета, која ќе ја подготви присутните лекар и целосен третман.
Главната задача во оваа ситуација е да ја доведе тежината во нормална марка.
Поради оваа причина, калориите ја ограничуваат храната на 1800 калории на ден, во овој случај ќе делува како еден вид третман. Важно е да се ограничи потрошувачката колку што е можно:
- маснотии
- зачин
- зачини
- зачинета храна
- алкохолни пијалоци.
Храната се зема фракционо 6 пати на ден. Како и третман, може да се препишат хормонска терапија, масажа и хидротерапија. Сите процедури треба да се спроведат под тесен надзор на лекар.
Хиперинсулинизмот (инсулином) е најчестиот невроендокрин тумор (НЕО) на панкреасот, кој опфаќа дури 70-75% од овие невроендокрини неоплазми (2-4 случаи на 1 милион популација). Туморите на секреција на инсулин најчесто се манифестираат со комплексот на симптоми карактеристичен за органски хиперинсулинизам, причината за која во 5-7% од случаите може да биде и микроаденоматоза, хиперплазија и неогенеза на клетките на панкреасните островчиња (неидиобластоза). Органскиот хиперинсулинизам во 10-15% од случаите е манифестација на синдром тип 1 (синдром на Вермер). Синдром Вермеер, пак, е комбиниран со инсулином кај 30% од пациентите.
Најчесто, инсулиномите се наоѓаат во панкреасот - кај 95-99% од случаите, со иста фреквенција во сите негови оддели. Екстремно ретко, екстрапанкреасните инсулиноми можат да бидат локализирани во желудникот, дуоденумот, слабиот, илеумот, попречно дебелото црево, малиот оментум, жолчниот меур и портите на слезината. Големините опишани со инсулин варираат од 0,2 до 10 см или повеќе во дијаметар, но дијаметарот до 70% од нив не надминува 1,5 см, поради што се предизвикани тешкотиите на топична дијагноза. Како по правило, овој тумор е единечен (осамен), а повеќе лезии се откриваат кај не повеќе од 15% од пациентите. Малигните инсулиноми се јавуваат во 10-15% од случаите и најчесто метастазираат на црниот дроб или регионалните лимфни јазли.
Клиничките манифестации на туморот се должат на неговата хормонална активност, односно прекумерно лачење на инсулин. Неговата главна функција во организмот е да ја регулира концентрацијата на глукоза во крвта со тоа што ќе ја транспортира преку клеточните мембрани. Покрај тоа, хормонот влијае на мембраната транспорт на К + и аминокиселини, а исто така влијае на метаболизмот на мастите и протеините. Главниот физиолошки стимул за секреција на инсулин е зголемување на концентрацијата на гликоза во крвта. Прагот на концентрација на гликоза за негово лачење на постот е 80-100 мг%, а максималното ослободување се постигнува при концентрација на глукоза од 300-500 мг%.
Кај пациенти со инсулиноми, зголемената секреција на инсулин е предизвикана не само од нејзината вишок синтеза на туморот, туку и од дисрегулацијата на секреторната функција на п-клетките, кои не престануваат да ослободуваат инсулин при ниска концентрација на гликоза во крвта. Во овој случај, заедно со нормалната биолошка форма на хормонот, се произведува голема количина проинсулин, додека секрецијата на Ц-пептидот е релативно мала, што доведува до намалување (во споредба со нормата) во односот помеѓу Ц-пептид и инсулин.
Хиперинсулинизмот придонесува за акумулација на гликоген во црниот дроб и мускулите. Како резултат, недоволна количина гликоза (гликогенолиза блокада) влегува во крвотокот.Слабото снабдување на мозокот со јаглени хидрати не ги обезбедува неговите трошоци за енергија и, како резултат на тоа, доведува до енцефалопатија (нормално до 20% од целата глукоза потрошена од телото се троши на функционирање на мозокот). Прво на сите, клетките на кортексот се засегнати, сè до нивната смрт. Недоволно снабдување со глукоза и кислород во мозокот предизвикува возбуда на симпатичкиот нервен систем и зголемување на крвните катехоламини, што клинички се манифестира со слабост, потење, тахикардија, вознемиреност, раздразливост, тремор на екстремитетите. Забавување на оксидативните процеси и нарушување како резултат на хипогликемија на сите видови метаболизам во мозокот доведува до губење на нормалниот тон од страна на theидовите на крвните садови, што, во комбинација со зголемен проток на крв во мозокот поради спазам на периферните садови, доведува до едем, како и атрофични и дегенеративни процеси во мозокот.
Мора да се запомни дека хипогликемичните состојби можат да бидат манифестација на други болести на внатрешните органи и некои функционални состојби. Најчесто, функционален хиперинсулинизам (секундарно) е забележан за време на глад, со зголемено губење (бубрежна глукозорија, дијареја, лактација) или прекумерно користење на јаглехидрати (администрација на егзогени инсулин, имунолошки заболувања предизвикани од антитела кон инсулин и неговите рецептори, кахексија). Екстра-панкреасна хипогликемија и зголемување на концентрацијата на инсулин во крвта понекогаш се предизвикани од сузбивање на гликогенолиза поради оштетување на црниот дроб (хепатитис, карцином на црниот дроб), некои малигни тумори (карцином на бубрезите, надбубрежни жлезди, фибросарком), намален секрет на хормонални хормони (ACTH, кортизол), микседема.
Типични симптоми на болеста се карактеризираат со тријадата на Випл, опишана во 1944 година:
- развој на напади на спонтана хипогликемија на празен стомак или после вежбање до губење на свеста,
- намалување на шеќерот во крвта за време на напад (под 2,2 mmol / l).
Дијагностика
Ако се сомнева органски хиперинсулинизам, дијагнозата може да се потврди со постот хипогликемија помала од 2,2 mmol / L и зголемување на концентрацијата на имунореактивен инсулин (IRI) во крвната плазма од повеќе од 25 mcED / ml (иако основната концентрација на IRI кај 20-30% од пациентите може да биде во нормални граници) ) Исто така, се утврдува концентрацијата на проинсулин и крвта Ц-пептид, што во некои случаи може да се зголеми дури и со нормална ИРИ. Индикаторите на Ц-пептид во крвта играат важна дијагностичка вредност за диференцијалната дијагноза на вистинска и хипогликемија предизвикана од воведувањето на егзогени инсулин, бидејќи егзогени инсулински препарати не содржат Ц-пептид. За да се исклучи вештачката хипогликемија предизвикана од земање на лекови на сулфониламид или сулфонил-уреа за намалување на шеќерот, препорачливо е да се утврди содржината на сулфонилуреа во урината.
Лабораториската дијагноза на инсулин, како и другите НЕО, во првата фаза се заснова, пред сè, врз утврдување на концентрацијата на неспецифични маркери на овие тумори и, пред сè, хромогранин А и синаптофизин.
За конечна потврда на органската природа на болеста и исклучување на други причини за хипогликемичен синдром, тест за пост се спроведува на 72 часа.Овој тест се заснова на фактот дека луѓето со хиперфункција на изолациониот апарат развиваат хипогликемија (тријада на Whipple) кога престанува внесувањето храна.
Во моментов, за диференцијална дијагностика со секундарна хиперинсулинизам, функционалните дијагностички тестови (тестови со олбутамид, глукагон, аргинин, леуцин, ACTH и кортизол, адресин, калциум глуконат, тест со сузбивање на Ц-пептид) не се практични во апсолутни случаи.
По потврдувањето на синдромичката дијагностика на органскиот хиперинсулинизам-II, следната, потешка задача се појавува за лекарите - воспоставување на локална дијагноза. Тематската дијагностика на инсулин останува многу тешка задача, со оглед на тоа што во 80% од случаите нивната големина е помала од 2 см, а во половина од случаите овие тумори имаат дијаметар помал од см. Ваквите методи на зрачење традиционално се користат за да се утврди локацијата на фокусните панкреасни формации (како на пр. КТ и ултразвук) овозможуваат инсулин да се открие во не повеќе од 50% од случаите, а кога неговата големина е помала од 1,0 см, чувствителноста на методите се намалува за скоро 2> аза. Треба да се напомене дека методите за локална дијагностицирање на причините за органски хиперинсулинизам генерално се слични на оние за други НЕО на панкреасот.
Првиот и наједноставниот од предоперативните дијагностички методи е перкутано.Следниот метод за дијагностицирање на ултразвук е ендоскопски ултразвук. Честопати излегува дека е единствениот метод за утврдување на локализацијата на формациите до 5-6 мм.
Неинвазивни дијагностички методи кои носат изложеност на зрачење вклучуваат КТ. Во моментов, за откривање на фокални формации на панкреасот, КТ се користи само со интравенско подобрување на контрастот. Овој дијагностички метод ви овозможува да локализирате до 50-70% од туморите на панкреасот, што произведуваат инсулин, нивните метастази (Сл. 4.2).
МНР долго време се користи за дијагностицирање на НЕО, но не е широко користен за оваа намена.
Заедничките недостатоци на наведените неинвазивни тематски дијагностички методи се не само нивната ниска содржина на информации во случај на повеќе лезии, туку и неможноста да се идентификуваат фокуси на микроведеноматоза и да се утврди зоната на лезиите во случај на фокусна неидиобластоза.
Превенција
Единствениот радикален третман за органски хиперинсулинизам е хируршки. Резултатите од хируршките интервенции на панкреасот и, особено, со НЕО оставаат многу посакувани скоро во сите медицински установи во светот. Фреквенцијата на постоперативни компликации се движи од 25 до 70%, а смртност од 1,9 до 12%. Во овој поглед, неопходно е да се развие комплекс на предоперативна подготовка, методи за спречување на постоперативни компликации и управување со пациенти во постоперативниот период. Од многу аспекти, резултатите од непосредниот постоперативен период исто така зависат од изборот на методот на работа.
Хируршката интервенција се изведува под ендотрахеална анестезија. Најоптималниот хируршки пристап е средна лапаротомија, од која може да се изврши целосна ревизија на панкреасот. Ревизијата на панкреасот се врши по широко отворање на гастроинтестиналниот лигамент, мобилизација на главата на панкреасот со дуоденумот според Кочер и, доколку е потребно, мобилизација на телото и опашката на панкреасот. Како што веќе беше забележано, потребно е интраоперативно ултразвучно скенирање, што овозможува скоро во сите случаи да се идентификува или исклучи тумор, а исто така да помогне да се утврдат најоптималните хируршки тактики.
Операцијата на избор кај бенигни инсулиноми е нејзина провокација. Ресекција на дисталниот панкреас е најпосакувана кога туморот се наоѓа длабоко во ткивото на телото и опашката на органот, како и во непосредна близина на панкреасниот канал и спленичните крвни садови и во присуство на мултиплински инсулин.
Потешко е проблемот со терапевтска тактика во случај на малиген инсулином, особено со присуство на далечни метастази. За жал, како по правило, пред операцијата и за време на интраоперативна ревизија, можно е да се суди за малигната природа на растот само со инвазија на туморот во околните ткива или со метастази во регионалните лимфни јазли и црниот дроб, бидејќи итен хистолошки преглед во повеќето случаи е неинформативен. Во други набудувања, степенот на диференцијација на инсулиномите, како и секој НЕО, станува познат само по планираното хистолошко испитување.
Добар резултат на хируршки третман на органски хиперинсулинизам е исчезнување на симптомите на хипогликемија против позадина на нормална концентрација на гликоза. Кај повеќето пациенти, телесната тежина се нормализира, се зголемува работниот капацитет и меморијата. Сепак, кај околу 10% од пациентите и по операцијата, остануваат манифестации на енцефалопатија од еден или друг степен на сериозност. Ова се должи на хипогликемија, која долго време постои пред операцијата, а често и со неповратни промени во клетките на кортексот. Во овој поглед, очигледно е дека колку порано е можно да се дијагностицира органски хиперинсулинизам, да се идентификува нејзината причина и да се изврши хируршка интервенција, толку подобро ќе бидат долгорочните резултати од третманот.
Интернет консултации со доктори
Рита: 08/31/2016
Здраво во биопсија на тироидната жлезда, значителен број на тироцити во форма на зголемени голи јадра кои се наоѓаат во форма на фоликуларни структури и расфрлани се напишани одделно од главната размаска против позадината на „течен“ колоид. Пациентот има 75 години. Дали е неопходна операција? Јазолот порасна малку во текот на годината. Тестовите за хормони се нормални (освен за тироглобин - 64 - тоа беше 26,5).
Хиперинсулинизам - Клинички синдром кој се карактеризира со зголемување на нивото на инсулин и намалување на шеќерот во крвта. Хипогликемијата доведува до слабост, вртоглавица, зголемен апетит, потреси и психомоторна агитација. Во отсуство на навремено лекување, се развива хипогликемична кома.
Дијагноза на причините за состојбата се заснова на карактеристиките на клиничката слика, податоците од функционалните тестови, динамичкото тестирање на гликоза, ултразвук или томографско скенирање на панкреасот. Третманот на панкреасните неоплазми е хируршки.
Со екстрапанкреативната варијанта на синдромот се спроведува терапија на основната болест, се пропишува посебна диета.
Хиперинсулинизам (хипогликемична болест) е конгенитална или стекната патолошка состојба во која се развива апсолутна или релативна ендогена хиперинсулинемија. Знаците на болеста за прв пат беа опишани во почетокот на дваесеттиот век од страна на американскиот лекар Харис и домашниот хирург Опел.
Вродениот хиперинсулинизам е доста редок - 1 случај на 50 илјади новороденчиња. Стекнатата форма на болеста се развива на возраст од 35-50 години и почесто ги погодува жените.
Хипогликемична болест се јавува со периоди на отсуство на сериозни симптоми (ремисија) и со периоди на развиена клиничка слика (напади на хипогликемија).
Причини за хиперинсулинизам
Вродената патологија се јавува како резултат на интраутерина развојна абнормалност, ретардација на растот на фетусот, мутации во геномот.
Причините за стекната хипогликемична болест се поделени на панкреасот, што доведува до развој на апсолутна хиперинсулинемија и не-панкреатично, предизвикувајќи релативно зголемување на нивото на инсулин.
Панкреатична форма на болеста се јавува кај малигни или бенигни неоплазми, како и хиперплазија на панкреасот бета клетки. Не-панкреасната форма се развива во следниве услови:
- Прекршувања во исхраната. Долгото гладување, зголемената загуба на течности и гликоза (дијареја, повраќање, доење), интензивна физичка активност без консумирање на храна со јаглени хидрати предизвикуваат нагло опаѓање на шеќерот во крвта. Преголемата потрошувачка на рафинирани јаглени хидрати го зголемува нивото на шеќер во крвта, што го стимулира активното производство на инсулин.
- Оштетување на црниот дроб на разни етиологии (карцином, масна хепатиза, цироза) доведува до намалување на нивото на гликоген, метаболички нарушувања и хипогликемија.
- Неконтролираното внесување на лекови за намалување на шеќерот за дијабетес мелитус (деривати на инсулин, сулфонилуреа) предизвикува хипогликемија на лекови.
- Ендокрини заболувања што доведуваат до намалување на нивото на контрасулин хормони (ACTH, кортизол): џуџест хипофизата, микседем, болест Адисон.
- Недостатокот на ензими вклучени во метаболизмот на гликоза (хепатална фосфорилаза, бубрежна инсулиназа, глукоза-6-фосфатаза) предизвикува релативен хиперинсулинизам.
Гликозата е главната хранлива подлога на централниот нервен систем и е неопходна за нормално функционирање на мозокот. Зголемено ниво на инсулин, акумулација на гликоген во црниот дроб и инхибиција на гликогенолиза доведува до намалување на гликозата во крвта. Хипогликемијата предизвикува инхибиција на метаболички и енергетски процеси во клетките на мозокот.
Се јавува стимулација на симпатовареналниот систем, се зголемува производството на катехоламини, се развива напад на хиперинсулинизам (тахикардија, раздразливост, чувство на страв). Прекршување на процесите на редокс во организмот доведува до намалување на потрошувачката на кислород од страна на клетките на церебралниот кортекс и развој на хипоксија (поспаност, летаргија, апатија).
Понатамошниот недостаток на глукоза предизвикува повреда на сите метаболички процеси во организмот, зголемување на протокот на крв во структурите на мозокот и спазам на периферните садови, што може да доведе до срцев удар.
Кога античките структури на мозокот се вклучени во патолошкиот процес (медула oblongata и средниот мозок, варолискиот мост) се развиваат конвулзивни состојби, диплопија, како и респираторни и срцеви нарушувања.
Класификација
Во клиничката ендокринологија, најчесто користената класификација на хиперинсулинемија во зависност од причините за заболувањето:
- Примарен хиперинсулинизам (панкреас, органски, апсолутен) е резултат на процес на тумор или бета клеточна хиперплазија на островскиот апарат на панкреасот. Зголемувањето на нивото на инсулин од 90% е олеснето со бенигни неоплазми (инсулином), поретко, малигни неоплазми (карцином). Органската хиперинсулинемија се јавува во тешка форма со изразена клиничка слика и чести напади на хипогликемија. Остриот пад на шеќерот во крвта се појавува наутро, поради прескокнување на оброците. За оваа форма на болеста, тријадата на Whipple е карактеристична: симптоми на хипогликемија, нагло намалување на шеќерот во крвта и запирање на напади со воведување на гликоза.
- Секундарниот хиперинсулинизам (функционална, релативна, екстрапанкреативна) е поврзана со недостаток на контрагуларни хормони, оштетување на нервниот систем и црниот дроб. Напад на хипогликемија се јавува од надворешни причини: гладување, предозирање со хипогликемични лекови, интензивна физичка активност, психо-емоционален шок. Егзацербациите на болеста се случуваат неправилно, скоро и да не се поврзани со внесувањето храна. Дневниот пост не предизвикува детални симптоми.
Клиничката слика на хипогликемична болест се должи на намалување на гликозата во крвта. Развојот на напад започнува со зголемување на апетитот, потење, слабост, тахикардија и чувство на глад.
Подоцна состојбите во паника се придружуваат во: чувство на страв, вознемиреност, раздразливост, треперење во екстремитетите.
Со понатамошниот развој на нападот, се забележува дезориентација во вселената, диплопија, парестезија (вкочанетост, трнење) во екстремитетите, до појава на напади. Ако не се лекува, се јавува губење на свеста и хипогликемична кома.
Интерктивниот период се манифестира со намалување на меморијата, емоционална лабилност, апатија, нарушена чувствителност и вкочанетост во екстремитетите. Честото внесување храна богата со лесно сварливи јаглени хидрати предизвикува зголемување на телесната тежина и развој на дебелина.
Во современата пракса, постојат 3 степени на хиперинсулинизам, во зависност од тежината на болеста: лесна, умерена и тешка.Благ степен се манифестира со отсуство на симптоми на интеркталниот период и органски лезии на церебралниот кортекс.
Егзацербациите на болеста се јавуваат помалку од 1 пат месечно и брзо се запрени со лекови или шеќерна храна. Со умерена сериозност, нападите се случуваат повеќе од 1 пат месечно, можно е губење на свеста и развој на кома.
Интерктивниот период се карактеризира со благи нарушувања во однесувањето (заборавеност, намалено размислување). Тежок степен се развива со неповратни промени во церебралниот кортекс. Во овој случај, нападите се случуваат често и завршуваат со губење на свеста.
Во интеркталниот период, пациентот е дезориентиран, меморијата е остро намалена, се забележува тремор на екстремитетите, карактеристична е остра промена на расположението и зголемена раздразливост.
Компликации на хиперинсулинизам
Компликациите можат да се поделат на рана и доцна. Раните компликации што се појавуваат во следните неколку часа по нападот вклучуваат мозочен удар, инфаркт на миокардот поради нагло намалување на метаболизмот на срцевиот мускул и мозокот. Во тешки ситуации, се развива хипогликемична кома.
Подоцнежните компликации се појавуваат неколку месеци или години по почетокот на болеста и се карактеризираат со нарушена меморија и говор, паркинсонизам, енцефалопатија. Недостаток на навремено дијагностицирање и лекување на болеста доведува до осиромашување на функцијата на ендокриниот панкреас и развој на дијабетес мелитус, метаболички синдром и дебелина.
Вродениот хиперинсулинизам во 30% од случаите доведува до хронична хипоксија на мозокот и намалување на целосниот ментален развој на детето.
Третман на хиперинсулинизам
Тактиката на третман зависи од причината за хиперинсулинемија. Со органска генеза, индициран е хируршки третман: делумна ресекција на панкреасот или тотална панкреатектомија, енуклеација на неоплазмата. Обемот на операцијата се одредува според локацијата и големината на туморот.
По операцијата, обично се забележува минлива хипергликемија, која бара медицинска корекција и диета со мала содржина на јаглени хидрати. Нормализацијата на индикаторите се јавува еден месец по интервенцијата. Со неподвижни тумори, се спроведува палијативна терапија насочена кон спречување на хипогликемија.
Кај малигни неоплазми, дополнително е индицирана хемотерапија.
Функционалниот хиперинсулинизам првенствено бара третман на основната болест што предизвика зголемено производство на инсулин. На сите пациенти им е препишана урамнотежена диета со умерено намалување на внесот на јаглени хидрати (100-150 гр. На ден).
Предност им се дава на сложените јаглени хидрати ('ржан леб, трајни пченични тестенини, житарки од цели зрна, ореви). Храната треба да биде фракционо, 5-6 пати на ден. Поради фактот што периодичните напади предизвикуваат развој на состојби на паника кај пациенти, се препорачува консултација со психолог.
Со развојот на хипогликемичен напад, индицирана е употреба на лесно сварливи јаглени хидрати (сладок чај, бонбони, бел леб). Во отсуство на свест, неопходно е интравенско администрирање на раствор од гликоза од 40%. Со конвулзии и тешка психомоторна агитација, индицирани се инјекции на смирувачи и седативи.
Третман на сериозни напади на хиперинсулинизам со развој на кома се спроведува во единицата за интензивна нега со инфузија терапија со детоксикација, воведување на глукокортикоиди и адреналин.
Прогноза и превенција
Спречување на хипогликемична болест вклучува урамнотежена диета со интервал од 2-3 часа, пиење доволно вода, откажување од лоши навики и контролирање на нивото на гликоза.
За одржување и подобрување на метаболичките процеси во организмот, се препорачува умерена физичка активност во согласност со диетата. Прогнозата за хиперинсулинизам зависи од фазата на болеста и причините за инсулинемија.
Отстранувањето на бенигни неоплазми во 90% од случаите овозможува закрепнување. Неоперативните и малигните тумори предизвикуваат неповратни невролошки промени и бараат постојано следење на состојбата на пациентот.
Третманот на основната болест со функционална природа на хиперинсулинемија доведува до регресија на симптомите и последователно закрепнување.
Хиперинсулинемија и нејзиниот третман
Хиперинсулинемија е нездрава состојба на организмот во која нивото на инсулин во крвта надминува нормална вредност.
Ако панкреасот произведува премногу инсулин за долг период, ова доведува до негово влошување и нарушување на нормалното функционирање.
Честопати, поради хиперинсулинемија, се развива метаболички синдром (метаболичко нарушување), што може да биде предвесник на дијабетес. За да се спречи ова, важно е да се консултирате со лекар навреме за детален преглед и избор на метод за корекција на овие нарушувања.
Непосредни причини за зголемен инсулин во крвта може да бидат такви промени:
- формирање во панкреасот на абнормален инсулин, кој се разликува во неговиот аминокиселински состав и затоа не се согледува од страна на телото,
- нарушувања во работата на рецепторите (чувствителни завршетоци) на инсулин, поради што не можат да ја препознаат точната количина на овој хормон во крвта, и затоа неговото ниво е секогаш над нормалното,
- прекини за време на транспортот на гликоза во крвта,
- „Дефекти“ во системот за препознавање на разни супстанции на клеточно ниво (сигналот дека влезната компонента е гликоза не поминува, а клетката не дозволува да влезе).
Кај жените, патологијата е почеста отколку кај мажите, што е поврзано со чести хормонални флуктуации и преуредувања. Ова особено важи за оние претставници на фер секс кои имаат хронични гинеколошки заболувања.
Исто така, постојат индиректни фактори кои ја зголемуваат веројатноста за развој на хиперинсулинемија кај луѓе од двата пола:
- седентарен начин на живот
- вишок телесна тежина
- старост
- хипертензија
- атеросклероза
- генетска зависност
- пушење и злоупотреба на алкохол.
Во хроничен тек во раните фази на развој, оваа состојба може воопшто да не се почувствува. Кај жените, хиперинсулинемијата (особено на почетокот) активно се манифестира за време на периодот на ПМС, а бидејќи симптомите на овие состојби се слични, пациентот не обрнува многу внимание на нив.
Општо, знаците на хиперинсулинемија имаат многу заедничко со хипогликемија:
- слабост и зголемен замор,
- психо-емоционална нестабилност (раздразливост, агресивност, солзи),
- мало треперење во телото,
- глад
- главоболка
- интензивна жед
- висок крвен притисок
- неможноста да се концентрира.
Со зголемен инсулин во крвта, пациентот започнува да се здебелува, додека ниту диети и вежби не помагаат да се изгуби. Маснотиите во овој случај се акумулираат во половината, околу абдоменот и во горниот дел од телото.
Ова се должи на фактот дека зголеменото ниво на инсулин во крвта доведува до зголемено формирање на посебен вид маснотии - триглицериди.
Голем број од нив ја зголемуваат големината на масното ткиво и, покрај тоа, негативно влијаат на крвните садови.
Поради постојан глад за време на хиперинсулинемија, едно лице почнува да јаде премногу, што може да доведе до дебелина и развој на дијабетес тип 2
Што е отпорност на инсулин?
Отпорноста на инсулин е кршење на чувствителноста на клетките, поради што тие престануваат да нормално го перцепираат инсулинот и не можат да ја апсорбираат гликозата.
За да се обезбеди проток на оваа неопходна супстанција во клетките, телото е постојано принудено да одржува високо ниво на инсулин во крвта.
Ова доведува до висок крвен притисок, акумулација на масни наслаги и отекување на меките ткива.
Отпорноста на инсулин го нарушува нормалниот метаболизам, затоа што крвните садови се стеснуваат, во нив се депонираат холестеролни плаки. Ова го зголемува ризикот од развој на сериозни срцеви заболувања и хронична хипертензија. Инсулинот го спречува расипувањето на мастите, затоа, на своето покачено ниво, едно лице интензивно се здобива со телесна тежина.
Постои теорија дека отпорноста на инсулин е заштитен механизам за опстанок на човекот во екстремни услови (на пример, со продолжено гладување).
Маснотиите што биле одложени за време на нормалната исхрана теоретски треба да се потрошат за време на недостаток на хранливи материи, а со тоа да му се даде на лицето можност да „трае“ подолго без храна.
Но, во пракса, за модерна личност во оваа држава нема ништо корисно, бидејќи, всушност, тоа едноставно води кон развој на дебелина и дијабетес мелитус зависен од инсулин.
Дијагнозата на хиперинсулинемија е малку комплицирана од недостаток на специфичност на симптомите и фактот дека тие може да не се појават веднаш. За да се идентификува оваа состојба, се користат следниве методи на испитување:
- определување на нивото на хормоните во крвта (инсулин, хипофиза и тироидни хормони),
- МНР на хипофизата со контрастно средство за да се исклучи тумор,
- Ултразвук на абдоминалните органи, особено панкреасот,
- Ултразвук на карличните органи за жени (да се воспостави или исклучи истовремена гинеколошка патологија која може да биде причина за зголемен инсулин во крвта),
- контрола на крвниот притисок (вклучително и дневно следење со помош на монитор Холтер),
- редовно следење на гликозата во крвта (на празен стомак и под оптоварување).
На најмала сомнителна симптома, треба да се јавите кај ендокринолог, бидејќи навремено откривање на патологија ги зголемува шансите за трајно да се ослободите од него
Хиперинсулинемија: причини, симптоми, третман, диета
Хиперинсулинемијата треба да се сфати како болест која се манифестира како зголемено ниво на инсулин во крвта. Оваа патолошка состојба може да предизвика скок на нивото на шеќер и предуслов за развој на дијабетес. Друга болест е тесно поврзана со оваа болест - полицистоза, која е придружена со дисфункција или нарушено функционирање:
- јајниците
- кората на надбубрежните жлезди
- панкреасот
- хипофизата
- хипоталамус.
Покрај тоа, постои прекумерно производство на инсулин заедно со естрогени и андрогени; сите овие симптоми и знаци укажуваат на тоа дека хиперинсулинемијата треба да започне во телото на пациентот.
На самиот почеток на здравствени проблеми, започнува да се развива метаболички синдром, кој се карактеризира со промени во нивото на шеќер во крвта на една личност. Оваа состојба се забележува после јадење, кога нивото на гликоза се крева и предизвикува хипергликемија, а тоа може да биде почеток на развој на состојба како што е хиперинсулинемија.
Веќе некое време по оброкот, овој индикатор нагло паѓа и веќе предизвикува хипогликемија. Сличен метаболички синдром е почеток на развој на дијабетес. Панкреасот во овој случај започнува да го хиперпродуцира инсулин и со тоа се осиромашува, што доведува до недостаток на овој хормон во организмот.
Ако нивото на инсулин се крене, тогаш се забележува зголемување на телесната тежина, што доведува до дебелина со различен степен. Како по правило, масниот слој се гради во половината и абдоменот, што укажува на хиперинсулинемија.
И покрај фактот дека причините за оваа состојба се познати, а симптомите е тешко да се игнорираат, сепак се јавува во современиот свет.
Хиперинсулинизам

Хиперинсулинизам - Клинички синдром кој се карактеризира со зголемување на нивото на инсулин и намалување на шеќерот во крвта. Хипогликемијата доведува до слабост, вртоглавица, зголемен апетит, потреси и психомоторна агитација. Во отсуство на навремено лекување, се развива хипогликемична кома. Дијагноза на причините за состојбата се заснова на карактеристиките на клиничката слика, податоците од функционалните тестови, динамичкото тестирање на гликоза, ултразвук или томографско скенирање на панкреасот. Третманот на панкреасните неоплазми е хируршки. Со екстрапанкреативната варијанта на синдромот се спроведува терапија на основната болест, се пропишува посебна диета.

Општи информации
Хиперинсулинизам (хипогликемична болест) е конгенитална или стекната патолошка состојба во која се развива апсолутна или релативна ендогена хиперинсулинемија. Знаците на болеста за прв пат беа опишани во почетокот на дваесеттиот век од страна на американскиот лекар Харис и домашниот хирург Опел. Вродениот хиперинсулинизам е доста редок - 1 случај на 50 илјади новороденчиња. Стекнатата форма на болеста се развива на возраст од 35-50 години и почесто ги погодува жените. Хипогликемична болест се јавува со периоди на отсуство на сериозни симптоми (ремисија) и со периоди на развиена клиничка слика (напади на хипогликемија).

Што е болест?
Што е хиперинсулинизам, ако детално го погледнете? Таквата состојба која се развива во човечкото тело може да биде примарна и секундарна. Причините за појава се различни, често тоа се должи на патолошки состојби кои влијаат на човечкиот панкреас. Секундарната форма на болеста може да биде предизвикана од различни патологии, кои се поврзани со други органи на човечкото тело.
Болеста има специфична карактеристика - не само што може да се зафати целиот остров во панкреасот, туку и специфичен фокус. Тогаш е засегнат само одреден ткивен дел од жлездата. Ефективен третман на патологија е можен само ако дознаете што предизвикува може да предизвика.
Причини за болеста
Факторите кои ја активираат оваа болест се многу различни. Неоплазмите што се формираат во островите можат да имаат и малиген и бениген карактер. Честопати, развојот на патологија е поврзан со нарушувања во централниот нервен систем. Ако причината е поврзана со формирање на формирање на тумор во хиперплазија на панкреасот, тогаш третманот треба да биде посебен.
Често причина за болеста се компликации на инсулинска терапија. Ако некое лице има индикации за инсулинска терапија, важно е да се разбере дека компликациите на инсулинска терапија може да бидат сериозни. Компликација на инсулинска терапија може да предизвика други, не помалку опасни заболувања. Ако хиперинсулинизам, неговиот третман може да се изврши што е можно поуспешно со навремена медицинска интервенција, тогаш другите патологии може да бидат неповратни. Ова е местото каде што многу од проблемите поврзани со третман на дијабетес и отпорност на инсулин се.
Ако пациентот има прекумерна тежина, тогаш третманот ќе биде значително комплициран, истото важи и за првата фаза на дијабетес мелитус. Постојат и други фактори што треба да се наречат:
- ендокриниот систем е зафатен (можеме да зборуваме за поразот на хипоталамусот или хипофизата),
- нарушен метаболички процес во организмот,
- стомакот, човечкиот црн дроб се засегнати.
Постојат неколку причини, сите поврзани со недоволното количество шеќер во крвотокот на една личност. Честопати болеста се формира кај луѓе на кои им е пропишана строга диета, но тие започнуваат едноставно да гладуваат долго време.Ваквата диета носи резултати во форма на брза и значителна загуба на јаглени хидрати.
Ако исцрпувачката исхрана на едно лице е комбинирана со тежок физички труд, тогаш ситуацијата е значително влошена. Треска често се развива брзо. Овие веќе се специфични причини за развој на патологија и треба да разговараме одделно за симптомите.
За карактеристиките на симптомите
Како што веќе беше забележано, болеста е директно поврзана со ниското ниво на шеќер во крвотокот. Затоа, симптомите се карактеристични - едно лице остро чувствува слабост, доаѓа до тој степен што свеста е изгубена. Особено ако некое лице пред тоа се придржуваше исклучиво на диетална исхрана, што може да предизвика слабеење на организмот.
Луѓето страдаат од силни и пролонгирани главоболки, тие брзо развиваат тахикардија. Друг јасен доказ за патологијата е изречено потење, едно лице постојано е во состојба на зголемена возбуда. Едно лице е постојано гладно, тој дури нема доволно храна за јадење. Притисокот се намалува, температурата на телото исто така станува пониска, а развојот на треска е знак.
Нозете почнуваат да треперат, кожата станува бледа, не подлегнува на тен.
Овие симптоми се опишани кај возрасни, но кај деца, симптомите може да бидат различни. Тие постојано чувствуваат страв, можат да паднат во депресивна состојба (ова се забележува и кај фер сексот). Пациентот може да биде дезориентиран во вселената, но таков знак не се забележува често. Кај сите луѓе, без оглед на возраста, склони кон оваа болест, започнуваат конвулзии, нивната природа честопати има многу заедничко со епилептични напади.
Болеста се развива во акутна и хронична форма. Хроничната форма може да се развие во тешка, што често завршува во кома. Лошите знаци се развој на апатична состојба и кога интелектуалните способности на една личност нагло се влошуваат. Одделно, треба да се каже за знаците на болеста кај претставниците на посилниот пол - покрај општата слабост, тие почнуваат да имаат сериозни проблеми со потенцијата.
Во оваа состојба, човечкиот мозок е сериозно дефицитен во гликоза и кислород, нивниот внес е намален за 20 проценти. Ова може да предизвика глад на кислород за човечкиот мозок. И ова веќе често станува причина за нарушена активност на многу внатрешни системи и органи.
За дијагностички мерки
Клиничката слика на болеста директно влијае на дијагностичките мерки. Податоците за историјата се земени во предвид. Диференцијалната дијагноза е ефикасна, бидејќи болеста често има слични симптоми со ментални и невролошки заболувања. Неопходно е да се користат специјални методи на истражување. Само на овој начин може да се препише соодветен третман што ќе донесе позитивни резултати.
Зошто се развива болеста?
Специјалистите ги разликуваат следниве причини што доведуваат до појава на патологија:
- панкреасот почнува да произведува прекумерни количини на инсулин,
- се намалува чувствителноста на рецепторите на инсулин - се појавува отпорност на инсулин,
- нарушен е процесот на пренесување на молекулите на глукозата,
- дефекти се јавуваат при сигнализација во клеточниот систем (одредени рецептори не работат, така што гликозата нема можност да навлезе во клетките).
Покрај тоа, постојат голем број на фактори кои предиспонираат за хиперинсулинемија.
Ризиците се зголемуваат кај следниве пациенти:
Сличен напис: Знаци на зголемување на шеќерот во крвта
- поседување на наследна предиспозиција и роднини кои страдаат од дијабетес,
- во кршење на регулаторниот центар на чувства како што се глад и ситост,
- почесто се дијагностицира кај жени, особено кај оние кои страдаат од хормонални нарушувања, доколку се дијагностицирани со синдром на полицистични јајници, како и со гестациски дијабетес,
- кај луѓе кои не покажуваат физичка активност,
- во присуство на зависности,
- кај постари лица
- против позадината на дебелината - прекумерното масно ткиво доведува до фактот дека рецепторите ја губат својата подложност на дејството на инсулин, а неговата синтеза е намалена,
- кај пациенти со атеросклероза,
- за време на менопаузата
- со артериска хипертензија,
- против позадината на третманот со хормонални лекови, тиазидни диуретици, бета-блокатори.
Изложеноста на штетни материи, исто така, негативно влијае на ендокриниот систем
Ваквите феномени негативно влијаат на преносот на сигналите до клетките. Нагло зголемување на инсулинот може да доведе до развој на дијабетес мелитус, дебелина и хипогликемична кома. Покрај тоа, постојат ризици од нарушувања во работата на кардиоваскуларниот систем.
Како се манифестира болеста?
Симптоми со почетниот развој на болеста се отсутни, но после тоа постојат очигледни знаци на патолошко нарушување:
- појава на масни наслаги во абдоменот и горниот дел од телото,
- напади на хипертензија
- чувство на жед
- болка во мускулите
- вртоглавица
- нарушена концентрација,
- трепет и студ.
Со хиперинсулинемија, едно лице станува слабо, летаргично, брзо се заморува
Ако се појави зголемување на инсулин поради генетски синдром или ретка болест, тогаш се појавуваат други симптоми:
- нарушен вид
- кожата потемни, се појавува сувост,
- забележителни стрии се формираат на кожата на абдоменот и колковите,
- пациентот е проблематичен од дефекацијата,
- загрижени за болка во коските.
Хиперинсулинемијата е сериозна состојба која бара задолжителен медицински совет.
Карактеристики на дијагнозата на болеста
Високото ниво на инсулин во крвта влијае на различни системи на телото и е поврзано со разни болести, затоа, се препорачува сеопфатна дијагноза.
Табела бр. 1. Дијагностички мерки за откривање на хиперинсулинемија
| Анализа или испитување | Област на студии и карактеристики |
| Анализа за идентификација на одредени хормони | Специјалистите се заинтересирани за нивото: |
- инсулин
- кортизол (хормон "стрес"),
- TSH (тиротропен пролактин),
- ACTH (адренокортикотропен хормон),
- алдостерон (стероиден хормон на надбубрежниот кортекс),
- ренин (ангиотензиногеназа).
се зема предвид и односот на половината и колковите.
Во анализата се открива и количината на гликоза на „празен“ стомак и после јадење.
МРИ (магнетна резонанца)
Со симптоми на хиперисулинемија, се препорачува да се посети, покрај ендокринолог, консултации и други специјалисти. Во овој случај, ќе ви помогне кардиолог, нутриционист, психотерапевт.
Како се третира болеста?
Во принцип, како и кај дијабетесот, на прво место во третманот на оваа болест е диетата насочена кон да се ослободиме од вишокот килограми - не заради убавината, туку повеќе за здравјето.
Основата на исхраната е намалување на калорискиот внес на храна
При составување диета, се земаат предвид неколку фактори:
- каков вид на работа работи пациентот (ментален или физички труд),
- без разлика дали тој спортува или не
- тежина во моментот на контактирање со специјалист, итн.
Јадење фракционо храна - јадете 4-6 пати на ден во мали порции.
Со недоволен физички напор, тие треба да се зголемат, ова ќе го направи третманот поефективен. Сепак, постојат некои нијанси - статистичкото оптоварување на моќта може негативно да влијае на состојбата на пациентот и да предизвика хипертензивна криза. Затоа, со хиперинсулинемија, подобро е да изберете други активности.
За луѓето кои страдаат од нагло зголемување на гликозата во крвта, јогата, пилатесот, пливањето, аеробик, аеробик во вода, итн. Се посоодветни.
Корекцијата на исхраната и правилно избраните вежби, кои се засноваат на постепено зголемување на оптоварувањето, се клучни за подобрување на состојбата на пациентот.
Покрај тоа, третманот може да вклучува и лекови.
Табела бр. 2. Лекови пропишани за хиперинсулинемија и нивниот ефект
| Вид на лек | Акција |
| Хипогликемични лекови: biguanides, тиазолидини | Лекови кои го намалуваат шеќерот во крвта. |
| Антихипертензивни лекови | Назначен за нормализирање на крвниот притисок, исто така, благодарение на нивниот прием, можно е да се избегне развој на срцев удар, мозочни удари. |
| АКЕ инхибитори | Се користи за лекување на артериска хипертензија - намалете го и систолниот и дијастолниот крвен притисок. |
| Кревети и фибрати | Средства кои ефикасно го намалуваат холестеролот. |
| Инхибитори на повторна употреба на серотонин | Лекови кои го намалуваат апетитот. |
| Лекови кои содржат алфа-лионска киселина | Тие ја зголемуваат употребата на вишок гликоза и го отстрануваат вишокот холестерол од телото. |
Опис на хиперинсулинизмот на болеста
Хиперинсулинизмот е болест која се карактеризира со напади на хипогликемија поради апсолутно или релативно зголемување на нивото на инсулин.
Постојат основно (апсолутно, панкреасно) хиперинсулинизам предизвикано од аденом, карцином или хиперплазија на островите Лангерханс, и секундарна (релативна, екстрапанкреативна) поврзана со оштетување на нервниот систем или недоволно производство на контра-хормонални хормони.
Се развива почесто на возраст од 35-60 години и често во семејства предиспонирани за дијабетес. Мажите и жените се погодени со иста фреквенција. Малигниот тумор е поретки. Хиперплазија на островчиња со хипогликемија е забележана со почетна дебелина и во раните фази на дијабетес.
Клиничките симптоми се должат на хипогликемиска состојба. Хипогликемична болест (инсулинном) се карактеризира со тријада на Виппл:
- појава на напади на спонтана хипогликемија на празен стомак, после мускулна работа или 2-3 часа после јадење,
- пад на шеќер во крвта за време на напад под 1,7-1,9 mmol / l,
- прекинување (олеснување) на напад на хипогликемија обично се случува ненадејно.
Тие се манифестираат со остар слабост, палпитации, главоболка, потење, чувство на силна глад, понекогаш возбуда. Во потешки случаи, возбудата може да се замени со губење на свеста со развој на кома.
Во хронична хипогликемија се забележува следново:
- апатија
- намалена ментална способност,
- слабост
- импотенција
Компликација на хипогликемични состојби е развој на кома (во тешки случаи).
Која е опасноста од хиперинсулинизам?
Опасно претставената состојба се должи на нејзините компликации, кои можат да се поделат на рана и доцна.Првата категорија ги вклучува оние што се формираат во следните неколку часа по нападот, имено:
- мозочен удар
- миокарден инфаркт
- нагло влошување на метаболизмот на срцевиот мускул и мозокот,
- во најтешките ситуации се формира хипогликемична кома.
Доцните компликации поврзани со хиперинсулинемија се развиваат неколку месеци, па дури и години по почетокот на болеста. Тие се карактеризираат со голем број на критични симптоми, имено: нарушена меморија и говор, паркинсонизам, енцефалопатија (нарушена функција на мозокот).
Недостаток на дијагностика и третман на патологија предизвикува влошување на панкреасот и формирање на дијабетес, како и метаболички синдром и дебелина.
Вродената форма на хиперинсулинизам во 30% од случаите предизвикува хронична форма на хипоксија на мозокот, како и влошување на целосниот ментален развој на децата. Така, хиперинсулинизмот е состојба која е полн со компликации и критични последици.
Симптоми на болеста
Нападот започнува со подобрување на апетитот, појава на потење и слабост, како и тахикардија, силна глад. Потоа се придружуваат одредени состојби на паника: страв, вознемиреност, раздразливост и треперење во екстремитетите. Како што се развива напад на хиперинсулинемија, се идентификуваат следниве:
- дезориентација во вселената,
- диплопија (бифуркација на видливи предмети),
- парестезија (вкочанетост, трнење) во екстремитетите, сè до појава на напади.
Ако третманот не е достапен, може да се појави губење на свеста, па дури и хипогликемична кома. Периодот помеѓу нападите е поврзан со влошување на меморијата, емоционална нестабилност, апатија и други непријатни симптоми. Наспроти позадината на честите оброци заситени со лесно сварливи јаглени хидрати, се развива зголемување на телесната тежина, па дури и дебелина.
Може ли шеќерот во крвта да се зголеми како резултат на нервите, и како стресовите влијаат на дијабетесот?
Експертите идентификуваат три степени на симптоми на хиперинсулинизам, кои зависат од тежината на курсот: блага, умерена и тешка. Најлесниот е поврзан со отсуство на манифестации во периодот помеѓу напади и органско оштетување на церебралниот кортекс. Влошувањето на болеста се појавува поретко отколку еднаш месечно. Брзо се запре со лекови или слатка храна.
Со умерена сериозност, нападите се случуваат почесто од еднаш месечно, можно е губење на визуелната функција и кома. Периодот помеѓу нападите се манифестира со нарушувања во однос на однесувањето, на пример, заборавот или намаленото размислување. Тежок степен се развива како резултат на неповратни промени во церебралниот кортекс. Нападите се случуваат доста често и резултираат со губење на свеста. Во периодот помеѓу нападите, пациентот губи ориентација во вселената, меморијата е влошена, се идентификува потрес на екстремитетите. Карактеристично е промена на расположението и висок степен на раздразливост. Со оглед на сето ова, неопходно е подетално да се разберат причините, третманот и дијагностицирањето на состојбата.
Причини за појава
Вродената форма се јавува како резултат на интраутерина абнормалност во развојот, како резултат на одложување на развојот на фетусот. Наследната болест може да се развие и со мутации во геномот. Причините за појава кај стекната форма на болеста кај луѓето се поделени на:
- панкреасот, што доведува до формирање на апсолутна хиперинсулинемија,
- не-панкреас, предизвикува релативно зголемување на нивото на инсулин,
- панкреасна форма се јавува кај малигни или бенигни неоплазми, како и хиперплазија на бета клетки на панкреасот.
Не-панкреатична форма на хиперинсулинизам кај деца и возрасни може да се развие како резултат на нарушувања во исхраната (продолжено постење, дијареја и други), оштетување на црниот дроб (онкологија, цироза, масна хепатоза). Кога одговараме на прашањето зошто се развива патологија, се привлекува внимание на неконтролираната употреба на имиња за намалување на шеќерот, одредени ендокрини патологии. На пример, микседем, болест на Адисон или џуџест хипофизата.
Друг фактор може да биде недостаток на ензими вклучени во метаболизмот на гликоза (хепатална фосфорилаза, бубрежна инсулиназа, гликоза-6-фосфатаза).
Третман и исхрана
Со органско потекло на хиперинсулинемија, се изведува хируршка терапија: делумно отстранување на панкреасот или тотална панкреатектомија, енуклеација на тумор. Обемот на операцијата е поврзан со локацијата и големината на неоплазмата. По интервенцијата, се дијагностицира минлива хипергликемија, на која му е потребно медицинско прилагодување и диета со намален однос на јаглени хидрати.
Како влијае на дијабетисот кај потенцијата кај мажите?
Нормализацијата на индикаторите за хиперинсулизам се идентификува еден месец по операцијата. Со неподвижни неоплазми се спроведува палијативна терапија, која е насочена кон спречување на хипогликемија. Кај малигни тумори е индицирана хемотерапија.
Функционален или вроден хиперинсулинизам пред сè има потреба од третман на основната болест, што предизвика зголемено производство на инсулин. Обрнете внимание на фактот дека:
- на пациентите им се препорачува урамнотежена диета со постојано намалување на количината на јаглени хидрати (100-150 гр. на ден),
- предност им се дава на сложените јаглени хидрати ('ржан леб, тестенини од тврда пченица, житарки од цели зрна, ореви),
- храната треба да биде фракционо (пет до шест пати на ден). Поради фактот што периодичните напади предизвикуваат развој на состојби на паника кај пациенти, се препорачува консултација со психолог,
- кога ќе се појави напад на хипогликемија, се препорачуваат лесно сварливи јаглени хидрати (сладок чај, бонбони, бел леб).
Во отсуство на свест кај возрасен или дете, индицирана е интравенска администрација на 40% раствор на гликоза. Со конвулзии и очигледна психомоторна агитација, се воведуваат смирувачи и седативни имиња. Третманот за сериозни напади на хиперинсулинизам со формирање на кома се спроведува на интензивна нега со задолжителна терапија за инфузија со детоксикација. Исто така, се препорачува воведување на глукокортикоиди и адреналин. Препорачливо е да се одржува постојана диета со инсулинемија.
Третман на болести
Терапијата зависи од карактеристиките на текот на болеста, затоа се разликува за време на периоди на егзацербација и ремисија. За да се запрат нападите, потребна е употреба на лекови, а остатокот од времето е доволно да се следи диета и да се третира основната патологија (дијабетес).
Помогне со егзацербација:
- јадете јаглени хидрати или пијте слатка вода, чај,
- инјектирајте раствор на гликоза со цел да се стабилизира состојбата (максимална количина - 100 ml / 1 пат),
- со појава на кома, треба да извршите интравенска гликоза,
- во отсуство на подобрување, треба да се даде инјекција на адреналин или глукагон,
- нанесете смирувачи за конвулзии.
Пациентите во сериозна состојба треба да бидат однесени во болница и да бидат подложени на третман под надзор на лекарите. Со органски лезии на жлездата, може да биде потребна ресекција на органи и хируршка интервенција.
Исхраната за хиперинсулинемија е избрана земајќи ја предвид сериозноста на болеста. Честите и тешки запрени напади вклучуваат присуство на зголемена количина јаглени хидрати во дневната исхрана (до 450 g). Потрошувачката на масти и протеинска храна треба да се одржува во нормални граници.
Во нормалниот тек на болеста, максималната количина на јаглени хидрати примена со храна на ден не треба да надминува 150 г. Слатки, слатки, алкохол треба да бидат исклучени од исхраната.
Видео од експерт:
За да се намалат манифестациите на хиперинсулинемија, важно е постојано да се следи текот на дијабетесот и да се следат главните препораки:
- јадете фракционо и избалансирано
- постојано проверувајте го нивото на гликемија, прилагодете го ако е потребно,
- почитувајте го правилниот режим на пиење,
- водат здрав и активен животен стил.
Ако прекумерното производство на инсулин беше резултат на специфична болест, тогаш главната превенција од развој на напади се сведува на третман на патологија, која делува како главна причина за нивниот изглед.
Хиперинсулинемијата треба да се сфати како болест која се манифестира како зголемено ниво на инсулин во крвта. Оваа патолошка состојба може да предизвика скок на нивото на шеќер и предуслов за развој на дијабетес. Друга болест е тесно поврзана со оваа болест - полицистоза, која е придружена со дисфункција или нарушено функционирање:
- јајниците
- кората на надбубрежните жлезди
- панкреасот
- хипофизата
- хипоталамус.
Покрај тоа, постои прекумерно производство на инсулин заедно со естрогени и андрогени; сите овие симптоми и знаци укажуваат на тоа дека хиперинсулинемијата треба да започне во телото на пациентот.
На самиот почеток на здравствени проблеми, започнува да се развива метаболички синдром, кој се карактеризира со промени во нивото на шеќер во крвта на една личност. Оваа состојба се забележува после јадење, кога нивото на гликоза се крева и предизвикува хипергликемија, а тоа може да биде почеток на развој на состојба како што е хиперинсулинемија.
Веќе некое време по оброкот, овој индикатор нагло паѓа и веќе предизвикува хипогликемија. Сличен метаболички синдром е почеток на развој на дијабетес. Панкреасот во овој случај започнува да го хиперпродуцира инсулин и со тоа се осиромашува, што доведува до недостаток на овој хормон во организмот.
Ако нивото на инсулин се крене, тогаш се забележува зголемување на телесната тежина, што доведува до дебелина со различен степен. Како по правило, масниот слој се гради во половината и абдоменот, што укажува на хиперинсулинемија.
И покрај фактот дека причините за оваа состојба се познати, а симптомите е тешко да се игнорираат, сепак се јавува во современиот свет.
Што е хиперинсулинемија и зошто е опасно?
Многу хронични заболувања често му претходат на почетокот на дијабетесот.
На пример, хиперинсулинемија кај деца и возрасни е откриена во ретки случаи, но укажува на прекумерно производство на хормон што може да предизвика намалување на нивото на шеќер, глад на кислород и дисфункција на сите внатрешни системи. Недостаток на терапевтски мерки насочени кон сузбивање на производството на инсулин може да доведе до развој на неконтролиран дијабетес.
Современ третман за хиперинсулинизам
Хиперинсулинизмот е ендогена хиперпродукција на инсулин и зголемување на неговата содржина во крвта. Овој термин комбинира разни синдроми кои се јавуваат со комплексни хипогликемични симптоми.
Препорачливо е да се прави разлика помеѓу две форми на хиперинсулинизам - органски и функционален. Органскиот хиперинсулинизам е предизвикан од тумори што создаваат инсулин на островките на панкреасот. Функционален хиперинсулинизам се јавува под влијание на разни нутритивни стимули и е придружена со развој на хипогликемија по одредено време по јадење.
Треба да се има предвид дека хипогликемијата може да се појави во патолошки состојби, честопати карактеризирани со зголемена чувствителност на ткивата кон инсулин или инсуфициенција на контра-хормонални хормони.
Хипогликемијата го отежнува текот на одредени ендокрини заболувања (панхипогаггигитаризам, адисонова болест, хипотиреоидизам, тиреотоксикоза и др.), Како и голем број соматски заболувања (цироза на црниот дроб, хроничен хепатитис Ц, масен црн дроб, хронична бубрежна инсуфициенција).
Главната патогенетска врска во развојот на болеста е зголемено лачење на инсулин, што предизвикува хипогликемични напади. Симптомите на хипогликемија се должат на нарушување на енергетската хомеостаза. Најчувствителни на намалување на концентрацијата на гликоза во крвта се централниот и автономниот нервен систем.
Нарушување на енергетските процеси со развој на клинички симптоми како резултат на недоволен внес на гликоза, обично се јавува кога неговата концентрација во крвта паѓа под 2,5 mmol / L.
Клинички манифестации
Длабоката хипогликемија го одредува развојот на патолошки реакции на централниот нервен систем, автономните нервни и ендокрини системи, кои се реализираат при повеќеслојни нарушувања на функциите на системите и органите. Доминантна улога ја играат невропсихијатриски нарушувања и кома.
Филогенетски младите делови од мозокот се најчувствителни на глад на енергија и, според тоа, пред сè, постои повреда на повисоките кортикални функции. Веќе со намалување на концентрацијата на глукоза во крвта до долната граница на нормата, може да се појават нарушувања на интелектуалното и во однесувањето: намалување на можноста за концентрација и нарушување на меморијата, раздразливост и ментална вознемиреност, поспаност и апатија, главоболка и вртоглавица.
Појавата на одредени симптоми и нивната сериозност до одреден степен зависат од карактеристичните карактеристики на една личност, уставната организација на централниот нервен систем.
Во раната фаза на хипогликемичен синдром може да се појават и други симптоми поврзани со нарушување на автономниот нервен систем, чувство на глад, празнина во стомакот, намалена визуелна острина, треска, чувство на внатрешно треперење.
Се појавуваат психопатолошки реакции и невролошки нарушувања: ступор и дезориентација личат, трепери на рацете, парестезија на усните, диплопија, анизокорија, зголемено потење, хиперемија или бледило на кожата, зголемени рефлексии на тетива, извртување на мускулите.
Со понатамошно продлабочување на хипогликемија, се јавува губење на свеста, се појавуваат конвулзии (тоник и клоник, трисмус), се инхибираат тетивни рефлекси, се појавуваат симптоми на орален автоматизам, со плитко дишење, хипотермија, мускулна атонија, а учениците не реагираат на светлина. Времетраењето на нападите е различно. Варира од неколку минути до многу часови.
Пациентите можат самостојно да излезат од напад на хипогликемија поради вклучување на компензаторни ендогени контраингуларни механизми, од кои главно е зголемување на производството на катехоламини, што доведува до зголемена гликогенолиза во црниот дроб и мускулите и, пак, до компензаторна хипергликемија. Честопати, самите пациенти чувствуваат пристап кон напад и земаат шеќер или храна богата со јаглени хидрати.
Поради потребата од чести внес на големи количини јаглени хидрати храна, пациентите брзо стануваат гоење и честопати се дебели. Повторените напади на хипогликемија и долго траење на болеста може да доведат до сериозни невропсихијатриски нарушувања. Таквите пациенти, сè додека не се дијагностицираат инсулиноми, честопати се лекуваат од психијатри.
Причини за хиперинсулинизам
Причините за заболувањето се:
- Бенигни и малигни тумори што се случуваат во островите Лангерханс.
- Болести на централниот нервен систем.
- Тумор или дифузна хиперплазија на панкреасот.
- Вишок тежина.
- Првичните фази на дијабетес.
- Оштетување на органите на ендокриниот систем (хипофизата, хипоталамусот).
- Метаболичко нарушување.
- Екстра-панкреасни причини се болести на желудникот, црниот дроб, жолчниот меур.
- Несоодветен внес и шеќер во крвта.
- Продолжено постење (анорексија, пилорна стеноза).
- Брзо губење на јаглени хидрати поради треска или напорна физичка работа.
Хиперинсулинемија - главни симптоми:
- Слабост
- Болка во зглобовите
- Вртоглавица
- Сува уста
- Сува кожа
- Дремливост
- Мускулна болка
- Апатија
- Интензивна жед
- Намален вид
- Дебелината
- Летаргија
- Појавување на стрии
- Нарушување на гастроинтестиналниот тракт
- Затемнување на кожата
Хиперинсулинемија е клинички синдром кој се карактеризира со високо ниво на инсулин и низок шеќер во крвта. Таквиот патолошки процес може да доведе не само до нарушување во функционирањето на некои телесни системи, туку и до хипогликемична кома, што само по себе е посебна опасност за животот на човекот.
Вродената форма на хиперинсулинемија е многу ретка, додека стекнатата се дијагностицира, најчесто, на возраст. Исто така, се забележува дека жените се повеќе склони кон таква болест.
Клиничката слика на овој клинички синдром е повеќе од неспецифична природа, и затоа, за точна дијагностика, лекарот може да користи и лабораториски и инструментални методи на истражување. Во некои случаи, може да се бара диференцијална дијагноза.
Третманот на хиперинсулинизам се заснова на лекови, диети и вежби. Строго е забрането да се спроведат терапевтски мерки по ваша дискреција.
Хиперинсулинемија може да се должи на следниве етиолошки фактори:
- намалена чувствителност на инсулинските рецептори или нивниот број,
- прекумерно формирање на инсулин како резултат на одредени патолошки процеси во организмот,
- нарушен транспорт на молекули на гликоза,
- неуспеси во сигнализацијата во клеточниот систем.
Предиспонирачки фактори за развој на таков патолошки процес е следново:
- наследна предиспозиција за овој вид на болест,
- дебелината
- земање хормонални лекови и други "тешки" лекови,
- артериска хипертензија
- менопауза
- во присуство на синдром на полицистични јајници,
- напредна возраст
- присуство на такви лоши навики како пушење и алкохолизам,
- ниска физичка активност
- историја на атеросклероза,
- неухранетост.
Во некои случаи, што е доста ретко, причините за хиперинсулинемија не можат да се утврдат.
Симптоматологија
Во почетните фази на развој, симптомите на овој патолошки процес се скоро целосно отсутни, што доведува до одложена дијагноза и навремен третман.
Како што се влошува текот на клиничкиот синдром, може да бидат присутни следниве симптоми:
- постојана жед, но се чувствува суво во устата,
- абдоминална дебелина, односно маснотиите се акумулираат во абдоменот и колковите,
- вртоглавица
- болка во мускулите
- слабост, летаргија, летаргија,
- дремливост
- затемнување и сувост на кожата,
- нарушувања на гастроинтестиналниот тракт,
- оштетување на видот
- болка во зглобовите
- формирање на стрии на стомакот и нозете.
Бидејќи симптомите на овој клинички синдром се прилично неспецифични, треба да се јавите кај вашиот лекар / педијатар за почетна консултација што е можно поскоро.
Што е опасно подмолно заболување?
Секоја болест во отсуство на соодветен третман доведува до компликации. Хиперинсулинизмот може да биде не само акутен, туку и хроничен, на што е многу пати потешко да се одолее. Хроничкото заболување досадува активност на мозокот и влијае на психосоматската состојба на пациентот, а кај мажите, моќта се влошува, што е полн со неплодност.Вродениот хиперинсулинизам во 30% од случаите доведува до кислородно гладување на мозокот и влијае на целосен развој на детето. Има список на други фактори на кои треба да обрнете внимание:
- Болеста влијае на функционирањето на сите органи и системи.
- Хиперинсулинизмот може да предизвика дијабетес.
- Постои постојано зголемување на телесната тежина со последователните последици.
- Ризикот од хипогликемична кома се зголемува.
- Се развиваат проблеми со кардиоваскуларниот систем.