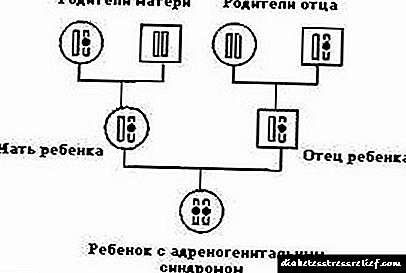
Адресна дијабетес
Човечка болест која се развива против позадината на прекумерно плазматско ниво на хормони произведени од надбубрежниот кортекс, се нарекува стероиден дијабетес мелитус. Во медицината, оваа болест се нарекува и секундарно инсулин-зависен тип 1 дијабетес мелитус.
Овој вид дијабетес е тешка форма на болест зависен од инсулин.
Главните причини за болеста и факторите на ризик
Стероидниот дијабетес првично е болест која не е поврзана со проблеми во функционирањето на панкреасот.
Луѓето со нормален метаболизам на јаглени хидрати страдаат од овој вид на болест во примарна форма ако се појави преголема доза на глукокортикостероиди во организмот. По нормализирање на нивото на овие хормони во организмот, неговото функционирање се нормализира и исчезнуваат симптомите на болеста.
Внесувањето на одредени видови лекови има негативен ефект врз процесите на метаболизмот на протеини и јаглени хидрати, како резултат на негативниот ефект, се појавува нарушување во нивниот нормален тек, што доведува до зголемување на нивото на азот во крвната плазма.
Ендокринолозите дијагностицираат дијабетес во случај кога тестовите откриваат присуство на шеќер во организмот на ниво од 11,5 mmol / L и покрај тоа, присуството на гликоза се открива во урината.
Патологијата напредува бавно. Поради оваа причина, почетната фаза, која е фаза на пред-дијабетес, на која се манифестира толеранција на гликоза, е тешко да се открие.
Главните фактори на ризик што можат да предизвикаат развој на инсулин-зависен вид дијабетес мелитус во телото на пациентот се следниве:
- земајќи долго време лекови засновани на кортикостероиди,
- употреба во процес на спроведување на терапевтски тек на стероидни лекови во зголемена доза,
- појава во скокови на нивото на шеќер во пациентот, кои се предизвикани од неидентификувани причини,
- развој кај пациент од дебелина од кој било степен.
Присуството на кој било од овие фактори кај пациент во голема мерка ја зголемува веројатноста за развој на стероиден дијабетес во телото на пациентот.
Симптоми на развој на стероиден дијабетес
 Третманот на стероиден дијабетес е значително комплициран со фактот дека оваа болест не се појавува веднаш во човечкото тело со изразени карактеристични знаци.
Третманот на стероиден дијабетес е значително комплициран со фактот дека оваа болест не се појавува веднаш во човечкото тело со изразени карактеристични знаци.
Најчесто, основната причина за развој на овој вид дијабетес е повреда на функционирањето на надбубрежните жлезди, што се манифестира како резултат на појава на одредени заболувања кои влијаат на функционирањето на овие жлезди.
Во некои случаи, стероидниот дијабетес може да се активира со појава на зголемена содржина на хормони на овие ендокрини жлезди кај лимфата на една личност.
Најчестите симптоми кои сигнализираат појава на патолошко нарушување и развој на стероиден дијабетес кај една личност се следниве:
- Појавување постојана и непобедлива жед и желба да се консумира што е можно повеќе течност.
- Зголемување на бројот на пати во посета на тоалетот и појава на прекумерно мокрење.
- Развој на гликемиска нерамнотежа во организмот.
- Појавување на слабост низ целото тело.
- Појавување чувство на брз замор.
- Влошување на општата состојба на телото и човековата благосостојба.
Тешкотијата при дијагностицирање на заболување лежи во фактот дека овие знаци се појавуваат за време на развојот во човечкото тело на многу болести поврзани со работата на ендокриниот систем.Така, на пример, овие знаци се карактеристични за појава на дефекти во организмот, кои се поврзани со нарушувања на нормалното функционирање на надбубрежниот кортекс.
Со развојот на стероидната форма на дијабетес во телото, најчесто не се забележува развој на кетоацидоза.
Во исклучителен случај, кога болеста напредува во човечкото тело подолго време, пациент со ваков вид на болест може да доживее карактеристичен мирис на ацетон од устата, а при анализирање на составот на урината, во него се открива присуство на кетони.
Медицинската статистика посочува дека околу 60% од оние кои страдаат од дијабетес тип 2 се склони кон преминување во група пациенти кои зависат од инсулин кога се развива стероидната форма на болеста во организмот.
Најчесто, анти-инсулинската терапија не доведува до посакуван позитивен резултат. Во такви случаи, дијабетичарите треба да користат строга диета која е богата со јаглени хидрати храна.
Покрај тоа, се препорачува дополнителен активен одмор и збир на специјални физички вежби за пациент со дијабетес мелитус.
Третман и спречување на дијабетес од проблеми со надбубрежната жлезда
 Изборот на средства за третман на стероидна форма на дијабетес е сличен на изборот на лекови за третман на дијабетес, кој зависи од инсулин.
Изборот на средства за третман на стероидна форма на дијабетес е сличен на изборот на лекови за третман на дијабетес, кој зависи од инсулин.
Изборот на методи зависи од формата на болеста и карактеристиките на човечкото тело кои страдаат од оваа болест.
Само лекарот што присуствува има право да го препише потребниот комплекс од сите мерки и лекови за третман.
Третманот на стероиден дијабетес вклучува употреба на следниот комплекс на мерки:
- спроведување на инјекции на препарати кои содржат инсулин, ваквите инјекции помагаат во нормализирање на работата на панкреасот,
- транзиција на лице кое страда од стероиден вид дијабетес мелитус во посебна диетална исхрана, производите што се користат за исхрана треба да содржат мала количина на јаглени хидрати,
- употреба на хипогликемични лекови за нормализирање на нивото на шеќери во телото на пациентот,
- во случај на развој на болеста во комплексна форма, се изведува операција за отстранување на вишокот на надбубрежното ткиво, со што се намалуваат штетните ефекти врз телото на пациентот на надбубрежните хормони, кои се создаваат во големи количини,
- престанок на земање лекови кои предизвикуваат појава на метаболички нарушувања во телото на болно лице.
Повеќето медицински специјалисти од областа на ендокринологијата веруваат дека употребата на комбинации на методи на лекување може да го постигне посакуваниот позитивен ефект.
Затоа, за поефикасен третман и добивање на позитивен резултат на терапијата, заедно со орални лекови, истовремено се пропишани инекции на лекови кои содржат инсулин.
Инјекции на лекови кои содржат инсулин се препишуваат во случај кога употребата на талентирани хипогликемични лекови не го дава посакуваниот позитивен ефект.
Треба да се запомни дека инјекцијата на лекови што содржат инсулин не е единствениот постоечки начин за нормализирање на нивото на гликоза во телото на пациентот.
Операцијата за отстранување на дел од надбубрежното ткиво е екстремна мерка и се спроведува само во исклучителни случаи. Кога употребата на други методи на лекување не донесе посакуван позитивен резултат.
Спроведувањето хируршка интервенција во телото, во кое се врши делумно отстранување на надбубрежното ткиво, е поврзано со појава на бројни ризици по здравјето на луѓето, па затоа употребата на овој метод на лекување е крајно непожелна.
Диета со ниски јаглехидрати
 Клучната цел на терапевтските мерки во третманот на дијабетес е нормализирање на нивото на гликоза во телото на болно лице. Друга цел на третман на дијабетес е да се одложи појавата на можни компликации кои се појавуваат во организмот против дијабетес за најдолго можно време.
Клучната цел на терапевтските мерки во третманот на дијабетес е нормализирање на нивото на гликоза во телото на болно лице. Друга цел на третман на дијабетес е да се одложи појавата на можни компликации кои се појавуваат во организмот против дијабетес за најдолго можно време.
Прилагодувањето на исхраната е најлесниот начин за спречување на појава и третман на стероидна форма на дијабетес. Овој метод, и покрај неговата едноставност, е многу ефикасен и не е инфериорен во нејзината ефикасност од инсулинските инјекции.
Позитивниот ефект на диетата со малку јаглерод на надбубрежните жлезди и на целото тело се карактеризира со неколку знаци.
Главните знаци на позитивен ефект врз телото на диета со малку јаглерод се следниве:
- Намалување на потребата на телото за инсулин или хипогликемични лекови.
- Нормализација на гликозата после јадење подолг временски период.
- Подобрување на општата благосостојба на пациентот и исчезнување на симптомите карактеристични за дијабетес мелитус.
- Ризикот од појава и прогресија на понатамошни акутни компликации на дијабетес е значително намален.
- Значително намален холестерол во телото на пациентот.
Исхраната со малку јаглени хидрати е посебна диета базирана на зеленчук, овошје и свежи билки. При користење на оваа диета, месото и млечните производи се консумираат во ограничени количини.
Ако некое лице има влошена форма на дебелина и вишок на шеќер во плазма за повеќе од 2-3 пати, на пациентите им се препорачува да следат диета без јаглени хидрати во исхраната - диета број 8.
Препораки за диети
 Специфична диета е развиена како начин да се спречи развој на стероиден дијабетес.
Специфична диета е развиена како начин да се спречи развој на стероиден дијабетес.
Фреквенцијата на внес на храна е директно зависна од видот на хипогликемичен лек што го зема болното лице.
Кога користите специјална диета, мора да се придржувате до одредени правила и барања.
Основните правила што мора да се следат при употреба на диетална храна се следниве:
- основата на дневната исхрана треба да биде храна богата со растителни влакна,
- главните методи на термичка обработка на производите додека следите диета треба да бидат задушување, вриење или обработка на пареа на производи,
- црвеното месо во диетата треба да се замени со риба или да јаде јадесто посно месо, на пример, пилешко или зајак,
- пиење најмалку 1,5 литри чиста вода на ден,
- ограничување во употребата на такви производи како тестенини, колачи, шеќер, слатки, ориз, пекарски производи.
Како дополнителен лек, на пациентот му се препишуваат хормони кои имаат аналгетски својства. Задачата за користење на овие лекови е да се балансира нивото на глукокортикоидните хормони.
Во текот на терапијата, треба редовно да го следите нивото на гликоза во организмот и да се придржувате до здрав и активен животен стил. Правилно конструираната вежбачка терапија за дијабетес нема да се меша.
Информациите за стероидниот дијабетес се дадени во видеото во овој напис.
Причини и фактори на ризик
Првично, болеста не е директно поврзана со нарушена функција на панкреасот. Кај луѓе кои имаат нормален метаболизам на јаглени хидрати, оваа форма на дијабетес може да се појави во примарна форма во случај на предозирање со глукокортикоиди.По нивното отстранување од телото, симптомите исчезнуваат. Лековите негативно влијаат на метаболизмот на протеините и јаглехидратите во организмот, што резултира во нарушување на нивниот природен метаболизам, тогаш едно лице го крева нивото на азот во крвта.
Земањето лекови во големи дози го нарушува метаболизмот на протеините и јаглехидратите.
Ендокринолозите официјално утврдуваат дијагноза кога тестовите покажуваат дека присуството на шеќер во крвта е на ниво од 11,5 mmol и се потврдува гликоза во урината. Патологијата напредува доста бавно, така што почетната фаза е фаза на пред-дијабетес, кога има повреда на толеранцијата на гликоза. Само тогаш лекарот направи конечна дијагноза.
Фактори на ризик што можат да доведат до стероиден дијабетес:
- долг курс на земање кортикостероиди,
- земање стероидни лекови во зголемена доза,
- зголемени количини на шеќер во крвта од непознати причини,
- дебелина од кој било степен.
Препарати за гликокортикоиди
Се случува употребата на глукокортикоиди создава услови за развој на дијабетес, што претходно не било познато заради слабата манифестација на симптомите на болеста. Во таков случај, постои можност за неочекувано влошување на општата благосостојба на пациентот, до кома. Затоа, лекарите препорачуваат да се консултирате со лекар и да се тестирате за дијабетес пред да земете стероиди (на пример, контрола на раѓање или диуретици). Оваа препорака е особено важна за постарите лица, како и за луѓето со вишок маснотии во телото.
Лекови, чија употреба предизвикува стероиден дијабетес:
- глукокортикоидни лекови кои се пропишани за воспаление или астма (на пример, "Дексаметазон", "Преднизолон"),
- диуретични таблети ("Хипотиазид", "Навидеркс", "Дихлотиазид"),
- хормонални контрацептиви.
Овие лекови се особено опасни за дебелите луѓе кои се изложени на ризик од дијабетес.
Глукокортикоидите се посебен вид хормон што надбубрежната жлезда произведува за време на работата. Како по правило, високи дози на овие лекови се препишуваат на пациент кој се опоравува од операција за трансплантација на бубрег. Назначувањето на глукокортикоидни лекови се врши и кога пациентот има вакви заболувања:
- бронхијална астма,
- артритис
- разни автоимуни заболувања
- мултиплекс склероза.
Болеста на Истенеко-Кушинг
Друго име за болеста е хиперкортицизам, кој ги погодува жените на возраст од 25-40 години. Спаѓа во една од најтешките во групата на невроендокрини заболувања. Неуспесите во нормалното функционирање на надбубрежните жлезди, хипофизата и хипоталамусот се основната причина. Главниот симптом е дебелината, а прекумерната тежина е концентрирана во абдоменот, грбот, вратот и лицето. Дополнителни знаци:
- мачни мускули и недостаток на желба за вежбање,
- лезии на кожата, епителот на лицето може да се здобијат со карактеристична нијанса на црвенило,
- срушен отчукувањата на срцето
- нервни нарушувања - депресија, хроничен замор, ненадејни промени во расположението.
Ефектот на оваа болест врз човечкото тело е неотповиклив. Според статистичките податоци, околу 30-50% од случаите се фатални, така што навремената дијагноза и правилниот третман се клучни за зачувување на животот на пациентот. Третманот се спроведува преку терапија со зрачење или преку операција. Успехот за целосно закрепнување е обезбеден со сет на специјални постоперативни мерки.
Симптоми на стероиден дијабетес
Третманот на стероид дијабетес е дополнително комплициран со фактот дека не се манифестира со изразени знаци. Како по правило, главната корен причина за присуство на болеста е повреда на работата на надбубрежните жлезди. Понекогаш болеста се активира со зголемување на количината на надбубрежните хормони во лимфата.
Вообичаени симптоми кои сигнализираат за развој на стероиден дијабетес:
- постојана желба да се напие и да пие многу течности,
- зголемени патувања во тоалетот со прекумерно мокрење,
- гликемиска нерамнотежа
- слабост
- замор,
- влошување на целокупното здравје.
Тешкотијата е што ова се знаци што ги карактеризираат најпознатите болести. На пример, ваквите неуспеси може да укажат на нарушување на нормалното функционирање на кората на надбубрежните жлезди. Со стероидна форма на дијабетес, кетоацидозата не се манифестира значително. Во исклучителни случаи, кога болеста се развива долго време, пациентот може да има карактеристичен мирис на ацетон од устата. Понекогаш тестовите за урина покажуваат кетони.
Според статистичките податоци, околу 60% од луѓето со дијабетес тип 2 имаат тенденција да одат во групата пациенти зависни од инсулин со стероидна форма на болеста. Во повеќето случаи, анти-инсулинската терапија не го донесе посакуваниот резултат, па на пациентите им се препишува здрава диета со мала содржина на производи за јаглени хидрати, активности на отворено и збир на физички вежби.
Третман и спречување на дијабетес од проблеми со надбубрежната жлезда
Изборот на терапии за стероиден дијабетес е сличен на третманот на дијабетес зависен од инсулин. Техниката зависи од формата на болеста и од индивидуалните карактеристики на телото на пациентот. Потребниот сет на мерки и лекови за закрепнување може да ги препише само искусен лекар.
Збирот на потребни активности ги вклучува следниве мерки:
- инсулински инјекции за нормализирање на функцијата на панкреасот,
- префрлете се на специјална диета со малку јаглени хидрати,
- употреба на лекови за намалување на шеќерот,
- во тешки случаи, неопходна е хируршка интервенција за да се отстрани вишокот ткиво во надбубрежните жлезди и да се намалат штетните ефекти на хормоните,
- прекинување на лекови кои предизвикуваат метаболички нарушувања во организмот.
Огромното мнозинство на лекарите веруваат дека тоа е комбинација на методи на лекување што ќе го постигне посакуваниот ефект. Значи, покрај оралните лекови, се препишуваат инсулински инјекции.
Воведувањето на инсулин е пропишано во случај кога лекови за намалување на шеќерот не се справат со задачата. Треба да се напомене дека администрацијата на инсулин не е единствениот постоечки начин за нормализирање на нивото на шеќер во крвта. Отстранувањето на дел од надбубрежната жлезда е екстремна мерка и се спроведува во случај кога другите методи не помагаат. Операцијата за отстранување на ткивата на овој орган е поврзана со многу ризици по здравјето на луѓето.
Диета со ниски јаглехидрати
Клучна цел што самиот третман на дијабетес мелитус е поставена е да се нормализира состојбата на пациентот и да се одложат можните компликации што е можно подолго. Прилагодувањето на исхраната е наједноставниот метод за превенција и третман на стероиден дијабетес мелитус, но ова не е помалку ефикасно од воведувањето на инсулин или операција. Позитивниот ефект на диетата со малку јаглерод на надбубрежните жлезди и на целото тело како целина се карактеризира со такви знаци:
- намалена потреба за инсулин или лекови за намалување на шеќерот,
- нормализирање на шеќерот долго време после јадење,
- општа благосостојба и недостаток на симптоми на дијабетес,
- ризикот од понатамошни компликации е намален,
- нивото на холестерол во телото се спушта.
Исхраната со малку јаглерод е специјална диета базирана на јадење многу зеленчук, овошје и свежи билки. Млечните производи и месото може да се јадат во ограничени количини. Со отежната форма на дебелина и 2-3 пати поголем вишок на шеќер во крвта, на пациентите им се советува да следат диета без јаглени хидрати (диета 8).
Диетални препораки
Развиена е посебна диета како начин да се спречи стероиден дијабетес. Основни правила:
- основата на дневната исхрана е диета богата со растителни влакна,
- начини на обработка на производи - чорба, готвење или пареа,
- црвеното месо треба да се замени со риба или посно месо од пилешко, зајак,
- најмалку 1,5 литри чиста вода,
- ограничување на „празни“ јаглехидрати - тестенини, колачи, шеќер, слатки, ориз, ролни и леб.
Фреквенцијата на оброци зависи од видот на лекот за намалување на шеќерот што го зема пациентот.
Како дополнителна алатка, на пациентот му се препишуваат анаболни хормони, чија задача е да ги балансираат глукокортикоидните хормони. Стероидниот дијабетес мелитус не се манифестира со такви живописни знаци како редовен дијабетес, но тоа не значи дека мора да се игнорира и да не се преземаат никакви мерки за да се опорави. На крајот на краиштата, сите форми на заболување од шеќер мора да се третираат со цел да се одржи стабилна добра здравствена состојба на пациентот. Важно е да се следат превентивни мерки, да се следат нивоата на гликоза, вежбање и одржување на здрава диета.
Адресна дијабетес

Стероиден дијабетес - дијабетес инсулин-зависна форма.
Болеста се развива како резултат на дефект на надбубрежните жлезди и продолжен вишок на концентрација на хормони излачувани од надбубрежниот кортекс.
Овој вид дијабетес е испровоциран од постојните патологии на телото или со земање на одредени лекови. Дијабетичните симптоми се развиваат постепено и немаат изразени манифестации.
Акутна надбубрежна инсуфициенција

Акутна надбубрежна инсуфициенција (криза на Адисон) е акутна сериозна состојба како резултат на нагло намалување или прекинување на производството на хормони од страна на кората на надбубрежните жлезди.
Акутна надбубрежна инсуфициенција најчесто се јавува кај пациенти со хронична адренална инсуфициенција.
На пример, ако престанат да земаат кортикостероидни хормони за да го надоместат сопствениот недостаток.
Истата работа може да се случи и против позадината на повредите, операциите, акутните заразни болести, со промена на климата, тежок физички напор, тежок психоемотивен стрес.
Покрај тоа, се јавува адисонска криза:
- При акутно крварење во надбубрежните жлезди или со развој на срцев удар кај нив (некроза на ткивата),
- Со менингитис, сепса, сериозно губење на крвта (рани, породување), болест на изгореници.
ШТО СЕ СЛУЧУВА?
Надбубрежните жлезди скоро целосно престануваат да произведуваат хормони, што доведува до нарушување на сите видови метаболизам. Прво на сите, се јавува остра дехидрација на телото и се намалува обемот на циркулирачка крв.
Повреда на метаболизмот на калиум доведува до фактот дека срцевиот мускул почнува да се влошува полошо. Во исто време, метаболизмот на јаглени хидрати страда: нивото на шеќер во крвта се намалува, се зголемува чувствителноста на клетките кон инсулин.
Работата на бубрезите е нарушена.
Состојбата на едно лице одеднаш и многу брзо се влошува:
Кризата на надбубрежните жлезди се развива од неколку часа до неколку дена. Во периодот пред кризата, мускулната слабост се зголемува, апетитот исчезнува, се појавуваат болки во мускулите.
Симптоми на акутна надбубрежна инсуфициенција (криза):
- Крвниот притисок паѓа нагло, што се манифестира со изобилна пот, ладење раце и нозе, ненадејна слабост,
- Работата на срцето е нарушена, се развива аритмија,
- Гадење и повраќање, силни болки во стомакот, дијареја,
- Излезот на урина се намалува нагло (олигоанурија),
- Свеста е нарушена. Отпрвин, пациентот беше лангиран, со потешкотии во зборувањето, неговиот глас беше тивок, кашеста. Потоа се појавуваат халуцинации, несвестици, кома
Доколку се појават вакви симптоми, неопходна е итна хоспитализација.
ДИЈАГНОЗА И ТРЕТМАН
За дијагностицирање на акутна надбубрежна инсуфициенција назначете:
- Општ тест на крвта.Постои зголемување на бројот на црвени крвни клетки (еритроцитоза) и хемоглобин (поради згрутчување на крвта), зголемување на бројот на леукоцити и ESR,
- Тест на крвта за шеќер: хипогликемија (намалување на нивото на шеќер),
- Биохемиски тест на крв: постои зголемување на нивото на калиум и креатинин, намалување на нивото на натриум, хлориди,
- Уринализа: утврден протеин, црвени крвни клетки, понекогаш ацетон,
- Студија за нивото на надбубрежните хормони во урината и крвта: е откриено нагло намалување на бројот на кортикостероиди (кортизол, алдостерон, итн.)
- ЕКГ: знаци на хиперкалемија.
Третманот се спроведува во единицата за интензивна нега или единицата за интензивна нега. Основата на третманот е droppers со кортикостероиди и специјални решенија. Преземени се и мерки за да се отстрани пациентот од состојба на шок.
Ако третманот се започне навреме, шансите да го извлечат пациентот од криза се зголемуваат.
По закрепнувањето, пациентите сè уште покажуваат знаци на надбубрежна дисфункција, па затоа им е потребна доживотна терапија за замена со синтетички аналози на надбубрежните кортексни хормони.
ПРЕВЕНЦИЈА
За да се спречи надбубрежната криза, неопходно е да се спроведе соодветна терапија за замена на хормоните за хронична инсуфициенција на кортекс на надбубрежната жлезда и други болести кои бараат постојана употреба на кортикостероиди.
Во никој случај не треба самостојно да престанете да земате кортикостероиди или да ја намалите нивната доза.
Неопходно е постојано да се одржува контакт со ендокринолог, кој ја прилагодува дозата на лекот во зависност од физичката активност и здравствената состојба на пациентот.
Можете да го прочитате написот на страницата Medportal.ru
Прашањето за улогата на надбубрежните жлезди во васкуларните процеси кај дијабетес
Од интерес е прашањето за улогата на надбубрежните жлезди во васкуларните процеси кај дијабетес мелитус.
Кај 6 пациенти со дијабетес мелитус и ретинопатија, надбубрежните жлезди биле отстранети, што резултирало во подобрување на дијабетес мелитус и ретинопатија.
Индикации за таква операција, според Мелинс, се васкуларни нарушувања, хипертензија, гломерулосклероза и албуминурија.
Headstrom и Wertham (Headstrem А.
Вортам), поврзувајќи ги дегенеративните промени во крвните садови кај пациенти со дијабетес мелитус со надбубрежна функција, извршила билатерална адреналектомија кај 7 пациенти со сериозен дијабетес мелитус и значајни васкуларни нарушувања.
Пред операцијата и наредните денови, пациентите добија кортизон. Авторите не ги набудувале феномените на надбубрежната инсуфициенција. Кај сите пациенти се намали потребата за инсулин и се намали крвниот притисок, а исто така се забележува намалување на калиумот и преостанатиот азот во крвта.
Количината на протеини во урината се намали и отокот исчезна. Некои пациенти ја подобриле визуелната острина и подобрена благосостојба. Сепак, како што забележуваат авторите, кај некои пациенти состојбата на мрежницата не се променила и се зголемиле феномените на бубрежна слабост.
Овие клинички експерименти покажаа дека отстранувањето на надбубрежните жлезди може да го умери текот на дијабетесот. Покрај тоа, таа е индицирана за хиперфункција на надбубрежниот кортекс, за синдром на надбубрежната, отежната со дијабетес мелитус.
Значи, во случајот со Спрег, Пјестли и Докети (Спреке, Пристли а.с.).
Докеити) кај пациент со дијабетес мелитус пред 3 години беше отстранет малигниот тумор со потекло од надбубрежниот кортекс, што доведе до целосно закрепнување.
Туморот достигна големина на фудбалска топка и тежеше 1550 г. Шеќер во крвта пред операцијата 252 - 375 мг%, на третиот ден по операцијата се намали на 107 мг%, а потоа - на 88 мг%. Толеранцијата на јаглени хидрати стана нормална.
Со оглед на исклучителната реткост на надбубрежните тумори кои предизвикуваат нарушен метаболизам на јаглени хидрати, сметаме дека е неопходно да се известува за пациентите кои ги набудуваме.
Сомневање за хипофункција на надбубрежниот кортекс и првите симптоми на болеста
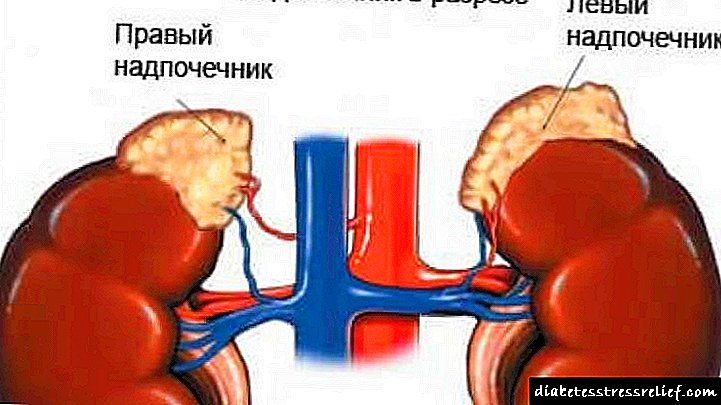
Дисфункција на надбубрежниот кортекс е синдром што се јавува поради повреда на производството на хормоните на виталната супстанција, кои се наоѓаат на врвот на секој бубрег. Дисфункција на надбубрежниот кортекс може да биде:
Овие тајни ја исполнуваат својата хипофункција во текот на животот на една личност. Работата на надбубрежните жлезди кај жените не се разликува од нивното функционирање на овие органи кај мажите. Инсуфициенција на кората на надбубрежните жлезди може да биде предизвикана од различни причини. За нивно точно утврдување, дијагностиката се спроведува во клиниката.
Општи одредби
Кај деца, може да се појави и примарна надбубрежна инсуфициенција. Во исто време, функциите на надбубрежните жлезди се намалени. Сомневање за патологија предизвикува хиперкортицизам, што укажува на недостаток на хормони во организмот.
Хиперфункција може да се појави и кај новороденчиња. Отстапувањата од нормата за време на развојот на фетусот доведуваат до повреда. Знак може да биде недоволно производство на хормони, што ќе влијае на работата на метаболичките процеси кај дете.
Ова може да предизвика недостаток на VCD. Во овој случај, надбубрежните жлезди престануваат да ја вршат својата работа правилно. Симптомите на надбубрежната инсуфициенција можат да бидат различни.
Тој исто така спроведува различни дијагностички мерки за да се утврди патологијата. Правилната дијагноза овозможува попрецизно утврдување на причината за болеста и препишување на правилен третман.
Надбубрежните жлезди: што е тоа?
Дисфункција на надбубрежниот кортекс може да се појави поради нарушено лачење. Овие жлезди се од значајна важност за човечкото тело. Тие ја поддржуваат стабилната работа на многу системи. Ironелезото се состои од два слоја кои играат различна улога.
Кортикалната супстанција произведува во просек 30 типа на хормони, кои можат да бидат одговорни за:
- Човечки сексуален развој.
- Инхибиција на воспаление.
- Метаболизам на јаглени хидрати.
- Биланс на сол и вода.
Суштината на мозокот е одговорна за производство на посредници на ЦНС. Ова е:
Хормоните од овие жлезди влијаат и врз функционирањето на другите системи. Особено, тие се одговорни за ваквите процеси:
- Донесете во норма на крвниот притисок.
- Обезбедете норма на соли и вода во организмот.
- Заштитете лице од стрес.
- Влијаат на имунитетот.
Хипофункција на надбубрежниот кортекс: причини
Ако има повреда на надбубрежните жлезди, тогаш ова предизвикува сериозни компликации и патологии кои се поврзани со фактот дека ќе има недоволно количество хормони во организмот.
Врз основа на тоа како продолжува болеста, лекарите ја делат на:
Исто така, патологијата може да се класифицира во зависност од степенот на оштетување. Ова е:
- Основно Може да се појави по породувањето или поради генетска болест.
- Средно Се појавува кога хипофизата е оштетена.
- Терциерно. Синтезата на хормоните е неточна. Што може да доведе до блокада на надбубрежните жлезди.
Симптоматологија
Со надбубрежни заболувања, симптомите можат да бидат различни. Ова се должи на фактот дека во телото се случуваат различни негативни процеси. Меѓу нив се:
- Мала количина алдостерон предизвикува недостаток на вода, што има негативен ефект врз централниот нервен систем, гастроинтестиналниот тракт и срцето.
- Мала количина на кортизол предизвикува метаболички нарушувања. Телото престанува да ги апсорбира јаглехидратите.
Манифестации на патологија
На почетокот на развојот на болеста, едно лице може да се чувствува:
- Намален апетит.
- Намалени перформанси.
- Губење тежина.
- Прекршувања на дигестивниот тракт.
- Бојата на епидермисот во жолта боја.
- Cелба за солено.
Пигментацијата на кожата се јавува се должи на фактот дека во организмот се произведува многу кортизол. Ова доведува до фактот дека хормонот започнува да се произведува во големи количини, што е одговорно за бојата на клетките на кожата. Тежината на оваа манифестација зависи од нивото во телото на таков хормон.
Со развојот на болеста, едно лице може да се пожали и на:
- Оштетување на меморијата.
- Брза работа на миокардот.
- Намалување на крвниот притисок.
- Депресија
- Губење на косата во перинеумот.
- Брза емисија на урина.
Одредени симптоми може да се појават и со секундарн вид патологија. Ова може да биде неспецифични симптоми. Оваа состојба е под влијание на фактот дека ќе има малку гликоза во крвта. Ова може да се случи:
- Потење.
- Слабост.
- Главоболки.
- Пиперки
- Спин на главата.
- Зголемена функција на миокардот.
- Бледило на епидермисот.
- Глад.
- Засилена координација.
Хроничниот вид патологија има и свои специфични симптоми, што овозможува лекарот правилно да дијагностицира за време на прегледот. Обично, овој вид на болест се манифестира поради употреба на големи дози на лекови базирани на хормони.
Дијагностички методи
Дијагнозата денес обично се спроведува со користење на современи методи. За да се добие точен заклучок, пациентот ќе мора да помине некои инструментални и лабораториски тестови, имено:
Но, со таква патологија, како што велат експертите, дијагностицирањето со лабораториски методи може да биде тешко. Обично, пациентот се вбризгува со хормон во вена, а потоа тие ја следат состојбата на неговото тело. Карактеристичен знак на патологија по воведувањето на хормонот ќе биде:
- Намалена количина на кортизон во крвта.
- Зголемување на калиумот во крвта.
- Намалување на гликозата.
Точната дијагноза вклучува тест за ХИВ. За време на прегледот, задолжително се проверува работата на тироидната жлезда и имунитетот.
Хипокортицизам: третман и неговите методи
Денес, лекарите можат да користат различни современи методи за да спроведат терапија за таква болест. За време на третманот, главната задача на лекарот е да ги елиминира причините за манифестација на патологијата и да ја врати количината на хормони во нормала.
За да се елиминира причината за болеста, се користат следниве методи:
- Лекови.
- Хируршки
- Зрачење.
Во почетната фаза на болеста, на пациентот му се препишуваат лекови кои содржат хормони и минерали. Во секундарниот вид на болест, пропишана е само употреба на глукокортикоиди. Во хроничен тип на патологија, пропишана е употреба на полови хормони.
Исто така, во процесот на спроведување на третман со помош на лекови, лекарот редовно ја проценува состојбата на пациентот. Тој го дефинира со:
- Нормализирајте ја тежината.
- Крвен притисок.
- Подобрете ја бојата на епидермисот.
- Исчезнување на депресија.
- Подобрување на благосостојбата.
Кога се појави релапс, потребна е итна помош за пациентот. За да го стори тоа, му треба:
- Пополнете ја рамнотежата на водата во организмот.
- Земете хормони.
- Елиминирајте ги симптомите.
Во различни стресни ситуации, се препорачува да се зголеми дозата на хормоните три пати за да не се појават негативни симптоми. Но, за време на бременоста, дозата не треба да се зголемува.
Превенција
Ако, по откривањето на некоја болест, таа почне да се третира правилно, тогаш лекарите даваат поволна прогноза. Понатамошниот живот на лицето по третманот нема да се разликува од претходниот.
Исто така, забележано е дека во моментов нема конкретни препораки за превенција. Главните методи на превенција е да се намали потрошувачката на алкохол и никотин.
Со оваа патологија, едно лице нужно мора да биде регистрирано во клиниката и постојано да го проверува лекар. Оваа препорака важи и за оние што се изложени на ризик. Инсуфициенција на надбубрежната жлезда кај новороденчиња е причина за регистрација на бебе.
Заклучок
Како што може да се оцени од горенаведеното, надбубрежната инсуфициенција е прилично опасна и непредвидлива болест, и затоа лицето кое страда од тоа мора постојано да го следи нивното здравје.
Хипертироидизам Болести на тироидната жлезда дел 2 Гастроинтестинална дисфункција во контекст на функционална и превентивна медицина.Адаптогени средства за надбубрежната функција на надбубрежната жлезда. Адисонова болест Адренална инсуфициенција и флоревитис.Активниот систем за долговечност е сè за флуревитис .. Дисфункција на надбубрежната жлезда. Дисфункција на надбубрежните жлезди знаци на откажување на бубрезите + кај жени
Хирург за ендокринологија Сергеј Черенко: „Туморите на надбубрежните жители се чувствуваат со постојан пораст ..
Постои мислење дека ендокринолог е лекар кој се занимава со тироидната жлезда и третира дијабетес. Се чини дека понекогаш и самиот доктор мисли така.
Што друго може да ја објасни ситуацијата кога пациент кој се сомнева во проблем со надбубрежните жлезди, се среќава со недоразбирање на ендокринолог? Имаше случај кога жената која дојде на една од регионалните клиники за ендокринологија мораше да бара други клиники во кои би можеле да бидат прегледани за да ја потврдат дијагнозата.
Сепак, дури и откако виде доверливи резултати, специјалистот инсистираше на свој: нема болест, затоа што е исклучително ретка ... Тој зборуваше за оваа блескава епизода на непрофесионализам за време на директната линија на ФАКТИ ендокринолог хирург, раководител на одделот за ендокрина хирургија на украинскиот научен и практичен центар за ендокрина хирургија, трансплантација на ендокрини органи и ткива, доктор по медицински науки професор Сергеј Черенко. Кои се тешкотиите при дијагностицирање на надбубрежните заболувања? Како да ги третирате? Кога е неопходна операција? Прочитајте ги одговорите на овие и другите прашања денес.
* - Здраво, Сергеј Макарович! Загрижени сте за Надежда Михајловна од Киев. Сега имам 45 години, а притисокот почна да се зголемува кога беше 32. Сега достигнува 180 до 110. Што да правам?
- Побарајте ја причината за постојаната хипертензија, а за тоа - внимателно испитана. Зголемениот притисок што се појави во млада и средна возраст, сигнализира повреда на организмот - болест на срцето, крвните садови, бубрезите.
Симптоматска хипертензија честопати е доста директно поврзана со лезии на надбубрежните жлезди.
Скоро сите тумори што се појавуваат кај овие ендокрини жлезди можат да предизвикаат хипертензија: се создава вишок хормони - а садовите се стеснети.
Докажано е дека најчеста причина за хипертензија е прекумерната количина на хормонот алдостерон.
За да се разјасни дијагнозата на болеста (се нарекува хипералдостеронизам), треба да поминете посебен тест на крвта, што ендокринологот ќе го препише, да подлежи на компјутерска томографија.
Ако третманот пропишан со резултатите од прегледот ги нормализира надбубрежните жлезди, притисокот исто така ќе се намали. Ефектот во голема мера зависи од должината на болеста: ако некое лице страда повеќе од пет до шест години, постигнувањето добар резултат е потешко.
* - „ФАКТИ“? Ова е Олга од регионот ytитомир, стара 47 години. Минатата година мојот крвен притисок започна да скока. Верувам дека ова може да се должи на надбубрежните жлезди. Како да проверите?
- За да откриете дали е тоа така, консултирајте се со ендокринолог. Испитувањето започнува со анализа на односот на алдостерон со ензимот произведен од бубрезите (ренин).
Ве советувам да го предупредите докторот ако земате антихипертензивни лекови: некои од нив може да го нарушат резултатот.
Специјалистот, насочувајќи го пациентот за анализа, треба да го повлече диуретикот (верошпирон) пред време и привремено да ги замени бета-блокаторите и АКЕ блокаторите со други лекови.
Друг важен тест што треба да се направи е нивото на калиум во крвта. Ова е прилично едноставна студија која се изведува со употреба на автоматски анализатор.
Понекогаш недостаток на калиум се јавува со некои заболувања на бубрезите, сериозно оштетување на цревата (обично придружено со повраќање, дијареја), но почесто сеуште укажува на зголемена алдостерон. Ако лекарот гледа хипертензија пред него, во која калиумот се спушта, мора да се побара причината во надбубрежните жлезди.
Значи, патем, тоа е вообичаено во странство: лице кое развива слабост, мускулна парализа против позадината на висок притисок, има проблем со цревата, без неуспех поминува тест за калиум во крвта.
Проблемот на некои украински ендокринолози е што сметаат дека болести на надбубрежните жители се исклучително ретки. Во мојата пракса, имаше зачудувачки случај кога една жена што работи во Полска почна да развива хипералдостеронизам, а таа, по консултација со полски лекари, отиде дома на лекување.
Но, во клиниката за ендокринологија на еден од регионалните центри, лекарот „не го видел“ проблемот. Пациентот бил принуден сама да бара лабораторија за да ги направи потребните тестови, да изврши КТ скен во трговски центар. Сепак, ова не можеше да го убеди специјалистот за тага.
Во насока со која дошла да се консултира во Киев, постоела сосема друга (па дури и сомнителна) дијагноза.
* - Добро попладне! Иван Романович се јавува, има 51 година. Читав во „ФАКТИ“ дека недостаток на калиум во организмот предизвикува слабост, вртоглавица, зголемена жед и честа мокрење. Каква храна ми е потребна за да добијам повеќе калиум?
- Многу калиум се наоѓа во сувото овошје: суви кајсии, суво грозје, сливи, како и во банани, печени компири. Но, здрава личност и со вообичаена храна прима доволна количина на сите потребни елементи во трагови.
Ако сте загрижени за овие симптоми, ве советувам да ги проверите надбубрежните жлезди: некои прекршувања на нивната функција доведуваат до недостаток на калиум и се појавува хипокалемија. Треба да земете тест на крвта за електролити (калиум, калциум, хлор).
Идеално, ова треба да се прави редовно, како, да речеме, општ тест на крв или тест на шеќер во крвта. Доколку е потребно, лекарот ќе препише друга посебна анализа (за хормонот алдостерон).
Но, така што неговите резултати се сигурни, специјалист ќе препорача како пред-нормализирање на нивото на калиум во организмот. Обично треба да земате лекови што содржат калиум и средство за задржување на микрохранливи материи.
* - Директна линија? Јас се викам Наталија. Liveивеам во Јаготин, Киев. За десет години, зголемувањето на притисокот е вознемирувачко, а понекогаш и телесната температура се намалува. Мислам дека причината е во тироидната жлезда. Дали е тоа така?
- Ве советувам да направите анализа за тироидната жлезда-стимулирачки хормон на хипофизата (TSH). Врз основа на резултатите, ендокринологот, доколку смета дека е неопходно, ќе препише дополнителни студии. Во принцип, мислам дека тироидната жлезда има мал ефект врз притисокот.
Дури и тешката тиротоксикоза често предизвикува мало зголемување на горниот притисок, а пониските остатоци во нормални граници.
Но, во случај на спротивна ситуација - со хипотиреоидизам - можно е забрзана прогресија на атеросклероза, поради што се формира постојана хипертензија.
* - Добро попладне! Нина од Кировоград ве контактира. Ако жедта е измачена со висок крвен притисок - дали се овие проблеми со надбубрежните жлезди или треба да барам дијабетес?
- Недвосмислено да одговорите на вашето прашање е можно само откако ќе ги видите резултатите од истражувањето. Постојано повторувам на хипертензивни пациенти: ако болеста започна пред 40-годишна возраст и е тешко да се лекува, препорачливо е да се проверат надбубрежните жлезди.
Првиот чекор е да се направат тестовите што ќе ги препише ендокринологот, вториот чекор е да се направи пресметана томографија.
Таквата секвенца е неопходна затоа што томографот покажува јасно видливи тумори и може да не „создава“ мали формации или мало зголемување на жлездата.
Сепак, не смееме да заборавиме: високиот крвен притисок е симптом на други болести. Хипертензијата честопати е во чекор со дијабетес. Зголемен притисок се јавува кај дијабетичар се должи на фактот дека крвните садови се оштетени од прекумерниот шеќер во крвта, под оксидираните производи на метаболизмот на јаглени хидрати.
Затоа треба да биде темелно испитано лице кое боледува од дијабетес и од хипертензија. Практиката покажува дека секој седми до десетти дијабетик со вишок произведува надбубрежни хормони.
Ако повредата е елиминирана, многу е полесно да се контролираат двете болести, што значи дека се подобрува квалитетот на животот на пациентот, а неговото времетраење се зголемува.
* - Здраво! Ова е Ина Вјачеславна од Мелитопол. Мојот сопруг е хипертензивен пациент со дваесетгодишно искуство. Сега тој зема три лекови одеднаш, а сепак притисокот понекогаш се покачува.Мажот бара лекарот да го испрати на преглед, но тој тврди дека главната работа е да земаме апчиња ... Што да правиме?
- Ситуацијата за која зборувате не е невообичаена. Можам да претпоставам само зошто е „интересно“ специјалистите да ја бараат причината за високиот крвен притисок.
Ако постојаната хипертензија е поврзана со вишок на надбубрежниот хормон алдостерон, во огромно мнозинство на случаи, пациентот треба радикално да ја промени тактиката на лекување.
Околу 70 проценти од пациентите со ова нарушување им помагаат многу ефтин лек кој блокира рецептори на алдостерон.
Јас го советувам вашиот сопруг да се сврти кон специјалисти кои имаат добро искуство во дијагностицирање и лекување на болести на надбубрежните жлезди. Може да се консултирате во нашиот украински научен и практичен центар за ендокрина хирургија, трансплантација на ендокрини органи и ткива на Министерството за здравство на Украина.
За преглед, повикајте се: 0(44) 564-09-20 или 0(44) 560-75-46 или дојдете на клиниката, која се наоѓа на адреса: Киев, Кливско потекло, 13а. Поставувајте прашања на Интернет страницата на www.endosurg.com.ua.
- Во кои случаи е неопходна операција?
- Вообичаено е да се мисли дека хирургот секогаш недвосмислено се залага за операција, но ова е грешка. Треба да се оперираат околу 30 проценти од пациентите кои страдаат од зголемен алдостерон, на пример, со единечен тумор или тешка хиперплазија на надбубрежните жлезди.
Операцијата не може да се одложи долго време: во напредни случаи, кога садовите се веќе отечени, склеротични, притисокот може да не се врати во нормала.
Но, се случува пациентот да не се осмели да интервенира или докторот не сака да ризикува од медицински причини - тогаш можете да препишете лек кој блокира рецептори чувствителни на хормони.
Но, без оглед на методот, терапевтскиот или хируршкиот, не може да се одбие лекувањето. Го намалува крвниот притисок и го спречува мозочниот удар, а исто така го штити срцето.
Вишокот на алдостерон не само што ги оштетува крвните садови, туку и доведува до зголемување на срцевиот мускул. Ако срцето страда од недостаток на кислород, корорнарна артериска болест, се појавува срцев удар.
Поради зголемениот притисок, видот е нарушен, бубрезите страдаат и со тек на време се јавува откажување на бубрезите.
* - Добро попладне! Вознемирувачката Дина Дмитриевна од Мелитопол. Во 2008 година, ми беше дијагностициран кортикостером на десната надбубрежна жлезда. Сега туморот е малку намален, но хормонот кортизол е повеќе од нормален. Каков третман препорачуваш?
- Дијагнозата на тумор како вашиот треба да се потврди хистолошки.
Ако формацијата не расте, па дури и, како што велите, се намалува, ова е добар знак: со големина на тумор од повеќе од четири сантиметри, ризикот од малигна дегенерација се зголемува.
Причината за вознемиреност во вашиот случај е зголемената хормонална активност на туморот - зголемувањето на кортизолот укажува на тоа. За да го одредите третманот, треба да го направите таканаречениот тест за ноќен дексаметазон.
Контактирајте го вашиот присутен ендокринолог - тој ќе закаже студија. Тој е едноставен, но сигурен и точен. Навечер, во единаесет часот навечер, ќе земете еден милиграм лек наречен дексаметазон, а наутро земете тест на крвта на кортизол во лабораторија.
Ако се надмине нормата, мислам дека треба да одлучите за операција. Не е неопходно да се плашиме од таква интервенција, особено затоа што надбубрежните жлезди сега се оперираат главно со нежен метод, без засек.
Не мора да се биде претпазлив за продолжен вишок на кортизол, поради што страдаат сврзното ткиво, коските и зглобовите.
- Да, имам артроза ...
- Најверојатно, ова е последица на вишок на кортизол. Болеста од која страдате е опасна затоа што го прави лицето подложно на инфекции, го зголемува ризикот од дијабетес, придонесува за зголемување на телесната тежина.Можно е да имате зголемено производство на други надбубрежни хормони, затоа ве советувам добро да се испитате и третирате.
* - Сергеј Макарович, здраво! Ве повикува Владимир Александрович, киевјанец. Најдов катаракта. Дали е поврзан со надбубрежни заболувања?
„Не мислам така“. Но, нарушениот вид може да биде еден од симптомите на оштетување на надбубрежната жлезда. Како по правило, едно лице страда од хипертензија. Треба да се јавите кај ендокринологот и да побарате од него да ви препише тест на крвта за хормони и проверка за нивото на калиум.
* - Јас се викам Лилија Викторовна, јас сум од регионот Киев. Понекогаш, од некоја непозната причина, станува лошо: главата нагло се повредува, притисокот скокнува многу. Лекарот вели дека треба да ги проверите надбубрежните жлезди за присуство на фехохромоцитом. Кои се знаците на оваа болест?
- Се тресете за време на напад?
- Понекогаш се случува.
- Ова се должи на ослободување на адреналинскиот хормон. Обично се издвојува дали некое лице треба да се оддалечи од опасноста - да избега од луто куче, за да се избегне напад на хулигани.
Но, со наводно неразумниот изглед на трепет во телото, што е придружено со напад на главоболка и наплив на притисок, неопходно е да се побара тумор од надбубрежната медула што произведува адреналин - феохромоцитом.
Тоа е вишок на адреналин и слични материи што предизвикува нагло стеснување на крвните садови, зголемувајќи го притисокот за само една секунда. По нападот, едно лице често чувствува дефект, слабост, желба да легне - тоа е предизвикано од недостаток на адреналин и вазодилатација.
Важно е да се знае дека фехохромоцитомот обично расте бавно, а едно лице забележува проблем кога туморот, достигнувајќи два до три сантиметри, почнува да произведува многу адреналин, а со тоа провоцирајќи и натопи на притисок.
Најмногу од сите фехохромоцити се наоѓаат случајно - со ултразвук, компјутерска томографија или МНР на 'рбетот.
Ако имате знаци за кои зборував, треба да бидете прегледани во специјализиран центар за ендокринологија.
Во 95 проценти од случаите, фехохромоцитомот е бениген, а по неговото отстранување, едно лице се враќа на вообичаениот начин на живот. Дури и ако се отстрани една надбубрежната жлезда, нема проблем со друг.
- Дали операцијата се одвива преку две „дупки“?
- Применувајќи лапароскопија, во случај на левострани тумори, правиме три пункции, десно - четири. Дополнителната „дупка“, како што рековте, е потребна за да се „придвижи“ црниот дроб.
Лапароскопската хирургија е најнежната интервенција која не ги оштетува мускулите и не го трауматизира предниот абдоминален ид.
За пациентот, отсуството на ризик од крварење е исто така важно, бидејќи под контрола на минијатурна видео камера, хирургот може точно да ги исцеди садовите со клипови или специјални уреди (ултразвук или електричен). Обично во вечерните часови по операцијата, лицето станува, и по неколку дена заминува дома.
Кои се симптомите на болеста?
Стероидниот дијабетес се развива постепено. Влошувањето на благосостојбата на пациентот се манифестира со комбинација на одредени симптоми без јасна клиничка слика, особено со развој на основната болест. Лабораториските тестови на крв и урина немаат значителни отстапувања, вредностите на шеќер границата на нормата, ацетон е отсутен.
Главните симптоми на болеста:
- жед, пиење прекумерна количина течност,
- брзо и профузно мокрење,
- замор,
- слабост, летаргија,
- влошување во општата состојба.
Индивидуални манифестации на болеста:
- честа глад
- мало намалување на телесната тежина
- сексуална дисфункција,
- пецкање и вкочанетост во екстремитетите,
- нарушувања во видот - влошување, заматен вид,
- подложност на жените на вагинални инфекции,
- мирис на ацетон од устата.
Третман на надбубрежните жлезди со дијабетес
Во случаи на предозирање со лекови и можност за нивно повлекување, стероидниот дијабетес минува без последици. Со појавата на симптомите за време на третманот на основната болест, се разгледува замена на лекови со оние слични на сила без несакани ефекти. Следниве методи се користат за лекување на стероиден дијабетес:
- корекција на исхраната со преминување на диета со малку јаглерод,
- одржување здрав начин на живот со доволно време за одмор и физичка активност,
- лекови кои ги земаат предвид основната болест и манифестациите на стероиден дијабетес,
- инјекција терапија
- хируршко отстранување на надбубрежното ткиво за нормализирање на хормоналните нивоа.
Основна терапија со лекови
Терапијата со лекови е под надзор на ендокринолог. Изборот на лекови зависи од општата здравствена состојба и благосостојбата на пациентот, присуството на истовремени заболувања, сериозноста на симптомите на болеста. Терапијата со лекови вклучува:
- Антидијабетик - антипиретик лекови. Регулирајте го нивото на шеќер, подобрување на целокупната благосостојба, зголемување на ефикасноста.
- Инјекција на инсулин. Се користи за нормализирање на шеќерот во крвта, подобрување на панкреасната активност.
- Анаболни лекови. Тие се користат за подобрување на метаболизмот, апсорпција и обработка на гликоза по ткива и за намалување на ефектите на хормоналните лекови.
Превентивни мерки
Превенцијата за спречување на развој на болеста или постојната патологија за намалување на негативните ефекти врз организмот се состои во следниве правила: одржување здрав начин на живот со прифатливо физичко напорување, диети, контрола на телесната тежина, отфрлање на сите лоши навики. Потребен е постојан медицински надзор и редовно мерење на шеќерот во крвта.
Адренална хиперплазија и дијабетес
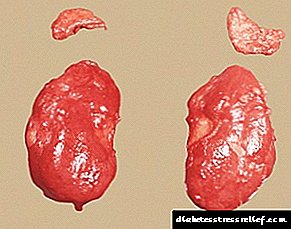
Надбубрежните жлезди вршат голем број основни функции во телото, вклучително и, придонесуваат производство на одредени хормони (адреналин, норепинефрин, хормони на кортикоидна група, полови хормони).
Повреда на надбубрежните жлезди, на пример, со нивна хиперплазија, негативно влијае на состојбата на хормоналната позадина, општата состојба на телото, сите негови органи и системи.
Што е тоа: карактеристики на болеста
Надбубрежната жлезда се состои од жлезда ткиво, медула и кортекс.
Кога се појавува хиперплазија размножување на ткивото на органите, што, пак, доведува до зголемување на нејзината големина. Во овој случај, карактеристичната форма на органот останува непроменета.
Пролиферацијата на надбубрежното ткиво доведува до нарушување на нивната хормонална функција, како резултат на што во организмот се создава вишок количина на разни хормони, што негативно влијае на функционирањето на целиот организам.
Особено, надбубрежната хиперплазија може да предизвика нарушена репродуктивна функција.
Процесот на производство на хормони зависи од формата на болеста. Значи, со андрогена форма постои зголемена секреција на хормонот андроген и минерални кортикоиди, што негативно влијае на состојбата на васкуларниот систем на организмот.
Форма на сол се карактеризира со производство на прекумерни количини на андрогени, додека количината на произведени други хормони е значително намалена. Како резултат на тоа, едно лице има дехидрација и слабеење.
На вирусна форма производството на адреналин е уште поактивно, што доведува до нарушување на репродуктивните органи.
Болеста може да се развие кај луѓе од различна возраст, и без оглед на нивниот пол. Кај децата, најчесто се јавува вродена форма на патологија, иако може да има и стекнат карактер.
Хиперплазија на надбубрежните жлезди се разликува од другите форми на оштетување на органите.Особено, се создава хипоплазија или дисплазија помалку хормони, што исто така негативно влијае на функционирањето на телото како целина.
Класификација и видови на патологија
Се разликуваат различни форми на болеста, кои се разликуваат едни од други во збир на карактеристични знаци, во различни варијанти на курсот.
Оваа форма на болеста се карактеризира со појава на орган во ткивото. специфични нодуликои можат да бидат единечни или повеќекратни.
Патологијата има билатерална форма, односно веднаш влијае на десните и левите надбубрежни жлезди. Најчесто се дијагностицира кај постари лица. Нодулите можат да бидат хомогени или да имаат лобусна структура.
Болеста се манифестира како карактеристични симптоми како:
- Знаци на зголемен крвен притисок,
- Влошена бубрежна функција,
- Дисфункција на нервните клетки во мускулното ткиво, манифестирана во форма на напади, слабост на мускулите.
Оваа форма се карактеризира со одржување на изгледот на надбубрежните жлезди, додека големината на органите значително се зголемува. Специфични хипотехнички структури со триаголен облик опкружени со форма на масно ткиво во надбубрежното ткиво.
Нодуларен нодален
Со оваа форма на патологија се јавува зголемено лачење на хормонот кортизол, што придонесува за појава на такви клинички знаци на болеста, како што се:

Хиперплазија на кортексот
Оваа форма е патологија во која производството на кортизон е нарушено. Како резултат на ова, постојат такви карактеристични знаци како што се:

Причини за појава
Различни причини можат да доведат до појава и развој на патологија, кои вклучуваат следниве неповолни фактори:
- Аномалии во интраутериниот развој на жлечното ткиво на фетусот,
- Наследна предиспозиција и разни абнормалности на генетско ниво,
- Тешка бременост поврзана со стресот на мајката во очекување, развој на токсикоза, други негативни фактори,
- Честите стресови, депресија, прекумерно емоционално преоптоварување,
- Имајќи лоши навики како пушење или пиење алкохол
- Долготрајна употреба на потентни лекови
- Повреда на метаболичките процеси во организмот,
- Кушинговата болест.
Симптоми и клинички манифестации
Има голем број специфични знаци, чие присуство може да укаже на развој на надбубрежна хиперплазија. Меѓу овие клинички манифестации вклучуваат:
Дијагностика
За да се препознае присуството на болеста, неопходно е да се спроведе преглед на пациентот, негово визуелно испитување, како и голем број лабораториски и инструментални студии.
Особено, пациентот мора:
- полагајте тестови на урина и крв за хормони произведени од надбубрежните жлезди,
- се подложат на рендгенски преглед на бубрезите и надбубрежните жлезди,
- КТ
- МРИ
- студија за радионуклиди.
Како читаат КТ надбубрежните жлезди во нашата статија.
Лекови
Најпопуларен третман е терапија за замена на хормони користење на одредени лекови. Најчесто, на пациентот му се препишуваат такви хормонални лекови како што се:

Во некои случаи, индициран е цел комплекс на хормонални лекови, како што е наведено погоре. Се зема дрога 3 пати на ден во доза утврдена од страна на лекар поединечно за секој пациент.
Бидејќи хормоналните лекови често даваат негативни несакани ефекти, пациентот треба да земе лекови кои ја намалуваат нивната манифестација.
Покрај тоа, во зависност од полот, на пациентот му се препишуваат лекови кои содржат одредени полови хормони (за жени, естроген препарати, за мажи - андроген).
Хирургија
Во тешки случаи, на пациентот му е пропишана операција на надбубрежната жлезда. Се изведува хирургија лапароскопија. Овој метод се смета за најнежен, минимално инвазивен.
Здравите ткива практично не се засегнати, загубата на крв е минимална. Како резултат на тоа, периодот на рехабилитација по операцијата ќе биде што е можно пократок.
А сепак, веднаш по операцијата, пациентот треба да се придржува кон одредени правила.
Особено, во текот на денот по операцијата, не можете да јадете храна, да покажете физичка активност.
Традиционална медицина
Како дополнителна терапија, комплементарна за третман со лекови, можете да ја користите рецепти за традиционална медицина.
Особено, употребата на растителни лушпи има позитивен ефект врз работата на надбубрежните жлезди. За нивна подготовка, можете да користите растенија како што се лисја од црница, низа, медуница.
Треба да земете 2 суп.л-патки. суви суровини, истурете ја со чаша врела вода, загревајте во водена бања за 10-15 минути. По ова, подготвената супа се лади, филтрира. Добиената супа е дополнета со врела вода до оригиналниот волумен, поделена на 2 дози. Алатката се зема 2 пати на ден, наутро и навечер.
Хиперплазија на надбубрежните жители е опасна болест која може да доведе до голем број на сериозни компликации. Повреда на надбубрежните жлезди често станува да предизвика рак. Иако, со навремено откривање и третман, прогнозата на закрепнување е многу поволна.
Со цел на време да видите лекар и да започнете со третман, мора внимателно да го следите сопственото здравје, да обрнете внимание на какви било промени во состојбата. Ова ќе овозможи време да се утврди присуството на клинички манифестации на патологија.
Дознајте за вродена хиперплазија на надбубрежните жлезди и нејзините последици од видеото:
Адресна дијабетес
Болест што е резултат на прекумерно ниво на хормони во крвта на кората на надбубрежната жлезда, се нарекува стероиден дијабетес. Вториот медицински термин за заболување е секундарно зависен од инсулин дијабетес мелитус 1.Се однесува на тешката форма на инсулин-зависна форма на шеќерна болест.
Дијабетес тип 2
Дијабетес тип 2 - Хронична ендокрина болест која се развива како резултат на отпорност на инсулин и дисфункција на бета клетките на панкреасот, се карактеризира со состојба на хипергликемија.
Се манифестира со изобилство мокрење (полиурија), зголемена жед (полидипсија), чешање на кожата и мукозните мембрани, зголемен апетит, топли трепки, слабост на мускулите. Дијагнозата се заснова на лабораториски наоди.
Тест на крвта се изведува за концентрација на глукоза, нивото на гликозилиран хемоглобин, тест за толеранција на глукоза. Во третманот се користат хипогликемични лекови, диета со малку јаглерод и зголемена физичка активност.
Зборот „дијабетес“ е преведен од грчки јазик како „истечен, излегуваат во јавноста“, всушност, името на болеста значи „одлив на шеќер“, „губење на шеќер“, што дефинира клучен симптом - зголемена екскреција на гликоза во урината.
Дијабетес мелитус тип 2, или не-инсулин-зависен дијабетес мелитус, се развива против позадината на зголемена отпорност на ткиво на дејството на инсулин и последователно намалување на функциите на клетките на островите на Лангерханс.
За разлика од дијабетес тип 1, во кој недостаток на инсулин е примарен, кај болест тип 2, недостаток на хормони е резултат на продолжена отпорност на инсулин. Епидемиолошките податоци се многу хетерогени, во зависност од етничките карактеристики, социо-економските услови за живеење.
Во Русија, проценетата преваленца е 7%, што е 85-90% од сите форми на дијабетес. Инциденцата е голема кај луѓе над 40-45 години.
Причини за дијабетес тип 2
Развојот на болеста е предизвикан од комбинација на наследна предиспозиција и фактори кои влијаат на организмот во текот на животот. До зрелоста, неповолните егзогени ефекти ја намалуваат чувствителноста на клетките на организмот кон инсулин, како резултат на што тие престануваат да примаат доволна количина гликоза. Причините за дијабетес тип II може да бидат:
- Дебелината Масното ткиво ја намалува способноста на клетките да користат инсулин. Прекумерната тежина е клучен фактор на ризик за развој на болеста, се утврдува кај 80-90% од пациентите.
- Хиподинамија. Недостаток на моторна активност негативно влијае на работата на повеќето органи и помага во забавување на метаболичките процеси во клетките. Хиподинамичен животен стил е придружена со мала потрошувачка на гликоза од страна на мускулите и негова акумулација во крвта.
- Неправилна исхрана. Главната причина за дебелина кај луѓе со дијабетес е прејадување - вишок внес на калории. Друг негативен фактор е употребата на голема количина рафиниран шеќер, кој брзо влегува во крвотокот, предизвикувајќи „скокови“ на секрецијата на инсулин.
- Ендокрини заболувања. Манифестацијата на дијабетес може да биде активирана од ендокрини патологии. Забележани се случаи на морбидитет поврзани со панкреатитис, тумори на панкреасот, хипофиза, хипо- или хиперфункција на тироидната жлезда или надбубрежните жлезди.
- Инфективни заболувања. Кај лица со наследно оптоварување, примарната манифестација на дијабетес е снимена како компликација на вирусна болест. Најопасните се грип, херпес и хепатитис.
Основата на дијабетес тип 2 е повреда на метаболизмот на јаглени хидрати поради зголемена отпорност на клетките на инсулин.
Способноста на ткивата да земаат и користат гликоза е намалена, се развива состојбата на хипергликемија, зголемено ниво на шеќер во плазма, се активираат алтернативни методи за генерирање на енергија од слободни масни киселини и аминокиселини.
За да се компензира хипергликемијата, телото интензивно ја отстранува вишокот на гликоза преку бубрезите. Неговата количина во урината се зголемува, се развива глукозорија.
Високата концентрација на шеќер во биолошките течности предизвикува зголемување на осмотскиот притисок, што предизвикува полиурија - изобилство чести мокрење со губење на течности и соли, што доведува до дехидрација и нерамнотежа на вода-електролити. Повеќето од симптомите на дијабетес се објаснети со овие механизми - екстремна жед, сува кожа, слабост, аритмии.
Хипергликемијата ги менува процесите на метаболизмот на пептид и липид.
Остатоците од шеќер се прицврстени на молекулите на протеините и мастите, ги нарушуваат нивните функции, се јавува хиперпродукција на глукагон во панкреасот, се активира распаѓањето на мастите како извор на енергија, се подобрува реапсорпцијата на глукозата од бубрезите, се појавува предавателот оштетен во нервниот систем, а цревните ткива стануваат воспалени. Така, патогенетските механизми на дијабетес предизвикуваат васкуларни патологии (ангиопатија), нервен систем (невропатија), дигестивен систем и ендокрини секретични жлезди. Подоцнежен патогенетски механизам е недостаток на инсулин. Таа се формира постепено во текот на неколку години, како резултат на осиромашување и природна програмирана смрт на б-клетките. Со текот на времето, умерен недостаток на инсулин се заменува со изразен. Се развива секундарна зависност од инсулин, на пациентите им е препишана инсулинска терапија.
Компликации
Декомпензираниот тек на дијабетес тип 2 е придружено со развој на акутни и хронични компликации. Акутните состојби се оние кои се случуваат брзо, ненадејно и се поврзани со ризик од смрт - хипергликемична кома, кома на млечна киселина и хипогликемична кома.
Хроничните компликации се формираат постепено, вклучувајќи дијабетична микро- и макроангиопатија, манифестирана со ретинопатија, нефропатија, тромбоза, васкуларна атеросклероза.
Откриени се дијабетични полиневропатии, имено, полиневритис на периферниот нерв, пареза, парализа, автономни нарушувања во работата на внатрешните органи.
Забележани се дијабетични артропатии - болка во зглобовите, ограничувања на мобилноста, намален волумен на синовијална течност, како и дијабетични енцефалопатија - ментални нарушувања манифестирани со депресија, емоционална нестабилност.
Дијабетес тип 2
Во ендокринологијата, вообичаен е систематски пристап кон терапијата. Во раните фази на болеста, главниот фокус е на промена на животниот стил на пациентите и консултации, каде специјалистот зборува за дијабетес и методи за контрола на шеќер. Со постојана хипергликемија се решава прашањето за употреба на корекција на лекови. Целиот опсег на терапевтски мерки вклучува:
- Диета. Основниот принцип на исхрана е да се намали количината на храна богата со маснотии и јаглени хидрати. Особено „опасни“ се рафинираните производи од шеќер - слатки, слатки, чоколадо, слатки газирани пијалоци. Исхраната на пациентите се состои од зеленчук, млечни производи, месо, јајца, умерена количина житни култури. Потребна е фракционална диета, мали количини на порции, одбивање алкохол и зачини.
- Редовна физичка активност. Пациенти без сериозни дијабетични компликации се прикажани спортски активности кои ги подобруваат процесите на оксидација (аеробни вежби). Нивната фреквенција, времетраење и интензитет се одредуваат индивидуално. На повеќето пациенти им е дозволено одење, пливање и одење. Просечното време за една лекција е 30-60 минути, фреквенцијата е 3-6 пати неделно.
- Терапија со лекови. Користени лекови од неколку групи. Користењето на бигуаниди и тиазолидиониони, лекови кои ја намалуваат инсулинската резистенција на клетките, апсорпцијата на гликоза во дигестивниот тракт и неговото производство во црниот дроб, е широко распространета. Со нивниот недостаток на ефикасност, се препишуваат лекови кои ја зголемуваат активноста на инсулин: инхибитори на ДПП-4, сулфонилуреа, меглитиниди.
Прогноза и превенција
Навремената дијагностика и одговорен став на пациентите за третман на дијабетес може да се постигне состојба на одржливо компензација, во која нормамогликемијата опстојува долго време, а квалитетот на животот на пациентите останува висок.
За спречување на болеста, неопходно е да се придржувате до урамнотежена диета со висока содржина на растителни влакна, ограничување на слатка и масна храна, фракционо режим на оброци. Важно е да се избегне физичка неактивност, да му се обезбеди на телото физичка активност во форма на одење секој ден, да игра спорт 2-3 пати неделно.
Редовно следење на гликозата е неопходно за лица со ризик (прекумерна телесна тежина, зрела и старост, случаи на дијабетес кај роднини).
Хормони и дијабетес
Човечкото тело содржи голем број на хормони, од кои секоја ја извршува својата функција. Мелатонинот кај дијабетес е исто толку важен како и инсулинот или хормонот за раст. Тој е одговорен за метаболичката активност и биоритмите.
Недостаток на хормони може да доведе до развој на дијабетес мелитус или други патологии во органи и системи. Затоа, неопходно е да се следи состојбата на телото и при првите знаци на болеста консултирајте се со специјалист.
Лекарот ќе ја утврди природата на болеста и ќе препише компетентен третман кој ќе помогне да се спречи развојот на која било болест.
Причини за развој на патологија
Стероиден дијабетес мелитус е секундарно зависен инсулин-зависен вид патологија. Кортикостероидите, кои се произведени од надбубрежниот кортекс, се дизајнирани да ги контролираат метаболичките и заштитните процеси на организмот.
Во вишок, стероидните хормони можат да имаат негативен ефект врз органите и да го испровоцираат развојот на болеста.
Сепак, главната причина за развој на болеста е употребата на хормонални лекови, поради што се појавува дијабетес од типот на лекови.
Може да предизвика стероиден дијабетес:
- Антиинфламаторни лекови. Се користи во развој на бронхијална астма, автоимуни заболувања. Овие вклучуваат Дексаметазон, Хидрокортизон, Преднизолон.
- Хормон за раст. Помага при забрзување на синтезата на протеините и активно ги елиминира поткожните наслаги на маснотиите. Се користи од спортисти кои се занимаваат со моделирање на своето тело. Неговиот вишок во организмот влијае на формирање на дијабетес.
- Диуретици. Дијаретици од тиазид: Дихлотиазид, Хипотиазид, Нефрикс можат да предизвикаат дијабетес.
- Супстанции кои го подобруваат спиењето. Особено лекот "Мелаксен", што предизвикува зголемување или намалување на нивото на гликоза.
Дијабетес од стероид не е дел од панкреасната група и не е поврзан со нарушена функција на тироидната жлезда.
Симптоми на развој на болеста
На почетокот на развојот на болеста, функционираат бета клетките.
Стероиден дијабетес мелитус ги комбинира карактеристиките на манифестацијата на патологија тип 1 и 2. Прво, се јавува деформација на бета клетките кои го формираат панкреасот.
Во дијабетес тип 1, клетките продолжуваат да функционираат некое време. Напредувајќи, болеста доведува до намалување на инсулин и нарушување на чувствителноста на ткивата, се развива 2-риот вид на болест. Потоа, следува целосен прекин на производството на инсулин, што е карактеристично за дијабетес зависен од инсулин.
Клиничката слика со дијабетес мелитус е идентична со другите видови:
- мокрењето се зголемува
- потребата за вода се зголемува
- се појавува брз замор на телото.
Инсулин и неговиот недостаток во организмот
Бројот на хормони произведени од надбубрежните жлезди се зголемува индивидуално. По употреба на глукокортикоиди, не сите луѓе развиваат дијабетес.
Ваквите супстанции истовремено влијаат на панкреасот и го намалуваат производството на инсулин. За да се одржи нормалното ниво на гликоза, телото мора да работи понапорно.
Во исто време, дијабетичарот веќе го наруши метаболизмот на јаглени хидрати и железото работи со нецелосна сила, што доведува до компликации со безгрижна употреба на стероиди.
Тестови за патологија
На приемот, ендокринологот ќе изготви список на потребни испитувања.
Ако се појават знаци на патологија, консултирајте се со ендокринолог. Тој ќе направи примарна историја на болеста и ќе ги препише следниве дијагностички мерки:
- тестови на крв и урина,
- проучување на концентрацијата на гликоза во крвта пред јадење,
- тест на крвта за глукоза после јадење,
- проверка на нивото на кетонските тела,
- тестови на хормони.
Кои лекови помагаат за зголемување на нивото на инсулин во организмот
Недостатокот на хормонот произведен кај дијабетес мелитус мора да се надополни. За да го направите ова, можете да користите:
- Растворливиот инсулин е неопходен инструмент во борбата против болестите. Неговата предност е можноста за субкутана, интравенска и интрамускулна администрација. По администрацијата, таа започнува да дејствува во рок од 15-30 минути и завршува за 6-8 часа.
- Аналози на рекомбинантна форма. Доделени ако третманот бара континуирана субкутана администрација. Единственоста на ваквите средства лежи во можноста за нивна употреба непосредно пред јадење. Времето на изложеност на телото не е повеќе од 3 часа.
- "Изофан-инсулин ПЕ" - го менува мембраниот транспорт на гликоза и јони.
- Мешавини на разни лековити материи. Тие се достапни во специјални касети за пенкала за шприц. Многу лесен за употреба.
Кои видови на патологија постојат и нивните карактеристики?
Хормоналните нарушувања во болеста имаат свои разлики. Се разликуваат следниве типови:
Болеста од типот МОДИ се пренесува генетски со голема веројатност.
- МОДИ дијабетес. Ова е отстапување од 2-ри тип, што се манифестира на рана возраст (помеѓу 15-30 години). Главниот фактор што влијае врз неговиот развој се генетските нарушувања на секрецијата на инсулин. Тоа е автозомно - доминантно (ризикот од развој е 75% ако еден од родителите страда од заболување) и митохондријален (само мајката може да го пренесе генот за патологија).
- ЛЕДА дијабетес. Автоимуна патологија која влијае на повозрасната популација (35-45 години). Главно се дијагностицира кај луѓе кои не се подложни на вишок тежина и хипертензија за време на болеста. Третманот бара активна инсулинска терапија, бидејќи оралните агенси не го донесуваат посакуваниот ефект и честопати се целосно бескорисни.
Мелатонинот кај дијабетес, како и секој хормон, треба да се користи со претпазливост. Со краткотрајна употреба, лекот активно помага во борбата против несоницата и ја подобрува состојбата на пациентот.
Но, неговото долгорочно дејство го намалува глицираниот хемоглобин и може да предизвика компликации.
Затоа, на првите манифестации на хормонална нерамнотежа, треба да се консултирате со вашиот лекар кој ќе дијагностицира и пропише индивидуален третман, земајќи ги предвид карактеристиките на болеста.