Исхрана за дијабетес тип 2
Дијабетес мелитус е опасна болест. Нивото на гликоза во крвта зависи од тоа што јаде пациентот. Исхраната за инсулин-зависен дијабетес мелитус мора да биде посебна. Важно е дијабетичарите да јадат правилно. Пациентот не се ограничува само на одредена храна. Диетата за дијабетес е начин на живот што мора да се донесе.
ВАНО ДА ЗНАЕТЕ! Дури и напредниот дијабетес може да се излечи дома, без операција или болници. Само прочитајте што вели Марина Владимировна. прочитајте ја препораката.

Исхрана карактеристики за инсулин дијабетичар
Потребна е диета за дијабетес зависен од инсулин.
Шеќерот се намалува веднаш! Дијабетесот со текот на времето може да доведе до еден куп болести, како што се проблеми со видот, состојби на кожата и косата, чиреви, гангрена, па дури и карцинозни тумори! Луѓето научија горчливо искуство за нормализирање на нивото на шеќер. читај натаму
Пациентот следи специјално мени за диети. Користејќи ја табелата број 9, дијабетичарот е во состојба да го регулира нивото на гликоза во крвта. Исхраната за дијабетес е минимална количина шеќер и јаглени хидрати во храната што дијабетичарот ја консумира дневно. Со промена на диетата, пациент со дијабетес постигнува стабилност во третманот на болеста. На крајот на краиштата, сосема е невозможно да се опоравите од дијабетес. Пациент со дијабетес зависен од инсулин и не-инсулин-зависен, се раководи според принципите на исхрана:
- Треба да се земат предвид дневната содржина на калории за дијабетични производи.
- Основата на исхраната е комплексни јаглени хидрати и храна богата со растворливи влакна.
- Дневниот внес на јаглени хидрати е 60%, маснотии - околу 20%, протеини - не повеќе од 20%.
- Дозволено е користење на производи со низок гликемиски индекс.
- Оброците треба да бидат 6 оброци на ден, а порциите треба да бидат со иста количина.
- Подобро е да јадете храна фракционо и редовно.
- Службите за дијабетичар треба да бидат мали.
За разлика од дијабетес тип 1, потешко е да се придржувате до диета од дијабетес тип 2. Во дијабетес тип 1, дозволени се мали дози шеќер или засладувачи. Целта на диетата е да се задржи количината на гликоза кај пациент со дијабетес на ниво близу до нивото на шеќер во крвта кај здрава личност.
Што можам да јадам?
Секој ден во исхраната на пациентот треба да биде 500-800 гр зеленчук и овошје. Се препорачува незасладено овошје. Да се диверзифицира храната на пациентот ќе овозможи морска храна. Нутриционистите им е дозволено да внесуваат комплексни јаглени хидрати како извор на гликоза во исхраната на дијабетичар. Јадења за дијабетичари се бари на пареа или печење. Можете да јадете кафеав ориз или мешавина од кафеав и бел ориз. Wheито, просо, јачмен каша корисно за пациентот.
Правилната исхрана за дијабетичарот е клучот за успешен третман и преминување во фаза на целосен надомест.
Леќата, грашокот и леќата се погодни за диетална храна. Тие користат месо од живина и риба со малку маснотии. Јадењата се малку солени, но заменете ја трпезата сол со морска или јодизирана. Иако е забрането да се користи шеќер, не треба да одбиете десерти. Тепси, пастили, желе - алтернатива на општо прифатените десерти со висок калории. Чувајте храна од 15 до 60 степени.
Што да не се јаде?
Соковите и сувото овошје го зголемуваат ризикот од развој на дијабетес. Едноставните јаглени хидрати треба да бидат исклучени од исхраната на дијабетичар. Таквата храна брзо се апсорбира, а нејзините компоненти продираат во крвта. Како резултат, нивото на гликоза брзо се зголемува. Слатките пијалоци - сокови, сода, квас - се исклучени од менито. Колачи, брашно од бело пченица, бел леб, бел ориз треба да се заменат со алтернативни производи. Забранетата пржена и солена храна. Производи збогатени со шеќер, исклучува диета за дијабетичари. Мора да се откажете од бананите, суво грозје и грозје. Кога јадете, дијабетичарот не треба да јаде многу истовремено.
Видови диети кои се дозволени на дијабетичари на инсулин
Диетата за дијабетичари зависни од инсулин е потребна посебна (табела број 9). Со висок индекс на инсулин, дозволено е да се јаде со:
- протеинска диета
- Диети на Дукан
- диети со ниски јаглени хидрати
- диета од леќата.
 Исхраната од леќата е една од дозволените кај овој вид на заболувања.
Исхраната од леќата е една од дозволените кај овој вид на заболувања.Исхраната што ја разви Дукан е погодна за дијабетичари. Пред да започнете да се придржувате кон француската диета, потребен ви е совет од нутриционист и лекување на лекари. Навистина, со дијабетес зависен од инсулин, може да бидат потребни дополнителни дози на инсулин. Исхраната на Дукан е контраиндицирана кај пациенти кои имаат висок холестерол или имаат хронично заболување на бубрезите. Диетата за дијабетичари на инсулин овозможува употреба на природен јогурт, билки, риба и морска храна. Диетите даваат можност луѓето кои имаат историја на предиспозиција за болеста да јадат правилно за да го минимизираат ризикот од развој на дијабетес во иднина. Строго е забрането за дијабетичарите кои прибегнуваат кон инјекции со инсулин да седат на диета во Кремlin, кефир и без јаглени хидрати. Храната според оваа шема може да направи штета.
Имаше диета за превенција на дијабетес. Ова е нова исхрана шема развиена од нутриционистите.
Мени со примерок
Ако индексот на инсулин е висок, тогаш диетата треба да биде што е можно свежа. Се препорачува да се одбие употребата на сол и шеќер. Дизајнирајте дневно мени претходниот ден. На пример:
| Категорија на производи | Дозволено да се користи | Влезете во ограничен износ | Забранета храна |
|---|---|---|---|
| Пекарски производи | Исецка | Atито, цело зрно, 'рж, јадеж тесто направено од брашно од второ одделение | Паста тесто, печење |
| Месо и живина | – | Посно сорти на телешко, јагнешко, пилешко, мисирка, зајак, варен јазик, диетална колбас | Масно месо од свинско, говедско, гуска, патка, конзервирана храна, колбаси, сланина, пушени колбаси |
| Први курсеви | Борш, супа од зелка, уво, супи: печурка, риба, цвекло | Не-мрсна солјанка | Супи со глупак, масни супа, традиционален карчо |
| Риба | Фино рибино филе | Школки, лигњи, ракчиња, остриги, рак | Јагула, кавијар, конзервирана храна во масло, риба од лосос (пастрмка, лосос, лосос), харинга (расипа, расипа, харинга), есетра ((везден есетра, белуга, есетра) |
| Млечни производи, млечни производи | Млеко, кефир, несолено сирење 25-30% | Домашен јогурт, млеко 0%, фета сирење, урда 5%, јогурт, ферментирано печено млеко | Павлака, сирење 50-60%, солено фета сирење, застаклени урда, путер, кондензирано млеко, крем |
| Каша | Леќата, бисер јачмен, овес, јачмен, просо | – | Самостојност, нерасчистен ориз, тестенини |
| Зеленчук | Моркови, зелка (сите видови), цвекло, тиква, домати, тиквички, модар патлиџан, кромид, репка, ротквици, печурки, краставици, свежи зелени лисја, зелена пиперка | Пченка, варен компир, свежи мешунки | Пржени помфрити, пржење со зеленчук, кисела и солени производи |
| Овошје, бобинки | Дуња, лимони, брусница, круша | Сливи, јаболка, праски, портокали, цреши, боровинки, лубеница, рибизли малини | Грозје, смокви, датуми, суво грозје, банани |
| Десерти | Овошни салати | Самбука, компоти, засладувач мус, желе овошје, зелени пијалаци со мед (1 душичка. Л) | Сладолед, колачи, масни колачиња, колачи, џем, пудинзи, слатки, млеко чоколадо со ореви |
| Сосови и зачини | Сенф, бибер, рен, сок од домати, цимет, сушени зачини и билки | Домашна мајонез | Кечапи, сосови од зеленчук, купени сосови |
| Пијалоци | Чај, какао, мелено кафе (без шеќер и крем), лушпа од шипинка и малина, незасладени овошни нектари, кисели пијалоци од овошје | Сокови од природен зеленчук (разредена) | Шеќер безалкохолни пијалоци, квас, слатки пијалоци, алкохол |
| Масти | – | Масла од зеленчук (ленено семе, пченка, маслиново сончоглед), несоленлив путер | Масти, месни масти |
По конвертирањето на јаглени хидрати во единици за леб, важно е да се одреди количината на инсулин што ќе биде потребна за да се исплати постпрандијалниот шеќер во крвта. Спроведувањето на оваа препорака ќе помогне да се избегнат опасни услови за живот - хипер и хипогликемија.
Диета за дијабетес мелитус 1 степен
Правилно избраната урамнотежена диета ви овозможува:
- намалување на ризикот од мозочен удар, срцев удар, компликации,
- одржувајте шеќер во нормални граници
- подобрување на благосостојбата, зголемување на отпорноста на телото на инфекции, настинки,
- изгубете тежина ако имате прекумерна тежина.
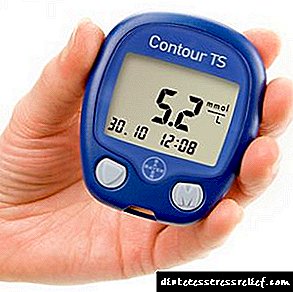
Исхраната за дијабетес тип 1 се заснова на строга контрола на концентрацијата на глукоза во крвта на ознака (3,5 ... 5,5 mmol / l).
Размислете за карактеристиките на внесот на храна, овозможувајќи да се одржи неговото ниво во рамките на утврдените граници.
- Максималната дневна калорична содржина на јадења (вкупно дневно) е 3000 kcal.
- Фракционална исхрана (најмалку 5 пати).
- Исклучете ја чиста сахароза од менито за да го намалите шеќерот во крвта.
- Дистрибуирајте ја главната доза на јаглени хидрати за појадок и ручек.
- Не јадете ноќе.
- Ограничете го внесот на јаглени хидрати со лесно сварливост: печење, мед, џем, џем.
- Како засладувач, користете засладувач, на пример, фруктоза.
- Следете го квалитетот, „природноста“ на производите.
- Наместете го распоредот на инсулинска терапија за оброци (лек со долго дејство се администрира пред јадење, кратко - по оброкот).
- Пресметајте го бројот на лебни единици за да се земе предвид количината на јаглени хидрати потрошени на ден. За еден оброк вреди да се конзумира не повеќе од 8 XE.
Во случај на гастроинтестинални заболувања (панкреатитис, чиреви, гастритис), диетата со дијабетес забранува внес на состојки (кисели краставички, пушеле месо, богати супи, кафе, газирани пијалоци, алкохол, печурки, конзервирана храна), кои го стимулираат прекумерното лачење на ензимите, бидејќи влијаат на брзината и нивото на апсорпција на јаглени хидрати.
Размислете за производите по категорија (дозволено и забрането), што треба да се земат предвид при подготвување на менито за една недела, за да не се зголеми шеќерот. Инаку, вклучувањето на состојките „зона на ризик“ во исхраната може да доведе до трагични последици.
Одобрени производи за дијабетес 1 форма:
- колачи без квасец (пита леб),
- бобинки, овошје (слива, цреша, лимон, јаболко, круша, портокалова),
- производи од соја (тофу, млеко),
- житарици (бисер јачмен, овесна каша, житни култури од леќата),
- супи од вегетаријанска пире
- пијалоци (малку газирана минерална вода, Бери мусси, компот од суво овошје),
- зеленчук (кромид, тиквички, пиперки, цвекло, моркови),
- ореви (не пржени)
- слабо кафе, незасладени зелени / црни / овошни чаеви.
Што да не се јаде:
- богати супи, супи,
- тестенини, производи од брашно,
- слатки (колачи, колачи, слатки, чоколадо, кифла),
- брза храна, погодност храна,
- алкохолни пијалоци (строго е забрането да се користи црвено десертско вино),
- кисела, пушена, зачинета чинија,
- масни месо (свинско, јагнешко, патка), риба (скуша).
Строга диета со зголемен дијабетес мелитус 1 се заснова на употреба на храна со минимален степен на кулинарска обработка. Зеленчук, овошје е подобро да се јаде свеж, но дозволено е да чорба, готви, пече. Пржената храна треба да се исклучи од исхраната на пациентот.
За време на интензивна обука, менито на спортистот треба да се прилагоди, бидејќи зголемената физичка активност доведува до зголемување на потрошувачката на јаглени хидрати. Како резултат, за превентивна цел да се развие хипергликемична кома, програмата за исхрана на пациентот треба да вклучува производи добиени од растенија (супа од боровинки, чај од шипинка) кои го намалуваат нивото на шеќер.
Размислете за строга диета за дијабетес.
Оваа диета, како и секој курс на лекување, е индивидуална и ја пропишува квалификуван ендокринолог врз основа на клиничката слика на болеста.
Дневната калорична доза на диети со дебели пациенти за оваа диета со инсулин е во опсег од 1200-1400 kcal. Во отсуство на потреба да се ослободите од вишокот килограми, порциите на садовите може да се зголемат.
Исхрана за една недела за прекумерна тежина зависна од инсулин
- појадок - леб - 1 парче, каша - 170 гр., зелен чај, сирење - 40 гр.,
- ручек - круша - 0,5 парчиња, преработено сирење - 60 гр.,
- ручек - borscht - 250 g., задушена зелка - 200 g., зеленчук салата - 100 g., партал котлети - 100 g., леб пита,
- попладневен чај - супа од дива роза, урда - 100 гр, овошен желе - 100 g,
- вечера - зезја од карфиол - 100 гр, салата од зеленчук - 150 гр,
- пред спиење - млеко - 200 мл.
- појадок - варено телешко месо - 50 гр., зелен чај, пржени јајца, домат - 1 парче, леб - 1 парче,
- втор појадок - грејпфрут или портокал - 1 парче, фстаци - 50 гр.,
- ручек - пилешки гради - 100 гр., салата од зеленчук - 150 гр., каша од тиква - 150 гр.,
- попладневна ужина - грејпфрут - 1 ЕЕЗ, кефир - 200 мл.,
- вечера - зовриена риба - 100 гр., задушена зелка - 200 гр.,
- пред спиење - незасладен крекер - 50 г.
- појадок - пита леб, слаб кафе без шеќер, зелка ролни со месо - 200 гр.,
- вториот појадок - јагоди - 120 гр., јогурт - 200 мл.,
- ручек - тестенини - 100 гр, салата од зеленчук - 100 гр, парен риба - 100 гр,
- попладневен чај - портокал - 1 парче, лушпа од сушено овошје,
- вечера - урда тепсија со круши - 250 гр.,
- пред спиење - кефир.
- појадок - каша - 200 гр., зелен чај, сирење - 70 гр варено јајце - 1 ЕЕЗ,
- ручек - тост со сирење, филе од мисирка,
- ручек - задушени тиквички со месо - 200 гр, пире од вегетаријанска супа - 150 гр, ролни леб - 2 парчиња.,
- попладневен чај - зоолошки готвење - 15 г., незасладен црн чај,
- вечера - зелена грав - 200 гр, варено пилешко филе - 150 гр, супа од дива роза,
- пред спиење - диетален сув леб - 3 парчиња.
- појадок - кашкавал со малку маснотии (до 5%) - 150 гр, кефир - 200 мл,
- вториот појадок - семки од тиква - 2 лажици, суво грозје - 3 лажици,
- ручек - печен компир - 100 гр, салата од зеленчук - 150 гр, компот без шеќер - 100 гр,
- попладневен чај - незасладен овошен чај, печена тиква - 150 гр.,
- вечера - салата од зеленчук - 200 гр, пареа котлета - 100 гр или палачинки со боровинки на брашно од 'рж - 250 гр,
- пред спиење - кефир 1%.
- појадок - варено јајце - 1 парче, овошен чај, малку солен лосос - 30 гр.,
- втор појадок - урда - 150 гр., моркови - 1 ЕЕЗ.,
- ручек - зелен бурс - 250 гр, ролни од зелка со ориз и моркови - 170 гр, пита леб,
- попладневна ужина - кефир - 150 мл., ролни со леб - 2 парчиња.,
- вечера - свеж грашок - 100 гр, варено пилешко - 100 гр, задушено модар патлиџан - 150 гр,
- пред спиење - суви крекери - 50 гр.
- појадок - шунка - 50 гр, каша од леќата - 200 гр, зелен чај,
- ручек - салата од туна, краставица, домати од цреша, 'ржан леб од цело зрно - 150 гр.,
- ручек - задушени тиквички со моркови - 100 гр., супа од зелка - 250 гр., леб - 1 парче, пилешко котлети - 50 гр.,
- попладневна ужина - урда - 100 гр., кајсии или сливи - 4 парчиња.,
- вечера - лигњи шницел со кромид - 150 гр, компот од суво овошје,
- пред спиење - млеко - 200 мл.
Исхраната со малку јаглерод за дијабетес е строго урамнотежена диета за пациентот да одржува шеќер во нормални граници и систематско слабеење.
Диета за дијабетес мелитус 2 степени
Основи на диеталната исхрана:
- замените јаглени хидрати заменете ги со замена на шеќер,
- односот на БЈУ треба да биде 16%: 24%: 60%,
- намалете го внесувањето на масни животни до 50%,
Содржината на калории во дневната исхрана зависи од потрошувачката на енергија на пациентот, телесната тежина.
Исхраната за дијабетес од втор тип вклучува 5-кратчен оброк, додека сите јадења, со оглед на нарушената функција на црниот дроб, се готват исклучиво во пареа или во зовриена форма. Карактеристичен симптом на болеста е висока чувствителност на бубрезите, како резултат на тоа, за нормално функционирање на спарени органи, количината на протеини во исхраната на пациентот мора строго да се контролира. Во исто време, менито треба да се фокусира на производи кои го подобруваат метаболизмот на маснотиите: трици, дигроза, растителни масла, урда, овесна каша.
Ефективноста на терапевтската диета е неопходно контролирана со систематски мерења на шеќер во крвта: на посно стомак, 2 часа по оброкот. Во случај на отстапување на индикаторите од нормата, неопходно е да се поправи исхраната, дозата на лекови за намалување на гликозата.
Исхраната со дијабетес 9 или табела 9 е урамнотежена програма за дијабетичари со умерена до умерена / умерена дебелина. Придржувајќи се кон тоа, исхраната на пациентот се состои од: протеини (100 g.), Јаглени хидрати (320 g.), Масти (80 g.), Од кои 30% се незаситени триглицериди.
Суштината на диетата за дијабетес број 9 е да се намали потрошувачката на „едноставни“ јаглени хидрати, животински масти, како и да се ограничи внесот на калории. Во отсуство на проблеми со вишок тежина, шеќерот и слатките треба да се заменат со засладувачи - сорбитол, ксилитол, фруктоза, малтитол, во присуство на стевија, аспартам, глицириризин, таумарин, неоесперидин.
Исхраната за дијабетес тип 2 практично не се разликува од програмата за исхрана за луѓе кои го следат нивното здравје:
- целата количина на дневна храна поделена на 5 приеми: 2 закуски за 1-2XE, 3 главни за 5-8XE,
- не прескокнувајте појадок
- максимална пауза помеѓу оброците - 4 часа,
- последниот оброк во вечерните часови - 1,5 часа пред спиење,
- помеѓу оброците, се препорачува да јадете салати од зеленчук, овошје, свежо исцедени сокови, супа од овошје супа, кефир, млеко, зелен или овошен чај, незасладени колачиња (крекери), ролни од леб.
Придржувајќи се до правилната програма за исхрана, пациентот не само што ќе ја подобри својата благосостојба, ќе ја задржи својата фигура во добра форма, туку ќе избегне и страшни компликации од срцето (атеросклероза на артериите), оштетување на окото (ретинопатија), бубрезите (нефропатија), нерви (неропатија).
Во случај на заболувања на билијарниот тракт, црниот дроб, мочниот меур, диетата 5 се користи за дијабетес, што го ограничува внесот на сол на 10 g / ден, засновано на внес на зеленчук, житарици, пире од нежни супи, зеленчук, бобинки, овошје, месо со малку маснотии и млечни производи . Оваа техника на третман, заедно со лекови, доведува до подобрување на благосостојбата на пациентот и целосна или делумна елиминација на болеста, во зависност од фазата на компликација.
Диета за секој ден со дијабетес мелитус од втора форма
- појадок - аспарагус - 100 гр., пржени јајца од 3-4 плаша јајца,
- втор појадок - салата од ореви, лигњи, јаболка - 200 гр.,
- ручек - печено модар патлиџан полнето со калинка, ореви - 100 гр, супа од цвекло - 250 гр,
- попладневен чај - сладолед од авокадо и какао - 100 гр.,
- вечера - стек од лосос со сос од ротквица - 200 гр.
- појадок - јогурт, херкули - 200 гр (можете да користите стевиа или агава нектар како засладувач), јаболко - 1 ЕЕЗ.,
- втор појадок - пијалок со овошје (сецкани цреши, јагоди, диња и 4 коцки мраз во блендер за 80 g секој),
- ручек - печен телешко месо - 150 гр, чорба од зеленчук - 200 гр,
- попладневна ужина - урда и тепсија од круша - 150 гр.,
- вечера - мешавина од зеленчук - 200 гр, авокадо - половина од овошје.
- појадок - пржени јајца со две јајца со сирење, босилек, домати
- втор појадок - „парен“ зеленчук - 100 гр., хумус - 100 гр.,
- ручек - вегетаријанска пире од супа - 200 гр., зелен грашок - 50 г. пилешки котлети - 150 гр.,
- попладневен чај - круша - 1 ЕЕЗ, бадеми - 50 гр.,
- вечера - лосос - 150 гр, јогурт, спанаќ.
- појадок - печено овошје (јаболка, сливи, цреши) во агава нектар - 200 гр.,
- ручек - сендвич со туна и зелена салата,
- ручек - стек од говедско месо - 150 гр, варен карфиол - 200 гр, салата од домати, аругула, пармезан - 100 гр,
- попладневна ужина - десерт од овошје и Бери (комбинирајте сецкани манго, киви, јагоди со снег, истурете сок од портокал и замрзнување) - 150 гр.,
- вечера - брокула ролна - 200 гр.
- појадок - портокал - 1 парчиња, овошен чај, кашкавал со малку маснотии - 30 гр., ролни со леб - 2 парчиња,
- втор појадок - салата од цвекло со ореви - 200 гр.,
- ручек - ориз - 200 гр., парен лосос - 150 гр., грејпфрут - 1 ЕЕЗ.,
- попладневен чај - бобинки со шлаг 10% - 150 g.,
- вечера - супа од колкови од роза, лигњи шницел со кромид - 200 гр
- појадок - суфле од моркови и урда - 200 гр.,
- вториот појадок - zrazy од карфиол - 100 g.,
- ручек - салата од мандарина, пилешки гради, аругула - 200 гр., компот од сушено овошје, супа од зеленчук - 200 мл.,
- попладневна ужина - мус од киви, малини - 200 мл.,
- вечера - тревка со моркови, парен - 200 гр., кефир.
- појадок - печено јаболко полнето со овесни снегулки, ореви, суво грозје - 1 ЕЕЗ.,
- втор појадок - салата од овошје и зеленчук од kohlrabi, целер, круши - 200 g, ракчиња - 100 g,
- ручек - палента - 200 гр., зеленчук, зовриен ѓубре - 200 гр., киви - 1 ЕЕЗ.,
- попладневен чај - јагоди со маскарпон - 100 гр.,
- вечера - салата од краставици со кромид, спанаќ - 250 гр, зелен чај.
Исхраната за дијабетес тип 2 со дебелина е насочена кон намалување на телесната тежина на пациентот со намалување на количината на потрошувачка (или целосно исклучување) на производи со гликемиски индекс од над 60 единици. и калории над 350 kcal.
Во зависност од формата на текот на болеста, може да се направат промени во менито на пациентот.
Запомнете, горенаведената примерна исхрана не е универзален систем на исхрана за сите дијабетичари, затоа, во процесот на придржување кон него, важно е да се следи здравјето. Ако се влоши, „проблематичните“ производи треба да бидат исклучени од менито.
Диета за гестациски дијабетес
Во некои случаи, во телото на мајката во очекување, правилното функционирање на панкреасот не успева. Во овој случај, телото почнува да престанува со производство на инсулин, и како резултат се развива гестациски дијабетес. Во повеќето случаи, оваа состојба е лесна за контрола со соодветна исхрана.
Диета за дијабетес за време на бременоста
- Исклучете шеќер, слатки, колачи, гриз, слатко овошје и производи кои содржат засладувачи од исхраната.
- Избалансирајте го дневното мени. Дневната норма на јаглени хидрати е 50%, протеини - 30%, масти - 15-20%. Во исто време, диетата на Малишева за дијабетес предвидува минимизирање на количината на внес на храна што содржи растителни и животински триглицериди (5-10%).
- Внимавајте на режимот за пиење - 1,5–2 литри вода на ден.
- Збогатете ја дневната исхрана со скроб (житарици, 'ржан леб, кафеав ориз, мешунки, сладок компир, Ерусалимска артишок, ротквица, цвекло) и млечни производи.
- Закуска со свежо овошје.
- Дистрибуирајте го дневниот внес на храна на 3 главни „пристапи“ (појадок, ручек, вечера) и 2 закуски (ручек, попладневна ужина).
- Збогатете ја дневната исхрана со мултивитамински комплекси за бремени жени.
- Намалете го шеќерот со народни лекови користејќи лушпи од корени од целер, цвеќиња од липа, боровинки, јорговани пупки, парчиња грав.
- Ограничете го внесот на кофеин. Дозволените алкалоиди се 2 порции кафе или чај.
Оптималната содржина на калории во дневната исхрана на бремена жена е 2000 - 3000 kcal. Во исто време, диета без јаглени хидрати за гестациски дијабетес е забранета.
Препорачано мени за мајки кои очекуваат висока гликоза во крвта
- појадок - каша од просо - 150 g, овошен чај, 'ржан леб - 20 g,
- втор појадок - сушен ролна од цели зрна - 50 гр, несоленото сирење 17% - 20 g, јаболко - 1 ЕЕЗ.,
- ручек - каша од леќата - 100 гр, мешавина од зелка, артишок од Ерусалим, краставици - 150 g, задушено говедско месо - 70 g,
- попладневна ужина - урда 5% - 100 g, незасладен крекер - 2 парчиња, портокалова - 1 парчиња,
- вечера - варено пилешко филе - 60 гр, растително јадење (моркови, зелка, бибер) - 100 гр, сок од домати - 180 ml, ролни од леб - 2 парчиња.,
- 3 часа пред спиење - кефир / јогурт - 200 мл.
Покрај тоа што следат посебна диета, на пациенти со гестациски дијабетес се прикажани одење (40 минути на ден) и умерена физичка активност (гимнастика, водени вежби).
Пред секој оброк, 1 час по оброкот, важно е бремените жени да ја измерат вредноста на гликозата во крвта. Ако преземените мерки не ја намалат концентрацијата на шеќер, треба да побарате совет од искусен ендокринолог. Дијабетес мелитус кај бремени жени во 20% од случаите станува хроничен. Затоа, секоја мајка, за 3 - 5 месеци. по породувањето, важно е да ја следите вашата диета и да го контролирате нивото на производство на вашиот сопствен инсулин.
Диета за дијабетес зависен од инсулин кај деца
Дијабетес мелитус во детството и адолесценцијата е многу потешко да се толерира отколку кај возрасните. Генетската предиспозиција, стресот и неухранетоста на детето се главните причини за развој на автоимуна болест.
Во 80% од случаите, кај децата се дијагностицира инсулин-зависна форма на дијабетес (1 тип). „Запрете“ последиците од болеста ќе помогнат во раната дијагностицирање, итно лекување и строго придржување кон посебна диета.
Диета за дијабетес кај деца
- Да се исклучи шеќер, слатка сода, слатки, пекарски производи од пченично брашно, пржена храна, колачи од менито.
- Збогатете го дневното мени со незасладено овошје, зеленчук и билки (без ограничувања). Под забраната - грозје, банани, суво грозје, датуми, persimmons, смокви.
- Користете природни замени за шеќер - фруктоза, сорбитол, ксилитол.
- Дистрибуирајте го дневниот внес на храна на 6 оброци. Во исто време, важно е да се јаде храна во редовни интервали. Толеранциите во распоредот за исхрана на детето се 15-20 минути.
- Јадете храна после 15 минути. по администрација на инсулин и 2 часа по инјектирање.
- Ако не е можно да се земе храна во закажаното време, можете да јадете леб, круша, ореви, сендвич со сирење или јаболко како закуска. Во никој случај не треба да одите гладни.
- „Стоп“ нападите на хипогликемија ќе помогнат веднаш да се земе парче чоколадо. Затоа, возрасно лице кое придружува дете треба секогаш да има сладок производ.
- Збогатете ја дневната исхрана на детето со ферментирани млечни производи.
- Пресметајте го дневниот внес на фруктоза. Количината на засладувач директно зависи од возраста на детето и природата на текот на болеста.
За да се намали гликозата во крвта, се препорачува на детето да даде лушпи од боровинки, коприви, стебла од пченка, лисја од нане, гранки од берберис, парчиња грав, артишок во Ерусалим, женшен и елетерокок.
Индикации за инсулинска терапија за дијабетес тип 1 и тип 2

Инсулин зависен од дијабетес мелитус тип 1 е првиот индикација за инсулинска терапија. Списокот на други препораки вклучува кетоацидоза и кома (без оглед на формата на болеста). Инсулин зависен од дијабетес мелитус тип 2 исто така може да биде индикација со минимална ефикасност на диетална терапија и орални формулации за намалување на шеќерот.
Пациентите по панкреатектомија се препорачува сличен третман, како и во некои други случаи со патологија од втор тип. Ова може да биде намалување на телесната тежина, продолжени воспалителни процеси, влошена форма на невропатија.
Покрај тоа, дијабетес зависен од инсулин тип 2 може да се третира на овој начин со сериозни дистрофични и акутни воспалителни лезии на кожата. Бременоста, породувањето и доењето се исто така на списокот.
Супа од вегетаријанска пире
- брокула - 300 г.
- тиквички - 200 гр.,
- спанаќ - 100 гр.,
- целер - 200 гр.,
- брашно од 'рж - 1 лажица,
- млеко - 200 мл.,
- кромид - 1 ЕЕЗ.,
- крем - 100 мл,
- вода - 500 мл.
- кора, исецка на кромид, тиквички, целер, спанаќ,
- подели брокула во inflorescences,
- натопете зеленчук во врела вода, варете 15 минути,
- мелење готови производи со блендер,
- во добиената мешавина од зеленчук, додадете млеко, павлака, додадете сол и бибер, ставете го на шпоретот,
- врие супа три минути,
- кога служите, украсете со зелена боја.
Лигњи со лигњи од кромид
- лебници - 25 г.,
- лигњи - 400 гр.,
- праз
- јајце - 1 ЕЕЗ.,
- растително масло
- зелена (магдонос, спанаќ),
- кромид - 1 ЕЕЗ.
- мелење трупови со лигњи со мелница за месо,
- додадете мелени крекери, сол во меленото месо,
- излупете, исецкајте, мелете го кромидот во тава,
- исецка зеленчук
- го победи јајцето
- измешајте кромид, билки, лигњи месо,
- да се формираат шножели од мелено месо, дебелина од 1 см,
- натопете го месото во јајце, леб во лебници,
- пржете 6 минути на оган додека не златни.
Палачинки со боровинки на ржано брашно
- урда 2% - 200 гр.,
- боровинки - 150 гр
- Билка Стевиа - 2 кесички од по 1 г.,
- сода - 0,5 лажиче без планина
- масло од сусам - 2 лажици.,
- брашно од 'рж - 200 гр.,
- сол
- јајце - 1 ЕЕЗ.
- направете тинктура на стевија: истурете 2 кесички трева со чаша врела вода (90 ° C), инсистирајте на 30-40 минути, ладно,
- измијте ги бобинките, исушете,
- месете го тестото: измешајте урда, јајце, тинктура, а потоа внимателно воведете брашно, сода, боровинки, путер,
- печете во загреана тава 20 минути.
Карфиол Зарази
- јајца - 2 парчиња.,
- брашно од ориз - 4 лажици,
- зелен кромид
- карфиол - 500 гр
- растително масло
- солта.
Редоследот на создавање на zraz:
- расклопувајте го карфиолот за inflorescences, врие 15 минути, поставете го на чинија, а потоа се излади и исецка,
- во добиената пире, воведете оризово брашно, сол,
- ставете го тестото настрана 30 минути,
- врие, исецка на јајцето,
- исецка на кромидот
- премачкајте топчиња од тесто од зелка, формирајте колачи со нив, во центарот на кој лежете јајцето пополнето со кромид, изклинвам, се тркалаат во брашно од ориз,
- испржете го зеленчукот zrazy преку тивок оган 9 минути од двете страни.
Последици од болеста
Како и со секоја болест, последиците од дијабетесот можат да бидат доста сериозни. Акутни вклучуваат кетоацидоза, хипогликемија, хиперосмоларна и лакцицидна кома. Во такви случаи, компликациите се развиваат брзо, а против позадината на општата клиничка слика, манифестациите обично не се забележуваат.
Текот на дијабетес зависен од инсулин може да се влоши со доцни компликации. Презентираната категорија вклучува ретинопатија, ангиопатија, полиневропатија и дијабетично стапало. Опасноста од секоја од презентираните состојби е постепено влошување на општата состојба на дијабетичарот. Покрај тоа, дури и присуството на правилен третман не секогаш гарантира ефикасна заштита на организмот.
Последната категорија е хронични компликации кои се појавуваат 10-15 години по почетокот на болеста. Може да очекувате оштетување на сите органи и системи, имено крвните садови, бубрезите, кожата, нервниот систем. Секоја од презентираните состојби значително го влошува животот на дијабетичар.
Урда и тепсија од круша
- јајца - 2 парчиња.,
- урда 2% - 600 g.,
- павлака 10% - 2 лажици,
- брашно од ориз - 2 лажици,
- ванила
- круши - 600 г.
Технологија за подготовка на десерт:
- мелете урда со брашно, јајца, ванила.
- излупете ги крушите, извадете го јадрото, поделете на 2 дела: првиот - исечете ги на коцки од 1 см x 1 см, вториот - решетки на груб ренде,
- измешајте урда со овошје, оставете да "одморите" половина час,
- ставете го тестото во силиконски сад, намачкајте го горниот дел од тепсијата со кисела павлака, распоредена на површините парчиња круши,
- печете во рерната на 180 ° C 45 минути.
Суфле од урда и моркови
- моркови - 2 парчиња.,
- брашно од 'рж - 50 гр.,
- урда - 200 гр.,
- магдонос
- сол
- јајца - 3 парчиња.,
- ореви - 50 гр.
- мелете го урда на хомогена маса,
- излупете моркови, мелете со ренде,
- поделете ги јајцата во протеини, жолчки,
- исецка на ореви од магдонос
- воведете ги жолчките во мешавината од морков-урда,
- ги победи вервериците
- ставете форми на хартија во калапи за мафини,
- додајте ги протеините во тестото, промешајте, распоредете ја масата во лименки,
- ставете го суфлетот во рерна, печете 20 минути на t = 190 ° С.
Така, диетата за пациенти со дијабетес игра важна улога, бидејќи благосостојбата и животот на пациентот зависи од исправноста на неговата подготовка. Затоа, подготовката на диетата и нејзиното следново, важно е да се сфати многу сериозно и внимателно, во спротивно небрежноста може да доведе до трагични последици.
Како да се забележат првите симптоми
Кога дијабетес тип I штотуку почнува да се развива во телото на дете или адолесцент, тешко е да се утврди веднаш.
- Ако детето постојано бара да пие во летната жештина, тогаш најверојатно, родителите ќе го најдат ова природно.
- Оштетување на видот и високиот замор на учениците од основните училишта честопати се припишуваат на носивост во средно училиште и необичност на телото за нив.
- Слабеењето е исто така изговор, велат тие, во организмот на адолесценцијата има хормонално прилагодување, замор повторно влијае.
Но, сите овие знаци можат да бидат почеток на развој на дијабетес тип I. И ако првите симптоми поминаа незабележано, тогаш детето може одеднаш да развие кетоацидоза. По својата природа, кетоацидозата наликува на труење: има болки во стомакот, гадење и повраќање.
Но, со кетоацидоза, умот се збунува и секогаш спие, што не е случај со труење со храна. Мирисот на ацетон од устата е првиот знак на болеста.
Кетоацидозата може да се појави и со дијабетес тип II, но во овој случај, роднините на пациентот веќе знаат што е и како да се однесуваат. Но, кетоацидозата, која се појави за прв пат, секогаш е неочекувана, а со тоа е многу опасна.
Исхрана за дијабетичари
Не е во ред да се изберат производи засновани исклучиво на количината на XE, бидејќи диетата треба да биде разновидна и да ги вклучува сите потребни компоненти, како и витамини и минерали. Во овој поглед, луѓето со инсулин зависна форма на болеста не треба само да ја следат количината на јаглени хидрати, туку и да следат рационална диета.
Првиот совет за дијабетичари ќе биде да изберат претежно неварени житни култури, како тестенини од цели зрна или темно ориз. Се препорачува да се јаде посно месо, како и пилешко, мисирка.
Препорачливо е да се избегнува храна што вклучува нуспроизводи, како што се бубрези, црн дроб и кавијар. Во исто време, ниско-масните сорти риби се повеќе од прифатливо за јадење.
Исхраната на исхраната ќе биде точна ако се следат другите препораки:
- јајцата не се контраиндицирани, сепак, треба да се запомни дека жолчката го зголемува односот на холестерол во крвта,
- имиња на млечни производи се прифатливи за употреба. Сепак, се препорачува да изберете млеко, јогурт или сирење со минимален однос маснотии,
- дозволено е да се користат лесни масти, на пример, сончогледово, маслиново или соја масло.
Диетата за дијабетес мелитус зависен од инсулин овозможува употреба на огромно мнозинство на зеленчук што не е скроб. Покрај тоа, многу овошја ќе бидат корисни, имено јаболка, праски, грејпфрути.
Диетата за дијабетес мелитус зависен од инсулин треба да вклучува фракционо исхрана. Сите порции се мали, фреквенцијата на внес на храна е 5-6 пати на ден. Препорачливо е да го планирате вашиот оброк во редовни интервали.
Втората вечера треба да се одржи најмалку два часа пред спиење. Дијабетичен појадок треба да вклучува овошје, тие треба да се јадат попладне. Сето ова се должи на фактот дека заедно со овошјето, гликозата влегува во крвотокот и мора да се распадне, што е олеснето со физичка активност, што обично се јавува во првата половина на денот.
Диетата за дијабетес треба да содржи храна со многу растителни влакна. На пример, една порција овесна каша целосно ќе го задоволи половина од дневните потреби за влакна за организмот. Само житни култури треба да се готват на вода и без додавање путер.
Исхраната за дијабетичари зависни од инсулин ги разликува овие основни правила:
- Повеќекратноста на оброците од 5 до 6 пати на ден,
- Фракционална исхрана, во мали делови,
- Јадете во редовни интервали
- Сите производи избираат низок гликемиски индекс,
- Овошјето треба да биде вклучено во менито за појадок,
- Гответе каша на вода без додавање путер и не пијте со ферментирани млечни производи,
- Последниот оброк најмалку два часа пред спиење,
- Овошните сокови се строго забранети, но сокот од домат е дозволен во количина од 150 - 200 мл на ден,
- Пијте најмалку два литра течност на ден,
- Дневните оброци треба да содржат овошје, зеленчук, житарки, месо и млечни производи.
- Избегнувајте прејадување и постење.
Сите овие правила се земени како основа за секоја диетална диета.
Задачата на исхрана кај дијабетес зависна од инсулин е да се нормализира гликозата во крвта до негуваната 5,5, да се врати чувствителноста на клетките на инсулин, да се намали телесната тежина (бидејќи 80% од не-инсулински зависни дијабетичари се со прекумерна тежина) и да се спречат сериозни компликации.
Овде можете да прочитате какви компликации дијабетесот им дава на нозете.
Без оглед на тоа дали некое лице е дијагностицирано со не-инсулин-зависен дијабетес или инсулин-зависен дијабетес мелитус, диетата треба да биде присутна и во двете верзии. На крајот на краиштата, скоро е нереално да се нормализира нивото на шеќер во крвта без посебна исхрана.
Исхраната е избрана индивидуално, но главната суштина на таквата исхрана е максимална употреба на растителни производи и минимална потрошувачка на лесно сварливи јаглени хидрати.
Исхраната треба да ја избере лекарот. Прво, тој треба да ја пресмета дозволената енергетска вредност на дневната исхрана на пациентот. Ова го зема предвид полот на пациентот, неговата телесна тежина, возраста и вообичаената физичка активност. Значи, на жената му требаат околу 20-25 kcal за килограм тежина на ден, а за мажи - 25-30 kcal.
Познато е дека за секоја болест, нутриционистите и специјализираните лекари развија специфичен систем на исхрана, од кои секоја има свој број. Значи, бројот на диети за дијабетес е 9. Оваа диета е насочена кон нормализирање на рамнотежата на јаглени хидрати во организмот, спречување на прекумерно таложење на масните клетки и зголемена сварливост на јаглехидратите што доаѓаат со храна.
Диетата за дијабетес тип 2 вклучува исхрана на диетата табела број 9. Главната цел на оваа диета е да помогне во обновувањето на нарушените рамнотежа на маснотии и јаглени хидрати во телото на пациентот.
Некои пациенти веруваат дека се препорачува целосно да се откаже од употребата на храна која содржи јаглени хидрати, но тоа во основа не е точно. Одбивањето на јаглени хидрати не ја подобрува состојбата на пациентот, а во повеќето случаи само се влошува.
Се препорачуваат јаглени хидрати со брзо дејство како шеќер или колачи, заменете ги со овошје. Многу е важно диетата за болеста да биде разновидна и да не губи рамнотежа.
Диетата за дијабетес тип 2 вклучува исхрана на диетата табела бр.9
Главните препораки во врска со диетата за лица со дијабетес тип 2:
- отстранете храна од шеќер од исхраната: колачи, слатки, џемови, итн.
- користете засладувач,
- зголемување на оброците. Храната е неопходна во фракционо форма, а не во големи порции до 6 пати на ден, важно е интервалите помеѓу оброците да не повеќе од 3-3,5 часа,
- 2-2,5 часа пред спиење треба да биде последната вечера,
- ако ви се потребни закуски, тогаш можете да јадете овошје или Бери муси,
- пациенти со дијабетичари мора да појадуваат. Земете лесна храна, но срдечна
- при внесување месо во исхраната, изберете не-масни типови, по можност пилешко, патка или мисирка. Сите јадења со месо треба да се парат или варат,
- исто така, неопходно е да се следи бројот на потрошени калории на ден, особено во случаи кога пациентот има прекумерна тежина,
- во прилог на оваа диета бара пушење, алкохол,
- консумирајте храна која содржи влакна, бидејќи помага за подобро апсорбирање на јаглехидрати и спречува варење на гликозата од страна на гастроинтестиналниот тракт,
- пациенти со дијабетес силно се советуваат да одбиваат бел леб, подобро е да се заменат со црн или со додавање на трици,
- Не заборавајте друго правило - дијабетесот бара замена на лесни јаглени хидрати со сложени, на пример, овесна каша или леќата.
Кога следите диета, важно е да не се прејадувате, особено во текот на ноќта и да ја следите вашата тежина. Треба да се пие до 2 литри прочистена вода дневно.
диетата бара пушење, алкохол
Диета табела бр.9 за дијабетес мелитус тип 2, може да се замени со број 8, во случај кога пациентот е со прекумерна тежина.
Значењето и принципите на третман со инсулин
 Принципите на инсулинска терапија се прилично едноставни. Откако здравата личност јаде, неговиот панкреас ја ослободува вистинската доза на инсулин во крвта, гликозата се апсорбира од клетките и неговото ниво се намалува.
Принципите на инсулинска терапија се прилично едноставни. Откако здравата личност јаде, неговиот панкреас ја ослободува вистинската доза на инсулин во крвта, гликозата се апсорбира од клетките и неговото ниво се намалува.
Кај лица со дијабетес мелитус тип 1 и тип 2, од различни причини, овој механизам е нарушен, па затоа мора да се имитира рачно. За правилно пресметување на потребната доза на инсулин, треба да знаете колку и со какви производи телото прима јаглени хидрати и колку инсулин е потребен за нивна обработка.
Количината на јаглени хидрати во храната не влијае на нејзината содржина на калории, па има смисла да се брои калории ако дијабетесот тип I и тип II се придружени со вишок тежина.
Со дијабетес мелитус тип I, не е секогаш потребна диета, што не може да се каже за дијабетес мелитус тип II. Ова е причината зошто секој пациент со дијабетес тип I мора самостојно да го измери шеќерот во крвта и правилно да ги пресмета дозите на инсулин.
Луѓето со дијабетес тип II кои не користат инјекции со инсулин, исто така, треба да водат дневник за само-набудување. Колку подолго и појасно се чуваат записите, толку е полесно пациентот да ги земе предвид сите детали за неговата болест.
Дневникот ќе биде непроценлив за следење на исхраната и начинот на живот. Во овој случај, пациентот нема да го промаши моментот кога дијабетес тип II преминува во зависен од инсулин тип I.
„Единица за леб“ - што е тоа
Дијабетесот I и II бараат постојана пресметка на количината на јаглени хидрати што пациентот ја троши со храна.
Во дијабетес тип I, потребно е правилно да се пресмета дозата на инсулин. И со дијабетес тип II, со цел да се контролира терапевтската и диеталната исхрана. При пресметување, земени се предвид само оние јаглени хидрати кои влијаат на нивото на гликоза и чие присуство го принудува инсулинот да се администрира.
Некои од нив, како што е шеќерот, брзо се апсорбираат, други - компири и житарки, се апсорбираат многу побавно. За да се олесни нивната пресметка, усвоена е условна вредност наречена „единица за леб“ (XE), а необичен калкулатор за единици за леб го поедноставува животот на пациентите.
Еден XE е приближно 10-12 грама јаглени хидрати. Ова е точно онолку колку што е содржано во парче бел или црн леб „тула“ дебелина од 1 см. Не е важно кои производи ќе се мерат, количината на јаглени хидрати ќе биде иста:
- во една лажица скроб или брашно,
- во две лажици варена каша од леќата,
- во седум лажици леќа или грашок,
- во еден среден компир.
 Оние кои страдаат од дијабетес тип I и тежок дијабетес тип II секогаш треба да запомнат дека течната и зовриена храна се апсорбира побрзо, што значи дека тие ја зголемуваат гликозата во крвта повеќе од цврста и густа храна.
Оние кои страдаат од дијабетес тип I и тежок дијабетес тип II секогаш треба да запомнат дека течната и зовриена храна се апсорбира побрзо, што значи дека тие ја зголемуваат гликозата во крвта повеќе од цврста и густа храна.
Затоа, кога се подготвувате да јадете, се препорачува пациентот да измери шеќер. Ако е под норма, тогаш можете да јадете гриз за појадок, ако нивото на шеќер е над нормата, тогаш подобро е да појадувате со пржени јајца.
За еден XE, во просек, се потребни 1,5 до 4 единици инсулин. Точно, повеќе е потребно наутро, а помалку во вечерните часови. Во зима, дозата се зголемува, а со почетокот на летото, се намалува. Помеѓу два оброка, пациент со дијабетес тип I може да јаде едно јаболко, што е 1 XE. Ако некое лице следи шеќер во крвта, тогаш нема да биде потребна дополнителна инјекција.
Кој инсулин е подобар
Со дијабетес I и II, се користат 3 типа на панкреасни хормони:
Да се каже сигурно кој е подобар е невозможно. Ефективноста на третманот со инсулин не зависи од потеклото на хормонот, туку од нејзината соодветна доза. Но, постои група пациенти на кои им е препишано само човечки инсулин:
- бремена
- деца кои за прв пат имаат дијабетес тип I,
- лица со комплициран дијабетес.
Времетраењето на дејството на инсулинот е поделено на „краток“, средно дејство и инсулин со долго дејство.
Кратки инсулини:
- Актропид
- Изолатор
- Илетин П Хоморап,
- Инсулин хумолог.
Било кој од нив започнува да работи 15-30 минути по инјекцијата, а времетраењето на инјекцијата е 4-6 часа. Лекот се администрира пред секој оброк и меѓу нив, ако нивото на шеќер се искачи над нормалното. Луѓето со дијабетес тип I секогаш треба да имаат дополнителни инјекции со нив.
Среден инсулин
- Полустепен МС и НМ
- Полупрозорец.
 Тие ја вклучуваат својата активност 1,5 до 2 часа по инјекцијата, а врвот на нивното дејство се јавува по 4-5 часа. Тие се погодни за оние пациенти кои немаат време или не сакаат да појадуваат дома, но го прават тоа во служба, но се срамат да го администрираат лекот на сите.
Тие ја вклучуваат својата активност 1,5 до 2 часа по инјекцијата, а врвот на нивното дејство се јавува по 4-5 часа. Тие се погодни за оние пациенти кои немаат време или не сакаат да појадуваат дома, но го прават тоа во служба, но се срамат да го администрираат лекот на сите.
Само имајте на ум дека ако не јадете на време, нивото на шеќер може да се намали нагло, и ако во исхраната има повеќе јаглени хидрати отколку што ви требаат, ќе мора да користите дополнителна инјекција.
Затоа, оваа група на инсулини е дозволена само за оние кои, јадејќи надвор, знаат точно во кое време ќе јаде храна и колку јаглехидрати ќе бидат во него.
Инсулини со долго дејство
- Монтард МС и НМ,
- Протафан
- Илетин П.Н.,
- Хомофан
- Хумулин Н,
- Лента.
Нивната акција започнува 3-4 часа по инјекцијата. За некое време, нивното ниво во крвта останува непроменето, а времетраењето на дејството е 14-16 часа. Во дијабетес тип I, овие инсулини инјектираат два пати на ден.
Каде и кога инсулински инјекции
Компензација на дијабетес тип I се врши со комбинирање на инсулин со различни траење. Предностите на ваквите шеми се дека можат да се искористат за најтесно симулирање на панкреасот, плус треба да знаете каде се инјектира инсулин.
Најпопуларната исхрана шема изгледа вака: наутро инјектираат „краток“ и „долг“ хормон. Пред вечерата, се вбризгува хормонот „краток“, а пред спиење, само „долг“. Но, шемата може да биде различна: наутро и навечер „долги“ хормони, и „кратки“ пред секој оброк.