Модерна дијабетологија и принципите на медицината базирана врз докази
Дијабетологијата е дел од ендокринологија која го проучува дијабетес мелитус, нејзиното појавување и развој, компликациите што произлегуваат од тоа - секундарни заболувања.
Проучување на патолошки состојби и нарушени функции на човечки органи и системи, како и проучување и развој на превенција од дијабетес мелитус, воспоставени методи за дијагностицирање и лекување на дијабетес мелитус и придружни компликации.
Дијабетологијата се издвојуваше од општата ендокринологија заради големата клиничка сложеност и разновидноста на манифестации на дијабетес, комплексноста на корекција на дијабетичните состојби и важноста на проблемот со дијабетесот. Дијабетес мелитус е најчеста болест на ендокриниот систем и се здобива со карактеристики на неинфективна епидемија.
Точниот број на пациенти е тешко да се утврди како резултат на неусогласеноста на дијагностичките критериуми, веројатно бројот на пациенти е околу 1% од популацијата и бројот на пациенти постојано се зголемува. Пациентите со нарушувања не претставуваат хомогена група; кај некои може да се разликуваат неколку специјални дијабетични групи.
Модерната дијабетологија е една од брзо развивачките гранки на науката и посебна област на здравствена заштита заснована на достигнувањата на биологијата, имунологијата и молекуларната генетика.
Дијабетес мелитус - наследна или стекната метаболичка болест предизвикана од апсолутна или релативна инсуфициенција во организмот на инсулин. Манифестации: зголемена концентрација на шеќер во крвта, нагло зголемување на количината на урина што содржи шеќер, жед, слабеење, слабост, чешање.
Посебна област на дијабетологијата е развој на детска дијабетес.
Дијабетологијата придонесува за проучување на дијабетес мелитус на сеопфатен начин, земајќи ги предвид постојните метаболички нарушувања, насочени кон елиминирање или компензација на недостаток на инсулин, нормализирање на метаболичките процеси, враќање на нарушените физички и ментални перформанси, спречување на големи патолошки промени во внатрешните органи, офталмолошки, невролошки нарушувања, како и да се обезбеди нормален развој на децата и нивниот нормален раст.
Водечката улога во решавањето на овие проблеми ја играат развиените диети, лекови кои го намалуваат шеќерот во крвта, терапевтските техники за физичка култура, вклучително и специјални вежби и регулиран режим на физичка активност. Користената диета е блиску до физиолошка, со мало намалување на содржината на јаглехидрати и масти, со исклучок на производи со лесно апсорбирани јаглени хидрати.
Употребата на вежби за физиотерапија во комплексна терапија промовира побрза нормализација и метаболизам, што е поврзано и со стимулативни и трофични ефекти на физичко вежбање кај деца. Под влијание на физичка активност, се зголемува мускулната потрошувачка на глукоза, масни киселини и тела на кетони, што ја намалува содржината на овие супстанции во организмот, го нормализира метаболизмот и го намалува ризикот од развој на дијабетична кома.
Кај деца кои се во состојба на постојан раст и развој, употребата на вежби за физиотерапија е исто така неопходна како средство за нормализирање на потрошувачката на енергија - важен услов за спроведување на правилото за енергија за развој на скелетни мускули. Ова е важно за адаптација на телото на детето кон носивост на зголемен интензитет, земајќи ги предвид физиолошките и биохемиски ефекти на физичката активност од различни интензитети, стимулирање на анаеробни енергетски процеси (гликолиза, дефект на гликоген) и доведува до акумулација на млечна киселина и метаболна ацидоза, без да влијае на нивото на шеќер во крвта. Задачата на ваквите класи е да промовираат постојана компензација на процесот и да го одржат достигнатото ниво на адаптација на физичкиот стрес на растечкото тело на детето.
Една од најважните задачи за организирање на услуга за дијабетес е зачувување, подобрување и обука на нови високо квалификувани кадри.
Воведувањето на специјалитет на дијабетолог во практична здравствена заштита помага да се подобри квалитетот на медицинската нега за пациенти со дијабетес мелитус и да се подобри квалитетот на нивниот живот.
Тешко е да се помири со фактот на хронична болест, бидејќи човекот го менува целиот свој животен стил, особено за пациенти со дијабетес мелитус. Пациентите се свесни дека може да имаат идни компликации што може да се појават подоцна, а животниот век може да се намали, може да се промени и квалитетот на животот.
Лекарот мора да објасни и да стори сé за да пациентот е целосно запознаен со неговата состојба, го третира рационално и живее со дијабетес без да падне во очај. Проблемот е особено акутен кај деца и адолесценти. Но, повеќето тешкотии можат да се предвидат и надминат ако здравиот разум се комбинира со правилниот став кон пациентот и цврстината во насочен третман. Потребна е надеж дека во иднина ќе има подобри од тековните третмани и лекови.
Екатерина Наилевна Дудинскаја
Екатерина Дудинскаја: „Едно е важно - во современата медицина се користат одредени стандарди, алгоритми и меѓународни препораки, според кои работат лекарите ширум светот.Тие ги поставуваат целните вредности за шеќер во крвта, принципи на лекување, лекови од прва и трета линија, контраиндицирани лекови и така натаму. Ако лекот не поминал соодветно истражување според одредена шема, не е вклучен во консензус и алгоритми и забрането е нивно користење за да се заобиколат овие препораки. editsiny, а во моментов овие принципи треба да се следи во текот на. "
1. Дали има некои третмани за дијабетес кои не се поврзани со редовна интрамускулна администрација на инсулин?
Причината за развој на дијабетес е недоволната количина на хормонот инсулин во човечкото тело. Оваа инсуфициенција може да биде апсолутна или релативна. Со релативна инсуфициенција (најчесто станува збор за дијабетес тип 2) се користат лекови за намалување на шеќерот. Сепак, во некои случаи, тие не се доволни за ефикасно намалување на шеќерот во крвта. Потоа, присутните лекар додаваат инсулински инјекции на третманот во различни режими. Таквите пациенти може да се намалат во иднина инсулин или дури и целосно да го напушти. Но, лекарот ја донесува оваа одлука индивидуално, земајќи го предвид текот на болеста и карактеристиките на секој пациент.
Горенаведеното се однесува на релативен недостаток на инсулин. Со својата апсолутна инсуфициенција (дијабетес тип 1 а некои од неговите други видови) одбивањето да се администрира инсулин може да доведе до неповратни последици - дури и смрт. На крајот на краиштата, телото нема каде друго место да го земе овој хормон. Современите лекови се во состојба целосно да го симулираат нормалното функционирање на панкреасот, да го нормализираат шеќерот во крвта и да помогнат во спречувањето на развој на застрашувачки компликации. Затоа, единствениот ефикасен третман за дијабетес тип 1 останува инсулинска терапија. За жал, научните студии ширум светот покажуваат дека на краток рок нема да има алтернативно лекување за оваа болест на векот.
2. Дали има поефективни третмани за дијабетес тип 1 од пумпална терапија?
Инсулинска пумпа заедно со шприцови и пенкала за шприц е само еден од методите за администрирање на инсулин. Пумпата внесува инсулин микродови во телото, затоа овој метод е најблизу до физиолошката работа на сопствените панкреаси и му овозможува на пациентот да избегнува повеќекратни инјекции. Во терапијата со пумпа, се користи само инсулин со кратко или ултрасортирано дејство, затоа, благодарение на пумпата, пациентот ја елиминира потребата да се придржува до строг распоред за јадење. Покрај тоа, со нејзина помош е можно да се програмираат различни начини на администрација на лекови - во зависност од тоа каква храна јаде пациентот и каква физичка активност треба да изврши. Па пациентот со пумпа за инсулин не само што го контролира нивото на гликоза, туку и во голема мера го олеснува вашиот живот.
3. Дали домашните инсулини се различни од увезените и дали е оправдана загриженоста на пациентот кога ги пренесува на домашни инсулини?
Во современата фармацевтска индустрија, широко се користат генерики - лекови кои се произведуваат од различни производители, но имаат точно ист молекул. Карактеристиките на оваа молекула се целосно слични на оригиналниот лек. Оваа биоеквиваленција, прво, се потврдува за време на бројни тестови и, второ, служи како предуслов за продажба на генерика. Модерно домашно инсулински аналози странските производители во хемиска структура и својства воопшто не се разликуваат од оригиналните лекови и убедливо ја докажаа нивната ефикасност и безбедност.
5. Дали е опасно да се земат антибиотици за дијабетес?
Некои антибиотици се познати за подобрување на ефектите на инсулин и може да доведат до тоа хипогликемија. Од друга страна, воспалителните заболувања го влошуваат текот на дијабетесот и се зголемуваат шеќер во крвта. Затоа, за време на третманот со антибиотици, потребно е повнимателно самостојно следење на нивото на шеќер.
8. Дали е вистина дека компликациите од дијабетес тип 1 се јавуваат дури и со добра компензација на болеста?
Добро компензација на дијабетес - Ова е основа за спречување на компликации. Пациентот треба да има предвид дека типот на дијабетес не влијае на брзината и сериозноста на развојот на компликации. Третман компликации на дијабетес најефикасен во раните фази на нивниот развој, затоа се препорачува на сите пациенти со дијабетес да поминат годишен преглед во специјализирана ендокринолошка болница.
9. Дали децата со дијабетес тип 1 можат физичко образование на училиште?
Модерната дијабетологија е на мислење дека социјалниот живот на детето со дијабетес тип 1 не треба да биде неверојатно различно од животот на неговите здрави врсници. Ако детето има добра компензација за дијабетес, нема компликации, тој бил обучен во училиштето за дијабетес, ги знае карактеристиките на инсулинската терапија за време на физичката активност, принципите на превенција и олеснување хипогликемија, тогаш подлежете на овие услови, можете да се вклучите во физичко образование на училиште. Сепак, индикациите и контраиндикациите за физичка активност во секој специфичен случај треба да ги утврди присутните дијабетолог. Покрај тоа, ендокринолошката заедница смета дека е неопходно да се воведе посебен курс за интеракција со деца и адолесценти со дијабетес во програмата за обука на наставници од која било специјализација. Впрочем, студенти со дијабетес Поголемиот дел од нивниот живот го поминуваат не со родители кои ги познаваат посебните болести на своите деца, туку со наставници кои понекогаш не можат да му ја пружат потребната помош на детето.
10. Кои правила мора да ги почитуваат оние што се во гранична состојба (пред-дијабетес)?
Концептот на „предјабетес“ вклучува состојби како што е нарушена гликемија на постот и нарушена толеранција на гликоза. Двете состојби се дијагностицираат врз основа на посебен тест, кој, со најмало сомневање за дијабетес или со вишок телесна тежина, мора да се помине во клиниката. Лекарите го користат терминот предјабетес ако пациентот има висок ризик од развој дијабетес тип 2. Ако, во фаза на предјабетес, почне да се активира активно во здравјето (јадете избалансирано, вежбајте, нормализирајте ја тежината), тогаш има сите шанси да се избегне или одложи развојот на болеста. На пример, студиите покажаа дека губењето на тежината од 5-7%, здравата, нискокалорична диета, 30-минутно вежбање 5 пати неделно, може да го намали ризикот од дијабетес за 58%.
12. Во 2000 година, операциите за пресадување донаторски (животински) ќелии на панкреасот беа забранети во Русија. Дали има работи на овој начин на лекување на дијабетес и спречување на неговите компликации? Може ли овој метод на лекување на дијабетес тип 2 да се користи со својата опција која конзумира инсулин?
Пред да се користи во секојдневната клиничка пракса, сите експериментални методи за борба против дијабетес мора да поминат сериозни лабораториски и клинички испитувања, кои траат со години. И ако со закон е забрането еден или друг метод, тогаш целата работа во оваа област е „замрзната“. Затоа, исклучително е тешко да одговорите на вашето прашање конкретно и прецизно.
13. Дали трансплантацијата на матични клетки од близок роднина се практикува при третман на дијабетес кај деца со ткиво и групна компатибилност? Кои се резултатите од овој третман? Колку е ефикасно?
Матичните клетки денес ги проучуваат специјалистите од целиот свет. Сепак, резултатите од сериозни и големи студии на човечкото тело сè уште не се добиени. Постојат податоци за воведување на матични клетки на индивидуални пациенти со дијабетес, вклучително и кај нас, но сè уште не постои начин да се користат овие податоци - потребно е долгорочно следење и голем број на студии. За да се утврди ефективноста и безбедноста на овој метод, ќе биде потребно многу време, затоа, да се зборува за широко распространетата употреба на матични клетки за третман дијабетес мелитус, особено кај децата, сè уште не.
14. Зошто целата хормонска заместителна терапија кај жени во менопауза се сведува само на комбинации на естроген-прогестоген лекови и никој не спомнува дека жените исто така треба да бидат препишани андрогени?
До денес, студиите за употреба на андрогени кај жени во менопауза се премногу малку, нивните резултати се контрадикторни и бараат сериозни појаснувања и долгорочни набудувања. Во целиот свет, само препарати за естроген-прогестоген се препорачуваат за употреба - во различни комбинации. Сепак, има секоја причина да веруваме дека употребата на андрогени во ХРТ е прашање на многу блиска иднина.
15. Кои се најефикасните третмани за дебелината?
Како прво, ова е диетална терапија во комбинација со соодветна физичка активност. Лековите за лекување на дебелината не се користат „наместо“ урамнотежена диета, туку како додаток на истата. Секој лек има свои контраиндикации и несакани ефекти. Затоа, исхраната и вежбањето и терапијата со лекови најдобро се избираат заедно со лекар кој ќе ги земе предвид сите индивидуални карактеристики, како и индикации и контраиндикации за третман на дебелина.
Дијабетологија: модерен дел за проучување на дијабетес
Дијабетологијата е дел од ендокринологија. Дијабетологијата ги проучува прашањата што влијаат на развојот на заболување, како што е дијабетесот.
Специјалисти од областа на медицината од оваа област ги проучуваат прашањата поврзани со дијабетесот:
- Причините за патолошката состојба.
- Методи за лекување на дијабетес од различни видови.
- Методи за превенција на дијабетес.
Лекарите специјализирани за проучување на дијабетес мелитус, причините за појава и превенција се нарекуваат дијабетолози. Лекарите кои студираат дијабетес и неговите методи на лекување се високо квалификувани професионалци во ендокринологија.
Дијабетес мелитус е болест која се јавува како резултат на развој на нарушувања во функционирањето на панкреасните клетки одговорни за производство на инсулин.
Причината за болеста може да биде и намалување на чувствителноста на рецепторите на клеточната мембрана на периферните ткива зависни од инсулин кон хормонот инсулин.
Најчеста форма на дијабетес е дијабетес тип 2.
Дијабетес мелитус се развива како резултат на целиот комплекс на ендокрини заболувања, кои се карактеризираат со апсолутен или релативен недостаток на инсулин во организмот. Покрај тоа, развојот на дијабетес може да се активира со појава на нарушувања во сите форми на метаболички процеси.
Ваквите процеси во човечкото тело се:
- метаболизам на протеини
- липид
- вода и сол
- минерал
- јаглени хидрати.
Најчестите видови на дијабетес се:
- Инсулин зависен - дијабетес мелитус тип 1.
- Не-инсулин-зависен дијабетес мелитус тип 2.
- Гестациски дијабетес.
Покрај тоа, дијабетолозите истакнуваат посебна состојба на човечкото тело наречена предијабетес. Кај предидијабетесот кај луѓето се забележува зголемување на нивото на гликоза во организмот така што се разликува од физиолошки утврдена норма, но не достигнува индикатор во кој состојбата на една личност може да се класифицира како дијабетична.
Симптоми кои бараат консултација со дијабетичар
 Ако се откриени абнормалности во функционирањето на телото, треба веднаш да се јавите кај медицинска установа за совет и назначување на специфичен третман доколку е потребно.
Ако се откриени абнормалности во функционирањето на телото, треба веднаш да се јавите кај медицинска установа за совет и назначување на специфичен третман доколку е потребно.
Постојат голем број на знаци, појавата на кои може да укаже на развој на дијабетес во човечкото тело.
Ако се открие еден или повеќе од овие симптоми, веднаш треба да побарате помош од дијабетолог.
Главните знаци што укажуваат на можен развој на дијабетична состојба се следниве:
- нарушувања во работата на долните екстремитети,
- појава на зголемена слабост и општ дефект,
- појава на силна и непобедлива жед,
- зголемено мокрење,
- појава на зголемен телесен замор,
- значително намалување на здравјето на организмот,
- промена во телесната тежина без појава на предуслови видливи за ова.
Консултација со дијабетилог и спроведување на целосен преглед на телото на пациентот за кое се утврдени овие симптоми, овозможува рано откривање на дијабетес во организмот и навремени терапевтски мерки.
Целта на ваквите настани е да се нормализира гликемискиот индекс во организмот и да се запре појавата на можни компликации со понатамошна прогресија на идентификуваниот вид дијабетес.
Како е состанокот со дијабетилог?
 Првичната посета на дијабетолог практично не се разликува од пациентите кои посетуваат доктори од други специјалитети.
Првичната посета на дијабетолог практично не се разликува од пациентите кои посетуваат доктори од други специјалитети.
При првата посета на дијабетолог, лекарот спроведува првично испитување на пациентот.
Во процесот на спроведување на првичното испитување, лекарот открива цел спектар на прашања кои ви овозможуваат да направите првичен заклучок за присуството или отсуството на пациент со метаболички нарушувања што се случуваат во организмот.
За време на истражувањето, лекарот ги открива следниве прашања:
- Какви поплаки имаат пациентите за нивната состојба.
- Одредува присуство на симптоми карактеристични за дијабетес мелитус или предијабетична состојба на телото.
- Појаснува времето за време на кое се појавуваат карактеристични симптоми доколку се присутни кај пациентот.
По првичното испитување, присутните лекар ја мерат содржината на гликоза во телото на пациентот или препорачуваат да се контактираат специјализирана клиничка лабораторија за дарување на крв за анализа на јаглехидрати во плазма.
Доколку се потребни дополнителни студии, може да се препише уринализа:
Покрај тоа, може да се препише дневно следење на нивото на гликоза во плазмата на пациентот.
Откако ги доби сите потребни резултати од тестот и ги собра сите потребни информации, дијабетологот прави дијагноза и, доколку е потребно, развива индивидуална шема за терапевтски мерки.
Изборот на шемата на терапевтски мерки зависи од резултатите од анализите и од индивидуалните карактеристики на телото на пациентот кој страда од еден или друг вид на дијабетес мелитус.
Терапевтските мерки што се користат за лекување на дијабетес мелитус не само што земаат лекови кои го намалуваат нивото на шеќер во крвната плазма.
Шемата на терапевтски мерки може да вклучува прилагодување на диетата и времето на оброк, распоредот и редоследот на лековите.
Корекција и дозирање на физички напор на телото на пациентот, општо прилагодување на животниот стил, задолжително напуштање на лошите навики, како што се пушење тутун и консумација на алкохол.
Што прави дијабетологот?
 Дијабетолог е специјалист кој се занимава со развој на режими за третман и превенција на дијабетес мелитус и компликации поврзани со прогресијата на оваа болест во телото на пациентот.
Дијабетолог е специјалист кој се занимава со развој на режими за третман и превенција на дијабетес мелитус и компликации поврзани со прогресијата на оваа болест во телото на пациентот.
Најважниот услов за успешно лекување на болеста е навремено откривање на болеста и спречување на нејзиното напредување во фазите во кои може да се појават компликации.
Компликациите на дијабетес мелитус тип 2 и дијабетес тип 1 имаат сериозно влијание врз функционирањето на одделните органи и нивните системи воопшто.
Со цел да се спречи развој на компликации кои ја придружуваат прогресијата на кој било вид на дијабетес мелитус, треба редовно да го посетувате присутниот дијабетолог за совети и прилагодувања во процесот на лекување.
Навременото контактирање со дијабетолог и неговата редовна посета ви овозможува да преземете соодветни мерки навреме за да го прилагодите нивото на шеќери во организмот и да ги прилагодите метаболичките процеси.
Редовното набудување од страна на присутните лекар го избегнува развојот во телото на сериозни заболувања поврзани со дијабетес мелитус, кои влијаат на функционирањето на екскреторниот кардиоваскуларен, нервен и други телесни системи.
Можете да дознаете за иновациите во дијабетологијата гледајќи го видеото во оваа статија.
Современи достигнувања
Дијабетес мелитус е познат на лекарите уште од античко време. Првиот клинички опис на оваа болест го дал римскиот лекар Аретеј во II век А.Д. д., тој го вовел и терминот „дијабетес“ во медицинската пракса. Опис на болеста е даден и во антички египетски папир (околу 1000 година п.н.е.), во Гален (130-200), во тибетскиот канон Чџуд-шек (VIII век), кај арапскиот исцелител Авицена (980-1037 г.) gg.) и во други извори.
Во 1776 година, англиски лекар Метју Добсон (1731-1784) открил дека урината на пациентите содржи зголемена концентрација на шеќер (гликоза), како резултат на што болеста станала позната како дијабетес мелитус.
Пол Лангерханс (1847-1888), германски патолог, кој ја проучувал структурата на панкреасот, ја опишал акумулацијата на специјални клетки во ткивата на жлездите, за кои сега е познато дека произведува инсулин. Потоа, овие јата биле наречени островчиња на Лангерханс. Рускиот лекар Јароцки (1866-1944) бил првиот научник кој во 1898 година изразил идеја дека островите на Лангерханс произведуваат внатрешна тајна што влијае на метаболизмот на шеќерите во организмот. Оскар Минковски (1858-1931) и Josephозеф фон Меринг (1849-1988) предизвикале „експериментален дијабетес“ кај кучињата со отстранување на панкреасот во 1889 година и заклучиле дека постои поврзаност помеѓу отстранувањето на жлездата и последователниот развој на дијабетес. Конечно, рускиот научник Леонид Соболев (1876-1919) во својата дисертација претставена во 1901 година експериментално докажа дека островите на Лангерханс лачат посебен хормон кој го регулира шеќерот во крвта.
Дваесет години подоцна, канадските истражувачи Фредерик Бунтинг (1891-1941) и Чарлс Бест (1899-1978) го изолираа овој хормон, наречен инсулин, а во 1922 година започна „ерата на инсулин“ во третманот на дијабетес. Бунинг и професорот МекЛод, кои ја надгледуваа работата, добија Нобелова награда за ова откритие.
Во Франција, за време на Втората светска војна, лекарите hanанбон и Лубатиер го проучувале ефектот врз секрецијата на инсулин на сулфа лекови кои го намалуваат нивото на шеќер во крвта. Како резултат, благодарение на напорите на голем број научници (Чен, 1946 година, Савицки и Мандрика, 1949 година, Уссе, 1950 година), во средината на педесеттите години, оралните средства на групата сулфамид - толбутамид, карбутамид, хлорпропамид влегоа во медицинска пракса. Можеме да претпоставиме дека од тој момент во дијабетологијата започна ерата на современ третман и контрола на дијабетична болест.
Современи достигнувања
Тековните достигнувања во контролата на дијабетес вклучуваат: употреба на широк спектар на инсулински и орални таблети препарати, внимателно дизајнирани диети и гликемиски индекси на производи, самостојно следење на пациентите со глукометар и препораки за физичка активност.
Видови на дијабетес

Според дефиницијата на СЗО, дијабетесот е група на метаболички заболувања кои се јавуваат со хронична хипергликемија која се јавува поради нарушена секреција на инсулин, промени во неговото дејствување или како резултат на двата фактори.
Инсулинот е хормон произведен од бета клетки на панкреасот. Го регулира не само метаболизмот на јаглехидратите, туку и другите видови метаболизам - протеини, маснотии, се вклучени во процесите на диференцијација на клетките.
ДМ се однесува на патологија карактеризирана со хроничен тек и оштетување на разни органи на телото.
Во присуство на дијабетес, па дури и со соодветен третман, тешко е да се избегнат компликациите поврзани со оваа болест. Најчестите компликации на дијабетес се ангиопатии (дијабетична ангиопатија) и полиневропатија. За возврат, овие нарушувања доведуваат до оштетување на многу органи - бубрези, крвни садови на срцето, нервен систем, кожа, развој на ретинопатија и дијабетично стапало.
Клинички, дијабетес мелитус е поделен на неколку видови.
- Дијабетесот тип 1 (дијабетес тип 1) или видот зависен од инсулин, е поврзан не само со автоимуно или идиопатско оштетување на бета клетките на панкреасот, туку и со други причини кои придонесуваат за оштетување на клетките што произведуваат инсулин (на пр. Токсични ефекти). Ова доведува до нагло или скоро целосно прекинување на производството на инсулин. Дијабетес тип 1 често се развива кај млади луѓе.
- Не-инсулин зависен вид дијабетес (Т2ДМ) се развива почесто на позрела возраст (обично постара од 40-50 години) кај луѓе со генетска предиспозиција. Неговиот развој се состои од присуство на генетска предиспозиција и надворешни фактори. Се верува дека генетските предуслови играат поважна улога во развојот на дијабетес тип 2 отколку кај дијабетес тип 1.
Патогенеза на дијабетес тип 2
Генетската предиспозиција за развој на дијабетес тип 2 е добро докажана со бројни генетски студии. Откриени се околу 100 гени, чии полиморфизми (гени варијанти) значително го зголемуваат ризикот од развој на дијабетес. За возврат, овие гени се поделени во групи во кои производите од овие гени влијаат врз функцијата на бета клетките на панкреасот, кои синтетизираат инсулин, генетски дефекти во функционирањето на инсулин и неговите рецептори и развојот на отпорност на инсулин. Најпроучуваните гени за дијабетес тип 2 кои го регулираат функционирањето на бета клетките на панкреасот, вклучуваат гените PRAG, KCNG11, KCNQ1, ADAMTS9, HNF1A, TCF7L2, ABCC8, GCK, SLC30A8 и неколку други.
Два фактори се неопходно вклучени во патогенезата на дијабетес тип 2 - отпорност на инсулин и промена во функционирањето на бета клетките. Не е секогаш јасно кој од факторите е примарен.
Состојба предизвикана од намалување на чувствителноста на клетките на инсулин, наспроти позадината на нејзиниот доволен број или надминување на горната граница на нормата, се нарекува отпорност на инсулин. Компензаторната хиперинсулинемија се развива во раните фази на дијабетес и е еден од знаците на дебелина.
Во моментов, дијабетес тип 2 е дефиниран како повреда на метаболизмот на јаглени хидрати, предизвикан главно од отпорност на инсулин и релативен недостаток на инсулин или од претежно оштетување на секрецијата на хормоните со или без отпорност на инсулин.
Имунитетот на ткивата на инсулин се објаснува со намалување на чувствителноста на рецепторите на инсулин или нарушено функционирање на ензимите кои произведуваат инсулин.
Болести во кои се развива дијабетес

Покрај дијабетес од првиот и вториот вид, се разликуваат специфични видови на дијабетес мелитус што се јавуваат кај одредени заболувања / синдроми и состојби.
Некои ендокрини и автоимуни заболувања можат да бидат поврзани со дијабетес: Гравесова болест (дифузен токсичен гушавор), синдром на Истенко-Кушингов (хиперкортицизам), фехохромоцитом (тумор на надбубрежната жлезда), акромегалија, глукагонома, пернициозна анемија, хипотиреоидизам, хроничен хепатитис,.
Дијабетес мелитус може да се појави со болести на панкреасот: панкреатитис, цистична фиброза, тумор, хемохроматоза. Имунолошки посредуваниот дијабетес е изолиран како резултат на присуство на IPEX синдром, како и по појава на антитела и на рецептори на инсулин и на инсулин. IPEX синдромот се карактеризира со имунолошка дисрегулација, полиендокринопатија (дијабетес мелитус, хипотиреоидизам) и автоимуна ентеропатија, која се манифестира како синдром на малапсорпција. Неговата појава е поврзана со мутации во генот FOXP3, во кој се кодира секвенцата на протеинот шарфин, која е одговорна за нормално функционирање на регулаторните Т-лимфоцити и, соодветно на тоа, развој на недоволност на антивирусен и антибактериски имунитет. Инсулин-зависен дијабетес што произлегува од овој синдром се манифестира, како по правило, во првите 6 месеци од животот на детето.
Други специфични типови на дијабетес вклучуваат дијабетес, кој се развива како резултат на дисфункција на бета клетките и генетски нарушувања на инсулин (МОДИ-1-6, митохондријални ДНК мутации, лерепчаунизам, отпорност на инсулин од типот А, итн.).
Врската помеѓу развојот на дијабетес и пренесената вирусна инфекција (присуство на цитомегаловирус, Coxsackie вирус Б3 и Б4, реавирус тип 3, конгенитална рубеола) се проследи. Откриено е дека по епидемија на заушки по 2 години се зголемил бројот на заболени од ново дијагностициран дијабетес кај деца.
Развојот на дијабетес е можен со присуство на одредени генетски абнормалности кои се комбинирани со дијабетес. Тука спаѓаат синдромите: Даун, Клијнфелтер, Тарнер, Прадер-Вилија и кореја на Хантингтон.
Невообичаени фактори на ризик од дијабетес
Како што е прикажано во голем број научни трудови, еден од факторите што го стимулираат автоимуни процеси и можниот развој на дијабетес е употребата на кравјо млеко од новороденчиња. Се покажа дека јадењето кравјо млеко со вештачко хранење го зголемува ризикот од развој на дијабетес тип 1. Се верува дека овој развојен механизам е поврзан со присуство на голем број протеини со дијабетичен ефект во млекото.
Поразот на бета клетките кои произведуваат инсулин е можен со токсичен ефект врз овие клетки, на пример, по земање на стрептозотцин (антибиотик што се користи во третман на одредени видови на карцином).Некои лекови вклучуваат глукокортикоиди, никотинска киселина, тироидни хормони, бета-блокатори, пентамидин, вакцитор, алфа-интерферон, како и супстанции кои се наоѓаат во кравјо млеко (говедски серумски албумин пептид). Пушените производи кои содржат нитрозо соединенија можат да играат негативна улога.
Гестациски дијабетес што се јавува за време на бременоста (бремена дијабетес) се распределува на специјална група.
Принципи за дијагностицирање на дијабетес

Во секој случај, без оглед на видот на дијабетесот и причините за тоа, се појавува патолошка промена во метаболизмот на јаглени хидрати во организмот, како и повреда на метаболизмот на мастите и протеините, што повлекува значителни клинички манифестации.
Во врска со големото социјално значење на оваа болест, се поставува прашањето за нејзината рана дијагностика со цел да се препише навремено лекување и превентивни мерки насочени кон неутрализирање на компликациите што се појавуваат.
Кај дијабетес мелитус, на почетокот најјасно се манифестираат промените во метаболизмот на јаглени хидрати. Затоа, главниот дијагностички клинички и лабораториски тест во дијагнозата на дијабетес е определувањето на гликозата во крвта. Мерењето на гликозата се врши и во венска, така и во капиларна крв земена од прст.
Дијагностички критериуми за дијабетес ги развиваат специјалистите долго време. Како акумулирани податоци, тие периодично се прегледуваа и подобруваа.
Современата дијагностика на дијабетес и проценка на гликемиско ниво се заснова на препораките на СЗО од 1999 година со дополнителни дополнувања (од 1999 до 2015 година).
Главните лабораториски дијагностички критериуми за дијабетес вклучуваат утврдување на концентрацијата на гликоза, гликозилиран (гликозиран) хемоглобин и спроведување на орален тест за толеранција на глукоза за да се потврди дијагнозата. Во процесот на проучување на метаболизмот на јаглени хидрати, ги утврдивме нормите на гликоза во периферната крв (венска) и капиларна крв (од прстот), беа утврдени индикатори за концентрација на гликозиран хемоглобин, нормални и патолошки вредности на гликоза за време на тестот за толеранција на гликоза.
Гликоза во крвта
При проценка на концентрацијата на глукоза, неопходно е да се земат предвид разликите во неговите нормални вредности во венска и цела капиларна крв. Ова може да зависи, на пример, од големината на хематокритот. Затоа, кога динамички го следиш пациентот, подобро е да се користи една технологија за откривање.
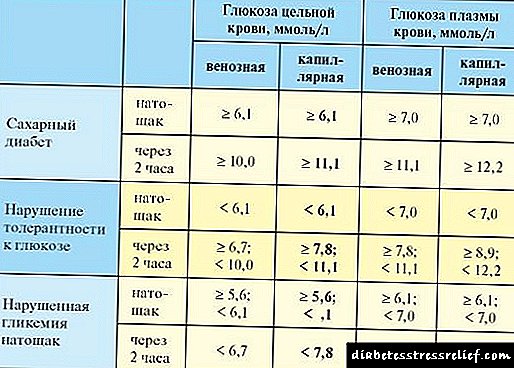
Гликоза за постот значи гликоза утврдена наутро по постот во текот на ноќта најмалку осум и не повеќе од четиринаесет часа. Нормално, гликозата не треба да надминува 5,6 mmol / L за капиларна крв и помалку од 6,1 mmol / L во венска крв. Добиените податоци се повеќе или еднакви на 6,1 mmol / l и повеќе од или еднакви на 7,0 mmol / l, соодветно, служат како причина за повторна анализа и тест за толеранција на глукоза. Дијагнозата на дијабетес мелитус, идентификувана за прв пат, мора да се докаже со повторни анализи за да се утврди фактот на зголемување на гликемијата.
Гликозата во опсег од 5,6 - 6,1 mmol / L на празен стомак во цела капиларна крв и 6,1 - 7,0 mmol / L во венска крв може да укаже на повреда на гликемија.
Треба да се потенцира уште еднаш дека со оглед на тоа што резултатите од анализата се под влијание на бројни фактори (земање на одредени лекови, хормонални нивоа, емоционална состојба, исхрана), глукозата треба да се утврди неколку пати.
Одредување на глициран хемоглобин
Од 2011 година, по препорака на СЗО, утврдувањето на гликувана концентрација на хемоглобин (HbA1c) се користи како дијагностички критериум за дијабетес мелитус.
Нормално се смета за концентрација што не надминува 6,0%. Концентрацијата на HbA1c поголема од или еднаква на 6,5% се смета за критериум за присуство на дијабетес. Во отсуство на сериозни симптоми, се формира заклучок по споредување на две студии - две дефиниции за глициран хемоглобин или по истовремено определување на HbA1c и гликоза.
Тест за толеранција на орална гликоза
Тестот за орална толеранција на глукоза (PHTT) се изведува за да се разјасни дијагнозата на епизоди на гликемија.
Тестот се смета за позитивен (потврда за дијагноза на дијабетес мелитус) ако концентрацијата на гликоза за 2 часа по земањето на 75 грама глукоза кај лице е поголема или еднаква на 11,1 mmol / L.
Тестот за орална толеранција на глукоза е предмет на строги правила. На пример, кај деца, пресметката на гликоза е 1,75 грама гликоза на килограм телесна тежина и не повеќе од 75 грама. Должност на лекарот што присуствува е строго спроведување на сите правила за време на тестот.
Напредни студии
Ако има поплаки што одговараат на присуство на дијабетес, а понекогаш и во случај на случајно (на пример, превентивни прегледи) откривање на покачено ниво на гликоза, доколку е потребно, може да спроведете детални лабораториски дијагностички методи во дијагностицирање на дијабетес. Ваквите тестови вклучуваат: биохемиски студии за крв и урина (биохемиска анализа на крв, определување на Ц-пептид и инсулин, пресметка на отпорност на инсулин, микроалбуминурија), 24-часовно континуирано следење на гликозата (CGMS), имунолошки (откривање на антитела во крвта), генетски.
Користење на мерачи на гликоза во крвта
Дома, глукометрите се користат за следење на нивото на гликоза. Овие уреди се карактеризираат со доволно точност при одредување на содржината на гликоза во капиларна крв (крв од прст) и репродукција на резултатите. Бидејќи одредувањето на гликозата го спроведува самиот болен, за ова се потребни голем број на вештини и дијагностички мерки за да се провери квалитетот на анализаторот (контрола на квалитетот на лентите за тестирање, батеријата). Во болниците и големите комерцијални лаборатории, гликемијата обично се проценува со употреба на биохемиски анализатори со голема точност, чиј квалитет треба да се следи систематски, чии правила се утврдени со наредби на Министерството за здравство на Руската Федерација за да се обезбеди контрола на квалитетот на лабораториските тестови.