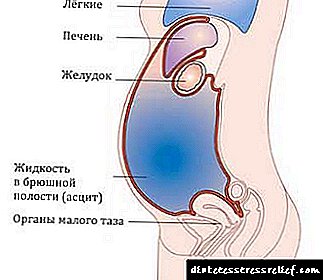
Апсцес или гноен панкреатитис
Апсцес на панкреасот - Ова е празнина исполнета со гној и некротични маси во ткивото на жлездата. Во огромно мнозинство на случаи, се развива по акутен алкохолен панкреатитис. Се карактеризира со појава на треска, болка во појас, леукоцитоза, формирање на тумор во абдоминалната празнина околу две недели по напад на панкреатитис. Дијагнозата се поставува по ултразвук, МРИ или КТ скен на абдоминалната празнина, анализа на биохемиски и општи клинички параметри на крвта. Единствениот ефикасен третман е хируршки дебридимент на апсцесот, проследен со антибиотска терапија.
Општи информации
Апсцес на панкреасот е тешка болест која се развива кај пациенти кои претрпеле панкреатитис (акутно или повторено влошување) или панкреасна некроза со формирање на обележана гноен празнина во жлездата. Болеста е опасна за животот на пациентот, а неговата подмолност лежи во бришење на клиниката против позадината на антибиотска терапија. Затоа во модерната гастроентерологија вообичаено е да се препишат антибиотици за панкреатитис само со истовремени лезии на билијарниот тракт или докажани бактериски компликации. Сите случаи на треска и болка во стомакот во рок од две недели по панкреатитис треба да се сметаат за веројатно апсцес на панкреасот. Единствениот третман што доведува до закрепнување е операција за дренажа на апсцесот. Без операција, смртноста во оваа патологија достигнува 100%.

Апсцес на панкреасот се развива против позадината на акутен панкреатитис, може да се формира во која било форма на патологија, освен едем, 3-4% од случаите на оваа болест резултира со формирање на апсцес. Најчесто откриени против позадината на алкохолен панкреатитис. Причините за формирање на гноен празнина во панкреасот не се целосно јасни. Се претпоставува дека инфекцијата може да се воведе со крвен проток, со пункцијален псевдоцист (ако не се забележува асептик), со формирање на фистула на циста со цревата.
Во огромно мнозинство на случаи, со аспирација и инокулација на содржината на апсцесот, се лачат Ешерихија коли или ентеробактерии. Според студиите од областа на гастроентерологијата, додавање на секундарна инфекција е забележано во скоро 60% од случаите на панкреасна некроза, затоа, при третман на оваа болест, треба да се земе предвид веројатноста за појава на празнина со гноен содржина. Развојот на апсцес е промовиран со тежок панкреатитис со повеќе од три фактори на ризик, постоперативен панкреатитис, рана лапаротомија, ран почеток на ентерална исхрана и ирационална антибиотска терапија.
Кога се јавува акутен панкреатит, ткивото на жлездата е оштетено, поради што ензимите влегуваат и во самата жлезда и во околните ткива, уништувајќи ги. Поради ова, може да започне панкреасната некроза, се формираат псевдоцисти - шуплини исполнети со течна содржина и некротични ткива. Кога влегувате во областа на патолошкиот процес на инфекција, се развива или панкреасен флегмон - тотална гноен фузија или форми на апсцес. Треба да се напомене дека флегмонот е потешка и прогностички неповолна состојба, што во клиниката практично не се разликува од ниту еден апсцес. Покрај тоа, со апсцес во ткивата, може да се формираат повеќе апсцеси.
Симптоми на апсцес
Апсцес на панкреасот се формира долго време - обично најмалку 10-15 дена. Така, во рок од две до четири недели од почетокот на панкреатитис, температурата се крева на фебрилни броеви, се појавуваат студ, тахикардија, се интензивираат болките во горниот дел на стомакот. Болките се слични на појас, прилично силни. Пациентот привлекува внимание на слабост, замор, недостаток на апетит, зголемено потење. Загрижени за гадење, повраќање, по што горчината се чувствува во устата долго време. Постојат сите знаци на интоксикација. На палпацијата на абдоменот, присутно е формирање на тумор и напнатост на мускулите на предниот абдоминален ид.
Компликации
Апсцес на панкреасот е често комплициран со понатамошно ширење на инфекција, формирање на повеќе улкуси во самата жлезда и околните органи. Гној може да тече ретроперитонеално, да се пробие во шупливите органи (црева, желудник), субфренско и периокардно ткиво, плеврални и перикардни шуплини, во врска со кои може да се формира цревен апсцес, субфреничен апсцес, гноен плеврит и перикардитис. Исто така, апсцесот повремено може да се пробива низ кожата со формирање на фистула. Ако theидовите на садот се уништени од ензими, може да се случи силно крварење, понекогаш со фатален исход.
Дијагностика
Апсцес на панкреасот е дијагностициран од специјалист за општа хирургија по темелно испитување на пациентот. Во општата анализа на крв, постои голема леукоцитоза, промена во формулата на леукоцити налево, зголемување на ESR, анемија. Во биохемиски тест на крв, забележително е зголемувањето на нивото на ензимите на панкреасот, хипергликемија. Нивото на урина амилаза е покачено, иако при формирањето на апсцес неговата количина може постепено да се намалува.
Х-зраци преглед на панкреасот апсцес има некои карактеристики. Бидејќи жлездата се наоѓа зад стомакот, сенката на апсцесната празнина може да се преклопи со гасниот меур на желудникот. Затоа, изложеноста треба да биде подолга, а ако се сомнева апсцес, контрастниот медиум се вбризгува во празнината на желудникот и се прави вертикална слика во странична проекција - во овој случај, заоблената сенка со флуидна граница (апсцес) ќе биде зад стомакот. Кога контрастот влегува во шуплината на апсцесот, можеме да зборуваме за присуство на фистула. Исто така, на сликите можете да видите знаци на компресија на цревата, поместување на органи. Левата дијафрагмална купола е висока, неговата подвижност е ограничена, може да има излив во плевралната празнина.
Ултразвук на панкреасот, КТ скенирање на абдоминалните органи ќе ја одреди локацијата и големината на лезијата, бројот на апсцеси. Доколку е потребно, можна е истовремена перкутана пункција со аспирација, испитување и сеење на содржината. Диференцијалната дијагноза се спроведува со псевдоциста на панкреасот, некроза на панкреасот.
Третман на апсцес на панкреасот
Третманот го спроведува абдоминален хирург. Апсцесот е апсолутен показател за рехабилитација и одводнување. Практиката покажува дека перкутаната дренажа на апсцеси доведува до лекување само во 40% од случаите, покрај тоа, со ваква тактика може да се прескокне флегмон, повеќекратни апсцеси и ширење на инфекција на околното панкреасно ткиво. Тоа е причината зошто ендоскопска или класична лаксартомија ексцизија и дренажа на апсцесот ќе биде најдобро решение.
За време на операцијата, се врши внимателно испитување на околните органи, ретроперитонеално ткиво за секундарни апсцеси. Паралелно, на пациентот му е препишана антибиотска терапија според примените култури, лекови против болки, антиспазмодици, инхибитори на ензими. Спроведена терапија со инфузија со цел детоксикација.
Прогноза и превенција
Бидејќи причините за формирање на апсцеси на панкреасот не се целосно разбрани, до денес нема превентивни мерки за развој на оваа патологија по панкреатитис и панкреасна некроза. Така, спречувањето на формирање на апсцес е спречување на панкреатитис - затоа што апсцес може да се формира само против неговата позадина.
Прогнозата за формирање на апсцеси е сериозна: без хируршки третман, смртноста е 100%, по операцијата, стапката на преживување достигнува 40-60%. Исходот на болеста зависи од навременоста на третманот, брзата дијагностика и хируршки третман. Колку порано се постави дијагнозата и се изведува операцијата, толку се подобри долгорочните резултати.
Фактори кои предизвикуваат развој на апсцес
Гноен панкреатитис на панкреасот, или на друг начин апсцес, може да се формира под влијание на целиот список на фактори на провоцирање. Главните се абнормални процеси во панкреасот, развивање од раѓање и прогресија на воспаление во органите од гастроинтестиналниот тракт. Покрај тоа, супурацијата во регионот на жлездата може да ги предизвика следниве феномени:
- прекумерна употреба на производи кои содржат алкохол, прогресивна фаза на алкохолизам, почеста кај мажите отколку кај жени,
- процеси на општа интоксикација на целото човечко тело,
- прогресија на вирусни заразни болести,
- повреда на функционалноста на жолчните канали и жолчното кесе,
- патолошки нарушувања во системот на дигестивниот тракт, како и во црниот дроб,
- разни хируршки процедури за паренхимниот орган,
- продолжена употреба на одредени видови на лекови.
Исто така, развојот на апсцес може да доведе до развој на воспалителен процес во слепото црево.
Развој на активност на панкреасот ензим
Некои медицински студии покажаа дека апсцес на панкреасот може да се развие во услови на интензивна активност на ензимите на панкреасот, произведени од самата жлезда.
Ова се објаснува со фактот дека главната функција на предметниот орган е лачење на хормонални супстанции - инсулин и ензими на панкреасот, кои се активно вклучени во дигестивниот тракт. Откако се во цревната празнина, овие ензими почнуваат да ги активираат и разградуваат протеините, мастите и јаглехидратите, помагајќи му на телото целосно да ги апсорбира овие компоненти. Пред да ензимите се во цревата, тие се неактивни и безопасни.
Но, акутниот панкреатитис или егзацербација на хронично воспаление, доведува до неуспех на сите процеси во панкреасот, што предизвикува предвремено активирање на ензимите на панкреасот, кога тие сè уште се наоѓаат во самата жлезда.
Сето ова станува провокатор на развојот на процеси за само-варење на паренхимниот орган. Како резултат, ткивните структури на органот стануваат воспалени, се појавува сериозна подпухналост, нивниот интегритет е нарушен и се формира апсцес, што доведува до смрт.
Цревен апсцес
Цревниот апсцес е ограничен фокус на гноен воспаление во цревниот ид. Гастроентерологијата ја смета оваа патологија како форма на гнојно-воспалителни процеси во абдоминалната празнина, транзиција на гноен процес од соседните органи или како компликација на хируршки интервенции во абдоминалната празнина. Анатомските и физиолошките карактеристики на абдоминалната празнина, вклучувајќи ги и својствата на перитонеумот и топографијата на органите предизвикуваат формирање на ограничен воспалителен фокус во цревата. Во некои случаи, апсцес во цревата може да се формира како резултат на хематогени (со проток на крв) или лимфоген (со лимфален проток) инфекција, дури и од далечни гнојни фокуси, на пример, со ангина, остеомиелитис, фурункулоза. Во 8% од случаите, специфичната причина за развој на цревен апсцес не може да се утврди.
Причини за цревен апсцес
Главниот етиолошки фактор во развојот на болеста е Ешерихија коли - во повеќе од половина случаи, предизвикувачки агенс може да биде и стафилокок - 9-11%, стрептокок - 7-10%, Pseudomonas aeruginosa - 7-8%, Proteus - 5-8%, до 25 % - анаеробна флора.
Апсцес може да се развие како резултат на директна (контактна) транзиција на инфекција од соседните области, како резултат на перфорација, пенетрација на дуоденален улкус или друг дел од цревата, деструктивен воспаление на слепото црево, перитонитис. Подеднакво честа причина е постоперативните компликации: апсцес може да биде резултат на недоволно ефикасно одводнување, нецелосно отстранување на ефузија или оштетени ткива, супурација на постоперативен хематом и може да се формира по каналот на раната, околу туѓи тела (вклучувајќи дренажи).
Ограничено гноен воспаление може да се организира на неколку начини: со формирање на лезија на местото на инфекција, супурација на заразениот ексудат, акумулација на крв или жолчка во областа на хируршка интервенција, како и со ограничување на патолошкиот процес што се одвива од соседните органи, вклучително и перитонитис.
Третман на апсцес на дебелото црево
Основа за третман на цревни апсцеси е хируршко отстранување на апсцес во комбинација со масивна антибиотска терапија. Антибиотиците се препишуваат од групите на цефалоспорини, аминогликозиди, флуорокинолони, ефикасни против аеробната, анаеробната флора.
Хируршки третман се состои во отворање на фокусот на гноен воспаление, негова рехабилитација и дренажа. Се користи лапаротомски пристап, чија локализација е одредена од местото на апсцесот. Ако локализацијата на гноен фокус не е јасно дефинирана или има тешкотии во дијагностицирањето, се врши медијана лапаротомија, дозволувајќи му на хирургот пристап до сите делови на цревата. Со оштетување на последните делови на цревата, можна е операција преку трансректален пристап. Бидете сигурни дека фокусот на гноен воспаление е исцеден за последователно аспирација на празнење и миење.
Флегмон на желудникот
Флегмон на желудникот - акутна гноен лезија на целиот стомак или нејзиниот дел со ширење на сите слоеви на theидот на желудникот. Болеста е многу ретка, почесто кај мажи 40-60 години.
Основно и средно флегмон на желудникот се изолирани. Секундарниот флегмон е контакт или метастатски, т.е. се развива како компликација на основната болест. Етиологијата и патогенезата на примарниот гастричен флегмон остануваат нејасни.
Предизвикувачкиот агенс на гастричен флегмон е бел и златен стафилококи, стрептококи, E. coli, итн. Најчесто, гастричен флегмон се развива против воспалителна болест (гастритис, заболување од чир на пептик) или мукозни оштетувања (туѓи тела, изгореници, итн.). Предизвикувачкиот агенс на болеста може да навлезе во wallидот на желудникот и од страната на мукозната мембрана и од страната на серозната мембрана (секундарниот флегмон). Најчесто, болеста започнува со пилорен стомак, иако може да започне и со срцева.
Целиот wallид на желудникот, кој има форма на инфилтрат со фибринозни наслаги на дел од мукозната мембрана и серозната обвивка, е прилично брзо вклучен во гноен процес. Процесот има тенденција да се шири, поретко има ограничена гноен лезија на желудникот. Во длабочината на инфилтратот е густ гној, кој може да се добие со пункција со густа игла. Стомакот со гноен лезија станува остро хиперемичен и напнат.
Хистолошки преглед во раните фази открива едем и плетеницата на сите слоеви на wallидот на желудникот во областа на инфилтрат. Како што се развива болеста, се зголемуваат едемите и хиперемијата на ткивата, се зголемува нивната инфилтрација на леукоцити.
Клиничка слика
Флегмонот на желудникот се однесува на сериозни болести. Клиничкиот курс зависи од фазата на болеста, општата состојба на телото, видовите (основно или секундарно) и видот на флегмонот (ограничен или вообичаен), возраста на пациентот, компликации.
Болеста започнува акутно. Температурата се крева нагло на 39-40 ° C.Пациентите се жалат на силна болка во горниот дел на стомакот, што дополнително се намалува, но не престанува целосно, остра слабост, гадење, повраќање, врева воздух, надуеност. Перисталтиката во раните фази е ослабена, а потоа запира. Јазик сув, обложен со бела или сива облога. Пулсот се зголемува на 140 во минута, неговото полнење се влошува. Крвниот притисок се намалува.
Во фаза на тешка гноен интоксикација, може да се појави жолтилото на мукозните мембрани и кожата. Абдоменот е умерено отечен, недоволно вклучен во дишењето или воопшто не е вклучен. Абдоминалниот wallид е напнат и остро болен во сите оддели, особено во горниот дел, каде што понекогаш е можно да се почувствува тркалезна, мека, остро болна формација која го зафаќа целиот епигастричен регион.
Симптомите на перитонеална иритација во почетните фази на болеста се слабо изразени, но како што флегмонот се развива и се шири, тој станува изразен. Сите овие манифестации се повеќе карактеристични за генерализираниот флегмон на желудникот.
Тест на крвта укажува на воспалителен процес - бројот на леукоцити се зголемува на 15-18 x 109 / l, се зголемува ESR, се забележува поместување на формулата на леукоцитите налево. Од голема помош во дијагнозата на гастричен флегмон е прегледот на Х-зраци, во кој се открива мазност и нерамномерност на наборите на мукозната мембрана и отсуството на перисталтика во овој дел од желудникот. Со прогресијата на болеста, може да се открие дефект на полнење со рамномерни, мазни контури.
Можностите за ултразвук со гастричен флегмон се ограничени, но КТ дава важни информации - ограничено задебелување на theидот на желудникот, негово проширување, понекогаш открива гас во идот на желудникот.
Ендоскопското испитување ја олеснува дијагнозата на болеста. Езофагогастроскопија и лапароскопија се одлучувачки методи во предоперативната дијагностика и определување на третманот на гастричен флегмон.
Со гастроскопско испитување, мукозната мембрана на желудникот, најчесто нејзин пилорен оддел, е покриена со фибринозни наслаги и е отечена. Кога гноен процес поминува од соседните органи на стомакот (секундарниот флегмон), може да се набудува испакнатост на theидот на желудникот во погодениот дел. Гастроскопијата треба да се изврши со голема претпазливост, бидејќи со флегмон на желудникот, перфорацијата на wallидот со инструмент лесно може да се случи кога стомакот се протега со воздух.
Лапароскопското испитување на флегмонот на желудникот во почетната фаза го одредува испапчувањето на оментумот во стомакот, може да има фибринозни наслаги во оментумот. Стомакот е хиперемичен во погодената област, отечен, покриен со фибрин. Со прогресијата на болеста, серозен ексудат прво се појавува во абдоминалната празнина, а потоа гноен.
Дијагнозата е тешка, бидејќи болеста е ретка, а симптомите се слични на другите акутни заболувања на абдоминалната празнина: перфориран чир на желудникот или дуоденален улкус, акутен холециститис, акутен панкреатитис, акутен гастритис, гастроентеритис. Со феноменот на перитонитис, дијагнозата на гастричен флегмон е уште потешко да се утврди. Ендоскопско испитување или лапароскопија може да помогне со дијагнозата.
Во најраните фази на болеста, чија дијагноза е можна само со ендоскопско испитување, можете да се ограничите на конзервативен третман: масивна антибиотска терапија, антиинфламаторно и детоксицирање, диета и динамичко набудување.
Хируршки третман е индициран за прогресивна форма на болеста, како и за неефикасно конзервативно лекување на локални форми на гастричен флегмон. Со секундарна флегмона на желудникот, неопходно е активно лекување на основната болест. Колку побрзо се изврши операцијата, толку е подобар исходот на болеста.
Најтипични операции за флегмон на желудникот: негова ресекција во здрави ткива, гастростомија, дренажа на абдоминалната празнина. Обемот на операцијата зависи од состојбата на пациентот, развојот и видот на процесот (ограничен, распространет), компликации. Оптималната интервенција е ресекција на желудник, која може да се изврши во отсуство на компликации и релативно задоволителна состојба на пациентот.
Дури и со оваа радикална операција, оток на ткиво, гноен лезии на wallидот на желудникот не бара само висока хируршка техника, туку и соодветна одредба и опрема. Во услови на перитонитис, вообичаен процес, посоодветно е да се ограничиме на гастроентероанастомоза или гастростомија во врска со решетки долж theидот на желудникот до мускулниот слој, третман на wallидот со антисептици, чипсување со антибиотски раствори и завршување на операцијата со дренажа на абдоминалната празнина.
Горниот засек на средната линија ја отвора абдоминалната празнина. Со флегмон, кој влијае на дел од стомакот, се изведува ресекција. Со вкупно оштетување на органите, ако гастроректомијата не може да се изврши заради сериозноста на состојбата на пациентот, операцијата се состои во одводнување на абдоминалната празнина со воведување на дренажни цевки и разграничување на газо-тампони. Преку посебен засек во левиот хипохондриум, дренажата се изведува со неколку странични отвори во левиот субфреничен простор до дното на стомакот.
Втората дренажа и тампон се изведуваат преку засек во десниот хипохондриум и водат низ подхепаталниот простор до малиот оментум. Третата дренажна цевка се внесува во вреќата за полнење преку отвор направен во гастроинтестиналниот лигамент: дренажата се доведува до задниот wallид на желудникот и се носи преку среден засек. Операцијата е завршена со воведување постојана сонда во стомакот.
Со флегмон на желудникот, комплициран со широко распространет гноен перитонитис, со неправилен извор на инфекција, се формира лапаростомија со последователна фаза-по-фаза санитација на абдоминалната празнина.
Во постоперативниот период е индицирана масивна антибиотска терапија, терапија со детоксикација, перитонеална дијализа, кардиоваскуларни и симптоматски агенси. Од првите денови, неопходно е активно да се бориме со пареза на желудникот и цревата. Терапијата за детоксикација вклучува присилна диуреза, екстракорпорални методи на детоксикација, корекција на волумични, протеини, електролитни нарушувања. Имунотерапијата зазема значајно место - употреба на специфични имуноглобулини, пентаглобин, sandobulin и gabriglobin.
За третман на перитонитис се користи планирана санитација на абдоминалната празнина преку лапаростомија, со употреба на изведена некректомија, миење на абдоминалната празнина со антисептички раствори. Стомакот се мие преку постојана сонда 1-2 пати на ден со 1-2% раствор на натриум бикарбонат за чиста вода.
Уште од првите денови се стимулира цревна подвижност.
Од компликациите на гастричниот флегмон, треба да се забележи гноен перитонитис, сепса, повеќекратна слабост на органи, секундарно крварење, што може да доведе до смрт на пациентот.
Прогнозата зависи од општата состојба, возраста на пациентот, преваленцата и брзината на болеста, гноен интоксикација, компликации и, конечно, од навременоста на дијагнозата и третманот на пациентот. Прогнозата за гастричен флегмон е неповолна, смртноста е голема.
Цревниот флегмон
Цревниот флегмон - акутно гноен воспаление на цревниот ид. Болеста е ретка, се забележува главно на возраст од 35-55 години подеднакво често кај мажи и жени, но се јавува и кај деца од 2 месеци и постари. Цревниот флегмон може да биде примарен или секундарен (метастатски или контакт).
Етиологијата и патогенезата на примарниот флегмон остануваат нејасни. Предизвикувачки агенси на болеста се E. coli, стафилококи, поретко стрептокок. Воспалителни заболувања на дебелото црево, туѓи тела, хелминтична инвазија, нарушувања на циркулацијата во садовите на мезентерија како резултат на лепило заболување, цироза може да доведе до цревен флегмон. Во некои случаи, флегмонот е компликација на ентеритис и колитис.
Најчесто, цревниот флегмон е локализиран во терминалниот илеум со последователно ширење на целиот илеум и јејунум. Понекогаш воспалителниот процес може да го фати дебелото црево: слеп, растечки, попречен дебелото црево, опаѓачки и сигмоиден. Степенот на воспаление може да варира: од неколку сантиметри до метар или повеќе, а можеби и сегментални лезии на цревата.
Дифузно воспаление започнува во субмукозниот слој и се шири и по цревата и целата дебелина на нејзиниот ид. Ширењето на воспалението на перитонеумот може да доведе до цревна перфорација. Воспалителниот инфилтрат значително го стеснува цревниот лумен како резултат на загуба во способноста на мускулниот слој да се контрахира на опструкција. Во доцните фази, кога цревната пареза се приклучува на воспалителниот процес, луменот на цревата значително се зголемува.
Со цревен флегмон не се јавува тотална лезија на цревата, туку алтернација на погодените области со непроменета. Наспроти позадината на спазам и инфилтрација на цревата, се утврдува остра хиперемија на серозна обвивка. Повеќе миленичиња се видливи под мукозната мембрана. Потоа, серозната мембрана на цревата е покриена со фибринозна плакета.
Снабдување со крв во цревата од садовите на мезентерија е зачувано, дури и вазодилатација е забележана наспроти позадината на едемот на мезентерија. Лимфните јазли во коренот на мезентерија може да се зголемат. Во иднина, како резултат на воспалителниот процес по должината на цревата, се развива леплив процес, во кој неколку јамки на цревата се вклучени со формирање на меѓу-интестинални апсцеси и фистули.
Клинички тек и дијагноза
Болеста започнува одеднаш со болки во стомакот, треска до субфебрилни броеви. Со развојот на цревниот флегмон, општата состојба на пациентот е значително нарушена. Загрижени за болки во стомакот (локализацијата на болката може да варира), слабост, треска до 39-40 ° C, зголемен замор, гадење, повраќање. Клиничката слика на акутен абдомен постепено се зголемува. Јазикот е обложен со бела или сива боја. Абдоменот не е доволно вклучен во дишењето, тој е умерено дистиниран.
Болката се одредува според локализацијата на флегмонот на цревата. Понекогаш може да се чувствувате преку абдоминалниот wallид издолжено, меко, мазно, болно задебелување по цревата. Со прогресијата на болеста, се појавуваат перитонеални симптоми: јазикот е сув, обложен со плакета, абдоменот е отечен, не учествува во дишењето, тој е рамномерно напнат, без јасна локализација на болката, се појавуваат симптоми на перитонеална иритација. Може да има одложување на столицата и бензинот, понекогаш дијареа. Општата состојба значително се влошува како што се зголемува гноен интоксикација.
Во акутниот тек на болеста, се забележува леукоцитоза, зголемување на ESR, промена на формулата на леукоцити лево.
Со изразена слика на гноен перитонитис со непозната причина и апсолутни индикации за операција, цревниот флегмон може да стане оперативен наод. Во абдоминалната празнина, облачно ексудат или крвав излив, зафатеното црево е отечено, зголемено, неговиот wallид е остро задебелен, густ или конзистентен налик на паста. На серозната мембрана на цревната фибринозна облога.
Во хронична форма на цревен флегмон, воспалителните феномени не се јасно изразени, општата состојба е нарушена малку, температурата не се зголемува, но преовладуваат феномените на цревна стеноза и развојот на лепило заболување.
Акутниот цревен флегмон мора да се разликува од акутни воспалителни заболувања на абдоминалните органи: акутен апендицитис, акутен холециститис, акутен панкреатитис, егзацербација на пептичен улкус на желудникот и дуоденумот, акутно воспаление на матката, акутна опструкција на дебелото црево.
Хроничниот цревен флегмон мора да се разликува од тумор на дебелото црево, хроничен апендицитис, колитис, гастритис, воспаление на матката, цревна туберкулоза, актиномикоза, лимфогрануломатоза, апендикуларен инфилтрат. Такво изобилство на болести (со редок флегмон на дебелото црево), отсуството на симптоми типични за оваа болест во голема мера ја комплицира дијагнозата. Точна дијагноза често се утврдува само за време на операцијата.
Специјални методи на истражување, ултразвук, КТ, чии можности се ограничени со цревна пареза, акумулација на гас, во некои случаи овозможуваат откривање на задебелување на цревниот ид, понекогаш достигнувајќи 2 см, хипохеоност, намалена перисталтика во одредена област. Резолуцијата на КТ во овој случај е поголема од ултразвук.
Во хроничен тек на болеста, можно е рендгенско испитување на цревата. Во овој случај, се утврдува дефект на полнење со мазни, јасни контури, што значително го стеснува цревниот лумен. Полнење на дефекти може да се наоѓа во неколку делови на цревата. Дијагнозата е помогната со лапароскопско испитување, во кое се открива абдоминална ефузија, задебелена густа пресека на цревата со хиперемија, лоцирање на крварења и фибринозни преклопи.
Меѓу компликациите на цревниот флегмон се разликуваат гноен перитонитис, формирање на цревни апсцеси и фистули, интестинална опструкција, лепило заболување.
Видови на формации и причините за нивното појавување
- Видови на формации и причините за нивното појавување
- Симптоми и дијагноза на болеста
- Третман на болест
Гноен формации лоцирани во абдоминалната празнина, гастроентеролозите се поделени на интраперитонеална (интраперитонеална), ретроперитонеална (ретроперитонеална), висцерална (интраорганска, интраорганска).
Формациите на првите 2 групи се наоѓаат во анатомски кеси и џебови во абдоминалната празнина и во клеточниот простор на ретроперитонеални влакна.
Интраоргански апсцеси на абдоминалната празнина се наоѓаат во wallsидовите на внатрешните органи. На пример, во паренхимот на панкреасот, хепатални лобуси.
Пластичната способност на абдоминалниот ид помага да се ограничи воспалението. Постепено се формира пиогена капсула, што го спречува ширењето на гној.
Образованието по локација е поделено во 3 групи:
- интраперитонеална - тие вклучуваат интеринтестинални, карлични, параколични, субфренични и оние лоцирани во десниот или долниот лев квадрант,
- ретроперитонеална - перинефрална, панкреасна,
- висцерална - спленична, хепатална.
Потеклото на апсцесот е:
- посттрауматско
- постоперативна
- метастатски
- перфориран.
Следниве микроорганизми учествуваат во развојот на воспалението:
- цревна микрофлора,
- аеробни грам-негативни бацили,
- микробни здруженија
- амебска инвазија,
- габи
- стрептококи,
- стафилококи.
Апсцес на абдоминалната празнина може да се формира по операцијата, траума на абдоменот, инфекција, како и по перфорација на theидовите на органи и воспалителни процеси што се случуваат во радарот.
Инфекцијата може да влезе во абдоминалната течност по прекин на цревата или воспален воспаление на слепото црево.
Движејќи се во различни насоки, бактериите формираат фокуси на воспаление во различни области на абдоменот. На пример, субфренски тип на апсцес.
По деструктивен воспаление на слепото црево, се формира пробив на дуоденален улкус или желудник, се формира цревен тип на апсцес.
Гноен перитонитис, кој пациентот можел претходно да го претрпе, исто така доведува до тоа. Обично, формацијата се појавува еден месец по оваа болест.
Симптомите на болеста се различни, во зависност од големината на апсцесот и каде се наоѓа. Болката се чувствува под задниот дел на грбот, свиткување на нозете го зајакнува.
Апсцес може да се формира по третман на воспаление на женските генитални органи (анекситис, параметритис, акутен салпингитис и други).
Ензимите кои делуваат на околното влакно околу панкреасот формираат воспалителен процес во присуство на панкреатитис.
Акутниот холециститис во некои ситуации е провокативен фактор за формирање на апсцес во абдоминалната празнина.
Овие формации често имаат полимикробна пиогена флора, која комбинира и аеробни и анаеробни здруженија на микроби.
Симптоми и дијагноза на болеста
Сите видови апсцес на почетокот на болеста имаат слични симптоми:
- интоксикација
- студ
- зголемување на температурата
- треска
- отчукувања на срцето и чукање на срцето
- напнати стомачни мускули
- губење на апетитот
- гадење
- запек
- ако формацијата се наоѓа веднаш до мочниот меур, тогаш има чести нагони за мокрење.
Палпацијата може да го одреди апсцесот со појава на болка. Субфреничните апсцеси имаат неикспресивни симптоми, а надградбата на абдоминалниот мускул укажува на формирање на мезогастрично ткиво.
Болка под ребрата, што се протега на рамо и скапуларен регион, се јавува со субфренски апсцес.
Симптоми на капсула на гној во пределот на карлицата вклучуваат чести мокрење, болки во стомакот и иритација на цревата. Ретроперитонеалниот апсцес се карактеризира со болка во долниот дел на грбот.
Со болест што се јавува во просторот Даглас, пациентите чувствуваат притисок и тежина. По ова, колика се јавува во долниот дел на стомакот, треската се зголемува.
Меѓупротестичните форми на апсцесот се карактеризираат со умерена болка во болка, која нема одредена локализација, подуеност.
За време на првичниот преглед, терапевтот треба да обрне внимание на присилното држење на телото, донесено од пациентот, со цел да се намали болката: свиткување, лежење на грб, од негова страна и други.
Лекарот ќе го испита јазикот и ќе го палпира абдоменот. Ова ќе му овозможи да ги идентификува болните места што ќе одговараат на локацијата на апсцесот (во карлицата, под ребрата и така натаму).
Потребно е и екстерно испитување на телото, бидејќи суб-дијафрагматскиот апсцес ги свиткува градите, движејќи ги ребрата.
За да се утврди точната дијагноза, пациентот мора да помине неколку тестови:
- биохемија во крвта
- општ тест на крвта
- уринализа
- биоматеријал за сеење бактерии.
Ако собраните податоци не се доволни, тогаш лекарот ќе го упати пациентот за понатамошно испитување.
Останатите апсцеси ќе помогнат да се идентификува панорамска радиографија на абдоминалната празнина.
Употребата на фистулографија, иригоскопија, Х-зраци на гастроинтестиналниот тракт со контрастно средство го одредува степенот на раселување на желудникот и цревата со инфилтрат. Најинформативно ултразвучно испитување.
Испитувањето на пациенти со апсцес се заснова на употреба на:
- Рендгенско испитување,
- Ултразвук
- КТ
- скенирање на радиоизотопи.
Кога апсцесот се наоѓа во близина на дијафрагмата, може да се појават плеврален излив, намалена подвижност и висока позиција на куполата на мускулот на дијафрагмата и други симптоми.
Причини за гноен панкреатитис
Земајќи ги предвид сите случаи на сериозна состојба на пациентите, 10-15% е доделен на развој на гнојни компликации. Ова значи дека на секои 10 пациенти страдаат од гноен панкреатитис. Инфекцијата што продира во панкреасот не е доволна за да се влоши состојбата со сериозни последици, неопходна е комбинација на многу фактори. Прекршувања во структурата на каналите, крвните садови, мукозата на панкреасот доведуваат до гноен воспаление. Развојот на оваа состојба е придружен со голем број основни причини:
- прекумерна потрошувачка на алкохолни пијалоци (алкохолизам),
- продолжено изложување на токсични материи,
- бактериски инфекции
- камења во жолчните канали и мочниот меур,
- болести на дигестивните органи (чир на желудник, воспаление на дуоденалната мембрана),
- несакан ефект од земање лекови кои негативно влијаат на работата на панкреасот,
- последиците од операцијата
- резултат на повреди на панкреасот,
- воспаление на слепото црево
- наследноста.
Здрав орган произведува неактивни ензими, движејќи се по дигестивниот тракт во кој тие се активираат. Со панкреатитис, ензимите стануваат активни директно во панкреасот, кородирајќи ги нејзините wallsидови. Процесот е влошен од многу дополнителни фактори и акутниот процес на воспаление е комплициран со оштетување на каналите, крвните садови, појава на пустуларни фокуси.
Правилното функционирање на органот е нарушено, воспалението може да оди во органите на абдоминалната празнина. Гноен исцедок, навлегување во крвта, абдоминалната празнина го труе телото, го нарушува функционирањето на виталните органи.
Третманот на болеста
Предуслов за третман на болеста е болница.
Пациент со дијагноза на гноен панкреатитис треба веднаш да биде сместен во болница под постојан надзор на лекарите. Едематската фаза на болеста се изведува под слоганот - студ, гладен, мирен.
Одмор во кревет што му се припишува на пациентот, сонди на гастрична лаважа со ладна вода и примена на мраз на стомакот доведуваат до намалување на воспалението. Целосно гладување се постигнува со запирање на производството на ензими, како резултат - намалување на болката. За зајакнување на резултатот, се пропишани инјекции за анестезија (папаверин, нон-бања) и лекови кои го намалуваат производството на ензими (алмагел, тразилол), диуретиците го намалуваат едемот.
Во акутниот период на болеста, која е придружена со хеморагија, супурација на ткивата на панкреасот, бара хируршка интервенција. Правилно избраната тактика може да ја елиминира интоксикацијата, да спречи дехидрирање и да спречи целосно уништување на жлездата. Хируршка интервенција не може да се спроведе во случај на шок состојба на пациентот и невозможно излегување од него.
Операција која ви овозможува да се елиминира гниењето на wallsидовите на мукозата се нарекува лапаратимија. Навлегувајќи во абдоминалната празнина, под постојано следење на опремата, лекарот ја одредува локацијата на апсцесите и ги отстранува. Во исто време, се врши преглед на жолчното кесе, а според неговата состојба се донесува одлука (отстранување или дренажа).
Ефектот на инфекции
Развојот на гноен-некротични процеси во шуплината на паренхимниот орган против позадината на заразни или вирусни заболувања се јавува како резултат на навлегување на патогени во организмот преку жолчните канали, што придонесува за воспаление на нејзините ткивни структури.
Инфекцијата на жлездата може да придонесе за развој на гнојни фокуси, кои со текот на времето стануваат поголеми и, на крајот, можат да пукнат. Овој феномен ќе обезбеди моментално ширење на гнојни маси во околните органи и ткива, обезбедувајќи развој на општ процес на интоксикација.
Во такви ситуации, веројатноста за смрт е еднаква на 100 проценти.
Дифузни гноен-некротични процеси во паренхимниот орган се нарекуваат панкреасен флегмон. Флегмонот, исто така, се развива под влијание на заразни патогени, наспроти позадината на некротични процеси кои се развиваат по активирањето на активноста на панкреасните ензими. Сето ова може да доведе до неповратно нарушување на функционалноста и другите внатрешни органи, што без соодветно лекување сигурно ќе доведе до смрт на пациентот. Затоа, многу е важно да се обрне внимание на сите манифестирани знаци на нарушена функционалност на паренхимниот орган.
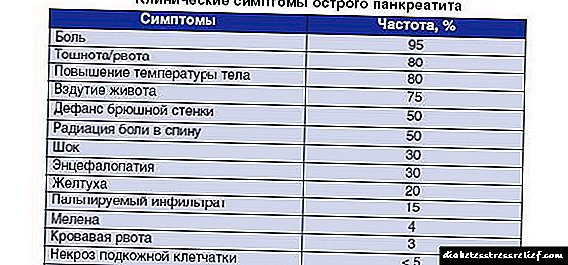
Главната симптоматологија со гноен панкреатитис
Развојот на апсцес може да придонесе за манифестација на многу симптоматски знаци, како што се:
- постојано чувство на гадење
- редовно интензивно повраќање што не носи олеснување на општата состојба,
- губење на апетитот, до нејзино целосно губење,
- надуеност на абдоменот.

Важно е да се напомене дека развојот на ова патолошко оштетување на работниот капацитет на жлездата придонесува за интензивно слабеење во позадина на нарушена функционалност и други органи на дигестивниот тракт.
Покрај тоа, симптомите на апсцес на панкреасот може да се манифестираат на следниов начин:
- појава на болни напади во епигастричниот регион,
- зголемено отчукување на срцето,
- сензации на треска против позадината на покачена телесна температура на пациентот,
- тешко дишење
- намалување на крвниот притисок,
- нарушувања на столицата со развој на дијареја или запек,
- влошување на општата благосостојба на пациентот.
Со панкреатитис на гноен облик на курсот, пациентот постојано чувствува непријатност, дури и во моменти на целосно отсуство на болка во епигастричниот регион. Оваа патологија ја привлекува целата енергија и сила на пациентот. Со какво било ненадејно движење на телото или со кашлање, може да се појави неподнослива акутна болка.
Медицинските научници, врз основа на студии, тврдат дека формирањето на апсцес, во повеќето случаи, започнува на 2-3 недели, по засилен напад на панкреасно заболување на жлездата.
И првата симптоматска манифестација на гноен облик на панкреасна болест е појава на акутна болка во епигастричниот регион со враќање во скапуларната област на грбот. Болката може да има толку интензивна манифестација што пациентите честопати не можат да издржат и да ја изгубат свеста против позадината на формирањето на болка во шок.
Прогресивната фаза на апсцесот се карактеризира со појава на кожата во папочната област и абдоменот на темни или бургундски точки. Во поретки случаи, такви манифестации може да се појават на страничните страни на абдоменот.
Дијагностички методи
Идентификација на развој на апсцес е можно по серија дијагностички процедури. Првиот чекор е да се направат тестови на крвта за општа клиничка и детална студија, како и уринализа и рендгенска процедура за сите органи лоцирани во перитонеалната празнина.
Во некои случаи, може да бидат потребни дополнителни методи на истражување за да се потврди дијагнозата. Во такви случаи, пациентот е испратен на ултразвучно скенирање, по што лекарот точно може да го утврди местото на гноен лезија или локализацијата на цистичните формации.
Покрај тоа, метод на лапароскопско испитување може да се користи за да се идентификува стадиумот на развој, видот и сериозноста на патологијата, без употреба на хируршка интервенција.
Има случаи кога дијагнозата на апсцес станува многу тешка, поради доцниот третман на пациентот за медицинска помош. Во почетните фази на развој на патологија, нејзината целосна дијагностика може да се спроведе во обични стационарни услови.
Во тежок случај, дијагнозата на гноен панкреатитис се спроведува во единицата за гастроентеролошки или интензивна нега, што ќе го спаси пациентот од смрт.
Методи на лекување
Терапевтски методи за третман на панкреатитис со апсцес се спроведуваат само откако пациентот е хоспитализиран во болница, под строг надзор на квалификувани и компетентни специјалисти. Принципот на третман е употреба на глад, студ и одмор. Овие компоненти се во состојба да го олеснат воспалението и да ги нормализираат перформансите на панкреасот.
Третманот на апсцес се состои во спроведување на постапки за чистење на шуплината на желудникот со употреба на ладна вода, како и во целосен одмор.
За да се отстранат некои симптоматски знаци на патологија и да се олесни воспалителниот процес, пациентите се охрабруваат да применат студ на панкреасот. Покрај тоа, се препорачува посебен алкален пијалок, кој може да се користи минерална вода без гасови, како и строга диета.
Блага форма на гнојно заболување се третира со поставување на изметници со лекови против болки и диуретици неопходни за олеснување на отокот. Најефективни лекови за болка се Хепарин и Новокаин, а меѓу лекови кои ја намалуваат секреторната функција на жлездата, Алмагел, Трасилол и Ринисан се најефикасни.
Тешките форми на апсцес, придружени со хеморагии и формирање на мултифокална лезија на панкреасот, бараат итна операција. Контраиндикација за таков метод на лекување може да биде исклучително сериозна состојба на една личност и голема веројатност за смрт пред крајот на операцијата.
Еден од најмодерните методи на операција на панкреасот е лапаратимска интервенција, која со правење мала дупка во абдоминалната празнина ви овозможува да стигнете до лезијата и да ја елиминирате без да ја пресечете абдоминалната празнина. Текот на оваа хируршка интервенција се контролира со помош на специјален апарат, кој истовремено спроведува целосно скенирање на оперираниот орган.
Развојот на гноен панкреатитис е многу сериозна патологија, бидејќи нејзините компликации се некомпатибилни со животот на човекот. Затоа, само навремената дијагностика и квалификуваниот третман ќе помогнат да се избегнат компликациите и да се спаси животот на пациентот.
Зошто апсцеси се јавуваат со воспаление на панкреасот
Причините зошто шуплините исполнети со гној во панкреасот сè уште не се целосно разбрани. Експертите веруваат дека главната за развој на апсцес може да биде:
- Надворешна инфекција
- Непрофесионална пункција на главата на псевдоцисти,
- Појавување на фистула сместена помеѓу циста и цревата,
- Неправилен третман на панкреасот или негово прекинување премногу рано.
 Според статистичките податоци, во главниот дел на случаи кога сее гној со апсцес, се откриваат бактерии и коли кои предизвикуваат цревна инфекција. Ако пациентите имаат панкреасна некроза, голема веројатност за секундарна инфекција која провоцира развој на празнина со гној. Тие се изложени на ризик и се испитуваат особено внимателно.
Според статистичките податоци, во главниот дел на случаи кога сее гној со апсцес, се откриваат бактерии и коли кои предизвикуваат цревна инфекција. Ако пациентите имаат панкреасна некроза, голема веројатност за секундарна инфекција која провоцира развој на празнина со гној. Тие се изложени на ризик и се испитуваат особено внимателно.
Што се однесува до механизмот на формирање на таква празнина, тоа е сосема јасно. По акутен напад, панкреасното ткиво се подложува на делумно распаѓање.
Неразвиените ензими влијаат на површината на жлездата и околните органи, уништувајќи ги. Ова доведува до раст на псевдоцисти или развој на панкреасна некроза, кои се основа за развој на гнојни шуплини. Ако инфекција навлезе во нив, тоа или придонесува за развој на гноен фузија од големи размери, или провоцира појава на апсцес. Флегмонот според системот за класификација на МКБ се однесува на посериозни болести со неповолна прогноза, сепак, клинички е скоро ист како апсцес, изразен во единечна празнина. Затоа, пациенти со сомнителни апсцеси, лекарите треба да испитаат што е можно повнимателно за да го исклучат присуството на флегмон во нив.
Превентивни мерки за спречување на апсцеси на панкреасот
Бидејќи точните причини за појава на апсцеси на панкреасот по акутен напад на панкреатитис или поради панкреасна некроза сè уште не се целосно разјаснети, не постои точен список и нивна превенција. Лекарите препорачуваат да се преземат мерки за да се спречи развојот на овие болести, бидејќи гноен шуплини се формираат исклучиво против нивната позадина. Да го направите ова:
- Откажете се од лошите навики,
- Не прејадувајте, бидејќи со прекумерна тежина се зголемува ризикот од развој на болеста,
- Редовно испитајте дали има луѓе во семејството кои страдаат од болести на панкреасот или жолчни камења.
 Ако некое лице веќе претрпело вакви болести, треба да се придржува кон строга диета, целосно да ги елиминира алкохолот, шеќерните сосови, масните и зачинетите јадења. Неговото времетраење зависи од тежината и времетраењето на болеста.Во исто време, диетата треба да содржи јадења со висока содржина на протеини, зеленчук и овошје со висок процент на каротин, витамин Ц. Не можете да јадете пржена, пушеле производи, производи од брашно од интегрално пченица. Треба да избегнувате јадења со многу растителни влакна, бидејќи го стимулира производството на хормони кои негативно влијаат на панкреасот.
Ако некое лице веќе претрпело вакви болести, треба да се придржува кон строга диета, целосно да ги елиминира алкохолот, шеќерните сосови, масните и зачинетите јадења. Неговото времетраење зависи од тежината и времетраењето на болеста.Во исто време, диетата треба да содржи јадења со висока содржина на протеини, зеленчук и овошје со висок процент на каротин, витамин Ц. Не можете да јадете пржена, пушеле производи, производи од брашно од интегрално пченица. Треба да избегнувате јадења со многу растителни влакна, бидејќи го стимулира производството на хормони кои негативно влијаат на панкреасот.
Што се однесува до предвидувањата на болест како што е апсцес, тие се недвосмислени - без хируршка интервенција, нејзиниот исход ќе биде фатален. Доколку се спроведе навремено и професионално, последователната терапија се спроведуваше правилно и вредно, шансите за закрепнување значително се зголемуваат. Може да биде комплетна ако не ги занемарите препораките на лекарите, да го следат сопственото здравје и да не го изложувате телото на прекумерни товари. Главната работа за целосен лек е да побарате помош што е можно поскоро, без да чекате за катастрофално влошување.
Информациите за панкреасот се дадени во видеото во овој напис.
Превентивни мерки
Гноен панкреатитис се однесува на болест која е полесно да се спречи отколку да се лекува. Набудувајќи ги некомплицираните превентивни мерки, можете да избегнете проблеми со панкреасот:
- Следење на здравјето, навремено дијагностицирање на болести на гастроинтестиналниот тракт. Почетокот на првите симптоми бара специјалистички совет.
- Правилно, ефикасно лекување на болести во согласност со упатствата на специјалисти.
- Прејадувањето, алкохолот, пушењето се непријатели на здрав начин на живот, пријатели на гастроинтестинални заболувања. Следејќи диета, правилната исхрана ќе помогне во спречување на заболувања или спречување на компликации во хроничниот процес на болести на гастроинтестиналниот тракт.
Закани за болеста
Навремена дијагноза е зачуваниот живот на една личност.
Последиците од болеста се сериозни. Гниење на theидовите на панкреасот доведува до ослободување во крвта на производот за распаѓање на органот и произведени ензими, што доведува до труење на телото. Интоксикацијата и силната болка го доведуваат пациентот во состојба на шок. Труењето со каросеријата не поминува без трага. Провоцира бубрежна слабост, жолтица, пулмонален едем.
Вишокот на ензими произведени негативно влијаат на абдоминалната празнина. Последица е компликација на перитонитис. Важно е, кога се дијагностицира, целосно да се откажете од алкохолни пијалоци. Пиењето алкохол со тешка форма на гноен панкреатитис ја удвојува стапката на смртност. Тешкото труење на телото со токсини во комбинација со гнојни компликации го зголемува ризикот од смртност. Доцниот развој на компликации (сепса, апсцес, флегмон) ја влошува позитивната прогноза за закрепнување.
Диета за гноен панкреатитис
За време на периодот на третман, не заборавајте да следите диета.
Усогласеноста со специјална исхрана го надополнува процесот на лекување, зголемувајќи ги шансите за закрепнување:
- Најважно е отсуството на алкохол.
- Целосно одбивање на храна за време на егзацербација на болеста.
- Нискокалорична, урамнотежена диета за време на ремисија. Храната се зема во мали порции 5-6 пати на ден.
- Бидете сигурни да пиете многу. На денот, пациентот пие најмалку 1,5 литри вода (зелен чај, минерална мирна вода, супа од дива роза).
- Главниот производ на пациентот е зеленчук. Варен, суров, печен, парен зеленчук содржи витамини, корисни микроелементи и да ги врати нарушените перформанси на панкреасот.
- Забраната за пушено, пржено, брашно, гликоза.