Панкреатитис и асцити
Панкреатитис е воспалителна болест на панкреасот, во која ензимите излачувани од него се активираат во самата жлезда, наместо да се фрлаат во дуоденумот. Болеста може да се манифестира на било која возраст како независна патологија, и против позадината на други болести на гастроинтестиналниот тракт.
Панкреатитис обично се дели според природата на лезијата, присуството на инфекција, морфолошки знаци, како и текот на болеста.Во однос на текот на болеста, нејзината клиничка слика разликува:
- Акутен панкреатитис, во кој патологијата се развива брзо, има изразена симптоматологија.
- Акутен рекурентен панкреатит, во кој симптомите се изговараат, но се појавуваат периодично.
- Хроничниот панкреатитис, во кој симптомите не се изговараат, но се постојани, се влошуваат од различни фактори. Хроничниот панкреатит се одвива во две фази: егзацербација и ремисија.
За возврат, акутниот панкреатитис се јавува во неколку фази:
- ензимски: 3-5 дена,
- реактивна: 6-14 дена,
- фаза на секвестрација: почнувајќи од 21-ви ден,
- исход: 6 месеци или повеќе.
Хроничниот панкреатит е поделен на два вида во однос на причината за појава:
- Примарен панкреатит: се јавува како независна болест.
- Секундарна панкреатитис: се јавува против позадината на други гастроинтестинални патологии, на пример, заболување од жолчното кесе, дуоденални улкуси.
Причини за болеста Главните причини за акутен панкреатитис се консумирање алкохол и пушење, нарушено одлив на жолчката поради лезии на билијарниот тракт, присуство на холелитијаза и неизбалансирана диета. Но, исто така, патологијата може да предизвика повреди или операции на панкреасот и употреба на одредени лекови без консултација со лекар.
Симптоми Симптомите на акутен панкреатитис зависат од природата на неговиот тек.На пример, кај акутен панкреатит, некое лице може да се пожали на болка во горниот дел на стомакот на рафален, горен карактер, гадење, повраќање, лабава столица со честички на недостигната храна, општа слабост, треперење во телото, треска до 38 степени.Во хроничен панкреатит, симптомите се помалку изразени и се трајни. Болеста може да се идентификува со присуство на монотони болки на херпес зостер, влошени после јадење масна храна, со ретки гадење и повраќање, нарушена столица и слабеење.
Дијагноза За да дијагностицирате болест, ќе ви треба итна консултација со гастроентеролог или хирург. Следно, овие лекари ќе ве упатат кон неопходните дијагностички мерки, кои може да вклучуваат:
- биохемиски и општ тест на крвта,
- Ултразвук на абдоминалната празнина,
- КТ или МРИ
- ендоскопска ретроградна холангиопанкреатографија (ERCP): преглед на жолчните и панкреасните канали.
Третман Само-лекувањето на панкреатитис дома не само што може сериозно да го оштети здравјето, туку и да доведе до смрт. Затоа, ако откриете карактеристични симптоми, треба да се јавите кај гастроентеролог за да ја препишете потребната терапија.Прво на сите, постот е пропишан за да се намали товарот од жлездата и мразот се нанесува на горниот дел на стомакот за да се намали болката.
- антиспазмодични олеснувачи на болка,
- лекови за намалување на панкреасот
- антиоксиданти и витамини.
Операцијата е пропишана за смрт на жлезда (панкреасна некроза) или неефикасност на конзервативен третман.
Компликации Акутниот панкреатитис може да се влоши со панкреасна некроза, формирање лажна панкреасна циста, панкреас апсцес, панкреатогени асцити и белодробни компликации.Во хроничен панкреатитис може да се појави панкреасна ендокрина инсуфициенција, што доведува до развој на дијабетес мелитус.
Ако не сакате да се соочите со панкреатитис, треба да се откажете од алкохол и пушење, да јадете рационално и урамнотежено и навреме да се консултирате со лекар ако се сомневате во заболување од жолчни камења, патологија на билијарниот тракт.
Зошто течноста се акумулира во абдоминалната празнина?

За многу години, неуспешно се борите со гастритис и чиреви?
Раководител на Институтот: „beе бидете воодушевени колку е лесно да се лекувате гастритис и чиреви едноставно со тоа што секој ден ќе го земате.
Карактеристични симптоми на азити се зголемување на интра-абдоминалниот притисок, зголемување на абдоменот од акумулираната течност.
За третман на гастритис и чиреви, нашите читатели успешно користат чај од монашки. Гледајќи ја популарноста на овој производ, решивме да го понудиме на вашето внимание.
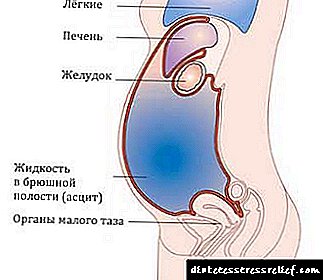
Асцити (абнормална акумулација на течност) го нарушува функционирањето на белите дробови и органите на гастроинтестиналниот тракт.
Причините за акумулација на течност можат да бидат различни: асцити може да се појави поради неколку нарушувања на телото, патологија на органи. Најчеста причина за азити може да биде цироза.
Дијагноза на асцити се јавува со употреба на ултразвук и преглед на лекар. По дијагностицирањето, третманот трае многу време. Треба да заштедите лице од асцити и од болест што ја предизвикала во исто време.
Времетраењето на курсот, сериозноста на болеста, понатамошната прогноза зависи од здравјето на луѓето, причината за болеста. Аcites може да се појави одеднаш или постепено во текот на неколку месеци.
Симптомите на асцит почнуваат да се манифестираат ако во абдоменот се акумулирале повеќе од еден литар течност.
Симптоми на абнормална акумулација на течности:
- останување без здив
- зголемување на телесната тежина и волумен на абдоменот,
- отекување на нозете
- закопувајќи
- непријатност за време на свиткување
- пукање на абдоменот, болка,
- металоиди
- скрототорен едем (кај мажи).
Обично, на почетокот, лицето обрнува внимание на симптоми како што се испакнување на папокот, зголемување на абдоминалниот дел - во стоечка положба, стомакот виси, изгледа како топка, а кога некое лице легнува, абдоменот „се раздвојува“.
Кај жените, белите стрии може да бидат симптом - ова е еден од знаците на асцити.
Некои симптоми се поврзани со дополнителни заболувања, основната причина за асцит.
На пример, ако вишокот на течност е предизвикана од притисок во садовите на црниот дроб, тогаш вените се изговараат на абдоменот (предна, страна).
Ако проблемите се во садовите под црниот дроб, тогаш карактеристичните знаци на болеста се повраќање, жолтица, гадење.
Туберкулозните асцити се карактеризираат со сите горенаведени, како и главоболка, зголемен замор, слабост и брзо чукање на срцето.
Проблемите со одливот во лимфните садови придонесуваат за брзо зголемување на абдоменот. Ако има недостаток на протеини, тогаш знаци на асцити се оток на екстремитетите, скратен здив.
Ако болеста е поврзана со проблеми во лимфните садови, тогаш е пропишан ултразвук на вените, садовите од областа на проблемот. Доколку постои сомневање за онкологија, исто така се врши ултразвучно скенирање.
Хронични асцити на панкреасот
Ексудацијата во перитонеалната празнина со ОП често се појавува, сепак, панкреасните асцити се прилично редок патолошки феномен. Во некои случаи, развојот на процес на ефузија во абдоминалната празнина не завршува поволно, реактивната ефузија по ОС се стабилизира со тенденција да се забави акумулацијата. Причината за тоа, како што е наведено погоре, може да биде компресија и тромбоза во системот на портални вени. Ова најчесто се забележува со OP или тежок напад на ЦП кај пациент со цироза на црниот дроб - панкреасна ефузија на позадината на декомпензација на цироза и растечките појави на портална хипертензија се реализираат во вистински асцит.
Почесто, панкреасните асцити се појавуваат постепено кај пациенти со панкреасни цисти кои се исцедуваат во слободната абдоминална празнина. Следниве фактори придонесуваат за развој на панкреасни асцити: блок на ретроперитонеални лимфни јазли (парапареатитис) со хипертензија во торакалниот лимфен канал, тежок недостаток на протеини и енергија како кваширкор.
Се разликуваат две варијанти на клиничкиот тек на панкреасните асцити. Во првата опција, по појава на акутна криза на болка, течност брзо се акумулира во абдоминалната празнина, што е предизвикано од развој на фокална некроза на панкреасот со зафаќање на дел од системот на панкреасниот канал со последователно формирање на псевдоцисти кои комуницираат со абдоминалната празнина. Втората опција се карактеризира со постепено акумулирање на течност против позадината на субклинички тек на ЦП, што почесто се забележува при уништување на мала област на хронична цинк на панкреасот.
Дијагнозата не е тешка. Асцитите се одредуваат физички, потврдени со дополнителни студии (ултразвук, методи на Х-зраци). Асцитите често се придружени со плеврален и перикардна ефузија, особено кај пациенти со комбинирана генеза на асцити (портална хипертензија, кваширкор, хипертензија на торакалниот лимфен канал).
Дијагнозата е конечно потврдена со лапароцентеза. Обемот на течност во абдоминалната празнина е често значаен и може да достигне 10-15 литри. Течноста добиена за време на лапароцентезата има светло жолта боја, содржината на протеини не е повеќе од 30 g / l, со цитолошко испитување преовладуваат лимфоцити. Поретко, асцитите се шили по природа. Активноста на панкреасните ензими во асцитната течност е зголемена.
Лапароцентезата со максимална евакуација на интраперитонеална течност има привремен ефект, ефузија во абдоминалната празнина повторно брзо се акумулира. Лапароцентезата не треба да се повторува, бидејќи ова е само симптоматски третман, иако привремено го подобрува квалитетот на животот на пациентот. Повторената лапароцентеза ја влошува трофолошката инсуфициенција и може да предизвика симптоми на kwashiorkor заради масовно губење на протеините со асцитна течност.
Со панкреасни асцити, се препорачува фармакотерапија со октреотид (садостатин) во нормални дози 2-3 недели, потоа се изведува операција.
Бидејќи панкреасните асцити се главно предизвикани од панкреасни цисти, хируршкото лекување може да се смета за единствена соодветна мерка, а најбезбедна интервенција е внатрешно одводнување на цистите. Како дополнителен третман, треба да се користат лекови насочени кон лекување на алкохолна цироза, хранлива поддршка и корекција на хипопротеинемија, како и диуретици (спиронолактон).
Панкреатогени плеврит
Плуралниот ефузија кај панкреатитис често ги придружува панкреасните асцити и се јавува почесто во присуство на панкреасна циста тесно во непосредна близина на дијафрагмата, особено кога е заситен, како и со формирање на панкреасна фистула што се отвора во плевралната празнина. Перфорација на гнојна циста во плевралната празнина доведува до развој на гноен плеврит.
Дијагностицирање на плеврит е тешко само со мал ексудат, кога физички преглед не секогаш открива патогномонични симптоми на плеврит. Дијагнозата е конечно утврдена со помош на рендгенско испитување на органите на градите. Важна дијагностичка вредност е пункција на плевра, што овозможува да се разјасни природата на ефузијата и да се утврдат тактиките на понатамошно лекување. Покрај тоа, со масовен излив, особено гноен, пункција на плевралната празнина може да се користи и за терапевтски цели (евакуација на ексудат, елиминација на ателектаза на компресија, воведување на антибиотици во плевралната празнина, итн.).
Панкреатогената природа на ефузијата се потврдува со определување на активност на панкреасните ензими во него. Ако цистично-плевралната комуникација е осомничена по пункција, се изведува студија за контраст (плеурографија со растворлив во вода), за да се идентификува таква порака или внатрешна фистула на панкреасот.
Доколку се утврди дека причина за плеврален излив е циста на панкреасот, неопходна е хируршка интервенција на самата циста (внатрешна или надворешна дренажа, цистектомија, левострана ресекција на панкреасот, итн.). Како конзервативен третман, октреотид (sandostatin) се користи во доза од 200 μg субкутано 3 пати на ден за неколку недели, што значително го намалува производството на содржина на циста.
Варикозни вени на хранопроводот и желудникот
Нехепатогените проширени вени на хранопроводот и желудникот се јавуваат кога порталната вена и нејзините гранки се компресирани со зголемена глава на панкреасот или панкреасна циста или поради нивната тромбоза. Најопасно е профузно крварење од проширени вени, чии главни симптоми се крваво повраќање или повраќање од типот „кафе кафе“, мелена, акутна постхеморагична анемија, хиповолемија до хеморагичен шок.
Конзервативниот третман на оваа компликација се состои во соодветна инфузија-трансфузиона терапија, администрација на етамилат и големи дози на аскорбинска киселина. За да се постигне локална хемостаза, ефикасно е да се користи сондата Blackmore, која ги компресира крварените проширени вени на хранопроводот и кардијата неколку часа (до ден). Ако на овој начин не е можно да се запре гастричното крварење стабилно, прибегнете кон хируршка интервенција.
Се користи минимално трауматска операција - гастроотомија и трепкање во внатрешните крвни вени во гастроезофагеалниот спој со прелиминарна лигатура на левата гастрична и спленична артерија. Со проширени вени предизвикани од компресија на порталната вена или нејзините гранки од страна на панкреасната циста, дренажата или отстранувањето на циста води не само да се запре крварењето, туку и до исчезнување на проширени вени.
Синдром на валорија - Вајс
Синдром Мајор-Вајс е клинички откриен кај помалку од 3% од пациентите кога воспалителниот или деструктивниот процес во панкреасот се манифестира со чести или неизбришливи повраќања. Морфолошката основа на синдромот се состои од руптури на мукозната мембрана и субмукозен слој на wallидот на желудникот во областа на гастроинтестиналната транзиција, главно од страната на помала искривување. За да се појават паузи, потребна е посебна структурна позадина во форма на дистрофична промена во субмукозниот слој со варикозни садови, периваскуларна инфилтрација и микронекроза во кардијалниот дел на желудникот. Не е исклучено значењето на субклиничките форми на портална хипертензија.
Истите фактори кои придонесуваат за напад на панкреатитис, внес на алкохол и прејадување, го провоцираат развојот на синдром Мајор-Вајс. Во патогенезата, главната важност им се дава на дислокациите на функцијата за затворање на кардијалната и пилорната пулпа, против кои се врши провокативен ефект со ненадејно зголемување на интрагастричниот притисок за време на повраќање. Од особено значење е пролапсот на гастричната слузница во луменот на хранопроводот, како и присуство на мала лизгачка хернија на хранопроводното отворање на дијафрагмата.
Клиничките манифестации на синдромот Мајор-Вајс се состојат од класични знаци на гастрично крварење и симптоми на загуба на крв. Треба да се има предвид дека кај младите луѓе со едематозен панкреатитис, и покрај крварењето, висок крвен притисок може да трае подолго време, што не одговара на количината на загуба на крв.
Дијагноза на синдромот Мајор-Вајс се заснова на податоци за итни случаи EGDS, што овозможува не само да се утврди причината за крварење и да се утврди длабочината на јазот, туку да се спроведе локална хемостаза. При изведување на ендоскопија, потребно е целосно испитување на хранопроводот, желудникот и дуоденумот, бидејќи кај пациенти со ОП и егзацербација на ЦП, често може да се открие акутна ерозија и чиреви.
Третманот за синдром Mallory-Weiss вклучува воведување антиеметички лекови: метоклопрамид (церукал) интрамускулно или домеперидон (мотилиум) сублингвално во дневна доза од 40 мг. Паралелно, се спроведува hemostatic и инфузија-трансфузија терапија. Конзервативниот хируршки третман се состои во воведување на сонда од Блекмор (за 12 часа) како основа на хемостатска терапија. Во современи услови, ендоскопска дијатермија (биполарна) или ласерска коагулација на мукозните руптури се смета за алтернативен метод. Задолжително назначување на ППИ (омепразол, лансопразол, рабепразол), кои ја спречуваат протеолизата на формираниот тромб во луменот на желудникот заради изразена инхибиција на активност на пепсин,
Ерозивни и улцеративни лезии на гастроинтестиналниот тракт
Фактори на ризик за развој на акутна ерозија и чиреви кај пациенти со панкреатитис:
• старост,
• откажување на црниот дроб со енцефалопатија,
• респираторна слабост со тешка хипоксемија,
• хиповолемија и придружна хемодинамична нестабилност,
• синдром на хепаторена,
• панкреатитогени перитонитис, гноен-септички процеси во панкреасот и парапакреатичното влакно,
• трауматска интервенција за некротичен панкреатитис или друго панкреасно заболување.
Акутните ерозивни и улцеративни лезии на езофагогастродуоденалната зона можат да бидат откриени со систематско ендоскопско испитување кај 2/3 од пациенти со ОП. Најчесто, ерозијата и чиревите се локализирани на дното и телото на желудникот, поретко во дуоденумот. Акутните чиреви честопати се повеќекратни.
Во развојот на хеморагични компликации, важно е временскиот фактор - крварење се забележува од 3 до 20 дена по развојот на уништување на панкреасот.
Патогенезата на акутни чиреви, прогресијата на раните улцеративни некротични промени во мукозната мембрана и појава на акутно крварење како резултат на овие вклучуваат следново: нарушување на микроциркулацијата во разни области на дигестивниот тракт, прекумерно стимулирање на гастричната секреција со намалување на алкализирачката способност на секреција на панкреасот, дуоденогастричен рефлукс.
Комбинираниот ефект на исхемија, жолчни киселини и лизолецитин, хиперсекреција на хлороводородна киселина и зголемена активност на пепсин, природно ја префрла претходно постојната мукозна рамнотежа кон факторите на агресија. Локалните нарушувања на хемостазата честопати се комбинираат со недостаток на фактори на коагулација поради нарушена синтетичка функција на црниот дроб кај пациенти со алкохолен ЦП и ЦП комплицирани со хипертензија подхепатична портал, хепатопривијален синдром и слабост на црниот дроб.
Кај повеќето пациенти со панкреатитис, акутните ерозивни и улцеративни лезии се асимптоматски, тие ретко се манифестираат со масивна клиника за крварење, повраќање на „кафени терени“ и хеморагичен шок, тие почесто се манифестираат со мелена, што често се јавува само еден ден по крварењето. Водечкото место во дијагностиката припаѓа на ендоскопско испитување, иако крварењето може да се посомнева кај пациенти со назогастрична или двојно лумен назоинтестинална сонда за ентерална исхрана.
Третманот е комплексен, вклучува локална (со помош на ендоскопија) и системска хемостатска терапија, употреба на блокатори на гастрични секрети, цитопротектори и антиоксиданти, проследено со воведување на лекови кои ја подобруваат микроциркулацијата и поправката.
Честите грешки во хируршките болници се целосно откажување на терапијата по стопирање на крварењето, употреба на атропин, пиренезепин, ранитидин во стандардни дози или антациди како блокатори, што е апсолутно не рационално во „ерата“ на ИДУ. Лековите по избор во оваа ситуација се омепразол и лансопразол за парентерална администрација. Со интензивно крварење, ефикасна е употребата на октреотид, синтетички аналог на соматостатин.
Хируршки третман на акутни чиреви е индициран за продолжено или повторливо крварење, и покрај системско, локално или ендоскопско хемостаза достапно на оваа установа.
Панкреасна фистула
Фистулата на панкреасот е еден од слабо проучените проблеми на панкреатологијата. Ова првенствено се должи на релативната реткост на оваа компликација (иако неодамна е забележано зголемување на бројот на пациенти со панкреасна фистула). Панкреасната фистула е секогаш поврзана со системот на канал на панкреасот, може да се локализира во главата, телото или опашката на панкреасот.
Панкреасните фистули се поделени на:
• трауматски, пост-некротични и постоперативни,
• комплетен (терминал) и нецелосен (страничен),
• надворешен (отворен за кожата или има формиран премин во раната на абдоминалниот wallид или соседната гноен шуплина) и внатрешен (отворен за шуплината на панкреасот циста, соседните органи или други шуплини - на пример, плеврал).
За дијагностицирање на надворешна фистула на панкреасот, неопходно е да се утврдат ензими на панкреасот во фистуларен исцедок и фистулографија.
Во третманот на панкреасот фистула, најрационална комбинација на конзервативни и хируршки методи. Нецелосните и некомплицираните фистули се третираат конзервативно според стандардната програма за терапија со ЦП со дополнително санирање на фистулозниот тек и шуплини, елиминација на мацерацијата околу фистулозниот тек. Конзервативниот третман на панкреасната фистула неодамна стана многу поуспешен во врска со воведувањето на октреотид (садостатин) во панкреатологијата. При употреба на оваа дрога, се забележува намалување на количината на празнење од беспрекорен премин за 10 пати или повеќе, што ви овозможува да ги компензирате нарушувањата во вода-електролити, соодветно да ги санирате фистурниот премин и да го елиминирате мацерацијата на кожата. Постојат докази дека октреотид во дневна доза од 100-300 μg помага да се затвори фистулата кај повеќе од 70% од пациентите во рок од 6 дена.
Продолженото постоење на панкреасни фистули доведува до различни компликации: малапсорпција како резултат на егзогено губење на ензимите, трофолошка инсуфициенција како резултат на малапсорпција и продолжено губење на протеини, течности и елементи во трагови од фистуларен премин, гноен компликации (супурација на фистула, апсцеси на оменска бурса, ретрометар) разни лезии на кожата околу фистулниот премин (улцеративен дерматитис, егзема), арозивно крварење.
За да се утврдат индикациите за хируршки третман, особено за време на продолжената (4-6 недела) и неефикасна конзервативна терапија, потребно е да се изврши фистулографија, во која е можно да се идентификува поврзаноста на фистулозниот курс со GLP, присуството на ленти, цистични формации. Зголемувањето на времетраењето на конзервативната терапија кај пациенти со панкреасна фистула ги влошува непосредните резултати од хируршката интервенција. Со целосни или терминални надворешни фистули на панкреасот кои се отпорни на фармакотерапија, алтернатива на хируршката интервенција може да биде оклузија на терапијата - „пополнување“ на фистулата и делови од системот на панкреасниот канал со полимерни материјали.
Гелатоприовален синдром, тепатоцелуларна инсуфициенција и хепатална енцефалопатија
Гелатопривиален синдром е компликација на акутни, тешки панкреасни заболувања. Причини за хепатоприовален синдром:
• директно оштетување на црниот дроб со панкреас, хеморагичен или трауматски шок, во комбинација со повреда на панкреасот (т.н. шок црн дроб),
• тежок деструктивен панкреатит, се јавува со екстремна ендоксемија со несоодветно лекување (т.н. панкреасно-хепатална инсуфициенција),
• микробна интоксикација во случај на високо инвазивна или генерализирана инфекција во фаза на гнојни компликации на ОП (т.н. инфективна токсична инсуфициенција на црниот дроб или септички црн дроб),
• тромбоза на порталните вени,
• хируршка интервенција на панкреасот (итна или планирана) со значителна траума и несоодветност на заштита од анестезија, особено против позадината на значителни нарушувања на црниот дроб пред операцијата,
• екстремна и пролонгирана холестаза, особено против позадината на хипоксични и токсични оштетувања на црниот дроб поради операција, ОП, симптоми на повлекување, преголема доза на хепатотоксични лекови итн.
Тежината на хепатоприовалниот синдром се карактеризира со различни промени во длабочината на функцијата за синтетирање на протеините на црниот дроб, пред се, промените во содржината на протеините од сурутка (албумин, трансферин, серумска холинестераза), појава на маркери на цитолиза и холестаза.
Комплексен третман - етиотропен, патогенетски и симптоматски. Етиолошките пристапи се различни и имаат за цел да ја поправат непосредната причина за синдромот. Употребата на хепатопротектори (хептрал, урсофалк, есенцијална форте), антиоксиданти (аскорбинска киселина, олигогаи-Се, единициол, итн.), Глукокортикоиди (преднизолон, метилпреднизолон), терапија за детоксикација и хранлива поддршка се оправдани патогенетски. Детоксикацијата вклучува не само инфузија терапија, туку и екстракорпорална методи на хемокорекција (плазмафереза, хемосорпција). Оралната администрација на ентеросорбенти (ентеросел, полифан) е исто така ефикасна, а лактулозата (дуфалак) е многу ефикасна.
Хепатоцелуларната инсуфициенција е екстремен степен на хепатоприовален синдром кој може да придружува тешки форми на ОП, продолжена холестаза против позадината на блок на интрапанкреатичен дел од вообичаениот жолчен канал, билијарно зависен ЦП со продолжен блок на пресметковниот жолчен канал. Развојот на хепатоцелуларна инсуфициенција кај пациенти со панкреатитис е ретко фулминантен, како и кај фулминантен вирусен или хепатитис од дрога, тој често се одвива според долготраен вид, што се должи на одреден хепатостабилизирачки ефект на некои компоненти на интензивна нега.
Главната клиничка манифестација на хепатоцелуларна инсуфициенција е хепатална енцефалопатија. Терминот хепатална енцефалопатија се подразбира подразбира целиот комплекс на церебрални нарушувања што се развиваат како резултат на акутно или хронично оштетување на црниот дроб. Потенцијално реверзибилните невролошки и ментални нарушувања варираат во интензитет и може да се забележат во различни комбинации, што овозможува да се разликуваат фазите (сериозноста) на хепаталната енцефалопатија.
Третманот на хепатална енцефалопатија останува тешка задача, бидејќи елиминацијата на етиолошкиот фактор на болеста е далеку од секогаш можна, а тековно користените терапевтски пристапи се мултикомпонентни и не се стандардизирани. Повеќето гастроентеролози препорачуваат употреба на исхрана со малку протеини, употреба на лаксативи и разни методи на механичко чистење на цревата, употреба на антибиотици заради цревна деконтаминација, средно метаболити на циклусот на уреа, разгранети ланец аминокиселини, антагонисти на рецептори на бензодиазепин и други лекови.
За да се намали формирањето на амонијак во цревата, се користи лактулоза (дуфалак) - синтетички дисахарид што се распаѓа во дебелото црево во млечни и оцетни киселини, ја намалува pH вредноста во цревниот лумен, ја инхибира активноста на бактериите со амонијак и ја намалува апсорпцијата на амонијак. Дозата на лекот се избира индивидуално (од 30 до 120 мл / ден). Ако не е можно да се користи лекот, се пропишува во клизма (300 мл сируп на 700 мл вода 2 пати на ден).
Доминантната важност на хиперамонемијата во патогенезата на хепатална енцефалопатија е основа за назначување на лекови кои ја зголемуваат неутрализацијата на амонијак во црниот дроб. Најчест е Л-орнитин-Л-аспарат.
Деби на хепатоцелуларна инсуфициенција со хеморагичен синдром е можно - има крварење на носот и матката, крварења на местата за инјектирање и канулација на вените, поткожни хеморагии на нозете, на места изложени на притисок, се зголемува веројатноста за појава на гастроинтестинално крварење.
Лабораториски критериуми за хепатоцелуларна инсуфициенција во случај на почетна холестаза се карактеризираат со хипербилирубинемија и постои „промена на водачот“ - се зголемува процентот на неконјугирана билирубин. Со ударно оштетување на црниот дроб, постоперативниот хепатореален синдром со исход во енцефалопатија, хипербилирубинемијата може да биде умерена. Хиперхолестеролемијата исчезнува, концентрацијата на вкупниот холестерол во крвниот серум се приближува до долната граница на нормата (3,5 mmol / L), особено е намалена содржината на неовластената холестерол компонента. Апсолутната количина на албумин остро се намалува (до 20 g / l), и покрај слегнувањето на стрес-катаболизам, нејасни промени во нивото на уреа и доволна пластична поддршка со употреба на вештачка исхрана.
Крајната хипоалбуминемија често се комбинира со хиперазотемија. Значителен дел од азотната згура е азотните полипептиди кои не се апсорбираат од црниот дроб. Активноста на серумската псевдохолинестераза и концентрацијата на церулоплазмин, трансферин остро се намалува, што укажува на длабоки нарушувања на функцијата за синтетирање на протеините на црниот дроб. Продолжена форма на хепатоцелуларна инсуфициенција се карактеризира со развој на синдром на едем, вклучително и асцити, важна улога во развојот на која се игра не само со прогресивна хипопротеинемија и зголемување на венскиот притисок на порталот, туку и намалување на деактивирање на црниот дроб од алдостерон.
Значајни промени во коагулограмот се карактеристични за хепатоцелуларна инсуфициенција: прогресивно намалување на индексот на протромбин (до 60% и подолу), проконвертин (под 40%), умерено намалување на концентрацијата на фибриноген, и покрај присуството кај некои пациенти на активен гноен-воспалителен процес, што обично придонесува за хипекоагулација. Во исто време, се зголемува активноста на фибринолиза и протеолиза.
Цитолитичкиот лабораториски синдром кај такви пациенти се карактеризира со неповолно зголемување на аспартамиламинотрансферазата и лажно нормализирање на коефициентот на Де Ритис. Останува висока активност на γ-глутамил транспептидаза, но во најтешките случаи се намалува. Со оглед на значително намалување на активноста на природните антиоксидативни одбранбени фактори, дури и умерено зголемување на пероксидацијата на липидите (утврдено со концентрацијата на конјугати на malondialdehyde и diene) има негативен ефект врз телото на пациентот со синдром на хепатоприва и може да предизвика зголемување на хепатоцелуларната инсуфициенција.
Успешен третман на хепатоцелуларна инсуфициенција е можен само во фаза на прекома. Трансфузија на замена, што ви овозможува да одржите снабдување со енергија и нивото на прокоагуланси (природна плазма со големи дози на виказол), не дава одржлив ефект. Кога користите енергетски подлоги (гликоза), треба да се запомни за намалување на толеранцијата кон егзогениот инсулин со можност за хипогликстична состојба.
Инфузија надополнување на недостаток на албумин со употреба на салуретици (со малку оштетени бубрези) може да ја намали сериозноста на синдромот на едемато-асцит. За да се потисне прекумерниот раст на бактерии, индицирана е ингестија на незапирливи антибиотици како што се канамицин (до 4 g на ден), тобрамицин, полимиксин и др.
Тие користат директни антиоксиданти (витамин Е до 600-800 мг / ден интрамускулно, дибунол внатре), како и лекови кои ги стабилизираат ендогени антиоксидантни системи за одбрана (5 ml единеолид 2-3 пати на ден). Употребата на хепатопротектори (хептрална, есенцијална форте, итн.) Може да биде неефикасна додека одржувате патолошки фактори што довеле до хепатоцелуларна инсуфициенција.
Намалување на сериозноста на хипербилирубинемија со зголемување на концентрацијата на прокоагуланси и намалување на фибринолитичката активност во крвта, стабилна нормализација на содржината на серумскиот албумин, церулоплазмин (а подоцна и активност на холинестераза во серумот), намалување на изразот на производи со липидна пероксидација во крвта со постојан закрепнување на ефикасноста на пациентот.
Зошто се појавува патологија?
Причини за акумулација на течности:
- онкологија (малигно формирање),
- цироза на црниот дроб (се наоѓа кај 75% од луѓето)
- срцева слабост
- разни заболувања на бубрезите
- туберкулоза
- зголемен притисок во црниот дроб,
- гинеколошки заболувања (кај жени),
- панкреатитис
Еден од најтешките случаи е присуството на онкологија. Пациент кој има разочарувачка прогноза и влошени симптоми може да биде пропишана операција.
Новороденчињата исто така можат да страдаат од асцити. Обично тоа е предизвикано од развојни нарушувања во дигестивниот тракт кај дете, разни вродени едеми.
Се разбира, во овој случај, главните причини за патологијата се разни болести или лоши навики на мајката која го носела детето.
Вишокот на течност може да предизвика недостаток на протеини во храната на бебето. Понекогаш прогнозата на асцити кај новороденчиња е разочарувачка
За да разберете точно зошто вишокот на течности започна да се акумулира во телото, треба да посетите специјалист и да подлежите на хардверска дијагностика.
Механизам за акумулација на течности и дијагностика
Развојот на заболување кај секоја личност се јавува на различни начини. Ајде да погледнеме во човечкото тело за подобро да разбереме како се случува ова.
Внатре е серозната мембрана (мембрана) што ги покрива органите. Опфаќа некои целосно, некои едвај допираат. Покрај ковертирани органи, мембраната произведува течност.
Во текот на денот, тој се лачи и се апсорбира, дозволувајќи им на органите да работат нормално и да не се држат заедно. Ако некое лице страда од вишок течност, тогаш функцијата на неговото производство е нарушена.
Обратниот процес се одвива, создавајќи поволно опкружување за токсините. Во овој поглед, се појавуваат карактеристични симптоми.
Ако некое лице е болно со цироза на црниот дроб, тогаш течноста се акумулира на друг начин.
Постојат четири начини на формирање на асцит:
- Со цироза на црниот дроб, се зголемува притисокот, како резултат на што има акумулација на течност во абдоменот,
- Телото се обидува да го намали оптоварувањето на вените со лимфна дренажа. Формирана е лимфна хипертензија (телото не може да се справи со товарот), течноста тече од садовите во абдоминалната празнина. За некое време, таа цица во течноста, а потоа престанува да се справува со тоа,
- Со цироза на црниот дроб, се намалува бројот на клетките на црниот дроб, се произведува помалку протеини, течноста ги остава садовите, слободниот перитонеум престанува да биде таков,
- Истовремено со акумулацијата на течности во абдоминалната празнина, се јавува одлив на течност од крвта. Потоа следи намалување на количината на ослободена урина, крвниот притисок се зголемува.
По четвртата точка, акумулацијата на течности е побрза и се влошува. Можни се дополнителни компликации како резултат на онкологија (доколку има).
Ако некое лице страда од срцева слабост, тогаш притисокот во црниот дроб скокнува, како резултат на што течноста испарува од нејзините садови.
Воспалителниот процес на перитонеумот предизвикува големо производство на течност, што не може да се справи, како резултат на што продира во перитонеумот.
Лекарите обично користат ултразвук, што помага во дијагностицирање на асцити. Заедно со ова, црниот дроб се испитува за цироза.
Ултразвук е исто така направено за да се разбере состојбата на срцето, вените на пациентот, местото на акумулација на течности.
Може да спроведете преглед без ултразвук - да направите палпација на абдоменот на пациентот. Ако се чувствуваат вибрации на течности, тогаш се дијагностицира асцит.
Современите технологии и ултразвукот ви овозможуваат да разгледате течност со волумен од повеќе од половина литар.
Применуваат хепатосинцеграфија (аналог на ултразвук) за да се утврди состојбата на црниот дроб, степенот на цироза.
Степенот на цироза, неговиот развој е утврден со коагулометар - уред кој помага да се утврди коагулацијата на крвта.
Лекарите понекогаш полагаат венски тестови на крвта за а-фетопротеин, што може да открие карцином на црниот дроб што предизвикува вишок течност.
Х-зраци на органи исто така помага при дијагностицирање. На пример, Х-зраци на белите дробови ќе помогне да се идентификува степенот на туберкулоза, присуството на течност, причината за акумулација на течности.
Постои ангиографија - студија на крвните садови (аналог на ултразвук), која помага да се идентификуваат причините за асцити (асцити од васкуларно потекло).
Можна е анализа на биопсија на перитонеумот и црниот дроб. Понекогаш лекарите полагаат течен тест, откако ќе направат истражување. На пациентот може да им се препише анализа на уреа, натриум, креатинин, калиум.
Методи за третирање на заболување
Сега има неколку начини за лекување на асцити. Оваа болест најчесто е поврзана со нарушувања на гастроинтестиналниот тракт, црниот дроб.
За третман на гастритис и чиреви, нашите читатели успешно користат чај од монашки. Гледајќи ја популарноста на овој производ, решивме да го понудиме на вашето внимание.
Со оглед на овој факт, лекарите најчесто препишуваат диета без тешка храна, штетна храна, алкохол и сол.
Се препорачуваат супи со малку маснотии, диететски супи варени на пилешко месо, телешко месо. Каша треба да се замени со ореви.
Пациентите со асцити треба строго да следат диета, во спротивно постои ризик од компликации или релапс на болеста.
Не можете да јадете ротквица, лук, кромид, ротквици, киселица, зелка, репка, разни видови агруми. Треба да се јадат само обезмастено млеко и обезмастено млеко.

Не можете да јадете пржено, солено, зачинето. Не се препорачуваат разни пушени месо, колбаси, чорби. Кондиторски производи од тестото, секое печење е исто така невозможно.
Сепак, диетата за оваа болест не значи значително намалување на разновидноста на исхраната на човекот. Пациентот треба да консумира топли пијалоци.
Деведесет проценти од садовите треба да се парат. Лебот може да се исуши. Се препорачуваат супи со пире од месо. Можете да готвите каша без просо.
Јајцата може да се конзумираат како омлет, еднаш или двапати неделно. За десерт, можете да јадете желе, мочурки.
Главната цел на ваквиот третман е да се постигне губење на тежината на пациентот. По една недела, едно лице треба да изгуби најмалку два килограми.
Ако тоа не се случи, тогаш тој е испратен во болница, се препишуваат диуретици. Пациентот често тестира за електролити во крвта.
Откако ќе помине ваков курс на лекување, може да се подобри прогнозата на состојба на лице кое страда од асцит.
Операцијата е пропишана во особено тешки случаи, ако третманот со диети и лекови не помогне. Како по правило, со таква одлука, прогнозата на асцитите е разочарувачка.
Веројатно е дека таков пациент може да има една од фазите на онкологија. Симптомите на асцити и хардверски методи за истражување ќе помогнат да се утврди ова подетално.
Сега постојат следниве операции за третман на асцити:
- инсталација на перитонеховен шант,
- парацентеза, пункција на абдоминалниот ид (трансудат се извлекува по пункцијата),
- трансплантација на црн дроб.
Најчестата операција за елиминирање на асцитите е пункција на абдоминалниот wallид, во која слободната течност едноставно се испумпува.
Другите видови на интервенција бараат посебни услови - анестезија, тесно следење. На пример, трансплантација на црн дроб се врши со различен степен на онкологија.

Ако на пациентот му била препишана парацентеза, се прави локална анестезија - пределот на папокот. По ова, се врши засек во должина од еден сантиметар, започнува пумпање на вишок течност.
Оваа операција вклучува седечка положба на пациентот.
Треба да се напомене дека операцијата има некои контраиндикации. Постои ризик од хепатална кома, внатрешно крварење.
Пациенти со заразни болести, овој вид операција е контраиндициран. Паранестезата понекогаш предизвикува компликации - емфизем, хеморагија во абдоминалната празнина и дефект на органите.
Понекогаш операцијата се изведува со употреба на ултразвук. По операцијата, акумулираната течност може да тече надвор од телото на пациентот долго време, што помага да се ослободиме од болеста.
Оние кои сакаат да се ослободат од асцит, можат да користат методи за алтернативна медицина што ги ублажуваат симптомите на болеста.
Алтернативната медицина е наменета за оние кои имаат релативно „благи“ симптоми на акумулација на течности, ветувачка прогноза и нема сомневање за различни степени на онкологија.
Тиква му помага на црниот дроб подобро да функционира. За третман на асцити (акумулација на течност), можете да направите житни култури од тиква, печена тиква.
Тинктурата од магдонос често се користи како диуретик. Две лажици магдонос се натопуваат во чаша врела вода.
Капацитетот треба да се затвори, потребни се два часа да се инсистира. Треба да пиете сто милилитри инфузија пет пати на ден.

Магдоносот може да се натопи во млеко. Треба да земете еден корен од магдонос, впие во литар врело млеко, ставете во водена бања. Инсистирајте половина час. Пијалокот треба да биде во износот наведен погоре.
Лекарите често препишуваат диуретици. Сличен лек може да се подготви дома. На пример, можете да направите лушпа од парчиња грав.
Подовите треба да се исецкаат - ви требаат две лажици таков прав. Следно, треба да зовриете прав во вода (два литри) за петнаесет минути.
За да ги надминете аскетите, треба да пиете три пати сто милилитри на ден.
1 причини за развој на патологија
Со асцити, акумулација на течност се јавува во абдоминалната празнина, која нема одлив. Во повеќето случаи, лекарите ја поврзуваат оваа патологија со нарушување на рамнотежата вода-сол и едем. Тешко е да се претпостави дека некое лице има асцит. Едно лице продолжува да живее како и обично се додека не се појават првите сериозни симптоми, сè додека патологијата не започне да влијае негативно на благосостојбата на пациентот.

Онколошки асцити може да се појават против позадината на многу сериозни болести, кога еден или друг орган не е во состојба да се справи со товарот што му е наметнат. Акумулацијата на течност во перитонеумот се појавува со карцином на црниот дроб, срцето и бубрезите. Овие органи се вклучени во дистрибуцијата на течности низ целото тело. Ако проблемите се од кардиоваскуларниот систем, тогаш тие се предизвикани од дефекти на вентили, миокардитис.
Бубрежната слабост предизвикана од хипоплазија, туберкулоза, карцином, општа интоксикација на телото, исто така, предизвикува акумулација на течност во абдоминалната празнина. Хепатитис и цироза предизвикуваат развој на патологија.
Причината за патологијата може да биде онкологија. Кога клетките на ракот се размножуваат, тие влијаат врз функционирањето на многу органи и системи, особено ако се појавиле секундарни тумори во овие органи поради клетките на ракот кои влегле во органот со крв. Органот престанува да работи во вообичаен режим, и како резултат - акумулација на течност во големи количини.

2 Карактеристично
Асцит има посебни карактеристики карактеристични само за тоа. На пример, ако некое лице се наоѓа на грб, тогаш стомакот почнува да вреска на страните. Ова се должи на фактот дека течноста се редистрибуира. Друг симптом е копче за стомак. Ако шлакате раката на стомакот, звукот поради насобраната течност ќе биде глув. Болеста може да биде придружена со висок крвен притисок и проблеми со дишењето. Во занемарена состојба, може да се појави пролапс на ректумот.
Третманот на асцит зависи од причината за неговото формирање. За да се отстрани акумулираната течност, пациентот се подложува на лапароцентеза, чија цел е да ја испумпува течноста по прободување на стомакот.
Со напредни фази на рак, асцитите неопходно се манифестираат со испакнување на theидовите на абдоменот. Вените што минуваат во оваа област се значително проширени. Течноста исто така може да се акумулира во плевралниот регион. Со карцином, веројатноста за развој на асцити, според лекарите, е 10%.
Но, не секој карцином може да биде придружуван од асцит. Развој на патологија е веројатно ако пациентот:
- колоректален карцином
- карцином на желудникот или дебелото црево
- малигни тумори на млечните жлезди или јајниците.

3 expectивотен век
Со оштетување на панкреасот, шансите за развој на асцит се малку помалку. Тие се највисоки кај карцином на јајниците, до 50%. Смртта со оваа патологија не се јавува од карцином, имено од асцити. Што се случува кога течноста се акумулира во абдоминалната празнина?
Интра-абдоминалниот притисок се крева, поради што дијафрагмата се менува. Се движи во шуплината на градите. Природно е дека процесот на дишење и работата на срцето се нарушени.
Во здрава состојба, течноста е секогаш присутна во абдоминалната празнина. Неговите количини се мали, неопходно е присуство. Го спречува поврзувањето на внатрешните органи и ги спречува да тријат едни против други.
Волуменот на течности во абдоминалната празнина постојано се регулира. Вишокот се апсорбира. Со онкологија, овој процес целосно престанува да функционира. Можеби развојот на настаните во две насоки. Во првиот случај, се произведува многу течност, во вториот не може да се апсорбира целосно. Како резултат, се појавуваат асцити. Целиот слободен простор е окупиран од течноста. Состојбата се смета за тешка кога обемот на попрскана течност е 25 литри.
Клетките на ракот се во можност да навлезат во перитонеумот, нарушувајќи ја неговата функција за апсорпција, се зголемува количината на течност.

Асцит не се јавува за 1 момент. Акумулацијата се јавува постепено - од неколку недели до неколку месеци, така што почетната фаза се одвива незабележано. Притисокот на градите се зголемува. На пациентот му станува тешко да изведува едноставни активности.
Текот на болеста е под големо влијание од примарниот фокус - карцином. Колку е потешка состојбата, толку е пореално почетокот на фазата на терминал. Првично, азитите не влијаат на состојбата на пациентот, тогаш, како што се акумулира течноста, се појавуваат симптоми кои се многу слични на апендицитис.
Ако интервенирате навреме и започнете со третман, исходот може да биде поволно. За да го направите ова, отстранете вишок течност и следете диета. Многу пати, животот на пациентот во целост зависи од текот на основната болест, возраста и состојбата на телото.
Многу фактори влијаат врз животниот век со акумулацијата на течности: дали се спроведува третманот, колку бил ефикасен, како се развива малигниот тумор. Ако состојбата на пациентот е исклучително сериозна, а карциномот е во напредна фаза со метастази, а асцитите продолжуваат брзо да се развиваат, симптомите на болеста се зголемуваат, а третманот не дава позитивни резултати. Во овој случај, пациентите можат да живеат од неколку недели до неколку месеци.
Ако состојбата е блага или умерена, а третманот е ефикасен, тогаш таквите пациенти можат да живеат доволно долго. Во овој случај, може да се надеваме дека успешната терапија ќе доведе до постигнување на целосна или делумна ремисија на рак и асцити. Но, неопходно е да се следат сите препораки на специјалист, да бидат постојано под набудување и да се пријават најмали промени во телото кај присутните лекар.
Карактеристики на диетата за пациенти со панкреатитис и гастритис
- Појадок - полу-течна каша во вода или млеко (ориз, овесна каша, леќата, гриз за возврат), варено месо со малку маснотии, слаб чај, колачиња без незасладена храна.
- Ручек или ручек - омлет од две јајца без жолчки, разреден овошен сок.
- Ручек - супа од зеленчук, говедско строганоф од претходно варено месо, сушен бел леб, пире од зеленчук и овошје, варен компир, компот.
- Ужина - урда, супа од дива роза.
- Вечера - варена или печена риба, пире од зеленчук, чај со млеко.
- Пред спиење, потребно е млеко или кефир.
Употребата на млеко или ферментирани млечни производи во рецептите треба да се координира со видот на утврден гастритис - со мала киселост, целото млеко се заменува со вода или кефир. Количината на шеќер, со оглед на природната содржина во овошјето и зеленчукот, не треба да надминува 40 g на ден и 15 g истовремено.

Препораки за диети
Ако следите неколку едноставни правила на јадење, здрав стомак е во состојба да вари, без да му наштети на самиот себе, голем дел од она што болните луѓе треба да се откажат. За да се спречи развој на хронични заболувања на гастроинтестиналниот тракт, културата на храна не е помалку важна од квалитетот на потрошената храна, а за оние кои веќе се болни со гастритис и панкреатитис, неговото почитување е апсолутно неопходно. Клучни принципи:
1. Избегнувајте прејадување. Преголеми количини на храна се водат и иритираат theидовите на желудникот, создавајќи услови за воспаление и чиреви, покрај тоа, може да се појават металоиди, стагнација и гниење на храната, што придонесува за нарушување на панкреасот.
2. Оброците треба да бидат чести и редовни. За време на периодот на егзацербација, неопходно е да се јаде 6 пати на ден, по една недела - 5, за хронични заболувања - најмалку 4 пати. Преминувањето на цврста храна од желудникот до цревата е 3-6 часа, менито за секој ден е составено така што 3-4 часа по оброкот има мала закуска.
3. Појадокот треба да биде што е можно порано, и лесна вечера - не подоцна од 3 часа пред спиење. Кога некое лице спие и е во хоризонтална положба, варењето во стомакот практично престанува, а може да започне и распаѓање.
4. Кога панкреатитис е особено важно да се џвака храната. Ова ќе спречи механичка иритација, ќе го забрза варењето, ќе го намали оптоварувањето на панкреасот. Исполнување огромен хамбургер секој ден на петминутната пауза е најдобриот начин да се дојде до болницата уште 25-30 години.
5. Треба да избегнете стрес за време на оброците, да ги прилагодувате оброците. Набудување на диета за хроничен гастритис со мала киселост и панкреатитис, особено е важно да се оддалечи од сите работи и да се фокусираме на вкусот и аромата на садовите - ова ќе помогне да се стимулира дигестивниот систем.
6. Неопходно е да се ослободите од лошите навики - алкохолот со панкреатитис буквално може да убие, а пушењето предизвикува постојана иритација на мембраните и токсично оштетување на органите.
Кога планирате мени за диети за панкреатитис и гастритис, имајте на ум дека ќе мора да го следите до крајот на животот. Правилно избраната, разновидна и балансирана диета може значително да го олесни текот на болеста и да обезбеди целосен животен век, но секој чекор подалеку од тоа е ризик од ненадејно влошување, па дури и смрт, особено во староста.
Општи информации
Асцити или абдоминална капки може да го придружуваат текот на широк спектар на болести во гастроентерологија, гинекологија, онкологија, урологија, кардиологија, ендокринологија, ревматологија и лимфологија. Акумулацијата на перитонеална течност во асцит е придружена со зголемување на интра-абдоминален притисок, туркајќи ја куполата на дијафрагмата во градната празнина. Во исто време, респираторната екскурзија на белите дробови е значително ограничена, нарушена е срцевата активност, циркулацијата на крвта и функционирањето на абдоминалните органи. Масивните асцити може да бидат придружени со значителни загуби на протеини и абнормалности на електролити. Така, со асцити, респираторна и срцева слабост може да се развие тешки метаболички нарушувања, што ја влошува прогнозата на основната болест.

Причини за асцит
Асцити кај новороденчиња често се наоѓаат во хемолитичко заболување на фетусот, кај мали деца - со неухранетост, ексудативна ентеропатија, конгенитален нефротски синдром. Развојот на азити може да придружува разни лезии на перитонеумот: дифузен неспецифичен перитонитис, туберкулоза, габична, паразитна етиологија, перитонеална мезотелиом, псевдомиксома, перитонеална карциноза поради карцином на желудникот, големо црево, дојка, јајници, ендометриум.
Азитите можат да послужат како манифестација на полисерозитис (истовремен перикардитис, плеврит и капнување на абдоминалната празнина), која се јавува со ревматизам, системски лупус еритематозус, ревматоиден артритис, уремија, како и синдром Меигс (вклучува јајник фибром, асцит и хидроторакс).
Вообичаени причини за асцит се болести кои се јавуваат со портална хипертензија - зголемување на притисокот во порталниот систем на црниот дроб (портална вена и нејзините притоки). Портална хипертензија и асцит може да се развие како резултат на цироза, саркоидоза, хепатоза, алкохолен хепатитис, тромбоза на хепатална вена предизвикана од карцином на црниот дроб, хипернефрома, заболувања на крвта, вообичаен тромбофлебитис, итн., Стеноза (тромбоза) на порталот или долна вена кава, венска стаза со откажување на десната комора.
Недостаток на протеини, заболувања на бубрезите (нефротски синдром, хроничен гломерулонефритис), срцева слабост, микседем, заболувања на гастроинтестиналниот тракт (панкреатитис, Кронова болест, хронична дијареја), лимфостаза поврзана со компресија на торакалниот лимфен канал, лимфангиектазија и опструкција на лимфниот тракт. .
Нормално, серозната обвивка на абдоминалната празнина - перитонеумот произведува незначителна количина течност неопходна за слободно движење на цревните јамки и спречување на лепење на органи. Овој ексудат се апсорбира назад од истиот перитонеум. Со голем број на болести, се кршат секреторен, ресорптивни и бариерачки функции на перитонеумот, што доведува до појава на асцит.
Така, патогенезата на асцити може да се заснова на комплексен комплекс на воспалителни, хемодинамички, хидростатички, вода-електролити, метаболички нарушувања, како резултат на кои интерстицијалната течност се потева и се акумулира во абдоминалната празнина.
Симптоми на асцит
Во зависност од причините, патологијата може да се развие ненадејно или постепено, зголемувајќи се за неколку месеци. Обично пациентот обрнува внимание на промена на големината на облеката и неможноста за прицврстување на ременот, зголемување на телесната тежина. Клиничките манифестации на асцити се карактеризираат со чувство на исполнетост во абдоменот, тежина, абдоминални болки, подуеност, металоиди и слабеење, гадење.
Како што се зголемува количината на течност, стомакот се зголемува во волуменот, папокот се испакнува. Во исто време, во стоечка положба, абдоменот изгледа трезен, а во преполна положба се срамнува, издувајќи се во страничните оддели („жаба стомак“). Со голем волумен на перитонеална ефузија, се појавува скратен здив, отекување на нозете, движењата, особено вртењата и навалите на телото, се тешки. Значително зголемување на интра-абдоминалниот притисок кај асцити може да доведе до развој на папочна или феморална хернија, варикоцела, хемороиди и пролапс на ректумот.
Асцит кај туберкулозен перитонитис е предизвикан од секундарна инфекција на перитонеумот заради генитална туберкулоза или цревна туберкулоза. За аскетите на туберкулозна етиологија, губење на тежината, треска и општа интоксикација се исто така карактеристични. Во абдоминалната празнина, покрај асцитната течност, определени се и зголемени лимфни јазли долж мезентеријата на цревата. Ексудатот добиен со туберкулозни асцити има густина> 1016, содржина на протеини од 40-60 g / l, позитивна реакција на Ривалт и талог што се состои од лимфоцити, еритроцити, ендотелијални клетки содржи микобактериум туберкулоза.
Асцитите кои ја придружуваат перитонеалната карциноза продолжуваат со повеќекратни зголемени лимфни јазли кои се палпираат низ предниот абдоминален ид. Водечките поплаки со оваа форма на асцити се одредуваат од локацијата на примарниот тумор. Перитонеална ефузија е скоро секогаш хеморагична по природа, понекогаш атипични клетки се наоѓаат во талог.
Со синдром Меигс, фибром на јајниците (понекогаш малигни тумори на јајниците), асцити и хидроторакс се откриени кај пациенти. Карактеризира со болки во стомакот, сериозен скратен здив. Десниот вентрикуларен срцев слабост што се јавува со асцити се манифестира со акроцијаноза, оток на нозете и стапалата, хепатомегалија, болка во десниот хипохондриум, хидроторакс. При бубрежна инсуфициенција, асцитите се комбинираат со дифузно отекување на кожата и поткожното ткиво - анасарка.
Азитите, кои се развиваат против позадината на тромбозата на порталните вени, се постојани, придружени со силна болка, спленомегалија и мала хепатомегалија. Поради развојот на колатералната циркулација често се јавува масовно крварење од хемороиди или проширени вени на хранопроводникот. Во периферната крв се откриваат анемија, леукопенија, тромбоцитопенија.
Асцитите кои ја придружуваат хипертензијата со интрахепатична портал продолжуваат со мускулна дистрофија, умерена хепатомегалија. Во исто време, експанзијата на венската мрежа во форма на „медуза“ е јасно видлива на кожата на абдоменот. Во постхепатична портална хипертензија, постојаните асцити се комбинираат со жолтица, изразена со хепатомегалија, гадење и повраќање.
Асцитите во недостаток на протеини обично се мали, се забележуваат периферни едеми и плеврален излив. Полисерозитис кај ревматски заболувања се манифестира со специфични кожни симптоми, асцити, присуство на течност во перикардна празнина и плевра, гломерулопатија, артралгија. Со нарушена лимфна дренажа (шило асцити), абдоменот брзо се зголемува во големина. Асцитната течност има млечна боја, пастична конзистентност и во лабораториска студија во него се откриваат маснотии и липоиди. Количината на течност во перитонеалната празнина со асцити може да достигне 5-10, а понекогаш и 20 литри.
Дијагностика
За време на прегледот, гастроентерологот исклучува други можни причини за зголемување на обемот на абдоменот - дебелина, циста на јајниците, бременост, тумори на абдоминалната празнина, итн. абдоминална празнина, сцинтиграфија на црниот дроб, дијагностичка лапароскопија, испитување на течности од асцит.

Перкусија на абдоменот со асцити се карактеризира со досадна звук, промена во границата на досада со промени во положбата на телото. Ставањето на дланката на страната на абдоменот ви овозможува да ги почувствувате потресите (симптом на флуктуации) кога ги притискате прстите на спротивниот wallид на абдоменот. Истражување радиографија на абдоминалната празнина ви овозможува да идентификувате асцити со слободен волумен на течност повеќе од 0,5 литри.
Од лабораториски тестови за азити, се испитува коагулограм, биохемиски примероци на црниот дроб, нивоа на IgA, IgM, IgG, уринализа. Кај пациенти со портална хипертензија, ендоскопија е индицирана за откривање на проширени вени на хранопроводот или желудникот. Со флуороскопија на градите, течност може да се открие во плевралните шуплини, високо стоење на дното на дијафрагмата, ограничување на респираторната екскурзија на белите дробови.
За време на ултразвук на абдоминалните органи со асцити, се испитуваат големините, состојбата на ткивата на црниот дроб и слезината, се исклучени процесите на туморот и лезиите на перитонеумот. Доплерографијата ви овозможува да го процените протокот на крв во садовите на порталниот систем. Хепатосинцеграфијата се изведува за да се утврди апсорпционо-екскреторната функција на црниот дроб, нејзината големина и структурата и да се процени тежината на цирозните промени. За да се процени состојбата на спленопорталниот кревет, се изведува селективна ангиографија - портографија (спленопортографија).
Сите пациенти со асцит откриени за прв пат се подложуваат на дијагностичка лапароцентеза за да ја соберат и проучат природата на асцитната течност: одредување на густината, клеточниот состав, количината на протеини и бактериолошката култура. Во тешки диференцирани случаи на асцити, индицирана е дијагностичка лапароскопија или лапаротомија со насочена перитонеална биопсија.
Третман на асцит
Патогенетскиот третман бара елиминирање на причината за акумулација на течности, т.е. примарна патологија. За да се намалат манифестациите на асцити, се пропишани диети без сол, ограничување на внесот на течности, диуретици (спиронолактон, фуросемид под прекривка на препарати од калиум), се поправаат нарушувања на метаболизмот на вода-електролити и се поправа порталната хипертензија со помош на антагонисти на рецептор на ангиотензин II и АКЕ инхибитори. Во исто време, индицирана е употреба на хепатопротектори, интравенска администрација на протеински препарати (природна плазма, раствор на албумин).
Кога азитите се отпорни на тековната терапија со лекови, тие прибегнуваат кон абдоминална парацентеза (лапароцентеза) - пункција отстранување на течности од абдоминалната празнина. За една пункција, се препорачува да се евакуираат не повеќе од 4-6 литри асцитна течност поради опасност од колапс. Честите повторени пункции создаваат услови за воспаление на перитонеумот, формирање на адхезии и ја зголемуваат веројатноста за појава на компликации од последователните сесии на лапароцентезата. Затоа, со масивни асцити за долго евакуација на течности, се инсталира постојан перитонеален катетер.
Интервенциите кои обезбедуваат услови за патеки на директен одлив на перитонеална течност вклучуваат перитонеовенска шант и делумна деперитонизација на theидовите на абдоминалната празнина. Индиректните интервенции за азити вклучуваат операции кои го намалуваат притисокот во порталниот систем. Овие вклучуваат интервенции со примена на разни портокавални анастомози (портокавална бајпас хирургија, трансјугуларна интрахепатична портосистемска хирургија на бајпас, намалување на спленичен проток на крв), лимфовенска анастомоза. Во некои случаи, со огноотпорни асцити, се изведува спленектомија. Со отпорни асцити, може да биде индицирана трансплантација на црн дроб.
Прогноза и превенција
Присуството на асцит значително го комплицира текот на основната болест и ја влошува неговата прогноза. Компликации на асцити може да бидат спонтан бактериски перитонитис, хепатална енцефалопатија, синдром на хепаторена, крварење. Несакани прогностички фактори кај пациенти со асцити вклучуваат возраст над 60 години, хипотензија (под 80 mm Hg), бубрежна слабост, хепатоцелуларен карцином, дијабетес мелитус, цироза, слабост на црниот дроб, итн. Според специјалисти од областа на клиничка гастроентерологија, двегодишна опстанокот на асцит е околу 50%.
Што е асцит кај хроничен панкреатитис
Општо, со асцити, ексудат поминува низ каналите во ретроперитонеалната празнина и се акумулира во неа во мали количини. Во овој случај, обично се решава доволно брзо откако ќе помине воспалението на панкреасот и е од голема опасност.
 Со продолжен тек на болеста, течноста се акумулира и останува во празнината долго време. Ова може да предизвика некроза на ткивата и да доведе до нарушување на интегритетот на каналите.
Со продолжен тек на болеста, течноста се акумулира и останува во празнината долго време. Ова може да предизвика некроза на ткивата и да доведе до нарушување на интегритетот на каналите.
Течноста постојано се собира, но процесот често завршува со формирање на флегмон или псевдоцисти.
Ако луѓето со панкреатогени асцити имаат зголемено ниво на амилаза во крвта, руптурираните канали се ретки и може да се детектираат само со операција.
Што се однесува до слабите панкреатитис, со тоа концентрацијата на амилаза е значително намалена, течноста се акумулира и се отстранува со повторување на пункција на абдоминалната празнина.
Прогнозата после тоа во повеќето случаи е добра, а во иднина асцитите не се појавуваат.
Главните причини зошто се појавуваат панкреасни асцити
Најчестите причини за панкреасните асцити се:
- Присуство на панкреасна циста,
- Блокирање на лимфните јазли лоцирани во ретроперитонеална празнина,
- Хипертензија на торакалните лимфни канали,
- Недостаток на протеини.
 Мора да се каже дека целосната патогенеза на асцити сè уште не е целосно разбрана. Што се однесува до клиничкиот тек на болеста, може да се подели на два вида. Во првото олицетворение, на rhinestone се чувствува силна болка, течноста брзо влегува во абдоминалната празнина и се акумулира во неа. Се развива панкреасна некроза, влијае на дел од каналите на панкреасот, се формира псевдоистална циста која се протега во ретроперитонеалниот простор.
Мора да се каже дека целосната патогенеза на асцити сè уште не е целосно разбрана. Што се однесува до клиничкиот тек на болеста, може да се подели на два вида. Во првото олицетворение, на rhinestone се чувствува силна болка, течноста брзо влегува во абдоминалната празнина и се акумулира во неа. Се развива панкреасна некроза, влијае на дел од каналите на панкреасот, се формира псевдоистална циста која се протега во ретроперитонеалниот простор.
Со вториот тип, клиниката не е толку изразена. Течноста се собира постепено и се формира против позадината на деструктивните процеси кои се случуваат во мала област на цистата. Болеста е откриена при рендгенско испитување и по лапароцентезата.
Обемот на ексудат кој влегува во абдоминалната празнина со асцити може да достигне десет литри. Лапароцентезата во овој случај помага да се отстрани течноста, но нема траен ефект. По кратко време, повторно се акумулира, а секоја последователна лапароцентеза доведува до значително губење на протеините. Затоа, лекарите даваат предност на хируршка интервенција што се јавува по две недели фармаколошка терапија. Лекувањето на асцитите вклучува диета богата со протеини богата со сол.
Лекарите препишуваат диуретици, антибиотици, лекови кои го намалуваат притисокот во порталната вена (ако е покачен).
Компликации на асцити и нејзина превенција
Компликациите на асцит се различни. Може да предизвика развој на перитонитис, респираторна слабост, нарушување на внатрешните органи и други патологии предизвикани од зголемување на обемот на течност во перитонеумот и компресија на дијафрагмата, црниот дроб, желудникот. Со честа лапароцентеза, често се појавуваат адхезии кои се мешаат во целосното функционирање на циркулаторниот систем.

Сето ова е причина за ненавремено или неправилно спроведено лекување. На асцитите им се потребни итни медицински мерки, во спротивно ќе напредува и ќе доведе до непожелни последици. Затоа, на прво сомневање за болест, веднаш треба да побарате помош од специјалисти.
За да се исклучи болеста, важно е редовно да се подложува на превентивно испитување и навремено да се продолжи со третман на воспаление на панкреасот. Неопходно е да се исклучи пржената, солена, масна храна од исхраната, да се ограничи потрошувачката на кафе, газирани пијалоци со шеќер, силен чај. Треба целосно да ги напуштите лошите навики, да поминете што е можно повеќе време на свеж воздух и да се обидете да не бидете нервозни од која било причина. Со панкреатитис и асцит, прекумерната физичка активност е контраиндицирана, така што оние што се вклучени во спортот ќе треба да бидат задоволни со лесни вежби.
Што е асцит е опишано во видеото во оваа статија.