Дијабетична невропатија
| Дијабетична невропатија | |
|---|---|
 Вилушка за подесување - алатка за дијагностицирање на нарушувања на периферната чувствителност | |
| МКБ-10 | G 63.2 63.2, E 10.4 10.4, E 11.4 11.4, E 12.4 12.4, E 13.4 13.4, E 14.4 14.4 |
| МКБ-9 | 250.6 250.6 |
| МКБ-9-КМ | 250.6 |
| Medlineplus | 000693 |
| Мрежа | D003929 |
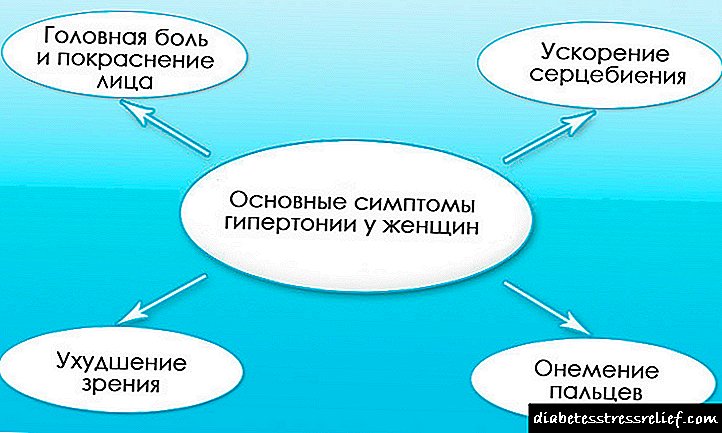
Дијабетична невропатија (друг грчки νεϋρον - „нерв“ + друг грчки πάθος - „страдање, болест“) - нарушувања на нервниот систем поврзани со пораз на дијабетес на мали крвни садови (ваза вазорум, васа нерврум) - едно од најчестите компликации, не само што доведуваат до намалена способност за работа, но, исто така, честопати се причина за развој на сериозни повреди на инвалидитет и смрт на пациенти. Патолошкиот процес влијае на сите нервни влакна: сензорни, моторни и автономни. Во зависност од степенот на оштетување на одредени влакна, се забележуваат различни варијанти на дијабетична невропатија: сензорна (чувствителна), сетилна-моторна, автономна (автономна). Разликувајте помеѓу централната и периферната невропатија. Според класификацијата на В. М. Прихожхан (1987), оштетувањето на мозокот и 'рбетниот мозок се смета за централна невропатија и, соодветно, е поделено на:
Цереброваскуларна несреќа
| уредување кодНаспроти позадината на текот на дијабетесот, ризикот од развој на исхемичен мозочен удар на мозокот се зголемува. Според резултатите од долгорочната епидемиолошка студија, откриено е дека фреквенцијата на нови случаи на исхемичен мозочен удар кај лица со дијабетес достигнува 62,3 на 1.000 лица, додека кај главната популација е 32,7 на 1.000 лица во период од 12 години набудувања Сепак, инциденцата на хеморагичен мозочен удар и привремени цереброваскуларни несреќи не се разликува од оној кај општата популација. Утврдено е дека дијабетес мелитус е фактор на ризик за развој на цереброваскуларна несреќа, без оглед на присуството на други фактори на ризик (артериска хипертензија, хиперхолестеролемија).
Сепак, текот на исхемичен мозочен удар кај лица со дијабетес е многу потежок по природа, полоша прогноза, поголема смртност и инвалидитет во споредба со мозочен удар кај популација без дијабетес. Во студијата спроведена од Литнер и сор во 1988 година, стапката на морталитет за мозочен удар кај лица со дијабетес е 28%, а кај луѓето без дијабетес 15%. Полошиот тек и исходот од мозочен удар откриен против позадината на дијабетес мелитус е предизвикан од високата инциденца на повторливи цереброваскуларни нарушувања. Една епидемиолошка студија од САД откри дека ризикот од повторување на цереброваскуларна несреќа по првиот мозочен удар кај лицата со дијабетес е 5,6 пати поголем од нивото на сличен ризик кај луѓе кои имаат мозочен удар, но немаат дијабетес (Алтер и et al., 1993).
Вредноста на хипергликемијата како прогностички фактор при мозочен удар, како кај луѓето со и без дијабетес, останува контроверзна. Хипергликемијата често се комбинира со акутен мозочен удар: од една страна, може да биде манифестација на претходно непрепознатлив дијабетес мелитус, а од друга страна, тоа е предизвикано од стресни фактори кои го придружуваат развојот на мозочен удар. Во исто време, фреквенцијата на дијабетес мелитус откриен при развој на мозочен удар (претходно не дијагностицирана) останува висока и, според различни студии, се движи од 6 до 42%. Во 1990 година, Давалос и др., Воспоставија тесна корелација помеѓу сериозноста, исходот од мозочен удар и гликозата во крвта за време на хоспитализација. Сепак, прашањето сè уште не е разјаснето: дали хипергликемијата е независен фактор на ризик за влошување на текот на цереброваскуларна несреќа или само ја рефлектира сериозноста на развиениот мозочен удар, неговиот волумен и локализацијата.
Епидемиолошки преглед на 411 пациенти со дијабетес мелитус тип 2, спроведен во период од 7 години, покажа дека постењето на гликозата во крвта во корелација со стапката на морталитет на пациенти од болести на кардиоваскуларниот систем и е значаен независен фактор на ризик за развој на макроангиопатија, вклучително и цереброваскуларни нарушувања .