Етиологија и патогенеза на дијабетес

Вонреден професор, Сектор за внатрешна медицина бр. 2
со курс во КрасМУ, Н. ОСЕТРОВА
Дијабетес мелитус е една од најчестите заболувања, што се карактеризира со долг (цел живот) курс, развој на компликации и оштетување на разни органи и системи, што доведува до рана попреченост и го скратува животниот век на пациентот. Раната дијагностика и навременото лекување на дијабетес мелитус во голема мерка ја одредуваат природата на неговиот тек, примарна и секундарна превенција на дијабетични ангиопатии и други промени, придонесуваат за зачувување на работниот капацитет.
Дијабетес мелитус Е група метаболички заболувања кои се обединети со вообичаен симптом - хронична хипергликемија, која е резултат на дефекти во секрецијата на инсулин, ефектите на инсулинот или двата од овие фактори.
Класификација
Етиолошка класификација на гликемични нарушувања (СЗО, 1999 година)
Дијабетес мелитус тип 1 (предизвикан од уништување на бета клетките, обично доведува до апсолутен недостаток на инсулин): автоимуна, идиопатска.
Тип 2 дијабетес мелитус (може да варира од доминација на отпорност на инсулин со релативен недостаток на инсулин до преовладување на дефекти во секрецијата на инсулин со или без отпорност на инсулин).
Гестациски дијабетес.
Други специфични типови:
- генетски дефекти кои предизвикуваат дисфункција на бета клетките,
- генетски дефекти кои предизвикуваат нарушено дејство на инсулин,
- болести на егзокриниот панкреас,
- предизвикани од фармаколошки и хемиски агенси,
- ретки форми на имуно-посредувачки дијабетес,
- други генетски синдроми понекогаш поврзани со дијабетес
Генетски дефекти во функцијата на бета клетките:
МОДИ- (хромозом 12, HNF-1а),
МОДИ-2 (хромозом 7, гликокиназа ген),
МОДИ-1 (хромозом 20, ген HNF-4a),
Мутохондријална мутација на ДНК,
Генетски дефекти кои предизвикуваат нарушувања на инсулин:
Отпорност на инсулин од типот А
Синдром на Рабсон - Мендехал,
Болести на егзокриниот панкреас:
Дијабетес мелитус предизвикан од фармаколошки и хемиски агенси:
Други генетски синдроми понекогаш поврзани со дијабетес:
Синдром на Лоренс-Месечина-мушка
Синдром Прадер - Вил,
Невообичаени форми на имуно-посредувачки дијабетес
"Беспомошен човек" - синдром (синдром на неподвижност),
Автоантитела на рецепторите на инсулин,
Дијабетес тип 1, фази
Дијабетес тип 1 го одразува процесот уништување на бета клетки, што секогаш води до развој на дијабетес мелитус, во кој инсулин е потребен за опстанок со цел да се спречи развој на кетоацидоза, кома и смрт. Тип еден обично се карактеризира со присуство на антитела на ГАД (глутамат декарбоксилаза), до бета клетка (ИЦА) или инсулин, кои го потврдуваат присуството на автоимун процес.
Фази на развој на дијабетес мелитус тип 1 (АјзенбартГ..С, 1989)
Фаза 1 – генетска предиспозиција, што се реализира во помалку од половина од генетски идентични близнаци и кај 2-5% од сестрите. Од големо значење е присуството на антитела на ХЛА, особено на втората класа - ДР, ДР4 и DQ. Во исто време, ризикот од развој на дијабетес тип 1 се зголемува многу пати. Кај општата популација - 40%, кај пациенти со дијабетес мелитус - до 90%.
Имате прашања во врска со дијабетесот?
Фаза 2 - хипотетички почетен момент - вирусна инфекција, стрес, исхрана, хемикалии, т.е. изложеност на активни фактори: заразни (ентеровирусни, ретровирусни, вродени рубеола, паразити, бактерии, габи), неинфективни: диетални компоненти: глутен, соја, други растенија, кравјо млеко, тешки метали, нитрити, нитрати, бета-клеточни токсини (лекови) , психоасоцијација фактори, УВ зрачење.
3 етапа – фаза на имунолошки нарушувања - се одржува нормална секреција на инсулин. Утврдени имунолошки маркери на дијабетес мелитус тип 1 - антитела на бета клеточни антигени, инсулин, GAD (ГАД се утврдува повеќе од 10 години).
Фаза 4 – фаза на изразени автоимуни нарушувања се карактеризира со прогресивно намалување на секрецијата на инсулин како резултат на развој на инсулин. Нивото на гликемија останува нормално. Постои намалување во раната фаза на секреција на инсулин.
5 етапа – фаза на клиничка манифестација се развива со смрт на 80 - 90% од масата на бета клетките. Во исто време, се одржува преостаната секреција на Ц-пептидот.
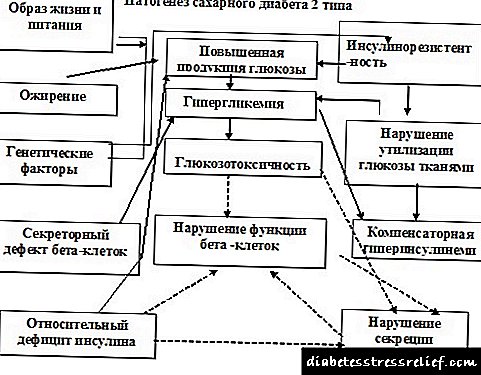
Дијабетес тип 2, етиологија, патогенеза
Дијабетес тип 2 - хетерогена болест, која се карактеризира со комплекс на метаболички нарушувања, врз кои се темели отпорност на инсулин и различни степени на сериозност дисфункција на бета клетките.
Етиологијадијабетес тип 2 . Повеќето форми на дијабетес мелитус тип 2 се полигени по природа, т.е. одредена комбинација на гени што ја одредува предиспозицијата за болеста, а нејзиниот развој и клиниката се утврдени со такви не-генетски фактори како што се дебелина, прејадување, седентарен начин на живот, стрескако и недоволно интраутерина исхрана и натаму прва година од животот.
Патогенезата на дијабетес тип 2. Според современите концепти, два механизма играат клучна улога во патогенезата на дијабетес мелитус тип 2:
- повреда на секрецијата на инсулин бета клетки
- зголемена периферна отпорност на дејството на инсулин (намалување на периферната навлегување на гликоза од црниот дроб или зголемување на производството на глукоза). Најчесто, отпорноста на инсулин се развива во абдоминална дебелина.
Симптоми на дијабетес тип 1 и тип 2
Диференцијална дијагноза на типови 1 и 2
Клинички симптоми Дијабетес тип 1 се јавуваат акутно, почесто кај младите (помеѓу 15 и 24 години), се забележуваат сезонски појава по инфекција. Изречени се манифестации на дијабетичниот синдром, постои тенденција за кетоацидоза, честопати 25-0% доаѓаат во пре- и кома состојба. Со долг тек на болеста во услови на слаб надомест, клиничката слика ќе се утврди со доцни компликации, главно микроангиопатии.
Дијабетес тип 2. Поради недостаток на апсолутен недостаток на инсулин, болеста се манифестира повеќе нежно. Дијагнозата често се прави случајно при рутинско утврдување на гликемија. Карактеристично е прекумерна тежина, манифестација по 40 години, позитивна семејна историја, отсуство на знаци на апсолутен недостаток на инсулин. Многу често, за време на дијагностицирање, се откриваат доцни компликации, пред сè, макроангиопатија (атеросклероза), со која се утврдува клиничката слика на болеста, како и латентните инфекции (пиелонефритис, габична инфекција).
За диференцијална дијагноза на тип 1 и тип 2, како и за дијагностицирање на побарувачката на инсулин кај дијабетес тип 2, нивото на Ц-пептид се испитува на тестови со глукагон и стимулација на храна. (5 XE). Концентрација на постигнување на Ц-пептид над 0,6 nmol / L и над 1,1 nmol / L по стимулирање на храна или администрација на 1 mg глукагон, укажува на доволно производство на инсулин од страна на б-клетките. Нивото на стимулиран Ц-пептид од 0,6 nmol / L или помалку укажува на потребата за егзогени инсулин.
Дијагностика
Дијагностички критериуми за очигледен дијабетес мелитус (СЗО, 1999 година)
1. Клинички симптоми на дијабетес мелитус (полиурија, полидипсија, необјаснето слабеење) во комбинација со нивото на гликоза во капиларна крв во секое време (без оглед на времето за јадење), поголема или еднаква на 11,1 ml mol / L
2. Нивото на гликоза во капиларна постот (постејќи најмалку 8 часа) е поголемо или еднакво 6,1 ml mol / L
. Ниво на гликоза во крвта на капиларите по 2 часа по оптоварување на гликоза (75 g), поголемо или еднакво 11,1 ml mol / L
Со цел да се открие латентен дијабетес мелитус (нарушена толеранција на гликоза) кај лица со зголемен ризик од развој на дијабетес, се изведува тест за толеранција на глукоза (TSH).
УснаТТГ(Извештај за консултациите на СЗО, 1999 година)
Утрински тест за толеранција на глукоза треба да се спроведе наутро против позадината на неограничена исхрана барем на ден (повеќе од 150 гр јаглени хидрати на ден) и нормална физичка активност. Факторите што можат да влијаат на резултатите од тестот треба да бидат евидентирани (на пр. Лекови, мала физичка активност, инфекција). На тестот треба да му претходи ноќен пост 8-14 часа (можете да пиете вода). Последниот вечерен оброк треба да содржи 0-50 g јаглени хидрати. После постот на крв, испитаникот треба да пие 75 гр безводна гликоза или 82,5 гликозен монохидрат растворен во 250-00 ml вода за не повеќе од 5 минути. За деца, товарот е 1,75 g гликоза на кг телесна тежина, но не повеќе од 75 г. Пушењето не е дозволено за време на тестот. По 2 часа, се врши втор примерок на крв. За епидемиолошки или скрининг цели, доволна е единечна вредност на гликоза на постот или 2-часовно ниво на гликоза за време на TSH. За клинички дијагностички цели, дијабетесот секогаш треба да се потврди со повторно тестирање следниот ден, со исклучок на случаи на несомнена хипергликемија со акутна метаболичка декомпензација или очигледни симптоми.
Етиологија на дијабетес тип 1
Почесто, комбинацијата на група фактори ја заснова етиологијата на дијабетес 1.
Шеќерот се намалува веднаш! Дијабетесот со текот на времето може да доведе до еден куп болести, како што се проблеми со видот, состојби на кожата и косата, чиреви, гангрена, па дури и карцинозни тумори! Луѓето научија горчливо искуство за да ги нормализираат своите шеќери. читај натаму
- Генетска зависност.
- Вируси: Коксаки ентеровирус, сипаници, сипаница, цитомегаловирус.
- Хемикалии: нитрати, нитрити.
- Лекови: кортикостероиди, силни антибиотици.
- Болест на панкреасот.
- Голем внес на јаглехидрати и животински масти.
- Стрес.
Етиологијата на дијабетес тип 1 не е конкретно утврдена. Дијабетес тип 1 се однесува на мултифакториорни заболувања, бидејќи лекарите не можат да го наведат точниот етиолошки фактор меѓу горенаведените. Дијабетесот 1 е многу приврзан на наследноста. Кај повеќето пациенти се наоѓаат гените на системот ХЛА, чие присуство се пренесува генетски. Исто така, важно е овој вид дијабетес да се манифестира во детството и главно до 30 години.
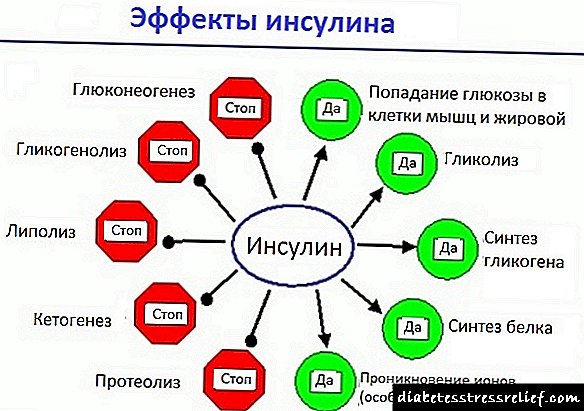
Појдовната врска во шемите за патогенеза за дијабетес мелитус е недостаток на инсулин - дефицит од 80-90% за типот 1 се должи на неуспехот на бета клетките на панкреасот да ги исполнат своите функции. Ова доведува до повреда на сите видови метаболизам. Но, пред сè, навлегувањето на гликозата во ткивата зависни од инсулин и неговата употреба. Гликозата е главна енергетска компонента и нејзиниот недостаток доведува до гладување на клетките. Неразвиената гликоза се акумулира во крвта, што се рефлектира во развојот на хипергликемија. Неможноста на бубрезите да го филтрираат шеќерот се манифестира со појава на гликоза во урината. Гликемијата има способност на осмотска диуретик, која се манифестира во форма на симптоми како што се полиурија (патолошки честа мокрење), полидипсија (неприродно интензивна жед), хипотензија (низок крвен притисок).
Недостаток на инсулин го нарушува балансот помеѓу липолизата и липогенезата со доминацијата на првиот. Резултатот од ова е акумулација на голема количина масни киселини во црниот дроб, што доведува до развој на нејзината масна дегенерација. Оксидацијата на овие киселини е придружена со синтеза на кетонски тела, кои предизвикуваат симптоми како што се мирис на ацетон од устата, повраќање, анорексија. Шемата на сите овие фактори негативно влијае на балансот на вода-електролит, што се манифестира со нарушување на срцето, пад на крвниот притисок и можност за пропаѓање.
Причини за дијабетес тип 2
Етиолошките фактори на дијабетес мелитус тип 2 се слични на оние со дијабетес тип 1. Но, пред сè, неухранетост доаѓа до израз, имено голема количина јаглени хидрати и масти, кои го преоптоваруваат панкреасот и доведуваат до губење на чувствителноста на ткивата на инсулин. Дијабетесот тип 2 главно е зафатен од дебели луѓе. Седечки начин на живот, седечка работа, дијабетес во непосредно семејство, неухранетост или гестациски дијабетес за време на бременоста - етиологија на дијабетес тип 2. Патогенезата на дијабетес мелитус 2 се заснова на нарушување на клетките на панкреасот и зголемена отпорност на перцепција на инсулин, што може да биде хепатална и периферна. Карактеристични карактеристики се прекумерната телесна тежина на пациентот, висок крвен притисок и бавен развој на дијабетес.
Дијабетес тип 1 и 2
Тип 1 е молња брзо. За само неколку дена, состојбата на човекот значително се влошува: силна жед, чешање на кожата, сува уста, излачување на повеќе од 5 литри урина дневно маки. Честопати, типот 1 се чувствува себеси со развој на дијабетична кома. Затоа, за третман се користи само супституциона терапија - инјектирање на инсулин, бидејќи 10% од хормонот со вистинска количина не е во состојба да ги изврши сите потребни функции.
Текот на дијабетес 1 и 2 е различен. Ако 1-ви тип се развива со молскавична брзина и се карактеризира со сериозни симптоми, тогаш со 2-ри тип, пациентите честопати долго време не се сомневаат во присуство на прекршувања.
Дијабетесот тип 2 започнува бавно и невидливо за луѓето. Наспроти позадината на дебелината, се појавуваат слабости на мускулите, чест дерматитис, гнојни процеси, чешање на кожата, болка во нозете, мала жед. Ако навреме се обратите до ендокринолог, компензацијата може да се постигне само со помош на диета и физичка активност. Но, најчесто, пациентите се обидуваат да не забележат влошена состојба и болеста напредува. Луѓето со прекумерна телесна тежина треба да бидат внимателни кон себе и со минимална промена во состојбата, да се консултираат со лекар.
Дали сè уште изгледа невозможно да се излечи дијабетесот?
Судејќи според фактот дека сега ги читате овие редови, победа во борбата против високиот шеќер во крвта сè уште не е на ваша страна.
И веќе сте размислувале за болничко лекување? Разбирливо е, бидејќи дијабетесот е многу опасна болест, која, доколку не се лекува, може да резултира со смрт. Постојана жед, брзо мокрење, заматен вид. Сите овие симптоми ви се познати од прва рака.
Но, дали е можно да се третира причината, а не ефектот? Препорачуваме да прочитате напис за тековните третмани со дијабетес. Прочитајте ја статијата >>
Видови на шеќерна болест
Етиологијата на дијабетес е добро разбрана и, воопшто, може да се опише како што следи. Кога се појавуваат патолошки проблеми со ендокриниот систем, како резултат на што панкреасот престанува да синтетизира инсулин, кој е одговорен за употреба на јаглехидрати, или, напротив, ткивото не реагира на „помош“ од неговиот орган, лекарите известуваат за почетокот на оваа сериозна болест.
Како резултат на овие промени, шеќерот почнува да се акумулира во крвта, зголемувајќи ја неговата „содржина на шеќер“. Веднаш без забавување, се вклучува уште еден негативен фактор - дехидрирање. Ткивата не можат да задржат вода во клетките, а бубрезите излачуваат шеќерен сируп во форма на урина од телото. Извинете, за таквата бесплатна интерпретација на процесот - ова е само за подобро разбирање.
Патем, токму врз оваа основа во античка Кина оваа болест се дијагностицира со тоа што мравките ги пуштија во урината.

Невидлив читател може да има природно прашање: зошто е толку опасно заболување од шеќер, велат тие, добро, крвта станала послатка, што од ова?
Како прво, дијабетесот е опасен за компликациите што ги предизвикува. Има оштетување на очите, бубрезите, коските и зглобовите, мозокот, смрт на ткивата на горните и долните екстремитети.
Со еден збор - ова е најлошиот непријател не само на човекот, туку и на човештвото, ако повторно се вратиме на статистиката.
Медицината го дели дијабетесот на два вида (типа):
- Инсулин зависен - тип 1. Неговата особеност лежи во дисфункцијата на панкреасот, која поради својата болест не е во состојба да произведе доволно инсулин за организмот.
- Не-независен инсулин тип 2. Тука е карактеристичен обратниот процес - хормонот (инсулин) се произведува во доволен волумен, меѓутоа, поради одредени патолошки околности, ткивата не се во состојба соодветно да одговорат на тоа.
Треба да се напомене дека вториот вид се појавува кај 75% од пациентите. Тие најчесто се погодени од постари и постари лица. Првиот тип, напротив, не ги штеди децата и младите.

Причини за дијабетес тип 1
Овој вид дијабетес, кој се нарекува и малолетнички дијабетес, е најлошиот непријател на младите, затоа што најчесто се манифестира пред 30-годишна возраст. Етиологијата и патогенезата на дијабетес тип 1 постојано се изучуваат. Некои медицински научници се склони да веруваат дека причината за оваа болест лежи во вирусите кои провоцираат појава на сипаници, рубеола, сипаници, заушки, хепатитис, како и цревниот вирус Коксаки.
Што се случува во овие случаи во телото?
Горенаведените рани можат да влијаат на панкреасот и неговите компоненти - β-клетки. Вторите престануваат да произведуваат инсулин во количина неопходна за метаболички процеси.
Научниците ги идентификуваат најважните етиолошки фактори на дијабетес кај деца:
- продолжени температурни стресови на телото: прегревање и хипотермија,
- прекумерно внесување протеини,
- наследна предиспозиција.
Убиецот на шеќер не ја прикажува својата „злобна“ суштина веднаш, но откако ќе умре мнозинството - 80% од клетките што ја вршат синтезата на инсулин.
Шемата за патогенеза на дијабетес мелитус или сценарио (алгоритам) за развој на болеста е карактеристично за повеќето пациенти и влијае на вообичаени односи причинско-последични ефекти:
- Генетска мотивација за развој на болеста.
- Психо-емоционален удар. Покрај тоа, луѓето со зголемена ексцитабилност можат да станат заложници на болеста, како резултат на секојдневната неповолна психолошка состојба.
- Инсулинот е воспалителен процес на регионите на панкреасот и мутација на б-клетки.
- Појавата на цитотоксични (убиствени) антитела кои го инхибираат и потоа го блокираат природниот имунолошки одговор на организмот, нарушувајќи го генералниот метаболички процес.
- Некроза (смрт) на б-клетки и манифестација на очигледни знаци на дијабетес.
Видео од д-р Комаровски:
Фактори на ризик за дијабетес тип 2
Причините за развој на дијабетес тип 2, за разлика од првиот, се намалување или недостаток на перцепција од ткивата на панкреасот произведени од инсулин.
Едноставно кажано: заради кршење на шеќерот во крвта, β-клетките произведуваат доволна количина на овој хормон, сепак, органите вклучени во метаболичкиот процес, од различни причини, не го „гледаат“ и не го „чувствуваат“ тоа.
Оваа состојба се нарекува отпорност на инсулин или намалена чувствителност на ткиво.
Медицината ги смета следниве негативни предуслови како фактори на ризик:
- Генетска. Статистиката „инсистира“ дека 10% од луѓето кои имаат дијабетичари од типот 2 ризикуваат да ги надополнуваат редовите на пациенти.
- Дебелината. Ова е можеби одлучувачката причина што помага да се добие оваа болест со забрзано темпо. Што има да се убеди? Сè е исклучително едноставно - поради густиот слој на маснотии, ткивата престануваат да го апсорбираат инсулин, згора на тоа, воопшто не го „гледаат“!
- Повреда на диетата. Овој фактор „папочна врвца“ е поврзан со претходниот. Неопислив зор, зачинет со прилично количество брашно, слатко, зачинето и пушено добрите, не само што придонесува за зголемување на телесната тежина, туку и безмилосно го мачи панкреасот.
- Кардиоваскуларни заболувања. Таквите болести како атеросклероза, артериска хипертензија, корорнарна срцева болест придонесуваат за перцепција на инсулин на клеточно ниво.
- Стрес и постојан врв на нервниот стрес. Во овој период се јавува моќно ослободување на катехоламини во форма на адреналин и норепинефрин, кои, пак, го зголемуваат шеќерот во крвта.
- Хипокортицизам. Ова е хронична дисфункција на надбубрежниот кортекс.
Патогенезата на дијабетес тип 2 може да се опише како низа на хетерогени (хетерогени) нарушувања манифестирани за време на метаболичкиот (метаболички) процес во организмот. Основата, како што беше нагласено претходно, е отпорност на инсулин, односно не-перцепција од ткивата на инсулин, наменети за употреба на глукоза.
Како резултат, се забележува моќна нерамнотежа помеѓу секрецијата (производството) на инсулин и неговата перцепција (чувствителност) од страна на ткивата.

Со користење на едноставен пример, со употреба на ненаучни термини, она што се случува може да се објасни на следниов начин. Во здрав процес, панкреасот, „гледајќи“ дека има зголемување на шеќерот во крвта, генерира инсулин заедно со β-клетките и го фрла во крвта. Ова се случува за време на т.н. прва (брза) фаза.
Оваа фаза е отсутна во патологијата, бидејќи железото „не ја гледа“ потребата за производство на инсулин, велат тие зошто, тоа е веќе присутно. Но, проблемот лежи во фактот дека не се појавува обратна реакција, нивото на шеќер не се намалува, бидејќи ткивата не го поврзуваат неговиот процес на разделување.
Бавната или втората фаза на секреција се јавува веќе како реакција на хипергликемија. Во режим на тоник (постојан) режим на производство на инсулин се јавува, сепак, и покрај вишокот на хормон, намалувањето на шеќерот не се јавува од позната причина. Се повторува бесконечно.
Видео од д-р Малишева:
Нарушувања во размената
Разгледувањето на етиопатогенезата на дијабетес мелитус тип 1 и тип 2, нејзините причинско-последични врски, сигурно ќе доведе до анализа на вакви феномени како метаболички нарушувања кои го подобруваат текот на болеста.
Вреди да се напомене веднаш дека самите повреди не се третираат само со таблети. Тие ќе бараат промени во целиот животен стил: исхрана, физички и емоционален стрес.
Метаболизам на маснотии
Наспроти популарното верување за опасностите од маснотиите, вреди да се напомене дека мастите се извор на енергија за затегнатите мускули, бубрезите и црниот дроб.
Говорејќи за хармонија и проповедање на аксиомата - сè треба да биде во умерени количини, мора да се нагласи дека отстапувањето од нормата на количината на маснотии, во една или друга насока, е подеднакво штетно за организмот.
Карактеристични нарушувања на метаболизмот на мастите:
- Дебелината. Норма на акумулираната маст во ткивата: за мажи - 20%, за жени - до 30%. Сè што е повисоко е патологијата. Дебелината е отворена порта за развој на корорнарна срцева болест, хипертензија, дијабетес мелитус, атеросклероза.
- Кахексија (исцрпеност). Ова е состојба во која масната маса присутна во организмот е под нормалата. Причините за исцрпеност можат да бидат различни: од продолжено внесување храна со малку калории, до хормонални патологии, како што се недостаток на глукокортикоиди, инсулин, соматостатин.
- Дислипопротеинемија. Оваа болест е предизвикана од нерамнотежа во нормалниот дел меѓу различните масти присутни во плазмата. Дислипопротеинемијата е истовремена компонента на болести како што се корорнарна срцева болест, воспаление на панкреасот, атеросклероза.
Основен и енергетски метаболизам
Протеини, масти, јаглени хидрати - ова е еден вид гориво за енергетскиот мотор на целиот организам. Кога телото е затруено со производи за распаѓање поради разни патологии, вклучувајќи болести на надбубрежните жлезди, панкреасот и тироидната жлезда, во организмот се јавува повреда на енергетскиот метаболизам.
Како да се утврди и на кој начин да се изрази оптималната количина на енергетски трошоци потребни за поддршка на човечкиот живот?
Научниците воведоа такво нешто како основен метаболизам, во пракса што значи количина на енергија потребна за нормално функционирање на организмот со минимални метаболички процеси.
Со едноставни и разбирливи зборови, ова може да се објасни на следниов начин: науката тврди дека на здрава личност со нормален тен со тежина од 70 кг на празен стомак, во натпилна позиција, со апсолутна опуштена состојба на мускулите и собна температура од 18 ° C, потребни се 1700 kcal / ден за да ги одржат сите витални функции .

Ако главната размена се спроведува со отстапување од ± 15%, тогаш ова се смета во рамките на нормалниот опсег, во спротивно се открива патологија.
Патологија што предизвикува зголемување на базалниот метаболизам:
- хипертироидизам, хронично заболување на тироидната жлезда,
- хиперактивност на симпатичките нерви,
- зголемено производство на норепинефрин и адреналин,
- зголемена функција на гонадите.
Намалувањето на базалната метаболичка стапка може да биде резултат на продолжено гладување, што може да предизвика дисфункција на тироидната жлезда и панкреасот.
Размена на вода
Водата е основна компонента на живиот организам. Неговата улога и важност како идеално „возило“ на органски и неоргански материи, како и оптимален медиум за растворање и разни реакции во метаболичките процеси не можат да бидат преценети.
Но, тука, зборувајќи за рамнотежа и хармонија, вреди да се нагласи дека и неговиот вишок и недостаток се подеднакво штетни за организмот.
Со дијабетес, нарушувања во процесите на метаболизмот на водата се можни и во една и во друга насока:
- Дехидрацијата се јавува како резултат на продолжено постење и зголемена загуба на течности заради активност на бубрезите кај дијабетес.
- Во друг случај, кога бубрезите не се справат со задачите што им се доделени, постои прекумерна акумулација на вода во меѓуклеточниот простор и во телесните шуплини. Оваа состојба се нарекува хиперосмоларна хиперхидратација.
За да се врати киселинско-базната рамнотежа, да се стимулираат метаболички процеси и да се врати оптимална водна средина, лекарите препорачуваат пиење минерална вода.
Најдобрата вода од природни минерални извори:
- Борјоми
- Есентуки
- Миргород,
- Пјатигорск
- До Истис,
- Березовски ги минерализирала водите.
Метаболизам на јаглени хидрати
Најчести видови на метаболички нарушувања се хипогликемија и хипергликемија.
Согласките имиња имаат фундаментални разлики:
- Хипогликемија. Ова е состојба во која нивоата на гликоза во крвта се значително пониски од нормалното. Причината за хипогликемија може да биде варењето, како резултат на нарушувања во механизмот на дефект и апсорпција на јаглехидрати. Но, не само што може да биде оваа причина. Патологијата на црниот дроб, бубрезите, тироидната жлезда, надбубрежните жлезди, како и диетата со малку јаглехидрати може да предизвика пад на шеќерот на критично ниво.
- Хипергликемија. Оваа состојба е токму спротивното од горенаведеното, кога нивото на шеќер е значително повисоко од нормалното. Етиологија на хипергликемија: диета, стрес, тумори на надбубрежниот кортекс, тумор на надбубрежната медула (феохромоцитом), патолошко проширување на тироидната жлезда (хипертироидизам), откажување на црниот дроб.
Симптоми на нарушувања на процесите на јаглени хидрати кај дијабетес
Намалени јаглени хидрати:
- апатија, депресија,
- нездраво губење на тежината
- слабост, вртоглавица, поспаност,
- кетоацидоза, состојба во која клетките имаат потреба од гликоза, но не ја добиваат поради некоја причина.
Зголемената количина на јаглени хидрати:
- висок притисок
- хиперактивност
- проблеми со кардиоваскуларниот систем,
- тремор на телото - брзо, ритмичко треперење на телото поврзано со нерамнотежа на нервниот систем.
Болести кои се резултат на нарушување на метаболизмот на јаглени хидрати:
| Етиологија | Болеста | Симптоматологија |
|---|---|---|
| Вишок јаглехидрати | Дебелината | Наизменично задишување, останување без здив |
| Неконтролирано зголемување на телесната тежина | ||
| Хипертензија | ||
| Неделен апетит | ||
| Масна дегенерација на внатрешните органи како резултат на нивната болест | ||
| Дијабетес мелитус | Болни флуктуации на телесната тежина (добивка, намалување) | |
| Чешање на кожата | ||
| Замор, слабост, поспаност | ||
| Зголемено мокрење | ||
| Нездравувачки рани | ||
| Недостаток на јаглени хидрати | Хипогликемија | Дремливост |
| Потење | ||
| Вртоглавица | ||
| Гадење | ||
| Глад | ||
| Гиркеновата болест или гликогенозата е наследна болест предизвикана од дефекти на ензимите кои се вклучени во производството или дефектот на гликогенот. | Хипертермија | |
| Ксантома на кожата - повреда на липидниот (масен) метаболизам на кожата | ||
| Одложен пубертет и раст | ||
| Респираторна слабост, останување без здив |
Официјалната медицина тврди дека дијабетес тип 1 и тип 2 не може целосно да се излечи. Но, благодарение на постојаното следење на неговата здравствена состојба, како и употребата на терапијата со лекови, болеста во нејзиниот развој ќе забави толку многу што ќе му овозможи на пациентот да не чувствува одредено ограничување во перцепцијата на секојдневните радости и да живее целосен живот.