Дијабетична ретинопатија симптоми, фази и третмани

Ние ви нудиме да ја прочитате статијата на темата: "дијабетична ретинопатија симптоми, фази и методи на лекување" со коментари од професионалци. Ако сакате да поставите прашање или да напишете коментари, лесно можете да го направите ова подолу, по статијата. Нашиот специјалист ендокринолог дефинитивно ќе ви одговори.
Дијабетична ретинопатија: фази, симптоми и третман
Дијабетична ретинопатија - оштетување на садовите на мрежницата на очното јаболко. Ова е сериозна и многу честа компликација на дијабетес, што може да доведе до слепило. Визија компликации се забележани кај 85% од пациентите со дијабетес тип 1 со искуство од 20 години или повеќе. Кога дијабетес тип 2 е откриен кај луѓе од средна и старост, тогаш во повеќе од 50% од случаите, тие веднаш откриваат оштетување на садовите што снабдуваат со крв на очите. Компликациите на дијабетес се најчеста причина за нови случаи на слепило кај возрасни на возраст од 20 до 74 години. Меѓутоа, ако редовно ве прегледува офталмолог и внимателно се лекувате, тогаш со голема веројатност ќе можете да одржите визија.
| Видео (кликнете за репродукција). |
| Видео (кликнете за репродукција). |
Дијабетична ретинопатија - се што треба да знаете:
- Фази на развој на дијабетес компликации во видот.
- Пролиферативна ретинопатија: што е тоа.
- Редовни прегледи од офталмолог.
- Лекови за дијабетична ретинопатија.
- Ласерска фотокоагулација (каутеризација) на мрежницата.
- Витректомија е стаклена операција.
Во доцните фази, проблеми со мрежницата се закануваат целосно губење на видот. Затоа, пациентите со пролиферативна дијабетична ретинопатија честопати се пропишува ласерска коагулација. Ова е третман кој може да го одложи почетокот на слепилото долго време. Уште поголем% од дијабетичарите имаат знаци на ретинопатија во рана фаза. Во овој период, болеста не предизвикува оштетување на видот и се открива само кога се испитува од офталмолог.
Во моментов, животниот век на пациентите со дијабетес тип 1 и тип 2 се зголемува затоа што смртноста како резултат на кардиоваскуларни заболувања се намалува. Ова значи дека повеќе луѓе ќе имаат време да развијат дијабетична ретинопатија. Покрај тоа, други компликации на дијабетес, особено дијабетична болест на стапалото и бубрезите, обично ги придружуваат проблеми со очите.
Точните механизми за развој на дијабетична ретинопатија сè уште не се утврдени. Во моментов, научниците истражуваат различни хипотези. Но, за пациентите тоа не е толку важно. Главната работа е дека факторите на ризик се веќе точно познати, а вие можете да ги преземете под контрола.
Веројатноста за развој на проблеми со очите кај дијабетес брзо се зголемува ако:
- Хронично покачена гликоза во крвта
- висок крвен притисок (хипертензија),
- пушење
- заболување на бубрезите
- бременост
- генетска предиспозиција
- ризикот од дијабетична ретинопатија се зголемува со возраста.
Главните фактори на ризик се високиот шеќер во крвта и хипертензијата. Тие се далеку пред сите други елементи на списокот. Вклучувајќи ги и оние што пациентот не може да ги контролира, односно нивната генетика, возраста и времетраењето на дијабетесот.
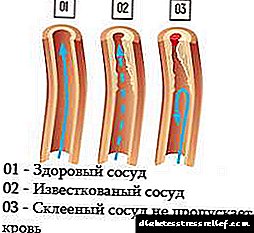
Следното објаснува на разбирлив јазик што се случува со дијабетична ретинопатија. Специјалистите ќе кажат дека ова е премногу едноставна интерпретација, но за пациентите е доволно. Значи, малите крвни садови преку кои се влева крв во очите се уништени поради зголемен шеќер во крвта, хипертензија и пушење. Испораката на кислород и хранливи материи се влошува. Но, мрежницата троши повеќе кислород и гликоза по единица тежина од кое било друго ткиво во организмот. Затоа, особено е чувствителна на снабдувањето со крв.
Како одговор на глад на кислород на ткивата, телото расте нови капилари за да го врати протокот на крв во очите. Пролиферацијата е размножување на нови капилари. Почетна, не-размножувачка, фаза на дијабетична ретинопатија значи дека овој процес сè уште не започнал. Во овој период, wallsидовите на малите крвни садови само пропаѓаат. Таквото уништување се нарекува микроануризми. Од нив понекогаш се влеваат крв и течност во мрежницата. Нервните влакна во мрежницата можат да почнат да отекуваат и централниот дел на мрежницата (макула) исто така може да почне да отекува. Ова е познато како макуларен едем.
Пролиферативна фаза на дијабетична ретинопатија - значи дека започнало размножувањето на нови пловни објекти, за да се заменат оние што биле оштетени. Абнормални крвни садови растат во мрежницата, а понекогаш и нови садови дури може да прераснат во стаклестото тело - проирна супстанца слична на желе што го исполнува центарот на окото. За жал, новите садови што растат се функционално инфериорни. Нивните wallsидови се многу кревки, и заради ова, крварењата се јавуваат почесто. Згрутчување на крвта се акумулира, формираат фиброзно ткиво, т.е. лузни во областа на хеморагии.
Мрежницата може да се истегне и да се одвои од задниот дел на окото, ова се нарекува ретинално одбивање. Ако новите крвни садови се мешаат во нормалниот проток на течност од окото, тогаш може да се зголеми притисокот во очното јаболко. Ова пак води до оштетување на оптичкиот нерв, кој носи слики од очите до мозокот. Само во оваа фаза пациентот има поплаки за заматен вид, слаб ноќен вид, искривување на предмети и сл.
Ако го намалите шеќерот во крвта, а потоа стабилно одржувајте го нормално и контролирајте така што вашиот крвен притисок не надминува 130/80 mm Hg. Уметност., Тогаш се намалува ризикот од не само ретинопатија, туку и сите други компликации на дијабетес. Ова треба да ги охрабри пациентите верно да спроведат терапевтски мерки.
Што е дијабетична ретинопатија, нејзините знаци и методи на лекување
Кај пациенти со дијабетес, во споредба со просечна, релативно здрава личност, ризикот од исхемија и оштетување на бубрезите е значително поголем, еден од 200 губи прсти како резултат на развој на гангрена, а веројатноста за целосно губење на видот е 25 пати поголем. Недостаток на соодветно снабдување со крв заради зголемен шеќер ги погодува најранливите органи на лицето - срцето, стапалата, бубрезите, очите. Дијабетична ретинопатија, чија крајна точка е апсолутно слепило, започнува да се развива уште 5 години по почетокот на дијабетесот и со високи, скокачки шеќери уште порано.
Ретинопатија, буквално „ретинална болест“, е една од најчестите манифестации на дијабетес. Според СЗО, оваа болест влијае на скоро сите пациенти со дијабетес тип 1 со искуство повеќе од 15 години. Чудно како што изгледа, дијабетичната ретинопатија е толку распространета благодарение на напорите на лекарите. Претходно, не секој со дијабетес преживеал на сериозни повреди на окото, причина за нивната смрт беше кардиоваскуларните заболувања. Денес, нивото на медицина овозможува избегнување на смрт од исхемија и значително запирање на развојот на компликации на дијабетес мелитус, вклучително и дијабетична ретинопатија.
Мрежницата за нормално функционирање бара зголемено снабдување со кислород во споредба со другите органи. Садовите исполнети со вискозна, густа крв со високо ниво на шеќер и триглицериди не се во можност да обезбедат нормална исхрана на мрежницата. Theидовите на најмалите капилари се overstretch, пукна, има мали крварења и аневризми. Течниот дел од протечената крв формира едем на мрежницата, што ја ограничува функцијата на окото. Компонентите на протеините предизвикуваат лузни на мрежницата. Понатамошното ширење на лузни повлекува контракција и стратификација на мрежницата, оштетување на нервите.
Унифицирана класификација на дијабетична ретинопатија се користи низ целиот свет. Таа ја дели оваа болест во фази во зависност од присуството на размножување - размножување на новоформираните садови во окото.
Се чини дека ова може да биде опасно? На крајот на краиштата, садовите што телото растат на местото на оштетените им помагаат на раните да заздрават побрзо и да се вкорени во трансплантираните органи за време на трансплантацијата. Кога станува збор за органите на видот, работите се различни. Под услови на глад на кислород кај дијабетес, новите капилари се кршливи, нивните wallsидови се состојат од само 1 слој на клетки. Формирањето на такви садови доведува до нагло влошување на ситуацијата: бројот на хеморагии брзо се зголемува, едемот се шири, а ризикот од губење на видот значително се зголемува.
Фази на ретинопатија:
Дијабетичните промени во визуелниот апарат се асимптоматски до високи степени на оштетување. Визуелната острина останува голема сè додека не започнат да се појавуваат неповратни дегенеративни промени во мрежницата.
Не-пролиферативна дијабетична ретинопатија се дијагностицира само за време на преглед од офталмолог, според тоа, во присуство на дијабетес закажаните посети на лекар се задолжителни.
Важно! Првиот пат испитување на органите на видот треба да се спроведе со дијабетес 5 години, доколку сето ова време нивото на гликоза би можело да се задржи во нормалниот опсег. Ако шеќерот скока периодично - офталмологот треба да посети 1,5 години по дијагнозата на дијабетес. Ако лекарот не откри промени во око, око прегледи треба да се прават на годишно ниво. Ако ви е дијагностицирана дијабетична ретинопатија - дури и почесто.
Групата со најголем ризик од развој на пролиферативна брза течност дијабетична ретинопатија вклучува пациенти со некомпензиран дијабетес мелитус, висок крвен притисок, бубрежна инсуфициенција, БМИ> 30, бремени жени и адолесценти.
Симптоми на напредна дијабетична ретинопатија:
- Чувство на замаглување на тесно распоредени предмети со оток во макулата.
- Поместување на сиви дамки, особено јасно видливо при гледање лесни предмети што се формираат при прекин на капиларите и згрутчување на крвта во влезното тело. Обично тие самите исчезнуваат со текот на времето.
- Остра заматена слика, магла пред очите за време на хеморагии.
Кога ќе се појават овие знаци, се препорачува итна посета на офталмолог.
На назначувањето на офталмологот, главната слика за ефектите од дијабетесот е видлива со офталмоскопија. Ви овозможува да направите дијагноза, да го одредите степенот на ретинопатија, да идентификувате присуство на проширени крвни садови, едематозна течност, хеморагија, да ги одредите методите на лекување. Во последната фаза, јасно е видлива мрежа на згрчени, патолошки обраснати садови, влакнести области. За следење на промените, постои посебна камера што може да фотографира со фундусот.
Офталмоскопијата не е можно ако леќата или стаклестото тело хумор е облачно, бидејќи мрежницата не може да се види преку нив. Во овој случај, се користи ултразвук.
Во прилог на овие студии се вршат:
- Периметрија за откривање на патологии на рабовите на мрежницата и присуство на ексфолијација.
- Тонометрија - определување на притисок во окото.
- Следење на перформансите на оптичките нерви и нервните клетки на мрежницата со помош на електрофизиолошки методи, на пример, електрококулографија.
- За откривање на абнормалности во садовите, потребна е ангиографија или томографија на мрежницата.
Ендокринологот пропишува серија тестови кои можат да го откријат нивото на компензација на дијабетес и присуството на фактори кои негативно влијаат на развојот на ретинопатија: мерење на притисок, тестови на крв и урина за гликоза, одредување на гликозилирано ниво на хемоглобин, бубрежна васкуларна доплерографија, електрокардиографија.
Како резултат на овие студии, ќе бидат дадени препораки за потребата од дрога или хируршки третман на дијабетична ретинопатија.
Замислете дека пациент со дијабетес не е свесен за својата болест, продолжува да се потпреме на храна со висок јаглерод и игнорира лошо здравје и го влошува видот. Willе сфатиме како ова може да заврши и колку е лоша прогнозата на дијабетична ретинопатија во отсуство на третман.
Значи, изгладната мрежница дава команда да растат нови капилари, и тие растат заедно, понекогаш напаѓајќи на стаклестото тело. Следниот зголемен шеќер во крвта кај дијабетес доведува до нивно уништување, појава на бројни модринки. Телото, обидувајќи се да ја надмине оваа ситуација, активно ги решава крварењата и растат нови садови. Историјата се повторува во исто сценарио. Со текот на времето, обемот на протечената крв се зголемува, се јавува таканаречениот тежок хемофталмус. Тој веќе не е во состојба да се раствори самостојно, што значи дека окото повеќе не може да функционира нормално, погледот брзо паѓа.
Глаукомот доведува до слепило
Постои уште едно сценарио: како резултат на секое пукање на садот, се формира лузна на мрежницата, нормалното ткиво на ова место се заменува со патолошко - фиброзно. Постепено, количината на фиброзно ткиво расте, ја затегнува мрежницата и доведува до нејзино стратификација, ги повредува крвните садови и предизвикува нов хемофталмус, го спречува одливот на течност од окото и доведува до развој на глауком.
Секако, тука е опишана најнеповолната опција. Како по правило, веќе во препролиферативната фаза или на почетокот на пролиферативен пациент, кај офталмологот се појавува дијабетес мелитус. Покрај тоа, во некои случаи, телото е во состојба самостојно да го скрши овој злобен круг и да го спречи понатамошниот развој на болеста. Во овој случај, случајот е ограничен само со сериозно губење на видот.
Главната улога во третманот на не-пролиферативна ретинопатија воопшто не ја игра офталмолог. Во овој случај, особено се важни метаболичкото прилагодување, контролата на гликозата во крвта и намалувањето на крвниот притисок. Затоа, лекови кои можат да ја вратат ретинопатија, ги пропишува ендокринолог и кардиолог.
Ако не можете да го компензирате дијабетесот со лекови за намалување на шеќерот и диета што не работи, не треба да се плашите од инсулин. Со соодветна употреба, нема несакани ефекти, и е доста способен за одржување на здравјето на очите.
Ако веќе се појавиле промени во визуелниот апарат со кој телото не може да се справи, офталмологот ќе ви препише третман. Ова може да биде или конзервативен третман на дијабетична ретинопатија или хируршки интервенции.
Сите претходно користени лекови што биле препишани за да се запре ретинопатија, деновиве признати како бескорисни. Може да се дозволи метод на лекови за третирање на дијабетична ретинопатија со антиоксиданти, васкуларни засилувачи, специјални офталмолошки ензими, витамини и народни лекови само во фазата на позадината на болеста.
Дали сте измачувани од високиот крвен притисок? Дали знаете дека хипертензијата доведува до срцев удар и мозочни удари? Нормализирајте го вашиот притисок со. Мислење и повратна информација за методот прочитајте тука >>
Нивната употреба во прогресивна дијабетична ретинопатија е губење на драгоцено време што може да се потроши на современи, ефективни методи на лекување.
На пример, капките за очи на Таурин се дизајнирани да ги подобрат процесите за обновување и да ја активираат циркулацијата на крвта. Назначувањето на овие капки може да биде корисно на почетокот на нарушувања во васкуларната мрежа, но тоа е целосно непотребно, па дури и опасно во предолиферативната фаза.
Значителен недостаток на анти-VEGF лекови е нивната висока цена. Првите инјекции треба да се прават еднаш на 1-2 месеци, цената на секоја од нив е околу 30 илјади рубли.Просечниот курс на лекување е 2 години, 8 инјекции годишно. Eilea е лек со подолго дејство, интервалите помеѓу неговите администрации се подолги, затоа третманот на ретинопатија со оваа дрога ќе чини малку поевтин со истата ефикасност.
Ласерскиот третман на напредна дијабетична ретинопатија во моментов е најчестиот третман. Тој ја покажа својата ефикасност во 80% од случаите во фаза 2 од болеста и во половина од случаите последен. Колку побрзо ќе се изврши операцијата, толку ќе бидат подобри неговите резултати. Суштината на методот е да се загреат новите садови со помош на ласерски зрак, крвта во нив коагулира и садовите престануваат да функционираат. Во повеќето случаи, една таква постапка е доволна за одржување на видот во наредните 10 години.
Оваа постапка се спроведува 20 минути под локална анестезија, без последователен престој во болницата, на денот на операцијата на пациентот му е дозволено да оди дома. Лесно се толерира од пациентите, не бара период на опоравување, не му штети на срцето и крвните садови. Хирургот целосно ја контролира точноста на ласерската коагулација со микроскоп.
Во случај на висока сериозност на дијабетична ретинопатија со голема тежина, се пропишува покомплексна микрохируршка операција - витректомија. Претставува целосно отстранување на стаклестото тело, заедно со згрутчување на крвта и лузни. За време на витректомија, можна е и ласерска каутеризација на крвните садови. На крајот на операцијата, очното јаболко е исполнето со специјално решение или гас што ја притиска мрежницата и не дозволува да се ексфолира.
Главната работа во спречувањето на ретинопатија е најраната можна дијагноза. За ова, неопходно е да се набудува квалификуван офталмолог, кој е запознаен со карактеристиките на нарушувања кај дијабетес мелитус. Најлесен начин да се најде таков доктор во центар за дијабетес. На првите знаци на васкуларно уништување и нов раст, вреди да се разгледа можноста за изведување на ласерска коагулација.
Подеднакво важни за спречување на ретинопатија се компензацијата на дијабетес, третман на истовремени заболувања и здрав начин на живот.
Се препорачуваат пациенти со дијабетес:
- контрола на квалитетот на нивото на гликоза, одржување на дневник за храна,
- намалување на крвниот притисок и холестерол на нормално ниво,
- откажување од пушењето
- избегнување на стресни ситуации.
Бидете сигурни да научите! Дали мислите дека апчиња и инсулин се единствениот начин да го задржите шеќерот под контрола? Не е точно! Можете да го потврдите ова сами со тоа што ќе започнете да го користите. прочитај повеќе >>
Дијабетична ретинопатија - Специфична ангиопатија, влијае на садовите на мрежницата на окото и се развива во однос на позадината на долг тек на дијабетес. Дијабетичната ретинопатија има прогресивен тек: во почетните фази се забележува заматен вид, превез и лебдечки точки пред очите, во подоцнежните фази се забележува нагло намалување или губење на видот. Дијагностиката вклучува консултации со офталмолог и дијабетолог, офталмоскопија, биомикроскопија, вискометрија и периметерија, вагинална васкуларна ангиографија и биохемиски тестови на крвта. Третман на дијабетична ретинопатија бара системско управување со дијабетес, корекција на метаболички нарушувања, а во случај на компликации, интравареална администрација на лекови, ласерска ретинална коагулација или витректомија.
Дијабетична ретинопатија е многу специфична доцна компликација на дијабетес мелитус, и зависен од инсулин и не-инсулин-зависен. Во офталмологијата, дијабетична ретинопатија предизвикува оштетување на видот кај пациенти со дијабетес во 80-90% од случаите. Кај лица со дијабетес, слепилото се развива 25 пати почесто отколку кај другите претставници на општата популација. Заедно со дијабетична ретинопатија, луѓето со дијабетес имаат зголемен ризик од корорнарна срцева болест, дијабетична нефропатија и полиневропатија, катаракта, глауком, оклузија на централниот нервен систем и централниот нервен систем, дијабетично стапало и гангрена на екстремитетите. Затоа, третманот на дијабетес бара мултидисциплинарен пристап, вклучително и учество на специјалисти од ендокринолози (дијабетолози), офталмолози, кардиолози, подтолози.
Механизмот на развој на дијабетична ретинопатија е поврзан со оштетување на мрежните садови (крвните садови на мрежницата): нивна зголемена пропустливост, оклузија на капиларите, појава на новоформирани садови и развој на пролиферативно (лузна) ткиво.
Повеќето пациенти со подолг тек на дијабетес мелитус имаат некои или други знаци на оштетување на фундусот. Со времетраење на дијабетес до 2 години, дијабетична ретинопатија е откриена на еден или друг степен кај 15% од пациентите, до 5 години кај 28% од пациентите, до 10-15 години кај 44-50%, околу 20-30 години во 90-100%.
Главните фактори на ризик кои влијаат на фреквенцијата и прогресијата на дијабетична ретинопатија вклучуваат времетраење на дијабетес мелитус, нивото на хипергликемија, артериска хипертензија, хронична бубрежна инсуфициенција, дислипидемија, метаболички синдром и дебелина. Развој и прогресија на ретинопатија може да придонесе за пубертет, бременост, генетска предиспозиција и пушење.
Со оглед на промените што се развиваат во фундот, се разликуваат не-пролиферативна, препролиферативна и пролиферативна дијабетична ретинопатија.
Зголемените, слабо контролирани нивоа на шеќер во крвта доведуваат до оштетување на крвните садови на разни органи, вклучувајќи ја и мрежницата. Во не-пролиферативна фаза на дијабетична ретинопатија, theидовите на мрежните мрежни крвни садови стануваат порозни и кршливи, што доведува до точни хеморагии, формирање на микроануризми - локална сакуларна дилатација на артериите. Течен дел од крв се влева низ полупропустливите wallsидови од садовите во мрежницата, што доведува до едем на мрежницата. Во случај на вклучување во процесот на централната зона на мрежницата, се развива макуларен едем, што може да доведе до намален вид.
Во предолиферативната фаза, се развива прогресивна ретинална исхемија поради оклузија на артериоли, хеморагични срцеви удари, венски нарушувања.
Препролиферативната дијабетична ретинопатија му претходи на следната фаза на размножување, која се дијагностицира кај 5-10% од пациентите со дијабетес мелитус. Придонесувачки фактори во развојот на пролиферативна дијабетична ретинопатија вклучуваат висока миопија, оклузија на каротидните артерии, задниот стаклестото тело, стаклестото тело, стаклестото тело, атрофијата. Во оваа фаза, поради недостаток на кислород што го доживеа мрежницата, во него почнуваат да се формираат нови садови за да се одржи соодветно ниво на кислород. Процесот на неоваскуларизација на мрежницата доведува до повторени пререгинални и ретровитарелни хеморагии.
Во повеќето случаи, мали крварења во слоевите на мрежницата и стаклестото тело се решаваат независно. Меѓутоа, со масивни крварења во шуплината на окото (хемофталмус) се јавува неповратна фибрирозна размножување во стаклестото тело, се карактеризира со фиброваскуларна фузија и лузни, што во крајна линија доведува до влечење на мрежницата. При блокирање на одливот на ХПВ се развива секундарниот неоваскуларен глауком.
Болеста се развива и напредува безболно и асимптоматски - ова е нејзината главна подмолност. Во не-размножување фаза, намалување на видот не се чувствува субјективно. Макуларниот едем може да предизвика замаглување на видливи предмети, тешкотии во читањето или вршење на работа одблизу.
Во пролиферативната фаза на дијабетична ретинопатија, кога се појавуваат интраокуларни крварења, пред очите се појавуваат лебдечки темни дамки и превез, кои по некое време исчезнуваат сами. Со масивни крварења во стаклестото тело, се појавува нагло опаѓање или целосно губење на видот.
Пациентите со дијабетес имаат потреба од редовно испитување од офталмолог за да ги идентификуваат почетните промени во ретината и да спречат размножување на дијабетична ретинопатија.
За да се снима дијабетична ретинопатија, пациентите се подложени на вискометрија, периметерија, биомикроскопија на предниот сегмент на окото, биомикроскопија на окото со леќа Голдман, дијафанскоскопија на структурите на очите, томанометрија на Маклаков, офталмоскопија под мидријаза.
Офталмоскопската слика е од најголемо значење за одредување на стадиумот на дијабетична ретинопатија. Во не-пролиферативна фаза, микроануризмите, „меките“ и „тврдите“ ексудати, хеморагии се откриваат офталмоскопски. Во пролиферативната фаза, фундусната слика се карактеризира со интраретинални микроваскуларни аномалии (артериски шанти, експанзија и мачење на вените), пререгинални и ендоваскуларни крварења, неоваскуларизација на мрежницата и оптичкиот нерв диск, размножување на фиброзните влакна. За да се документираат промените на мрежницата, серија фотографии со фундус се изведуваат со помош на фундус камера.
Со припивање на леќи и стаклестото тело, наместо офталмоскопија, тие прибегнуваат кон ултразвук на окото. За да се процени безбедноста или дисфункцијата на мрежницата и оптичкиот нерв, се вршат електрофизиолошки студии (електроетинографија, определување на CSFM, електрококулогија и др.). За откривање на неоваскуларен глауком, се изведува гониоскопија.
Најважниот метод за визуелизирање на крвните садови е мрежна флуоресцентна ангиографија, што овозможува да се евидентира протокот на крв во кореоретивните садови. Алтернатива на ангиографијата е оптичка кохерентност и ласерско скенирање томографија на мрежницата.
За да се утврдат факторите на ризик за прогресија на дијабетична ретинопатија, направена е студија од гликоза во крвта и урина, инсулин, гликозилиран хемоглобин, липиден профил и други индикатори, бубрежно васкуларно ултразвучно скенирање, ехокардиографија, ЕКГ, 24-часовно следење на крвниот притисок.
Во процесот на скрининг и дијагностицирање, потребно е претходно да се идентификуваат промените што укажуваат на прогресија на ретинопатија и потреба од третман за да се спречи намалување или губење на видот.
Заедно со општите принципи на третман на ретинопатија, терапијата вклучува корекција на метаболички нарушувања, оптимизација на контрола над нивото на гликемија, крвен притисок, липиден метаболизам. Затоа, во оваа фаза главната терапија ја пропишува ендокринолог-дијабетолог и кардиолог.
Внимателно набудување на нивото на гликемија и глукозурија, се врши избор на соодветна инсулинска терапија за дијабетес мелитус, се администрираат ангиопротектори, антихипертензивни лекови, антипроцетни агенси и сл. Интравареална инјекција на стероиди се изведува за лекување на макуларен едем.
Пациентите со напредна дијабетична ретинопатија се индицирани за ласерска коагулација на мрежницата. Ласерската коагулација ви овозможува да го потиснете процесот на неоваскуларизација, да постигнете отстранување на крвните садови со зголемена кршливост и пропустливост, за да се спречи ризикот од одвојување на мрежницата.
Операција со ласерско мрежницата за дијабетична ретинопатија користи неколку основни методи. Бариералната ласерска коагулација на мрежницата вклучува примена на парамакуларни коагулации од типот „решетка“, во неколку редови и е индицирана за не-пролиферативна форма на ретинопатија со макуларен едем. Фокалната ласерска коагулација се користи за да се каутеризираат микроанауризмите, ексудатите и малите крварења откриени при ангиографија. Во процесот на панеретинална ласерска коагулација, коагулациите се применуваат низ целата мрежница, со исклучок на макуларниот регион, овој метод главно се користи во препролиферативната фаза за да се спречи нејзино понатамошно напредување.
Со замаглување на оптичкиот медиум на окото, алтернатива на ласерската коагулација е трансклатерална криоретонопексија, заснована на ладно уништување на патолошки делови на мрежницата.
Во случај на сериозна пролиферативна дијабетична ретинопатија комплицирана со хемофталмус, макуларна влечење или ретинално одвојување, тие прибегнуваат кон витректомија, за време на која се отстранува крвта, стаклестото тело, се сечат низите на сврзното ткиво, се кршат крвните садови.
Тешки компликации на дијабетична ретинопатија може да бидат секундарниот глауком, катаракта, одредот на мрежницата, хемофталмусот, значително намалување на видот, целосно слепило. Сето ова бара постојано следење на пациенти со дијабетес од страна на ендокринолог и офталмолог.
Важна улога во спречувањето на прогресијата на дијабетична ретинопатија се игра со правилно организирана контрола на шеќер и крвен притисок, навремено внесување хипогликемични и антихипертензивни лекови. Навременото спроведување на превентивна ласерска коагулација на мрежницата придонесува за суспензија и регресија на промените во фундусот.
Меѓу компликациите кои се среќаваат кај луѓе кои страдаат од дијабетес мелитус и од првиот и од вториот вид, дијабетичната ретинопатија се смета за најсериозна и опасна. Името "дијабетична ретинопатија" значи повреда на визуелната перцепција, поради оштетување на садовите на очите, што доведува до намалување, а понекогаш и до целосно губење на видот. Во дијабетес тип I, со искуство од околу 20 години или повеќе, компликации на видот се забележани кај 85% од пациентите. При откривање на дијабетес мелитус тип II, приближно 50% веќе имаат вакви нарушувања.
Во зависност од фазата на болеста, природата на патолошките промени во садовите, како и ткивата на окото, се усвојува следнава класификација:
- не-пролиферативна дијабетична ретинопатија,
- препролиферативна дијабетична ретинопатија,
- пролиферативна дијабетична ретинопатија.
Главниот извор на енергија за целосно функционирање на организмот е гликозата. Под влијание на инсулин, хормонот на панкреасот, гликозата продира во клетките каде што се обработува. Кај дијабетес мелитус, поради некоја причина, се јавува повреда на секрецијата на инсулин. Необработениот шеќер се акумулира во крвта, како резултат на што се нарушени метаболичките процеси во организмот. Доведува до блокада, оштетување на крвните садови на разни органи, вклучувајќи ги и органите на видот. Ако корекцијата на зголемената содржина на гликоза кај пациенти со дијабетес мелитус не се започне со време, тогаш дијабетичната ретинопатија започнува да се развива.
Главната причина за патологијата е зголемување на шеќерот во крвта (гликоза) за прилично долго време.
Нормално, нивото на шеќер во крвта не треба да се искачува над 5,5 mmol / L на празен стомак и 8,9 mmol / L после јадење.
Покрај тоа, присуството на истовремени фактори кај пациенти со дијабетес влијае на појава на ретинопатија. Тие не само што можат да предизвикаат формирање на таква компликација, туку и да го забрзаат неговиот тек.
- зголемен шеќер во крвта
- постојана хипертензија (зголемен крвен притисок),
- бременост
- разни патологии и болести на бубрезите,
- прекумерна тежина
- пушење
- алкохол
- промени поврзани со возраста во кардиоваскуларниот систем,
- генетски определена предиспозиција.
Текот на болеста денес обично се дели на четири фази, од кои секоја трае прилично долго време. Постои исклучок - со малолетни (малолетни) дијабетес, губење на видот може да се развие во рок од неколку месеци.
Фази на ретинопатија кај дијабетес мелитус:
Раните фази на болеста се асимптоматски. Постепено се случуваат повреди:
- треперење на "муви" пред очите,
- појава на „starsвезди“ и светло магла,
Овие се првите симптоми кои не предизвикуваат непријатност или непријатност кај пациентот.Ваквите симптоматски манифестации се преземаат за замор, не им се посветува внимание.
Болка во очите, намалување на визуелната острина, како и нејзино губење - доцни симптоми, се појавуваат со прогресија на патологијата во подоцнежните фази, кога процесот помина премногу далеку или се пресели во фаза на неповратност.
Ваквите симптоми сугерираат дека секое здраво лице треба само еднаш да гледа офталмолог, еднаш годишно, а за пациентите со дијабетес на секои шест месеци да ги испитаат органите за вид. Ова ќе ви овозможи да откриете симптоми на нарушување во раните фази на болеста, без да чекате за појава на очигледни симптоми, кога третманот со лекови веќе може да биде неефикасен.
При посета на офталмолог, лекарот ќе спроведе преглед на органите на видот користејќи ги сите техники кои можат да ги идентификуваат најраните знаци на болеста, кои се случуваат без манифестација на рани симптоми.
- Визмометрија - проверка на визуелната острина со помош на табела,
- гониоскопија - определување на аголот на гледање на секое око, со оштетување на рожницата, се менува,
- директна и обратна офталмоскопија - проверка на леќи, стаклестото тело за транспарентност,
- пренесување на лесен преглед - проценка на состојбата на хориоидниот, диск на оптичкиот нерв, мрежницата,
- офталмохромоскопија - помага при откривање на рани промени во фундусот,
- биомикроскопија - проучување на сите структури на окото со нивно зголемување до 50-60 пати со помош на прашкаста ламба,
- тонометрија - мерење на интраокуларен притисок.
Бидејќи дијабетичната ретинопатија се развива против позадината на метаболички нарушувања во организмот предизвикана од присуство на дијабетес мелитус, на пациентот му е препишан сеопфатен третман за дијабетична ретинопатија под надзор на оптитометар и ендокринолог. Важна улога во третманот на патологијата се игра со правилно избрана диета и инсулинска терапија.
Инсулинската терапија е насочена кон компензација на нарушувањата на метаболизмот на јаглени хидрати; се избира строго индивидуално. Правилно избраната техника за инсулин терапија и нејзината навремена употреба значително го намалува ризикот од појава и прогресија на патолошкиот процес. Само ендокринолог може да избере соодветна техника, вид на инсулин и нејзина доза, врз основа на резултатите од специјално спроведените тестови. За да се поправи инсулинската терапија, најверојатно, пациентот ќе треба да биде сместен во болница.
Луѓето со оваа болест треба да се придржуваат до соодветна исхрана, што е еден од главните методи на користена комплексна терапија.
Од диетата исклучуваат:
- шеќер, заменувајќи го со замени (ксилитол, сорбитол),
- печиво и тесто за печење,
- врвен леб и првокласен леб,
- масно месо, риба,
- слатки урда и урда, крем,
- пушеле месо
- тестенини, гриз, ориз,
- концентрирани масни супа, супи зготвени во млеко со житарки, тестенини,
- жешки зачини, сосови, зачини,
- слатки газирани и не-газирани пијалоци, сокови, вклучувајќи грозје,
- мед, сладолед, џем
- сива, најдобра 'рж, како и леб од трици,
- типови на месо, живина, риби со малку маснотии - варено и аспирично,
- леќата, овес или јачмен од бисер (поради ограничување на лебот),
- на ден треба да јадете не повеќе од две јајца варени или омлет,
- сирење, павлака само во ограничени количини,
- бобинки, како брусница, црни рибизли или задушени овошја, незасладени јаболка, но не повеќе од 200 грама на ден,
- домати и други незасладени сокови од овошје и Бери,
- кафето треба да се замени со цикорија.
Од особено значење е фитодието. Кај пациенти со дијабетес мелитус се појавува закиселување во организмот, поради што се препорачува употреба на зеленчук со алкализирачки ефект:
Пијте бреза од бреза во половина чаша до три пати на ден, петнаесет минути пред јадење.
Во третманот со лекови, главното место е окупирано од:
- лекови за намалување на холестеролот во крвта
- анаболни стероиди
- антиоксиданти
- витамини
- ангиопротектори
- имуностимуланти
- биогени стимуланси,
- ензими
- десензибилизација на лекови
- коензими и други.
- Хипохолестеролемични лекови:
- трибоспинон
- miscleron.
Овие лекови се препорачуваат за употреба при дијабетична ретинопатија, која се јавува во комбинација со општа атеросклероза.
- Ангиопротектори:
- болки во грлото
- Пармидин
- Доксиум
- Дицинон “или„ Етамсилат,
- третина
- пентоксифилин.
- За третман на препролиферативната фаза на патологијата се користи лекот „Фосфаден“, кој ја подобрува хемодинамиката на очите, општата состојба на фундот и ги стимулира метаболичките процеси
- Имуномодулациониот ефект во раните фази на болеста се постигнува со употреба на таблет лек Левомесил, и инјекции Тактивин и Продигиосан.
- Витамини од групата Б, Ц, Е, Р.
- Враќање и подобрување на метаболизмот во ткивата на очите: препарати "Тауфон", "Емоксипин".
- Интраокуларна администрација на ензимските препарати "Лидаза", "Гемаза" се користи во присуство на изразени хеморагии.
Висок резултат во третманот може да се постигне со помош на физиотерапевтски апарати за очила на Сидоренко, погоден за употреба дома, што го подобрува снабдувањето со крв.
За жал, третманот со лекови може да биде ефективен само во почетните фази на овој вид ретинопатија. Во подоцнежните периоди на неговиот развој, се користи ласерска терапија.
Ласерската коагулација ви овозможува да го забавите или дури да запрете размножувањето на новоформираните пловни објекти, ги зајакнува нивните wallsидови и ја намалува пропустливоста на минимум. Веројатноста за отфрлање на мрежницата е намалена.
Со напредната форма на дијабетична ретинопатија, потребна е операција - витректомија.
Исклучување на фактори на ризик: стабилизирање на телесната тежина, третман на хипертензија, одбивање алкохол и пушење помага да се вратат метаболичките процеси, го зголемува резултатот од третманот.
Првичните фази на ретинопатија можат доста добро да одговорат на третманот со лековити билки, можете да користите народни лекови во подоцнежни фази во комбинација со третман со лекови.
Ако наместо чај, пијте инфузија од цвет од липа, можете да ја намалите гликозата. Подготовката на инфузијата е многу едноставна: се потребни две лажици цвет од липа за да се прелива 0,5 литри врела вода. Инсистирајте околу половина час.
Колекцијата „Гениус“ го подобрува протокот на крв во садовите на мрежницата и го намалува ризикот од ретинопатија. Две лажици од колекцијата се прелива половина литар врела вода, инсистираат на 3 часа, исцедете. Земете 1/2 чаша десет минути пред јадење 3-4 пати на ден. Текот на третманот е до 4 месеци.
Боровинките ја враќаат добрата визуелна острина. Секој ден 3 пати на ден, без оглед на внесот на храна, треба да земете една лажица бобинки. Во секое време од годината, замрзнатите боровинки се продаваат во продавниците. Исто така, се препорачува да се земат инфузии од збирките на билки, кои ја вклучуваат оваа сушена Бери.
Грианова И.М., В.Торова В.Т. Дијабетес мелитус и бременост. Москва, издавачка куќа „Медицина“, 1985, 207 стр.
Аметов, А.С. дијабетес мелитус тип 2. Проблеми и решенија. Водич за студии Том 1 / A.S. Аметов. - М .: ГЕОТАР-Медиа, 2015 година .-- 370 стр.
Аметов, А.С. дијабетес мелитус тип 2. Проблеми и решенија. Водич за студии Том 1 / A.S. Аметов. - М .: ГЕОТАР-Медиа, 2015 година .-- 370 стр.

Дозволете ми да се претставам. Јас се викам Елена. Повеќе од 10 години работам како ендокринолог. Верувам дека во моментов сум професионалец во моето поле и сакам да им помогнам на сите посетители на страницата да решат сложени и не толку задачи. Сите материјали за страницата се собрани и внимателно обработени со цел да се пренесат што е можно повеќе сите потребни информации. Пред да го примените она што е опишано на веб-страницата, секогаш е неопходна задолжителна консултација со специјалисти.