Генетика на дијабетес тип 1
Една од причините за развој на болеста е генетска предиспозиција за дијабетес. Покрај тоа, постојат голем број на егзогени фактори кои го зголемуваат ризикот од нејзина манифестација.
Денес, дијабетес мелитус е патологија која не може целосно да се лекува.
Така, пациент со утврдена дијагноза мора да ги следи сите препораки и насоки на лекарите во текот на животот, бидејќи е невозможно целосно да се излечи болеста.
Што е болест?
Дијабетес мелитус е болест која се јавува како резултат на нарушувања на ендокриниот систем. За време на неговиот развој, се јавува повреда на сите метаболички процеси во телото.
Недоволно производство на хормон инсулин или негово отфрлање од страна на клетките на телото доведува до голема акумулација на гликоза во крвта. Покрај тоа, постои дефект во работата на метаболизмот на водата, се забележува дехидрација.
До денес, постојат два главни типа на патолошки процес:
- Дијабетес тип 1. Се развива како резултат на не произведување (или производство на недоволни количини) инсулин од панкреасот. Овој вид патологија се смета за зависен од инсулин. Луѓето со оваа форма на дијабетес зависат од постојани инјекции на хормонот во текот на животот.
- Дијабетес мелитус тип 2 е инсулин-независна форма на патологија. Се појавува како резултат на фактот дека клетките на телото престануваат да го перцепираат инсулинот произведен од панкреасот. Така, постои постепена акумулација на гликоза во крвта.
Во поретки случаи, лекарите можат да дијагностицираат друга форма на патологија, што е гестациски дијабетес.
Во зависност од формата на патологијата, причините за неговиот развој може да варираат. Во овој случај, секогаш има фактори кои ја генерализираат оваа болест.
Генетската природа на дијабетесот и нејзината генетска предиспозиција играат значајна улога.
Влијанието на наследниот фактор врз манифестацијата на патологијата
 Предиспозиција за дијабетес може да се појави ако постои наследен фактор. Во овој случај, формата на манифестацијата на болеста игра важна улога.
Предиспозиција за дијабетес може да се појави ако постои наследен фактор. Во овој случај, формата на манифестацијата на болеста игра важна улога.
Генетиката на дијабетес тип 1 треба да потекнува од двајцата родители. Статистичките податоци покажуваат дека склоноста кон инсулин-зависна форма на болеста од мајката се појавува само околу три проценти од родените деца. Во исто време, од страната на таткото, наследноста од дијабетес тип 1 е малку зголемена и достигнува десет проценти. Се случува патологијата да се развие од страна на двајцата родители. Во овој случај, детето има зголемен ризик од дијабетес тип 1, кој може да достигне седумдесет проценти.
Независен инсулин вид на болест се карактеризира со повисоко ниво на влијание на наследниот фактор. Ова се должи на фактот дека едно лице има генетска предиспозиција за дијабетес. Според медицинската статистика, ризикот дека генот на дијабетес ќе се манифестира кај дете, доколку еден од родителите е носител на патологија, е приближно 80%. Во исто време, наследноста од дијабетес тип 2 се зголемува на скоро сто проценти ако болеста влијае и на мајката и на таткото.
Во присуство на дијабетес кај еден од родителите, треба да се посвети посебно внимание на генетските аспекти на дијабетесот при планирање на мајчинството.
Така, ген-терапијата треба да биде насочена кон елиминирање на зголемените ризици за деца кај кои најмалку еден од родителите е дијагностициран со дијабетес тип 2. До денес, не постои таква техника што ќе обезбеди третман на наследна предиспозиција.
Во овој случај, можете да се придржувате до посебни мерки и медицински препораки кои ќе го намалат ризикот ако тој има предиспозиција за дијабетес.
Кои други фактори на ризик постојат?
 Егзогени причини, исто така, може да предиспонираат за манифестација на дијабетес.
Егзогени причини, исто така, може да предиспонираат за манифестација на дијабетес.
Треба да се има предвид дека во присуство на наследен фактор, ризикот од дијабетис се зголемува неколку пати.
Дебелината е втора причина за развој на патологија, особено дијабетес тип 2. Неопходно е внимателно да се следи вашата тежина за оние категории на луѓе кои имаат зголемено ниво на телесна маст во половината и абдоменот. Во овој случај, неопходно е да се воведе целосна контрола над дневната исхрана и постепено да се намалува тежината на нормално ниво.
Главните фактори кои придонесуваат за развој на болеста се следниве:
- Прекумерна тежина и дебелина.
- Тежок стрес и негативна емоционална пресврт.
- Одржување на неактивен начин на живот, недостаток на физичка активност.
- Претходно пренесени болести од заразна природа.
- Манифестацијата на хипертензија, против која се манифестира атеросклероза, бидејќи погодените садови не можат целосно да им обезбедат на сите органи нормално снабдување со крв, панкреасот, во овој случај, најмногу страда, што предизвикува дијабетес.
- Преземање на одредени групи на лекови. Од особена опасност се лекови од категоријата тиазиди, одредени видови на хормони и диуретици, антитуморни лекови. Затоа, толку е важно да не се само-лекувате и да земате какви било лекови само како што е наведено од лекар. Инаку, излегува дека пациентот лечи една болест, и како резултат добива дијабетес.
- Присуство на гинеколошки патологии кај жените. Најчесто, дијабетес може да се појави како резултат на такви болести како полицистични јајници, гестоза за време на гестација. Покрај тоа, ако девојче роди бебе со тежина од повеќе од четири килограми, ова може да претставува ризик за развој на патологија.
Само правилната диетална терапија за дијабетес и урамнотежена диета ќе го намали ризикот од развој на болеста. Посебна улога мора да се припише на дневниот физички напор, што ќе помогне да се потроши вишокот на енергија добиена од храната, како и корисен ефект врз нормализацијата на шеќерот во крвта.
Автоимуните заболувања исто така можат да предизвикаат дијабетес мелитус од прв тип, како што се тироидитис и хроничен недостаток на кортикостероидниот хормон.
Мерки за да се намали веројатноста за појава на болест?
 Одлична превентивна мерка во присуство на наследен фактор може да биде физичка активност. Едно лице избира што сака - секој ден шета по свеж воздух, пливање, трчање или вежбање во теретана.
Одлична превентивна мерка во присуство на наследен фактор може да биде физичка активност. Едно лице избира што сака - секој ден шета по свеж воздух, пливање, трчање или вежбање во теретана.
Јогата може да стане одличен асистент, што не само што ќе ја подобри физичката состојба, туку ќе придонесе и за ментална рамнотежа. Покрај тоа, ваквите мерки ќе ви овозможат да се ослободите од вишокот акумулации на маснотии.
За жал, невозможно е да се елиминира наследниот фактор што може да предизвика појава на дијабетес. Затоа е неопходно да се неутрализираат останатите горенаведени причини:
- избегнувајте стрес и не бидете нервозни
- редовно следете ја вашата диета и вежбате,
- внимателно изберете лекови за лекување на други болести,
- постојано зајакнување на имунитетот со цел да се избегне манифестација на заразна болест,
- навремено да се подложат на потребните медицински истражувања.
Што се однесува до исхраната, неопходно е да се исклучат шеќер и слатка храна, да се следат количината и квалитетот на потрошената храна. Лесно сварлива јаглени хидрати и инстант храна не треба да се злоупотребуваат.
Покрај тоа, за да се утврди присуството и можноста за развој на болеста, може да се извршат голем број на специјални медицински тестови. Ова е, пред сè, анализа за присуство на антагонистички клетки за бета клетки на панкреасот.
Бидете сигурни да го прашате вашиот лекар како да се подготвите за тест на крвта за шеќер и генетска предиспозиција. Во нормална состојба на телото, резултатите од студијата треба да укажуваат на нивно отсуство. Современата медицина исто така овозможува можно откривање на ваквите антитела во лабораториите со специјални тест системи. За ова, едно лице мора да донира венска крв.
Во видеото во оваа статија, лекарот ќе ви каже дали е наследен дијабетес.
Дијабетес тип I
Дијабетес тип I е автоимуна болест која се карактеризира со следниве клинички знаци: висок степен на хипергликемија, присуство на хипокликемија и кетооцидоза со декомпензација на дијабетес, брз развој на недостаток на инсулин (во рок од 1-2 недели) по почетокот на болеста. Недостаток на инсулин кај дијабетес тип 1 се должи на скоро целосно уништување на β-клетките на панкреасот, одговорни за синтеза на инсулин во човечкото тело. И покрај големиот број на студии во оваа област, механизмот за развој на дијабетес мелитус тип 1 сè уште е нејасен. Се верува дека иницијалниот фактор во развојот на дијабетес тип 1 е оштетување на β-клетките на панкреасот со дејство на еден или повеќе неповолни фактори на животната средина. Таквите фактори вклучуваат некои вируси, токсични материи, пушена храна, стрес. Оваа хипотеза е потврдена со присуството на автоантитела на панкреасните островски антигени, кои, според повеќето истражувачи, се доказ за автоимуни процеси во организмот и не се директно вклучени во механизмите на уништување на клеточните клетки. Покрај тоа, постои природно намалување на бројот на автоантитела бидејќи периодот изминува од почетокот на дијабетес тип I. Ако во првите месеци од почетокот на болеста се откриваат антитела кај 70-90% од испитаниците, тогаш по 1-2 години од почетокот на болеста - само во 20%, додека автоантителата се откриваат и пред клиничката манифестација на дијабетес тип 1 и кај роднини на пациенти, најчесто роднини со идентични HLA системи. Автоантитела на антигени на панкреасните островчиња се имуноглобулини од класа Г. Треба да се напомене дека за дијабетес тип I, антителата од IgM или IgA од класа не се откриваат дури и во случаи на акутна болест. Како резултат на уништување на β-клетките, се ослободуваат антигени кои го активираат автоимуниот процес. Неколку различни автоантигени аплицираат за улогата на активирање на автореактивни Т-лимфоцити: препроинулин (PPI), глутамат дербоксилаза (GAD), инсулин-поврзан антиген 2 (I-A2) и транспортер на цинк (ZnT8) 30, 32.
Слика 1 - Претпоставувачка шема за развој на дијабетес тип 1, земајќи ги предвид генетските и надворешните фактори
По оштетување на β-клетките, молекулите од класа 2 HLA почнуваат да се изразуваат на нивната површина, обично не присутни на површината на не-имуните клетки. Изразот на анти-антигените клетки HLA од класа 2 од неимуните клетки ги претвора вторите во клетки што претставуваат антиген и сериозно го загрозува нивното постоење. Причината за непостојаниот израз на MHC протеините од класа 2 од соматските клетки не е целосно разбрана. Сепак, се покажа дека со продолжено ин витро изложеност на β клетки со γ-интерферон, таков израз е можен. Употребата на јод во местата на неговата ендемичност е придружена со сличен израз на протеини MHC од класа 2 на тироцити, што доведува до зголемување на бројот на пациенти со автоимун тироидитис во овие области. Овој факт ја докажува и улогата на факторите на животната средина во појавата на непостојан израз на MHC протеините од класа 2 врз б-клетките. Земајќи ги предвид горенаведените факти, може да се претпостави дека карактеристиките на алелниот полиморфизам на гените HLA кај специфични лица влијаат врз способноста на β клетките да изразуваат MHC протеини од класа 2 и, со тоа, предиспозиција за дијабетес мелитус тип 1.
Покрај тоа, релативно неодамна беше откриено дека б-клетките што произведуваат инсулин се изразуваат на својата површинска класа 1 MHC протеини кои претставуваат пептиди на цитотоксични CD8 + T лимфоцити.
Улогата на Т-лимфоцитите во патогенезата на дијабетес тип 1
Од друга страна, генот полиморфизам на системот ХЛА го одредува изборот на Т-лимфоцити при созревање во тимусот. Во присуство на одредени алели на гените на системот ХЛА, очигледно, нема елиминација на Т-лимфоцити кои носат рецептори за автоантоген (а) на панкреасните β-клетки, додека во здраво тело таквите Т-лимфоцити се уништуваат во фаза на созревање . Така, во присуство на предиспозиција за дијабетес тип 1, во крвта циркулира одредена количина на автореактивни Т-лимфоцити, кои се активираат на одредено ниво на автоантиген (а) во крвта. Во исто време, нивото на автоантоген (а) се искачува на праг вредност или како резултат на директно уништување на β-клетки (хемикалии, вируси) или присуство на вирусни агенси во крвта чии антигени крстот реагираат со панкреасни б-клеточни антигени.
Треба да се напомене дека Т-регулаторните клетки (Treg) се директно вклучени во регулирањето на активноста на автореактивните Т-лимфоцити, со што се обезбедува одржување на хомеостазата и авто-толеранција 16, 29. Тоа е, клетките на Трег ја вршат функцијата на заштита на организмот од автоимуни заболувања. Регулаторните Т-клетки (Tregs) се активно вклучени во одржувањето на авто-толеранција, имунолошкиот хомеостаза и имунитетот на антитуморот. За нив се верува дека играат значајна улога во прогресијата на карциномот. Нивниот број е во корелација со поагресивен статус на болест и овозможува предвидување на време на третман. Покрај тоа, дисрегулацијата на функцијата или зачестеноста на клетките на Tregs може да доведе до различни автоимуни заболувања, вклучувајќи дијабетес тип 1.
Клетките на трговија се субпопулација на Т-лимфоцити кои изразуваат рецептори на интерлеукин 2 на нивната површина (т.е. тие се ЦД25 +). Сепак, ЦД25 не е исклучиво специфичен маркер на клетките на Трег, бидејќи неговото изразување на површината на Т-лимфоцитите на ефектор Т се јавува по активирање. Главниот маркер на Т-регулаторните лимфоцити е интрацелуларен фактор на транскрипција FoxP3 изразен на клеточната површина, познат и како IPEX или XPID 9, 14, 26. Тој е најважниот регулаторен фактор кој е одговорен за развојот и функционирањето на Т-регулаторните клетки. Покрај тоа, егзогениот IL-2 и неговиот рецептор играат клучна улога во периферниот опстанок на клетките на Treg.
Исто така, постои претпоставка дека автоимуниот процес се активира не со уништување на β-клетките, туку со нивна регенерација заради такво уништување.
Генетска предиспозиција за дијабетес
Така, главниот генетски придонес за предиспозиција за дијабетес тип 1 го прават гените на системот ХЛА, имено гените што ги кодираат молекулите од класа 2 од главниот комплекс за хистокомпатибилност на една личност. Во моментов, не постојат повеќе од 50 региони на ХЛА кои значително влијаат на ризикот од дијабетес тип 1. Многу од овие региони содржат интересни, но претходно непознати гени на кандидати. Генетските региони кои се поврзани со развој на дијабетес мелитус тип 1 обично се означуваат од локациите на здружението IDDM. Покрај гените на HLA системот (IDDM1 локус), регионот на ген на инсулин на 11p15 (IDDM2 локус), 11q (IDDM4 локус), 6q, а можеби и регионот на хромозомот 18 има значајна поврзаност со дијабетес тип 1. Можни гени за кандидат во регионите за комуникација вклучуваат (GAD1 и GAD2, кои кодираат во ензимот глутамат декарбоксилаза, SOD2, кој кодира супероксид дисмутаза и локусот на крвната група Kidd) веројатно играат важна улога.
Други важни локации поврзани со T1DM се генот 1p13 PTPN22, CTLA4 2q31, рецепторот за интерлеукин-2α (CD25 кодиран од IL2RA), локалот 10p15, IFIH1 (познат како MDA5) на 2q24 и неодамна откриениот CLEC16A (KIAA0350) на 16p13, PTPN2 на 18p11 и CYP27B1 на 12q13.
ПННН22 генот кодира протеин на лимфоиден тирозин фосфатаза исто така наречен LYP. PTPN22 е директно поврзан со активирање на Т-клетки. LYP го потиснува сигналот на Т-клеточниот рецептор (TCR). Овој ген може да се користи како цел за регулирање на функцијата на Т-клетките, бидејќи ја извршува функцијата на инхибиција на TCR-сигнализацијата.
CTLA4 генот кодира ко-рецептори на површината на клетките на Т-лимфоцитите. Исто така е добар кандидат за влијание врз развојот на дијабетес тип 1, бидејќи тоа негативно влијае на активирање на Т-клетките.
Генот рецептор интерлеукин 2α (IL2RA) се состои од осум егзони и го кодира α-ланецот на комплексот рецептори IL-2 (исто така познат како CD25). IL2RA игра важна улога во регулирањето на имунитетот. IL2RA се изразува на регулаторни Т-клетки, што, како што е споменато погоре, е важно за нивното функционирање, и соодветно на тоа за сузбивање на имунолошкиот одговор на Т-клетките и автоимуни заболувања. Оваа функција на генот IL2RA укажува на неговата потенцијална улога во патогенезата на Т1ДМ, веројатно со учество на регулаторните Т-клетки.
Генот CYP27B1 кодира витамин Д 1а-хидроксилаза. Поради важната функција на витаминот Д во регулирање на имунитетот, тој се смета за кандидат ген. Елина Хипонен и неговите колеги откриле дека генот CYP27B1 е поврзан со дијабетес тип 1. Генот веројатно вклучува механизам за влијание врз транскрипцијата. Како резултат на студиите, се покажа дека витаминот Д може некако да ги потисне автоимуните реакции ориентирани кон б-клетките на панкреасот. Епидемиолошките докази сугерираат дека дополнувањето на витамин Д може да се меша во развојот на дијабетес тип 1.
Генот CLEC16A (порано KIAA0350), кој се изразува скоро исклучиво во имуните клетки и кодира протеинска секвенца на регионот лектински регион.Таа се изразува во лимфоцити како специјализирани АПЦ (клетки што претставуваат антиген). Особено е интересно што лектините од типот Ц знаат дека играат важна функционална улога во апсорпцијата на антигенот и презентацијата на β клетките.
Генетска анализа на моделот на инсулин зависен дијабетес поврзан со главниот комплекс на хистокомпатибилност кај глувци, покажа дека главниот комплекс за хистокомпатибилност игра голема улога во развојот на болеста во интеракција со 10 други локации со предиспозиција на различни места на геномот.
Се верува дека системот HLA е генетска одредница која ја одредува предиспозицијата на панкреасните β-клетки на вирусни антигени или ја рефлектира сериозноста на антивирусен имунитет. Откриено е дека со инсулин зависен дијабетес мелитус, често се наоѓаат антигени Б8, Bwl5, B18, Dw3, Dw4, DRw3, DRw4. Се покажа дека присуството на антигени Б8 или Б15 ХЛА кај пациенти го зголемува ризикот од дијабетес мелитус за 2-3 пати, а со истовремено присуство на Б8 и Б15, за 10 пати. При одредување на хаплотипите Dw3 / DRw3, ризикот од дијабетес се зголемува за 3,7 пати, Dw4 / DRw4 - за 4,9, и Dw3 / DRw4 - за 9,4 пати.
Главните гени на системот HLA поврзани со предиспозиција за развој на дијабетес тип 1 се гените HLA-DQA1, HLA-DQA, HLA-DQB1, HLA-DQB, HLA-DRB1, HLA-DRA и HLA-DRB5. Благодарение на широките истражувања во Русија и низ целиот свет, откриено е дека различни комбинации на гени алели HLA имаат различни ефекти врз ризикот од дијабетес тип 1. Висок степен на ризик е поврзан со хаплотипите DR3 (DRB1 * 0301-DQA1 * 0501-DQB * 0201) и DR4 (DRB1 * 0401,02,05-DQA1 * 0301-DQB1 * 0302). Среден ризик е комбиниран со хаплотипите DR1 (DRB1 * 01-DQA1 * 0101-DQB1 * 0501), DR8 (DR1 * 0801-DQA1 * 0401-DQB1 * 0402), DR9 (DRB1 * 0902-DQA1 * 0301-DQB1 * 0303) и DR10 (DRB2 * 0101-DQA1 * 0301-DQB1 * 0501). Покрај тоа, беше откриено дека некои алелни комбинации имаат заштитен ефект во однос на развојот на дијабетес. Овие хаплотипи вклучуваат DR2 (DRB1 * 1501-DQA1 * 0102-DQB1 * 0602), DR5 (DRB1 * 1101-DQA1 * 0102-DQB1 * 0301) - висок степен на заштита, DR4 (DRB1 * 0401-DQA1 * 0301-DQB1 * 0301), DR4 (DRB1 * 0403-DQA1 * 0301-DQB1 * 0302) и DR7 (DRB1 * 0701-DQA1 * 0201-DQB1 * 0201) - среден степен на заштита. Треба да се напомене дека предиспозицијата за развој на дијабетес тип 1 зависи од популацијата. Значи, некои хаплотипи кај една популација имаат изразен заштитен ефект (Јапонија), а во друго се поврзани со ризик (скандинавски земји).
Како резултат на тековните истражувања, постојано се откриваат нови гени кои се поврзани со развој на дијабетес тип 1. Значи, при анализирање во шведските семејства на 2360 маркери СНП во рамките на локусот на главниот комплекс за хистокомпатибилност и соседните локации во центарот на центарот, потврдени се податоци за поврзаност на дијабетес тип 1 со локусот ИДДМ1 во главниот комплекс за човечка хистокомпатибилност, најизразен во ХЛА-ДК / регионот. ДР Исто така, се покажа дека во центромерниот дел, врв на асоцијацијата беше во генетскиот регион кодирање на инозитол 1, 4, 5-трифосфат рецептор 3 (ITPR3). Проценетиот ризик на популација за ITPR3 беше 21,6%, што укажува на важен придонес на генот ITPR3 во развојот на дијабетес мелитус тип 1. Анализата на двојно локусна регресија го потврди ефектот на промените во генот ITPR3 врз развојот на дијабетес тип 1, додека овој ген е различен од секој ген што ги кодира молекулите од втората класа на главниот комплекс за хистокомпатибилност.
Како што веќе споменавме, покрај генетската предиспозиција, развојот на дијабетес мелитус тип 1 е под влијание на надворешни фактори. Како што покажаа неодамнешните студии кај глувци, еден од овие фактори е пренесување на имуноглобулини од болна автоимуна мајка на потомство. Како резултат на ова пренесување, 65% од потомците развиле дијабетес, додека во исто време, при блокирање на преносот на имуноглобулини на мајката до потомството, само 20% се разболеле во потомството.
Генетска врска на дијабетес типови 1 и 2
Неодамна, добиени се интересни податоци за генетската врска помеѓу првиот и вториот вид на дијабетес. Ли и др. (2001) ја оцениле распространетоста на семејствата со двата вида на дијабетес во Финска и студирале, кај пациенти со дијабетес тип II, здруженија меѓу семејна историја на дијабетес тип 1, антитела кон глутамат декарбоксилаза (ГАДАБ) и генотипови HLA-DQB1 поврзани со првиот тип на дијабетес . Потоа, во мешани семејства со дијабетес тип 1 и тип 2, тие проучувале дали вкупниот HLA хаплотип кај членовите на семејството со дијабетес тип 1 заболен од дијабетес тип 2. Меѓу 695 семејства во кои имало повеќе од 1 пациент со дијабетес тип 2, 100 (14%) исто така имале роднини со дијабетес тип 1. Пациентите со втор тип на дијабетес од мешани семејства поверојатно да имаат GAD антитела (18% наспроти 8%) и генотипот DQB1 * 0302 / X (25% наспроти 12%) отколку кај пациенти од семејства со дијабетес само 2 типа, сепак, тие имало помала фреквенција на генотипот DQB1 * 02/0302 во споредба со возрасни пациенти со дијабетес тип 1 (4% наспроти 27%). Во мешани семејства, одговорот на инсулин на вчитување на гликоза беше полош кај пациенти со ризичен HLA-DR3-DQA1 * 0501-DQB1 * 02 или DR4 * 0401/4-DQA1 * 0301-DQB1 * 0302 хаплотипи, во споредба со пациенти без вакви хаплотипи. Овој факт не зависи од присуството на GAD антитела. Авторите заклучиле дека типовите 1 и 2 на дијабетес се групирани во истите семејства. Општата генетска позадина кај пациенти со дијабетес тип 1 предиспонира дијабетичари од тип 2 на присуство на автоантитела и, без оглед на присуството на антитела, на намалена секреција на инсулин. Нивните студии исто така ја потврдуваат можната генетска интеракција помеѓу дијабетес тип 1 и дијабетес тип 2 заради локусот на ХЛА.
Заклучок
Како заклучок, може да се забележи дека во изминатите 10 години, истражувачите постигнале големи напредоци во проучувањето на генетиката и механизмот на развој на дијабетес тип 1, меѓутоа, механизмот на наследување на предиспозиција за дијабетес тип 1 останува нејасен, и не постои добро балансирана теорија за развој на дијабетес мелитус што ќе ги објасни сите наоди податоци во оваа област. Се чини дека главниот фокус во проучувањето на дијабетес во моментот треба да биде компјутерско моделирање на предиспозиција за дијабетес, земајќи ја предвид различната дијагностичност на алелите кај различни популации и нивната врска едни со други. Во овој случај, најинтересно од гледна точка на дијабетес мелитус тип 1 може да биде проучување на механизми: 1) да се избегне смрт на авторактивни Т-лимфоцити за време на селекција во тимусот, 2) абнормално изразување на главните молекули на хистокомпатибилност на молекули од β-клетки, 3) нерамнотежа помеѓу автореактивни и регулаторни Т-лимфоцити, како и потрагата по функционални врски помеѓу локациите на здружување со дијабетес тип 1 и механизмите за развој на автоимунитет. Со оглед на резултатите од неодамнешните студии, можно е со одреден оптимизам да се претпостави дека целосното откривање на генетските механизми за развој на дијабетес и неговото наследство не е далеку.
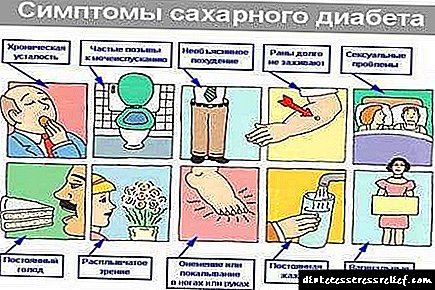
Што е дијабетес?
Дијабетес мелитус е патологија во која човечкото тело користи енергија (гликоза) добиена преку храна за други цели. Наместо снабдување на ткива и органи, тој останува во крвта, достигнувајќи критичен максимум.
Шеќерот се намалува веднаш! Дијабетесот со текот на времето може да доведе до еден куп болести, како што се проблеми со видот, состојби на кожата и косата, чиреви, гангрена, па дури и карцинозни тумори! Луѓето научија горчливо искуство за да ги нормализираат своите шеќери. читај натаму
Прекршувањето се јавува како резултат на престанок или недоволно производство на инсулин - хормон на панкреасот, со кој се регулира метаболизмот на јаглехидратите во организмот. Овој протеински хормон промовира промоција на гликоза во клетки, полнење на телото со енергија и ослободување на крвните садови на циркулаторниот систем. Болеста се развива кога инсулинот не е доволен за навремено движење на гликозата во органи. Постојат 2 вида на дијабетес. Главната разлика помеѓу дијабетес тип 1 и тип 2 е причината за болеста. Покрај тоа, разликите се особено развојот, текот и третманот на патологијата. Исто така, постојат разлики во зависност од полот, возраста и местото на живеење на пациентот.
Компаративна карактеристика на двата вида
Компаративните карактеристики на првиот и вториот тип на дијабетес се прикажани во табелата:
| Параметар | Резултат |
|---|---|