Што е дијабетес мелитус тип 2 (зависен од инсулин)
Дијабетес тип 2 е ендокрино заболување во кое има постојано зголемување на шеќерот во крвниот систем. Болеста се манифестира во промени во клеточно и ткиво подложност на гликоза произведена од клетки на панкреасот. Овој вид на болест се смета за најчест.
Што е дијабетес тип 2
Дијабетес тип 2, што е тоа? Слично прашање често се поставува во канцеларијата на лекарот кога пациентот ќе се изјасни за дијагноза. Патологијата се јавува во опсег од 40-60 години. Поради оваа причина, најчесто се нарекува болест на стари лица. Вреди да се напомене дека во последниве години, дијабетес тип 2 стана помлад, и не е невообичаено да се набудува болест на шеќер кај пациенти кои не се 40 години.
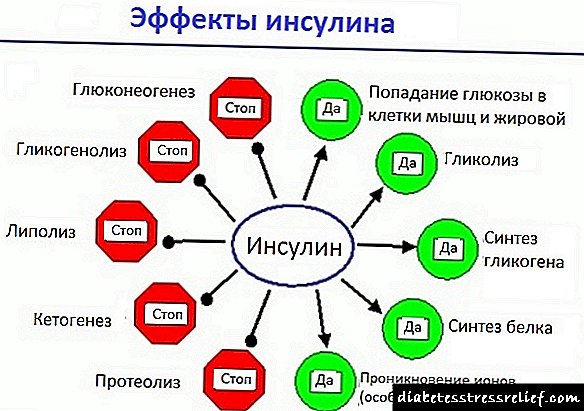
Вториот вид на болест се карактеризира со промена во способноста на клетките на организмот да инсулин произведен од островите на Лангерханс на панкреасот. Во медицината, овој процес се нарекува отпорност на инсулин. Поради оваа причина, гликозата не е во состојба правилно да го испорача главниот клетки на енергија, шеќер, до клетките, бидејќи заситеноста на гликозата во крвотокот се зголемува.
За да се компензира недостатокот на енергија, повеќе шеќер се излачува од панкреасот отколку порано. Но, отпорноста на инсулин не оди никаде. Ако не препишете терапија во овој период, тогаш ќе има осиромашување на панкреасот и вишокот шеќер ќе се претвори во недостаток. Индексот на шеќер ќе се искачи на 20 mmol / L или повеќе, кога нормата е 3,3-3,5 mmol / L.
Фаза 2 дијабетес мелитус.
- Во првата фаза, благосостојбата на пациентот се подобрува со промена на диетата, со употреба на капсула на лекот на ден, со што се намалува шеќерот.
- Во втората фаза, состојбата на пациентот се нормализира ако пиете 2-3 капсули дневно на лек за намалување на шеќерот.
- Третиот степен - покрај лекови кои го намалуваат шеќерот, се администрира инсулин.
Кога коефициентот на гликоза е малку повисок од нормалниот, но нема тенденција за компликации, оваа состојба се нарекува компензирана. Ова вели дека телото сè уште е во состојба да се справи со нарушувањата на метаболизмот на јаглени хидрати.
Причини за болеста
Формирањето на дијабетес мелитус тип 2 предизвикува комбинација на наследен фактор и причини кои влијаат на телото во текот на животот. На возраст од зрелоста, негативен ефект ја намалува чувствителноста на клетките кон шеќерот, како резултат на што тие не добиваат доволно инсулин.
Лекарите со дијабетес мелитус тип 2 не ги пресметале деталните причини, но во однос на тековните студии, болеста се развива со различна волуменска или рецепторна клеточна перцепција на гликоза.
Причини за дијабетес мелитус тип 2:
- дебелина - присуството на маснотии ја намалува можноста на клетките да користат шеќер. Прекумерната тежина е фактор на ризик за формирање на дијабетес тип 2. 1 90% од пациентите откриваат дебелина,
- недостаток на вежбање - поради недостаток на моторна активност негативно влијае на функционирањето на многу органи и доведува до инхибиција на метаболичките процеси во клетките. Хиподинамичен начин на живот се проследува со намален внес на шеќер од страна на мускулите и негово акумулирање во крвниот систем,
- погрешната диета е главниот фактор во развојот на дијабетес мелитус тип 2, кој е претставен со вишок калории. Друга причина е внесувањето на големи количини рафиниран шеќер, кој брзо влегува во крвотокот, што доведува до скокање на секрецијата на инсулин,
- ендокрини заболувања - дијабетес тип 2 се развива на позадината на панкреатитис, формации на тумор на панкреасот, инфериорност на хипофизата,
- патологија на инфективниот тек - од најопасните болести белешка грип, хепатитис, херпес.
Кај болести, главните причини што влијаат на ткивата отпорност на шеќер се ефектите од хормоните за раст за време на пубертетот, расата, полот (дијабетес тип 2 е почеста кај жените) и дебелина.
Симптоми на дијабетес тип 2
Во основа, симптомите на дијабетес мелитус тип 2 немаат живописна слика, а патологијата може да се дијагностицира само во случај на планирана лабораториска анализа за празен стомак.
Честопати, синдромите на дијабетес мелитус тип 2 почнуваат да се формираат кај луѓе по 40 години кои имаат дебелина, висок крвен притисок и други симптоми.
Знаците на дијабетес тип 2 се појавуваат на следниов начин:
- чувство на жед, сува уста
- прекумерно мокрење
- чешање на кожата
- мускулна слабост
- дебелината
- раните не заздравуваат добро.
Пациентот може долго време да не забележи знаци на дијабетес тип 2. Пациентот ги чувствува овие симптоми на дијабетес тип 2:
- мала сува уста
- чешање на кожата
- жед
- чиреви се појавуваат на кожата, мукозните мембрани,
- дрозд,
- болка во непцата
- губење на забите
- намален вид.
Ова укажува на тоа дека гликозата, без да навлезе во клетките, оди во васкуларните wallsидови, низ порите на епителот. И на гликоза, се јавува добра репродукција на бактерии и габи.
Со недоволен внес на шеќер до ткивата, се зголемува апетитот, дијабетес тип 2 кај пациенти се манифестира преку глад 2 часа после јадење. Без оглед на зголемувањето на калорискиот внес, масата останува иста или се намалува, бидејќи шеќерот не се апсорбира, остава со урина.
Девојки и жени со втор вид на болест се соочуваат со генитална кандидијаза, момчињата и мажите страдаат од инфекции на уринарниот тракт. Многу пациенти забележуваат пецкање во прстите, нозете се вкочанети. По јадење, пациентот може да се чувствува болен, повраќање може да се отвори. Има зголемување на крвниот притисок, главоболките, вртоглавицата честопати се вознемирувачки.
Можни компликации
Откако ќе се постави дијагноза на дијабетес зависен од инсулин, пациентот мора да се навикне на постојана контрола на гликозата во крвта, да консумира систематски лекови кои ја намалуваат гликозата, да ја следат табелата за третман и да ги елиминираат лошите навики.
Мора да се разбере дека зголемената вредност на шеќерот негативно влијае на садовите, што доведува до различни компликации.
Со одржување на нивото на шеќер нормално, ризикот од негативни последици ќе биде значително намален.
Компликациите се поделени во групи - акутен и хроничен тек.
- Развојот на дијабетес тип 2 на акутен тек вклучува кома, причината за која лежи во острата состојба на декомпензација на пациентот. Ова се случува кога постои преголема доза на инсулин, нарушување на диетата и не систематска, неконтролирана употреба на пропишани лекови.
- Хроничните компликации имаат постепен развој во текот на долг временски период.
Не-инсулин-зависен дијабетес мелитус со повеќе хронични компликации е поделен на групи.
- Микроваскуларна - постои лезија на ниво на мали садови - капилари, венули, артериоли. Влијание на мрежницата на окото, се формираат аневризми кои можат да пукнат во секое време. Ваквите компликации на крајот доведуваат до губење на видот. Исто така, пациентот развива бубрежна инфериорност.
- Макроваскуларни - погодени се големи садови. Се развива миокардна исхемија, мозок, периферна васкуларна болест. Ова доведува до атеросклеротично васкуларно оштетување, присуството на болест од 2-форма ја зголемува заканата за нивниот изглед за 4 пати. Заканата од ампутација на екстремитетите кај пациенти со патологија се зголемува за 20 пати.
- Невропатија - се карактеризира со оштетување на централниот, периферниот нервен систем. Хипергликемијата постојано влијае на нервните влакна, се развиваат биохемиски нарушувања, како резултат на што се менува природното спроведување на импулсот преку влакната.
Дијагноза на болеста
Студии со кои се потврдува или негира присуството на дијабетес мелитус од втор степен.
- Тест на крвта за шеќер.
- Пресметка на глициран хемоглобин.
- Испитување на урина за тела на шеќер и кетон.
- Тест за толеранција на глукоза.
Во раните фази, дијабетес тип 2 може да се открие со тестирање на толеранција на шеќер. Материјалот се зема неколку пати. Прво, крвта се зема на празен стомак, а потоа пациентот пие 75 грама гликоза. Кога ќе поминат 2 часа, тие повторно прават ограда. Нормалниот индикатор е 7,8 mmol / L по 2 часа, ако се забележи дијабетес тип 2, тогаш оваа вредност е 11 mmol / L.
За да се дијагностицира дијабетес тип 2, се зема примероци од крв 4 пати на 30 минути. Овој метод е поинформативен при проценка на коефициентот на глукоза како одговор на товар шеќер.
Дијабетес тип 2
Како да се третираат дијабетес тип 2? Веднаш штом ќе се открие болеста, се препишува диета за исхрана и лекови за намалување на гликозата. Ако во почетната фаза на болеста пациентот успее да го нанесе, се придржува кон строга терапевтска диета, тогаш земањето дрога се откажува.
Набудувајќи ги сите препораки на табелата и нивото на активност, тогаш дијабетесот тип 2 нема да даде компликации, што ќе му овозможи на пациентот да се чувствува добро.
Терапија со лекови
Кај дијабетес мелитус тип 2, третманот се спроведува со употреба на таблети за намалување на шеќерот за да се стимулираат клетките со цел да се произведе дополнителен инсулин, за да се постигне неопходната заситеност во крвта. Третманот за дијабетес тип 2 го пропишува лекар кој исто така сам ги избира лековите.
Како да се излечи дијабетес тип 2? Постојат групи на лекови кои помагаат во борбата против патологијата
- Бигуаниди - се способни да ги инхибираат перформансите на шеќер од црниот дроб, да ја намалат отпорноста на инсулин и апсорпција на шеќери од гастроинтестиналниот тракт. Во оваа група спаѓаат Гликон, Сиофор, Глиукофаж, Глиформин, Лангирин. Овие лекови можат да го зголемат ризикот од млечна ацидоза, негативно да влијаат на апсорпцијата на витамин Б12.
- Глитазони - принудени да користат глукоза во ткивата. Лековите можат да ја зголемат тежината како резултат на задржување на течностите и растот на масното ткиво - Авандија, Роглит, Пиоглар.
- Деривати на сулфонилуреа - помагаат во зајакнување на синтезата на шеќер. Ако ги однесете долго време, тогаш ефикасноста се губи - Глиданил, Глидијаб, Глукобен.
- Инхибитори на глукозидаза - го инхибираат распаѓањето на сахаридите во цревата. Несакани реакции може да се појават од нивниот внес - надуеност, гадење, дијареја.Од лекови пропишани Глиукобај, Дијастабол.
- Инхибитор на протеини - можност да се отстрани вишокот гликоза преку урината. Постои закана од инфекција на генитоуринарниот тракт - Форсиг, ardардинс, Инвокана.
Инјекции со инсулин се препишуваат кога не е можно да се донесе шеќер во нормална вредност со лекови. Овој процес е забележан со прогресија на болеста, придружено со намалување на синтезата на сопствениот хормон.
Инсулинската терапија е оправдана кога следите диета и земате лекови кои ја намалуваат гликозата, гликуваниот индекс на хемоглобин ќе биде повеќе од 9%.
Народни лекови за дијабетес
Постојат растенија и производи кои влијаат на вредноста на шеќерот во крвта, го зголемуваат производството на инсулин од страна на островите Лангерханс.
Третманот за дијабетес тип 2 се спроведува со употреба на следниве производи:
- цимет - составот содржи супстанции кои се корисни од метаболички процеси. Чајот се препорачува со додавање на лажичка зачин,
- цикорија - се препорачува за употреба како профилакса на болеста. Содржи минерали, есенцијални масла, витамини Б1, Ц. Се препорачува советување за хипертензија, присуство на васкуларни плаки и разни инфекции. Користејќи цикорија, лушпите се подготвени за зајакнување на имунолошкиот систем и ослободување од стресот,
- боровинки - со учество на производот има лекови за лекување на болеста. Лушпите се прават од лисја од боровинки - една лажица од производот се полни со вода и се доведува до вриење. Пијте ја супата после 2 часа 3 пати на ден.
Алтернативниот третман за дијабетес тип 2 како монотерапија не носи ефективност. Овој метод е поддржувачки, помошен, комбиниран со лекови.
Диета за дијабетес мелитус 2 степени
Суштината на промените во исхраната кај дијабетес мелитус тип 2 е регулирање на хранливи материи кои влегуваат во гастроинтестиналниот тракт. Каква храна е потребна за пациентот, лекарот одредува индивидуално, земајќи ја предвид сериозноста на болеста, придружните патологии, возраста.
Кај дијабетес мелитус тип 2, диетата и третманот вклучуваат различни видови на диетални табели, кои се користат во зависност од инсулин-зависна форма - бр.9, диета со малку јаглерод. Сите тие се разликуваат по детали, додека тие се слични по тоа што внесот на јаглени хидрати е строго ограничен. Ова се однесува на храна која содржи брзи јаглени хидрати.
- Рафиниран шеќер.
- Зачувува
- Кондиторски производи
- Чоколадо
- Печење путер.
Покрај намалувањето на волуменот на јаглени хидрати, тие се обидуваат да ја намалат телесната тежина, бидејќи зголемената телесна тежина е фактор што го влошува развојот на патологијата.
Ако се развие дијабетес тип 2, симптомите и третманот кај пациенти ќе се разликуваат според индивидуалните карактеристики на организмот. Важно е да се следат сите препораки на лекарот за да се спречат компликации.
Дијабетес мелитус тип 2
Дијабетес тип 2 обично се манифестира во зрелоста. Сепак, според СЗО, неодамна се зголемил бројот на пациенти на рана возраст.

За жал, типот 2 не ја исклучува инсулинската терапија
- лице генетски склоно кон дијабетес тип 2,
- бремени жени со дијабетес во семејството
- луѓе со висока масна крв
- лица со артериска хипертензија.
Дијабетесот тип 2 е многу опасен, бидејќи во почетниот период може, освен малку висок шеќерНе давајте никакви симптоми.
Но, ова доведува до развој на компликации:
- Дијабетична ретинопатија мрежницата. Оштетувањето се јавува индиректно: прво, капиларите, потоа рецепторите и нервните влакна во клеточната мембрана.
- Дијабетична невропатијапрвенствено периферни нерви. Честа компликација на дијабетес. Половина од пациентите имаат таква компликација.
- Дијабетична нефропатија - Ова е бубрежна инсуфициенција, манифестирана со зголемување на протеинот излачен во урината.
Патогенеза на не-инсулин-зависен дијабетес мелитус (NIDDM)
Не-инсулин-зависен дијабетес мелитус (НИДДМ) предизвикана од нарушена секреција на инсулин и отпорност на нејзино дејство. Нормално, главната секреција на инсулин се јавува ритмички, како одговор на товар на гликоза. Кај пациенти со не-инсулин зависен дијабетес мелитус (НИДДМ), базалното ритмичко ослободување на инсулин е нарушено, одговорот на оптоварувањето на глукозата е несоодветен, а базалното ниво на инсулин е покачено, иако е релативно пониско од хипергликемија.
Првиот се појавува стабилен хипергликемија и хиперинсулинемија, која иницира развој на не-инсулин-зависен дијабетес мелитус (НИДДМ). Постојаната хипергликемија ја намалува чувствителноста на островските б-клетки, што доведува до намалување на ослободување на инсулин за одредено ниво на гликоза во крвта. Слично на тоа, хронично покачените базални нивоа на инсулин ги инхибираат рецепторите на инсулин, зголемувајќи ја нивната отпорност на инсулин.
Покрај тоа, од чувствителност на инсулин намалено, зголемено лачење на глукагон, како резултат на вишок глукагон го зголемува ослободувањето на глукозата од црниот дроб, со што се зголемува хипергликемија. На крајот, овој злобен циклус доведува до не-инсулин-зависен дијабетес мелитус.
Типично не-инсулин-зависен дијабетес мелитус произлегува од комбинација на генетска предиспозиција и фактори на животната средина.Набудувањата за поддршка на генетска предиспозиција вклучуваат разлики во согласност меѓу монозиготни и дизиготски близнаци, акумулација на семејството и разлики во преваленцата кај различни популации.
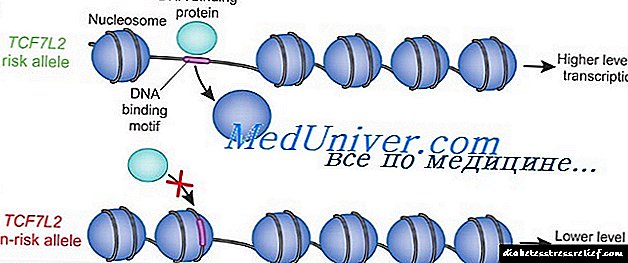
Иако типот на наследство се смета како мултифакторски, идентификувањето на главните гени, спречено од влијанието на возраста, полот, етничката припадност, физичката состојба, диетата, пушењето, дебелината и дистрибуцијата на маснотии, оствари одреден успех.
Целосен геном скрининг покажа дека кај исландското население со не-инсулин-зависен дијабетес мелитус, полиморфните алели со кратки повторувања на тандем во интронот на факторот на транскрипција TCF7L2 се тесно поврзани. Хетерозиготите (38% од популацијата) и хомозиготните (7% од популацијата) имаат зголемен ризик од НИДДМ во однос на непревозниците за приближно 1,5 и 2,5 пати, соодветно.
Подигнат ризик кај превозниците, TCF7L2 беше пронајден и во дански и американски групи на пациенти. Ризикот од NIDDM поврзан со овој алел е 21%. TCF7L2 кодира фактор на транскрипција вклучен во изразувањето на глукагонскиот хормон, со што се зголемува концентрацијата на глукозата во крвта, дејствувајќи спротивно на дејството на инсулин, со што се намалува нивото на гликоза во крвта. Скринингот на финските и мексиканските групи откри уште една предиспозиција, мутацијата на Prgo12A1a во генот PPARG, која очигледно е специфична за овие популации и обезбедува до 25% од ризикот на населението од NIDDM.
Почести алели Пролин се јавува со фреквенција од 85% и предизвикува мало зголемување на ризикот (1,25 пати) од дијабетес.
Ген ППАРГ - Член на семејството на нуклеарни рецептори на хормони и е важен за регулирање на функцијата и диференцијацијата на масните клетки.
Потврда за улогата фактори факторите на животната средина вклучуваат помалку од 100% согласност во монозиготни близнаци, разлики во дистрибуцијата во генетски слични популации и здруженија со начин на живот, исхрана, дебелина, бременост и стрес. Експериментално е потврдено дека иако генетската предиспозиција е предуслов за развој на не-инсулин-зависен дијабетес мелитус, клиничкиот израз на не-инсулин-зависен дијабетес мелитус (НИДДМ) е многу зависен од влијанието на факторите на животната средина.
Фениотип и развој на не-инсулин-зависен дијабетес мелитус (НИДДМ)
Обично не-инсулин-зависен дијабетес мелитус (NIDDM) се наоѓа кај дебели луѓе од средна возраст или постари лица, иако бројот на болни деца и млади се зголемува како резултат на зголемувањето на бројот на дебели и недоволна подвижност кај младите.
Дијабетес тип 2 има постепен почеток и обично се дијагностицира со покачено ниво на гликоза со стандарден преглед. За разлика од пациентите со дијабетес тип 1, пациентите со не-инсулин-зависен дијабетес мелитус (НИДДМ) обично не развиваат кетоацидоза. Во основа, развојот на не-инсулин-зависен дијабетес мелитус (NIDDM) е поделен во три клинички фази.
Концентрација на глукоза прво крв останува нормално и покрај покаченото ниво на инсулин, што покажува дека целните ткива на инсулин остануваат релативно отпорни на влијанието на хормонот. Потоа, и покрај зголемената концентрација на инсулин, хипергликемија се развива по вежбање. Конечно, нарушената секреција на инсулин предизвикува хипергликемија на глад и клиничка слика на дијабетес.
Покрај хипергликемија, метаболички нарушувањапредизвикани од дисфункција на клетките на клетките на островот и отпорност на инсулин предизвикуваат атеросклероза, периферна невропатија, бубрежна патологија, катаракта и ретинопатија. Кај еден од шест пациенти со не-инсулин-зависен дијабетес мелитус (NIDDM), се развива бубрежна слабост или тешка васкуларна патологија за која е потребна ампутација на долните екстремитети, еден од пет оди слепи како резултат на развој на ретинопатија.
Развој на овие компликации заради генетската позадина и квалитетот на контролата на метаболизмот. Хронична хипергликемија може да се открие со одредување на нивото на гликозилиран хемоглобин (HbA1c). Строг, што е можно поблизу до нормалното, одржувањето на концентрацијата на гликоза (не повеќе од 7%), со одредување на нивото на HbA1c, го намалува ризикот од компликации за 35-75% и може да го продолжи просечниот животен век, што во моментов е во просек 17 години по воспоставувањето дијагноза неколку години.
Карактеристики фенотипски манифестации на не-инсулин-зависен дијабетес мелитус:
• Возраст на почеток: од детството до зрелоста
• Хипергликемија
• Релативен недостаток на инсулин
• Отпорност на инсулин
• дебелина
• Акантоза на оцрнување на кожата
Третман на не-инсулин-зависен дијабетес мелитус (NIDDM)
Опаѓање телесна тежинаЗголемената физичка активност и промените во исхраната им помагаат на повеќето пациенти со не-инсулин-зависен дијабетес мелитус (НИДДМ) значително ја подобруваат чувствителноста на инсулин. За жал, многу пациенти не се во состојба или не се подготвени радикално да го променат својот животен стил за да се подобрат и бараат третман со орални хипогликемични лекови, како сулфонилурерати и бигуаниди. Трета класа на лекови, тиазолидиониони, ја намалува отпорноста на инсулин со врзување за PPARG.
Може да го користите и четвртиот категорија на лекови - инхибитори на α-глукозидаза, дејствувајќи со забавување на цревната апсорпција на гликоза. Секоја од овие класи на лекови е одобрена како монотерапија за не-инсулин-зависен дијабетес мелитус (NIDDM). Ако еден од нив не го запре развојот на болеста, може да се додаде лек од друга класа.
Орална хипогликемија подготовки не толку ефикасно во постигнување на контрола на глукоза како губење на тежината, зголемена физичка активност и промени во исхраната. За да се постигне контрола на глукозата и да се намали ризикот од компликации, кај некои пациенти им е потребна терапија со инсулин, сепак, таа ја зголемува отпорноста на инсулин, ја зголемува хиперинсулинемијата и дебелината.
Ризици од наследство на не-инсулин-зависен дијабетес мелитус (НИДДМ)
Ризик од население не-инсулин-зависен дијабетес мелитус (NIDDM) е многу зависен од испитаната популација, кај повеќето популации овој ризик е од 1 до 5%, иако во САД е 6-7%. Ако пациентот има болни браќа и сестри, ризикот се зголемува на 10%, присуството на болни браќа и сестри и друг роднина од прв степен на сродство го зголемува ризикот до 20%, ако монозиготниот близнак е болен, ризикот се зголемува на 50-100%.
Покрај тоа, бидејќи некои форми на не-инсулин-зависен дијабетес мелитус (NIDDM) се преклопуваат со дијабетес тип 1, децата на родители со дијабетес мелитус зависен од инсулин (NIDDM) имаат емпириски ризик од 1 од 10 за развој на дијабетес тип 1.
Пример за не-инсулин-зависен дијабетес мелитус. М.П., здрав 38-годишен маж, американско племе во Индија Пима, се консултира за ризикот од развој на не-инсулин-зависен дијабетес мелитус (НИДДМ). И двајцата родители страдале од не-инсулин-зависен дијабетес мелитус, неговиот татко починал на 60 години од инфаркт на миокардот, а неговата мајка на 55 години од бубрежна слабост. Еден дедо од татковците и една од постарите сестри страдале од не-инсулин-зависен дијабетес мелитус, но тој и неговите четири помлади браќа и сестри се здрави.
Податоците од испитувањето беа нормални, со исклучок на малолетничка дебелината, стабилизирањето на гликозата во крвта е нормално, сепак, зголемување на нивото на инсулин и гликоза во крвта, откако е откриено орално оптоварување со глукоза. Овие резултати се во согласност со раните манифестации на метаболичка состојба, што веројатно доведува до не-инсулин-зависен дијабетес мелитус. Неговиот лекар го советувал пациентот да го сменат својот животен стил, да изгубат тежина и да ја зголемат физичката активност. Пациентот драстично го намали внесот на маснотии, започна со велосипедизам да работи и трчање три пати неделно, телесната тежина се намали за 10 кг, а неговата толеранција на глукоза и нивото на инсулин се врати во нормала.
Причини за појава




Главната причина за појава на болеста е отпорност на инсулин - значително намалување на чувствителноста на клетките кон инсулин.
Панкреасот ја губи способноста да произведува природен инсулин во тешки случаи на заболување.
Во почетните фази, крвта на пациентот сè уште содржи мала количина на природен инсулин, но веќе не е во можност да го намали нивото на шеќер, бидејќи клетките не се чувствителни на ефектите на хормонот.
Важен аспект е дебелината, во која масното ткиво се акумулира во огромни количини, со што се намалува чувствителноста на клетките, а тоа го забрзува процесот на дебелина.

Веројатноста да се разболите со шеќерна болест ќе биде поголема:
- со неурамнотежена диета, отсуство на потребни елементи во храна или во присуство на голема количина јаглени хидрати во производите,
- прекумерна тежина
- со седентарен начин на живот,
- со артериска хипертензија.
Групи за ризици
Следниве категории на луѓе припаѓаат на ризичната група:

- оние со дијабетес во семејството
- дебели
- жени кои за време на бременоста имале одредени патологии или кои родиле деца со тежина поголема од четири килограми,
- пациенти со тумор на надбубрежната жлезда, акромегалија или тумор на хипофизата,
- пациенти со атеросклероза, хипертензија, ангина пекторис,
- луѓе кои почнуваат да развиваат катаракта
- болни со одредени алергиски заболувања,
- луѓе кои веќе доживеале зголемување на количината на шеќер заради срцев удар, мозочен удар, разни инфекции или бременост.
Симптоми на дијабетес мелитус тип 2 и методи за нивно определување

Дијабетесот се плаши од овој лек, како оган!
Само треба да аплицирате ...

Како по правило, оваа болест не е придружена со изразени симптоми, а дијагнозата може да се утврди само во случај на планирана лабораториска студија.
Важно е пред студијата да не јадете храна - само на празен стомак.
Бидејќи со оваа болест, пациентите имаат широк спектар на компликации, тие одат на болница на нивниот третман и во процесот се покажува дека тие се предизвикани од дијабетес. Како пример, пациентите посетуваат офталмолог поради проблеми со видот и честопати причина за проблемот е оштетување на дијабетичарот на окото.
Воглавно, дијабетес тип 2 доживува луѓе кои се дебели, хипертензија и други заболувања. По возрасна категорија - претежно луѓе над четириесет години.
Специфични симптоми на оваа болест вклучуваат редовно ноќно мокрење, недостаток на вода во организмот (постојана желба за пиење), габични заболувања на кожата. Причината за појава на овие знаци се смета за губење на бета клетки во голем број, бидејќи болеста веќе работи, или такви сериозни болести како мозочен удар или срцев удар.
Патологијата е поделена во следните фази:
- реверзибилна
- делумно реверзибилно
- фаза со неповратни дефекти во метаболизмот на јаглени хидрати.
Се разликуваат следниве степени на дијабетес од втор тип:
Во случај на благ случај, состојбата на пациентот може да се подобри со земање средства што ја намалуваат содржината на шеќер (една капсула ќе биде доволна), или заради фундаментални промени во исхраната. Во случај на просечен степен, за нормализирање на состојбата, ќе треба да ја зголемите дозата на две или три капсули на ден. Ако болеста стана сериозна, покрај капсулите за намалување на шеќерот, исто така ќе треба да се прибегнете кон воведување на инсулин.
Што е дијабетес тип 2
Во медицината, се разликуваат два вида на дијабетес: инсулин-зависен и не-инсулин-зависен. Дијабетесот тип 2 не е зависен од инсулин. За разлика од болеста тип 1, со типот 2, панкреасот останува непроменет, а островите на Лангерханс (делови од панкреасот кои произведуваат инсулински клетки) успешно ги извршуваат своите функции.
Главната причина за дијабетес тип 2 е намалување на чувствителноста на рецепторите на инсулин во клетките на ткивата.
Зошто се јавува дијабетес тип 2: научниците ја откриле причината за патолошката состојба
Виновник на повредата е хормонот адипонектин (GBP-28), произведен од адипоцити - клетки на масното ткиво на внатрешните органи. Главната функција на адипонектин е распаѓање на телесните масти во состојбата на аминокиселините. Токму овој процес го спречува дебелината. Покрај тоа, хормонот спречува формирање на атеросклеротични плаки, го нормализира холестеролот и ја намалува веројатноста за појава на тромбоза.
Постои директна корелација помеѓу количината на произведена адипонектин и индексот на телесна маса. Колку е потенок човек, толку повеќе овој хормон го произведува неговото тело. И обратно: висока телесна тежина е директно поврзана со намалување на износот на GBP-28.
Хормонот бил откриен дури во 1994 година, до тоа време, не се проучувал механизмот на појава на дијабетес тип 2 и, соодветно, не можел правилно да се лекува, затоа, дијагнозата на дијабетес тип 2 била еднаква на доживотен затвор. Неодамнешните студии покажаа дека адипонектин директно влијае на метаболизмот на гликозата, влијае на развојот на дијабетес. Ова откритие дава нов начин за лекување на дијабетес зависен од инсулин.
Адипонектин влијае на многу витални процеси, ова го објаснува големиот број компликации кај дијабетичарите со ниско ниво на хормони. Особено, GBP-28:
- спречува формирање на маснотии во црниот дроб,
- одржува оптимален лумен и васкуларна еластичност,
- спречува висцерална маст да се депонира на површината на внатрешните органи,
- помага во дијагностицирање на атеросклероза, бидејќи клетките на хормоните се депонираат во васкуларните микротрами,
- го зголемува метаболизмот и промовира губење на тежината,
- го намалува воспалението на крвните садови и артериите,
- го штити миокардот од некроза во случај на недостаток на кислород.
Со намалување на нивото на овој хормон, едно лице се разболува, а во неговото тело е нарушен комплекс на процеси.
Односот на дебелината и дијабетес тип 2
Виновник за дијабетес тип 2 во повеќето случаи е висцерална маст. Ова не е точно маснотијата што се депонира на страните и половината при добивање вишок тежина. Причината за појава на висцерална маст е неусогласеност помеѓу храната и потрошената енергија што влезе во организмот.
Храната со маснотии и јаглени хидрати има големи резерви на енергија, па затоа страста за брашно и слатки, пржени компири и тестенини со сос од месо е полн со вишок тежина. Вишокот на непотребна енергија преминува во резервите на маснотии во телото, имено, во поткожниот масен слој и во висцералната маст.
- Поткожното масно ткиво има уникатна структура. Се дистрибуира на колковите, половината, абдоминалниот ид, на нозете на жените. Зголемувањето на фигурата, но во разумни граници, таквото „надополнување“ не претставува голема опасност за здравјето. Оваа маст, со нормален метаболизам и диета, е лесна за напуштање колку што доаѓа.
- Висцералниот (абдоминален) вид на масно тело е неверојатно опасен од медицинска гледна точка. Во мали количини, на телото му е потребно, затоа што ги штити внатрешните органи од механичко оштетување, а исто така е и резервно складиште во случај на слабеење на енергија. Но, нејзиниот вишок е веќе катастрофа за телото.
Абдоминалната маст се акумулира под серозната мембрана - тенка сврзувачка мембрана што го опкружува секој орган. Во повеќето случаи, абдоминалната маст се наоѓа на површината на абдоминалните органи, така што карактеристична карактеристика на проблемот е испакнатиот стомак, кој е несразмерно голем во однос на позадината на другите делови од телото. Нормално, количината на таква маст не треба да надминува 15% од вкупната маса на маснотии во телото. Ако е многу повеќе, вишокот со проток на крв во црниот дроб, обработен во холестерол. Постои ризик од развој на атеросклероза, што доведува до мозочен удар или срцев удар.
Абдоминалната маст ја намалува количината на секретиран адипонектин и директно влијае на чувствителноста на клетките кон инсулин. Како резултат, едно лице развива отпорност на инсулин и се развива дијабетес тип 2.
Која е разликата помеѓу дијабетес тип 2 и дијабетес тип 1
И покрај сличноста на имињата и некои симптоми, дијабетес тип 1 и тип 2 имаат различна природа и курс.
| Дијабетес тип 1 | Дијабетес тип 2 |
| Најчесто се дијагностицира пред 20-годишна возраст | Заеднички кај луѓето над 40 години |
| Шеќерот нагло се зголемува | Бавен развој на болеста |
| Пациентот драматично губи тежина | Пациентот е забележлив прекумерна тежина |
| Се појавува без оглед на начинот на живот на пациентот | Од големо значење во развојот на болеста е начинот на живот |
| Болеста се појавува брзо и насилно. | Нема симптоми долго време. |
| Инсулин значително под нормалниот | Инсулинот е малку над нормалниот |
| Лековите за намалување на шеќерот се неефикасни | Замени за шеќер помагаат добро |
| Болеста е неизлечива | Ако следите диета, постојат тенденции за лекување |
| Без инсулинска терапија, едно лице умира | Не е потребен инјектиран инсулин |
Дали дијабетесот доаѓа од слатки?
Не ги споредувајте слатките од вашето детство со модерните слатки. Тие се многу поквалитетни и штетни. Во нивното производство се користат транс масти, конзерванси, бои, а тоа е дополнително оптоварување на панкреасот.
Страста за деца во компјутерски игри доведува до физичка неактивност и, како резултат на тоа, зголемување на висцералната маст. И тој е токму главниот виновник во развојот на дијабетес тип 2. Затоа, лекарите веќе не се изненадени што децата од возраст од основно училиште страдаат од таква „возрасна“ болест.
Група на ризик од дијабетес тип 2
Научниците предвидуваат дека дијабетес тип 2 ќе се појави 5 пати почесто до средината на 21 век отколку во 2000-тите. Ова се должи на деградацијата на животната средина, популаризацијата на брзата храна, физичката неактивност, како и фактот дека генерацијата ќе стане возрасна личност, чие детство помина без прекини од компјутерот. Со други зборови, ризичната група е наменета за сите модерни младинци кои игнорираат здрава исхрана и спорт.
Ризичната група исто така вклучува:
Луѓе постари од 40 години. Иако секоја личност има свои телесни карактеристики, 40-годишната возраст во основа е граница за развој на живописни знаци на дијабетес.
- Ените. По четириесет години, жените кои се подготвуваат за менопауза, секоја година произведуваат помалку и помалку сексуални хормони кои ги поддржуваат метаболичките процеси.
- Мажи. На 40-годишна возраст, започнува машки врв, за кој поради некоја причина многу мажи не се ни чуле. На оваа возраст, машкото тело исто така ја намалува хормоналната активност.
Со почетокот на менопаузата, дури и оние што останале тенок цел живот, почнуваат да добиваат на тежина. Тоа е причината зошто, по 40 години, треба значително да ја намалите количината на потрошени калории и да започнете да ја следите тежината.
Луѓе со висок индекс на телесна маса (BMI). Ова е индикатор препорачан од Светската здравствена организација за пресметување на степенот на кореспонденција помеѓу растот и телесната тежина. Критериумите се многу произволни, затоа што не ја земаат предвид возраста и занимањето на некоја личност. Сепак, треба да се придржуваат за да разберат кога да застанат и да започнат со губење на тежината.
- Во просек, формулата е како што следува: (раст на см - 100) ± 10%. Т.е. со висина од 162 см, жената нормално треба да тежи не повеќе од 68 кг за да нема здравствени проблеми.
- Исто така, важно е и обемот на половината. Кај мажите, максималната бројка е 102 см, кај жени - 88 см. Ако половината е многу поголема, ова укажува на вишок на висцерална маст, која се депонира на органите.
Да се биде прекумерна тежина доведува до инхибиција на производството на адипонектин, кое е одговорно за конверзија на инсулин во енергија и негово доставување до клетката
Хиподинамија - недостаток на движење . Спортот и вежбањето ја зголемуваат потребата за глукоза на мускулите. Во отсуство на движење, вишокот на гликоза останува во крвта, што доведува до намалување на чувствителноста на инсулин. Вака се развива дијабетес.
Неисхранетост - постојана потрошувачка на "брзи" јаглени хидрати. Брза храна, чоколади, ресторани, храна, пиперки и соја од Мекдоналд содржат многу лесно достапни јаглени хидрати и скроб со малку или без влакна. Јаглехидратите брзо влегуваат во крвотокот, принудувајќи ги да произведат повеќе инсулин. Ако го направите ова често, се формира отпорност на инсулин.
Чести стресови. За време на стресот, во телото се ослободува голема количина на адреналин - антагонист на хормонот инсулин. Соодветно на тоа, колку повеќе адреналин во крвта, толку е повисоко нивото на гликоза. Нивото на шеќер во крвта расте, но клетките не можат да добијат енергија од тоа. Вишокот на гликоза се излачува преку бубрезите, што негативно влијае на нивната работа. Така започнува дијабетес тип 2, што некое лице би можело да го спречи.
Како се открива дијабетес тип 2: дијагноза
Тешкотијата со откривање на дијабетес тип 2 е што болеста може да не се манифестира со години. Сепак, колку побрзо се идентификува проблемот, толку повеќе шанси пациентот останува за целосно закрепнување.
- Тест на крвта за шеќер. Наједноставниот тест е земање на крв за шеќер. Се прави на празен стомак, а на пациентот му се зема крв од прст. Концентрацијата на глукоза од 3,3 до 5,5 mmol / L се смета за нормална. Сè што е погоре, дури и неколку десетини, веќе е причина за загриженост. Сепак, таквата анализа не дава целосна слика. Можно е пациентот да отиде на неговиот роденден еден ден претходно, а анализите ги покажаа последиците од празникот. Препорачливо е да не се потпирате на кондиторски производи еден ден пред дарување на крв.
- Анализа за гликемичен хемоглобин. Многу повеќе елоквентен показател за гликемичен хемоглобин. Ја идентификува болеста во почетната фаза на развој, а исто така ги идентификува луѓето со предиспозиција за дијабетес. Анализата се заснова на фактот дека црвените крвни зрнца, кои се состојат од хемоглобин, „живеат“ во телото околу 120 дена, а потоа се распаѓаат во слезината до билирубин. Во овој период, тие доставуваат кислород до клетките и го отстрануваат јаглеродниот диоксид.
Анализата за глициран хемоглобин го покажува процесот на метаболизмот на јаглени хидрати. Ако процентот на гликемичен хемоглобин е поголем од нормалниот, но тестот на крвта за гликоза останува нормален, ова укажува на почетната фаза на развој на дијабетес или предјабетес.
Ендокринолозите во Медицинскиот центар Дајана ги повикуваат сите пациенти постари од 40 години редовно да се вршат сеопфатен преглед на телото и внимателно да го следат нивото на гликоза во крвта. Ова ќе ви овозможи навремено да откриете знаци на дијабетес и да избегнувате сериозни компликации.
Индикатори на шеќер во крвта: норми и прекршувања
| Анализа | Мажи | Ените | ||
| норма | патологија | норма | патологија | |
| Глициран хемоглобин% (до 30 години) | 4,5-5,5 | над 5,5 | 4-5 | над 5 |
| Стапка на глициран хемоглобин% (30 до 50 години) | 5,5-6,5 | над 6,5 | 5-7 | над 7 |
| Прст крв на празен стомак, mmol / l | 3,3–5,5 | над 5,5 | 3,3–5,5 | над 5,5 |
| Анализа по земање на 75 грама гликоза, mmol / l | помалку од 7,8 | над 7,8 | помалку од 7,8 | над 7,8 |
| Анализа на адипонектин, mg / ml | повеќе од 10 | помалку од 10 | повеќе од 10 | помалку од 10 |
Како се третира дијабетес тип 2?
Првото нешто што му е препишано на пациентот по откривање на дијабетес е строга диета. Дневниот внес на калории не треба да надминува 2000 година. Во исто време, се воведува таков концепт како XE (единици за леб).
1 XE е 25 грама леб или 12 грама варени јаглени хидрати. Пациент со дијабетес тип 2 треба да консумира не повеќе од 20 XE на ден. Со дебелината, нормата се намалува на 10 CB, а со тешка физичка работа се зголемува на 25 XE.
Пациентот дистрибуира храна богата со јаглени хидрати рамномерно во текот на денот. Производите што содржат голема количина XE вклучуваат мед, суви кајсии, бел и црн леб, житарки, тестенини, слатки. соодветно на тоа, овие производи треба да се конзумираат на ограничен начин.
XE воопшто не содржи риба, месо и јајца. Малку XE во зеленчук, овошје и билки. Врз основа на ова, исхраната на пациент со дијабетес тип 2 треба да се состои од јадења од месо и риба, како и салати и парчиња овошје.
Ако дијабетесот има прогресивна фаза, на пациентот му се препишуваат лекови.
- глитазоните (Роглит, Авандија) го забрзуваат процесот на отстранување на гликозата од клетките,
- biguanides (Langerin, Siofor) ја зголемуваат чувствителноста на клетките кон гликозата,
- деривати на сулфонилуреа (Глидијаб, Глукобен) го стимулираат производството на инсулин од панкреасот,
- инхибитор на протеини SGLT2 (Инвокана, ardардинс) отстранува вишок гликоза од телото).
Сите овие лекови имаат сериозни несакани ефекти. Исто така, со текот на времето, нивната ефикасност се намалува. Со текот на времето, со напреден дијабетес, на пациентот му се препишуваат инсулински инјекции, а дијабетес тип 2 се развива во неизлечив тип 1. Затоа е толку важно да се препознае болеста навреме со цел да се започне со третман и да се запре напредокот на болеста.
Каде да добиете тестови за дијабетес во Санкт Петербург
Тестовите за дијабетес тип 2 може да се направат во клиниката во Санкт Петербург Дијана. Овде можете да добиете ултразвук на панкреасот на нов стручен апарат. После тоа, можете да добиете совет од искусен ендокринолог.
Ендокринолозите на Клиниката Дајана сеопфатно пристапуваат кон третман на не-инсулин-зависен дијабетес мелитус, комбинирајќи правилна исхрана, отфрлање на лоши навики и физичка активност со рационално избран лек.
Закажете состанок со гинеколог на 8-800-707-1560, нарачајте повик назад или пополнете го образецот за влез на страницата!
Ако најдете грешка, ве молиме изберете текст и притиснете Ctrl + Enter
ICD-10 код
Во меѓународната класификација на заболувања, оваа болест припаѓа на класата IV и се наоѓа во блокот на дијабетес мелитус (Е10-Е14) според ставот Е11.

Класа Е11 вклучува дијабетес мелитус (и со дебелина и без него) под следниве услови:
- кај млади луѓе
- со доаѓањето на зрелоста,
- со појавата во зрелоста,
- ако не постои предиспозиција за кетоза,
- со стабилен тек на болеста.
Дијабетес тип 2 е исклучен:
- ако болеста се должи на недоволно внесување храна,
- за време на бременоста, за време на породувањето и почетокот на постпарталниот период,
- кај новороденчиња,
- ако има гликозурија,
- ако толеранцијата на гликоза е нарушена,
- со постоперативно зголемување на нивото на инсулин во крвта.
Опасност и компликации
Дијабетес мелитус тип 2 има особено негативен ефект врз васкуларниот систем.

Дијабетесот е причина за разни срцеви и васкуларни заболувања
Покрај фактот дека пациентот може да наиде на патологии на васкуларниот систем на органи, може да се појават и други карактеристични симптоми:
- косата испаѓа
- сува кожа
- влошена состојба на ноктите,
- анемија
- намалено броење на тромбоцити.
Најсериозните дијабетични компликации вклучуваат:

- развој на атеросклероза, која станува причина за нарушувања во коронарното снабдување со крв, како и снабдување со крв на мозочното ткиво и екстремитети,
- акутни циркулаторни нарушувања во мозокот,
- нарушена бубрежна функција,
- оштетување на мрежницата
- поедноставена организација на нервните влакна и ткивата,
- ерозија и чиреви на долните екстремитети,
- тешко да се третираат инфекции предизвикани од бактерии или габи,
- кома
Дијагноза и третман
Во раните фази на развој на болеста, ќе биде доволно да се набудува соодветна исхрана, како и да се прибегне кон посебни физички вежби без употреба на лекови.
Исклучително е важно телесната тежина да е во нормални граници, што позитивно ќе влијае на реставрацијата на метаболизмот на јаглени хидрати и стабилизирање на нивото на шеќер. Во случај на други фази на дијабетес од односниот вид, веќе се потребни лекови.
Најчестите лекови за третман на заболување вклучуваат:

- Толбутамидвлијае на панкреасот и со тоа активирање на секрецијата на инсулин. Оваа дрога е погодна за постари пациенти кои имаат компензаторна и поткомпензаторна состојба на болеста. Кога се користи, можна е алергиска реакција и минлива жолтица, во која кожата станува жолтеникава,
- Глипизидкористени при третман на дијабетес кај постари лица, како и кај пациенти со ослабен имунитет и лоша функција на надбубрежните жлезди,
- Манинил, подобрување на чувствителноста на рецепторите кои го перцепираат инсулинот. Овој лек го стабилизира природното производство на инсулин. Отпрвин, се зема една таблета, но во иднина, доколку е потребно, дозата може да се зголеми,
- Метформин, што ја менува фармаколошката динамика заради стабилизирање на односот на врзани и слободни типови на инсулин. Најчесто се користат оние пациенти кои имаат прекумерна тежина и дебели. Лекот е контраиндициран при бубрежна инсуфициенција,
- Акарбоза, инхибирајќи го варењето и апсорпцијата на јаглехидратите во тенкото црево, а со тоа се намалува интензитетот на зголемување на количината на шеќер во крвта при јадење со голема содржина на јаглени хидрати. Лекот е контраиндициран во случај на хронични заболувања на цревата и за време на бременоста.
Исхрана на дијабетес тип 2

Пациентите треба да јадат пет или шест пати на ден во мали делови, не само што се борат со глад, туку и стабилизирајќи го нивото на шеќер.
Веројатноста за појава на хипогликемија е намалена. Паралелно со ова, дозволено е да се јаде три пати на ден, додека не се грижи за резултатот, сепак, тука индивидуалните карактеристики на телото на пациентот играат значајна улога.
Важно е да се обрне внимание на процесот на преработка на производи - отстранување на маснотии од месо и кожа од живина, и да се готви, да се прибегне кон печење и чорба.
Забранети производи:
- колбас
- мајонез
- полу-готови производи
- павлака
- свинско и овчо месо,
- масни млечни производи,
- тврдо сирење со висока содржина на маснотии.

Дозволени и забранети производи
Производи дозволени во мали количини:
Дозволени производи:
- производи од растителни влакна
- обезмастено млеко и кисело млеко производи,
- посно риба и месо,
- производи базирани на житни култури
- зеленчук и овошје (ако содржат мала количина шеќер, како што се домати и јаболка).
Избор на храна за гликемиски индекс
Сите прехранбени производи имаат еден или друг гликемиски индекс, што се случува:
- ниска (0-55 единици),
- среден (55-70 единици),
- висока (70 единици или повеќе).
Производите со високо ниво на групниот индекс не се погодни за дијабетичари, бидејќи нивната употреба може да доведе до напади, а во најлош случај, пациентот ќе биде во кома. Употребата е дозволена само во исклучително ретки случаи и со одредени ограничувања во количината.
Превенција

За да се спречи болеста, важно е да се следат принципите на здрава исхрана.
Јадењето безопасна храна може да послужи како одлична превенција не само од предметната болест, туку и од други болести.
Препорачливо е мерките што се разгледуваат да бидат насочени не само кон намалување, туку и во елиминирање на каква било штетна храна од диетата. Покрај тоа, вреди да се обрне внимание на физичката активност. Ако фитнес или гимнастички процедури не се погодни за пациентот, можете да изберете други опции на оптоварување, како танцување, одење, возење велосипед и многу повеќе.
Почесто е да шетате, наместо да се движите со транспорт, да заборавите на лифтот и да се искачите по скалите до посакуваниот под.
Поврзани видеа
На знаците на дијабетес тип 2 во ТВ-емисијата „Liveивеј здраво!“ Со Елена Малишева:
Дијабетес мелитус, особено од типот што се разгледува, е многу сериозна болест, чии причини се далеку од секогаш очигледни. Навремената дијагностика и соодветниот третман играат огромна улога во борбата против оваа болест, бидејќи на овој начин може да се спречат сериозни компликации.