Дијабетично стапало

Дијабетично стапало - компликација на дијабетес, се јавува по 10 или повеќе години од почетокот на болеста. Предиспозиција за оштетување на долните екстремитети е забележана кај околу половина од дијабетичари. Фактори на ризик:
- невропатија (повреда на инервација),
- атеросклероза на садовите на нозете,
- деформација на стапалата, појава на области со висок притисок,
- трофични чиреви во минатото, повреди,
- пушење
- неухранетост
- ниска физичка активност
- недостаток на информации за ризик од лезии на долните екстремитети,
- напредна возраст
- неможност за контрола на шеќерот во крвта,
- низок вид (пациентот не ги забележува почетните манифестации на болеста),
- висок глициран хемоглобин,
- чевли без ортопедски табани, не во големина, со тесни чорапи,
- историја на мозочен удар, нестабилна трага,
- намалена чувствителност.
Формирањето дијабетично стапало предизвикува ангиопатија (оштетување на wallsидовите на крвните садови) и невропатија. Во зависност од тоа кој од овие процеси преовладува, тоа се случува исхемични форми(недостаток на проток на крв) и невропатичен (намалување на инервацијата). Ако и двата механизма се присутни, тогаш наоѓаат мешан вид развој на оваа компликација на дијабетес.
Пептичен улкус се појавува најчесто со мали лезии на кожата кои поминуваат незабележано од пациентот поради намалена чувствителност на кожата. Предизвикувачкиот фактор е:
- инјекција на остар предмет, мал пресек при одење бос,
- компресија на ткивата и носење од носење чевли,
- индивидуални карактеристики на одење кои создаваат вишок притисок,
- изгореници при затоплување на стапалата со батерија, топла вода,
- повреда на педикир.
На местото на таков дефект на кожата, чир се појавува доволно брзо, бидејќи заздравувањето на дури и ситни лезии на кожата е нарушено.
Со исхемична форма на синдромот, васкуларно оштетување доведува до намалена исхрана на стапалата. Тоа е се манифестира во раните фази намалена толеранција на вежбање, појава на болка при одење, нозете често замрзнуваат. Кожата станува студена, има чувство на вкочанетост и трнење, постојан оток на ткивата.
Дијабетично стапало со невропатија има сува кожа со прекумерна кератинизација. Нарушена пот. Поради намалување на чувствителноста, пациентите не чувствуваат неправилности на површината при одење, честопати се сопнуваат, ги закопуваат нозете.
Во мешана форма постојат невропатични и исхемични знаци.
Симптоми на прогресија во почетната фаза, можно е да се открие деформација на стапалата, аглите на позадината на задебелена, сува кожа, но самиот чир е отсутен. По појавата на дефект на кожата развојот на дијабетичен синдром на стапалото минува низ следниве фази:
- првиот - чир е на површината, не продира подлабоко од кожата,
- втората - лезијата поминува во поткожното ткиво, мускули, но не ја достигнува коската,
- третиот е длабок чир со ширење на коската,
- четвртата е гангрена во ограничено подрачје,
- петто - широка гангрена.
Со исхемична форма стапалата се бледи, кожата често има темни дамки (фокусна хиперпигментација). Артериската пулсација е намалена, а потоа пулсот воопшто не се открива. Обично, појава на пченка и испукана кожа на потпетици, од палецот и малиот прст, на глуждот. Со прогресијата на ангиопатија, на нивно место се формираат чирови. Тие се болни, покриени со кафеава кора, сува, скоро без празнење.
Ако во почетната фаза пациентот помине повеќе од еден километар, тогаш во иднина болката се јавува на пократко растојание и во мирување.Во фаза на критично намалување на циркулацијата на крвта, исхемијата се заменува со гангрена на ткивата на прстите, стапалата и се протега на долниот дел од ногата.
Невропатични улкуси се формираат на оние места каде што ткивата се компресирани најмногу - палецот, помеѓу фаланги, под главите на метатарзалните коски. Кожата во овие области се згуснува, чир се формира под пченка. Кожата е топла на допир; при преглед на стапалата, абразии, црвенило, пукнатини од разни длабочини, чиреви со оток и црвенило на кожата, болни кога се допираат.
Артериската пулсација со доминација на невропатија опстојува, а моторната функција и чувствителноста на кожата значително се намалуваат. Оваа форма на развој на дијабетичното стапало се карактеризира со деформитети на коските. Прстите стануваат како чекан или кука, главите на коските се испакнати.
Поради намалување на густината на коските, фрактури се појавуваат со помали повреди, зглобовите отекуваат, а движењето е тешко. Значителната акумулација на интерстицијална течност под кожата дополнително го спречува одењето.
Промените во циркулацијата на крвта, чиревите, нарушувањата на инервацијата реагираат лошо на конзервативниот третман, особено кога процесот е во тек. Како резултат, на секој петти пациент му треба ампутација поради развој на гангрена.
Прочитајте ја статијата
Фактори на ризик на дијабетичен стапало на нозете
Оваа компликација на дијабетес се јавува по 10 или повеќе години од почетокот на болеста. Предиспозиција за оштетување на долните екстремитети е забележана кај околу половина од дијабетичари. Постојат категории на пациенти со фактори на ризик кај кои се појавува многу почесто:
- невропатија (повреда на инервација),
- атеросклероза на садовите на нозете,
- деформација на стапалата, појава на области со висок притисок,
- трофични чиреви во минатото, повреди,
- пушење
- неухранетост
- ниска физичка активност
- недостаток на информации за ризик од лезии на долните екстремитети,
- напредна возраст
- неможност за контрола на шеќерот во крвта,
- низок вид (болниците не ги забележуваат почетните манифестации на болеста),
- висок глициран хемоглобин,
- чевли без ортопедски табани, не во големина, со тесни чорапи,
- историја на мозочен удар, нестабилна трага,
- намалена чувствителност.
И тука е повеќе за лекување на дијабетично стапало дома.
Причини за развој на патологија
Формирањето дијабетично стапало предизвикува ангиопатија (оштетување на theидовите на крвните садови) и невропатија. Во зависност од тоа кој од овие процеси преовладува, постои исхемична форма (недостаток на проток на крв) и невропатска форма (намалена инервација). Ако и двата механизма се присутни, тогаш наоѓаат мешан вид развој на оваа компликација на дијабетес.
Невропатија
Главните патолошки процеси што предизвикуваат развој и прогресија на невропатија се:
- недостаток на инсулин, намалена чувствителност кон него,
- вишок шеќер во крвта
- акумулацијата на сорбитол во нервните клетки (се јавува со недостаток на интрацелуларна гликоза) со последователно губење на нивните мембрани - демиелинација,
- глицирање на протеините во нервните влакна (комбинирајќи ги со гликоза) со промена на нивните својства,
- ниска антиоксидантна заштита, зголемено ниво на слободни радикали,
- микроангиопатија е лезија на мали садови кои ги хранат нервните влакна.
Невропатија влијае на неколку групи влакна на нервниот систем. За формирање на дијабетичен синдром на стапалото, следниве видови се од главно значење:
- автономна - вегетативна дисрегулација на капиларен тон и дистрибуција на проток на крв, зголемен проток на крв низ шанти (врски) помеѓу вените и артериите во кожата, како и коскеното ткиво. Ова доведува до истекување на калциум од коските и негово таложење во wallидот на садот, оток, намалена исхрана на кожата со кератинизација, пченка и пукнатини,
- сензорна - често се појавува на позадината на кетоацидоза.Се карактеризира со намалување на сензациите на болка, студ и топлина, вибрации, допир. Ризикот од повреда без болка се зголемува,
- мотор - доведува до парализа на мускулите на стапалото и нејзина деформација. Поради губење на способноста за амортизација, на потпетиците се појавуваат зони со висок притисок, под спојот на прстите и стапалата. На овие места се појавуваат пченка и чиреви.
Ангиопатија
Опфаќа артерии (микроангиопатија) и помали артериоли, капиларна мрежа (микроангиопатија). Артериските крвни садови ја губат патентноста заради атеросклероза, калциум депозити и размножување на сврзното ткиво во внатрешната мембрана. Во нив лесно се формираат тромби и холестерол плаки. Со микроваскуларни промени, преминот на крв во ткивата се намалува. Резултатот од ангиопатија е исхемија и последователна гангрена.
Како се формира чир на дијабетичар?
Чир на пептик најчесто се јавува со мали лезии на кожата кои поминуваат незабележано од пациентот заради намалена чувствителност на кожата. Факторите за активирање се:
- инјекција на остар предмет, мал пресек при одење бос,
- компресија на ткивата и носење од носење чевли,
- индивидуални карактеристики на одење кои создаваат вишок притисок,
- изгореници при затоплување на стапалата со батерија, топла вода,
- повреда на педикир.
На местото на таков дефект на кожата, чир се појавува доволно брзо, бидејќи заздравувањето на дури и ситни лезии на кожата е нарушено поради следниве причини:
- малку крв тече во ткивата (ангиопатија),
- оток, тежок одлив на крв,
- доцна откривање на раната и немање грижа за тоа (слаба чувствителност на оштетување),
- инхибиција на формирање на ново сврзно ткиво,
- тенденција за прицврстување на инфекција, воспалителни реакции,
- постојан механички стрес (пациент со чир продолжува да оди, што ги проширува границите на дефектот).
Погледнете видео на знаци на дијабетично стапало:
Знаци на почетната фаза
Со исхемична форма на синдромот, васкуларното оштетување доведува до намалување на исхраната на стапалата. Ова се манифестира во раните фази со намалување на толеранцијата на физички напор, појава на болка при одење, нозете често се замрзнуваат. Кожата станува студена, има чувство на вкочанетост и трнење, постојан оток на ткивата.
Дијабетичното стапало со невропатија има сува кожа со прекумерна кератинизација. Нарушена пот. Поради намалување на чувствителноста, пациентите не чувствуваат неправилности на површината при одење, честопати се сопнуваат, ги закопуваат нозете. Со мешана форма, постојат невропатични и исхемични знаци.
Симптоми на прогресија
Во почетната фаза, можно е да се открие деформитет на стапалата, аглите на позадината на задебелена, сува кожа, но самиот чир е отсутен. По појавата на дефект на кожата, развојот на дијабетичен синдром на стапалото поминува низ следниве фази:
- прво - чир е на површината, не продира подлабоко од кожата,
- второ - лезијата поминува во поткожното ткиво, мускули, но не ја достигнува коската,
- третиот - длабок чир со ширење на коската,
- четвртиот - гангрена во ограничено подрачје,
- петти - широка гангрена.
Со исхемична форма на стапалото, бледите дамки на кожата често имаат темни дамки (фокална хиперпигментација). Артериската пулсација е намалена, а потоа пулсот воопшто не се открива. Обично, појава на пченка и испукана кожа на потпетици, од палецот и малиот прст, на глуждот. Со прогресијата на ангиопатија, на нивно место се формираат чирови. Тие се болни, покриени со кафеава кора, сува, скоро без празнење.
Ако во почетната фаза пациентот помине повеќе од еден километар, тогаш во иднина болката се јавува на пократко растојание и во мирување. Во фаза на критично намалување на циркулацијата на крвта, исхемијата се заменува со гангрена на ткивата на прстите, стапалата и се протега на долниот дел од ногата.
Невропатични чиреви се формираат на местата каде што ткивата се компресирани најмногу - палецот, помеѓу фаланги, под главите на метатарзалните коски. Кожата во овие области се згуснува, чир се формира под пченка.
Кожата е топла на допир, по преглед на стапалата што ги наоѓаат:
- измет, црвенило,
- пукнатини од разни длабочини,
- чирови со оток и црвенило на кожата, болни кога се допираат.
Артериската пулсација со доминација на невропатија опстојува, а моторната функција и чувствителноста на кожата значително се намалуваат. Оваа форма на развој на дијабетичното стапало се карактеризира со деформитети на коските. Прстите стануваат како чекан или кука, главите на коските се испакнати.
Поради намалување на густината на коските, фрактури се појавуваат со помали повреди, зглобовите отекуваат, а движењето е тешко. Значителната акумулација на интерстицијална течност под кожата дополнително го спречува одењето.
Промени во циркулацијата на крвта, чиреви формирани, нарушувања на инервација реагираат лошо на конзервативниот третман, особено кога процесот е во тек. Како резултат, на секој петти пациент му треба ампутација поради развој на гангрена.
И тука е повеќе за анализата на урина за дијабетес.
Појавата на синдром на дијабетично стапало е поврзана со нарушена циркулација на крвта и инервација на долниот екстремитет. Причината е долго постоечкиот вишок гликоза во крвта.
Продолжува во исхемична, невропатска и мешана форма. На почетокот, исхемијата е поизразена - бледа, ладна кожа, слаба пулсираност на артериите, сув чир. Со невропатија преовладува ниска чувствителност, а кожата е топла, има црвенило и оток на ткивата околу чир. Со прогресија, се развива гангрена, која бара итна операција.
Се верува дека допаминот е хормон на задоволство, радост. Во принцип, тоа е така, но неговите функции се многу пообемни, затоа што сè уште е невротрансмитер. Што е хормон кај жените и мажите одговорни? Зошто се надополни и спушти?
Се верува дека хормонот тироглобулин е еден вид маркер на тумор. Неговата норма може да се промени за време на бременоста, кај новороденчиња. Што е одговорно за жените и мажите? Зошто тироидниот хормон е покачен?
Компликациите на дијабетес се спречуваат без оглед на неговиот вид. Важно е кај деца за време на бременоста. Постојат примарни и секундарни, акутни и доцни компликации кај дијабетес тип 1 и тип 2.
Со проблеми во надбубрежните жлезди, се развива синдром на Кон или алдостеронизам. Општо, нејзините причини кај жените и мажите не се 100% утврдени. Симптомите се слични на многу болести, затоа, потребна е детална дијагноза. Третманот вклучува лекови првично, а потоа и отстранување на органи.
Еден од најчестите проблеми со тироидната жлезда е ендемична гушавост. Етиологијата на болеста се заснова на недостаток на јод и областа на живеење, симптомите на лезијата варираат од степенот на прогресија. Причините за дифузна гушавост се од форми на манифестација. Компликациите се исклучително тешки.
Релевантност
Синдром на дијабетично стапало е главната причина за ампутации на екстремитетите кај дијабетес. Околу 8-10% од пациентите со дијабетес се засегнати, а 40-50% од нив можат да бидат распоредени на ризични групи. 10 пати почесто, синдром на дијабетично стапало се развива кај лица со втор вид дијабетес мелитус. Кај најмалку 47% од пациентите, третманот започнува подоцна од можното. Резултатот е ампутации на екстремитетите, кои ја зголемуваат смртноста на пациентите за 2 пати и ја зголемуваат понатамошната цена на лекување и рехабилитација на пациентите за 3 пати. Подобрување на тактиката на дијагностика, клиничко испитување, третман на пациенти може да ја намали фреквенцијата на ампутации кај пациенти за 43-85%.
Синдром на дијабетично стапало се развива кај повеќето пациенти со дијабетес тип 1 за 7-10 години од почетокот на болеста, кај пациенти со дијабетес тип 2 може да се појави од почетокот на болеста.Во 85% од случаите, таа е претставена со чирови на нозете со различна тежина. Се открива кај 4-10% од вкупниот број пациенти со дијабетес.
Класификација
Постојат неколку видови на дијабетично стапало, во зависност од нарушувањата што се јавуваат во телото на пациентот.
- Исхемично дијабетично стапало. Со исхемично дијабетично стапало го нарушува снабдувањето со крв на пациентот. Крвта циркулира слабо во садовите на нозете, како резултат на што стапалото станува едематозно. Бојата на кожата на нозете се менува, а при одење пациентот доживува силна болка. Чирките на таков пациент имаат нерамни рабови. Обично, чирови се наоѓаат на прстите, тие реагираат болно на допир, но нема бран. Поради нарушувања на циркулацијата, кожата на нозете на пациентите е бледа, а тие се ладни на допир. Чирови не се придружени со развој на пченка.
- Невропатско дијабетично стапало. Овој вид стапало се карактеризира со повреда на нервните завршетоци на нозете на пациентот. Чувствителноста на допир се влошува, кожата почнува да попушта и се исуши. Можеби развој на рамни стапала и истовремени ортопедски заболувања. Чирови на таков пациент имаат мазни рабови. Нема болни сензации, но пулсирањето е нормално. Најчесто, ваквите чиреви се наоѓаат на стапалата на стапалата. Кај пациенти, чувствителноста се намалува, а протокот на крв се зголемува. Бојата се менува кон црвено, стапалото е топло, но допирајте.
- Мешана форма. Се карактеризира со комбинација на знаци на невропатични и исхемични форми и се манифестира со оштетување на нервите и на крвните садови. Водечките симптоми зависат од тоа која поврзаност со патогенезата е поизразена. Оваа форма на болеста е особено опасна, бидејќи синдромот на болка во овој случај е слаб или воопшто отсутен - пациентите не брзаат секогаш да побараат помош („не боли“) и доаѓаат кај лекар само кога чир стана голем и се разви во ткивата неповратни, не-посредувани промени.
Фактори на ризик
Следниве се со зголемен ризик од развој на дијабетично стапало:
- Пациентите кои во минатото имале чирови на екстремитетите или ампутации. Ако во минатото пациентот имал чирови во пределот на нозете, тоа укажува на тоа дека тој веќе има одредени нарушувања во снабдувањето со крв или инервација на долните екстремитети. Со приврзаност или прогресија на дијабетес мелитус, постојните патологии можат да се влошат, што ќе го забрза развојот на стапалото на дијабетисот.
- Пациенти кои страдаат од периферна полиневропатија. Овој термин се однесува на патолошка состојба која се карактеризира со оштетување на разни периферни нерви, почесто нервите на горните и / или долните екстремитети. Може да има многу причини за развој на оваа патологија (траума, интоксикација, хронични воспалителни заболувања), сепак, сите тие на крајот доведуваат до повреда на сетилните, моторните и трофичните функции во вклучените области. Лезијата обично е дифузна (широко распространета) и симетрична по природа, односно со пораз на едниот екстремитет, наскоро може да се очекува и друга лезија.
- Пациенти со хипертензија (хронично зголемување на крвниот притисок). Хроничното зголемување на крвниот притисок придонесува за побрзо оштетување на крвните садови со атеросклеротични плаки, што против позадината на дијабетесот може да го забрза развојот на ангиопатија.
Пациенти со висок холестерол во крвта. Зголемувањето на нивото на „лош“ холестерол во крвта е еден од главните фактори кои ја одредуваат штетата на крвните садови кај дијабетес мелитус. - Злоупотреби на тутун Научно е докажано дека никотинот (кој е дел од цигарите) го зголемува ризикот од развој на атеросклероза, зголемувајќи ја концентрацијата на „лошиот“ холестерол во крвта. Во исто време, никотинот директно го оштетува внатрешниот слој на васкуларниот wallид, влошувајќи го текот на атеросклероза и дијабетес.
- Пациенти на возраст од 45 до 64 години. Врз основа на многу студии, заклучено е дека кај оваа возрасна група е најчеста дијабетичното стапало. Ова се должи на фактот дека на помлада возраст, компензаторните механизми го спречуваат развојот на таква сериозна компликација.
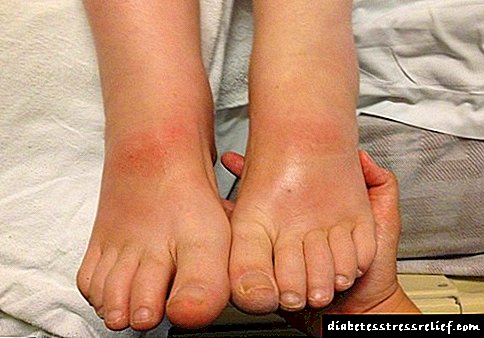
Симптоми на дијабетично стапало
Доколку во почетната фаза се појават следниве симптоми на дијабетично стапало, пациентот треба да се консултира со специјалист:
- Формирање на чирови, плускавци на нозете. Во дијабетес, повреда на интегритетот на кожата може да се претвори во сериозна патологија. Појавата на пченка или пченка укажува на хронично оштетување на стапалото, раната со гноен исцедок укажува на инфекција, т.
- Црвенило на кожата и оток. Хиперемија и оток се симптоми на дијабетично стапало, кои укажуваат на прицврстување на инфекција, т.е.
- Задебелување на ноктевата плоча. Габично оштетување на ноктите (микоза) укажува на намалување на имунитетот, може да предизвика прицврстување на секундарна инфекција,
- Чешање и горење. Овие симптоми ги придружуваат микозите укажуваат на сува кожа,
- Тешкотија при одење. Состојбата се развива со заболувања на зглобовите, сериозни заразни лезии на стапалото, дијабетичен артритис, Чаркот остеоартропатија,
- Чувство на вкочанетост во подножјето. Појавата на „гуски од гушавост“ укажува на оштетување на нервните влакна,
- Болка Болка може да се појави при носење непријатни чевли, зголемен стрес на стапалото, вирус, инфекција или хематом,
- Откривање на стапалото. Кожата може да заземе сина, црвена или црна нијанса. Вториот зборува за некротично оштетување и бара ампутација на екстремитетот,
- Оток. Отекување на стапалото - знак на воспалителен или заразен процес, нарушен венски проток на крв,
- Пораст на температурата. Ако симптомот е комбиниран со чир на стапалото, може да укаже на сериозна инфекција. Состојбата може да биде опасна по живот. Ако температурата се покачи локално во пределот на раната, тогаш ова укажува на воспаление, кое лекува полека.
Симптоми на невропатско дијабетично стапало
Оваа форма на болеста се јавува во повеќе од 60% од случаите и се карактеризира со трофични промени во долниот екстремитет што се јавуваат наспроти позадината на оштетување на нервниот систем на стапалото. Во овој случај, снабдувањето со крв во ткивата останува релативно нормално, сепак, поради повреда на инервација, се појавува оштетување на мускулите, кожата, коските и зглобовите, што доведува до развој на клинички манифестации на болеста.
Невропатичката природа на болеста може да укаже на:
- Нормална боја на кожата и температура. Со оваа форма на болеста, снабдувањето со крв во ткивата на стапалото не е нарушено (или малку нарушено), како резултат на што бојата и температурата на кожата остануваат нормални.
- Сува кожа. Како резултат на оштетување на автономниот (автономен) нервен систем, постои повреда на функцијата на потните жлезди, како резултат на што се забележува сува кожа.
- Дијабетична остеоартропатија. Специфична деформација на коските и зглобовите се јавува главно во невропатска форма на дијабетичното стапало, што се должи на повреда на инервацијата на овие структури.
- Безболни рани. Формирањето на чиреви во невропатичката форма на болеста се јавува како резултат на оштетување и уништување на нервите, обезбедувајќи трофичен интегритет на кожата. Како резултат на развојот на патолошкиот процес, погодени се и болни нервни завршетоци, како резултат на кои невропатските чиреви се безболни дури и со палпација (палпација).
- Повреда на чувствителноста. Во почетната фаза на болеста, пациентите може да се жалат на парестезија (ползење сензација, мало пецкање) во долниот дел на ногата и / или стапалото, поради функционално оштетување на нервните влакна.Со понатамошна прогресија на болеста, може да се забележи вкочанетост, намалување на температурата, болка и чувствителност на тактила (пациентот не чувствува допир на кожата).
Симптоми на исхемично дијабетично стапало
Исхемичката форма на болеста се јавува кај само 5 до 10% од пациентите. Во овој случај, главната причина за оштетување на ткивата на стапалото е повреда на нивното снабдување со крв поради оштетување на големи и мали крвни садови. Главната карактеристика на исхемичен дијабетичен стапало е силна болка во долниот дел на ногата или стапалото. Болката се појавува или се засилува при одење и се влошува при одмор. Механизмот на болка во овој случај се објаснува со развој на исхемија на ткивата, односно недоволно снабдување со крв во ткивата. Покрај тоа, кога микроциркулацијата е нарушена, се забележува акумулација на метаболички нуспроизводи во ткивата, кои исто така придонесуваат за развој на болка.
За време на зголемување на оптоварувањето (на пример, при одење), се зголемува потребата за ткива (особено мускули) во кислород. Обично, оваа потреба се задоволува со зголемување на протокот на крв, но со оштетување на крвните садови на нозете, овој компензациски механизам е неефикасен, што резултира во исхемија и болка. Кога товарот престанува, потребата за кислород во мускулите се намалува, како резултат на што болката се смирува малку или целосно исчезнува.
Други манифестации на исхемично дијабетично стапало може да вклучуваат:
- Бледило на кожата. Вообичаената розова нијанса на кожата ја дава крвта лоцирана во мали крвни садови (капилари). Со исхемична форма на болеста, протокот на крв во садовите на стапалото се намалува, како резултат на што кожата ќе има бледа нијанса.
- Намалување на температурата на кожата. Причината за намалувањето на локалната температура е и повреда на снабдувањето со крв на стапалото (помалку топла крв влегува во ткивата, како резултат на што тие побрзо се ладат).
- Атрофија (истенчување) на кожата. Се јавува како резултат на недоволно внесување на хранливи материи и кислород со крв. Може да се појави и опаѓање на косата во пределот на стапалото или долниот дел на ногата.
- Болни рани. Карактеристична карактеристика на чиреви во исхемична форма на болеста е силна болка. Ова се објаснува со фактот дека иако нервните завршетоци се оштетени, тие сепак функционираат, како резултат на што улцерацијата на кожата и меките ткива е придружена со иритација на болни нервни влакна и појава на болка.
Симптоми на невроишемично дијабетично стапало
Оваа форма на болеста се карактеризира со истовремено оштетување на нервниот и васкуларниот апарат на стапалото. Како резултат на ова, може да се забележат симптоми на исхемија на ткивата (блага болка, бледило и намалување на температурата на кожата) и невропатија (сува кожа, деформација на коските и зглобовите).
Невроишемично дијабетично стапало се јавува кај околу 20% од случаите и се карактеризира со брз, агресивен курс. Добиените чирови на површината напредуваат брзо, што може да доведе до оштетување на подлабоките ткива (мускули, лигаменти, коски) за кратко време и да предизвика ампутација на екстремитетите.
Развојни фази
Класификацијата на Вагнер на дијабетично стапало е популарна. Таа идентификува 5 (всушност 6) фази на оваа болест:
- 0 - деформација на коските, пред-улцерирана лезија,
- 1 - површен улкус - кожата е оштетена, но поткожното ткиво и мускулите сè уште не се вклучени,
- 2 - длабок чир - во раната се видливи тетиви, коски и зглобови,
- 3 - остеомиелитис - некроза на коските, коскената срцевина и околните меки ткива, со формирање на голема количина гној,
- 4 - гангрена, визуелно оцрнување на мала површина на стапалото,
- 5 - гангрена се шири во подножјето, потребна е итна ампутација за да се спаси животот на пациентот.
Дијагнозата може да укаже и на дополнителни информации.Особено, полиневропатија е дијабетична лезија на нервните влакна. Поради губење на нервната чувствителност, дијабетичарот не ги забележува повредите и оштетувањето на нозете што ги добива при одење. Ако раните не се лекуваат, тогаш микробите се размножуваат во нив и наскоро станува збор за гангрена.

Дијагностика
Во принцип, за да се постави оваа дијагноза, може да биде доволно да се испита стапалото на пациентот со дијабетес мелитус и да се открие карактеристичните промени опишани погоре. Сепак, за да се разјасни дијагнозата, пациентот, како по правило, се пропишани дополнителни методи на испитување и консултации со тесни специјалисти.
При поставување на дијагноза, како и со секое последователно испитување, пациентот е пропишан:
- определување на гликемиски профил и гликозилиран хемоглобин,
- определување на липидите во крвта (ЛДЛ, ХДЛ, холестерол, триглицериди),
- мерење на индексот на глужд-брахијал,
- консултација на ендокринолог,
- консултација со хирург (со проценка на невролошки дефицит и мерење на прагот на чувствителност на вибрации),
- консултации за невролози,
- консултација со офталмолог (со задолжително испитување на денот на окото со цел откривање на васкуларна патологија).
Пациентите со сериозни деформитети на стапалата се пропишани х-зраци на стапалата, проследени со ортопедски консултации.
Ултразвучна доплерографија и двострано мапирање во боја на артериите на долните екстремитети со последователна консултација со васкуларен хирург се врши за пациенти со недостаток на пулс во периферните артерии на стапалата или клиника за интермитентна клаудикација.
Пациентите со постојни чирови во пределот на стапалата се сеат со одвојлива рана со последователно утврдување на чувствителноста на култивираната култура кон антибиотици, во случај на длабоки чирови - радиографија на стапалата.
На овие фотографии можете да видите како изгледаат нозете, склони кон дијабетичен синдром на стапалото во почетната фаза.

Препораки за пациенти
Главните препораки за пациенти содржат одговори на следниве прашања:
Што да не правам?
- не оди боси, особено на улица, во вообичаени области,
- не издигнувајте нозе, не ги мијте со врела вода,
- не користете влошки за греење,
- не правете сол бањи,
- не користете преливи за маст без лекарски рецепт,
- не користете средства за омекнување на пченка,
- не користете чорапи, чевли на други луѓе, не присуствувајте на јавна бања,
- Не приближувајте до отворен пламен или грејачи,
- не ракувај со нозе, немој да ги сечеш ноктите самостојно со слаб вид,
- Не се вклучуваат во само-лекување. Немојте самостојно да третирате пченка, шупа, пченка, хиперкератози, пукнатини.
Кога да контактирате со специјалист?
- со развој на вкоренет лак,
- со модринки, тепање, изгореници,
- со затемнување на прстите, појава на болка во телињата при одење и во мирување,
- со губење на чувствителноста на стапалата,
- за рани од која било големина и од која било причина,
- со чирови и супурации,
- кога ќе се приближи крајниот рок поставен од докторот на одделот за дијабетично стапало или се појавија какви било прашања во врска со стапалата.
Што да правиме секогаш?
- строго контролирајте го нивото на гликоза во крвта, консултирајте се на време со вашиот ендокринолог,
- се откажете од пушењето
- облечете памучни или волнени чорапи (не синтетички), лабави кожни чевли,
- дневно вежбање на нозете, пешачете најмалку 2 часа,
- третирајте го дерматологот габични инфекции на ноктите (затемнување, разграничување на ноктите),
- најмалку 1 пат годишно (и ако има промени - 1 пат месечно) да се испита во одделот за дијабетично стапало.
Што да правам секоја вечер?
- внимателно испитајте ги стапалата, користејќи огледало за да ги испитате слабо достапните области (со слаб вид, треба да ја користите помошта на роднините),
- измијте ги нозете со топла (во никој случај топла) вода со бебешки сапун или слабо розов раствор на калиум перманганат,
- темелно исушете ја кожата со лична крпа, особено на интердигиталните простори (натопете, не тријте),
- подмачкувајте ја кожата со мек слој на крем за омекнувачки (засилен, бактерицидно),
- третирајте ги интердигиталните простори со вотка,
- доколку е потребно, пресечете ги ноктите многу внимателно, оставајќи ги не многу кратки, сечењето на ноктите исправено (ако имате слаб вид, сечењето на вашите нокти е забрането).

Како да изберете удобни чевли?
Многу симптоми на дијабетично стапало може да се избегнат со употреба на правила за избор на чевли за дијабетес:
- За да ја изберете вистинската големина на чевли, треба да го купите само во вечерните часови (ниту наутро, ниту попладне), бидејќи во ова време стапалото ја достигнува својата максимална големина, што може да се зголеми или намали за неколку сантиметри, а со дијабетично стапало, секој сантиметар игра улога во удобно носење чевли.
- Купени чевли не треба да се носат. Тоа е, кога се обидува во продавница, едно лице треба да се чувствува во чевли веднаш што е можно поудобно.
- Силно не се препорачува да купувате чевли со зашилен нос - прстите во чевлите треба да имаат доволно простор.
- Кога купувате чевли, најдобро е да се даде предност на ортопедски модели. Тие не секогаш изгледаат естетски пријатен, но тие се гаранција дека нема да има оштетување на нозете.
- Не треба да се носат сандали со каиш меѓу прстите, бидејќи таков дел може да се фаќа, а пченките лесно можат да станат чирови.
- Треба да добиете неколку пара чевли за да ги носите секој втор ден.
- Ените не треба да носат чорапи и чорапи со тесен еластичен опсег, бидејќи тоа ја нарушува циркулацијата на крвта во нозете.
Како да се третираат дијабетично стапало?
Колку побрзо пациент со дијабетес мелитус ги забележува симптомите на оштетување на долните екстремитети, толку се попозитивни се очекува исходот од терапијата. Почетна фаза е лесна за лекување. Со навремен пристап до квалификуван лекар, можно е целосно обновување на функционирањето на крвните садови, нервите и зглобовите на долните екстремитети.
Сеопфатни мерки за третман на дијабетично стапало вклучуваат:
- хируршка интервенција - отстранување на мртво ткиво на рани, нејзино одводнување,
- третман на улцеративни формации со антисептици, лековити мази, креми, преливи,
- истовар на екстремитетите (се препорачува да пешачите помалку, да имате повеќе одмор, да изгубите тежина, да изберете удобни чевли),
- земање лекови (антибиотици, антивирусни, имуномодулаторни, антиспазмотици, разредувачи на крвта, контрола на крвниот притисок, витамини и минерални комплекси, итн.),
- редовно проверување на шеќер во крвта, чување во нормални граници, спречување на појава на изгореници, инјектирање инсулин или преглед на неговата доза.
На пациентот се препорачува да спроведува дневна независна нега на стапало:
- строга хигиена, нозе бањи,
- забрането е редовно разградување на раните и кожата наоколу со антимикробни агенси (мирамистин, хлорхексидин, диоксидин, употреба на јод и светло зелена боја е забранета),
- менувајте ги завои толку често што повредената област нема време да се навлажни,
- набудувајте ги условите на стерилитет при облекување.
Многу е важно пациентот засекогаш да се откаже од лошите навики. Пиењето алкохол значително ја влошува состојбата кај дијабетес мелитус, предизвикувајќи остри скокови во нивото на гликоза во крвта. И пушењето има депресивно влијание врз садовите, ја намалува нивната патентност, придонесува за нивно затнување и формирање на згрутчување на крвта.
Најквалификуваната помош ја даваат хирурзите во канцелариите и центрите на стапалото Дијабетик. Таквите простории се формираат во многу големи клиники и медицински центри. Ако не е можно да се оди во специјализирана канцеларија на „дијабетично стапало“, мора да посетите хирург или ендокринолог. Само навремен пристап до медицинска помош ќе помогне да се спречат најтешките форми и исходи од компликации на дијабетес.
Мора да се консултирате со лекар веднаш штом ќе откриете дефект на кожата на стапалото. Во третманот користејќи антимикробни средства кои немаат својства за тен, како што се хлорхексидин, диоксидин, итн. Алкохолот, јодот, „зелениот“ и „калиум перманганат“ се контраиндицирани, бидејќи можат да го забават заздравувањето заради својствата на тен. Важно е да се користат модерни преливи што не се лепат на раната, за разлика од широко распространетата газа. Неопходно е редовно да се третираат рани, да се отстранат не-одржливите ткива, ова треба да го направи лекар или медицинска сестра, најчесто на секои 3-15 дена. Важна улога игра и заштитата на чир од товарот при одење. За таа цел, се користат специјални уреди за истовар (половина чевли, багаж за растовар).
Ако причината за чир или дефект е повреда на циркулацијата на крвта, локалниот третман е неефикасен без да се врати протокот на крв. За таа цел, операциите се изведуваат на артериите на нозете (бајпас хирургија, балон ангиопластика).

Народни лекови
Исто така, може да се обезбеди дијабетичен третман на стапалото дома. Но, за ова, мора да се исполнат некои услови: постојаното следење на специјалист е задолжително, фазата на развој на синдромот во никој случај не треба да биде поврзана со компликации. Во овој случај, навистина ќе биде дозволено да се лекуваат со народни лекови.
Следниве агенти и формулации може да се користат:
- Листовите од бурдок или лопатка исто така ќе помогнат да се справите со стапалото на дијабетисот. Тие се подеднакво ефикасни и во свежа и во сушна форма. Активните состојки во листовите обезбедуваат моќен ефект на заздравување на тоник и рани. Најдобро е да направите лосиони или компреси од нив - нанесете лист на раната неколку пати на ден. Може да направите и лушпа од 1 лажичка сува мешавина во 250 грама вода. Добиената супа ќе помогне да се нормализира одливот на лимфата и да се отстрани вишокот на течности од телото.
- Боровинките се уникатно Бери кои можат брзо да го вратат шеќерот во крвта во нормала. Неговите антиоксиданти ви овозможуваат да воспоставите проток на крв и да го вратите метаболизмот. Обидете се да јадете чаша од оваа Бери секој ден со секој оброк. Во зима, можете да користите замрзнати бобинки или пијалаци исушени лисја.
- Може да излечите дијабетично стапало со обичен кефир. Составот на овој млечен производ содржи уникатни бактерии кои продираат во кожата, ја омекнуваат и го забрзуваат процесот на заздравување. За да се постигне најдобар ефект, се препорачува да ги посипете исушените игли од предиво на површината третирана со кефир. Ова ќе помогне да се заштити кожата од габични инфекции.
- Маслото од каранфилче е единствен лек што е складиште на хранливи материи. Помага брзо да се лекуваат раните, да се убијат сите патогени микроорганизми, а исто така да се врати и природната циркулација на крвта. Ако редовно ги третирате со чирови, тие брзо ќе заздрават и ќе престанат да ви предизвикаат непријатност.
- Лушпа од камилица, коприва, дабова кора и лопатка ќе помогне да се врати трофизмот во екстремитетите. За да го подготвите, земете ги сите овие компоненти во еднакви пропорции и темелно измешајте. После тоа, земете 3 супени лажици трева на 1 литар врела вода и оставете да ментор некаде 2-3 часа. Направете лосиони од добиената супа, можете да ги обработите стапалата со неа.
Вежби за физиотерапија (LFK) и специјална гимнастика можат да имаат одреден позитивен ефект со дијабетично стапало. Целта на вежбање во овој случај е да се подобри снабдувањето со крв на исхемични ткива на долниот екстремитет. Сепак, вреди да се запамети дека со исхемична форма на болеста, механизмот за оштетување се состои во блокирање на крвните садови преку кои се влева крв во ткивата, затоа претерано големите оптоварувања можат да доведат до зголемена болка и развој на компликации. Тоа е причината зошто веднаш е вредно да се исклучат какви било вежби и активности поврзани со зголемување на товарот на нозете (одење, трчање, возење велосипед, кревање тежина, долг престој во стоечка позиција и така натаму).
Со дијабетично стапало, можете да извршите:
- Вежба 1. Почетна позиција - седејќи на стол, нозете се спуштија надолу и се собраа.Наизменично, свиткајте ги и откачете ги прстите од 5 до 10 пати, прво на едната нога, а потоа на другата.
- Вежба 2. Појдовната позиција е иста. Прво, подигнете ги прстите за 5 - 10 секунди, држејќи ја потпетицата потполна на подот. Тогаш прстите треба да се спуштат, а петицата да се крева нагоре (исто така и за 5 - 10 секунди). Повторете вежба 3 до 5 пати.
- Вежба 3. Појдовната позиција е иста. Подигнете ја едната нога 5 - 10 см над подот и започнете да вршите кружни движења на стапалото, прво во една насока (3-5 пати), а потоа во другата. Повторете ја вежбата со другата нога.
- Вежба 4. Појдовната позиција е иста. Прво, треба да ја исправите едната нога во коленото, а потоа да ја свиткате во зглобот на глуждот, обидувајќи се да ги истегнете прстите што е можно пониски. Држете ја ногата во оваа позиција 5 - 10 секунди, а потоа спуштете ја и повторете ја вежбата со втората нога.
- Вежба 5. Појдовната позиција е иста. Исправете ја ногата на коленото, а потоа свиткајте ја во зглобот на глуждот, додека се обидувате да ги достигнете прстите со прстите. Повторете ја вежбата со втората нога.
Принципи на исхрана и диети
За да се минимизира ризикот од компликации на дијабетичното стапало, присутните лекари препорачуваат специјална диета. Тоа е индицирано за секој кој страда од висок шеќер во крвта.
| Невозможно е | Може |
|
|
Како прво, неопходно е да се напушти целата слатка храна, висококалорични и штетни јадења. Сите брзи јаглени хидрати мора да се заменат со комплексни кои се присутни во растителна храна. Ако не можете да живеете без шеќер, заменете го со фруктоза.
Хируршки третман
За жал, конзервативната терапија не може секогаш да помогне со оваа болест, и често тоа се должи на доцната жалба на пациентот за медицинска помош или состојба која е комплицирана од други патологии.
Хируршки третман на VDS се препорачува во следниве случаи:
- ако има потреба да се отстранат некротичните места што зафаќаат мала област,
- кога се потребни пластични садови, обновување на нивните wallsидови и подобрување на нивната патентност,
- оштетените пловни објекти треба да се заменат - оваа интервенција се нарекува автономен бајпас,
- кога е потребно инсталирање на придружни мрежи на садовите - стентирање,
- ако некротичните процеси се шират толку многу што е потребна ампутација на зафатениот фрагмент - една или повеќе прсти,
- во тешки случаи, гангренозната лезија доведува до потреба да се отстрани стапалото, нејзиниот дел или дел од ногата, но лекарот ја донесува оваа одлука кога има ризици по животот на пациентот.
Како што може да се види од погоре, во повеќето случаи, дијабетичното стапало сè уште се лекува, но ова е долг процес, вклучително и разни активности.
Компликации и превенција
Компликациите на дијабетичкото стапало се претежно заразни, заради намалување на заштитните својства на целиот организам како целина и особено на меките ткива на засегнатото стапало.
Дијабетичното стапало може да биде комплицирано:
- Формирање на чирови - нивната длабочина и сериозноста на оштетувањето на меките ткива може значително да варираат.
- Некроза (смрт) на ткивата - причина за некроза е обично ширење на пиогена инфекција, сепак, нарушувањето на снабдувањето со крв и инервација на ткивата може да придонесе за развој на оваа компликација.
- Остеомиелитис е гноен-некротична лезија на коскеното ткиво што се развива како резултат на ширење на инфекција од постојни чирови.
- Патолошка фрактура на коските - патолошка фрактура се јавува како резултат на повреда на нормалната јачина на коските, под влијание на товари, обично не доведува до никакво оштетување.
- Деформација на стапалото - контракции на флексија на прстите (прстите се фиксирани во свиткана, изопачена позиција), атрофија на мускулите (намалување на големината и јачината на мускулите), деформација на лакот на стапалото со нарушување на неговата функција што апсорбира шок.
- Сепса е опасна по живот состојба која се развива кога пиогените микроорганизми и нивните токсини влегуваат во крвотокот.
Главниот принцип во спречувањето на развојот на дијабетично стапало е навремено и соодветно лекување на дијабетес. Одржувањето на нивото на шеќер во крвта во нормални граници го спречува развојот на оваа компликација за многу децении, а понекогаш и во текот на животот на пациентот. Ако дијабетичкото стапало веќе се развило, треба да се следат голем број правила кои ќе помогнат да се олесни текот на болеста и да се спречи понатамошната прогресија на патолошкиот процес.

Владимир Ермошкин
Дијабетичното стапало е резултат на зголемен системски венски притисок. VD се зголемува како резултат на стресот и се отвора АБА + ефектот на гравитација во отсуство на доволно физички напор. Венска крв се развива во нозете и карлицата. Разликата во притисокот помеѓу артериолите и венулите станува премногу мала (по оштетување на венските вентили). Застојана, валкана, венска крв богата со токсини делумно излегува низ ѓонот (добиваме миризливи нозе кај мажите), делумно тромбози од двете страни (мали артерии и вени). Кај жени со мека растеглива кожа (во споредба со мажите), вените значително се прошируваат, се појавува зголемување на меѓуклеточната течност, се јавува зголемување на телесната тежина. На крајот, некои пациенти добиваат дијабетично стапало и уживаат во 150 болести со механизам „непознат“ (за лекарите). Прочитајте ја новата теорија на CVD и карцином. Сè е опишано пред 8 години, но официјалната медицина ја инхибира оваа теорија.
Причини за појава и фаза на болеста

Според медицинската статистика, предметната патологија се јавува кај секој десетти пациент со дијабетес. Во исто време, околу половина од сите дијабетичари се изложени на ризик.
Луѓето со 1 вид на оваа болест најчесто се соочуваат со овој проблем на 7-8 години откако ќе најдат проблеми со метаболизмот на гликозата.
Веројатноста за појава е поголема, толку помалку пациентот ги следи препораките пропишани од лекарот. Со болест тип 2, дијабетично стапало може да се појави веднаш или кратко време по откривањето на дијабетес. Веројатноста за појава на патологија е 4-10% (во моментот нема поточни податоци).
Како главна причина за развој на соодветниот дефект, се нарекуваат нарушувања во циркулацијата на крвта низ садовите што се јавуваат како резултат на високото ниво на шеќер.. Како резултат на фактот дека епидермисот прима недоволна исхрана, неговите составни клетки почнуваат да умираат.
Заедно со нив, нервните завршетоци се оштетени, што ја влошува ситуацијата. Пациентот едноставно не се чувствува кога се формира оштетување на неговата кожа. Поради ова, тој не презема соодветни мерки.

Сами по себе, овие повреди заздравуваат многу бавно од причината погоре наведена - поради недостаток на соодветна исхрана на ткивата. Дури и повеќе отежнат од текот на патологијата, нозете на пациентот отпуштаат малку пот. Поради ова, кожата на нив станува сува.
Како резултат, помалку е способен да одолее на инфекции, но што е најважно, таа почнува да се олупи. Со времетраењето на овој процес, се јавува формирање на доволно длабоки пукнатини. За возврат, бактериите продираат во нив.
Што се однесува до фазите на дијабетичкото стапало, според класификацијата на Вагнер, има 6 од нив:
- нула - можно е да се открие деформација на коските на неа, како и дефекти на кожата што претходат чирови,
- прво - се карактеризира со појава на површни чиреви,
- второ - чиревите стануваат доволно длабоки, а во соодветните лезии е можно да се детектираат зглобовите, тетивите, па дури и коските,
- третиот - тоа е определено со голема количина гној,
- четвртиот - појава на гангрена, поради која се појавуваат мали области со целосно мртви ткива,
- петти и последен (Бидејќи е извршена ампутација) - тие го дијагностицираат во моментот кога некрозата влијае на значителна површина на стапалото.
Зголемувањето на обемот на проблемот без примена на брзи и точни мерки насочени кон корекција се случува исклучително брзо.
Главните симптоми и знаци на дијабетично стапало кај дијабетес




Манифестациите на оваа патологија се многу светли, но повеќето се визуелни.
Ова се должи на фактот дека дијабетичар со назначен дефект има намалена чувствителност или може да биде целосно отсутен.
Во првите фази на развој на болеста, доволно голем број на нервни завршетоци остануваат одржливи. Со оглед на ова, пациентот е во состојба да чувствува чувство на печење и чешање во нозете. Ова само укажува на тоа дека тој започнува да ги развива предметните прекршувања.
Исто така, во истиот период се случуваат неколку физиолошки промени. Прво, кожата може значително да се оцрне, а температурата на нејзиниот надворешен слој може да се зголеми. Самата стапало визуелно станува поголема и изгледа деформирано (тоа е, таа ја промени својата форма).

Како што се развива патологијата, се јавува спротивен ефект - епидермисот станува блед и станува постуден. Во истиот момент, кожата станува сува и поцврста.
Поради смртта на нервните завршетоци, се јавува намалување на чувствителноста, а пациентот може да чувствува само вкочанетост и пецкање.
Чирови, во форма во која повеќето луѓе ги замислуваат, почнуваат да се појавуваат веќе во првата фаза, додека во втората не можат да бидат занемарувани - тие влијаат на значителни области (како на површината така и во длабочината).
Васкуларните прекини предизвикуваат модринки. Овие лезии често се формираат во почетната фаза, но во следните фази тие стануваат особено изразени.
Принципи на лекување

Дијабетесот се плаши од овој лек, како оган!
Само треба да аплицирате ...

Прво на сите, пациентот треба да го прилагоди нивото на гликоза. За ова, се користи инсулин и други лекови што се користат за дијабетес.
Пропишани се специјални мази и гелови кои ја подобруваат регенерацијата, го спречуваат растот на бактериите итн.
Сепак, тие треба да ги препише лекар врз основа на состојбата на нозете на пациентот. Ова се должи на фактот дека со неправилно избрана дрога, ефектот може да биде спротивен. Антибиотици во третманот на дијабетично стапало се користат за да се елиминира воспалението.
Тие се избрани индивидуално, бидејќи кај различни пациенти инфекцијата има различна природа. Затоа, само-препишувањето на овие лекови е многу обесхрабрено - лесно можете да направите грешка со нивниот избор, поради што времето ќе се потроши.
Исто така, се третираат истовремени заболувања, оние кои биле предизвикани не само директно од уништување на ткивата на стапалата, туку и директно од дијабетес мелитус.
Меѓу хируршките мерки најчесто се користат оние што се насочени кон елиминирање на мртвото ткиво. Во особено напредни случаи, се врши ампутација.Се разбира, подобро е да не се реализира ова, бидејќи околу 50% од пациентите по соодветната операција умираат во рок од 12-24 месеци.
Можни компликации и прогноза
Сите негативни ефекти што ги повлекува оваа патологија веќе се наведени погоре: формирање на длабоки чирови, некроза итн.
Во отсуство на третман или неправилна терапија, пак, можно е ширење на гниење на други делови на нозете.
И уште поважно, веројатно е дека крвта и внатрешните органи се заразени. Што се однесува до прогнозата, во повеќето случаи тоа е поволно. Терапевтскиот курс може да трае од шест месеци до година и пол.
На крајот, телесната тежина на пациентот се враќа во нормала, а процесите на распаѓање се суспендирани. Главната работа е да го откриете проблемот на време и веднаш да се обидете да го запрете.
Поврзани видеа
За фазите и симптомите на дијабетична нога во видеото:
Дијабетично стапало - болест за која секој дијабетичар треба да размисли за можноста за развој. Затоа, на пациентот се препорачува да поминат чести прегледи, и што е најважно, да ја следат состојбата на екстремитетите, и ако на нив се најде каква било штета, веднаш (на пример, следниот ден) да се консултирате со лекар.
Како се развива СДС
Патогенезата на формирање на дијабетично стапало се должи на три главни причини:
- Оштетување на крвните садови на долните екстремитети,
- Дијабетичната невропатија е најчеста компликација на дијабетес,
- Инфекција која обично секогаш ги придружува првите два фактори.
Преваленцата на одредени нарушувања: или клиничката слика на невропатија, или промени во периферниот проток на крв, ги одредува симптомите на дијабетичното стапало, кои се 3 форми на патолошкиот процес. Така, распределете:
- Невропатска варијанта, која се карактеризира со оштетување на нервниот систем, и соматски, така и од вегетативна. Класификацијата на невропатија кај дијабетес е доста обемна, но главната движечка сила за развој на СДС се смета дека е намалување на спроводливоста на нервните импулси во сензорните и моторните периферни нерви, како и повреда на сите видови чувствителност (вибрациони, тактилни, термички). Невропатија, како знак на дијабетично стапало, може да се појави во три сценарија: дијабетичен улкус на стапалото, остеоартропатија со формирање на зглоб Чаркот и невропатичен едем.
- Невроишемична или мешана форма, вклучувајќи знаци на невропатија и исхемични лезии поради патолошки процеси кои влијаат на нервниот систем и главниот васкуларен кревет.
- Исхемична сорта која се развива како резултат на атеросклеротични промени во inидовите на артериските крвни садови на нозете и доведува до нарушување на главниот проток на крв.
Изолираните форми, особено, невропатични и исхемични, се поретки, освен на почетокот на процесот. Како по правило, со текот на времето се формира мешана форма: ако СДС иницира исхемија, тоа нема да направи без учество на нерви, и обратно - невропатија порано или подоцна ќе вклучува садови кои кај дијабетичарите се многу брзо и честопати погодени од атеросклероза.
Третман на дијабетично стапало
Во случај на развој на дијабетично стапало, третманот треба да биде сеопфатен, вклучително не само елиминација на клиничките манифестации од зафатениот екстремитет, туку и корекција на основната болест што ја предизвика оваа компликација (т.е. третман на дијабетес мелитус).
Третманот за невропатска форма на дијабетично стапало вклучува:
- нормализација на шеќерот во крвта
- остатокот од стапалото,
- хируршко отстранување на целото мртво ткиво во пределот на раната,
- антибиотици во форма на таблети или инјекции,
- употреба на модерни преливи.
Третман на исхемична форма на дијабетично стапало вклучува:
- нормализирање на шеќерот во крвта и холестерол,
- откажување од пушењето
- третман на хипертензија
- намалување на вишокот на вискозност на крвта (аспирин, хепарин),
- хируршка реставрација на васкуларната патентност,
- антибиотици
Ампутација е исто така третман за дијабетичен синдром на стапалото. Индикации за ампутација се гноен фузија на коските на стапалото, критично намалување на снабдувањето со крв во ткивата.
Во Русија најчесто се вршат високи ампутации. Операцијата на средната или горната третина од бутот е една од најчестите. По ваквите интервенции, пациентот се смета за хендикеп. Служете се во домот, а уште повеќе за целосно да работите, станува исклучително тешко да станете. Затоа, превенцијата доаѓа на прво место во борбата против синдром на дијабетично стапало.

Нови третмани
Новите методи за лекување на дијабетичен синдром на стапалото постојано се истражуваат во светот. Главните цели на истражувањето е да се добијат поефективни и побрзи методи на заздравување на раните што се појавуваат како резултат на болеста. Новите методи значително ја намалуваат потребата за ампутации на екстремитетите, што е толку одлично за оваа болест.
Во Германија, голем број на дијабетични методи за третман на стапала веќе се изучувани и практикувани. Врз основа на различни клинички студии и одобренија, новите методи на терапија ги оценуваа светската медицинска заедница како многу ветувачки.
Овие вклучуваат:
- Метод на екстракорпорална терапија на ударни бранови,
- Терапија со фактор на раст,
- Третман на матични клетки,
- Плазма авионска терапија,
- Био-механички метод,
Како да се избегне операција со "дијабетично стапало"?
За жал, околу 15-20% од случаите на синдром на дијабетично стапало прибегнуваат кон ампутација. Иако во повеќето случаи, ампутацијата може да се спречи доколку третманот се започне навреме и правилно.
Прво на сите, неопходно е да се спречи формирање на трофични чиреви. Ако се појави оштетување, третманот треба да се започне што е можно поскоро. Потребно е однапред да дознаете од вашиот ендокринолог за работата на специјализираните простории на стапалото Дијабетик и да се контактирате со нив доколку се појават проблеми. Висок ризик од ампутација е претставен со состојби како што се остеомиелитис (супурација на коскеното ткиво) и чир против позадината на критична исхемија на екстремитетите (изразена повреда на протокот на крв во подножјето).
Со остеомиелитис, алтернатива на ампутација може да биде долг (1,5-2 месеци) курс на антибиотици, и неопходно е да се користат високи дози и комбинации на лекови. Во критична исхемија, најефикасна е употребата на полухируршки - балон ангиопластика и хируршки - васкуларни бајпас, методи.
Ортопедски чевли за дијабетично стапало
Носењето специјални ортопедски чевли е една од главните фази на превенција и третман на дијабетично стапало. Ова се објаснува со фактот дека обичните чевли се прават за здрави луѓе кои немаат нарушено снабдување со крв и / или инервација на стапалата и нозете. Носењето на истите чевли од пациент со дијабетично стапало може да предизвика чирови да се развиваат побрзо.
Главните карактеристики на ортопедските чевли се:
- Усогласеност со подножјето на пациентот. При купување обични чевли може да биде тешко веднаш да ја пронајдете вистинската големина. Покрај тоа, поради особеностите на структурата на стапалото, новите чевли можат да „тријат“ или „здроби“ во пределот на варната тетива, глуждовите и палците. Кај пациенти со дијабетично стапало, ваквите феномени се неприфатливи, така што чевлите направени за нив треба идеално да одговараат на сите форми и деформации на стапалото.
- Недостаток на испакнатини на внатрешната површина на чевли. Од внатрешната страна на чевли или патика, може да има шевови, испакнати ткива или други дефекти што можат да му наштетат на кожата на пациентот со дијабетично стапало. Поради оваа причина, внатрешната површина на ортопедски чевли треба да биде совршено рамна и мазна.
- Надворешна страна на Рокер.Во нормални услови, при одење, товарот се дистрибуира наизменично на пета и на подножјето, додека мускулите на лакот на стапалото се вклучени, со што се намалува товарот на неговите одделни делови. На дијабетично стапало, овие мускули обично се засегнати, како резултат на што средниот дел на стапалото (обично заокружено нагоре) се исправа и ги губи својствените својства на амортизирање. Рокерскиот ѓон е цврста плоча, чијшто внатрешен дел (свртен е под стапалото) е рамно (обично одговара на обликот на подножјето на пациентот), а надворешниот има малку заоблена површина и подигнат пети. Како резултат, при одење, ногата на пациентот „се тркала“ од пета до предната страна, а товарот на неа се намалува неколку пати.
- Недостаток на тврд пети. Во скоро сите обични чевли, горниот дел од пети е изработен од тврд материјал, кој при одење се наведнува и притиска на горниот дел од прстите или стапалата. Во некои случаи, ова може да доведе до појава на пченка или болни сензации дури и кај здрава личност, а кај пациент со дијабетично стапало, ваквите чевли сигурно ќе предизвикаат чирови. Тоа е причината зошто предниот горен дел на ортопедски чевли секогаш е направен од меки материјали.
Ортопедските чевли се прават индивидуално во секој случај, само по проценка и мерење на параметрите на стапалото на пациентот.

Со дијабетично стапало, можете да извршите:
- Вежба 1. Почетна позиција - седејќи на стол, нозете се спуштија надолу и се собраа. Наизменично, свиткајте ги и откачете ги прстите од 5 до 10 пати, прво на едната нога, а потоа на другата.
- Вежба 2. Појдовната позиција е иста. Прво, подигнете ги прстите за 5 - 10 секунди, држејќи ја потпетицата потполна на подот. Тогаш прстите треба да се спуштат, а петицата да се крева нагоре (исто така и за 5 - 10 секунди). Повторете вежба 3 до 5 пати.
- Вежба 3. Појдовната позиција е иста. Подигнете ја едната нога 5 - 10 см над подот и започнете да вршите кружни движења на стапалото, прво во една насока (3-5 пати), а потоа во другата. Повторете ја вежбата со другата нога.
- Вежба 4. Појдовната позиција е иста. Прво, треба да ја исправите едната нога во коленото, а потоа да ја свиткате во зглобот на глуждот, обидувајќи се да ги истегнете прстите што е можно пониски. Држете ја ногата во оваа позиција 5 - 10 секунди, а потоа спуштете ја и повторете ја вежбата со втората нога.
- Вежба 5. Појдовната позиција е иста. Исправете ја ногата на коленото, а потоа свиткајте ја во зглобот на глуждот, додека се обидувате да ги достигнете прстите со прстите. Повторете ја вежбата со втората нога.
Вежби за физиотерапија (LFK) и специјална гимнастика можат да имаат одреден позитивен ефект со дијабетично стапало. Целта на вежбање во овој случај е да се подобри снабдувањето со крв на исхемични ткива на долниот екстремитет. Сепак, вреди да се запамети дека со исхемична форма на болеста, механизмот за оштетување се состои во блокирање на крвните садови преку кои се влева крв во ткивата, затоа претерано големите оптоварувања можат да доведат до зголемена болка и развој на компликации. Тоа е причината зошто веднаш е вредно да се исклучат какви било вежби и активности поврзани со зголемување на товарот на нозете (одење, трчање, возење велосипед, кревање тежина, долг престој во стоечка позиција и така натаму).
Дијабетес нега на нозе
Спречувањето на развојот на дијабетичен синдром на стапалото е многу полесно отколку да се излечи. Дијабетесот е хронично заболување, затоа внимателната нега на стапалата треба да биде секојдневна навика. Постојат неколку едноставни правила, усогласеноста со кои значително ја намалува зачестеноста на трофични чиреви.
Главниот проблем за пациент со дијабетес е изборот на чевли. Поради намалување на тактилната чувствителност, пациентите со години носат тесни, непријатни чевли, предизвикувајќи трајно оштетување на кожата.Постојат јасни критериуми со кои дијабетичарот треба да избере чевли.
- Консултирајте се со доктор доколку доживеете дури и мало воспаление. Дури и мало воспаление може да доведе до сериозни последици.
- Секој ден, прегледувајте ги нозете за да идентификувате намалувања, гребнатини, плускавци, пукнатини и други повреди преку кои може да навлезе инфекцијата. Табаните можат да се проверат со огледало. Во случај на слаб вид, подобро е да побарате од еден од членовите на семејството да го стори тоа.
- Треба да ги миете нозете секој ден, да ги бришете нежно, без да триете. Не заборавајте за интердигиталните простори - тие исто така треба темелно да се мијат и сушат.
- Проверете секој ден чевли за да спречите пченка и други повреди што можат да бидат предизвикани од туѓи предмети во чевлите, стуткана тавана, искината обвивка, итн.
- Не изложувајте ги нозете на многу ниски или многу високи температури. Ако нозете се ладни, подобро е да носите чорапи, не можете да користите влошки за греење. Водата во бањата прво мора да се провери со рака и бидете сигурни дека не е премногу жешка.
- Чевлите треба да бидат што е можно поудобни, да седат добро на нога, не можете да купувате чевли што треба да се носат. Со значителна деформација на стапалата, ќе бидат потребни специјално изработени ортопедски чевли. Чевлите на отворено не треба да се носат на голо стапало, сандали или сандали, во кои лентата поминува помеѓу прстите, се контраиндицирани. Не можете да одите боси, особено на жешки површини.
- Променете чорапи или чорапи секој ден, носете само соодветни по големина, избегнувајте тесни еластични ленти и влажни чорапи.
- Не ја повредувајте кожата. Не користете препарати и хемикалии кои омекнуваат пченка, отстранувајте ги аглите со брич, скалпел или други средства за сечење. Подобро е да користите датотеки за пемза или нокти.
- Со повреди, јод, алкохол, калиум перманганат и зеленка се контраиндицирани - тие имаат својства за тен. Подобро е да се третираат абразии, исекотини со специјални средства - мирамистин, хлорхексидин, диоксидин, во екстремни случаи, со раствор од 3% водород пероксид и да се примени стерилен прелив.
- Ако кожата на кожата е сува, потребно е дневно да ги подмачкувате нозете со крем за маснотии (содржи морско валче, масло од праска), но интердигиталните простори не можат да се подмачкуваат. Можете исто така да користите креми кои содржат уреа (Balzamed, Callusan, итн.)
- Исечете ги ноктите само исправени, без заоблени агли. Не отсекувајте задебелени нокти, туку пополнете ги. Ако видот е слаб, подобро е да ја користите помошта од членовите на семејството.
- Престанете со пушењето, пушењето може да го зголеми ризикот од ампутација 2,5 пати.
Почетна фаза на дијабетичното стапало + фотографија
Во почетната фаза на развој на дијабетичното стапало, промените во структурите на зглобовите на глуждот и на стапалото честопати се нарекуваат „помал проблем“, иако таквите навидум мали промени значително го зголемуваат ризикот од глобални проблеми што доведуваат до сериозни последици (види слика).

Почетна фаза на дијабетична нога фотографија
 Што треба да ве предупреди?
Што треба да ве предупреди?
- Внатрешни нокти на нозете. Таквиот процес предизвикува неправилно сечење на аглите на ноктевата плоча. Како резултат, аглите на ноктите прераснуваат во ткиво, предизвикувајќи болни супуративни процеси.
- Затемнување на ноктите плоча. Ова може да биде резултат на чевли кои не се избрани за да одговараат на големината, чиј притисок на ноктот предизвикува хеморагии под ноктите плоча. Ако таков процес не е придружен со понатамошно ресорпција на хеморагија, на негово место се развива супуративен процес.
- Оштетување на ноктите од габа. Ова може веднаш да се забележи со обрнување внимание на структурните промени во ноктот и неговата боја. Плочата за нокти се згуснува и станува облачно. Процесите на супурација може да се појават и под засегнатата нокти и на соседните плочи, поради притисокот врз нив на задебелена, погодена нокти.
- Формирање на пченка и калуси. Отстранувањето на нив со парење, проследено со сечење или употреба на специјални малтери, во повеќето случаи завршува со хеморагија и супурација. Во овој случај, ортопедските табани можат да помогнат.
- Сечи во кожата на ноктите. Намалената чувствителност на болка често предизвикува намалување на кожата кај дебелите и слабо гледајќи пациенти кои не секогаш успеваат правилно да ги исечат ноктите. На местата на сечења, со дијабетес, лесно се формираат долгорочни и слабо заздравувачки чирови.
- Пукање на потпетици. Пукнатините во потпетиците се предизвикани од сува кожа, која лесно се пробива при одење бос или во чевли без отворена пета. Ваквите пукнатини се лесно зафатливи, придонесувајќи за формирање на дијабетични чирови.
- Габична инфекција на кожата на стапалата придонесува за формирање на пукнатини и против позадината на нејзината сувост води кон слични резултати - улцеративни формации.
- Дистрофични артикуларни деформитети - чекани на прсти, испакнати коски во пределот на основата на палецот, придонесувајќи за корпос-калозиите и стискање на кожата во испакнати артикуларни делови.
Ваквите незначителни знаци за обична личност - за дијабетичар, можат да се претворат во најсериозна компликација на дијабетес - дијабетично стапало на гангренозен вид.
Во почетната фаза на болеста, сите овие нарушувања можат да бидат придружени со:
- ладење и ладење на кожата во пределот на глуждот и стапалото,
- болка во текот на ноќта и болка при одмор,
- интермитентна клаудикација
- бледа кожа
- недостаток на пулс на дорзалните артериски садови на стапалото.
Главните знаци и симптоми
Манифестацијата на симптоматските знаци на дијабетичен стапален синдром е тесно зависна од природата на лезијата поврзана со одредена патолошка форма на болеста.
Невропатични симптомипоради трофични промени во екстремитетите се забележани кај повеќе од 60% од пациентите со дијабетес, манифестирајќи:
- Поразот на нервните структури кои предизвикуваат нарушувања на инервацијата, додека влијаат на кожата, коските, зглобовите и мускулните структури во екстремитетите.
- Синдром на автономни периферни лезии (ANS), што доведува до секреторен функционални нарушувања во потните жлезди, предизвикувајќи прекумерна сува кожа.
- Дијабетична остеоартропатија, која се карактеризира со специфична деформација на коските и зглобовите против позадината на нивната инервација.
- Улцерозни безболни формации. Нечувствителноста на болката е предизвикана од оштетување на болни нервни рецептори и уништување на нервните структури кои снабдуваат ткива со снабдување со крв и лимфа (трофички) и нарушување на чувствителноста на болка при најмала палпација, предизвикувајќи знаци на парестезија во глуждот и стапалото. Во процесот на развој на болеста, се забележува губење на разни видови чувствителност.
Белег исхемично стапало се:
- Тешка болка во погодените области, како резултат на развој на ткивна исхемија, како резултат на нарушувања во циркулацијата на ткивата. Поради микроциркуларни нарушувања, постои зголемена концентрација на токсични метаболички нуспроизводи во ткивата кои придонесуваат за развој на силна болка.
- Поради намаленото полнење на крвните садови со крв, бледило на кожата, се забележува намалување на температурните индикатори од локална природа и атрофични патологии, во форма на истенчување на кожата и знаци на алопеција (ќелавост) во оштетените области.
- Иритација на нервните рецептори предизвикува сериозна болка во улцералната кожа и соседните ткива.
Знаци на мешана форма (невроихемиски) се манифестира во комбинација, влијае на васкуларните и нервните структури на стапалото. Како резултат на тоа, симптомите на болеста се карактеризираат со исхемични процеси во ткивата и патологии од невропатска природа.

Манифестацијата на одредени знаци на патолошкиот процес е директно поврзана со фазата на клиничкиот тек на болеста.
- Во нулта фаза на болеста, знаците се должат на процеси на артикуларни и коскени деформитети, развој на хиперкератоза и формирање на пченка. Нема улцеративни формации.
- Во првата фаза, веќе се забележуваат површни чиреви ограничени со кожата.
- Во втората фаза на патолошкиот процес се појавуваат улцеративни лезии, кои влијаат не само на површината на кожата, туку и на длабоките слоеви на ткивата - влакна, мускули и тетиви, без да влијаат на коската.
- Во третата фаза на болеста, улцеративен процес се развива со вклучување на коскеното ткиво во патолошкиот процес.
- Четвртата етапа се должи на ограничен гангренозен процес.
- Во петтата фаза на патологијата, се забележуваат знаци на опсежен гангренозен процес. Расте брзо, наспроти позадината на комплексни нарушувања на циркулацијата и анаеробни инфекции. Процесите, во најголем дел, се неповратни и честопати доведуваат до ампутација на екстремитетот или смрт на пациентот.
Ова е главниот аргумент да се започне навремено лекување на дијабетично стапало без операција, кога сè уште е можно.
Хирургија
Хируршки интервенции се неопходни за да се спречи прогресијата на патологијата и инфективното ширење, кога е неопходно да се отстранат заразените чиреви или некротичното ткиво.
Природата на хируршките манипулации се утврдува со индивидуални индикатори, според патолошки промени. Тие вклучуваат:
- Чистење на заразени гнојни фокуси (канализација),
- Хируршка ексцизија на некротични фокуси со употреба на некректомија,
- Аутопсија и дренажен флегмон,
- Различни методи на пластична хирургија кои ги корегираат недостатоците на раните.
Превенција на дијабетичен синдром на стапалото
Превенцијата на патологијата се должи на почитувањето на наједноставните правила:
Не заборавајте дека ефективноста на какви било методи на лекување зависи од нивната навременост. Класичниот диктум на Ајурведата дека секоја болест може да се потисне во која било фаза на нејзиниот развој може да не функционира во овој случај.
Што е дијабетично стапало?
 Дијабетично стапало (синдром на дијабетично стапало) Е патолошка состојба која се развива наспроти позадината дијабетес мелитус (болест која се карактеризира со зголемување на шеќерот во крвта) Со други зборови, дијабетичкото стапало е една од компликациите на дијабетесот, што се карактеризира со повреда на инервацијата и снабдувањето со крв на ткивата на долниот екстремитет. Како резултат на овие прекршувања, како и поради зголемените оптоварувања на стапалото, се забележува функционално и анатомско оштетување на меките ткива на оваа област со нивно последователно уништување.
Дијабетично стапало (синдром на дијабетично стапало) Е патолошка состојба која се развива наспроти позадината дијабетес мелитус (болест која се карактеризира со зголемување на шеќерот во крвта) Со други зборови, дијабетичкото стапало е една од компликациите на дијабетесот, што се карактеризира со повреда на инервацијата и снабдувањето со крв на ткивата на долниот екстремитет. Како резултат на овие прекршувања, како и поради зголемените оптоварувања на стапалото, се забележува функционално и анатомско оштетување на меките ткива на оваа област со нивно последователно уништување.
Брзината и сериозноста на развојот на дијабетичното стапало во целост зависи од тоа колку долго пациентот страда од дијабетес и каков третман се одвива. Со цел да се разбере како зголемувањето на гликозата (шеќер) во крвта доведува до развој на оваа патологија, потребно е одредено знаење од физиологија и патолошка физиологија.
Што се случува со дијабетес?
Дијабетес мелитус е хронично заболување кое се карактеризира со нарушен метаболизам на јаглени хидрати (особено гликоза) во телото. Во нормални услови, за повеќето клетки во човечкото тело, гликозата е главниот извор на енергија. Покрај тоа, за некои ткаенини (на пример, за нервните клетки во мозокот) гликозата е единствениот можен извор на енергија. Со намалување на неговото ниво во крвта (што нормално се движи од 3,3 до 5,5 mmol / литар) може да има повреда на функцијата на мозокот, губење на свеста, па дури и смрт. Ова е причината зошто одржување на нормамогликемија (нормална гликоза во крвта) е една од виталните функции на телото.
Нормално, јаглехидратите влегуваат во телото со храна. Покомплексни јаглени хидрати (сахароза, фруктоза) се претвора во гликоза, која влегува во крвотокот. Некои ткаенини (мозокот, цревата, црвените крвни клетки) може да апсорбира гликоза директно од крвта, додека други (мускулатура, црниот дроб и масното ткиво) не можам да го сторам тоа. Самата глукоза не може да навлезе во нив - за ова, потребен е посебен хормон наречен инсулин (Затоа овие ткива се нарекуваат зависни од инсулин).
Инсулин се произведува од панкреасни Б-клетки, кои исто така произведуваат голем број други хормони и дигестивни ензими. Инсулинот синтетизиран во панкреасот влегува во крвотокот и се шири низ целото тело. Постигнувајќи клетки кои имаат потреба од гликоза, се комбинира со рецепторите на нив. Ова доведува до промена во функционалната активност на клеточната мембрана, како резултат на која гликозата може да помине низ неа во ќелијата, каде што ќе се користи како извор на енергија. Едноставно кажано, инсулинот е „клучот“ што ја „отвора вратата“ на клетката на гликозата.
Кај дијабетес мелитус, процесот на гликоза што влегува во клетките е нарушен. Ова доведува до зголемување на неговото ниво во крвта од повеќе од 5,5 mmol / литар (оваа состојба се нарекува хипергликемија), а исто така е причина за недостаток на енергија во ткивата зависни од инсулин.
Дијабетес мелитус може да биде:
- Инсулин зависен (дијабетес тип 1). Главната причина за развој на оваа форма на болеста е повреда на процесот на формирање на инсулин во клетките на панкреасот. Ова доведува до намалување на неговата концентрација во крвта, како резултат на што гликозата не може да навлезе во клетките.
- Инсулин независен (дијабетес тип 2). Оваа форма на болеста се карактеризира со оштетување на инсулинските рецептори лоцирани во клеточните мембрани на ткивата зависни од инсулин. Инсулинот произведен во овој процес не може да обезбеди апсорпција на гликоза од страна на клетките, што доведува до зголемување на неговото ниво во крвта.
Која е причината за развој на дијабетично стапало?
Причините за дијабетичкото стапало кај пациенти со дијабетес лежат во кршење на снабдувањето со крв и инервација на нозете. Како што споменавме порано, со дијабетес, нивото на гликоза во крвта се зголемува. Ова доведува до енергетско гладување на клетките зависни од инсулин, а исто така придонесува за нарушен метаболизам на мастите и јаглехидратите низ целото тело, што резултира во оштетување на различни органи и ткива.
Развој на дијабетично стапало придонесува за:
- Дијабетична макроангиопатија. Овој термин се однесува на васкуларно оштетување (артерии) голем и среден калибар, развивајќи се против позадината на продолжената прогресија на дијабетесот. Садовите на мозокот, срцето и долните екстремитети се главно погодени. Механизмот на лезијата е дека кај дијабетес се забрзува развојот на атеросклероза - патолошка состојба која се карактеризира со таложење на „лошиот“ холестерол во wallsидовите на крвните садови (т.н. липопротеини со мала густина) Првично, ова доведува до оштетување на интимата (внатрешен слој на васкуларниот ид), а потоа патолошкиот процес се протега на подлабоките слоеви на артериите. Како резултат на прогресијата на болеста, карактеристичен липид (масни) плакети, кои до одреден степен го стеснуваат луменот на садот. Со текот на времето, овие плакети може да чир и да пропаднат, што доведува до нарушување на интегритетот на внатрешниот wallид на садот и придонесува за формирање на згрутчување на крвта (згрутчување на крвта) во областа на улцерацијата. Развојот на патолошкиот процес во садовите на долниот екстремитет се карактеризира со нарушување на снабдувањето со крв на меките ткива на оваа област, како резултат на што се прекршени многу од нивните функции - заштитни (зголемен ризик од инфекција со разни патогени микроорганизми), закрепнување (нарушен е процесот на регенерација, односно обновување на оштетените клетки и ткива) и други.
- Дијабетична микроангиопатија. Се карактеризира со лезија на мали крвни садови (артериоли, капилари и венули) Причината за нивното оштетување е исто така нарушување на метаболизмот на мастите и зголемување на концентрацијата на „лошиот“ холестерол во крвта. Тој (холестерол) форми на внатрешната површина на капиларите (најмалите садови преку theидот на кој се разменува кислород помеѓу крвните клетки и телесните ткива) еден вид филм, како резултат на кој е нарушен транспортот на гасови и хранливи материи, односно се развива хипоксија на ткива (недостаток на кислород на ткиво ниво) Зголемувањето на гликозата во крвта исто така игра улога во развојот на микроангиопатија. Хипергликемијата доведува до оштетување на крвните клетки, што се манифестира со повреда на транспортната функција на црвените крвни клетки. Покрај тоа, со хипергликемија, заболени од тромбоцити (тромбоцити во крвта одговорни за запирање на крварењето), што придонесува за формирање на згрутчување на крвта и го нарушува процесот на закрепнување на оштетените садови.
- Дијабетична невропатија. Оштетување на нервите во дијабетес се јавува од различни причини. Како прво, постои пораз на најмалите крвни садови што го снабдуваат нервното ткиво (механизмот на нивниот пораз е опишан порано) Исто така, со хипергликемија, нарушена е синтезата на миелин, која е неопходна за нормално функционирање на нервите (миелинот е дел од мембраните на нервните влакна, а исто така обезбедува и спроведување на нервните импулси по нив) Сето ова води кон развој на хипоксија и постепено уништување на нервните клетки во погодената област. Како резултат на повреда на чувствителното, моторното и автономното (обезбедување на функција на жлезди, васкуларен тон и така натаму) инервација, губење на сите видови чувствителност, како и повреда на трофизам (напојување) ткива во пределот на подножјето, што е причина за формирање на трофични чиреви.
- Дијабетична остеоартропатија. Причината за оштетување на зглобовите и коските кај дијабетес мелитус е повреда на нивната инервација. Покрај тоа, во нормални услови, коскеното ткиво постојано се ажурира. Некои клетки (остеокласти) уништи коска, додека други (остеобласти) повторно го синтетизираат. Со недостаток на инсулин, се јавува патолошко активирање на остеокластите и инхибиција на активност на остеобласт. Последица од ова може да биде уништување на коскеното ткиво на места со висок притисок, деформација на зглобните површини на коските, појава на патолошки фрактури (во овој случај, коската се распаѓа кога е изложена на мали товари) и така натаму.
Колку е вообичаено дијабетичното стапало?
Според различни студии, денес околу 6% од светската популација, т.е. скоро 420 милиони луѓе страдаат од дијабетес. Со тек на време, околу 10 - 15% од нив може да развијат трофични нарушувања во долниот дел на подрачјето, што е особено важно за оние пациенти кои не ги следат упатствата на лекарот за третман или воопшто не се лекуваат (поради недостаток на време, пари или други причини).
Според статистичките податоци, скоро половина од пациентите чиј дијабетес се дијагностицира за прв пат веќе имаат нарушувања на циркулацијата и инервација на долниот екстремитет со различна тежина. Во исто време, вреди да се напомене дека околу 40-60% од ампутациите на нозете ширум светот се поврзани специјално со дијабетичното стапало и неговите гнојни компликации, а колку постара пациентот и колку подолго страда од дијабетес, толку е поголем ризикот од овие компликации.
Исто така, по многу студии, беше можно да се утврди тој вид дијабетес (инсулин-зависен или не-зависен од инсулин) практично не влијае на веројатноста за развој на дијабетично стапало.Ова се објаснува со фактот дека како што инсулин-зависен дијабетес мелитус напредува, концентрацијата на инсулин во крвта исто така се намалува, како резултат на што се појавуваат истите промени во ткивата и органите како кај дијабетесот тип 1.
Кој ризикува да добие дијабетично стапало?
Ризикот од развој на дијабетично стапало постои кај сите, без исклучок, пациенти со дијабетес мелитус, иако навремен третман, кој е започнат правилно и може да се спроведе, може да ја забави прогресијата на болеста. Во исто време, постојат одредени групи на пациенти кои најверојатно ја развиваат оваа компликација.
Следниве се со зголемен ризик од развој на дијабетично стапало:
- Пациенти кои страдаат од периферна полиневропатија. Овој термин се однесува на патолошка состојба која се карактеризира со оштетување на разни периферни нерви, почесто нервите на горните и / или долните екстремитети. Може да има многу причини за развој на оваа патологија (траума, интоксикација, хронични воспалителни заболувања), сепак, сите тие на крајот доведуваат до повреда на сетилните, моторните и трофичните функции во вклучените области. Лезијата обично е дифузна (вообичаена) и симетрична по природа, односно со пораз на еден екстремитет во блиска иднина, може да очекувате пораз на друг.
- Пациентите кои во минатото имале чирови на екстремитетите или ампутации. Ако во минатото пациентот имал чирови во пределот на нозете, тоа укажува на тоа дека тој веќе има одредени нарушувања во снабдувањето со крв или инервација на долните екстремитети. Со приврзаност или прогресија на дијабетес мелитус, постојните патологии можат да се влошат, што ќе го забрза развојот на стапалото на дијабетисот.
- Злоупотреби на тутун Научно докажано дека никотинот (вклучени во цигари) го зголемува ризикот од развој на атеросклероза, зголемувајќи ја концентрацијата на „лошиот“ холестерол во крвта. Во исто време, никотинот директно го оштетува внатрешниот слој на васкуларниот wallид, влошувајќи го текот на атеросклероза и дијабетес.
- Пациенти со хипертензија (хронично зголемување на крвниот притисок). Хроничното зголемување на крвниот притисок придонесува за побрзо оштетување на крвните садови со атеросклеротични плаки, што против позадината на дијабетесот може да го забрза развојот на ангиопатија.
- Пациенти со висок холестерол во крвта. Зголемувањето на нивото на „лош“ холестерол во крвта е еден од главните фактори кои ја одредуваат штетата на крвните садови кај дијабетес мелитус.
- Пациенти на возраст од 45 до 64 години. Врз основа на многу студии, заклучено е дека кај оваа возрасна група е најчеста дијабетичното стапало. Ова се должи на фактот дека на помлада возраст, компензаторните механизми го спречуваат развојот на таква сериозна компликација.
Кои се главните форми на дијабетично стапало?
Како што следи од горенаведеното, причина за развој на дијабетичното стапало може да биде оштетување на нервното ткиво или циркулаторниот систем. Во клиничката пракса се разликуваат неколку форми на оваа патологија, кои се утврдуваат во зависност од доминантната лезија на нервите или крвните садови.
Дијабетично стапало може да биде:
- Исхемичен - се карактеризира со доминантна лезија на крвните садови.
- Невропатично - се карактеризира со преовладувачка лезија на нервното ткиво.
- Невроисхемика - со оваа форма на болест, се забележува истовремено оштетување на нервното ткиво и крвните садови.
Фази на дијабетична нога
Фазата на дијабетичкото стапало се одредува во зависност од природата на оштетување на кожата и меките ткива (колку подлабоко се шири патолошкиот процес, толку повеќе ткиво е зафатено).
Во зависност од длабочината на лезијата, постојат:
- Фаза 0 - кожата не е оштетена (без чирови), сепак, може да се забележат видливи деформации на остеоартикуларниот апарат на стапалата.
- Фаза 1 - утврдено е еден или повеќе површно чисти чирови на кожата.
- Фаза 2 - чиревите навлезат во подлабоките ткива, влијаат на тетивите, коските, зглобовите.
- Фаза 3 - гноен-воспалителен процес се протега на коскеното ткиво.
- Фаза 4 - локално (локално) гноен-воспалителна лезија на ткивата на стапалото, во комбинација со нивната некроза (исчезнувајќи).
- Фаза 5 - се карактеризира со широк гноен-некротичен процес, за да се бара ампутација на голем дел од екстремитетот.
Лабораториски тестови
Може да се препишат лабораториски тестови за да се процени сериозноста на дијабетес мелитус, како и да се идентификуваат инфективни компликации на дијабетичното стапало.
Со дијабетично стапало, лекарот може да препише:
- Општ тест на крвта. Ви овозможува навремено да ги идентификувате знаците на ширење на гноен инфекција. Зголемување на бројот на леукоцити (клетки на имунолошкиот систем одговорни за борба против патогени микроорганизми) повеќе од 9,0 x 10 9 / l, како и зголемување на стапката на седиментација на еритроцитите од повеќе од 10 - 15 mm на час. Исто така, со општ тест на крвта, можете да го одредите нивото на шеќер. Сепак, вреди да се напомене дека единствено определување на гликемија не е доволно за да се потврди дијагнозата на дијабетес.
- Дневен гликемиски профил. Суштината на оваа студија е да се утврди нивото на гликоза во крвта неколку пати во текот на денот (на празен стомак наутро, пред главно јадење и два часа после нив, пред спиење, на полноќ и во 3 часот по полноќ.) Ова ви овозможува да ја потврдите дијагнозата на дијабетес, како и да ја пресметате дозата на инсулин неопходен за одржување на гликемијата на нормално ниво во текот на денот.
- Одредување на холестерол во крвта. Како што споменавме порано, повреда на метаболизмот на холестерол е главната причина за формирање на васкуларни плаки и циркулаторни нарушувања на долните екстремитети кај дијабетес мелитус. Присуството на овие метаболички нарушувања може да се индицира со зголемување на концентрацијата на вкупниот холестерол над 5,2 mmol / литар, како и зголемување на концентрацијата на "лошиот" холестерол (придонесува за формирање на липидни плаки) повеќе од 2,6 mmol / литар и намалување на концентрацијата на „добар“ холестерол (придонесува за истекување на липиди од васкуларните wallsидови) помалку од 1,0 mmol / литар.
- Бактериолошки студии. Ви овозможува да го одредите типот на патогени микроорганизми кои предизвикале развој на гноен-заразен процес. За да го направите ова, произведете ограда од разни материјали (размаз од површината на кожата излачува од чир на гној, крв и сл) и да ги испрати во лабораторија за истражување. Во лабораторијата, биолошкиот материјал се сее на специјални хранливи материи, каде што се формираат колонии на патогени патогени во рок од неколку дена или недели (ако ги има) Исто така, во процесот на лабораториска дијагностика се утврдува чувствителноста на бактериите кон разни антибиотици, што овозможува оптимален избор на антибактериски лекови за време на третманот.
Инструментално истражување
Со дијабетично стапало, лекарот може да препише:
- Доплер на ултразвук. Суштината на оваа студија е дека со помош на ултразвучни бранови, се оценува природата на протокот на крв во крвните садови. Користејќи ги доплерографските студии, можно е да се утврди соодветноста на снабдувањето со крв до долниот екстремитет и да се идентификуваат местата на патолошко стеснување на артериите.
- Компјутерска томографија со контраст (КТ ангиографија). Суштината на компјутерската томографија е дека со помош на специјален апарат се преземаат многу рендгенски слики, по што тие се комбинираат и презентираат на компјутерски монитор во форма на слоевита слика на студијата.Сепак, во нормални услови, крвните садови се слабо визуелизирани на КТ, така што специјален агент за контраст се администрира на пациентот пред студијата. Ги исполнува крвните садови, што овозможува подетална студија за нив за време на КТ.
- Магнетна резонанца (МРИ). Оваа студија ви овозможува да визуелизирате големи крвни садови, да идентификувате места за формирање на липидни плаки и да планирате хируршки третман. Доколку е потребно, лекарот може да препише МНР со контраст. Во текот на оваа постапка, агент за контраст се внесува во крвотокот на пациентот, кој се шири низ артериите. Ова ви овозможува да ги визуелизирате помалите садови и да ја процените природата на повреда на протокот на крв во ткивата на стапалото и долниот дел на ногата.
- Електронеуромиографија. Суштината на овој метод е да се испита природата на однесување на нервните импулси по нервните влакна. Во текот на постапката, лекарот поставува две електроди во областа на нервните стебла (тие се прикачени на површината на кожата во форма на Велкро или се администрираат интрамускулно во форма на тенки игли) После тоа, се мерат брзината на нервниот импулс долж изучуваниот нерв и природата на мускулната контракција што се јавува како одговор на овој импулс. Во случај на оштетување на нервните влакна, брзината на импулсите по нив ќе биде значително пониска од нормалната, што ќе открие невропатска или невроишемиска форма на болеста.
Кој лекар третира дијабетично стапало?
Неколку специјалисти обично се вклучени во третманот на дијабетичното стапало, меѓутоа, во присуство на сериозни гнојно-инфективни компликации, пациентот е хоспитализиран во одделот за хирургија. Хирурзите ја оценуваат општата состојба на пациентот, како и природата на нарушување на снабдувањето со крв и инервација на долниот екстремитет, по што тие одлучуваат за понатамошна тактика на лекување.
Доколку е потребно, хирургот може да повика на консултација:
- Ендокринолог - да се утврди видот на дијабетес мелитус, назначувањето или корекцијата на инсулинска терапија.
- Васкуларен хирург - со сомневање за оклузија (затнувањето) големи крвни садови.
- Невролог - со сомневање за невропатско дијабетично стапало.
- Инфективно заболување - во присуство на сериозни заразни компликации.
- Ортопед - со тешка деформација на остеоартикуларниот апарат на долните екстремитети.
- Трауматолог - во присуство на патолошки фрактури или дислокации.
- растовар на полу-чевли,
- ортопедски чевли
- специјални ортопедски табани,
- антибактериски лекови
- лекови против болки
- вежби за физиотерапија (Вежба терапија),
- хирудотерапија (третман на пијавица),
- диета
- народни лекови
- хируршки третман
- ендоваскуларен третман
- ампутација
Истовар на половина чевли со дијабетично стапало
Како што споменавме порано, со развојот на дијабетичното стапало, оштетувањето на ткивата се јавува првенствено на оние места каде што најголем товар се јавува при одење. Полустоварот за истоварување е специјален уред дизајниран да го намали товарот на „критичните“ делови на стапалото. Предниот дел на ѓонот на таков чевел е целосно отсутен, како резултат на што целиот товар при одење паѓа на регионот на вардајлејот. Ова ви овозможува да ја подобрите циркулацијата на крвта во погодените области и да спречите понатамошен развој на патолошкиот процес, а исто така придонесува за брзо зараснување на раните по хируршки третман на чиреви или други гнојни компликации.
Вреди да се напомене дека носењето чевли за истовар се препорачува да се комбинира со употреба на патерици. Ова може значително да го намали товарот на здравиот екстремитет, спречувајќи развој на чиреви и на него.
Специјални табани за дијабетично стапало
Обично се прават специјални табани за оние пациенти кои забележале деформитет на стапалото. Во повеќето случаи, табаните се поставуваат во ортопедски чевли, што придонесува за повеќе рамномерна распределба на товарот при одење, а исто така заштедува на пациентите од тоа што не мора премногу често да ги менуваат чевлите (обликот на стапалото на пациентот може да варира во зависност од прогресијата на болеста и третманот).
Исто така, специјални табани можат да бидат доделени на пациенти по ампутација (отстранување) еден или повеќе прсти или подлактицата, а на локацијата на оддалечениот дел од подножјето обично се наоѓа тврд материјал што го компензира дефектот. Ова е исклучително важна точка во третманот на дијабетично стапало, бидејќи отсуството на ниту еден прст значително ја менува распределбата на товарот на ѓонот при одење и придонесува за формирање на чиреви на места со висок притисок.
Дијабетични антибиотици на стапалото
Како што споменавме порано, со развој на дијабетес, отпорноста на телото на различни патогени микроорганизми е значително намалена. Ова се влошува со повреда на снабдувањето со крв и инервација на ткивата на долниот екстремитет во дијабетичното стапало, како резултат на што инфективните процеси се развиваат многу брзо и тешко се лекуваат. Тоа е причината зошто употребата на антибактериски лекови е една од главните фази во третманот на дијабетични чирови на стапалото и спречување на гноен-инфективни компликации.
Главните предизвикувачки агенси на инфекција во дијабетичното стапало се пиогени микроорганизми - стафилококи, стрептококи. Со развојот на гноен процес, прво се препишуваат антибиотици со широк спектар на дејствување, активни против голем број на различни патогени. По полагањето на материјалот и бактериолошкото испитување, се пропишуваат оние антибиотици на кои овој особено патоген е најчувствителен.