Третман на бубрег за дијабетес тип 2
За жал, дијабетесот често предизвикува компликации на бубрезите и тие се многу опасни. Оштетување на бубрезите во дијабетес му дава на пациентот огромни проблеми. Бидејќи за третман на бубрежна инсуфициенција, постапките за дијализа мора да се спроведуваат редовно. Ако имате доволно среќа да пронајдете донатор, тогаш тие прават операција за трансплантација на бубрег. Болеста на бубрезите кај дијабетес често предизвикува болна смрт кај пациенти.

Ако дијабетесот е добар за контролирање на шеќерот во крвта, тогаш може да се избегнат компликации на бубрезите.
Добрата вест е: ако одржувате шеќер во крвта близу нормалното, речиси сигурно може да спречите оштетување на бубрезите. За да го направите ова, треба активно да се вклучите во вашето здравје.
Исто така, ќе бидете задоволни што мерките за спречување на бубрежни заболувања истовремено служат за да се спречат други компликации на дијабетес.
Како дијабетес предизвикува оштетување на бубрезите
Во секој бубрег, едно лице има стотици илјади т.н. „гломерули“. Овие се филтри кои ја чистат крвта на отпадот и токсините. Крвта поминува под притисок низ малите капилари на гломерулите и се филтрира. Најголемиот дел од течностите и нормалните крвни компоненти се враќаат назад во телото. И отпадот, заедно со мала количина течност, поминува од бубрезите во мочниот меур. Потоа тие се отстрануваат надвор преку мочниот канал.
- Кои тестови треба да ги поминете за да ги проверите бубрезите (се отвора во посебен прозорец)
- Важно! Диета на бубрези во исхраната
- Стеноза на бубрежна артерија
- Трансплантација на бубрег на дијабетес
Во дијабетес, крвта со голема содржина на шеќер поминува низ бубрезите. Гликозата привлекува многу течности, што предизвикува зголемен притисок во секој гломерул. Затоа, стапката на гломерна филтрација - ова е важен показател за квалитетот на бубрезите - често се зголемува во раните фази на дијабетес. Гломерулусот е опкружен со ткиво наречено „гломеруларна подрумска мембрана“. И оваа мембрана ненормално се задебелува, како и другите ткива што се соседни на неа. Како резултат на тоа, капиларите во внатрешноста на гломерулите постепено се раселени. Колку помалку активни гломерули остануваат, толку полошо бубрезите ја филтрираат крвта. Бидејќи човечките бубрези имаат значителна резерва на гломерули, процесот на прочистување на крвта продолжува.
На крајот, бубрезите се толку исцрпени што се појавуваат симптоми на откажување на бубрезите:
- летаргија
- главоболка
- повраќање
- дијареја
- чешање на кожата
- метален вкус во устата
- лош здив, потсетува на урина,
- останување без здив, дури и со минимален физички напор и успаност,
- грчеви и грчеви во нозете, особено во вечерните часови, пред спиење,
- губење на свеста, кома.
Ова се случува, како по правило, по 15-20 години дијабетес, ако шеќерот во крвта се одржувал покачен, т.е. дијабетес бил лошо третиран. Се јавува урикемија - акумулација на азотни отпадоци во крвта што зафатените бубрези не можат повеќе да ги филтрираат.
Анализа и преглед на бубрезите кај дијабетес
За да ги проверите бубрезите за дијабетес, треба да ги направите следниве тестови
- тест на крвта за креатинин,
- анализа на урина за албумин или микроалбумин,
- уринализа за креатинин.
Знаејќи го нивото на креатинин во крвта, можете да ја пресметате стапката на гломеруларна филтрација на бубрезите. Тие исто така откриваат дали постои микроалбуминурија или не, и го пресметуваат односот на албумин и креатинин во урината. За повеќе информации за сите овие тестови и индикатори за функцијата на бубрезите, прочитајте „Кои тестови да се поминат за да се проверат бубрезите“ (се отвора во посебен прозорец).
Најраниот знак на проблеми со бубрезите кај дијабетес е микроалбуминурија. Албумин е протеин чии молекули се со мал дијаметар. Здравите бубрези минуваат многу мала количина во урината.Штом нивната работа дури и малку се влоши, има повеќе албумин во урината.
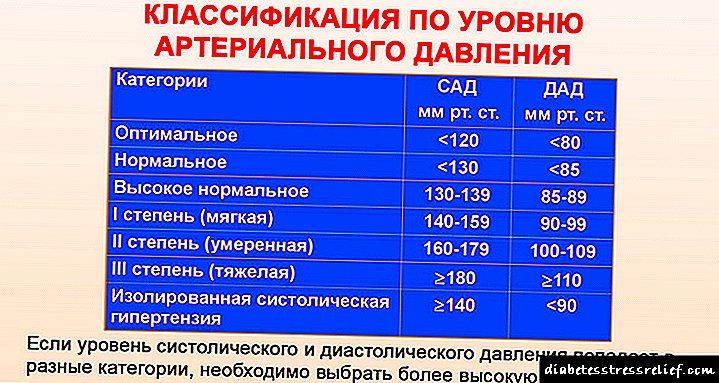
Дијагностички индикатори на албуминурија
| Албуминурија во утринската урина, мкг / мин | Албуминурија на ден, мг | Концентрацијата на албумин во урината, mg / l | Односот на албумин / креатинин урина, mg / mol | |
|---|---|---|---|---|
| Нормоалбуминурија | = 200 | >= 300 | >= 200 | > 25 |
Треба да знаете дека зголемената количина на албумин во урината не може да се должи само на оштетување на бубрезите. Ако вчера имаше значителен физички напор, денес албуминуријата може да биде повисока од нормалната. Ова мора да се земе предвид при планирањето на денот на тестирањето. Албуминурија е исто така зголемена: високо-протеинска диета, треска, инфекции на уринарниот тракт, срцева слабост, бременост. Односот на албумин кон креатинин во урината е многу посигурен показател за проблеми со бубрезите. Прочитајте повеќе за тоа овде (се отвора во посебен прозорец)
Ако пациент со дијабетес се најде и потврди неколку пати со микроалбуминурија, тоа значи дека тој има зголемен ризик од не само откажување на бубрезите, туку и кардиоваскуларни заболувања. Ако не се лекува, тогаш подоцна, филтрациониот капацитет на бубрезите станува уште послаб, а во урината се појавуваат други протеини со поголема големина. Ова се нарекува протеинурија.
Колку е полошо работата на бубрезите, толку повеќе креатинин се акумулира во крвта. По пресметувањето на стапката на филтрација на гломеруларно, можно е да се утврди во која фаза е оштетување на бубрезите на пациентот.
Фази на хронично заболување на бубрезите, во зависност од стапката на филтрација на гломерула
Дијабетична нефропатија: опис, причини, превенција
Што е дијабетес денес, секој знае. Ова е болест предизвикана од повреда на комплексни метаболички процеси, имено, јаглени хидрати.
Болеста е придружена со неконтролирано зголемување на гликозата во крвта. Прекумерна гликоза е откриена и во урината (нормално - не е таму).
Прогресијата на болеста повлекува помалку или повеќе опасни по живот последици. Сите органи и органски системи се оштетени, секогаш постои висок ризик од развој на кома (хипогликемија, хипергликемија).
Кома често предизвикува смрт.
Со дијабетес, во организмот се јавуваат сериозни метаболички нарушувања. Дијагнозата се заснова на карактеристични симптоми и лабораториски тестови со голема прецизност.
Историска позадина
Нема доверливи податоци за тоа кога точно луѓето за прв пат се соочиле со опасна болест. Може да се каже дека најраните упатувања на болест слична на описот на дијабетес мелитус потекнува од третиот век пред нашата ера.
Антички египетски исцелители и антички грчки, римски и источен Ескулапиус биле добро запознаени со него. Во средновековна Европа, исто така, имаше обиди да се објасни „што е дијабетес“, да се опише природата на болеста, која влијаеше на луѓе од различни класи.
Во тие денови, не беше можно да се утврдат вистинските причини за дијабетес, така што повеќето болни луѓе беа осудени на смрт.
Терминот "дијабетес" првично го користел Аретиј (2 век од нашата ера), римски лекар. Тој ја карактеризира болеста како „неподносливо страдање, кое се шири главно меѓу машкиот пол, што го раствора телото во урината. Не-противниците уринираат нон-стоп, доживуваат непобедлива жед, нивниот живот е огорчувачки, краток “. Во античко време, дијагностиката се засновала на надворешни знаци.
Ако некое дете или младо лице се разболеле (дијабетес тип 1), тој наскоро починал од кома. Кога болеста се развила кај возрасен пациент (според современата класификација - дијабетес тип 2), со помош на специјална диета, лековити билки, му била пружена примитивна помош.
Понатамошните студии ја приближиле медицината до откривање на вистинските причини на болеста и нејзините методи на лекување:
- 1776 година - англиски.Д-р Добсон утврди дека шеќерниот вкус на урина од болно лице е последица на зголемувањето на шеќерот во него. Затоа, тие почнаа да го нарекуваат дијабетес „шеќер“,
- 1796 година - беше оправдана важноста за одржување на диета на дијабетичари, правилно вежбање,
- 1841 година - лекарите научија како да ја утврдат лабораториската гликоза во урината, а потоа и во крвта,
- 1921 година - инсулин за прв пат се синтетизира, кој во 1922 година се користеше за лекување на пациенти со дијабетес мелитус,
- 1956 година - ги испита својствата на специјална група на лекови кои можат да го натераат организмот да произведува инсулин,
- 1960 година - ја опишува структурата на човечкиот инсулин,
- 1979 година - полноправниот човечки инсулин се синтетизира благодарение на генетскиот инженеринг.
Тековната медицина ви овозможува да го максимизирате животот и да ја оптимизирате активноста на дијабетичарите.
Класификација
Дијабетес мелитус обично се класифицира во два главни типа - зависен од инсулин (IDDM) и не-инсулин-зависен (IDDM). Исто така, постојат гестациски дијабетес и патолошки состојби поврзани со дефект на метаболизмот на јаглени хидрати.
Во зависност од можноста на организмот да произведува инсулин, лачат:
- 1-ви тип - IDDM. Овој вид дијабетес е неразделно поврзан со акутен недостаток на инсулин во организмот. Оштетениот панкреас (панкреас) не е во состојба да ги извршува своите функции. Не произведува инсулин целосно или го излачува во критично мали количини. Како резултат на тоа, висококвалитетната обработка и асимилацијата на гликозата стануваат невозможни. Се разболувате во детството или на возраст под 30 години. Пациентите обично немаат вишок тежина. Тие се принудени да земаат инсулин за инјектирање.
- 2-ри тип - NIDDM. Во овој вид на дијабетес, инсулин се произведува од соодветните панкреасни клетки во доволен, па дури и прекумерен волумен, сепак, подложноста на ткивата кон него е изгубена, таа е „бескорисна“. Одреди NIDDM, како по правило, кај возрасни, по 30-40 години. Пациентите обично страдаат од различен степен на дебелина. Поткожните инјекции на инсулин кај овие пациенти обично не се потребни итно. За третман на таков дијабетес, се користат дозирни таблети форми на лекови за намалување на шеќерот. Ефектот на лековите е да се намали отпорноста на клетките на инсулин или да се стимулира панкреасот за производство на инсулин.
Фази на дијабетична нефропатија. Тестови и дијагностика
За да се препише третман, неопходно е да се спроведе целосна дијагноза на целиот организам. Изборот на лекови и методи за лекување на заболувања на бубрезите за секое лице е строго индивидуален.
За целосен лек за дијабетична нефропатија, важно е да започнете да го правите тоа навреме. Фазата на микроалбуминурија е единствената во која се случуваат реверзибилни процеси.
За лекување на заболувања на бубрезите, важно е да се придржувате до рецептите и препораките на лекарот што присуствува:
- придржувајќи се на диета со нискокалорична форма,
- земање лекови за намалување на крвниот притисок,
- диуретици
- храна без сол.
Во третманот на оваа фаза, треба да го следите нивото на гликозилиран хемоглобин и постојано да го следите метаболизмот на јаглени хидрати и масти во организмот. Ова е направено со помош на диети и лекови кои ги регулираат овие процеси.
Императив е да се земаат лекови кои го намалуваат крвниот притисок, дури и ако тоа е нормално, треба да има минимална доза дневно. Ова е неопходно за да се намали нивото на албумин во урината и да се спречат промени во бубрежната структура.
Кога ќе се појави фазата на протеинурија и ќе се приклучи хипертензија, треба да ја ограничите употребата на сол и конзервирана храна. Треба сами да ја готвите храната, а не солта, за да му дадете на ефектите на вкусот користете сок од лимон, бибер и билки.
Речиси сите дијабетичари треба да се тестираат на годишно ниво за да се следи функцијата на бубрезите. Ако се развие дијабетична нефропатија, тогаш е многу важно да се открие во рана фаза, додека пациентот сè уште не чувствува симптоми.Почетокот на третман за дијабетична нефропатија започнува, толку е поголема можноста за успех, односно дека пациентот ќе може да живее без дијализа или трансплантација на бубрег.
Во 2000 година, Министерството за здравство на Руската Федерација го одобри класификацијата на дијабетична нефропатија по фази. Ги вклучуваше следниве формулации:
- фаза на микроалбуминурија,
- фаза протеинурија со зачувана функција на бубрезите што ослободуваат од азот,
- фаза на хронична бубрежна инсуфициенција (третман со дијализа или трансплантација на бубрег).

Подоцна, експертите почнаа да користат подетална странска класификација на бубрезите компликации на дијабетес. Во него, не се разликуваат 3, туку 5 фази на дијабетична нефропатија.
Погледнете ги фазите на хронично заболување на бубрезите за повеќе детали. Која фаза на дијабетична нефропатија кај одреден пациент зависи од неговата стапка на гломерна филтрација (детално е опишано како се утврдува).
Ова е најважниот показател што покажува колку добро зачуваната функција на бубрезите.
Во фаза на дијагностицирање на дијабетична нефропатија, важно е лекарот да открие дали бубрезите се погодени од дијабетес или други причини. Треба да се направи диференцијална дијагноза на дијабетична нефропатија со други болести на бубрезите:
- хроничен пиелонефритис (инфективно воспаление на бубрезите),
- туберкулоза на бубрезите,
- акутен и хроничен гломерулонефритис.
Знаци на хроничен пиелонефритис:
- симптоми на интоксикација (слабост, жед, гадење, повраќање, главоболка),
- болка во долниот дел на грбот и абдоменот од страната на зафатениот бубрег,
- висок крвен притисок
- кај ⅓ пациенти - брзо, болно мокрење,
- тестовите покажуваат присуство на бели крвни клетки и бактерии во урината,
- карактеристична слика со ултразвук на бубрезите.
Карактеристики на туберкулоза на бубрезите:
- во урината - леукоцити и микобактериум туберкулоза,
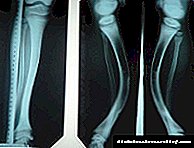
- со екскреторна урографија (рентген на бубрезите со интравенска администрација на контрастен медиум) - карактеристична слика.
Како се развива и напредува болеста
Најважно за човек со дијабетес во текот на првите години од моментот на откривање на болеста е да започнете со лекување на бубрезите и треба веднаш да го направите тоа, благодарение на што текот на дијабетесот ќе стане малку подобар и може да оди во полесна форма.
Ако болеста помина во хроничен тек, се забележуваат различни промени во бубрезите:
- Развој на менџално ткиво лоцирано помеѓу капиларите на бубрезите.
- Компресија на капиларите со мезандијално ткиво во форма на големи нодули.
- Количината на преработена крв се намалува, затоа, продуктивноста на бубрезите се намалува.
- Урината ги зголемува нивото на азот и уреа.
- Протеинурија се развива.
- Симптомите на дијабетес стануваат се поизразени.
- Забележан е развој на постојана хипертензија.
- Функциите на органите и системите се нарушени.
Поради повреда на бубрежните функции на прочистување, филтрација, целиот организам е отруен со отпадни производи. Потоа следува развој на хронична инсуфициенција на бубрезите.

За време на периодот на појава во урината на знаци на микроалбуминурија, едно лице не доживува никаква промена во неговото здравје.
Протеинот на албумин откриен во урината со индикатори од 30-300 ml во дневна анализа со целосна самодоверба овозможува да се тврди дека дијабетична нефропатија се развива во телото на пациентот.
За луѓето со дијабетес тип 1 и тип 2, скринингот за микроалбуминурија е витална процедура ако во нив не постои протеин. Тест за откривање на овој вид протеини кај пациенти со дијабетес поминуваат годишно.
Постојат ленти за тестирање со името "Микрал - тест" за само-дијагностицирање дома. Но, лабораториските тестови секогаш попрецизно ја одредуваат количината на албумин, и тие не треба да се занемаруваат.
Ризичната група за развој на сериозно заболување на бубрезите вклучува и луѓе кои имаат такви нарушувања и зависности:
- хипергликемија
- хипертензија
- хиперлипидемија,
- зголемен внес на протеини
- зависност од пушење.
Симптоми на заболување на бубрезите
Како бубрезите се зафатени со дијабетес, може да се разбере со проучување на анализата на урина, крв и надворешни манифестации.
Знаците на заболување на бубрезите можат да се поделат во следниве групи.
Најраниот знак на заболување на бубрезите кај дијабетес мелитус (дијабетична нефропатија) е микроалбуминурија.
Човечката крв се состои од плазма, во која формираните елементи се: црвени крвни клетки, бели крвни клетки, лимфоцити и така натаму. По својот состав, крвната плазма се состои од вода (90%) и суво количество (10%: 6-8% се протеински супстанции, 2-4% се други органски и минерални соединенија.
Кај здрава личност, концентрацијата на некои растворени материи во крвната плазма останува константна цело време, а содржината на други може да варира во одредени граници во зависност од стапката на нивно влегување во крвта или отстранување од неа.
Една од главните компоненти на крвната плазма се различни видови протеини, од кои многу се формираат во црниот дроб. Плазма протеините, заедно со другите компоненти на крвта, одржуваат постојана концентрација на водородни јони на малку алкално ниво (pH = 7,39), што е неопходно за повеќето биохемиски процеси во организмот.
Најчеста плазма протеин е албумин (повеќе од 50% од сите протеини, 40-50 g / l), што е превоз за некои хормони, бесплатни масни киселини, билирубин, разни јони и лекови, ја одржува постојаноста на колоидниот осмотски постојаност на крвта, учествуваат кај голем број метаболички процеси во организмот.
Кај здрави луѓе, бубрезите минуваат мала количина на албумин во урината. Со развојот на нефропатија, количината на албумин значително се зголемува.
За жал, микроалбуминурија во почетната фаза не може да се открие со употреба на конвенционална анализа, потребна е комплексна анализа. Со таква комплексна анализа, микроалбуминурија може да се открие во рана фаза (приближно 5 години пред да се манифестира со конвенционална анализа) и целосно да се излечи. Микроалбуминурија, откриена со рутински тест на крвта, за жал, веќе не може целосно да се третира.
ВНИМАНИЕ! На пациенти со дијабетес тип 1, кои имаат „искуство“ повеќе од 5 години, а на сите пациенти со дијабетес тип 2 им се прикажува годишен преглед за микроалбуминурија. За повеќе информации, видете Одредување протеини во урината
Навремен третман на микроалбуминурија, нормализирање на притисок, намалување на нивото на маснотии во крвта - таков комплекс на терапевтски мерки драматично го намалува развојот на бубрежна инсуфициенција.
Ако дијабетесот не се лекува, тогаш по неколку години ќе има значителен раст на клетките лоцирани помеѓу бубрежните капилари (месангијално ткиво) - напредува микроалбуминурија. По 15-20 години, месангелното ткиво расте толку многу што целосно ги компресира и ги затвора капиларите и тубулите што ја филтрираат крвта.
Бубрежните гломерули се заменуваат со нодули и престануваат да функционираат, крвта се чисти полошо и полошо. Се развива бубрежна инсуфициенција - нивото на крв во уреа азот и креатинин се зголемува, а голема количина на протеини е присутна во урината.
На пациентот му треба или дијализа или трансплантација на бубрег.
Тип 2 дијабетес мелитус: дијагноза и третман
Типични промени во испитувањата на бубрежната патологија се опишани погоре. Во овој дел, ќе разговараме за методите за инструментална дијагностика.
Разгледани се главните причини за дијабетес тип 2. Дадени се одговори на прашања: како е дијабетес тип 2 различен од дијабетес тип 1? Што е LADA дијабетес? Нагласен е проблемот со следење на компликациите и дијагностицирање на нарушувања на метаболизмот на јаглени хидрати. Третманот на болеста е опишан земајќи ги предвид најновите светски препораки.
Дијабетес тип 2 денес влијае на зголемен број на жители.Сè за дијабетес тип 2 веќе станува познато од весници, телевизија, Интернет.
Оваа болест се карактеризира не само со повреда на метаболизмот на јаглени хидрати, како што веруваат повеќето граѓани, туку и од отстапувања кај други видови метаболизам: маснотии, протеини и витамин. Многу епидемиолози сметаат дека дијабетес тип 2 и дијабетес тип 1, зависен од инсулин, е епидемија, бидејќи темпото и степенот на пренесување се впечатливи и наликуваат на оние на заразни болести за време на појава на епидемии.
Написот се однесува на дијабетесот: кои се симптомите, причините, компликациите на дијабетесот (што е тоа), третманот за дијабетес тип 2, карактеристиките на лековите.
Што е дијабетес мелитус?
Од пациентите, ендокринолог на приемот често слуша: „Имам дијабетес тип 2“. Но, не секој го разбира она што е во основата на оваа метаболна патологија.
Дијабетичните ендокринопатии од двата вида се комбинираат со тоа што метаболичките нарушувања се нарушени. Инсулинот во развојот на патолошки промени е клучна фигура.
Само во првиот случај, како резултат на оштетување на клетките на панкреасот (островките на Лангерханс) од автоимуниот процес или од заразни агенси, производството на овој хормон е нарушено. Во исто време, потрошувачката на гликоза, главниот енергетски супстрат, е нарушена од клетките на органи и ткива, затоа што инсулин хормон е потребен за да се искористи оваа хранлива материја од крвта.
Дијабетес тип 2: која е оваа болест и кои се главните разлики од болеста тип 1? За разлика од дијабетес тип 1, во овој случај, чувствителноста на ткивата чувствителни на инсулин кон инсулин е нарушена, затоа, резултатот од оваа патологија на рецепторниот апарат ќе биде и нарушен метаболизам на јаглени хидрати.
Ова се реализира со зголемување на содржината на гликоза во крвта и други биолошки течности: хипергликемија (висока содржина во крвта), глукозурија (присуство на шеќер во урината).
Зголемувањето на оваа супстанција во намалувањата доведува до токсичност на глукозата. Ова е својство што се манифестира со развој на катаракта, невропатија, ангиопатија и други опасни компликации.
Симптоми на болеста
Дијагнозата на дијабетична нефропатија укажува на оштетување на бубрезите на елементите за филтрирање (гломерули, тубули, артерии, артериоли) како резултат на дефект во метаболизмот на јаглехидратите и липидите.
 Главната причина за развој на нефропатија кај дијабетичарите е зголемување на гликозата во крвта.
Главната причина за развој на нефропатија кај дијабетичарите е зголемување на гликозата во крвта.
Во рана фаза, пациентот се појавува сувост, непријатен вкус во устата, општа слабост и намален апетит.
Исто така, меѓу симптомите се зголемено производство на урина, чести ноќни мокрења.
Нефропатијата е потврдена и од промените во клиничките анализи: намалување на хемоглобинот, специфична тежина на урина, зголемен креатинин, итн. Во понапредните фази се додаваат горенаведените симптоми нарушувања во гастроинтестиналниот тракт, чешање на кожата, оток и хипертензија.
Диференцијална дијагноза
Со цел правилно да се утврди дијагнозата, лекарот мора да се погрижи дефект на бубрезите поради дијабетес, а не други болести.
Пациентот треба да биде тестиран за креатинин, урина за албумин, микроалбумин и креатинин.
 Основни индикатори за дијагностицирање на дијабетична нефропатија се албуминурија и стапка на гломеруларна филтрација (во натамошниот текст: ГФР).
Основни индикатори за дијагностицирање на дијабетична нефропатија се албуминурија и стапка на гломеруларна филтрација (во натамошниот текст: ГФР).
Покрај тоа, тоа е зголемената екскреција на албумин (протеин) во урината што укажува на почетната фаза на болеста.
GFR во раните фази, исто така, може да даде покачени вредности, кои се намалуваат со прогресијата на болеста.
GFR се пресметува со употреба на формули, понекогаш преку тест Reberg-Tareev.
Нормално, GFR е еднаков или поголем од 90 ml / min / 1,73 м2. Пациентот е дијагностициран бубрежна нефропатија ако има ниско ниво на GFR 3 месеци или повеќе и има отстапувања во општата клиничка анализа на урината.
Постојат 5 главни фази на болеста:

Во рана фаза на болеста, клиничките препораки на пациентот ги пропишува терапевт и ендокринолог. Ако пациентот има лезија над стадиум 3, тој мора да биде набудуван од нефролог на постојана основа.
Главните цели во борбата против нефропатија се неразделно поврзани со третманот на дијабетес во целина. Овие вклучуваат:
- намалување на шеќерот во крвта
- стабилизација на крвниот притисок,
- нормализација на холестерол.
Лекови за борба против нефропатија
 За третман на висок крвен притисок за време на дијабетична нефропатија АКЕ инхибиторите добро се докажале.
За третман на висок крвен притисок за време на дијабетична нефропатија АКЕ инхибиторите добро се докажале.
Тие обично имаат добар ефект врз кардиоваскуларниот систем и го намалуваат ризикот од последната фаза на нефропатија.
Понекогаш реакција во форма на сува кашлица се јавува кај оваа група на лекови кај пациентитогаш предност треба да се даде на блокатори на рецептори на ангиотензин-II. Тие се малку поскапи, но немаат контраиндикации.
Во исто време, АКЕ инхибиторите и блокаторите на рецепторот на ангиотензин не можат да се користат.
Со намалување на GFR, пациентот треба да ја прилагоди дозата на инсулин и хипогликемични лекови. Ова може да го направи само лекар врз основа на целокупната клиничка слика.
Хемодијализа: индикации, ефективност
Понекогаш третманот со лекови не ги дава посакуваните резултати и GFR станува понизок од 15 ml / min / m2, тогаш на пациентот му е препишана терапија со бубрежна замена.
Исто така, упатете се на нејзиното сведочење:
- јасно зголемување на нивото на калиум во крвта, што не се намалува медицински,
- задржување на течности во телото, што може да предизвика сериозни последици,
- видливи симптоми на неухранетост на протеини и енергија.
Еден од постојните методи на терапија со замена, заедно со перитонеална дијализа и трансплантација на бубрег, е хемодијализа.
За да му помогне на пациентот, тој е поврзан со посебен уред кој ја извршува функцијата на вештачки бубрег - ја прочистува крвта и телото како целина.
 Овој метод на лекување е достапен во одделенијата на болницата, бидејќи пациентот треба да биде во близина на уредот околу 4 часа 3 пати неделно.
Овој метод на лекување е достапен во одделенијата на болницата, бидејќи пациентот треба да биде во близина на уредот околу 4 часа 3 пати неделно.
Хемодијализата ви овозможува да ја филтрирате крвта, да ги отстраните токсините и отровите од телото и да го нормализирате крвниот притисок.
Можни компликации вклучуваат намален крвен притисок и инфекција.
Контраиндикации за хемодијализа се: тешки ментални нарушувања, туберкулоза, карцином, срцева слабост, мозочен удар, некои крвни заболувања, возраст над 80 години. Но, во многу тешки случаи, кога животот на една личност е во рамнотежа, нема контраиндикации за хемодијализа.
Хемодијализата ви овозможува привремено да ја вратите функцијата на бубрезите, во принцип, го продолжува животот за 10-12 години. Најчесто, лекарите го користат овој метод на лекување како привремен пред трансплантацијата на бубрег.
Исхрана и превенција
Пациент со нефропатија е должен да ги искористи сите можни лостови за лекување. Правилно избраната диета не само што ќе помогне во ова, туку ќе ја подобри и општата состојба на организмот.
 За ова, пациентот треба:
За ова, пациентот треба:
- консумирајте минимална протеинска храна (особено од животинско потекло),
- ограничете ја употребата на сол за време на готвењето,
- со ниско ниво на калиум во крвта, додајте храна богата со овој елемент (банани, леќата, урда, спанаќ, итн.) во исхраната,
- одбијте зачинета, пушена, кисела, конзервирана храна,
- да се користи висококвалитетна вода за пиење,
- преминете на фракционо исхрана,
- ограничете ја вашата диета на храна со висок холестерол,
- им даде предност на „вистинските“ јаглени хидрати.
 Диета со ниски протеини - основно за пациенти со нефропатија. Научно е докажано дека голема количина протеинска храна во диетата има дирекно нефротоксично дејство.
Диета со ниски протеини - основно за пациенти со нефропатија. Научно е докажано дека голема количина протеинска храна во диетата има дирекно нефротоксично дејство.
Во различни фази на болеста, диетата има свои карактеристики. За микроалбуминарија, протеините во вкупната диета треба да бидат 12-15%, т.е. не повеќе од 1 g на 1 кг телесна тежина.
Ако пациентот страда од висок крвен притисок, треба да го ограничите дневниот внес на сол на 3-5 g (ова е околу една лажичка). Храната не смее да се додава дневни калории не повисоки од 2500 калории.
Во фаза на протеинурија внесот на протеини треба да се намали на 0,7 g на килограм тежина, и сол - до 2-3 g на ден. Од диетата, пациентот треба да ги исклучи сите храна со висока содржина на сол, да даде предност на ориз, овес и гриз, зелка, моркови, компири, некои видови риби. Лебот може да биде само без сол.
Диета во фаза на хронична бубрежна инсуфициенција сугерира намалување на внесот на протеини до 0,3 g на ден и ограничување во исхраната на производи од фосфор. Ако пациентот чувствува „протеинско гладување“, му се препишуваат лекови со есенцијални есенцијални аминокиселини.
За да може исхраната со ниски протеини да биде ефективна (т.е. да го инхибираат прогресијата на склеротичните процеси во бубрезите), присутните лекар мора да постигнат стабилна компензација за метаболизмот на јаглени хидрати и да го стабилизираат крвниот притисок кај пациентот.
Исхраната со малку протеини не само што има предности, туку и свои ограничувања и недостатоци. Пациентот треба систематски да го следи нивото на албумин, елементи во трагови, апсолутен број лимфоцити и црвени крвни клетки. И, исто така, чувајте дневник за храна и редовно прилагодете ја диетата, во зависност од горенаведените индикатори.
Корисно видео
Коментари на експерти за проблеми со бубрезите кај дијабетес во нашето видео:
Дијабетична нефропатија на бубрезите е болест која не може да се излечи при едно патување во болница. Бара интегриран пристап и воспоставен контакт помеѓу пациентот и докторот. Само строга согласност со медицинските упатства може да го подобри клиничкиот статус на пациентот и да го одложи развојот на тешки бубрежни патологии.
Оштетување на бубрезите и нарушено функционирање кај дијабетес
- Ефектот на болеста врз функцијата на бубрезите
- Примарни симптоми на оштетување на бубрезите
- Бубрежна прогресија
- Бубрежна слабост
Бубрезите се еден од најважните органи на човечкото тело. Тие придонесуваат за нормализирање на метаболизмот со отстранување на разни штетни елементи од телото. Бубрезите ја филтрираат крвта, отстрануваат вишок течност од телото и обезбедуваат стабилно функционирање на човечкото тело. Оштетување на бубрезите во дијабетес ги крши сите функции што ги извршува ова тело. Таквата болест се нарекува дијабетична нефропатија. За да се врати функцијата на бубрезите, пациентот мора да се прибегне кон долг процес на лекување, кој се состои од земање специјални лекови и процедури кои ја чистат крвта. Во акутната форма на болеста, можна е и операција за трансплантација на бубрег.
Дијабетесот и бубрезите се комбинација што го нарушува функционирањето на организмот. Секој бубрег се состои од одредени врски наречени гломерули. Тие играат важна улога во процесот на прочистување на плазмата. Прочистената крв поминува специјални тубули, а сите корисни материи и елементи се враќаат во крвотокот. Хемиски отпад и штетни материи остануваат во бубрезите, по што тие се транспортираат во мочниот меур и се мијат надвор од телото. Ова се случува со нормално функционирање на бубрезите, а дијабетесот во раните фази на развој го забрзува овој процес.
Ако болеста штотуку почнува да се развива, тогаш процесот на истекување на штетни материи од телото почнува да се појавува побрзо. Голема количина гликоза поминува низ бубрезите. Тоа, пак, помага да се елиминира голема количина течност. Колку е побрз процесот на истекување, толку е поголем притисокот во бубрежниот гломерули. Зголемената филтрација негативно влијае на функционирањето на бубрезите, и како резултат, тие почнуваат да се истрошуваат.
Бубрезите со дијабетес фаза 1 почнуваат да се деформираат. Прво на сите, wallsидовите на органот почнуваат да се згуснуваат.Ова се случува со сите површини во непосредна близина на бубрезите. Таквото зголемување на големината помага да се намали бројот на капиларите во внатрешноста на гломерулите. Ова доведува до фактот дека бубрезите можат со текот на времето да отстранат помалку и помалку течности, а исчистениот волумен на крв значително се намалува. Таквата болест не станува веднаш забележлива. Ова се должи на присуството во човечкото тело на дополнителни гломерули, кои придонесуваат за стабилизирање на процесот на прочистување на крвта.
Болеста може да трае во хронична форма многу долго. Во исто време, може да се манифестира само кога дополнителни гломерули не можат да се справат со неговата функција. Но, кај некои пациенти, дијабетесот може да има акутна форма и да започне да напредува премногу брзо. Во овој случај, се јавува функционирање не само на бубрезите, туку и на другите органи. Оштетување на бубрезите може да се открие со преземање на тест на крвта. Ако не започнете со третман на откажување на бубрезите кај дијабетес, тогаш болеста лесно може да се трансформира. Овој процес ќе биде забележлив само во последната фаза, кога пациентот ќе има откажување на бубрезите.
Еден од првите знаци на болеста е микроалбуминурија. Оваа повреда може да се утврди со тестови на крв и урина. За време на нормалното функционирање на органот во урината содржи мала количина на протеини - албумин. Со нефропатија, количината на овој протеин драматично се зголемува. Но, во првата фаза на лезијата, многу е тешко да се забележи разликата во количината на протеини. За да се утврди таквото оштетување на бубрезите и дијабетесот, потребни се голем број комплексни дијагностички студии. Ова е уринализа, која се спроведува со собирање течност за целиот ден, со точна индикација за количината на урина која се повлекува во текот на секој час.
За да се направи таква анализа, потребно е некое време, но тогаш тој може да даде точна идеја за присуството и развојот на болеста. Ако анализата покаже дека количината на албумин е многу голема, тогаш ова укажува на оштетување на бубрезите и дијабетес. Но, понекогаш, таквото зголемување на индикаторот може да укаже на чести силни физички напори. За да се потврди или побие дијагнозата, студијата може да се повтори.
Микроалбуминурија е индицирана во уринализата многу порано отколку во тест на крвта. Бидејќи микроалбуминуријата е примарен показател за развој на дијабетес, ако го утврдите неговото присуство неколку години порано отколку што покажуваат плазматските студии, болеста е целосно лекува. Ако оштетувањето на бубрезите кај дијабетес мелитус е откриено веќе со целосен крвен крст, тогаш прогнозата обично е разочарувачка. На таквите пациенти им е препишан посебен курс за одржување на функцијата на бубрезите, но невозможно е да се постигне целосен лек.
Реакцијата на надбубрежните жлезди исто така може да биде знак на дијабетес. Кај пациенти, тумор започнува да се формира, што придонесува за производство на хормони спротивно на инсулин. Овој феномен може да се појави и во 1 и во 2 фази на дијабетес. Примарните симптоми на оштетување на бубрезите на дијабетес вклучуваат надворешни фактори. Пациентите обично започнуваат да добиваат на тежина многу активно во краток временски период. Едно лице започнува да оди во тоалет многу често, количината на испуштена течност се зголемува неколку пати. Пациентот чувствува остра сува уста и жед. Покрај тоа, пациентите обично доживуваат слабост низ целото тело и многу се пот.
Ако болеста не била откриена навремено или третманот не бил започнат, тогаш постепено ќе се развива и, напредувајќи, сè повеќе и повеќе ќе го наруши функционирањето на организмот. Најважниот период во развојот на болеста е првите 5 години. Ако дијабетес мелитус е откриен во оваа фаза, тогаш третманот треба да се преземе без одлагање. Ова не само што ќе се справи со симптомите на болеста, туку и целосно ќе излечи дијабетес.Во случај дека болеста не е откриена или утврдена по одреден период, пациентот има раст на мезангелното ткиво. Овие се клетки кои се наоѓаат помеѓу бубрежните капилари. Нивниот раст предизвикува задебелување на theидовите на органот.
Ткивата што растат, заземаат простор и почнуваат да ги угнетуваат отворените капилари и тубулите. Ваквите неоплазми стануваат слични на големите нодули. Нивното присуство укажува на прогресивно дијабетес на бубрезите - нефропатија. Ако до овој момент гломерулите едноставно обработеа помалку крв, сега тие се целосно заменети и заменети со нодули. Количината на преработена и прочистена плазма се намалува уште повеќе. За да се процени продуктивноста на бубрезите, се прави посебен тест на крвта. Количината на уреа азот во плазмата укажува на нивото на функцијата на бубрезите.
Во време кога болеста е во фаза на прогресија, може да се шири и во други органи. Пациентот развива потешки симптоми на дијабетес. Во овој случај, анализата на урина на пациентот содржи критична протеинска норма, едно лице може да има многу висок крвен притисок и сериозна малаксаност, што е придружено со дефект на многу органи.
Дијабетесот влијае на бубрезите и го нарушува нивното функционирање. Ако болеста не се лекува, тоа не придонесува за забавување на нејзината прогресија, тогаш може да се развие во бубрежна слабост. Ова е една од главните компликации што можат да се појават во телото на пациентот. Компликацијата се развива во фази според следната шема:
- Зголемување на бубрезите до критична големина.
- Зголемена гломеруларна филтрација.
- Задебелување на гломеруларни мембрани и месангиуми.
- Долга пауза во прогресијата на болеста.
- Симптомите не се појавуваат 10-15 години.
- Остра промена во крвниот состав на пациентот после затишјениот период.
- Високо ниво на уреа и креатинин во крвта.
- Критички протеин во урината.
Секоја таква штета се должи на појавата на бубрежна инсуфициенција. Телото на пациентот исто така има зголемена содржина на гликоза и делумно уништување на бубрезите. Причините за оваа трансформација на дијабетес можат да бидат различни. Покрај недостаток на третман, ренална инсуфициенција може да предизвика:
- Артериска хипертензија.
- Наследни фактори.
- Зголемено ниво на маснотии во крвта.
Високиот крвен притисок е многу значаен фактор. Истовремено е количината на гликоза содржана во крвта на пациентот. Навремената нормализација на крвниот притисок може да ја одложи или целосно да ја елиминира трансформацијата на дијабетес во бубрежна слабост. Многу високо ниво на маснотии (содржат холестерол) во крвта придонесува за зголемување на месангиумот. Ова предизвикува нарушена бубрежна функција и предизвикува сите видови компликации кај дијабетес.
Во некои случаи, многу е тешко да се борите против болеста. Наследниот фактор игра голема улога. Ако пациентот во семејството има одреден број роднини кои страдале од дијабетес мелитус или бубрежна слабост, тогаш тој автоматски спаѓа во групата на ризик.
Ова не значи дека болеста нужно ќе се развие и ќе доведе до бубрежна слабост. Но, таков пациент треба однапред да ги следи промените во неговото тело, редовно да полага тестови и да подлежи на дијагностика.
Ако некое лице утврди оштетување на бубрезите, ќе биде потребно да се преземат мерки за лекување што е можно поскоро, бидејќи во овој случај може да се забрза прогресијата на болеста.
Содржина
Бубрезите се витален орган во човечкото тело. Со дијабетес тип 1, оштетување на бубрезите се јавува во 30% од случаите, со дијабетес тип 2 кај 5%. Нарушување на функцијата на бубрезите кај дијабетес мелитус се нарекува - дијабетична нефропатија.
Бубрезите во телото ги извршуваат следниве витални функции:
- Отстранете ја вишокот вода
- Регулирајте ја рамнотежата на водородните јони, ова директно влијае на киселоста на крвта,
- Тие ги отстрануваат растворливи во вода материи, токсини, електролити.
- Бубрезите го регулираат крвниот притисок, рамнотежата вода-сол во организмот и вршат ендокрини функции.
Со дијабетес бубрезите почнуваат да се деформираат, нивните wallsидови се згуснуваат. Проширениот орган помага да се намалат капиларите во гломерулите (гломерулите ја филтрираат течноста). Овие промени доведуваат до фактот дека со текот на времето бубрезите не можат да се справат со својата работа, тие можат да отстранат помалку течност, додека обемот на прочистена крв се намалува.
Патолошкиот процес може да се случи во последно време (асимптоматски), се должи на фактот дека во организмот има дополнителни гломерули кои ги стабилизираат процесите на прочистување на крвта. Болеста може да се манифестира откако дополнителни гломерули престанат да се справат со работа. Во овој случај, постои повреда на функционирањето не само на бубрезите, туку и на другите органи.
Покрај високата содржина на шеќер, следниве фактори влијаат на функционирањето на бубрезите:
- Голема количина „лош“ холестерол во крвта,
- Генетска предиспозиција
- Висок крвен притисок.
Патологии на бубрезите се поделени во 3 главни типа:
- Ангиопатија - се јавува оштетување на главните садови, првенствено се формира прогресивна атеросклероза (типично кај дијабетес тип 2). Вазоконстрикција формира исхемија (кислородно гладување) на бубрезите. Клетките што се одговорни за крвниот притисок се особено подложни на исхемија. Поради оваа причина, се развива хипертензија (висок крвен притисок),
- Дијабетична нефропатија - е погоден апаратот за филтрирање на бубрезите, а причината е дијабетес тип 1 и тип 2. Развојот на нефропатија зависи од должината на текот на болеста и нејзиниот третман. Како прво, со нефропатија, протеините се наоѓаат во урината, со потежок тек, се придружуваат промени во фундусот и зголемен крвен притисок. Вреди да се напомене дека фундусот е единственото место во телото каде специјалист може да ја испита состојбата на садовите. Идентификуваните промени во окото ќе бидат слични на проблеми во бубрежните крвни садови,
- Хронична инфекција на уринарниот тракт. Лицата со дијабетес имаат намален имунитет, додека вишокот шеќер се акумулира во урината, што го прави богат со хранливи материи за патогена микрофлора. Овие причини ги зголемуваат ризиците од развој на заразен процес.
- Висок крвен притисок (хипертензија),
- Пастоситноста (едемот) се појавува како резултат на стагнација на течност во организмот. Во овој случај, по спиењето, лицето и горните екстремитети на пациентот отекуваат. Во текот на денот, долните екстремитети,
- Откривање на урина. Може да се појави црвена, темно кафеава боја, што значи дека има крв во урината (не заборавајте да се испита за тумор),
- Знаци на генитоуринарна инфекција се чести мокрење, горење и болка при мокрење. Постои болка во влечење во долниот дел на стомакот, перинеумот, урината има непријатен мирис,
- Болката во грбот се појавува ако капсулата на органот е истегната (присуство на камења, оток) или во присуство на инфекција,
- Постојано чешање на кожата. Ако нема осип, симптомот може да укаже на откажување на бубрезите.
Лабораториски знаци на болеста.
- Зголемен број на бели крвни клетки во урината - укажува на воспалителен процес, присуство на инфекција,
- Црвени крвни клетки во урината - укажуваат на присуство на крв во неа. Во комбинација со протеини, тоа укажува на присуство на гломерулонефритис, дијабетична нефропатија (зафатен е апаратот за филтрирање на бубрезите). Изолираното присуство на црвени крвни клетки укажува на механичко оштетување на органот (тумор, ткиво),
- Протеините во урината се најосновниот показател за заболувања на бубрезите,
- Намалување на нивото на хемоглобин. Анемијата може да укаже на откажување на бубрезите,
- Зголемените нивоа на фосфор со намалено ниво на калциум укажуваат на напредна фаза на болеста,
- Зголемувањето на уреата во крвта, калиумот и креатининот укажува на бубрежна слабост.
- Уринализа ─ микроалбуминурија (појава во урината на албумин - протеини во крвта). Важно е да се знае дека пациентите со дијабетес тип 1 после дијабетес трае повеќе од 5 години и сите луѓе со дијабетес тип 2 треба да се тестираат годишно за присуство на микроалбуминурија.
- Екскреторна урографија (Х-зраци преглед со воведување агент за контраст). За време на прегледот, се оценува структурата на бубрезите, уринарниот тракт и интеракцијата на бубрезите со другите органи. Студијата е контраиндицирана кај бубрежна инсуфициенција,
- Скенирање на ултразвук утврди присуство на калкули (камења), неоплазми, знаци на блокада на уринарниот тракт,
- Биопсија на бубрежна пункција - под локална анестезија и ултразвучно набудување, се прави инјекција во бубрезите и се повлекува мало парче бубрежно ткиво (ип натпревари). Ткивото се испитува под микроскоп за патолошки промени,
- СТ-скенирање одредува присуство на тумор, камења, состојба на крвните садови.
Нефропатијата ги предизвикува следниве компликации:
- Ретинопатија - оштетување на садовите на фундусот,
- Невропатија е нарушување на нервниот систем,
- Хронична инфекција на уринарниот тракт
- Бубрежната инсуфициенција е најстрашна компликација.
Во случај на оштетување на бубрезите, луѓето со дијабетес можат да бидат пропишани АКЕ инхибитори (на пример, Беназеприл, Каптоприл, Еналаприл), овие лекови помагаат во намалување на крвниот притисок, нивото на албумин во крвта. АКЕ инхибиторите ја намалуваат смртноста за 50%, како резултат на дијабетична нефропатија.
Но, овие лекови имаат многу несакани ефекти: зголемување на количината на калиум во крвта, силна кашлица и други, ова негативно влијае на функционирањето на бубрезите и срцето. Затоа, АКЕ инхибиторите се заменуваат со блокатори на рецептори на ангиотензин 2 (Лосартан, Валсартан, итн.).
Ако конзервативниот третман е неефикасен. Состојбата на пациентот продолжува да се влошува со екстремни мерки - дијализа (вештачка постапка за прочистување на крвта) и трансплантација на бубрег (трансплантација).
Денес, дијализата има 2 вида однесување:
- Перитонеална дијализа. Катетер што испорачува течност е вметнат во абдоминалната празнина на пациентот. Голема количина на течност е исфрлена преку абдоминалниот wallид, што ги отстранува сите токсини и отпадоци од телото. Постапката се спроведува секој ден, додека е неопходно да се осигура дека медицинската опрема е стерилна, за да не се зарази,
- Хемодијализа (вештачки бубрег). Во болница, пациентот е воведен во артеријата преку цевка преку која се зема крв за чистење со специјален уред за филтрирање. Веќе прочистената крв повторно влегува во телото на пациентот. Хемодијализата го зголемува ризикот од инфекција, го намалува крвниот притисок.
Трансплантацијата на бубрег значително го подобрува здравјето на пациентот, но има недостатоци во оваа операција:
- Можноста за отфрлање на трансплантиран бубрег,
- Скапа работа
- "Новиот" бубрег сè уште е изложен на гликоза,
- Преземањето лекови кои го намалуваат имунитетот (така што бубрезите не раскинуваат) ја комплицираат контролата во текот на дијабетесот.
Пациентите со дијабетес треба внимателно да го следат нивното здравје, да ги извршуваат следниве мерки:
- Контрола на крвниот притисок,
- Редовно мерете го шеќерот во крвта
- Избегнувајте инфекција
- Следете го нивото на „лошиот“ холестерол во крвта.
За да спречите дијабетична нефропатија, треба да го пренесете дијабетесот во фаза на компензација (кога нивото на гликоза е близу до нормалните вредности), мора да следите диета, вежбање. Осигурете се дека инјектираниот инсулин е со добар квалитет.
Лекарите кои се занимаваат со бубрежни заболувања:
- Уролог
- Нефролог - студира патологија на бубрезите, директно филтрирајќи го апаратот на органот. Специјализира во дијабетична нефропатија, нефритис и други болести,
- Специјалист за дијализа
- Транспланталог.
Нефропатијата е најстрашна компликација на дијабетес, што доведува до смрт на човекот. Ако се појават вознемирувачки симптоми, веднаш треба да се јавите кај специјалист.
Остави коментар 2.626
Денес, дијабетичарите честопати се соочуваат со болест како што е дијабетична нефропатија. Ова е компликација што влијае на крвните садови на бубрезите и може да доведе до откажување на бубрезите. Дијабетесот и бубрезите се тесно поврзани, што е потврдено од високата инциденца на нефропатија кај пациенти со дијабетес мелитус. Постојат неколку фази на развој на болеста, кои се карактеризираат со различни симптоми. Третманот е комплексен, а прогнозата во голема мера зависи од напорите на пациентот.
Дијабетичарите ризикуваат да заболат од „дополнителна“ болест - оштетување на садовите на бубрезите.
Дијабетична нефропатија е болест која се карактеризира со патолошко оштетување на бубрежните крвни садови, и се развива против позадината на дијабетес мелитус. Важно е да се дијагностицира болеста навремено, бидејќи постои голем ризик од развој на бубрежна слабост. Оваа форма на компликација е една од најчестите причини за смрт. Не сите видови на дијабетес се придружени со нефропатија, но само првиот и вториот тип. Ваквото оштетување на бубрезите се јавува кај 15 од 100 дијабетичари. Мажите се повеќе склони кон развој на патологија. Кај пациент со дијабетес, со текот на времето, ткивото на бубрезите е лузна, што доведува до повреда на нивните функции.
Само навремена, рана дијагностика и соодветни терапевтски процедури ќе помогне во заздравувањето на бубрезите со дијабетес. Класификацијата на дијабетична нефропатија овозможува да се проследи развојот на симптомите во секоја фаза на болеста. Важно е да се земе предвид фактот дека раните фази на болеста не се придружени со изразени симптоми. Бидејќи е речиси невозможно да се помогне на пациентот во термичка фаза, луѓето кои страдаат од дијабетес треба внимателно да го следат нивното здравје.
Патогенеза на дијабетична нефропатија. Кога некое лице започнува дијабетес, бубрезите почнуваат да функционираат поинтензивно, се должи на фактот дека зголемената количина на гликоза се филтрира преку нив. Оваа супстанца носи многу течности, со што се зголемува товарот на бубрежниот гломерули. Во тоа време, гломеруларната мембрана станува погуста, како и соседното ткиво. Овие процеси со текот на времето доведуваат до поместување на тубулите од гломерулите, што ја нарушува нивната функционалност. Овие гломерули се заменуваат со други. Со текот на времето, се развива слабост на бубрезите и започнува само-труење на телото (уремија).
Оштетување на бубрезите кај дијабетес не се јавува секогаш. Лекарите не можат со целосна сигурност да кажат која е причината за компликациите од овој вид. Само докажано е дека шеќерот во крвта не влијае директно на патологијата на бубрезите кај дијабетес. Теоретичарите сугерираат дека дијабетичната нефропатија е последица на следниве проблеми:
- нарушениот проток на крв прво предизвикува зголемено мокрење и кога растат сврзните ткива, филтрацијата нагло се намалува,
- кога шеќерот во крвта е далеку надвор од нормата, се развиваат патолошки биохемиски процеси (шеќерот ги уништува крвните садови, протокот на крв е нарушен, значително повеќе масти, протеини и јаглени хидрати минуваат низ бубрезите), што доведува до уништување на бубрезите на клеточно ниво, т.е.
- постои генетска предиспозиција за проблеми со бубрезите, што против позадината на дијабетес мелитус (висок шеќер, промени во метаболичките процеси) доведува до нарушување на структурата на бубрезите.
Дијабетес мелитус и хронично заболување на бубрезите не се развиваат за неколку дена, трае 5-25 години. Класификација според фази на дијабетична нефропатија:
- Почетна фаза. Симптомите се целосно отсутни. Дијагностичките процедури ќе покажат зголемен проток на крв во бубрезите и нивна интензивна работа. Полиурија кај дијабетес може да се развие од првата фаза.
- Втора фаза.Симптомите на дијабетична нефропатија сè уште не се појавуваат, но бубрезите почнуваат да се менуваат. Wallsидовите на гломерулите се згуснуваат, растат сврзното ткиво, а филтрацијата се влошува.
- Преферотска фаза. Можеби појавата на првиот знак во форма на периодично зголемен притисок. Во оваа фаза, промените во бубрезите се уште се реверзибилни, нивната работа е зачувана. Ова е последна претклинички стадиум.
- Нефротична фаза. Пациентите постојано се жалат на висок крвен притисок, започнува оток. Времетраење на сцената - до 20 години. Пациентот може да се жали на жед, гадење, слабост, долниот дел на грбот, болка во срцето. Лицето губи тежина, се појавува скратен здив.
- Терминална фаза (уремија). Бубрежната слабост кај дијабетес започнува токму во оваа фаза. Патологијата е придружена со висок крвен притисок, едем, анемија.
Оштетување на садовите на бубрезите кај дијабетес се манифестира со оток, болка во долниот дел на грбот, губење на тежината, апетит, болно мокрење.
Знаци на хронична дијабетична нефропатија:
- главоболки
- мирис на амонијак од усната шуплина,
- болка во срцето
- слабост
- болка за време на мокрење
- губење на силата
- оток
- болка во долниот дел на грбот
- недостаток на желба да се јаде
- влошување на кожата, сувост,
- губење на тежината.
Назад на содржината
Проблемот со бубрезите со дијабетичар не е редок, затоа, во случај на влошување, болки во грбот, главоболки или какво било непријатности, пациентот треба веднаш да се консултира со лекар. Специјалистот собира анамнеза, го прегледува пациентот, по што може да направи прелиминарна дијагноза, за да потврди што е неопходно да се подложи на темелна дијагноза. За да се потврди дијагнозата на дијабетична нефропатија, потребно е да се извршат следниве лабораториски тестови:
- уринализа за креатинин,
- тест за урина на шеќер,
- анализа на урина за албумин (микроалбумин),
- тест на крвта за креатинин.
Албумин се нарекува протеин со мал дијаметар. Кај здрава личност бубрезите практично не го поминуваат во урината, затоа, повреда на нивната работа доведува до зголемена концентрација на протеини во урината. Треба да се има предвид дека не само проблеми со бубрезите влијаат на зголемувањето на албуминот, затоа, врз основа на оваа анализа само, се поставува дијагноза. Повеќе информативно анализирајте го односот на албумин и креатинин. Ако не започнете со третман во оваа фаза, бубрезите ќе почнат да работат полошо со текот на времето, што ќе доведе до протеинурија (големи димензии протеини се визуелизираат во урината). Ова е повеќе карактеристично за дијабетична нефропатија од стадиум 4.
Одредувањето на глукозата во урината на пациенти со дијабетес треба да се зема постојано. Ова овозможува да се забележи дали постои опасност за бубрезите или другите органи. Се препорачува да се следи индикаторот на секои шест месеци. Ако нивото на шеќер е долго време високо, бубрезите не можат да го држат и влегува во урината. Бубрежниот праг е нивото на шеќер што бубрезите веќе не се во состојба да ја држат супстанцијата. Бубрежниот праг се одредува индивидуално за секој лекар. Со возраста, овој праг може да се зголеми. За да се контролираат индикаторите за гликоза, се препорачува да се придржувате до диета и други совети од специјалисти.
Кога бубрезите не успеат, само медицинската исхрана нема да помогне, но во раните фази или да се спречат проблеми со бубрезите, активно се користи диета за бубрези за дијабетес. Исхраната во исхраната ќе помогне во нормализирање на нивото на гликоза и одржување на здравјето на пациентот. Не треба да има многу протеини во исхраната. Се препорачува следнава храна:
- житарки во млеко,
- супи од зеленчук
- салати
- овошје
- термички обработен зеленчук
- млечни производи,
- маслиново масло.
Менито го развива лекар. Земени се предвид индивидуалните карактеристики на секој организам. Важно е да се придржувате до стандардите за употреба на сол, понекогаш се препорачува целосно да се напушти овој производ. Се препорачува месото да се замени со соја.Важно е да може да се избере правилно, бидејќи сојата честопати е генетски модифицирана, што нема да донесе придобивки. Неопходно е да се контролира нивото на гликоза, бидејќи неговото влијание се смета за пресудно за развој на патологија.
Третманот на бубрезите за дијабетес започнува по дијагнозата. Суштината на терапијата е да се спречи понатамошен развој на патолошки процеси и да се одложи прогресијата на болеста. Ситеболести кои се развиваат против позадината на дијабетесот не можат да се лекуваат без контролирање на шеќерот во крвта. Важно е постојано да се следи притисокот. Ако пациентот е на диета, слушајте ги препораките на лекарот, тој воопшто не може да наиде на дијабетична нефропатија, бидејќи развојот на патологија бара најмалку 6 години од почетокот на дијабетесот. Во оваа фаза, само диетата може да биде доволна.
Дијабетичното оштетување на садовите на бубрезите се елиминира со диуретици, бета-блокатори, нормализатори на притисок, антагонисти на калциум.
Како што напредува болеста, сè додека бубрезите не успеат, третманот со фармацевтски производи често е доволен. Се користат АКЕ инхибитори. Овие лекови го намалуваат крвниот притисок. Тие се добри заштитници на срцето и бубрезите. Подобро е да се користат лекови со продолжено изложување. Третман на нефропатија кај дијабетес понекогаш се спроведува:
- диуретици
- антагонисти на калциум
- комбинирани лекови за хипертензија,
- блокатори на ангиотензин,
- бета блокатори.
Ако болеста се дијагностицира во подоцнежните фази, третманот на дијабетична нефропатија се спроведува со хемодијализа или перитонеална дијализа. Овие постапки се спроведуваат ако функциите на телото не може да се одржат. Во секој случај, на таквите пациенти им треба трансплантација на бубрег, по што скоро сите пациенти имаат целосно заздравување од бубрежна слабост.
Секој знае зошто болеста е подобро да се спречи отколку да се лекува. Како превентивна мерка, лекарите препорачуваат дијабетичарите да го одржуваат нивото на шеќер во крвта во нормални граници. За ова, важно е да се следи диета со малку протеини и сол. Се препорачува да се вклучите во физикална терапија. Важно е да се ограничи количината на алкохол; се препорачува целосно отфрлање на алкохолот. Добро е да се откажете од пушењето.
Свечникова Н.В., Саенко-yубарскаја В.Ф., Малиновскаја Л.А Третман на патолошка менопауза, Државна медицинска издавачка куќа на украинскиот ССР - М., 2016. - 88 стр.
Губегритс А.Ја., Линевски Ју.В. Терапевтска исхрана. Киев, издавачка куќа „Средно училиште“, 1989 година.
Розанов, В.В.В.В. Розанов. Собрани дела. Том 9. Шеќер / В.В. Розанов. - М .: Република, 0. - 464 в.- Нора Таненхаус Како да се победи дијабетесот (преведено од англиски: Нора Таненхаус. „Што можете да направите за дијабетес“). Москва, издавачка куќа Крон-Прес, 1997 година, 156 страници, тираж 10.000 примероци.

Дозволете ми да се претставам. Јас се викам Елена. Повеќе од 10 години работам како ендокринолог. Верувам дека во моментов сум професионалец во моето поле и сакам да им помогнам на сите посетители на страницата да решат сложени и не толку задачи. Сите материјали за страницата се собрани и внимателно обработени со цел да се пренесат што е можно повеќе сите потребни информации. Пред да го примените она што е опишано на веб-страницата, секогаш е неопходна задолжителна консултација со специјалисти.
Ефектите на дијабетесот врз функцијата на бубрезите
Високото ниво на шеќер предизвикува компликации во бубрезите на дијабетес. Поради хипергликемија, делови од органот одговорен за филтрација се оштетени.

Крвта се влошува полошо од штетните материи, процесот на излачување на отпадот е нарушен. Интоксикацијата се поставува, во отсуство на соодветни терапевтски мерки, пациентот умира.
Навремената назначена дијализа или трансплантацијата на органи ќе помогне да се спаси животот на пациентот.
Однапред може да се сомневате во развој на болести на бубрезите со дијабетес. Уринализата ќе покаже присуство на протеини, поточно албумин, што пациентот го има во голема концентрација. Следењето на дијабетес помага да се контролира развојот на патологијата.
Нефропатија за дијабетес
Секој ги знае штетните ефекти на високиот шеќер врз васкуларниот систем. Бубрезите не се исклучок. Органот е огромна мрежа на садови и капилари кои се сериозно погодени од хипергликемија.
Овој комплексен систем се нарекува бубрежен гломерули, токму тие секојдневно чистат литри крв од отрови и токсични материи.

Високото ниво на гликоза предизвикува зголемување на притисокот во органот, ја забрзува неговата работа. Бубрезите престануваат да се справат со нивната функција, започнува процесот на уништување на ткивата. Постои бубрежна слабост кај дијабетес.
Причини кои го зголемуваат ризикот од патологија:
Иновации во дијабетес - само пијте секој ден.
- Генетска предиспозиција. Забележано е дека повеќе луѓе со болест во родот, најверојатно, се заболени од нефропатија.
- Присуство на лоши навики.
- Мажите имаат поголема веројатност да ја развијат болеста.
- Инфекции на уринарниот тракт.
- Тенденција на висок крвен притисок.
- Присуство на вишок тежина.
Тешко е да се сомневате во развојот на болеста. Со години луѓето не биле свесни за претстојниот проблем, симптомите на дијабетес и заболувања на бубрезите се целосно отсутни.

Неколку години подоцна, пациентот забележува знаци на интоксикација, изразени:
- Намален апетит. Некогашната силна loveубов за вкусен оброк е остро заменета со одбивање да јаде.
- Летаргија. Неколку слабости и чувство на замор го прогонуваат пациентот.
- Чуден вкус во устата. Непријатните сензации на вкус во усната шуплина предизвикуваат непријатност кај пациентот.
- Често мокрење. Особено во текот на ноќта, патувањата во тоалетот се забележително почести.
Максималните манифестации на болеста се јавуваат помеѓу 15 и 20 години по почетокот. Промените во органот стануваат неповратни, пациентот е измачен од симптоми на тешка интоксикација, оток и хипертензија.
Дијагностика
Неопходно е да се открие заболување на бубрезите кај дијабетес во почетната фаза, во спротивно третманот ќе започне доцна. За ова, се користи анализа за микроалбуминурија, која се изведува за сите дијабетичари најмалку еднаш годишно. Проверка на бубрезите за дијабетес тип 1 се препорачува на годишно ниво, болеста на овој орган кај дијабетес тип 2 треба да се следи на секои 6 месеци.

Кога анализата покажува зголемување од повеќе од 30 mg на ден, се пропишува дополнителна студија - тестот Reberg. Оваа постапка ви овозможува да го оцените функционирањето на бубрежниот гломерули со собирање на урина на час или цел ден. Во исто време, крвта се извлекува од вена и се оценува нивото на креатинин во крвта.
Како да се направи разлика на болести на бубрезите кај дијабетес од пиелонефритис? Постојат неколку начини да го направите ова:
- Тест на крвта. Се истражува присуството на воспаление (бели крвни клетки).
- Уринализата ја покажува содржината на бактерии.
Важна точка е набудувањето на развојот на нефропатија. За да го направите ова, лекарот ги следи промените во албуминот во крвта, протеините во урината. Ако индикаторите постојано растат, промените во бубрезите се клучни, може да се појави крв во урината со дијабетес.
Ваквите промени бараат биопсија на бубрезите. Постапката се спроведува со помош на тенка игла, која зема дел од органот за проучување.
Основата на терапијата лежи во намалувањето на нивото на шеќер, односно во корекција на основната дијагноза. Ендокринолог или терапевт обезбедува сеопфатен третман, помага во намалување на холестеролот и притисокот на пациентот.
Ние нудиме попуст на читателите на нашата страница!

Кога болеста е прогресивна, пациентот почнува да го набудува нефролог. Тој пропишува сеопфатен третман насочен кон спречување на оштетување на бубрезите кај дијабетес. Вклучува корекција на исхраната, пропишани се метаболички процеси, начин на живот, лекови.
Кога фазата на болеста ќе достигне кулминација, потребна е итна дијализа или трансплантација на органи. Овие мерки ќе помогнат да се продолжи животот на пациентот и да му помогне на организмот со откажување на бубрезите.
Тие ја спроведуваат постапката во медицинска установа, по земањето на примерокот, крвта влегува во посебен апарат за прочистување. Потоа се испраќа назад на пациентот. Методот е удобен по тоа што не бара дневна рутина, само 2 или 3 постапки неделно се доволни.
Поефикасен начин е трансплантација на бубрег. Ова е најдобриот третман за откажување на бубрезите кај дијабетес. Вистински недостаток е високата цена и можните компликации по трансплантацијата.
Лекови
Важно е да не се доведе болеста во критична точка, да се следи и спречи болеста.

Со нефропатија, лекарот пропишува сеопфатен третман, вклучува:
- Нормализација на крвниот притисок. АКЕ инхибитори, салуретици, блокатори на калциумови канали - овие групи на лекови се пропишани врз основа на карактеристиките на пациентот, неговата реакција на компонентите.
- Отстранување на холестерол од телото. За таа цел, се пропишани статини.
- Воспоставување на пропустливост на бубрежниот гломерули. Да се запре компликациите на дијабетес во бубрезите не секогаш се добива со горенаведените методи. Во овој случај, погодни се нефротектори кои ќе помогнат да се намали количината на протеини во урината.
- Инфузија терапија. Ви овозможува да ја балансирате рамнотежата на електролитите на телото. Во зависност од недостаток или прекумерна моќност, индицирана е интравенозна администрација на супстанции. Овој метод помага во поддршка на бубрезите со дијабетес.
Секој вид третман се користи и одделно и во комбинација со остатокот.
Народни лекови
Се разбира, невозможно е да се бориме со некоја болест без медицински третман. Но, народните лекови ќе помогнат за понатамошно подобрување на благосостојбата, за минимизирање на воспалителните процеси.


За да го направите ова, подгответе билна инфузија на:
- Кантарион, коприва со цвеќиња од равнец. Билките се приготвува на температура во 250 мл врела вода, земена во лажица наутро и навечер. Третманот се спроведува најмалку 20 дена.
- Лекови од Comfrey, семе од ленено семе и лисја од мечкини се мешаат (во еднакви пропорции). Приготвува на температура во 250 ml врела вода, приемот е дизајниран за еден месец, во мали делови во текот на денот.
- Кора од лубеница инсистираат на 200 мл вода на темно место. Земете неколку пати на ден.
Главната работа што треба да се запамети е дека третманот на бубрежна инсуфициенција кај дијабетес треба да му се довери само на специјалист. Органот е многу чувствителен на употреба на терапевтски агенси, вклучително и билки. Само-финансирањето може да направи многу повеќе.
Вреди да се спомене важна компонента на терапијата - исхраната. Бидејќи компликациите на бубрезите кај дијабетес мелитус се предизвикани од главната дијагноза, нејзините манифестации мора да се минимизираат.

За да го направите ова, гответе храна:
- за двојка
- метод на готвење
- во микробранови печки
- со употреба на калење
- печете во рерната.
Пациентот треба да јаде житарки, зеленчук, месо и риба. Овошје да се јаде во ограничени количини наутро. Внесувањето храна се контролира според количината; не јадете во огромни делови.
Да се користи доволна количина течност, млечни производи (освен масна павлака и крем). Месото и рибата се претпочитаат од сортата без маснотии, основата на диетата треба да биде зеленчук.
Превенција и препораки
Грижата за вашето здравје започнува со дијагностицирање на болести. Навременото откриено заболување на бубрезите кај дијабетес е гаранција за навремени мерки на лекување.

Не заборавајте за:
- Контрола на шеќер. Третманот на дијабетес е неопходен, бидејќи тоа е основната причина за заболувањето.
- Набудување на пораст на притисокот. Индикаторите треба да се одржуваат нормално со помош на лекови.
- Исхрана. Тоа е глукоза што деструктивно влијае на бубрезите, неопходно е да се воспостави диета.
Преземените навремени мерки за борба против главната дијагноза ќе го спречат развојот на нефропатија и влијанието на дијабетесот врз бубрезите. Само лекар може да препише правилна терапија и да го одржува здравјето на пациентот.

Дијабетесот секогаш доведува до фатални компликации.Прекумерниот шеќер во крвта е исклучително опасен.
Аронова С.М. дал објаснувања за третман на дијабетес. Прочитајте го целиот
Теорија: Минимално задолжително
Бубрезите се вклучени во филтрирање на отпадни производи од крвта и нивно отстранување со урина. Тие исто така произведуваат хормон еритропоетин, кој го стимулира појавувањето на црвените крвни зрнца - црвените крвни зрнца.
Крвта периодично поминува низ бубрезите, кои го отстрануваат отпадот од него. Прочистената крв циркулира понатаму. Отровите и метаболичките производи, како и вишокот сол, растворени во голема количина на вода, формираат урина. Се влева во мочниот меур, каде што е привремено складиран.
Секој бубрег содржи околу милион филтри елементи наречени нефрони. Гломерул на мали крвни садови (капилари) е една од компонентите на нефронот. Стапката на гломерна филтрација е важен индикатор што ја одредува состојбата на бубрезите. Се пресметува врз основа на содржината на креатинин во крвта.
Креатининот е еден од производите за дефект што ги излачуваат бубрезите. Во бубрежна инсуфициенција, се акумулира во крвта заедно со други отпадни производи, а пациентот чувствува симптоми на интоксикација. Проблемите со бубрезите можат да бидат предизвикани од дијабетес, инфекција или други причини. Во секој од овие случаи се мери стапката на гломеруларна филтрација за да се процени сериозноста на болеста.




Како влијае на дијабетесот во бубрезите?
Зголемениот шеќер во крвта ги оштетува филтрирачките елементи на бубрезите. Со текот на времето, тие исчезнуваат и се заменуваат со ткиво со лузни, кои не можат да ја исчистат крвта на отпадот. Колку помалку филтерски елементи остануваат, полошо функционираат бубрезите. На крајот, тие престануваат да се справат со отстранување на отпадот и се појавува интоксикација на телото. Во оваа фаза, на пациентот му е потребна терапија за замена за да не умре - дијализа или трансплантација на бубрег.
Пред да умрат целосно, елементите на филтерот стануваат „протекувачки“, тие почнуваат да „протекуваат“. Тие минуваат протеини во урината, што не треба да бидат таму. Имено, албумин во голема концентрација.
Микроалбуминурија е екскреција на албумин во урината во количина од 30-300 мг на ден. Протеинурија - албумин се наоѓа во урината во количина повеќе од 300 мг на ден. Микроалбуминурија може да престане ако третманот е успешен. Протеинурија е посериозен проблем. Се смета за неповратен и сигнал дека пациентот се качил на патот на развој на бубрежна слабост.

Колку е полоша контролата на дијабетесот, толку е поголем ризикот од ренална инсуфициенција на завршна фаза и толку побрзо може да се појави. Шансите за соочување со целосна бубрежна инсуфициенција кај дијабетичарите всушност не се многу големи. Бидејќи повеќето од нив умираат од срцев удар или мозочен удар пред да има потреба од терапија со бубрежна замена. Сепак, ризикот е зголемен за пациенти кај кои дијабетесот е комбиниран со пушење или хронична инфекција на уринарниот тракт.
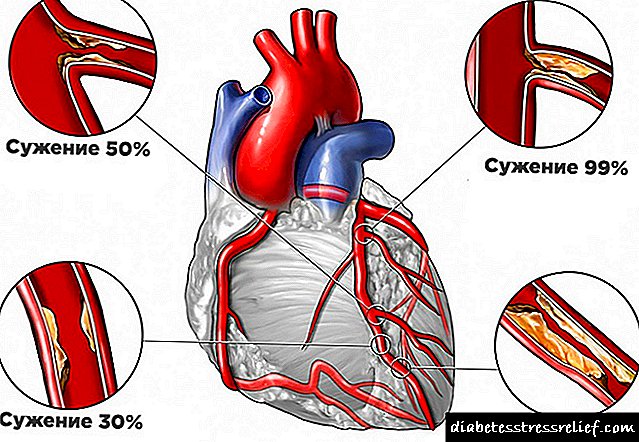
Покрај дијабетична нефропатија, може да има и стеноза на бубрежна артерија. Ова е блокада на атеросклеротични плаки на една или двете артерии кои ги хранат бубрезите. Во исто време, крвниот притисок се зголемува многу. Лековите за хипертензија не помагаат, дури и ако земате неколку видови моќни таблети во исто време.
Стеноза на бубрежна артерија честопати бара хируршки третман. Дијабетесот го зголемува ризикот од оваа болест, затоа што го стимулира развојот на атеросклероза, вклучително и во садовите што ги хранат бубрезите.
Бубрезите од дијабетес тип 2
Обично, дијабетесот тип 2 продолжува тајно неколку години, сè додека не се открие и третира. Сите овие години, компликациите постепено го уништуваат телото на пациентот. Тие не ги заобиколат бубрезите.
Според страниците на англиски јазик, во моментот на дијагностицирање, 12% од пациентите со дијабетес тип 2 веќе имаат микроалбуминурија, а 2% имаат протеинурија. Меѓу пациентите кои зборуваат руски, овие показатели се неколку пати поголеми. Бидејќи Западните граѓани имаат навика редовно да поминуваат превентивни медицински прегледи.Поради ова, тие со поголема веројатност откриваат хронични заболувања.
Дијабетес тип 2 може да се комбинира со други фактори на ризик за развој на хронично заболување на бубрезите:
- висок крвен притисок
- висок холестерол во крвта,
- имало случаи на заболувања на бубрезите кај блиски роднини,
- имало случаи на ран срцев удар или мозочен удар во семејството,
- пушење
- дебелината
- напредна возраст.

Која е разликата помеѓу компликациите во бубрезите кај дијабетес тип 2 и тип 1?
Кај дијабетес тип 1, компликациите во бубрезите обично се развиваат 5-15 години по почетокот на болеста. Во дијабетес тип 2, овие компликации често се идентификуваат веднаш по дијагнозата. Бидејќи дијабетес тип 2 обично трае многу години во латентна форма пред пациентот да забележи симптоми и претпоставки да го провери шеќерот во крвта. Додека не се направи дијагноза и не се започне лекувањето, болеста слободно ги уништува бубрезите и целото тело.
Дијабетес тип 2 е помалку сериозна болест отколку дијабетес тип 1. Сепак, се јавува 10 пати почесто. Пациентите со дијабетес тип 2 се најголемата група на пациенти опремени од центрите за дијализа и специјалисти за трансплантација на бубрези. Епидемијата на дијабетес тип 2 се интензивира низ целиот свет и во земјите што зборуваат руски. Ова ја додава работата на специјалисти кои третираат компликации на бубрезите.
Кај дијабетес тип 1, пациентите кои ја развиле болеста во детството и адолесценцијата најчесто доживуваат нефропатија. За луѓе кои имаат дијабетес тип 1 во зрелоста, ризикот од проблеми со бубрезите не е многу висок.
Симптоми и дијагноза
Во првите месеци и години, дијабетичната нефропатија и микроалбуминурија не предизвикуваат никакви симптоми. Пациентите забележуваат проблеми само кога е приближна терминалната фаза на бубрежна инсуфициенција. Во почетокот, симптомите се нејасни, личат на студ или хроничен замор.
Рани знаци на дијабетична нефропатија:
- слабост, замор,
- заматено размислување
- отекување на нозете
- висок крвен притисок
- чести мокрење,
- честа потреба од ноќевање во тоалетот,
- намалување на дозата на инсулин и таблети за намалување на шеќерот,
- слабост, бледило и анемија,
- чешање на кожата, осип.
Малкумина пациенти може да се сомневаат дека овие симптоми се предизвикани од нарушена бубрежна функција.
Што се случува ако бубрезите престанат да работат со дијабетес?
Дијабетичарите кои се мрзливи редовно да земаат тестови на крв и урина, можат да останат во среќно незнаење до последната фаза, почетокот на терминална бубрежна инсуфициенција. Сепак, на крајот, знаците на интоксикација предизвикани од заболувања на бубрезите стануваат очигледни:
- слаб апетит, губење на тежината,
- кожата е сува и чеша постојано,
- сериозен оток, грчеви во мускулите,
- оток и кеси под очите,
- гадење и повраќање
- нарушена свест.
Зошто шеќерот во крвта е намален за време на дијабетична нефропатија?
Навистина, со дијабетична нефропатија во последната фаза на бубрежна инсуфициенција, нивото на шеќер во крвта може да се намали. Со други зборови, потребата за инсулин се намалува. Неопходно е да се намали нејзината доза, така што нема хипогликемија.
Зошто се случува ова? Инсулинот е уништен во црниот дроб и бубрезите. Кога бубрезите се тешко оштетени, тие ја губат способноста да излачуваат инсулин. Овој хормон останува во крвта подолго и ги стимулира клетките да ја апсорбираат гликозата.
Терминална бубрежна инсуфициенција е катастрофа за дијабетичарите. Способноста да се намали дозата на инсулин е само малку утеха.
Кои тестови треба да се поминат? Како да ги декриптирате резултатите?
За да направите точна дијагноза и да изберете ефикасен третман, треба да поминете тестови:
- протеини (албумин) во урината,
- односот на албумин и креатинин во урината,
- крв креатинин.
Креатининот е еден од разградувачките производи на протеините во кои се вклучени бубрезите. Знаејќи го нивото на креатинин во крвта, како и возраста и полот на една личност, можете да ја пресметате стапката на филтрација на гломеруларот.Ова е важен показател, врз основа на кој се утврдува стадиумот на дијабетична нефропатија и се пропишува третман. Лекарот може да препише и други тестови.
| Концентрацијата на албумин во урината, mg / l | Односот на албумин и креатинин во урината, mg / mol | |
|---|---|---|
| Норма | Под 20 | Под 2,5 (мажи) |
Под 3,5 (жени)
3.5-25.0 (жени)
Во подготовките за тестовите за крв и урина наведени погоре, треба да се воздржите од сериозно физичко напорување и консумирање алкохол 2-3 дена. Во спротивно, резултатите ќе бидат полоши отколку што се.
 Што значи стапката на гломеруларна филтрација на бубрезите?
Што значи стапката на гломеруларна филтрација на бубрезите?
На формата на резултатот од тест на крвта за креатинин, треба да се наведе нормалниот опсег земајќи го предвид вашиот пол и возраст, а треба да се пресмета стапката на гломеруларна филтрација на бубрезите. Колку е поголема стапката, толку подобро.
Што е микроалбуминурија?
Микроалбуминурија е појава на протеин (албумин) во урината во мали количини. Тоа е ран симптом на дијабетично оштетување на бубрезите. Се смета за фактор на ризик за срцев удар и мозочен удар. Микроалбуминуријата се смета за реверзибилна. Преземање лекови, пристојна контрола на гликозата и крвниот притисок може да ја намали количината на албумин во урината во нормала за неколку години.
Што е протеинурија?
Протеинурија е присуство на протеини во урината во големи количини. Многу лош знак. Значи дека срцев удар, мозочен удар или ренална инсуфициенција на бубрезите е скоро зад аголот. Бара итен интензивен третман. Покрај тоа, може да се испостави дека времето за ефикасен третман веќе е пропуштено.
Ако најдете микроалбуминурија или протеинурија, треба да се консултирате со лекар кој лекува бубрези. Овој специјалист се нарекува нефролог, да не се меша со невролог. Бидете сигурни дека причината за протеините во урината не е заразна болест или оштетување на бубрезите.
Може да испадне дека причината за лошиот резултат на анализата е преоптоварување. Во овој случај, повторната анализа по неколку дена ќе даде нормален резултат.
Како холестеролот во крвта влијае на компликациите во бубрезите на дијабетес?
Официјално се верува дека покачениот холестерол во крвта го стимулира развојот на атеросклеротични плаки. Атеросклерозата истовремено влијае на многу садови, вклучувајќи ги и оние преку кои крвта тече во бубрезите. Разбирливо е дека дијабетичарите треба да земаат статини за холестерол, а тоа ќе го одложи развојот на бубрежна слабост.
Сепак, хипотезата за заштитен ефект на статините врз бубрезите е контроверзна. И сериозни несакани ефекти на овие лекови се добро познати. Преземањето на статини има смисла да избегнете втор срцев удар ако веќе сте го имале. Се разбира, сигурна превенција од повторлив срцев удар треба да вклучува и многу други мерки, покрај земање таблети за холестерол. Едвај вреди да се пие статини ако немавте срцев удар.
Преминувањето на диета со малку јаглерод обично го подобрува односот на „добар“ и „лош“ холестерол во крвта. Не се нормализира само нивото на гликоза, туку и крвниот притисок. Поради ова, развојот на дијабетична нефропатија е инхибиран. Така што резултатите од крвните тестови за шеќер и холестерол ве задоволуваат вас и завист пријатели, треба строго да следите диета со малку јаглерод. Вие треба целосно да ги напуштите забранетите производи.
Колку често дијабетичарите треба да направат ултразвук на бубрезите?
Ултразвук на бубрезите овозможува да се провери дали има песок и камења во овие органи. Исто така, со помош на прегледот, може да се открие бенигни тумори на бубрезите (цисти).
 Третман на бубрезите со дијабетес: преглед
Третман на бубрезите со дијабетес: преглед
Сепак, ултразвучното скенирање е скоро бескорисно за дијагностицирање на дијабетична нефропатија и следење на ефективноста на нејзиниот третман. Многу е поважно редовно да се земаат тестови на крв и урина, кои се детално опишани погоре.
Дијабетична нефропатија: Класификација
Дијабетична нефропатија е поделена во 5 фази. Последниот се нарекува терминал.Во оваа фаза, на пациентот му е потребна терапија со замена за да се избегне смрт. Може да биде од два вида: дијализа неколку пати неделно или трансплантација на бубрег.
| Сцена | Стапка на гломерна филтрација | Индикатори, ml / мин |
|---|---|---|
| 1 | Нормално или високо | 90 и погоре |
| 2 | Мал пад | 60-89 |
| 3 | Умерено намалена | 30-59 |
| 4 | Прогласен пад | 15-29 |
| 5 | Бубрежна слабост | Под 15 или дијализа |
Обично нема симптоми во првите две фази. Дијабетично оштетување на бубрезите може да се открие само со тестови на крв и урина. Забележете дека ултразвукот на бубрезите не носи голема корист.
Кога болеста напредува во третата и четвртата фаза, може да се појават видливи знаци. Сепак, болеста се развива непречено, постепено. Поради ова, пациентите честопати се навикнуваат на тоа и не го огласуваат алармот. Очигледните симптоми на интоксикација се појавуваат само во четвртата и петтата фаза, кога бубрезите скоро веќе не работат.
- ДН, фаза на МАУ, ЦКД 1, 2, 3 или 4,
- DN, фаза на протеинурија со зачувана бубрежна функција за ослободување на азот, CKD 2, 3 или 4,
- DN, фаза PN, CKD 5, третман на OST.
DN - дијабетична нефропатија, MAU - микроалбуминурија, PN - бубрежна слабост, CKD - хронично заболување на бубрезите, OST - терапија со бубрежна замена.
Протеинурија обично започнува кај пациенти со дијабетес тип 2 и тип 1, со искуство од заболување од 15-20 години. Ако не се лекува, терминалната фаза на бубрежна инсуфициенција може да се појави по уште 5-7 години.
Што да направите ако бубрезите болат со дијабетес?
Прво на сите, треба да бидете сигурни дека тоа му штети на бубрезите. Можеби немате проблем со бубрезите, но остеохондроза, ревматизам, панкреатитис или некоја друга болест што предизвикува сличен синдром на болка. Треба да видите лекар за да ја утврдите точната причина за болката. Невозможно е да го направите тоа сами.
Само-лек може сериозно да наштети. Компликациите на дијабетес во бубрезите обично не предизвикуваат болка, но симптомите на интоксикација наведени погоре. Бубрежни камења, бубрежна колика и воспаление, најверојатно, не се директно поврзани со нарушен метаболизам на гликоза.
Третманот на дијабетична нефропатија има за цел да го спречи или барем да го одложи почетокот на ренална инсуфициенција на завршна фаза, што ќе бара дијализа или трансплантација на органи. Се состои во одржување на добар крвен шеќер и крвен притисок.
Неопходно е да се следи нивото на креатинин во крвта и протеините (албумин) во урината. Исто така, официјалната медицина препорачува да се следи холестеролот во крвта и да се обиде да го намали. Но, многу експерти се сомневаат дека тоа е навистина корисно. Терапевтски чекори за заштита на бубрезите го намалуваат ризикот од срцев удар и мозочен удар.
Што ви е потребно за да земете дијабетес за да ги зачувате бубрезите?
Се разбира, важно е да земате апчиња за да спречите компликации на бубрезите. Дијабетичарите обично се препишуваат на неколку групи лекови:
- Таблетите под притисок се главно АКЕ инхибитори и блокатори на рецептор на ангиотензин-II.
- Аспирин и други агенси за анти-тромбоцити.
- Статини за холестерол.
- Лекови за анемија што може да предизвика откажување на бубрезите.
Сите овие лекови се детално опишани подолу. Сепак, исхраната игра голема улога. Преземањето лекови има многу пати помалку ефект од диетата што дијабетичарот ја набудува. Главната работа што треба да направите е да одлучите за преминот кон диета со малку јаглерод. Прочитајте повеќе подолу.

Не сметајте на народни лекови ако сакате да се заштитите од дијабетична нефропатија. Чај од растенија, инфузии и лушпи се корисни само како извор на течност за превенција и третман на дехидрација. Тие немаат сериозен заштитен ефект врз бубрезите.
Како да се третираат бубрезите за дијабетес?
Како прво, тие користат диета и инсулински инјекции за одржување на шеќерот во крвта што е можно поблизу до нормалното. Одржувањето на глициран хемоглобин HbA1C под 7% го намалува ризикот од протеинурија и бубрежна инсуфициенција за 30-40%.
Користењето на методите на д-р Бернштајн ви овозможува да го одржувате шеќерот стабилно нормален, како кај здравите луѓе, и глициран хемоглобин под 5,5%. Овие показатели веројатно ќе го намалат ризикот од сериозни компликации на бубрезите на нула, иако тоа не е потврдено со официјални студии.




Постојат докази дека со стабилно нормално ниво на гликоза во крвта, бубрезите погодени од дијабетес се лекуваат и се обновуваат. Сепак, ова е бавен процес. Во фазите 4 и 5 на дијабетична нефропатија, генерално е невозможно.
Официјално се препорачува ограничување на протеини и масни животни. Соодветноста на користењето диета со малку јаглерод дискутира подолу. Со нормални вредности на крвниот притисок, внесот на сол треба да биде ограничен на 5-6 g на ден, и на покачено ниво, до 3 g на ден. Всушност, ова не е многу мало.
- Престанете да пушите.
- Проучете ја статијата „Алкохол за дијабетес“ и не пијте повеќе од тоа што е наведено таму.
- Ако не пиете алкохол, тогаш дури и не започнувајте.
- Обидете се да изгубите тежина и секако да не добиете поголема тежина.
- Разговарајте со вашиот лекар за тоа каква физичка активност е соодветна за вас и вежбајте.
- Имајте домашен крвен притисок и редовно мерете го крвниот притисок со него.
Нема магични таблети, тинктури, па дури и повеќе, народни лекови кои можат брзо и лесно да ги обноват бубрезите погодени од дијабетес.
Чајот со млеко не помага, туку штети, затоа што млекото го крева шеќерот во крвта. Каркаде е популарен чај пијалок кој не помага повеќе од пиење чиста вода. Подобро дури и не пробајте народни лекови, со надеж дека ќе ги излечите бубрезите. Само-лекувањето на овие органи за филтрирање е исклучително опасно.
Кои лекови се пропишани?
Пациентите кои откриле дијабетична нефропатија во една или друга фаза обично користат неколку лекови во исто време:
- таблети за хипертензија - 2-4 типа,
- холестерол статини
- антипроценети агенси - аспирин и дипиридамол,
- лекови кои врзуваат вишок фосфор во организмот,
- можеби друг лек за анемија.
Преземањето бројни апчиња е најлесното нешто што можете да направите за да го избегнете или одложите почетокот на бубрежна инсуфициенција на завршна фаза. Проверете го чекор-по-чекор план за третман на дијабетес тип 2 или систем за контрола на дијабетес тип 1. Внимателно следете ги препораките. Транзицијата кон здрав начин на живот бара посериозни напори. Сепак, тоа мора да се спроведе. Нема да работи за да се ослободите од лекови ако сакате да ги заштитите бубрезите и да живеете подолго.
Кои апчиња за намалување на шеќерот во крвта се погодни за дијабетична нефропатија?
За жал, најпопуларниот лек метформин (Siofor, Glucofage) треба да се исклучи веќе во раните фази на дијабетична нефропатија. Не може да се земе ако пациентот има гломеруларна стапка на филтрација од 60 ml / мин, а уште помалку. Ова одговара на креатининот во крвта:
- за мажи - над 133 μmol / l
- за жени - над 124 микромол / л
Потсетете се дека колку е поголем креатининот, толку е полошо работата на бубрезите и пониска стапка на гломеруларна филтрација. Веќе во рана фаза на бубрежни компликации на дијабетес, метформин треба да се исклучи од режимот на третман за да се избегне опасна млечна ацидоза.
Официјално, на пациентите со дијабетична ретинопатија им е дозволено да земаат лекови што предизвикуваат панкреасот да произведува повеќе инсулин. На пример, Diabeton MV, Amaryl, Maninil и нивните аналози. Сепак, овие лекови се на списокот на штетни апчиња за дијабетес тип 2. Тие го осиромашуваат панкреасот и не ја намалуваат смртноста на пациентите, па дури и ја зголемуваат. Подобро е да не ги користите. Дијабетичарите кои развиваат компликации во бубрезите, треба да ги заменат апчиња за намалување на шеќерот со инјекции со инсулин.
Може да се земат некои лекови за дијабетес, но внимателно, како што е договорено со вашиот лекар.Како по правило, тие не можат да обезбедат доволно добра контрола на нивото на гликоза и не даваат можност да одбијат инсулински инјекции.
Какви апчиња за притисок треба да земам?
Апчиња за хипертензија се многу важни, кои припаѓаат на групите на инхибитор ACE или блокатори на рецептор на ангиотензин-II. Тие не само што го намалуваат крвниот притисок, туку и обезбедуваат дополнителна заштита на бубрезите. Преземањето на овие лекови помага да се одложи почетокот на бубрежна инсуфициенција на крајната фаза.
Обидете се да го задржите крвниот притисок под 130/80 mm Hg. Уметност. За ова, обично треба да користите неколку видови на лекови. Започнете со ACE инхибитори или блокатори на рецептори на ангиотензин-II. Исто така, тие се дополнети со лекови од други групи - бета-блокатори, диуретици (диуретици), блокатори на калциумови канали. Побарајте од докторот да ви препише лесни комбинирани апчиња кои содржат 2-3 активни супстанции под една обвивка за администрација еднаш дневно.
АКЕ инхибитори или блокатори на рецептори на ангиотензин-II на почетокот на третманот може да го зголемат нивото на креатинин во крвта. Разговарајте со вашиот лекар за тоа колку е сериозно ова. Најверојатно, нема да мора да го откажете лекот. Исто така, овие лекови можат да го зголемат нивото на калиум во крвта, особено ако ги комбинирате едни со други или со диуретик.
Многу висока концентрација на калиум може да предизвика срцев удар. За да го избегнете тоа, не треба да комбинирате АКЕ инхибитори и блокатори на рецептори на ангиотензин-II, како и лекови наречени диуретици кои штедат калиум. Тестовите на крвта за креатинин и калиум, како и урина за протеини (албумин) треба да се прават еднаш месечно. Немојте да бидете мрзливи да го направите ова.
Не употребувајте по ваша иницијатива статини за холестерол, аспирин и други анти-тромбоцитни агенси, лекови и додатоци во исхраната за анемија. Сите овие апчиња можат да предизвикаат сериозни несакани ефекти. Разговарајте со вашиот лекар за потребата да ги земете. Исто така, лекарот треба да се справи со изборот на лекови за хипертензија.
Задача на пациентот не е да се мрзливи редовно да полагаат тестови и, доколку е потребно, да се консултираат со лекар за да го поправите режимот на лекување. Вашата главна алатка за постигнување добра гликоза во крвта е инсулин, а не апчиња за дијабетес.
Како да се лекувате ако ви е дијагностицирана дијабетична нефропатија и има многу протеини во урината?
Вашиот лекар ќе ви препише неколку видови на лекови кои се опишани на оваа страница. Сите пропишани апчиња треба да се земаат секој ден. Ова може да ја одложи кардиоваскуларната несреќа за неколку години, потребата да се подложи на дијализа или трансплантација на бубрег.
Д-р Бернштајн препорачува префрлување на диета со малку јаглерод, ако развојот на компликации во бубрезите на дијабетес сè уште не ја поминала точката на враќање. Имено, стапката на гломерна филтрација не треба да биде пониска од 40-45 ml / мин.
Добрата контрола на дијабетес почива на три столба:
- После диета со малку јаглерод.
- Често мерење на шеќер во крвта.
- Инјекции на уредно избрани дози на продолжен и брз инсулин.
Овие мерки овозможуваат одржување на стабилно нормално ниво на гликоза, како кај здравите луѓе. Во овој случај, развојот на дијабетична нефропатија запира. Покрај тоа, против позадината на стабилно нормалниот шеќер во крвта, заболените бубрези можат со текот на времето да ја обноват својата функција. Ова значи дека стапката на филтрација на гломерулата ќе се искачи, а протеините ќе исчезнат од урината.
Сепак, постигнувањето и одржувањето добра контрола на дијабетесот не е лесна задача. За да се справат со тоа, пациентот мора да има висока дисциплина и мотивација. Можеби сте инспирирани од личниот пример на д-р Бернштајн, кој целосно се ослободи од протеините во урината и ја врати нормалната функција на бубрезите.

Без преминување на диета со малку јаглерод, генерално е невозможно да се врати шеќерот во нормала. За жал, диетите со малку јаглерод се контраиндицирани за дијабетичари кои имаат ниска стапка на гломеруларна филтрација и уште повеќе, тие развија терминална фаза на бубрежна инсуфициенција.Во овој случај, треба да се обидете да извршите трансплантација на бубрег. Прочитајте повеќе за оваа операција подолу.
Што треба да направи пациент со дијабетична нефропатија и висок крвен притисок?
Преминувањето во диета со малку јаглерод го подобрува не само шеќерот во крвта, туку и холестеролот и крвниот притисок. За возврат, нормализирањето на гликозата и крвниот притисок го спречува развојот на дијабетична нефропатија.
Меѓутоа, ако откажувањето на бубрезите се разви во напредна фаза, премногу е доцна да се префрлите на диета со малку јаглерод. Останува само да се земат апчиња пропишани од лекарот. Вистинска шанса за спасение може да се даде со трансплантација на бубрег. Ова е детално опишано подолу.
Од сите лекови за хипертензија, АКЕ инхибиторите и блокаторите на рецептори на ангиотензин-II се најдобри кои ги штитат бубрезите. Треба да земете само една од овие лекови, тие не можат да се комбинираат едни со други. Сепак, може да се комбинира со употреба на бета-блокатори, диуретични лекови или блокатори на калциумови канали. Обично, се пропишуваат удобни таблети за комбинација, кои содржат 2-3 активни супстанции под една обвивка.
Кои се добри народни лекови за лекување на бубрези?
Сметајќи на билки и други народни лекови за проблеми со бубрезите е најлошото нешто што можете да го направите. Традиционалната медицина воопшто не помага од дијабетична нефропатија. Останете подалеку од шарлатаните кои ве уверуваат поинаку.
Фановите на народни лекови брзо умираат од компликации на дијабетес. Некои од нив умираат релативно лесно од срцев удар или мозочен удар. Други пред смртта успеваат да страдаат од проблеми со бубрезите, гнили нозе или слепило.
Меѓу народните лекови за дијабетична нефропатија се линконите, јагодите, камилиците, брусницата, роуанското овошје, колковите од роза, хлебните, пупки од бреза и лисјата на сув грав. Од наведените хербални лекови, подготвени се чаеви и лушпи. Повторуваме дека тие немаат вистински заштитен ефект врз бубрезите.
Интересирајте се за додатоци во исхраната за хипертензија. Ова е, пред сè, магнезиум со витамин Б6, како и таурин, коензим Q10 и аргинин. Тие носат корист. Тие можат да се земат во прилог на лекови, но не и на нивно место. Во тешки фази на дијабетична нефропатија, овие додатоци може да бидат контраиндицирани. Разговарајте со вашиот лекар за ова.
Како да се намали креатининот во крвта кај дијабетес?
Креатининот е еден вид отпад што бубрезите го отстрануваат од телото. Колку е поблиску до нормалниот крвен креатинин, толку подобро функционираат бубрезите. Болните бубрези не можат да се справат со излачувањето на креатинин, поради што се акумулира во крвта. Врз основа на резултатите од анализата на креатинин, се пресметува стапка на гломерна филтрација.
За да се заштитат бубрезите, дијабетичарите често се пропишани таблети наречени АКЕ инхибитори или блокатори на рецептори на ангиотензин-II. Првиот пат кога ќе започнете да ги земате овие лекови, нивото на креатинин во крвта може да се зголеми. Сепак, подоцна веројатно ќе се намали. Ако вашето ниво на креатинин се зголеми, разговарајте со вашиот лекар за тоа колку е сериозно ова.
Дали е можно да се врати нормалната стапка на гломеруларна филтрација на бубрезите?
Официјално се верува дека стапката на филтрација на гломерулацијата не може да се зголеми откако значително се намали. Сепак, веројатно е дека функцијата на бубрезите кај дијабетичарите може да се врати. За да го направите ова, треба да одржите стабилен нормален шеќер во крвта, како кај здравите луѓе.
Оваа цел можете да ја постигнете со чекор-по-чекор режим на третман на дијабетес тип 2 или систем за контрола на дијабетес тип 1. Сепак, ова не е лесно, особено ако веќе се развиени компликации на дијабетес во бубрезите. Пациентот треба да има висока мотивација и дисциплина за секојдневно придржување кон режимот.
Ве молиме имајте предвид дека ако развојот на дијабетична нефропатија ја помина точката на враќање, тогаш е предоцна да се префрлите на диета со малку јаглерод. Поентата без враќање е стапката на гломерна филтрација од 40-45 ml / мин.
Дијабетична нефропатија: Диета
Официјално се препорачува да се одржи глициран хемоглобин под 7%, со употреба на диета која ги ограничува протеините и животинските масти. Како прво, тие се обидуваат да го заменат црвеното месо со пилешко, а уште подобро со растителни извори на протеини. Исхраната со малку маснотии со малку маснотии (диета бр.9) е дополнета со инсулински инјекции и лекови. Ова мора да се направи внимателно. Колку повеќе бубрежна функција е нарушена, толку се пониски потребните дози на инсулин и таблети, толку е поголем ризикот од предозирање.
Многу лекари веруваат дека диетата со малку јаглерод штети на бубрезите и го забрзува развојот на дијабетична нефропатија. Ова е тешко прашање, мора внимателно да се разбере. Бидејќи изборот на диета е најважната одлука што треба да ја преземат дијабетичарите и нивните роднини. Сè зависи од исхраната кај дијабетес. Лековите и инсулинот играат многу помала улога.
Во јули 2012 година, во клиничкиот журнал на Американското здружение за нефрологија беше објавена статија на англиски јазик за споредба на ефектите врз бубрезите на диета со малку јаглехидрати и маснотии. Резултатите од студијата, во кои биле вклучени 307 пациенти, докажале дека диетата со малку јаглерод не штети. Тестот беше спроведен од 2003 до 2007 година. На неа присуствуваа 307 лица кои се дебели и сакаат да изгубат тежина. На половината од нив им е доделена диета со малку јаглерод, а другата половина имаат диета со малку калории, со ограничени маснотии.
Учесниците беа забележани во просек 2 години. Редовно се мереа серумскиот креатинин, уреа, дневниот волумен на урина и ослободувањето на албумин, калциум и електролити на урина. Исхраната со малку јаглерод го зголеми секојдневното производство на урина. Но, нема знаци на намалување на стапката на филтрација на гломерула, формирање на камен во бубрег или омекнување на коските како резултат на недостаток на калциум.




Немаше разлика во губење на тежината помеѓу учесниците во обете групи. Сепак, за пациенти со дијабетес, диетата со малку јаглерод е единствената опција да се задржи стабилен нормален шеќер во крвта, за да се избегнат неговите скокови. Оваа диета помага во контролирање на нарушен метаболизам на гликоза, без оглед на ефектот врз телесната тежина.
Во исто време, диетата ограничена со маснотии, преоптоварена со јаглени хидрати, несомнено е штетна за дијабетичарите. Студијата опишана погоре вклучуваше луѓе без дијабетес. Не дава можност да се одговори на прашањето дали диетата со малку јаглерод го забрзува развојот на дијабетична нефропатија, ако веќе започнала.
Информации од д-р Бернштајн
Сè што е прикажано подолу, е личната практика на д-р Бернштајн, која не е поддржана од сериозно истражување. Кај лица со здрави бубрези, стапката на филтрација на гломерула е 60-120 ml / мин. Високата гликоза во крвта постепено ги уништува елементите на филтерот. Поради ова, стапката на гломерна филтрација се намалува. Кога се спушти на 15 ml / min и подолу, пациентот бара дијализа или трансплантација на бубрег за да избегне смрт.
Д-р Бернштајн верува дека диетата со малку јаглерод може да се препише ако стапката на филтрација на гломерула е поголема од 40 ml / мин. Целта е да се намали шеќерот во нормала и да се задржи стабилно нормален 3,9-5,5 mmol / L, како кај здравите луѓе.
За да ја постигнете оваа цел, не треба само да следите диета, туку да го користите целиот режим на третман чекор-по-чекор за дијабетес тип 2 или програма за контрола на дијабетес тип 1. Опсегот на активности вклучува диета со малку јаглерод, како и инјекции со инсулин со мала доза, земање апчиња и физичка активност.
Кај пациенти кои постигнале нормално ниво на гликоза во крвта, бубрезите почнуваат да се опоравуваат, а дијабетичната нефропатија може целосно да исчезне. Сепак, ова е можно само ако развојот на компликации не помина премногу. Гломеруларна стапка на филтрација од 40 ml / мин е вредност на прагот. Доколку се постигне тоа, пациентот може да следи само диета со ограничување на протеини. Бидејќи диетата со малку јаглерод може да го забрза развојот на ренална инсуфициенција на завршна фаза.




Повторуваме дека можете да ги користите овие информации на ваш сопствен ризик. Можеби диетата со малку јаглерод штети на бубрезите и со повисока стапка на гломерна филтрација од 40 ml / мин. Не се спроведени формални студии за неговата безбедност за дијабетичарите.
Не ограничувајте се на диети, туку користете го целиот спектар на мерки за да ги одржите вашите нивоа на гликоза во крвта стабилна и нормална. Особено, дознајте како да го нормализирате шеќерот наутро на празен стомак. Тестовите на крв и урина за да се провери функцијата на бубрезите не треба да се преземаат после тешки физички напори или пиење. Почекајте 2-3 дена, во спротивно резултатите ќе бидат полоши отколку што се навистина.
Колку долго дијабетичарите живеат во хронична бубрежна инсуфициенција?
Размислете за две ситуации:
- Гломеруларната стапка на филтрација на бубрезите сè уште не е многу намалена.
- Бубрезите повеќе не работат, пациентот се лекува со дијализа.
Во првиот случај, можете да се обидете да го одржите шеќерот во крвта стабилно нормален, како кај здравите луѓе. За повеќе информации, видете го чекор-по-чекор план за третман на дијабетес тип 2 или систем за контрола на дијабетес тип 1. Внимателно спроведување на препораките ќе овозможи да се забави развојот на дијабетична нефропатија и други компликации, па дури и да се врати идеалното функционирање на бубрезите.
Ивотниот век на дијабетичарот може да биде ист како кај здравите луѓе. Тоа е многу зависно од мотивацијата на пациентот. Следењето на препораките за лекување на д-р Бернштајн секој ден бара извонредна дисциплина. Сепак, нема ништо невозможно во ова. Мерките за контрола на дијабетесот трае 10-15 минути на ден.

Expectивотниот век на дијабетичарите третирани со дијализа зависи од тоа дали тие имаат изгледи да чекаат за трансплантација на бубрег. Постоењето на пациенти кои се подложени на дијализа е многу болно. Бидејќи тие имаат постојано лошо здравје и слабост. Исто така, тесниот распоред на постапки за чистење ги лишува од можноста да водат нормален живот.
Официјални американски извори велат дека 20% од пациентите кои се подложени на дијализа годишно одбиваат понатамошни процедури. Така, тие во суштина извршуваат самоубиство заради неподносливите услови во нивниот живот. Луѓето со ренална инсуфициенција во крајна фаза се држат до живот ако имаат надеж дека имаат трансплантација на бубрег. Или ако сакаат да завршат некој бизнис.
Трансплантација на бубрег: предности и недостатоци
Трансплантација на бубрег им овозможува на пациентите подобар квалитет на живот и подолг живот од дијализата. Главната работа е дека приврзаноста кон местото и времето на постапките за дијализа исчезнува. Благодарение на ова, пациентите имаат можност да работат и патуваат. По успешна трансплантација на бубрег, ограничувањата во исхраната можат да се релаксираат, иако храната треба да остане здрава.
Недостатоците на трансплантацијата во однос на дијализата се хируршки ризик, како и потребата од земање на имуносупресивни лекови кои имаат несакани ефекти. Невозможно е однапред да се предвиди колку години ќе трае трансплантацијата. И покрај овие недостатоци, повеќето пациенти избираат операција наместо дијализа, доколку имаат можност да добијат донаторски бубрег.
 Трансплантацијата на бубрег обично е подобра од дијализата.
Трансплантацијата на бубрег обично е подобра од дијализата.
Колку помалку време пациентот троши на дијализа пред трансплантацијата, толку е подобра прогнозата. Идеално, треба да се направи операција пред да биде потребна дијализа. Трансплантација на бубрег се врши за пациенти кои немаат карцином и заразни заболувања. Операцијата трае околу 4 часа. За време на тоа, сопствените филтрирани органи на пациентот не се отстрануваат. Бубрегот на донаторот е поставен во долниот дел на стомакот, како што е прикажано на сликата.
Кои се карактеристиките на постоперативниот период?
После операцијата, потребни се редовни прегледи и консултации со специјалисти, особено во текот на првата година. Во првите месеци, тестовите на крвта се прават неколку пати неделно. Понатаму, нивната фреквенција се намалува, но редовните посети на медицинска установа сепак ќе бидат потребни.
Повторно отфрлање на бубрезите може да се појави и покрај употребата на имуносупресивни лекови. Нејзините знаци: треска, намален волумен на урина, оток, болка во бубрезите. Важно е да се преземат мерки на време, да не се пропушти моментот, итно да се јавите на лекар.
Willе биде можно да се вратат на работа приближно за 8 недели. Но, секој пациент има своја индивидуална состојба и брзина на закрепнување по операцијата. Се препорачува да се следи диета со ограничување на јадење сол и маснотии. Пијте многу течности.
Мажите и жените кои живеат со трансплантиран бубрег, честопати успеваат да имаат дури и деца. На жените им се препорачува да забременат не порано од една година по операцијата.
Колку долго може да преживее трансплантација на бубрег?
Грубо кажано, успешна трансплантација на бубрег го продолжува животот на дијабетичар за 4-6 години. Поточен одговор на ова прашање зависи од многу фактори. 80% од дијабетичарите по трансплантација на бубрег живеат најмалку 5 години. 35% од пациентите успеваат да живеат 10 години или подолго. Како што можете да видите, шансите за успех во работењето се значителни.
Фактори на ризик за низок животен век:
- Дијабетичарот чекаше долго време за трансплантација на бубрег, беше третирана со дијализа 3 години или подолго.
- Возраста на пациентот за време на операцијата е постара од 45 години.
- Искуството од дијабетес тип 1 е 25 години или повеќе.
Бубрегот од жив донатор е подобар од кадавер. Понекогаш, заедно со кадаверичен бубрег, се пресадува и панкреас. Консултирајте се со специјалисти за предностите и недостатоците на таквата операција во споредба со конвенционалната трансплантација на бубрег.
Откако пресадениот бубрег нормално се вкорени, можете, на ваш сопствен ризик, да преминете на диета со малку јаглерод. Бидејќи тоа е единственото решение да се врати шеќерот во нормала и да се задржи стабилен и нормален. До денес, ниту еден доктор нема да го одобри ова. Меѓутоа, ако следите стандардна диета, гликозата во крвта ќе ви биде висока и ќе прескокне. Со трансплантиран орган, истото може брзо да се случи што веќе се случило кај вашите сопствени бубрези.

Повторуваме дека можете да преминете на диета со малку јаглерод после трансплантација на бубрег само по ваша опасност и ризик. Прво проверете дали имате добра крвна слика за стапката на креатинин и гломеруларна филтрација се над нивото на прагот.
Официјално диета со малку јаглерод за дијабетичари кои живеат со трансплантиран бубрег не е одобрена. Не се спроведени студии за ова прашање. Сепак, на страниците на англиски јазик можете да најдете приказни за луѓе кои искористиле шанса и добиле добри резултати. Тие уживаат во нормален шеќер во крвта, добар холестерол и крвен притисок.

6 коментари за "Дијабетична нефропатија. Бубрезите во дијабетес."
Здраво Моето дете сега има 6 години, болно со дијабетес тип 1 веќе трета година. На следниот преглед е утврдена хипоплазија на левиот бубрег. Дали е тоа веќе компликации на дијабетес? Колку е сериозно ова? Остатокот расте и се развива повеќе или помалку нормално. Не можеме да се свртиме кон нефролог, бидејќи тој не е во нашето село, тешко е да се дојде до него.
пронајдена хипоплазија на левиот бубрег. Дали е тоа веќе компликации на дијабетес? Колку е сериозно ова?
Мислам дека ова не е поврзано со дијабетес и најверојатно не е опасно.
Како и да е, треба да го проучите статијата - http://endocrin-patient.com/diabet-detey/ - и да бидете третирани како што е напишано во него. Во спротивно, вистинските компликации на дијабетес нема да бидат долго. Се започнува со заостанување на растот од врсници, чести настинки и други инфекции. Со текот на времето, компликации може да се појават на нозете, бубрезите и видот.
Добро попладне Глициран хемоглобин 6,9%, по малку физички напор. Шеќе за пости 5,5-5,8. По појадокот, се искачува на 7, а по 2 часа се спушта на 6.1-6.3. Антитела на тироидната жлезда се зголемуваат и неодамна започна со земање на лекот затоа што нивото на Т3 хормон е променето. Постои анемија. Главното прашање: проблемот е во бубрезите, песокот и цистата се мали, болки. И минатата година, чешање на кожата. Читам сè на вашата страница за откажување на бубрезите.Изнајмување, се разбира, хормони на Ц-пептидот. Јас разбирам дека изборот на лекови може да се направи дури откако ќе направам добар тест на бубрезите?
Постои анемија. Песокот и цистата во бубрезите се мали, болни. И минатата година, чешање на кожата.
Сето ова ве тера да се сомневате дека веќе имате откажување на бубрезите. Ако бевте вие, веднаш ќе земав тестови.
Јас разбирам дека изборот на лекови може да се направи дури откако ќе направам добар тест на бубрезите?
Возраст 64 години, висина 170 см, тежина 79 кг. Болен сум со дијабетес тип 1, моето искуство е 24 години. Инсулин Новорапид, Левемир. Тркачки шеќер цело време, иако се обидувам да го задржам. Сега проблемот и прашањето е дека гломеруларната филтрација е намалена на 52 ml / min, во урината нема протеини. Ако нанесете диета со малку јаглерод, треба да јадете доволно протеини. И лекарот за анализа вели да се ограничи протеинот. Што да правам
гломеруларна филтрација се намали на 52 ml / min. Ако нанесете диета со малку јаглерод, треба да јадете доволно протеини. И лекарот за анализа вели да се ограничи протеинот. Што да правам
Д-р Бернштајн вели дека вредноста на прагот за GFR е 40-45 ml / мин. Ако е повисоко, можете да одите на диета. Исто така, доколку е потребно, инјектирајте малку инсулин, внимателно избирајќи ја дозата за да го задржите шеќерот стабилен 4,0-5,5 mmol / L.
Размислете за тоа што ќе се случи ако не одите на системот за контрола на дијабетес промовиран од оваа страница. До сега сте биле третирани со стандардни методи. Многу помогнавте? Колку мислите дека останува за вас? И што ќе се доживее пред смртта?