Класификација на хипертензија по фази и степени: табела
Хипертензија (основна артериска хипертензија, примарна артериска хипертензија) е хронично заболување кое се карактеризира со продолжено постојано зголемување на крвниот притисок. Хипертензијата обично се дијагностицира со исклучување на сите форми на секундарна хипертензија.
Според препораките на Светската здравствена организација (СЗО), крвниот притисок се смета за нормален, што не надминува 140/90 mm Hg. Уметност. Вишокот на овој индикатор над 140-160 / 90-95 mm RT. Уметност. во мирување со двојно мерење за време на два лекарски прегледи укажува на присуство на хипертензија кај пациентот.
Хипертензијата опфаќа приближно 40% од вкупната структура на кардиоваскуларни заболувања. Кај жени и мажи, се јавува со иста фреквенција, ризикот од развој се зголемува со возраста.
Навремено правилно избраниот третман на хипертензија може да ја забави прогресијата на болеста и да спречи развој на компликации.
Причини и фактори на ризик
Меѓу главните фактори кои придонесуваат за развој на хипертензија, тие ги нарекуваат нарушувања на регулаторната активност на повисоките делови на централниот нервен систем кои ја контролираат работата на внатрешните органи. Затоа, болеста често се развива против позадината на повторениот психо-емоционален стрес, изложеност на вибрации и бучава, како и ноќна работа. Важна улога игра генетска предиспозиција - веројатноста за хипертензија е зголемена во присуство на две или повеќе блиски роднини кои страдаат од оваа болест. Хипертензијата често се развива против позадината на патологии на тироидната жлезда, надбубрежните жлезди, дијабетес мелитус и атеросклероза.
Факторите на ризик вклучуваат:
- менопауза кај жени,
- прекумерна тежина
- недостаток на физичка активност
- старост
- лоши навики
- прекумерна потрошувачка на натриум хлорид, што може да предизвика спазам на крвните садови и задржување на течности,
- неповолни услови на животната средина.
Класификација на хипертензија
Постојат неколку класификации на хипертензија.
Болеста може да има бенигна (бавно напредува) или малигна (брзо напредува) форма.
Во зависност од нивото на дијастолниот крвен притисок, може да се разликуваат хипертензивни заболувања на белите дробови (дијастолен крвен притисок помал од 100 mm Hg), умерена (100–115 mm Hg) и тешка (повеќе од 115 mm Hg).
Во зависност од нивото на зголемување на крвниот притисок, се разликуваат три степени на хипертензија:
- 140–159 / 90–99 mmHg. Уметност.,
- 160–179 / 100-109 mmHg. Уметност.,
- повеќе од 180/110 mm RT. Уметност.
Класификација на хипертензија:
Крвен притисок (БП)
Систолен крвен притисок (mmHg)
Дијастолен крвен притисок (mmHg)
Дијагностика
При собирање на поплаки и анамнеза кај пациенти со сомнителна хипертензија, посебно внимание се посветува на изложеноста на пациентот на неповолни фактори кои придонесуваат за хипертензија, присуство на хипертензивни кризи, нивото на зголемување на крвниот притисок, времетраење на симптомите.
Главниот дијагностички метод е динамичното мерење на крвниот притисок. За да се добијат неограничени податоци, притисокот треба да се мери во мирна околина, да запре физичката активност, јадење, кафе и чај, пушење, како и земање лекови кои можат да влијаат на крвниот притисок за еден час. Мерењето на крвниот притисок може да се изврши во стоечка положба, седејќи или легнато, додека раката на која е поставена манжетната треба да биде на исто ниво со срцето. Кога за прв пат ќе видите лекар, крвниот притисок се мери на двете раце. Повторното мерење се врши по 1-2 минути. Во случај на асиметрија на артериски притисок повеќе од 5 мм жива. Уметност. последователните мерења се вршат на раката каде се добиени повисоки вредности. Ако податоците за повторените мерења се разликуваат, аритметичката средна вредност се зема како точно. Покрај тоа, од пациентот се бара да го измери крвниот притисок дома некое време.
Лабораториското испитување вклучува општа анализа на крв и урина, биохемиски тест на крвта (определување на гликоза, вкупен холестерол, триглицериди, креатинин, калиум). За да се испита бубрежната функција, препорачливо е да се спроведат примероци на урина според Зимницки и според Нечипоренко.
Инструменталната дијагностика вклучува магнетна резонанца на садовите на мозокот и вратот, ЕКГ, ехокардиографија, ултразвук на срцето (утврдено е зголемување на левите оддели). Може да биде потребна и аортографија, урографија, компјутерска или магнетна резонанца на бубрезите и надбубрежните жлезди. Се изведува офталмолошки преглед за да се идентификува хипертензивна ангиоретинопатија, промени во главата на оптичкиот нерв.
Со продолжен тек на хипертензија во отсуство на третман или во случај на малигна форма на болеста, крвните садови на целните органи (мозок, срце, очи, бубрези) се оштетени.
Хипертензија третман
Главните цели на лекување на хипертензија се намалување на крвниот притисок и спречување на компликации. Комплетен лек на хипертензија не е можно, сепак, соодветно лекување на болеста овозможува да се запре прогресијата на патолошкиот процес и да се минимизира ризикот од хипертензивни кризи, полн со развој на сериозни компликации.
Терапијата со лекови на хипертензија е главно употреба на антихипертензивни лекови кои ја инхибираат вазомоторната активност и производството на норепинефрин. Исто така, на пациенти со хипертензија може да им се препишат анти-тромбоцитни агенси, диуретици, намалување на липидите и хипогликемични агенси, седативи. Со недоволна ефикасност на третманот, комбинираната терапија со неколку антихипертензивни лекови може да биде соодветна. Со развојот на хипертензивна криза, крвниот притисок треба да се намали за еден час, инаку се зголемува ризикот од развој на сериозни компликации, вклучително и смрт. Во овој случај, антихипертензивни лекови се инјектираат или во dropper.
Без оглед на стадиумот на болеста, еден од важните методи на лекување на пациентите е диетална терапија. Храната богата со витамини, магнезиум и калиум е вклучена во исхраната, употребата на сол во маса е остро ограничена, исклучени се алкохолни пијалоци, масна и пржена храна. Во присуство на дебелина, треба да се намали калориската содржина на дневната исхрана, да се исклучи шеќерот, слаткарниците и колачи од менито.
На пациентите им се покажува умерена физичка активност: вежби за физиотерапија, пливање, одење. Терапевтската ефикасност има масажа.
Пациентите со хипертензија треба да престанат да пушат. Исто така е важно да се намали изложеноста на стрес. За таа цел, се препорачуваат психотерапевтски практики кои ја зголемуваат отпорноста на стрес, тренираат техники за релаксација. Добар ефект е обезбеден со балнеотерапија.
Ефективноста на третманот се проценува со постигнување на краткорочни (намалување на крвниот притисок на ниво на добра толеранција), среднорочни (спречување на развој или прогресија на патолошки процеси во целните органи) и долгорочни (спречување на развој на компликации, продолжување на животот на пациентот) цели.
Можни компликации и последици
Со продолжен тек на хипертензија во отсуство на третман или во случај на малигна форма на болеста, крвните садови на целните органи (мозок, срце, очи, бубрези) се оштетени. Нестабилното снабдување со крв на овие органи доведува до развој на ангина пекторис, цереброваскуларна несреќа, хеморагичен или исхемичен мозочен удар, енцефалопатија, пулмонален едем, срцева астма, мрежен одвој на мрежницата, аортна дисекција, васкуларна деменција и др.
Навремено правилно избраниот третман на хипертензија може да ја забави прогресијата на болеста и да спречи развој на компликации. Во случај на деби на хипертензија на млада возраст, брза прогресија на патолошкиот процес и тешкиот тек на болеста, прогнозата се влошува.
Хипертензијата опфаќа приближно 40% од вкупната структура на кардиоваскуларни заболувања.
Превенција
За да се спречи развој на хипертензија, се препорачува:
- корекција на прекумерна тежина
- добра исхрана
- откажување од лоши навики,
- соодветна физичка активност
- избегнување на физички и ментален стрес,
- рационализација на работата и одмор.
Патогенезата на хипертензија

Хипертензијата не е реченица!
Одамна е цврсто верувано дека е невозможно целосно да се ослободиме од хипертензијата. За да се чувствувате олеснето, треба постојано да пиете скапи лекови. Дали е ова навистина така? Да разбереме како се третира хипертензијата овде и во Европа.
Зголемување на притисокот, што е главната причина и симптом на хипертензија, се јавува како резултат на зголемување на срцевиот излез на крв во васкуларниот кревет и зголемување на периферната васкуларна отпорност. Зошто се случува ова?
Постојат одредени фактори на стрес кои влијаат на повисоките центри на мозокот - хипоталамусот и медулата oblongata. Како резултат, има нарушувања на тонот на периферните садови, има спазам на артериоли на периферијата - вклучувајќи ги и бубрезите.
Се развива дискинетичен и дисциркулаторен синдром, се зголемува производството на Алдостерон - тој е неврохормон кој учествува во вода-минерален метаболизам и задржува вода и натриум во васкуларниот кревет. Така, обемот на крв што циркулира во садовите се зголемува уште повеќе, што придонесува за дополнително зголемување на притисокот и отекување на внатрешните органи.
Сите овие фактори влијаат на вискозноста на крвта. Станува подебела, исхраната на ткивата и органите е нарушена. Wallsидовите на садовите стануваат погусти, луменот станува потесен - ризикот од развој на неповратна хипертензија е значително зголемен, и покрај третманот. Со текот на времето, ова доведува до еластофиброза и артериосклероза, што пак предизвикува секундарни промени во целните органи.
Пациентот развива миокардна склероза, хипертензивна енцефалопатија, примарна нефроангиосклероза.
Класификација на артериска хипертензија по степен
Таквата класификација во моментот се смета за порелевантна и соодветна отколку по фаза. Главниот индикатор е притисокот на пациентот, неговото ниво и стабилност.
- Оптимално - 120/80 мм. Г.г. Уметност. или пониско.
- Нормално - не може да се додадат повеќе од 10 единици на горниот индикатор, не повеќе од 5 на долниот индикатор.
- Близу до нормалното - индикаторите се движат од 130 до 140 мм. Г.г. Уметност. и од 85 до 90 мм. Г.г. Уметност.
- Хипертензија од I степен - 140-159 / 90-99 mm. Г.г. Уметност.
- Хипертензија од II степен - 160 - 179 / 100-109 мм. Г.г. Уметност.
- Хипертензија од III степен - 180/110 мм. Г.г. Уметност. и горе
Хипертензијата од трет степен, како по правило, е придружена со лезии на други органи, ваквите индикатори се карактеристични за хипертензивна криза и бараат хоспитализација на пациентот со цел да се спроведе итен третман.
Стратификација на ризикот на хипертензија
Постојат фактори на ризик кои можат да доведат до зголемен крвен притисок и развој на патологија. Главните се:
- Индикатори за возраста: за мажи има над 55 години, за жени - 65 години.
- Дислипидемијата е состојба во која е нарушен спектарот на липидите во крвта.
- Дијабетес мелитус.
- Дебелината
- Лоши навики.
- Наследна предиспозиција.
Факторите на ризик секогаш ги разгледува лекарот при преглед на пациентот со цел правилно да се дијагностицира. Беше забележано дека најчесто причина за скокови на крвниот притисок е нервозна презаситеност, зголемена интелектуална работа, особено во текот на ноќта и хронична прекумерна работа. Ова е главниот негативен фактор според СЗО.
Второ е злоупотреба на сол. Белешки на СЗО - ако консумирате повеќе од 5 грама на ден. сол, ризикот од развој на хипертензија се зголемува неколку пати. Нивото на ризик се зголемува ако семејството има роднини кои страдаат од висок крвен притисок.
Ако повеќе од две блиски роднини се подложат на третман за хипертензија, ризикот станува уште поголем, што значи дека потенцијалниот пациент мора строго да ги следи сите препораки на лекарот, да избегнува грижи, да се откаже од лошите навики и да ја следи диетата.
Други фактори на ризик, според СЗО, се:
- Хронична болест на тироидната жлезда,
- Атеросклероза,
- Инфективни заболувања на хроничен тек - на пример, тонзилитис,
- Период на менопауза кај жени,
- Патологија на бубрезите и надбубрежните жлезди.
Споредувајќи ги факторите наведени погоре, индикаторите за притисок на пациентот и нивната стабилност, ризикот е стратифициран за развој на таква патологија како артериска хипертензија. Ако се идентификуваат 1-2 неповолни фактори со хипертензија од прв степен, тогаш се става ризик 1, според препораката на СЗО.
Ако неповолните фактори се исти, но АХ веќе е од втор степен, тогаш ризикот од ниско станува умерен и се означува како ризик 2. Понатаму, според препораката на СЗО, ако се дијагностицира АХХ трет степен и се забележат 2-3 несакани фактори, се утврдува ризик 3 4 подразбира дијагностицирање на хипертензија од трет степен и присуство на повеќе од три неповолни фактори.
Компликации и ризици од хипертензија
Главната опасност од болеста е сериозните компликации на срцето што ги дава. За хипертензија, во комбинација со сериозно оштетување на срцевиот мускул и левата комора, постои дефиниција на СЗО - хипертензија без глас. Третманот е сложен и долг, хипертензијата без глава е секогаш тешка, со чести напади, со оваа форма на болеста веќе се случиле неповратни промени во крвните садови.
Игнорирајќи ги зголемените притисоци, пациентите се ставаат во ризик да развијат вакви патологии:
- Ангина пекторис,
- Миокарден инфаркт
- Исхемичен мозочен удар
- Хеморагичен мозочен удар,
- Белодробен едем
- Ексфолирање на аортна аневризма,
- Ретинален одред,
- Уремија
Ако се појави хипертензивна криза, на пациентот му е потребна итна помош, во спротивно може да умре - според СЗО, токму оваа состојба со хипертензија е што во повеќето случаи доведува до смрт. Ризикот е особено голем за оние луѓе кои живеат сами, а во случај на напад никој не е до нив.
Треба да се напомене дека е невозможно целосно да се излечи артериската хипертензија. Ако хипертензијата од првиот степен во првата фаза започнува строго да го контролира притисокот и да го прилагоди начинот на живот, може да го спречите развојот на болеста и да го запрете.
Но, во други случаи, особено ако придружните патологии се приклучиле на хипертензијата, целосно закрепнување веќе не е можно. Ова не значи дека пациентот треба да стави крај на самиот себе и да се откаже од третманот. Главните мерки се насочени кон спречување на остри скокови на крвниот притисок и развој на хипертензивна криза.
Исто така, важно е да се излечат сите придружни или здружени заболувања - ова значително ќе го подобри квалитетот на животот на пациентот, ќе помогне да се задржи активен и работи сè додека не старее.Речиси сите форми на артериска хипертензија ви овозможуваат да играте спорт, да водите личен живот и да имате добар одмор.
Исклучок е 2-3 степени со ризик од 3-4. Но, пациентот е во состојба да спречи таква сериозна состојба со помош на лекови, народни лекови и ревизија на неговите навики. Специјалист популарно ќе разговара за класификацијата на хипертензијата во видеото во овој напис.
Класификација на болести
Во целиот свет, се користи единствена модерна класификација на хипертензија според нивото на крвниот притисок. Неговото широко распространето усвојување и употреба се заснова на податоци од студии на Светската здравствена организација. Класификација на хипертензија е неопходна за да се утврди понатамошно лекување и можни последици за пациентот. Ако се осврнеме на статистиката, тогаш хипертензијата од прв степен е најчеста. Сепак, со текот на времето, се зголемува зголемувањето на нивото на притисок, што паѓа на возраст од 60 години или повеќе. Затоа, оваа категорија треба да добие поголемо внимание. 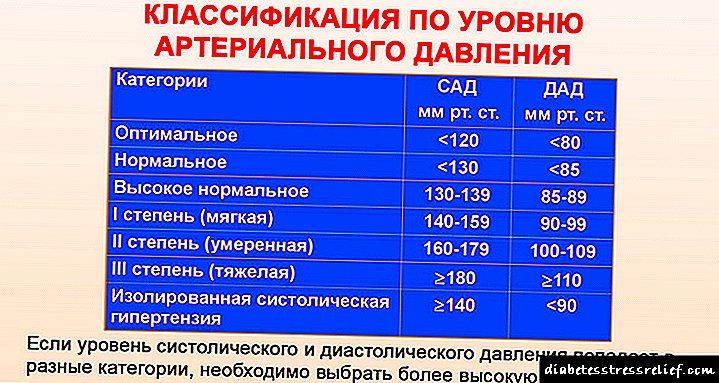
Поделбата на степени според својата суштина содржи и различни пристапи кон третманот. На пример, во третманот на лесна хипертензија, можете да се ограничите на диета, вежбање и исклучување на лоши навики. Додека третманот од трет степен бара употреба на антихипертензивни лекови на ден во значителни дози.
Класификација на нивоата на крвен притисок
- Оптимално ниво: притисок во систола е помал од 120 mm Hg, а во дијастола - помалку од 80 mm. Г.г.
- Нормално: дијабетес во опсег од 120 - 129, дијастолен - од 80 до 84.
- Зголемено ниво: систолен притисок во опсег 130 - 139, дијастолен - од 85 до 89.
- Ниво на притисок поврзан со артериска хипертензија: ДМ над 140, ДД над 90.
- Изолираната систолна варијанта - ДМ над 140 mm Hg, DD под 90.
Класификација според степен на болест:
- Артериска хипертензија од прв степен - систолен притисок во опсег 140-159 mm Hg, дијастолен - 90 - 99.
- Артериска хипертензија од втор степен: дијабетес од 160 до 169, притисок во дијастола 100-109.
- Артериска хипертензија од трет степен - систолна над 180 mm Hg, дијастолна - над 110 mm Hg
Класификација според потеклото
Според класификацијата на хипотензијата на СЗО, болеста е поделена на примарна и секундарна. Примарната хипертензија се карактеризира со постојан пораст на притисок, чија етиологија останува непозната. Секундарна или симптоматска хипертензија се јавува кај болести кои влијаат на артерискиот систем, а со тоа предизвикуваат хипертензија.
Постојат 5 варијанти на примарна артериска хипертензија:
- Патологија на бубрезите: оштетување на садовите или паренхим на бубрезите.
- Патологија на ендокриниот систем: се развива со болести на надбубрежните жлезди.
- Оштетување на нервниот систем, додека има пораст на интракранијален притисок. Интракранијалниот притисок може да биде резултат на повреда или тумор на мозокот. Како резултат на ова, се повредени деловите на мозокот кои се вклучени во одржување на притисок во крвните садови.
- Хемодинамичен: со патологија на кардиоваскуларниот систем.
- Медицински: се карактеризира со труење на организмот со голем број на лекови кои го активираат механизмот на токсични ефекти врз сите системи, особено на васкуларниот кревет.
Класификација на фазите на развој на хипертензија
Почетна фаза. Се однесува на минливо. Важна карактеристика за тоа е нестабилен показател за зголемен притисок во текот на денот. Во овој случај, постојат периоди на зголемување на бројките за нормален притисок и периоди на остар скок во него. Во оваа фаза, болеста може да се прескокне, бидејќи пациентот не може секогаш да се сомнева во клинички покачен притисок, повикувајќи се на временските услови, слаб сон и overstrain. Оштетување на целните органи нема да има. Пациентот се чувствува добро.
 Стабилна фаза. Во исто време, индикаторот се зголемува стабилно и за прилично долг временски период. Со овој пациент ќе се жали на лошо здравје, заматени очи, главоболки. Во текот на оваа фаза, болеста почнува да влијае на целните органи, напредувајќи со времето. Во овој случај, срцето страда пред сè.
Стабилна фаза. Во исто време, индикаторот се зголемува стабилно и за прилично долг временски период. Со овој пациент ќе се жали на лошо здравје, заматени очи, главоболки. Во текот на оваа фаза, болеста почнува да влијае на целните органи, напредувајќи со времето. Во овој случај, срцето страда пред сè.
Склеротична фаза. Се карактеризира со склеротични процеси во артерискиот wallид, како и оштетување на другите органи. Овие процеси се оптеретуваат едни со други, што дополнително ја комплицира ситуацијата.
Класификација на ризик
Класификацијата според факторите на ризик се заснова на симптоми на васкуларни и срцеви оштетувања, како и вклучување на целните органи во процесот, тие се поделени на 4 ризици.
Ризик 1: Се карактеризира со отсуство на вклучување на други органи во процесот, веројатноста за смрт во следните 10 години е околу 10%.
Ризик 2: Веројатноста за смрт во следната деценија е 15-20%, постои лезија на еден орган поврзан со целниот орган.
Ризик 3: Ризикот од смрт е 25-30%, присуство на компликации што ја влошуваат болеста.
Ризик 4: threatивотна опасност поради вклучување на сите органи, ризик од смрт од повеќе од 35%.
Класификација според природата на болеста
Со текот на хипертензија е поделена на бавно-течен (бенигна) и малигна хипертензија. Овие две опции се разликуваат меѓу себе не само од курсот, туку и од позитивниот одговор на третманот.
Бенигна хипертензија се јавува долго време со постепено зголемување на симптомите. Во овој случај, лицето се чувствува нормално. Може да се појават периоди на егзацербации и ремисии, меѓутоа, со текот на времето, периодот на егзацербација не трае долго. Овој вид на хипертензија е подложен на терапија.
Малигната хипертензија е полоша прогноза за животот. Таа напредува брзо, акутно, со брз развој. Малигната форма е тешка за контрола и е тешко за лекување.
Артериска хипертензија според СЗО годишно убива повеќе од 70% од пациентите. Најчесто, причина за смртта е дисецирање на аортна аневризма, срцев удар, бубрежна и срцева слабост, хеморагичен мозочен удар.
Пред 20 години, артериската хипертензија беше сериозна и тешка за лекување на болести кои однесоа животи на голем број луѓе. Благодарение на најновите дијагностички методи и современите лекови, можете да го дијагностицирате раниот развој на болеста и да го контролирате неговиот тек, како и да спречите голем број компликации.
Со навремен комплексен третман, можете да го намалите ризикот од компликации и да го продолжите животот.
Компликации на хипертензија
Компликациите вклучуваат вклучување во патолошкиот процес на срцевиот мускул, васкуларниот кревет, бубрезите, очното јаболко и крвните садови на мозокот. Со оштетување на срцето, може да се појави срцев удар, пулмонален едем, аневризма на срцето, ангина пекторис, срцева астма. Во случај на оштетување на окото, се појавува одвојување на мрежницата, како резултат на која може да се развие слепило.
 Може да се појават и хипертензивни кризи, кои се однесуваат на акутни состојби, без медицинска помош од кои е можна дури и смрт на некое лице. Провоцира нивниот стрес, напнатост, продолжено физичко вежбање, промена на времето и атмосферски притисок. Во оваа состојба се забележуваат главоболки, повраќање, нарушувања на видот, вртоглавица, тахикардија. Кризата се развива нагло, можно е губење на свеста. За време на кризата, може да се развијат други акутни состојби, како што се миокарден инфаркт, хеморагичен мозочен удар, пулмонален едем.
Може да се појават и хипертензивни кризи, кои се однесуваат на акутни состојби, без медицинска помош од кои е можна дури и смрт на некое лице. Провоцира нивниот стрес, напнатост, продолжено физичко вежбање, промена на времето и атмосферски притисок. Во оваа состојба се забележуваат главоболки, повраќање, нарушувања на видот, вртоглавица, тахикардија. Кризата се развива нагло, можно е губење на свеста. За време на кризата, може да се развијат други акутни состојби, како што се миокарден инфаркт, хеморагичен мозочен удар, пулмонален едем.
Артериската хипертензија е една од најчестите и сериозни заболувања. Секоја година, бројот на пациенти стабилно расте. Најчесто станува збор за стари лица, претежно мажи. Класификацијата на хипертензијата има многу принципи кои помагаат да се дијагностицира и лекува болеста навремено. Сепак, треба да се запомни дека болеста е полесно да се спречи отколку да се лекува. Следи дека превенцијата на болести е наједноставниот начин за спречување на хипертензија. Редовното вежбање, откажувањето од лошите навики, урамнотежената диета и здравиот сон можат да ве спасат од хипертензија.
Механизмот на зголемување на крвниот притисок
 Пред тоа, напишавме „горен“, „долен“, „систолен“, „дијастолен“ притисок, што значи ова?
Пред тоа, напишавме „горен“, „долен“, „систолен“, „дијастолен“ притисок, што значи ова?
Систолниот (или „горниот“) притисок е таква сила со која крвта се притиска на wallsидовите на големи артериски крвни садови (таму е дека е исфрлена) за време на компресија на срцето (систола). Всушност, овие артерии со дијаметар од 10-20 мм и должина од 300 мм или повеќе треба да ја „исцедат“ крвта што се исфрла во нив.
Само систолниот притисок се крева во два случаи:
- кога срцето испушта голема количина на крв, што е типично за хипертироидизам - состојба во која тироидната жлезда произведува зголемена количина на хормони кои предизвикуваат срцето да се стекнува силно и често,
- кога е намалена еластичноста на аортата, што е забележано кај постари лица.
Дијастолен („понизок“) е притисок на течности на wallsидовите на големи артериски крвни садови што се јавува при релаксација на срцето - дијастола. Во оваа фаза на срцевиот циклус, се случува следново: големите артерии мора да ја пренесат крвта што влезе во нив во систолата во артериите и артериолите со помал дијаметар. После ова, аортата и големите артерии треба да го спречат срцевиот метеж: додека срцето се релаксира, земајќи крв од вените, големите крвни садови треба да имаат време да се релаксираат во очекување на неговата контракција.
Нивото на артериски дијастолен притисок зависи од:
- Тонусот на вакви артериски пловни објекти (според Ткаченко Б.И. “Нормална човечка физиологија."- М, 2005 година), кои се нарекуваат отпорни садови:
- главно, оние со дијаметар помал од 100 микрометри, артериоли - последните крвни садови пред капиларите (ова се најмалите садови од каде супстанциите продираат директно во ткивата). Тие имаат мускулен слој на кружни мускули, кои се наоѓаат помеѓу различни капилари и се еден вид „чешми“. Кој од овие органи ќе добие повеќе крв (т.е. исхрана), а кој помалку,
- во мала мерка, тонот на средните и малите артерии („дистрибутивни садови“) кои носат крв до органите и се наоѓаат во ткивата, игра улога
- Контракции на срцето: ако срцето премногу често се здивнува, садовите сè уште немаат време да испорачаат еден дел од крв, бидејќи добиваат следниот,
- Количината на крв што е вклучена во циркулацијата на крвта,
- Вискозност на крвта
Изолираната дијастолна хипертензија е многу ретка, главно кај болести на крвните садови.
Најчесто, и систолниот и дијастолниот крвен притисок се зголемуваат. Се случува на следниов начин:
- аорта и големи садови што пумпаат крв, престануваат да се релаксираат,
- да турка крв во нив, срцето треба да се напна
- притисокот се крева, но може да ги повреди само повеќето органи, па садовите се обидуваат да го спречат ова,
- За да го направите ова, тие го зголемуваат мускулниот слој - така што крвта и крвта ќе дојдат на органи и ткива не во еден голем поток, туку во „тенок поток“,
 работата на затегнати васкуларни мускули не може да се одржи долго време - телото ги заменува со сврзно ткиво, кое е поотпорно на штетниот ефект на притисок, но не може да го регулира луменот на садот (како што правеле мускулите),
работата на затегнати васкуларни мускули не може да се одржи долго време - телото ги заменува со сврзно ткиво, кое е поотпорно на штетниот ефект на притисок, но не може да го регулира луменот на садот (како што правеле мускулите),- заради ова, притисокот, кој претходно се обидуваше некако да се регулира, сега станува постојано зголемен.
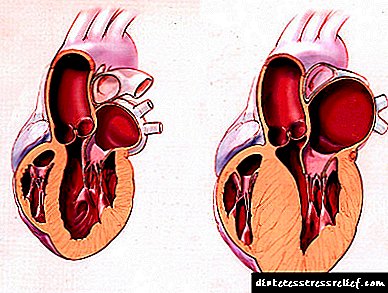
Кога срцето ќе започне да работи против висок крвен притисок, туркајќи крв во садовите со задебелена мускулна wallид, неговиот мускулен слој исто така се зголемува (ова е честа особина за сите мускули). Ова се нарекува хипертрофија и влијае главно на левата комора на срцето, затоа што комуницира со аортата. Концептот на "лево вентрикуларна хипертензија" во медицината не е.
Примарна артериска хипертензија
Официјалната заедничка верзија вели дека причините за примарна хипертензија не можат да се утврдат. Но, физичарот Федоров В.А. и група лекари го објаснија зголемувањето на притисокот со такви фактори:
 Несоодветна изведба на бубрезите. Причината за ова е зголемување на „згуснувањето“ на телото (крвта), со кое бубрезите веќе не можат да се справат, дури и ако сè е нормално со нив. Ова се случува:
Несоодветна изведба на бубрезите. Причината за ова е зголемување на „згуснувањето“ на телото (крвта), со кое бубрезите веќе не можат да се справат, дури и ако сè е нормално со нив. Ова се случува: - поради недоволна микровибрација на целиот организам (или поединечни органи),
- ненавремено чистење на производи за распаѓање,
- поради зголемено оштетување на организмот (и од надворешни фактори: исхрана, стрес, стрес, лоши навики, итн., и од внатрешни: инфекции, итн.),
- поради несоодветна моторна активност или прекумерна употреба на ресурси (треба да се опуштите и да го направите тоа правилно).
- Намалена способност на бубрезите да филтрираат крв. Ова не се должи само на заболувања на бубрезите. Кај лица постари од 40 години, бројот на работни единици на бубрезите се намалува, а до 70-годишна возраст остануваат (кај луѓе без заболувања на бубрезите) само 2/3. Оптималниот, според телото, начин да се одржи филтрацијата на крвта на вистинско ниво е да се зголеми притисокот во артериите.
- Разни болести на бубрезитевклучително и автоимуна природа.
- Волуменот на крв се зголемува поради поголемо задржување на ткивата или водата во крвта.
- Потребата да се зголеми снабдувањето со крв во мозокот или 'рбетниот мозок. Ова може да се случи и кај болести на овие органи на централниот нервен систем и во влошување на нивната функција, што е неизбежно со возраста. Потребата за зголемување на притисокот се појавува и со атеросклероза на крвните садови преку кои се влева крв во мозокот.
- Едем во торакалниот 'рбетпоради хернијација на дискот, остеохондроза, повреда на дискот. Тука поминуваат нервите што го регулираат луменот на артериските крвни садови (тие формираат крвен притисок). И ако го блокирате нивниот пат, командите од мозокот нема да пристигнат навреме - координираната работа на нервниот и циркулаторниот систем ќе биде нарушена - крвниот притисок ќе се зголеми.
 Глупаво проучувајќи ги механизмите на телото, Федоров В.А. со лекарите виделе дека садовите не можат да ја хранат секоја клетка од телото - на крајот на краиштата, сите клетки не се близу до капиларите. Тие сфатија дека исхраната на клетките е можна како резултат на микровибрација - бранова контракција на мускулните клетки што сочинуваат повеќе од 60% од телесната тежина. Ваквите периферни „срца“, опишани од академик Н.И. Аринчин, овозможуваат движење на супстанции и самите клетки во водниот медиум на меѓуклеточната течност, што овозможува да се спроведе исхрана, да се отстранат сработените супстанции во текот на животот и да се спроведуваат имуни реакции. Кога микровибрацијата во една или повеќе области станува недоволна, се јавува болест.
Глупаво проучувајќи ги механизмите на телото, Федоров В.А. со лекарите виделе дека садовите не можат да ја хранат секоја клетка од телото - на крајот на краиштата, сите клетки не се близу до капиларите. Тие сфатија дека исхраната на клетките е можна како резултат на микровибрација - бранова контракција на мускулните клетки што сочинуваат повеќе од 60% од телесната тежина. Ваквите периферни „срца“, опишани од академик Н.И. Аринчин, овозможуваат движење на супстанции и самите клетки во водниот медиум на меѓуклеточната течност, што овозможува да се спроведе исхрана, да се отстранат сработените супстанции во текот на животот и да се спроведуваат имуни реакции. Кога микровибрацијата во една или повеќе области станува недоволна, се јавува болест.
Во својата работа, мускулните клетки кои создаваат микровибрација ги користат електролитите достапни во телото (супстанции што можат да спроведат електрични импулси: натриум, калциум, калиум, некои протеини и органски материи). Билансот на овие електролити го одржуваат бубрезите и кога бубрезите се разболуваат или обемот на работното ткиво се намалува со возраста, микровибрацијата почнува да недостасува. Телото, како може, се обидува да го отстрани овој проблем со зголемување на крвниот притисок - така што повеќе крв ќе тече во бубрезите, но заради тоа страда целото тело.
Недостаток на микровибрација може да доведе до акумулација на оштетени клетки и производи за распаѓање во бубрезите. Ако не ги отстраните од таму долго време, тогаш тие се префрлаат на сврзното ткиво, односно бројот на работни ќелии е намален. Според тоа, продуктивноста на бубрезите се намалува, иако нивната структура не страда.
Бубрезите самите немаат свои мускулни влакна и микровибрацијата се добива од соседните работни мускули на грбот и абдоменот. Затоа, физичката активност е неопходна пред се за да се одржи мускулниот тонус на грбот и абдоменот, поради што е потребно правилно држење на телото дури и во седечка положба.Според В. Федоров, „постојаната напнатост на задните мускули со правилно држење на телото значително ја зголемува заситеноста со микровибрација на внатрешните органи: бубрезите, црниот дроб, слезината, ја подобруваат нивната работа и ги зголемуваат ресурсите на организмот. Ова е многу важна околност што ја зголемува важноста на држењето на телото “. ("Ресурсите на телото се имунитет, здравје и долговечност."- Василиев А.Е., Ковеленов А.У., Ковлен Д.В., Рјабчук Ф.Н., Федоров В.А., 2004)
Излез од ситуацијата е да се пријави дополнителна микровибрација (оптимално во комбинација со термичка изложеност) на бубрезите: нивната исхрана е нормализирана и тие ја враќаат електролитната рамнотежа на крвта во "почетните поставки". Затоа е дозволена хипертензија. Во својата почетна фаза, ваквиот третман е доволен за природно да го намали крвниот притисок, без да земете дополнителни лекови. Ако заболувањето на некое лице „отиде далеку“ (на пример, има степен од 2-3 и ризик од 3-4), тогаш лицето не може да прави без да зема лекови што ги препишува лекар. Во исто време, пораката за дополнителна микровибрација ќе помогне во намалувањето на дозата на земен лек, а со тоа и да се намалат нивните несакани ефекти.
 Ефективноста на преносот на дополнителна микровибрација со помош на медицински помагала „Витафон“ за третман на хипертензија е поддржана со резултатите од истражувањето:
Ефективноста на преносот на дополнителна микровибрација со помош на медицински помагала „Витафон“ за третман на хипертензија е поддржана со резултатите од истражувањето:
Видови на секундарна хипертензија
Секундарна артериска хипертензија е:
- Неврогени (кои произлегуваат од болест на нервниот систем). Поделено е на:
- центрифугална - се јавува како резултат на нарушувања во работата или структурата на мозокот,
- рефлексогени (рефлекс): во одредена ситуација или со постојано иритација на органите на периферниот нервен систем.
- Хормонална (ендокрина).
- Хипоксична - се јавува кога органи како што се 'рбетниот мозок или мозокот страдаат од недостаток на кислород.
- Бубрежна хипертензија, исто така, има поделба на:
- Реноваскуларни, кога се стеснуваат артериите што носат крв во бубрезите,
- ренопаренхим, поврзан со оштетување на ткивото на бубрезите, поради што телото треба да го зголеми притисокот.
- Хемик (поради крвни заболувања).
- Хемодинамичен (поради промена во "рутата" на движење на крвта).
- Лековити
- Предизвикано од алкохол.
- Мешана хипертензија (кога беше предизвикана од неколку причини).
Ајде да кажеме малку повеќе.
Неврогена хипертензија
 Главната команда на големите пловни објекти, принудувајќи ги да се контрахираат, да го зголемат крвниот притисок или да се релаксираат, да го спуштат, доаѓа од вазомоторниот центар, кој се наоѓа во мозокот. Ако неговата работа е нарушена, се развива центрогена хипертензија. Ова може да се случи заради:
Главната команда на големите пловни објекти, принудувајќи ги да се контрахираат, да го зголемат крвниот притисок или да се релаксираат, да го спуштат, доаѓа од вазомоторниот центар, кој се наоѓа во мозокот. Ако неговата работа е нарушена, се развива центрогена хипертензија. Ова може да се случи заради:
- Невроза, односно болести кога структурата на мозокот не страда, но под влијание на стрес, во мозокот се формира фокус на побудување. Тој ги користи главните структури, „вклучително и“ зголемувањето на притисокот,
- Лезии на мозокот: повреди (потрес на мозокот, модринки), тумори на мозокот, мозочен удар, воспаление на пределот на мозокот (енцефалитис). За зголемување на крвниот притисок треба да биде:
- или структури директно влијаат на крвниот притисок (вазомоторниот центар во медулата oblongata или јадрата на хипоталамусот или ретикуларната формација поврзана со него) се оштетени,
- или екстензивно оштетување на мозокот се јавува со зголемување на интракранијалниот притисок, кога за да се обезбеди снабдување со крв на овој витален орган, телото ќе треба да го зголеми крвниот притисок.
Рефлексната хипертензија, исто така, се однесува на неврогена. Тие можат да бидат:
- условен рефлекс, кога на почетокот постои комбинација на некој настан со земање лек или пијалок што го зголемува притисокот (на пример, ако некое лице пие силно кафе пред важен состанок). По многу повторувања, притисокот започнува да се зголемува само во самата помисла на состанок, без да се напие кафе,
- безусловно рефлекс, кога притисокот се крева по завршувањето на постојаните импулси кои одат под мозок подолго време од воспалени или стиснати нерви (на пример, ако беше отстранет тумор што се стегаше на ишијалниот или друг нерв).
Надбубрежната хипертензија
 Во овие жлезди, кои лежат над бубрезите, се произведуваат голем број на хормони кои можат да влијаат на тонот на крвните садови, на јачината или зачестеноста на срцевите контракции. Може да предизвика зголемување на притисокот:
Во овие жлезди, кои лежат над бубрезите, се произведуваат голем број на хормони кои можат да влијаат на тонот на крвните садови, на јачината или зачестеноста на срцевите контракции. Може да предизвика зголемување на притисокот:
- Преголемо производство на адреналин и норепинефрин, што е карактеристично за таков тумор како феохромоцитом. Двете овие хормони истовремено ја зголемуваат јачината и отчукувањата на срцето, го зголемуваат васкуларниот тон,
- Голема количина на хормон алдостерон, кој не ослободува натриум од телото. Овој елемент, кој се појавува во крв во големи количини, „привлекува“ вода од ткива до себе. Според тоа, количината на крв се зголемува. Ова се случува со тумор што го произведува - малигни или бенигни, со не-тумор раст на ткивото што произведува алдостерон, а исто така и со стимулација на надбубрежните жлезди кај тешки заболувања на срцето, бубрезите и црниот дроб.
- Зголемено производство на глукокортикоиди (кортизон, кортизол, кортикостерон) со што се зголемува бројот на рецептори (т.е. специјални молекули на клетката кои делуваат како „заклучување“ што може да се отвори со „клуч“) до адреналин и норепинефрин (тие ќе бидат вистинскиот „клуч“ за „ замокот “) во срцето и крвните садови. Тие, исто така, го стимулираат производството на хормонот ангиотензиноген од црниот дроб, кој игра клучна улога во развојот на хипертензија. Зголемувањето на бројот на глукокортикоиди се нарекува синдром на Истенко-Кушингов и болест (болест - кога хипофизата им заповеда на надбубрежните жлезди да произведат голема количина на хормони, синдром - кога влијаат надбубрежните жлезди).
Хипертироидна хипертензија
Тоа е поврзано со прекумерно производство на тироидната жлезда на неговите хормони - тироксин и тријодотиронин. Ова доведува до зголемување на отчукувањата на срцето и количината на крв исфрлена од срцето во една контракција.
Производството на тироидни хормони може да се зголеми со автоимуни заболувања како што се Грејсовата болест и тироидитис на Хашимото, со воспаление на жлездата (субакутен тироидитис) и некои од неговите тумори.
Претерано ослободување на антидиуретичен хормон од хипоталамусот
Овој хормон се произведува во хипоталамусот. Второто име е вазопресин (преведено од латински значи „крвни садови“) и делува на овој начин: врзувањето за рецепторите на садовите во бубрезите предизвикува да се стеснат, што резултира во помало формирање на урина. Според тоа, се зголемува обемот на течност во садовите. Повеќе крв тече во срцето - се протега повеќе. Ова доведува до зголемување на крвниот притисок.
Хипертензија, исто така, може да биде предизвикана од зголемување на производството на активни материи во организмот кои го зголемуваат васкуларниот тонус (тоа се ангиотензин, серотонин, ендотел, цикличен аденозин монофосфат) или намалување на бројот на активни супстанции што треба да ги разредат крвните садови (аденозин, гама-аминобутирична киселина, азотен оксид, некои простагландини).
Менопаузална хипертензија
 Исцрпувањето на функцијата на гениталните жлезди честопати е придружено со постојано зголемување на крвниот притисок. Возраста на влегување во менопауза кај секоја жена е различна (ова зависи од генетските карактеристики, условите за живеење и состојбата на организмот), но германските лекари докажаа дека над 38 години е опасно за развој на артериска хипертензија. По 38 години, бројот на фоликули (од кои се формираат јајцата) почнува да се намалува не во 1-2 секој месец, туку во десетици. Намалувањето на бројот на фоликулите доведува до намалување на производството на хормони од страна на јајниците; како резултат на тоа, се развиваат вегетативни (потење, пароксизмална сензација на топлина во горниот дел од телото) и васкуларни (црвенило на горната половина од телото за време на напад на топлина, зголемен крвен притисок).
Исцрпувањето на функцијата на гениталните жлезди честопати е придружено со постојано зголемување на крвниот притисок. Возраста на влегување во менопауза кај секоја жена е различна (ова зависи од генетските карактеристики, условите за живеење и состојбата на организмот), но германските лекари докажаа дека над 38 години е опасно за развој на артериска хипертензија. По 38 години, бројот на фоликули (од кои се формираат јајцата) почнува да се намалува не во 1-2 секој месец, туку во десетици. Намалувањето на бројот на фоликулите доведува до намалување на производството на хормони од страна на јајниците; како резултат на тоа, се развиваат вегетативни (потење, пароксизмална сензација на топлина во горниот дел од телото) и васкуларни (црвенило на горната половина од телото за време на напад на топлина, зголемен крвен притисок).
Вазоренална (или реноваскуларна) хипертензија
Таа е предизвикана од влошување на снабдувањето со крв на бубрезите поради стеснување на артериите што ги хранат бубрезите. Тие страдаат од формирање на атеросклеротични наслаги во нив, зголемување на мускулниот слој во нив поради наследна болест - фибромускулна дисплазија, аневризма или тромбоза на овие артерии, аневризма на бубрежните вени.
Основата на болеста е активирање на хормоналниот систем, поради што садовите се спазматични (компресирани), се задржува натриумот и се зголемува течност во крвта, а се стимулира симпатичкиот нервен систем. Симпатичкиот нервен систем, преку своите специјални клетки лоцирани на садовите, ја активира нивната уште поголема компресија, што доведува до зголемување на крвниот притисок.
Ренопаренхимска хипертензија
 Сочинува само 2-5% од случаите на хипертензија. Се јавува поради болести како што се:
Сочинува само 2-5% од случаите на хипертензија. Се јавува поради болести како што се:
- гломерулонефритис,
- оштетување на бубрезите кај дијабетес,
- една или повеќе цисти во бубрезите,
- повреда на бубрезите
- туберкулоза на бубрезите,
- отекување на бубрезите.
Со кое било од овие заболувања, бројот на нефрони (главните работни единици на бубрезите преку кои се филтрира крвта) се намалува. Телото се обидува да ја исправи ситуацијата со зголемување на притисокот во артериите кои носат крв до бубрезите (бубрезите се орган за кој крвниот притисок е многу важен, при низок притисок тие престануваат да работат).
I. Фази на хипертензија:
- Хипертензија (GB) фаза I сугерира отсуство на промени во „целните органи“.
- Хипертензија (GB) фаза II утврдени во присуство на промени од еден или повеќе „целни органи“.
- Хипертензија (GB) фаза III основана во присуство на придружни клинички состојби.
II. Степени на артериска хипертензија:
Степени на артериска хипертензија (нивоа на крвен притисок (БП)) се прикажани во табелата бр. 1. Ако вредностите на систолниот крвен притисок (БП) и дијастолниот крвен притисок (БП) спаѓаат во различни категории, тогаш се утврдува повисок степен на хипертензија (АХ). Најпрецизно, степенот на артериска хипертензија (АХ) може да се утврди во случај на прва дијагностицирана артериска хипертензија (АХ) и кај пациенти кои не земаат антихипертензивни лекови.
Табела број 1. Дефиниција и класификација на нивото на крвниот притисок (БП) (mmHg)
Класификацијата е претставена пред 2017 година и по 2017 година (во заграда)| Категории на крвниот притисок (БП) | Систолен крвен притисок (БП) | Дијастолен крвен притисок (БП) | ||||||||||||||||||||||||||
| Оптимален крвен притисок | = 180 (>= 160*) | >= 110 (>= 100*) | ||||||||||||||||||||||||||
| Изолирана систолна хипертензија | >= 140 | * - нова класификација на степенот на хипертензија од 2017 година (Насоки за хипертензија на ACC / AHA).I. Фактори на ризик:а) Основно: б) Дислипидемија д) Ц-реактивен протеин: д) Дополнителни фактори на ризик кои негативно влијаат на прогнозата на пациент со артериска хипертензија (AH): г) Дијабетес мелитус: II. Пораз на целните органи (фаза на хипертензија 2):а) лево вентрикуларна хипертрофија: б) Ултразвучни знаци на задебелување на eryидот на артериите (каротидна интима-медиумска дебелина на слојот> 0,9 mm) или атеросклеротични плаки в) Мало зголемување на серумскиот креатинин 115-133 μmol / L (1,3-1,5 mg / dl) за мажи или 107-124 μmol / L (1,2-1,4 mg / dl) за жени г) Микроалбуминурија: 30-300 mg / ден, сооднос на уринарниот албумин / креатинин> 22 mg / g (2,5 mg / mmol) за мажи и> 31 mg / g (3,5 mg / mmol) за жени III. Асоцирани (истовремени) клинички состојби (хипертензија од фаза 3)а) Главната: б) Дислипидемија: д) Ц-реактивен протеин: д) Дополнителни фактори на ризик кои негативно влијаат на прогнозата на пациент со артериска хипертензија (AH): г) Лево вентрикуларна хипертрофија ч) Ултразвучни знаци на задебелување на eryидот на артериите (каротидна интима-медиумска дебелина на слојот> 0,9 mm) или атеросклеротични плаки и) Мало зголемување на серумскиот креатинин 115-133 μmol / L (1,3-1,5 mg / dl) за мажи или 107-124 μmol / L (1,2-1,4 mg / dl) за жени к) Микроалбуминурија: 30-300 mg / ден, сооднос на уринарниот албумин / креатинин> 22 mg / g (2,5 mg / mmol) за мажи и> 31 mg / g (3,5 mg / mmol) за жени ј) Цереброваскуларна болест: м) Срцеви заболувања: м) Болест на бубрезите: о) Болеста на периферните артерии: n) Хипертензивна ретинопатија: Табела број 3. Стратификација на ризик кај пациенти со артериска хипертензија (AH)Кратенки во табелата подолу:
Кратенки во табелата погоре: Медицинска хипертензијаТаквите лекови можат да предизвикаат зголемување на притисокот:
Хемодинамична хипертензијаОвие се нарекуваат хипертензија, која се заснова на промена во хемодинамиката - тоа е, движење на крв низ садовите, обично како резултат на болести на големи садови. Главната болест која предизвикува хемодинамична хипертензија е коарктацијата на аортата. Ова е вродено стеснување на аортниот регион во неговиот торакален (лоциран во градната празнина). Како резултат, за да се обезбеди нормално снабдување со крв на виталните органи на градната празнина и кранијалната празнина, крвта мора да ги достигне преку прилично тесни садови кои не се дизајнирани за таков товар. Ако протокот на крв е голем, а дијаметарот на садовите е мал, притисокот ќе се зголеми во нив, што се случува за време на коарктацијата на аортата во горната половина од телото. На организмот му требаат долните екстремитети помалку од органите на посочените шуплини, затоа крвта веќе ги достигнува „не под притисок“. Затоа, нозете на таквата личност се бледи, ладни, тенки (мускулите се слабо развиени заради недоволна исхрана), а горната половина од телото има „атлетски“ изглед. Алкохолна хипертензија
Одредени видови на хипертензија кои не се вклучени во класификацијата
Пулмоналната хипертензија не е еден вид артериска хипертензија. Ова е опасна по живот состојба во која се зголемува притисокот во пулмоналната артерија. Таканаречени 2 садови во кои е поделено пулмоналното стебло (сад што произлегува од десната комора на срцето). Десната белодробна артерија носи крв со слаб кислород до десниот белодроб, а лево од лево. Белодробната хипертензија се развива најчесто кај жени 30-40 години и, постепено напредува, е опасна по живот состојба, што доведува до нарушување на десната комора и предвремена смрт. Тоа се појавува поради наследни причини, и поради болести на сврзното ткиво и срцеви мани. Во некои случаи, нејзината причина не може да се утврди. Се манифестира со останување без здив, несвестица, замор, сува кашлица. Во тешки фази, срцевиот ритам е нарушен, се појавува хемоптиза. Фази на хипертензијаФазите на хипертензија укажуваат на тоа колку внатрешните органи претрпеле постојан зголемен притисок: Оштетување на целните органи, кои вклучуваат срцето, крвните садови, бубрезите, мозокот, мрежницата Срцето, крвните садови, бубрезите, очите, мозокот сè уште не се засегнати |
| |||||||||||||||||||||||||
Бројот на крвен притисок во која било фаза е над 140/90 mm RT. Уметност.
Третманот на почетната фаза на хипертензија главно е насочен кон промена на животниот стил: промена на навиките на јадење, вклучително и задолжителна физичка активност, физиотерапија во дневниот режим. Додека хипертензијата на фазите 2 и 3 веќе треба да се третира со употреба на лекови. Нивната доза и, соодветно на тоа, несаканите ефекти може да се намалат ако му помогнете на телото да го врати крвниот притисок природно, на пример, со тоа што ќе му кажете дополнителна микровибрација користејќи го медицинскиот уред Витафон.
Степени на хипертензија
Степенот на развој на хипертензија покажува колку е висок крвен притисок:
Врвен притисок, mmHg Уметност.
Понизок притисок, mmHg Уметност.
Степенот е утврден без да се преземат лекови за намалување на притисокот. За ова, едно лице кое е присилено да земе лекови што го намалуваат крвниот притисок, треба да ја намали нивната доза или целосно да се повлече.
Степенот на хипертензија се суди според фигурата на притисокот ("горниот" или "долниот"), што е поголема.
Понекогаш е изолирана хипертензија од 4 степени. Се толкува како изолирана систолна хипертензија. Во секој случај, мислиме на состојбата кога е зголемен само горниот притисок (над 140 mm Hg), додека долниот е во рамките на нормалниот опсег - до 90 mm Hg. Оваа состојба најчесто се евидентира кај постари лица (поврзана со намалување на аортната еластичност). Појавата кај млади, изолирана систолна хипертензија укажува на тоа дека треба да ја испитате тироидната жлезда: вака се однесува „тироидната жлезда“ (зголемување на количеството на тироидни хормони).
Идентификација на ризик
Исто така, постои класификација на ризичните групи. Колку повеќе се означува бројот по зборот „ризик“, толку е поголема веројатноста да се развие опасна болест во наредните години.
Постојат 4 нивоа на ризик:
- Ризик од 1 (ниска) веројатноста за развој на мозочен удар или срцев удар во следните 10 години е помала од 15%,
- Со ризик од 2 (просечно), оваа веројатност во следните 10 години е 15-20%,
- Со ризик од 3 (високи) - 20-30%,
- Со ризик од 4 (многу висок) - повеќе од 30%.
|

 работата на затегнати васкуларни мускули не може да се одржи долго време - телото ги заменува со сврзно ткиво, кое е поотпорно на штетниот ефект на притисок, но не може да го регулира луменот на садот (како што правеле мускулите),
работата на затегнати васкуларни мускули не може да се одржи долго време - телото ги заменува со сврзно ткиво, кое е поотпорно на штетниот ефект на притисок, но не може да го регулира луменот на садот (како што правеле мускулите), Несоодветна изведба на бубрезите. Причината за ова е зголемување на „згуснувањето“ на телото (крвта), со кое бубрезите веќе не можат да се справат, дури и ако сè е нормално со нив. Ова се случува:
Несоодветна изведба на бубрезите. Причината за ова е зголемување на „згуснувањето“ на телото (крвта), со кое бубрезите веќе не можат да се справат, дури и ако сè е нормално со нив. Ова се случува:  За научниците сè уште е нејасно како пијалоците базирана на етил алкохол предизвикуваат зголемување на крвниот притисок, но кај 5-25% од луѓето кои постојано пијат алкохол, нивниот крвен притисок се зголемува. Постојат теории кои сугерираат дека етанолот може да дејствува:
За научниците сè уште е нејасно како пијалоците базирана на етил алкохол предизвикуваат зголемување на крвниот притисок, но кај 5-25% од луѓето кои постојано пијат алкохол, нивниот крвен притисок се зголемува. Постојат теории кои сугерираат дека етанолот може да дејствува: Официјалниот концепт на „малолетничка хипертензија“ не постои. Зголемувањето на крвниот притисок кај деца и адолесценти е главно од секундарна природа. Најчестите причини за оваа состојба се:
Официјалниот концепт на „малолетничка хипертензија“ не постои. Зголемувањето на крвниот притисок кај деца и адолесценти е главно од секундарна природа. Најчестите причини за оваа состојба се: