Дијабетична нефропатија: современи пристапи кон третманот Текстот на научен напис во специјалитетот - Медицина и здравје

Дефиницијата за "дијабетична нефропатија" е колективен концепт кој комбинира комплекс на болести кои резултираат со васкуларно оштетување на бубрезите против позадината на акутен дијабетес мелитус.
Честопати, терминот „синдром Кимелстил-Вилсон“ се користи за оваа болест, затоа што концептите за нефропатија и гломерулосклероза се користат како синоним.
За МКБ 10, 2 кодови се користат за дијабетична нефропатија. Затоа, кодот за дијабетична нефропатија според МКБ 10 може да има и Е.10-14,2 (дијабетес мелитус со оштетување на бубрезите) и N08.3 (гломеруларни лезии кај дијабетес). Најчесто, нарушена бубрежна активност се забележува кај инсулин зависен, првиот тип - 40-50%, а кај вториот тип преваленцата на нефропатија е 15-30%.
Причини за развој
Лекарите имаат три главни теории во врска со причините за нефропатија:
- размена. Суштината на теоријата е дека главната деструктивна улога се припишува на зголемено ниво на гликоза во крвта, поради што е нарушен васкуларниот проток на крв, а мастите се депонираат во садовите, што доведува до нефропатија,
- генетски. Тоа е, наследна предиспозиција за болеста. Значењето на теоријата е дека тоа се генетските механизми кои предизвикуваат такви заболувања како дијабетес и дијабетична нефропатија кај деца,
- хемодинамичен. Теоријата е дека со дијабетес постои повреда на хемодинамиката, односно циркулацијата на крвта во бубрезите, што предизвикува зголемување на нивото на албумин во урината - протеини кои ги уништуваат крвните садови, оштетување на кое е лузна (склероза).
Покрај тоа, причините за развој на нефропатија според МКБ 10 често вклучуваат:
- пушење
- висок шеќер во крвта
- висок крвен притисок
- слаби триглицериди и холестерол
- анемија

Честопати, во групата на нефропатија се откриваат следниве болести:
- дијабетична гломерулосклероза,
- атеросклероза на бубрежна артерија,
- некроза на бубрежниот канал,
- масни наслаги во каналите на бубрезите,
- пиелонефритис.




Како прво, вреди да се каже дека дијабетесот може да има штетен ефект врз бубрезите на пациентот прилично долго време, а пациентот нема да има непријатни сензации.
Честопати, знаците на дијабетична нефропатија почнуваат да се откриваат веќе во моментот кога се развива бубрежна слабост.
Во текот на претклиничката фаза, пациентите може да доживеат зголемување на крвниот притисок, протеинурија, како и 15-25% зголемување на големината на бубрезите. Во напредната фаза, пациентите имаат нефротски синдром отпорен на диуретик, хипертензија и намалување на стапката на филтрација на гломерула. Следната фаза - хронично заболување на бубрезите - се карактеризира со присуство на азотемија, бубрежна остеодистрофија, артериска хипертензија и упорност на едематозен синдром.
Во сите клинички фази се откриваат невропатија, хипертрофија на левата комора, ретинопатија и ангиопатија.
Како се дијагностицира?
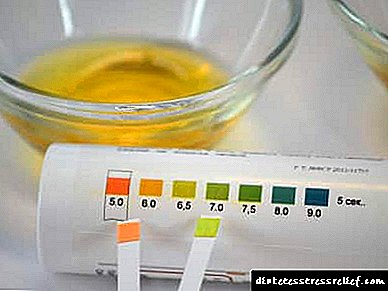
За да се утврди нефропатија, се користи историјата на пациентот и лабораториските тестови. Главниот метод во претходната клиничка фаза е да се утврди нивото на албумин во урината.

Следниве методи можат да се користат за дијагностицирање на дијабетична нефропатија според МКБ 10:
- определување на GFR со помош на тестот Reberg.
- биопсија на бубрезите.
- Доплерографија на бубрезите и периферните садови (ултразвук).
Покрај тоа, офталмоскопијата ќе помогне да се утврди природата и стадиумот на ретинопатија, а електрокардиограмот ќе помогне да се идентификува лево вентрикуларна хипертрофија.

Дијабетесот се плаши од овој лек, како оган!
Само треба да аплицирате ...
Во третманот на бубрежни заболувања, доминантна состојба е задолжителниот третман на дијабетес. Важна улога игра нормализацијата на липидниот метаболизам и стабилизацијата на крвниот притисок. Нефропатијата се третира со лекови кои ги штитат бубрезите и го намалуваат крвниот притисок.

Примери на храна што содржи едноставни јаглени хидрати
Еден од методите на лекување е диетата. Исхрана за нефропатија треба да биде да се ограничи внесот на едноставни јаглени хидрати и да се содржи потребната количина на протеини.
При диети, течноста не е ограничена; згора на тоа, течноста мора да содржи калиум (на пример, солен незасладен). Ако пациентот има намалено GFR, се препорачува диета со малку протеини, но во исто време го содржи потребниот број калории. Ако нефропатијата на пациентот е комбинирана со артериска хипертензија, се препорачува диета со малку сол.
Палијативна бубрежна терапија

Ако пациентот има забавување на стапката на гломеруларна филтрација на индикатор под 15 ml / мин / м2, присутните лекар донесуваат одлука да започне заместителна терапија, која може да биде претставена со хемодијализа, перитонеална дијализа или трансплантација.
Суштината на хемодијализата е прочистување на крвта со апарат "вештачки бубрези". Постапката треба да се спроведува 3 пати неделно, приближно 4 часа.
Перитонеалната дијализа вклучува прочистување на крвта преку перитонеумот. Секој ден, 3-5 пати на пациентот се инјектира раствор за дијализа директно во абдоминалната празнина. За разлика од горенаведените хемодијализа, перитонеалната дијализа може да се направи дома.
Трансплантацијата на бубрезите од донатори е екстремен метод за борба против нефропатија. Во овој случај, пациентот треба да земе лекови кои го потиснуваат имунолошкиот систем за да спречат отфрлање на трансплантација.
Три начини да се спречи
Најсигурен начин да се спречи развојот на нефропатија е прифатлива компензација за дијабетес:
- примарна превенција е превенција на микроалбуминурија. Главните фактори за развој на микроалбуминурија се: времетраењето на дијабетесот од 1 до 5 години, наследноста, пушењето, ретинопатија, хиперлипидемија, како и недостаток на функционална ренална резерва,
- секундарната превенција се состои во забавување на развојот на болеста кај пациенти кои веќе имаат намалено GFR или ниво на албумин во урината што е повисоко од нормалното. Оваа фаза на превенција вклучува: диета со малку протеини, контрола на крвниот притисок, стабилизација на липидниот профил во крвта, контрола на гликемија и нормализирање на интраренална хемодинамика,
- терциерната превенција се спроведува во фаза на протеинурија. Главната цел на сцената е да се минимизира ризикот од прогресија на акутна бубрежна инсуфициенција, која, пак, се карактеризира со: артериска хипертензија, недоволна компензација за метаболизмот на јаглени хидрати, висока протеинурија и хиперлипидемија.
Поврзани видеа
За причините и третманот на нефропатија кај дијабетес во ТВ-емисијата „Liveивеј здраво!“ Со Елена Малишева:
И покрај фактот дека меѓу сите негативни последици од дијабетес мелитус, нефропатија е едно од водечките места, внимателното почитување на превентивните мерки во комбинација со навремена дијагностика и правилниот третман ќе помогне значително да се одложи развојот на оваа болест.
Текстот на научната работа на тема „Дијабетична нефропатија: современи пристапи кон третман“
UDC 616.61 -08-02: 616.379-008.64.001
ДИЈАБЕТСКО НЕФРОПАТИЈА: МОДЕРНИ ПРИДОБИВИ ЗА ТРЕТМАН
Катедра за пропедијаутика за внатрешни болести, Државен медицински универзитет во Санкт Петербург Акад. И.П. Павлова, Русија
Клучни зборови: дијабетес мелитус, дијабетична нефропатија, третман.
Клучни зборови: дијабетес мелитус, дијабетична нефропатија, третман.
Дијабетична нефропатија (ДН) во моментов е најчеста причина за развој на терминална бубрежна инсуфициенција (ПН). Зголемувањето на бројот на пациенти од ваков вид е драматично - во 1984 година, од новите пациенти кои бараат терапија со бубрежна замена, 11% во Европа и 27% во САД беа пациенти со ДН, во 1993 година овие бројки беа 17% и 36%, соодветно 46 , 47. Зголемувањето на инциденцата на срцева слабост во фаза на хронична бубрежна инсуфициенција е поврзано со зголемување на зачестеноста на самиот дијабетес мелитус (ДМ), главно од типот II заради општо стареење на популацијата и намалување на смртноста од кардиоваскуларни компликации. Како пример, може да се наведат следниве бројки: од 1980 до 1992 година, бројот на нови пациенти со дијабетес со ПН на возраст од 25-44 години се зголеми за 2 пати, во исто време бројот на пациенти со дијабетес на возраст над 65 години се зголеми за 10 пати. Бидејќи просечниот интервал помеѓу дијагнозата на дијабетес и развојот на постојана протеинурија е околу 20 години, горенаведените бројки укажуваат на тоа дека за 10 до 15 години, бран дијабетес пациенти на кои им е потребна терапија со бубрежна замена - дијализа, трансплантација на бубрег - со сите последици, може да ја победи Европа. оттука и економските и медицинските последици. Покрај тоа, стапката на преживување кај пациенти со дијабетес со овие методи на лекување е значително пониска отколку со другите бубрежни патологии, главно заради кардиоваскуларни компликации 20,23. Горенаведените епидемиолошки податоци направија аспекти на прогресијата и третманот на ДН
во моментов е предмет на големо внимание од нефролозите ширум светот.
Терапевтски пристапи за спречување и забавување на прогресијата на ДН се засноваат на современи идеи за различните патогенетски механизми на болеста, меѓу кои се недоволна гликемиска контрола, формирање производи со висока гликозилација, гломеруларна хипертензија-хиперфилтрација против позадината на зголемен системски крвен притисок и активирање на бубрежниот систем на ангиотензин .
Гликемиска контрола
Несоодветната контрола на гликозата во крвта кај дијабетес, како и нејзиниот маркер, зголемена концентрација на гликозилиран хемоглобин, се тесно поврзани со развој на микроансопатии кај дијабетес тип I и тип II и, особено, со почетокот на раните фази на ДН. Патолошкиот механизам на хипергликемија е посредуван во голем број механизми, вклучително и зголемени концентрации на не-ензимски гликозилациони производи, нарушен метаболизам на миоинозитол, зголемена de novo синтеза на диацилглицерол и активирање на протеини киназа Ц, како и модулација на хормони и фактори на раст, особено, преобразувачки фактор на раст (TGF-P), што игра важна улога во развојот на гломеруларна хипертрофија 22, 52. Сепак, се покажа дека построгата гликемиска контрола, само по себе, ја забавува стапката на прогресија на бубрежната инсуфициенција atochnosti кај пациенти со дијабетес тип I и протеинурија. Сепак, се чини дека ако се започне поблизу следење на дијабетесот пред развојот на бубрежни компликации, тогаш ова може да го спречи нивниот развој во иднина. Значи, демонстрираше студијата за ДЦЦ
намалување на зачестеноста на не само протеинурија и ПН против позадината на интензивно лекување на хипергликемија, но исто така и значително намалување на зачестеноста на микроалбуминурија, маркер на раните фази на ДН. Намалувањето на ризикот од срцева слабост се движеше од 40% до 60%. Поблиското следење на гликемијата доведува до зголемување на првично намалената гломеруларна филтрација, а исто така спречува појава на типични гаомеларни промени во трансплантираниот бубрег. Така, тесната контрола на нивото на гликемија од самиот почеток на дијабетесот е клучна во спречувањето на развој на бубрежни компликации на дијабетес.
Вредноста на производите на зголемени
гликозилација и нивна корекција
Очигледно, ефектот на хипергликемија врз бубрезите во голема мера се должи на производите на зголемена протеинска гликозилација (BCP). Се покажа дека производите на ковалентно не-ензимско врзување на протеини и гликоза се акумулираат во ткивата на пациенти со дијабетес, кршејќи ги структурните својства на вонлеточната матрица, предизвикувајќи задебелување на подрумската мембрана и зголемување на ковалентно врзаните липопроблегиди со мала густина и имуноглобулин в. Покрај тоа, PPG предизвикува голем број на промени поврзани со клетките, што доведува до васкуларна дисфункција, зголемување на производство на екстрацелуларна матрица и гломерулосклероза. Промените во функциите на PPG клетките се посредуваат преку соодветниот рецепторски комплекс на нивната површина. Идентификувано е на различни типови клетки - прилоиден, лимфоиден, моноцитно-макрофагер, ендотелијален, мазно-мускулен, фибробласти, т.е. на клетки директно вклучени во развојот и прогресијата на бубрежната патологија. Додавањето на PPG во културата на мезандијалните клетки доведува до зголемување на mRNA и зголемување на производството на фибронектин, колаген тип ламинин IV и фактор на раст на тромбоцитите (ROOP), клучен фактор во гломерулосклероза 14, 47.
Клиничкото значење на BCP при појава и прогресија на DN се докажува со администрација на животни без знаци на дијабетес. Наспроти позадината на продолжената употреба на PPG, се развива типична морфолошка слика и клинички знаци на DN. Во исто време
истовремена администрација на аминогванидин, лек што го намалува формирањето на BCP, или администрацијата на моноклонални антитела на гликозилиран албумин значително ја намалува сериозноста на патолошките промени 15, 47. Клиничките испитувања на аминогваидин кај пациенти во моментов не се целосно завршени. Сега се спроведува 3-та фаза на тестови за дијабетес тип I и ДН во фаза на протеинурија, што ќе покаже дали стапката на прогресија на болеста ќе се намали со употреба на амино1анудин кај луѓето.
Вредноста на гломеруларната хипертензија / хиперфилтрација во прогресијата на ДН и главните начини на нејзина корекција
Во 80-тите години беше прикажана блиска врска, слична на онаа поврзана со зголемување на системскиот крвен притисок и структурни промени во артериолите, но во однос на ефектот на изолирана гломеруларна хипертензија и хиперфилтрација врз размножување, ендотелијално оштетување, капиларна микротромбоза и гломерулосклероза 49, 50. Суштината на нарушувањата на интрабакуларна елминација аферентна артериола поради нарушена авторегулација и спазам на еферентата артериола против позадината на зголемување на неговата чувствителност на агентите за преси - ангиотенс и - норадреналин, вазопресин, 3, 5, што води до зголемен интра-гломеруларна притисок. Механичкиот ефект врз theидот на гломеруларната капиларна предизвикува зголемување на синтезата на типовите I и IV на колаген, ламинин, фибронектин и TCR- (3, што, на крајот на краиштата, доведува до зголемување на екстрацелуларната матрица, а потоа и до гломерулосклероза 16, 28) до развој на процеси на интракубна хипертензија хиперфилтрација, очигледно, релевантни се следниве фактори: системска артериска хипертензија (преку зголемен притисок на влезот во гломерулусот), активирање на системот за бубрези-ренин-ангиотензин со развој на спазам на еферентна артериола, хипергли кемија и вишок внес на протеини.
Ограничување на протеините во исхраната
Триесетгодишно искуство со употреба на диета со малку протеини укажува на нејзиниот корисен ефект врз забавување на прогресијата на бубрежната патологија, вклучително и
и НАМ. За жал, една од најголемите студии за ефектот на диета со малку протеини за стапката на прогресија на PN (M01J) не вклучува пациенти со дијабетес и ДМ. Меѓутоа, во подоцнежните работи беше докажано јасен позитивен ефект на ограничување на внесот на протеини врз стапката на намалување на бубрежната функција кај пациенти со ДН со дијабетес тип I и почетен ПН. Дневниот внес на протеини во оваа студија беше ограничен на 0,6 g / kg. Важно е да се напомене дека таквиот степен на ограничување на протеините долго време (до 5 години) не доведе до значителни несакани ефекти - нерамнотежа во рамнотежата на храната, промена во липидниот профил на крвта или квалитетот на контролата на гликемијата. Позитивниот ефект на оваа диета во однос на зачувување на бубрежната функција може да се добие дури и кај пациенти со почетни нарушувања во GFR од повеќе од 45 ml / min. Затоа, да се ограничи внесот на протеини веќе треба да биде во почетните знаци на PN.
Терапевтскиот ефект на диетата со малку протеини се објаснува со фактот дека доведува до намалување на хиперфилтрација кај останатите нефрони, што е еден од главните патофизиолошки механизми што доведува до развој на гломеруларна склероза.
Системска контрола на крвниот притисок
Прилично голем број на студии покажаа дека кај пациенти со инсулин зависен дијабетес и нарушена бубрежна функција, намалување на сериозноста на системска артериска хипертензија ја намалува стапката на прогресија на ПН 11, 31,33. Треба да се напомене дека во наведените дела, почетното ниво на крвен притисок беше многу високо и не беше постигната целосна корекција. И покрај ова, ефектот на антихипертензивна терапија во однос на зачувување на бубрежната функција беше различен, затоа може да се очекува поцелосна контрола на системскиот крвен притисок да биде уште поефикасна. Навистина, неодамнешните студии покажаа дека постигнување помал број на крвен притисок кај групата пациенти со ПН, вклучително и ДН, доведува до поизразено забавување на намалувањето на ГФР и намалување на протеинурија. Покрај тоа, колку е поголемо почетното ниво на протеинурија, треба да се постигне поизразено намалување на системскиот крвен притисок.
Внимателен избор на антихипертензивна терапија е неопходен веќе во почетните станици на НАМ, бидејќи кај пациенти со микроалбуминурија, контролата на крвниот притисок доведува до намалување на екскрецијата на уринарниот албумин, а ефектот на антихипертензивна терапија се намалува како што напредува албуминуријата.
Повеќето студии го проучувале ефектот на намалување на крвниот притисок врз МД за време на дијабетес тип I. Слични модели може да се очекуваат кај дијабетес зависен од инсулин, бидејќи нивото на системски крвен притисок во овој случај, исто така, кореспондира со сериозноста на албуминурија. Во моментов е во тек посебна студија (ABCS), чија задача е поточно да се утврди улогата на хипертензија во развојот на компликации поврзани со дијабетес тип II.
Очигледно, механизмите на корисен ефект на намалување на системскиот крвен притисок кај пациенти со ДН се поврзани со намалување на интра-гломеруларна хипертензија и намалување на притисокот на идот на гломеруларните капилари.
Блокада на ренин-ангиотензин систем (РАС)
Голем број патогени механизми кои го одредуваат развојот и прогресијата на ДН се поврзани со АСН. Тие се поврзани со формирање на системска артериска хипертензија, интракранијална хипертензија, зголемена пенетрација на макромолекули во мезангиум со развој на несакани промени во клетките на месангиум и вонлеточна матрица што доведуваат до гломерулосклероза, како и директно стимулирање на производството на медијатори на гломерулосклероза, особено ТОР- | 3.
Причината за спроведување клинички испитувања на инхибитори на ензими кои конвертираат ангиотензин (ACE инхибитори) беа бројните студии на животни кои го покажаа заштитното дејство на оваа група на лекови во однос на гломеруларната морфологија и бубрежната функција. Кај стаорци со продолжена употреба на АКЕ инхибитори, морфолошките и функционалните манифестации на ДН се намалија, со намалување на транскапиларниот гломеруларен притисок. Другите лекови немаа сличен ефект.
Предизвикуваат намалување на гломеруларна хиперфилтрација во раната фаза (микроалбумин-урична) на ДН кај животни, цел
АКЕ инхибиторите ја намалуваат или стабилизираат микроалбуминуријата и спречуваат појава на детална слика за болеста 3.4. Различен клинички ефект од употреба на АКЕ инхибитори опстојува со напредните фази на ДН. Голема група на пациенти со дијабетес тип I и знаци на отворена нефропатија кои добиле каптоприл покажале намалување на ризикот од 48,5% во однос на развојот на почетниот ПН и 50,5% намалување на ризикот во однос на конечниот исход - дијализа, трансплантација и бубрежна смрт.
Кај пациенти со дијабетес тип II, исто така беа спроведени низа клинички испитувања на ефектот на АКЕ инхибиторот во однос на развојот на протеинурија и ПН. Студијата за еналаприл покажа добар ефект на лекот, што се состои во намалување на нивото на микроалбуминурија, спречување на развој на протеинурија и ПН.
Фактот за намалување на протеинурија при употреба на АКЕ инхибитори е важен само по себе, бидејќи сериозноста е независен фактор за прогноза за ДН и други гломерулопатии 1, 13, 37. Намалување на протеинурија со употреба на АКЕ инхибитори може да се постигне дури и во напредни фази на ДН со развој на нефротски синдром, намалување губење на протеини во урината е придружено со стабилизирање на функцијата на бубрезите.
Треба да се потенцира дека антипротеинуричниот ефект и забавувањето во развојот на намалена бубрежна функција со употреба на АКЕ инхибитори не зависат од нивниот ефект врз системскиот крвен притисок. Ова е потврдено со мета-анализа на голем број на студии на антихипертензивни лекови со ДН и има важно клиничко значење - АКЕ инхибиторите имаат рено-заштитно дејство не само со комбинацијата на ДН и гинертженију, туку и кај пациенти со ДН со нормален крвен притисок 35, 39.
Ренопротективниот ефект на АКЕ инхибиторите се должи на голем број фактори, меѓу кои се нормализирање на интра-тубуларна хемодинамика, пречка за трофичните ефекти на ангиотензин II поврзана со стимулација на клеточна и гломеруларна хипертрофија 9,17,18 и сузбивање на акумулацијата на месангелна матрица. Покрај тоа, АКЕ инхибиторите ја намалуваат сериозноста на патолошки промени во podocytes, со што се намалува пропустливоста на мембраната на подрумот и,
Очигледно, тоа е структурната основа на анти-протеиничкото дејство како специфично својство на оваа група на лекови.
Употребата на антагонисти на калциум
Интрацелуларен калциум игра значајна улога во патофизиологијата на ДН, бидејќи хемодинамичките ефекти на многу цитокини, вклучително и ангиотензија II, се посредувани со зголемување на содржината на меѓуклеточен калциум. Ова укажува на тоа дека бубрежните ефекти на АКЕ инхибиторите и антагонистите на калциум може да бидат слични, бидејќи вторите исто така го намалуваат вазоконстрикцијата и ги инхибираат хипертрофичните и хиперпластични ефекти на ангиотензин II и други мигогени на мезангијални и мазни мускулни клетки 5, 43. Сепак, само препаратите кои не се хидропиридин го имаат овој ефект - верапамил и дилтиазем, очигледно поради нивниот посебен ефект врз гломеруларната пропустливост. Иако немаше долгорочни студии за антагонисти на калциум кај пациенти со ДН, неодамна се добиени охрабрувачки резултати - антагонисти на калциум, како лизиноприл, значително го намалија излачувањето на албумин и го забавија намалувањето на гломеруларната филтрација кај пациенти со ДН. Можно е дека комбинираната терапија со АКЕ инхибитори и антагонисти на калциум може да има дополнителен ефект во смисла на забавување на прогресијата на ДН.
Со хипергликемија, гликозата почнува да избегнува по патот на сорбитол ", што доведува до зголемување на содржината на сорбитол и намалување на количината на миоинозитол во гломерули, нерви и леќи. Спречувањето на овој процес со инхибиција на редуктаза на алдоза може теоретски да ги намали морфолошките и клиничките манифестации на ДН 10, 30. Сепак, резултатите тековните клинички испитувања на инхибитори на алдоза редуктаза сè уште не се објавени.
Презентираните податоци ни овозможуваат да се каже дека при третман на ДН, можно е да се постигне значително застој во прогресијата на оваа компликација на дијабетес и оддалеченост, а можеби и
и спречување на развој на ПН. И покрај фактот дека интервенцијата е поефикасна во претходните - микроалбуминурични - фази на ДН, ефективен третман може да се спроведе и во напредни случаи, дури и во присуство на нефротски синдром и ПН.
1. Рјабов С.И., Добронаров В.А. Стапката на прогресија на различни морфолошки форми на хроничен гломерулонефритис во пред-азотниот период (Дали морфолошката форма на хроничен гломерулонефритис е фактор што ја одредува прогнозата?) // Тер. лак, - 1994 година, - Т.66, N 6, - S. 15-18.
2. Amann K., Nichols C., Tornig J. et al. Ефект на рамиприл, нифедипин и моксонидин врз гломеруларната морфологија и структурата на подцитите во експериментална бубрежна инсуфициенција // Нефрол. Бирајте Трансплантација.- 1996. - Vol. 11. - P.1003-1011.
3. Андерсон С., Ренке Х.Г., Гарсија Д.Л. et al. Кратки и долгорочни ефекти на антихипертензивна терапија кај дијабетичен стаорец // Бубрег Int.- 1989.- Vol. 36, - стр 526-536
4. Андерсон С., Ренке Х.Г., Бренер Б.М. Нифедипин наспроти фосиноприл кај неинерефектимизирани дијабетични стаорци // Бубрег Int. 1992.- Vol. 41, стр 891-897.
5. Бакрис Г.Л. Абнормалности на калциум и пациенти со хипертензивни со дијабетес: Импликации за зачувување на бубрезите // Антагонисти на калциум во клиничката медицина / Ед. М. Епстеун. Philadelfia: Hanley & Belfus. - 1992, - P.367-389.
6. Bakris G. L., Williams B. ACE инхибитори и антагонисти на калциум сам или комбиниран: Дали постои разлика во напредувањето на дијабетичното бубрежно заболување // J. Hyprtens.- 1995.- Vol. 13, аплис 2. -П 95-101.
7. Bakris G. L., Copley J. B., Vicknair N. et al. Блокатори на калциумски канали наспроти други антихипертензивни терапии на прогресија на NIDDM асцинираната нефропатија // бубрег lnt.-1996.-Vol. 50.-П. 1641-1650 година.
8. Барбоса Ј., Штефс М.В., Сатерленд Д.Е.Р. et al. Ефект на гликемиска контрола врз рани дијабетични бубрежни лезии: 5-годишна рандомизирана контролирана клиничка студија на примачи на трансплантација на бубрези кои зависат од инсулин зависни од трансплантација на бубрег // Ј Амер Мед. Ас - 1994 година.
- том. 272, - стр 600-606.
9. Берк Б.Ц., Векштајн В., Гордон Х.М., Цуда Т. Ангиотензин Втори
- стимулирана синтеза на протеини во културни смут мускулни клетки // Хипертензија.- 1989.- Vol. 13.-П. 305-314.
10. Beyer-Mears A., Мареј Ф.Т. Del Val M. et al. Реверзија на протеинурија од страна на сорбинил, инхибитор на алдоза редуктаза кај стаорци со спонтан дијабетис (ББ) // Фармакол.- 1988.- Vol. 36.-П. 112-120.
11. Бјорк С., Ниберг Г., Мулек Х. и др. Корисни ефекти на инхибиција на ензимот во претворање на ангиотензин врз бубрежна функција кај пациенти со дијабетична нефропатија // Brit. Мед. J.- 1986. Vol. 293.- стр 471-474.
12. Бренер Б.М., Мејер Т.В., Хостелер Т.Н. Внес на протеини во исхраната и прогресивна природа на eyубезни заболувања: улогата на хемодинамички посредувана гломеруларна повреда во патогенезата на прогресивната гломеруларна склероза при стареење, бубрежна аблација и интринтна бубрежна болест // Н. Engl J. Med. 1982.- Vol. 307, - стр 652-659.
13. Брејер Ј., Беин Р., Еванс Ј. И др. Предвидници на прогресијата на бубрежната инсуфициенција кај пациенти со дијабетес зависен од инсулин и јасна дијабетична нефропатија // Бубрег Int.- 1996, -Вол. 50.-П. 65 1651-1658.
14. Коен М., Зијаде Ф.Н. Адактори за глукоза адаптираат модулирање на растот на мезанџалните клетки и изразот на колагенот гените // Бубрезите Int.- 1994 година, - Vol. 45, - стр. 475-484.
15. Коен М., Хад Е., Ву В.Ј. Засилување на дијабетична нефропатија со третман со моноклонални антитела против глициран албумин // Бубрег Int.- 1994, - Vol. 45.- стр. 1673-1679.
16. Cortes P., Riser B.L., haао X., Narins R.C.G. Експанзија на гломеруларен волумен и механичко оптоварување на мезангијалните клетки на механичко оптоварување на гломеруларен притисок // Бубрег Int.- 1994.- Vol. 45 (снабдување) .- стр. 811-816.
17. ФогоА., Ишикавал. Докази за централните промотори за раст во развојот на склероза // Семин. Нефрол.-1989.-том. 9.-П. 329-342.
18. Fogo A., Yoshida Y., Ishicawa I. Важноста на ангиогено дејство на ангиотензин II во гломеруларен раст на зрели бубрези // Бубрег Int. - 1990.-том. 38.-П. 1068-1074.
19. Херберт Л.А., Беин Р.П., Верме Д. етал. Ремисија на протеинурија на нефротски опсег во дијабетес тип I // Бубрег lnt.-1994.- Vol. 46.-П. 1688-1693 година.
20. Кан И.Х., Като Г. Р. Д., Едвард Н. и др. Влијание на коегзистирачка болест врз опстанокот на терапија со бубрежна замена // Лансет.- 1993, - Вол. 341, - стр. 415-418.
21. Klein R., Klein B.E., MossS.E. Однос на гликемиска контрола со дијабетични микроваскуларни компликации кај дијабетес мелитус // Ен. Практикант Мед. - 1996 година, - том. 124 (1 Пт 2) .- стр. 90-96.
22. Ladson-Wofford S., Riser B.L., Cortes P. Висока концентрација на екстрацелуларна гликоза ги зголемуваат рецепторите за фактор на раст на трансформација кај мезанџалните клетки на стаорци во културата, апстрактни / / Ј. Амер Соц Нефрол.- 1994.- Vol.5.- стр. 696.
23. Лемерс М.Ј., Бери M.М. Главна улога на артериска болест кај морбидитет и смртност по трансплантација на бубрег кај пациенти со дијабетичари // Нега на дијабетес.- 1991, том. 14.-П. 295-301.
24. Луис Е.Ј., Хунсикер Л.Г., Беин Р.П. и Роде Р. Д. Ефектот на инхибиција на ангиотензино инверзивно-ензим врз дијабетична нефропатија // New Engl. J. Med .- 1993.- Vol. 329.-П.1456-1462.
25. Липперт Г., Риц Е., Шварцбек А., Шнајдер П. Зголемувањето на плимата на бубрежна инсуфициенција на енстазијата од дијабетична нефропатија тип II - епидемиолошка анализа // Nephrol.Dial.Transplant.-1995, -Vol. 10, - стр. 462-467.
26. Лојд Ц.Е., Бекер Д., Елис Д., Орчард Т.J. Инциденца на компликации кај инсулин зависен дијабетес мелитус: анализа на преживување // Амер. J. Epidemiol.- 1996.-Vol.143.-P. 431-441.
27. Лоури Е.Г., Лев Н.Л. Ризик од смртност кај пациенти со хемодијализа: Предеклистичката вредност на најчесто измерените варијабли и проценка на разликите во стапката на смртност помеѓу објектите / / Америка. Ј. Бубрег Dis.- 1990 година, - Vol. 115, - стр. 458-482.
28. Malec A.M., Gibbons G.H., Dzau V.J., Izumo S. Fluid стресот различно го модулира изразот на гените што кодираат основен фактор на раст на фибробласт и фактор на раст на тромбоцитите Б синџир во васкуларна ендотелин // Ј. Клинички Инвестиции.- 1993.-Вол. 92.- П. 2013-2021 година.
29. Манто А., Котронео П., Мара Г. и др. Ефект на интензивно лекување на дијабетична нефропатија кај пациенти со дијабетес тип I // Бубрег Int. - 1995 година, - том. 47. - стр.231-235.
30. Мајер С.М., Штефс М.В., Азар С. и др. Ефекти на сорбинил врз гломеруларната структура и функција кај долгорочни дијабетични стаорци // Дијабетес.- 1989, - Vol. 38.-П. 839-846.
31. Моргенсен Ц.Е. Долготраен антихипертензивен третман инхибира прогресија на дијабетична нефропатија // Brit. Мед. J.-1982.-Vol. 285, - стр. 685-688.
32. Моргенсен Ц.Е. Ренопротективна улога на АКЕ инхибиторите во дијабетична нефропатија // Brit. Heart J.- 1994.-том. 72, апп.-стр. 38-45.
33. Parving H.-H., Andersen A.R., Smidt U.M. Ефект на антихипертензивен третман врз функцијата на бубрезите кај дијабетична нефропатија // Brit. Мед. Ј- 1987 година, том. 294, - стр. 1443-1447.
34. Parving H.-H., Hommel E., Smidt U.M. Заштита на бубрезите и намалување на албуминурија од каптоприл кај дијабетичари зависни од инсулин со нефропатија // Brit. Мед. J.- 1988.- Vol. 27.-П. 1086-1091.
35. Parving H.-H., Hommel E., Damkjer Nielsen M., Giese J. Effect
на каптоприл врз крвниот притисок и функцијата на бубрезите кај нормативистични дијабетичари зависни од инсулин со нефропатија // Brit.Med.J.- 1989, -Vol. 299.-П. 533-536.
36. Педрини М.Т., Леви А.С., Лау Ј. И др. Ефектот на ограничување на протеините во исхраната врз прогресијата на дијабетични и недијабетични бубрежни заболувања: мета-анализа // Ен. Практикант Мед. - 1996 година, том. 124, стр 627-632.
37. Петерсон Ј.К., Адлер С., Буркарт Ј.М. et al. Контрола на крвниот притисок, протеинурија и прогресија на бубрежни заболувања (Модификација на диетата во студија за бубрежни заболувања) // Ann. Практикант Med.- 1995 година, том 123.- стр. 754-762.
38. Raine A. E.G. Зголемениот бран на дијабетична нефропатија - предупредување пред поплавување? // Нефрол.Дијал.Транспарент.- 1995.- Vol. 10, -П. 460-461.
39. Равид М., Савин Х., Јуртин И. и др. Долготрајно стабилизирачко дејство на инхибиција на ензимот на ангиотензин-ковертлинг на плазма креатинин и протеинурија кај нормотензивни пациенти со дијабетичари од типот II // Ann. Инт Мед 1993 година, том. 118.-П. 577-581.
40. Ravid M., Lang R., Rachmanl R., Lishner M. Долгорочен ренопротективен ефект на инхибиција на ензимот што го претвора ангиотензин во инхибиција на ензими што го претвора ангиотензин во не-инсулин зависен дијабетес мелитус. 7-годишна студија за следење // Арх. Практикант Мед. -1996.-том. 156.-П.286-289.
41. Ремзузи А., Порториери С., Баталгија Ц. и др. Ангиотензин кон
инхибиција на вертикалниот ензим ја подобрува гломеруларната филтрација на макромолекулите и водата и ја намалува гломеруларната повреда кај стаорецот // J. Clin. Инвест.- 1990 година, - том 85.-П. 541-549.
42. Schrier R.W., Savage S. Соодветна контрола на крвниот притисок во
дијабетес тип II (ABCD Судски процес): Импликации за компликации // Amer. J. Бубрезите Dis.- 1992, Vol. 20, стр 653-657.
43. Шулц П., Раиј Л. Инхибиција на размножување на човечките мезандијални клетки од блокатори на калциумови канали // Хипертензија.-1990.- Vol. 15, достав. 1, - стр. 176-180.
44. Група за истражување за контрола на дијабетес и испитување на компликации:
ефектот на интензивно лекување на дијабетес врз развојот и прогресијата на долгорочни компликации кај дијабетес мелитус зависен од инсулин // New Engl. J. Med. 1993. Vol. 329, - стр. 977-986.
45. USRDS (систем на бубрежни податоци во САД). Годишен извештај за податоци. USRDS, Национален институт за здравство, Национален институт за дијабетес и дигестивни и бубрежни заболувања, Бетсда // Амер. J. Бубрезите Dis.- 1995 година, - Vol. 26, апли. 2 .- стр. 1-186.
46. Валдерабано Ф., onesонс Е., Мајлик Н. Извештај за управување со бубрежна слабост во Европа XXIV, 1993 година // Нефрол. Бирајте Трансплантација - 1995 година, - том. 10, достав. 5, - стр. 1-25.
47. Vlassara H. Напредна гликација кај дијабетично бубрежно и васкуларно заболување // Бубрег Int.- 1995 година, - Vol. 48, снаб. 51.- стр. 43 - 44.
48. Вајдман П., Шнајдер М. „Бохлен М. Терапевтска ефикасност на различни антихипертензивни лекови кај човечка дијабетична нефропатија: Ажурирана мета-анализа // Нефрол. Бирајте Транс-растение.- 1995 година, - Vol. 10, достав. 9.-П. 39-45.
Етиологија и патогенеза
Етиологија и патогенеза
Хронична хипергликемија, интракубична и системска артериска хипертензија, генетска предиспозиција
Микроалбуминурија е одредена кај 6-60% од пациентите со дијабетес тип 1 по 5-15 години по нејзината манифестација. Со ЦД-2, ДНФ се развива во 25% од европската трка и во 50% од азиската трка. Вкупната застапеност на DNF кај ЦД-2 е 4-30%
Главните клинички манифестации
Во раните фази се отсутни. Артериска хипертензија, нефротски синдром, хронична бубрежна инсуфициенција
Микроалбуминурија (екскреција на албумин 30-300 мг / ден или 20-200 мг / мин), протеинурија, зголемување и потоа намалување на стапката на филтрација на гломерула, знаци на нефротски синдром и хронична бубрежна инсуфициенција
Други бубрежни заболувања и причини за хронична бубрежна инсуфициенција
Надомест на дијабетес и хипертензија, АКЕ инхибитори или блокатори на рецептори на ангиотензин, почнувајќи од стадиумот на микроалбуминурија, ниски протеини и диета со ниска сол. Со развој на хронична бубрежна инсуфициенција - хемодијализа, перитонеална дијализа, трансплантација на бубрег
Кај 50% од пациентите со дијабетес тип 1 и 10% од дијабетес тип 2 кај кои е откриена протеинурија, ЦРФ се развива во текот на следните 10 години. 15% од сите смртни случаи на пациенти со дијабетес тип 1 под 50 години се поврзани со хронична бубрежна инсуфициенција како резултат на DNF