Алергија на инсулин: е можна реакција и која е причината

Инсулинот е од витално значење за голема група луѓе. Без него, лице со дијабетес може да умре, бидејќи ова е единствениот метод на лекување што сè уште нема аналози. Покрај тоа, кај 20% од луѓето, употребата на оваа дрога предизвикува алергиски реакции со различен степен на сложеност. Најчесто ова влијае на младите девојки, поретко - постарите луѓе постари од 60 години.
Причини за појава
Во зависност од степенот на прочистување и нечистотиите, постојат неколку опции за инсулин - човечки, рекомбинантен, говеда и свинско месо. Повеќето реакции се случуваат на самата дрога, а уште помалку на супстанциите содржани во неговиот состав, како што се цинк, протамин.
Човечкото е најмалку алергично, додека најголем број на негативни ефекти се евидентираат со употреба на говеда.
Во последниве години, се користат високо прочистени инсулини, во состав на кои проинсулин не е повеќе од 10 μg / g, што влијаеше на подобрување на состојбата со алергија на инсулин во целина.
Преосетливоста е предизвикана од антитела од различни класи. Имуноглобулините Е се одговорни за анафилакса, IgG за локални алергиски реакции и цинк за алергии одложена форма, кои ќе бидат опишани подетално подолу.
Локалните реакции исто така можат да бидат резултат на неправилна употреба, на пример, да се повреди кожата со дебела игла или слабо избрано место за инјектирање.
Алергија форми
Непосредно - се јавува 15-30 минути по администрацијата на инсулин во форма на сериозно чешање или промени во кожата: дерматитис, уртикарија или црвенило на местото на инјектирање.
Бавно движење - Пред почетокот на симптомите, може да помине ден или повеќе.
Постојат три типа на бавно движење:
- Локално - засегнато е само местото за инјектирање.
- Системски - погодени се други области.
- Комбинирано - погодено како место за инјектирање и други делови од телото.
Обично, алергија се изразува само при промена на кожата, но можни се потешки и опасни последици, како што е анафилактичен шок.
Кај мала група на луѓе, земањето лекови предизвикува генерализиранареакцијакарактеризираат со такви непријатни симптоми како што се:
- Мало зголемување на температурата.
- Слабост.
- Замор
- Варење.
- Болка во зглобовите.
- Спазам на бронхиите.
- Зголемени лимфни јазли.
Во ретки случаи, сериозни реакции како што се:
- Многу висока температура.
- Некроза на поткожното ткиво.
- Белодробен едем.
Дијагностика
Присуството на алергија на инсулин се утврдува од страна на имунолог или алерголог врз основа на анализа на симптоми и историја. За поточна дијагноза, исто така ќе ви требаат:
- Донирајте крв (општа анализа, за нивото на шеќер и утврдување на нивото на имуноглобулини),
- Исклучи заболувања на кожата и крвта, инфекции, чешање на кожата како резултат на откажување на црниот дроб.
- Направете примероци од мали дози од сите типови. Реакцијата се определува еден час по постапката според сериозноста и големината на добиената папула.
Алергија третман
Третманот го пропишува само лекар, во зависност од видот на алергија.
Симптомите на лесна сериозност минуваат без интервенција во рок од 40-60 минути.
Ако манифестациите траат долго време и се влошуваат секој пат, тогаш е неопходно да се започне со земање антихистаминици, како што се дифенихидрамин и супрастин.
Инјекциите се прават почесто во различни делови на телото, дозата се намалува. Ако ова не помогне, тогаш инсулин од говеда или свинско месо се заменува со прочистен човечки човек, во кој нема цинк.
Во случај на системска реакција, итно се администрира адреналин, антихистаминици, како и сместување во болница, каде што ќе бидат поддржани дишењето и циркулацијата на крвта.
Бидејќи е невозможно целосно да се откаже од употребата на лекот за пациент со дијабетес, дозата привремено се намалува неколку пати, а потоа постепено. По стабилизацијата, се прави постепено (обично два дена) враќање на претходната норма.
Ако, поради анафилактичен шок, лекот бил целосно откажан, тогаш пред да продолжите со третманот, се препорачува следново:
- Ставете примероци од сите опции за лекови.
- Изберете го вистинскиот (предизвикувајќи помалку последици)
- Пробајте ја минималната доза.
- Зголемете ја дозата полека, контролирајќи ја состојбата на пациентот користејќи тест на крвта.
Ако третманот бил неефикасен, тогаш инсулин се администрира истовремено со хидрокортизон.
Намалување на дозата
Доколку е потребно, намалете ја дозата, пациентот е пропишан диета со ниски јаглехидративо кои сè, вклучително и сложени јаглени хидрати, се троши во ограничени количини. Сите производи што можат да предизвикаат или влошат алергии, се исклучени од диетата, вклучуваат:
- Млеко, јајца, сирење.
- Мед, кафе, алкохол.
- Пушеле, конзервирана, зачинета.
- Домати, модар патлиџан, црвена пиперка.
- Кавијар и морска храна.
Останува менито:
- Пијалоци со кисело млеко.
- Урда.
- Посно месо.
- Од риба: треска и костур.
- Од зеленчук: зелка, тиквички, краставици и брокула.
Некои од овие симптоми може да укажуваат на не алергија, туку предозирање на лекот.
- Тремор на прстите.
- Брз пулс.
- Ноќно потење.
- Утринска главоболка.
- Депресија
Во исклучителни случаи, предозирање може да доведе до ноќно излегување на урина и енуреза, зголемување на апетитот и тежината и утринска хипергликемија.
Важно е да се запамети дека алергиите можат да имаат сериозни последици по телото, па затоа е важно да се подложите на темелно испитување пред да го земете лекот и да го изберете вистинскиот тип на инсулин.
Алергија на инсулин: дали може да има реакција на хормонот?
Во производството на инсулин се користат протеини од животинско потекло. Тие стануваат честа причина за алергиска реакција. Инсулинот може да се создаде врз основа на:
Видови лекови за инсулин
Рекомбинантен инсулин се користи и за време на администрација.Пациентите кои инјектираат инсулин дневно се изложени на зголемен ризик од реакции на лекови. Тоа се должи на присуството на антитела во организмот на хормонот. Токму овие тела стануваат извор на реакцијата.
Алергија на инсулин може да биде во форма на две реакции:
Симптоми - хипертермија на кожата на лицето
Со манифестации на непосредна реакција, симптомите на алергија се појавуваат веднаш штом некое лице инјектира инсулин. Од времето на администрација до почетокот на симптомите, не поминува повеќе од половина час. Во овој период, едно лице може да биде предмет на манифестации:
- хиперемија на кожата на местото на инјектирање,
- уртикарија
- дерматитис.
Итна реакција влијае на различни телесни системи. Во зависност од локализацијата на знаците и природата на нивните манифестации, тие разликуваат:
- локално
- систем
- комбинирани реакции.
Со локално оштетување, симптомите се карактеризираат само во областа на администрација на лекот. Системска реакција влијае на другите делови на телото, ширејќи се низ целото тело. Во случај на комбинација, локалните промени се придружени со негативни манифестации во други области.
Со забавена алергија, се открива знак на оштетување ден по администрацијата на инсулин. Се карактеризира со инфилтрација во областа на инјектирање. Алергијата се манифестира и во форма на обични реакции на кожата и се карактеризира со сериозно оштетување на организмот.
Со зголемена чувствителност, едно лице развива анафилактичен шок или едем на Квинке.
Знаци на пораз
Бидејќи интегритетот на кожата е нарушен кога се администрира лекот, еден од најкарактеристичните симптоми е промените на површината на кожата. Тие можат да бидат изразени како:
- широко осип што носи голема непријатност,
- чешање на зголемен степен,
- уртикарија
- атопичен дерматитис.
Симптоми - Атопичен дерматитис
Локалните реакции ја придружуваат скоро секое лице кое има чувствителност на инсулин. Сепак, постојат тешки лезии на телото. Во овој случај, симптомите се појавуваат како генерализирана реакција. Едно лице често се чувствува:
- пораст на телесната температура
- болка во зглобовите
- слабост на целиот организам
- состојба на замор
- ангиоедем.
Ретко, но сепак сериозно оштетување на телото. Како резултат на администрација на инсулин, може да се случи следново:
- треска
- отекување на ткивото на белите дробови,
- оштетување на некротичното ткиво под кожата.
Особено чувствителните пациенти со воведувањето на лекот честопати доживуваат огромно оштетување на организмот, кои се многу опасни. Кај дијабетичарите започнува ангиоедем и анафилактичен шок.
Сериозноста на ситуацијата лежи во фактот дека ваквите реакции не само што предизвикуваат силен удар на телото, туку може да предизвикаат и смрт.
Ако се појават силни манифестации, едно лице мора да повика брза помош.
Како да собереш инсулин?
Алергиската реакција на инсулин не е само тест за организмот. Ако се појават симптоми, пациентите често не знаат што да прават, бидејќи третманот за дијабетес треба да продолжи. Забрането е самостојно откажување и пропишување на нов лек што содржи инсулин. Ова предизвикува реакција да се зајакне ако изборот не е точен.
видете Примероци на кожата. Дијагноза на алергии се јавува во специјални медицински установи во формат погоден за утврдување на резултатот.
Кога се појави реакција, пациентот треба веднаш да се консултира со лекар. Во овој случај, лекарот може да препише десензибилизација. Суштината на постапката е да се спроведат тестови на кожата. Тие се неопходни за правилен избор на лекот за инјектирање.
Резултатот од студијата е најдобрата опција за инсулински инјекции.Процедурата има прилично комплицирана примена. Ова се должи на фактот дека во некои случаи пациентот е премногу ограничен на време за да го избере лекот.
Ако инјекциите не треба да се извршат итно, тогаш тестовите на кожата се прават со интервал од 20-30 минути. За тоа време, лекарот го оценува одговорот на телото.
Меѓу инсулините од најнежно дејство врз телото на чувствителните луѓе, изолиран е лек создаден врз основа на човечки протеин. Во овој случај, неговиот индекс на водород е неутрален. Се користи кога се јавува реакција на инсулин со протеин од говедско месо.
Како да изберете лек?
Ако пациентот има реакција на подготовка на инсулин со протеин од говедско месо, тој е пропишан агент заснован на човечки протеин.
Алергија на хормонот инсулин негативно влијае на состојбата на пациентот и бара итно решавање на проблемот, бидејќи третманот на дијабетес мора да се продолжи.
Забранета е независна замена на еден лек со друг, затоа што ако се направи погрешен избор, ќе се зголеми негативната реакција на организмот. Ако се појават знаци на алергија, секогаш треба да се консултирате со лекар.
Лекарот ќе спроведе десензибилизација - постапката за примероци на кожа на инсулин, што ги открива реакциите на организмот кон одреден лек.
Изборот на инсулин трае многу време. Секоја инјекција се врши со интервал од 20-30 минути. Десензибилизацијата е комплексна постапка, бидејќи честопати пациентот нема време за бројни примероци. Како резултат на селекција, на пациентот му е препишано лек на кој немаше негативни реакции. Невозможно е да ја изберете вистинската подготовка на инсулин самостојно, секогаш мора да се консултирате со лекар.
Алергија на инсулин: е можна реакција и која е причината

Причини за реакција на инсулин.
Пациентите со дијабетес треба да го следат шеќерот во крвта секој ден. Со неговото зголемување, потребна е инјекција на инсулин за стабилизирање на благосостојбата.
По администрација на хормонот, состојбата треба да се стабилизира, но се случува дека по инјекцијата пациентот е алергичен на инсулин. Треба да се напомене дека овој вид реакција е прилично честа појава - околу 20-25% од пациентите се среќаваат со него.
Неговиот израз се должи на фактот дека инсулин има во својот состав протеински структури кои делуваат како странски супстанции за организмот.
Карактеристики на манифестацијата на реакцијата
Што може да предизвика манифестација на алергии.
По воведувањето на лекот, можна е манифестација на реакции од општа и локална природа.
Следниве компоненти можат да предизвикаат манифестација на алергија:
- продолжувачи,
- конзерванси
- стабилизатори
- инсулин
Внимание! Алергии може да се појават по првата инјекција, сепак, таквата реакција е ретка. Како по правило, алергија се открива по 4 недели употреба.
Треба да се напомене дека реакцијата може да има различен степен на сериозност. Можно е развој на едем на Квинке.
Карактеристики на манифестацијата на реакцијата.
Реакциите можат да се поделат според природата на појавата:
- Непосреден вид - се манифестира 15-30 минути по инјекцијата, се манифестира во форма на реакција на местото на инјектирање во форма на осип.
- Бавен тип. Се манифестира во форма на формирање на поткожни инфилтрати, се манифестира 20-35 часа по администрацијата на инсулин.
| Главните форми на непосредна преосетливост во зависност од клиничкиот тек | |
| Тип | Опис |
| Локално | Воспалението се појавува на местото на инјектирање. |
| Систем | Реакцијата се манифестира на места оддалечени од инјекцијата. |
| Мешани | Локалните и системските реакции се случуваат истовремено. |
Прекршувањата на правилата за администрирање на инјекција се причина за реакцијата.
Вреди да се напомене дека може да се појави локална реакција од типот поради неправилно администрирање на компонентата.
Ваквите фактори можат да предизвикаат реакција на организмот:
- Значителна дебелина на иглата
- интрадермална инјекција,
- оштетување на кожата,
- инјекциите се постојано на еден дел од телото,
- администрација на ладен препарат.
Можно е да се намали ризикот од алергиска реакција со употреба на рекомбинантен инсулин. Локалните реакции не се опасни и, како по правило, поминуваат без медицинска интервенција.
На местото на инјектирање на инсулин, може да се формира одреден заптив, кој се крева нешто над површината на кожата. Папуле опстојува 14 дена.
Внимание! Опасна компликација е феноменот Артиус-Сахаров. Како по правило, се формира папула ако пациентот инјектира инсулин постојано на истото место.
Запечатувањето се формира по една недела на слична употреба, придружено со болка и чешање. Ако инјекцијата повторно влезе во папулата, се јавува формирање на инфилтрат, чиј обем постојано се зголемува.
Формирана е апсцес и гноен фистула, зголемување на телесната температура на пациентот не е исклучено.
Главните видови реакции.
Во современата медицина, се користат неколку видови на инсулин: синтетички и изолирани од панкреасот на животните, обично свинско месо и говеда. Секој од наведените видови може да предизвика манифестација на алергија, бидејќи супстанцијата е протеин.
Важно! Слична реакција на телото почесто се среќаваат кај млади жени и постари пациенти.
Може ли да има алергија на инсулин? Дефинитивно, невозможно е да се исклучи веројатноста за реакција. Неопходно е да се разбере како се манифестира и што да се прави на пациент кој страда од дијабетес зависен од инсулин?
Оваа статија ќе ги запознае читателите со карактеристиките на манифестацијата на алергии.
Главни симптоми
Карактеристики на манифестацијата на реакцијата.
Мали симптоми на локална алергиска реакција се појавуваат кај повеќето пациенти.
Во овој случај, пациентот може да се проследи:
- осип во одредени области на телото, придружено со чешање,
- уртикарија
- атопичен дерматитис.
Генерализирана реакција се манифестира нешто поретко, се карактеризира со следниве симптоми:
- значително зголемување на телесната температура,
- манифестација на болка во зглобовите
- општа слабост
- замор,
- отечени лимфни јазли
- дигестивни нарушувања
- бронхоспазам,
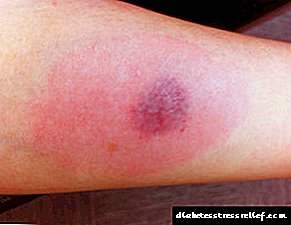
- Едем на Квинке (на сликата).
Едем на Квинке со алергии.
Многу ретко се манифестира:
- некроза на ткива
- белодробен едем,
- анафилактичен шок,
- треска.
Овие реакции претставуваат значителна закана за животот на човекот и бараат итна медицинска помош.
Внимание! Тежината на ситуацијата се изразува во фактот дека пациентот е принуден постојано да користи инсулин. Во овој случај, се избира оптимален метод на лекување - воведување на хуман инсулин. Лекот има неутрална pH вредност.
Оваа состојба е исклучително опасна за дијабетичарите, не можете да ги игнорирате ниту најмалите знаци на алергија. Цената на игнорирање на опасните знаци е човечки живот.
За пациент со наследна предиспозиција за алергиски реакции, лекарот може да препорача алерген тест пред да започне терапија. Дијагнозата ќе помогне да се спречи појавата на последици.
Можноста за замена на лекот треба да се разговара со специјалист.
Вреди да се обрне внимание на фактот дека пациентите кои користат инсулин секогаш треба да имаат антихистамин со нив - ова е неопходно за да се запре алергиски напад. Разговарајте за можноста за употреба на одреден лек треба да биде со вашиот лекар во секој случај.
Упатствата за употреба на составот се релативни и не секогаш ја регулираат рамката потребна за дијабетичар.
Како да се идентификуваат алергии?
Карактеристики на лабораториски прегледи.
За да се утврди фактот на алергии, треба да се консултирате со специјалист. Дијагнозата се поставува врз основа на идентификување на симптомите и утврдување на историја на пациент.
За точна дијагноза ви треба:
- тест на крвта за да се утврди нивото на имуноглобулини,
- општ тест на крвта
- тест на крвта за шеќер,
- спроведување на тестови со воведување на сите видови на инсулин во мали дози.
Вреди да се напомене дека при утврдување на дијагнозата, важно е да се исклучи можната причина за чешање, која се состои од инфекции, болести на крв или кожни болести.
Важно! Чешањето е често последица на слабост на црниот дроб.
Методи на лекување
Методот на лекување го утврдува лекарот во зависност од видот на алергијата и текот на дијабетесот кај одреден пациент. Симптомите на алергиска реакција, манифестирани со благ степен на интензитет, обично исчезнуваат сами по еден час, оваа состојба не бара дополнителна интервенција.
Изложеноста на лекови е потребна ако симптомите на алергија се присутни подолг временски период, а состојбата на пациентот брзо се влошува. Во вакви случаи, има потреба од употреба на антихистаминици како што се дифенидрамин и супрастин.
Општите препораки се сведени на следниве правила:
- Дозите на инсулин се намалени, инјекциите се прават почесто.
- Постојано треба да ја менувате страницата за инјектирање на инсулин.
- Инсулин од говеда или свинско месо се заменува со прочистен, човечки.
- Ако третманот е неефикасен, пациентот се инјектира инсулин заедно со хидрокортизон.
Со системска реакција, потребна е итна медицинска интервенција. Антихистаминици, епинефрин, се администрираат на пациентот. Индициран сместување во болница за дишење и циркулација на крв.
Прашања до специјалист
Татјана, 32 години, Брјанск
Добро попладне Ме дијагностицираа дијабетес пред 4 години. Сè беше добро, освен мојата општа хистерија поради фактот дека бев болен. Сега го прободев Левемир, неодамна редовно се соочувам со алергии. Осипот се појавува на местото на инјектирање, чеша многу. Претходно, овој инсулин не се користи. Што да правам?
Добро попладне, Татјана. Треба да се јавите кај вашиот лекар и да ја утврдите вистинската причина за реакциите. Кога беше назначен за вас Левемир? Што се користело пред тоа и какви промени се манифестирале?
Не паника, најверојатно, ова не е алергија. Прво на сите, прегледајте ја диетата, запомнете што започнаа да користат од хемикалии за домаќинства.
Марија Николаевна, 54 години, Перм
Добро попладне Јас го користам Пенсулин за една недела. Почнав да ја забележувам манифестацијата на чешање, но не само на местото на инјектирање, туку низ целото тело. Дали е тоа алергија? И како да се живее без дијабетес со инсулин?
Здраво, Марија Николаевна. Не грижи се. Во секој случај, треба да видите лекар и да ја исклучите можноста за манифестации на нарушувања во работата на какви било внатрешни органи. Причината за чешање низ целото тело може да биде не само инсулин.
Користи Пенсулин рано? Ова е свински инсулин, кој може да биде алерген. Човечкиот инсулин е најмалку алергичен. За време на неговото производство се спроведува доволно прочистување и не содржи протеини туѓи за луѓето, односно има алтернативни опции за препишување, не заборавајте да се консултирате со лекар.
Во третманот на дијабетес мелитус се користат разни инсулински препарати (говеда, свинско месо, човечки), кои се разликуваат во степенот на прочистување и содржината на протеини или не протеински нечистотии. Во основа, алергиските реакции се појавуваат на самиот инсулин, многу поретко на протамин, цинк и други супстанции содржани во лекот.
Најмал број на алергиски реакции е забележан при употреба на разни видови човечки инсулин, најголем - со воведување на инсулин кај животните.
Најимуноген е инсулин од говеда, најизразена е разликата од човекот (два други остатоци на аминокиселини од А синџирот и еден од синџирите Б). Свинското инсулин е помалку алергично (само еден остаток на аминокиселини од синџирот Б е различен).
Бројот на случаи на алергија на инсулин е значително намален по воведувањето на високо прочистен инсулин во клиничка пракса (содржината на проинсулин е помала од 10 μg / g).
Развојот на локални реакции може да биде поврзан со неправилна администрација на лекови (интрадермално, со дебела игла и придружна прекумерна траума на кожата, неправилен избор на место за инјектирање, високо разладена подготовка, итн.).
Преосетливоста на инјектирани лекови се формира со учество на антитела од различни класи. Раните локални алергиски реакции и анафилакса обично се предизвикани од имуноглобулини Е.
Појавата на локални реакции 5-8 часа по администрација на препарати на инсулин и развој на отпорност на инсулин се поврзани со IgG.
Алергија на инсулин кој се развива 12-24 часа по администрацијата на лекот обично укажува на алергиска реакција одложен тип (на самиот инсулин или на цинк присутен во лекот).
Симптоми на алергија на инсулин
Алергија на инсулин често се манифестира со развој на блага локална реакција на хиперсензитивност, која може да се појави 0,5-1 часа по администрацијата на лекот и брзо да исчезне (рани реакции), или 4-8 часа (понекогаш 12-24 часа) по инјектирањето - одложени, доцни реакции, чии клинички манифестации можат да траат неколку дена.
Главните симптоми на локална алергиска реакција се црвенило, оток и чешање на местото на инјектирање.
Чешањето може да биде локално, умерено, понекогаш станува неподносливо и може да се шири во соседните области на кожата. Во некои случаи, траги од гребење се забележуваат на кожата.
Понекогаш на местото на инјектирање на инсулин може да се појави заптивка што се издига над кожата (папула) и трае 2-3 дена.
Во ретки случаи, продолжената администрација на инсулински препарати во истата област на телото може да доведе до развој на локални алергиски компликации, како што е феноменот Артус.
Во овој случај, чешање, болно набивање на местото на инјектирање може да се појави 3-5-10 дена по почетокот на администрацијата на инсулин.
Ако инјекциите продолжат да се прават во истата област, се формира инфилтрат, кој постепено се зголемува, станува остро болен и може да засили со формирање на апсцес и гнојни фистули, зголемување на телесната температура и нарушување на општата состојба на пациентот.
Компликации
Алергија на инсулин со развој на системски, генерализирани реакции се јавува кај 0,2% од пациентите со дијабетес мелитус, почесто отколку не, клиничките симптоми се ограничени на појава на уртикарија (хиперемија, чешање на плускавци на местото на инјектирање), а уште поретко на развој на егзиоедем Квинк едем или анафилактичен шок. Системските реакции обично се поврзани со продолжување на инсулинската терапија по долга пауза.
Прогноза и превенција
При замена на препаратот за инсулин со помалку рафиниран, знаците на алергија исчезнуваат. Во ретки случаи, можни се сериозни системски алергиски реакции.
Превенцијата се состои во правилен избор на инсулински препарати и нивна навремена замена во случај на алергиски реакции.
За да го направите ова, пациентите треба да бидат свесни за манифестациите на алергија на инсулин и како да престанат со несаканите ефекти.
Алергиски реакции на инсулин
Според статистичките податоци, алергија на инсулин се јавува во 5-30% од случаите. Главната причина за патологијата е присуството на протеини во препарати за инсулин, кои од телото се перцепираат како антигени. Употребата на кој било лек за хормонски инсулин може да доведе до алергии.
Ова може да се избегне преку употреба на современи високо прочистени производи. Формирањето на антитела како одговор на инсулин добиен однадвор се определува со генетска предиспозиција на пациентот. Различни луѓе можат да имаат различни реакции на ист лек.
Причини за алергија на препарати на инсулин
 При проучувањето на структурата на животинскиот и човечкиот инсулин, откриено е дека од сите видови свинскиот инсулин е најблизок до човекот, тие се разликуваат само во една аминокиселина. Затоа, воведувањето на животински инсулин долго време остана единствената опција за третман.
При проучувањето на структурата на животинскиот и човечкиот инсулин, откриено е дека од сите видови свинскиот инсулин е најблизок до човекот, тие се разликуваат само во една аминокиселина. Затоа, воведувањето на животински инсулин долго време остана единствената опција за третман.
Главниот несакан ефект беше развој на алергиски реакции со различна јачина и времетраење. Покрај тоа, препаратите за инсулин содржат мешавина од проинсулин, панкреасен полипептид и други протеини. Речиси во сите пациенти, по администрација на инсулин три месеци подоцна, антителата кон него се појавуваат во крвта.
Во основа, алергиите се предизвикани од самиот инсулин, поретко од протеини или не-протеински загадувачи. Најмали случаи на алергии се пријавени со воведување хуман инсулин добиен со генетско инженерство. Најалергичен е инсулин на говеда.
Формирањето на зголемена чувствителност се јавува на следниве начини:
- Реакција на непосреден вид поврзана со ослободување на имуноглобулин E. Се развива по 5-8 часа. Се појавува со локални реакции или анафилакса.
- Бавна реакција. Системска манифестација што се јавува после 12-24 часа. Се јавува во форма на уртикарија, едем или анафилактичка реакција.
Локална манифестација може да се должи на неправилно администрирање на лекот - густа игла, се инјектира интрадермално, кожата е повредена за време на администрација, се избира погрешно место, се инјектира прекумерно ладен инсулин.
Манифестации на алергија на инсулин
 Алергија на инсулин е забележана кај 20% од пациентите. Со употреба на рекомбинантен инсулин се намалува фреквенцијата на алергиски реакции. Со локални реакции, манифестациите обично се забележуваат еден час по инјекцијата, тие се краткотрајни и брзо поминуваат без посебен третман.
Алергија на инсулин е забележана кај 20% од пациентите. Со употреба на рекомбинантен инсулин се намалува фреквенцијата на алергиски реакции. Со локални реакции, манифестациите обично се забележуваат еден час по инјекцијата, тие се краткотрајни и брзо поминуваат без посебен третман.
Подоцна или одложените локални реакции може да се развие 4 до 24 часа по инјекцијата и да трае 24 часа. Најчесто, клиничките симптоми на локални реакции на хиперсензитивност на инсулин личат на црвенило на кожата, оток и чешање на местото на инјектирање. Чешаната кожа може да се шири на околните ткива.
Понекогаш се формира мал заптивка на местото на инјектирање, што се издига над нивото на кожата. Оваа папула трае околу 2 дена. Поретка компликација е феноменот Артјус-Сахаров. Ваквата локална алергиска реакција се развива ако инсулин постојано се администрира на едно место.
Набивањето во овој случај се појавува после околу една недела, придружено со болка и чешање, ако инјекциите повторно паднат во таква папула, тогаш се формира инфилтрат. Постепено се зголемува, станува многу болна и, кога инфекцијата е прицврстена, зачудува. Се формира апсцес и гноен фистула, температурата се зголемува.
Системски манифестации на алергија на инсулин се ретки, се манифестираат со такви реакции:
- Црвенило на кожата.
- Уртикарија, чешаат плускавци.
- Едем на Квинке.
- Анафилактичен шок.
- Спазам на бронхиите.
- Полиартритис или полиартралгија.
- Варење.
- Зголемени лимфни јазли.
Системска реакција на препаратите на инсулин се манифестира ако инсулинската терапија била прекината подолго време, а потоа продолжила.
Алергија на инсулин и отпорност на инсулин
Етиологија. Алергијата на инсулин и отпорност на инсулин поради имуните механизми се посредувани со антитела. Алергенот не може да биде инсулин, но протеини (на пример, протемин) и не-протеини (на пример, цинк) нечистотии што го сочинуваат лекот. Сепак, во повеќето случаи, алергијата е предизвикана од самиот инсулин или неговите полимери, за што сведочат локални алергиски реакции на човечки инсулин и системски реакции на високо прочистен инсулин.
Говеда, свинско месо и човечки инсулини се користат за лекување на дијабетес. Човечкиот инсулин е помалку имуноген од животинските инсулини, а свинскиот инсулин е помалку имуноген од говедата. Инвалинот на говеда се разликува од човечкиот инсулин во два аминокиселински остатоци од А ланец и еден остаток на аминокиселини од ланецот Б, и свински инсулин во еден аминокиселински остаток од синџирот Б
А-синџирите на човечки и свински инсулин се идентични. Иако човечкиот инсулин е помалку имуноген од свинскиот, можна е алергија на човечки инсулин. Степенот на прочистување на инсулин е одреден од содржината на нечистотии од проинсулин во него. Претходно, се користеше инсулин кој содржи 10-25 μg / g проинсулин; сега се користи високо прочистен инсулин кој содржи помалку од 10 μg / g проинсулин.
Преодната природа на раните локални алергиски реакции, како и отпорноста на инсулин по desensitization на инсулин, може да се должи на блокирање на IgG. Локалните алергиски реакции кои се развиваат 8-24 часа по инјектирање на инсулин може да бидат резултат на алергиска реакција со задоцнет тип на инсулин или цинк.
Отпорноста на инсулин може да се должи и на имуните и на имунитетните механизми. Неимунителните механизми вклучуваат дебелина, кетоацидоза, ендокрини заболувања, инфекција.Опорност на инсулин поради имуните механизми е многу ретка.
Обично се јавува во текот на првата година на третман со инсулин, се развива во рок од неколку недели и трае од неколку дена до неколку месеци. Понекогаш отпорност на инсулин се јавува при десензибилизација на инсулин.
Клиничката слика.
Алергија на инсулин може да се појави со локални и системски реакции. Забележани се кај 5-10% од пациентите. Често се развиваат благи локални реакции. Во текот на изминатите неколку години, преваленцата на алергиски реакции на инсулин се намали значително.
Локалните алергиски реакции (едем, чешање, болка) може да бидат рани и доцни. Раните се појавуваат и исчезнуваат во рок од 1 час по инјекцијата, доцните по неколку часа (до 24 часа). Во некои случаи, реакцијата е бифазна: нејзините рани манифестации траат не повеќе од 1 час, а потоа по 4-6 часа подоцна се појавуваат поупорни манифестации.
Понекогаш на местото на администрација на инсулин се појавува болна папула, која трае неколку дена. Папулите обично се појавуваат во првите 2 недели на третман со инсулин и исчезнуваат по неколку недели. Тешките локални алергиски реакции, особено интензивирање со секоја последователна администрација на инсулин, често претходат на системска реакција.
Системски алергиски реакции на инсулин се релативно ретки. Најчесто тие се манифестираат со уртикарија. Системски алергиски реакции обично се јавуваат со продолжување на инсулинската терапија по долга пауза.
Локалните алергиски реакции обично се благи, заминуваат брзо и не бараат третман. За потешки и постојани реакции, се препорачува следново:
- Б1-блокатори, на пример, хидроксизин, за возрасни - 25-50 mg орално 3-4 пати на ден, за деца - 2 mg / kg / ден орално во 4 поделени дози. Се додека локалната реакција опстојува, секоја доза на инсулин е поделена и администрирана во различни области. Се користат свињи или хумани инсулински препарати кои не содржат цинк.
Особено треба да се внимава при засилување на локалната алергиска реакција, бидејќи тоа често му претходи на анафилактичката реакција. Прекин на инсулинска терапија во случај на инсулин зависен дијабетес мелитус не се препорачува во овој случај, бидејќи тоа може да доведе до влошување на состојбата и да го зголеми ризикот од анафилактичка реакција по продолжување на третманот со инсулин.
Анафилактички реакции:
- Анафилактичките реакции на инсулин бараат ист третман како анафилактички реакции предизвикани од други алергени. Со развојот на анафилактичка реакција, неопходно се проценува потребата од инсулинска терапија. Сепак, во повеќето случаи, невозможно е да се замени инсулинот со други лекови. Доколку манифестациите на анафилактичката реакција продолжат 24-48 часа, а третманот со инсулин е прекинат, се препорачува следново: прво, пациентот е хоспитализиран, а дозата на инсулин се намалува за 3-4 пати, а второ, дозата на инсулин се зголемува повторно за неколку дена до терапевтски. Ако инсулинската терапија е прекината повеќе од 48 часа, сензитивноста на инсулин се проценува со помош на тестови на кожата и се врши десензибилизација.
Тестовите на кожата со инсулин можат да го утврдат лекот што предизвикува најмалку тешки или не-алергиски реакции. Примероците се ставаат со серија од 10-пати разредувања на инсулин, инјектирани интрадермално.
Десензибилизацијата започнува со доза што е 10 пати помалку од минималната, предизвикувајќи позитивна реакција при поставување примероци од кожа. Овој третман се спроведува само во болница. Прво, се користат препарати со инсулин со кратко дејство, подоцна се додаваат лекови со средно времетраење.
Ако за време на десензибилизација се развие локална алергиска реакција на инсулин, дозата на лекот не се зголемува сè додека реакцијата не опстојува. Со развојот на анафилактичка реакција, дозата се преполови, по што се зголемува непречено. Понекогаш, за време на анафилактичка реакција, се менува шемата на десензибилизација, со што се намалува времето помеѓу инсулинските инјекции.
Отпорност на инсулин поради имуните механизми:
- Со брзо растечка потреба од инсулин, хоспитализацијата и тестирањето се неопходни за да се отфрлат неимуните причини за отпорност на инсулин и да се стабилизира дозата на инсулин. За третман на отпорност на инсулин, понекогаш е доволно да се префрлиме на прочистена свиња или хуман инсулин, а во некои случаи и на повеќе концентрирани (500 мг на ден) инсулински раствори или на протамин-цинк-инсулин. Ако се забележат остри метаболички нарушувања и потребата од инсулин значително се зголемува, се препишува преднизон, 60 мг на ден преку уста (за деца -1-2 мг / кг / ден по уста). За време на третманот со кортикостероид, нивото на гликоза во плазмата постојано се следи, бидејќи хипогликемијата може да се развие со брзо намалување на барањата за инсулин. По намалувањето и стабилизирањето на потребата од инсулин, преднизон се пропишува секој втор ден. Тогаш нејзината доза постепено се намалува, по што лекот се откажува.
Несакани реакции на препарати на инсулин кои не се поврзани со биолошките ефекти на хормонот инсулин
Во моментов, сите препарати на инсулин се многу прочистени, т.е. практично не содржат протеини нечистотии, и затоа реакциите на имунитетната страна предизвикани од нив (алергии, отпорност на инсулин, липоатрофија на местата за инјектирање) во моментов се ретки.
И покрај релативно високата фреквенција на откривање на автоантитела на инсулин кај дијабетес тип 1, зачестеноста на имунолошки компликации на инсулинска терапија кај дијабетес тип 1 и тип 2 е практично иста. Ако со зависност и дневно проучување на воспалителните реакции на местото на инјектирање на современ инсулин, тогаш во првите 2-4 недели од третманот може да се забележат во 1-2% од случаите, кои во текот на следните 1-2 месеци спонтано исчезнуваат кај 90% од пациентите, а во останатите 5% од пациентите - во рок од 6-12 месеци.
Се разликуваат три типа на локални алергиски реакции и системска реакција на препарати на инсулин, а симптомите на алергија на нови инсулински препарати остануваат исти како порано за животните:
- локално итно воспаление со осип на плускавци: во следните 30 минути по инјектирањето, на местото на инјектирање се појавува воспалителна реакција, која може да биде придружена со болка, чешање и плускавци и исчезнува во рок од еден час. Оваа реакција може да биде придружена со повторен развој на местото на инјектирање на воспалителни феномени (болка, еритема) со врв после 12-24 часа (бифазна реакција), феноменот на Артус (реакција на акумулацијата на комплекси на антиген-антитела на местото на инјектирање на инсулин): умерено воспаление на местото на инјектирање инсулин по 4-6 часа со врв после 12 часа и се карактеризира со локална лезија на мали садови и неутрофилен инфилтрат. Многу ретко се забележува, локална одложена воспалителна реакција (тип на туберкулин): се развива 8-12 часа по администрацијата со врв после 24 часа. На местото на инјектирање, воспалителна реакција се јавува со јасни граници и обично вклучува поткожно масно ткиво, болно и често придружено со чешање и болка. Хистолошки откриена периваскуларна акумулација на мононуклеоцити, системска алергија: во следните неколку минути по администрацијата на инсулин, се развива уртикарија, ангиоедем, анафилакса и други системски реакции, кои обично се придружени со локална реакција од непосреден вид.
Во исто време, предозираната дијагноза на алергија на инсулин, особено од непосреден вид, како што покажува клиничкото искуство, е доста честа појава - околу 1 пациент за половина година е примен во нашата клиника со дијагноза на алергија на инсулин, што служеше како причина за одбивање на инсулинска терапија.
Иако диференцијалната дијагноза на алергија на инсулин подготовка од алергија на различна генеза не е тешка, затоа што има карактеристични одлики за разликување (специфични симптоми). Анализата на алергиските реакции на инсулинските препарати од мене повеќе од 50 години инсулинска терапија покажа дека не постои системска алергиска реакција на инсулин (како што е уртикарија, итн.) Без алергии на местото на инјектирање (чешање, црвенило, осип на плускавци итн.)
Но, ако сè уште постојат сомневања за дијагноза на алергија, тогаш треба да спроведете нормален интрадермален тест со инсулинска подготовка, која се смета за алерген за пациентот, а за ова не треба да го разредувате инсулин, бидејќи нема анафилактички реакции дури и во сомнителни случаи. Во случај на непосреден вид алергија на инсулин, чешање, црвенило, блистер, понекогаш со псевдоподија, итн. Се појавуваат на местото на интрадермална администрација на инсулин по околу 20 минути.
Тест за алергија на непосреден вид се смета за позитивен кога блистер се појавува на местото на интрадермална инјекција поголема од 5 мм, а реакцијата се смета за изразена кога блистер е поголема од 1 см. За да се исклучат сите видови локални алергиски реакции, местото на администрација на интрадермален инсулин треба да се набудува првите 20 минути по инјектирањето после 6 часа и после 24 часа.
Ако е потврдена алергија, тогаш спроведете тестирање со други инсулински препарати и одберете најмалку алергиски за пациентот да продолжи со третманот. Ако нема таков инсулин и локалната реакција е изразена, тогаш намалете ја дозата на инсулин администрирана на едно место: поделете ја потребната доза на неколку места за инјектирање или препишете третман со диспендер за инсулин.
Со изразена локална реакција од непосреден вид, помага и интрадермална хипосензитизација. Овие третмани обично се привремени, затоа што во наредните месеци локалната алергија на инсулин исчезнува во услови на континуиран третман со инсулин.
Доколку се потврди системска алергиска реакција на инсулин при интрадермално тестирање, се спроведува интрадермална хипосензитација со инсулин, што може да трае од неколку дена до месеци, доколку нема итна потреба да се администрира целосна доза на инсулин (дијабетична кома или тешка декомпензација на дијабетес, полн со брз развој на дијабетична кома).
Предложени се многу методи за интрадермална хипосензизација со инсулин (всушност имунизација на инсулин), кои значително се разликуваат во стапката на зголемување на интрадермалната доза на инсулин. Стапката на хипосензитизација во случај на сериозни алергиски реакции од непосреден вид се определува пред се од одговор на организмот на зголемување на дозата на инсулин.
Понекогаш се предлага да се започне со многу високи, скоро хомеопатични разредувања (на пример: 1: 100,000). Методите за хипосензитизација што се користат денес во третманот на алергии на препарати од инсулин и хумани инсулински аналози се опишани долго време, вклучително и во мојата докторска дисертација, која ги прикажува резултатите од моето лекување околу 50 случаи на сериозни алергиски реакции од непосреден вид на сите тогаш произведени инсулински препарати.
Третманот е крајно тежок и за пациентот и за лекарот, понекогаш и одолговлекувајќи неколку месеци. Но, на крајот, беше можно да се ослободиме од тешка системска алергија на инсулин за сите пациенти кои аплицирале за помош.
И, конечно, како да се третира алергија на инсулин, ако е забележано на сите препарати за инсулин, а на пациентот му треба инсулин итно од здравствени причини? Ако пациентот е во дијабетична кома или преком, тогаш инсулин е пропишан во дозата неопходна за отстранување од кома, дури и интравенозно, без претходна хипосензитизација или администрација на антихистаминици или глукокортикоиди.
Во светската практика на инсулинска терапија, опишани се четири вакви случаи, во два од кои инсулинска терапија беше спроведена и покрај алергија, а пациентите беа во можност да бидат повлечени од кома, а тие не развија анафилактичка реакција, и покрај интравенската администрација на инсулин. Во два други случаи, кога лекарите се воздржаа од навремено администрирање на инсулин, пациентите починаа од дијабетична кома.
Сомневање за алергија на подготовка на хуман инсулин или аналог на хуман инсулин кај пациенти примени во нашата клиника сè уште не е потврдено во никој случај (вклучително и интрадермално тестирање), а потребната подготовка на инсулин е препишана на пациенти, без никакви алергиски последици .
Имунолошката резистенција на инсулин на современи препарати на инсулин, која е предизвикана од антитела IgM и IgG на инсулин, е исклучително ретка, и затоа прво мора да се исклучи псевдо-инсулинска резистенција. Кај пациенти кои не се дебели, знак на умерено изразена отпорност на инсулин е потребата од инсулин од 1-2 единици / кг телесна тежина, а тешка - повеќе од 2 единици / кг. Ако инсулинот пропишан на пациентот нема очекувано хипогликемично дејство, тогаш прво мора да проверите:
- здравјето на пенкалото за инсулин, адекватноста на обележувањето на инсулинскиот шприц на концентрацијата на инсулин во шишенцето, адекватноста на кертриџот за пенкало за инсулин, датумот на истекување на инјектираниот инсулин, а доколку истекот на истекот е погоден, тогаш како и да е, заменете го кертриџот (шишенце) со нов, лично следете ја постапката за администрирање на инсулин кај пациенти, ги елиминирате болестите потребата од инсулин, главно воспалителен и онколошки (лимфом),
Ако се исклучат сите горенаведени можни причини, тогаш наложете само сестра стража да администрира инсулин. Ако сите овие мерки не ги подобрат резултатите од третманот, тогаш може да се претпостави дека пациентот има вистинска отпорност на имунолошкиот инсулин. Обично, во рок од една година, ретко 5 години, исчезнува без никаков третман.
Дијагнозата на отпорност на имунолошкиот инсулин е пожелно да се потврди студијата на антитела на инсулин, што, за жал, не е рутинско. Третманот започнува со промена на видот на инсулин - од човечки на аналог на човечки инсулин или обратно, во зависност од тоа на кој третман бил пациентот.
Ако отпорноста на имунолошкиот инсулин е ретка, тогаш со T2DM, намалувањето на чувствителноста на биолошкиот ефект на инсулин („биолошка“ отпорност на инсулин) е негова интегрална карактеристика.
Сепак, прилично е тешко да се докаже оваа биолошка отпорност на инсулин кај пациенти со дијабетес тип 2 со клинички прифатлив метод. Како што е наведено погоре, отпорноста на инсулин денес се проценува според нејзината потреба од 1 кг телесна тежина.
Со оглед на тоа што огромното мнозинство на пациенти со дијабетес тип 2 се дебели, пресметката на инсулин на 1 кг од нивната зголемена телесна тежина обично се вклопува во „нормалната“ чувствителност на инсулин. Дали е неопходно да се процени чувствителноста на инсулин во однос на идеалната телесна тежина кај дебелите пациенти, молчи. Најверојатно не, бидејќи масното ткиво е зависно од инсулин и бара одредена фракција на секретиран инсулин за да ја одржи својата функција.
Од терапевтска гледна точка, прашањето за дијагностичките критериуми за отпорност на инсулин кај пациенти со дијабетес тип 2 не е релевантно сè додека не се посомневаат за отпорност на имунолошкиот инсулин на препаратот за инсулин.
Треба да се напомене дека критериумот на отпорност на инсулин од 200 единици на ден беше воведен како резултат на погрешно расудување. Во раните експериментални студии на кучиња, беше откриено дека нивната дневна секреција на инсулин не надминува 60 единици.
Пресметувајќи ја потребата за инсулин кај куче на 1 кг телесна тежина, истражувачите, земајќи ја во предвид просечната тежина на човечкото тело, заклучиле дека во една личност обично се лачат 200 единици. инсулин на ден. Подоцна беше откриено дека кај луѓето дневната секреција на инсулин не надминува 60 единици, но клиничарите не испаднаа дека е критериум на отпорност на инсулин од 200 единици на ден.
Развојот на липоатрофија (исчезнување на поткожното масно ткиво) на местото на инјектирање на инсулин е исто така поврзано со антитела на инсулин, поврзани главно со IgG и IgM и блокирање на биолошкиот ефект на инсулин.
Овие антитела, акумулирајќи се на местото на инјектирање на подготовката на инсулин во високи концентрации (поради високата концентрација на инсулин антиген на местото на инјектирање), почнуваат да се натпреваруваат со рецепторите на инсулин на адипоцитите.
Врз основа на горенаведеното, ефикасноста во третманот на липоатрофија на промена на видот на инсулин од свински инсулин во подготовка на хуман инсулин е јасна: антителата развиени на свински инсулин не комуницираат со човечки инсулин и беше отстранет нивниот блокирачки инсулин ефект врз адипоцитите.
Во моментов, липоаттрофијата на местото на инјектирање на инсулин не е забележана, но ако тие се појавија, тогаш, верувам, би било ефективно да се замени човечкиот инсулин со хумани инсулински аналози и, обратно, во зависност од тоа на кој инсулин липоаттрофија се развиваше.
Сепак, проблемот со локалните реакции на подготовката на инсулин не исчезна.Таканаречената липохипертрофија сè уште е забележана и не е поврзана не со хипертрофија на адипоцити, како што би изгледало името, туку со развој на ткиво на лузна на местото на поткожното инјектирање, со меко-еластична конзистентност што имитира локална поткожна хипертрофија на масното ткиво.
Генезата на оваа несакана реакција е нејасна, како и генезата на кој било келоид, но механизмот е веројатно трауматичен, бидејќи овие места се јавуваат првенствено кај лица кои ретко го менуваат местото на администрација на инсулин и иглата за инјектирање (мора да се отфрли после секоја инјекција!).
Затоа, препораките се очигледни - да се избегне внесување на инсулин во липохипертрофичниот регион, особено затоа што апсорпцијата на инсулин од него е намалена и непредвидлива. Потребно е секој пат да се менуваат местото на инјектирање и иглата за администрација на инсулин, на кое пациентите треба да им се обезбеди во доволна количина.
И, конечно, најтешко да се разликуваат воспалителни реакции на местото на инјектирање на инсулин, кои обично се манифестираат со заптивки во поткожното масно ткиво, што се случуваат на денот по инјектирањето и се раствораат полека во текот на деновите или недели. Претходно, сите тие обично припаѓале на алергиска реакција одложен вид, но со оглед на високото прочистување на препаратите за инсулин, тие веќе не се сметаат за такви.
Може да се карактеризираат со таков прилично нејасен термин како „иритација“ или попрофесионално - „воспаление“ - на местото на администрација на инсулин. Можеби може да се наведат двете најчести причини за овие локални реакции. Прво на сите, ова е воведување на ладен инсулин препарат изваден од фрижидер веднаш пред инјектирање.
Треба да се напомене дека ампулите (инсулин пенкало со кертриџ) што се користат за инсулинска терапија треба да се чуваат на собна температура. Квалитетот на подготовката на инсулин нема да влијае, особено ако се придржувате до општото правило дека вијалата (кертриџ) се користи не повеќе од еден месец и се отфрла по овој период, дури и ако инсулин остане во него.
Хемичарите потрошија многу напор за да подготват „некиселиви“, т.н. „неутрални“, инсулински препарати во кои тој остана целосно растворен. И скоро (!) Сите современи препарати за инсулин се неутрални, со исклучок на Лантус, во кој продолжувањето се обезбедува со кристализација на инсулин. Поради ова, локалните воспалителни реакции се развиваат почесто од другите лекови при нејзина администрација.
Методот на третман е да се инјектира инсулин во подлабоките слоеви на поткожното масно ткиво, така што воспалението не се појавува на кожата, што е најзагрижувачко. Овие реакции не влијаат на ефектот на третманот и во мојата пракса тие никогаш не станале причина за промена на лекот, т.е. реакциите се доволно умерени.
Ние спроведовме посебна студија насочена кон идентификување на штетата од неправилна промена во иглата за инсулин по секоја инјекција со инсулин, и откривме дека непријатноста за време и на местото на администрација на инсулин се јавува почесто, толку поретко се менува иглата за инјектирање.
Што не е случајно, со оглед на природата на промената во иглата кога се користи повторно. Треба да се напомене дека производителот разви специјална технологија за производство на игли на интрауматски инсулин. Сепак, по првата инјекција, иглата губи атрауматски својства, со честа употреба станува целосно несоодветна.инфекција на игли се најде почесто, толку поретко се менуваше. Но, кај некои пациенти иглата била заразена по првата инјекција.
| Пациенти кои ја смениле иглата | Бројот (%) на пациенти кои доживеале болка со инјекција на инсулин на 1-ви до 7-ми ден на набудување | ||
| 1 ден | 4ти ден | 7-ми ден | |
| Пред секоја инјекција со инсулин | 1 (6) | 4 (27) | 4 (27) |
| На 4-ти ден | 2 (13) | 10 (67) | 9 (60) |
| На седмиот ден | 2 (13) | 7 (47) | 10 (67) |
Инфекцијата со игли се јавуваше поретко, поретко се менуваше (Табела 4). Но, кај некои пациенти иглата била заразена по првата инјекција.
| Видови на микроорганизми на иглата | Фреквенција (број на пациенти) со микроби на иглата за инекција, во зависност од фреквенцијата на употреба на иглата | ||
| Еднаш | 12 пати | 21 пати | |
| Staphylococcus koar- (Hly +) | 27 (4) | 0 (0) | 33 (5) |
| Коринебакт. п.п. | — | 6 (1) | 0 (0) |
| Грам + стапче | 0 (0) | 0 (0) | 6 (1) |
| Раст на микробна флора | 26 | 8 | 40 |
Масивната инсулинофибија, страв од третман со одредени инсулински препарати, која е распространета кај општата популација, стана целосно нов несакан ефект на инсулинска терапија што досега не била забележана.
Пример е одбивањето на третман со свинско инсулин од религиозни причини. Едно време, главно во Соединетите држави, беше покрената кампања против генетски инженинот инсулин како дел од протестот против генетски инженерните производи во принцип.
Исто така, кога се администрира, се користи рекомбинантен инсулин.
Кај пациенти кои инјектираат инсулин дневно, ризикот од реакции на лекот се зголемува. Тоа се должи на присуството на антитела во организмот на хормонот. Токму овие тела стануваат извор на реакцијата.
Алергија на инсулин може да биде во форма на две реакции:
- непосредно, бавно движење.
Со манифестации на непосредна реакција, симптомите на алергија се појавуваат веднаш штом некое лице инјектира инсулин. Од времето на администрација до почетокот на симптомите, не поминува повеќе од половина час. Во овој период, едно лице може да биде предмет на манифестации:
- испирање на кожата на местото на инјектирање, уртикарија, дерматитис.
Итна реакција влијае на различни телесни системи. Во зависност од локализацијата на знаците и природата на нивните манифестации, тие разликуваат:
- локални, системски, комбинирани реакции.
Со локално оштетување, симптомите се карактеризираат само во областа на администрација на лекот. Системска реакција влијае на другите делови на телото, ширејќи се низ целото тело. Во случај на комбинација, локалните промени се придружени со негативни манифестации во други области.
Со забавена алергија, се открива знак на оштетување ден по администрацијата на инсулин. Се карактеризира со инфилтрација во областа на инјектирање. Алергијата се манифестира и во форма на обични реакции на кожата и се карактеризира со сериозно оштетување на организмот. Со зголемена чувствителност, едно лице развива анафилактичен шок или едем на Квинке.
Седумгодишен дијабетичар има алергија на инсулин
На двегодишна возраст, Англичанецот Тејлор Банкс беше дијагностициран дијабетес тип 1. Ова не би било изненадувачки ако ова момче исто така не покажа алергија на инсулин, инјекции на кои му беа потребни за лекување. Лекарите сè уште се обидуваат да најдат ефикасен метод за лекување на дете, бидејќи инјекциите на овој хормон предизвикуваат бројни модринки, па дури и колапс на мускулите.
Веќе некое време, лекарите се обидоа да му дадат на Тејлор инсулинска инфузија преку dropper, но тоа исто така предизвика алергиски реакции. Сега неговите родители, emaема Вествул и Скот Бенкс, го доведоа детето во познатата болница на Велики Ормонд Стрит во Лондон, чии лекари ја имаат последната надеж.
Сепак, кај деца, ова е најчестата форма на дијабетес предизвикана од генетика. Дијабетесот тип 2 често е резултат на нездрав начин на живот и дебелина, а во овој случај, инсулинските инјекции не се секогаш неопходни.
Алергијата на инсулин е исклучително ретка појава што го отежнува третманот на таквите пациенти. Лекарите од Лондон сега ќе мора да сфатат како Тејлор може да го добие хормонот што му е потребен, без да страда од напади на алергија