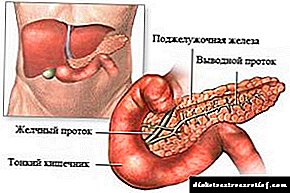
Зошто Клава е препишана за дијабетес?
Она што сите не треба да го јадат со дијабетес, секој го знае и како и како да се третира оваа болест, не секој го знае. Многу традиционални исцелители веруваат дека е најдобро да се користи традиционалната медицина. Постојат многу билки кои се многу ефикасни во лекувањето на оваа болест. Физичките методи, разни природни супстанции, исто така, можат да бидат од голема помош во третманот на дијабетес, се должи на фактот дека тие придонесуваат за делумна реставрација на панкреасните клетки кои произведуваат инсулин.
При лекување со диета и лековити растенија, неопходно е постојано да се следи нивото на шеќер во крвта. Врз основа на природата на болеста, треба да ги изберете најприфатливите за себе од средствата подолу.
1. Просо, леќата и пченка многу добро го намалуваат шеќерот во крвта. Неопходно е да се меле житарките и да се прелива 1 лажица вечер. л брашно која било од овие култури со чаша вода или кефир. Инсистирајте ноќ и пијте наутро. Постојаната употреба на таков раствор го нормализира шеќерот во земјоделските култури. Само брашно мора да се направи од сурови, а не пржени житни култури.
2. Мешунките помагаат во намалувањето на шеќерот во крвта. Традиционалната медицина знае многу случаи на нивна употреба за оваа намена. На пример, еден дијабетичар го проголта еден сув мал црн грав секое утро на празен стомак, вториот натопени два бели грав ноќе и ги џвака и јадеше наутро. И во двата случаи резултатот беше позитивен. На третиот, за одржување на нормален шеќер, му беа потребни шест зрна грав.
Традиционалната медицина има голем арсенал на лековити растенија кои го намалуваат шеќерот во крвта. Овие растенија вклучуваат: портокал, мал перивариум, црна старица, цвекло, јасица, семе од сенф, индиска јога габа, бреза и аспен катран, лисја од бреза и пупки, лубеница, златни мустаќи, компири, грав, цимет, коприва и др. глуварче, ловоров лист, quinoa, rodhe, Schisandra chinensis, ленено семе, мумија, аспен, плаша јајца, магдонос, роодиола роза, каранфилче (зачин), диви јагоди, кромид, цикорија, боровинки, мудрец, црница, итн. Секој пациент треба побарајте го неговиот лек, тој мора да ја избере дозата. Од големо значење тука е психолошкиот фактор.
Кикириките имаат добри својства за намалување на шеќерот. Традиционалната медицина препорачува прелива оцет со 0,5 чаши сурови кикирики, оставете една недела и јадете 1 орев наутро и навечер, без оглед на храната. Во некои случаи, шеќерот се намали од 13 на 5,5 единици, односно до идеална норма. Ако користите орев од кикирики 10 наместо 1, тогаш можете да го нормализирате притисокот со хипертензија. Кикирики за третман треба да се земат сурови, со недопрен филм, во никој случај не спакувани во целофан.
Ерусалимската артишок има добри својства за намалување на шеќерот, нејзиното дејство е меко и упорно. Тие користат артишок во Ерусалим, додавајќи млади лисја и клубени во салатите. Во есен и пролет тие се јадат свежи, а во зима сушени.
Бањи со артишок од Ерусалим: 1,5 кг смачкана мешавина од врвови, лисја, цвеќиња, свежи или сушени клубени, истурете кофа со врела вода во кофа, доведете до вриење и вриејте 10-15 минути. Извадете од топлина, инсистирајте на 20 минути, истурете во бања со не многу топла вода и пареа 15 минути. Изведете ја постапката секој втор ден. Вкупно, треба да земете 15-40 такви бањи, во зависност од резултатот. Таквиот третман помага при хипертензија, дијабетес и таложење на сол.
Добри резултати за намалување на шеќерот во дијабетес се дадени со употреба во третманот на лен.
2 лажици л семето на растението треба да се меси во брашно, истурете 0,5 литри врела вода и се вари 5 минути во емајлиран сад. Изладете без да го извадите капакот. Пијте ја супата топла, во исто време, 20-30 минути пред јадење. Може да го фрлите згуснувачот, но ако имате запек, тогаш подобро е да користите лушпа со задебелување. По еден месец, ќе почувствувате леснотија во стомакот, болката во панкреасот ќе помине, а тен ќе се подобри. Супата треба да се пие свежа.
Можете да земете инфузии и лушпи од билки.
Јадете магдонос (сок од магдонос има можност да ги зајакне крвните садови, особено капиларите, што е важно за дијабетес, зеленчук и корен од магдонос, исто така, имаат ефект на намалување на шеќерот).
Воведете салати во вашата исхрана: 100 гр магдонос корен, решетки од јаболка, 2 гр овошен шеќер (ксилитол или сорбитол), сок од 1 лимон, додадете магдонос по вкус.
Соберете 60 гр лисја од боровинки во мај-јуни, додадете 500 ml врела вода, оставете 20 минути, ладно, вирус. Земете 0,5 чаши 3-4 пати на ден. Корисно е да се јаде боровинки, бидејќи елементи во трагови содржани во лисјата помагаат во намалување на шеќерот во крвта.
Младите лисја од глуварче да ги користат во форма на салати (млади лисја од глуварче содржат инсулин). Потопете ги листовите 30 минути во вода, исушете и ситно исецкајте, додадете зеленчук (магдонос, копар, ротквица или млади блузи од репка, итн.), Жолчка од јајце, зачинете со мајонез, павлака или растително масло.
Земете готови (продадени во аптека) бодлив Елеутерокок екстракт од 20 капки два до три пати на ден пред јадење.
Земете тинктура од шиниза од Шисандра да земете 20-25 капки 1-3 пати на ден пред јадење.
Инфузија со шипинка: 1 чаша врела вода на 10 парчиња. рендан колк од роза. Истурете ги плодовите со врела вода и држете ја на тивок оган 3-5 минути, оставете 5-6 часа, вирус. Пијте 0,5 чаша 3-4 пати на ден.
Земете 1 лажиче на ден. Ерусалим артишок во прав (земјена круша). Измијте, исушете ги ерсалимските артишок нодули, исушете, ситно исецкајте, исушете и мелете во прав.
Употребата на артишок во Ерусалим ги лечи скоро сите васкуларни и метаболички заболувања.
50 гр лисја од коприва (по можност свежа) истурете 500 мл врела вода во сад емајл, инсистирајте на тоа. По 2 часа, вирус. Пијте 1 лажиче. 3 пати на ден пред јадење. Се препорачува да се користи во храна и коприва. Листовите и пукањата на младите коприви најдобро се собираат за зимата со сушење или ферментирање на нив. И сите зимски употреба инфузии, супи, чаеви со лисја од коприва. Истата работа може да се направи со соништата. Лисја и соништа од коприва - оставата, чајната кујна од елементи во трагови.
Поле за коњи во форма на салата и инфузии, истурете чаша врела вода 30 гр поле за конска опашка, вриејте 5-7 минути, инсистирајте 2-3 часа, вирус. Земете 2-3 суп.л-патки. л 3-4 пати на ден пред јадење.
Колекција на дијабетес: 20 гр пука од боровинки, лисја од грав, 15 гр конска опашка, колкови од роза, 10 гр корен од манџуриска аралија, кантарион, камилица. Измешајте сè, ставете во емајлиран сад 10 гр колекција, истурете 2 чаши топла вода, загревајте во водена бања 15 минути, изладете на собна температура, вирус. Земете инфузија од 0,3 чаши 2-3 пати на ден 30 минути пред јадење за 20-30 дена. После 10-15 дена, повторете го курсот. Во текот на годината, можете да повторите вакви курсеви на секои 3 месеци.
Истурете 1 суп.л-патки. л сецкани лисја од ореви со врела вода, се вари на тивок оган 20-30 минути, инсистирајте, вирус, земете во текот на денот.
Свежи сокови од моркови, зелка или суров компир да пијат 0,25 чаши од секој сок 4 пати на ден.
За третман на дијабетес, се користат до 150 лековити растенија. Значи, инфузиите и лушпите добиени од корените и пукањата од оризот, пченицата и јачменот имаат некаков ефект на намалување на шеќерот. Нанесете инфузии од стебла и лисја од црница, семе од путер, семе од каруа, лук, кора од лимон, хме, чај од инфузии од кора од мудрец и грав, лушпа од боровинки, тинктури од искушението.
Рецепт за третман на дијабетес мелитус со диета за овес е вообичаен: истурете 100 гр зрна во 3 чаши вода, вриејте 1 час, оставете преку ноќ, вирус и земајте половина чаша 3-4 пати на ден пред јадење.
Докажано е дека растенијата содржат супстанции слични во структурата со дериватите на гванидин, тие имаат својства за намалување на шеќерот.
Следниве такси, исто така, имаат добар ефект врз дијабетесот:
1. Лисја од боровинки - 20 g, Hypericum цвеќиња - 20 g, парчиња грав - 20 g.
Сите се мешаат. Истурете ја смесата со 1 литар врела вода, се вари содржината 1-2 минути со капакот затворен, оставете 8-12 часа на темно место. Земете 0,3 чаши 3 пати на ден пред јадење.
2. Билка од Galega officinalis - 20 g, парчиња грав - 20 g, лист од боровинки - 20 g, бобинки од шипинка - 20 g.
Готвење како во претходниот рецепт. Земете 0,5 чаши 3 пати на ден пред јадење.
3. Цветовите од кантарион - 25 g, лисја од глуварче - 10 g, тревата од галега службеналис - 20 g, лисјата од коприва - 15 g.
Готвење како во претходниот рецепт. Земете 0,3-0,5 чаши 4 пати на ден пред јадење.
4. Лист од боровинки - 25 g, парчиња грав - 20 g, лист од глуварче - 15 g.
Готвење како и во претходните рецепти. Земете 0,3 чаши 3-4 пати на ден пред јадење.
5. Лист од боровинки - 25 g, кантарион - 20 g, парчиња од грав - 20 g, билки galega officinalis - 25 g.
Подготовка и употреба, како и во претходните рецепти.
6. Цвеќиња од кантарион - 25 гр, цвеќиња од црна старешина - 20 г, диоексен лист од коприва - 15 g, лисја од ореви - 20 g, јагода лист - 15 g.
Подготовка и употреба, како и во претходните рецепти.
7. Свежи боровинки - 30 гр, билки галега службеници - 20 гр, свежи бобинки од лингбори - 30 гр, цвеќиња од кантарион - 20 гр, лисја од јагоди - 15 g, лист од мешунки - 10 g
Подготовка и употреба, како и во претходните рецепти.
8. Полјачка конска опашка - 20 g, црн лист од ливада - 10 g, корен од elecampane - 5 g, кантарион - 10 g, лист од коприва - 5 g.
Подготовка и употреба, како и во претходните рецепти.
9. Коренот на zamaniha - 5 g, коренот на глуварче медицински - 5 g, цикорија корен - 10 g, ленено семе - 5 g, кантарион - 10 g, липа цвет - 10 g, цикорија корен - 5 g.
Сите се мешаат. Се вари на тивок оган 30 минути во 1 литар вода. Инсистирајте на топло место 3-4 часа. Земете 3 суп.л-патки. л 3-4 пати на ден 20 минути пред јадење.
Во аптеките, можете да ја купите следната колекција (арфазетин) за третман на дијабетес.
Пука од боровинки - 20 гр, лисја од грав - 20 г, корени од аноралија - 10 г, конска опашка - 15 гр, колкови од роза - 15 гр, кантарион - 10 гр, цвеќиња од камилица - 10 гр. Истурете во емајлирани садови, истурете 2 чаши врела вода (400 ml), се загрева во водена бања 15 минути, се лади на собна температура најмалку 45 минути, вирус, исцедете ги останатите суровини. Обемот на инфузијата се надополнува со зовриена вода до 400 ml. Земете 30 минути пред јадење (по можност во форма на топлина) 0,3-0,5 чаши 2-3 пати на ден за 20-30 дена. По 2 недели, повторете го курсот. Спроведување на 3-4 курсеви годишно.
Следниве лекови се многу популарни кај дијабетес:
1. ОВОЈ KИВЕТЕ ЛИЦА: 20 гр бубрези истурете 200 стр вода вода што врие и инсистирајте 1 час.Семете 1 лажица масло. л три пати на ден пред јадење.
2. Суви лисја на боровинки да инсистираат и да пијат како чај 3-4 пати на ден за 0,5 чаши.
3. Исечете ја опашката од тиква, исечете ги на мали делови 15 см од багажникот од мултимедија, големина од 20 парчиња грав и 30 гр стигми од пченка. Истурете 1 литар врела вода насекаде и инсистирајте на 8 часа во затворен сад и на топло место. Вирус Земете 100 ml 3-4 пати на ден.
4. Свеж сок од компир е многу корисен. Земете го во 0,5 чаши половина час пред јадење.
5. Ако земете семе од сенф внатре за 1 лажиче. три пати на ден, тогаш нивото на шеќер во крвта се намалува.
6. Инфузија на цвеќиња на детелина ливада црвена: 1 суп.л-патки. л пијте суровини 200 мл врела вода, инсистирајте на 1 час Пијте 1 лажица масло. л три пати на ден.
7. Лисја од боровинки - 1 дел
Шепки од парчиња сув грав - 1 дел
Семиња од лен - 1 дел
Овесни сламки - 1 дел
3 лажици л варете ја смесата во 3 чаши вода 10 минути. Инсистирајте во рерната 2 часа.Седете 0,3 чаши 6-8 пати на ден.
Содржина
- Предговор од уредникот
- Влегување
- Поглавје 1. „Образовна програма“ за дијабетес
- Поглавје 2. Инсулин: митови и реалност
Дадениот воведен фрагмент од книгата Дијабетес Совети и препораки на водечките лекари (О.С. Копилова, 2016 година) обезбедени од нашата компанија за книги - литри.
Поглавје 1. „Образовна програма“ за дијабетес
Дијабетес: обемот на катастрофа
Речиси секој знае за постоење на дијабетес. Дали знаете како се појавува? Кои се првите знаци на оваа болест? Дали некое лице може да се сомнева во присуство на дијабетес мелитус?
Се разбира, сигурно има такви кои страдаат од оваа болест и знаат скоро сè за оваа болест. Сепак, има огромен број на луѓе кои едноставно не се сомневаат дека имаат дијабетес.
Според некои статистички податоци, за секој пациент кој има дијабетес, има 3-4 лица кои страдаат од оваа болест, но не се сомневајте во тоа!
Според СЗО, зачестеноста на дијабетес во светот е приближно 347 милиони луѓе. Високата застапеност на дијабетесот е предизвикана од фактори како што се стареење на популацијата, намалена физичка активност, неухранетост - прекумерна потрошувачка на слатка и масна храна.
Страшни компликации на дијабетес - срцев удар и мозочен удар. Оштетување на крвните садови и оштетување на нервите може да доведе до заболувања на нозете, гангрена, па дури и ампутација. Повеќе од 60% од ампутациите не се резултат на повреди, туку како компликација на дијабетес. Дијабетесот може да предизвика болести на очите, па дури и да доведе до губење на видот. Дијабетесот е честа причина за откажување на бубрезите.
Според Државниот регистар на пациенти со дијабетес, заклучно со 1 јануари 2014 година, во Русија се регистрирани 3 964 889 пациенти. Најчест дијабетес мелитус тип 2, кој најчесто се јавува кај лица со прекумерна телесна тежина и мала физичка активност. Бројот на пациенти со дијабетес тип 1 бил 339.360, вклучувајќи ги и 20.373 деца, 10.038 адолесценти, 308.949 возрасни, а бројот на пациенти со дијабетес тип 2 изнесувал.625.529, вклучително и 409 деца, 342 тинејџер, 3 624 778 возрасни.
Според проценките на Меѓународната федерација за дијабетес (ИДФ), реалниот број на пациенти, земајќи ги предвид недијагностицираните случаи, е повеќе од 12 милиони луѓе.
Друга важна точка: манифестацијата и динамиката на васкуларните компликации зависат од тоа колку луѓето се информирани за дијабетес, од нејзините првични, не многу забележливи знаци, од тоа колку време одат на лекар. На крајот на краиштата, главниот проблем на дијабетесот не е само по себе присуство на шеќер во крвта, туку појава на васкуларни компликации. Во некои случаи, заради нив, се јавува потреба од ампутација на екстремитетите, веројатноста за мозочен удар и миокарден инфаркт значително се зголемува.
Што е дијабетес?
„Дијабетес“ е збор со грчко потекло. Дијабетес, што значи „сифон“ или „протекување“, затоа што е придружено со поголема потрошувачка и екскреција на течност од организмот.
Првиот опис на дијабетесот го направија египетските лекари 1500 години п.н.е. Пред откривањето на инсулин во 1921 година, диетата остана единствениот третман на дијабетес.
Првите симптоми на дијабетес
Првото прашање што лекарите сега го поставуваат на пациенти е: „Колку години имате?“ Ако има 40 или повеќе години, тогаш едно лице автоматски се изложува на ризик од дијабетес тип 2.
Кај нас просечниот животен век, за жал, не е толку голем, но во оние земји каде овој индикатор е стар повеќе од 80 години, јасно е видлив тренд: со секоја година од животот, веројатноста за појава на дијабетес расте. И ако денес во развиените земји 5-7% од популацијата страда од дијабетес, тогаш кај групата 70-80-годишна возраст оваа бројка достигнува 17%.
50-60 години е најплодниот период за појава на дијабетес.
Ако имате над 40 години, дефинитивно треба да обрнете внимание на следниве точки: дали има прекумерна тежина, има ли дебелина (ако има, треба редовно да полагате тестови за шеќер во крвта).
Важен индикатор е дали некое лице често се чувствува жедно, колку вода троши и колку лачи, колку пати станува во тоалет преку ноќ.
Алармантните симптоми може да вклучуваат присуство на фурункулоза, пустули на телото и чешање, особено во перинеумот (урината што содржи гликоза е поволен медиум за множење на микроби).
Причини за дијабетес тип 1 и тип 2
Во целиот свет, се забележува зголемување на инциденцата на дијабетес мелитус (првенствено дијабетес мелитус тип 2). Дијабетесот тип 2 е многу почест од дијабетес тип 1.
Дијабетес мелитус е вообичаено име за две суштински различни болести. Тие продолжуваат на ист начин, но нивната природа е различна. Дијабетес мелитус тип 1, кој е многу поретко, е дијабетес предизвикан од оштетување на панкреасот и негово целосно „умирање“, престанок на неговата функција. Ова најчесто се должи на автоимуно оштетување на панкреасот, кога имунолошкиот систем на телото погрешно започнува „војна“ против сопствениот орган, во овој случај, против панкреасот.
Сличен процес може да започне и како резултат на повреди, исхемични повреди, сериозни воспалителни промени, панкреатитис, кои се случуваат со масовно распаѓање на клетките на панкреасот. Потоа започнува дијабетес тип 1. Ова е акутна, често автоимуна болест која се јавува како одговор на некаков вид „провокација“.
Дијабетес тип 2 е сосема друга ситуација. Ова е дијабетес, кој првенствено е наследен. Покрај тоа, како и сите други наследни заболувања, толку подолго е „историјата на наследството“, толку порано се манифестира болеста и колку е потешка, на крајот, доколку не се реши.
Дијабетес мелитус тип 1 обично се појавува во детството или младата возраст - до 30 години. Ова се должи на намалување на бројот на бета клетките, панкреасните структури одговорни за секреција на инсулин. Масивното уништување на ендокрините клетки на панкреасот доведува до критично намалување на нивото на инсулин во крвта.
Таквата смртност на клетките може да биде поврзана со вирусни инфекции, карцином, панкреатитис, токсични лезии на панкреасот, но најчесто оваа болест е генетски одредена и е предизвикана од дефекти во голем број гени.
Човечкото тело има огромни компензаторни можности, но ако се појави дијабетес, регресијата (намалување на бројот на бета клетките) продолжува. Клиничките симптоми на дијабетес тип 1 се различни од оние на дијабетес тип 2. Ако се појави брзо губење на тежината, се појавува малаксаност и општа слабост, а пациентот не оди на лекар и не прима соодветно лекување, се јавува кетоацидоза. Ова се должи на високата концентрација на телата на глукоза и кетон во крвта. Урината добива непријатен мирис на натопени јаболка, ацетон. Оваа состојба е веќе закана за животот. Ако на таков пациент не му се помогне, се развива дијабетична кетоацидотична кома.
Дијабетес мелитус тип 1 се развива привремено: ако во случај на дијабетес тип 2 може да почекате од првите симптоми да одите на лекар, тогаш кетоацидозата честопати се развива брзо и понекогаш доведува до дијабетична кома, губење на свеста. Ова е многу ужасна компликација на дијабетес.
Дијабетес тип 2 - која е нејзината подмолност?
Дијабетесот тип 2 е многу подмолно заболување. Доаѓа незабележливо, постепено: понекогаш пациентите 2-3 години имаат цел куп на алармантни симптоми, сепак, овие знаци не се премногу изразени. Тие имаат многу незначителен ефект врз перформансите на една личност, врз неговиот став кон животот. Тоа е, едно лице постојано наоѓа одредено објаснување за неговата абнормална состојба.
Ако пациентот покажува знаци на кетоацидоза, веднаш треба да побарате лекарска помош. Оваа состојба може да резултира во дијабетична кома.
Индикатори за дијабетична кетоацидоза:
• значително е зголемена гликоза во крвта (> 13,9 mmol / l),
• зголемена е концентрацијата на кетонските тела во крвта (> 5 mmol / l),
• лента за тестирање покажува присуство на кетони во урината,
• ацидоза во организмот, т.е. киселинско-базната рамнотежа се префрли кон зголемување на киселоста (pH на артериска крв 125-150 g на ден) и се придржува до вообичаениот физички напор,
• студијата се спроведува по ноќно постење најмалку 10-14 часа (во ова време не јадете, не пушете, не пијте алкохол, не пијте лекови),
• за време на тестот, лицето треба да се одмори - додека не пуши, да не работи физичка работа, да не е студено,
• тестот не се препорачува по болести и операции, за време на менструацијата, со гастроинтестинални заболувања со нарушена апсорпција на гликоза.
Лажни позитивни резултати од тестот се можни со хипокалемија, дисфункција на црниот дроб, ендокринопатија.
Исхрана на дијабетес
Во дијабетес, често се случува различни специјалисти да даваат спротивставени препораки. Всушност, можете да јадете скоро сè што јаде здрава личност. Исклучок е сварливо јаглехидрати со рафинирање. Овие вклучуваат газирани пијалоци, слатки (колачи, колачи, сладолед, итн.).
Веројатно знаете дека сите слатки предизвикуваат чувство на задоволство. Дури и кај кравите на кои им се дава чоколадно млеко приносот се зголемува! Но, кај личност опседнато со страст кон слатки, постои и предиспозиција за дијабетес.
Ако сакате слатки, па дури и повеќе, дозволете си да јадете големи порции десерт истовремено, одете на лекар. Треба само да го следите шеќерот во крвта!
Многу е важно да се прилагоди не само содржината на диетата, туку и диетата. Јадењето треба да биде најмалку три пати, а по можност пет пати - под услов да земете храна во мали делови.
Лесно сварлива јаглехидрати - тоа е шеќер, мед, чоколадо, сè е слатко. Но, постојат и нерафинирани јаглени хидрати кои се добри за дијабетес. Во диетата, 55-60% треба да се даде на јаглени хидрати, но нерафинирани јаглени хидрати. Таквите сложени јаглени хидрати се наоѓаат во зеленчукот, мешунките, оревите, семето и интегралните житарки. Сложените јаглени хидрати се претвораат во едноставни шеќери. Важно е дека ова се случува многу бавно, и ова е заштита за дијабетичарот.
Луѓето со дијабетес имаат потреба од јаглени хидрати, како и сите здрави луѓе. Но, јаглехидратите се посебни - оние што се апсорбираат прилично бавно. Нутриционистите нудат пациенти со дијабетес мелитус нерафинирани житни култури, трици, каков било леб од интегрално брашно.
Во дијабетес, кој не е зависен од инсулин, лекарите препорачуваат конзумирање на многу зеленчук, овошје, сокови. Се разбира, овошјето и соковите се различни, меѓу нив има многу слатки. Што може, што не може?
Ако направите сок од 100 гр грозје, пијте го, а потоа проверете го шеќерот во крвта, стапката ќе биде многу висока. Ако јадете истата 100 гр целина со кора, нивото на гликоза нема да се зголеми. Кора од грозје содржи супстанции кои ја забавуваат апсорпцијата на гликозата во гастроинтестиналниот тракт!
Тука се работи за количина. Современите научници дошле до заклучок дека здравата личност треба да јаде 5 различни овошја на ден.
Но, приказната за тоа како човештвото дошло до рафинирана исхрана е многу поучна. Питер Верував дека дневниот оброк на војниците треба да вклучува 1 кг 300 гр црн леб и 500 гр месо. Точно, излегува дека во толку количество леб варен според старата технологија, всушност, бил содржан целиот дневен сет на витамини и минерали што му биле потребни на човекот. И во денешниот леб содржи само 10% од претходната норма на сите витамини и минерали.
Многу зависи од формата во која се јадат овошјето. Некои луѓе претпочитаат да лупат овошје, верувајќи дека кора е штетна. Во случај на дијабетес, тоа не е така.
Количината на овошје исто така треба да биде ограничена: на пример, денес јадете јаболко, утре портокал.
Што се однесува до здравите луѓе, овошјето за нив е прекрасен извор на елементи во трагови и витамини, не можете да ги одбиете.
На здраво лице му требаат витамини и минерали, а на пациент со дијабетес му требаат уште малку - да го намали оксидативниот стрес што го доживува едно лице заради зголемена гликемија. Витамините во телото на болна личност се уништуваат побрзо.
Меѓу пациенти со дијабетес кои ја преминале 40-годишната марка, има повеќе жени отколку мажи.
Во последниве години, дијабетесот е драматично „подмладен“. Меѓу болните има многу ученици од училиштата, па дури и деца од предучилишна возраст.
Карактеристични знаци на дијабетес се сензации на слабост и замор, брз замор и сува уста, жед, слабеење со зголемен апетит, дебелина, бавно заздравување на рани, вртоглавица, намалување на телесната температура под просекот и добар мирис на ацетон од устата.
Редовното консумирање на ротквица, грејпфрут, лингери бобинки, свежо исцеден сок од репка, како и инфузија на лисја од боровинки и пупки од бреза помага во намалување на шеќерот во крвта.
Диети и дијабетес
Прилично типично прашање поставено од многу пациенти со дијабетес и луѓе предиспонирани за развој на оваа болест: „Тежев многу. Три месеци бев на диета и изгубив 15 кг. Неодамна бев во канцеларијата на лекарот, и тие откриле дека имам висок шеќер во крвта. Те молам објасни како може да се случи ова, дали е тоа поради диетата? Јадам многу малку сега “.
Тука треба да ги предупредите луѓето кои сакаат да изгубат тежина дека оптималното слабеење е 500 g неделно. Ако се случи килограм неделно, тогаш тоа се случува не поради губење на масното ткиво, туку поради губење на мускулите. И ова е лошо. Брзото слабеење е стрес за организмот. Во случаи како што е опишано, губењето на тежината често не се јавува поради физичка активност и ограничувања на храна. Најверојатно, лицето било веќе болно со дијабетес, а слабоста на бета клетките веќе се појавила порано. И стресот од драконската диета едноставно го влоши проблемот и ја принуди лицето да се консултира со лекар.
Пациентите со дијабетес мелитус лачат многу шеќер во урината - понекогаш дури и се шегуваат дека телото на дијабетичарот работи скоро како растение за производство на шеќер. Но, на човекот му е потребна енергија за да живее, а потоа енергијата доаѓа од согорувањето на масното ткиво. Ова го објаснува остриот пад на тежината кај пациенти со дијабетес тип 1.
Покрај диетата, физичката активност е многу важна за пациент со дијабетес. Неодамна, меѓу докторите имаше мислење дека со дијабетес мелитус не можете да играте спорт, физичката активност е контраиндицирана.
Но, патем, Федор Иванович Калиапин имал дијабетес тип 2. Во тие денови, дијабетесот сè уште не бил третиран со инсулин, а лекарите го советувале одличниот пејач ... да исецка дрво пред јадење.
Од гледна точка на модерната медицина, оваа препорака е точна. Обидувајќи се да го избегнете стресот е полн со здравствени проблеми, особено е опасен за пациент со дијабетес. Сега е познато дека работниот мускул може да користи глукоза. Тоа е, физичка активност, мускулни контракции придонесуваат за искористување на гликоза. Се појавија податоци за истражување за спречување на дијабетес кај дебели пациенти, а процентот на такви пациенти сега е многу висок.
Студиите вклучуваат групи на пациенти кои се занимавале со физичко образование, пациенти кои само диетирале, пациенти на диета со физичка активност, пациенти со ксенични, пациенти кои земале други лекови. Студијата беше спроведена 3-5 години. Како резултат, се покажа дека најдобри показатели биле во групата пациенти кај кои диетата била комбинирана со физичка активност.
Посебно прашање - каква треба да биде физичката активност на пациент со дијабетес? Како да ја контролирате вашата моторна активност? За луѓето кои „седат“ на инсулин, треба да разговарате одделно. Ова е посебен разговор, бидејќи со дијабетес тип 1 и употреба на инсулин, физичката активност е дозволена само под надзор на лекар и со одредени индикации. Исто така, има пациенти со тешки истовремени заболувања во кои многу е контраиндицирано.
Но, кај луѓе кои страдаат од дијабетес тип 2 и не користат инсулин, во почетната фаза, повеќе или помалку зачувано здравје, нормален крвен притисок, нема корорнарна артериска болест.
Во овој случај, можно и неопходно е да се изложите на физичка активност, бидејќи моторната активност за дијабетичар е исто така „пилула“. Но, товарот треба да се дозира, главно аеробни. Нема потреба да се вклучите во машини за вежбање, но одењето, пливањето и редовните прошетки (барем половина час на ден) се во ред.
Значи, оние што злоупотребуваат дроги се длабоко во грешка. Стратегијата „Дај ми лек, но дозволи ми да јадам колбаси и да пијам пиво после работа“ не работи! Се разбира, и физичката активност и диетата бараат волонтерски напори од една личност. Што се однесува до количината на физичка активност, сето тоа зависи од возраста. Деведесет проценти од пациентите со дијабетес тип 2 се дебели, така што вежбањето треба постепено да се зголемува. Може да започнете со одење, а потоа да воведете мали делови на џогирање во променливо одење и така натаму. Многу пациенти со дијабетес тип 2 кои соодветно го согледуваат советот на лекар и почнуваат да се движат, дури и ако првично земале некои лекови, постепено одбиваат да ги користат! Но, за ова треба да работите напорно.
Инсулинска терапија и исхрана
Понекогаш на пациентите им се препорачува таканаречена флексибилна инсулинска терапија, но овој термин не се користи професионално.
Традиционална инсулинска терапија е третман пропишан според состојбата на пациентот, неговото ниво на шеќер.
Се случува пациентот да има многу зафатен работен ден, и не постои начин да се јаде често и подеднакво, затоа што нема стабилност. Во такви случаи, лекарот може да препорача инсулинска терапија (администрација на инсулин) според товарот.
Лицето со дијабетес секогаш треба да знае колку планира да добие грам јаглени хидрати, односно единици за леб. И ако јаде помалку јаглени хидрати, а дозата на инсулин е нормална, тој ќе има хиполикемија. Ако јадете повеќе - ќе има хипергликемија. Кој е подобар? Подобро е да имате мала хипергликемија отколку хипогликемија.
Што е хипогликемија?
Ова прашање го поставуваат многу луѓе. Хипогликемијата е акутна состојба која пациентите со дијабетес треба да се обидат да ја избегнат. Особено е опасно за пациенти кои примаат инсулинска терапија.
Со хипогликемија, постои намалување на гликозата во крвта под долната граница на нормалата. Долната граница на нормата за здрава личност е 3.3. Падот на показателите под оваа граница е полн со овие процеси. Гликозата е толку дистрибуирана во човечкото тело што нејзиниот дел го храни мозокот. Гликозата е всушност единствениот извор на енергија за нашето тело. Само во најнапредните случаи, телото користи енергија од кетонски тела. Во овој случај, се јавува намалување на телесната температура, едно лице паѓа во преовладувачка состојба. Ако во овој период, пациентот не може да земе јаглени хидрати (нема време да јаде), конвулзивен период може да започне со губење на свеста.
Оваа состојба е многу сериозна. На секои 10 минути да се биде во хипогликемична кома е полн со смрт на неколку илјади неврони. Нашите ментални способности зависат од бројот на невроните, па затоа е лесно да се замисли какви можат да бидат последиците ако некое лице падна во кома повеќе од еднаш.
И покрај тажната статистика (бројот на пациенти со дијабетес во светот расте постојано), охрабрувачки е што животниот век на овие луѓе се зголемува. Дијабетичари може да се најде во ски-центри.Меѓу нив има и атлетичари кои патуваат, а возраста на овие туристи често е и под 70 години и под 80 години. Тоа е, дијабетесот може да се компензира.
Во 1988 година, програмата за дијабетес беше одобрена во нашата земја. Оттогаш, просечниот животен век на населението во Русија значително се намали, но просечниот животен век на пациентите со дијабетес тип 1 и тип 2 се зголеми за неколку години! Ова може да се објасни со фактот дека дијабетичарите се принудени постојано да го следат нивното здравје, да го одржуваат, да водат здрав начин на живот и таканаречените здрави луѓе да го следат нивното здравје многу полошо.
Во овој поглед, се поставува прашањето - дали е можно во наше време радикално да се излечи дијабетес мелитус тип 1 и тип 2? За жал, денес оваа болест е неизлечива. И ако дојде дијабетес, како што велат, „мора да одите со дијабетес под рака“, во заедницата и да ги следите упатствата на лекарот.
Индикации за инсулинска терапија
- Дијабетес тип 1.
- Кетоацидоза, дијабетична, хиперосмоларна, хиперлакцикемична кома.
- Бременост и породување со дијабетес.
- Значајна декомпензација на дијабетес мелитус тип II поради различни фактори (стресни ситуации, инфекции, повреди, хируршки интервенции, егзацербација на соматски заболувања).
- Недостаток на ефект од други методи на лекување на дијабетес мелитус тип II.
- Значително губење на тежината кај дијабетес.
- Дијабетична нефропатија со нарушена екскреторна функција на азотни бубрези кај дијабетес мелитус тип II.
Во моментов, постои широк спектар на инсулински препарати кои се разликуваат во времетраењето на дејството (кратко, средно и долго), степенот на прочистување (монопичен, монокомпонентен) и специфичноста на видовите (човечко, свинско месо, говеда - говедско месо).
Фармацевтскиот комитет на Министерството за здравство на Руската Федерација препорачува да се користат само монокомпонентни препарати на хуман и свински инсулин за третман на пациенти, бидејќи говедскиот инсулин предизвикува алергиски реакции, отпорност на инсулин и липодистрофија.
Инсулинот се ослободува во ампули од 40 ПИЕКС / мл и 100 ПИЕКС / мл за субкутана администрација со шприцеви за еднократна употреба, специјално дизајнирани за употреба на инсулин со соодветна концентрација од 40-100 ПИЕКС / мл.
Покрај тоа, инсулинот се ослободува во форма на вметнувања во пенил со концентрација на инсулин од 100 ПИЕКС / мл за пенкала за шприц. Казните можат да содржат инсулини со различно траење на дејствување и комбинирано (кратко + продолжено дејство), таканаречени мешалки.
За употреба на пациенти произведуваат разни пенкала за шприц, овозможувајќи ви да влезете од 1 до 36 единици инсулин еднаш. Пенкала за шприц Новопен I, II и III се произведени од Новонордиск (инсерти од 1,5 и 3 мл), Оптипен 1, 2 и 4 од Хоекст (инсерти од 3 мл), Берлинпен 1 и 2 “- компанијата„ Берлин-хемија “(инсерти од 1,5 мл),„ Лилипен “и„ П-пенкало “- фирмите„ Ели Лили “и„ Бектон-Дикенсон (инсерти од 1,5 мл).
Домашното производство е претставено со пенкала за шприц Crystal-3, In-sulpen и Insulpen 2.
Покрај традиционалниот инсулин, пациентот користи инсулин аналог - Хумалог (компанија Ели Лили), добиен со преуредување на аминокиселините лизин и пролин во молекулот на инсулин. Ова доведе до забрзување на манифестацијата на нејзиниот ефект на намалување на шеќерот и до значително скратување на истиот (1-1,5 часа). Затоа, лекот се администрира веднаш пред јадење.
За секој пациент со дијабетес индивидуално е избран еден или друг вид на инсулин со цел да се подобри целокупната благосостојба, да се постигне минимална глукозорија (не повеќе од 5% од шеќерната вредност на храната) и дозволено за овој пациент флуктуации во шеќерот во крвта во текот на денот (не повисоко од 180 мг% ) J. S. Skyler и M. L. Reeves веруваат дека за да можат посигурно да се спречат или забават манифестациите на дијабетична микроангиопатија и други доцни метаболички компликации на дијабетес мелитус, критериумите за негово компензација треба да бидат построги. За пациенти склони кон хипогликемични состојби, нивото на гликоза пред јадење може да биде 120-150 mg / 100 ml.
Критериуми за компензација на дијабетес
Ниво на гликоза (mg / 100 ml)
На празен стомак пред појадок
Пред јадење во текот на денот
1 час по оброкот
2 часа по оброкот
При изборот на инсулин, треба да се земат предвид сериозноста на болеста, претходно користената терапија и неговата ефикасност. Во амбулантски услови, критериуми за избор на инсулин се постот на гликемија, податоци за гликозуриски профил или дневна глукозорија. Во болницата има големи можности за поправилна администрација на инсулин, бидејќи се врши детален преглед на метаболизмот на јаглени хидрати: гликемичен профил (определување на шеќер во крвта на секои 4 часа во текот на денот: 8-12-16-20-24-4 часа), 5- единечен глукозурски профил (првиот дел од урината се собира од појадок до ручек, вториот - од ручек до вечера, третиот - од вечера до 22 часот, четвртиот - од 22 до 6 часа, 5-ти - од 6 до 9 часа). Инсулинот се пропишува во зависност од нивото на гликемија и прекумерна глукозорија.
Сите инсулини, во зависност од методот на нивна подготовка, можат да се поделат во 2 главни групи: хетеролошки инсулин од панкреасот на говеда и свињи и хомолошки човечки инсулин од панкреасот на свиња (полу-синтетички) или добиен со бактериска синтеза.
Во моментов се произведуваат моновидни високо прочистени инсулини (моно-врв и монокомпонентен) лишен од нечистотии. Овие главно се подготовки на свински инсулин со различни траење на дејствување. Тие се користат главно за алергиски реакции на инсулин во говеда, отпорност на инсулин, липодистрофија. Одредени надежи беа врзувани за употребата во човечката практика на човечки полу-синтетички и генетски инженер инсулин. Сепак, очекуваните значителни разлики во неговиот хипогликемичен ефект или ефектот врз формирањето на антитела на инсулин во споредба со монокомпонентен свински инсулин не беа пронајдени.
Така, во тек е индустриско производство на разни инсулински водичи, чие продолжено дејство зависи од специјалната обработка и додавањето протеини и цинк на нив.
Пациентите со ново дијагностициран дијабетес мелитус и кои не се разрешуваат во рок од 2-3 дена хипергликемија и глукозорија против позадината на ограничување на диетата, бараат инсулинска терапија. Доколку телесната тежина на пациентот не отстапува од идеалната за повеќе од 20% и нема акутни стресни ситуации и интеркурентни инфекции, почетната доза на инсулин може да биде 0,5-1 У / (кг-ден) (врз основа на идеална тежина тело) со последователна корекција за неколку дена. Може да се користи инсулин со кратко дејство во форма на 3-4 единечни инјекции или комбинација на краток и продолжен инсулин. J. S. Skyler и M. L. Reeves препорачуваат инсулин да се администрира кај пациенти со доза од 0,4 PIECES / (kg-ден), а за бремени жени (во текот на првите 20 недели) - 0,6 PIECES / (kg-ден) дури и во фаза на ремисија. Дозата на инсулин за пациенти со дијабетес мелитус кои веќе биле третирани претходно не треба, како по правило, да надминува, во просек, 0,7 PIECES / (kg-ден) во однос на идеална телесна тежина.
Присуството во медицинската пракса на лекови со различни траење на дејствување доведе до почетокот на трендот на создавање „коктели“ да се обезбеди ефект на намалување на шеќерот во текот на денот со една инјекција. Сепак, овој метод не дозволи во повеќето случаи, особено со лабилен тек на болеста, да се постигне добра компензација. Затоа, во последниве години, почнаа да се користат различни начини на администрација на инсулин, кои обезбедуваат максимална компензација за метаболизмот на јаглени хидрати со граници на гликемични флуктуации во текот на денот од 70 до 180 или 100-200 мг / 100 мл (во зависност од критериумите). Применетиот режим на инсулинска терапија кај пациенти со дијабетес мелитус тип I во голема мера се должи на фактори како што се присуство и сериозност на преостаната секреција на ендоген инсулин, како и учество на глукагон и други контра-хормонски хормони во елиминација на значителни флуктуации во шеќерот во крвта (хипогликемија) и сериозноста на реакцијата на инсулин на администрираната компоненти на храна, складишта на гликоген во црниот дроб, итн. Најмногу физиолошки режим е еднократно (пред секој оброк) инјекција со инсулин, што ви овозможува да престанете андјална хипергликемија. Сепак, не елиминира хипергликемија на постот (во текот на ноќта), бидејќи времетраењето на дејството на едноставниот инсулин до утрото не е доволно. Покрај тоа, потребата за чести инјекции на инсулин создава позната непријатност кај пациентот. Затоа, режимот на повторена администрација на инсулин најчесто се користи за брзо постигнување компензација на дијабетес како привремена мерка (да се елиминира кетоацидоза, декомпензација против интеркурентни инфекции, како подготовка за операција, итн.). Во нормални услови, инјекциите на едноставен инсулин обично се комбинираат со воведување на лек со продолжено ослободување во вечерните часови, со оглед на врв на време на нивното дејствување за да се спречи ноќна хипогликемија. Затоа, во некои случаи, лековите "ленти" и "долги" се администрираат по втората вечера пред спиење.
Најпогодно за студенти и пациенти кои работат се двојно режим на администрација на инсулин. Во овој случај, инсулините со кратко дејство во комбинација со инсулини со средно или долго дејство се администрираат наутро и навечер. Ако во 3-4 часот навечер има намалување на шеќерот во крвта под 100 мг / 100 мл, тогаш втората инјекција се одложува во подоцнежно време, така што намалувањето на шеќерот се јавува наутро, кога можете да го испитате нивото на гликемија и да јадете. Во овој случај, пациентот треба да се пренесе на 3-таков режим на администрација на инсулин (наутро - комбинација на инсулини, пред вечера - едноставен инсулин и пред спиење - продолжено). Пресметката на дозата на инсулин при пренесување на пациентот на 2 пати инјекции е како што следува:% од вкупната дневна доза се администрира наутро и 1/3 навечер, 1/3 од секоја пресметана доза е инсулин со кратко дејство, а 2/3 - продолжена. Со недоволно компензација за дијабетес, дозата на инсулин се зголемува или намалува, во зависност од нивото на шеќер во крвта во одредено време од денот, за не повеќе од 2-4 единици еднаш.
Според почетокот и максималниот ефект на секој вид инсулин и бројот на инјекции, оброците се дистрибуираат во текот на денот. Приближните стапки на дневната исхрана се: појадок - 25%, ручек - 15%, ручек - 30%, попладневен чај - 10%, вечера - 20%.
Степенот на компензација на дијабетес мелитус за време на терапијата се оценува според гликемискиот и глукозурниот профил, содржината на хемоглобинот HbA во крвта1с и нивото на фруктозамин во серумот.
Интензивни методи на инсулинска терапија
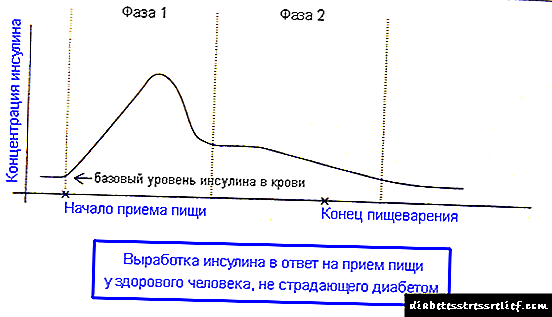
Заедно со традиционалните методи на инсулинска терапија, од почетокот на 80-тите, почна да се применува режимот на повторени (3 или повеќе) инјекции на инсулин во текот на денот (базален болус). Овој метод овозможува максимална репродукција на ритамот на секреција на инсулин од панкреасот на здрава личност. Докажано е дека панкреасот на здрава личност лачи 30-40 IU инсулин на ден. Утврдено е дека секрецијата на инсулин кај здрави луѓе се јавува постојано, но со различни брзини. Значи, помеѓу оброците, стапката на нејзина секреција е 0,25-1,0 U / h, а за време на оброците - 0,5-2,5 U / h (во зависност од природата на храната).
Режимот на интензивна инсулинска терапија се заснова на имитација на трајно лачење на панкреасот - создавање основно ниво на инсулин во крвта со инјектирање на долгорочен или средно дејство на инсулин во доза од 30-40% од дневната доза на 22 стр. Во текот на денот пред појадок, ручек и вечера, понекогаш и пред 2-ри појадок, инсулин со кратко дејство се администрира во форма на додатоци - болуси, во зависност од потребата. Инсулинската терапија се спроведува со помош на пенкала за шприц.
При користење на овој метод, нивото на гликоза во крвта се одржува во опсег од 4-8 mmol / l, а содржината на глициран хемоглобин е во рамките на нејзините нормални вредности.
Интензивна инсулинска терапија со повторени инјекции може да се спроведе само доколку има мотивација (желба на пациентот), активна обука, можност за испитување на нивото на глукоза најмалку 4 пати на ден (тест - со ленти или глукометар) и постојан контакт на пациентот со лекарот.
Индикации за интензивна нега се ново дијагностицирани дијабетес тип I, детство, бременост, отсуство или почетни фази на микроангиопатија (ретино-, нефропатија).
Контраиндикации за употреба на овој метод на инсулинска терапија се:
- склоност кон хипогликемични состојби (ако пред спиење нивото на гликоза е + -K + -ATPase во бубрежните тубули. Се предлага можен третман со инсулин во комбинација со Ц-пептид.
Студиите за нетрадиционални начини на администрирање на инсулин продолжуваат: меѓусебно, во форма на инхалации, интраназално, како поткожни полимерни гранули подложени на биоразградливост, како и создавање на индивидуални уреди со систем за повратна информација.
Се надеваме дека сериозните студии достапни во оваа област ќе доведат во блиска иднина до позитивно решение за најважната задача на фундаментално подобрување на инсулинската терапија кај пациенти со дијабетес мелитус.
Физичка активност
За време на вежбање во работните мускули, подобрени се метаболички процеси насочени кон надополнување на потрошената енергија. Постои зголемување на искористеноста на енергетските подлоги во форма на мускулен гликоген, гликоза и масни киселини, во зависност од интензитетот и времетраењето на физичката активност. Трошоците за енергија со интензивна, но краткорочна физичка активност што трае неколку минути, ги утврдува мускулниот гликоген. Подолга (40-60 мин) и интензивна физичка активност е придружена со зголемување на употребата на глукоза за околу 30-40 пати. Со уште подолго оптоварување на мускулите, масните киселини стануваат главен енергетски супстрат, бидејќи по 4 часа работа, продавниците на гликоген во црниот дроб се намалени за 75%.
Нивото на гликемија за време на интензивна работа на мускулите зависи од два различни процеси: стапката на искористување на глукозата од страна на мускулите и факторите кои обезбедуваат проток на гликоза во крвта. Главната улога во одржувањето на нормалното ниво на гликоза во крвта кај здравите луѓе ја играат зголемената глуконогенеза, глукогенолиза, активирање на симпатично-надбубрежниот систем и контра-хормонални хормони. Во овој случај, секрецијата на инсулин е малку намалена. Кај пациенти со дијабетес мелитус, реакцијата на телото на физичка активност може да биде различна во зависност од почетното ниво на гликемија, што го рефлектира степенот на компензација за дијабетес мелитус. Ако шеќерот во крвта не надминувал 16,7 mmol / l (300 mg%), тогаш физичкото вежбање предизвикува намалување на гликемијата, особено за оние кои редовно вежбаат, а намалување на побарувачката на инсулин за 30-40%. Кај еден од слободните мажи, дневно работење од 25 км придонесува за намалување на претходно добиениот инсулин деса (30 единици), а подоцна и за негово целосно укинување. Сепак, треба да се има предвид дека некомплетното надополнување на трошоците за енергија, т.е. недоволно и навремено внесување на јаглехидрати со храна пред вежбање со постојана доза на инсулин, може да предизвика хипогликемиска состојба со последователна хипергликемија и кетоацидоза.
Кај пациенти со декомпензиран дијабетес мелитус, ако почетното ниво на гликемија надминува 19,4 mmol / l (350 mg%), физичката активност предизвикува активирање на контракуларните хормони и зголемена липолиза, бидејќи слободните масни киселини стануваат главна енергетска подлога за работни мускули (во услови на недостаток на инсулин) киселини. Зголемената липолиза, исто така, придонесува за кетогенезата, поради што кетоацидозата често се јавува кај пациенти со дијабетес тип I кои не се доволно компензирани за време на вежбање.Податоците за литературата за улогата на времетраењето и интензитетот на физичката активност за време на дијабетес укажуваат на зголемување на толеранцијата на гликоза, како резултат на зголемување на чувствителноста на ткивата зависни од инсулин на дејството на егзогени или ендогени инсулини, што евентуално поврзано со зголемување или активирање на рецепторите на инсулин. Како и да е, врската помеѓу ефектот на намалување на шеќерот од физичката активност како резултат на зголемувањето на потрошувачката на енергија на организмот, потребната доза на инсулин и степенот на соодветно надополнување на енергијата заради исхраната јаглехидрати не добија јасен квантитативен израз. Оваа околност бара претпазлив пристап кон употреба на физичка активност во третманот на дијабетес, особено тип I.
Потрошувачка на енергија за разни видови физичка активност