Интензивна инсулинска терапија за дијабетес
Индикации за инсулинска терапија:
Кетоацидотична кома (сите фази), значајна декомпензација на кој било вид на дијабетес мелитус со развој на кетоза или кетоацидоза
Тип 1 дијабетес мелитус (апсолутен ендогени недостаток на инсулин)
Бременост, породување, доење
Повреди и хируршки интервенции кај пациенти со дијабетес мелитус од кој било вид (особено абдоминална)
Акутен миокарден инфаркт
Акутна цереброваскуларна несреќа
Болести на крвта (леукемија, тромбоцитопенија, вклучително и анемија)
Органска фаза на микроангиопатии
Акутни инфективни и воспалителни болести
Егзацербација на хронични заболувања (хроничен бронхитис, холециститис, заболувања на пептичен улкус и др.)
Долгорочни воспалителни заболувања (туберкулоза, итн.)
Тешки дистрофични и заразни воспалителни заболувања на кожата (трофични чиреви, некробиоза, зоврие, карбункули)
Болести на црниот дроб и бубрезите придружени со нарушување на нивната функција
Отпорност на употреба на орални хипогликемични лекови (недостаток на хипогликемичен ефект при пропишување на максималната дневна доза)
Тешка мала тежина
Треба да се потенцира дека назначувањето на инсулин е апсолутно индицирано за дијабетес тип 1, со развој на дијабетична (хипергликемична) кома, кетоацидоза, за време на бременост, породување и доење, хируршки интервенции.
Во моментов, кај пациенти со дијабетес кои примаат инсулин терапија, се користи рекомбинантен генетски инженерски човечки инсулин и неговите аналози, кои не се разликуваат од човекот во хемиската структура, но се разликуваат по редослед на аминокиселини и фармакокинетика.
Карактеристики на препарати за инсулин:
Меѓународно генеричко име
Трговско име регистрирано во Руската Федерација
Дејство со ултрашорт (аналози на хуман инсулин)
По 5-15 минути
Растворлив човечки генетски инженер инсулин
По 20-30 минути
Средно времетраење
Изофан - Инсулин за генетско инженерство на човекот
По 6-10 часа
Долготрајно дејство (аналози на хуман инсулин)
Мешавини на инсулин со кратко дејство и НПХ-инсулин
Човечко-генетски инсулин бифазен инсулин
Insuman Comb 25
Исто како и за инсулин со кратко дејство и НПХ-инсулин, во мешавината тие дејствуваат одделно
Мешавини на ултрашорт инсулински аналози и протеминирани инсулински аналози
Лизпро бифазен инсулин
Humalog микс 25
Humalog Mix 50
Исто како и за аналози на ултрашортско дејство и НПХ-инсулин, во смесата дејствуваат одделно
Бифазен инсулин Аспарт
Во физиолошки услови, здраво лице произведува од 23 до 60 единици инсулин на ден, што е од 0,6 до 1,0 единици / кг телесна тежина. Секундарното лачење на инсулин се јавува во текот на денот и е 1-2 единици на инсулин на час. Покрај тоа, за секој оброк, исто така, се забележува секреција на врв или болус на инсулин, што изнесува 1,0-0-2,0 единици за секои 10-12 g јаглени хидрати.
Задача на инсулинска терапија е тесно да се моделира физиолошката секреција на инсулин кај пациент со дијабетес мелитус. За ова, се користат сите достапни видови на инсулин.
Постојат два најчести режими на инсулинска терапија:
- интензивно (основно - болус)
Во интензивна инсулинска терапија, 2 инјекции со инсулин со средно дејство (ИДИ) најчесто се користат за моделирање на базален секрет пред појадок и пред вечера, или пред спиење, или една инјекција инсулин со продолжено дејство пред спиење. Секрецијата на храната на инсулин се симулира со поткожно администрирање на краток или ултрасортрен инсулин пред главните оброци (појадок, ручек, вечера) Овој режим на третман со инсулин се препорачува за пациенти со дијабетес тип 1 и тип 2. Со неговото назначување, можно е да се одржи најоптималната компензација за метаболизмот на јаглени хидрати, под услов пациентот да е обучен и самостојно да се следи, сепак, овој метод има и недостатоци, имено, се зголемува ризикот од развој на хипогликемија кај пациенти.
Во традиционалната инсулинска терапија, инсулинските инјекции со кратко и средно време се даваат само пред појадок и вечера. Инсулин со кратко дејство (МКБ) пред ручек со овој режим не се администрира во очекување дека постпрандијална хипергликемија е компензирана со дејството на полу-продолжениот инсулин, кој се администрира на појадок. Со овој режим на администрација на инсулин, обично не е можно да се постигне добра компензација за метаболизмот на јаглени хидрати. Таквата шема не се користи често и, како по правило, кај постари пациенти со дијабетес тип 2, кај кои очекуваниот животен век не е висок и употребата на интензивна инсулинска терапија е неприфатлива поради ризикот од хипогликемија.
Пример за пресметување на индикативната шема на интензивна инсулинска терапија:
Пациентот А., 20 години, тежина 65 кг, висина - 178 см, бил примен во болница со поплаки од жед, полиурија (до 4-6 литри на ден), општа слабост, слабеење од 8 кг неделно. Овие симптоми се забележуваат околу една недела. Објективно испитување откри сувост на кожата и видливи мукозни мембрани. За органи без патологија. Гликемијата на постот е 16,8 mmol / L, урина ацетон е позитивен. Врз основа на клинички и лабораториски податоци, дијагностициран дијабетес тип 1.
1. Приближната дневна доза на инсулин кај пациент со ново дијагностициран дијабетес мелитус се одредува од пресметката на 0,3-0,5 U / kg телесна тежина: 650,5 = 32 U
Со ново дијагностициран дијабетес тип 1, обично се пропишува само инсулин со кратко дејство (МКБ), кој се администрира фракционо 3-6 пати на ден, во зависност од тежината на хипергликемија и присуството на ацетонурија со интервал од 3-4 часа. Во случаи на 3 пати администрација, МКБ се препишува пред главно јадење во дози во зависност од бројот на единици за леб (XE) - 1 XE 2.0 -1.5-1.0 IU на инсулин (соодветно, пред појадок, ручек и вечера) и нивоа на гликемија пред јадење. На ниво на гликоза не поголема од 6,7 mol / L, инсулин се администрира во доза пресметана на количината на XE; при повисоки вредности, прилагодувањето на дозата на инсулин се заснова на претпоставката дека 1 U на инсулин ја намалува гликемијата за околу 2,2 mmol / L. Во случаи кога е откриена ацетонурија, бројот на инјекции со инсулин се зголемува на 4-6 заради дополнителни подколок назначен помеѓу главните инјекции (дозата на МКБ со дополнителни инјекции обично е 4-6 единици).
Повеќето од дневната доза на инсулин (2/3) е пропишана во 1 половина од денот, а остатокот - во втората половина и, доколку е потребно, во текот на ноќта. Во согласност со податоците на гликемискиот профил спроведен секојдневно при изборот на дневната доза на инсулин, дозата на инсулин се прилагодува. Бидејќи гликозата во крвта се нормализира и се елиминира ацетонурија, на пациент со дијабетес тип 1 е пропишана рутинска интензивна инсулинска терапија, вклучително и инјекции на МКБ и ИСД. Да претпоставиме дека во нашиот пример, проценетата дневна доза на инсулин (32 ПИЕКС) беше доволна за да се компензираат нарушувањата на јаглени хидрати и не беше потребна корекција. Од оваа доза, треба да се пресмета бројот на МКБ и ИСД.
2. Дневната доза на инсулин со кратко дејство (МКБ) е 2/3 од вкупниот дневен услов: 322 / 3 = 21ED
3. Дневната доза на инсулин со средно дејство (ISD) е 1/3 од вкупниот дневен услов: 321 / 3 = 11 ПИЕКИ
4. Во утринските часови се администрира 2/3 од вкупната дневна доза на ISD: 112 / 3 = 7 PIECES. а во вечерните часови 1/3 - 4 единици
5. Дозата на МКБ се дистрибуира на следниов начин:
во вечерните часови (вечера) daily дневна доза на МКБ: 211 / 4 = 5 единици
за појадок и ручек вкупно - 3/4 од дневната доза на МКБ: 21/3/4 = 16 ПИКЕ. Распределбата за секоја инјекција е 50% (8 единици) или за ручек е 2-4 единици повеќе, затоа што обично се трошат повеќе јаглени хидрати на ручек отколку на појадок (6 единици и 10 единици)
Така, пресметката на дозата на инсулин треба да заврши со подготовка на режим на терапија со инсулин, што е запишано во медицинската историја и список на рецепти:
8.30 - 6 ПИЕКИ С.Акстрадиди ХМ + 7 ПИЕКИ С. Протафани Х.М.
13.30 - 10 ЕДИНИЦИИ С.Акстрапиди Х.М.
32 единици / ден, сл
Назначувањето на традиционалниот режим на инсулинска терапија во моментов е најоправдано само за постари пациенти со втор тип на дијабетес мелитус, кај кои третманот со диета и таблети со лекови не е ефикасен или во почетокот на болеста откри прекршувања на црниот дроб, бубрезите, васкуларни компликации на органската фаза. Традиционалниот режим на инсулинска терапија треба да се сфати како воведување на инсулин во „две“ инјекции: пред појадок, МКБ во комбинација со ИСД и пред вечера, слична комбинација.
Пример за пресметување на индикативната шема на традиционална инсулинска терапија:
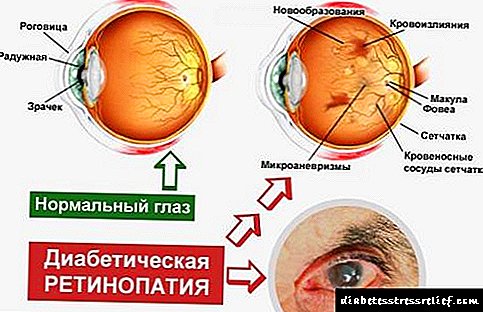
Пациентот К., 72 години, тежина 70 кг, бил примен на одделот за ендокринологија во насока на окружниот ендокринолог со директна дијагноза: дијабетес мелитус тип 2, прво откриен. Гликозата во постот беше на 9,1 mmol / L, урина ацетон беше негативна. Кога биле сослушани, се покажало дека пациентот е најмногу загрижен за намалувањето на визуелната острина. Општа слабост, замор, мала сува уста, зголемена жед за вознемиреност за 4-5 години, но не се консултираше со лекар. Оптометристот на фундусот откри повеќекратни крварења покрај садовите, новоформираните садови, „памукот“ и цврстите ексудати на макуларната област и беше дијагностицирана дијалетична ретинопатија пролиферативна фаза.
Индикацијата за препишување на инсулинска терапија кај овој пациент е органската фаза на ретинопатија.
1. Дневната потреба за инсулин кај пациент со ново дијагностициран дијабетес мелитус (претходно не примање инсулинска терапија) е 0,3-0,5 U / kg телесна тежина: 70-0.3 = 21 U. Како и во претходниот случај, само МКБ првично се препишува пред главните оброци. Потоа, како што е избрана последната дневна доза на инсулин, се пресметува дозата на МКБ и ИСД. Да претпоставиме дека во нашиот случај, дневниот услов за инсулин е 28 единици.
2. 2/3 од дневната доза на инсулин се администрира наутро: 282 / 3 = 18ED.
3. Соодносот на МКБ: ИСД во утринските часови треба да биде приближно 1: 2, односно 6 единици и 12 единици, соодветно.
4. 1/3 од дневниот услов за инсулин се администрира во вечерните часови 281 / 3 = 10ED.
5. Односот на МКБ: ИСД во вечерните часови може да биде 1: 1 (тоа е, 5 единици и 5 единици, соодветно) или 1: 2.
Пресметката на дозата на инсулин треба да заврши со подготовка на режим на терапија со инсулин, што е запишано во медицинската историја и списокот на рецепти:
Инсулинска терапија

Инсулинска терапија Тоа е збир на мерки насочени кон постигнување компензација за нарушувања на метаболизмот на јаглени хидрати со воведување на инсулински препарати во телото на пациентот. Во клиничката пракса, се користи главно за третман на дијабетес мелитус на разни етиологии, како и некои ментални и други болести.
Третманот со инсулин е насочен кон максимална можна компензација за нарушувања на метаболизмот на јаглени хидрати, спречување на хипергликемија и спречување на компликации на дијабетес. Администрацијата на инсулин е од витално значење за лица со дијабетес тип 1 и може да се користи во некои ситуации кај лица со дијабетес тип 2.
Индикации
Во моментов, постојат голем број на инсулински препарати, кои се разликуваат во времетраењето на дејството (ултрашорт, краток, среден, продолжен), во однос на прочистување (монопичен, монокомпонентен), специфичност на видовите (човечко, свинско, говеда, генетски инженерско и друго)
Во Русија, инсулинот добиен од добиток е повлечен од употреба, ова се должи на голем број несакани ефекти кога се користи. Доста често, со нивното воведување, се појавуваат алергиски реакции, липодистрофии, се развива отпорност на инсулин.
Инсулинот е достапен во концентрации од 40 IE / ml и 100 IE / ml. Во Русија, концентрацијата од 100 IE / ml во моментов е најчеста, инсулинот се дистрибуира во ампули од 10 ml или во касети со шприц од 3 ml.
Индикации |
Инсулин терапија режими
Улогата на „храната“ инсулин, која ја произведува панкреасот кај здрави луѓе како одговор на внесувањето храна, ја извршува краток или ултрашорт инсулин. Овие инсулини се прават кога е потребно брзо дејство на инсулин пред јадење, со цел да се спречи зголемување на шеќерот во крвта после јадење. Затоа, овие инсулини се администрираат најмалку 3 пати на ден - пред појадок, пред ручек и пред вечера.
Краток и ултрашорт инсулин
Инсулин со кратко дејство (едноставен инсулин или инсулин со брзо дејство) е јасна и безбојна течност. Има брз почеток и кратко времетраење на дејствување.
Ако користите една од едноставните кратки инсулини, запомнете го следново.
- Поради бавниот почеток на дејството на овој вид инсулин, неопходно е да се набудува интервал од 20-40 минути помеѓу вбризгувањето и внесувањето храна. Неопходно е дека врвот на дејството на инсулин се совпаѓа со врвот на зголемување на шеќерот во крвта.
- Доколку е направена инјекција со инсулин, по 20-40 минути потребно е да се јаде строго дефинирана количина храна за која е дизајнирана дозата на инсулин. Помала количина на храна ќе доведе до пад на нивото на шеќер (хипогликемија), а поголема ќе доведе до зголемување (хипергликемија).
- Помеѓу главните оброци, потребни се закуски (2. појадок, попладневна ужина, 2-ри вечера). Ова се должи на фактот дека времето на дејствување на едноставен инсулин е многу подолго од времето за зголемување на нивото на шеќер во крвта после јадење и 2-3 часа после јадење доаѓа период кога сè уште има доволно инсулин во крвта и нема повеќе резерви на шеќер. За да се спречи хипогликемија во овој период, потребна е закуска.
Инсулините со кратко дејство (Humalog и Novorapid) во своето дејство потсетуваат на реакцијата на телото на зголемување на шеќерот во крвта после јадење, апсорбирани паралелно со внесот на храна.
Затоа, нивната употреба како инсулин за храна ги има следниве предности.
- Брзиот почеток на дејството ви овозможува да инјектирате инсулин непосредно пред оброците, кога веќе знаете колкава сиромаштија ќе се јаде сега.
- Во некои случаи, кога е тешко однапред да се одреди оваа количина на храна, вклучително и кај малите деца, може да се направи инјекција после оброк, избор на доза во зависност од количината на храна.
- Се должи на фактот дека времетраењето на дејството на ултрашорните инсулини приближно одговара на времето на зголемување на нивото на шеќер во крвта после јадење, не можете да закускате помеѓу главните оброци.
Благодарение на овие квалитети, Хумалог и Новорапид се попогодни, особено во адолесценцијата, кога сакате да имате поголема слобода да запознавате пријатели, да посетувате дискотеки и да спортувате.
Кои се разликите помеѓу овие инсулини?
Инсулини со средно време (Humulin N, Protafan) постојат во форма на заматена суспензија (поради додавање на супстанции во инсулин кои ја забавуваат нејзината апсорпција и го прават ефектот подолг).
Овој инсулин почнува да дејствува 1,5-2 часа по инјектирањето, неговиот ефект трае подолго од краткиот инсулин. Базалниот инсулин е потребен за одржување на нормален шеќер во крвта помеѓу оброците и ноќе. Бидејќи сите инсулини со продолжено дејство што се користат кај деца траат максимум 14 часа за да создадат рамномерна количина на инсулин во текот на денот, тие мора да се администрираат најмалку 2 пати на ден - пред појадок и пред вечера. За да се обезбеди униформа концентрација на инсулин, суспензијата мора темелно да се меша пред инјектирање.
Инсулините со долго дејство (Лантус, Левемир), за разлика од инсулините со средно време, се јасна течност. Овие инсулини се нарекуваат и аналози на човечки инсулин, се должи на фактот дека тие се разликуваат во хемиската структура од инсулин произведен од човечки панкреас (поради што се постигнува времетраењето на нивниот ефект).Времетраењето на дејството на Lantus е 24 часа, така што една инјекција на ден е доволно. Друга важна карактеристика на овој инсулин е недостаток на врвно дејство.
Времетраењето на дејството на Левемир е 17-20 часа, така што во повеќето случаи се потребни 2 инјекции на овој инсулин на ден. За разлика од Protafan, тој има значително помала варијабилност на дејствување.
Поради ова, Левемир најде широка употреба кај малите деца, кога Лантус не може да се користи заради различните потреби за базален инсулин во текот на денот и ноќта (како по правило, тој е помалку во текот на ноќта и повеќе во текот на денот).
Интервал на доза на вбризгување
Мора да се има предвид дека времетраењето на дејството на администрираниот инсулин зависи од неговата доза, т.е. ако се администрира голема доза на инсулин, тогаш тоа ќе делува малку подолго од помала доза.
Во зависност од видот на користениот краток инсулин (едноставен или ултрашорт) и нивото на шеќер во крвта пред оброците, постојат разлики во интервалот „вбризгување - внес на храна“ (Табела 9).
Табела 9. Интервалот "инјекција - ингестија" во зависност од видот на инсулин и почетното ниво на гликемија
| Гликемија пред јадење, mmol / l | Инсулин со кратко дејство | Ултра со кратко дејство инсулин |
| Под 5,5 | Инјекција - 10-15 минути - оброк | Јадење - инјекција |
| 5,5-10,0 | Инјекција - 20-30 минути - јадење | Инјекција - веднаш оброк |
| Над 10,0 | Инјекција - 30-45 мин - оброк | Инјекција - 15 мин - јадење |
| Над 15,0 | Инјекција - 60 мин - јадење | Инјекција - 30 мин - јадење |
Забележете дека при користење на едноставен краток инсулин, без оглед на нивото на шеќер во крвта, пред јадење, инјектирање со инсулин треба да се направи САМО ПРЕД оброкот, а при употреба на Хамалог или Новорапид, пред и после оброкот!
Пример за пресметување на индикативната шема на интензивна инсулинска терапија
Пациентот А., 20 години, телесна тежина 70 кг, висина - 176 см, бил примен во болница со поплаки од жед, полиурија (до 3-4 литри на ден), општа слабост, слабеење од 3 кг неделно. Овие симптоми се забележуваат околу 5 дена, асоцира на нивниот изглед со пренесен АРВИ.
Објективно испитување открива знаци на дехидрираност во органи без патологија. Гликемијата на постот е 9,8 mmol / L, ацетонот во урина е негативен.
1) Дневниот услов за инсулин кај пациент со ново дијагностициран дијабетес мелитус е 0,3-0,5 U / kg телесна тежина: 70х0,5 = 35 У.
2) Дневна доза инсулин со кратко дејство (МКБ) сочинува 2/3 од вкупниот дневен услов: 35x2 / 3 = 23 единици.
3) Дневна доза Инсулин со средно времетраење (ISD) е 1/3 од вкупниот дневен услов: 35x1 / 3 = 12 PIECES.
4) Во утринските часови се администрира 2/3 од вкупната дневна доза на ISD: 12x2 / 3 = 8 PIECES, а во вечерните часови 1/3 - 4 PIECES.
5) Дозата на инјектиран МКБ првично е:
- во вечерните часови (вечера)% од дневната доза на МКБ: 23х1 / 4 = 5 ПИКИ,
- за појадок и ручек вкупно - 3/4 дневна доза на МКБ: 23x3 / 4 = 18 ПИКЕ.
Дистрибуцијата за секоја инјекција е 50% (9 единици) или за ручек, 2-4 единици повеќе, затоа што обично повеќе јаглени хидрати од појадокот (8 единици и 10 единици).
Така, пресметката на дозата на инсулин треба да заврши со подготовка на режим на терапија со инсулин, што е запишано во медицинската историја и список на рецепти:
8.30 - 8 ПИЕКИ на С.Акстрапиди ХМ + 8 ПИЕКИ на С.Протафани Х.М.
13.30 - 10 ПИЕКИ С.Акстрадиди Х.М.
17.30 часот - 5 единици на S. actrapidi HM + 4 единици на S. protaphani HM
35 единици / ден, с.р.
Со вистинска интензивна инсулинска терапија, дозата на администрација на ICD зависи од количината на јаглени хидрати што всушност се консумира планирано за консумирање и од нивото на гликемија.
Пример за пресметување на индикативната шема на традиционална инсулинска терапија
Пациентот К., 62 години, телесна тежина 70 кг, бил примен во болницата со поплаки за значително намалување на визуелната острина, за што пред неколку дена се обратил кон оптиторист. По прегледот на фундусот, каде се откриени повеќекратни крварења покрај садовите, новоформирани садови, памук и цврсти ексудати, главно макуларната област, на пациентот му била дијагностицирана дијабетична препролиферативна ретинопатија.
Се препорачува студија за метаболизмот на јаглени хидрати. Нивото на постот на гликемија беше 9,1 mmol / l, урина ацетон беше негативно. Со детално испрашување, се покажа дека слабоста, замор, мала суво уста, зголемена жед (до 2,5 литри на ден) биле вознемирени за 4-5 години, и не се консултирале со лекар.
Индикацијата за препишување на инсулинска терапија кај овој пациент е органската фаза на ретинопатија.
1) Дневната потреба за инсулин кај пациент со ново дијагностициран дијабетес мелитус (претходно не прима инсулинска терапија) е 0,5 У / кг телесна тежина: 70х0,5 = 35 У
2) 2/3 од дневниот услов за инсулин се дава наутро: 35x2 / 3 = 23 единици.
3) Односот на МКБ: инсулин со просечно времетраење на дејството наутро треба да биде 1: 2-1: 3, т.е. 6-8 U МКБ и 14-16 У ИСД.
4) 1/3 од дневниот услов за инсулин се администрира во вечерните часови 35x1 / 3 = 12 ПИЦЕ.
5) Односот на ISD: МКБ во вечерните часови треба да биде 1: 1, (т.е. 6 единици и 6 единици, соодветно) или 1: 2, (т.е. 4 единици и 8 единици, соодветно).
Понекогаш во клиниката, пресметката на првата доза на администриран инсулин се базира на податоци за дневна глукозорија. Во моментов, препорачливо е да се користат овие информации за да се прилагоди дозата на администриран инсулин. Овој материјал подетално е опишан во делот посветен на овој проблем.
Пресметката на дозата на инсулин треба да заврши со подготовка на режим на терапија со инсулин, што е запишано во медицинската историја и списокот на рецепти:
8.30 - 6 единици С.Акстрапиди ХМ + 16 единици С.Протафани Х.М.
17.30 - 4 ПИЕКИ на С.Акстрапиди ХМ + 8 ПИЕКИ на С.Протафани Х.М.
34 ПИКЕС, П / Ц
Инсулинска терапија прилагодување на дозата
Корекција на дозата на инсулин во клиниката често се спроведува (со традиционална инсулинска терапија), земајќи ја предвид загубата на гликоза со дневна урина. За ова, се пресметува бројот на грамови гликоза излачува во урината. (Традиционалната инсулинска терапија претпоставува дека пациентот е на строга диетална терапија со претходно програмиран внес на леб единици и не може самостојно да ја прошири диетата).
На пример, обемот на излачена урина дневно беше 4 литри, 1,5% глукоза се определува во урината, а дневната глукозорија е 60 грама. За употреба на 4-5 грама гликоза, потребна е 1 УНИТЕНА инсулин. Во оваа ситуација, неопходно е да се зголеми дневната доза на инсулин за 15 единици.
Најчесто, ако е потребно попрецизно прилагодување на дозата на инсулинската терапија, лекарот користи податоци за нивото на гликемија изучувано во различни периоди од денот (гликемичен профил). Корекција на дозата на инсулин администриран според гликемискиот профил обично е можно само во болничко опкружување или ако пациентот има средства за самоконтрола - мерач на гликоза во крвта.
Корекција на дозата на инсулин администриран кај пациенти со дијабетес мелитус тип 1 кај пациенти кои се подложени на интензивна инсулинска терапија за глукозорија е неприфатлива. Ова се должи на фактот дека:
1) глукозорија ги рефлектира само информациите дека кај овој пациент гликемија го надминал бубрежниот праг (тоа е прилично варијабилно кај различни групи пациенти: постари пациенти 13,9 mmol / l или повеќе, бремени жени 5,6-6,7 mmol / l, физиолошки намалување, со стапка од 8,9-10 mmol / l),
2) не го одразува присуството на хипогликемија,
3) современи целни поставки за да се постигне компензација за метаболизмот на јаглени хидрати (на празен стомак 5-6 mmol / l и 7,5-8 mmol / l после јадење кај пациенти со дијабетес мелитус тип 1) кај повеќето пациенти, очигледно помалку од гликемија, што ќе го надмине бубрежниот праг.
Така, потпирајќи се само на податоци за дневна глукозорија, лекарот нема да може да одбере доза на инсулин за да постигне компензација на метаболизмот на јаглени хидрати, односно главната цел на лекување на пациент со дијабетес нема да се постигне.
Во случаи на интензивна инсулинска терапија, корекцијата се спроведува само според гликемија, земајќи ги предвид јадените единици за леб (XE), физичка активност, време од денот. Значи, при употреба на „екстра“ XE во утринските часови, потребно е да се воведе 1.3-2.5 IU на инсулин со кратко дејство, во текот на денот 1 IU, во вечерните часови 1-1,5 IU. Покрај тоа, неопходно е да се земат предвид резултатите од самоконтрола на гликемијата, која (во случај на проширување на диетата) се изведува пред секоја инјекција.
Пресметката на дозата на инсулин, во зависност од почетното ниво на гликемија, подразбира намалување на дозата на инсулин во однос на пресметаната, ако гликемијата пред јадење беше 3, 3 mmol / l, зголемување до постигнување на нормалогликемија во случај на 6 или повеќе mmol / l, кореспонденција на дозата на инсулин до прифатената единици за леб, ако гликемијата е 3,4-5,6 mmol / l.
Примери за корекција на дневната доза на инсулин од гликемискиот профил во најчестите ситуации
Пациентот А., 22 години, (висина 165 см, телесна тежина 70 кг) страда дијабетес мелитус тип 1 (SD-1) за 15 години, прима инсулинска терапија според шемата:
8.30 - 6 ПИЕКИ на С.Акстрапиди ХМ + 14 ПИЕКИ на С.Протафани Х.М.
13.30 - 8 единици С.Акстрапиди Х.М.
17.30 - 8 ПИЕКИ на С.Акстрапиди ХМ + 8 ПИЕКИ на С.Протафани Х.М.
54 ПИКЕС / ДЕН.
Во студијата на гликемискиот профил, беа добиени следниве гликемиски индикатори (без нарушување на диетата):
6,00 - 6,5 mmol / l,
13.00 - 14, 3 mmol / l,
17,00 - 8,0 mmol / l,
22.0 - 7,5 mmol / L.
За да се постигне нормамогликемија на 13 часа, можно е да се зголеми дозата на инсулин со продолжено дејство, администрирано наутро за 4-6 единици и / или пред ручек за да се зголеми дозата на инсулин со кратко дејство за 2-3 единици.
Пациентот К., 36 години, страда од ДМ-1, прима инсулинска терапија според шемата за последните 3 недели:
8.30 - 10 ПИЕКИ на С. Инсумани Рапиди + 14 ПИЕКИ на С. Инсумани Базали
13.30 - 8 единици С. Инсумани Рапиди
17.30 - 6 ПИЕКИ на С. Инсумани Рапиди + 18 ПИЕКИ на С. Инсумани Басали
54 ПИКЕС / ДЕН.
Во студијата на гликемискиот профил, беа добиени следниве гликемиски индикатори (без нарушување на диетата):
6.00 - 18,1 mmol / l,
13,00 - 6,1 mmol / l,
17.00 - 6,7 mmol / l,
22.00 - 7,3 mmol / l.
Корекција на дозата на инсулинска терапија кај овој пациент вклучува исклучување на феноменот на „утринска зора“ и феноменот Сомоџи.
Феномен Сомоџи - Ова е постхипогликемична хипергликемија. Се развива како резултат на прекумерна доза на инсулин, предизвикува хипогликемија, како одговор на што компензално се ослободуваат глукагон (од страна на β-клетки на панкреасот), а потоа и други контра-хормонални хормони (глукокортикоиди, адреналин, соматотропен хормон, адренокортикотропен хормон) комплетно ослободени, предизвикувајќи процес на конверзија на мускулниот гликоген во гликоза.
Механизмите за одржување хомеостаза на гликоза секогаш работат, далеку надминувајќи го потребното ниво на зголемување на гликозата, со што се предизвикува постхипогликемична хипергликемија. Ако хипогликемиската состојба се развие во сон (клинички сомнителна во случај на поплаки од пациентот за ужасни соништа), тогаш вредностите на гликемија на постот ќе бидат многу високи.
Во овој случај, потребно е да се испита нивото на гликоза во текот на ноќта, во 2-3 часот наутро. Ако гликозата е ниска, тогаш утринската хипергликемија е последица на феноменот Сомоги. Дозата на долго дејство инсулин администрирана во вечерните часови мора да се намали.
Во случај индикаторите за ноќна гликемија да бидат високи, феноменот Сомоџи е исклучен. Треба да размислите за феноменот на „утринската зора“. Феноменот на "утринска зора" се јавува како резултат на индивидуалната висока активност на контрасуларните хормони наутро. Корекција на дозата на инсулин администриран во овој случај вклучува прво одвојување на времето на администрација на краток и продолжен инсулин во вечерните часови, односно хумулин Р се уште се администрира половина час пред вечерата, хумулин НПХ што е можно поскоро пред спиење, во 21-22 часот. Ако гликемијата на постот е сè уште висока, дозата на хулин NPH постепено се зголемува сè додека индикаторите не ги исполнат критериумите за надомест.
Пациентот К., 36 години (висина 168 см, телесна тежина 85 кг), страда од СД-1, прима инсулинска терапија според шемата за последните шест месеци:
8.30 - 14 ПИКЕС С. Хумулин Р + 24 ПИКЕС С. Хумулин Н.П.
13.30 - 14 ПИЕКИ С. Хумулин Р.
17.30 - 8 ПИЕКИ С. Хумулин Р + 14 ПИКЕС С. Хумулин Н.П.
76 ПИКЕС / ДЕН.
Хипогликемични состојби беа забележани периодично ноќе, за половина година зголемувањето на телесната тежина беше 9 кг.
Во студијата на гликемискиот профил, беа добиени следниве гликемиски индикатори (без нарушување на диетата):
6.00 - 16,5 mmol / l,
13.00 - 4,1 mmol / l,
17,00 - 4,5 mmol / l,
22.00 - 3,9 mmol / l,
2,00 - 2,9 mmol / L.
Причината за декомпензација на метаболизмот на јаглени хидрати кај овој пациент е хронично предозирање на инсулин, што предизвика брзо зголемување на телесната тежина, како и чести хипогликемични состојби, вклучително и во текот на ноќта, и постење на постхипогликемична хипергликемија.
Во овој случај, корекцијата на инсулинска терапија (спроведена само во болница) подразбира намалување на дневната доза за најмалку 1/3 и пресметка на распоредот на администрација според горенаведените правила. Понатамошна корекција ќе се изврши земајќи ги предвид резултатите од гликемискиот профил на истражениот по назначувањето на нов режим на интензивна инсулинска терапија.
Препишува терапија само со инсулин со кратко дејство
Назначувањето на терапија само со инсулин со кратко дејство е неопходно и можно во следниве ситуации:
- развој на декомпензација на метаболички процеси со кетоза (за кој било вид на дијабетес),
- развој на екстремен степен на декомпензација на метаболички процеси со кетоацидоза (со кој било вид на дијабетес мелитус),
- екстремен степен на декомпензација на метаболичките процеси со развој на која било варијанта на хипергликемична кома (со кој било вид на дијабетес мелитус),
- развојот на алергиска реакција на инсулин бара назначување на кратко дејство човечки монокомпонентен инсулин,
- итни и планирани хируршки интервенции, повреди,
- испорака.
Во овој случај, воведувањето на инсулин со кратко дејство ќе се направи во 6-10 инјекции, фракционо, во мали дози (со кома - на час).
Ако гликемијата е ниска, тогаш воведувањето на инсулин треба да се комбинира со воведување на раствори за гликоза.
Компликации на инсулинска терапија
Во моментов, инсулинската терапија е придружена со многу помал број компликации. Значи, по широко распространетата употреба на високо-прочистени генетски инженерни човечки инсулини, тешките форми на липодистрофија скоро исчезнаа.
Меѓу најчестите компликации, водечката позиција, се разбира, припаѓа на хипогликемични состојби и хипогликемични кома. Хипогликемичните кома се најопасните компликации.
Исто така, релевантна е компликација, како што е алергиска реакција, која може да биде и локална и општа. Локалната алергиска реакција е јасно видлива на местото на инјектирање и може да се манифестира со чешање, хиперемија и набивање. Генерализирана алергиска реакција може да се појави во форма на едем на Квинке, уртикарија, анафилактичен шок (тоа е исклучително ретко).
Во случај на развој на алергија, претходно користените типови на инсулин треба да се заменат со инсулин со кратко дејство (соодветно зголемување на дневната доза), хумулинот ќе биде лек по избор. Тешките форми на алергии бараат посебна терапевтска (понекогаш реанимација) интервенција и назначување на глукокортикостероиди, антихистаминици. Третманот треба да се спроведе во специјализирана болница.
Ниската имуногеност на модерните инсулини, отсуството на високи титри на антитела кон нив, им овозможи на голем број американски научници да зборуваат во корист на отсуството на термин кој толку широко се користи порано како отпорност на инсулин (имунолошки).
Високиот дневен услов за инсулин во сегашно време, најверојатно, се должи на привремена отпорност на инсулин поврзана со пациентот со високо ниво на контра-хормонални хормони во услови како што се тешки гнојно-воспалителни и заразни заболувања, операции со големи шуплини, хиперлипопротеинемија, дехидрација, дебелина и др. .
Што е основна терапија со болус инсулин
Инсулинската терапија со дијабетес може да биде традиционална или основна болус (засилена). Ајде да видиме што е тоа и како тие се разликуваат.Препорачливо е да ја прочитате статијата „Како инсулинот го регулира шеќерот во крвта кај здравите луѓе и какви се промените со дијабетесот“. Колку подобро ја разбирате оваа тема, толку поуспешно ќе можете да постигнете во лекувањето на дијабетесот.
Кај здрава личност која нема шеќерна болест, мала, многу стабилна количина на инсулин секогаш циркулира во постената крв. Ова се нарекува базална или базална концентрација на инсулин. Го спречува глуконеогенезата, т.е. конверзијата на протеините се складира во гликоза. Ако немаше концентрација на базен на инсулин во плазма, тогаш лицето ќе се „стопи во шеќер и вода“, бидејќи античките лекари ја опишаа смртта од дијабетес тип 1.
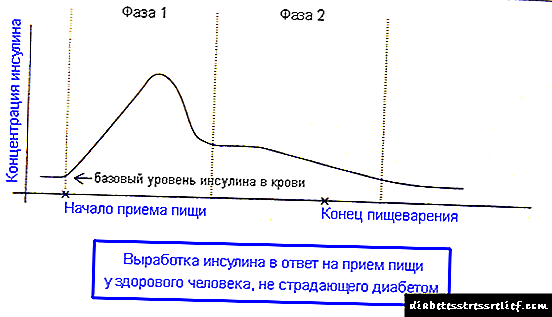
Во празен стомак (за време на спиењето и помеѓу оброците), здравиот панкреас произведува инсулин. Дел од него се користи за одржување стабилна базална концентрација на инсулин во крвта, а главниот дел се чува во резерва. Оваа залиха се нарекува храна болус. Beе биде потребно кога едно лице ќе почне да јаде, со цел да ги асимилира изедените хранливи материи и во исто време да спречи скок на шеќерот во крвта.
Од почетокот на оброкот и на околу 5 часа, телото прима болус инсулин. Ова е нагло ослободување од панкреасот на инсулин, кој беше подготвен однапред. Се јавува сè додека целата диетална гликоза не се апсорбира ткивата од крвотокот. Во исто време, контрарегулаторните хормони исто така делуваат така што шеќерот во крвта не падне премногу низок и не се јавува хипогликемија.
Терапија со основно-болус инсулин - значи дека „основната“ (базална) концентрација на инсулин во крвта се создава со инјекции со инсулин со средно или долго дејство во текот на ноќта и / или наутро. Исто така, болус (врв) концентрација на инсулин после оброк се создава со дополнителни инјекции на инсулин со кратко или ултрашортско дејство пред секој оброк. Ова им овозможува, иако приближно, да го имитираат функционирањето на здрав панкреас.

Традиционалната инсулинска терапија вклучува воведување на инсулин секој ден, фиксиран на време и доза. Во овој случај, пациент со дијабетес ретко го мери нивото на гликоза во неговата крв со глукометар. На пациентите им се советува да консумираат иста количина на хранливи материи со храна секој ден. Главниот проблем со ова е што не постои флексибилна адаптација на дозата на инсулин на сегашното ниво на шеќер во крвта. И дијабетичарот останува „врзан“ со диетата и распоредот за инјекции со инсулин. Во традиционалниот режим на инсулинска терапија, обично се даваат две инјекции на инсулин двапати на ден: кратко и средно времетраење на дејството. Или мешавина од различни видови на инсулин се инјектира наутро и навечер со една инјекција.
Очигледно, традиционалната терапија со дијабетес со инсулин е полесна од болус основа. Но, за жал, секогаш води до незадоволителни резултати. Невозможно е да се постигне добра компензација за дијабетес, односно приближување на нивото на шеќер во крвта до нормалните вредности со традиционалната инсулинска терапија. Ова значи дека компликациите на дијабетес, што доведуваат до попреченост или рана смрт, брзо се развиваат.

Традиционалната инсулинска терапија се користи само ако е невозможно или непрактично да се администрира инсулин според засилена шема. Ова обично се случува кога:
- постари дијабетичари, има мал животен век,
- пациентот има ментално заболување
- дијабетичар не е во состојба да го контролира нивото на гликоза во неговата крв,
- пациентот бара нега однадвор, но невозможно е да се обезбеди квалитет.
Со цел да се третираат дијабетес со инсулин користејќи ефикасен метод на основна болус терапија, треба да го измерите шеќерот со глукометар неколку пати во текот на денот. Исто така, дијабетичарот треба да може да ја пресмета дозата на продолжен и брз инсулин со цел да се прилагоди дозата на инсулин на сегашното ниво на шеќер во крвта.
Како да закажете инсулинска терапија за дијабетес тип 1 или тип 2
Се претпоставува дека веќе ги имате резултатите од целосна самоконтрола на шеќерот во крвта кај пациент со дијабетес 7 последователни дена. Нашите препораки се наменети за дијабетичари кои следат диета со малку јаглени хидрати и применуваат метод на лесен товар. Ако следите „урамнотежена“ диета, преоптоварена со јаглени хидрати, тогаш можете да ја пресметате дозата на инсулин на поедноставни начини од оние опишани во нашите написи. Бидејќи ако диетата за дијабетес содржи вишок јаглени хидрати, тогаш сè уште не можете да избегнете шила на шеќер во крвта.

Како да се подготви режим на инсулинска терапија - чекор-по-чекор постапка:
- Одлучете дали ви требаат инјекции на продолжен инсулин преку ноќ.
- Ако ви требаат инјекции на продолжен инсулин ноќе, тогаш пресметајте ја почетната доза, а потоа прилагодете го во наредните денови.
- Одлучете дали ви требаат инјекции на продолжен инсулин наутро. Ова е најтешко, затоа што за експериментот треба да го прескокнете појадокот и ручекот.
- Ако ви треба инјекции на продолжен инсулин наутро, тогаш пресметајте ја почетната доза на инсулин за нив, а потоа прилагодете го неколку недели.
- Одлучете дали ви требаат инјекции на брз инсулин пред појадок, ручек и вечера, и ако е така, пред кои се потребни оброци, а пред кои - не.
- Пресметајте почетни дози на краток или ултрашорт инсулин за инјекции пред јадење.
- Прилагодете ги дозите на краток или ултрашорт инсулин пред јадење, врз основа на претходните денови.
- Спроведете експеримент за да откриете точно колку минути пред јадење треба да инјектирате инсулин.
- Научете како да ја пресметате дозата на краток или ултрашорт инсулин за случаи кога треба да го нормализирате високиот шеќер во крвта.
Како да се исполнат точките 1-4 - прочитајте во написот „Лантус и Левемир - инсулин со продолжено дејство. Нормализирајте го шеќерот на празен стомак наутро. “ Како да се исполнат точките 5-9 - прочитајте во написите „Ултрашорт инсулин Хумалог, НовоРапид и Апидра. Хуман краток инсулин “и„ Инсулински инјекции пред јадење. Како да се спушти шеќерот во нормала ако се крене “. Претходно, исто така, мора да ја проучите статијата „Третман на дијабетес со инсулин. Кои се видовите на инсулин. Правила за чување на инсулин. ” Уште еднаш, се потсетуваме дека одлуките за потребата од инјекции на продолжен и брз инсулин се донесуваат независно едни од други. На еден дијабетичар му треба само продолжен инсулин ноќе и / или наутро. Други покажуваат само инјекции на брз инсулин пред јадење, така што шеќерот останува нормален после јадење. Трето, потребен е продолжен и брз инсулин во исто време. Ова се утврдува со резултатите од вкупната самоконтрола на шеќерот во крвта 7 последователни дена.
Се обидовме на достапен и разбирлив начин да објасниме како правилно да се подготви режим на инсулин терапија за дијабетес тип 1 и тип 2. За да одлучите кој инсулин да инјектирате, во кое време и во какви дози, треба да прочитате неколку долги статии, но тие се напишани на најразбирлив јазик. Ако имате какви било прашања, поставете ги во коментарите и ние ќе ви одговориме брзо.
Третман на дијабетес тип 1 со инсулински инјекции
Сите пациенти со дијабетес тип 1, освен оние кои имаат многу лесна состојба, треба да добиваат брзи инјекции на инсулин пред секој оброк. Во исто време, тие треба инјекции на продолжен инсулин ноќе и наутро за да одржат нормален шеќер за постот. Ако комбинирате продолжен инсулин наутро и навечер со инјекции брз инсулин пред јадење, ова ви овозможува повеќе или помалку точно да симулирате панкреас на здрава личност.

Прочитајте ги сите материјали во блокот „Инсулин во третманот на дијабетес тип 1 и тип 2“. Обрнете посебно внимание на написите „Напреден инсулин Лантус и Гларгин. Среден НПХ-Инсулин Протафан “и„ Инјекции на брз инсулин пред јадење. Како да се спушти шеќерот во нормала ако скокне “. Треба добро да разберете зошто се користи продолжен инсулин и што е брзо. Дознајте каков метод на ниско оптеретување е да се одржи совршено нормален шеќер во крвта, а во исто време да чини ниски дози на инсулин.
Ако имате дебелина во присуство на дијабетес тип 1, тогаш таблетите Siofor или Glucofage може да бидат корисни за да ги намалите дозите на инсулин и да ви олеснат телесната тежина. Ве молиме, земајте ги овие апчиња со вашиот лекар, не ги препишувајте сами.
Инсулин и таблети дијабетес тип 2
Како што знаете, главната причина за дијабетес тип 2 е намалена чувствителност на клетките на дејството на инсулин (отпорност на инсулин). Кај повеќето пациенти со оваа дијагноза, панкреасот продолжува да произведува свој инсулин, понекогаш дури и повеќе отколку кај здрави луѓе. Ако шеќерот во крвта скокне после јадење, но не премногу, тогаш можете да пробате да ги замените инјекциите на брз инсулин пред јадење со таблети Метформин.

Метформин е супстанца која ја зголемува чувствителноста на клетките кон инсулин. Содржи во таблетите Сиофор (брзо дејство) и Глукофаг (одржливо ослободување). Оваа можност е со голем ентузијазам кај пациенти со дијабетес тип 2, затоа што поверојатно е да земаат апчиња отколку инсулински инјекции, дури и откако ќе ја совладаат техниката на безболни инјекции. Пред јадење, наместо инсулин, можете да пробате да земате таблети со брзо дејство Siofor, постепено зголемувајќи ја нивната доза.
Може да започнете да јадете не порано од 60 минути по земањето на таблетите. Понекогаш е поудобно да се инјектира краток или ултрасортиран инсулин пред јадење, за да можете да започнете да јадете по 20-45 минути. Ако, и покрај земањето на максималната доза на Сиофор, шеќерот сепак се зголемува по оброкот, тогаш се потребни инјекции со инсулин. Во спротивно, ќе се развијат компликации на дијабетес. На крајот на краиштата, веќе имате повеќе од доволно здравствени проблеми. Не беше доволно да се додаде ампутација на нозете, слепило или бубрежна инсуфициенција на нив. Ако има докази, тогаш третирајте го вашиот дијабетес со инсулин, не бидете глупости.
Како да се намалат дозите на инсулин со дијабетес тип 2
За дијабетес тип 2, треба да користите таблети со инсулин ако имате прекумерна тежина и дозата на продолжен инсулин преку ноќ е 8-10 единици или повеќе. Во оваа ситуација, правилните апчиња за дијабетес ќе ја олеснат отпорноста на инсулин и ќе помогнат во намалувањето на дозата на инсулин. Се чини, што е добро? На крајот на краиштата, сè уште треба да направите инјекции, без оглед каква е дозата на инсулин во шприцот. Факт е дека инсулинот е главниот хормон што го стимулира таложењето на маснотиите. Големите дози на инсулин предизвикуваат зголемување на телесната тежина, го инхибираат губењето на тежината и дополнително ја зголемуваат отпорноста на инсулин. Затоа, вашето здравје ќе биде од значителна корист ако можете да ја намалите дозата на инсулин, но не по цена на зголемување на шеќерот во крвта.
Кој е режимот за употреба апчиња со инсулин за дијабетес тип 2? Како прво, пациентот започнува да зема таблети Глукофаг ноќе, заедно со неговата инјекција на продолжен инсулин. Дозата на Глукофаг постепено се зголемува, а тие се обидуваат да ја намалат дозата на продолжен инсулин преку ноќ, ако мерењата на шеќер наутро на празен стомак покажуваат дека тоа може да се направи. Во текот на ноќта, се препорачува да се земе Глукофаг, а не Сиофор, бидејќи трае подолго и трае цела ноќ. Глукофагот е исто така многу помалку веројатно отколку Сиофор да предизвика дигестивни тегоби. Откако дозата на Глукофаг постепено се зголеми до максимум, може да се додаде и пиоглитазон. Можеби ова ќе помогне во понатамошно намалување на дозата на инсулин.

Се претпоставува дека земањето пиоглитазон против инјекции на инсулин малку го зголемува ризикот од конгестивна срцева слабост. Но, д-р Бернштајн верува дека потенцијалната придобивка го надминува ризикот. Во секој случај, ако забележите дека нозете се барем малку отечени, веднаш престанете да земате пиоглитазон. Гликофагот е малку веројатно да предизвика сериозни несакани ефекти, освен дигестивни тегоби, а потоа ретко. Ако, како резултат на земање на пиоглитазон, не е можно да се намали дозата на инсулин, тогаш се откажува. Ако, и покрај земањето на максималната доза на Глукофаг во текот на ноќта, воопшто не беше можно да се намали дозата на продолжен инсулин, тогаш овие таблети се откажуваат.
Соодветно е да се потсетиме овде дека физичкото образование ја зголемува чувствителноста на клетките кон инсулин многу пати помоќно од какви било апчиња за дијабетес. Научете како да вежбате со задоволство од дијабетес тип 2 и да започнете да се движите. Физичкото образование е чудо лек за дијабетес тип 2, кој е на второ место по диета со малку јаглени хидрати. Одбивање од инјекции на инсулин се добива кај 90% од пациентите со дијабетес тип 2, доколку следите диета со малку јаглени хидрати и истовремено се вклучите во физичко образование.
Откако го прочитавте статијата, научивте како да подготвите режим на инсулин терапија за дијабетес, односно да донесувате одлуки за кој инсулин да се инјектира, во кое време и во какви дози. Ние ги опишавме нијансите на третман со инсулин за дијабетес тип 1 и дијабетес тип 2. Ако сакате да постигнете добра компензација за дијабетес, односно да го внесете шеќерот во крвта што е можно поблизу до нормалното, треба внимателно да разберете како да користите инсулин за ова. Willе мора да прочитате неколку долги статии во блокот „Инсулин во третманот на дијабетес тип 1 и тип 2“. Сите овие страници се напишани што е можно појасно и достапни за луѓето без медицинско образование. Ако имате какви било прашања, тогаш можете да ги поставите во коментарите - и ние ќе ви одговориме веднаш.

Здраво Мајка ми има дијабетес тип 2. Таа е 58 години, 170 см, 72 кг. Компликации - дијабетична ретинопатија. Како што е пропишано од докторката, таа земала Глибомет 2 пати на ден 15 минути пред јадење. Пред 3 години, лекарот препишал инсулин протефан наутро и навечер од 14-12 единици. Нивото на шеќер за пости беше 9-12 mmol / L, а до вечер може да достигне 14-20 mmol / L. Забележав дека по назначувањето на протафан, ретинопатија започна да напредува, пред тоа беше спроведена од друга компликација - дијабетично стапало. Сега нејзините нозе не ја мачат, но скоро и да не ја гледа. Имам медицинско образование и ги правам сите процедури сама за неа. Вклучив чаеви за намалување на шеќерот и додатоци на био-додатоци во нејзината диета. Нивото на шеќер започна да се спушта на 6-8 mmol / L наутро и 10-14 навечер. Тогаш решив да ги намалам нејзините дози на инсулин и да видам како се менуваат нивото на шеќер во крвта. Почнав да ја намалам дозата на инсулин за 1 единица неделно и ја зголемив дозата на Глибомет на 3 таблети на ден. И денес ја прободев во 3 единици наутро и навечер. Но, најинтересно е што нивото на гликоза е исто - 6-8 mmol / L наутро, 12-14 mmol / L во вечерните часови! Излегува дека дневната норма на Протафан може да се замени со биодидактички? Кога нивото на гликоза е повисоко од 13-14, јас инјектирам AKTRAPID 5-7 IU и нивото на шеќер брзо се враќа во нормала. Те молам кажи ми дали воопшто било препорачливо да и ’се даде инсулинска терапија. Исто така, забележав дека диеталната терапија многу helps помага. Јас многу би сакал да знам повеќе за најефикасните лекови за третман на дијабетес тип 2 и ретинопатија. Ви благодарам!
> Како што е пропишано од лекар, таа зела Глибомет
Глибометот вклучува глибенкламид. Се однесува на штетни апчиња за дијабетес, од кои препорачуваме да се откажеме. Префрлете се на чист метформин, т.е. Сиофор или Глукофаж.
> воопшто беше соодветно
> администрирајте инсулинска терапија за неа?
Препорачуваме да започнете со инсулинска терапија веднаш ако шеќерот после оброк скокне над 9,0 mmol / L барем еднаш и над 7,5 mmol / L на диета со малку јаглени хидрати.
> дознајте повеќе за најефикасните лекови
Еве ја статијата „Лекови за дијабетес“, ќе откриете сè што е таму. Што се однесува до ретинопатија, најдобриот начин е да се нормализира шеќерот во крвта следејќи ја нашата програма за третман на дијабетес тип 2. Таблети и, доколку е потребно, ласерска коагулација на крвните садови - пропишана од офталмолог.
Здраво Мојата ќерка има дијабетес тип 1. Таа е 4 години, висина 101 см, тежина 16 кг. На инсулинска терапија 2,5 години. Инјекции - Лантус 4 единици наутро и хумалог за јадење за 2 единици. Шеќер наутро 10-14, во вечерните часови шеќер 14-20. Ако, пред спиење, се додадат уште 0,5 ml хуманолог, тогаш наутро шеќерот се крева уште повисоко. Се обидовме под надзор на лекарите да ја зголемиме дозата на лантус 4 единици и хуманогот за 2,5 единици.Потоа после утре и вечера во зголемени дози на инсулин, навечер имавме ацетон во урината. Се префрливме на лантус 5 единици и хумолог од по 2 единици, но шеќерот сè уште е многу висок. Тие секогаш нè пишуваат надвор од болницата со шеќер на 20. Во истовремена болест - хроничен цревен колитис. Дома, повторно почнуваме да се прилагодуваме. Девојчето е активна, откако физички напор шеќерот генерално почнува да оди надвор од скалата. Во моментов земаме додатоци во исхраната за намалување на шеќерот во крвта. Кажи ми како да добијам нормални шеќери? Можеби таа само долгорочен инсулин не е погодна? Претходно, тие првично беа на протофан - од него детето имаше грчеви. Како што се испостави, алергии. Потоа се префрлија во Левемир - шеќерите беа стабилни, дојде до тој степен што тие само го ставаа Левемир само ноќе. И како беше префрлен на лантус - шеќерот е постојано голем.
> Кажи ми како да постигнам нормални шеќери?
Како прво, преминете на диета со малку јаглени хидрати и намалете ја дозата на инсулин во однос на шеќерот во крвта. Измерете го шеќерот со глукометар најмалку 8 пати на ден. Внимателно проучете ги сите наши статии под наслов инсулин.
После тоа, ако имате прашања, прашајте.
Додека дете со дијабетес тип 1 јаде „како и сите други“, дискутирањето за нешто е бесмислено.
Ми се чинеше дека имате малку информации за дијабетес како ЛАДА. Зошто е ова или гледам некаде на погрешно место?
> или гледам некаде на погрешно место?
Детален напис за дијабетес LADA тип 1 во блага форма овде. Содржи уникатни вредни информации за пациенти кои имаат ваков вид дијабетес. На руски, никаде на друго место го нема.
Здраво
Имам дијабетес тип 2. Пред 3 недели се префрлив на строга диета со малку јаглени хидрати. Исто така земам наутро и навечер таблета Глиформин 1 таблета 1000 мг. Шеќерот наутро на празен стомак, пред и после јадење и пред спиење е скоро ист - од 5,4 до 6, но тежината не се намалува.
Дали треба да се префрлам на инсулин во мојот случај? Ако е така, во кои дози?
Ви благодарам!
> тежината не се намалува
остави го сам
> Дали треба во мојот случај
> преминете на инсулин?
Здраво Јас сум 28 години, висина 180 см, тежина 72 кг. Јас сум болен од дијабетес тип 1 од 2002 година. Инсулин - хумулин П (36 единици) и Хумулин П (28 единици). Решив да спроведам експеримент - да видам како ќе се однесува мојот дијабетес. Утрото, без да јаде ништо, тој измери шеќер - 14,7 mmol / l. Тој инјектирал инсулин Р (3 единици) и продолжил да побрзо понатаму, пиел само вода. До вечер (18:00 часот) измерил шеќер - 6,1 mmol / l. Не инјектирал инсулин. Продолжив да пијам само вода. Во 22.00 часот, мојот шеќер веќе беше 13 mmol / L. Експериментот траеше 7 дена. За целиот период на пост, пиеше една вода. За седум дена наутро, шеќерот беше околу 14 mmol / L. До 6 часот попладне тој го победи инсулинот Хумулин Р во нормала, но веќе за 10 стр. Шеќер се искачи на 13 mmol / l. Во текот на целиот период на постот, никогаш немало хипогликемија. Би сакал да ја знам од вас причината за однесувањето на моите шеќери, затоа што не јадев ништо? Ти благодарам
Би сакал да ја знам од вас причината за однесувањето на моите шеќери
Хормоните на стрес излачувани од надбубрежните жлезди предизвикуваат шила во шеќер во крвта дури и за време на постот. Поради дијабетес тип 1, немате доволно инсулин за да ги изедначите овие скокови.
Треба да се префрлите на диета со малку јаглени хидрати и што е најважно, да учите и да користите методи за точно пресметување на дозите на инсулин. Инаку, крзното животно е веднаш зад аголот.
Факт е дека првично, кога се разболев, шеќерите беа во нормални граници, чинеа минимални дози на инсулин. По некое време, еден „паметен лекар“ го советувал начинот на постење, наводно, гладот може да се излечи од дијабетес. Првиот пат кога изгладнував 10 дена, вториот веќе 20. Шеќерот беше во глад од околу 4,0 mmol / L, не се издигна погоре, воопшто не инјектирав инсулин. Не лекував дијабетес, но дозата на инсулин е намалена на 8 единици на ден. Во исто време, целокупното здравје се подобри. По некое време, тој повторно гладуваше. Пред да започнам, пиев голема количина сок од јаболко. Без инјектирање на инсулин, тој стана гладен 8 дена. Во тоа време немаше можност да се измери шеќерот. Како резултат, бев хоспитализиран со ацетон во урината +++, и шеќер 13,9 mmol / L. После тој инцидент, не можам воопшто да направам без инсулин, без оглед дали јадев или не. Неопходно е да се боцкате во секој случај. Кажи ми, те молам, што се случи во моето тело? Можеби вистинската причина не е стрес хормоните? Ти благодарам
што се случи во моето тело?
Вие не пиете доволно течност за време на постот, што предизвика состојбата да се влоши толку многу што се бараше хоспитализација
Добро попладне Ми треба ваш совет. Мама страда од дијабетес тип 2 околу 15 години. Сега има 76 години, висина 157 см, тежина 85 кг. Пред шест месеци апчиња престанаа нормално да го одржуваат нивото на шеќер. Таа зеде манинил и метформин. Во почетокот на јуни, глицираниот хемоглобин беше 8,3%, сега во септември 7,5%. При мерење со глукометар, шеќерот е секогаш 11-15. Понекогаш беше празен стомак 9. Биохемија на крвта - индикаторите се нормални, освен холестерол и TSH малку зголемен. Ендокринологот ја пренел мајката во инсулин Биосулин Н 2 пати на ден, наутро 12 единици, вечер 10 единици, а исто така и манинилизирани таблети наутро и навечер пред јадење. Инјектираме инсулин една недела, додека шеќерот „танцува“. Се случува 6-15. Во основа, индикатори 8-10. Притисокот периодично се искачува на 180 - третира со Noliprel форте. Нозете постојано се проверуваат за пукнатини и рани - додека сè е во ред. Но, моите нозе навистина се повредени.
Прашања: Дали е можно на нејзина возраст да се придржува строго на диета со малку јаглени хидрати? Зошто „скока“ шеќерот? Неправилна техника на вметнување, игли, доза? Или треба само да е време да се нормализираме? Неправилно избран инсулин? Јас навистина со нетрпение го чекам вашиот одговор, благодарам.
дали е можно на нејзина возраст да се придржува строго на диета со малку јаглени хидрати?
Тоа зависи од состојбата на нејзините бубрези. За повеќе информации, видете ја статијата „Диета за бубрезите со дијабетес“. Во секој случај, треба да се префрлите на оваа диета ако не сакате да одите на патот на мајка ви.
Затоа што не правите сè како што треба.
Ние ги следиме сите упатства на ендокринологот - излегува, докторот пишува на погрешен третман?
Како да го направите тоа правилно? Исклучете го манинил, додајте инсулин?
Дали лекарот пропишува погрешен третман?
Постои цела страница за домашни лекари кои неправилно третираат дијабетес 🙂
Прво на сите, проверете ги бубрезите. За понатаму, видете ја статијата за третман на дијабетес тип 2 + инјекции со инсулин, затоа што случајот е запоставен.
Изберете соодветна доза на инсулин како што е наведено во статиите на страницата. Препорачливо е да користите одделно продолжени и брзи видови на инсулин, а не она што ви е препишано.
Ти благодарам Studyе учат.
Здраво, дали правилно инјектирам инсулин наутро 36 единици протефан и во вечерните часови, па дури и актрапид за храна 30 единици, јас прескокнав шеќер и сега не ме боцнувам за храна, но го пијам одеднаш, го прогонив 1 и направив шеќер подобар во вечерните часови и наутро.
Здраво Мојот сопруг има дијабетес тип 2 од 2003 година. Еден 60-годишен сопруг секогаш бил на таблети со разни лекови што ги препорачале лекарите (сиофор, глукофаг, пиоглар, онџиза). Секоја година лекувал во болница, но шеќерот се зголемувал цело време. Во последните 4 години, шеќерот беше над 15 и достигна 21 година. За инсулин што не го пренеле нивниот, тоа беше 59. Во изминатите 1,5 години, изгубив 30 кг кога ја зедов Виктоза (ја вбришив 2 години), како што е пропишано од лекар, и зедов глифофија и гликофагија 2500. Шеќерот не падна под 15. Следниот третман во ноември го пропиша инсулинот АКТРАПИД на 8 единици 3 пати на ден и навечер ЛЕВОМИР 18Д. Во болницата е откриен ацетон +++ за позадината на целокупниот третман, тој се двоумеше.Од 15 единици беа препишани со траги на ацетон и шеќер. Ацетон постојано одржува во рок од 2-3 (++) постојано пие вода 1,5-2 литри на ден. Пред една недела, тие повторно се обратија на консултација во болницата, наместо Акртапид, беше препишана НОВО РАПИД и дозата треба да ја подигнат сами од себе, а докторот ацетон не треба да обрнува внимание на ацетон.Мојот сопруг не се чувствува добро. За време на викендот сакаме да преминеме на НОВО РАПИД. Во која доза можете да ми кажете. Би бил многу благодарен. Сопругот нема лоши навики.
Кое е значењето на диета со ниски јаглени хидрати? Каква глупост? Јас сум дијабетичар тип 1 со 20-годишно искуство. Јас си дозволувам да јадам сè! Можам да јадам торта со палачинка. Само што правам повеќе инсулин. И шеќерот е нормален. Закачете ми ја вашата диета со малку јаглерод, објаснете?
Добро попладне
Имам 50 години. Дијабетес 4 години тип 2. Таа била хоспитализирана со шеќер 25 мммол. Назначување: 18 единици на лантус ноќе + метформин 0,5 мг 3-4 таблети на ден со оброци. По земањето јаглени хидрати (овошје, на пример), има редовно трнење во пределот на долниот дел на ногата и навистина не ми се допаѓа. Но, мислев дека без јаглени хидрати е сосема невозможно, особено без овошје, има витамини. Шеќерот наутро не надминува 5 (5 е исклучително редок, а околу 4), честопати под нормата од 3.6-3.9. после јадење (по 2 часа) до 6-7. Кога ја прекршив диетата, тоа беше до 8-9 неколку пати.
Кажи ми, како можам да разберам во која насока да се движам, ако целосно ги напуштам јаглехидратите - намалете апчиња или инсулин? и како да го сторам тоа во моја ситуација? Лекарите навистина не сакаат да сторат ништо. Благодарам однапред.
Јас сум болен со T2DM веќе 30 години, наутро го инјектирам Левемир за 18 единици наутро, а навечер пијам метформин + глимепирид 4 наутро + Галвус 50 мг 2 пати, а шеќер наутро 9-10 во текот на денот. Дали има други режими со помалку таблети? дневниот доктор за инсулин не препорачува глициран хемоглобин 10
Здраво Имам дијабетес тип 2. Имам 42 години и тежам 120 кг. висина 170. Лекарот ми препиша инсулинска терапија пред јадење 12 единици Новорапид и навечер 40 единици Тујео. Шеќерот во текот на денот помалку од 12 не се случува. Наутро 15-17. Дали имам вистински третман и што можете да советувате
Добро попладне Ако можете да откриете дали ми бил препишан вистинскиот третман според анализата на Ц-пептид, 1.09 резултат, инсулин 4,61 μmE / ml, TSH 1,443 μmE / ml, Гликохемоглобин 6,4% Гликоза 7,9 mmol / L, ALT 18.9 U / L Холестерол 5,41 mmol / L, Urea 5,7 mmol / L Creatinine 82,8 μmol / L, AST 20,5 во урината сè е во ред. Глимепирид беше препишан 2 g наутро Metformin 850 навечер, Thococic acid за 2-3 месеци со зголемување на шеќери, додадете 10 mg mg за во моментот има 8-15 шеќер 5.0 ако не јадам ништо половина ден. Висина од 1,72 тежина 65кг стана, беше 80 килограми. благодарам
Режими на администрација на инсулин
Меѓу постојните шеми на инсулинска терапија, се издвојуваат 5 главни типа:
- Едно инекција инсулин со долго дејство или средно дејство,
- Двојно вбризгување на средно инсулин,
- Двојно вбризгување на инсулин со средно и кратко дејство,
- Трикратно вбризгување на инсулин со кратко и продолжено дејство,
- Основата е болус шема.
Процесот на природно секојдневно лачење на инсулин може да се претстави како линија со темиња во моментите на врвниот инсулин што се јавуваат еден час по јадење (Слика 1). На пример, ако некое лице земало храна во 7 часот наутро, 12 дена, 18 и 22 часот, тогаш врв на инсулин ќе биде во 8 часот, 13 дена, 19 и 23 часот.
Кривата на природна секреција има прави пресеци, поврзувајќи ги кои ја добиваме основата - линијата. Директните делови соодветствуваат на периоди за време на кои лицето кое не страда од дијабетес не јаде, а инсулин се излачува малку. Во моментот на ослободување на инсулин после јадење, директната линија на природно лачење се дели со планински врвови со остар пораст и помалку остар пад.
Линијата со четири врвови е „идеална“ опција, што одговара на ослободување на инсулин со 4 оброци на ден во строго одредено време. Всушност, здраво лице може да го премести времето на оброк, да го прескокне ручекот или вечерата, да го комбинира ручекот со ручекот или да земе неколку закуски, во овој случај дополнителни мали врвови на инсулин се појавуваат на кривата.
Назад на содржина
Една единствена инјекција на долг или среден инсулин

Една инјекција се должи на воведување на инсулин дневна доза наутро пред појадок.
Дејството на оваа шема е крива која потекнува од моментот на употреба на лекот, достигнувајќи врв за време на ручекот и се спушта на вечера (график 2)
Шемата е една од наједноставните, има многу непогодности:
- Кривата со еден удар е со помала веројатност да личи на природната крива за секреција на инсулин.
- Примената на оваа шема вклучува јадење неколку пати на ден - лесен појадок се заменува со обилен ручек, помалку обилен ручек и мала вечера.
- Количината и составот на храната треба да биде поврзано со ефективноста на дејството на инсулинот во моментот и степенот на физичка активност.
Лошите страни на шемата вклучуваат висок процент на ризик од хипогликемија, како на ден, така и во ноќта. Појавата на ноќна хипогликемија, придружена со зголемена доза на утрински инсулин, го зголемува ризикот од хипогликемија во моментот на максимална ефикасност на лекот
Воведувањето на значителна доза на инсулин го нарушува метаболизмот на маснотиите во организмот, што може да доведе до формирање на истовремени заболувања.
Оваа шема не се препорачува за лица со дијабетес тип 1, дијабетичари од тип 2, терапијата се користи заедно со лекови за намалување на шеќерот, воведени за време на вечерата.
Назад на содржина
Двојно вбризгување на средно инсулин
Оваа шема на инсулинска терапија се должи на воведување на лекови наутро пред појадок и навечер пред вечера. Дневната доза на инсулин е поделена на утро и навечер во сооднос 2: 1, соодветно (график 3).
- Предностите на шемата е тоа што ризикот од хипогликемија е намален, а одвојувањето на инсулин во две дози придонесува за пониска доза која циркулира во човечкото тело.
- Недостатоци на шемата вклучуваат цврста приврзаност кон режимот и диетата - дијабетичарот треба да јаде помалку од 6 пати на ден. Покрај тоа, кривата на дејството на инсулин, како и во првата шема, е далеку од кривата на природно лачење на инсулин.
 Зошто габичните заболувања се чести кај дијабетичарите? Како да се справите со нив?
Зошто габичните заболувања се чести кај дијабетичарите? Како да се справите со нив?
Третман за дијабетес тип 2 - третман со хипогликемични лекови. Прочитајте повеќе во овој напис.
Бадеми за дијабетес - придобивки и штети
Назад на содржина
Двојно инјектирање на инсулин со средно и кратко дејство
Еден од оптималните режими се смета за двојно вбризгување на средно и кратко дејство инсулин. Оваа шема се карактеризира со воведување на лекови наутро и навечер, но за разлика од претходната шема, станува возможно да се разликува дневната доза на инсулин во зависност од претстојната физичка активност или внесот на храна.
Оваа шема се карактеризира со воведување на лекови наутро и навечер, но за разлика од претходната шема, станува возможно да се разликува дневната доза на инсулин во зависност од претстојната физичка активност или внесот на храна.
Во дијабетичар, како резултат на манипулацијата со дозата на инсулин, станува возможно да се диверзифицира дијабетичкото мени со употреба на производ со голема содржина на шеќер или да се зголеми количината на земена храна (графикон бр. 4).
- Доколку во текот на денот планирате активно поминување на времето (одење, чистење, поправка), утринската доза на краток инсулин се зголемува за 2 единици, а средната доза се намалува за 4 - 6 единици, бидејќи физичката активност ќе придонесе за понизок шеќер,
- Доколку вечер се планира свечена манифестација со обилна вечера, дозата на краток инсулин треба да се зголеми за 4 единици, а средната доза треба да се остави во иста количина.
Поради рационалната поделба на дневната доза на лекот, кривата на двојно вбризгување на средно и кратко дејство инсулин е најблизу до кривата на природна секреција, што го прави најоптимален и погоден за третман на дијабетес тип 1. Количината на инјектиран инсулин циркулира рамномерно во крвта, што го намалува ризикот од хипогликемија.
И покрај предностите, шемата не е без недостатоци, од кои едната е поврзана со напорна диета. Ако двојната инсулинска терапија ви овозможува да го диверзифицирате асортиманот на земена храна, тогаш отстапувањето од исхраната е строго забрането. Отстапувањето од распоредот за половина час се заканува на појава на хипогликемија.
Дневниот внес на витамини за дијабетес. Карактеристики за дијабетес
Кои тестови значат примарната дијагноза на дијабетес?
Симптоми на дијабетес кај мажите. Прочитајте повеќе во овој напис.
Назад на содржина
Трикратно инјектирање на краток и продолжен инсулин

Шемата на тројно инјектирање на инсулин наутро и попладне се совпаѓа со претходната шема на двојна терапија, но е пофлексибилна во вечерните часови, што го прави оптимално.Шемата вклучува воведување мешавина од краток и продолжен инсулин наутро пред појадок, дози на краток инсулин пред ручек и мала доза на продолжен инсулин пред вечера (Слика 5) .Семата е пофлексибилна, бидејќи овозможува промена на времето за вечерни оброци и намалување на дозата на продолжен инсулин. Кривата на тројно вбризгување е најблизу до кривата на природно лачење на инсулин во вечерните часови.
Назад на содржина
Основа - Болус шема
Основа - болус режим на инсулинска терапија или интензивно најперспективен, бидејќи е што е можно поблизу до кривата на природна секреција на инсулин.
Со основно-болусен режим на администрација на инсулин, половина од вкупната доза паѓа на инсулин со долго дејство, а половина на „краткиот“. Две третини од продолжениот инсулин се администрира наутро и попладне, а остатокот во вечерните часови. Дозата на „краток“ инсулин зависи од количината и составот на земена храна Малите дози на инсулин не предизвикуваат ризик од хипогликемија, обезбедувајќи ја потребната доза на лекот во крвта.