Основни правила, препораки за нега на кожата
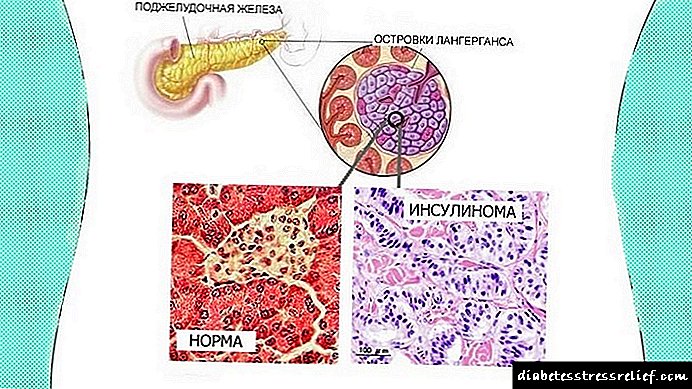
- Ова е хормонски активен вид тумор кој влијае на панкреасните островчиња (островчиња Лангерханс). Тоа влијае на бета клетките, како резултат на што се случува неконтролирано производство и влез на инсулин во крвта. Ваквите неоплазми можат да бидат бенигни (во 70% од случаите) или да бидат аденокарциноми. Вторите имаат дијаметар од 6 см или повеќе.
Постојат и други видови на тумори на панкреасот (инсуломи) кои се развиваат од алфа, делта и ПП клетки. Во овој случај, се создаваат други видови: панкреас полипептид, гастрин, серотонин, соматостатин или адренокортикотропен хормон. Инсулиномот се јавува обично кај пациенти на возраст од 35 до 60 години, во - многу ретко. Мажите се болни 2 пати поретко од жените.
Инсулиномот не е наследна болест, тоа е доста ретко. Неговата етиологија останува нејасна. Докажано е дека често туморите на панкреасот се провоцираат со ниска гликоза во крвта, што е предизвикано од нарушување на производството на инсулин. Хипогликемија може да се појави во следниве услови:
- недостаток на хормон за раст, што е предизвикано од намалување на функционирањето на предниот дел на хипофизата (ова доведува до намалена активност на инсулин),
- инсуфициенција на надбубрежниот кортекс (акутен или хроничен), што доведува до намалување на глукокортикоидите и намалување на количината на шеќер во крвта,
- исцрпеност предизвикана од продолжено заболување или гладување,
- микседем, поради малата содржина на тироидни материи кои го зголемуваат нивото на гликоза,
- ако телото не апсорбира јаглехидрати,
- заболувања на црниот дроб предизвикани од токсични оштетувања,
- нервна исцрпеност (поради губење на апетитот),
- тумори во абдоминалната празнина,
- ентероколитис.
Панкреатичен инсулом најчесто влијае на опашката или на телото на орган. Многу ретко се наоѓа надвор од жлездата, заснована врз ектопично (дополнително) ткиво на органи. По изглед, тоа е густа формација, нејзиниот дијаметар варира од 0,5 до 8 см. Бојата на туморот е бела, сива или кафеава.
Почесто, се дијагностицираат единечни инсулиноми, само во ретки случаи има повеќе формации. Туморот се карактеризира со бавен развој, метастази се ретки и само во малигни форми.
Развој и знаци на болеста
Со инсулином на панкреасот, симптомите се должат на периоди на хипогликемија. Ова се должи на зголеменото производство на инсулин од страна на туморот, без оглед на нивото на гликоза во крвта. Кај здрави луѓе, со пад на нивото на гликоза (на пример, со), се забележува значително намалување на количината на инсулин. Со инсулином, овој механизам не работи, бидејќи е нарушен од туморниот инсулин. Ова создава услови за појава на хипогликемичен напад.
Хипогликемијата е комплекс на симптоми што се јавува како резултат на нерамнотежа во структурата на регулирање на гликозата во крвта. Се развива кога нивото на шеќер се спушта на 2,5 mmol / L.
Клинички, хипогликемијата се манифестира со развој на невропсихијатриски нарушувања и зголемување на бројот на хормони: норепинефрин, кортизол, глукагон. Зголемената норепинефрин предизвикува периоди на потење, треперење на екстремитетите и ангина пекторис. Нападите се спонтани по природа и со тек на време добиваат потешки форми.
Кај сите пациенти со инсулином, тријадата на Виппл е присутна, која ги има следниве симптоми:
- манифестација на невропсихијатриски нарушувања за време на постот,
- пад на гликозата во крвта под 2,7 mmol / l,
- способност да се елиминира хипогликемичен напад со интравенска или орална администрација на глукоза.
Мозокот е најпогодени од овој синдром, бидејќи глукозата е нејзиниот главен извор на исхрана. Во хронична хипогликемија се јавуваат дистрофични промени во централниот нервен систем.
Симптоми на инсулиноми
Со развојот на хипогликемија, пациентот има чувство на ненадејна слабост, замор, тахикардија, потење, потреси и чувство на глад. Јадењето ви овозможува скоро веднаш да ја елиминирате оваа манифестација. Ако пациентот не може да го задоволи својот глад навремено или не ги почувствува првите знаци на хипогликемија навремено, се појавува понатамошно намалување на концентрацијата на шеќер во крвта. Ова е придружено со зголемување на симптомите на невропсихичка природа и се манифестира со несоодветно однесување. Симптоми како што се:
- непостојани и претрупани движења,
- агресија кон другите,
- говорна агитација, честопати бесмислени фрази или звуци,
- плункање
- периоди на неразумна забава,
- конфузија,
- халуцинации
- високи духови
- скитско размислување
- недостаток на соодветност при проценка на сопствената состојба.
Ако на таков пациент не му се укаже навремена медицинска помош, тогаш понатамошното намалување на шеќерот во крвта ќе доведе до епилептичко напади, а потоа ќе се појави хипогликемична кома. Во оваа состојба, постои целосно губење на свеста, забавување на чукањето на срцето и дишењето, крвниот притисок се намалува до критични вредности. Како резултат, може да се развие церебрален едем.
Причини за инсулином:
Наскоро по откривањето на инсулин од страна на Bunting и West во 1921 година, симптомите на предозирање стана познат во клиничката употреба на комерцијални лекови кај пациенти со дијабетес мелитус. Ова му овозможило на Харис да го формулира концептот на спонтана хипогликемија предизвикана од зголемено лачење на овој хормон. Бројни обиди за откривање и лекување со инсулин биле направени во 1929 година, кога Греам бил првиот што успешно отстранил тумор на секреција на инсулин.Од тогаш, во светската литература имало извештаи за 2.000 пациенти со функционални бета-клеточни неоплазми.
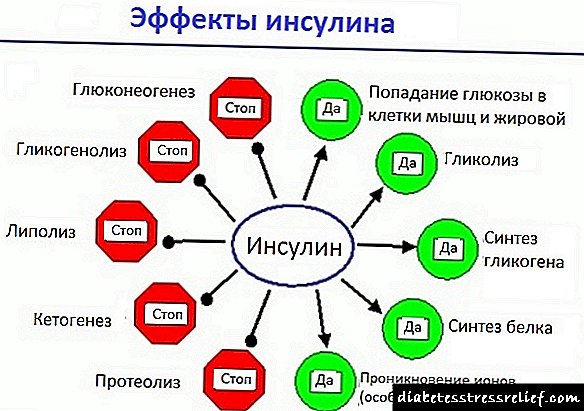
Нема сомнение дека симптомите на инсулином се поврзани со неговата хормонална активност. Хиперинсулинизмот е главниот патогенетски механизам од кој зависи целиот комплекс на симптоми на болеста. Постојаното лачење на инсулин, не почитување на физиолошките механизми кои го регулираат хомеостазата на гликоза, доведува до развој на хипогликемија, глукозата во крвта е неопходна за нормално функционирање на сите органи и ткива, особено на мозокот, чиј кортекс го користи поинтензивно од сите други органи. Околу 20% од целата гликоза што влегува во телото се троши на функцијата на мозокот. Посебната чувствителност на мозокот кон хипогликемија се должи на фактот дека, за разлика од скоро сите телесни ткива, мозокот нема резерви на јаглени хидрати и не е во состојба да користи циркулирачки слободни масни киселини како извор на енергија. Кога глукозата престанува да влегува во церебралниот кортекс 5-7 минути, во нејзините клетки се случуваат неповратни промени, а најдиференцираните елементи на кортексот умираат.
Со намалување на нивото на гликоза до хипогликемија, механизмите се вклучени насочени кон гликогенолиза, глукокогенеза, мобилизација на слободни масни киселини и кетогенеза. Во овие механизми, главно, вклучени се 4 хормони - норепинефрин, глукагон, кортизол и хормон за раст. Очигледно, само првиот од нив предизвикува клинички манифестации. Ако реакцијата на хипогликемија со ослободување на норепинефрин се појави брзо, тогаш пациентот развива слабост, потење, вознемиреност и глад, симптомите од централниот нервен систем вклучуваат главоболка, двоен вид, нарушено однесување, губење на свеста.Кога хипогликемијата постепено се развива, преовладуваат промените поврзани со централниот нервен систем, а реактивната (на норепинефрин) фаза може да биде отсутна.
Знаци на инсулином во латентната фаза
Во периоди помеѓу напади на инсулин, се манифестира и во форма на разни симптоми и нарушувања. Важно е да ги знаете за да може лекарот да ви препише оптимална терапија. Во латентната фаза, следниве симптоми може да се појават кај пациенти:
- мускулна слабост или други нарушувања во движењето на мускулите (атаксија),
- главоболка
- нарушување на меморијата и ментално опаѓање,
- оштетување на видот
- промени во расположението
- нарушувања на флексија-екстензорните рефлекси на екстремитетите,
- нистагмус
- зголемен апетит и појава на вишок тежина,
- сексуални нарушувања.
Инсулиномот е тумор на β-клетки на островките Лангерханс, лачи вишок инсулин, што се манифестира со напади на хипогликемични симптоми. За прв пат, истовремено и независно едни од други, Харис (1924) и В. А. Опел (1924) го опишаа комплексот на симптоми на хиперинсулинизам.
Во 1927 година, Вајлдер и др Флојд и др. (1964), проучувајќи ја реакцијата на истите пациенти на толбутамид, глукагон и гликоза, ги забележа високото ниво на инсулин во крвта.
Во 1929 година, беше извршена првата успешна операција (Греам) за отстранување на тумор на панкреасот што произведува инсулин. Потребни беа години на напорно истражување, додека клиничката слика на болеста, методите за нејзина дијагноза и хируршки третман се здобија со одреден преглед. Во литературата, можете да најдете различни изрази користени за оваа болест: инсулом, хипогликемична болест, органска хипогликемија, релативна хипогликемија, хиперинсулинизам, инсулин-секретирачки инсулом. Терминот "инсулинном" во моментов е општо прифатен. Според извештаите во литературата, оваа неоплазма се јавува со иста фреквенција кај луѓе од двата пола. Податоците од други истражувачи укажуваат дека инсулиномите се наоѓаат скоро 2 пати почесто кај жените.
Повеќето луѓе со најмногу работна возраст - 26-55 години, страдаат од инсулинном. Децата страдаат од инсулином исклучително ретко.
Патофизиолошката основа на клиничките манифестации на тумори од β-клетките на островите на Лангерханс го наоѓа своето објаснување во хормоналната активност на овие неоплазми. Не почитувајќи ги физиолошките механизми кои ја регулираат хомеостазата во однос на нивото на гликоза, аденомите на б-клетките доведуваат до развој на хронична хипогликемија. Бидејќи симптоматологијата на инсулином е резултат на хиперинсулинемија и хипогликемија, станува јасно дека сериозноста на клиничките манифестации на болеста во секој поединечен случај укажува на индивидуална чувствителност на пациентот кон инсулин и недостаток на шеќер во крвта. Нашите согледувања покажаа дека пациентите толерираат недостаток на гликоза во крвта на различни начини. Причините за екстремниот полиморфизам на симптомите, како и доминацијата на еден или друг од нив во општиот комплекс на симптоми на болеста кај одделни пациенти, исто така се јасни. Гликозата во крвта е неопходна за живот на сите органи и ткива на телото, особено на мозокот. Околу 20% од целата гликоза што влегува во телото се троши на функцијата на мозокот. За разлика од другите органи и ткива на телото, мозокот нема резерви на гликоза и не користи слободни масни киселини како извор на енергија. Затоа, кога кортексот престанува да прима гликоза 5-7 минути, во неговите клетки се случуваат неповратни промени: најдиференцираните елементи на кортексот умираат.
Гитлер и колегите идентификувале две групи на симптоми кои се развиваат со хипогликемија.Првата група вклучува услови на несвестица, слабост, треперење, палпитации, глад, зголемена раздразливост. Авторот го поврзува развојот на овие симптоми со реактивна хипедрареналинемија. Нарушувања како што се главоболка, оштетување на видот, забуна, минлива парализа, атаксија, губење на свеста, кома, се комбинираат во втората група. Со постепено развивање на симптоми на хипогликемија преовладуваат промените поврзани со централниот нервен систем (ЦНС) и со акутна хипогликемија преовладуваат симптоми на реактивна хиперадреналинемија. Развојот на акутна хипогликемија кај пациенти со инсулиноми е резултат на дефект на контра-изолационите механизми и адаптивните својства на централниот нервен систем.
Повеќето автори ја сметаат клиниката и симптоматологијата на инсулинном со акцент на манифестациите на напади на хипогликемија, но проучувањето на симптомите забележани во интеркталниот период не е помалку важно, бидејќи тие го рефлектираат штетниот ефект на хронична хипогликемија врз централниот нервен систем.
Најчестите знаци на инсулином се дебелината и зголемениот апетит. О. В. Николаев (1962) го дели целиот спектар на симптоми што се јавуваат со инсулин-производство на тумори на панкреасот во манифестации на латентниот период и во знаци на период на тешка хипогликемија. Овој концепт ги одразува фазите на релативна благосостојба забележани кај пациенти, кои периодично се заменуваат со клинички изразени манифестации на хипогликемија.
Во 1941 година, Виппл ја опиша тријадата на симптомите, што во целост ги интегрира различните аспекти на клиничките манифестации на инсулином, а исто така ги објави и резултатите од студијата за нивото на шеќер во крвта за време на напад на хипогликемија.
- Појавување на напади на спонтана хипогликемија на празен стомак или 2-3 часа после јадење.
- За време на нападот, шеќерот во крвта паѓа под 50 мг%.
- Запирање на нападот со интравенска гликоза или шеќер.
Невропсихијатриските нарушувања со хиперинсулинизам, како и со инсулином, заземаат водечко место во латентната фаза. Невролошките симптоми кај оваа болест се недоволност на VII и XII парови на кранијалните нерви во централниот тип, асиметрија на тетива и периостеална состојба, нерамномерност или намалување на абдоминалните рефлекси. Понекогаш се забележани патолошки рефлекси на Бабински, Росолимо, Маринеску-Радовиќ и поретко други. Некои пациенти имаат симптоми на пирамидална инсуфициенција без патолошки рефлекси. Кај некои пациенти, откриени се нарушувања на чувствителност, кои се состоеле во појава на зони на хипералгезија на кожата, C3, D4, D12, L2-5. Зохарин-гед зони, карактеристични за панкреасот (Д7-9), се забележани кај самохрани пациенти. Матични нарушувања во форма на хоризонтална нистагмус и нагорна пареза се јавуваат кај приближно 15% од пациентите. Невролошката анализа покажува дека левата хемисфера на мозокот е почувствителна на хипогликемични состојби, што ја објаснува поголемата фреквенција на неговите лезии во однос на десната. Во тешки случаи на болеста, забележани се симптоми на комбинирана вклученост во патолошкиот процес на обете хемисфери. Кај некои мажи, заедно со влошувањето на болеста, се развила еректилна дисфункција, изразена особено кај пациенти кај кои хипогликемични состојби се појавиле скоро секој ден. Нашите податоци за невролошки нарушувања во интеркталниот период кај пациенти со инсулином се карактеризираат со полиморфизам и отсуство на какви било симптоми карактеристични за оваа болест. Степенот на овие лезии ја рефлектира индивидуалната чувствителност на нервните клетки на телото до нивото на гликоза во крвта и укажува на сериозноста на болеста.
Повреда на повисока нервна активност во интеркталниот период се манифестираше со намалување на меморијата и менталната попреченост, рамнодушноста кон животната средина, губење на професионални вештини, што честопати ги принудуваше пациентите да се вклучат во помалку квалификуван труд, а понекогаш и доведоа до инвалидитет. Во тешки случаи, пациентите не се сеќаваат што им се случило, а понекогаш дури и не можат да го дадат своето име и година на раѓање. Студијата за текот на болеста покажа дека сериозноста на болеста и нејзината сериозност, што, пак, зависи од индивидуалната чувствителност на пациентот на недостаток на гликоза во крвта и сериозноста на компензаторните механизми, е клучна во развојот на ментални нарушувања.
Електроенцефалограмите на пациенти снимени надвор од напад на хипогликемија (на празен стомак или после појадок) откриле високонапонски празнења на О-бранови, локални остри бранови и празнења од остри бранови, а за време на напад на хипогликемија, заедно со опишаните промени во ЕЕГ, се појави и високо-напонска бавна активност, која во повеќето пациентите во висина на нападот се одразиле во текот на снимањето.
Еден од постојаните симптоми карактеристичен за инсулином се смета дека е чувство на глад. Значи, повеќето од нашите пациенти имале зголемен апетит со изразено чувство на глад пред нападот. 50% од нив имале вишок телесна тежина (од 10 до 80%) заради честите оброци (главно јаглени хидрати). Треба да се потенцира дека некои пациенти јаделе до 1 кг или повеќе шеќер или слатки на ден. За разлика од овие набудувања, некои пациенти биле згрозени со храна, потребна постојана грижа, па дури и интравенска инфузија на хидролизати на глукоза и протеини, поради екстремна исцрпеност.
Така, ниту зголемениот апетит, ниту чувството на глад не можат да се сметаат за симптоми карактеристични за оваа болест, иако можат да се појават во одделни набудувања. Во дијагностичка смисла, индикацијата на пациентот дека секогаш има нешто слатко со него е повеќе вредно. Повеќето од нашите пациенти секогаш носеле слатки, колачи, шеќер. По некое време, некои пациенти имаа аверзија кон овој вид храна, но тие не можеа да одбијат да ја земат.
Лошата исхрана постепено доведе до зголемување на телесната тежина, па дури и до дебелина. Сепак, сите пациенти немале вишок телесна тежина, кај некои од нив било нормално, па дури и пониско од нормалното. Забележавме губење на тежината почесто кај лица со намален апетит, како и кај пациенти кои не се пријатни на храна.
Кај некои пациенти може да се забележат болки во мускулите, кои многу автори ги поврзуваат со развојот на разни дегенеративни процеси во мускулното ткиво и неговата замена со сврзно ткиво.
Ниската свест на лекарите за оваа болест често доведува до дијагностички грешки - а пациентите со инсулином се долги и неуспешно третирани за широк спектар на болести. Погрешни дијагнози се прават кај повеќе од половина од пациентите.
Дијагноза на инсулином
Испитувањето на такви пациенти од анамнезата го открива времето на почетокот на нападот, нејзината врска со внесот на храна. Развојот на хипогликемичен напад наутро, како и при прескокнување на следниот оброк, со физички и ментален стрес, кај жени во пресрет на менструацијата сведочи во корист на инсулином. Методите за физичко истражување при дијагностицирање на инсулиноми не играат значајна улога заради малата големина на туморот.
Од големо значење во дијагнозата на инсулином е приложено на спроведување на функционални дијагностички тестови.
При истражување на постот на шеќер во крвта пред третманот, кај огромното мнозинство на пациенти е забележано намалување под 60 мг%. Треба да се напомене дека кај ист пациент во различни денови, нивото на шеќер во крвта варираше и може да биде нормално.При утврдување на нивото на инсулин во постот на крвниот серум во огромно мнозинство, забележано е зголемување на неговата содржина, но во некои случаи, со повторливи студии, забележани се и нејзините нормални вредности. Ваквите флуктуации во постењето на шеќерот во крвта и нивото на инсулин, очигледно, можат да бидат поврзани со нерамна хормонална активност на инсулиноми во различни денови, како и со хетерогена сериозност на контрасуларните механизми.
Сумирајќи ги резултатите од студиите добиени за пациенти со инсулиноми за време на тестови со пост, леуцин, толбутамид и гликоза, можеме да заклучиме дека највреден и достапен дијагностички тест за инсулиноми е тестот за постот, кој кај сите пациенти беше проследен со развој на напад на хипогликемија со нагло опаѓање шеќер во крвта, иако нивото на инсулин во овој тест често останува непроменето во однос на неговата вредност пред нападот. Тест со леуцин и толбутамид кај пациенти со инсулиноми доведува до значително зголемување на нивото на инсулин во крвта и значително намалување на нивото на шеќер во крвта со развој на напад на хипогликемија, сепак, овие тестови не даваат позитивни резултати кај сите пациенти. Оптоварувањето на гликозата е помалку индикативно во дијагностичка смисла, иако има одредена вредност кога се споредува со другите функционални тестови и клиничката слика на болеста.
Како што покажаа нашите студии, не во сите случаи кога дијагнозата на инсулиноми може да се смета за докажана, има зголемени вредности на инсулин.
Студиите од последните години покажаа дека индикаторите за секреција на проинсулин и Ц-пептид се повеќе вредни во дијагнозата на инсулином, а вредностите на имунореактивниот инсулин (ИРИ) обично се проценуваат истовремено со нивото на гликемија.
Одреден е инсулин со гликоза. Кај здравите луѓе, тоа е секогаш под 0,4, додека кај повеќето пациенти со инсулиноми го надминува овој индикатор и често достигнува 1.
Неодамна, големо значење е приложено на тестот со сузбивање на Ц-пептид. Во рок од 1 час, пациентот се инјектира интравенозно со инсулин со брзина од 0,1 U / kg. Со намалување на Ц-пептид за помалку од 50%, може да се претпостави присуство на инсулиноми.
Огромното мнозинство на тумори на панкреасот што произведува инсулин не надминува 0,5-2 см во дијаметар, што ги прави тешки за откривање за време на операцијата. Значи, кај 20% од пациентите со прва и понекогаш втора и трета операција, туморот не може да се открие.
Малигните инсулиноми, третина од кои метастазираат, се јавуваат во 10-15% од случаите. За локална дијагностика на инсулин, главно се користат три методи: ангиографски, катетеризација на порталниот систем и компјутерска томографија на панкреасот.
Ангиографската дијагноза на инсулин се заснова на хиперваскуларизација на овие неоплазми и нивни метастази. Артериската фаза на туморот е претставена со присуство на хипертрофирана артерија која го храни туморот и тенка мрежа на садови во областа на лезијата. Капиларната фаза се карактеризира со локална акумулација на контрастен медиум во неоплазмата. Венската фаза се манифестира со присуство на одводна туморска вена. Најчесто, инсулиномот се открива во капиларна фаза. Методот на ангиографско истражување овозможува да се дијагностицира тумор во 60-90% од случаите. Најголемите потешкотии се јавуваат со мали димензии на туморот, во дијаметар до 1 см и со нивна локализација во главата на панкреасот.
Комплексноста на локализацијата на инсулин и нивната мала големина го отежнуваат идентификувањето на нив со помош на компјутерска томографија. Ваквите тумори, лоцирани во дебелината на панкреасот, не ја менуваат нејзината конфигурација, а коефициентот на апсорпција на х-зраци не се разликува од нормалното ткиво на жлездата, што ги прави негативни.Сигурноста на методот е 50-60%. Во некои случаи, прибегнуваат кон катетеризација на порталниот систем со цел да се утврди нивото на ИРИ во вените на различни оддели на панкреасот. Според максималната вредност на ИРИ, може да се суди за локализацијата на функционалната неоплазма. Поради технички тешкотии, овој метод обично се користи за негативни резултати добиени од претходните студии.
Сонографијата во дијагнозата на инсулин не е широко распространета поради прекумерната тежина во огромното мнозинство на пациенти, бидејќи масниот слој е значајна пречка за ултразвучниот бран.
Треба да се напомене дека тематски дијагностика со користење на современи методи на истражување кај 80-95% од пациентите со инсулиноми овозможува да се утврди локализацијата, големината, преваленцата и да се утврди малигнитет (метастази) на туморот пред операцијата.
Диференцијалната дијагноза на инсулином се спроведува со не-панкреасни тумори (тумори на црниот дроб, надбубрежните жлезди, разни мезенхимоми). Во сите овие состојби, се забележува хипогликемија. Не-панкреасните тумори се разликуваат од инсулин по нивната големина: како по правило, тие се големи (1000-2000 g). Таквите големини се тумори на црниот дроб, надбубрежниот кортекс и разни мезенхимоми. Неоплазмите со слична големина лесно се откриваат со методи за физичко истражување или со конвенционални радиолошки методи.
Големи потешкотии се јавуваат при дијагностицирање на инсулином со скриена егзогена употреба на препарати за инсулин. Главниот доказ за егзогена употреба на инсулин е присуството на антитела на инсулин во крвта на пациентот, како и мала содржина на Ц-пептид со високо ниво на вкупно ИРИ. Ендогено лачење на инсулин и Ц-пептид е секогаш во еквимоларни стапки.
Посебно место во диференцијалната дијагноза на инсулиномите е зафатено со хипогликемија кај деца, како резултат на вкупната трансформација на дукталниот епител на панкреасот во б-клетки. Овој феномен се нарекува неидиобластоза. Вториот може да се утврди само морфолошки. Клинички, се манифестира како тешка, тешка за корекција на хипогликемија, што нè принудува да преземеме итни мерки за намалување на тежината на ткивото на панкреасот. Општо прифатениот волумен на операција е 80-95% ресекција на жлезда.
Третман на инсулином
Конзервативната терапија за инсулин вклучува олеснување и спречување на хипогликемични состојби и ефектот врз туморскиот процес преку употреба на разни хипергликемични агенси, како и почеста исхрана на пациентот. Традиционалните хипергликемични агенси вклучуваат адреналин (епинефрин) и норепинефрин, глукагон (глукаген 1 мг хипокит), глукокортикоиди. Сепак, тие даваат краткорочен ефект, а парентералната администрација на повеќето од нив ја ограничува нивната употреба. Значи, хипергликемичниот ефект на глукокортикоиди се манифестира при употреба на големи дози на лекови кои предизвикуваат манифестации на кушингоид. Некои автори забележуваат позитивен ефект врз гликемијата на дифенилхидантоин (дифенин) во доза од 400 мг на ден, како и диазоксид (хиперстат, прогликем). Хипергликемичниот ефект на овој недиретичен бензотиазид се заснова на инхибиција на секрецијата на инсулин од клетките на туморот. Лекот се користи во доза од 100-600 mg на ден во 3-4 дози. Достапно во капсули од 50 и 100 мг. Поради изразен хипергликемичен ефект, лекот е способен да одржува нормално ниво на гликоза во крвта со години. Има својство на задржување на водата во организмот со намалување на екскреција на натриум и доведува до развој на едематозен синдром. Затоа, употребата на диазоксид мора да се комбинира со диуретици.
Кај пациенти со малигни метастатички тумори на панкреасот, хемотерапевтскиот лек стрептозоцицин (Л. Е.Бродер, С. К. Картер, 1973). Неговото дејство се заснова на селективно уништување на островските клетки на панкреасот. 60% од пациентите се повеќе или помалку чувствителни на лекот.
Објективно намалување на големината на туморот и неговите метастази е забележано кај половина од пациентите. Лекот се администрира интравенски со инфузија. Применети дози - дневно до 2 g, и се разбира до 30 g, дневно или неделно. Несакани ефекти на стрептозоцин се гадење, повраќање, нефро- и хепатотоксичност, дијареја, хипохромна анемија. Во отсуство на чувствителност на тумор на стрептозоцин, може да се користи доксорубицин (адриамицин, адриабластин, растоцин) (R. C. Eastman et al., 1977).
Анатомските карактеристики на панкреасот, сместени во недостапна област, во непосредна близина на голем број витални органи, неговата зголемена чувствителност на хируршка траума, дигестивните својства на сокот, близина на широки нервни плексуси и поврзаноста со рефлексогени зони значително го отежнуваат извршувањето на хируршките операции на овој орган и ги комплицираат олеснување на последователниот процес на заздравување на раните. Во врска со анатомските и физиолошките карактеристики на панкреасот, прашањата за намалување на оперативниот ризик стануваат од најголема важност. Намалувањето на ризикот за време на хируршка интервенција се постигнува со соодветна предоперативна подготовка, избор на најрационален метод на анестезија, постигнување минимална траума на манипулации при пребарување и отстранување на тумор и спроведување на превентивни и терапевтски мерки во постоперативниот период.
Така, според нашите податоци, нивото на инсулин во огромно мнозинство на пациенти со инсулиноми е зголемено, а нивото на шеќер во крвта е намалено. Хипогликемични напади за време на тестот за пост се случиле од 7 до 50 часа по почетокот на постот, кај повеќето пациенти по 12-24 часа.
Оралната администрација на леуцин во доза од 0,2 g на 1 кг телесна тежина кај скоро сите пациенти беше проследена со зголемување на нивото на инсулин и нагло намалување на шеќерот во крвта 30-60 минути по земањето на лекот со развој на напад на хипогликемија.
Интравенска администрација на толбутамид во огромното мнозинство на пациенти предизвика значително зголемување на инсулинот во крвта и намалување на содржината на шеќер со развој на напад на хипогликемија по 30-120 минути од почетокот на примерокот.
Споредбата на дијагностички примероци кај пациенти со инсулиноми покажа најголема вредност на тестот со глад.
Во случај на релапс во постоперативниот период, промената на нивото на шеќер во крвта и инсулин за време на тестовите со пост, леуцин, толбутамид беше иста како и пред операцијата.
Споредбата на податоците за електроенцефалографските студии спроведени пред и по хируршки третман покажа дека некои пациенти со подолго траење на болеста и честопати повторливи напади на хипогликемија останаа неповратни органски промени во мозокот. Со рана дијагностика и навремен хируршки третман, исчезнуваат промените од централниот нервен систем, што е потврдено од податоците на студиите за ЕЕГ.
Последователната анализа сугерира висока ефикасност на хируршкиот метод на лекување со инсулин и релативна реткост на релапси на овие неоплазми по нивното отстранување. 45 (80,3%) од 56 пациенти забележале клиничко закрепнување по отстранувањето на инсулиномот.
Главниот радикален третман со инсулин е хируршки. Конзервативната терапија е пропишана за неоперативни пациенти, во случај на одбивање на пациентот од операцијата, како и во случај на неуспешни обиди за откривање на туморот за време на операцијата.
Р. А. Манушарова, Доктор по медицински науки, професор
РМАПО, Москва
За прашања од литературата, контактирајте го издавачот.
Инсулиномот е бениген тумор на панкреасот кој го лачи инсулин неконтролирано во крвотокот и провоцира хипогликемичен синдром.
Општа карактеристика
Хипогликемични напади со болеста се придружени со ладна пот, треперење, тахикардија, чувство на страв и глад, парестезија, визуелни, говорни и бихејвиорални патологии и во тешки случаи може да се појават конвулзии, па дури и кома.
Неконтролираното производство на инсулин е придружено со формирање на комплекс на адренергични и неврогликопенски манифестации - хипогликемичен синдром.
Инсулиномите на панкреасот учествуваат со 70-75% од вкупниот број на тумори на панкреасот активни на хормони. Многу почесто се забележува кај луѓе на постара возраст (40-60 години). Според статистичките податоци, само 10% од туморите се малигни.
Инсулиномот може да се појави во кој било дел од панкреасот (тело, глава, опашка), многу ретко тоа е екстрапанкреативно, т.е. во оментум, theидот на желудникот или дуоденумот, портата на слезината, црниот дроб. Големината на неоплазмата е обично од 1,5 до 2 см.
За време на болеста, се разликуваат фази на компаративна благосостојба, кои се заменуваат со манифестации на хипогликемија и реактивна хипедрареналинемија. Што се однесува до латентниот период, во него единствената манифестација на инсулинном може да се зголеми апетитот, а како резултат - дебелината.
Симптом на инсулином е акутен хипогликемичен напад - резултат на дефект на адаптивни механизми на централниот нервен систем, кој се јавува на празен стомак, по долга пауза во внесувањето храна, главно наутро. За време на напад, гликозата во крвта паѓа под 2,5 mmol / L.
Знаците на тумор често наликуваат на разни ментални и невролошки нарушувања и се појавуваат како:
- конфузија,
- главоболка
- атаксија (нарушена координација на движењата),
- мускулна слабост.
Понекогаш напад на хипогликемија кај лица со инсулинном може да биде придружена со психомоторна агитација и да има такви манифестации како што се:
- халуцинации
- беснеејќи плаче
- моторна вознемиреност
- немотивирана агресија,
- еуфорија
Симпатичко-надбубрежниот систем реагира на тешка хипогликемија со појава на ладна пот, тремор, тахикардија, страв, парестезија (вкочанетост и трнење сензации). И во случај на напад, може да се случи епилептичко заплена, губење на свеста, па дури и кома. Како по правило, нападот е прекинат со интравенска инфузија на гликоза, но кога ќе ја поврати свеста, пациентот не се сеќава што се случило.
За време на напад на хипогликемија, миокарден инфаркт може да се појави дури и како резултат на акутна неухранетост на срцето. Покрај тоа, постојат знаци на локално оштетување на нервниот систем како што се хемиплегија и афазија. И со хронична хипогликемија кај пациенти, нарушена е активност на нервниот систем (и централна и периферна), што може да влијае на текот на фазата на компаративна благосостојба.
Симптоми во интеркталниот период се: мијалгија, оштетен вид, апатија, намалена меморија и ментални способности.
Дури и по отстранувањето на отокот, како по правило, останува енцефалопатија и намалување на интелигенцијата, што доведува до губење на претходниот социјален статус и професионални вештини. Честопати повторуваните хипогликемични напади можат да предизвикаат импотенција кај мажите.
Симптомите на многу начини наликуваат на манифестации на други болести, така што пациентите може погрешно да се дијагностицираат со мозочен тумор, епилепсија, вегетоваскуларна дистонија, мозочен удар, синдром на диенцефалија, акутна психоза, неврастенија, резидуални ефекти на невроинфекција, итн.
Што е инсулином?
Инсулиномот е еден вид тумор. Неоплазмата лачи инсулин во големи количини (што е штетно за општата состојба на организмот).Акумулацијата на инсулин, што не е нормално, доведува до хипогликемија (во нивото на гликоза во серумот во крвта паѓа).
Најчеста форма на болеста е инсулином на панкреасот. Во други органи, на пример, во црниот дроб или дебелото црево, болеста се развива многу поретко.
Болеста има карактеристична „публика“. Луѓето на возраст меѓу 25 и 55 години се изложени на ризик. Кај деца и адолесценти, таквата болест има исклучително ретки манифестации. Експертите велат дека во 90% од случаите, таков тумор не претставува сериозна закана, бидејќи е бениген.
Ве молиме запомнете: не заборавајте дека сите неоплазми во телото му штетат. Без оглед на природата на туморот, треба да се излечи, да се утврди примарната причина (или причините) и да се обиде да се заштити од патогенот.
Лекарите забележуваат дека манифестацијата на овој тумор може да укаже на проблеми со ендокрината жлезда. Треба да спроведете сеопфатен преглед, да ги положите соодветните тестови и да продолжите со посакуваниот метод на лекување.
Симптоми и знаци на болеста
Инсулином на панкреасот продолжува со следниве карактеристични симптоми:
- напади на хипогликемија предизвикани од зголемување на инсулин во крвта на пациентот,
- појава на остри неразумни напади на општа слабост и замор,
- срцеви палпитации (тахикардија),
- зголемено потење
- вознемиреност и страв
- чувство на силна глад.
Сите горенаведени симптоми исчезнуваат после јадење кај пациенти. Најопасниот тек на болеста се смета кај пациенти кои не чувствуваат состојба на хипогликемија. Поради оваа причина, таквите пациенти не можат да јадат навреме за да ја нормализираат состојбата.
Кога нивото на гликоза во крвта се намалува, однесувањето на пациентот може да стане несоодветно. Тие се измачувани од халуцинации, кои се придружени со многу имагинативни и живописни слики. Постои профузно потење, плунка, двоен вид. Пациентот може присилно да земе храна од други. Со понатамошно намалување на гликозата во крвта, се јавува зголемување на тонусот на мускулите, може да се развие епилептичен напад.
Крвниот притисок се зголемува, учениците се прошируваат и се зголемува тахикардија. Ако на пациентот не му се укаже навремена медицинска помош, може да се појави хипогликемична кома. Свеста е изгубена, учениците се прошируваат, се намалува тонусот на мускулите, се запираат потењето, се појавува нарушување на срцевиот и респираторниот ритам, паѓа крвниот притисок.
Ако се појави хипогликемична кома, пациентот може да развие церебрален едем.
Покрај нападите на хипогликемија, друг важен знак на инсулинном се смета дека е зголемување на телесната тежина (развој на дебелина).
Важна точка е навремената дијагностицирање на болеста со цел да се спречат напади на хипогликемија и да се спречи развој на кома или психоза. Недостаток на гликоза негативно влијае на невроните на мозокот. Поради оваа причина, честа кома со болест може да предизвика развој на конвулзивен симптом, паркинсонизам и дискркулаторна енцефалопатија. Со хипогликемичен напад може да се развие миокарден инфаркт.
По операцијата за отстранување на туморот, може да опстојуваат знаци на енцефалопатија и намалување на интелигенцијата. Ова може да доведе до губење на професионални вештини и социјален статус.
Честопати повторуваните периоди на хипогликемија кај мажите можат да доведат до импотенција.
Дијагноза на болеста
Инсулином на панкреасот е многу тешко да се дијагностицира. На првите симптоми на болест, пациентот е итно хоспитализиран. Првите 24-72 часа тој го пропишува постот под надзор на лекарите.

За дијагностицирање на оваа болест, се користат следниве дијагностички мерки:
- Тест на крвта за да се утврди нивото на инсулин и гликоза во крвта.
- Компјутерска и магнетна резонанца и ултразвук. Овие методи ви овозможуваат точно да ја одредите локацијата на туморот.
- Во некои случаи, се врши дијагностичка лапаротомија или лапароскопија.
Третман на болести
Главниот третман на инсулиноми е операција. За време на операцијата, инсулиномите се отстрануваат. Обемот на операцијата зависи од големината и локацијата на туморот.
Следниве видови на операции се користат за отстранување на инсулиномите:
- инсулиномектомија (enucleation на тумор),
- панкреатектомија
Ефективноста на операцијата се проценува со утврдување на нивото на гликоза во крвта за време на операцијата.
Меѓу постоперативните компликации може да се забележи:
Ако операцијата поради некоја причина не може да се изврши, конзервативниот третман е пропишан за третман.
Суштината на конзервативниот третман се заснова на следново:
- соодветна рационална исхрана на пациентот,
- навремено отстранување на хипогликемични напади,
- лекови за подобрување на метаболичките процеси во мозокот.
Обично олеснување на нападите на хипогликемија се врши со употреба на бонбони или чаша топол сладок чај. Доколку има повреда на свеста на пациентот, лекарот пропишува интравенски раствор на гликоза.

Ако пациентот е измачен од напади на психоза, итно е да се повика итен превоз.
Прогноза на болести
Во повеќето случаи, по операцијата за отстранување на туморот, прогнозата е поволна и пациентот се обновува.
Постоперативната смртност не е голема. Релапсот се развива многу ретко. Со малигни инсулиноми, прогнозата е лоша.
Луѓето со оваа болест треба да бидат регистрирани кај ендокринолог и невролог, да јадат балансирана диета и да заборават на лошите навики. Исто така, тие мора да поминуваат физички преглед секоја година и да го следат нивото на гликоза во крвта.
Инсулиномот е малиген (во 15% од случаите), како и бениген (85-90%) тумор што се развива во клетките на островите на Лангерханс. Има автономна хормонална активност и предизвикува хиперинсулинизам. Инсулинот започнува да се истакнува неконтролирано, што доведува до хипогликемичен синдром - т.н. комбинација на неврогликопенски и адренергични симптоми.
Меѓу сите тумори на панкреасот со хормонална активност, инсулиномот учествува со околу 70%.
Околу 10% од нив се дел од првиот вид мултипна ендокрина аденоматоза. Најчесто, инсулиномот се развива кај луѓе на возраст од 40 до 60 години, многу ретко се среќаваат кај деца.
Инсулиномот може да се најде во кој било дел од панкреасот (опашка, глава, тело). Понекогаш таа може да има екстра-панкреасна локализација, на пример, во портата на слезината, theидот на желудникот, дуоденумот, црниот дроб, оментумот. Како по правило, големината на неоплазмата достигнува 1,5 - 2 см.
Механизмот на хипогликемија кај инсулином
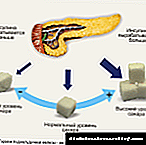
Развојот на оваа состојба се објаснува со фактот дека се јавува неконтролирано лачење на инсулин од страна на б-клетките на туморот. Нормално, ако нивото на гликоза во крвта се намали, тогаш се намалува и производството на инсулин и неговото ослободување во крвотокот.
Во клетките на туморот, овој механизам е нарушен, а со намалување на концентрацијата на шеќер, секрецијата на инсулин не е инхибирана, што доведува до развој на хипогликемичен синдром.
Најмногу акутна хипогликемија ја чувствуваат мозочните клетки кои користат гликоза како главен извор на енергија. Во овој поглед, со развојот на туморот започнува неврогликопенија, а со долготраен процес во централниот нервен систем се случуваат дистрофични промени.
Со хипогликемија, контрагуларните соединенија се ослободуваат во крвотокот - хормоните глукагон, норепинефрин, кортизол, што доведува до појава на адренергични симптоми.
Инсулином терапија
Обично, инсулиномот бара хируршки третман.Обемот на операцијата зависи од големината на инсулиномот и нејзината локација. Во некои случаи, се прави инсулинектомија (enucleation на туморот), а понекогаш и ресекција на панкреасот.
Успехот на операцијата се проценува со динамично одредување на концентрацијата на глукоза за време на интервенцијата.
Меѓу постоперативните компликации вклучуваат:
панкреасна некроза на панкреасот и ако се дијагностицира компликација во него. ,
- стомачен апсцес
- панкреасна фистула
- перитонитис.
Ако инсулиномот е нефункционален, тогаш третманот се спроведува конзервативно, се спречува хипогликемија, нападите се контролираат со глукагон, адреналин, глукокортикоиди, норепинефрин. Во почетните фази, обично на пациентите им се препорачува да земат зголемена количина јаглени хидрати.
За малигни инсулиноми, хемотерапија се прави со доксорубицин или стрептозотцин.
Прогноза за инсулином
Веројатноста за клиничко закрепнување по ексцизија на инсулинном е од 65 до 80%. Колку побрзо се дијагностицира тумор и хируршки третман, толку полесно може да се корегираат промените во нервниот систем.
Фатална по операцијата се јавува во 5-10% од случаите. Кај 3% од пациентите, може да се појави релапс.
Во 10% од случаите може да се појави малигна дегенерација, додека започнува деструктивниот раст на туморот, а метастази се појавуваат во оддалечените органи и системи.
Кај малигни тумори, прогнозата е обично слаба; само 60% од пациентите преживуваат уште две години.
Луѓето со историја на болеста се регистрираат кај невролог и ендокринолог. Тие мора да ја балансираат исхраната, да се откажат од лошите навики и да поминат годишни лекарски прегледи за да се утврди нивото на гликоза во крвта.
Вишокот на инсулин синтетизиран од телото може да биде предизвикан од различни причини. Хипогликемија (состојба предизвикана од вишок на инсулин) може да биде првиот сигнал дека во телото на пациентот се појавил бениген тумор, инсулинном.
Инсулиномот е многу редок, така што не може да се припише на бројот на вообичаени патологии. Како по правило, се развива кај луѓе на возраст над 45 години. Инсулиномот може да се развие во малигнен тумор, но тоа се јавува кај не повеќе од 7% од пациентите.
Појавата на тумор доведува до хормонални нарушувања, како резултат на што се зголемува синтезата на инсулин. Вишокот на инсулин е постојан и може да предизвика хипогликемија.
Следниве симптоми ќе помогнат да се утврди хипогликемија:
- мигрена и вртоглавица,
- ненадејна слабост и поспаност,
- нарушена концентрација,
- зголемување на гладот
- чувство на вознемиреност.
Ако оваа состојба не се запре со време, нивото на гликоза ќе се намали уште повеќе и може да се развие хипогликемична кома.
Така, прво се појавува тумор кој го стимулира производството на инсулин и предизвикува хипогликемија. Причините за појава на инсулиноми сè уште не се целосно разбрани.
Два типа на заболувања
Бенигнен тумор е ендокринолошка болест и се лекува од ендокринолог. Неоплазмата предизвикува повреда на синтезата на хормоните, така што терапијата ја избира ендокринолог. Главниот ризик од бенигна инсулином е развој на хипогликемија. Нагло намалување на концентрацијата на глукоза може да има негативни последици, до кома, што може да биде фатално.
Во прилог на хормонална, изолаломот може да биде од онколошка природа. Во овој случај, постои ризик од метастази, како и кај сите малигни неоплазми.
Локацијата на инсулиномот е панкреасот, така што дијагнозата вклучува испитување на панкреасот и утврдување на структурата на ткивото.
Симптоматологија
Манифестациите на болеста може да варираат во зависност од следниве фактори:
- нивото на активност на излачената супстанција (инсулин),
- од периодот во кој моментално се наоѓа туморот (слегнување / егзацербација),
- големина на неоплазма,
- индивидуални карактеристики на телото.
 Еден од симптомите - напади на хипогликемија стануваат почести.
Еден од симптомите - напади на хипогликемија стануваат почести.Основни показатели што се ослободуваат со инсулинном:
- напади на хипогликемија. Фреквенцијата на нивната манифестација е на секои 3 часа после јадење,
- нивото на гликоза во серумот е 50 мг.
Друга манифестација е блокирање на симптомите на хипогликемија со земање одредена количина шеќер.
Како е третманот
Ако се сомневате дека пациентот има инсулинном, ако постојано има симптоми на хипогликемија, треба да одите на лекар и да подлежите на сеопфатен преглед.
Ако изоланомот беше потврден со дијагноза, третманот започнува по утврдување на природата на туморот. Бенигниот тумор веднаш се отстранува хируршки. Понатамошниот третман е насочен кон елиминирање на симптомите на хипогликемија и нејзините последици. Операцијата често предизвикува голем број компликации, така што третманот вклучува и нивна елиминација. Третманот исто така бара совет од невролог, бидејќи туморот често дава компликации на нервниот систем.
Како по правило, бенигниот изолином добро реагира на третманот. Рецидив на патологијата се јавува во многу ретки случаи.
Малигниот инсулином исто така бара квалификуван третман, но во овој случај ниту еден специјалист не може да гарантира успешен исход на терапијата. Третманот го спроведува онколог.
Ако има сомневања за инсулин, не треба да чекате да помине туморот сам по себе. Навремената посета на лекар може да спаси живот на пациентот.
Кога да се види лекар?
Навременото лекување и дијагностицирање ќе овозможи време да се идентификуваат инсулин, вклучително и малигни. Исходот од целиот третман зависи од тоа колку брзо пациентот со малигнен инсулином се обраќа на специјалист.
Кога се појавуваат првите симптоми на хипогликемија, треба да се посети ендокринолог.
Дефиницијата за тумор во раните фази ќе помогне да се избегне развој на метастази и навремено лекување на туморот со канцерогена природа.
Вие не треба да мислите дека бенигна isnullinoma не е опасна. Без квалификуван третман, фреквенцијата на хипогликемија ќе се зголеми, и ова е полн со сериозни компликации, до кома. Има случаи кога пациентот, паѓајќи во кома, отишол на лекар, а само во оваа фаза е откриен инсулином.
Превенција и прогноза

Како по правило, навременото лекување на инсулиноми помага да се избегне понатамошен рецедив на болеста. Сепак, по отстранувањето на изоланомот, панкреасните заболувања како што е панкреатитис често се развиваат. Тие бараат долг и квалификуван третман, како и прилагодувања на животниот стил и исхраната.
Причините за развојот на неоплазмата сè уште не се идентификувани, затоа, методите за превенција не постојат. Невозможно е да се избегне развој на тумор, сепак, со соодветно внимание на сопственото здравје, можете навремено да откриете патологија и да спроведете третман.
Важно е редовно да се мерат нивото на гликоза во крвта и да се следи количината на инсулин произведен од панкреасот. Доволно е здрава личност да полага тестови еднаш годишно за да го утврди нивото на хормонот и шеќерот во крвта за да биде смирен за неговото здравје.
За да се знае прогнозата, треба да се разбере инсулином - како да се идентификува и што е тоа. Доколку туморот е бениген, целосна наплата се јавува во 70% од случаите, но пациентот целиот свој живот е регистриран кај локален ендокринолог и треба од време на време да помине на панкреас преглед. Во 30% од случаите, се забележува релапс на болеста.
Ако болеста е од онколошка природа, прогнозата не е толку розова како што би сакале. Во два случаи од три, туморот не може да се отстрани.Терапијата честопати не успева заради доцна дијагностицирање и во 40% од случаите болеста завршува со смрт.
Дијагнозата се состои од тест со пост од 48 до 72 часа со мерење на нивото на гликоза и инсулин и последователен ендоскопски ултразвук. Третманот е хируршки (ако е можно).
Меѓу сите случаи на инсулиноми, 80% имаат единечен јазол и доколку бидат откриени, може да се постигне лек. 10% инсулин е малиген. Инсулиномите се развиваат со фреквенција од 1 / 250,000. Инсулиномите со тип МЕН се почесто повеќекратни.
Скриената администрација на егзогени инсулин може да предизвика епизоди на хипогликемија, потсетувајќи на слика на инсулинном.
Преваленца на панкреас инсулинном
Вкупната фреквенција на инсулин е мала - 1-2 случаи на 1 милион луѓе годишно, но тие сочинуваат скоро 80% од сите познати хормонски активни тумори на панкреасот. Тие можат да бидат и единечни (обично спорадични форми), и повеќекратни (честопати наследни), што создава дијагностички тешкотии пред операцијата. Инсулиномите се локализирани во панкреасот, но во 1-2% од случаите може да се развијат од ектопично ткиво и да имаат екстра-панкреасна локализација.
Инсулиномот е честа компонента на синдромот МЕНД тип I, кој исто така вклучува хормонално активни тумори на паратироидните жлезди, аденохипофиза и тумори на кората на надбубрежните жлезди (обично хормонално неактивни).
Кај повеќето пациенти, инсулиномот е бениген, кај 10-20% има знаци на малиген раст. Инсулиномите со дијаметар повеќе од 2-3 см често се малигни.
Класификација на панкреасниот инсулином
Во МКБ-10, следниве наслови одговараат на инсулинном.
- C25.4 Малигната неоплазма на клетките на панкреасот.
- D13.7 Бенигна неоплазма на клетките на панкреасот.
Инсулиномот е најчеста причина за синдром на органски хиперинсулинизам, кој се карактеризира со тежок ХС, главно ноќе и на празен стомак, т.е. по доволно долго брзо. Хиперинсулинизмот е ендогена хиперпродукција на инсулин, што доведува до зголемување на неговата концентрација во крвта (хиперинсулинемија) со голема веројатност за развој на комплексни симптоми на хипогликемија. Органскиот хиперинсулинизам се формира врз основа на морфолошки структури кои произведуваат големи количини на инсулин. Покрај инсулиномите, поретки причини за органски хиперинсулинизам се аденоматоза и островско-клеточен елемент хиперплазија - неидиобластоза.
За практични цели, се одликува функционална форма на хиперинсулинизам, која во повеќето случаи се карактеризира со поринизен тек и прогноза (Табела 3.21).
Симптоми на инсулином
Главната манифестација на инсулином е напад на хипогликемија, како резултат на зголемената содржина на инсулин во крвта на пациентите. Пациентите доживуваат ненадејни напади на сериозна општа слабост, замор, придружена со тахикардија (палпитации), потење, страв, вознемиреност. Во исто време, пациентите доживуваат сериозен глад. По јадење, сите овие симптоми на инсулиноми исчезнуваат скоро веднаш.
Најопасниот тек на инсулином е кај пациенти кои не чувствуваат состојба на хипогликемија. Во овој поглед, тие не можат да земаат храна навремено и да ја стабилизираат нивната состојба. Со понатамошно намалување на концентрацијата на гликоза во крвта, нивното однесување станува несоодветно. Пациентите доживуваат халуцинации, придружени со прилично светли и имагинативни слики. Постои плунка, профузно потење, двоен вид. Пациентот може да преземе насилни активности против оние околу него, со цел да им ограби храна.
Понатамошен пад на нивото на гликоза во серумот во крвта доведува до зголемување на тонусот на мускулите, до развиено епилептичко заплена.Тахикардија се зголемува, крвниот притисок се зголемува, а учениците се разредуваат.
Ако на пациентот не му се укаже медицинска нега, тогаш се јавува хипогликемична кома. Свеста е изгубена, учениците се прошируваат, мускулите се намалуваат, потењето на потењето, срцевиот ритам и ритамот на дишење се нарушени, крвниот притисок се спушта. Наспроти позадината на хипогликемична кома, пациентот може да развие церебрален едем.
Покрај нападите на хипогликемија, уште еден симптом на инсулином е зголемување на телесната тежина до развој на дебелина.
Многу е важно што не само пациентите, туку и нивното потесно семејство, добро да ги знаат симптомите на инсулином, за да можат навремено да прекинат напад на хипогликемија, спречувајќи развој на психоза или кома.
Недостаток на глукоза негативно влијае на невроните на мозокот. Затоа, честата и долготрајна кома со инсулином може да предизвика пациентот да развие дисциркулаторна енцефалопатија, паркинсонизам и конвулзивен синдром.
Инсулином: третман
Главниот третман на инсулином е операција. Во својот тек, туморот се отстранува во границите на здравите ткива.
Во случаи кога не може да се изврши хируршки третман на инсулиноми, конзервативна терапија. Се состои во рационална исхрана на пациентите, навремено олеснување на напади на хипогликемија, терапија со лекови насочена кон подобрување на метаболичките процеси во мозокот.
Да се запре напад на хипогликемија, најлесно е да му се понуди на пациентот чаша сладок топол чај или бонбони. Во случај на нарушена свест, растворот на гликоза треба да се администрира интравенски. Со развој на напад на психоза или хипогликемична кома, веднаш треба да се повика екипа на брза помош.
Видео од ЈуТјуб на тема на статијата:
- хормонски активен тумор на β-клетките на панкреасните островчиња, што лачи вишок инсулин и доведува до развој на хипогликемија. Хипогликемични напади со инсулинном се придружени со треперење, ладна пот, чувство на глад и страв, тахикардија, парестезија, говор, нарушувања на видот и однесувањето, во тешки случаи - конвулзии и кома. Дијагноза на инсулином се врши со употреба на функционални тестови, одредување на нивото на инсулин, Ц-пептид, проинсулин и гликоза во крвта, ултразвук на панкреасот, селективна ангиографија. Со инсулином, индициран е хируршки третман - енуклеација на тумор, ресекција на панкреасот, ресекција на панкреатододенал или тотална панкреатектомија.
Невролошкото испитување кај пациенти со инсулинном открива асиметрија на рефлекси на периостеална и тетива, нерамномерност или намалување на абдоминалните рефлекси, патолошки рефлекси на Росолимо, Бабински, Маринеску-Радовиќ, нистагмус, пареза на нагорен поглед, итн. Поради полиморфизмот и неспецифичноста може да стане погрешни дијагностицирање на епилепсија, мозочен тумор, вегетоваскуларна дистонија, мозочен удар, синдром на диенцефалија, акутна психоза, неврастенија, резидуални ефекти ЦНС и други.
Причини и патогенеза на инсулином на панкреасот
Во услови на хиперинсулинемија, се зголемува формирањето и фиксацијата на гликогенот во црниот дроб и мускулите. Недоволно снабдување на мозокот со главната енергетска подлога првично е придружено со функционални невролошки нарушувања, а потоа и со неповратни морфолошки промени во централниот нервен систем со развој на церебрална астенија и намалување на интелигенцијата.
Во отсуство на навремено јадење, се развиваат напади на хипогликемија со различна тежина, манифестирани со адренергични и холинергични симптоми и симптоми на неврогликопенија. Резултатот од продолжениот тежок енергетски недостаток на церебралните кортексни клетки е нивниот едем и развојот на хипогликемична кома.
Главните причини за функционален хиперинсулинизам кај возрасни
| Причини | Механизмите на хиперинсулинемија |
|---|---|
| Услови по хируршка интервенција на желудникот, дампинг синдром | Повреда на физиологијата (забрзување) на преминување на храна преку дигестивниот тракт, зголемено производство на GLP-1 - ендоген стимулатор на секрецијата на инсулин |
| Првичните фази на дијабетес | Тешка компензаторна хиперинсулинемија поради отпорност на инсулин |
| Стимулирана гликоза хипогликемија |
|
| Вегетативна дисфункција | Зголемен тонус на вагус и функционално утврдена гастроинтестинална хипермотивност со забрзан премин на храна |
| Автоимуна хипогликемија | Акумулација на комплекси на инсулин-антитела до инсулин во високи концентрации и периодично ослободување на слободен инсулин од нив |
| Предозирање со лекови - стимуланси на секреција на инсулин (ПСМ, глина) | Директно стимулирање на секрецијата на панкреасот Р-клетки |
| Хронична бубрежна инсуфициенција | Намалување на формирањето на инсулиназа во бубрезите и деградација на ендоген инсулин |
Симптоми и знаци на инсулином на панкреасот
Хипогликемија со инсулинном се развива на празен стомак. Симптомите можат да бидат избришани и понекогаш имитираат разни психијатриски и невролошки нарушувања. Симптомите на зголемена симпатичка активност често се манифестираат (општа слабост, треперење, палпитации, потење, глад, раздразливост).
Отсуството на специфични симптоми е една од главните причини за доцната дијагностицирање на инсулином. Во овој случај, историјата на болеста може да се пресмета со години. Од различни клинички манифестации, особено се разликуваат невропсихијатриски симптоми - епизоди на дезориентација, говор и нарушување на моторот, чудно однесување, намалена ментална попреченост и меморија, губење на професионални вештини, амнезија, итн. Огромното мнозинство на други симптоми (вклучувајќи кардиоваскуларни и гастроинтестинални) се манифестација на акутен неврогликопенија и автономна реакција.
Честопати пациентите се будат со тешкотии, се дезориентираат долго време, моносилабилно одговараат на едноставни прашања или едноставно не доаѓаат во контакт со другите. Збунетоста или пригушноста на говорот, истиот вид повторени зборови и фрази, непотребните униформни движења привлекуваат внимание. Пациентот може да биде вознемирен од главоболка и вртоглавица, парестезија на усните, диплопија, потење, чувство на внатрешно треперење или треска. Може да има епизоди на психомоторна агитација и епилептиформни напади. Може да се појават симптоми како чувство на глад и празнина во желудникот поврзана со реакција на гастроентерискиот систем.
Како што се продлабочува патолошкиот процес, се појавуваат ступор, потреси на раката, грчеви во мускулите, грчеви, може да се развие кома. Поради ретроградна амнезија, како по правило, пациентите не можат да кажат за природата на нападот.
Поради потребата од честа исхрана, пациентите честопати се дебели.
Со зголемување на времетраењето на болеста, состојбата на пациентите во меѓусебниот период значително се менува како резултат на нарушувања на повисоките кортикални функции на централниот нервен систем: се развиваат промени во интелектуалните и бихејвиоралните сфери, се влошува меморијата, се намалува менталниот капацитет за работа, постепено се губат професионалните вештини, може да се развие негативноста и агресијата, што е поврзано со карактериолошки карактеристики личност.
Диференцијална дијагноза
Доколку, по лабораториска потврда на органски хиперинсулинизам, инсулин не бил визуелизиран, се изведува перкутана или лапароскопска дијагностичка пункција за пункција на панкреасот.Последователна морфолошка студија ни овозможува да воспоставиме други причини за органски хиперинсулинизам - незидиобластоза, панкреасна микроведенаматоза. За време на диференцијалната дијагностика, треба да се исклучат голем број на болести и состојби придружени со развој на хипогликемија: гладување, сериозни нарушувања на црниот дроб, бубрези, сепса (поради намалување на глуконогенезата или намалување на метаболизмот на ендоген инсулин), големи мезенхимални тумори кои користат глукоза, инсуфициенција на надбубрежниот кортекс и тежок хипотизам воведување вишок инсулин во третманот на дијабетес, внес на значителни количини алкохол и големи дози на одредени лекови, вродени nnye нарушена гликозна метаболизам (глуконеогенезата дефекти ензими), антитела на инсулин.
Прогноза на инсулином на панкреасот
Со навремено радикално лекување на бенигнен инсулинном, прогнозата е поволна.
Инсулином на панкреасот е активен хормонален тумор што синтетизира вишок инсулин. Овој процес доведува до развој на хипогликемија. Пациентот има напади кои предизвикуваат треперење на телото, појава на ладна пот. Пациентот се жали на глад. Тој развива тахикардија, се појавува страв, започнуваат нарушувања во видот и говорот, се менува однесувањето. Тешки случаи на такви лезии доведуваат до развој на напади, а во некои случаи едно лице паѓа во кома. Третманот на оваа болест се изведува со хируршки методи.
Знаци на болеста
Лекарите го нарекуваат бениген или малиген тумор со независна хормонална активност. Обично има карактер на мали (островски) подмножества. Неговиот ефект доведува до нагло зголемување на производството на вишок инсулин, а тоа му се заканува на пациентот со појава на симптоми на хипогликемичен синдром.
Знаци на инсулиноми најчесто се откриваат кај луѓе од 40 до 60 години. Кај деца, оваа болест практично не се јавува. Туморот се наоѓа во панкреасот, а неоплазма може да се појави во кој било дел од органот. Понекогаш инсулином се развива на theидот на желудникот, оментумот или дуоденумот. Во некои случаи, неоплазмата се појавува на портите на слезината или влијае на црниот дроб. Обично, големината на туморот не надминува 15-20 мм. Најчесто, луѓето имаат бенигна неоплазма (80% од случаите). Од малигни типови на неоплазми, од 5 до 10% практично не се лекуваат, што доведува до смрт за пациентот. Лекарите можат да го продолжат неговиот живот за период од 1 до 1,5 години со помош на лекови, но пациентот сепак умира.
Со навремен пристап до лекар во рана фаза на болеста, пациентот може целосно да го подобри своето здравје.

Фактори кои доведуваат до болест
Причините за развој на оваа болест се јавуваат како резултат на појава на знаци на хипогликемија поради неконтролирана синтеза на вишок инсулин б од страна на клетките.
Ако некое лице е здраво, тогаш секое паѓање на нивото на гликоза во крвната плазма доведува до намалување на синтезата на инсулин и ограничување на неговото снабдување со крв. Кога се појавува неоплазма врз основа на овие клеточни структури, регулирањето на процесот е нарушено, што доведува до развој на хипогликемичен синдром.
Најчувствителните на овој процес се мозочните клетки, бидејќи тие добиваат енергија во процесот на дефект на гликоза. Затоа, појавата на тумор може да послужи како поттик за појава на гликопенија кај невроните на мозокот. Ако оваа состојба трае долг период, тогаш започнуваат дистрофични промени во различни делови на централниот нервен систем на една личност.
Причините за влошување на состојбата на пациентот во овој период се ослободување во крвта на хормони како што се кортизон, норепинефрин и други супстанции. И двете од горенаведените причини за формирање на болеста се надополнуваат едни со други.Тие јасно се манифестираат кај пациенти со малиген тумор.
За време на напад, некое лице може да развие миокарден инфаркт. Ова се должи на брзо нарушување на циркулацијата на срцевиот мускул. Понекогаш едно лице развива лезии на нервниот систем (на пример, афазија, хемиплегија), што лекарите првично ги земаат за симптоми на мозочен удар.
Знаци на тумор
Главните симптоми на болеста се како што следува:
- Појавување на наизменични фази на нормална состојба на една личност и клинички, изразени напади на гликемија или високо ниво на адреналин во крвта.
- Брза дебелина на пациентот и зголемен апетит.
Акутен вид хипогликемичен напад се развива поради појава на голема количина на инсулин, што не се излачува од телото. Во овој случај, лезијата се шири во мозочните клетки. Симптомите на овој феномен се следниве:
- Нападот обично се манифестира наутро, кога некое лице сè уште немало време да јаде.
- Може да се случи напад со продолжена апстиненција од храна, додека количината на гликоза во крвта на пациентот нагло опаѓа.
Ако болеста влијае на невроните на мозокот, тогаш симптомите се како што следува:
- Пациентот има различни психијатриски или невролошки нарушувања.
- Едно лице се жали на силна главоболка.
- Пациентот може да биде збунет.
- Симптоми на атаксија или слабост на мускулите се можни.

Понекогаш со инсулином, хипогликемичен напад се развива против позадината на следниве симптоми:
- Возбудената состојба на психомоторни функции.
- Повеќе халуцинации.
- Инкохерен говор, извици.
- Тешка агресија или еуфорија.
- Профузно ладна пот, трепет од страв.
- Понекогаш епилептични напади се фиксираат, пациентот може да изгуби свест, да падне во кома.
- По отстранувањето на нападот со инфузија со глукоза, пациентот практично не се сеќава на ништо.
Ако болеста е хронична по природа, тогаш нормалното функционирање на мозочните клетки е нарушено кај една личност, а засегнат е и периферниот дел на нервниот систем. Во овој случај, фазите на нормалната состојба стануваат пократки.
Во моментите помеѓу нападите, лекарите ги поправаат симптомите на мијалгија кај пациентот, неговиот вид може да страда, неговата меморија се влошува и се појавува апатија. По хируршка интервенција, пациентот има намалување на интелектуалните способности, може да се развие енцефалопатија, а тоа доведува до губење на професионални вештини и го влошува социјалниот статус на една личност. Ако мажот е болен, тогаш може да има симптоми на импотенција.
Методи за дијагностицирање на болеста
Испитување на пациентот, утврдување на причините за појава на болеста, диференцијација на болеста од други болести се врши со лабораториски тестови. Применети инструментални методи на испитување, земајќи функционални примероци.
Често се користи тест за постот, кој предизвикува напад на хипогликемија кај пациент. Ова предизвикува нагло намалување на количината на гликоза во крвта, се развиваат разни невропсихички манифестации. Лекарите го прекинуваат ваквиот напад со истурање гликоза во крвта на пациентот или го принудуваат да јаде слатка храна (парче шеќер, бонбони, итн.).

Егзогениот инсулин се администрира на пациентот за да предизвика напад. Кај пациентите индикаторите за глукоза во крвта се на најниско ниво, но содржината на Ц-пептиди се зголемува. Во исто време, количината на ендогени инсулин нагло се зголемува, чие ниво надминува сличен параметар во крвта на здрава личност. Во такви случаи, односот на инсулин на гликоза на пациентот може да надмине 0,4, што укажува на присуство на заболување.
Ако овие провокативни тестови дадоа позитивен резултат, тогаш болно се испраќа на ултразвук на абдоминалната празнина и панкреасот. Се изведува МНР на овие органи. Понекогаш треба да направите селективна ангиографија за да земете крв од порталната вена.За да се разјасни дијагнозата, можна е лапароскопска дијагноза на панкреасот. Во некои медицински центри се врши интраоперативна ултрасонографија, што ви овозможува прилично точно да ја идентификувате локацијата на неоплазмата.
Лекарите треба да можат да ја разликуваат опишаната болест од алкохолна или дрога хипогликемија, надбубрежна инсуфициенција или карцином на надбубрежните структури и други слични состојби. Дијагнозата треба да ја вршат искусни професионалци.
Терапија и предвидувања
Откако ќе се направи точна дијагноза, се пропишува хируршка операција, бидејќи во сегашната фаза на развој на медицината, третманот со други методи е несоодветен. Обемот на претстојната операција зависи од локацијата на неоплазмата и нејзината големина. Туморот може да се отстрани со разни хируршки методи.

Енуклеацијата на неоплазмата најчесто се користи, или лекарите користат различни методи за преселување на делови од панкреасот. Доколку е потребно, целиот орган се отстранува. За време на операцијата, се следи ефективноста на постапките на хирурзите со употреба на апарати за динамично мерење на нивото на гликоза во крвта на пациентот.
Ако туморот е голем, а невозможно е да се оперира лице, тогаш пациентот се пренесува да ја одржи својата задоволителна состојба со помош на разни лекови. Пропишана е употреба на лекови кои содржат адреналин, глукокортикоиди, глукагон и други лекови со сличен ефект.
Ако за време на дијагнозата се утврди малигнитет на неоплазмата, тогаш може да се примени хемотерапија. За нејзино спроведување, се користат 5-флуороурацил, стрептозоцицин и други лекови.
По операцијата, може да се појават разни компликации. Најчесто, пациентот развива панкреатитис, можно е појава на фистули на оперираниот орган. Кај некои луѓе, перитонитисот се појавува или се развива по операцијата. Можно.
Ако пациентот навреме дошол во медицинската установа, тогаш третманот е ефикасен, а лицето се опоравува по операцијата. Според статистичките податоци, од 65 до 79% од пациентите се опоравуваат. Со рана дијагностика и последователна операција, можно е да се запре регресијата на мозочните клетки, да се врати една личност во нормален живот.
Леталниот исход за време на хируршката интервенција е околу 10%, бидејќи методите за борба против малигните тумори сè уште не се пронајдени. Луѓето со ваков вид на неоплазма по операцијата живеат не повеќе од 4-5 години, а стапката на преживување 2 години по текот на терапијата не надминува 58%.
Рецидив на болеста се манифестира во 4% од сите случаи на третман на болеста. Ако некое лице има историја на оваа болест, тогаш тој е регистриран кај невролог и ендокринолог.
Класична медицина
Панкреасот, чиј третман е пропишан од специјалист за нарушувања, врши различни функции. Меѓу главните, треба да се забележи развој на ензими кои промовираат апсорпција на јаглехидрати, протеини и масти. Покрај тоа, телото произведува инсулин, недостаток на кој може да предизвика дијабетес. Постојат различни болести на панкреасот. Тие вклучуваат различни тумори: гастрином, инсулин и други. Панкреатитис е уште една прилично популарна болест на панкреасот. Третманот на патологии вклучува не само земање лекови. Подеднакво важно е и почитувањето на диетата. Акутниот панкреатит е воспаление кое започна драматично. Меѓу главните причини за неговиот развој треба да се нарече алкохолизам, неухранетост. Покрај тоа, патологијата може да биде компликација на алергија, грип или болки во грлото. Панкреатитис е придружена со болка, која може да биде од зостер природа. Локализирана е главно во хипохондриумот и епигастричниот регион. Со акутен напад, пулсот и притисокот се намалуваат, се јавува повраќање.Во оваа состојба, на пациентот му е потребна итна хоспитализација.
Терапевтски мерки за панкреатитис
Кога панкреасот нагло се воспалува, третманот со таблети е неефикасен. За брзо олеснување на состојбата, лековите се администрираат интравенозно. Пациентот прима и парентерални хранливи материи, бидејќи приемот е директно тежок. Меѓу лековите што се користат за олеснување на акутна состојба, вреди да се споменат такви лекови како Контрик (се администрира веднаш, еднаш во доза од 10 до 60 илјади единици), Пантрипин, Гордокс. Сите овие лекови се антиезимски агенси. Механизмот на нивното дејствување се заснова на инхибиција на активност на протеази (химотрипсин, трипсин и други). Треба да се каже дека овие лекови можат да предизвикаат алергиски реакции, па затоа се препишуваат во комбинација со антихистаминици.

Кои апчиња панкреас обично се препишуваат?
Антацидните препарати не се од мала важност во третманот на панкреатитис. Нивната задача е да ја неутрализираат или врзат хлороводородната киселина, спречувајќи го неговото производство. Сепак, не се препорачува земање на нив одделно од инхибитори на секреција. Третманот на панкреасот со таблети Maalox е доста честа појава. Како антацид се користи лекот "Ранитидин". Лековите како што се Спаган, Но-Шпа, Диклофенак, Папаверин и други таблети за болка во панкреасот, се препишуваат како додатоци. Тие само ја ублажуваат состојбата на пациентите.
Лекот „Маалокс“
Кога панкреасот станува воспален, се препорачува третман со таблети по елиминација на акутни напади. Составот „Maalox“ содржи комплекс на магнезиум хидроксид и алуминиум. Овие компоненти обезбедуваат заштитен ефект, покажуваат неутрализирачки ефект. Лекот има абсорбента, антациден и обвивачки својство. Земете го лекот после јадење, по еден час или половина. Лекот се чува во устата додека не се ресорбира целосно.
Меѓу контраиндикациите за преземање на лекот "Maalox", треба да се забележи преосетливост и изразено оштетување на бубрежната функција. Долготрајниот третман на панкреасот со таблети Maalox може да доведе до недостаток на фосфор во организмот. Ова мора да се запомни.
Средства „Не-бањата“
Кога панкреасот ќе започне да се мачи, третманот со таблети го пропишува само специјалист. Како што веќе споменавме погоре, покрај основните лекови, се препорачуваат и дополнителни средства. Нивната задача е да ги отстранат спазмот и болката. Една од најпопуларните антиспазмодични лекови е Но-Шпа. Активната супстанција е дротаверин хидрохлорид. Лекот ефикасно ги елиминира грчевите, го намалува интензитетот на болка. Дневната доза за возрасни е 120-240 милиграми, поделена на две до три дози. Времетраење на употреба - не повеќе од 1-2 дена.
Корисна статија? Споделете ја врската

Доколку е потребно, подолг состанок треба да се консултирате со специјалист.
Други лекови за панкреатитис
Експертите забележуваат дека, и покрај фактот дека патологијата не е заразна, може да биде придружена со бактериска лезија. Во овој случај, се пропишува третман на панкреасот со апчиња кои имаат широк спектар на антибиотски ефекти. Особено, ваквите лекови вклучуваат Ампицилин, Тобрамицин, Карбеницилин. Механизмот на дејствување на овие лекови се заснова на инхибиција на активност на патогени микроорганизми кои се чувствителни. Пред да ги препишете овие лекови, се изведува посебна лабораториска студија. Тоа ви овозможува да го одредите видот и степенот на чувствителност на бактериите.

Средства "Ампицилин". Краток опис
Оваа дрога спаѓа во групата полусинтетички пеницилини.Неговата активност се заснова на способноста да се потисне процесот на синтеза во theидот на бактериска клетка. Агентот има антибактериско дејство против многу видови на патогени микроби, со исклучок на оние кои произведуваат пеницилиназа. Дозата на лекот се поставува лично, во согласност со сериозноста на симптомите и толеранцијата на пациентот.

Меѓу контраиндикациите треба да се нарече лимфоцитна леукемија, преосетливост, нарушена функција на црниот дроб. Лекот предизвикува голем број на несакани ефекти, од кои најчести се алергиска реакција.
Ензимски производи
Во случај на недостаток на егзокрина функција на жлездата, експертите препорачуваат лекови кои содржат панкреатин. Приемот на вакви средства може да биде долг. Дозата се поставува индивидуално. Таквите лекови, особено, вклучуваат "Фестивал". Треба да се каже дека оваа дрога е пропишана за хроничен панкреатитис. Егзацербации на патологијата или нејзината акутна форма е контраиндикација. Во овој поглед, приемот на средства мора да се спроведе строго во согласност со упатствата на лекарот.
Лек "Фестивал". Кратки упатства: основни информации
Во медицината, како што е споменато погоре, панкреатинот е присутен. Ова соединение содржи голем број ензими кои придонесуваат за нормализирање на активност на панкреасот. Особено, присутни се липаза, амилаза и протеаза. Тие го олеснуваат варењето на протеините и јаглехидратите. Ова, пак, придонесува за нивна побрза и поцелосна апсорпција во тенкото црево. Ензимот на хемицелулаза, исто така присутен во лековите, придонесува за нормално разложување на влакна.

Поради ова, се подобрува текот на дигестивните процеси, формирањето на гас во цревата се намалува. Лековите исто така имаат холеретски ефект, придонесувајќи за емулгирање на мастите и ја зголемуваат нивната апсорпција. Лекот "Фестивал" се препорачува веднаш по оброкот. Возрасните се препорачуваат три пати на ден за 1-2 таблети. Доколку е потребно, треба да земете повисоки дози, консултирајте се со вашиот лекар. Третманот на панкреасот со Фестал таблети може да трае неколку дена, месеци, па дури и години (со назначување на терапија за замена). Лекот треба да го следи специјалист.
Патологии на тумор. Терапија
Тумори на панкреасот се формации на активни хормони. Тие можат да бидат бенигни или малигни. Дијагноза на патологии се врши со компјутерска томографија или ултразвук. Третманот на панкреасот со апчиња во овие случаи е неефикасен. Како по правило, лекови се пропишани за да се елиминираат нападите, да се олесни состојбата. Главното средство за да се ослободите од патологијата е хируршка интервенција.
Дали има не-лекови третмани за панкреасот?
Многу луѓе се обидуваат да избегнат земање фармаколошки агенси, претпочитајќи природни, растителни препарати. Особено, како што е препорачано, на пример, традиционална медицина, прополисот е доста популарен. Содржи голем број на биолошки активни компоненти, органски соединенија, витамини. Покрај тоа, прополисот содржи елементи во трагови и минерали неопходни за организмот. Алатката има корисен ефект врз општата состојба на телото, помага да се стабилизира активноста на внатрешните органи, особено, ја нормализира функцијата на панкреасот. Се препорачува да се јаде околу три грама прополис три пати на ден пред јадење. Треба темелно да се џвака.
Не помалку ефикасно е овесот. Од него се подготвува лушпа. За да го направите ова, 250 гр суровина се полни со половина литар вода. За десет часа, смесата се внесува. Следно, инфузијата се вари половина час.Добиената супа е дозволено да кисна на темно, топло место. По шест часа, треба да се филтрира и да се додаде во резервоарот за вода, така што волуменот е 1 литар. Половина час пред јадење, супата се зема на 7 суп.л-патки. л неколку пати на ден. Времетраењето на приемот е околу две недели. Корисно за панкреас и мед. Се препорачува да го јадете во лажица пред јадење. Со воспаление, сокот од компир помага. Излупените клубени се ставаат во соковник. Лекот се пие 100 грама пред јадење на час. За време на бременоста, лековите се особено непожелни. Ако има нарушувања во активноста на панкреасот за време на пренаталниот период, главната терапевтска мерка е да се следи специјална диета, која ја избира диететичар.
Панкреасот (панкреасот) се состои од глава, тело и опашка, извршува неколку функции во човечкото тело: произведува ензими кои го промовираат варењето на храната и произведува хормони (глукагон, инсулин) кои ги регулираат метаболичките процеси во човечкото тело. Во некои случаи, се забележува панкреас цистаденом - бенигна неоплазма која влијае на ткивните органи. Патологијата во чести случаи влијае на телото или опашката на органот и се забележува главно во поправичен пол.

Панкреасот цистаденом е цистичен бениген тумор што се формира од епителот на орган. Главниот дел од дијагностицираните неоплазми се овални или кружни тумори, кои најчесто се наоѓаат во телото и опашката на панкреасот, цистаденом на главата на панкреасот е многу поретко. Цистите се ставаат во густа капсула, која има дебелина на wallидот до еден и пол сантиметар. Цистичните формации можат да имаат што поголем број шуплини, разделени со партиции и да се состојат од една голема празнина.
Етиологија на болеста
Во повеќето случаи, болеста ги погодува жените од дваесет и пет до седумдесет и пет години. Од сите туморски заболувања на панкреасот, цистаденом е најчест. Се наоѓа кај 15% од луѓето со цистична неоплазма и кај 4% со лезии на тумор на овој орган. Обично, цистаденом на панкреасот (МКБ 10 под бројот K85 - K86) е бениген и не претставува ризик за здравјето и животот.

Но, некои од неговите сорти може по одредено време да прераснат во малигни неоплазми. Обично ова се тумори со папиларни формации.
Сорти
Во медицината, вообичаено е да се разликуваат три вида тумори на панкреасот од бенигна природа, од кои секоја има свои карактеристики:
- Серозен цистаденом, кој има неколку шуплини исполнети со серозна течност и одделени со септа. Овие септиа го делат туморот во голем број на мали цисти. Расте бавно, не се претвора во малигна неоплазма и се развива како резултат на мутација на еден од хромозомите. Големината на серозен цистаденом е околу седум сантиметри. Долго време не се манифестира на кој било начин, затоа, како по правило, случајно се открива за време на прегледот. Важна точка тука е диференцијалната дијагноза, во која е важно да не се меша со туморот со таканаречениот псевдоцист.
- Муцинозен цистаденом. Тоа е мулти-коморен тумор. Внатре е слуз. Лекарите се на мислење дека се развива од ткивата на јајниците, кои влегуваат во панкреасот за време на интраутериниот развој. Неговите димензии рапидно растат, може да порасне и до петнаесет сантиметри. Важна карактеристика на таква болест како муцинозен цистаденом е дека може да се развие во малигни неоплазми наречени цистаденокарцином. Ако се развие болест, едно лице развива постојана болка и непријатност.Во овој случај, операцијата секогаш се користи со целосно отстранување на погодените панкреас.
- Папиларен цистаденом интрадуктен е многу ретка болест која се развива од каналите на панкреасот и претставува папиларен епителен раст. Во внатрешноста на туморот се наоѓа густа вискозна слуз. Може да се развие во малигна неоплазма. Дијагностициран интрадуктен папиларен цистаденом е доста тежок. Патологијата може да влијае на одреден дел од панкреасот. Туморот секогаш се отстранува со операција, додека се извршува итен хистолошки преглед.
Оваа болест не е вообичаена во медицината. Малигната природа на туморите се карактеризира со формирање на метастази, кои предизвикуваат развој на хипогликемија и хиперинсулинизам. Со лесни форми на болеста, тахикардија, слабост и гадење, се забележува зголемување на притисокот. Во тешки случаи, се појавуваат конвулзии и нарушена свест. Така, симптомите на панкреасот цистаденом кај пациенти се благи. Однадвор, пациентите изгледаат нормално. Кај десет проценти од пациентите, болеста воопшто не се манифестира. Останатите имаат знаци слични на оние што предизвикуваат воспалителни процеси на перитонеалните органи. Повеќето од неоплазмите се видливи, додека може да има лесна болка. Главните знаци на болеста вклучуваат:
- Прекршувања на хормоналниот систем, кои се манифестираат во форма на слабост, вознемиреност, во некои случаи - губење на свеста.
- Умерена болка во горниот дел на стомакот, која се дава на сечилото на рамената или раката. Тие можат да се интензивираат по вежбање.
- Непријатност при одење во горниот дел на стомакот, епигастрична област.
- Гадење, повраќање, тежина во стомакот.
- Појавување на жолтица.
Во некои случаи, цистаденом на панкреасот може да доведе до развој на опасни состојби: панкреатитис, карцином, ендокрина патологија, билијарна интоксикација итн.
Симптоми на напад
За време на напад, манифестациите на хипогликемија се интензивираат, нивото на адреналин брзо се зголемува. Акутната фаза може да влијае на функционирањето на нервниот систем. Ако таквиот ефект е патолошки, некое лице ќе развие нервозни или ментални нарушувања. Манифестации на инсулин за време на егзацербација:
- силна / остра главоболка,
- нарушена координација за време на движењето,
- обложување на разумот
- оштетување на видот
- халуцинации
- вознемиреност и вознемиреност
- борби на страв, проследени со еуфорија и потоа агресија,
- трепет екстремитети
- отчукувањата на срцето
- зголемено потење.
Дејство на инсулин
Инсулинот спаѓа во категоријата полипептидни хормони, кои се многу важни за целиот „органски универзум“ на една личност. Кои функции треба да ги извршува?
- Испорачува аминокиселини на работни клетки. Хормонот помага да се „отвори“ клетката така што ќе ја промаши гликозата - извор на енергија.
- Учествува во процесот на градење на мускулното ткиво.
- Благодарение на хормонот, калиумот и аминокиселините се доставуваат до клетките.
Флуктуациите во нивото на овој полипептиден хормон може да бидат придружени со главоболка, спонтана болка во гастроинтестиналниот тракт, состојба на спиење и запек. Во случај на дефект на панкреасот, се нарушува нормалното производство на инсулин.
Ниското или високото ниво на инсулин во крвта е аларм, треба навреме да ги разберете причините и да ги преземете потребните мерки за одржување на вашето здравје многу години.
Нормата за присуство на хормонот во крвта е од 5,5 до 10 μU / ml. Ова е просек. На празен стомак, неговото ниво е од 3 до 27 mcU / ml. Сепак, кај жени за време на бременоста, нормата на хормоналното ниво е малку повисока од 6-27 μU / ml. Овој индикатор е исто така зголемен кај постарите лица.

Треба да знаете: нивото на инсулин се мери само на празен стомак.По јадење, нејзиниот индикатор секогаш се зголемува. Таквиот тест на крв, кога некое лице јадеше наутро, нема да биде точно. После јадење, нивото на инсулин се зголемува за време на адолесценцијата. Во детството, не постои таква зависност во производството на хормонот.
Меѓу лекарите, исто така, се признава дека нивото од 11,5 μU / ml е веќе показател за предидијабетната состојба. Тоа е, се развива стекнат дијабетес.
Симптоми надвор од нападот
Тешко е да се следи болеста надвор од нападот. Манифестациите се минимизираат, престануваат, имаат исклучително ретка манифестација. Со инсулиноми за време на периодот на ремисија, се забележува следново:
- зголемен апетит или целосно отфрлање на храната,
- брзо зголемување на телесната тежина или, обратно, драматично слабеење,
- развој на парализа,
- болно / непријатност при движење на очното јаболко,
- оштетување на лицето нерв
- повреда на процесите на меморија,
- губење на професионални вештини и навики,
- недостаток на интерес за надворешни стимули,
- намалување на нивото на ментална активност.
Таквата состојба е полн со чести губење на свеста и кома. Ве молиме запомнете: болест која е придружена со чести долготрајни напади може да доведе до инвалидитет.
Инсулинот во крвта се зголеми
Што ќе се случи со здравјето на луѓето кога ќе се покачи инсулин? Шеќерот во крвта може привремено да биде нормален во таква ситуација. Јадењето само јаглени хидрати води до фактот дека панкреасот треба постојано да го одржува инсулинот на високо ниво. Но, со текот на времето, ткивата стануваат отпорни на хормонот, а жлездата ги осиромашува неговите ресурси. Нивото на инсулин почнува да паѓа.
Гликоза додека не помине во масните слоеви, гликогенот (неискористена енергија) се депонира во црниот дроб. Шеќерот во крвта не надминува норма, веднаш, за една недела или две. Овој процес е бавен. Зголемено ниво на хормон инсулин е исто толку неповолно како и намалениот. Со текот на времето некое лице се заканува со следниве болести:
- корорнарна срцева болест
- Алцхајмерова болест
- полицистичен јајник кај жени,
- еректилна дисфункција кај мажите,
- хипертензија (висок крвен притисок).

Ако се открие покачен крвен инсулин, што значи? Ова значи дека згрутчувањето на крвта не се раствора, крвниот притисок се зголемува, васкуларната еластичност е нарушена, а натриумот се задржува во бубрезите. Односно, здравствената состојба цело време се влошува. Според грубите проценки, ризикот од миокарден инфаркт се зголемува кај овие лица скоро 2 пати.
Знаци на зголемен инсулин
Откривање на отпорност на инсулин е најдобро што е можно порано. Додека телото не поминало во значителни патолошки процеси. Да каже дали инсулинот се зголемува во крвта или не, доволно е лекарот да ја испраша лицето и да открие дали ваквите проблеми му пречат:
- хроничен замор
- тешкотии во концентрирањето,
- висок крвен притисок
- се зголемува тежината
- мрсна кожа
- првут
- себореја.
Ако се најдат неколку од овие симптоми, тогаш веднаш треба да направите тест на крвта за глукоза. И ако од време на време пациентот е вознемирен од напади на хипогликемија (пад на шеќер, згора на тоа, остар), тогаш се пропишува посебна диета. Нивото на шеќер се одржува главно со раствор на гликоза.
Причини за зголемен инсулин. Инсулином
Важно е да се знае зошто крвниот инсулин е покачен. Причините можат да бидат различни. На пример:
- продолжена глад
- тежок физички напор,
- бременост
- земање на одредени лекови
- во исхраната има премногу храна богата со гликоза
- лоша функција на црниот дроб.
Сепак, понекогаш причината е продолжена неухранетост и доведување на нервниот систем до целосно исцрпување. Потоа ви треба долг одмор и добра исхрана, така што нивото на хормоните се враќа во нормала.
И, исто така, таквата аномалија е предизвикана од неоплазма во панкреасот, која се нарекува инсулином. Кај карциномот, нивото на инсулин е постојано покачено.И инсулинот е придружуван од други, позначајни, болни симптоми.
- Мускулна слабост.
- Трепет.
- Оштетување на видот.
- Нарушување на говорот.
- Тешка главоболка.
- Грчеви.
- Глад и ладна пот.
Симптомите се манифестираат главно во раните утрински часови. Ракот на панкреасот не се лекува. Туморот може да се искористи и да се следи само за да не се појават секундарни тумори во мозокот или црниот дроб.
Како да се намали нивото на инсулин?
Но, понекогаш се случува покачена покачена гликоза да се открие во анализата, додека крвниот инсулин е во целосна согласност со нормалните индикатори. Оваа анализа сугерира на појава на дијабетес. Седечки седечки ритам на животот доведува до зголемување на телесната тежина и метаболички синдром. Тие се нарекуваат ендокринолози со низа фактори на предијабетична состојба.
Неприфаќањето на инсулин на телото се нарекува отпорност на инсулин. Ова е прв чекор кон метаболички синдром. Токму овој механизам започнува кога се зема премногу слатка храна, а телото се навикнува на високи нивоа на инсулин. Потоа, и покрај фактот дека панкреасот произведува повеќе полипептиден хормон, гликозата не се апсорбира од телото како што треба. Ова доведува до дебелина. Но, понекогаш ова се должи на отфрлање на фруктоза од наследни причини.
За да го спречите процесот на "блокирање" на инсулин, треба да му помогнете на организмот. Гликозата мора да влезе во мускулите, метаболизмот се активира, а тежината се враќа во нормала. Во исто време, нивото на половите хормони е нормализирано. Тоа е, треба да се занимавате со спорт и да преминете на здрава храна која одговара на вашиот тен и животен стил.
Спуштен инсулин. Дијабетес
Намалениот инсулин предизвикува постепено зголемување на шеќерот во крвта. Клетките не можат да преработат гликоза што доаѓа со храна. Оваа ситуација е многу опасна. Зголемувањето на нивото на шеќер е лесно да се забележи. Симптоми кои го придружуваат недостаток на гликоза вклучуваат:
- честото дишење
- оштетување на видот
- губење на апетитот
- понекогаш загрижени за повраќање и болка во стомакот.
Многу ниско ниво на ваков важен хормон се карактеризира со следниве фактори:
- Постои силна глад.
- Загрижени за неразумната вознемиреност.
- Се чувствувам жеден.
- Температурата се зголемува и се ослободува потта.
Нарушеното производство на инсулин на крајот доведува до дијабетес тип 1.

Таквиот дијабетес се развива кај деца и млади, честопати по некои заболувања. Во овој случај, апсолутно е неопходно постојано да се следи нивото на гликоза со употреба на глукометар.
Дијабетична невропатија. Последица од дијабетес
Бидејќи инсулинот го зголемува нивото на гликоза во крвта, функционирањето на нервниот систем е нарушено со текот на времето. После 10-15 години упорно висок шеќер во крвта, започнува дијабетична невропатија. Поделена е во неколку типа: автономна, периферна и фокусна. Најчесто, дијабетичарите се придружени со знаци на периферна невропатија. Тие се како што следува:
- намалена чувствителност или вкочанетост на екстремитетите,
- повреда на координацијата
- губење на рамнотежа
- пецкање, вкочанетост и болка во екстремитетите (обично во стапалата).
За да спречите понатамошен развој на невропатија, треба постојано да донирате крв за анализа и да го следите нивото на шеќер. Престанување од пушење и алкохол е задолжително.
Се разбира, болеста се јавува и од други причини - повреди, ефекти на токсични материи и други причини. Но, скоро секогаш стекнатиот дијабетес, кој полека се развива и постепено ги уништува wallsидовите на крвните садови и нервното ткиво, е причина за невропатија.
Други ефекти на дијабетес се глауком и нарушувања на циркулацијата. Циркулацијата на крвта се намалува сè додека не се формираат чирови на екстремитетите, проследено со ампутација.
Третман на дијабетес
Според тестовите на крвта за шеќер, лекарот ќе ви го препише потребниот третман.Во дијабетес, чија причина е недоволна секреција на панкреасот (првиот тип), потребно е да се инјектира инсулин 2 пати на ден. Лекарот, исто така, пропишува диета во која недостасува сахароза, која мора да се набудува стабилно во текот на животот.

Па, дијабетес од втор вид е последица на стрес и неправилен, неактивен начин на живот, најчесто резултира во зголемен инсулин во крвта. Овој тип се нарекува дијабетес зависен од инсулин, се лекува со одредени лекови. Препорачливо е да пронајдете кој било спорт по ваша желба и да давате умерено вежбање на мускулите. Сепак, нивото на инсулин, исто така, треба да се проверува постојано и да се консултирате со лекар-ендокринолог.
Исхрана за дијабетичари
Основа за дијабетес е диетата. Тоа зависи од тоа колку е нивото на инсулин. Ако инсулинот во крвта е покачен, треба да се следат следниве препораки.
- Корисни млечни производи, но безмасно.
- Цели зрна.
- Риба со малку маснотии.
- Варени јајца, не повеќе од 3 парчиња. за 7 дена.
- Месото треба да се исфрли, особено премногу масно свинско месо.
Неопходно е да се јаде за време на строго распределени часови. Тогаш телото на време ќе ги произведе сите потребни дигестивни ензими.

Исто така е важно дека порциите се мали, но тогаш треба да јадете 5, па дури и 6 пати на ден.
Знаеме дека инсулинот го зголемува шеќерот во крвта, така што за оние кои страдаат од инсулин зависен вид дијабетес, диетата е построга. Во таква диета, сите калории мора строго да се пресметаат така што инсулинот е доволен за да се претвори секоја молекула на сахароза во енергија.
Lifeивотот без лоши навики е најдобрата превенција
Всушност, болест како дијабетес е речиси нетретирана. Во ретки случаи, може да се забележи подобрување на состојбата на пациентот. Во случај тој постојано да биде под надзор на лекарите.

Но, најверојатно, дури и со постојано следење на шеќерот, болеста ќе напредува и ќе резултира во карцинозен тумор или тешка дебелина, скратен здив и срцев удар.
Најдобро е почесто да одите на прошетка, да го заштитите вашиот нервен систем од прекумерен стрес со помош на физичка активност и радосен став кон животот. Умерена исхрана, без вишок маснотии, без брза храна ќе ви го продолжи животот и ќе ве спаси од многу болести. Не само од повреда на нивото на инсулин.
Дијабетесот и зголемувањето на притисокот ќе бидат нешто од минатото
Дијабетесот е причина за скоро 80% од сите удари и ампутации. 7 од 10 луѓе умираат како резултат на запушените артерии на срцето или мозокот. Речиси во сите случаи, причината за овој ужасен крај е иста - висок шеќер во крвта.
Шеќерот може и треба да се сруши, во спротивно ништо. Но, ова не ја лекува самата болест, туку помага само да се бори против истрагата, а не причината за болеста.
Единствениот лек кој официјално се препорачува за третман на дијабетес и го користат и ендокринолозите во нивната работа е овој.
Ефективноста на лекот, пресметана според стандардниот метод (бројот на пациенти кои закрепнале во вкупниот број на пациенти во групата од 100 лица кои биле подложени на третман) била:
- Нормализација на шеќерот - 95%
- Елиминација на тромбоза на вените - 70%
- Елиминација на силно чукање на срцето - 90%
- Ослободете се од високиот крвен притисок - 92%
- Зајакнување на денот, подобрување на спиењето во текот на ноќта - 97%
Производителите не се трговска организација и се финансираат со државна поддршка. Затоа, сега секој жител има можност.
Овој тумор е редок, едно лице од 1,25 милиони се разболува. Најчесто тоа е мал, до 2 см, кој се наоѓа во панкреасот. Во 1% од случаите, инсулиномот може да се наоѓа на theидот на желудникот, дуоденумот, на слезината, црниот дроб.
Тумор со дијаметар од само половина сантиметар е способен да произведе таква количина на инсулин што ќе предизвика пад на гликозата под нормалата. Во исто време, прилично е тешко да се открие, особено со атипична локализација.
Возрасните лица на работна возраст најчесто се погодени од инсулинном, жените имаат 1,5 пати поголема веројатност.
Најчесто, бенигните инсулиноми (код на МКБ-10: Д13,7), по надминување на големината од 2,5 см, само 15 проценти од неоплазмите почнуваат да покажуваат знаци на малигни процес (код C25.4).
Зошто се развива и како
Причините за развој на инсулиноми не се точно познати. Се прават претпоставки за присуство на наследна предиспозиција за патолошки раст на клетките, за единечни неуспеси во адаптивните механизми на телото, но овие хипотези сè уште немаат научна потврда. Само здружение на инсулиноми со повеќекратна ендокрина аденоматоза, ретка генетска болест во која се развиваат тумори кои лачат хормони, е точно утврдено. Кај 80% од пациентите, лезии се забележани во панкреасот.
Инсулиномите можат да имаат каква било структура, а често и областите во истиот тумор исто така се разликуваат. Ова се должи на различната способност на инсулин да произведува, складира и лачи инсулин. Покрај бета клетките, туморот може да содржи и други панкреасни клетки, атипични и функционално неактивни. Половина од неоплазмите, покрај инсулинот, се способни за производство на други хормони - панкреасниот полипептид, глукагон, гастрин.
Се смета дека помалку активни инсулиноми се поголеми и поверојатно ќе станат малигни. Можеби ова се должи на помалку сериозни симптоми и доцно откривање на болеста. Фреквенцијата на хипогликемија и стапката на зголемување на симптомите се директно поврзани со активност на туморот.

Автономниот нервен систем страда од недостаток на гликоза во крвта, функционирањето на централниот е нарушено. Периодично, нискиот шеќер во крвта има влијание врз повисока нервна активност, вклучително и размислување и свест. Тоа е оштетување на церебралниот кортекс што честопати се поврзува со несоодветно однесување на пациенти со инсулином. Метаболички нарушувања доведуваат до оштетување на theидовите на крвните садови, што предизвикува развој на едем на мозокот и се формираат згрутчување на крвта.
Знаци и симптоми на инсулином
Инсулиномот произведува инсулин постојано и го турка надвор од себе со одредена фреквенција, така што епизодните напади на акутна хипогликемија се заменуваат со релативно затишје.
Исто така, сериозноста на симптомите на инсулином е под влијание на:
- Карактеристики исхрана. Фановите на слатки ќе чувствуваат проблеми во телото подоцна отколку приврзаниците на протеини храна.
- Индивидуална чувствителност на инсулин: некои луѓе ја губат свеста со шеќер во крвта помала од 2,5 mmol / l, други издржуваат такво намалување нормално.
- Составот на хормоните што туморот ги произведува. Со голема количина глукагон, симптомите ќе се појават подоцна.
- Активност на тумор. Колку повеќе хормон се ослободува, толку се посветли знаците.
Симптомите на било кој инсулинном се должат на два спротивни процеси:
- Ослободување на инсулин и, како резултат на тоа, акутна хипогликемија.
- Производството од страна на телото како одговор на вишок на инсулин на неговите антагонисти, хормони, противници. Овие се катехоламини - адреналин, допамин, норепинефрин.
| Причина за симптоми | Време на појава | Манифестации |
| Хипогликемија | Веднаш по објавувањето на инсулином, друг дел од инсулин. | Глад, гнев или солзеност, несоодветно однесување, нарушувања во меморијата до амнезија, заматен вид, дремливост, вкочанетост или пецкање, почесто во прстите и прстите. |
| Вишок катехоламини | После хипогликемија, таа опстојува некое време после јадење. | Страв, внатрешно треперење, прекумерно потење, палпитации, слабост, главоболка, чувство на недостаток на кислород. |
| Оштетување на нервниот систем како резултат на хронична хипогликемија | Најдобро се гледа во периоди на релативна благосостојба. | Намалена способност за работа, рамнодушност кон претходно интересни работи, губење на способност да се направи добра работа, тешкотии во учењето, нарушена ерекција кај мажите, асиметрија на лицето, поедноставени изрази на лицето, болка во грлото. |
Најчесто, нападите се забележуваат наутро на празен стомак, по физички напор или психо-емоционален стрес, кај жени - пред менструацијата.

Нападите на хипогликемија брзо запрени со внесот на гликоза, затоа, телото првенствено реагира на намалување на шеќерот со напад на акутен глад. Повеќето пациенти несвесно го зголемуваат внесот на шеќер или слатки и почнуваат да јадат почесто. Остра патолошка желба за слатки без други симптоми може да се објасни со мал или неактивен инсулинном. Како резултат на повреда на диетата, тежината почнува да расте.
Мал дел од пациентите се однесуваат на спротивен начин - тие почнуваат да чувствуваат аверзија кон храната, многу губат телесна тежина, мораат да вклучуваат корекција на исцрпеност во нивниот план за лекување.
Дијагностички мерки
Поради живописни невролошки знаци, инсулинот често се грешува со други болести. Епилепсија, хеморагии и згрутчување на крвта во мозокот, вегетоваскуларна дистонија, психози можат погрешно да се дијагностицираат. Надлежен лекар со осомничен инсулин спроведува неколку лабораториски тестови, а потоа ја потврдува наводната дијагноза со визуелни методи.
Кај здравите луѓе, долната граница на шеќер по осум часа глад е 4,1 mmol / L, по ден се спушта на 3,3, на три - до 3 mmol / L, а кај жените намалувањето е малку поголемо отколку кај мажите. Кај пациенти со инсулином, шеќерот се спушта на 3,3 за 10 часа, а акутната хипогликемија со сериозни симптоми веќе се развива за еден ден.
Врз основа на овие податоци, хипогликемијата се провоцира за дијагностицирање на инсулиноми. Претставува тридневен пост во болница, во која е дозволена само вода. Тест за инсулин и глукоза се прави на секои 6 часа. Кога шеќерот се спушти на 3 mmol / L, периодите помеѓу анализите се скратуваат. Тестот запира кога шеќерот паѓа на 2,7 и се појавуваат симптоми на хипогликемија. Тие се запрени со инјекција на глукоза. Во просек, провокацијата завршува по 14 часа. Ако пациентот трае 3 дена без последици, тој нема инсулинном.
Од голема важност во дијагнозата е определувањето на проинсулин. Тоа е инсулин претходник произведен од бета клетки. После напуштањето на нив, молекулот проинсулин се распаѓа во Ц-пептид и инсулин. Нормално, процентот на проинсулин во вкупната количина на инсулин е помал од 22%. Со бенигнен инсулином, овој индикатор е повисок од 24%, малигни - повеќе од 40%.
Анализата на Ц-пептид ја вршат пациенти со сомнителни ментални нарушувања. Така, случаите на администрација на инсулин со инјекција се пресметуваат без рецепт на лекар. Препаратите за инсулин не содржат Ц-пептид.
Дијагностицирање на локацијата на инсулиномите во панкреасот се прави со употреба на методи за сликање, нивната ефикасност е над 90%.
 Доктор по медицински науки, раководител на Институтот за дијабетологија - Татјана Јаковлева
Доктор по медицински науки, раководител на Институтот за дијабетологија - Татјана Јаковлева
Јас студирам дијабетес многу години. Страшно е кога толку многу луѓе умираат, а уште повеќе стануваат онеспособени како резултат на дијабетес.
Јас побрзав да ја кажам добрата вест - Центарот за ендокринолошки истражувања на Руската академија за медицински науки успеа да развие лек кој целосно лекува дијабетес мелитус. Во моментот, ефективноста на оваа дрога се приближува до 98%.
Друга добра вест: Министерството за здравство донесе посвојување кое ја компензира високата цена на лекот. Во Русија, дијабетичари до 6 март (вклучително) може да го добие - За само 147 рубли!
- Ангиографија - најефикасен метод. Со нејзина помош, откриена е акумулација на садови кои обезбедуваат снабдување со крв на туморот. По големината на артеријата за хранење и мрежата на мали садови, може да се процени локализацијата и дијаметарот на неоплазмата.
- Ендоскопска ултрасонографија - ви овозможува да откриете 93% од постојните тумори.
- Компјутерска томографија - открива тумор на панкреасот во 50% од случаите.
- Ултразвучни прегледи - ефикасен само во отсуство на вишок тежина.
Тие се обидуваат да го отстранат инсулинот што е можно поскоро, веднаш по дијагнозата. Цело време пред операцијата, пациентот прима гликоза во храна или интравенозно. Ако туморот е малиген, хемотерапија е неопходна по операцијата.
Хирургија
Најчесто, инсулиномот се наоѓа на површината на панкреасот, има јасни рабови и карактеристична црвено-кафеава боја, па затоа е лесно да се отстрани без да се оштети органот. Ако инсулиномот во внатрешноста на панкреасот е премногу мал, има атипична структура, лекарот може да не го открие за време на операцијата, дури и ако локацијата за време на дијагнозата е утврдена. Во овој случај, интервенцијата е запрена и издвоена за некое време, сè додека туморот не расте и може да се отстрани. Во тоа време, се спроведува конзервативен третман за да се спречи хипогликемија и нарушена нервна активност.

Со втора операција, тие повторно се обидуваат да детектираат инсулин, и ако тоа не успее, со туморот отстранете дел од панкреасот или црниот дроб. Ако има инсулинном со метастази, исто така, треба да извршите ресекција на дел од органот со цел да го минимизирате ткивото на туморот.
Конзервативен третман
Симптоматскиот третман на инсулиноми во тек на операцијата е диета со висок шеќер. Предност се дава на производи со, чија асимилација обезбедува униформа проток на гликоза во крвта. Епизодите на акутна хипогликемија престануваат со брзи јаглехидрати, обично сокови со додаден шеќер. Ако се појави тешка хипогликемија со нарушена свест, пациентот се инјектира гликоза интравенозно.
Ако, заради здравствената состојба на пациентот, операцијата е одложена или воопшто е невозможна, се препишуваат фенитоин и диазоксид. Првиот лек е антиепилептичен лек, вториот се користи како вазодилататор за хипертензивни кризи. Комбинирањето на овие лекови е вообичаен несакан ефект. Користејќи го овој недостаток на добро, можете да ја задржите гликозата во крвта на ниво близу до нормалното со години. Диуретиците се препишуваат во исто време со диазоксид, бидејќи ја задржуваат течноста во ткивата.
Активноста на мали тумори на панкреасот може да се намали со употреба на верапамил и пропраналол, кои можат да го инхибираат секрецијата на инсулин. Окротиотидот се користи за лекување на малигни инсулиноми, го спречува ослободувањето на хормонот и значително ја подобрува состојбата на пациентот.
Хемотерапија
Хемотерапија е неопходна ако туморот е малиген. Стрептозоцинот се користи во комбинација со флуороурацил, 60% од пациентите се чувствителни на нив, а 50% имаат целосна ремисија. Текот на третманот трае 5 дена, тие ќе треба да се повторуваат на секои 6 недели. Лекот има токсичен ефект врз црниот дроб и бубрезите, затоа, во интервалите помеѓу курсевите, се пропишани лекови за да ги поддржат.
Што да очекувате од болеста
По операцијата, нивото на инсулин брзо се намалува, се зголемува гликозата во крвта. Ако туморот се открие на време и целосно се отстрани, 96% од пациентите се опоравуваат. Најдобар исход е со мали бенигни тумори. Ефективноста на третманот на малигниот инсулин е 65%. Релапси се јавуваат во 10% од случаите.
Со мали промени во централниот нервен систем, телото се справува самостојно, тие се регресираат за неколку месеци. Тешко оштетување на нервите, органските промени во мозокот се неповратни.
Бидете сигурни да научите! Дали мислите дека доживотната администрација на апчиња и инсулин е единствениот начин да се задржи шеќерот под контрола? Не е точно! Можете да го потврдите ова сами со тоа што ќе започнете да го користите.
Инсулином на панкреасот се дефинира како активен хормонален тумор во соодветниот орган. Најчесто, тоа е бенигна.Специјалистите посочуваат дека процентот на развој на малигниот инсулином е 15 проценти. Симптомите на болеста можат да бидат разновидни. Манифестацијата на туморот е под влијание на: нивото на развој, степенот на заштита на телото, индивидуалните карактеристики на пациентот, надворешни / внатрешни фактори.
Инсулиномот го има овој изглед.