Дијабетична ретинопатија
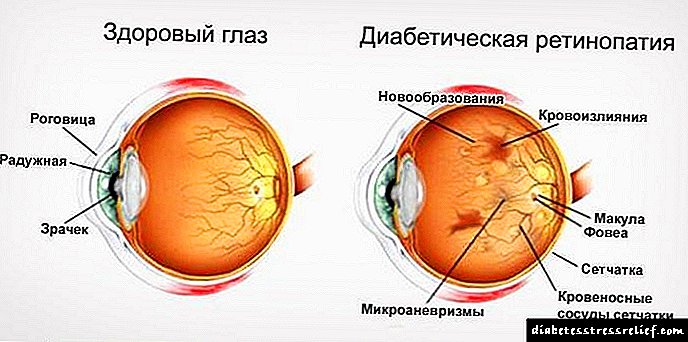
Дијабетична ретинопатија е болест во која ретинските садови страдаат од дијабетес. Главниот симптом на болеста е нагло намалување на видот. 90% од луѓето со дијабетес имаат сериозни проблеми со видот.
Ретинопатија се појавува асимптоматски, па затоа луѓето треба да контактираат не само со ендокринолог, туку и со офталмолог. Ова ќе им помогне да го задржат видот.
Третманот на болеста во раните фази може да биде конзервативен, со употреба на капки за очи или лекови. Во тешки случаи, се користи ласер или операција. Во овој напис ќе зборуваме за дијабетична ретинопатија, нејзините причини, етиологија и ефективни методи на лекување.
Дијабетична ретинопатија
Главните причини за лезијата се васкуларни промени (зголемена пропустливост и раст на новоформираните садови на мрежницата).
Превенцијата и третманот на дијабетична ретинопатија се спроведуваат, како по правило, од двајца специјалисти - офталмолог и ендокринолог. Вклучува употреба на системски лекови (инсулинска терапија, антиоксиданти, ангиопротектори) и локален третман - капки за очи и ласерска интервенција.
Патолошки процеси кои се случуваат во телото под влијание на дијабетес имаат погубно влијание врз васкуларниот систем. Кога станува збор за очи, скоро 90% од пациентите имаат сериозни проблеми со видот и т.н. дијабетична ретинопатија.
Главната карактеристика на оваа болест е асимптоматскиот почеток и неповратното оштетување на окуларниот апарат, кои се една од главните причини за губење на видот кај луѓето на работна возраст.
- Не-пролиферативно.
- Препролиферативно.
- Пролиферативен.
Не-пролиферативно кршење на мрежницата и рожницата е почетната фаза на развој на патолошкиот процес. Концентрацијата на шеќер во крвта на дијабетичар се зголемува, што подразбира оштетување на садовите на мрежницата на окото, поради ова, нивото на пропустливост на theидовите на мрежните мрежни садови се зголемува, што ги прави ранливи и кревки.
Слабеењето на рожницата и мрежницата предизвикува точка интраокуларни хеморагии, наспроти позадината на кои се зголемуваат микроануризмите. Тенките wallsидови на крвните садови ја минуваат течната фракција на крв во мрежницата на окото, а црвенилото се појавува во близина на рожницата, што предизвикува едем на мрежницата.
Во случај кога истечената фракција продира во централниот дел на мрежницата, се појавува макуларен едем. За оваа фаза, карактеристичен е долгорочен, асимптоматски курс, во отсуство на какви било промени во видот.
Препролиферативна дијабетична ретинопатија е втора фаза на болеста која му претходи на развој на пролиферативна ретинопатија. Дијагностициран релативно ретко, кај околу 5-7% од сите клинички случаи на дијабетес.
Ризикот од развој на оваа фаза на болеста е најмногу изложен на пациенти кои имаат блискост, оклузија на каротидните артерии, атрофија на оптички нерви Симптомите на окулниот фундус стануваат поизразени, нивото на намалување на визуелната острина е умерено.
Во оваа фаза, пациентот се подложува на кислородно гладување на мрежницата, предизвикано од повреда на оклузија на артериоли, може да се појави хеморагичен срцев удар на мрежницата, постои лезија на вените.
Клетките „гладни“ лачат специјални вазопролиферативни супстанции кои предизвикуваат раст на новоформираните садови (неоваскуларизација). Како по правило, неоваскуларизацијата врши заштитни функции во телото. На пример, со повреди, ова го забрзува заздравувањето на површината на раната, по трансплантацијата - до нејзино добро засадување.
Макуларен едем кај дијабетес е патолошка промена во централните делови на мрежницата. Оваа компликација не доведува до целосно слепило, но може да предизвика делумно губење на видот (пациентот има одредени потешкотии во процесот на читање, малите предмети стануваат тешки за гледање).
Макуларен едем е една од манифестациите на пролиферативна дијабетична ретинопатија, но понекогаш може да се појави и со минимални знаци на не-пролиферативна дијабетична ретинопатија. Појавата на макуларен едем може да се појави без оштетување на видот.
Зошто болеста е опасна за окото?
Во секој случај, хипергликемија, односно зголемување на шеќерот во крвта, негативно влијае на клетките, вклучително и на васкуларниот wallид.
Станува помалку издржливо - крвта и плазмата слободно влегуваат во меѓуклеточниот простор, згрутчување на крвта лесно се формираат на оштетениот ендотел. Првично, дијабетесот влијае на малите садови, така што мрежните вени и артериите не се исклучок.
Како тоа влијае на видот?
Во почетните фази, падот на визуелните функции може да не се појави. Се разбира, мрежницата - најтенокото нервно ткиво - е многу чувствителна на прекини во снабдувањето со крв, но компензаторните механизми, како и привремената поволна состојба во централниот, макуларен регион, обезбедуваат прифатлив вид.
Кога истекува крв од изменетите садови, делови од мрежницата завршуваат под хеморагии или губат исхрана (делумна тромбоза).
Околу тогаш, ќе се појават првите симптоми на болеста:
- „Лета“ пред очите,
- замаглување на сликата
- искривување на линиите.
Поопасни знаци се нагло опаѓање на видот, појава на трепки (молња), истовремено исчезнување на одреден сегмент во видното поле (наметнување на „обвивката“). Понекогаш ваквите феномени укажуваат на развој на одвојување на мрежницата
Фактори на ризик
Со какви било утврдени прекршувања, подобро е да се грижи за превенција и третман на симптоми на анксиозност однапред. Заканата за видот се зголемува доколку се присутни дополнителни негативни фактори.
Што ги зголемува шансите за манифестација на болеста:
- Неконтролирани шила во шеќерот во крвта
- Висок крвен притисок
- Пушење и други лоши навики,
- Патологија на бубрезите и црниот дроб
- Бременост и период на хранење на бебето,
- Промени поврзани со возраста во телото,
- Генетска предиспозиција.
Времетраењето на дијабетес, исто така, влијае на манифестацијата на болеста. Се верува дека проблемите со видот се појавуваат приближно 15 до 20 години по дијагностицирањето, но може да има исклучоци.
Во адолесценцијата, кога хормонална нерамнотежа, исто така, се придава на симптомите на дијабетес, развојот на дијабетична ретинопатија може да се појави за неколку месеци. Ова е многу алармантен знак, затоа што во таква ситуација, дури и со постојана терапија за набудување и одржување, ризикот од слепило во зрелоста е голем.
Дијабетес мелитус
Дијабетес мелитус неодамна стана сè почеста болест. Дијабетесот влијае на возрасните и децата.
Лекарите асоцираат на зголемување на бројот на пациенти со дијабетес со фактот дека во современото општество, особено во големите градови, факторите на ризик за оваа болест се многу чести:
- неповолна околина
- прекумерна тежина
- неухранетост
- ограничена физичка активност
- „Седентарен“ начин на живот
- стрес
- хроничен замор.
Според експертите, бројот на луѓе со дијабетес може да достигне критично ниво до 2025 година - 300 милиони луѓе, што е околу 5% од светската популација.
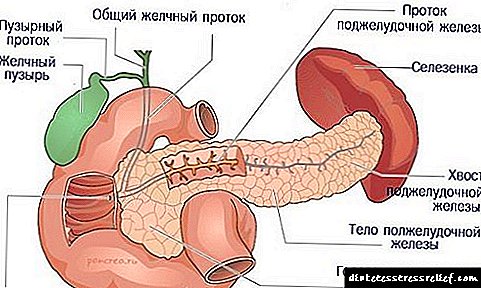
Дијабетес мелитус се манифестира со висок шеќер во крвта. Нормално, клетките на панкреасот (бета клетките) произведуваат инсулин - хормон кој го регулира метаболизмот, особено шеќерот (гликозата) во крвта, како и мастите и протеините.
Кај дијабетес мелитус, поради недоволно производство на инсулин, се случуваат метаболички нарушувања и се зголемува шеќерот во крвта. И, како што знаете, тоа е шеќер што е неопходно за нормално функционирање на клетките на телото.
Недостаток на инсулин кај дијабетес мелитус не само што ги гладува клетките на организмот, туку и доведува до зголемување на непродадениот шеќер во крвта. За возврат, вишокот шеќер доведува до нарушен метаболизам на мастите и акумулација на холестерол во крвта, формирање на плаки на садовите.
Оваа состојба доведува до фактот дека луменот на садовите постепено се стеснува, а протокот на крв во ткивата се забавува додека не се запре целосно. Кај дијабетес мелитус, најранливи се срцето, очите, визуелниот апарат, садовите на нозете и бубрезите.
Дијабетичната ретинопатија обично се развива по 5-10 години од почетокот на дијабетесот кај луѓето. Кај дијабетес мелитус тип I (зависен од инсулин), дијабетичната ретинопатија е брза и пролиферативната дијабетична ретинопатија се јавува доста брзо.
Причини за дијабетес:
- Наследна предиспозиција
- Прекумерна тежина.
- Некои болести кои резултираат со оштетување на бета клетките кои произведуваат инсулин. Овие се панкреасни заболувања - панкреатитис, рак на панкреасот, болести на други ендокрини жлезди.
- Вирусни инфекции (рубеола, сипаници, епидемски хепатитис и некои други болести, вклучувајќи грип). Овие инфекции делуваат како предизвикувачи на лицата кои се изложени на ризик.
- Нервен стрес. Луѓето изложени на ризик треба да избегнуваат нервен и емотивен стрес.
- Возраст. Со зголемување на возраста на секои десет години, веројатноста за развој на дијабетес се дуплира.
Покрај постојаното чувство на слабост и замор, брз замор, вртоглавица и други симптоми, дијабетесот значително го зголемува ризикот од развој на катаракта и глауком, како и оштетување на мрежницата. Една таква манифестација на дијабетес е дијабетична ретинопатија.
Причини за дијабетична ретинопатија
Накратко објаснување на суштината на процесот што доведува до формирање на болеста е многу едноставно. Промените во метаболичките процеси што доведуваат до дијабетес имаат негативен ефект врз снабдувањето со крв во окуларниот апарат. Микропросторите на окото се затнат, што доведува до зголемување на притисокот и пробивање на theидовите.
Покрај тоа, странските супстанции од крвните садови можат да влезат во мрежницата, бидејќи природната заштитна бариера во дијабетес почнува да ја исполнува својата функција полошо. Идовите на крвните садови постепено се исцедуваат и ја губат својата еластичност, што го зголемува ризикот од крварење и патолошко оштетување на видот.
Дијабетично оштетување на мрежницата и рожницата на окото делува како специфична, доцна појавува компликација на дијабетес мелитус, приближно 90% од пациентите во овој случај имаат оштетување на видот.
Природата на патологијата е класифицирана како постојано напредува, додека поразот на рожницата и мрежницата во првите фази се одвива без видливи симптоми. Постепено, пациентот почнува да забележува мала матност на сликата, пред очите се појавуваат дамки и превез, што е предизвикано од нарушувања на површинскиот слој на окото - рожницата.
Со текот на времето, главниот симптом се засилува, видот се намалува нагло и целокупното слепило постепено се вметнува.
Новоформираните садови на мрежницата се многу кревки. Тие имаат тенки wallsидови, кои се состојат од еден слој на клетки, растат брзо, се карактеризираат со брза трансфузија на крвната плазма, зголемена кршливост. Токму оваа кршливост доведува до појава на хеморагии во рамките на окото со различна тежина.
За жал, тешките случаи на хемофталмус не се единствената причина за губење на видот. Исто така, развојот на слепило е предизвикан од протеински фракции на крвната плазма што се одвива од новоформираните садови, вклучително и процеси на лузни на мрежницата, стаклестото тело и оштетување на рожницата.
Непрестајната контракција на фиброваскуларните формации локализирани во диск на оптичкиот нерв и во временските васкуларни аркади предизвикува појава на разделување на влечење на мрежницата, која се шири во макуларниот регион и влијае на централниот вид.
Ова, на крајот на краиштата, станува одлучувачки фактор во појавата на регататоген ретинален одвој, што го провоцира развојот на рубиозата на ирисот. Интензивно се одвива од новоформираните садови, крвната плазма го блокира одливот на интраокуларна течност, што доведува до развој на секундарниот неоваскуларен глауком.
Таквиот патогенетски ланец е многу произволен и го опишува само најнеповолното сценарио. Се разбира, текот на пролиферативната дијабетична ретинопатија не завршува секогаш во слепило.
Во која било фаза, нејзината прогресија одеднаш може да престане спонтано. И, иако во овој случај, како по правило, се развива губење на видот, процесот на оштетување на останатите визуелни функции е значително забавен.
Дали дијабетичарите можат да спречат слепило?
Најголемиот дел од пациентите кои страдаат од дијабетес долго време имаат лезии на рожницата на окото и нејзината мрежница, што може да има различни степени на сериозност.
Така, експертите утврдиле дека приближно 15% од пациентите дијагностицирани со дијабетес мелитус имаат благи симптоми на дијабетична ретинопатија, со времетраење на болест повеќе од пет години, скоро 29% од пациентите имаат симптоми, 50% од пациентите со болест траење од 10 до 15 години.
Следи дека колку подолго лицето е болно со дијабетес, толку е поголем ризикот од губење на видот.
Исто така, поврзани фактори, како што се:
- постојан пораст на крвниот притисок и концентрацијата на шеќер во крвта,
- нарушена бубрежна функција,
- повреда на односот на липидите во крвта,
- зголемување на висцералната масна маса,
- нарушен метаболизам,
- дебелина од различни степени,
- генетска предиспозиција
- период на бременост
- лоши навики
- лезии на рожницата на окото.
Сепак, редовното следење на шеќерот во крвта, следење на одредена диета и здрав начин на живот, земање витамини и минерални комплекси за видување, специјално создадени за пациенти со дијабетес (Антотијан Форте и други) може да го намалат ризикот од слепило од компликации на дијабетес.
Најефективната превенција од губење на видот е точно почитување на фреквенцијата на испитување на пациент со дијабетес од офталмолог и ендокринолог, по нивните препораки.
Најголемата опасност што ја носи болеста е продолжен тек без симптоми. Во првата фаза, практично не се чувствува намалување на нивото на видот, единствено што пациентот може да обрне внимание е макуларен едем на мрежницата, кој се манифестира во форма на недостаток на јасност на сликата, што често се случува со лезии на рожницата.
На пациентот му станува тешко да чита и работи со мали детали, што честопати им се припишува на општ умор или малаксаност.
Главниот симптом на оштетување на мрежницата се манифестира само со екстензивно крварење во стаклестото тело, што за пациент со дијабетична ретинопатија се чувствува во форма на постепено или нагло намалување на визуелната острина.
Интрокуларните хеморагии обично се придружени со појава на лебдечки темни дамки и превез пред окото, која по некое време може да исчезне без трага. Масивните крварења доведуваат до целосно губење на видот.
Знак на макуларен едем е исто така чувство на превез пред очите. Покрај тоа, тешко е да се прочита или изведува работа одблизу.
Првичната фаза на болеста се карактеризира со асимптоматска манифестација, што ја комплицира дијагнозата и навремено лекување.Обично поплаките за влошување на визуелната функција доаѓаат во втората или третата фаза, кога уништувањето достигна значителна скала.
Главните знаци на ретинопатија:
- Заматен вид, особено во предниот регион,
- Појавата на „муви“ пред очите,
- Витурозно забележување
- Тешкотии во читањето
- Голем умор и болка во очите,
- Превез или сенка што се меша со нормалниот вид.
- Присуството на еден или повеќе симптоми може да укаже на сериозни проблеми со видот.
Во овој случај, дефинитивно треба да посетите лекар - офталмолог. Ако постои сомневање за развој на дијабетична ретинопатија, подобро е да изберете тесен специјалист - офталмолог - ретинолог. Таквиот лекар е специјализиран за пациенти дијагностицирани со дијабетес мелитус и ќе помогне точно да се утврди природата на промените.
Дијагностика
Најчесто, дијабетес мелитус придонесува за развој на патологии на очите, кардиоваскуларниот систем, бубрезите и нарушувања на снабдувањето со крв на долните екстремитети. Навремената идентификација на проблемите ќе помогне да се следи состојбата на пациентот и да се заштити од развој на ужасни компликации.
Како е студијата:
- Специјалистот спроведува преглед на области за преглед на периметар. Ова е неопходно за да се утврди состојбата на мрежницата во периферните области.
- Доколку е потребно, проверете со електрофизиолошки методи. Willе се утврди одржливоста на нервните клетки на мрежницата и визуелниот апарат.
- Тонометријата е мерење на интраокуларен притисок. Со зголемени стапки, ризикот од компликации се зголемува.
- Офталмоскопија е преглед на фундусот. Се изведува на специјален уред, безболна и брза процедура.
- Ултразвучно испитување на внатрешните површини на окото се спроведува доколку е потребно за да се утврди развојот на патологии на очното јаболко и скриено крварење. Често се испитуваат и садовите што го хранат окуларниот апарат.
- Томографијата за оптичка кохерентност е најефективниот начин за утврдување на структурата на визуелниот апарат. Ви овозможува да видите макуларен едем, што не се забележува при личен преглед со леќи.
За да се одржи визуелната функција долги години, пациентите со дијабетес треба да поминат превентивен медицински преглед најмалку на секои шест месеци. Ова ќе помогне да се утврди процесот што започна во раните фази и да се спречат сериозни патологии.
Пациентите со дијабетес мелитус се најмногу подложни на разни лезии на рожницата и мрежницата, тие треба постојано да се следат од офталмолог и да присуствуваат на редовни лекарски прегледи.
Тие исто така спроведуваат вакви дијагностички процедури:
- Визометрија - определување на визуелна острина според посебна табела,
- периметрија - ви овозможува да го одредите аголот на гледање на секое око, во присуство на оштетување на рожницата, како трн, видното поле ќе има помал агол од оној на здраво око,
- биомикроскопија на предниот ид на очното јаболко - неконтактивно дијагностицирање на лезии на мрежницата и рожницата со помош на прашкаста ламба,
- дијафаноскопија - ви овозможува да утврдите присуство на тумори на надворешните структури на рожницата и во внатрешноста на очното јаболко,
Во случај да се дијагностицира заситнување на рожницата на окото, леќи или стаклестото тело, студијата се изведува со ултразвук.
Превенцијата на компликации и спречувањето на слепило се заснова на рано дијагностицирање на лезии на рожницата, мрежницата и фундусот, што укажува на прогресија на дијабетична ретинопатија.
Третман со лекови
Рехабилитацијата на пациенти со дијабетична ретинопатија (ДР) останува еден од најрелевантните и навлегливи проблеми со офталмологијата. ДР е водечка причина за слепило кај возрасната популација.
Упатства за конзервативна терапија на ДР:
- Надомест на дијабетес и придружни системски метаболички нарушувања:
- метаболизам на јаглени хидрати
- крвен притисок (БП) (ренин - ангиотензин - блокатори на системот на алдостерон),
- метаболизам на липиди и протеини (витамини А, Б1, Б6, Б12, Б15, фенофибрати, анаболни стероиди),
- ретинална корекција на метаболизмот:
- антиоксидантна терапија
- активатори на метаболизмот на нервните ткива,
- инхибитори на алдоза редуктаза,
- блокатори на ангиогенеза,
- корекција на нарушувања на васкуларниот систем и реологија на крвта:
- засилувачи на реологија на крв
- вазодилататори,
- ангиопротектори
- агенси кои ја подобруваат состојбата на ендотелот и на подрумската мембрана на васкуларниот theид.
Оваа листа постојано се ажурира и ажурира. Вклучува и добро познати групи претставени со прилично широк спектар на лекови, како и нови, ветувачки области.
Безусловна основа за каков било третман на ДР (и конзервативен и хируршки) е компензација на дијабетес и поврзани метаболички нарушувања - протеини и липидни метаболизам.
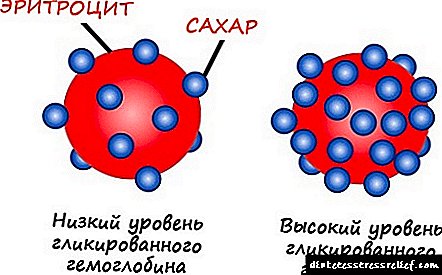
Основата за превенција и третман на ДР е оптималната компензација на метаболизмот на јаглени хидрати. Кај дијабетес тип 1, нивото на гликоза на гладно до 7,8 mmol / L се смета за прифатливо, а содржината на гликозилиран хемоглобин HbA1 е до 8,5–9,5%. Кај дијабетес тип 2, нивото на гликемија може да биде малку повисоко, земајќи ја предвид благосостојбата на пациентот.
Според резултатите од студијата EUCLID, употребата на АКЕ инхибиторот лизиноприл го намали ризикот за прогресија на ретинопатија за 2 пати и го намали бројот на нови случаи за 1/3 во рок од 2 години од набудувањето.
Покрај ефективноста на лизиноприл, се изучува ефективноста на употребата на други АКЕ инхибитори (каптоприл, фосиноприл, периндоприл и др.).
Исто така, за корекција на метаболизмот на липидите и протеините, голем број автори препорачуваат употреба на витамини А, Б1, Б6, Б12, Б15, фенофибрати и анаболни стероиди.
Познато е дека фенофибратите, покрај корекција на хипертриглицеридемија и мешана дислипидемија, можат да го инхибираат изразувањето на VEGF рецептори и неоваскуларизација, а исто така имаат антиоксидантна, антиинфламаторна и невропротективна активност.
Во раните фази на ДР, забележано е изразено активирање на липидна пероксидација, како резултат на што авторот добил позитивен ефект од употреба на токоферол (1200 мг на ден).
Позитивниот ефект беше прикажан со употреба на сложена антиоксидантна терапија - системска (алфа-токоферол) и локална (офталмолошки филм со лекови со емоксипин) и мексидолна терапија.
Клиничките резултати на неколку двојно слепи, плацебо контролирани студии во ДР го потврдија фармаколошкото дејство на сложената акција на Танакан во форма на подобрување во состојбата на мрежницата и зголемена визуелна острина.
- Активатори на метаболизмот на нервните ткива.
Од 1983 година, спроведени се голем број експериментални и клинички студии за употреба на биорегулатори на пептид во ДР. Биорегулаторите на пептид ги регулираат метаболните процеси во мрежницата, имаат антиагрегациони и хипокоагулациони ефекти и антиоксидантна активност.
Инхибитори на алдоза редуктаза. Употребата на инхибитори на алдоза редуктаза, ензим кој учествува во метаболизмот на гликоза преку полиол пат, со акумулација на сорбитол во клетки независни од инсулин, се чини дека ветува.
Во експериментални студии на животни, се покажа дека инхибиторите на алдоза редуктаза ја инхибираат дегенерацијата на перикитите за време на ретинопатија.
- Директни инхибитори на васкуларен ендотелијален фактор на раст (VEGF).
Употребата на директни инхибитори на васкуларен ендотелијален фактор на раст (VEGF) е уште една перспективна област во третманот на ДР. Како што е познато, VEGF факторот го активира патолошкиот раст на новоформираните садови, крварењето и ексудацијата од садовите на мрежницата.
Интраокуларна администрација на анти-VEGF факторот може да биде ефикасна во почетните фази на ДР и да го намали макуларниот едем или неоваскулацијата на ретината. Во моментов се достапни 4 анти-VEGF агенси: pegaptamib sodium, ranibizumab, bevacizumab, aflibercept.
Во моментов се препорачуваат вазодилататори да се користат различно и со претпазливост. Постои позитивно искуство со употреба на ксантинол никотинат за корекција на хемореолошки нарушувања кај ДР и норматотични и хипертонични типови на невроваскуларни реакции.
Средства што го зајакнуваат васкуларниот wallид, спречувајќи ја зголемената пропустливост, се прилично голема група меѓу лековите што се користат за лекување на ДР.
Од оваа група се користени рутин и неговите деривати, витамин Е, аскорбинска киселина и доксиум (калциум дибсилат). Со продолжена употреба на лекови од оваа група (4-8 месеци или повеќе), авторите забележале делумна ресорпција на крвавите на мрежницата.
Корекцијата на состојбата на ендотелот и на подрумската мембрана на васкуларниот wallид се чини дека е една од најперспективните насоки во однос на третманот на раните фази на ДР и спречувањето на прогресијата на оваа болест.
Во последниве години, има многу извештаи за употреба на лекот Sulodexide (Wessel Duet F, Alfa Wassermann) од групата гликозаминогличани (GAG), кој се состои од фракција слична на хепарин (80%) и дерматин-сулфат (20%) во третманот на ДР.
Сулодексид со ДР има комплексен ефект:
- изречена ангиопротективно - реставрација на електричното полнење на подрумската мембрана и интегритетот на васкуларниот wallид,
- антитромботични,
- фибринолитички,
- антихипертензивни.
Хируршки методи
Ласерската коагулација е помалку трауматска и многу ефикасна постапка. Во оваа фаза во развојот на медицината, ова е најдобрата опција за корекција на видот во дијабетична ретинопатија.
Постапката се спроведува со употреба на локален лек за анестезија во форма на капки, не бара внимателна подготовка и долг период на рехабилитација.
Стандардните препораки бараат претходен преглед, доколку е потребно, медицински третман по постапката и период на одмор по интервенцијата.
Постапката трае околу половина час, пациентот не чувствува болка и значителна непријатност. Во овој случај, хоспитализацијата на пациентот не е ниту потребна, бидејќи постапката се изведува на амбулантско основа.
Единствените недостатоци на ласерската коагулација се потрагата по добар специјалист и недоволната опрема на медицинските установи. Не секоја болница има таква опрема, така што жителите на оддалечените места ќе треба дополнително да ги земат предвид трошоците за патувањето.
Во некои случаи, ефективноста на ласерската коагулација може да биде недоволна, така што се користи алтернативен метод - хируршка операција. Се нарекува витректомија и се изведува под општа анестезија.
Неговата суштина е отстранување на оштетените мрежни мембрани, облачно стаклестото тело и васкуларна корекција. Исто така, се обновува и нормалната локација на мрежницата во очното јаболко и нормализацијата на васкуларната комуникација.
Периодот на рехабилитација трае неколку недели и бара постоперативен лек. Тие помагаат во олеснување на можното воспаление, спречуваат развој на постоперативни инфекции и компликации.
Изборот на соодветна постапка за корекција на видот за дијабетична ретинопатија се изведува според индивидуалните карактеристики на пациентот. треба да се напомене дека е невозможно да се постигне целосен лек, затоа, ваквите интервенции ги успоруваат патолошките процеси во окото.
Можеби за неколку години на пациентот повторно ќе му треба таква интервенција, па патувањата до офталмологот по успешна операција не се откажани.
Превенција
Долго постоечка хипергликемија. Постои мислење за важноста на имунолошкиот фактор во потеклото на ретинопатија.
Патогенеза
Патогенезата на дијабетична ретинопатија е комплексна. Водечката алка е нарушувања на микроциркулацијата поврзани со наследни структурни карактеристики на мрежните садови и метаболички промени придружени со дијабетес мелитус.
Кај дијабетес мелитус, крвно-мрежната бариера, која спречува навлегување на големи молекули од крвните садови во мрежницата, се пропустливи, што доведува до несакани супстанции кои влегуваат во мрежницата.
Во развојот на симптомите, се забележува одредена низа: вазодилатација → зголемен проток на крв → ендотелијално оштетување → запушени капилари → зголемена пропустливост → формирање на артериовенски шунтови и микроанауризми → неоваскуларизација → хеморагија → дегенерација и деорганизација.
Класификација
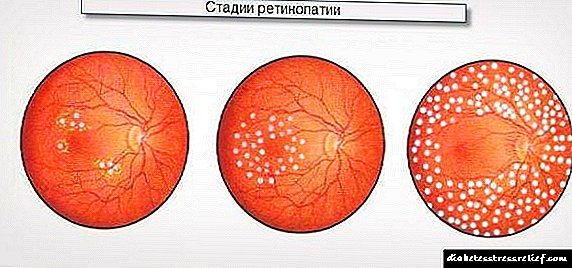
Во 1992 година, Кохнер Е. и Порта М. предложија класификација на СЗО за дијабетична ретинопатија, која сега е општо прифатена:
- Непролиферативна ретинопатија (дијабетична ретинопатија I) - се карактеризира со присуство во мрежницата на окото на патолошки промени во форма на микроануризми, хеморагии (во форма на мали точки или дамки од заоблена форма (има и испрекинати), темна боја, локализирана во централната зона на фундусот или долж големи вени во длабоки ретинални слоеви), ексудативни фокуси (локализирани во централниот дел на фундусот, жолта или бела боја со јасни или матни граници) и ретинален едем. Ретиналниот едем локализиран во централниот (макуларен) регион или долж големите крвни садови е важен елемент на не-пролиферативна дијабетична ретинопатија.
- Препролиферативна ретинопатија (дијабетична ретинопатија II) - се карактеризира со присуство на венски абнормалности (острина, мачење, присуство на јамки, удвојување и / или изразени флуктуации во калибар на крвните садови), голем број на цврсти и „памучни“ ексудати, интраретинални микроваскуларни аномалии (IRMA), многу големи ретинални хеморагии.
- Пролиферативна ретинопатија (дијабетична ретинопатија III) - се карактеризира со неоваскуларизација на оптичкиот диск и / или други делови на мрежницата, стаклести крварења, формирање на фиброзно ткиво во областа на предбрежни хеморагии. Новоформираните садови се многу тенки и кревки - често се појавуваат повторени крварења, што придонесува за одвојување на мрежницата. Новоформираните садови на ирисот на окото (рубеоза) честопати доведуваат до развој на секундарниот (рубезен) глауком.
Клиничка слика
Првичните фази на лезијата се карактеризираат со отсуство на симптоми на окото (намалена визуелна острина, болка и други). Губењето или намалувањето на визуелната острина е доцна симптом кој сигнализира далекусежен, неповратен процес (не занемарувајте го современиот планиран офталмолошки преглед).
Главната причина за губење на видот е дијабетична ретинопатија, различни манифестации на кои се откриени кај 80-90% од пациентите. Според академик А. Ефимов, во офталмолошка студија на 5.334 лица со дијабетес мелитус, ретинопатија со различна тежина е откриена кај 55,2% од пациентите (фаза I - 17,6%, фаза II - 28,1%, фаза III - кај 9,5%). Вкупната загуба на видот кај испитаниците е околу 2%.
Ретинопатија - оштетување на садовите на мрежницата. Главните „цели“ за структурни промени во мрежницата:
- артериоли - липогалин артериосклероза ("плазма васкулоза"), најпогодени се прекапиларните артериоли и капиларите во задниот регион на фундусот,
- вени - проширување и деформација,
- капилари - дилатација, зголемена пропустливост, локална блокада на капиларите, предизвикувајќи епикапиларен едем, дегенерација на периацити на интра-wallидови со ендотелијално размножување, задебелување на мембраните на подрумот, формирање на микроануризми, хеморагии, артериовенски шанти, неоваскуларизација и сл.
- отекување на влакна од striatum opticum, видливи како сиви области и дамки слични на облак, изразени ексудати, едем на оптички диск, атрофија и одвојување на мрежницата.





 Во почетните фази, дијабетичната ретинопатија не се манифестира на кој било начин. Пациентот не е загрижен. Затоа е толку важно за пациентите со дијабетес, без оглед на поплаките, редовно да посетуваат офталмолог.
Во почетните фази, дијабетичната ретинопатија не се манифестира на кој било начин. Пациентот не е загрижен. Затоа е толку важно за пациентите со дијабетес, без оглед на поплаките, редовно да посетуваат офталмолог. Главниот третман за дијабетична ретинопатија е ласерска коагулација на мрежницата. Овој ефект врз мрежницата со ласерски зрак, како резултат на што е како да е залепен на хориоидот на окото. Ласерската коагулација ви овозможува да ги "исклучите" новоформираните крвни садови од работа, да спречите одвојување на едемот и мрежницата и да ја намалите неговата исхемија. Се изведува со пролиферативна и некои случаи на препролиферативна ретинопатија.
Главниот третман за дијабетична ретинопатија е ласерска коагулација на мрежницата. Овој ефект врз мрежницата со ласерски зрак, како резултат на што е како да е залепен на хориоидот на окото. Ласерската коагулација ви овозможува да ги "исклучите" новоформираните крвни садови од работа, да спречите одвојување на едемот и мрежницата и да ја намалите неговата исхемија. Се изведува со пролиферативна и некои случаи на препролиферативна ретинопатија.