Сè за болести на главата
Претходно, кога не знаев ништо за овој индикатор, постојано имавме високи шеќери после јадење, а кога ќе работеа на инсулин, тие паѓаа под нормалата. Мислев дека краткиот инсулин не е доволен и сè додаде, и додаде.
Но, тогаш почнав да размислувам. Шеќерот се враќа на првобитното ниво, па дури и понизок, што значи дека има доволно инсулин, само храната го прегази инсулинот, а глукозата што брзо се апсорбира не беше апсорбирана од инјектираниот инсулин.
Но, тогаш, кога инсулинот ќе започне да работи, ќе ја апсорбира целата акумулирана гликоза во крвта, и ако внесете многу инсулин, тогаш може да се развие состојба на хипогликемија - низок крвен шеќер.
Има само еден заклучок - во овој случај, инсулин мора да се направи порано, неколку минути пред оброк
Кое време да се земе зависи од видот на инсулин. Едноставни човечки инсулини почнуваат да работат подоцна од ултраасортираните инсулински аналози. Инструкциите за едноставни инсулини велат дека тие почнуваат да дејствуваат 30 минути по инјекцијата. Ова е просечна вредност, за секое лице се случува поинаку, но овој индикатор може да се земе како упатство.
Инструкциите за ултрашорт инсулин велат дека тие започнуваат да работат 15 минути по инјекцијата. Тоа е од овие бројки што треба да ги градиме. Сега кога знаеме како треба да работи инсулин, можеме да избереме совршена изложеност.
Дури и правилно избраните дози на хормонот треба да се прилагодат:
- Регулирање на волумен со ултра кратко дејство на инсулин. Несоодветната администрација на лекот може да предизвика појава на постпадијална хипергликемија. За да се ослободите од оваа состојба, треба малку да ја зголемите дозата на хормонот.
- Прилагодувањето на почетниот волумен на лекот со продолжено дејство зависи од концентрацијата на глукоза наутро и навечер.
- Кога се појавува синдром Сомоџи, препорачливо е да се намали дозата на продолжен инсулин во вечерните часови за две единици.
- Ако уринализата покажува присуство на кетонски тела во него, треба да направите уште една инјекција на хормонот на изложеност на ултрашорт.
Корегираната администрирана доза на лекот е неопходна во зависност од степенот на физичка активност.
Важно е да се запамети дека за време на тренингот во салата, телото интензивно гори шеќер. Затоа, за време на часовите, почетната доза на инсулин мора да се смени, во спротивно, веројатно е непожелно предозирање.
За да се добие одреден ефект од употреба на инсулин, треба да го избере само личен лекар врз основа на индивидуални информации за здравствената состојба на пациентот. Лекарот треба јасно и јасно да му каже на дијабетичарот за болеста, правилата за администрирање на лекот, одржување на здрав начин на живот и можни компликации.
Ако, по инјекција на хормон на панкреасот од синтетичко потекло, нивото на шеќер останува високо, тогаш подобро е да се консултирате со вашиот лекар. Тој ќе слуша внимателно и ќе даде препораки за понатамошно дејствување.
Кои нијанси треба да се земат предвид при пресметување на дозата на инсулин?
Дури и правилно избраните дози на лек бараат некои прилагодувања во зависност од влијанието на различни фактори.
Главните точки на кои треба да се обрне внимание, така што инсулинот навистина го носи вистинскиот ефект на намалување:
- Ултра кратко прилагодување на дозата на инсулин во изложеност Се случува воведувањето на лекот во недоволни количини (т.е. за време на јадење да се јаделе уште неколку единици леб) може да доведе до развој на постпрандијална хипергликемија. За да се елиминира овој синдром, се препорачува малку да се зголеми администрираната доза на лекот.
- Прилагодувањето на дозата на лекот со продолжено дејство директно ќе зависи од нивото на гликоза пред вечера и од утринските индикатори.
- Со развој на синдром Сомоги, оптимално решение е да се намали дозата на продолжен лек во вечерните часови за околу две единици.
- Ако тестовите за урина покажуваат присуство на кетонски тела во него, треба да се направи корекција во однос на дозата на ацетон, односно треба да се даде дополнителна инјекција на ултрашорт инсулин.
Прилагодувањето на дозата треба да се прилагоди во зависност од нивото на физичка активност. Видеото во оваа статија зборува за инсулин.
Зошто шеќерот не се намалува по инјекција на инсулин
Да претпоставиме дека доаѓате на вечера со ниво на шеќер од 7,6 mmol / L. Ако направите вообичаена доза на инсулин и одржувате вообичаен број на минути за овој период од денот, тогаш со повисок степен на веројатност 2 часа по јадење, нивото на шеќер нема да ве задоволи.
Зошто? Бидејќи не ја презедовте корекцијата за спуштање и не можете да издржите дополнително време за време на кое почетното ниво ќе падне на целната норма. Постои друга ситуација кога нивото на шеќер е пониско од вашата цел, но ова не е хипогликемија.

"alt =" ">
На пример, 3,9 mmol / L кај некои компензирани дијабетичари не предизвикуваат состојба на хипогликемија, но ако стоите време пред да јадете со такво ниво на шеќер, тогаш е многу веројатно дека ќе има „хипо“. Во овој случај, постојат 2 опции: или да јадете малку пред јадење за да го подигнете нивото на шеќер до целната норма, или да го лоцирате инсулин после целосно јадење.
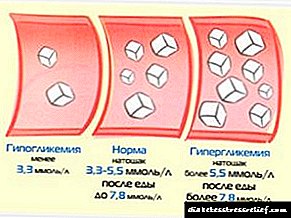
Кои се знаците на висок шеќер во крвта?
Прво треба да бидете сигурни дека имате висок шеќер во крвта. Класичните симптоми на хипергликемија се следниве:
- Чувствувајќи се многу жедни.
- Честопати почнавте да одите во тоалетот за да уринирате.
- Устата ми се чувствува суво.
- Се развива летаргија и замор (само овој симптом не може да се потпира, бидејќи може да се појави и со хипогликемија).
- Станувате раздразливи, непријатни сте.
Проверете го шеќерот во крвта
Ако имате дијабетес и земате лекови кои го намалуваат шеќерот и можат да предизвикаат хипогликемија, препорачливо е да го измерите шеќерот во крвта со глукометар пред да започнете да го спуштате и да го вратите во нормала. Ова мора да се направи за да се спречат некои симптоми на низок шеќер да се земаат за хипергликемија. Ова е особено важно ако ве третираат инсулин.
Бидете сигурни да измерите шеќер за да бидете сигурни дека тој е покачен.
Кога треба да побарам медицинска помош?
Важно е да се напомене дека многу високо ниво на гликоза во крвта може да биде опасно за здравјето, па затоа не треба да го спуштате сами, но мора итно да повикате брза помош. Ако устата мириса на ацетон или овошје, тогаш сте развиле дијабетична кетоацидоза и можете да ја лекувате само под надзор на лекар. Со многу висок шеќер (повеќе од 20 mmol / литар), се развива уште пострашна и опасна по живот компликација на дијабетес - хипермоларна кома. В Во овие случаи, не треба сами да намалате шеќер, но треба итно да се јавите на лекар.
Инсулинските инјекции ќе помогнат да се урне висок шеќер во крвта (но ова не е за почетници)
Ако ви препише инсулин, еден начин да го намалите шеќерот во крвта е да инјектирате инсулин.
Инјекции со инсулин - главниот начин за брзо сквадување на висок шеќер во крвта
Сепак, бидете внимателни, бидејќи инсулин може да започне да дејствува после 4 часа или повеќе, а за тоа време состојбата на пациентот може значително да се влоши.
Ако одлучите да го срушите високиот шеќер во крвта со инсулин, користете краток или ултра краткорочен инсулин. Овие типови на инсулин почнуваат да дејствуваат многу брзо. Но, бидете внимателни, како предозирањето може да доведе до хипогликемија и може да биде опасно, особено пред спиење.
Намалете го шеќерот во крвта треба да биде постепено.Направете мали инјекции на инсулин во 3-5 единици, измерете го нивото на шеќер во крвта на секои половина час и ставете мали дози на инсулин до додека шеќерот во крвта не се врати во нормала.
Со кетоацидоза, ќе ви треба лекарска помош
Ако имате недијагностициран дијабетес мелитус, строго е забрането самостојно да се намали шеќерот во крвта со инсулин. Запомнете дека инсулинот не е играчка и може да биде опасен по живот!
Вежбањето не секогаш помага во намалување на шеќерот
Физичката активност може да помогне во намалувањето на шеќерот во крвта, но само кога шеќерот во крвта е малку зголемен и немате хипергликемија или кетоацидоза. Факт е дека ако имате висок шеќер во крвта пред вежбање, тој ќе се зголеми уште повеќе од вежбање. Затоа, овој метод не е релевантен за нормализирање на нивото на гликоза.
Во ова видео, Елена Малишева опишува начини за намалување на шеќерот во крвта.
Како брзо да се урне високиот шеќер со народни лекови?
Запомнете дека народните лекови го намалуваат шеќерот многу нежно, ги користам само како превентивни и помошни агенси. Некои народни лекови нема да можете да го вратите шеќерот во нормала.
На пример, тие пишуваат дека ловоровиот лист го намалува шеќерот. Можеби тоа е случај, но овој лек нема брзо да го намали вашиот шеќер во крвта, особено ако го имате над 10 mmol / литар.
Β, како по правило, се верува на чудесни народни лекови од оние кои прво заболеле од дијабетес и сè уште не се запознаени со реалноста. Ако сте категорично против третман со инсулин или таблети за намалување на шеќерот, тогаш обидете се да земете народен лек, а потоа измерете го шеќерот во крвта. Ако тоа не помогне, тогаш повикајте доктор.
Пијте повеќе вода
Ако шеќерот во крвта е многу висок, вашето тело ќе се обиде да го отстрани вишокот шеќер од крвта преку урина. Како резултат, ќе ви треба повеќе течност за да се навлажнете и да започнете со овој процес на самочистење. Пијте подобра обична вода, пијте многу, но не претерувајте, затоа што Може да добиете интоксикација со вода ако пиете неколку литри вода за краток временски период.
Водата е неопходна, но имајте предвид дека не можете да го намалите шеќерот во крвта само со вода. Водата е основен додаток во борбата против високото ниво на шеќер во организмот.
Технички и медицински причини за инсулинска неефикасност
Затоа, ако сте соочени со опишаната состојба и не знаете зошто шеќерот во крвта не се намалува, и покрај третманот со инсулин, предлагаме да го проверите следново:
Кога го проверите датумот на истекување на вашиот инсулин?
Пациент кој немал недостаток на инсулин случајно користел продолжен инсулин, кој имал 1,5 години. Не постои начин да се објасни дневните зголемувања на шеќерот до утрото сè додека не се изврши анализа по точка.
Дали одржувате инсулин во фрижидер? Дали замрзнуваше? Дали инсулинот се замрзнува во кесата, се загреваше во топлината? Дали е заштитен од светлина?
Инсулинот во нормален живот може да се влоши ако не се чува неправилно. Уништи инсулин: замрзнување, прегревање, директна сончева светлина.
Дали ви го задржува инсулинот шишенце на собна температура?
Да, може и треба да се чува на собна температура (20-22C). Не е неопходно да се чува во фрижидер: воведено ладно, делува послабо.
Дали мешате различни инсулини во еден шприц?
Некои лекови на пролонгиран инсулин (протефан, цимулин N) можат да бидат внесени пред инјектирање во еден шприц со краток инсулин (иако ова бара почитување на посебни правила и го зголемува ризикот од грешки при избор на дози). Други инсулини со долго дејство (моноторд, лента) кога се мешаат со краток инсулин доведуваат до слабеење на дејството на оваа смеса.
Дали воздухот влегува во шприцот?
Ако не забележите дека има воздух во шприцот, ќе инјектирате помалку инсулин отколку што очекувате.
Неколку недели, инсулин се инјектира во една од зоните (на пример, во десното и левото рамо), следните неколку недели - во другата (на пример, во десниот и левиот бут) - итн.
Не ставате во заптивки или „вен“ после старите инјекции?
Кога се инјектира на ова место, инсулин ќе делува послаб од вообичаеното (кога ќе го внесете во нормалното подрачје на кожата).
Дали ја бришете кожата со алкохол пред да ја инјектирате?
Алкохолот го уништува инсулинот. Покрај тоа, таков третман на кожа не е неопходен, бидејќи ризикот од инфекција на местото на инјектирање со користење на современ инсулин и шприцеви е практично нула.
Дали ја превиткувате кожата пред инјекцијата?
Ако тоа не се направи, инсулин може да се инјектира во мускулот. Ова е лошо затоа што не сте сигурни за дејството на инсулин. Actе делува посилно или послаб. Преклопот на кожата не може да се ослободи додека не го инјектирате целиот инсулин.
Дали чекате 5-7 секунди пред да ја отстраните иглата по инјекцијата? Дали капките на инсулин протекуваат од местото на инјектирање?
Ако тоа не се стори, инсулинот ќе тече назад низ местото на инјектирање. Во овој случај, непознат дел од инсулин (2, 3, 5 или повеќе единици) нема да влезе во телото. Постојат специјални техники за да се спречи истекување.
Колку минути пред хранење инјектирате „краток“ инсулин? Дали секогаш го следите овој интервал?
Ако користите пенкало за шприц:
Како го мешате продолжениот инсулин?
Завртувањето на рачката помеѓу дланките е неефикасно! Неопходно е да го свртите 5-7 пати со игла нагоре и надолу.
Дали протекува инсулин од иглата по инекцијата?
Ако воздухот влезе во пенисот, времето за инјектирање на инсулин може да се продолжи (поради компресибилноста на воздухот). Можете да ја отстраните иглата пред да излезе целиот инсулин од пенкалото.
Дали ја добивате вистинската доза на инсулин? Дали треба да ја пополните дозата што сте ја примиле?
Со слаб вид, може да се појават грешки при инсталирање на потребниот број единици. Во некои пенкала за шприц, ако копчето на клипот не е целосно притиснато, инсулин се употребува само делумно. Вие дознавте. Како што покажува искуството, во многу случаи „стабилноста на нивото на шеќер“ е погрешна.
Медицински причини за не делување на инсулин
- Дебелината
- Холестеролот во крвта е многу повисок или понизок од потребниот
- Различни срцеви заболувања,
- Полицистичен јајник,
- Заболување на црниот дроб.
- Прекумерна тежина
Што да направите кога инсулинот не помага во намалувањето на шеќерот
Доста често, луѓето се соочуваат со фактот дека, и покрај употребата на инсулин, шеќерот во крвта не се намалува. Ако причината за овој процес не е отпорност на инсулин или други нарушувања, тогаш проблемот е злоупотребата на хормоналната компонента. Во овој поглед, неопходно е да се земат предвид главните грешки што се прават при употреба на инсулин.
Рок на употреба и услови за складирање
Како прво, не треба да заборавиме дека инсулинот, како и секој друг лек, има рок на траење. На пакувањето од хормоналната компонента, секогаш се наведува точниот датум на истекување и слични индикатори, веќе важечки од моментот на отворање. Тие мора да бидат земени во предвид или да се консултираат со ендокринолог. Инаку, не само што е можен неефикасен курс за обновување, туку и појава на одредени компликации.
Покрај тоа, составот дури и со оптимален рок на траење може да биде оштетен доколку не се следат правилата за складирање. Говорејќи за ова, експертите обрнуваат внимание на замрзнување, прекумерна топлина и директна сончева светлина - сето ова се препорачува да се внимава. Важно е да се обрне внимание на фактот дека составот треба да се чува исклучиво на собна температура. Зборуваме за индикатори за температура од 20 до 22 степени.
Складирањето на инсулин во фрижидер е исто така непожелно, бидејќи таквата компонента, доколку се воведе ладна, е многу побавна. Понекогаш тоа е причината зошто инсулинот не го намалува шеќерот во крвта.
Мешави карактеристики и други нијанси
Одредени лекови, имено оние кои се карактеризираат со продолжено дејство на изложеност на инсулин (на пример, Protafan или Himulin N), дозволено е да се напише еден шприц со компонента со кратко дејство пред да се инјектира. Во исто време, се препорачува да не се заборави дека тоа бара почитување на одредени правила и ја зголемува веројатноста за грешки при избор на доза.
Затоа прелиминарната консултација со специјалист ќе биде важен услов.
Други сорти на инсулин кои се карактеризираат со продолжено дејство (на пример, Монотар, Ленте) може да ги загубат своите својства. Во огромно мнозинство на случаи кога се меша со инсулин со кратко дејство, ова доведува до значително слабеење на ефектот на презентираната мешавина. Затоа е силно обесхрабрено самостојно да се одлучи за интеграција на одредени компоненти. Јас би сакал да привлечам внимание на другите карактеристики:
- ако има воздух во шприцот, ќе се воведе многу помала количина на хормонална компонента отколку што беше првично неопходно. Во овој поглед, неопходно е да се обрне внимание на неговото присуство или отсуство,
- најоптимален е ефектот на инсулин кога се вбризгува во абдоменот,
- малку, но, сепак, делува полошо и побавно кога се внесува во бутовите и наборите на кожата над задникот. Најзначајниот ефект е кога се воведува во регионот на рамото.
Подеднакво е важно да се земе предвид фактот дека ефективноста на изложеноста на инсулин е под влијание на тоа колку вешто се комбинираат зоните на неговата администрација. Во овој поглед, специјалистите одредуваат два главни алгоритми, од кои првиот е дека секоја зона се користи секојдневно според претходно планиран план. Во согласност со ова, секоја инјекција има своја посебна зона. Во овој случај, хормоналната компонента на краток вид на акција се препорачува да се воведе под кожата на абдоменот. На овој начин се обезбедува побрз почеток на ефектот на агентот.
Зборувајќи за вториот алгоритам, треба да се напомене дека се состои во фактот дека за неколку недели составот мора да се воведе во една од зоните. Да претпоставиме дека може да биде во десното или левото рамо, а следните недели - во различен алгоритам (на пример, во регионот на десниот или левиот бут). На овој начин ќе биде можно да се зборува за постигнување на максимален степен на ефикасност и ефект на инсулин. Сепак, ова се далеку од сите правила кои обезбедуваат заштита од фактот дека хормоналната компонента е неактивна.
Како што знаете, формирањето на wen може да се нарече доста честа појава. Покрај тоа, тие се далеку од секогаш видливи со голо око, и затоа дијабетичарот може едноставно да не знае за нив и да инјектира инсулин таму, мислејќи дека ова е нормална наклоност на кожата. Се разбира, со овој развој на настани, компонентата ќе делува многу побавно или ќе престане да го намалува шеќерот заедно.
Специјалистите привлекуваат внимание на фактот дека честопати се прават грешки при администрирање на инсулин во одредени области.
Во овој поглед, би сакал да привлечам внимание на други карактеристики што претходно не биле наведени. Поентата е дека е неопходно да се користи апсолутно целата зона, правејќи ја што е можно пошироко. На пример, на страната, имено на страничниот површен дел од трупот или надолу кон ингвиналните набори.
Во областа помеѓу ребрата и папокот, употребата на хормоналната компонента ќе биде не помалку точна.Ова ќе доведе не само до оптимален ефект на инсулин, туку и на фактот дека во оваа ситуација, фоките нема да се формираат на кожата, а степенот на болка во инјекциите значително ќе се намали.
Друга вообичаена грешка е употребата на алкохол веднаш пред инјекцијата. Факт е дека тоа е штетно за инсулин. Покрај тоа, таквиот третман на кожата не е неопходен, бидејќи веројатноста за инфекција на областа за инјектирање со воведување на тековен инсулин и шприцеви е минимална и скоро нула.
Силно се препорачува да се формира превиткување на кожата, бидејќи, во спротивно, хормоналната компонента може да се воведе во пределот на мускулите. Ова има многу негативен ефект, бидејќи нема да има доверба во ефектот на составот. Во огромно мнозинство на случаи, таа започнува да дејствува или посилна или послаба, без да го донесе посакуваниот ефект. Силно се обесхрабрува да се ослободи кожот на кожата додека не се воведе целосна количина на инсулин.
И, конечно, последната од препораките што овозможуваат да помогнете во проблемот со намалувањето на шеќерот е она што треба да се очекува за пет до седум секунди и само тогаш отстранете ја иглата. Ако не направите нешто вакво, тогаш хормоналната компонента ќе се ослободи назад низ областа за непосредно вбризгување. Во оваа ситуација, не фиксираниот дел од составот (може да биде од два до три или повеќе единици) нема да навлезе во човечкото тело.
Мора да се има предвид дека постојат многу специјални техники кои овозможуваат да се елиминира веројатноста за истекување и да се намали ова во иднина.
Особено белешка е колку точно треба да се користат пенкалата за шприц.
Неколку зборови за пенкала за шприц
Употребата на пенкала за шприц не предизвикува помалку прашања кај дијабетичарите во врска со степенот на ефективност, и покрај нивниот автоматизам и позначајната лесна употреба. Пред сè, препорачливо е да ги следите правилата за мешање на продолжен инсулин. За да го направите ова, неопходно е да се сврти наопаку со игла пет до седум пати.
За време на употребата на пенкалото, ако е можно, треба да се избегне и пенетрација на воздухот. Факт е дека ова има ефект врз пролонгирање на времето за инјекции на инсулин поради поголема компресибилност на воздухот. Последица од ова е дека иглата може да се отстрани пред да излезе целата количина на хормоналната компонента.
За проблеми со функцијата на видот, може да се појават грешки при идентификувањето на потребниот број единици. Во одредени типови пенкала за шприцови, ако клучот на клипот не е целосно затегнат, хормоналната компонента е делумно воведена. Ако постои сомнеж во процесот на користење на уредот, препорачливо е да побарате помош од специјалист.
Како што покажува практиката, во прилично голем број случаи, лабилноста на шеќерот во крвта и слабиот ефект на инсулин е лажна. Ова се случува исклучиво на непочитување на стандардите за употреба на овие компоненти, занемарување на елементарните препораки на специјалист. Затоа секој дијабетичар треба да помине посебен брифинг пред почетокот на курсот, што ќе помогне да се избегнат прашањата зошто инсулинот не го намалува шеќерот.
Синдром Сомоџи или хронична предозирање со инсулин
Синдром Сомоџи е состојба на хронично предозирање со инсулин. Друго име за овој синдром е постхипогликемична хипергликемија или рикошета хипергликемија. Врз основа на најновите имиња, може да се сфати дека синдром Сомоџи се развива како одговор на честа хипогликемија, и очигледна и скриена.
За да биде јасно, ќе дадам пример.На пример, едно лице има ниво на шеќер од 11,6 mmol / L, знаејќи го ова, тој самиот направи доза на инсулин да го намали, но по некое време се почувствува благи симптоми на хипогликемија во форма на слабост. Сепак, тој не беше во можност брзо да ја запре оваа состојба од одредени причини. По некое време, тој се чувствуваше подобро, но на следното мерење најде ниво на гликоза од 15,7 mmol / L. После тоа, тој повторно одлучи да направи лак со инсулин, но малку повеќе.
Со текот на времето, вообичаените дози на инсулин не го намалија шеќерот во крвта, но хипергликемијата опстојуваше. Не знаејќи што прави, човекот залудно се обиде да го смири дијабетесот со зголемување на нивото на шеќер се повеќе и повеќе. Како резултат на тоа, тој доби само влошена состојба, чувство на презаситеност, честите главоболки почнаа да го мачат, тој значително се здебели и постојано беше гладен цело време, не само што шеќерот не се подобри, туку почна да се однесува чудно: достигна голем големини, тогаш од необјасниви причини пропаднаа.
Ова е класичен пример за развој на синдром Сомоџи, но има и други сценарија, чии причини може да бидат различни. Сепак, сите тие се обединети со една патогенеза и исход. Хронично предозирање со инсулин е карактеристично за секој вид дијабетес во кој инсулинските инјекции се користат како третман. Не е важно да користите само базален инсулин ноќе. Во случај на преголема доза на базален инсулин, хипогликемијата може да се појави на ист начин, особено во текот на ноќта, додека пациентот искрено ќе се „изненади“ од високите утрински шеќери, а таа вечер тој нужно ќе ја зголеми дозата на базал, сметајќи дека не е доволно.
Зошто шеќерот во крвта се зголемува по хипогликемија
Значи, разбирате дека овој синдром се развива како одговор на честа хипогликемија. Сега ќе објаснам зошто честа хипогликемија може да доведе до оваа состојба. Намалувањето на гликозата во крвта од страна на телото е препознаено како екстремен стрес, е знак на опасност. Како резултат на спуштање на гликозата под одредено ниво, се активира заштитен механизам. Овој механизам се состои во моќно ослободување на сите контра-хормонални хормони: кортизол, адреналин и норепинефрин, хормон за раст и глукагон.
Зголемувањето на крвта на контра-хормоналните хормони предизвикува распаѓање на гликогенот, стратешки важна резерва на гликоза во црниот дроб во случај на ненадејна опасност. Како резултат, црниот дроб многу брзо испушта огромна количина гликоза во крвта, а со тоа го зголемува своето ниво неколку пати повисоко од нормалното. Како резултат, добиваме значителни читања на нивото на шеќер на мерачот (mmol / L или повеќе).
Понекогаш намалување на нивото на гликоза се јавува толку брзо и брзо што едно лице нема време да забележи знаци на хипогликемија, или тие се толку атипични што тој едноставно се однесува на замор. Таквата хипогликемија се нарекува латентна или наклонетост. Со текот на времето, ако хипогликемичните состојби се повторуваат многу често, едно лице генерално ја губи можноста да ги чувствува. Но, штом хипогликемијата станува поретка или исчезнува целосно, се враќа можноста за чувство на хипо.
Како резултат на ослободување на контроверзни хормони, се јавува мобилизација на маснотиите, нивно расипување и формирање на тела на кетон, кои се излачуваат од белите дробови и бубрезите. Така, во урината се појавува ацетон, особено наутро. Затоа, дури и на ниско ниво на шеќер во урината, се појавува ацетон, бидејќи не се должи на хипергликемија, туку како резултат на работата на контра-хормоналните хормони.
Како резултат на преголема доза на инсулин, едно лице постојано сака да јаде, а јаде, додека телесната тежина рапидно расте, иако со кетоацидоза, тежината, напротив, треба да исчезне. Еве такво парадоксално зголемување на телесната тежина во однос на позадината на појава на кетоацидоза. Зачленете се на нови написи на блогови за да дознаете повеќе за кетоацидозата.
Знаци на синдром Сомоџи
Значи, да резимираме.Врз основа на следниве симптоми, хронична предозирање со инсулин може да се сомнева или дијагностицира.
- Остри флуктуации на нивото на гликоза во текот на денот од ниско до високо, т.н. дијагонали.
- Честа хипогликемија: и очигледна и скриена.
- Подготвеност за појава на кетонски крвни тела и во урина.
- Зголемување на телесната тежина и постојано чувство на глад.
- Влошување на текот на дијабетесот при обидот да се зголемат дозите на инсулин и, обратно, подобрување со намалување.
- Подобрување на ефикасноста на шеќерите за време на настинки, кога потребата за инсулин природно се зголемува и претходната доза е соодветна.
Веројатно ќе прашате: „Како да се утврди латентна хипогликемија и дека шеќерот се зголеми заради тоа?“ Јас ќе се обидам да одговорам на ова прашање, бидејќи манифестациите можат да бидат многу различни и сите индивидуално.
Индиректни знаци на латентна хипогликемија кај деца и возрасни:
- Ненадејна слабост и главоболка што исчезнува по земањето јаглени хидрати.
- Ненадејна промена на расположението, почесто има негативизам, поретко - еуфорија.
- Ненадејно појавување на точки, треперење пред очите на мувите кои брзо минуваат.
- Нарушување на спиењето. Површен сон, чести кошмари.
- Чувство презаситено наутро, тешко да се разбудите.
- Зголемена дремливост во текот на денот.
Кај децата, латентната хипогликемија може да се посомнева кога некое дете, многу страсно за нешто, одеднаш престанува да игра, станува возбудено или, обратно, летаргично и депресивно. На улица, детето може да се пожали на слабост во нозете, дека му е тешко да оди понатаму, и тој сака да седи. Со хипогликемија ноќе, децата плачат во сон, спијат вознемирено, а наутро се будат летаргични и скршени.
Неконтролирањето и непредвидливоста на хипогликемијата може да траат и до 72 часа или подолго, токму овој пат се смирува хормоналното невреме во телото. Затоа е тешко да се прилагодат дури и шеќерите ако хипогликемија се јавува секој ден. Штом хормоните почнаа да се нормализираат, така новата хипогликемија носи нова возбуда. Нашата неизвесност обично трае еден ден, тогаш сè се смирува. Што е со тебе?
Друг знак дека се занимаваме со зголемување на шеќерот во крвта како резултат на хипогликемија е недостаток на одговор на претходната доза на инсулин кога инјектираме да го спуштиме, односно не постои чувствителност на инсулин што беше порано, и да се намали високото ниво шеќер, треба да ја зголемите дозата на инсулин. Ова правило сам го користам и исто така ве советувам да го ставите во употреба.
Што да се прави со синдром Сомоџи
И, така, кога некој ќе види толку високи вредности на шеќер, што прави прво? Така е, мнозинството почнува да ја зголемува дозата на инсулин, но првото нешто што треба да направите е да го вклучите мозокот и да откриете зошто таквата состојба се појавила меѓу релативно нормалните шеќери. Во такви случаи, препорачувам да го повторите експериментот под истите услови (храна, спиење, вежбање и доза на инсулин). Ако историјата се повтори неколку пати, тогаш треба да започнете да размислувате што да правите. Но, повеќе за тоа подоцна.
Има уште една точка. Некои луѓе долго време имаат високо ниво на шеќер, на пример, константно ниво на околомол / л, додека после јадење се појавува друг домол / л. И кога некое лице сака конечно да се грижи за себе и да го исправи шеќерот, може да се појават проблеми. Факт е дека телото во ова време е навикнато на вакви индикатори и ги смета за нормално за себе. Се разбира, нема ништо нормално во однос на компликациите. Спуштањето на нивото на шеќер дури и до опсегот на здрави луѓе, на пример, на 5,0 mmol / l, ќе предизвика тој да има состојба на хипогликемија, а потоа и синдром на враќање.
Во овој случај, не треба да се стремите брзо да го намалите шеќерот, така што нема враќање, бидејќи искусните дијабетичари се нарекуваат и постхипогликемична реакција. Со текот на времето и постепено намалување на шеќерот во крвта, чувствителноста на нормалното ниво на гликоза, исто така, ќе се врати.Во овој случај, брзањето само боли.
За жал, понекогаш едноставното намалување на дозата на инсулин не е доволно. За да може телото да се врати во нормала, потребен е цел спектар на мерки. Неопходно е да се преиспита потрошената количина јаглени хидрати, да се намали нивната количина, а исто така да се поврзат редовната физичка активност.
Кога редовно гледате висок шеќер наутро, не брзајте веднаш да ја намалите дозата на базален инсулин. Синдром Сомоџи треба да се разликува од синдромот Утринска зора или баналниот недостаток на овој базален.
Како да се осигурате дека е преголема доза на инсулин
За да го направите ова, ќе мора да работите напорно ноќе и да земате мерења на нивото на шеќер во редовни интервали. Се разбира, би било идеално да се користи уред за постојано следење на гликозата, на пример, Десккома. Но, ако не е, тогаш можете да се справите со мерачот. За почеток, измерете го шеќерот на секои 3 часа со почеток во 21:00 часот. На овој начин можете да откриете значителни флуктуации. Како по правило, хипогликемија може да се појави помеѓу 2 и 3 часот ноќе.
Во тоа време, природната потреба за инсулин се намалува + во ова време врв на дејство на инсулини со средно дејство (Protafan, Humulin NPH) честопати паѓа ако се создадат на осум или девет навечер. Но, ако дозата на инсулин е многу голема, тогаш хипогликемија може да се појави во кое било време во текот на ноќта, па затоа препорачувам да гледате цела ноќ, а не само во 2:00 или 3:00 навечер.
Со синдромот „Утринска зора“, нивото на шеќер останува стабилно цела ноќ и се зголемува до утрото. Со недостаток на базален инсулин во текот на ноќта, нивото на шеќер се зголемува полека од моментот кога ќе заспиете. Со синдром Сомоџи, нивото на шеќер на почетокот на ноќта е стабилно, до средина започнува да опаѓа, достигнува одредено ниво, поради што започнува антихипогликемискиот процес, а потоа во утринските часови забележуваме зголемување на шеќерот во крвта.
Така, за да започне да се извлекува од овој злобен круг, мора да се започне постепено да се гледа во производството на инсулин во различни периоди од денот. Треба да започнете со ноќниот базален инсулин, потоа да проверите како функционира базалот во текот на денот, а потоа постепено да ги следи ефектите на краткиот инсулин.
Оваа работа може да потрае многу време, можеби дури и неколку месеци. Препорачувам пред да ја промените дозата на одреден инулин, проверете неколку пати дека е потребно. Обично набудувам 2-3 дена пред да одлучам за промена на дозата на инсулин. Ова не се однесува само на синдромот Сомоџи, туку и за вообичаената практика на избор на дози на инсулин. Патем, заборавив да кажам: проверете дали правилно броете јаглехидрати. Понекогаш тоа не функционира како резултат на баналното одбивање да се користат тегови. Во овој случај, неизбежно секој пат кога се добива различна количина јаглени хидрати.
Поими поврзани со терапијата со инсулин и нивните дефиниции
Дефинирајте ги термините што ни се потребни за да го опишеме третманот на дијабетес со инсулин.
Основа - продолжен инсулин, кој трае долго време по инјектирање (8-24 часа). Ова е Лантус, Левемир или Протафан. Создава позадина концентрација на инсулин во крвта. Основните инјекции се дизајнирани да го задржат нормалниот шеќер на празен стомак. Не е погоден за гаснење на висок шеќер или варење храна.
Болус е инјекција на брз (краток или ултрасорт) инсулин пред јадење за да ја апсорбира јадената храна и да спречи покачување на шеќерот после јадење. Исто така, болус е инјекција на брз инсулин во ситуации кога шеќерот се зголемил и треба да се врати.
Болус за храна е доза на брз инсулин што е потребна за апсорпција на храна. Не ја зема предвид ситуацијата кога пациент со дијабетес веќе одгледал шеќер пред јадење.
Корекција болус - доза на брз инсулин, што е потребно за да се намали покачениот шеќер во крвта во нормала.
Дозата на краток или ултрашорт инсулин пред јадење е збир на бонуси на храна и корекција.Ако шеќерот пред јадење е нормален, тогаш болусот за корекција е нула. Ако шеќерот одеднаш скокна, тогаш мора да инјектирате дополнителен болус за корекција, без да чекате за следниот оброк. Исто така, профилактички можете да инјектирате мали дози на брз инсулин, на пример, пред стресно јавно говорење, што дефинитивно ќе собере шеќер.
Брзиот инсулин може да биде краток човечки (Actrapid NM, Humulin Regular, Insuman Rapid GT, Biosulin R и други), како и најновите ултра кратки аналози (Humalog, Apidra, NovoRapid). Што е тоа и како се разликуваат, прочитајте. Кога се набудува пред јадење, подобро е да се инјектира краток инсулин на човекот. Видовите Ultrashort на инсулин се добри за употреба кога треба брзо да го доведете високиот шеќер во нормала.
Терапија со основно-болус инсулин - третман на дијабетес со инјекции на продолжен инсулин во текот на ноќта и наутро, како и инјектирање брз инсулин пред секој оброк. Ова е најтешката техника, но обезбедува оптимална контрола на шеќерот и го спречува развојот на компликации на дијабетес. Терапија со основно-болус инсулин вклучува 5-6 инјекции на ден. Неопходно е за сите пациенти со тежок дијабетес тип 1. Меѓутоа, ако пациентот има дијабетес тип 2 или дијабетес тип 1 во лесна форма (LADA, MODY), тогаш можеби тој ќе успее да направи со помалку инјекции на инсулин.
Фактор на чувствителност на инсулин - колку 1 ЕДИНИЦА за инсулин го намалува шеќерот во крвта.
Коефициент на јаглени хидрати - колку грама јадења јаглени хидрати опфаќа 1 единица инсулин. Ако се придржувате, тогаш "односот на протеините" е исто така важен за вас, иако овој концепт не се користи официјално.
Факторот на чувствителност на инсулин и односот на јаглени хидрати се уникатни кај секој пациент со дијабетес. Вредностите што можат да се најдат во директориуми не одговараат на вистинските. Тие се наменети само за пресметување на почетни дози на инсулин, очигледно не се точни. Факторот на чувствителност на инсулин и коефициентот на јаглени хидрати се утврдуваат со експериментирање со дози на исхрана и инсулин. Тие се разликуваат за различни типови на инсулин, па дури и во различни периоди од денот.
Дали ви треба инјекции со инсулин пред јадење
Како да утврдите дали ви треба инјекција на брз инсулин пред јадење? Ова може да се утврди само со внимателно само-следење на шеќерот во крвта најмалку 3 дена. Подобро е да се посветат не 3 дена, туку цела недела за набудување и подготовка. Ако имате сериозен дијабетес тип 1, тогаш ви требаат инјекции на продолжен инсулин во текот на ноќта и наутро, како и бонуси пред секој оброк. Но, ако пациентот има дијабетес тип 2 или дијабетес тип 1 во лесна форма (LADA, MODY), тогаш можеби се потребни помалку инјекции.
Измерете шеќер секој пат пред јадење, како и 2-3 часа после јадење.
На пример, според резултатите од набудувањата, може да испадне дека имате нормален шеќер цело време во текот на денот, освен интервалот после вечерата. Значи, потребни ви се инјекции на краток инсулин непосредно пред вечерата. Наместо вечера, појадокот или ручекот може да биде проблем со оброк. Секој пациент со дијабетес има своја индивидуална состојба. Затоа, пропишувањето на стандардни режими на терапија со инсулин на сите е одговорност на лекарот, барем неодговорно. Но, ако пациентот е премногу мрзлив да го контролира својот шеќер и да ги сними резултатите, тогаш ништо друго не останува.
Се разбира, малку е веројатно дека изгледите за инјектирање на инсулин многу пати во текот на денот ќе ви предизвикаат голема возбуда. Но, ако следите диета со малку јаглени хидрати, може да испадне дека ви требаат инјекции со инсулин пред некои оброци, но не пред други. На пример, кај некои пациенти со дијабетес тип 2, можно е да се одржи нормален шеќер во крвта со инјектирање краток инсулин пред појадок и вечера, а пред вечера треба само да го земат.
Како да се пресметаат дозите на инсулин пред јадење
Ниту докторот ниту пациентот со дијабетичари не можат да ја одредат идеалната доза на инсулин пред оброците од самиот почеток.За да се минимизира ризикот од хипогликемија, свесно ги потценуваме дозите на почетокот, а потоа постепено ги зголемуваме. Во овој случај, често го мериме шеќерот во крвта со глукометар. За неколку дена можете да ја одредите вашата оптимална доза. Целта е шеќерот да се одржува стабилно нормален, како кај здравите луѓе. Тоа е 4,6 ± 0,6 mmol / L пред и после јадење. Исто така, во секое време, треба да биде најмалку 3,5-3,8 mmol / L.
Дози на брз инсулин пред јадење зависи од тоа која храна јадете и колку. Запишете колку и која храна јадете, до најблиската грам. Ова им помага на скалите во кујната. Ако следите диета со малку јаглени хидрати за контролирање на дијабетес, препорачливо е да користите краток човечки инсулин пред јадење. Овие се Actrapid NM, Humulin Regular, Insuman Rapid GT, Biosulin R и други. Исто така, препорачливо е да имате Humalog и да го исецкате кога треба итно да го намалите шеќерот. Apidra и NovoRapid се побавни од Humalog. Сепак, ултра краткиот инсулин не е многу погоден за апсорпција на храна со малку јаглени хидрати, бидејќи делува премногу брзо.

Потсетете се дека дозата на инсулин пред јадење е збир на храна болус и корекција на болус. Храна болус - количина на инсулин потребна за покривање на храната што планирате да јадете. Ако дијабетичарот следи „балансирана“ диета, тогаш се сметаат само јаглени хидрати. Ако јадете диета со малку јаглени хидрати, тогаш јаглехидратите, како и протеините, се земени во предвид. Корекција на болус е количината на инсулин потребна за да се намали шеќерот на пациентот во нормала ако се покачи за време на инјекцијата.
Како да изберете оптимална доза за инјекции на инсулин пред оброците:
- Од референтните податоци (види подолу), пресметајте ја почетната доза на брз инсулин пред секој оброк.
- Инјектирајте инсулин, а потоа почекајте 20-45 минути, измерете го шеќерот пред јадење, јадете.
- По јадење, измерете го шеќерот со глукометар после 2, 3, 4 и 5 часа.
- Ако шеќерот падне под 3,5-3,8 mmol / L, изедете неколку таблети со глукоза за да престанете со хипогликемија.
- Во наредните денови, зголемете ги дозите на инсулин пред оброците (полека! Внимателно!) Или намалете. Зависи од тоа колку шеќер имало последен пат после јадење.
- Додека шеќерот не остане стабилен нормално, повторете ги чекорите почнувајќи од точката 2. Во исто време, не инјектирајте ја „теоретската“ почетна доза на инсулин, туку прилагодена според вчерашните нивоа на шеќер после јадење. Така, постепено утврдете ја вашата оптимална доза.
Целта е да се задржи шеќерот пред и после јадење 4,6 ± 0,6 mmol / L стабилен. Ова е реално дури и со тежок дијабетес тип 1, ако следите и инјектирате ниски, точно пресметани дози на инсулин. Покрај тоа, ова е лесно да се постигне со дијабетес тип 2 или благ дијабетес тип 1.
За дијабетес тип 1 и тип 2, се користат различни методи за да се пресметаат почетните дози на инсулин пред оброците. Овие методи се детално опишани подолу. Прилагодувањето на дозите на инсулин се врши индивидуално за секој пациент. Држете ги гликозните таблети при рака, доколку ви треба да престанете со хипогликемија. Дознајте однапред. Веројатно ќе треба да го направите ова.
Кои се ограничувањата на брзите инјекции на инсулин пред оброците?
- Треба да јадете 3 пати на ден - појадок, ручек и вечера, со интервал од 4-5 часа, не почесто. Ако сакате, можете да прескокнете оброци за неколку дена. Во исто време, ви недостасува шут на храна болус.
- Не можете да закускате! Официјалната медицина вели што е можно, а што не. Вашиот мерач ќе потврди дека тој е во право.
- Обидете се да јадете иста количина на протеини и јаглени хидрати секој ден за појадок, ручек и вечера. Храната и садовите се разликуваат, но нивната хранлива вредност треба да остане иста. Ова е особено важно во раните денови, кога сè уште не сте „внеле режим“, туку само одберете ги вашите дози.
Сега да разгледаме примери како се пресметуваат дозите на брзо дејство на дозата на инсулин пред оброците.Понатаму, во сите примери, се претпоставува дека пациент со дијабетес ќе се борел кратко, отколку ултрашорт, инсулин пред оброците. Видовите Ultrashort на инсулин се многу посилни од краткиот човечки инсулин. Дозата на Humalog треба да биде приближно 0,4 дози на краток инсулин, а дозите на NovoRapid или Actrapid треба да бидат приближно примено (0,66) дози на краток инсулин. Коефициентите 0,4 и 0,66 треба да бидат специфицирани индивидуално.
Дијабетес тип 1 или дијабетес од напреден тип 2
Во тешка дијабетес тип 1, треба да инјектирате брз инсулин пред секој оброк, како и продолжен инсулин во текот на ноќта и наутро. Излегува 5-6 инјекции на ден, понекогаш и повеќе. Со напреден дијабетес тип 2, иста работа. Бидејќи тој всушност преминува во дијабетес зависен од инсулин. Пред да ја пресметате дозата на брз инсулин пред јадење, треба да закажете третман со продолжен инсулин. Откријте навечер и наутро.
Ајде да разговараме како дијабетес тип 2 се претвора во тежок дијабетес тип 1 како резултат на неправилен третман. Огромното мнозинство на пациенти со дијабетес тип 2 добиваат поголема штета отколку добра од официјалниот третман. сè уште не стана главен третман за дијабетес тип 2, бидејќи медицинските службеници очајно се спротивставуваат на промените. Во 1970-тите, тие исто така се спротивставија на воведувањето на глукометрите ... Со текот на времето ќе преовладува здравиот разум, но денес ситуацијата со третманот на дијабетес тип 2 е тажна.

Пациентите јадат „балансирана“ диета, преоптоварена со јаглени хидрати. Тие исто така земаат штетни апчиња што ги исцедуваат панкреасот. Како резултат на тоа, бета клетките на панкреасот умираат. Така, телото престанува да произведува свој инсулин. Дијабетес тип 2 се преведува во тежок дијабетес тип 1. Ова е забележано откако болеста трае 10-15 години, и цело ова време се третира неправилно. Главниот симптом е дека пациентот брзо и необјасниво губи тежина. Апчиња генерално престануваат да го намалуваат шеќерот. Методот за пресметување на дозите на инсулин опишан овде е погоден за вакви случаи.
Зошто гледаме малку пациенти кај кои дијабетес тип 2 се претвора во тежок дијабетес тип 1? Бидејќи повеќето од нив умираат од срцев удар / мозочен удар пред панкреасот да не успее.
Значи, пациент со дијабетес тип 1 или напреден дијабетес тип 2 одлучи да премине на нов режим со стандардни неефикасни методи на лекување. Тој започнува да јаде диета со малку јаглени хидрати. Сепак, тој има тежок случај. Исхраната без инсулински инјекции, иако го намалува шеќерот, не е доволна. Неопходно е да се инјектира инсулин, така што компликациите на дијабетесот не се развиваат. Комбинирајте инјекции на продолжен инсулин преку ноќ и наутро со инјекции брз инсулин пред секој оброк.
Најверојатно, веќе самите инјектирате фиксна доза на инсулин, што беше препишано во болницата. Треба да преминете на флексибилна пресметка на дозите според индикаторите за диета и шеќер. Следниве детали како да го направите ова. Бидете сигурни дека е полесно отколку што звучи. Аритметичките пресметки се на ниво на основно училиште. Преминувајќи од „балансирана“ диета во диета со малку јаглени хидрати, треба веднаш да ја намалите дозата на инсулин за 2-7 пати, во спротивно ќе има хипогликемија. Пациентите со лесна форма на дијабетес имаат шанса да „скокаат“ од инјекциите заедно. Но, пациентите кои имаат сериозен дијабетес тип 1 или дијабетес од напреден тип 2 не треба да сметаат на ова.
Што треба да направите:
- Изберете оптимална доза на продолжен инсулин во текот на ноќта и наутро. Прочитајте повеќе Постои метод на пресметка.
- Откријте колку грама јаглени хидрати и протеини се опфатени со 1 УНИТЕ инсулин што го инјектирате пред јадење. Ја пресметуваме почетната доза според референтните податоци (види подолу), а потоа ја наведуваме „всушност“ додека шеќерот не остане стабилен и нормален.
- Определете колку е низок шеќер во крвта 1 ЕДИНИЦА за брз инсулин што го инјектирате. Ова е направено со извршување на експериментот, кој е опишан подолу.
- Откријте колку минути пред оброкот оптимално ви се инјектира брз инсулин. Стандард: краток инсулин за 45 минути, Апидра и НовоРапид за 25 минути, Хумолог за 15 минути. Но, подобро е да се дознае индивидуално, преку лесен експеримент, кој исто така е опишан подолу.
Тешкотијата е во тоа што мора истовремено да изберете доза на продолжен инсулин и брзо. Кога се појавуваат проблеми со шеќерот во крвта, тешко е да се утврди што ги предизвикало. Погрешна доза на продолжен инсулин? Инјектирајте погрешна доза на брз инсулин пред јадење? Или се вистинските дози на инсулин, но јаделе повеќе / помалку од планираното?
Главните фактори кои влијаат на шеќерот:
- Исхрана
- Продолжени дози на инсулин
- Брзи инјекции на инсулин пред јадење
Идеално, ќе користите краток инсулин пред оброците, па дури и екстра ултрасорт кога треба брзо да го изгаснете високиот шеќер. Ако е така, тогаш за секој од овие типови на инсулин, мора одделно да откриете како 1 единица го намалува шеќерот. Во реалноста, малку дијабетичари ќе сакаат да „жонглираат“ со три типа на инсулин - еден продолжен и два брзо. Ако бидете сигурни дека Humalog, Apidra или NovoRapid не функционираат добро пред јадење, предизвикуваат скокови во шеќер, а потоа преминете на краток човечки инсулин.
Индикативни информации за пресметување на почетната доза (броевите не се точни!):
- Краток инсулин - Actrapid NM, Humulin Regular, Insuman Rapid GT, Biosulin R и други.
- Сите видови на краток инсулин се приближно еднакво моќни и почнуваат да дејствуваат со иста брзина.
- Ултрашорт инсулин - Хумалог, НовоРапид, Апидра.
- НовоРапид и Апидра се 1,5 пати помоќни од кој било краток инсулин. Дозата на НовоРапид и Апидра треба да биде 0. (0,66) од еквивалентната доза на краток инсулин.
- Хумалогот е 2,5 пати помоќен од кој било краток инсулин. Дозата на Humalog треба да биде 0,4 еквивалентни дози на краток инсулин.
Кај пациенти со тежок дијабетес, панкреасот од кој практично не произведува инсулин, 1 грам јаглени хидрати ќе го зголеми шеќерот во крвта за приближно 0,28 mmol / l со телесна тежина од 63,5 кг.
За пациент со тежок дијабетес со тежина од 63,5 кг:
- 1 единица краток инсулин ќе го намали шеќерот во крвта за околу 2,2 mmol / L.
- 1 единица на инсулин Апидра или НовоРапид ќе го намали шеќерот во крвта за околу 3,3 mmol / L.
- 1 единица на инсулин Humalog ќе го намали шеќерот во крвта за околу 5,5 mmol / L.
Како да дознаете како 1 U на краток инсулин ќе го намали шеќерот кај личност со различна телесна тежина? Неопходно е да се направи пропорција и да се пресмета.
На пример, за пациент со сериозен дијабетес со телесна тежина од 70 кг, ќе се добие 2,01 mmol / L. За тинејџер со тежина од 48 кг, резултатот ќе биде 2,2 mmol / L * 64 kg / 48 kg = 2,93 mmol / L. Колку повеќе тежи лицето, толку е послаб ефектот на инсулин. Внимание! Овие не се точни броеви, но индикативни, само за пресметување на почетни дози на инсулин. Прочистете ги за себе преку експериментирање. Тие се разликуваат дури и во различни периоди од денот. Пред појадокот, инсулинот е најслаб, затоа треба да се зголеми неговата доза.
Исто така, знаеме приближно:
- 1 единица краток инсулин опфаќа приближно 8 грама јаглени хидрати.
- 1 единица на инсулин Апидра и НовоРапид опфаќа околу 12 грама јаглени хидрати.
- 1 ЕДИНИЦА за инсулин Humalog опфаќа приближно 20 грама јаглени хидрати.
- 1 единица краток инсулин опфаќа околу 57 грама протеин изеден или околу 260 грама месо, риба, живина, сирење, јајца.
- 1 ЕДИНИЦА за инсулин Апидра и НовоРапид опфаќа околу 87 грама изеден протеин или околу 390 грама месо, риба, живина, сирење, јајца.
- 1 ЕДИНИЦА за инсулин Хумалог опфаќа околу 143 грама протеин изеден или околу 640 грама месо, риба, живина, сирење, јајца.
Сите информации погоре се индикативни. Наменет е само да ја пресмета почетната доза, очигледно не е точна. Наведете ја секоја бројка за себе преку експериментирање. Вистинските стапки за секој пациент со дијабетес се различни. Прилагодете ја дозата на инсулин индивидуално, пробно и грешно.
Вредностите наведени погоре важат за пациенти со дијабетес тип 1 кај кои панкреасот воопшто не произведува инсулин и кои не страдаат од отпорност на инсулин. Ако сте дебели, вие сте тинејџер во период на брз раст или бремена жена, тогаш потребата за инсулин ќе биде поголема. Од друга страна, ако бета клетките на панкреасот сè уште произведуваат некој инсулин, тогаш соодветната доза на инсулин за инјекции може да биде многу помала за вас.
Пресметка на дози на инсулин за дијабетес тип 1: пример
Willе го анализираме специфичниот случај на планирање на менито и пресметување на дозата на инсулин. Да претпоставиме дека пациент со тежок дијабетес со телесна тежина од 64 кг пилиња пред јадење Actrapid NM - краток човечки инсулин. Пациентот секој ден ќе јаде следнава количина јаглени хидрати и протеини:
- Појадок - 6 грама јаглени хидрати и 86 грама протеини,
- Ручек - 12 грама јаглени хидрати и 128 грама протеини,
- Вечера - 12 грама јаглени хидрати и 171 грама протеини.
Ние не ги земаме предвид јасните масти, бидејќи тие практично не влијаат на шеќерот во крвта. Јадете маснотии што се наоѓаат во протеинска храна мирно. Потсетете се дека месото, рибата, живината, јајцата и тврдите сирења содржат 20-25% чист протеин. За да добиете тежина на протеински производи што нашиот херој ќе ги јаде, треба да ја помножите количината на протеини за 4 или 5, во просек од 4,5. Дефинитивно нема да морате да бидете гладни на диета со ниски јаглени хидрати :).
При пресметување на почетните дози на брз инсулин пред оброците, сакаме да го заштитиме дијабетичарот од хипогликемија. Затоа, сега го игнорираме ефектот на утринската зора, како и отпорноста на инсулин (намалена чувствителност на клетките кон инсулин), што е можно ако пациентот е дебели. Овие се два фактори што можат подоцна да предизвикаат да ги зголемиме дозите на инсулин пред оброците. Но, на почетокот не ги земаме предвид.
За да го пресметаме болус за почетна храна, ги користиме информациите за позадината што беа дадени погоре. 1 единица краток инсулин приближно опфаќа 8 грама јаглени хидрати. Исто така, 1 единица краток инсулин опфаќа приближно 57 грама протеини во исхраната.
Храна болус за појадок:
- 6 грама јаглени хидрати / 8 грама јаглени хидрати = ¾ ЕДИНИЦИ за инсулин,
- 86 грама протеини / 57 грама протеини = 1,5 ПИЕКИ на инсулин.
ВКУПНО ¾ ПИСКИ + 1,5 ПИЕКИ = 2.25 ПИЕКИ на инсулин.
Храна болус за ручек:
- 128 грама протеини / 57 грама протеини = 2,25 единици инсулин.
ВКУПНО 1,5 ПИКИ + 2,25 ПИКЕД = 3,75 ПИЕКИ на инсулин.
Храна болус за вечера:
- 12 грама јаглени хидрати / 8 грама јаглени хидрати = 1,5 ПИЕКИ на инсулин,
- 171 грама протеини / 57 грама протеини = 3 единици инсулин.
ВКУПНО 1,5 ПИКЕС + 3 ПИЕКИ = 4,5 ПИЕКИ на инсулин.
Што да направите ако пациентот ќе инјектира не краток, туку ултра краток инсулин Апидра, НовоРапид или Хумалог пред да јаде? Потсетуваме дека проценетата доза на Апидра и НовоРапида е - доза на краток инсулин, што го пресметавме. Хумалог е најмоќен. Неговата доза треба да биде само 0,4 дози на краток инсулин.
Доколку е потребно, прилагодете го болусот за почетна храна од краток инсулин на ултра-краток:
Ве молиме запомнете: пациентот има силен апетит (нашиот човек! :)). За ручек јаде 128 грама протеини - околу 550 грама протеинска храна. Како по правило, пациентите со дијабетес тип 1 јадат многу помалку. Да речеме за ручек планирате да јадете 200 грама протеинска храна која содржи 45 грама чист протеин. И, исто така, салата од зелен зеленчук, во која 12 гр јаглени хидрати. Во овој случај, треба да инјектирате бонус на храна од само 2,25 единици краток инсулин, 1,5 единици апидра или НовоРапида или 1 единица Хумалог пред јадење. За појадок и вечера, дозите ќе бидат уште пониски. Заклучок: не заборавајте да научите.
Сигурно почетната доза на инсулин за некои оброци ќе биде премала, а за некои - премногу голема. За да откриете како работи инсулинот, треба да го измерите шеќерот во крвта 4 и 5 часа после јадење. Ако се измери порано, резултатот нема да биде точен, бидејќи инсулин продолжува да дејствува, а оброкот сè уште се вари.
Ние намерно ги потценивме почетните бонуси на исхраната во дози на инсулин. Затоа, малку е веројатно дека вашиот шеќер после еден од оброците ќе се спушти на нивото на хипогликемија. Сепак, ова не е исклучено. Особено ако имате развиено, т.е. одложено празнење на желудникот после јадење заради невропатија.Од друга страна, ако имате дебелина и заради ова, тогаш дозите на брз инсулин пред оброците ќе бидат многу повеќе.
Значи, на првиот ден од инјектирање краток или ултрасортиран инсулин, го мериме шеќерот пред јадење, а потоа повторно после 2, 3, 4 и 5 часа по секој оброк. Ние сме заинтересирани за тоа колку шеќер порасна после јадење. Зголемувањето може да биде позитивно или негативно. Ако е негативно, тогаш следниот пат кога треба да ја намалите дозата на инсулин пред јадење.
Ако шеќерот е 2-3 часа после оброк понизок од пред оброк, не менувајте ја дозата на инсулин. Бидејќи за ова време, телото сè уште не успеало да ја вари и апсорбира храната со малку јаглени хидрати. Конечниот резултат е 4-5 часа после јадење. Извлечете заклучоци за тоа. Намалете ја дозата само ако, по 1-3 часа после јадење, шеќерот „здивнува“ под 3,5-3,8 mmol / L.
Да претпоставиме дека нашиот пациент ги има следниве резултати:
- 4-5 часа по појадокот - шеќерот се зголеми за 3,9 mmol / l,
- 4-5 часа по ручекот - намален за 1,1 mmol / l,
- 4-5 часа по вечерата - зголемена за 1,4 mmol / L.
Дозата на инсулин пред јадење се смета за точна ако, по 5 часа по оброкот, шеќерот отстапува од она што беше пред оброкот за не повеќе од 0,6 mmol / l во која било насока. Очигледно, ги промашивме почетните дози, но ова требаше да се очекува. Ефектот е јасно манифестиран, што ја намалува ефикасноста на инјектирање на брз инсулин пред појадок, споредено со инјекции пред ручек и вечера.
Колку ви треба за промена на дозата на инсулин? За да откриеме, ајде да пресметаме бонуси за корекција. Кај пациент со сериозен дијабетес, чиј панкреас воопшто не произведува инсулин, 1 единица краток инсулин ќе го намали шеќерот во крвта за приближно 2,2 mmol / l, доколку некое лице тежи 64 кг.
Колку е поголема телесната тежина, толку е послаба акција на инсулин. Колку е помала телесната тежина, толку посилната 1 единица на инсулин го намалува шеќерот.
За да добиете индикативна вредност за вашата тежина, треба да направите процент. На пример, за лице со тежина од 80 кг, добивате 2,2 ммол / Л * 64 кг / 80 кг = 1,76 ммол / Л. За дете со тежина од 32 кг, се добива 2,2 ммол / л * 64 кг / 32 кг = 4,4 ммол / л.
Тешкиот пациент со дијабетес наведен во оваа студија на случај тежи 64 кг. За почеток, претпоставуваме дека 1 единица краток инсулин го намалува шеќерот во крвта за околу 2,2 mmol / L. Како што знаеме, после појадокот и вечерата, неговиот шеќер скокна, а после вечерата падна. Според тоа, треба да ја зголемите дозата на инсулин пред појадок и вечера, како и малку пониска пред ручекот. За да го направите ова, ние ја делиме промената на шеќерот за 2,2 mmol / L и го заокружуваме резултатот на 0,25 IU на инсулин нагоре или надолу
Сега ја прилагодуваме дозата на краток инсулин пред оброците врз основа на резултатите од првиот ден од експериментите. Во исто време, се обидуваме да ја задржиме количината на протеини и јаглени хидрати што се јаде за појадок, ручек и вечера.
Следниот ден, повторете ја истата постапка, а потоа друга, по потреба. Секој ден, отстапувањата во шеќерот во крвта после јадење ќе бидат помалку. На крајот, ќе ја пронајдете вистинската доза на краток инсулин пред секој оброк.
Како што можете да видите, пресметките не се комплицирани. Со помош на калкулатор, секое возрасно лице може да се справи со нив. Тешкотијата е што хранливата вредност на порциите за појадок, ручек и вечера треба да остане иста секој ден. Храната и садовите може и треба да се менуваат, но количината на јаглени хидрати и протеини треба да остане иста секој ден. Вагите од кујната помагаат да се придржувате кон ова правило.
Ако после некој оброк постојано чувствувате дека не сте полни, можете да ја зголемите количината на протеини. Истата зголемена количина на протеини ќе треба да се јаде и во наредните денови. Во овој случај, не можете да ја зголемите количината на јаглени хидрати! Јадете не повеќе од 6 грама јаглени хидрати за појадок, 12 грама за ручек и иста количина за вечера.Можете да јадете помалку јаглени хидрати, ако само не повеќе. Откако ќе ја промените количината на протеини во еден од оброците, треба да погледнете како ќе се промени шеќерот после јадење и повторно да ја изберете оптималната доза на инсулин.
Друг животен пример
Пациент со дијабетес тип 1, возраст од 26 години, висина 168 см, тежина 64 кг. Комплетира, боцка Биосулин Р. пред јадење.
На 7 часот по полноќ, шеќерот за пости беше 11,0 mmol / L. Појадок: боранија 112 грама, јајце 1 парче. Јаглехидратите се само 4,9 грама. Пред појадок, тие инјектирале инсулин Биосулин Р во доза од 6 единици. После тоа, на 9 часа 35 минути шеќерот бил 5,6 mmol / L, а потоа за 12 часа се искачи на 10,0 mmol / L. Морав да инјектирам уште 5 единици на истиот инсулин. Прашање - што направивте погрешно?
Биосулин П е краток човечки инсулин. Ако следите диета со малку јаглерод за инјектирање пред јадење, подобро е од ултра кратки видови на инсулин.
Пациентот има постот на шеќер од 11,0. Таа планира да има залак од 112 грама грав и 1 парче јајца за појадок. Ги разгледуваме табелите со хранлива вредност на производите. 100 грама зелен грав содржи 2,0 грама протеини и 3,6 грама јаглени хидрати. Во 112 грама, ова дава 2,24 грама протеини и 4 грама јаглени хидрати. Пилешко јајце содржи приближно 12,7 грама протеини и 0,7 грама јаглени хидрати. Заедно, нашиот појадок се состои од протеини 2,24 + 12,7 = 15 грама и јаглени хидрати 4 + 0,7 = 5 грама.
Знаејќи ја хранливата вредност на појадокот, ние ја пресметуваме почетната доза на краток инсулин пред оброците. Ова е збир: корекција болус + храна болус. Претпоставуваме дека со телесна тежина од 64 кг, 1 У краток инсулин ќе го намали шеќерот во крвта за околу 2,2 ммол / Л. Нормалниот шеќер е 5,2 mmol / L. Се добива корекција на болус (11.0 - 5.2) / 2.2 = 2,6 единици. Следниот чекор е да се разгледа болус за храна. Од директориумот дознаваме дека 1 единица краток инсулин опфаќа околу 8 грама јаглени хидрати или околу 57 грама протеини во исхраната. За протеини, потребни ни се (15 g / 57 g) = 0.26 PIECES. За јаглени хидрати, потребни ви се (5 g / 8 g) = 0,625 ПИСКИ.
Проценета вкупна доза на инсулин: 2,6 Блус за корекција на IU + 0.26 IU по протеин + 0,625 IU за јаглени хидрати = 3,5 IU.
И пациентот тој ден инјектирал 6 единици. Зошто се зголеми шеќерот иако се инјектираше повеќе инсулин отколку што беше потребно? Бидејќи пациентот е млад. Зголемената доза на инсулин предизвика нејзино значително ослободување на хормоните на стрес, особено, адреналин. Како резултат на ова, шеќерот скокнува. Излегува дека ако инјектирате помалку инсулин, тогаш шеќерот нема да се зголеми, туку ќе се намали. Таков е парадоксот.
Повеќе или помалку точна доза на краток инсулин во ситуацијата опишана погоре е 3,5 единици. Да претпоставиме дека сега можете да инјектирате 3 или 4 единици, а разликата нема да биде преголема. Но, ние сакаме да ги елиминираме изливите во шеќерот. Ако успеете да го направите ова, тогаш нема да треба да прободете големи бонуси за корекција. И целиот бонус на храна е околу 1 ООНЕДОНИНА 0,25 IT ЕДИНИЦИ.
Да речеме дека ќе има корективен болус од 1 PIECE 0,25 PIECES и храна болус од истите 1 PIECES ± 0,25 PIECES. Вкупно 2 единици ± 0,5 единици. Помеѓу дозите на инсулин 3 и 4 единици, разликата не е голема. Но, меѓу дозите од 1,5 ПИКИ и 2 ПИКЕС, разликата во нивото на влијание врз шеќерот во крвта ќе биде значајна. Заклучок: мора да научите. Никако без тоа.
Да резимираме. Во тешка дијабетес тип 1 и напреден дијабетес тип 2, научивме како да пресметаме храна и корекција на болус за брзи инјекции на инсулин пред оброците. Научивте дека прво треба да ја пресметате почетната доза на инсулин според референтните коефициенти, а потоа да ги прилагодите според индикаторите на шеќер после јадење. Ако шеќерот за 4-5 часа по оброкот се зголеми за повеќе од 0,6 mmol / L - дозата на инсулин пред оброците треба да се зголеми. Ако одеднаш се намали - дозата на инсулин, исто така, треба да се намали. Кога шеќерот се одржува нормално, тој се менува за не повеќе од ± 0,6 mmol / l пред и после јадење - дозата на инсулин беше избрана правилно.
Дијабетес тип 2 или лесен дијабетес тип 1 ЛАДА
Да претпоставиме дека имате дијабетес тип 2, а не многу напреден случај. Следи диета со малку јаглени хидрати, земате, земате инјекции на продолжен инсулин ноќе и наутро. Дозите на инсулин Lantus, Levemir или Protafan веќе се избрани правилно. Благодарение на ова, шеќерот во крвта останува нормален ако прескокнете оброк.Но, после јадење, скока, дури и ако земете максимална дозволена доза апчиња. Ова значи дека се потребни кратки инјекции со инсулин пред јадење. Ако сте премногу мрзливи да ги направите, тогаш ќе се развијат компликации на дијабетес.
За дијабетес тип 2 или лесен дијабетес тип 1, ЛАДА, прво треба да го инјектирате Лантус или Левемир ноќе и наутро. Прочитајте повеќе Можеби продолжените инјекции со инсулин ќе бидат доволни за одржување на нормален шеќер. И само ако шеќерот после оброк сè уште се крева, додајте уште брз инсулин пред јадење.
Панкреасот продолжува да произведува инсулин, и вака се разликува вашата состојба од пациенти со тежок дијабетес тип 1. Не знаеме колку имате свој инсулин за да гаснете висок шеќер после јадење, но колку треба да додадете со инјекции. Исто така, не знаеме точно колку слабата чувствителност на инсулин на клетките (отпорност на инсулин) како резултат на дебелината ја зголемува потребата за инсулин. Во таква ситуација, не е лесно да се претпостави со почетна доза на краток инсулин пред јадење. Како правилно да се пресмета, така што нема хипогликемија? Следното е детален одговор на ова прашање.

Пред да инјектирате, треба да инјектирате инсулин само на оние пациенти со дијабетес тип 2 кои се мрзливи да вежбаат
Разбирливо е дека строго се придржувате. Исто така, треба да јадете иста количина јаглени хидрати и протеини секој ден за појадок, ручек и вечера. Набудувајте шеќер пред и после јадење за 3-7 дена, а потоа пресметајте ги почетните дози на инсулин пред јадење, користејќи ги податоците.
Соберете информации за тоа колку шеќерот во крвта се зголемува по појадокот, ручекот и вечерата, ако не инјектирате инсулин пред јадење, туку само земајте ги редовните апчиња за дијабетес.
Со дијабетес тип 1, ЛАДА нема таблети, вклучувајќи го и Сиофор. Не земај ги!
Неопходно е да се измери шеќерот пред јадење, а потоа по 2, 3, 4 и 5 часа по секој оброк. Направете го ова 3-7 дена по ред. Запишете ги резултатите од мерењето, водете дневник. Деновиве треба да јадете 3 пати на ден, не грицкајте. Храната со малку јаглени хидрати се заситува за 4-5 часа. Willе бидете цело време и без закуска.
Подготвителниот период за набудување е 3-7 дена. Секој ден ве интересира максимално зголемување на шеќерот после појадок, ручек и вечера. Најверојатно, тоа ќе биде 3 часа по оброкот. Но, секој пациент со дијабетес е различен. Ова може да биде по 2 часа, и по 4 или 5 часа. Треба да го измерите шеќерот и да го набудувате неговото однесување.
За секој ден, запишете кое е максималното зголемување на шеќерот после појадок, ручек и вечера. На пример, во средата пред вечерата, шеќерот беше 6,2 mmol / L. После јадењето, тој испадна дека е:
Максималната вредност е 7,8 mmol / L. Зголемувањето е 1,6 mmol / L. Ни треба, запишете го. Направете го истото за појадок и вечера. Секој ден треба да мерите шеќер со глукометар околу 15 пати. Ова не може да се избегне. Но, постои надеж дека пред некои оброци нема да ви требаат инјекции брз инсулин. Според резултатите од периодот на набудување, ќе ја имате приближно следната табела:
Меѓу сите дневни придобивки, побарајте минимални вредности. Тие ќе ја пресметаат дозата на инсулин пред секој оброк. Ги земаме минималните броеви така што почетните дози се ниски и со тоа се осигураме од хипогликемија.
Пациент на дијабетес тип 2, чии резултати се прикажани во табелата, имаат потреба од инјекции на брз инсулин само пред појадок и вечера, но не пред вечера. Затоа што после вечерата неговиот шеќер не расте. Ова се должи на диетата со малку јаглени хидрати, внесувањето, па дури и физичката активност во средината на денот. Да ве потсетам дека ако научите, тоа дава шанса да одбиете инјекции со инсулин пред јадење.
Да претпоставиме, според резултатите од набудувањата на шеќерот во текот на неделата, се покажа следново:
- Минимална добивка на шеќер по појадокот: 5,9 mmol / l,
- Минимална добивка на шеќер по вечерата: 0,95 mmol / L,
- Минимална добивка на шеќер по вечерата: 4,7 mmol / L.
Во прво време, внимателно сугерираме дека 1 U на краток инсулин ќе го намали шеќерот во крвта кај пациент со дијабетес тип 2 кој е дебели за дури 5,0 mmol / L. Ова е премногу, но ние конкретно ја потценуваме почетната доза на инсулин за да го заштитиме пациентот од хипогликемија. За да ја добиете почетната доза на инсулин пред оброците, поделете ја минималната вредност на зголемувањето на шеќерот по оваа бројка. Резултатот го заокружуваме на 0,25 PIECES нагоре или надолу.
Нагласуваме дека зборуваме за краток човечки инсулин - Actrapid NM, Humulin Regular, Insuman Rapid GT, Biosulin R и други. Ако пациентот со дијабетес пред јадење ќе ја исецка Апидра или НовоРапид, тогаш пресметаната доза треба да се помножи за 0,66, а ако Хамолог - помножена со 0,4.
Почнуваме со инјектирање почетни дози на краток инсулин 40-45 минути пред оброците, ултрашорт - 15-25 минути. За да направите инјекции со точност од 0,25 ЕД, ќе треба да научите. На форумите на руски јазик и странски Интернет, пациентите со дијабетес потврдуваат дека краткиот и ултра кратко разредениот инсулин делува нормално. Продолжуваме да го мериме шеќерот 2, 3, 4 и 5 часа после јадење за да откриеме како работи инсулинската терапија.
Ако после еден од оброците после 4-5 часа (не по 2-3 часа!) Шеќерот сè уште се зголемува за повеќе од 0,6 mmol / l - дозата на инсулин пред овој оброк наредниот ден може да се обиде да се зголеми на инкременти 0,25 единици, 0,5 единици или дури 1 единица. Пациентите со дијабетес тип 2 со многу тешка дебелина (повеќе од 40 кг вишок тежина) можеби ќе треба да ја зголемат дозата на инсулин пред оброците со прираст од 2 единици. Но, за сите други, ова е полн со тешка хипогликемија. Ако одеднаш шеќерот после оброк е повеќе од 0,6 mmol / L понизок отколку што беше пред оброк, тоа значи дека треба да ја намалите дозата на инсулин пред овој оброк.
Горенаведената постапка за прилагодување на дозите на инсулин пред оброците треба да се повтори се додека шеќерот стабилно не остане скоро ист како и пред јадење, по 4-5 часа после јадење. Секој ден повеќе и повеќе ќе ја специфицирате дозата на инсулин. Поради ова, шеќерот после јадење ќе биде поблизу до нормалниот. Не треба да варира повеќе од 0,6 mmol / l нагоре или надолу. Се препорачува да следите за контрола на дијабетесот.
Обидете се да јадете иста количина на протеини и јаглени хидрати секој ден за појадок, ручек и вечера. Ако на кој било оброк сакате да ја промените количината на протеини што јадете, тогаш треба да се повтори постапката за пресметување и потоа прилагодување на дозата на инсулин пред овој оброк. Потсетете се дека количината на јаглени хидрати не може да се промени, таа мора да остане ниска, бидејќи диетата се нарекува ниско-јаглени хидрати.
Како да одредите колку минути пред јадење инјектирајте инсулин
Како да одредите точно колку минути пред оброкот треба да инјектирате брз инсулин? Ова може да се направи со спроведување на експеримент, кој е опишан подолу. Експеримент дава сигурни резултати само ако пациент со дијабетес почнува да го изведува кога има шеќер близу до нормалното. Ова значи дека шеќерот во крвта остана под 7,6 mmol / L најмалку 3 претходни часови.
Инјектирајте брз (краток) инсулин 45 минути пред да планирате да седнете да јадете. Измерете го шеќерот со глукометар 25, 30, 35, 40, 45 минути по инјекцијата. Веднаш штом падна за 0,3 mmol / l - време е да започнете да јадете. Ако ова се случи по 25 минути - тогаш не можете да го измерите, но брзо започнете да јадете, за да нема хипогликемија. Ако по 45 минути шеќерот ви остане на исто ниво - одложете го почетокот на оброкот. Продолжете да го мерите шеќерот на секои 5 минути додека не видите дека почна да паѓа.
Ако пред да јадете инјектирате Ултрахумиден инсулин Humalog, NovoRapid или Apidra, тогаш треба да започнете со мерење на шеќер после 10 минути, а не по 25 минути.
Ова е лесен и точен начин да се утврди колку минути пред јадење треба да инјектирате инсулин. Експериментот треба да се повтори ако дозата на брз инсулин пред јадење се менува за 50% или повеќе. Бидејќи колку е поголема дозата на инсулин, толку побрзо ќе започне да дејствува. Уште еднаш, резултатот ќе биде несигурен ако почетниот шеќер во крвта беше повисок од 7,6 mmol / L. Одложете го експериментот сè додека не го доближите шеќерот во нормала. Пред ова, претпоставете дека треба да инјектирате краток инсулин 45 минути пред јадење.
Да претпоставиме дека експериментот покажува дека треба да инјектирате инсулин 40 минути пред јадење. Што се случува ако почнете да јадете порано или подоцна? Ако започнете да јадете 5 минути порано или подоцна, нема да има голема разлика. Ако почнете да јадете 10 минути порано од потребното, тогаш за време на оброкот вашиот шеќер ќе се зголеми, но подоцна, најверојатно, ќе се спушти во нормала. Ова исто така не е застрашувачко ако грешувате ретко. Но, ако шеќерот во крвта се зголемува редовно за време и после јадење, тогаш постои ризик одблизу да ги запознаете компликациите на дијабетесот.
Ако почнете да јадете 15 или 20 минути порано од потребното, тогаш шеќерот во крвта може да порасне многу високо, на пример, до 10,0 mmol / L. Во оваа ситуација, вашето тело ќе стане делумно отпорно на брзиот инсулин што сте го инјектирале. Ова значи дека нејзината вообичаена доза нема да биде доволна за да го намали шеќерот. Без дополнителна доза на инсулин, шеќерот ќе остане висок за долго време. Ова е ризична ситуација во однос на развој на компликации на дијабетес.
Што ќе се случи ако после инјекција на брз инсулин почнете да јадете 10-15 минути подоцна отколку што е потребно? Во оваа ситуација, молите за неволја. На крајот на краиштата, воопшто не јадеме брзи јаглени хидрати. Телото треба прво да ги вари протеините, а потоа да претвори дел од нив во гликоза. Ова е бавен процес. Дури и 10-минутно одложување може да доведе до пад на шеќерот премногу ниско, а асимилацијата на оброк со малку јаглени хидрати нема да помогне да се врати во нормала. Ризикот од хипогликемија е значаен.
Општо, се препорачува краток човечки инсулин да се инјектира 45 минути пред оброкот, а ултраресорот - 15-25 минути. Сепак, се препорачува да не бидете мрзливи, туку да го одредите вашето индивидуално соодветно време на инјектирање. Ние опишавме погоре како да го направите ова и какви придобивки ќе добиете. Особено ако следите диета со малку јаглени хидрати. Ние ја повторуваме аксиомата: не зачувајте тест ленти за мерачот, така што не треба да одите на третирање на компликации со дијабетес.
Дали треба секогаш да јадам во исто време?
Пред пронајдокот на кратки и ултрасортирани типови на инсулин, пациентите со дијабетес мораа секогаш да јадат во исто време. Беше многу незгодно, а резултатите од третманот беа лоши. Сега го компензираме растот на шеќерот после јадење со краток или ултра краток инсулин. Ова го прави возможно да се јаде кога сакате. Потребно е само да се направи инјекција на инсулин на време пред да седнете за да јадете.
Ако инјектирате инсулин пред јадење, тогаш јадете не повеќе од еднаш на секои 4-5 часа.
Што да направите ако сте заборавиле да инјектирате инсулин пред јадење
Може да се случи да заборавите да дадете снимка краток инсулин и да размислите за тоа кога храната е токму за сервирана или веќе сте почнале да јадете. Во случај на ваков итен случај, препорачливо е да имате ултра краток инсулин со вас, згора на тоа и Хамолог, кој е најбрз. Ако веќе сте почнале да јадете или пред да започне оброкот, ви остануваат повеќе од 15 минути - дајте инјекција на Хумалога. Запомнете дека е 2,5 пати посилен од редовниот краток инсулин. Затоа, дозата на Хамолог треба да биде 0,4 од вообичаената доза на краток инсулин. Коефициентот 0.4 мора да се разјасни индивидуално.
Колку брзо инсулин го намалува шеќерот во крвта
Постојат 4 типа на протеински хормон пропишани за пациенти со дијабетес. Секој вид на лекови има свое времетраење на дејствување и брзина на намалување на декстрозата во плазмата.

- Дејство со ултрашорт. Лековите од оваа група вклучуваат Апидра, Хумалог и Новорапид. Шеќерот се намалува 10 минути по добивањето на вистинската доза на хормонот. Максималната концентрација во крвта се јавува по 30 минути - 2 часа. Времетраење на дејството - до 5 часа.
- Кратко дејство. Најдобри лекови: Rapid, Insuman, Actripid NM, Humorap 40, Berlsulin. Лековите брзо го намалуваат шеќерот. Половина час по инјекцијата, доаѓа олеснување. Максималната концентрација се постигнува по 2-4 часа. Времетраењето на активност е до 8 часа.
- Средно дејство. Insuman Bazal GT, Insuran, Gensulin, Protafan NM Penfill, Humulin припаѓаат на оваа група на лекови. Лековите започнуваат да дејствуваат 1-2 часа по инјектирањето на лекот. Максималниот ефект може да се забележи по 6-10 часа. Времетраењето на активност на лекот зависи од избраната доза. Приближното времетраење е 12-14 часа.
- Долга акција. Лековите со таква активност вклучуваат Lantus SoloStar, Levemir Penfill или FlexPen. Првите знаци на појава на изложеност се забележани еден час по инјекцијата. Максималната концентрација на плазма се постигнува по 5-16 часа. Овие средства се одликуваат со најдолг временски ефект врз телото. Времетраење - до еден ден.
Лековите со ултра кратко дејство, најверојатно, ја намалуваат декстрозата во крвта. Подобрувањето се забележува по 10 минути, а по половина час човек се чувствува како и обично.
Сепак, ултрашорните лекови ретко се препишуваат затоа што бараат почеста употреба на дози. Се препорачува ваквата подготовка секогаш да ја одржувате при рака. Може да се комбинира со други видови на инсулин во однос на времетраењето на дејството. Удобно е ако случајно заборавите да дадете инјекција, да доживеете стрес или од друга причина, шеќерот се зголемил. Лековите со ултра кратко дејство брзо ќе ги ослободат сите симптоми, по што ќе биде можно да се вратат во нормален режим.
Инсулински инјекции за храна во ресторан и авион
Во рестораните, хотелите и авионите, храната се служи според нивниот распоред, а не ваша. И обично ова се случува подоцна отколку што ветиле персоналот за одржување или рекламни брошури. Оние кои немаат дијабетес се изнервираат кога треба да седат гладни и да чекаат никој да не знае колку време. Но, ако веќе сте примениле инјекција на брз инсулин, тогаш ова очекување не е само вознемирувачко, туку може да биде и опасно, бидејќи постои ризик од хипогликемија (низок шеќер).
Во такви ситуации, можно е да се инјектира не краток инсулин, туку ултрашорт. Инјектирајте го кога ќе видите дека келнерот се подготвува да го послужи првиот курс или мезе. Ако очекувате одложување на сервисот на главниот тек, поделете ја дозата на ултрашорт инсулин на две половини. Возете првата половина веднаш, а втората - кога ќе видите дека келнерот го носи главниот тек. Шеќерот може да порасне накратко, но загарантирана е да се избегне хипогликемија, дури и ако храната се служи со задоцнување. Ако нарачавте оброци со малку јаглени хидрати и ги јадете полека, можете да избегнете дури и привремено зголемување на шеќерот.
Не нарачувајте или јадете „дијабетична“ храна на одборот! Тоа е секогаш храна преоптоварена со јаглени хидрати, можеби дури и поштетна за нас од редовната храна во авион. Ако авиокомпанијата нуди избор, тогаш нарачајте морска храна. Ако воопшто нема хранење во авионот, тоа е уште подобро, затоа што има помалку искушенија да отстапат од диетата. Ако само придружниците на летот ги напоиле патниците со вода, а ние ќе си обезбедиме здрава храна од дозволените производи за дијабетес.
Предупредување Ако сте развиле, т.е.забави празнење на желудник после јадење, тогаш никогаш не користете ултрашорт инсулин, но секогаш само кратко. Ако храната ви остане во стомакот, тогаш ултра краткиот инсулин секогаш делува побрзо отколку што е потребно. Исто така, потсетуваме дека ултрашортите типови на инсулин се помоќни од кратките, и затоа нивната доза треба да биде 1,5-2,5 пати помалку.
Ако шеќерот не падне по инјекцијата
Ретко е за дијабетичарите да немаат намалување на шеќерот после инсулин, важно е да се разбере зошто се случува тоа. Постојат 5 причини за оваа состојба.

Причини за намалување на редоследот на фреквенција:
- неправилно складирање
- отпор
- погрешна доза
- погрешно место за инјектирање
- Синдром Сомоџи.
Дијабетичарот секогаш треба да го задржува глукометарот близу. Важно е да се измери нивото на шеќер пред следниот оброк, после него или некое време по завршувањето на дејството на лекот (зависи од видот на инјектиран инсулин).
Неправилно складирање на лекови
Инсулинот е протеински хормон. За да може лекот да работи ефикасно, важно е правилно да се чува.

Какви грешки прават пациентите:
- тие го ставаат лекот во близина на замрзнувачот,
- не го следи рокот на траење на лекот,
- го чуваат лекот на прозорецот, каде што сонцето сјае, а лекот е изложен на високи температури.
Хормонот престана да функционира кога немаше намалување на гликозата по инјекцијата и дали има снегулки во шишето или кертриџ.
Хормонот се купува однапред со маргина од неколку месеци, бидејќи пациентот постојано го користи лекот. Сепак, важно е правилно да се чува.
Чувајте 31-36 месеци затворен, 1 месец отворен. Температура - + 2–8 степени.
Ако треба да патувате на големи растојанија, чувајте го лекот во вреќи со средство за ладење внатре или во термички случаи.
Отпорност
Дури и со точна доза на лекот, не можете да добиете позитивен резултат по инјекцијата. Поентата е отпорност на лекови.

- висок крвен притисок
- развој на ендокрина болест за време на бременоста,
- повреда на липидниот метаболизам,
- неурамнотежена исхрана
- генетска предиспозиција
- полицистичен јајник кај жени,
- седентарен начин на живот
- хормонални нарушувања
- повреда на инсулин-стимулираната употреба на глукоза од страна на мускулното ткиво.
Отпорноста е загуба од страна на клетките од нивната способност да одговорат на хормон. Оваа состојба се манифестира со зголемување на крвниот притисок и постот на шеќерот во крвта, дебелината и појавата на протеини во урината.
Отпорот може да се контролира. Преместете повеќе, обидете се да јадете правилно, да земете тестови навреме и посетете гинеколог, откажете се од лошите навики.
За да ја вратат можноста клетките да одговорат на инсулин, лекарите препишуваат витамини, додатоци во исхраната и елементи во трагови.
Нормализирајте го високиот шеќер со инсулин
Без оглед колку внимателно ќе се обидете да ја контролирате болеста, изведувајќи или, понекогаш, шеќер сè уште скока. Постојат различни причини за ова:
- заразни болести
- акутен емоционален стрес
- неточни пресметки на порции на јаглени хидрати и протеини во исхраната,
- грешки во дозата на инсулин.
Ако дијабетес во бета клетки од типот 2 на панкреасот сè уште продолжува да произведува инсулин, тогаш високиот шеќер може да се спушти во нормала во рок од неколку часа сам по себе. Меѓутоа, ако имате сериозен дијабетес тип 1 и производството на инсулин во организмот се спушти на нула, тогаш ќе ви биде потребен дополнителен удар од краток или ултра краток инсулин за да го угаснете скокот на шеќерот. Исто така, треба да го намалате зголемениот шеќер со инјекции на инсулин ако имате дијабетес тип 2 и висока отпорност на инсулин, т.е. се намалува чувствителноста на клетките на дејството на инсулин.
Дозата на брз инсулин што е потребна за нормализирање на високиот шеќер се нарекува корекциски болус. Не е поврзано со оброците.Болус за храна е доза на инсулин пред оброк, што е потребно за да не се зголеми шеќерот во крвта кога храната се апсорбира. Ако шеќерот скокна и треба да воведете корекција на болус, тогаш за ова е подобро да се користи еден од ултра-кратките видови на инсулин, затоа што делуваат побрзо отколку кратко.
Во исто време, ако набудувате, тогаш препорачливо е да користите краток инсулин, наместо ултрашорт, како храна болус. Малкумина дијабетичари се подготвени да користат инсулин со кратко дејство пред јадење секој ден, додека инсулин со ултра кратко дејство го подготвуваат за специјални прилики. Ако сè уште го сторите ова, тогаш имајте на ум дека ултразорните типови на инсулин се многу посилни од кратките. Хумалог е приближно 2,5 пати посилен, додека НовоРапид и Апидра се 1,5-2 пати посилни.
За да бидете подготвени да користите брз инсулин како корективен болус кога шеќерот скокнува, треба да знаете точно како 1 ПИЦЕ на овој инсулин го намалува шеќерот. За да го направите ова, се препорачува да се спроведе експеримент однапред, кој е опишан подолу.
Неправилна доза
Ефективноста на лекот е под влијание на непочитување на интервалите помеѓу инјекциите, мешање во еден шприц неколку видови на хормони од различни производители и погрешна доза.

Вториот се забележува почесто. Ова е причината зошто е важно да се посетува лекар секој месец.
Дозата на хормонот се прилагодува врз основа на резултатите од анализата и одредени фактори. Вторите вклучуваат кетонски тела во урината, индикатори на шеќер по утринските и вечерните оброци.
Како да знаете точно колку 1 единица инсулин го намалува шеќерот
Да знаете точно колку 0,5 U или 1 U на краток или ултра краток инсулин го намалува шеќерот, треба да експериментирате. За жал, овој експеримент бара да го прескокнете ручекот некој ден. Но, не треба да се спроведува често, доволно е еднаш, а потоа можете да го повторите на секои неколку години. Суштината на експериментот е детално опишана подолу, како и какви информации може да се добијат.
Почекајте еден ден пред шеќерот да скокне најмалку 1,1 mmol / L над целта. За целите на овој експеримент, зголемениот шеќер наутро на празен стомак не е погоден, бидејќи резултатите ќе ги искриват. Шеќерот треба да се покачи не порано од 5 часа по појадокот. Ова е неопходно, така што дозата на брз инсулин пред појадокот веќе го заврши своето дејство. Исто така, проверете дали сте земале вообичаена инјекција на продолжен инсулин утро.
Експериментот е дека пред вечерата прескокнувате ручек и шут брз инсулин, што служи како храна болус. Наместо тоа, инјектирате брз инсулин, корективен болус и видете како го намалува вашиот шеќер. Важно е да се инјектира повеќе или помалку точна проценета доза на инсулин за намалување на шеќерот - не премногу висока за да се спречи хипогликемија. Табелата подолу ќе ви помогне во тоа.
Како 1 единица брза инсулин приближно ќе го намали шеќерот во крвта, во зависност од дневната доза на продолжен инсулин
| Вкупната дневна доза на Лантус, Левемир или Протафан | Колку шеќер може 1 единица НовоРапида или Апидра, ммол / л | Колку шеќерот може да спушти 0,25 (.) ЕД Хумалоа, mmol / l | Како шеќерот може да намали 1 IU на краток инсулин, mmol / l |
|---|---|---|---|
| 2 единици | 17,8 | 5,6 | 8,9 |
| 3 единици | 13,3 | 4,1 | 6,7 |
| 4 единици | 8,9 | 2,8 | 4,5 |
| 5 единици | 7,1 | 2,3 | 3,6 |
| 6 единици | 5,9 | 1,9 | 3 |
| 7 единици | 5,0 | 1,6 | 2,5 |
| 8 единици | 4,4 | 1,4 | 2,2 |
| 10 единици | 3,6 | 1,1 | 1,8 |
| 13 единици | 2,7 | 0,9 | 1,4 |
| 16 единици | 2,2 | 0,8 | 1,1 |
| 20 единици | 1,7 | 0,5 | 0,9 |
| 25 единици | 1,4 | 0,5 | 0,9 |
Белешки кон табелата:
- Сите дадени вредности се приближни, наменети само за првата „експериментална“ инјекција на брз инсулин. Откријте ги точните броеви за вашата дневна употреба сами, со спроведување на експеримент.
- Главната работа е да не се инјектира премногу брз инсулин за прв пат, за да се избегне хипогликемија.
- Хумалогот е многу моќен инсулин. Сигурно ќе мора да се измачува во разредена форма. Во секој случај, научете.
Се предлага да следите диета со малку јаглени хидрати и да инјектирате умерени дози на продолжен инсулин. Мислам - користите продолжен инсулин само за да одржите нормален шеќер за постот. Уште еднаш, ги повикуваме пациентите со дијабетес да не се обидуваат да користат продолжен инсулин за да имитираат ефектите од брзите типови на инсулин за нормализирање на шеќерот после јадење. Прочитајте ја статијата „“. Следете ги препораките што се прикажани во него.
Да земеме практичен пример. Да претпоставиме дека инјектирате вкупно 9 единици продолжен инсулин дневно, а користете го НовоРапид како брз инсулин. Во табелата имаме податоци за дози на продолжен инсулин од 8 единици и 10 единици, но за 9 единици не. Во овој случај, го наоѓаме просекот и го користиме како почетна претпоставка. Пребројте (4,4 mmol / L + 3,6 mmol / L) / 2 = 4,0 mmol / L. Вашиот шеќер пред вечерата се покажа дека е 9,7 mmol / L, а целното ниво беше 5,0 mmol / L. Излегува дека шеќерот ја надминува нормата за 4,7 mmol / L. Колку единици на НовоРапид треба да се инјектираат за да се намали шеќерот во нормала? За да дознаете, пресметајте 4,7 mmol / L / 4,0 mmol / L = 1,25 IU на инсулин.
Значи, инјектираме 1,25 единици НовоРапида, прескокнуваме ручек и, соодветно на тоа, инјектираме болус за храна пред ручекот. Ние го мериме шеќерот во крвта по 2, 3, 4, 5 и 6 часа по инјектирањето на болусот за корекција. Ние сме заинтересирани за мерење што ќе покаже најнизок резултат. Обезбедува важни информации:
- со колку ммл / л всушност НовоРапид го намалува шеќерот во крвта,
- колку долго трае инекцијата.
За повеќето пациенти, брзите инјекции со инсулин целосно застануваат во следните 6 часа. Ако имате најнизок шеќер после 4 или 5 часа, тоа значи дека индивидуално овој инсулин делува врз вас индивидуално.
Да претпоставиме, според резултатите од мерењето, се покажа дека вашиот шеќер во крвта 5 часа по инјекцијата НовоРапида од 1,25 IU падна од 9,7 mmol / L на 4,5 mmol / L, а по 6 часа тој не стана уште понизок. Така, научивме дека 1,25 единици НовоРапид го намалија шеќерот за 5,2 mmol / L. Значи, 1 единица од овој инсулин го намалува шеќерот за (5,2 mmol / l / 1,25) = 4,16 mmol / l. Ова е важна индивидуална вредност наречена фактор на чувствителност на инсулин. Користете го кога треба да пресметате доза за да намалите висок шеќер.
Факторот на чувствителност на инсулин е различен наутро, попладне и навечер. Изведете неколку експерименти во различни периоди од денот.
Како да го изгаснете високиот шеќер со инсулински инјекции
Значи, спроведовте експеримент и утврдивте точно како 1 единица краток или ултрашорт инсулин го намалува шеќерот во крвта. Сега можете да го користите овој инсулин како корективен болус, односно да го изгаснете шеќерот во нормала ако скокне. За неколку часа по инјектирањето на точната доза на брз инсулин, вашиот шеќер веројатно ќе се врати во нормала.
Како да се нормализира шеќерот наутро на празен стомак
Ако шеќерот наутро на празен стомак е често покачен, тогаш може да биде особено тешко да се спушти во нормала. Овој проблем се нарекува феномен на утринската зора. Кај некои пациенти со дијабетес, тоа во голема мера ја намалува чувствителноста на инсулин, кај други е помалку. Може да откриете дека наутро, брзиот инсулин го намалува шеќерот во крвта помалку ефикасно отколку попладне или навечер. Значи, неговата доза за корекциски болус наутро треба да се зголеми за 20%, 33% или дури и повеќе. Разговарајте за ова со вашиот лекар. Точниот% може да се утврди само со проба и грешка. Остатокот од денот, инсулин треба да работи како и обично.
Ако често имате проблем со шеќер во крвта наутро на празен стомак, проучете „„. Следете ги препораките наведени тука.
Што да направите ако шеќерот се издигне над 11 mmol / l
Ако шеќерот се искачи над 11 mmol / l, тогаш кај пациент со дијабетес, чувствителноста на клетките на дејството на инсулин може дополнително да се намали. Како резултат, инјекциите ќе станат полоши од вообичаеното. Овој ефект е особено изразен ако шеќерот се искачи на 13 mmol / L и повисок. Кај луѓе кои внимателно настапуваат или, толку висок шеќер е исклучително редок.
Ако сè уште имате таква непријатност, прво внесете брз инсулин како корекциски болус, како што обично го правите.Пресметајте ја неговата доза според методот опишан погоре. Се претпоставува дека веќе сте сфатиле колку точно 1 единица инсулин го намалува шеќерот. Почекајте 5 часа, а потоа измерете го шеќерот со глукометар и повторете ја постапката. Од прв пат, шеќерот веројатно нема да се спушти во нормала, но од втор пат, најверојатно, да. Побарајте ја причината зошто шеќерот скокна толку високо и справете се со тоа. Ако го третирате вашиот дијабетес според препораките на нашата страница, тогаш тоа воопшто не треба да се случи. Секој таков случај треба темелно да се испита.
Инфективни заболувања и контрола на дијабетес
Откако го прочитавте статијата, научивте како да пресметате дози на краток и ултрасортрен инсулин за инјекции пред јадење, како и како да го нормализирате шеќерот ако се издигне. Текстот дава детални примери за пресметување на брзи дози на инсулин. Правилата за пациенти со дијабетес тип 1 и дијабетес тип 2 се различни, па примерите се различни. Се обидовме да ги направиме примерите што е можно појасни. Ако нешто не е јасно - поставете прашања во коментарите, а администраторот на страницата брзо ќе одговори на нив.

- - Главниот метод на лекување (контрола) на дијабетес тип 1 и тип 2.
- Ако следите диета со малку јаглени хидрати, потребни се дози за инсулин на ниско ниво. Откако ќе се префрлат од „балансирана“ или нискокалорична диета, тие се намалуваат за 2-7 пати.
- Во дијабетес тип 2, тие започнуваат со инјекции на продолжен инсулин Лантус или Левемир во текот на ноќта и наутро. Инјекции на брз инсулин пред оброците се додаваат подоцна ако е потребно.
- Кај пациенти со дијабетес тип 2, особено џогирање, се нормализира шеќерот наместо инјекции со инсулин. Физичкото образование не помага само во 5% од тешки напредни случаи. Во преостанатите 95%, ви овозможува да одбиете инјекции со инсулин пред јадење.
- Ако се придржувате на диета со малку јаглени хидрати, подобро е да инјектирате краток човечки инсулин пред оброците - Actrapid NM, Regular Humulin, Insuman Rapid GT, Biosulin R.
- Видовите Ultrashort на инсулин - Humalog, Apidra, NovoRapid - се полоши за јадење затоа што делуваат премногу брзо и предизвикуваат скокови во шеќерот.
- Оптимално е да се инјектира продолжен инсулин во текот на ноќта и наутро, краток инсулин пред јадење, а сепак да се задржи ултра-краток Humalog на рака за случаи кога треба брзо да намалите висок шеќер.
- Факторот на чувствителност на инсулин е колку 1 ЕДИНИЦА за инсулин го намалува шеќерот во крвта.
- Коефициент на јаглени хидрати - колку диететски јаглени хидрати опфаќа 1 единица инсулин.
- Факторот на чувствителност на инсулин и коефициентите на јаглени хидрати што можете да ги најдете во книгите и на Интернет не се точни. Секој пациент со дијабетес има свои. Инсталирајте ги преку експериментирање. Наутро, на ручек и навечер тие се различни.
- Не обидувајте се да ги замените инјекциите на брз инсулин пред јадење со инјекции на големи дози на продолжен инсулин!
- Не мешајте дози на краток и ултрашорт инсулин. Видовите Ultrashort на инсулин се 1,5-2,5 пати посилни од кратките, така што нивните дози треба да бидат помалку.
- Научете Проверете колку делува разредениот краток и ултрашартен инсулин врз вас.
- Научете и следете ги.
Значи, сфативте како да ја пресметате дозата на краток и ултрашорт инсулин за инјекции во различни ситуации. Благодарение на ова, имате можност да го одржувате шеќерот совршено нормален, како кај здравите луѓе. Сепак, познавањето на третмани со дијабетес за инјекции со инсулин не ја елиминира потребата од усогласување. Ако исхраната на дијабетичарот е преоптоварена со јаглени хидрати, тогаш ниту една пресметка на дозите на инсулин нема да го спаси од шеќерните бранови, развој на акутни и васкуларни компликации.
Исто така, постојат секундарни фактори кои влијаат на шеќерот кај пациенти со дијабетес. Овие се заразни болести, стресни ситуации, клима, менување на сезони, земање лекови, особено хормонални лекови. Кај жените, исто така, постојат фази на менструалниот циклус, бременост, менопауза.Веќе знаете како да ја промените дозата на инсулин во зависност од диетата и вредностите на шеќерот. Следниот чекор е да научите како да направите уредувања земајќи ги предвид секундарните фактори. Погледнете ја статијата „“ за детали. Тоа е неопходен додаток на материјалот што го поминавте.
Инсулинот е неопходен хормон за луѓето произведен од панкреасот, чиј недостаток доведува до нерамнотежа и дисфункција на процесите на телото. Концентрацијата на гликоза во крвта е нарушена, бидејќи супстанцијата има мултифакторско дејство врз метаболичките процеси во човечкото тело.
Недоволно ниво на хормон го нарушува метаболизмот, дијабетесот се развива постепено и се зголемува ризикот од заболувања на бубрезите. Компонентата е неопходна за метаболизмот на протеините и формирање на нови протеински соединенија.
Нискиот инсулин укажува на присуство на дијабетес мелитус тип I и други патологии.
Размислете како да го зголемите инсулинот во крвта.
Карактеристики на повреда
Намален инсулин во крвта - што значи, како да ги поправите индикаторите? Ова е единствениот хормон кој ја намалува концентрацијата на гликоза во крвотокот. Недостаток на инсулин е основен фактор што доведува до формирање на дијабетес. Со такви индикатори се појавуваат знаци на хипергликемија - нивото на шеќер се зголемува.
Гликозата моносахарид не е во состојба да се пресели во самите клетки; се акумулира во крвните садови. Клетките страдаат од недостаток на шеќер, во потрага по други извори на енергија. Се развива кетоза. Поради глад на јаглени хидрати на клетките, мастите се распаѓаат и се формираат кетонски тела. Постепено, производите за распаѓање се зголемуваат, предизвикувајќи смрт од интоксикација.
Дијабетес тип I често се дијагностицира. Пациентите со слична дијагноза треба да го следат гликозата во текот на целиот живот и постојано да инјектираат инсулин за да го намалат нивото на шеќер.
Стапките на инсулин може да бидат прифатливи, т.е. има релативен недостаток, но протеинскиот хормон не ги извршува своите функции во целост поради прекршувања. Потоа, се дијагностицираат отпорност на инсулин и дијабетес тип II.
Вид на неуспех
Ако нивото на инсулин во крвта е ниско, се разликуваат следниве форми на недостаток на супстанции:

Намалениот инсулин со нормален шеќер во крвта исто така може да доведе до тешки метаболички нарушувања. Голема количина шеќер ќе се појави на тестовите за урина. Гликозуријата обично е придружена со полиурија. Може да се развие кетоза.
Ако не започнете со третман, тогаш ќе следи кетоацидоза - ова е патолошка состојба. Бројот на кетонски тела ќе се зголеми, а едно лице може да умре. Ова е сериозна компликација на дијабетес.
Друга форма на дефект хормон е зголемено ниво на протеински хормон. Редундантноста го намалува нивото на гликоза транспортирана во клетки, помагајќи да се намали нивото на шеќер. Со прекумерна содржина, лојните жлезди почнуваат да работат поинтензивно.
Спуштањето на нивото на хормонот предизвикува многу фактори. За да се утврдат точните причини, тие одат на лекар, се подложени на испитување и се подложени на тестови.
Оваа дијагноза доведува до:

Ова е најопасната возраст за неуспеси. До петгодишна возраст, панкреасот се развива и функционира. Нискиот инсулин кај дете е опасен поради појава на заразни болести (заушки, сипаници, рубеола), доцнење во развојот.
Можете самостојно да откриете намален инсулин кај бебето: бебето е жедно, пие вода или млеко со нетрпение, не се опива, пелени од урина се стврднуваат поради вишок шеќер. Постаро дете исто така има постојана потреба од течност.
За да избегнете компликации и ризик од дијабетес, треба да се вакцинирате против вообичаени инфекции, да ја контролирате исхраната на вашите деца. Се препорачува да му се овозможи на детето да троши јаглени хидрати 10g / kg.
Научете како да го зголемите инсулинот.
Методи за стабилизирање на индикаторите
Терапијата на недостаток на инсулин е дизајнирана да ја стабилизира содржината на хормоните, да ја нормализира концентрацијата на шеќер. Секое лекување го пропишува лекар. Специјалистот е тој што ќе ги даде вистинските препораки, ќе го избере ефикасниот третман, ќе ви каже како да го зголемите инсулинот во организмот.
Главните начини за враќање на нивото на хормонот се инсулинска терапија и урамнотежена диета.
Терапија со лекови за инсуфициенција
Со низок инсулин и висок шеќер, потребни се хормонални инјекции. Телото не може да произведе хормон што му е потребен кај дијабетес тип 1.
Лекарите исто така ги препишуваат следниве додатоци во исхраната:

За ефикасна борба против недостаток на хормони, внесот на додатоци во исхраната е комбиниран со физиотерапија, диета и спорт.
Зошто додатоци во исхраната? Таквите производи совршено помагаат да се вари шеќерот, да се подобри циркулацијата на крвта, да се нормализираат метаболичките процеси.
Откријте каков ефект има диетата.
Промена на диети
Доколку се намали инсулинот, се пропишува комплексна терапија. Терапевтската диета е фундаментална за дијабетичар. Исхраната треба да биде балансирана, со малку јаглерод, високо ниво, да содржи храна која го намалува инсулинот.
Храна со висок гликемиски индекс, висококалорични јадења се исклучени: компири, ориз, карамела, гриз, мед.
Терапевтската диета за пациенти вклучува јадења кои го стимулираат панкреасот. Која храна го зголемува инсулинот? Овие се јаболка, диетално месо, кисело млеко, зелка, риба, говедско месо, млеко.
Која друга храна го намалува инсулинот? Овес, ореви (не јадете повеќе од 50 g на ден), цимет (може да се додаде во житарици, јогурти, овошни пијалоци), авокадо, просо (оваа житни култури нема шеќер, но многу растителни влакна), брокула, лук.
Со урамнотежена диета, прелиминарните резултати ќе станат забележителни веќе во првата недела на специјална диета. Треба да јадете во мали делови, расипувајќи го оброкот на пет дела. Строгите диети со нискокалоричност само ќе му наштетат на здравјето.
Физичка активност
Како да се подигне инсулин во крвта со спорт? Пациентите треба да поминуваат повеќе прошетки, умерено вежбање ќе ја подобри способноста на гликозата да влезе во мускулното ткиво, да го намали нивото на шеќер. Редовното вежбање ја подобрува благосостојбата на дијабетичарите и ги стабилизира перформансите.
Како да ги зголемите народните лекови со инсулин во крвта? Погодно за оваа функција.
Понекогаш дијабетичарите се соочуваат со феномен кога инсулинот не го намалува шеќерот. Причините се многу различни - погрешна доза, складирање на лекови, хронично предозирање (ефект Somoji). Неопходно е да се разбере во детали зошто хормонот не помага, бидејќи со низок развој на инсулин е можно.
Зошто хормонот не го намалува шеќерот?
Прецизно пресметаната доза на инсулин не е гаранција дека лекот ќе работи.
Ефектот на воведениот хормон може да биде под влијание на многу фактори:
- Неисполнување на интервалите помеѓу администрацијата на лековите.
- Мешање на инсулин од различни производители во ист шприц.
- Воведување на истечен лек.
- Употреба на лекови складирани без да се следат правилата или по замрзнување.
- Инјекцијата не е поткожно, туку интрамускулно.
- При бришење на местото на инјектирање со алкохол. Ефектот на лекот се израмнува при интеракција со алкохол.
Како се манифестира отпорност на лекови?
Ако се следат сите правила, а инсулин не го намали шеќерот во крвта, може да се развие метаболички синдром или отпорност на лекови. Знаци на отпор:
 Протеините во урината сугерираат дека бубрезите не можат да се справат со зголемен стрес.
Протеините во урината сугерираат дека бубрезите не можат да се справат со зголемен стрес.
- се развива патологија на бубрезите, како што е потврдено со протеини во анализата на урина,
- постејќи висок шеќер во крвта,
- зголемување на телесната тежина
- кршливост на васкуларните wallsидови, тромбоза и атеросклероза,
- нерамнотежа на "лош" и "добар" холестерол.
Со отпорност, инсулинот не работи како резултат на неможноста на клетките целосно да ја апсорбираат администрираната дрога.Високиот шеќер се гради, а панкреасот создава зголемена количина на хормон. Како резултат на тоа, високи нивоа на шеќер и инсулин, кои често се карактеристични за дијабетес тип 2. Други причини за овој феномен:
- полицистичен јајник,
- покачено ниво на „лош“ холестерол,
- патологија на крвните садови и срцето,
- хипертензија
- дебелината.
Механизмот на синдромот Симоги
Синдром Сомоџи се појавува со хронично предозирање со лекови. Знаци на синдромот:
- тела на кетон се појавуваат во урината,
- со зголемување на дневната доза на лекот состојбата се подобрува,
- глукозата се намалува со грипот како резултат на зголемената побарувачка на хормони за време на заболувања,
- ненадејни промени во гликозата за еден ден,
- пациентот е постојано гладен, телесната тежина се зголемува,
- чести периоди на хипогликемија.
Ако инсулинот не помогне, пациентот прво ја зголемува дозата. Пред да го направите ова, важно е да се разбере врската помеѓу одмор и будност, интензитетот на товарите и да се анализира диетата. Ако глукозата не се спушти, таа постојано се зголемува дури и на празен стомак, нема потреба да се брзате за да ја прилагодите дозата. Можеби ова е норма за организмот, а намалувањето на администрираниот лек ќе доведе до синдром Сомоџи.
 Ноќните мерења на гликоза во редовни интервали ќе помогнат да се открие предозирање на хормонот.
Ноќните мерења на гликоза во редовни интервали ќе помогнат да се открие предозирање на хормонот.
За да откриете хронично предозирање, неопходно е да се преземат ноќни мерења на глукоза во редовни интервали, на пример, на 3 часа. 2 часа по полноќ, се јавува хипогликемија. Потребата за хормон се спушта на минимум. Откако се администрира лек со средно дејство 3 часа пред полноќ, се забележува максимален ефект на лекот.
Ако пациентот има синдром Сомоџи, гликозата е стабилна на почетокот на ноќта, постепено се спушта до третиот час на ноќта, и брзо расте до утрото.
Дијабетес мелитус е болест која се карактеризира со намалено лачење (или негово целосно отсуство) на панкреасот инсулин. За да го компензираат недостатокот на овој хормон во организмот, лекарите препишуваат инсулински инјекции. Но, кај некои пациенти, нивната употреба не дава никакви резултати. Па што ако инсулинот не помогне? И што може да влијае на нејзината ефикасност?
Рок на употреба и услови за складирање
Постојат многу причини зошто инсулинот не им помага на дијабетичарите во нормализирање на шеќерот во крвта. И, пред сè, треба да се напомене дека, како и секој друг лек, инсулин има рок на траење, по што неговата употреба не само што не дава позитивни резултати, туку може и сериозно да му наштети на здравјето.
Во исто време, мора да се каже дека времетраењето на инсулин мора да се брои по отворањето на лекот. Подетално за рокот на траење на секоја дрога е напишано во прибелешката, која е прикачена на секој лек.
Покрај тоа, дури и ако датумите на истекување се нормални, лекот може брзо да се влоши ако пациентот не ги следи правилата за негово складирање. Производите што содржат инсулин мора да бидат заштитени од замрзнување, прегревање и изложеност на директна сончева светлина. Тие треба да се чуваат на собна температура (20-22 степени) и на темно место.
За складирање на вакви средства на долните полици на фрижидерот, како што прават многу пациенти, исто така е непожелно. Бидејќи инсулинот делува многу побавно за време на ладењето, затоа, по неговата администрација, нивото на шеќер во крвта не се враќа во нормала подолго време.
Карактеристики на апликацијата
Мошне често, дијабетичарите се пропишани инјекции во комбинација со инсулин со кратко дејство. Како по правило, овие лекови се собираат во еден шприц и се администрираат истовремено. Сепак, во овој случај многу е важно да се следат сите препораки на лекарот. Честопати, иницијативата на пациенти кои сами воспоставуваат дози на инсулин со кратко и долго дејство е една од причините поради кои инјекциите не помагаат за нормализирање на шеќерот во крвта.
Долготрајните лекови исто така можат да ги загубат своите лековити својства ако се мешаат со лекови со кратко дејство. Под влијание на второто, нивната ефикасност е потисната, а инекцијата не дава никаков резултат. Поради оваа причина, лекарите не препорачуваат да се донесе одлука самостојно да се меша инсулин со различни ефекти.
Покрај тоа, ако инсулинот не помогне, исто така е неопходно да се анализира процесот на неговата администрација. Многу луѓе прават сериозни грешки при инјектирање, поради што тие сè уште не успеваат да ја нормализираат состојбата.
Абдоменот е најдобро место за инјектирање.
Така, на пример, многу луѓе не обрнуваат внимание на присуството на воздух во шприцот. И ова е многу важно. Неговото присуство доведува до намалување на количината на внесениот хормон и, природно, против позадината на ова, процесот на намалување на шеќерот во крвта е инхибиран.
Подеднакво важен аспект во формулацијата на инјекции е изборот на местото на инјектирање. Делува многу полошо ако воведувањето се случи во колковите или наборите на кожата над задникот. Инјекциите треба да се направат директно во пределот на рамото или абдоменот. Овие зони се најпогодни за администрација на инсулин.
Сепак, инјекциите во истата зона се забранети. Неопходно е да се биде во можност правилно да се комбинираат области за администрација на лекот, бидејќи неговата ефикасност исто така зависи од ова. Експертите дефинираат неколку алгоритми за администрација на инсулин. Првиот - за секој лек има своја зона. Така, на пример, ако пациентот користи инсулин со кратко дејство, тогаш треба да се администрира под кожата на абдоменот, бидејќи тука е што ја обезбедува најбрзата ефикасност. Ако се користи инсулин со долготрајно дејство, треба да се стави во регионот на рамото, итн. Сето ова е пред преговарање со докторот.
Вториот алгоритам е да се инјектира лекот во истата зона за една недела, по што областа на инјектирање се менува. Тоа е, на почетокот едно лице може да даде инјекции само во регионот на десното рамо, и по една недела треба да го смени местото на инјектирање, на пример, во регионот на левиот бут. Промена на зоната за инјектирање на инсулин треба да се изврши на секои 7 дена.
Според експертите, токму овие правила за инјектирање обезбедуваат нивна најголема ефикасност. Сепак, ова не се сите нијанси што треба да се земат предвид при употреба на лекови кои содржат инсулин.
Доколку инјекциите со инсулин не дадат позитивен резултат, дефинитивно треба да му кажете на вашиот лекар
Кај дијабетичарите, доста често масното ткиво се формира во поткожните слоеви, кои не се видливи со вооружен поглед. Во исто време, пациентите дури и не се сомневаат во нивното присуство, сметајќи ги како масно ткиво, каде што инјектираат инсулин. Секако, во оваа ситуација ефектот на лекот забавува значително, а понекогаш и не се забележува никаков ефект од неговата употреба.
И, како што споменавме погоре, многу зависи од областа на администрација на лекови. Но, претходно не е наведено дека при инјектирање е многу важно да се користи апсолутно целата област. На пример, ако лекот се инјектира странично, тогаш зоната треба да се прошири на ингвиналните набори.
Областа помеѓу ребрата и папокот се смета за многу добро место за администрација на инсулин. Ставањето во оваа зона на инјектирање не само што ја зголемува ефикасноста на лекот, туку исто така не доведува до формирање на поткожни болни пломби што се појавуваат, на пример, кога инсулинот се внесува во глутеалниот регион.
Настаните извршени пред воведувањето на лекот, исто така, имаат директен ефект врз неговата ефикасност. Многу луѓе ја третираат областа за инјектирање со алкохол, што е строго забрането да се направи, бидејќи алкохолот го уништува инсулинот, а неговата ефикасност е значително намалена.
Брзината и времетраењето на инсулинот
Со оглед на ова, многу дијабетичари имаат прашање за тоа како да ги третираат интегритетите на кожата. И ништо не е потребно. Ризиците од инфекција со воведување на современ инсулин и шприцеви во кои се продаваат се минимални, затоа, не е потребен дополнителен третман на кожата пред инјекцијата. Во овој случај, може само да направи штета.
И пред да влезете во лекот, треба да формирате превиткување на кожата, стискајќи го со прстите и влечење малку напред. Инаку, лекот може да се воведе во мускулите, што негативно влијае на неговиот ефект. Во овој случај, категорично не се препорачува ослободување на наборите на кожата додека лекот целосно не се администрира.
И што е најважно, откако лекот ќе се внесе во наборите на кожата, не треба веднаш да ја отстраните иглата. Треба да почекате околу 5-10 секунди за активните компоненти да го нападнат крвотокот. Ако ја отстраните иглата веднаш откако комплетно ќе се вметне составот, тој ќе излезе низ дупката формирана на кожата. Секако, после тоа организмот нема да ја добие потребната количина на инсулин, а нивото на шеќер во крвта ќе остане исто.
Невалидно место за инјектирање
Не го администрирајте го лекот интрамускулно. Таквата инјекција ќе биде губење на лекови, бидејќи нивото на гликоза ќе остане исто.

Како и каде да се администрира лекот:
- Најдоброто место се смета за стомак. Прво, попогодно е пациентот да направи преклоп на кожата. Второ, дијабетичар гледа како вметнува игла (има три вида инсулински игли и тие се вметнуваат под кожата на различни начини).
- Лепењето е дозволено во предниот дел на бутот, во надворешниот дел на рацете и во пределот во основата на сечилото на рамото.
- Ладниот лек не може да се администрира. Загрејте ги дланките пред употреба. Не тријте со алкохол по администрација на инсулин. Зошто? Го уништува хормонот. Можете да користите алкохол за дезинфекција пред инјектирање, но почекајте додека испари.
Областа на администрација на лекови се менува секој пат. Помеѓу инјекциите на едно место треба да поминат најмалку 15 дена.
Исто така, ултра кратки и краткотрајни лекови се администрираат во стомакот. Во бутот, тие се инјектираат со лек со средна и долга активност.
Други причини за инсулинска инсуфициенција
Покрај грешките на дијабетичарите со воведувањето на инсулин, постојат и други фактори кои можат да предизвикаат намалување на ефикасноста на користените лекови. Овие вклучуваат:
- развојот на симојскиот синдром.
За да разберете зошто има намалување на ефикасноста на инсулин, потребно е подетално да се разгледаат овие состојби.
Самој синдром
Синдром Самои се развива против позадината на хронична предозирање со инсулин. Се јавува во форма на одговор на телото на систематски напади на зголемување на шеќерот во крвта. Синдром Самои се појавува со следниве симптоми:
- во текот на денот има остри флуктуации на нивото на гликоза во крвта, а потоа кон горните граници, по долната,
- чести напади на хипогликемија, кои можат да се манифестираат во очигледни и латентни напади,
- појава во урината на кетонските тела (откриени со испорака на ОАМ),
- постојан глад
- зголемување на телесната тежина
- со зголемување на дозите на инсулин, состојбата на пациентот се влошува,
- со настинки, нивото на шеќер во крвта се нормализира (овој феномен е предизвикан од фактот дека кога вирусот влегува во организмот, потребно е многу повеќе енергија за да се елиминира).
Синдром Сомоџи може да предизвика чести вишок дози на инсулин
Повеќето пациенти, кога забележуваат зголемување на шеќерот во крвта, почнуваат да ја зголемуваат дозата на користен инсулин, без консултација со нивниот лекар. Но, тоа е строго забрането. Наместо да ја зголемите дозата на администриран инсулин, треба да обрнете внимание на други фактори, имено квалитетот на потрошената храна, умерено вежбање (со пасивен животен стил, трошоците за енергија се минимални, што доведува до зголемување на шеќерот во крвта), како и достапноста на високо ниво спијте и одморете.
Дијабетичарите со зголемување на шеќерот во крвта во текот на долг временски период не мора да прибегнуваат кон инсулински инјекции. Работата е дека за секој дијабетичар постојат стандарди за нивото на гликоза во крвта на кои тој се чувствува сосема нормално.Употребата на инсулин во овој случај може да доведе до развој на синдром Сомоги и потреба од дополнителен третман.
Ако постои сомневање за развој на синдром Сомоџи, треба да поминете целосен преглед во клиниката
За да се потврди присуството на хронично предозирање на инсулин во организмот, пациентот треба да помине серија дијагностички активности. Најважно во овој бизнис е редовното мерење на шеќерот во крвта. И не само во текот на денот, туку и во текот на ноќта. Анализите се прават во редовни интервали. Првиот тест на крвта треба да се спроведе околу 9 часот навечер, сите последователни мерења мора да се вршат на секои 3 часа.
Со развојот на синдром Сомоги, нагло намалување на шеќерот во крвта се забележува околу 2-3 часот наутро. И треба да се напомене дека е во текот на ноќта телото троши помалку енергија, затоа, инсулинот воведен во 8-9 часот ќе делува многу поефикасно и подолго. Зголемување на шеќерот во крвта во синдромот Сомоџи обично се забележува околу 6-7 часа наутро.
Со вистинскиот пристап, синдромот Сомој е лесно лекува. Главната работа е строго да се следат сите препораки на присутните лекар и да не се надминува дозата на лекови што содржат инсулин.
Правила за пресметување на дозата на инсулин
Ефективноста на инсулин директно зависи од дозата во која се користи. Ако го внесете во недоволни количини, нивото на шеќер во крвта ќе остане непроменето. Ако ја надминете дозата, тогаш ова може да доведе до развој на хипогликемија.
Затоа, многу е важно во развојот на дијабетес правилно да се пресмета дозата на инсулин. Во овој случај, следниве нијанси мора да бидат земени во предвид:
- Прилагодување на дозата со ултра кратко дејство на инсулин. Доста често, луѓето кои не ја следат нивната диета, се соочуваат со состојба како што е постпрандијална хипергликемија. Се јавува во случаи кога пациентот пред оброк воведе недоволно количество инсулин и во исто време потроши повеќе единици леб отколку што е потребно. Во такви ситуации, потребна е итна администрација на инсулин со зголемена доза.
- Долготрајно прилагодување на дозата на инсулин зависи од нивото на шеќер во крвта наутро и навечер.
- Ако пациентот има синдром Сомоџи, дозата на лекови со продолжено ослободување наутро треба да биде за 2 единици повисока отколку во вечерните часови.
- Ако има кетонски тела во урината, се пропишуваат зголемени дози на ултра кратко дејство.
Во исто време, како што споменавме погоре, се зема предвид исхраната и физичката активност на пациентот во текот на денот. Поради потребата да се земат предвид сите овие фактори, само лекар може да утврди точна доза на инсулин, што ќе биде ефикасно во лекувањето на дијабетесот.
Доста често, луѓето се соочуваат со фактот дека, и покрај употребата на инсулин, шеќерот во крвта не се намалува. Ако причината за овој процес не е отпорност на инсулин или други нарушувања, тогаш проблемот е злоупотребата на хормоналната компонента. Во овој поглед, неопходно е да се земат предвид главните грешки што се прават при употреба на инсулин.
Причини за предозирање

Инсулинската терапија може да го врати метаболизмот на јаглени хидрати кај дијабетес и да им овозможи на луѓето со оваа болест да живеат без значителни ограничувања.
Исто така, инсулинот активно се користи од бодибилдери заради неговиот анаболен ефект.
Но, неправилно утврдена доза на лекот може сериозно да ја влоши здравствената состојба.
Инсулинот главно се користи од дијабетичари, но неговите многу ефекти се користат во други случаи. На пример, анаболниот ефект на инсулин најде примена во бодибилдингот.
Дозите на инсулин се избираат индивидуално, под надзор на лекар. Во овој случај, неопходно е да се измери глукозата во крвта, да се совладаат методите за самоконтрола на болеста.
За здрава личност, „безопасната“ доза на лекот е од 2 до 4 IU. Бодибилдерите ја носат оваа сума на 20 IU на ден. Во третманот на дијабетес мелитус, количината на лекови што се администрира на ден варира помеѓу 20-50 единици.
Важно е да се знае зошто крвниот инсулин е покачен. Причините можат да бидат различни. На пример:
- продолжена глад
- тежок физички напор,
- бременост
- земање на одредени лекови
- во исхраната има премногу храна богата со гликоза
- лоша функција на црниот дроб.
Сепак, понекогаш причината е продолжена неухранетост и доведување на нервниот систем до целосно исцрпување. Потоа ви треба долг одмор и добра исхрана, така што нивото на хормоните се враќа во нормала.
И, исто така, таквата аномалија е предизвикана од неоплазма во панкреасот, која се нарекува инсулином. Кај карциномот, нивото на инсулин е постојано покачено. И инсулинот е придружуван од други, позначајни, болни симптоми.
- Мускулна слабост.
- Трепет.
- Оштетување на видот.
- Нарушување на говорот.
- Тешка главоболка.
- Грчеви.
- Глад и ладна пот.
Хормонот инсулин е еден од најважните во човечкото тело. Без него, нормално функционирање на бројни системи е невозможно. Прво на сите, тоа помага да се утврди нивото на шеќер во крвта на една личност и, доколку е потребно, да се прилагоди.
Но, понекогаш дури и со нормален шеќер, инсулинот значително се зголемува. Причините зошто тоа се случува, што е потврдено од високата стапка на шеќер или инсулин во крвта, отколку што се заканува, се пониски.
Инсулин и неговото значење
Како што беше речено, ниту еден процес во човечкото тело не се одвива нормално без инсулин. Тој е активно вклучен во распаѓањето на протеините и мастите. Но, се разбира, главната функција е да го контролира нивото на гликоза во крвта. Ако нивото на шеќер е нарушено, енергетскиот метаболизам нема да се појави во организмот во нормален однос.
Инсулинот во здраво, нормално функционирање на телото е содржано во такви количини:
- Кај деца, од 3,0 до 20 μU / ml,
- Кај возрасните, од 3,0 до 25 μU / ml.
Кај постарите лица, чија возраст надминува 60-65 години, инсулин може да се содржи во количина до 35 mcU / ml. Сите овие се нормални индикатори. Ако се надминат горните ознаки, треба што поскоро да посетите лекар - тој ќе ги утврди причините и ќе ви објасни зошто инсулинот е ненормално покачен.
Од посебна загриженост треба да биде ситуација во која хормонот е покачен, а шеќерот останува нормален. За погодност за следење на нивото на инсулин и гликоза дома, треба да има при рака глукометар.
Потребно е да се прават мерења на шеќер неколку пати на ден - по можност најмалку 5, за да се добие најјасна слика.
Но, ако тоа не е можно, тогаш шеќерот треба да се провери најмалку двапати на ден: наутро по будењето, а во вечерните часови, пред спиење.
Зошто инсулинот е висок - причини
Ако инсулинот е покачен, ова секогаш укажува на сериозна дефект во организмот, нешто не е во ред со здравјето. Прво на сите, можеме да зборуваме за развој на дијабетес мелитус тип 2 - таквите показатели се карактеристични за ваквата форма на болеста.
Честопати, покаченото ниво на хормони укажува на таканаречената Кушингова болест. Со акромегалија, паралелно се забележува високо ниво на хормон за раст во крвта. Сепак, шеќерот останува нормален.
Зголемениот инсулин е еден од знаците на сериозни проблеми со црниот дроб. Честопати, сличен симптом сигнализира присуство на инсулиноми - тумор што активно го произведува овој хормон.
Дистрофичната миотонија, сериозна невромускулна болест, е уште една можна причина за зголемувањето на нивото на хормонот инсулин. Исто така, може да се сомневате во почетната фаза на дебелина и намалување на чувствителноста на клетките на ткивата кон хормонот и јаглехидратите добиени од него.
Без оглед на причините за нагло зголемување на инсулин, потребно е темелно, сеопфатно испитување на пациентот.
Важно: честопати панкреасниот хормон се зголемува кај жени за време на периодот на гестација. Се верува дека бидејќи телото оди во нова физиолошка состојба, ваквите промени се сосема нормални. Но, сепак, се препорачува да се следи вашата благосостојба, исхрана и тежина.
Класификација на болест како дијабетес
При третман на дијабетес мелитус, пациентот мора да се консултира со ендокринолог - како да се администрира инсулин. Инјекции може да се извршат:
- интравенозно - исклучиво во болница (во одделот за интензивна нега),
- интрамускулно - вака се администрира лекот на деца (ако е невозможно да се администрира лекот во поткожното ткиво),
- субкутано - во области со доволен слој на масното ткиво (во абдоменот, надворешната површина на рамото, предниот дел на бутот, глутеалниот регион).
Инјекција со инсулин може да се изврши со употреба на шприц за пенкало или шприц за еднократна употреба, опремена со специјална скала, која е наменета за точна доза на лекот.
Потребната количина на раствор се пресметува не во ml, како во поголемиот дел од случаите, туку во единиците за леб (XE), така што скалата на инсулин шприц има две димензионални решетки.
Индивидуално пенкало за шприц е погодно средство за администрирање на инсулин - може да се користи без проблеми во речиси секое опкружување (на работа, на одмор, на патување).
Причините за зголемената популарност на само таков метод на администрирање на инсулин во дијабетес може да се сметаат за компактна форма на уредот, нејзин комплетен комплет со игли, можност за точно избирање на препорачаната доза на лекот.
Употребата на конвенционални шприцеви од 1 ml е оправдана ако е неопходно да се комбинираат неколку видови на инсулин во третманот (лекови со различни траење на дејствување), што често се препорачува за деца и адолесценти, како и за пациенти со неодамна утврдена дијагноза, доколку е потребно, прилагодете ја дозата на хормонот.
Видови на дијабетес можат да бидат различни. Во медицинската пракса, терминот "дијабетес мелитус" се однесува на многу болести кои имаат слични карактеристики. Но, без оглед на кој вид на болест има неговиот сопственик, тој секогаш има висок шеќер во крвта.
Постојат многу причини зошто телото не може да се справи со транспортот на шеќер од крв во клетки, а резултатот е секогаш ист: премногу „слатка“ крв не може да им обезбеди на клетките неопходна исхрана.
Оваа состојба може да се опише како „глад среде многу“. Но, ова не се сите проблеми што чекаат на дијабетичарот.
Шеќерот што не влегува во клетките помага да се отстрани водата од нив.
Крвта, богата со течност, се ослободува од него преку бубрезите, како резултат на тоа, телото на пациентот е дехидрирано. Ова се изразува со "големите симптоми" на болеста: сува уста, жед, тешко пиење и, како резултат на тоа, честа мокрење.
Класификацијата на дијабетесот е широка, има огромен број на видови на оваа болест, а некои од нив имаат различни форми.
Најчести видови на дијабетес: инсулин-зависен и не-инсулин-зависен, шеќер и не шеќер, постоперативна, панкреасна и не-панкреасна, итн.
Инсулин-зависен и не-инсулин-зависен дијабетес мелитус
Тип 1 дијабетес мелитус е дијабетес зависен од инсулин, предизвикувајќи автоимуно или вирусно оштетување на органот што произведува панкреас инсулин. Дозата на инсулин во крвта на пациенти е занемарлива или целосно отсутна.
Инсулин-зависен дијабетес најчесто влијае на младата популација и се манифестира со такви изразени симптоми како тешко пиење, чести мокрење, брзо губење на тежината, чувство на постојан глад и ацетон во урината.
За лекување на овој вид на болест е можно само со воведување на вистинската доза на инсулин. Другата терапија е немоќна тука.
Симптоми на предозирање со инсулин
За здрава личност, нормална доза на супстанцијата е 2-4 IU за 24 часа. Ако зборуваме за бодибилдери, тогаш ова е 20 IU. За лица со дијабетес, нормата е 20-25 IU на ден. Ако лекарот почне да го претерува во неговите рецепти, тогаш зголемената количина на хормон доведува до предозирање.
Причините за хипогликемија се како што следува:
- погрешен избор на дозата на лекот,
- промена во видот на шприцеви и лекови,
- спортови без јаглени хидрати,
- погрешно истовремено внесување на бавен и брз инсулин,
- повреда на исхраната по инјектирање (немаше оброк веднаш по постапката),
Секое лице кое е зависно од инсулин, барем еднаш во животот, почувствува непријатни сензации предизвикани од преголема доза на лекот. Главните симптоми на предозирање со инсулин:
- мускулна слабост
- жед
- ладна пот
- трепет екстремитети
- конфузија,
- вкочанетост на небото и јазикот.
Сите овие знаци се симптоми на хипогликемичен синдром, што се активира со брзо намалување на гликозата во крвта. Сличен одговор на прашањето што се случува ако инјектирате инсулин во здрава личност.
Синдром мора брзо да се запре, во спротивно пациентот ќе западне во кома, и ќе биде исклучително тешко да се излезе од него.
Како и да е, секое лице зависно од инсулин, барем еднаш во животот, доживеа непријатни сензации предизвикани од предозирање со лекот. Симптоми на предозирање вклучуваат:
- мускулна слабост
- тремор на екстремитетите,
- вкочанетост на јазикот и небото,
- ладна пот
- жед
- збунета свест.
Сите овие знаци се симптоми на хипогликемичен синдром, провоцирани од нагло намалување на шеќерот во крвта. Мора да се запре што е можно поскоро. Инаку, пациентот може да падне во кома, понекогаш може да биде многу тешко да се излезе, а предозирање на инсулин е одговорно за сето ова.
Ако има вишок на инсулин, ова доведува до брз пад на концентрацијата на шеќер.
Хипогликемијата се развива ако шеќерот падне под 3,3 mmol / L.
Стапката на пораст на симптомите е тесно поврзана со видот на инсулин (долг, краток или ултрашорт) и дозата.
Вишокот на инсулин во крвта доведува до намалување на нивото на гликоза. Може да зборувате за хипогликемија со индикатор помал од 3,3 mmol / L во капиларна крв. Стапката на развој на симптомите зависи од видот на користените лекови. Со воведување на брз инсулин, симптомите се развиваат по краток временски период, со инјектирање на бавен инсулин за подолг период.
Симптомите на вишок инсулин во крвта се како што следи.
Начини на инсулинска терапија :: третман на пациенти со дијабетес мелитус со инсулин :: инсулинска терапија на пациенти со дијабетес мелитус
Според тестовите на крвта за шеќер, лекарот ќе ви го препише потребниот третман. Во дијабетес, чија причина е недоволна секреција на панкреасот (од првиот тип), потребно е да се инјектира инсулин 2 пати на ден. Лекарот, исто така, пропишува диета во која недостасува сахароза, која мора да се почитува стабилно во текот на животот.
Па, дијабетес од втор вид е последица на стрес и неправилен, неактивен начин на живот, најчесто резултира во зголемен инсулин во крвта. Овој тип се нарекува дијабетес зависен од инсулин, се лекува со одредени лекови.
Препорачливо е да пронајдете кој било спорт по ваша желба и да давате умерено вежбање на мускулите. Сепак, нивото на инсулин, исто така, треба да се проверува постојано и да се консултирате со лекар-ендокринолог.
Кај здрава личност секрецијата на инсулин се јавува постојано и е околу 1 IU инсулин на 1 час, ова е т.н. базална или позадина секреција. За време на оброк, брзо (болус) зголемување на концентрацијата на инсулин се случува повеќе пати.
Стимулираната секреција на инсулин е приближно 1-2 единици на 10 g јаглени хидрати.Во исто време, се одржува постојана рамнотежа помеѓу концентрацијата на инсулин и потребата за него според принципот на повратна информација.
На пациент со дијабетес тип 1 му е потребна терапија за замена на инсулин што би имитирала секреција на инсулин под физиолошки услови. Неопходно е да се користат различни видови на препарати на инсулин во различни периоди.
Невозможно е да се постигнат задоволителни резултати со единечна инјекција на инсулин кај пациенти со дијабетес тип 1. Бројот на инјекции може да биде од 2 до 5-6 пати на ден.
Колку повеќе инјекции, режимот на терапија со инсулин е поблизу до физиолошкиот. Кај пациенти со дијабетес мелитус тип 2 со зачувана функција на бета-клетки, единечна, двојна администрација на инсулин е доволна за да се одржи состојба на компензација.
Постојат неколку начини на администрирање на инсулин дневно:
- една инјекција
- две инјекции
- режим на повеќекратно вбризгување
- распрскувач на инсулин или пумпа.
Режимот на инсулинска терапија треба да биде индивидуален, во зависност од целите на гликемиската контрола кај секој пациент. Пациентот, со помош на лекар, мора постојано да одржува рамнотежа помеѓу инјектираниот инсулин и потребата од него, утврден со исхрана и физичка активност.
Напредокот во клиничката дијабетологија во текот на изминатите 10-15 години овозможи да се прегледаат постојните принципи на третман со инсулин. Во моментов, се користат два главни начина на инсулинска терапија: традиционална (вообичаена) и засилена (интензивна).
Во согласност со принципите на традиционална инсулинска терапија, главно, инсулин со средно дејство се администрира во комбинација со инсулин со кратко дејство. Инјекциите обично се прават 2 пати на ден и оброкот се „прилагодува“ под дејство на инсулин, во врска со кој пациентот треба да јаде фракционо, најмалку 5-6 пати на ден во одредено време.
Една единствена администрација на инсулин е оправдана само со стабилна природа на дијабетес мелитус со релативно мала потреба од инсулин (помалку од 30-40 единици на ден) главно кај луѓе со дијабетес тип 2.
Едно инекција на инсулин понекогаш се користи кај пациенти со дијабетес мелитус тип 1 за време на периодот на ремисија.
Кога се администрира двапати, обично 2/3 од дневната доза се администрира пред појадок, преостанатиот трет - пред вечера, 1/3 од дозата на секоја инјекција е инсулин со кратко дејство и 2/3 од просечното времетраење на дејството. Дозата на инсулин, обезбедувајќи дневен период, треба да биде приближно 2-3 пати поголема од вечерта.
Сепак, овие коефициенти се секогаш индивидуални, а препораките се условни. Исто така, се користат комбинации на едноставен и долготраен инсулин (ултраленте, ултратард).
Различни комбинации се можни, особено при употреба на готови мешавини. Не се препорачува да се користат три лекови со различни траење на дејствување (кратко, средно и долго дејство) при една инјекција.
Во такви комбинации, врвовите на дејство на различни видови на инсулин можат да се преклопуваат и да доведат до продолжена хипогликемија, проследена со реактивна хипергликемија во текот на ноќта или наутро. Подобро да користите дополнителна инјекција на инсулин.
Дозата на инсулин мора да се постави за секој пациент поединечно. Природниот услов на здрава личност за инсулин (30-70 U / ден) може да послужи како дефинитивно упатство за дневна доза.
Опсегот на дозирање, кој во голема мерка е определен со интринтно лачење на инсулин и чувствителност на егзогени инсулин, се движи од 0,3 до 0,8 U / kg телесна тежина на ден кај пациенти. Кај пациенти со долгорочно заболување со инсулин зависен дијабетес мелитус, што се карактеризира со минимално или никакво интриктивно лачење, потребата за инсулин е 0,7-0,8 U / kg телесна тежина.
Кај пациенти со ново дијагностициран дијабетес мелитус со користење на современи препарати за инсулин, неговата дневна доза е во просек 0,5 IU / kg телесна тежина.По почетокот на компензацијата на болеста, може да се спушти на 0,3-0,4 U / kg или помалку.
Дневната доза од 1 У / кг или повеќе укажува, во мнозинство, предозирање или отпорност на инсулин. Сепак, овие препораки се условни и бараат индивидуален пристап и неопходна корекција во согласност со нивото и дневните флуктуации на гликемија.
Долготрајната декомпензација на болеста, бременоста, интеркурентните заболувања може значително да ја намалат чувствителноста на инсулин, што доведува до зголемување на дозата на лекот. Употребата на современи високо прочистени типови на инсулин, како и нови можности за постигнување и одржување на долгорочно и стабилно компензирање на болеста, кај најголемиот дел од пациентите доведе до значително намалување на дневната доза на инсулин.
Во 70-80-тите, пациентите со дневна доза на инсулин од 70-80-90 единици беа правило, а не исклучок. Префрлањето на високо-квалитетни инсулини доведе до намалување на нејзината дневна доза.
Во моментов, пациент со доза на инсулин поголема од 1 U / kg телесна тежина треба да ги открие причините за ваквата резистенција на инсулин и да ја исклучи можната хронична предозирање со истата.
При спроведување на традиционална инсулинска терапија, неопходно е да се следат следниве основни правила со кои пациентот мора да биде обучен во болница. Добиената дневна доза на инсулин треба да биде што е можно помала, и колку е поголема.
Дозата на инсулин во една инјекција не треба да надминува 40 единици. Мора да се запомни дека малите дози на инсулин имаат пократко времетраење на дејството од големите дози.
Во инсулин со висока концентрација (U-100), стапката на апсорпција и, следствено, времетраењето на дејството на лекот се забавува некаде. Максималниот ефект на администрираните препарати за инсулин треба да биде конзистентен со внесот на храна.
По 2-3 часа (врвно дејство на едноставен инсулин), пациентот повторно треба да има залак. Со воведување на лекови со продолжено дејство, пациентот треба да јаде на секои 4 часа, последен пат 1-2 часа пред спиење.
Треба да се запомни дека подготовките на човечки инсулин имаат пократко времетраење на дејството од свинското месо. Побрз почеток на дејството на таквите лекови овозможува инекција со норматогликемија 15 минути пред јадење или дури и веднаш пред јадење.
Ако двапати администрацијата на инсулин (втората инјекција пред вечера) останува гликемија со голема постеност, треба да се обидете да ја одложите вечерната инјекција на инсулин продолжено дејство во подоцнежно време (22.00-23.00). Во овој случај, пред вечера, неопходно е да се инјектира инсулин на едноставна акција.
Режимот на администрација на тројно инсулин подразбира администрација на 40-50% од дозата пред појадок (1/3 едноставна и 2/3 инсулин со средно времетраење), 10-15% од дозата се администрира пред вечера во форма на инсулин со кратко дејство, а 40% - инсулин со средно времетраење пред спиење.
Прескокнете инјекција со инсулин
Бидејќи третманот на дијабетес мелитус тип 1 се спроведува исклучиво во форма на инсулин заместителна терапија на континуирана основа, поткожното администрирање на лекот е единствената шанса да се одржи нивото на шеќер во крвта.
Правилната употреба на инсулински препарати може да спречи остри флуктуации на гликозата и да избегне компликации на дијабетес:
- Развој на кома, кои се опасни по живот: кетоацидоза, лактактацидоза, хипогликемија.
- Уништување на васкуларниот wallид - микро- и макроангиопатија.
- Дијабетична нефропатија.
- Намален вид - ретинопатија.
- Лезии на нервниот систем - дијабетична невропатија.
Најдобрата опција за употреба на инсулин е да го рекреирате физиолошкиот ритам на влез во крвта. За ова, се користат инсулини со различни траење на дејствување. За да се создаде константно ниво на крв, продолжен инсулин се администрира 2 пати на ден - Protafan NM, Humulin NPH, Insuman Bazal.
Инсулин со кратко дејство се користи за замена на ослободување на инсулин како одговор на оброк. Се воведува пред јадење најмалку 3 пати на ден - пред појадок, ручек и пред вечера. По инјекцијата, треба да земете храна во интервал помеѓу 20 и 40 минути. Во овој случај, дозата на инсулин треба да биде дизајнирана да земе одредена количина јаглени хидрати.
Ако некое лице има дијабетес мелитус тип 1 во тешка форма, ќе бидат потребни инјекции на продолжен инсулин во вечерните часови и наутро, како и бонуси пред секој оброк. Но, со дијабетес тип 2 или дијабетес тип 1 во блага фаза, вообичаено е да се направат помалку инјекции.
Мерење на шеќер е потребно секој пат пред јадење храна, а вие можете да го направите и неколку часа после јадење. Набудувањата можат да покажат дека нивото на шеќер е нормално во текот на денот, освен пауза во вечерните часови. Ова укажува на тоа дека се потребни инјекции на краток инсулин во ова време.
Доделувањето на истиот режим на инсулинска терапија на секој дијабетичар е штетно и неодговорно. Ако следите диета со мала количина јаглени хидрати, може да испадне дека на едно лице треба да му се даваат инјекции пред јадење, а друга супстанција е доволна.
Значи, кај некои луѓе со дијабетес тип 2, излегува дека одржува нормален шеќер во крвта. Ако ова е форма на болеста, ставете краток инсулин пред вечера и појадок. Пред ручек, можете да земате само таблети Сиофор.
Во утринските часови, инсулинот делува малку послаб отколку во кое било друго време од денот. Ова се должи на ефектот на утринската зора. Истото важи и за самиот инсулин, кој произведува панкреас, како и оној што дијабетичарот го прима со инјекции. Затоа, ако ви треба брз инсулин, како по правило, го инјектирате пред појадок.
Секој дијабетичар треба да знае како правилно да инјектира инсулин пред или после јадење. Со цел да се избегне хипогликемија колку што е можно, прво треба свесно да ја намалите дозата, а потоа полека да ги зголемите. Во овој случај, неопходно е да се измери шеќерот за одреден период.
За неколку дена можете да одредите своја оптимална доза. Целта е да се одржи шеќерот со стабилна стапка, како кај здравата личност. Во овој случај, 4,6 ± 0,6 mmol / L пред и после јадење може да се смета за норма.
Во секое време, индикаторот не треба да биде помал од 3,5-3,8 mmol / L. Дозите на брз инсулин и колку време одземаат зависи од квалитетот и количината на храната. Треба да се евидентира која храна се консумира во грамови. За да го направите ова, можете да купите кујна скала. Ако следите диета со малку јаглени хидрати за контролирање на дијабетес, најдобро е да користите краток инсулин пред јадење, на пример:
- Actrapid NM
- Редовен хумулин,
- Insuman Rapid GT,
- Биосулин Р.
Можете исто така да инјектирате Humalog, во случаи кога треба брзо да ја намалите количината на шеќер. Инсулин НовоРапид и Апидра се побавни од Хамолог. Со цел подобро да апсорбира храна со малку јаглени хидрати, ултра кратко дејство инсулин не е многу погоден, бидејќи периодот на дејствување е краток и брз.
Јадењето треба да биде најмалку три пати на ден, во интервали од 4-5 часа. Доколку е потребно, тогаш неколку дена можете да прескокнете еден од оброците.
Јадењата и храната треба да се менуваат, но хранливата вредност не треба да биде пониска од утврдената норма.
Стапката на апсорпција, а со тоа и времето на изложеност на инсулин, зависи од изборот на местото на инјектирање. Стомакот се смета за најбрзо место за инсулин.
Затоа, за да се забрза веќе бавното дејство на инсулин наутро, инјектираме утрински инсулин во стомакот. Но, остатокот од местата (рамената, задникот и колковите) се „побавни“ за работата на инсулин.
Дали сте сигурни дека администрирате инсулин правилно?
Кога го проверите датумот на истекување на вашиот инсулин? Истечен инсулин може да дејствува многу послаб од вообичаеното. Ако инсулинот стане неупотреблив, неговиот изглед може да се промени.Проверете - краткиот инсулин (како и проширените „аналогни“ инсулини) треба да бидат транспарентни, без талог, продолжен по мешањето - униформно облачно, без снегулки.
Последици и карактеристики на прва помош
Во третманот на дијабетес, постои висок ризик од предозирање со инсулин. Во оваа состојба, за да се спречи смрт, потребна е квалификувана прва помош. Важно е да знаете што да направите веднаш со предозирање со инсулин.
За да го зголемите балансот на јаглени хидрати, треба да јадете кора од пченичен леб до 100 гр.Ако го продолжите нападот 3-5 минути треба да ја зголемите количината на шеќер. Лекарите препорачуваат да пиете чај со неколку лажици шеќер.
Ако по преземената акција, нивото на инсулин во крвта не се нормализира, сепак треба да консумирате јаглехидрати во иста количина. И покрај фактот дека мало предозирање е вообичаена работа, ако ги игнорирате неопходните активности, може да се појави влошување на синдромот Сомоџи.
Развојот на синдромот во голема мерка ќе го наруши третманот и провоцира акутна дијабетична кетоацидоза.
Во овој случај, можеби ќе треба да го прилагодите третманот и да започнете да земате силни лекови.
- церебрален едем,
- симптоми на менингитис,
- брзиот почеток на деменцијата е ментално нарушување.
Меѓу луѓето кои страдаат од срцева слабост, предозирање со инсулин може да предизвика:
- мозочен удар
- срцев удар
- ретинална хеморагија.
Пред да преземете какви било мерки, мора да бидете сигурни дека тоа е предозирање со инсулин што доведе до горенаведените симптоми. За да го направите ова, треба да го измерите нивото на шеќер во крвта со глукометар - специјално дизајниран уред. Мерачот за 5 секунди го дава резултатот од анализата. Индикациите за 5,7 mmol / L се норма, и колку е понизок овој индикатор, толку повеќе страдаат пациентите.
Главната задача за давање прва помош е да се зголеми нивото на гликоза во крвта. Постојат два начина да се направи ова:
- Дајте му на лицето да јаде нешто слатко, како што се бонбони, пунџа, чоколадо, сладок чај.
- Воведете го пациентот интравенски раствор на гликоза, чиј волумен се одредува во согласност со состојбата на пациентот.
Во обид да ја зголемите гликозата во крвта, не можете да одите премногу далеку со јаглехидрати. Вишокот шеќер кај здрава личност може да се чува во форма на гликоген, а потоа да се користи за резервна енергија. За пациент со дијабетес, таквите наслаги се полн со дехидрација на ткивата и дехидрација на организмот.
Во случај на предозирање со инсулин, особено со кратко времетраење, треба да се обезбеди прва помош веднаш. Исклучително е едноставно: пациентот треба да пие сладок чај, да јаде бонбони, лажица џем или парче шеќер. Ако неговата состојба не се подобри во рок од 3-5 минути, треба да се повтори оброк што содржи брзи јаглени хидрати.
Можни компликации
Најопасната последица од предозирање со инсулин е хипогликемична кома, во која може да се развие едем на мозокот, што ќе предизвика оштетување на мозочните структури и нарушена активност на мозокот.
- промени во карактерот, деградација на личност,
- отстапувања во интелектуалниот развој кај децата,
- нарушувања на повисоки функции на мозокот (овие вклучуваат меморија, внимание, размислување и други),
- развој на дијабетична енцефалопатија кај постари лица.
Систематската хипогликемија без развој на кома, исто така, негативно влијае на активноста на мозокот.
Хипогликемична кома кај постари лица кои имаат историја на исхемија и срцеви заболувања го зголемува ризикот од мозочен удар и срцев удар, затоа е неопходно да се извршат дијагностички прегледи по кома за да се идентификуваат нарушувања.
Последиците од предозирање зависат од степенот на реакција. Блага хипогликемична состојба ја доживуваат сите дијабетичари.
Според медицинските податоци, скоро третина од пациентите редовно доживуваат хипогликемија.Главната опасност овде лежи во развој на синдром Сомоџи и, како резултат на тоа, неправилна терапија за дијабетес мелитус, што не го олеснува текот на болеста и на крајот доведува до развој на кетоацидоза.
Последиците во случај на напад на умерена хипогликемија треба да се елиминираат со воведување на соодветни лекови, што може да трае доста долго.
Во тешки случаи на труење со инсулин, тие можат да предизвикаат нарушувања на централниот нервен систем:
- церебрален едем
- менингеални симптоми
- нарушена ментална активност (деменција).
Исто така, честите хипогликемични состојби кај лица со нарушување на кардиоваскуларната активност може да доведат до миокарден инфаркт, мозочен удар и крварење на мрежницата.
Како заклучок, вреди да се напомене дека со навремено лекување на предозирање со инсулин, последиците во форма на смрт практично се елиминираат. Превенцијата на ваквите ситуации е внимателен став кон постапката за администрирање на инсулин и постојан само-мониторинг. Навремен напад на хипогликемија може да се запре со јадење храна која содржи брзи јаглени хидрати - шеќер, слатки, сладок пијалок.
Lifeивотот без лоши навики е најдобрата превенција
Всушност, болест како дијабетес е речиси нетретирана. Во ретки случаи, може да се забележи подобрување на состојбата на пациентот. Во случај тој постојано да биде под надзор на лекарите.
Но, најверојатно, дури и со постојано следење на шеќерот, болеста ќе напредува и ќе резултира во карцинозен тумор или тешка дебелина, скратен здив и срцев удар.
Најдобро е почесто да одите на прошетка, да го заштитите вашиот нервен систем од прекумерен стрес со помош на физичка активност и радосен став кон животот. Умерена исхрана, без вишок маснотии, без брза храна ќе ви го продолжи животот и ќе ве спаси од многу болести. Не само од повреда на нивото на инсулин.
Исхрана за дијабетичари
Основа за дијабетес е диетата. Тоа зависи од тоа колку е нивото на инсулин. Ако инсулинот во крвта е покачен, треба да се следат следниве препораки.
- Корисни млечни производи, но безмасно.
- Цели зрна.
- Риба со малку маснотии.
- Варени јајца, не повеќе од 3 парчиња. за 7 дена.
- Месото треба да се исфрли, особено премногу масно свинско месо.
Неопходно е да се јаде за време на строго распределени часови. Тогаш телото на време ќе ги произведе сите потребни дигестивни ензими.
Исто така е важно дека порциите се мали, но тогаш треба да јадете 5, па дури и 6 пати на ден.
Знаеме дека инсулинот го зголемува шеќерот во крвта, така што за оние кои страдаат од инсулин зависен вид дијабетес, диетата е построга. Во таква диета, сите калории мора строго да се пресметаат, така што има доволно инсулин за да се претвори секоја молекула на сахароза во енергија.
Понекогаш тие се соочуваат со фактот дека инјекциите на инсулин (хормон на панкреасот) не помагаат да се врати нивото на шеќер во крвта во нормала.
Затоа, многу дијабетичари стануваат вознемирени ако шеќерот не се намали по инјекција на инсулин.
Причините и што да се прави во таква ситуација може да ги утврди специјалист. Покрај тоа, треба да обрнете внимание на телесната тежина, како и темелно да ја разгледате диетата, во корист на диета, што ќе избегне скокови на гликоза во плазмата.
Причините за овој феномен може да бидат отпорност на хормони. Појавување на синдром Сомоџи, неправилно избрани грешки натаму - сето ова може да биде резултат на отпорност на инсулин.
Општи правила за одржување на оптимална состојба:
- Чувајте ја контролата врз сопствената телесна тежина, избегнувајќи несакани вибрации.
- со ограничување на внесот на јаглехидрати и масти.
- емотивна природа. Тие исто така можат да го зголемат шеќерот во организмот.
- Водете активен животен стил и.
Во некои ситуации, инсулинската терапија не помага да се намали високиот шеќер.
Причините за недостаток на ефект од инјекции може да содржат не само во исправноста на избраните дози, туку и зависи од процесот на администрација на супстанцијата.
Главните фактори и причини што можат да предизвикаат недостаток на активно дејство на хормонот на панкреасот од вештачко потекло:
- Неисполнување на правилата за чување на лекот. Особено ако инсулинот бил во услови на премногу висока или ниска температура.
- Употреба на истечен лек.
- Мешање на два сосема различни типа на лекови во еден шприц. Ова може да доведе до недостаток на соодветен ефект од инјектираниот хормон.
- Дезинфекција на кожата со етил алкохол пред директна администрација на лекот. Алкохолниот раствор има неутрализирачки ефект врз инсулин.
- Ако направите инјекција не во преклопот на кожата, туку во мускулот, тогаш реакцијата на телото на овој лек може да биде непредвидлива. После тоа, едно лице може да доживее флуктуации на нивото на шеќер: може да се намали и да се зголеми.
- Ако не се забележи време на администрација на хормон од вештачко потекло, особено пред јадење храна, ефективноста на лекот може да падне.
Постојат голем број на карактеристики и правила кои ќе помогнат компетентно да се направат инсулински инјекции. Лекарите препорачуваат да се одржи инјекција по администрација десет секунди за да се спречи истекот на лекот. Исто така, времето на инјектирање треба строго да се почитува.
Во овој процес, важно е да се осигура дека нема воздух влегува во шприцот.
Прекршување на условите за чување на лекот
 Производителите секогаш ги информираат своите потрошувачи за методите на складирање на инсулин и рокот на траење на лекот. Ако ги запоставите, тогаш може да се соочите со големи проблеми.
Производителите секогаш ги информираат своите потрошувачи за методите на складирање на инсулин и рокот на траење на лекот. Ако ги запоставите, тогаш може да се соочите со големи проблеми.
Вештачкиот хормон на панкреасот секогаш се купува со маргина од неколку месеци.
Ова се должи на потребата за континуирана употреба на лекот според распоредот утврден од специјалистот.
Потоа, ако квалитетот на лекот се влоши во отворен сад или шприц, може брзо да се замени. Причините за ова може да бидат следниве причини:
- Истекување на лекот. Тоа е означено на полето.
- Визуелна промена во конзистентноста на лекот во шишето. Таквиот инсулин не треба да се користи, дури и ако рокот на траење сè уште не истекол.
- Субкулирање на содржината на шишенцето. Овој факт покажува дека расипаните лекови треба да се отстранат.
Погодни услови за чување на лекот е температура од 2 до 7 степени. Чувајте го инсулин само на суво и темно место. Како што знаете, секоја полица на вратата на фрижидерот ги исполнува овие барања.
Исто така, сончевата светлина е голема опасност за лекот. Под нејзино влијание, инсулин се распаѓа многу брзо. Поради оваа причина, треба да се отстрани.
Кога користите истечен или расипан вештачки хормон - шеќерот ќе остане на исто ниво.
Ако инсулинот не го намали шеќерот, тоа не помага - отпорност на тоа
Секој пациент со дијабетес барем еднаш мораше да наиде на медицински термин отпорност на инсулин. Понекогаш може да се сретнете со друга терминологија - метаболички синдром, што, во суштина, значи иста работа: инсулин не го намалува шеќерот, и покрај правилно избраниот режим на третман и усогласеноста со сите рецепти на лекарот.
Отпорноста на инсулин се развива како резултат на разни здравствени проблеми, од кои секоја сугерира развој на дијабетес. Најчесто, таквиот комплекс на проблеми го доведува лицето до дијабетес или, во секој случај, го става во опасност. Ваквите болести вклучуваат следново:
Аптеки уште еднаш сакаат да им парираат на дијабетичарите. Постои разумен современ европски лек, но тие молчат за тоа. Ова е
За да разберете зошто инсулинот не го намалува шеќерот, треба малку да го разберете механизмот на дејствување што се јавува како резултат на ингестија на овој хормон. Како по правило, потребно е зголемено ослободување на инсулин кога нивото на шеќер во крвта значително се зголемува. Оваа супстанца ви овозможува да ја отстраните гликозата од крвта и да ја претворите во енергија, без која нормалното функционирање на телото е невозможно. Ако некое лице има отпор, одговорните одделенија на телото не го перцепираат инјектираниот лек и тој нема свој директен ефект: со други зборови, тоа не помага да се отстрани гликозата од крвта и да се претвори шеќерот во енергија. Бидејќи непродадениот инсулин се акумулира во крвта, пациент со отпор добива два проблеми одеднаш: висок шеќер во крвта и хиперинсулинизација на организмот.
Ако инсулинот не помогне, и покрај постојаната корекција на терапијата, не го намали шеќерот, лекарот може да се сомнева во отпорност. Во прилог на потврдување на наводната дијагноза, следниве симптоми и состојби, исто така, зборуваат:
- Постејќи гликоза во постот
- Постојано зголемен притисок (иако до денес не е точно утврдено зошто хормонот не ја намалува гликозата токму со хипертензија),
- Со прекумерна тежина, особено масни наслаги во пределот на половината,
- Протеини во урината. Не секогаш е доказ за отпорност, но доста често во присуство на проблеми со бубрезите, инсулинската терапија не ја намалува концентрацијата на гликоза до саканите граници.
Имав дијабетес 31 година. Тој сега е здрав. Но, овие капсули се недостапни за обичните луѓе, тие не сакаат да продаваат аптеки, не е профитабилно за нив.
Главниот начин за следење на шеќерот во крвта е тестот A1c. Како што знаете, целта на Американското здружение за дијабетес е да даде помалку од 7% A1c, а многу лекари сега се склони кон дури и пониски стапки: 6,5 или 6%. Доколку не можете да го намалите шеќерот, еве неколку совети.
Врати се на самиот почеток (да, повторно). Ако имате прекумерна телесна тежина, губењето на тежината е најсигурниот знак за здраво намалување на хемоглобинот A1c. Без разлика дали сте со прекумерна тежина или не, истите точки се клучеви за контрола на гликозата. Ако диетата е строго вегетаријанска, тогаш, се разбира, не јадете животински маснотии. И, ако сте се откажале од растителни масла, тогаш воопшто не се дебелеете. Со овие корисни промени во исхраната, согорувате маснотии во мускулните клетки. Како што видовте во поглавје 2, тие се причина за отпорност на инсулин.
Вклучете здрави јаглени хидрати. Многу луѓе неразумно се ограничуваат на избегнување на скробна храна. Тие сугерираат дека гравот, леќата, тестенините, слатките компири или џемови го зголемуваат шеќерот во крвта. Се разбира, кога мерете шеќер после секој оброк, читањата стануваат поголеми. Сепак, ова не е причина да се откаже од скробна храна и да се вратиме на масна или протеинска храна богата. Тоа е причината зошто.
Рибите и масните птици ќе ги блокираат обидите да изгубат тежина. Исто така, ја нарушува отпорноста на инсулин. Еве типична ситуација.
Едно лице слуша дека „јаглехидратите се лоши“ или можеби забележува дека гликозата во крвта се зголемила веднаш после јадење ориз или зеленчук што содржи скроб. Тој одлучува да ги напушти јаглените хидрати во корист на пилешко и риба. Сè оди добро на почетокот. Гликозата е стабилна и не се зголемува многу после оброкот кој е малку на шеќер. „Аха!“, Вели тој. „Сфатив дека таквата диета го намалува шеќерот!“ Во текот на следните неколку дена, сепак, пациентот забележува дека неговите читања за гликоза во крвта почнале да се менуваат на полошо. Тие се зголемуваат постепено, а по една недела или две зголемувањето станува значајно. „Што е тоа?“, Ќе дадеме одговор. Постојат само три извори на калории: јаглени хидрати, масти и протеини.Одбивајќи јаглехидрати, човек консумирал масти, кои имаат тенденција да ја зголемат отпорноста на инсулин, и протеини, кои веќе имаат многу несакани ефекти. Активното консумирање маснотии не го зголеми шеќерот во крвта веднаш, но масната храна има тенденција да ја зголеми количината на маснотии во клетките на организмот. Како резултат, отпорноста на инсулин постепено се влошува. Ова значи дека сите јаглехидрати што ги јадел подоцна ќе предизвикаат уште поголем пораст на шеќерот во крвта отколку порано. Затоа, инсулинот расте секој ден.
Треба да се избегнува масна храна и да се консумира повеќе здрава храна што содржи јаглени хидрати, избирајќи ги врз основа на индекс на глукоза. На пример, грав (грав, грашок и леќа), зеленчук, овошје и интегрални житарки. Храната секогаш ќе предизвика привремено зголемување на гликозата во крвта, но наскоро ќе забележите дека чувствителноста на инсулин постепено се враќа во нормала.
Посетете лекар. Многу честа причина за високи нивоа на шеќер е инфекција. Настинки, инфекции на уринарниот тракт, кожни лезии. Сите тие имаат тенденција да ја подигнат гликозата во крвта. Понекогаш дури и мал пресек или кашлица предизвикува прилично силен скок во него. За време на третманот (ако ова е направено со сите барања), нивото на гликоза во крвта е обновено. Во овој период, лекарот може да избере специјални лекови за дијабетес.
Гледајте ги нервите. Секој вид го подига шеќерот во крвта. Физички одговор на стресот што ве подготвува или да се борите или да побегнете од опасност може да се случи со секаков вид закана, реална или замислена. Подигањето на нивото на шеќер во крвта беше многу поволно во време кога може да се соочиме со предатори и завојувани племиња. Тој екстра шеќер во крвта ги храни главните мускулни групи, помагајќи да се кандидира или да се бори. Денес се плашиме од тешкотии при работа, финансиски тешкотии и проблеми во личните односи. Сепак, физиолошкиот процес не е променет, одговорот сè уште работи, предизвикувајќи пораст на шеќерот во крвта. Ако стресот не трае долго - ќе забележите дека нивото на гликоза ќе се врати во нормала доволно брзо. Ако е долгорочно, направете јога, медитација. Проблемот може да биде подлабок, во вакви случаи е можно да се развие депресија, чувство на хронична вознемиреност - тогаш не обидувајте се да бидете херој.
Физички вежби. Ако не сте навикнати да водите активен живот - време е да започнете. Вежбањето помага во намалување на гликозата.
Во повеќето случаи, следењето на овие совети ќе помогне да се намали шеќерот. Ако нивото на шеќер во крвта остане високо, и покрај најдобрите напори, лекарот ќе препише други лекови.
Дијабетес мелитус е болест која се карактеризира со намалено лачење (или негово целосно отсуство) на панкреасот инсулин. За да го компензираат недостатокот на овој хормон во организмот, лекарите препишуваат инсулински инјекции. Но, кај некои пациенти, нивната употреба не дава никакви резултати. Па што ако инсулинот не помогне? И што може да влијае на нејзината ефикасност?
Правилната пресметка на дозата на инсулин
Дозата на лекот се прилагодува во зависност од присуството на кетонски тела во урината, отчитувањата на глукозата во плазмата пред и после јадење наутро / навечер. Со синдром Сомоџи, дозата се намалува за 2 единици.

Пресметката на инсулин ја спроведува искусен ендокринолог и нутриционист, водејќи сметка за исхраната на пациентот.
- Користејќи лек со долго или средно дејство, фокусирајте се на нивото на шеќер пред вечера и наутро.
- Ако телата на кетон се во урината, направете дополнителна инјекција на ултрашорт хормон.
- Променете ја дозата за време на вежбање. Работејќи во теретана, гори шеќер во мускулите. Затоа, треба да ја промените дозата за да избегнете предозирање.
Точната пресметка на дозата на лекот доаѓа од исхраната.Дијабетичарот треба да има диета цела недела и постојано да ја следи. Ако сакате да пробате нешто ново, да ручате или вечерате во ресторан, ќе мора повторно да ја прилагодите дозата.
Можно е да го направите тоа сами со проба и грешка, фокусирајќи се на вашите сопствени чувства, количината на претходно користениот хормон.
За да избегнете воведување на погрешна доза на лекот, погодно е да користите пенкало за шприц, каде што има јасно обележани ознаки кои нема да ви дозволат да ја внесувате лекот повеќе од потребното.
Пред да се воведе нова доза, важно е да се разбере зошто шеќерот не се спушта по инјекција на инсулин. Ова ќе помогне да се избегнат предозирање и други непожелни компликации.
Погрешен избор на дозирање
 Ако дозата на инсулин не беше избрана правилно, тогаш високиот шеќер ќе остане на исто ниво.
Ако дозата на инсулин не беше избрана правилно, тогаш високиот шеќер ќе остане на исто ниво.
Пред да изберете доза на хормон, секој дијабетичар треба да се запознае со какви единици на леб. Нивната употреба ја поедноставува пресметката на лекот. Како што знаете, 1 XE = 10 g јаглени хидрати. Може да бидат потребни различни дози на хормонот за да се неутрализира оваа количина.
Количината на лекот треба да се избере земајќи го предвид временскиот период и потрошената храна, бидејќи степенот на активност на телото во различни периоди од денот и ноќта е радикално различен. Исто така, секрецијата на панкреасот се јавува на различни начини.
Не заборавајте дека наутро во 1 XE потребни се две единици инсулин. На ручек - еден, а навечер - еден и пол единици на лекови.
За правилна пресметка на дозата на хормон со кратко дејство, треба да го следите овој алгоритам:
- При пресметување на количината на инсулин, треба да ги земете предвид калориите потрошени на ден.
- Во текот на денот, количината на јаглени хидрати не треба да биде повеќе од 60% од вкупната диета.
- Кога троши 1 g јаглени хидрати, телото произведува 4 kcal.
- Количината на лекот се избира врз основа на тежината.
- Прво на сите, треба да изберете доза на инсулин со кратко дејство, а само тогаш - продолжено.
Класификација на инсулин
Говеда, свинско месо и човечки инсулин се лачат, во зависност од нивното потекло. Првите 2 вида ретко се користат денес. Третиот, особено добиен со употреба на генетски инженеринг технологии, е првиот избор за инсулинска терапија.
Според времетраењето на дејството, постојат:
- IUD - ултра кратко дејство на инсулин,
- МКБ - инсулини со кратко дејство,
- ISD - лекови со средно времетраење на дејството,
- ИДД - долго дејство
- комбинирани инсулини (содржат инсулин со различни траење на дејствување).
Принципот на дејство на инсулин и неговите ефекти
Инсулинот е полипептиден хормон. Нормално, во β-клетките на панкреасот се произведува неговиот претходник - проинсулин, од кој потоа се расцепува Ц-пептидот и се формира инсулин. Со зголемување на гликозата во крвта, со иритација на вагусниот нерв, како и под влијание на голем број други фактори, се активираат процесите на ослободување на инсулин.
Со врзување за рецепторот на мембраната на целната клетка, хормонот почнува да дејствува, извршувајќи ги неговите физиолошки ефекти:
- намалување на шеќерот во крвта (ја стимулира апсорпцијата на глукозата од страна на ткивата, ги инхибира процесите на неговото формирање во телото од други супстанции),
- активира синтеза на гликоген,
- инхибира формирање на кетонски тела,
- го инхибира формирањето на гликоза од не-јаглени хидрати соединенија,
- активира формирање на липопротеини со мала густина и триглицериди,
- активира синтеза на разни протеини,
- го стимулира производството на гликоген, кој ја игра улогата на енергетскиот резерват на организмот,
- го инхибира распаѓањето на мастите, го активира формирањето на масни киселини од јаглехидрати.
Како се однесува надворешниот инсулин во организмот
Главниот пат на администрација на инсулин е поткожен, но во итни ситуации, за да се постигне побрз ефект, лекот може да се инјектира во мускул или вена.
Стапката на апсорпција на хормонот од областа на поткожното администрирање зависи од местото на инјектирање, видот и дозата на лекот, квалитетот на протокот на крв и активност на мускулите во зоната на инјектирање, како и од усогласеноста со техниката на инјектирање.
- Инсулините со кратко дејство се апсорбираат најбрзо и веќе во рок од 10-20 минути по инјектирањето предизвикуваат намалување на гликозата во крвта. Тие се најефикасни по 30-180 минути (во зависност од лекот). Важи за 3-5 часа.
- Ефектот на инсулини со кратко дејство се јавува 30-45 минути по нивната администрација. Врвот на дејствување е од 1 до 4 часа, времетраењето е 5-8 часа.
- Инсулин со средно времетраење полека се апсорбира од местото на инјектирање и обезбедува намалување на шеќерот во крвта само 1-2 часа по поткожното инјектирање. Максималниот ефект се евидентира во рок од 4-12 часа, вкупното времетраење на лекот е 0,5-1 дена.
- Инсулинот со долго дејство започнува да дејствува 1-6 часа по поткожното администрирање, го намалува рамномерно шеќерот - врв на дејство кај повеќето од овие лекови не е изразен, трае до 24 часа, што го прави неопходно да се инјектира таков лек само 1 пат на ден.
На "однесувањето" на инсулин во организмот по администрацијата влијае и:
- доза на лекот (колку е поголема, толку побавно се апсорбира лекот и колку подолго дејствува),
- областа на телото во кое е направена инекцијата (во абдоменот, апсорпцијата е максимална, во рамото - помалку, во ткивата на бутот - уште помалку),
- начин на употреба (со поткожно инјектирање, лекот се апсорбира побавно отколку кога се инјектира во мускулот, но делува подолго),
- температура на ткивата во областа на администрација (ако се зголеми, стапката на апсорпција се зголемува),
- липоми или липодистрофија на ткивата (за тоа што е тоа, прочитајте подолу),
- масажа или работа на мускулите (процесите на апсорпција се забрзани).
Во некои земји, експертите испитуваат препарати за инсулин со попогодни начини на администрација за пациентот. Значи, во САД има инсулин за администрација со вдишување. Почнува да дејствува по 30 минути (што одговара на IUD), врв на дејствување се забележува по околу 2 часа, неговото времетраење е до 8 часа (што е слично на МКБ).
Индикации за употреба
Инсулинската терапија може да биде неопходна за пациентот во следниве ситуации:
- откри дијабетес мелитус тип I,
- тој е дијагностициран со сериозност,
- е во состојба на дијабетична, хиперосмоларна или млечна ацидоза кома,
- се појавуваат тешки гноен инфекции
- со хронични соматски заболувања во акутна фаза, продолжувајќи сериозно,
- во присуство на компликации на дијабетес, особено тешки васкуларни лезии што ја нарушуваат функцијата на органите,
- ако пациентот земе орални хипогликемични лекови, но нивната максимална доза, дури и во комбинација со диетални ограничувања, го нема посакуваниот ефект (постејќи гликоза во крвта повеќе од 8 mmol / l, гликозилиран хемоглобин повеќе од 7,5%),
- во акутна цереброваскуларна несреќа (),
- на
- за време на хируршки интервенции, особено, панкреатектомија (отстранување на дел од панкреасот),
- со нагло намалување на телесната тежина на пациентот.
Инсулин терапија режими

Постојат 2 шеми за препишување на инсулин кај дијабетес мелитус:
- Традиционална. Неговата суштина лежи во дневното воведување на одредена (идентична) доза на инсулин на пациентот со минимален број на инјекции (обично 1-2). Се користат подготвени мешавини од инсулини со кратко и средно времетраење, при што 2/3 од дневната доза се администрира наутро, а остатокот пред вечера. Оваа шема не е погодна за активни луѓе, бидејќи дозите на лекот се стандардни и пациентот нема можност да ги прилагоди.Индициран е за постари лица, постелни во кревет и лица со ментална попреченост.
- Основен болус (интензивен). Одговара на физиолошкото ослободување на инсулин. Основната потреба за тоа е обезбедена со утрински и вечерни инјекции на инсулин со средно дејство, а пациентот администрира инсулин со кратко дејство одделно пред секој оброк. Последната доза ја пресметува самостојно, во зависност од почетното ниво на гликоза во крвта и количината на јаглени хидрати што ќе ги користи. Токму оваа шема го спречува развојот на компликации на дијабетес и ви овозможува да постигнете контрола над болеста. Се разбира, тоа бара претходна обука на пациентот.
Дневната потреба за инсулин се одредува индивидуално за пациентот во зависност од фазата на болеста и голем број други фактори.
Инсулин се инјектира со помош на специјални - инсулин - шприцови или пенкала за шприц. За да биде ефикасна терапијата, пациентот мора да има техника на инјектирање, а исто така и цврсто да ги сфати следниве правила:
- инсулин со кратко дејство мора да се администрира точно пред јадење (ако овој момент е пропуштен, не е премногу доцна да се даде инјекција со храна),
- инсулин со кратко дејство се администрира половина час или еден час пред оброк,
- Инјекциите на МКБ се вршат длабоко во поткожното масно ткиво на абдоменот, а ИСД се инјектира во бутот или задникот, ткивата се шират широко со прсти, иглата се вметнува под агол од 45 или 90 степени, т.е.
- температурата на растворот пред употреба треба да биде во собна температура,
- пред да го земете лекот во шприцот, треба добро да го тресете,
- за да се спречи развојот на липодистрофија, се врши инјекција секој ден на ново место, но во истиот анатомски регион.
Ако, во однос на стандардните режими на инсулинска терапија, не е можно да се компензира текот на болеста, се користат т.н. инсулински пумпи, кои обезбедуваат континуирана поткожна администрација на инсулин.
Контраиндикации за инсулинска терапија
Контраиндикациите за инјектирање на инсулин се единечни. Ова е намалено ниво на шеќер во крвта - хипогликемија, како и алергија на специфична подготовка на инсулин или на која било од нејзините компоненти.
Вдишаниот инсулин е потежок. Нивната употреба не е дозволена кај пациенти со детски профил, како и кај некои болести на белите дробови - емфизем. Покрај тоа, овие лекови се контраиндицирани кај пациенти кои пушат во текот на последните шест месеци.
Несакани ефекти на инсулин
Најчестиот несакан ефект на инсулинска терапија е хипогликемија. Се јавува ако пациентот:
- воведува прекумерна доза на лекот,
- неправилно инјектира инсулин (во мускул, не поткожно),
- го прескокнува следниот оброк или го одложува,
- малку јаглени хидрати
- доживува непланирана интензивна физичка активност,
- троши вишок алкохол.
Исто така, пациентот може да развие други компликации, особено:
- зголемување на телесната тежина (со неправилна исхрана на позадината на инсулинска терапија),
- алергиски реакции (почесто се евидентираат како одговор на внесување на свински инсулин во организмот - во овој случај, потребно е да се пренесе пациентот во хуман инсулин, ако се појави алергија на него, лекот не може да се откаже, оваа состојба се елиминира со употреба на антихистаминици или глукокортикостероиди).
- отекување на нозете што или се појавуваат или исчезнати сами (може да се појават во првите недели на инсулинска терапија заради задоцнување во телото на натриум јони),
- оштетување на видот (се развие кај многу пациенти веднаш по почетокот на инсулинската терапија, причината е промена во рефракцијата на леќи, видот се нормализира без третман во рок од 2-3 недели),
- липодистрофија (атрофија или хипертрофија на поткожното масно ткиво, првата варијанта на патологијата скоро никогаш не се најде денес, втората се развива во случај на поткожни инјекции на инсулин дневно на истото место, ова не само што е козметички проблем, туку влијае и на стапката на апсорпција на лекот (го забавува второто) ),
- апсцеси (ретко се случуваат кога пиогени микроорганизми се навлегуваат под кожата, кожата во пределот на лекот треба да биде чиста, но не е потребен третман со средства за дезинфекција).
Вдишаните инсулини можат да предизвикаат фиброза на ткивото на белите дробови и да го зголемат притисокот во нивните садови, да го намалат обемот на белите дробови, како и имунолошкиот одговор на телото на инсулин (формирање на антитела кон него).
Интеракцијата на инсулинот со други лекови
 Ефектите на оваа дрога ќе бидат поизразени со неговата истовремена употреба со таблетирани хипогликемични агенси, антихипертензивни лекови од класата на бета-блокатори, етанол.
Ефектите на оваа дрога ќе бидат поизразени со неговата истовремена употреба со таблетирани хипогликемични агенси, антихипертензивни лекови од класата на бета-блокатори, етанол.
Намалете ја ефикасноста на инсулинот, зголемете ја веројатноста за појава на хипергликемија глукокортикостероидни хормони.
Инсулините со кратко дејство вклучуваат:
- глулизин (Апидра),
- аспарт (трговски имиња - НовоРапид Пенфил или Флекспен),
- lispro (Humalog).
Инсулини со кратко дејство:
- растворлив човечки генетски инженеринг (Biosulin, Gensulin, Insuman, Actrapid NM, Insuran, Humodar),
- растворлив човечки полусинтетички (Brinsulrapi, Humodar P 100, Berlsulin N normal U-40 и други).
Инсулини со средно времетраење:
- изоофан (Берлсулин Н Н Базал У-40, Светски куп Изофан-Инсулин, Хумодар Б 100),
- комбинирана суспензија на цинк-инсулин (Monotard MS, Insulong SPP, лента за инсулин "XO-S").
Погрешен избор на место за инјектирање
Ако лекот се администрира не субкутано, туку интрамускулно, тогаш покачениот шеќер не се стабилизира.
Воздухот во шприцот ја намалува количината на администрирана дрога. Најпосакуваното место за инјектирање се смета за абдомен. Кога инјекции во задникот или бутот, ефективноста на лекот е малку намалена.
Што да направите ако шеќерот во крвта не падне по инсулин
Дури и правилно избраните дози на хормонот треба да се прилагодат:
- Регулирање на волумен со ултра кратко дејство на инсулин. Несоодветната администрација на лекот може да предизвика појава на постпадијална хипергликемија. За да се ослободите од оваа состојба, треба малку да ја зголемите дозата на хормонот.
- Прилагодувањето на почетниот волумен на лекот со продолжено дејство зависи од концентрацијата на глукоза наутро и навечер.
- Кога се појавува синдром Сомоџи, препорачливо е да се намали дозата на продолжен инсулин во вечерните часови за две единици.
- Ако уринализата покажува присуство на кетонски тела во него, треба да направите уште една инјекција на хормонот на изложеност на ултрашорт.
Корегираната администрирана доза на лекот е неопходна во зависност од степенот на физичка активност.
Важно е да се запамети дека за време на тренингот во салата, телото интензивно гори шеќер. Затоа, за време на часовите, почетната доза на инсулин мора да се смени, во спротивно, веројатно е непожелно предозирање.
За да се добие одреден ефект од употреба на инсулин, треба да го избере само личен лекар врз основа на индивидуални информации за здравствената состојба на пациентот. Лекарот треба јасно и јасно да му каже на дијабетичарот за болеста, правилата за администрирање на лекот, одржување на здрав начин на живот и можни компликации.
Ако, по инјекција на хормон на панкреасот од синтетичко потекло, нивото на шеќер останува високо, тогаш подобро е да се консултирате со вашиот лекар. Тој ќе слуша внимателно и ќе даде препораки за понатамошно дејствување.
Синдром Сомоџи е состојба на хронично предозирање со инсулин. Друго име за овој синдром е постхипогликемична хипергликемија или рикошета хипергликемија. Врз основа на најновите имиња, може да се сфати дека синдром Сомоџи се развива како одговор на честа хипогликемија, и очигледна и скриена.
За да биде јасно, ќе дадам пример. На пример, едно лице има ниво на шеќер од 11,6 mmol / L, знаејќи го ова, тој самиот направи доза на инсулин да го намали, но по некое време се почувствува благи симптоми на хипогликемија во форма на слабост.Сепак, тој не беше во можност брзо да ја запре оваа состојба од одредени причини. По некое време, тој се чувствуваше подобро, но на следното мерење најде ниво на гликоза од 15,7 mmol / L. После тоа, тој повторно одлучи да направи лак со инсулин, но малку повеќе.
Со текот на времето, вообичаените дози на инсулин не го намалија шеќерот во крвта, но хипергликемијата опстојуваше. Не знаејќи што прави, човекот залудно се обиде да го смири дијабетесот со зголемување на нивото на шеќер се повеќе и повеќе. Како резултат на тоа, тој доби само влошена состојба, чувство на презаситеност, честите главоболки почнаа да го мачат, тој значително се здебели и постојано беше гладен цело време, не само што шеќерот не се подобри, туку почна да се однесува чудно: достигна голем големини, тогаш од необјасниви причини пропаднаа.
Ова е класичен пример за развој на синдром Сомоџи, но има и други сценарија, чии причини може да бидат различни. Сепак, сите тие се обединети со една патогенеза и исход. Хронично предозирање со инсулин е карактеристично за секој вид дијабетес во кој инсулинските инјекции се користат како третман. Не е важно да користите само базален инсулин ноќе. Во случај на предозирање со базален инсулин, може да се појави на ист начин, а пациентот искрено ќе се „изненади“ од високите утрински шеќери, а таа вечер тој дефинитивно ќе ја зголеми дозата на базал, сметајќи дека не е доволно.
Кои се причините за неуспехот на инсулин?
Во некои случаи, инсулинската терапија не дозволува да се намалат и намалат високите вредности на гликоза.
Зошто инсулинот не го намалува шеќерот во крвта? Излегува дека причините може да лежат не само во исправноста на избраните дози, туку и да зависат од самиот процес на инјектирање.
Главните фактори и причини што можат да предизвикаат не дејство на лекот:
- Неисполнување на правилата за чување на лекот, што може да се појави во форма на премногу ладна или топла температура, на директна сончева светлина. Оптималната температура за инсулин е од 20 до 22 степени.
- Употреба на истечен лек.
- Мешање на два различни типа на инсулин во еден шприц може да доведе до недостаток на ефект на инјектираниот лек.
- Избришете ја кожата пред да инјектирате со етанол. Треба да се напомене дека алкохолот помага да се неутрализираат ефектите на инсулин.
- Ако инсулинот се инјектира во мускулот (а не во превиткување на кожата), реакцијата на телото на лекот може да се меша. Во овој случај, може да има намалување или зголемување на шеќерот заради таквата инјекција.
- Ако не се забележани временските интервали за администрација на инсулин, особено пред јадење, ефективноста на лекот може да се намали.
Треба да се напомене дека има многу нијанси и правила што ќе помогнат да се спроведат правилно. Лекарите исто така препорачуваат да обрнете внимание на следниве точки ако инјекцијата не го донесе потребниот ефект врз шеќерот во крвта:
- Инјекцијата мора да се одржи по администрација на лекот пет до седум секунди за да се спречи протокот на лекот,
- Строго набудувајте ги временските интервали за земање на лекот и главниот оброк.
Мора да се внимава да се обезбеди дека воздухот не влегува во шприцот.
Манифестација на отпорност на лекови
Понекогаш дури и со правилна техника на администрација и следејќи ги сите дози пропишани од лекарот, инсулинот не помага и не го намалува нивото на шеќер.
Овој феномен може да биде манифестација на отпорност на медицински уред. Во медицинската терминологија, честопати се користи името „метаболички синдром“.
Главните причини за овој феномен може да бидат следниве фактори:
- дебелина и прекумерна тежина,
- развој на дијабетес тип 2,
- висок крвен притисок или холестерол,
- разни патологии на кардиоваскуларниот систем,
- развој на полицистичен јајник.
Во присуство на шеќер не се намалува како резултат на фактот дека клетките на телото не се во можност целосно да одговорат на дејството на администрираниот лек. Како резултат на тоа, телото акумулира високо ниво на шеќер, што панкреасот го доживува како недостаток на инсулин. Така, телото произведува повеќе инсулин отколку што е потребно.
Како резултат на отпорност во телото е забележано:
- висок шеќер во крвта
- зголемување на количината на инсулин.
Главните знаци што укажуваат на развој на таков процес се манифестираат на следново:
- постои зголемено ниво на гликоза во крвта на празен стомак,
- крвниот притисок е постојано на покачено ниво,
- се забележува намалување на нивото на „добар“ холестерол со остар пораст на критично ниво на нивото на „лош“,
- може да се развијат проблеми и болести на органите на кардиоваскуларниот систем, често се забележува намалување на васкуларната еластичност, што доведува до атеросклероза и формирање на згрутчување на крвта,
- зголемување на телесната тежина
- има проблеми со бубрезите, што е потврдено од присуството на протеини во урината.
Ако инсулинот не даде соодветен ефект, а шеќерот во крвта не почне да паѓа, потребно е да се поминат дополнителни тестови и да се подложат на дијагностички тестови.
Можеби пациентот развива отпорност на инсулин.
Која е суштината на развојот на синдромот Сиоможди?
Еден од симптомите на хронично предозирање на лек е манифестација на Сомоги синдром. Овој феномен се развива како одговор на честите периоди на зголемен шеќер во крвта.
Главните знаци дека пациентот развива хронична предозирање со инсулин кај пациент, се следниве:
- во текот на денот има остри скокови на нивото на гликоза, кои или достигнуваат премногу високи нивоа, а потоа се намалуваат под стандардните показатели,
- развој на честа хипогликемија, во исто време, може да се забележат и латентни и очигледни напади,
- уринализата покажува појава на кетонски тела,
- пациентот постојано е придружуван од чувство на глад, а телесната тежина постојано расте,
- текот на болеста се влошува ако го зголемите нивото на администриран инсулин и се подобрува ако престанете да ја зголемувате дозата,
- за време на настинка, се забележува подобрување на нивото на шеќер во крвта, овој факт се објаснува со фактот дека за време на болеста организмот чувствува потреба од зголемена доза на инсулин.
Како по правило, секој пациент со високи нивоа на гликоза во крвта почнува да ја зголемува дозата на администриран инсулин. Во овој случај, пред да направите такви активности, се препорачува да се анализира состојбата и да се обрне внимание на количината и квалитетот на зелената храна, достапноста на правилен одмор и спиење, редовна физичка активност.
За оние луѓе чие нивоа на гликоза остануваат на покачено ниво долго време, а откако ќе јадат малку повеќе, нема потреба да се зачува состојбата со инсулин. На крајот на краиштата, има случаи кога високите стапки од човечкото тело се сметаат за норма, а со нивно насочено намалување, можно е да се провоцира развој на синдром Сомоџи.
За да бидете сигурни дека станува збор за хронично предозирање на инсулин што се јавува во организмот, неопходно е да се извршат голем број на дијагностички дејства. Пациентот треба да земе мерења на нивото на шеќер во текот на ноќта во одредени временски интервали. Почетокот на таквата постапка се препорачува да се спроведе околу девет часот навечер, проследено со повторување на секои три часа.
Како што покажува практиката, хипогликемијата се јавува околу вториот или третиот час во ноќта. Исто така, треба да се напомене дека е во овој период на време најмалку на телото и е потребен инсулин, а истовремено максималниот ефект доаѓа од воведување на лек со средно времетраење (ако инјекцијата е направена на осум до девет навечер).
Синдром Сомоџи се карактеризира со стабилност на шеќер на почетокот на ноќта со постепено намалување на два или три часа и остар скок поблизу до утрото. За правилно утврдување на дозата, мора да се консултирате со вашиот лекар и да ги следите сите препораки.
Само во овој случај, проблемот со тоа што шеќерот во крвта не се намалува може да се отстрани.