Дијабетес и сè за тоа
Нарушувања на метаболизмот на мастите. Со недостаток на инсулин, внесот на гликоза во масното ткиво и формирање на маснотии од јаглехидрати се намалуваат, а се намалува ресинтезата на триглицериди од масни киселини. Засилен е липолитичкиот ефект на СТХ, што нормално се потиснува со инсулин. Во исто време, приносот на непроверени масни киселини од масното ткиво е зголемен и таложењето на маснотиите во него се намалува, што доведува до емација и зголемување на содржината на крвта на неовластените масни киселини. Овие киселини во црниот дроб повторно се синтетизираат во триглицериди, се создава предуслов за масен црн дроб. Ова не се случува ако производството на липокаин не е нарушено во панкреасот (во епителните клетки на малите канали). Вториот го стимулира дејството на липотропните хранливи материи богати со метионин (урда, јагнешко месо, итн.). Метионин е донир на метил група за холин, кој е дел од лецитин, преку кој маснотиите се отстрануваат од црниот дроб. Дијабетес мелитус, во кој производството на липокаин не е нарушено, се нарекува островче. Дебелината на црниот дроб не се јавува. Доколку недостаток на инсулин е комбиниран со недоволно производство на липокаин, се развива тотален дијабетес, придружен со дебелина на црниот дроб. Во митохондријата на хепаталните клетки, кетонските тела интензивно се формираат од неверифицирани масни киселини.
Тела на кетон. Овие вклучуваат ацетон, ацетооцетни и р-хидроксибутирични киселини. Тие се слични по структура и се способни за меѓусебна интервенција. Телата на кетонот се формираат во црниот дроб, влегуваат во крвотокот и од таму до белите дробови, мускулите, бубрезите и другите органи и ткива, каде што се оксидираат во циклусот на трикарбоксилна киселина до COz и вода. Серумот во крвта треба да содржи 0,002-0,025 g / l кетонски тела (во смисла на ацетон).
Следниве фактори се важни во механизмот на акумулација на кетонски тела кај дијабетес мелитус:
1) зголемена транзиција на масни киселини од масни складишта во црниот дроб и забрзување на нивната оксидација во кетонски тела,
2) доцнење во ресинтезата на масните киселини како резултат на недостаток на NADP,
3) повреда на оксидација на кетонските тела поради задушување на циклусот Кребс, од кои оксалацетичните и а-кетоглутарните киселини се „расејуваат“ заради зголемена глуконеогенеза.
Со дијабетес, концентрацијата на кетонските тела се зголемува многу пати (хиперкетонемија) и тие почнуваат да имаат токсичен ефект. Телата на кетон во токсични концентрации го деактивираат инсулинот, ги влошуваат ефектите на недостаток на инсулин. Се создава „злобен круг“. Хиперкетонемијата е декомпензација на метаболички нарушувања кај дијабетес. Највисока концентрација на ацетон, која кај повеќето пациенти е 3-4 пати поголема од концентрацијата на ацетоацетични и (3-хидроксибутирични киселини. Ацетонот има штетен ефект врз клетките, ги раствора структурните липиди на клетките, ја инхибира активноста на ензимите, драматично ја инхибира активноста на централниот нервен систем. Хиперкетонемијата игра важна улога во патогенезата на многу сериозна компликација на дијабетес мелитус - дијабетична кома.Се карактеризира со губење на свеста, чест пулс на слабо полнење, пад на крвниот притисок и сл. периодично дишење (како Кусмаул), исчезнување на рефлекси, дијабетична кома е придружено со тешка не-гасна (метаболна) ацидоза. Алкалните резерви на крвната плазма се исцрпени, ацидозата станува некомпензирана, pH на крвта се спушта на 7,1 - 7,0 или пониско. Телата на кетон се излачуваат во урината во во форма на соли на натриум (кетонурија) .Во овој случај се зголемува осмотскиот притисок на урината, што придонесува за полиурија.Концентрацијата на натриум во крвта се намалува.Покрај тоа, со недостаток на инсулин, реапсорпцијата на натриум во бубрежните тубули се намалува. Затоа, со нагло намалување на шеќерот во крвта како резултат на интензивна инсулинска терапија на кома, вкупниот осмотски притисок на крвта може нагло да се намали. Постои опасност од развој на церебрален едем. Со дијабетес, метаболизмот на холестерол е нарушен. Вишок на ацетооцетна киселина оди до формирање на холестерол - се развива хиперхолестеролемија.
Прекршувања на метаболизмот на протеините. Синтезата на протеините кај дијабетес е намалена, како:
1) стимулирачкиот ефект на инсулин врз ензимските системи на оваа синтеза испаѓа или нагло се намалува,
2) го намалува нивото на енергетскиот метаболизам, обезбедувајќи протеинска синтеза во црниот дроб,
3) го нарушил однесувањето на аминокиселините преку клеточните мембрани.
Во случај на недостаток на инсулин, сопирачката се отстранува од клучните ензими на глуконогенеза и има интензивно * формирање на глукоза од аминокиселини и маснотии. Во овој случај, аминокиселините губат амонијак, одат во а-кето киселини, кои одат на формирање на јаглени хидрати. Акумулираната амонијак е неутрализирана како резултат на формирање на уреа, како и нејзино врзување со а-кето-глутарична киселина со формирање на глутамат. Потрошувачката на а-кетоглутарна киселина се зголемува, со недостаток на која се намалува интензитетот на циклусот Кребс. Инсуфициенцијата на циклусот Кребс придонесува за уште поголема акумулација на тела на ацетил-CoA и, според тоа, кетонски. Поради забавување на дишењето на ткивата кај дијабетес, формирањето на АТП се намалува. Со недостаток на АТП, способноста на црниот дроб да синтетизира протеини се намалува.
Така, во случај на недостаток на инсулин, распаѓањето на протеините преовладува над синтезата. Како резултат на ова, пластичните процеси се потиснати, производството на антитела се намалува, заздравувањето на раните се влошува, а отпорноста на телото на инфекции се намалува. Кај деца се јавува ретардација на растот. Со недостаток на инсулин, се развиваат не само квантитативни, туку и квалитативни прекршувања на синтезата на протеините, во крвта се откриваат изменети невообичаени парапротеини, гликозилирани протеини. Тие се поврзани со оштетување на wallsидовите на крвните садови - ангиопатија. Ангиопатиите играат круцијална улога во патогенезата на голем број тешки компликации на дијабетес мелитус (корорнарна циркулаторна инсуфициенција, ретинопатија, итн.).
Датум на додавање: 2015-06-10, Прегледи: 3699, РАБОТНА РАБОТА
Јаглени хидрати метаболичко нарушување кај дијабетес
Нарушен метаболизам на јаглени хидрати кај дијабетес мелитус (ДМ) го подобрува текот на болеста. Овој феномен не се третира само со таблети - неопходно е да се обнови животниот стил: јадете правилно, вежбајте, да спиете доволно и да избегнете стресни ситуации. Покрај дијабетес, метаболички нарушувања доведуваат до други болести.

Метаболизам на јаглени хидрати - што е тоа?
Јаглехидратите се извор на енергија за организмот. Овие супстанции се мултифункционални:
- помогне во зајакнување на имунитетот,
- заситеност на клетките со енергија,
- обезбеди заштитна функција на црниот дроб,
- се суштинска компонента на производството на нуклеински киселини,
- придонесе за хомеостаза.
Метаболизмот на јаглени хидрати е обезбеден од низа механизми:
- процес на оксидација на глукоза
- процесите на конверзија на гликоген во гликоза извршени во мускулите и црниот дроб,
- производство на јаглени хидрати од храна со малку јаглерод,
- претворање на комплексни јаглени хидрати во едноставни јаглени хидрати во органите за варење.
Кај здрава личност, јаглехидратите ги снабдуваат клетките со енергија како резултат на калории храна што ја јаде или резерви на маснотии. Неуспехот на метаболизмот на јаглени хидрати доведува до промена на шеќерот во крвта. Стапката на гликоза е 3,3-5,5 mmol / L. Во случај на нарушување на метаболизмот, овој индикатор може да се намали и да се зголеми.
Назад на содржината
Како влијае на дијабетесот влијаат врз метаболизмот на јаглени хидрати?
Интензивната обработка на гликопротеините доведува до развој на ангиопатија.
Поттик за развој на дијабетес тип 2 е недоволното производство на инсулин.Со намалување на неговото производство или намалување на активност, метаболизмот на јаглени хидрати е нарушен. Патофизиологија на метаболизмот:
- Внесувањето на глукозата во клетките се намалува. Шеќерот во крвта расте, се зголемуваат инсулин механизмите за апсорпција на шеќер, на пример, политол шант, кога влезната гликоза се подложува на процеси на реставрација, претворајќи се во сорбитол, по што се оксидира до фруктоза. За жал, овој процес е ограничен на сорбитол дехидрогеназа, ензим зависен од инсулин. Активирањето на овој механизам го акумулира сорбитолот во ткивата, зголемувајќи ја веројатноста за развој на невропатија и катаракта.
- Активната обработка на гликопротеините доведува до развој на ангиопатии (атонија на васкуларните wallsидови).
- Количината на глициран хемоглобин се зголемува.
- Механизмот на глукуронат промовира формирање на гликозаминогликани. Овие супстанции придонесуваат за развој на артропатија (трофични промени во зглобовите) кај луѓе кои страдаат од дијабетес.
Опишаните начини на конверзија без инсулин во гликоза не ја обезбедуваат главната функција - заситеност на енергијата. Се појавува парадоксен феномен - има доволно гликоза во крвта, а клетките гладуваат. Глукогенезата се активира, меѓутоа, како резултат на недостаток на инсулин, клетките не можат да ја метаболизираат оваа глукоза. Се развива стабилна хипергликемија, недостаток на енергија и кислород во клетките. Количината на глициран хемоглобин се зголемува, што ја зголемува хипоксија.
Назад на содржината
Симптоми на нарушен метаболизам на јаглени хидрати кај дијабетес
Метаболички нарушувања имаат малку различни симптоми во зависност од количината на јаглени хидрати. Со недостаток на јаглени хидрати, пациентот се соочува со следниве манифестации на болеста:
Дремливоста може да значи почеток на повреда на метаболизмот на јаглени хидрати во организмот.
- депресивни состојби, апатија,
- губење на тежината
- поспаност, слабост,
- ниска гликоза во крвта
- кетоацидоза.
Вишок на јаглени хидрати:
- висок шеќер во крвта
- висок крвен притисок
- прекумерна активност
- тремор на телото
- патологија на кардиоваскуларниот систем.
Болестите што се развиваат како резултат на повреда на метаболизмот на јаглени хидрати и нивните симптоми се опишани во табелата:
| Причина | Болеста | Симптоми |
| Вишок јаглехидрати | Дебелината | Скратен здив |
| Брзо зголемување на телесната тежина | ||
| Хипертензија | ||
| Заситеност на нарушување | ||
| Масна дегенерација на внатрешните органи и нивна болест против оваа позадина | ||
| Дијабетес мелитус | Чешање на кожата | |
| Зголемување на телесната тежина или загуба | ||
| Слабост | ||
| Зголемено мокрење | ||
| Долго заздравување на рани и исекотини | ||
| Недостаток на јаглени хидрати | Хипогликемија | Дремливост |
| Вртоглавица | ||
| Потење | ||
| Тешка глад | ||
| Гадење | ||
| Gиркова болест | Ксантоми на кожата | |
| Ретардација на растот и пубертет | ||
| Хипертермија | ||
| Скратен здив |
Назад на содржината
Метаболизам на јаглени хидрати
 Квалитетниот сон помага да се врати метаболизмот на јаглени хидрати во организмот.
Квалитетниот сон помага да се врати метаболизмот на јаглени хидрати во организмот.
Метаболизмот на јаглени хидрати во дијабетес може да се третира ако пациентот целосно го промени својот животен стил. Само апчиња не се доволни. Е мораме да ја нормализираме храната, редовно да вежбаме и да спиеме доволно. Третманот со лекови е насочен кон елиминирање на причините за развој на болеста. Пациентот се подложува на целосна хормонална студија. Средства кои придонесуваат за нормализирање на метаболичките процеси:
- витамин комплекс
- хормони
- ензими
- хемостатика
- антитромботични лекови
- аминокиселини
- биостимуланти.
За целосна асимилација на јаглени хидрати, едно лице треба да ја нормализира диетата и да се обиде да потроши енергија колку што е можно повеќе.
Не злоупотребувајте слатки, одбивајте јаглени хидрати храна за вечера, не гризете колачиња со чај, не искористувајте стрес. Подобро е да го напуштите лифтот во корист на скалите. Доколку е можно, се препорачува да одите на работа или од метро станицата пеш. Активните прошетки и спортот треба да станат составен дел од животот на една личност со проблематичен метаболизам на јаглени хидрати.
Нарушувања на липидниот метаболизам кај дијабетес мелитус: ефектот на инсулин
Инсулинот е вклучен во регулирање на метаболизмот, трансмембрано пренесување на јони, аминокиселини. Ефектот на инсулин врз метаболизмот на јаглени хидрати е тешко да се прецени. Луѓето со дијабетес, исто така, покажуваат знаци на нарушен метаболизам.
Дијабетес мелитус се дијагностицира се повеќе и неодамна. Болестите предизвикуваат разни метаболички нарушувања. Дијабетес мелитус, чија патолошка физиологија може многу да варира, е на третото место по онкологија и кардиоваскуларни заболувања. Постојат околу 100 милиони луѓе со дијабетес во светот. На секои 10 години, бројот на дијабетичари станува повеќе од 2 пати.
Луѓето од земјите во развој и маргинализираните елементи во развиените земји се изложени на најголем ризик да се разболат. Метаболички нарушувања кај дијабетес мелитус доведуваат до различни патологии. Дијабетесот тип 2 е почест кај луѓето по 45 години.
Механизам на дејство на инсулин
Во 1869 година, Лангерханс пронашол острови во панкреасот што подоцна го добиле името. Познато е дека дијабетесот може да се појави по отстранување на жлездата.
Инсулинот е протеин, односно полипептид кој се состои од синџири А и Б. Тие се поврзани со два дисулфидни моста. Сега е познато дека инсулин е формиран и складиран од бета клетки. Инсулинот е нарушен од ензими кои ги обновуваат дисулфидните врски и се нарекуваат "инсулинза". Понатаму, протеолитичките ензими се вклучени во хидролиза на ланци до ниски молекуларни делови.
Се верува дека главниот инхибитор на секрецијата на инсулин е инсулин во самата крв, а исто така и хипергликемични хормони:
TSH, катехоламини, ACTH, STH и глукагон на различни начини ја активираат аденилциклазата во клеточната мембрана. Вториот го активира формирањето на цикличен 3,5 аденозин монофосфат, активира друг елемент - протеин киназа, го фосфолифицира бета-островските микротули, што доведува до забавување на ослободувањето на инсулин.
Микротубулите се бета-клеточна рамка преку која претходно синтетизираниот инсулин се движи во везикулите до клеточната мембрана.
Најмоќниот стимулатор на формирање на инсулин е гликоза во крвта.
Механизмот на дејство на инсулин исто така лежи во антагонистичкиот однос на меѓуклеточните медијатори 3,5 - ГМФ и 3,5 АМП.
Механизмот на метаболизмот на јаглени хидрати
Наведете шеќер или изберете пол за препораки. Пребарување. Не е пронајден. Покажи. Пребарување. Не е пронајден. Покажи. Пребарување.
Инсулинот влијае на метаболизмот на јаглени хидрати во дијабетес. Клучна алка во оваа болест е недостаток на оваа супстанција. Инсулинот има одличен ефект врз метаболизмот на јаглени хидрати, како и на други видови метаболизам, бидејќи секрецијата на инсулин се намалува, неговата активност се намалува или приемот на ткивни зависни од инсулин од страна на клетките е нарушена.
Поради повреда на метаболизмот на јаглени хидрати кај дијабетес мелитус, се намалува активноста на внесувањето на глукозата во клетките, се зголемува неговиот волумен во крвта и се активираат методите за внесување глукоза, независни од инсулин.
Шортитол шант е состојба во која гликозата се сведува на сорбитол, а потоа се оксидира во фруктоза. Но, оксидацијата е ограничена со ензим-зависен ензим. Кога се активира полинол шант, сорбитолот се акумулира во ткивата, ова придонесува за појава на:
Постои внатрешно формирање на гликоза од протеини и гликоген, но дури и овој вид гликоза не се апсорбира од клетките, бидејќи има недостаток на инсулин. Аеробната гликолиза и пунтоз-фосфат шант се потиснати, се појавува клеточна хипоксија и недостаток на енергија. Волуменот на глициран хемоглобин се зголемува, тој не е носител на кислород, кој ја зајакнува хипоксија.
Метаболизмот на протеините кај дијабетес може да биде нарушен:
- хиперазотемија (зголемено ниво на преостанат азот),
- хиперазотемија (зголемување на обемот на азотни соединенија во крвта).
Нормата на протеински азот е 0,86 mmol / L, а вкупниот азот треба да биде 0,87 mmol / L.
Причините за патофизиологијата се:
- зголемен протеински катаболизам,
- активирање на деаминација на аминокиселини во црниот дроб,
- преостанат азот.
А протеинот азот е азот:
Ова се должи на зголемено уништување на протеините, главно во црниот дроб и мускулите.
Во урината со дијабетес, се зголемува обемот на азотни соединенија. Азотурија ги има следниве причини:
- зголемување на концентрацијата на производи со азот во крвта, нивно лачење во урината,
- нарушениот метаболизам на маснотиите се карактеризира со кетономија, хиперлипидемија, кетонурија.
Во дијабетес се развива хиперлипидемија, што претставува зголемување на волуменот на липидите во крвта. Нивниот број е повеќе од нормален, односно повеќе од 8 g / l. Следнава хиперлипидемија постои:
- ткиво активирање на липолиза,
- инхибиција на уништување на липидите од страна на клетките,
- зголемена синтеза на холестерол,
- инхибиција на испорака на високи масни киселини на клетките,
- намалена активност на LPLase,
- кетономија - зголемување на обемот на кетонски тела во крвта.
Во групата кетонски тела:
- ацетон
- ацетооцетна киселина
- p-хидроксиамична киселина.
Вкупниот волумен на кетонски тела во крвта може да биде поголем од 30-50 мг%. Постојат причини за ова:
- активирање на липолиза,
- зголемена оксидација во клетките со маснотии,
- суспензија на синтеза на липиди,
- намалување на оксидацијата на ацетил - CoA кај хепатоцитите со формирање на кетонски тела,
Распределбата на кетонските тела заедно со урината е манифестација на дијабетес мелитус во неповолен тек.
- многу кетонски тела кои се подложени на филтрација во бубрезите,
- нарушувања на метаболизмот на водата кај дијабетес, манифестирани со полидипсија и полиурија,
Полиурија е патологија која се изразува при формирање и екскреција на урина во волумен што ги надминува нормалните вредности. Во нормални услови, од 1000 до 1200 ml се ослободува за еден ден.
Со дијабетес, дневната диуреза е 4000-10 000 ml. Причините се:
- Хиперосмија на урина, што се јавува како резултат на отстранување на вишокот гликоза, јони, КТ и азотни соединенија. Така, филтрацијата на течности во гломерулите е стимулирана и ја инхибира реапсорпцијата,
- Повреда на реапсорпција и екскреција, предизвикана од дијабетична невропатија,
- Полидипсија.
Инсулин и метаболизам на маснотии
Под влијание на инсулин, црниот дроб може да складира само одредена количина гликоген. Вишокот на гликоза што влегува во црниот дроб започнува да фосфорилат и на тој начин се задржува во клетката, но потоа тие се претвораат во маснотии, отколку во гликоген.
Оваа трансформација во маснотии е резултат на директно изложување на инсулин, а крвта формирана во процесот на масни киселини се транспортира во масното ткиво. Во крвта, мастите се дел од липопротеините, кои играат важна улога во формирањето на атеросклероза. Поради оваа патологија, може да започне:
Дејството на инсулин врз клетките на масното ткиво е слично на неговиот ефект врз клетките на црниот дроб, но формирањето на масни киселини во црниот дроб е поактивно, затоа тие се пренесуваат од него во масното ткиво. Масните киселини во клетките се чуваат како триглицериди.
Под влијание на инсулин, распаѓањето на триглицериди во масното ткиво се намалува како резултат на инхибиција на липаза. Покрај тоа, инсулин ја активира синтезата на масни киселини од страна на клетките и е вклучена во нивното снабдување со глицерол, што е неопходно за синтеза на триглицериди. Така, со текот на времето, маснотиите се акумулираат, вклучувајќи ја и физиологијата на дијабетес мелитус.
Ефектот на инсулин врз метаболизмот на мастите може да биде реверзибилен, со своето ниско ниво, триглицеридите повторно се распаѓаат во масни киселини и глицерол. Ова се должи на фактот дека инсулин ја инхибира липазата и липолизата се активира кога се намалува неговиот волумен.
Масни без киселини, кои се формираат при хидролиза на триглицериди, истовремено влегуваат во крвотокот и се користат како извор на енергија за ткива. Оксидацијата на овие киселини може да биде во сите клетки, исклучувајќи ги нервните клетки.
Поголемата количина на масни киселини што се ослободуваат кога има недостаток на инсулин од масните блокови повторно се апсорбира од црниот дроб. Клетките на црниот дроб можат да синтетизираат триглицериди дури и во отсуство на инсулин. Со недостаток на оваа супстанција, масните киселини ослободени од блоковите се собираат во црниот дроб во форма на триглицерид.
Поради оваа причина, луѓето со недостаток на инсулин и покрај општата тенденција да изгубат тежина, развиваат дебелина во црниот дроб.
Нарушен метаболизам на липиди и јаглени хидрати
Кај дијабетес индексот на инсулин глукагон е намален. Ова се должи на намалување на секрецијата на инсулин, како и зголемување на производството на глукагон.
Нарушувања на липидниот метаболизам кај дијабетес мелитус се изразени во слаба стимулација на складирање и зголемена стимулација на мобилизација на резервите. После јадењето, во состојба на постсорпција се:
Производите за варење и нивните метаболити, наместо да се чуваат како масти и гликоген, циркулираат во крвта. Во извесна мера, се појавуваат циклични процеси, на пример, истовремено се случуваат процеси на глуконогенеза и гликолиза, како и процес на расипување на мастите и синтеза.
Сите форми на дијабетес се карактеризираат со намалена толеранција на гликоза, односно хиперглукосемија после јадење храна или дури и на празен стомак.
Главните причини за хиперглукоземија се:
- употребата на масно ткиво и мускули е ограничена, бидејќи во отсуство на инсулин HLBT-4 не е изложена на површината на адипоцитите и миоцитите. Гликозата не може да се чува како гликоген,
- глукозата во црниот дроб не се користи за складирање во форма на гликоген, затоа што со мал обем на инсулин и голем волумен на глукагон, гликоген синтазаза е неактивна,
- гликоза на црниот дроб не се користи за синтеза на маснотии. Ензимите на гликолиза и пироват дехидрогеназа се во пасивна форма. Инхибирана е конверзијата на гликоза во ацетил-CoA, која е неопходна за синтеза на масни киселини,
- патот за глуконогенеза се активира при мала концентрација на инсулин и е можна голема синтеза на глукагон и гликоза од глицерол и аминокиселини.
Друга карактеристична манифестација на дијабетес е покачено крвно ниво на липопротеини, тела на кетони и слободни масни киселини. Мастите за јадење не се депонираат во масното ткиво затоа што липозата на адипоцитите е во активна форма.
Се појавува висока содржина на слободни масни киселини во крвта. Масните киселини се апсорбираат од црниот дроб, некои од нив се трансформираат во триацилглицероли и влегуваат во крвотокот како дел од VLDL. Одредена количина на масни киселини влегува во б-оксидација во митохондриите на црниот дроб, а формирањето на ацетил-CoA се користи за синтеза на тела на кетон.
Ефектот на инсулин врз метаболизмот исто така лежи во фактот дека со воведувањето на инсулин во различни ткива на телото, се забрзува синтезата на маснотиите и распаѓањето на триглицеридлипиди. Нарушен липиден метаболизам е складирање на маснотии, што служи за задоволување на потребите од енергија во неповолни ситуации.
Преголемиот изглед на cAMP доведува до намалување на синтезата на протеините и намалување на HDL и VLDL. Како резултат на намалување на HDL, се намалува екскреција на холестерол од клеточните мембрани во крвната плазма. Холестеролот започнува да се депонира во theидовите на малите крвни садови, што доведува до формирање на дијабетична ангиопатија и атеросклероза.
Како резултат на намалување на VLDL - маснотиите се акумулира во црниот дроб, нормално се излачува како дел од VLDL. Синтезата на протеините е потисната, што предизвикува намалување на формирањето на антитела, а потоа и недостаток на отпорност на пациенти со дијабетес на заразни болести. Познато е дека луѓето со нарушен метаболизам на протеини страдаат од фурункулоза.
Можни компликации
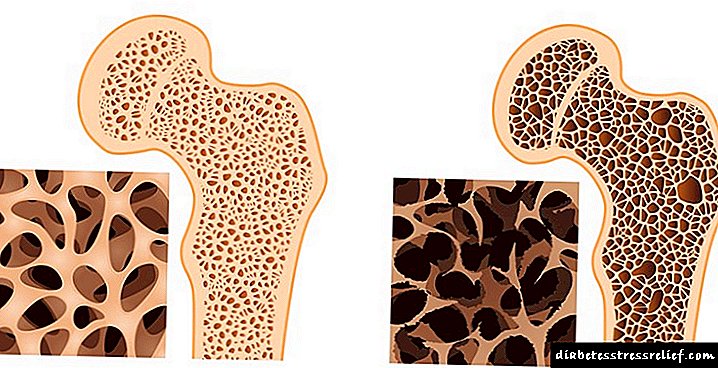
Микроангиопатија е дијабетичен гломерулонефритис. Поради дијабетична ретинопатија, луѓето со дијабетес го губат видот во 70-90% од случаите. Особено, дијабетичарите развиваат катаракта.
Поради недостаток на HDL, вишокот холестерол се јавува во клеточните мембрани. Затоа, може да се појави корорнарна срцева болест или ослободички ендартеритис. Заедно со ова, се формира микроангиопатија со нефритис.
Со дијабетес, пародонтот болест се формира со гингивитис - периодонтитис - пародонтална болест. Кај дијабетичарите, структурите на забите се нарушени и погодените ткива се засегнати.
Причините за патологијата на микровесели во овие случаи, најверојатно, е формирање на неповратно вкрстено поврзување на гликозата со протеините на васкуларниот ид. Во овој случај, тромбоцитите лачат фактор кој го стимулира растот на мазните мускулни компоненти на васкуларниот ид.
Нарушувања на метаболизмот на маснотиите се изразуваат и во фактот дека се зголемува инфилтрацијата на масни црниот дроб во црниот дроб, липидната ресинтеза. Нормално, тие се излачуваат во форма на VLDL, чие формирање зависи од обемот на протеинот. За ова, потребни се донатори на групата CHZ, односно холин или метионин.
Синтезата на холин ја стимулира липокаинот, која ја произведува епителот на панкреасот. Недостаток на тоа доведува до дебелина на црниот дроб и формирање на вкупни и островчиња видови на дијабетес.
Недостаток на инсулин доведува до мала отпорност на заразни болести. Така, се формира фурункулоза.
Видеото во оваа статија ќе зборува за ефектите на инсулинот врз организмот.
Наведете шеќер или изберете пол за препораки. Пребарување. Не е пронајден. Покажи. Пребарување. Не е пронајден. Покажи. Пребарување.
Дијабетес на метаболизам на јаглени хидрати
Дијабетес мелитус - група на метаболички заболувања кои се карактеризираат со хипергликемија, што е резултат на дефект на секреција или дејство на инсулин или двата процеса,
ДМ е тешка честа ендокрина болест поврзана со апсолутен или релативен недостаток на инсулин, придружена со нарушување на сите видови метаболизам.
Придонесете за развој на дијабетес:
• вишок јаглени хидрати и масти во исхраната,
Дефицитинсулин се јавува кога:
• оштетување на панкреасот,
• повреда на преминот на проинсулин во инсулин,
• повреда на молекуларната структура на инсулин,
• дефект на рецептори во целните органи.
• засилено дејство на инсулинза,
• вишок на контра-хормонален хормон.
• дијабетес мелитус од типот I е зависен од инсулин. Се јавува при уништување на ß клетките како резултат на автоимуни реакции.
Апсолутен недостаток на инсулин.
• дијабетес мелитус од типот II не зависи од инсулин.
Се јавува како резултат на оштетување на механизмите на трансфер на инсулин сигнал на целните клетки или на повреда на секреција на инсулин.
Карактеристични симптоми на дијабетес
1. Хипергликемија предизвикана од:
- повреда на пропустливост на гликоза во ткивото,
- дејството на контра-хормоналните хормони.
3. Полиурија и полидипсија (жед).
4. Кетономија и кетонурија.
5. Азотомија и азотурија.
6. Намалена антиоксидантна заштита.
• Недостаток на инсулин и нагло зголемување на концентрацијата на сите контра-хормонални хормони е причина за активирање на липолизата и мобилизација на FFA, што придонесува за активно производство на кетонски тела.
• Мастите се користат како извор на енергија, ацетил-CoA се користи за синтеза на кетонски тела.
• тест на крвта, солзи,
• тест за толеранција на глукоза (TSH),
• определување на гликоза и ацетон во урината.
Тест за толеранција на глукоза - студија за можноста за користење гликоза за време на вежбање.
1. На празен стомак измерете го шеќерот во крвта.
2. Предмет пие чаша сладок чај (товар). 1 g гликоза на 1 кг телесна тежина.
3. По 2 часа, повторно се одредува нивото на шеќер во крвта.
Нормално ниво на гликоза во крвта:
• на празен стомак 3,3-5,5 mmol / l,
• 2 часа по внесувањето помалку од 7,8 mmol / l, во урината нема шеќер,
• се издигнува колку што е можно (не повеќе од 80% од оригиналот) по 60 минути, потоа се намалува и се нормализира по 3 часа.
Со латентен дијабетес мелитус, толеранцијата на гликоза е нарушена
• глукозата за постот може да биде нормална (помалку од 6,7 mmol / l),
• 2 часа по јадење, нивото на гликоза во крвта е повеќе од 7,8–11,1 mmol / l,
Со очигледен дијабетес мелитус:
• зголемено ниво на гликоза на постот (повеќе од 6,7 mmol / l),
• 2 часа по вчитувањето - повеќе од 11,1 mmol / l.
2. Тешка хипергликемија. 3. Фаза на инсулин.
Нарушувања на метаболизмот на јаглени хидрати
Повреда на хидролиза и апсорпција на јаглени хидрати
Апсорпцијата на јаглени хидрати е нарушена во случај на недостаток на амилолитички ензими на гастроинтестиналниот тракт (амилаза на сок од панкреасот, итн.) Или дисахаридаза. Во исто време, јаглените хидрати што доаѓаат од храна не се распаѓаат на моносахариди и не се апсорбираат. Се развива глад на јаглени хидрати.
Апсорпцијата на јаглени хидрати страда кога гликозната фосфорилација е нарушена во цревниот wallид, што се јавува за време на воспаление на цревата, при труење со отрови што го блокираат ензимот хексокиназа.
Гликогенозата е група на наследни заболувања предизвикани од недостаток на ензими вклучени во синтезата или распаѓањето на гликогенот.
Гликогенозата од типот O (агликеноза) се развива со недостаток на гликоген синтазаза. Се карактеризира со нагло намалување на продавниците на гликоген во црниот дроб, се забележува хипогликемичен синдром (до развој на кома). Со недостаток на гликоген синтазаза, пациентите умираат на рана возраст.
Недостатокот на ензими вклучени во распаѓањето на гликогенот доведува до негово акумулирање во органи и ткива (табела 5).
Средно нарушувања на јаглени хидрати
1. Хипоксични состојби (со респираторна слабост или циркулацијата на крвта, со анемија, итн.). Аеробната фаза на конверзија на јаглени хидрати преовладува над аеробната. Се јавува прекумерна акумулација во ткивата и крвта на млечни и пировични киселини. Се јавува ацидоза. Ензиматските процеси се нарушени. Формирањето на АТП е намалено.
2. Нарушувања на функцијата на црниот дроб, каде што вообичаено дел од млечна киселина повторно се синтетизира во гликоза и гликоген. Со оштетување на црниот дроб, ресинтезата е нарушена. Се развиваат хиперлакцидемија и ацидоза.
3. Хиповитаминоза Б1. Нарушена оксидација на ПВЦ, затоа што Витаминот Б1 е дел од комплексот пироват дехидрогеназа. ПВЦ се акумулира во вишок и делумно преминува во млечна киселина, чија содржина исто така се зголемува. ПВЦ е отров за нервни завршетоци. Со зголемување на неговата концентрација за фактор 2-3, се појавуваат сетилни нарушувања, невритис, парализа, итн., Се формира ацетил-КоА од ПВЦ.
Со хиповитаминоза Б1, патоза фосфат патот на метаболизмот на јаглени хидрати е нарушен, особено, формирање на рибоза.
Табела 5. Болести поврзани со нарушен метаболизам на гликоген
3. Дијабетес мелитус: Само еден чекор до заздравување!
3.1. Овој чевлар е конечно со чизми!

Ако страдате од дијабетес, тогаш од ова поглавје ќе научите дека современи методи за дијагностицирање, лекување и спречување на дијабетес, кои се изучуваат, препорачуваат и практикуваат во Соединетите држави (и честопати се имитираат во развиените земји, вклучително и Русија), не само фундаментално погрешни и неефикасни, туку и значително го забрзуваат пристапот и го влошуваат развојот на дијабетес и сродните компликации.
Така што таквата изјава не чини неоснована, ова поглавје е посветено главно на анализата на овој „смртоносен“ парадокс. Кога ги проучувате овие материјали, не заборавајте го следново:
• Ако вие или вашите најблиски ви е дијагностициран дијабетес, треба да продолжите да работите со давателот на здравствени услуги, особено ако земате лекови. Обичен лекар знае за дијабетес за што научил. За жал, како што ќе научите подоцна, предавате и продолжете неправилно да предавате. За среќа, повеќето лекари ви посакуваат добро и добро здравје, совесно ја извршуваат својата работа, но не се одговорни за вашиот живот ... Би било крајно неразумно целосно да ја пренесете одговорноста за вашето здравје на лекарите.Ако не мислите така, осудени сте ...
• Функционалната исхрана е основа на „исцелување“ методологија за дијабетес. Оваа книга се потпира целосно на вашето длабоко познавање на материјалите во мојата книга Функционална исхрана 1.
• Ова поглавје не е туторијал за дијабетес или клинички водич за лекарите. Ги опишува физиолошките принципи кои се однесуваат на превенција на сите, без исклучок, на „заболувања од храна“, меѓу кои можеби и главната дијабетес.
• Болести - од храна, здравје - исто така и од храна! Ова поглавје ги опишува принципите за спречување и спречување на дијабетес со функционален стил на јадење. Овие принципи се ефикасни дури и за оние кои веќе не можат да прават без лекови, но можат значително да ја намалат дозата, да избегнат појава на неповратни несакани ефекти, да ја подобрат нивната општа состојба и да чекаат во добра форма за денот кога ќе се појави сигурен и безбеден метод за враќање на функциите на панкреасот.
• Елиминација на дијабетес со помош на функционална исхрана (како и самата функционална исхрана) е невозможно без додатоци во исхраната со професионален квалитет (витамини, минерали, елементи во трагови, ензими, цревна микрофлора, итн.). Алчноста на бранителот ќе уништи - суров, но точен опис на ситноста во ова прашање. Ако сметате на осигурување што плаќа за стандарден третман, или се обидувате да заштедите на квалитетот на производите и додатоците во исхраната, несомнено ќе ги добиете резултатите што веќе ги имате. Барем во САД, дури и многу „сиромашните“ можат да си дозволат да потрошат 1,5 до 2 долари на ден на квалитетни додатоци.
И, конечно, јас сум жртва во минатото на недијагностициран и затоа запоставен дијабетес мелитус тип II со најнепријатни компликации: невропатија на дијабетични екстремитети, дијабетична диуреза, дебелина, депресија, несоница, хипогликемија, хроничен замор, периодонтитис, синузитис, остеопороза и претходни за време на сериозен стрес, скршен од брилијантна кариера, итн.
Чевлар без чизми? ... Денес, колку што е можно на 47 години, јас сум апсолутно здрав. Да, веќе нема да имам непца, заби, коса и кожа, како млад човек, но во физичка, интелектуална и емоционална издржливост, ќе им дадам шанси на повеќето мажи 20 години помлади од мене ...
Овој „чевлар“, конечно, со чизми, на своја кожа докажа дека да се лекувате од дијабетес е само еден чекор и дека навистина можете да изгубите тежина на полн стомак и да не станете подобри. Следниот чекор е лично да го препознаете непријателот и да победите - ваш е!
Споделете на страницата
Нема коментари сè уште!
Kollokvium_obmen_uglevodov
Стресот исто така може да биде не-дијабетична причина за хипергликемија. Неопходно е да се контролира вашата физичка активност: тешка прекумерна работа или, напротив, пасивниот животен стил може да доведе до зголемување на шеќерот во крвта.
Инфективни и хронични заболувања, исто така, можат да предизвикаат симптоми на хипергликемија. Кај лица со дијабетес, хипергликемија може да се појави како резултат на промашени лекови за намалување на шеќерот или инјекција на инсулин.
Дефект на ензимот на глукоза-6-фосфатаза (болест на Гирке)
Дефект на хепатална фосфорилаза - нејзина болест
Тешка неухранетост
Хипогликемија за време на бременоста
Алкохол и лекови
Нарушувања на метаболизмот на јаглени хидрати кај дијабетес. Механизмот на развој на нарушувања. Лабораториски индикатори.
Нарушувања на метаболизмот на јаглени хидрати кај дијабетес мелитус:
Клетките зависни од инсулин доживуваат глад на енергија поради недостаток на глукоза (без гликолиза)
Глуконогенезата се активира во црниот дроб
Во клетките кои не зависат од инсулин, поради зголемената струја на гликоза, се активира полиолната патека
Развој на компликации на дијабетес:

Лабораториски индикатори за дијабетес:
Ниво на плазма на глукоза (лабораторија. Работа)
Одредување толеранција на гликоза (лабораторија. Работа)
Плазма гликозилиран хемоглобин (HbA1-C)
Ниво на плазма фруктозамин
Гликоза на урина
Ниво на уринарна кетона
Механизмот за развој на нарушувања: постојат два вида на дијабетес - зависен од инсулин - кога производството на инсулин бета од клетките на панкреасните островчиња Лангерханс е нарушено (воспаление, автоимуни реакции) и независно од инулин - кога инсулин се произведува нормално, но неговото дејство врз клетката е нарушено (лажни рецептори) Лабораториски индикатори: Тест за толеранција на глукоза, определување на гликозилиран хемоглобин, одредување на количината на инсулин и Ц-пептид во урината, по количината на албумин во урината (албуминурија), определување на количината на тела кетонски тела.
Nonenzymatic glycation. Улога во механизмот на развој на компликации на хипергликемија. Клиничка и дијагностичка вредност на студијата на фруктозамин и гликозилиран хемоглобин.
Не-ензимска глицизација - не-ензимско, ковалентно вклучување на гликоза или фруктоза во мембраната структура на протеините со хипергликемија. Нормално, се јавува во занемарливи количини, со хипергликемија, гликацијата се подложува на сè и на сè. Улогата во механизмот на развој на компликации на хипергликемија: се формира гликозилиран хемоглобин (во принцип, ова не е голема работа, но хемоглобинот веќе не ја исполнува својата функција), гликозилирани кристалини (леќи протеини, што предизвикува катаракта), гликозилација на васкуларни мембрани протеини, поради што се развиваат ангиопатии, нефропатии и ретинопатија. Клиничка и дијагностичка вредност на проучувањето на фруктозамин и гликозилиран хемоглобин: добро, бидејќи протеинската гликозилација се забележува со хипергликемија, тогаш можеме да дијагностицираме хипергликемија со одредување на фруктоза (гликозилиран албумин) и гликозилиран хемоглобин во крвта. Покрај тоа, хемоглобинот живее од 90 до 120 дена. Значи веќе имаме 3 месеци бидејќи може да нема хипергликемија, а хемоглобинот ќе остане. Тие сакаат да постават прашање за тоа, затоа бидете подготвени. Гликозата е во состојба не-ензимски да се врзува за лизин на крвни протеини и ткива (не-ензимска гликација), нарушувајќи ја нивната структура и функција.Овие изменети протеини се перцепираат како странски со активирање на имуните реакции насочени кон нивно уништување, што доведува до развој на патолошки реакции.Тестот се користи за дијагностицирање на сладок дијабетес и мониторинг состојбата на метаболизмот на јаглени хидрати кај пациенти со оваа болест. Неговите главни предности во однос на одредување на нивото на гликоза во крвниот серум се како што следува: 1. Ако вредностите на гликозата ја рефлектираат гликемијата во моментот на земање мостри, тогаш бројот на гликозилиран хемоглобин е за претходниот долг период (3-4 недели). 2. Зависно од карактеристиките на исхраната, стресните ефекти и другите причини за хипергликемија доведува до предозирање на дијагностицирање на сладок дијабетес. Сите овие ефекти не влијаат на резултатите од утврдувањето на гликозилиран хемоглобин. 3. Тестот за утврдување на содржината на HbA1c е повеќе специфичен за сладок дијабетес отколку одредување на нивото на гликоза. Одредување на содржина на фруктозамин Терминот „фруктозамин“ во медицинската хемија се однесува на количината на гликозилирани протеини во серумот на крвта. Фруктозамин е производ на не-ензимска реакција помеѓу моносахариди (обично гликоза) и одредени компоненти на протеини во крвта (обично епсилон-амино група на лизин, амино група на валин). Принципот на методот. Фруктозамин е способен да го намали нитрозин тетразолиум во алкален медиум, претворајќи го во формазан со максимална апсорпција на 530 nm. Реакцијата помеѓу фруктозамин и нитро-сина тетразолиум се одвива на pH од 10,8 (во карбонат тампон) и на температура од 37 ° С. Фотометријата се изведува по 15 минути. Како референца се користи синтетички кетоамин (фруктозолеуцин). Во крвната плазма на всушност здрави луѓе (нормално), содржината на фруктозамин обично не надминува 285 μmol / L.Клиничка и дијагностичка вредност за утврдување на содржината на фруктозамин Главниот патолошки процес во кој е подобрена гликозилацијата на протеините во крвта е дијабетес. Дијагностичкото значење на определбата на фруктозамин е повисоко во споредба со HbA1c во раните фази на развојот на болеста. Со долги периоди на болеста, појава на дијабетични микроангиопатии, бројот на фруктозамин се зголемува во помала мерка од гликозилираниот Хб. Концентрацијата на фруктозамин е "огледало" на гликемија во последните 1-3 недели, што ви овозможува побрзо да добиете информации за дијагностика.
Формирање на процесите на варење и апсорпција на јаглени хидрати при онтогенезата. Вродена инсуфициенција на ензими за варење на јаглени хидрати, метаболизам на гликоген, глукозаминогликани. (за студенти на педијатриски факултет)
Во пренаталниот период на развој, главен вид на исхрана е хематотрофија, во која хранливи материи влегуваат во фетусот преку плацентата. На плацентарната мембрана добро поминува вода, гликоза, аминокиселини, дипептиди и други соединенија неопходни за спроведување на метаболички процеси кај фетусот. Повеќето протеини, липиди и полисахариди во плацентата прво се подложени на ензимска хидролиза. Тие влегуваат во феталната крв како мономери. Од 4-5 месеци од феталниот развој, органите за варење почнуваат да дејствуваат. Внесувањето на амниотрофни - амнионски течности се придружува на хематотрофната исхрана. Амниотрофната течност влегува во дигестивните органи на фетусот со цицање, голтање и респираторни движења. Во текот на последниот месец од бременоста на ден, фетусот апсорбира околу 1 литар течност. Ензимската активност на тенкото црево се формира порано од другите оддели. Во периодот на интраутерина развој, ендокриниот апарат на дигестивниот систем постепено се формира: бројот на ендокрините клетки се зголемува, во нив се зголемува содржината на гастроинтестинални хормони. По раѓањето, видот на храната станува лактомотрозен. Мајчиното млеко му обезбедува на телото, кое рапидно расте, со пластичен и енергетски материјал. Витамини, ензими, минерали, вода, биолошки активни соединенија, итн. Се снабдуваат со млеко, почнувајќи од 5-6 месеци, дополнителната храна се внесува во исхраната на бебето, а потоа детето постепено се пренесува на конечна исхрана. Процесите на премин од еден вид на исхрана во друга се утврдени со фазите на формирање на дигестивниот систем и регулаторните механизми. Во случај на рана употреба на мешана исхрана, развојот на дигестивниот систем е забрзан. Во хидролизата на хранливи материи содржани во мајчиното млеко, вклучени се ензими на млеко и жлезди на органите за варење на детето. Плунката на новороденчето главно се користи за создавање затегнатост помеѓу брадавицата и усните за време на цицањето. Ензимската активност на плунката е занемарлива, но доволна за згрутчување на млекото во стомакот. Амилазата, која е содржана во плунката на новороденче, е приближно 1/3 од нејзината активност кај возрасни. Во текот на првите 1 - 2 години, се зголемува ензимската активност на плунката. Рефлексите од рецепторите на јазикот и усната слузница се од најголемо значење за регулирање на плунката. Условниот плунковен рефлекс е формиран во првата година од животот. Стомакот на новороденчето има капацитет од 5-10 ml. До крајот на годината, таа постепено се зголемува на 250-300 ml. Диференцијацијата на главните и париеталните гландулоцити се јавува дури и во периодот на интраутерина развој. Покрај тоа, главните клетки почнуваат да функционираат порано од париеталните: пепсиногенот се појавува порано од хлороводородна киселина. Секрецијата на хлороводородна киселина зависи од видот на храната. Во случај на конверзија во вештачко хранење, киселоста на сокот се зголемува за 2 до 4 пати. Со возраста, густината на жлездите на површината на мукозната мембрана исто така се зголемува.Ензимската активност на сокот зависи од видот на храната: во првите месеци протеините содржани во растителна храна и месо практично не се распаѓаат. Должината на цревата кај деца во однос на должината на телото е поголема отколку кај возрасните (кај новороденчето, за 8,3 пати, а кај возрасни, за 5,4 пати). Секреторната активност на панкреасот и црниот дроб е помала отколку кај возрасните. Како резултат, во првата година од животот преовладува варењето на мембраните. На рана возраст, пропустливоста на мембраните на тенкото црево е сè уште доста висока, така што одредена количина на високо-молекуларни материи во храната продолжува да се апсорбира и да влегува во крвотокот. Колонизацијата на микрофлора на дебелото црево се јавува во првите 2-4 дена од животот. Нормалната микрофлора е вклучена во варењето на храната, формирање на имунолошка реактивност, инхибиција на развој на патогени микрофлора, синтетизира голем број на витамини и инактивира голем број на физиолошки активни соединенија. Во раните фази на развој, се формираат хормонални и локални системи за регулирање на секреторната активност и моторната функција на дигестивниот систем. Централните невро-рефлексивни механизми се поврзани подоцна. Формирањето на дигестивниот систем е завршено за време на пубертетот.
Дефекти во метаболичките процеси кај дијабетес
Бидејќи панкреасот игра водечка улога во регулирањето на метаболичките процеси и нивото на шеќер во организмот, тогаш со најмали нарушувања во неговото функционирање страдаат сите органи и системи.
Ако не произведе доволно инсулин, тогаш се јавува таканаречена патолошка глукозорија.
Тоа е со цел да се избегнат веројатните компликации што се јавуваат против позадината на текот на болеста, неопходно е да се придржувате до посебни правила и барања, како во исхраната така и во одржувањето на здрав начин на живот. Ако тоа не се стори, тогаш болеста може да предизвика сериозно, а понекогаш дури и опасно метаболичко нарушување кај дијабетес.
Сериозно функционирање на органите и системите
Бидејќи во присуство на оваа болест кај една личност постои недостаток на панкреасниот хормон наречен инсулин, тогаш се јавува патолошка глукозорија.
Сериозни проблеми со гликогенската функција на црниот дроб и нарушената употреба на гликоза од периферните ткива може да бидат предуслови за неговиот изглед.
Како што знаете, во црниот дроб на секоја личност има сложени биохемиски процеси за дефект и понатамошно асимилација на липиди, протеини и, се разбира, јаглехидрати, кои доаѓаат до него заедно со протокот на крвната плазма директно од дигестивниот систем.
Повеќето од ендокрините жлезди со учество на нервниот систем влијаат на специфичната функција на панкреасот и црниот дроб. Бидејќи јаглехидратите се главниот извор на незаменлива енергија за една личност, размената на овие супстанции е од витално значење за неговото тело.
Покрај инсулин, сосема спротивниот хормон што го произведува панкреасот е исто така вклучен во метаболизмот на јаглени хидрати. Се нарекува глукагон и има сосема спротивен ефект.
Исто така, хормонот за раст, кој го произведува хипофизата, кортизолот и некои хормони на тироидната жлезда, влијае на метаболизмот на јаглени хидрати.
Сите овие супстанции се во можност веднаш да го активираат дефектот на гликогенот, што доведува до брзо зголемување на нивото на гликоза. Затоа адреналин, хормон за раст, глукагон и тироидни хормони се споменуваат само како антагонисти на инсулин.
Веднаш по појавата на остар и акутен недостаток на инсулин, сите процеси на апсорпција на јаглени хидрати во организмот веднаш се нарушуваат. Прво, гликогенот на црниот дроб се распаѓа и почнува да влегува во крвната плазма во форма на гликоза.
Понатаму, телото започнува засилен дефект на гликогенот со недоволна количина на производство на инсулин. Последователно, ова доведува до таложење на маснотии во клетките на дигестивната жлезда.Важно е да се напомене дека метаболичките нарушувања во организмот стабилно доведуваат до значителни и опасни промени во метаболизмот на водата и рамнотежата на солта.
Со цел да го стабилизирате телото со дијабетес, треба да научите како да ги контролирате неговите манифестации. Затоа треба да научите да ги разбирате медицинските упатства и состаноци.
Неуспех во синтеза на гликозаминогликани (GAG)
Гликозаминогликаните се јаглени хидрати дел од протеогликани, кои вклучуваат амино шеќер-хексозамини. Овие супстанции се тесно поврзани со протеинскиот дел од протеогликаните.
Гликозаминогликани, молекуларен модел
Овие витални супстанции содржани во протеогликани се поврзани со меѓуклеточната супстанција на сврзното ткиво. Така, тие се содржани во коските, стаклестото тело и рожницата на окото. Со комбинирање со влакна на колаген и еластин, тие се претвораат во т.н. матрица на сврзното ткиво.
Овие активни супстанции ја покриваат целата површина на клетките, покрај тоа, играат голема улога во јонската размена, заштитните функции на телото, како и диференцијацијата на ткивата. Ако некое лице има сериозно нарушување на синтезата на ГАГ кај дијабетес, тогаш ова може последователно може да доведе до појава на голем број на сериозни болести.
За да ја стабилизирате состојбата на телото со дијабетес, треба да бидете прегледувани што е можно почесто од искусен лекар, да земате соодветни лекови, да ја следи исхраната, а исто така да ги следите сите упатства на специјалист.
Нарушен липиден метаболизам кај дијабетес мелитус: биохемија
Како што знаете, инсулинот исто така има огромен ефект врз метаболизмот на липидите во масното ткиво.
Тој е во состојба да ја стимулира синтезата на одредени масни киселини од гликозата. Друга важна функција е инхибиција на распаѓање на липидите и деградација на протеините во мускулното ткиво.
Тоа е причината зошто значителен недостаток на панкреасот хормон може да доведе до неповратни метаболички нарушувања, што најчесто се забележува кај пациенти со дијабетес мелитус.
Метаболизам на јаглени хидрати
Оваа болест е во состојба да влијае на сите метаболички процеси што се случуваат во организмот.
Како што знаете, со дијабетес, метаболизмот на јаглени хидрати главно е нарушен, што се карактеризира со некои карактеристики:
- остро ја намалува синтезата на глукокиназа, која скоро целосно исчезнува од црниот дроб. Како резултат, телото има значителен недостаток на глукоза-6-фосфат. Последица од ова е забавување на синтезата на гликоген,
- високата активност на глукоза-6-фосфатаза почнува да се зголемува, затоа глукозата-6-фосфат е дефосфорилизирана и влегува во крвната плазма во форма на глукоза,
- се јавува сериозно нарушување на метаболизмот - се забавува конверзијата на гликозата во маснотии,
- забележана е неможноста на гликозата да минува низ клеточните мембрани,
- веднаш се забрзува формирањето на глукоза од некои производи за метаболизам кои не се јаглени хидрати.
Нарушувања на метаболизмот на јаглени хидрати кај дијабетес мелитус се карактеризираат со прекумерно формирање и недоволна употреба на гликоза од различни ткива на организмот, што резултира во хипергликемија.
Како што знаете, со дијабетес, нивото на шеќер може да достигне критични нивоа, па затоа е многу важно да се контролира со помош на специјален уред или во канцеларијата на специјалист.
Оштетен метаболизам на протеини кај дијабетес
Не е тајна дека метаболичките нарушувања кај дијабетесот влијаат не само на јаглени хидрати и липиди, туку и на метаболизмот на протеините.
Како што знаете, остар лишување од телото на хормонот на панкреасот и нарушена употреба на глукоза може да доведе до намалување на синтезата на протеините.
Овој непријатен процес, исто така, се одвива заедно со губење на азотот од страна на телото и ослободување на калиум, проследено со екскреција на јони со отпадни производи.
Недоволна количина на хормон на панкреасот влијае на функционалноста на клетките, не само поради повреда на метаболизмот на протеините, туку и заради други нарушувања и компликации. Меѓу другото, недостаток на вода доведува до таканаречена дехидрираност во клетките на телото.
Многу е важно да се запамети дека кога телото губи вода за време на дијабетес, континуираното производство на урина ја зголемува веројатноста за огромна загуба на калиум. Во овој случај, веднаш треба да се јавите во болницата за итна помош.
Зошто неуспесите се опасни?
Ако по дијагностицирање на пациент со дијабетес мелитус, тој продолжува да води навика за живеење, додека конзумира „погрешна“ храна, злоупотребува алкохолни пијалоци, пуши, води неактивен начин на живот, не го посетува својот лекар и не се подложува на преглед, тогаш за него се зголемува ризик од хипогликемична кома.
Ова е многу опасна состојба, која се манифестира со молња брзо намалување на концентрацијата на гликоза. Ако некое лице има нормален метаболизам доминира во дијабетес, тогаш веројатноста за негово заболување е минимална.
Но, сепак, за да се минимизираат сите видови метаболички нарушувања кај дијабетес мелитус, императив е да се придржуваат до сите препораки на специјалисти кои се однесуваат на земање на соодветни лекови и дневна исхрана.
Што се однесува до диетата, таканаречената табела број 9 е погодна за дијабетичари.
Сепак, не сите моменти во исхраната се погодни за одреден пациент, што исто така вреди да се обрне внимание на присутните лекар. Тој мора да го прилагоди за секој пациент за да избегне компликации.
Главниот услов при подготвување диета за одреден пациент е да се фокусира на бројот на дневни потреби за калории. Многу е важно да го ограничите внесот на храна богата со јаглени хидрати.
Ова е особено точно за лесно сварливи материи. Овие вклучуваат шеќер, леб, слатки, чоколадо и сокови. Исто така е многу важно да се исклучи пржената и заситената храна со штетни масти од исхраната.
Малкумина знаат дека со дијабетес е дозволена храна како што се зеленчук, бело месо, риба со малку маснотии и кисело-млечни производи.
Поврзани видеа
Предавање на кандидат за медицински науки за метаболички нарушувања кај дијабетичари:
Во присуство на предметната болест, треба да обрнете внимание на состојбата на сопственото здравје и начин на живот, што може да го олесни текот на болеста.
За да избегнете какви било опасни компликации, треба редовно да го прегледувате вашиот лекар кој ја набудува прогресијата на болеста и помага да се запре или спречи.
Периодичните прегледи, тестирање, корекција на исхраната, посета на специјалист, како и одржување на здрав начин на живот ќе помогнат да се запре болеста.
Со компетентен пристап, можете да водите нормален, полн живот без ограничувања, што не се разликува од животот на целосно здрава личност. Ако пациентот има втор вид дијабетес, тогаш тука не можете да направите без специјални лекови кои ја намалуваат концентрацијата на шеќер, инсулин и одредени лекови за намалување на липидите.
Метаболизам на дијабетес |
Бидејќи панкреасот игра водечка улога во регулирањето на метаболичките процеси и нивото на шеќер во организмот, тогаш со најмали нарушувања во неговото функционирање страдаат сите органи и системи.
Ако не произведе доволно инсулин, тогаш се јавува таканаречена патолошка глукозорија.
Тоа е со цел да се избегнат веројатните компликации што се јавуваат против позадината на текот на болеста, неопходно е да се придржувате до посебни правила и барања, како во исхраната така и во одржувањето на здрав начин на живот.Ако тоа не се стори, тогаш болеста може да предизвика сериозно, а понекогаш дури и опасно метаболичко нарушување кај дијабетес.
Сериозно функционирање на органите и системите
Бидејќи во присуство на оваа болест кај една личност постои недостаток на панкреасниот хормон наречен инсулин, тогаш се јавува патолошка глукозорија.
Сериозни проблеми со гликогенската функција на црниот дроб и нарушената употреба на гликоза од периферните ткива може да бидат предуслови за неговиот изглед.
Како што знаете, во црниот дроб на секоја личност има сложени биохемиски процеси за дефект и понатамошно асимилација на липиди, протеини и, се разбира, јаглехидрати, кои доаѓаат до него заедно со протокот на крвната плазма директно од дигестивниот систем.
Повеќето од ендокрините жлезди со учество на нервниот систем влијаат на специфичната функција на панкреасот и црниот дроб. Бидејќи јаглехидратите се главниот извор на незаменлива енергија за една личност, размената на овие супстанции е од витално значење за неговото тело.
Покрај инсулин, сосема спротивниот хормон што го произведува панкреасот е исто така вклучен во метаболизмот на јаглени хидрати. Се нарекува глукагон и има сосема спротивен ефект.
Исто така, хормонот за раст, кој го произведува хипофизата, кортизолот и некои хормони на тироидната жлезда, влијае на метаболизмот на јаглени хидрати.
Сите овие супстанции се во можност веднаш да го активираат дефектот на гликогенот, што доведува до брзо зголемување на нивото на гликоза. Затоа адреналин, хормон за раст, глукагон и тироидни хормони се споменуваат само како антагонисти на инсулин.
Веднаш по појавата на остар и акутен недостаток на инсулин, сите процеси на апсорпција на јаглени хидрати во организмот веднаш се нарушуваат. Прво, гликогенот на црниот дроб се распаѓа и почнува да влегува во крвната плазма во форма на гликоза.
Понатаму, телото започнува засилен дефект на гликогенот со недоволна количина на производство на инсулин. Последователно, ова доведува до таложење на маснотии во клетките на дигестивната жлезда. Важно е да се напомене дека метаболичките нарушувања во организмот стабилно доведуваат до значителни и опасни промени во метаболизмот на водата и рамнотежата на солта.
Со цел да го стабилизирате телото со дијабетес, треба да научите како да ги контролирате неговите манифестации. Затоа треба да научите да ги разбирате медицинските упатства и состаноци.
Неуспех во синтеза на гликозаминогликани (GAG)
Гликозаминогликаните се јаглени хидрати дел од протеогликани, кои вклучуваат амино шеќер-хексозамини. Овие супстанции се тесно поврзани со протеинскиот дел од протеогликаните.
Гликозаминогликани, молекуларен модел
Овие витални супстанции содржани во протеогликани се поврзани со меѓуклеточната супстанција на сврзното ткиво. Така, тие се содржани во коските, стаклестото тело и рожницата на окото. Со комбинирање со влакна на колаген и еластин, тие се претвораат во т.н. матрица на сврзното ткиво.
Овие активни супстанции ја покриваат целата површина на клетките, покрај тоа, играат голема улога во јонската размена, заштитните функции на телото, како и диференцијацијата на ткивата. Ако некое лице има сериозно нарушување на синтезата на ГАГ кај дијабетес, тогаш ова може последователно може да доведе до појава на голем број на сериозни болести.
За да ја стабилизирате состојбата на телото со дијабетес, треба да бидете прегледувани што е можно почесто од искусен лекар, да земате соодветни лекови, да ја следи исхраната, а исто така да ги следите сите упатства на специјалист.
Нарушен липиден метаболизам кај дијабетес мелитус: биохемија
Како што знаете, инсулинот исто така има огромен ефект врз метаболизмот на липидите во масното ткиво.
Тој е во состојба да ја стимулира синтезата на одредени масни киселини од гликозата.Друга важна функција е инхибиција на распаѓање на липидите и деградација на протеините во мускулното ткиво.
Тоа е причината зошто значителен недостаток на панкреасот хормон може да доведе до неповратни метаболички нарушувања, што најчесто се забележува кај пациенти со дијабетес мелитус.
Метаболизам на јаглени хидрати
Оваа болест е во состојба да влијае на сите метаболички процеси што се случуваат во организмот.
Како што знаете, со дијабетес, метаболизмот на јаглени хидрати главно е нарушен, што се карактеризира со некои карактеристики:
- остро ја намалува синтезата на глукокиназа, која скоро целосно исчезнува од црниот дроб. Како резултат, телото има значителен недостаток на глукоза-6-фосфат. Последица од ова е забавување на синтезата на гликоген,
- високата активност на глукоза-6-фосфатаза почнува да се зголемува, затоа глукозата-6-фосфат е дефосфорилизирана и влегува во крвната плазма во форма на глукоза,
- се јавува сериозно нарушување на метаболизмот - се забавува конверзијата на гликозата во маснотии,
- забележана е неможноста на гликозата да минува низ клеточните мембрани,
- веднаш се забрзува формирањето на глукоза од некои производи за метаболизам кои не се јаглени хидрати.
Нарушувања на метаболизмот на јаглени хидрати кај дијабетес мелитус се карактеризираат со прекумерно формирање и недоволна употреба на гликоза од различни ткива на организмот, што резултира во хипергликемија.
Како што знаете, со дијабетес, нивото на шеќер може да достигне критични нивоа, па затоа е многу важно да се контролира со помош на специјален уред или во канцеларијата на специјалист.
Оштетен метаболизам на протеини кај дијабетес
Не е тајна дека метаболичките нарушувања кај дијабетесот влијаат не само на јаглени хидрати и липиди, туку и на метаболизмот на протеините.
Како што знаете, остар лишување од телото на хормонот на панкреасот и нарушена употреба на глукоза може да доведе до намалување на синтезата на протеините.
Овој непријатен процес, исто така, се одвива заедно со губење на азотот од страна на телото и ослободување на калиум, проследено со екскреција на јони со отпадни производи.
Недоволна количина на хормон на панкреасот влијае на функционалноста на клетките, не само поради повреда на метаболизмот на протеините, туку и заради други нарушувања и компликации. Меѓу другото, недостаток на вода доведува до таканаречена дехидрираност во клетките на телото.
Многу е важно да се запамети дека кога телото губи вода за време на дијабетес, континуираното производство на урина ја зголемува веројатноста за огромна загуба на калиум. Во овој случај, веднаш треба да се јавите во болницата за итна помош.
Зошто неуспесите се опасни?
Ако по дијагностицирање на пациент со дијабетес мелитус, тој продолжува да води навика за живеење, додека конзумира „погрешна“ храна, злоупотребува алкохолни пијалоци, пуши, води неактивен начин на живот, не го посетува својот лекар и не се подложува на преглед, тогаш за него се зголемува ризик од хипогликемична кома.
Ова е многу опасна состојба, која се манифестира со молња брзо намалување на концентрацијата на гликоза. Ако некое лице има нормален метаболизам доминира во дијабетес, тогаш веројатноста за негово заболување е минимална.
Но, сепак, за да се минимизираат сите видови метаболички нарушувања кај дијабетес мелитус, императив е да се придржуваат до сите препораки на специјалисти кои се однесуваат на земање на соодветни лекови и дневна исхрана.
Што се однесува до диетата, таканаречената табела број 9 е погодна за дијабетичари.
Сепак, не сите моменти во исхраната се погодни за одреден пациент, што исто така вреди да се обрне внимание на присутните лекар. Тој мора да го прилагоди за секој пациент за да избегне компликации.
Главниот услов при подготвување диета за одреден пациент е да се фокусира на бројот на дневни потреби за калории. Многу е важно да го ограничите внесот на храна богата со јаглени хидрати.
Ова е особено точно за лесно сварливи материи. Овие вклучуваат шеќер, леб, слатки, чоколадо и сокови. Исто така е многу важно да се исклучи пржената и заситената храна со штетни масти од исхраната.
Малкумина знаат дека со дијабетес е дозволена храна како што се зеленчук, бело месо, риба со малку маснотии и кисело-млечни производи.
Поврзани видеа
Предавање на кандидат за медицински науки за метаболички нарушувања кај дијабетичари:
Во присуство на предметната болест, треба да обрнете внимание на состојбата на сопственото здравје и начин на живот, што може да го олесни текот на болеста.
За да избегнете какви било опасни компликации, треба редовно да го прегледувате вашиот лекар кој ја набудува прогресијата на болеста и помага да се запре или спречи.
Периодичните прегледи, тестирање, корекција на исхраната, посета на специјалист, како и одржување на здрав начин на живот ќе помогнат да се запре болеста.
Со компетентен пристап, можете да водите нормален, полн живот без ограничувања, што не се разликува од животот на целосно здрава личност. Ако пациентот има втор вид дијабетес, тогаш тука не можете да направите без специјални лекови кои ја намалуваат концентрацијата на шеќер, инсулин и одредени лекови за намалување на липидите.
Метаболизам на дијабетес |
Дијабетес мелитус е комплексно заболување на целиот организам, кое се карактеризира со метаболички нарушувања, пред се јаглени хидрати, а потоа и протеини, масти, вода и минерали.
Дијабетес мелитус се развива најчесто како резултат на недостаток на инсулин (панкреас и екстрапанкреатичен) и најчесто се манифестира во постојана хипергликемија и глукозорија, честопати полидипсија, полиурија и понекогаш хиперкетонемија и кетонурија.
Честопати, дијабетесот е комплициран од разни патолошки манифестации на нервниот систем, кардиоваскуларниот систем и другите органи.
ОСНОВА НА РАЗМЕНАТА НА МАСИ И ПРОТЕИН
Хиперлипемија, хиперхолестеролемија, хиперкетонемија и кетонурија, хиперазотемија и хиперажутура. Ацидоза
Намалувањето на количината на гликоген во црниот дроб кај дијабетес е придружено со значителна мобилизација на маснотиите од масните складишта, како и нејзината транзиција кон црниот дроб. Заедно со мастите, мобилизиран е и холестерол. Оваа транзиција на маснотии и липоиди од нивното складирање во црниот дроб се случува преку крвотокот и предизвикува хиперлипидемија (наместо 1%, нормално се наоѓаат 5-10-20%). Забележана е инфилтрација на масен црн дроб. Во тесна врска со него и осиромашување на црниот дроб со гликоген, се забележува хиперкетонемија (кетоза). Во тешки форми на дијабетес во крвта, наместо во нормална количина кетонски тела (10 мг%), се забележува зголемување на нивниот број (ацетооцетна и бета-хидроксибутирична киселина и ацетон), достигнувајќи до 20-40 мг% или повеќе. Оваа хиперкетонемија се објаснува со зголемена транзиција на кетонски тела од црниот дроб во крвта, што е директна последица на инфилтрација на масни црниот дроб и негово осиромашување на гликогенот.
Познато е дека кетонските тела се среден производ во процесот на согорување на маснотиите, тие можат да се формираат при нецелосно согорување на одредени протеини.
За нивно целосно оксидација на јаглерод диоксид и вода, неопходно е учество на јаглени хидрати и голема количина кислород.
Секоја честичка на масна киселина дава една честичка ацетооцетна киселина (од која веќе се формираат и ацетон и бета-хидроксибутирична киселина).
Некои ендокринолози го делат дијабетесот во „островче“ и „тотално“, како резултат на оштетување на целиот панкреас. Кај островот дијабетес, постои само недостаток на инсулин, а хипергликемијата и глукозоријата не се комплицирани со дебелината на црниот дроб и кетозата.
Кај вкупниот дијабетес, кога покрај недостаток на инсулин, не се лачи уште еден активен фактор на панкреасот, липокаин (кој го произведуваат епителните клетки на малите канали на жлездата), се развива масна инфилтрација во црниот дроб, бидејќи липокаинот ја инхибира акумулацијата на маснотиите во црниот дроб и ги зголемува неговите процеси на оксидација.
Покрај тоа, липокаинот го активира и липотропниот ефект (т.е. одложување на акумулацијата на маснотии во црниот дроб) на одредена храна (урда, овесна каша и други супстанции кои содржат казеин, холин, метионин, итн.).
Така, во отсуство на липокаин, масна инфилтрација се развива во црниот дроб.
Последователно, дебелината на црниот дроб, пак, ги намалува неговите функции за фиксирање на гликогенот, што доведува до нарушена апсорпција на јаглехидратите во исхраната од страна на црниот дроб и до зголемена мобилизација на маснотиите од масните складишта.
Затоа, кетозата и намалувањето на содржината на гликоген кај дијабетес мелитус не се директно поврзани патогенетски со недостаток на инсулин. Тие се развиваат втор пат со оштетување на црниот дроб, што може да се случи со недостаток на липокака супстанција на панкреасот, како и со голем број други нарушувања.
Во нормални услови, не постојат кетонски тела во урината. Овие тела се појавуваат во него со хиперкетонемија, бидејќи со зголемување на нивната количина во привремена урина, тие не се целосно реапсорбирани во тубулите.
Кај нетретиран дијабетес мелитус, често се наоѓа и хиперазотемија, што е последица на акумулацијата во крвта на значителна количина на азотни производи за распаѓање, генерирани при интензивно разложување на протеините, затоа што кај дијабетес, протеините од мускулите се мобилизираат во црниот дроб и се подложени на интензивно преобразување во јаглехидрати. Во процесот на формирање на јаглени хидрати од протеини, амонијак, уреа, аминокиселини се формираат и тие предизвикуваат хиперазотемија, што пак води до хиперазотура, т.е., зголемување на екскрецијата на азотни материи во урината. Намалувањето на отпорноста на телото на инфекции и намалувањето на имунитетните својства на организмот кај дијабетес мелитус се објаснува со фактот дека метаболичките процеси во сите органи и ткива се нарушени во телото на пациентот.
Покрај тоа, кетонските тела, исто така, ја инхибираат функцијата на ретикулоендотелијалниот систем, а со тоа ја намалуваат одбраната на телото.
На крајот, сакам да ви кажам: ако се соочите со таква разочарувачка дијагноза како „дијабетес“, не очајувајте, затоа што денес традиционалната медицина значително се засили во споредба со 20 век, кога дијабетесот беше една од најопасните болести.
И покрај фактот дека дури и денес, научниците не беа во можност да најдат лек кој целосно го олеснува пациентот од дијабетес исполнувајќи ги правилните препораки на надлежните специјалисти Може да живеете со дијабетес за доста долг, приличен живот. Главната работа е да знаете неколку основни (и многу важни!) Правила за борба против дијабетес.
За да дознаете повеќе за методите за контрола на дијабетес и како да научите како правилно да управувате со болеста, Ве молиме пријавете се на нашата школа за дијабетис. Ова училиште за дијабетес е апсолутно бесплатно и дизајнирано специјално за луѓе со дијагностицирање на дијабетес на кои им треба повеќе од компетентна консултација за ендокринологно и психолошка поддршка.
Верувај ми, ова е толку важно! Само пополнете го образецот според овој напис за да се запишете во училиште за дијабетес. Ви посакувам добро здравје!
Остави коментар и добиј ПОДАРОК!
Споделете со пријателите:
Прочитајте повеќе на оваа тема:
ИМПАРИТИРАНА карбохидрат и липиден метаболизам кај дијабетите
Кај дијабетес мелитус, инсулинот-глукагон индекс е намален. Ова се должи не само на намалување на секрецијата на инсулин, туку и на зголемување на секрецијата на глукагон (инсулин го инхибира секрецијата на глукагон).
Како резултат на тоа, стимулацијата на процесите на складирање е ослабена и се интензивира стимулацијата на мобилизација на резервите, толку многу што црниот дроб, мускулите, масното ткиво, дури и после јадење, функционираат во состојба на апсорпција (види слика 2).
Во овој случај, производите на варењето, како и нивните метаболити, наместо да се чуваат во форма на гликоген и масти, циркулираат во крвта. Веројатно, до одреден степен, се случуваат и скапи циклични процеси, како што се гликолиза и глуконогенеза или синтеза и разградување на маснотии, итн.
Сите форми на дијабетес се карактеризираат со намалена толеранција на гликоза, т.е. хиперглукемија после јадење или дури и на празен стомак.
Главните причини за хиперглукоземија:
- внесувањето на глукоза од страна на мускулите и масното ткиво е ограничено, затоа што во отсуство на инсулин ГЛУТ-4 не е изложен на површината на миоцитите и адипоцитите.
Затоа, глукозата не се користи за складирање во форма на гликоген во мускулите и во форма на масти во масното ткиво,
- во црниот дроб, гликозата не се користи за чување во форма на гликоген, бидејќи при ниска концентрација на инсулин и висока гликоген гликоген синтазаза е во фосфорилизирана неактивна форма,
- глукозата не се користи во црниот дроб за синтеза на маснотии: гликолиза и ензими на пироват дехидрогеназа се неактивни и, според тоа, се инхибитира конверзијата на гликоза во ацетил CoA, која е неопходна за синтеза на масни киселини
- патеката за глуконогенеза се активира при мала концентрација на инсулин и можна е голема синтеза на глукагон и глукоза од аминокиселини и глицерол.
Друг карактеристичен знак на дијабетес е зголемена концентрација во крвта на липопротеини (главно VLDL), слободни масни киселини и што е најважно, кетонски тела. Ова се должи на фактот дека диетите во исхраната не се депонираат во масното ткиво, бидејќи кампот-зависен липоза на адипоцити е во фосфорилизирана (активна) форма.
Оттука и зголемената содржина на слободни масни киселини во крвта. Масните киселини се апсорбираат од црниот дроб, некои од нив се претвораат во адипоцити во триацилглицероли, кои се излачуваат во крвта како дел од VLDL.
Друг дел од масните киселини влегува во патот о-оксидација во митохондриите на црниот дроб, а како резултат на ацетил CoA се користи за синтетизирање на кетонските тела.
КОМАТИВНИ УСЛОВИ (АКУТНИ КОМПЛИКАЦИИ) ВО ДИЈАБЕТИТЕ КАКО РЕЗУЛТАТ НА РАЗГОВОРИТЕ НА Размена на гликоза и масти
Кај дијабетес мелитус, можни се три главни форми на кома: кетоацидотична кома со апсолутен недостаток на инсулин, хиперосмоларна кома со умерен недостаток на инсулин, кома на млечна ацидоза со тешка хипоксија, сепса и кардиоваскуларен шок. Покрај тоа, со инсулинска терапија, може да има хипогликемична кома поврзана со предозирање на инсулин. Првите три услови можат да се развијат не само со дијабетес, туку и под влијание на многу други фактори (токсични, заразни, итн.).
Трите главни форми на кома скоро никогаш не се случуваат одделно. Обично, преовладуваат манифестациите на некоја од формите (честопати хиперосмоларни), што дава причина да се потенцираат главните форми.
Примарна причина за кетоацидоза е недостаток на инсулин: за време на кома, Ц-пептид и имунореактивен инсулин (ИРИ) во крвта не се откриени. Хипергликемија секогаш се забележува (20-30 mmol / l, понекогаш и повеќе).
Ацидозата кај дијабетична кома е последица на акумулацијата на органски киселини: кетонски тела, како и лактат и пироват.
Концентрацијата на кетонските тела достигнува 2 mmol / ml (200 пати поголема од нормалната), се зголемува не само поради синтезата во црниот дроб, туку и затоа што екскрецијата на телата на кетон се намалува како резултат на олигурија и анурија, што често се случува со кома. Секогаш се забележува намалување на pH на крвта на 7 или пониски (норма 7.4).
Дехидрираноста се развива: недостаток на вода може да биде до 10% од вкупната телесна тежина.Количината на циркулирачка течност се намалува за 25-30%, што резултира во намалување на крвниот притисок.
Кислород и глад на енергија на миокардот, намалување на волуменот на крвта доведува до кардиоваскуларна инсуфициенција. Можна зголемена коагулација на крвта, инфаркт на миокардот, паренхимски срцев удар, мозочен удар, периферна тромбоза.
Дијабетичната кома се развива бавно во текот на неколку дена, понекогаш може да се појави за неколку часа.
Има гадење, повраќање, се заоструваат црти на лицето, очите опаѓаат, рамнодушноста кон околината се зголемува, летаргија, која се претвора во длабока кома (целосно исклучена свест, недостаток на рефлекси, атонија на мускулите и сл.). Во просторијата каде што е пациентот, се чувствува мирис на ацетон.
Крвниот притисок е намален, олигурија или анурија е скоро секогаш забележана.
Дијабетична кома бара веднаш да се преземат следниве мерки: 1) елиминација на недостаток на инсулин со администрирање на инсулин во дози кои обезбедуваат постепено намалување на концентрацијата на глукоза во крвта до ниво близу нормалното, 2) рехидратација на организмот со инјектирање течност, 3) реставрација на нормален состав на сол и pH на течности организмот со воведување на соодветни солени раствори; 4) обновување на резервите на гликоген во организмот.
Манифестациите на кома обично се елиминираат во рок од 2-3 дена со континуиран третман, а третманот во почетните часови е клучен за пациентот.
Пред развојот на третмани со дијабетес со инсулин, пациентите починале веднаш по почетокот на болеста од дијабетична кома. Сепак, во моментов често се забележува кома.
Особено, првата манифестација на болеста во 15-30% од случаите е придружена со кетоацидоза и кома. Смртноста од дијабетична кома останува голема - од 1 до 30%.
Главната причина за смрт кај пациенти со дијабетес е доцните компликации.
ГЛИКОЗИЛИРА PROЕ НА ПРОТЕИН Е ЕДНО ГЛАВНИ ПРИЧИНИ ЗА ПОСЛЕДНИТЕ ПРИРОДНИЦИ
Доцните компликации на дијабетес првенствено се поврзани со оштетување на крвните садови (дијабетични ангиопатии). Главниот механизам на оштетување на ткивата - глицизација (гликозилација) на протеините - е не-ензимска реакција на глукоза со бесплатни амино групи на протеински молекул (Lys, Arg, N-terminal amino acid):
Првично, се формира нестабилна алдиминска половина, која може да се претвори во голем број други, постабилни соединенија („рани гликозилациони производи“). Разбирливо е дека функциите на протеините може да бидат нарушени како резултат на промена на полнењето на молекулот на протеините, неговата конформација или блокирање на активниот центар.
Гликозилацијата е бавна реакција; само мали количини гликозилирани протеини се наоѓаат во ткивата на здравите луѓе. Со хипергликемија, реакцијата е значително забрзана. На пример, кај пациенти со дијабетес во состојба на хипергликемија, содржината на еден од гликозилираните хемоглобини - HbAlc - се зголемува за 2-3 пати во рок од 2-3 недели.
Степенот на гликозилација на различни протеини не е ист, тоа главно зависи од стапката на обновување на овој протеин. При бавно разменување на протеини, се акумулираат повеќе модифицирани амино групи.
Покрај тоа, во такви протеини се случуваат понатамошни промени во остатоците од јаглени хидрати: структурно преуредување, оксидативни трансформации, што резултира во формирање на најразлични „производи со доцна гликозилација“ (PPGs), често кафеави, флуоресцентни, а некои од нив имаат висока реактивност и можност дополнително да се оштетат протеини, вклучително и формирање на вкрстено поврзување помеѓу протеинските молекули. Бавно разменуваат протеини вклучуваат многу протеини на формации на сврзно ткиво, меѓуклеточна матрица, мембрани на подрумот.Покрај тоа, протеините на овие структури директно контактираат со меѓуклеточната течност, во која концентрацијата на гликоза е иста како и во крвта (во клетките обично е многу пониска како резултат на употреба на гликоза во метаболички процеси). Во овие структури, BCP се акумулира со возраста, а акумулацијата е значително забрзана во дијабетес мелитус.
БЦП протеините можат да бидат хидролизирани со макрофаги (со учество на рецептори на БЦП) или меѓуклеточни протеолитички системи со формирање на БПП пептиди, честопати околу 30 остатоци од аминокиселини во должина. PPG протеините, особено оние што се резултат на нивната хидролиза, PPG пептидите, влегуваат во крвотокот.
Концентрацијата на PPG пептидите во крвта нагло се зголемува со бубрежна инсуфициенција со различно потекло, вклучително и дијабетична нефропатија.
Ова се должи на фактот дека елиминацијата на PPG пептидите се јавува со учество на бубрезите: PPG пептидите се филтрираат во гломерули, се реапсорбираат од проксималните клетки на тубулите и се катаболизираат во лизозомите на овие клетки.
Во експериментите врз стаорци, се покажа дека воведувањето на протеини PPG во крвта доведува до ковалентно врзување на овие протеини со протеини меѓуклеточни матрици во многу ткива и до појава на структурни и функционални нарушувања слични на оние што се наоѓаат кај дијабетес мелитус.
BCPs покажуваат разновидна биолошка активност: тие ја зголемуваат пропустливоста на ендотелијалните клетки, се врзуваат за рецепторите на макрофаги, ендотелијални и мезангијални клетки, ги активираат макрофагите за да лачат цитокини (патека на рецепторот), го инхибираат формирањето на НЕ и ја инхибираат васкуларната експанзија и ја зголемуваат оксидацијата на LDL. Во крвта на пациенти со дијабетес, се откриени антитела на BCP пептиди.
Причини и механизам на нарушувања на липидниот метаболизам
Дијабетес мелитус (ДМ) е болест кога панкреасот не е во состојба да ја апсорбира, преработува и користи гликозата во организмот, односно е нарушена регулацијата на инсулин на клетките. Поради болеста, луѓето со дијабетес развиваат разни метаболички нарушувања, што, пак, доведува до разни патологии и зголемен ризик од смрт. Едно од најзначајните нарушувања е неправилниот липиден метаболизам (дислипидемија), кој, според статистиката, се дијагностицира кај 50-90% од луѓето со дијабетес.
Липидите се масти кои се произведуваат во црниот дроб и исто така влегуваат во телото со храна. Бидејќи липидите се со масно потекло, тоа значи дека тие се екстремно слабо растворливи во вода и, соодветно на тоа, во крвта.
Кај здрава личност, клетките на црниот дроб земаат гликоза без мешање. Прекршувањето на производството на инсулин предизвикува застој во производството на хексокиназа (ензим за оксидација на гликоза), што ја нарушува апсорпцијата на молекулите на шеќер. Недостаток на инсулин, испровоциран со неправилна биосинтеза на ензимите, го нарушува протеинскиот метаболизам, што предизвикува нарушувања во процесите на дефект на маснотиите (забрзано разложување на маснотиите).
Исто така, со намалување на стапката на производство на масни киселини и триацилглицероли, нивото на кетонските тела се зголемува. Кај пациенти со дијабетес 1-ви тип (зависен од инсулин - панкреасот не произведува или синтетизира инсулин во недоволни количини), дислипидемијата е поретка и помалку изразена отколку кај пациенти со дијабетес2-ри тип (отпорен на инсулин - инсулин се произведува во доволен или зголемен волумен, но телесните ткива остануваат неосетливи на хормонот).
Кои се липидите и липидниот метаболизам, опишани во ова видео:
Која е опасноста од нарушување на липидите кај дијабетес?
Неправилната синтеза на липидите кај дијабетес ги предизвикува следниве патолошки состојби:
- кетоза и масен црн дроб,
- зголемување на обемот на слезината,
- зголемување на холестеролот во крвта,
- заболувања на жолчни камења
- дебелината
- нарушена бубрежна функција,
- висок крвен притисок
- појава на фокални лезии на кожата во окото и тетивата,
- недостаток на отпорност на заразни болести,
- фурункулоза,
- атеросклероза
- атрофија на оптичките нерви,
- засилување на рожницата поврзана со возраста.
Видови нарушувања на липидниот метаболизам
Се разликуваат следниве видови на нарушувања на липидниот метаболизам:
- основно (вродено) - генетски дефект што се појавил поради мутација или наследно пренесување од еден од родителите,
- секундарно - се јавува како резултат на други болести,
- алиментарен - се јавува со неправилен начин на живот (проблеми со прекумерна телесна тежина, јадење многу маснотии, недостаток на соодветна исхрана, злоупотреба на алкохол, пушење, неактивен начин на живот).
Дијагностика
Бидејќи дислипидемијата се карактеризира со зголемена содржина на триглицериди и холестерол во крвта, ендокринологот пропишува посебни лабораториски тестови кои покажуваат слика на нарушена апсорпција и синтеза на маснотиите.
Еден од видовите неопходни прегледи е липиден профил, кој вклучува 4 главни индикатори на кои лекарите се потпираат за понатамошно лекување (тотален холестерол (OXC), „добар“ холестерол (HDL), „лош“ холестерол (ЛДЛ), триглицериди).
Скринингот на липидите во крвта кај возрасни пациенти со дијабетичари се спроведува еднаш годишно. За да се исклучи развојот на патологии на кардиоваскуларниот систем, се препорачува да се консултирате со кардиолог и, доколку е потребно, да поминете дополнителен преглед.
Запомнете дека рамнотежата на липидите подлежи на постојано следење.
Третман и превенција
За да се минимизираат нарушувањата на липидниот метаболизам кај дијабетес мелитус, императив е да се придржуваат до сите препораки на присутните ендокринолог. Овие мерки се исто така добра превенција од нарушувања на липидите кај дијабетесот.
Со оваа болест, метаболизмот на липидите подлежи на итна корекција. Влијанието е насочено кон:
- промена во животниот стил на пациентот,
- диетална терапија
- земање лекови.
Начин на живот и исхрана
Промените во животниот стил вклучуваат:
- диета која треба да вклучува храна која лесно се вари (ендокринолозите советуваат да водат дневник за храна каде што пациентот запишува количина храна што ја јаде и пие дневно),
- откажување од алкохол и пушење,
- намалување на телесната тежина на пациентот,
- Вежба терапија
- нормализација на психоемотивната состојба.
Диетата е првата и најважната состојба во третманот на кој било вид дијабетес.

Како прво, јаглехидратите се ограничени на 50-60% од вкупната содржина на калории во сите прехранбени производи. Производите што содржат сварливи јаглени хидрати се практично елиминирани од исхраната. Тие се заменуваат со зеленчук, житарици, црн леб, компири и други, чија количина ја утврдува лекарот.
Неприфатливо е целосно да се исклучат маснотиите од исхраната, но тие не треба да надминуваат 25% од вкупната содржина на калории во храната. Треба да изберете производи кои вклучуваат незаситени масти: лен и семки од сончоглед, сусам, грав, ореви, авокадо, лосос, лосос, ракчиња. За време на егзацербација на болеста, се препорачува целосно да се напушти путер.
Протеините сочинуваат околу 20% од содржината на калории во храната. Во секој случај, земете ги во предвид карактеристиките на текот на болеста, телесната тежина на пациентот, присуството или отсуството на дебелина, природата на дејноста (енергетски трошоци).
Потребна е соодветна витаминизација на диетата, особено витамини во групата Б и витамин Ц. Фракционална исхрана: 25% од дневните калории за појадок, 10% за ручек, 35% за ручек, 10% за попладневен чај и 20% за вечера. За пациенти со дијабетес мелитус, прехранбената индустрија произведува специјални производи кои не содржат лесно сварливи јаглени хидрати: дијабетични слатки, леб, колачиња, колбаси, итн.
По препорака на лекар, препорачливо е да се лекувате во одморалиштата, како и физикална терапија, вклучувајќи утрински вежби, одење, дозирана физичка вежба, јога, пливање, со постепено зголемување на стресот.
Најдобро време за физичко образование е 1-2 часа по оброкот, кога нивото на гликоза во крвта се крева.
За да се постигне терапевтски ефект, физичката активност треба да биде дневна, не заморлива и треба да се планира во одредени часови.
Со неефективноста на исхраната терапија и корекција на животниот стил, поврзана е терапија со лекови. Лекарот што присуствува пропишува лекови потребни за намалување на холестеролот во организмот. Основната терапија може да се надополни со биолошки активни адитиви кои содржат таурин, кои поволно влијаат на нормализацијата на метаболизмот на липидите и јаглехидратите и третманот на дијабетес мелитус во целина.
Треба да се напомене дека употребата на лекови за намалување на липидите во никој случај не значи напуштање на терапијата без лекови. Напротив, секоја терапија ќе биде ефективна доколку се следи. Бидејќи експертите тврдат дека дијабетесот, особено тип 2, е болест на животниот стил.
Денес, постојат неколку главни класи на лекови: сатен (Аторвастатин, Правастатин, Росувастатин, итн.), Антиоксиданти, никотинска киселина и неговите деривати, секуанти, фибрати. Тие се разликуваат во механизмите на дејство, ефективност, несакани ефекти, контраиндикации за различни видови на дислипидемија.
Главните групи на лекови што се користат за лекување на нарушувања на липидниот метаболизам:
| Фармацевтска група | ЛДЛ | Триглицериди | HDL | Коментари |
| Статини | Намалување на 20-55% | Намалување на 15-35% | Зголемете се на 3-15% | Опструкција на развој на атеросклероза. Докажан позитивен резултат во случај на примарна превенција. |
| Фибрира | Намалување на 5-20% | Намалување на 20-50% | Зголемете се на 5-20% | Засилена транскрипција на HDL апопротеините и факторите одговорни за обратна транспорт на холестерол. Антиинфламаторни својства. Истовремената администрација на gemfibrozil е поврзана со зголемено ниво на миопатија при употреба на статини. |
| Сечи на жолчни киселини | Намалување на 10-15% | Намалување на 0-10% | Зголемете се на 35% | Зголемување на триглицеритите. Употребата на оваа група на лекови честопати е ограничена со нетолеранција на дигестивниот систем. |
| Ниацин | Намалување на 15-20% | Намалување на 20-50% | Зголемување на 15-35% | Тој е ефикасен лек за зголемување на липопротеинот (а), има корисен ефект врз клиничката слика и спречувањето на атеросклероза. |
| Езетимибе | Намалување на 15-20% | Намалување на 0-10% | Зголемете се на 0-5% | Инхибитор на апсорпција на холестерол. |
| Рибино масло | Намалување на 3-5% | Намалување на 30-40% | Нема промена | Главно се користи за пациенти со хипертриглицеридемија. |
Народна медицина
Покрај тоа, дозволена е терапија со народни лекови, но само по претходна консултација со лекарот што присуствува.

Препарати од билки може да се конзумираат многу долго време. Зависноста од нив практично не се јавува. Сепак, текот на третманот не треба да надминува 20-25 дена, тогаш треба да направите паузи. И, исто така, комбинирајте различни хербални лекови. Третманот треба да се започне со мали дози.
Меѓу најефикасните и најпопуларните алатки се следниве:
- Стевија - природен засладувач со потекло од не јаглени хидрати. Вклучува гликозиди, витамини А, Ц, Е, Б групи, антиоксиданти, минерали (фосфор, калиум, магнезиум, цинк, бакар, хром, селен, итн.) Клиничките студии покажуваат дека стевиа добро го нормализира нивото на шеќер во крвта. . Поради оваа причина, корисно е кај метаболички нарушувања кај пациенти со дијабетес. Дури и за време на продолжената употреба, стевиа е безопасен засладувач. Неодамнешните студии покажуваат дека во процесот на земање стевија, се забележува намалување на концентрацијата на глукоза во крвта, се зајакнуваат theидовите на садовите.
Во Кина, на Светскиот симпозиум, на кој се дискутираше за проблемите со долговечноста и дијабетесот, беше објавено дека Стевија се смета за една од најважните лекови.
Бидете внимателни - ова растение е отровно.За внатрешна употреба, се зема или како дел од лековити чаеви, или во таблети.
Некои примери на такси што се користат во терапијата за нарушен липиден метаболизам кај дијабетес мелитус:
| Состав | Готвење | Примена и дозирање |
| 1 лажица лисја од боровинки, билки галега службени, диоика коприва. | Истурете 0,3 литри врела вода и се вари 15 минути. По инсистирање на 5 минути, вирус. | 3 лажици инфузија 3-4 пати на ден за 25 минути. пред јадење. |
| 1 лажица масло л лисја од боровинки, глуварче, билки галега службеници. | Истурете 300 ml врела вода и вриејте околу 5 минути. Вирус на добиениот раствор. | Пијте 100 гр 2-3 пати на ден 20 минути. пред оброкот. |
| 1 лажица големи хлебни лисја, лисја од боровинки, лисја од коприва диоика и лисја од глуварче. | 1 лажица масло л колекција истурете 1 чаша врела вода, вриејте 2-3 минути., Инсистирајте 10-15 минути., вирус. | Пијте 1/2 чаша за 20 минути. 3-4 пати на ден пред јадење. |
| 1 лажица конска опашка од трева, трева од планинарска птица, лисја од дива јагода. | 1 лажица од колекцијата истурете 1 чаша врела вода, се вари 3-5 минути, инсистирајте 10-15 минути, вирус. | Според 1 суп.л-патки. л за 20-30 минути 3-4 пати на ден пред јадење. |
| Според 2 суп.л-патки. л лисја од лигдон, лисја од боровинки, билки галега службени, 1 лажица масло. л кора од buckthorn, бреза лисја. | Мелење на кората од ковчегот и се вари 20 минути. во 200 ml вода и истурете ги преостанатите делови од колекцијата со 300 ml врела вода, врие 3 минути, а потоа измешајте. | Пијте 1/3 чаша на ден пред јадење. |
| Според 1 суп.л-патки. л лисја од ореви, лисја од пеперминт, планинарска птица трева, билки галега службеници. | 1 лажица од колекцијата истурете 1 чаша врела вода, се вари 2-3 минути., Вирус. | 1/3 чаша 3 пати на ден пред јадење за 15-20 минути. |
| 1 десерт лажица жигори од пченка, сецкани колкови од роза, 1 лажичка цвеќиња од бесмртност, 2 лажици. л лисја од боровинки. | 1 лажица масло л колекција истурете 300 ml врела вода, вриејте 3-5 минути., Инсистирајте 1 час, вирус. | 1/3 чаша 3 пати на ден после јадење. |
| 1 лажичка лисја на motherwort, 1 десерт лажица лисја од дива јагода, 1 лажица лисја од црница. | 1 лажица масло л колекција истурете 1 чаша врела вода, се вари 3-5 минути., Инсистирајте 1 час, вирус. | 2 лажици 3 пати на ден после јадење. |
| За една лажица лисја од бела бреза, црвено-црвено овошје од глог, лисја од чај од бубрег, лисја од роза од цимет, лисја од пеперминт, билка од Veronica officinalis, 6 суп.л-патки. л трева кентаури мали, 2 лажици. л корен од тревога, трева, матерјал со пет ластици, 1 десерт лажица ризоми со корен од рицинус, корен, цикорија. | Секоја вечер, истурете 2-3 лажици од колекцијата во термос (1/2 литар), истурете „ладна“ врела вода. | Следниот ден, земете ја инфузијата во топла форма во 3 поделени дози 20 минути. пред оброкот. |
| Според 4 суп.л-патки. л лисја од боровинки, лисја од пеперминт, 2 супени лажици гравчиња од лисја од грав, 3 супени лажици билки галега службени. | 2 лажици од колекцијата истурете 1/2 литар врела вода, оставете 30 минути. | Пијте во 3-4 дози. |
Стабилизацијата на лековите на липидниот метаболизам кај дијабетичар се спроведува само доколку диеталната терапија и корекцијата на животниот стил не донеле соодветен резултат. Сепак, тој е дополнет со биолошки активни адитиви со висока содржина на таурин, што поволно влијае на динамиката на третманот со дијабетес мелитус.