Што можам да донесам во болницата од храна
Според статистичките податоци, хоспитализацијата за дијабетес е прилично честа појава. Кога лекарот што присуствува укажува на потребата пациентот да оди во болница за да помине детален лекарски преглед, не одбивајте.
Таквата болест како дијабетес мелитус припаѓа на категоријата опасни и сериозни заболувања. Поради оваа причина, дијабетичарите треба да бидат под професионален надзор на лекарите некое време, и покрај фактот дека многу дијабетичари имаат негативен став кон болницата.
Постојат голем број индикации кои укажуваат на потребата од хоспитализација. Згора на тоа, пациентот може да падне и на рутински третман, кој се состои во спроведување дополнителни студии, или во случај на итна помош. Индикација за хоспитализација е кома или прекоматозна состојба, акутна кетоацидоза, кетоза, преголема концентрација на шеќер и сл.
Индикации за итна хоспитализација
 Кога хипергликемија е забележана кај пациент долго време, лекарот што присуствува треба да ја прилагоди инсулинската терапија.
Кога хипергликемија е забележана кај пациент долго време, лекарот што присуствува треба да ја прилагоди инсулинската терапија.
Можеби ќе биде потребно да се препишат нови лекови, така што дијабетичарот ќе мора да помине дополнителен преглед.
Постојат и други индикации за хоспитализација:
- Кога пациентот е алергичен на препишани лекови за намалување на шеќерот, тие треба да се заменат со аналогни, без да влијаат на динамиката на третманот. Истото ако има постојана декомпензација на дијабетес.
- Кога дијабетичарот се влошува истовремена болест поради постојано висок шеќер. Во улога на таква болест, секоја болест може да дејствува.
- Кога пациентот развива дијабетично стапало против дијабетес мелитус, пациентот се хоспитализира без да успее. Без болнички третман, тешко е да се постигне позитивна динамика.
Хоспитализацијата може да се избегне ако дијагностицира само дијабетес, но не се придружувани истовремени заболувања. Како по правило, нема потреба да се оди во болница ако бубрезите функционираат без прекини и нивото на шеќер во крвта не надминува 11 - 12 mmol / l.
Можете да го изберете вистинскиот лек на амбулантска основа. Пациент со диетика се подложува на низа студии.
По ова, ендокринологот утврдува план за лекување.
Придобивки од амбулантски третман
 Амбулантската нега има свои предности. Прво, третманот се одвива дома, кои се вообичаени за дијабетичар. Ова е важно затоа што стресните ситуации дополнително го стимулираат зголемувањето на гликозата во плазмата.
Амбулантската нега има свои предности. Прво, третманот се одвива дома, кои се вообичаени за дијабетичар. Ова е важно затоа што стресните ситуации дополнително го стимулираат зголемувањето на гликозата во плазмата.
Второ, се почитува режимот. Во болничкото лекување, за разлика од амбулантскиот третман, се менува дневната рутина, бидејќи пациентот не живее според неговиот сопствен распоред, туку според распоредот на болницата.
Хоспитализацијата е задолжителна кога станува збор за потребата од хируршка интервенција. Ако се каже кои болници се справуваат со пациенти со дијабетес, вреди да се напомене дека обично дијабетичари се забележани во одделот за ендокринологија.
Сепак, сè директно зависи од индивидуалните карактеристики на текот на болеста. На пример, дијабетес кај бремени жени е забележан во акушерскиот оддел, бидејќи, како по правило, се појавува по 24 недела од бременоста.
Кои рецепти да се користат во процесот на готвење на дијабетичари?

За многу години неуспешно се бореше со ДИЈАБЕТИ?
Раководител на Институтот: „beе бидете воодушевени колку е лесно да се лекува дијабетесот со тоа што го земате секој ден.
Кај дијабетес мелитус (без разлика каков вид), пациентите треба да бидат особено внимателни кон изборот на храна.Поради фактот дека во моментов има широк спектар на вкусни и едноставни рецепти за дијабетичари, вашата диета може да се направи не само корисна и безбедна, туку и што е можно попријатна.

Како прво, во процесот на готвење важно е да се знае дека исхраната треба да биде диетална. Покрај тоа, менито треба да се состави земајќи ги во предвид голем број критериуми:
- вид на болест
- возраста на пациентот
- телесна тежина
- начин на живот
- физичка активност.
Што да се јаде со дијабетес тип I
Категорично вреди да се напуштат садовите богати со јаглени хидрати, додека повремено е дозволено користење на сварливи материи. Исклучоци се однесуваат првенствено на децата, бидејќи понекогаш им е тешко да одбиваат таква храна. Во овој случај, многу е важно да се избројат гореспоменатите органски соединенија, да се контролира нивото на шеќер и да се администрира инсулин на време.

За дијабетес тип 1, следниве производи се прифатливи:
- кафеав леб
- варено месо: говедско месо, зајак, телешко месо, живина,
- варена риба со малку маснотии,
- варени јајца
- зелка, домати, модар патлиџан, тиквички, компири,
- портокал, лимон, рибизла,
- посно млечни производи,
- сирење со малку маснотии
- цикорија
- леќата, овесна каша, каша од просо,
- салати од зеленчук,
- супа од шипинка.
Придржувајќи се на правилна исхрана кај оваа ендокрина болест, пациентот треба да одбие и кафе, шеќер, алкохол, масни млечни производи, пржена и ферментирана храна, тестенини, солен и кисела зеленчук.
Препораки за дијабетес тип II
Во овој случај, се составува посебен режим на внес на храна со минимална содржина на масти, сол и шеќер.
Со болест од типот 2, подобро е да заборавите на леб или да јадете само житни култури, бидејќи се апсорбира постепено и не предизвикува нагло зголемување на гликозата во крвта. Компирите можат да се јадат не повеќе од 200 g на ден, исто така вреди да се воздржите од моркови и зелка.

Мени за примероци за оваа категорија пациенти изгледа вака:
- Појадок. Каша од леќата на вода со путер, цикорија.
- Закуска. Свежа салата од јаболко и грејпфрут.
- Ручек Борш со кисела павлака на пилешки фонд, компот од суво овошје.
- Попладневна ужина. Тепсија од урда, чај од шипинка.
- Вечера Meофтиња со задушена зелка, чај незасладен.
- Втора вечера. Чаша со малку маснотија ryazhenka.
Изгледите за диети често ги плаши пациентите, но современите рецепти ќе ве изненадат со нивната разновидност и необичност.
Вкусна храна
За луѓето кои страдаат од предметната патологија, кои сакаат да се чувствуваат добро и во исто време да јадат вкусна храна, следниве решенија се идеални:
Рецепт број 1. Грав и грашок со кромид.
Мешунките ќе се вклопат и свежи и замрзнати. Не е неопходно да се загрева храната повеќе од 10 минути, бидејќи во спротивно ќе бидат изгубени сите корисни материи содржани во овие зеленчуци.

За готвење ќе ви требаат:
- боранија и грашок - по 400 гр,
- кромид - 400 гр
- брашно - 2 лажици. л.,
- путер - 3 лажици. л.,
- сок од лимон - 1 лажица масло. л.,
- доматно пире - 2 лажици. л.,
- лук - 1 чешне,
- зелена, сол - по вкус.
Кук според оваа шема:
- Се топи лажица во тава л путер, ставете грашок таму и пржете 3 минути. Потоа затворете ги садовите и извадете додека не се готви. Направете го истото со зрна грав.
- Исецка на кромидот и сосот во путер, а потоа истурете го во брашното и држете го на оган уште 3 минути.
- Разредете ја доматната паста со вода, истурете ја во тава, додајте сок од лимон, сол и зеленчук, врие 3 минути под капакот.
- Подготвен грав да го испратите на кромидот, ставете рендан лук, загрејте ги сите состојки во затворена состојба. Служете ја садот, гарнирајте со домати.
Рецепт број 2. Храната за дијабетичари исто така може да се состои од „карфиол и тиквички во сос од домати и павлака“. Theе бидат потребни следниве компоненти:
- тиквички - 300 гр
- карфиол - 400 g,
- брашно - 3 суп.л-патки. л.,
- путер - 2 лажици. л.,
- павлака - 200 гр,
- кечап - 1 лажица масло. л.,
- лук - 1 чешне,
- домат - 1 ЕЕЗ.,
- копар, сол.
- Добро измијте ја тиква и исечете ги на мали коцки. Исплакнете ја зелката и поделете на посебни inflorescences.
- Се вари зеленчук во вода додека не се готви целосно, се редат во ладилник и оставете ја течноста да се исцеди.
- Истурете го брашното во тава за печење и загрејте го со путер. Постепено истурете павлака, зачинете со кечап, лук, сол и билки, постојано мешајќи.
- Ставете го претходно варениот зеленчук во подготвениот кремаст сос од домати и изматете го 4 минути. Послужете со парчиња домати.
Рецепт број 3. Тиквички полнети со леќата и печурки сигурно ќе се жалат на кој било гурмански. Исхраната што вклучува такви кулинарски истражувања нема да му пречи на пациентот.

Потребни се следниве состојки:
- мали млади тиквички - 4 парчиња.,
- леќата - 5 суп.л-патки. л.,
- шампињони - 8 парчиња.,
- суви печурки - 2 ЕЕЗ.,
- кромид - 1 ЕЕЗ.,
- лук - 1 чешне,
- павлака - 200 гр,
- брашно - 1 лажица масло. л.,
- растително масло - за пржење,
- сол, бибер, неколку домати од цреша.
- Сортирајте ги и исплакнете ги рибите, истурете 1: 2 со вода и ставете на оган.
- Откако ќе зоврие додадете ситно сецкан кромид, сушени печурки, сол. Намалете ја топлината, покријте ја тавата и варете ја 15 минути.
- Загрејте го штандот и ставете сецкани шампињони и рендан лук, пржете во масло 5 минути, комбинирајте со готовиот каша и измешајте.
- За да направите чамци од тиквички, исечете ги по должина и извадете го месото (направете сос од него, решеткирајте го, пржете и додадете павлака и брашно, сол и измешајте).
- Посипете растителни чамци со сол внатре, пополнете со леќата, прелијте со сос од павлака. Печете во рерна најмалку половина час додека не се омекне. Гарнирајте со зеленчук и домати од цреша.
Исто така, постојат вкусни варијации на салати кои нема да им наштетат на пациентите со висок шеќер во крвта. Можете да го користите рецептот, вклучувајќи ги и kohlrabi и краставиците. На крајот на летото, се препорачува да се јаде повеќе свеж зеленчук, така што таквата витаминска мешавина е најдобро подготвена од компонентите искинати од градината.

- зелкара од коклараби - 300 гр,
- краставици - 200 гр
- лук - 1 чешне,
- сол, бибер, копар,
- растително масло за облекување.
- Измијте, излупете и решеткијте го коклараби.
- Исплакнете ги краставиците со вода и исечете ги на ленти.
- Промешајте зеленчук, додадете лук, сол и билки, зачинете со масло.
Салата „Паметна“ ќе изгледа добро на празничната маса. За него ќе ви требаат:
- боранија - 200 гр,
- зелен грашок - 200 гр
- карфиол - 200 гр,
- јаболко - 1 ЕЕЗ.,
- домати - 2 парчиња.,
- лист зелена салата
- магдонос, копар,
- сок од лимон - 2 лажици. л.,
- растително масло - 3 суп.л-патки. л.,
- солта.
- Варете карфиол, грашок и грав во солена вода.
- Исечете ги доматите во тенки прстени, јаболка во коцки (истурете ги парчињата веднаш со сок од лимон, во спротивно тие ќе потемни и ќе го изгубат изгледот).
- Лежете на следниов начин: покријте ја плочата со измиени лисја од зелена салата, ширете кругови на домати во еден слој на работ на садовите, поставете го гравот во ринг, зелка - на ист начин (само во претходниот), пополнете ја средината со грашок. На врвот, истурете убаво сецкани јаболка во слајд. Посипете го садот со сецкани билки - копар и магдонос. Направете облекување растително масло, сол и сок од лимон.
Диетата за пациенти со дијабетес може да донесе не само придобивки, туку и задоволство. Оставете ги вашите вкусни и оригинални кулинарски одлуки во коментарите, ние ќе ги објавиме.
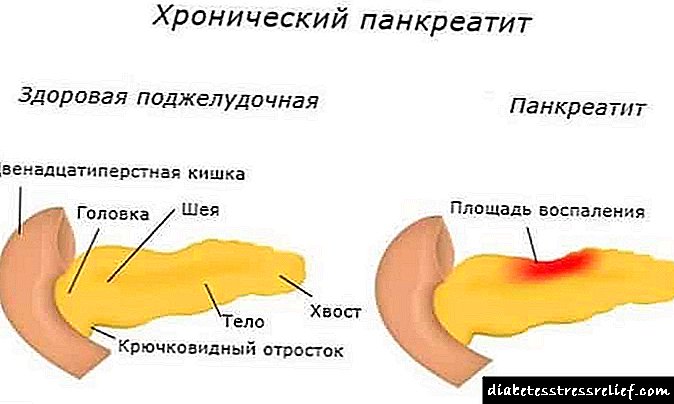
Симптоми на панкреасна болест кај жени
Панкреасот е мултифункционален орган на дигестивниот тракт кој ги синтетизира ензимите и хормоните. Има прилично едноставна анатомска структура и се состои од жлезда ткиво и канали по кои сокот на панкреасот се преместува во дуоденумот.
Фактот дека панкреасот не е во ред, луѓето не знаат веднаш.Поради длабоката локација во телото, исклучително е тешко да се забележат какви било дефекти и аномалии дури и со темелно испитување.
Главните причини за панкреасна болест кај жените се прејадување, строга диети, физичка неактивност и патологија на билијарниот тракт. Покрај тоа, стресот и вознемиреноста силно влијаат на здравјето на органот, што е карактеристично за слабата половина на човештвото.
Нема официјални податоци за тоа кој е повеќе подложен на развој на панкреатитис и други патологии на панкреасот. Сепак, практиката покажува дека се работи за жени со висок ризик. Таквите фактори како продолжено и неконтролирано лекување, интоксикација, заразни-вирусни заболувања и паразитски наезда се исто така способни да предизвикаат воспаление.
Нарушувања на функцијата на панкреасот доведуваат до појава на разни болести, имено:
- дијабетес мелитус
- пакреатитис,
- панкреасна некроза,
- бенигни и малигни неоплазми,
- цистична фиброза.
Први знаци
Во раните фази, симптомите на панкреасна болест кај жените се слабо изразени и може да бидат целосно отсутни. Причина за тревога може да биде болка во горниот лев абдомен, што обично се јавува после јадење или поблизу до ноќта. Болката може да биде ќерамиди и да се даде под сечилото на рамото.
Како што се развива болеста, се појавуваат други карактеристични знаци:
- губење на апетитот до целосно исчезнување,
- диспептични феномени - запек, дијареја, надуеност и подуеност, во ретки случаи, интестинална опструкција,
- сув и бледа тон на кожата
- пожолтување на склерата на очите,
- гадење, повраќање,
- слабост и слабеење.
Вреди да се напомене дека симптомите на панкреасна болест кај жените често се слични на манифестациите на гинеколошки заболувања. Ова е уште една причина зошто жените предоцна одат на гастроентеролог.
Акутен панкреатитис
Панкреатитис е воспалителна болест на панкреасот, придружена со нарушување на надворешните и интрасекреторните функции. Нејзината непосредна причина е опструкција на каналите со неоплазми или камења од жолчното кесе.
Напад на акутен панкреатит може да се случи ненадејно по срдечен оброк во комбинација со алкохол. Огромното мнозинство на вакви напади предизвикува употреба на алкохол.
Ладни закуски - аспирик, асип, кисела печурка и зеленчук можат да го забрзаат развојот на воспалителниот процес. 3 од 10 пациенти во моментот на почетокот на нападот веќе имаат дијагноза поврзана со патологии на билијарниот тракт. Во скоро 10% од случаите, акутниот панкреатитис ги погодува жените кои биле подложени на операција, повреда на гастроинтестиналниот тракт, вирусна инфекција или труење.
Водечкиот симптом на болеста е силна епигастрична болка, која е придружена со гадење, што доведува до повраќање. Речиси сите пациенти имаат надуеност, мускулна напнатост во абдоменот и рефлектирана болка во грбот.
Важно е да се знае дека ако се сомневате во панкреатитис, не треба да ја потиснувате болката со апчиња или само-лекувајте, бидејќи знаците на заболување од панкреасот лесно можат да се мешаат со напад на слепо црево или холециститис.
Хроничен панкреатитис
Акутниот панкреатит на крајот може да се претвори во хронична форма, која се карактеризира со формирање на таканаречени псевдоцисти и неповратно уништување на клетките на органите. Појавата на болка во левиот хипохондриум е олеснета со воспалителниот процес, промена во структурата на мембраната и блокада на каналите.
Формирањето на тумори и лузни го комплицира одливот на сок од панкреасот, како резултат на што се зголемува притисокот во каналите и се нарушува локалната циркулација на крвта. Поради воспаление, нервните завршетоци се зголемуваат и отекуваат, предизвикувајќи болка и непријатност. Болката може да се појави 30-40 минути после јадење или постојано да се вознемирува некое лице.Природата на болката е претежно пароксизмална, болна.
Циста и псевдоциста
Циста на панкреасот е формација со течност внатре која содржи сок од панкреасот, мртви клетки на паренхим, крв или гној. Цистите можат да бидат вродени или стекнати, чиј развој започнува против позадината на панкреатитис веќе во 3-4-та недела.
За третман на зглобовите, нашите читатели успешно го користеа DiabeNot. Гледајќи ја популарноста на овој производ, решивме да го понудиме на вашето внимание.
Хроничниот панкреатит е комплициран со цистични формации во околу 15 од стотина случаи поради злоупотреба на алкохол, како и траума на органи. Цистите можат да се појават против позадината на холелитијаза и тумори.
Симптоми на панкреасна болест во присуство на цисти се како што следува:
- истури болка во горната третина од абдоменот лево,
- чувство на тежина во стомакот
- гадење, повраќање, непредвидливи столици,
- губење на тежината
Хируршки третман на цисти, изборот на техника зависи од големината и причините за формирање, состојбата на каналите и степенот на оштетување на органот.
Некроза на панкреасот
Некроза на панкреасот е една од компликациите на панкреатитис и се карактеризира со деструктивни промени во панкреасот. Болеста започнува одеднаш со остра и остра болка во појас што зрачи на левата страна, рамото и долниот дел на грбот. 7 од 10 пациенти се примени во болница во состојба на екстремна интоксикација, што укажува на брза прогресија.
Неколку часа по почетокот на болката, се јавува неизбришливо повраќање, кое не е поврзано со внесувањето храна. Повраќањето може да содржи жолчка или крв, телото станува дехидрирано, а уринарната функција се намалува.
Со панкреасна некроза, се забележува надуеност, синкаво-црвени дамки од хеморагии во меките ткива се појавуваат на кожата во проекцијата на панкреасот. Кожата зафаќа бледа жолта или земјен нијанса и станува ладна на допир.
Болеста е придружена со срцеви палпитации, намален крвен притисок. Пациентот често дише многу, што укажува на сериозна интоксикација на телото. Поради вишок токсини и зголемување на шеќерот во крвта, се развива енцефалопатија. Оштетување на мозокот се манифестира со конфузија, прекумерна експлозија, губење на ориентацијата. Во 30% од случаите, се јавува кома.
Цистична фиброза
Цистична фиброза или цистична фиброза е генетска болест и се карактеризира со оштетување на ендокрините жлезди и респираторните органи. Патолошките промени влијаат не само на панкреасот, туку и на црниот дроб, цревата, потта и плунковните жлезди.
Постарите деца се жалат на грчеви во стомакот, неправилни столици, чувство на напнатост под ребрата и гадење. Кај многу млади пациенти, цистична фиброза се манифестира со следниве симптоми:
- застој во развојот и зголемувањето на телесната тежина,
- сува кашлица со отежнато дишење и останување без здив,
- оток и претерано солена пот поради зголемена екскреција на соли,
- чести столици со карактеристичен непријатен мирис кој е слабо измиен и измиен.
Неоплазми
Туморските маси можат да се формираат во ендокрините или егзокрините зони на панкреасот. Меѓутоа, во повеќето случаи, аденокарцином на панкреасниот канал е малиген тумор. Неговите симптоми често се неспецифични и практично не се појавуваат, што доведува до доцна откривање.
Болка и карактеристични знаци - губење на апетит, губење на тежината и општа слабост - се јавуваат само со метастази, кога се нарушени повеќето функции на органите за варење.
Бенигните тумори се ретки и се формираат првенствено од клетки кои синтетизираат дигестивни ензими. Неоплазмите кои се развиваат во ендокрината зона на панкреасот се инертни и хормонално активни.Вторите имаат највидлива клиничка слика, бидејќи синтетизираат значителна количина на биолошки активни супстанции. Ова предизвикува вистинска "хормонална експлозија" во телото.
Неодамнешните студии покажаа дека и бенигните и малигните тумори се развиваат кај жените двапати почесто од мажите. Како по правило, тие се дијагностицираат на возраст од 35 до 50 години.
Тумор може да се појави во кој било дел од панкреасот - во главата, телото или опашката. Понекогаш не е можно да се воспостави јасна локализација на неоплазмата. Огромното мнозинство на тумори не се манифестираат многу години. Нивната бенигна природа може да се предложи со нивниот бавен раст, отсуство на изразени знаци и случаи на рак на панкреасот кај роднини.
Тумори како што се цистаденокарцином и цистаденом предизвикуваат карактеристични симптоми кога се достигнуваат големи димензии и се компресира соседните органи - цревата, нервните плексуси и крвните садови.
Со инсулином, нивото на инсулин во крвта постојано се зголемува, што доведува до хипогликемија. Развојот на гастрином е придружена со стимулација на ослободување на хлороводородна киселина и појава на чир на желудникот и дуоденални улкуси.
Випома е многу редок тумор, неговиот главен симптом е изобилна и продолжена дијареја, која се јавува дури и во отсуство на храна во стомакот.
Канценоидниот панкреас или карциноидниот синдром се карактеризира со црвенило како климактериска, спастична болка во стомакот и срцеви абнормалности.
Статистичките податоци покажуваат дека околу 40% од случаите на акутен панкреатитис завршуваат фатално. Бидејќи на акутното воспаление на панкреасот често му претходеат карактеристични симптоми, тие не можат да бидат игнорирани. Со навремено аплицирање за третман, можете да избегнете долгорочен третман и сериозни компликации. Бидете здрави!
Како и кога да се инјектира инсулин?
Инсулинот е од витално значење за лица со дијабетес тип 1. Техниката за администрирање на инсулин и суптилностите при пресметување на дозите треба да биде позната на секој што се соочил со оваа болест. Значи, ајде да го започнеме описот на принципите на инсулинска терапија со цел.
- Како да се администрира инсулин?
- Избор на игла за инјектирање на инсулин
- Избор на видот на инсулин
- Подготовка на пенкало за шприц за употреба
- Подготовка на инсулин за употреба
- Поставување игла
- Отстранување на воздухот од кертриџот
- Дотерување на дозата
- Избор на место за инјектирање на инсулин
- Инјекција со инсулин
- Проверка на остаток на инсулин во кертриџ
- Замена на нов кертриџ
- Техника за администрирање на инсулин со шприц (инсулин)
- Нега на местото на инјектирање
- Режими на администрација на инсулин
Како да се администрира инсулин?
Лекот може да се администрира со употреба на инсулин шприцеви за еднократна употреба или да се користи модерната верзија - пенкало за шприц.
Конвенционалните шприцеви за еднократна употреба за еднократна употреба доаѓаат со отстранлива игла или со вградена. Шприцовите со интегрирана игла ја инјектираат целата доза на инсулин на остатокот, додека во шприцови со отстранлива игла, дел од инсулинот останува во врвот.

Инсулинските шприцови се најевтина опција, но има свои недостатоци:
- инсулинот мора да се собере од шишенцето непосредно пред инјекцијата, така што треба да носите ампули со инсулин (што може случајно да се скрши) и нови стерилни шприцеви,
- подготовка и администрација на инсулин го става дијабетичарот во незгодна позиција, доколку е потребно да се администрира доза на преполни места,
- скалата на шприцот со инсулин има грешка од units 0,5 единици (неточноста во дозата на инсулин под одредени услови може да доведе до непожелни последици),
- мешањето на два различни типа на инсулин во еден шприц е често проблематично за пациентот, особено за лица со низок вид, за деца и постари лица,
- игли за шприц се подебели отколку за пенкала за шприц (колку е потенка иглата, толку повеќе е безболна инекцијата).
Пенкапот со пенкало е лишен од овие недостатоци, па затоа на возрасните и особено на децата им се препорачува да го користат за инјектирање на инсулин.
Пенкалото со шприц има само два недостатоци - висока цена (40-50 американски долари) во споредба со конвенционалните шприцови и потребата да се има уште еден ваков уред на залиха. Но, пенкалото за шприц е еднократно уред, и ако го третирате внимателно, ќе трае најмалку 2-3 години (гарантира производителот). Затоа, понатаму ќе се фокусираме на пенкалото за шприц.
Даваме јасен пример за неговата конструкција.

Избор на игла за инјектирање на инсулин
Постојат игли за пенкало за шприц долги 4 мм, 5 мм, 6 мм, 8 мм, 10 и 12 мм.
За возрасни, оптималната должина на иглата е 6-8 мм, а за деца и адолесценти - 4-5 мм.
Неопходно е да се инјектира инсулин во поткожниот масен слој, а погрешниот избор на должината на иглата може да доведе до внесување на инсулин во мускулното ткиво. Ова ќе ја забрза апсорпцијата на инсулин, што не е целосно прифатливо со воведување на инсулин со средно или долго дејство.
Иглите за инјектирање се наменети само за единечна употреба! Ако ја оставите иглата за втора инјекција, луменот на иглата може да се заглави, што ќе доведе до:
- неуспех на пенкалото за шприц
- болка при инјектирање
- воведување на неправилна доза на инсулин,
- инфекција на местото на инјектирање.
Избор на видот на инсулин
Постои краток, среден и долг дејство на инсулин.
Инсулин со кратко дејство (редовен / растворлив инсулин) се инјектира во стомакот пред јадење. Не започнува да дејствува веднаш, па затоа мора да се извалка 20-30 минути пред јадење.
Трговски имиња за инсулин со кратко дејство: Акртапид, редовен хумулин, Инсуман брза (на кертриџ се нанесува жолта лента во боја).
Нивото на инсулин станува максимално по околу два часа. Затоа, по неколку часа по главниот оброк, треба да имате залак за да избегнете хипогликемија (намалување на нивото на гликоза во крвта).
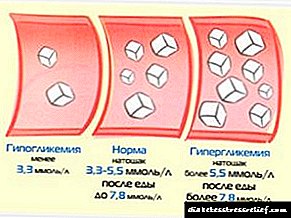
Гликозата треба да биде нормална: и нејзиното зголемување и нејзиното намалување се лоши.
Ефективноста со кратко дејство на инсулин се намалува по 5 часа. До ова време, потребно е повторно да се инјектира инсулин со кратко дејство и целосно да се јаде (ручек, вечера).
Исто така, постои ултра кратко дејство на инсулин (портокалова лента во боја се нанесува на кертриџот) - НовоРапид, Хумалог, Апидра. Може да се внесе веднаш пред оброк. Почнува да дејствува 10 минути по администрацијата, но ефектот од овој вид инсулин се намалува после околу 3 часа, што доведува до зголемување на гликозата во крвта пред следниот оброк. Затоа, наутро, инсулин со средно времетраење дополнително се инјектира во бутот.
Инсулин со средно дејство се користи како основен инсулин за да се обезбеди нормално ниво на гликоза во крвта помеѓу оброците. Врзете го во бутот. Лекот започнува да дејствува после 2 часа, времетраењето на дејството е околу 12 часа.
Постојат различни видови на инсулин со средно дејство: НПХ-инсулин (Protafan, Insulatard, Insuman Bazal, Humulin N - зелена лента во боја на кертриџ) и инсулин Lenta (Monotard, Humulin L). Најчесто се користи NPH-инсулин.
Лековите со долго дејство (Ultratard, Lantus) кога се администрираат еднаш дневно, не обезбедуваат доволно ниво на инсулин во организмот во текот на денот. Се користи главно како основен инсулин за спиење, бидејќи производството на гликоза се врши и при спиење.
Ефектот се јавува 1 час по инјекцијата. Дејството на овој вид инсулин трае 24 часа.
Пациенти со дијабетес тип 2 можат да користат инјекции со инсулин со долго дејство како монотерапија. Во нивниот случај, ова ќе биде доволно за да се обезбеди нормално ниво на гликоза во текот на денот.
Касетите за пенкало за шприц имаат готови мешавини од инсулини со кратки и средни дејства. Ваквите мешавини помагаат во одржувањето на нормалното ниво на гликоза во текот на денот.
Не можете да инјектирате инсулин на здрава личност!
Сега знаете кога и каков вид на инсулин да се инјектира. Сега ајде да дознаеме како да го боцкаме.
Подготовка на пенкало за шприц за употреба
- Извадете го капачето од пенкалото за шприц со тоа што ќе го фатите механичкиот дел и ќе го повлечете капачето на страна.
- Одвртете го држачот на кертриџот од механичкиот дел.
- Вметнете го кертриџот во држачот.
- Зашрафете го држачот на кертриџот назад кон механичкиот дел (целиот пат).
Вметната кертриџ за инсулин.
Подготовка на инсулин за употреба
Обрнете внимание на видот на инсулин. Дали е транспарентен или малку облачен? Јасно решение (инсулин со кратко дејство) се инјектира без претходно агитација. Малку облачно решение (ова е долго дејство инсулин) пред инјектирање, треба добро да се мешате. За да го направите ова, пенкалото за шприц со вметната кертриџ мора да биде бавно и непречено свртено нагоре и надолу најмалку 10 пати (по можност 20 пати), така што топката во пенкалото за шприц ја меша содржината. Никогаш не тресете го кертриџот! Движењата не треба да бидат остри.
Ако инсулинот добро се меша, тоа ќе стане рамномерно бело и облачно.
Исто така, пожелно е пред да се администрира инсулин кертриџ да се загрее во дланките до собна температура.

Инсулинот е подготвен за администрација.
Што можат да направат дијабетичарите?
 Прашањето колку долго да останеме во болница со дијабетес не може да даде дефинитивен одговор. Сето тоа зависи од сериозноста на болеста, исправноста на планот за лекување, како и од присуството на истовремени заболувања.
Прашањето колку долго да останеме во болница со дијабетес не може да даде дефинитивен одговор. Сето тоа зависи од сериозноста на болеста, исправноста на планот за лекување, како и од присуството на истовремени заболувања.
Сепак, во секој случај, околината на пациентот треба да знае дека е можно да се донесе дијабетес во болница. Главниот услов е униформниот внес на јаглени хидрати во телото на болно лице. Затоа, правилната диета се смета за основа на секоја терапија. Покрај тоа, тој би требало да игра спорт, но во умерени количини. Многу корисен спорт е јогата за дијабетичари.
Ако ги игнорирате рецептите на диетата за дијабетес, може да се појават сериозни компликации, до појава на клиничка кома. Пред да одлучите што да донесете дијабетес во болница, треба да се запознаете со главните принципи на терапевтска диета:
- Храната треба да биде со малку јаглерод, па затоа е забрането да се јаде чоколадо, слатки, сладолед, шеќер и какви било други слатки. Во некои случаи, дозволена е минимална доза на забранети производи, но не и во болнички амбиент.
- Пренесената храна мора да содржи доза на внес на витамини.
- Нискокалорична храна со малку маснотии е најдобра. Со алги е многу корисно за дијабетес тип 2.
- Млечни производи и млеко, како и јадења направени од нив, се совршени. Оваа категорија на производи треба да биде вклучена во задолжителното мени за дијабетес.
Едноставни правила ќе му помогнат на пациентот брзо да дојде до закрепнување и да си оди дома. Видеото во оваа статија ќе ви каже што да јадете со дијабетес.
Поставување игла
- Отстранете ја иглата за еднократна употреба од неговото пакување. Не отстранувајте го капачето од иглата!
- Отстранете ја заштитната налепница од надворешниот капа на иглата.
- Зашрафете го капачето со иглата до собраниот дел од пенкалото за шприц.

Отстранување на воздухот од кертриџот
- Измијте ги рацете темелно со сапун и вода.
- Отстранете ја надворешната капа на иглата на пенкалото за шприц и поставете го настрана. Внимателно отстранете ја внатрешната капа на иглата.

- Поставете ја дозата на инјектирање на 4 единици (за нов кертриџ) со влечење на копчето за активирање и ротирање на истиот. Потребната доза на инсулин треба да се комбинира со индикатор за цртичка во прозорецот за приказ (видете ја сликата подолу).

- Додека го држите пенкалото за шприц со игла нагоре, допрете го касетата со инсулин лесно со прстот за да се кренат воздушните меури. Притиснете го копчето за почеток на пенкалото за шприц. Капка инсулин треба да се појави на иглата. Ова значи дека воздухот е надвор и можете да направите инјекција.

Ако капката на врвот на иглата не се појави, тогаш треба да поставите 1 единица на дисплејот, допрете го кертриџот со прстот, така што воздухот се крева и повторно притиснете го копчето за почеток. Доколку е потребно, повторете ја оваа постапка неколку пати или првично поставете повеќе единици на дисплејот (ако воздушниот меур е голем).
Веднаш штом ќе се појави капка инсулин на крајот на иглата, можете да преминете на следниот чекор.
Секогаш испуштајте воздушни меури од кертриџ пред инјекција! Дури и ако веќе испуштивте воздух во текот на претходниот дел од дозата на инсулин, треба да го сторите истото пред следната инјекција! За тоа време, воздухот може да влезе во кертриџот.
Дотерување на дозата
- Изберете ја дозата за инјектирање што го препишал вашиот лекар.

Ако почетното копче се повлече, вие почнавте да го ротирате за да изберете доза, и одеднаш се вртеше, ротираше и застана - ова значи дека се обидувате да изберете доза повеќе отколку што е оставена во кертриџот.
Избор на место за инјектирање на инсулин
Различни области на телото имаат своја стапка на апсорпција на лекот во крвта. Најбрзо, инсулин влегува во крвта кога се воведува во абдоменот. Затоа, се препорачува да се инјектира инсулин со кратко дејство во преклопот на кожата на абдоменот, а инсулинот со долго дејство во бутот, задникот или делтоидниот мускул на рамото.
 Секоја област има голема површина, па затоа е можно да се направат инјекции со инсулин уште еднаш во различни точки во истата област (местата за инјектирање се прикажани со точки за јасност). Ако повторно прободете на истото место, тогаш под кожата може да се формира заптивка или да се појави липодистрофија.
Секоја област има голема површина, па затоа е можно да се направат инјекции со инсулин уште еднаш во различни точки во истата област (местата за инјектирање се прикажани со точки за јасност). Ако повторно прободете на истото место, тогаш под кожата може да се формира заптивка или да се појави липодистрофија.
Со текот на времето, заптивката ќе се реши, но додека не се случи ова, не треба да инјектирате инсулин во овој момент (во оваа област е можно, но не и во точката), инаку инсулинот нема правилно да се апсорбира.
Липодистрофијата е потешка за лекување. Колку точно е нејзиниот третман, ќе научите од следниов напис: http://diabet.biz/lipodistrofiya-pri-diabete.html
Не инјектирајте во ткиво со лузни, тетовирана кожа, исцедена облека или зацрвенети области на кожата.
Инјекција со инсулин
Алгоритмот за администрирање на инсулин е како што следува:
- Третирајте го местото на инјектирање со бришач со алкохол или антисептик (на пример, Кутасепт). Чекајте кожата да се исуши.
- Со палецот и показалецот (по можност само со овие прсти, а не сите за да не може да се фати мускулно ткиво), нежно исцедете ја кожата во широк преклоп.

- Вметнете ја иглата од пенкалото за шприц вертикално во преклопот на кожата ако се користи игла со должина од 4-8 мм или под агол од 45 ° ако се користи игла од 10-12 мм. Иглата треба целосно да влезе во кожата.

Возрасните со доволно телесна маст при употреба на игла долга 4-5 мм не можат да ја внесат кожата во бразда.
- Притиснете го копчето за стартување на пенкалото за шприц (само притиснете!). Притискањето треба да биде мазно, не остра. Значи, инсулинот подобро се дистрибуира во ткивата.
- По завршувањето на инјекцијата, слушнете клик (ова покажува дека индикаторот за доза е усогласен со вредноста „0“, односно избраната доза е целосно внесена). Не брзајте да го отстраните палецот од копчето за почеток и да ја отстраните иглата од наборите на кожата. Неопходно е да останете во оваа позиција најмалку 6 секунди (по можност 10 секунди).
Копчето за почеток понекогаш може да отскокнува. Ова не е страшно. Главната работа е дека при администрирање на инсулин, копчето се стега и се држи најмалку 6 секунди.
- Инсулинот се инјектира. По отстранувањето на иглата под кожата, неколку капки инсулин може да останат на иглата, а на кожата ќе се појави капка крв. Ова е нормална појава. Само држете го местото на инјектирање со прстот некое време.
- Ставете го надворешниот капа (голема капа) на иглата. Додека го држите надворешното капаче, одвртете го (заедно со иглата внатре) од пенкалото за шприц. Не ја фаќајте иглата со рацете, само во капа!

- Фрлете го капачето со игла.
- Ставете го капачето од пенкалото за шприц.
Се препорачува да гледате видео за тоа како да инјектирате инсулин со помош на пенкало за шприц. Ги опишува не само чекорите за извршување на инјекција, туку и некои важни нијанси при користење на пенкало за шприц.
Проверка на остаток на инсулин во кертриџ
На патронот постои посебна скала што покажува колку инсулин е оставен (ако дел, не се вбризгува целата содржина на кертриџот).
Ако гумениот клип се наоѓа на белата линија од преостанатата скала (видете ја сликата подолу), тоа значи дека целиот инсулин е искористен и потребно е да се замени кертриџот со нов.

Може да администрирате инсулин на делови. На пример, максималната доза содржана во кертриџот е 60 единици, а мора да се внесат 20 единици. Излегува дека една кертриџ е доволна за 3 пати.
Ако е неопходно да внесете повеќе од 60 единици истовремено (на пример, 90 единици), тогаш прво се воведува целиот кертриџ од 60 единици, проследено со уште 30 единици од новиот кертриџ. Иглата мора да биде нова при секое вметнување! И не заборавајте да ја спроведете постапката за ослободување на воздушни меури од кертриџот.
Правилна подготовка на диетата за дијабетес: што можете да јадете, а што не?
Дијабетесот е неизлечива ендокринолошка патологија што доведува до сериозни последици и значително го намалува животниот век.
Обично, со таква болест се изведува терапија со лекови. Но, третманот со аптека лекови нема да го даде посакуваниот резултат ако некое лице не следи диета.
Важно е пациентот да разбере која храна може да се јаде со дијабетес и кои не можат.
Исхраната е важна компонента на третманот на дијабетес од прва и втора форма. Во почетните фази, патологијата може да се излечи со диета.
Јадењето здрава храна може да ја намали веројатноста за појава на срцеви и васкуларни заболувања.
Хипертензија, нефропатија и бубрежна инсуфициенција се вообичаени компликации на ендокринолошко нарушување. Овие патологии лесно се спречуваат ако јадете храна што го намалува или не влијае на нивото на шеќер, го отстранувате вишокот холестерол, ги зајакнувате крвните садови и ја подобрувате работата на срцето.
При составувањето на менито, треба да се земат предвид ваквите препораки на специјалисти:
- внесот на калории треба да одговара на потрошувачката на енергија на организмот. Важно е да се брои единиците за леб,
- исхраната треба да биде разновидна,
- појадокот мора да биде полн
- Користете дијабетична храна.
- ограничете ја употребата на слатки,
- пред секој оброк треба да јадете салата од зеленчук за да ги нормализирате метаболичките процеси,
- исклучуваат храна и пијалоци кои го зголемуваат шеќерот од исхраната.

Многу пациенти, откако слушнале од ендокринолог за потребата од постојано диетирање, се вознемирени. Дијабетичарите мислат дека ќе мора сериозно да се ограничат на добрите. Всушност, со патологија, дозволени се многу јадења.
Употребата на овие производи ќе помогне да се прилагоди тежината. Исто така, диетата може да ги елиминира и спречи честите напади на хипергликемија.
Постојат голем број на производи, чија употреба помага да се зголеми гликозата, холестеролот и да се влоши состојбата на крвните садови. Забрането им е јадење за лица дијагностицирани со дијабетес.
Дијабетесот се плаши од овој лек, како оган!
Потребно е само да се примени.
Ако панкреасот престана да произведува инсулин во доволни количини, или клетките повеќе не го апсорбираат хормонот, тогаш на лицето му е забрането да пие слатка сода, да чува сокови, квас и силен црн чај.
Исто така, експертите не препорачуваат да пиете алкохол. Дозволена е минерална вода, природни сокови, овошни пијалоци и овошни пијалоци, зелен чај, костел, лушпа и инфузии врз основа на билки, производи од кисело млеко со мала содржина на маснотии.
Јадењето здрава храна може да ја намали веројатноста за појава на срцеви и васкуларни заболувања.
Искуството покажува дека кај 1/3 од луѓето кои земаат апчиња за намалување на шеќерот, третманот може да се откаже на диета. Усогласеноста со правилата за исхрана ви овозможува да ја намалите дозата на употребените лекови.
Што да одам во болница?
Добредојдовте драги читатели на страницата! Денес разгледуваме тема што ќе ги интересира сите луѓе со хронични заболувања. Кај дијабетес мелитус, хоспитализиран третман е индициран дури и почесто отколку кај многу други хронични заболувања.
Тоа се случи така што Русите не сакаат третман во медицинските установи и се обидуваат на секој можен начин да одбијат таква помош. Но залудно! Во случај на дијабетес, третманот во специјализирана единица е индициран од многу причини.
- Полесно е да се изберат / променат дозата на лекови или да започнете со употреба на нови лекови.
- Спроведување на посебни превентивни мерки за намалување на ризикот од доцни компликации (медицински измет, физиотерапија).
- Можноста за сеопфатен преглед, вклучително и редовно испитување на тесни специјалисти, лабораториски тестови, хардверска дијагностика.
- Брза компензација на болеста.
- Способноста легално да се „опуштите“ и да стекнете сила, да разговарате со „колегите“, дознајте ги вестите.
- Потребни документи (пасош, полиса) и нивни фотокопии. Родителите на младите дијабетичари со посебни потреби не треба да ги забораваат програмите за рехабилитација.
- Неповторни инсулини, таблети, мерачи на глукоза во крвта, пенкала за шприц, т.е. сè што не можете да направите без за контрола на дијабетес.
- Подгответе картичка од клиниката, извадоци од последните прегледи / хоспитализации, запомнете ги имињата на сите лекови користени за изминатиот период по последниот третман. Секогаш запишувајте лекови за кои е утврдена алергиска реакција или индивидуална нетолеранција.
- Дневникот на самоконтрола.
- Лични додатоци (четка за заби, козметика, чешел, комплет за бања, потреби за жилет, тоалетна хартија, салфетки, итн.).
- Прибор за јадење (кригла, чаша, лажица / вилушка).
- За погодност за користење заедничка тоалета, набавете специјална постава на тоалетот, тие ќе го направат поудобниот престојот во болницата.
- Удобна облека, ноќен костум, влечки, заменлива долна облека.
- Забава (таблет, книга, лаптоп, итн.)
- Индивидуална крпа.
- Мобилен телефон со надополнување, полнење.
- Пријатни работи од дома (фото, вазна, цртеж за деца).
- Парите.
- Слушалки, приклучоци за уши, ако спиете само во тишина.
Не треба да земате накит и да образложувате облека со вас. Запомнете, овој третман е многу привремен, така што претворањето на одделот во стан не е едноставно.
Сега има многу производи кои се специјално изработени без шеќер. Таканаречената "дијабетична" серија (често се уште ја користат оние кои сакаат да изгубат тежина).
Земете смело сок без шеќер, зеленчук, дијабетичен леб или леб. Речиси целиот зеленчук е исто така погоден. Од овошје можете да јаболка, праски и грејпфрути.
Може да обезмастете млеко, јогурт или сирење со многу малку маснотии (обично е тешко да се најде).

При посета на пациент со дијабетес, можете да земете сè освен брашно, слатко и масно со вас. Ако посетувате пациент со дијабетес тип 1, најдобро е да земате протеинска храна (месо или морска храна), а тие исто така можат да си дозволат и мала количина слатка храна (мал дел сладолед).
Што можам да му донесам на пациент со дијабетес
Средства за запирање на хипогликемија. Снабдување со таблети со декстроза и гелови, сокови во мали кутии, па дури и спакувани вреќи со шеќер, секогаш ќе ви бидат при рака.
Ленти за глукометар. Не може да има премногу од нив. Проверете го моделот на мерачот и слободно отидете во аптека, лентите се продаваат без рецепт во која било количина.
Проверете го мерачот. Едно лице со дијабетес има многу грижи, сепак, се препорачува барем еднаш годишно да ја провери точноста на глукомерите во сервисен центар. Проверете ја адресата на полето или веб-страницата на производителот, однесете го мерачот и одете. Вашата сакана ќе биде многу благодарна за вашата помош.
Направете масажа.Што може да биде попријатно од релаксирачка масажа? Во овој процес, исто така можете да проверите за липодистрофија, безболно задебелување на поткожното масно ткиво предизвикано од чести инјекции на инсулин на истото место. Ако најдете нешто слично, разговарајте со вашите најблиски за можноста за промена на местата за инјектирање.
Книга со рецепти. Ако вашата сакана сака да готви, тој со задоволство ќе прифати таков подарок. Ова не мора да биде книга специјално за лица со дијабетес, рецептите што содржат не многу голем број храна со висок јаглерод се доста погодни.

Уреди за складирање на инсулин. Многу корисен подарок, бидејќи инсулин е протеин, што значи дека бара посебни услови за складирање. Постојат огромен број уреди за ладење и греење на пазарот, така што можете да изберете оној што одговара на вашата сакана личност.
Уреди за носење на инсулинска пумпа. Ова е сеопфатна тема, постери, ремени, торбички за носење на вратот, еластични завои за носење на пумпата на раката, па дури и убав градник - сите овие се работи што помагаат да се носи инсулинска пумпа. Има место за имагинација!
Членство во фитнес. Докажано е дека редовната физичка активност на најпозитивен начин влијае на контролата на нивото на гликоза во крвта.
Производи за нега на кожата. Едно лице со дијабетес дефинитивно ќе треба за крем за омекнување на рацете, како и крем за стапало што содржи уреа.
Нараквици, ремени, токени, картички за идентификација на лице со дијабетес. Неопходна работа за секој со дијабетес во итен случај. Многу е важно персоналот на брза помош и случајните минувачи да откријат дека некое лице има дијабетес и да ја обезбеди потребната помош.
Различни мали нешта поврзани со дијабетес, како што се налепници на пумпи. Веб-страници на специјализирани производи, вклучително и странски, нудат огромен број мали корисни подароци.
Подарок што не е поврзан со дијабетес. Соодветната контрола на дијабетес бара планирање и рутинско дејствување. Лекција во балетската класа, скок со падобран, патување со риболов - ќе помогне да се диверзифицира секојдневниот живот.
Поддршка на ресурси за да им помогне на луѓето со дијабетес. Можете да дадете квалитетни и интересни информации за дијабетесот со тоа што ќе им помогнете на нашата страница да уредува и да преведува статии и видеа.
Кои пијалоци можам да пијам, а кои не можам?
Многу дијабетичари го знаат списокот на храна што не треба да се јаде. Но, не сите пациенти следат какви пијалоци пијат.
Ако панкреасот престана да произведува инсулин во доволни количини, или клетките повеќе не го апсорбираат хормонот, тогаш на лицето му е забрането да пие слатка сода, да чува сокови, квас и силен црн чај.
Многу луѓе се навикнати да пијат неколку чаши природно
. Повеќето ендокринолози не препорачуваат таков пијалок. Но, научниците докажаа дека кафето содржи многу хранливи материи кои го спречуваат развојот на
. Затоа, таков пијалок не му штети на дијабетичарот. Главната работа е да го користите без шеќер.
Сите пијалоци се поделени на оние кои ја зголемуваат и намалуваат концентрацијата на гликемија во крвта. Зголемете ја содржината на гликоза во серумски ликери, црвено десертско вино, тинктури.
Имаат многу шеќер. Затоа, тие ја намалуваат ефикасноста на терапијата со дијабетес. Шампањот е особено важен за гликозата.
Топло чоколадо исто така не се препорачува. Ваквите пијалоци со дијабетичари треба целосно да се елиминираат или ретко да се консумираат во мали количини и под контрола на шеќер со употреба на глукометар.

Силниот алкохол може да ја намали концентрацијата на гликемија. На пример, вотка и коњак имаат својства за намалување на шеќерот. Но, кога користите вакви пијалоци, треба да ја знаете мерката.
Преголемата употреба на алкохол може да ја влоши состојбата на садовите и да доведе до развој на сериозни компликации на дијабетес.
Кои дијабетичари не треба да јадат: Комплетен список на забранета храна
Според статистичките податоци, хоспитализацијата за дијабетес е прилично честа појава. Кога лекарот што присуствува укажува на потребата пациентот да оди во болница за да помине детален лекарски преглед, не одбивајте.
Таквата болест како дијабетес мелитус припаѓа на категоријата опасни и сериозни заболувања. Поради оваа причина, дијабетичарите треба да бидат под професионален надзор на лекарите некое време, и покрај фактот дека многу дијабетичари имаат негативен став кон болницата.
Постојат голем број индикации кои укажуваат на потребата од хоспитализација. Згора на тоа, пациентот може да падне и на рутински третман, кој се состои во спроведување дополнителни студии, или во случај на итна помош.
Кога хипергликемија е забележана кај пациент долго време, лекарот што присуствува треба да ја прилагоди инсулинската терапија.
Можеби ќе биде потребно да се препишат нови лекови, така што дијабетичарот ќе мора да помине дополнителен преглед.
Постојат и други индикации за хоспитализација:
- Кога пациентот е алергичен на препишани лекови за намалување на шеќерот, тие треба да се заменат со аналогни, без да влијаат на динамиката на третманот. Истото ако има постојана декомпензација на дијабетес.
- Кога дијабетичарот се влошува истовремена болест поради постојано висок шеќер. Во улога на таква болест, секоја болест може да дејствува.
- Кога пациентот развива дијабетично стапало против дијабетес мелитус, пациентот се хоспитализира без да успее. Без болнички третман, тешко е да се постигне позитивна динамика.
Хоспитализацијата може да се избегне ако дијагностицира само дијабетес, но не се придружувани истовремени заболувања. Како по правило, нема потреба да се оди во болница ако бубрезите функционираат без прекини и нивото на шеќер во крвта не надминува 11 - 12 mmol / l.
Можете да го изберете вистинскиот лек на амбулантска основа. Пациент со диетика се подложува на низа студии.
По ова, ендокринологот утврдува план за лекување.
Амбулантската нега има свои предности. Прво, третманот се одвива дома, кои се вообичаени за дијабетичар. Ова е важно затоа што стресните ситуации дополнително го стимулираат зголемувањето на гликозата во плазмата.
Второ, се почитува режимот. Во болничкото лекување, за разлика од амбулантскиот третман, се менува дневната рутина, бидејќи пациентот не живее според неговиот сопствен распоред, туку според распоредот на болницата.
Хоспитализацијата е задолжителна кога станува збор за потребата од хируршка интервенција. Ако се каже кои болници се справуваат со пациенти со дијабетес, вреди да се напомене дека обично дијабетичари се забележани во одделот за ендокринологија.
Сепак, сè директно зависи од индивидуалните карактеристики на текот на болеста. На пример, дијабетес кај бремени жени е забележан во акушерскиот оддел, бидејќи, како по правило, се појавува по 24 недела од бременоста.
Прашањето колку долго да останеме во болница со дијабетес не може да даде дефинитивен одговор. Сето тоа зависи од сериозноста на болеста, исправноста на планот за лекување, како и од присуството на истовремени заболувања.
Сепак, во секој случај, околината на пациентот треба да знае дека е можно да се донесе дијабетес во болница. Главниот услов е униформниот внес на јаглени хидрати во телото на болно лице. Затоа, правилната диета се смета за основа на секоја терапија.
Ако ги игнорирате рецептите на диетата за дијабетес, може да се појават сериозни компликации, до појава на клиничка кома. Пред да одлучите што да донесете дијабетес во болница, треба да се запознаете со главните принципи на терапевтска диета:
- Храната треба да биде со малку јаглерод, па затоа е забрането да се јаде чоколадо, слатки, сладолед, шеќер и какви било други слатки. Во некои случаи, дозволена е минимална доза на забранети производи, но не и во болнички амбиент.
- Пренесената храна мора да содржи доза на внес на витамини.
- Нискокалорична храна со малку маснотии е најдобра. Со алги е многу корисно за дијабетес тип 2.
- Млечни производи и млеко, како и јадења направени од нив, се совршени. Оваа категорија на производи треба да биде вклучена во задолжителното мени за дијабетес.
Едноставни правила ќе му помогнат на пациентот брзо да дојде до закрепнување и да си оди дома. Видеото во оваа статија ќе ви каже што да јадете со дијабетес.
Извори што се користат: diabetik.guru
Каква храна можам да јадам со дијабетес тип 1 и тип 2?
Девојки, постара далечна роднина биле примени во болница во нашиот град. Секако тој вели дека ништо не е потребно, но јас разбирам како ги хранат. Додека дојдов со задушен леќата од кокошки. месо, купете ферментирано печено млеко и малку сирење.
Заштедете со готовина од LetyShops!
Регистрирајте се сега и добијте Премиум сметка.
Дали на болен човек му е дозволено да јаде сол?
Солта не влијае на концентрацијата на шеќер во крвниот серум. Затоа, тоа не доведува до хипергликемија.
Ендокринолозите советуваат дијабетичари да го намалат внесот на сол на половина од утврдената норма за здрави луѓе - 3-6 г. Злоупотребата на солена храна доведува до задржување на течности.
Појавата на едем се заканува на развој на хипертензија. Сериозна последица од конзумирање сол во големи количини е дијабетична нефропатија.
Со оваа патологија, садовите на бубрезите страдаат: постепено тие се заменуваат со сврзно ткиво. Како резултат на тоа, се јавува бубрежна слабост. Повеќето дијабетичари умираат од оваа дијагноза.
На почетокот, јадењата со мала содржина на сол изгледаат без вкус. Но, со текот на времето, телото се прилагодува, едно лице почнува појасно да го разликува опсегот на вкусови во храната.
Табела за гликемиски индекс од најпопуларната храна
Благосостојбата и животниот век на дијабетичарот зависи од тоа колку добро е составена диетата. Затоа, луѓето со панкреасна дисфункција треба да го знаат гликемискиот индекс на потрошената храна.
| Име на производ | Гликемиски индекс |
| Василиј, магдонос | 5 |
| Свежи домати | 10 |
| Копар | 15 |
| Зелена салата | 10 |
| Суров кромид | 10 |
| Свежи краставици | 20 |
| Спанаќ | 15 |
| Чорба од бела зелка | 10 |
| Ротквица | 15 |
| Изграден карфиол | 15 |
| Праз | 15 |
| Зеле од Брисел | 15 |
| Сокераут | 15 |
| Брокула | 10 |
| Суровини моркови | 35 |
| Варено грав | 40 |
| Свеж зелен грашок | 40 |
| Лук | 30 |
| Солени печурки | 10 |
| Варени леќа | 25 |
| Црвена пиперка | 15 |
| Пире од компири | 90 |
| Зелена пиперка | 10 |
| Печена тиква | 75 |
| Кавијар од тиквички | 75 |
| Чорба од зеленчук | 55 |
| Чипчиња од компири | 85 |
| Пржени тиквички | 75 |
| Пржено карфиол | 35 |
| Варено цвекло | 64 |
| Пржено компир | 95 |
| Зелени маслинки | 15 |
| Варено пченка | 70 |
| Кавијар од модар патлиџан | 40 |
| Црни маслинки | 15 |
| Варени компири | 65 |
| Помфрит | 95 |
| Име на производ | Гликемиски индекс |
| Варена бисер каша од јачмен | 22 |
| Брашно од соја | 15 |
| Диетални влакна | 30 |
| Каша од јачмен во млеко | 50 |
| Кукање на вода | 66 |
| Breadитнички леб | 40 |
| Тестенини | 38 |
| Неподготвен варен ориз | 65 |
| Млечна овесна каша | 60 |
| Бородино леб | 45 |
| Варен ориз | 80 |
| Кнедли | 60 |
| Леб од 'рж | 65 |
| Кнедли со урда | 60 |
| Пица | 60 |
| Кнедли со компири | 66 |
| Палачинки | 69 |
| Мусли | 80 |
| Џем пити | 88 |
| Ролни од путер | 88 |
| Bебови | 103 |
| Крекер за колачиња | 80 |
| Пита со кромид и јајце | 88 |
| Крутони | 100 |
| Вафли | 80 |
| Бел леб | 136 |
| Торти, колачи | 100 |
| Име на производ | Гликемиски индекс |
| Малку млеко | 27 |
| Фета сирење | 56 |
| Маса за урда | 45 |
| Сирење од тофу | 15 |
| Овошен јогурт | 52 |
| Сладолед | 70 |
| Крем сирење | 57 |
| Млеко од соја | 30 |
| Кајмак од урда | 70 |
| Кефир со малку маснотии | 25 |
| Крем | 30 |
| Природно млеко | 32 |
| Маст од урда 9% | 30 |
| Павлака | 56 |
| Кондензирано млеко | 80 |
| Име на производ | Гликемиски индекс |
| Кечап | 15 |
| Сос од соја | 20 |
| Сенф | 35 |
| Маргарин | 55 |
| Мајонез | 60 |
| Име на производ | Гликемиски индекс |
| Сок од домати | 15 |
| Зелен чај | |
| Сок од морков | 40 |
| Уште вода | |
| Сок од портокал | 40 |
| Сок од јаболко | 40 |
| Сок од грејпфрут | 48 |
| Сок од ананас | 46 |
| Овошен компот | 60 |
| Какао со млеко | 40 |
| Природно кафе | 52 |
Додавањето шеќер во горенаведените пијалоци го зголемува нивниот гликемиски индекс.
Замена на нов кертриџ
- капачето со иглата е одвртено и исфрлено веднаш по инјекцијата, така што останува да го одвртите држачот на кертриџот од механичкиот дел,
- извадете ја употребената кертриџ од држачот,
- инсталирајте нова кертриџ и заврткајте го држачот назад кон механичкиот дел.
Останува само да инсталирате нова игла за еднократна употреба и да направите инјекција.
Што да се донесе на пациент со дијабетес
Диета за дијабетес. Што може и не може да се јаде од пациент со дијабетес.
 Дијабетес мелитус е една од најчестите заболувања на ендокриниот систем на нашето тело. Преваленцата на дијабетес се зголемува низ целиот свет. Во моментов, околу 200 милиони луѓе ширум светот страдаат од дијабетес.
Дијабетес мелитус е една од најчестите заболувања на ендокриниот систем на нашето тело. Преваленцата на дијабетес се зголемува низ целиот свет. Во моментов, околу 200 милиони луѓе ширум светот страдаат од дијабетес.
Третманот на дијабетес, како по правило, подразбира транзиција кон различен животен стил. Во западните земји, и покрај сите тешкотии во третманот и сериозноста на текот на дијабетисот, оваа болест се повеќе се нарекува не „болест“, туку „начин на живот“. Навистина, придржувањето кон одреден животен стил им овозможува на пациентите со дијабетес (особено со дијабетес тип 2) целосно да ја надоместат својата болест подолго време. Посебен начин на живот за дијабетес подразбира: редовно вежбање (дозирана физичка активност), придржување кон посебна диета, постојано следење на нивото на гликоза во крвта и навремено корекција на третманот.
Диета за дијабетес
Една од основните компоненти на третманот (начин на живот) за дијабетес е урамнотежена диета (диета). Во многу случаи, диетата само може да помогне во обновувањето на нормалното ниво на шеќер во крвта и со тоа да се излечи дијабетесот, без употреба на лекови.
Целта на диетата кај дијабетес е нормализирање на метаболичките процеси во организмот.
Важноста на диетата за дијабетес беше истакната дури и во оние денови кога луѓето многу малку знаеја за причината за дијабетесот и нејзиниот развој. Првите нутриционистички препораки за пациенти со дијабетес беа опишани уште во 1500 година п.н.е. во папирусот Еберс. Тие изјавиле дека „белата пченица, овошјето и слаткото пиво“ се штетни кај дијабетесот (дијабетесот е старото име за дијабетес).
Која е предноста на диетата во однос на другите третмани за дијабетес?
Веќе знаете дека кај дијабетес, метаболизмот на јаглени хидрати (метаболизам на шеќер) е главно нарушен. Обнова на метаболизмот на јаглени хидрати кај дијабетес се постигнува на два начина:
со обезбедување на клетки со инсулин
преку обезбедување на униформа внес на јаглени хидрати во човечкото тело.
Униформното внесување јаглени хидрати е најважниот фактор во третманот на пациенти со дијабетес. Ова може да се постигне само со правилна диета. Без диета, не е можно да се компензира нарушениот метаболизам на јаглени хидрати. Во случај на дијабетес тип 1, диетата е витален принцип за пациентот. Неуспехот да се следи диета може да доведе до компликации на дијабетес.
Важен услов за правилна организација на диетата за дијабетес е одржување на дневник за пациентот. Дневникот содржи список на храна јаде во текот на денот, нивната количина и содржина на калории. Држењето дневник за храна ја подобрува ефикасноста на овој метод на лекување.
Основни принципи на диета како третман на дијабетес
Диетата за дијабетес бара индивидуална и значајна употреба. Изготвување диета за пациент со дијабетес го спроведува ендокринолог.
Диетата за пациент со дијабетес треба да започне со пресметка на енергетската вредност на храната неопходна за човечкото тело. Ова ја зема во предвид возраста на пациентите, полот, нивото на физичка активност, како и тежината на пациентот. Енергетската вредност на храната е одредена во килокалории, кои телото ги прима при асимилација на главните компоненти на храната (протеини, масти, јаглени хидрати). За возрасни пациенти со дијабетес мелитус, потребната дневна содржина на калории се пресметува на 1 кг телесна тежина - за жени 20-25 ккал / кг, за мажи - 25-30 ккал / кг.
Главните принципи на исхраната за дијабетес се:
ограничен внес на јаглени хидрати: целосно исклучи: шеќер, чоколадо, слатки, слатки, џем, сладолед и други слатки или консумирајте ги овие производи во минимална количина.
диета (5-6 пати на ден)
присуство во храна со доволна количина на витамини.
намален внес на калории.
во исхраната на пациентот нужно мора да бидат млеко и млечни производи и јадења од нив.
 Што е леб?
Што е леб?
Како по правило, одредувањето на потребната количина на дневен додаток за пациент со дијабетес е тешка задача. За да се олесни оваа задача, нутриционистите воведоа условен концепт - „единица за леб“. Единица за леб се користи за да се пресмета бројот на производи што содржат соодветна количина јаглени хидрати (гликоза, шеќер). Без оглед на видот на производот, една лебница на овој производ содржи 15 грама сварлива јаглени хидрати.
Концептот за „лебница“ беше воведен специјално за пациенти со дијабетес кои примаат инсулин. Благодарение на воведувањето на концептот за леб, пациентите со дијабетес добија можност правилно да го состават своето мени (количината на јаглени хидрати треба да одговара на количината на администриран инсулин).
Дневниот услов на возрасен човек за јаглени хидрати е приближно 18-25 леб единици.
Во случај на пациенти со дијабетес, најдобро е да се дистрибуира оваа количина на храна на 6-7 оброци. Ова е идеална диета за пациент со дијабетес.
За појадок, ручек и вечера, препорачливо е да земете 3-5 единици леб, попладне - 1-2 единици леб. Не заборавајте дека повеќето јаглени хидрати треба да бидат во првата половина на денот. Заедно со јадење, пациентите добиваат инјекции на инсулин, кои обезбедуваат апсорпција на јаглехидрати во храната. Дозата на инсулин ја одредува лекарот. Така, правилната пресметка на содржината на јаглени хидрати во храната во „единици леб“ и внесувањето соодветна количина на инсулин ја имитираат нормалната активност на панкреасот, што кај здравите луѓе произведува количина на инсулин што е неопходна за апсорпција на сите јаглени хидрати во храната.
Подолу се дадени информации за количината на производот што одговара на 1 леб единица. Врз основа на оваа листа, пациентите со дијабетес можат брзо да создадат свое мени и да го ограничат внесот на вишок јаглени хидрати.
Техника за администрирање на инсулин со шприц (инсулин)
Подгответе инсулин за употреба. Извадете го од фрижидер, бидејќи инјектираниот лек треба да биде на собна температура.
Ако треба да инјектирате инсулин со долго дејство (тој е облачен по изглед), тогаш прво превртете го шишето помеѓу дланките додека растворот не стане униформно бел и облачен. При употреба на инсулин со кратко или ултрашортно дејство, овие манипулации не треба да се спроведуваат.
Пред-третирајте го гумениот затка на инсулинската шишенце со антисептик.
Алгоритмот на следниве активности е како што следува:
- Измијте ги рацете со сапун.
- Извадете го шприцот од неговото пакување.
- Внесете воздух во шприцот во количина во која треба да инјектирате инсулин. На пример, лекарот посочил доза од 20 единици, така што треба да го земете клипот на празен шприц до ознаката "20".
- Користејќи игла за шприц, пробијте го гумениот затка на инсулинската шишенце и вметнете го воздухот во шишенцето.
- Завртете го шишето наопаку и повлечете ја потребната доза на инсулин во шприцот.
- Лесно допрете го телото на шприцот со прстот, така што меурчиња за воздух се креваат и ослободете го воздухот од шприцот со малку притискање на клипот.
- Проверете дали дозата на инсулин е точна и отстранете ја иглата од шишенцето.
- Третирајте го местото на инјектирање со антисептик и оставете ја кожата да се исуши. Формирајте преклоп на кожата со палецот и показалецот и полека инјектирајте инсулин. Ако користите игла долга 8 mm, можете да ја внесете под прав агол. Ако иглата е подолга, вметнете ја под агол од 45 °.
- Откако ќе се примени целата доза, почекајте 5 секунди и извадете ја иглата. Ослободете ја браздата на кожата.
Целата постапка може јасно да се види во следното видео, кое беше подготвено од Американскиот медицински центар (се препорачува да се гледа од 3 минути):
Доколку е неопходно да се меша инсулин со кратко дејство (јасен раствор) со инсулин со долго дејство (облачно решение), секвенцата на дејствување ќе биде како што следи
- Напишете го воздушниот шприц, во количина во која треба да го внесете инсулинот „каллив“.
- Воведете воздух во ампулата на облачен инсулин и извадете ја иглата од шишенцето.
- Повторно внесете го воздухот во шприцот во количина во која треба да внесете „транспарентен“ инсулин.
- Воведете воздух во шише чист инсулин. И двата пати само воздухот беше воведен во едно и во второто шише.
- Без да ги извадите иглите, свртете го шишето со „транспарентен“ инсулин наопаку и бирајте ја саканата доза на лекот.
- Допрете го на телото на шприцот со прстот, така што меурчиња за воздух се креваат нагоре и извадете ги со малку притискање на клипот.
- Проверете дали дозата на чист (краткотраен) инсулин е правилно собрана и извадете ја иглата од шишенцето.
- Вметнете ја иглата во шишенцето со „облачниот“ инсулин, свртете го шишето наопаку и бирајте ја саканата доза на инсулин.
- Отстранете го воздухот од шприцот како што е опишано во чекор 7. Извадете ја иглата од шишенцето.
- Проверете ја точноста на дозата на облачен инсулин. Ако ви е препишана доза „транспарентен“ инсулин од 15 единици и „облачно“ - 10 единици, тогаш вкупниот број треба да биде 25 единици од смесата во шприцот.
- Третирајте го местото на инјектирање со антисептик. Чекајте кожата да се исуши.
- Со палецот и показалецот, фатете ја кожата во превиткување и инјектирајте.
Без оглед на видот на избраниот инструмент и должината на иглата, администрацијата на инсулин треба да биде поткожно!
Нега на местото на инјектирање
Ако местото на инјектирање се зарази (обично стафилококна инфекција), треба да се јавите кај вашиот лекар ендокринолог (или терапевт) за да ви препише терапија со антибиотици.
Ако се појави иритација на местото на инјектирање, тогаш антисептикот што се користи пред инјекцијата треба да се смени.
Каде да инјектираме и како инјектираме инсулин, веќе опишавме, сега ајде да преминеме на карактеристиките на администрацијата на оваа дрога.
Режими на администрација на инсулин
Постојат неколку режими за администрирање на инсулин. Но, најоптималниот режим на повеќе инјекции. Вклучува администрација на инсулин со кратко дејство пред секој главен оброк плус една или две дози на инсулин со средно или долго дејство (наутро и навечер) за да се задоволи потребата за инсулин помеѓу оброците и пред спиење, што ќе го намали ризикот од ноќна хипогликемија. Повторната администрација на инсулин може да му овозможи на лицето со повисок квалитет на живот.
Првата доза на краток инсулин се администрира 30 минути пред појадок. Почекајте подолго ако вашата гликоза во крвта е висока (или помалку ако вашата гликоза во крвта е мала). За да го направите ова, прво измерете го нивото на шеќер во крвта со глукометар.
Инсулин со кратко дејство може да се администрира непосредно пред јадење, под услов гликозата во крвта да е ниска.
По 2-3 часа ви треба закуска. Не треба да внесувате ништо друго, нивото на инсулин е сè уште високо од утринската инјекција.
Втората доза се администрира 5 часа по првата.До ова време, обично во телото останува малку инсулин со кратко дејство од „дозата за појадок“, па прво измерете го нивото на шеќер во крвта, и ако гликозата во крвта е ниска, инјектирајте кратко дејство доза на инсулин непосредно пред јадење или јадење, а дури потоа внесете ултра кратко дејство инсулин.
Ако нивото на гликоза во крвта е високо, треба да инјектирате инсулин со кратко дејство и да почекате 45-60 минути, а потоа само да започнете со јадење. Или можете да инјектирате инсулин со ултрафаст акција и по 15-30 минути да започнете со оброк.
Третата доза (пред вечера) се изведува на сличен начин.
Четвртата доза (последна за денот). Пред спиење се администрира инсулин со средно дејство (НПХ-инсулин) или долго дејство. Последната дневна инјекција треба да се направи 3-4 часа по шут краток инсулин (или 2-3 часа по ултрашорт) во вечера.
Важно е да се инјектира „ноќен“ инсулин секој ден во исто време, на пример, во 22:00 часот пред вообичаеното време за спиење. Внесената доза на НПХ-инсулин ќе работи по 2-4 часа и ќе трае сите 8-9 часа спиење.
Исто така, наместо инсулин со средно дејство, можете да инјектирате инсулин со долго дејство пред вечера и да ја прилагодите дозата на краток инсулин администриран пред вечера.
Инсулинот со долго дејство е ефикасен 24 часа, така што главите на спиење можат да спијат подолго без да му наштетат на нивното здравје, а наутро нема да биде потребно да се администрира инсулин со средно дејство (само инсулин со кратко дејство пред секој оброк).
Пресметката на дозата на секој вид инсулин се спроведува прво од страна на лекар, а потоа (откако се стекнало со лично искуство) самиот пациент може да ја прилагоди дозата во зависност од одредена ситуација.

Што да направите ако сте заборавиле да администрирате инсулин пред јадење?
Ако се сеќавате на ова веднаш после јадење, мора да ја внесете вообичаената доза на инсулин кратко или ултрасортирано дејство или да го намалите за една или две единици.
Ако се сеќавате на ова по 1-2 часа, тогаш можете да внесете половина од дозата на инсулин со кратко дејство, а по можност и ултра кратко дејство.
Ако помина повеќе време, треба да ја зголемите дозата на краток инсулин за неколку единици пред следниот оброк, откако претходно го измерите нивото на гликоза во крвта.
Што да сторам ако заборавив да администрирам доза на инсулин пред спиење?
Ако се разбудивте пред 2 часот по полноќ и се сетивте дека заборавивте да инјектирате инсулин, сепак можете да ја внесете дозата на „ноќен“ инсулин, намалена за 25-30% или 1-2 единици за секој час што помина од моментот кога треба Се администрираше „ноќен“ инсулин.
Ако останат помалку од пет часа пред вообичаеното време за будење, треба да го измерите нивото на гликоза во крвта и да администрирате доза со кратко дејство на инсулин (само не инјектирајте инсулин со ултра кратко дејство!).
Ако се разбудивте со висок шеќер во крвта и гадење поради фактот дека не сте инјектирале инсулин пред спиење, внесете инсулин со кратки (и по можност ултра кратки!) Акција по брзина од 0,1 единица. по кг телесна тежина и повторно измерете ја гликозата во крвта по 2-3 часа. Ако нивото на гликоза не е намалено, внесете друга доза со брзина од 0,1 единици. по кг телесна тежина. Ако сè уште сте болни или имате повраќање, тогаш веднаш треба да одите во болница!
Во кои случаи може да се бара доза на инсулин?
Вежбањето ја зголемува екскрецијата на глукоза од телото. Ако дозата на инсулин не се намали или не се јаде дополнителна количина јаглени хидрати, може да се развие хипогликемија.
Лесна и умерена физичка активност која трае помалку од 1 час:
- неопходно е да се јаде храна со јаглени хидрати пред и после тренинг (засновано на 15 g лесно сварливи јаглени хидрати на секои 40 минути вежбање).
Умерена и интензивна физичка активност која трае повеќе од 1 час:
- за време на тренинг и во следните 8 часа по него, се администрира доза на инсулин, намалена за 20-50%.
Дадовме кратки препораки за употреба и администрација на инсулин во третманот на дијабетес тип 1.Ако ја контролирате болеста и се третирате со соодветно внимание, тогаш животот на дијабетичар може да биде доста полн.
„Овде ви донесов оброк!“ Кој треба да биде „правилниот“ трансфер во болницата?
Па, како не можете да донесете портокали, слатки, сирење на роднина или пријател кој дошол во болница? Впрочем, вкусни работи. И пациентот така сака да ве задоволи вкусно! Но, дали ќе му биде корисно? И воопшто - како да ги нахраниме болните, за да не му наштетиме?

Во одделот за уронефрологија, на пациентите им се храни само ручек. Остатокот е само надеж за роднини
На прв поглед, може да изгледа дека храната што ја зема болничкиот болен игра многу помалку важна улога во нејзиното лекување отколку инјекциите со пилули. Но, тоа не е така: она што го јадеме за време на болеста директно влијае колку брзо можеме да се ослободиме од болеста.
Несоодветната храна, на пример, може да предизвика значителна штета на здравствената состојба на „јадрата“. Според Татјана Кутана, шеф на одделот за кардиологија на градската болница, преполнувањето на желудникот, особено со масна храна, може да предизвика напад на ангина - луѓето со прекумерна телесна тежина се особено изложени на ризик. Обилната солена храна може да предизвика хипертензивна криза. После алкохолот, „јадрото“ на неговиот срцев ритам може да биде нарушено, особено ако пиете силен пијалок на сонце. Во самото одделение, се разбира, пациентите не пијат алкохол, но дома можат.
- Обично луѓето не ја сфаќаат диетата сериозно, површно, но всушност тоа е многу важно. Неправилната исхрана може да го комплицира текот на болеста и бавно закрепнување. Лекарот, објаснувајќи им го режимот на третман на роднините, треба да започне со диета, режим на спиење и само тогаш да ви препише лекови “, вели Виктор Мурачев, раководител на одделот за интензивна нега и детоксикација во градската болница. - На пациентите од нашето одделение понекогаш им е донесена храна што не можат да ја јадат. Но, бидејќи имаме строга контрола на влезот, а пациентот се храни или од здравствен работник или роднини под негов надзор, „забранетите“ производи не влегуваат во стомаците на пациентите.
Еден од главните барања за јадења донесени на пациентот е свежината. Бидејќи пациентите чуваат производи во маси во кревет, а не во фрижидер, роднините и пријателите треба да го земат предвид ова и да донесат мали трансфери. Оптималната количина на храна за пренесување е таква што може да се јаде веднаш. И, се разбира, расипливи производи, исто така, не вреди да се продолжат понатаму.
Уронефрологија
Раководителот на одделот за уронефрологија на градската болница, Александар Легикик, вели дека сите пациенти во одделот не можат да бидат пржени, кисело, пушено, солено и бибер - сите овие добра може само да ја влошат нивната состојба. За пациенти со уролитијаза, развиени се специјални диети во зависност од видовите на камења.
Со камења од урична киселина е дозволено:
- супи од бел и црн леб, млеко и зеленчук, брашно и житни јадења,
- шеќер, слатки, бобинки и овошје, природен и конзервиран, зеленчук, лимони, билки,
- слаб чај со млеко, шипинка инфузија, сокови.
- месо, рибини супи, црн дроб, свинско месо, желе, сало,
- харинга, сардини, лажици, штука перка, кисели краставички, пушеле месо, конзервирана храна, топли сосови, сенф, бибер, рен, мешунки, домати, печурки,
- какао, чоколадо, силен чај, кафе, огрозд, сливи, црвени рибизли, антоновка.
Кога се дозволени оксалатни камења:
- јадења од зеленчук и компир - освен пржени, тестенини,
- моркови, зелен грашок, тиква, излупени краставици, магдонос, суровини, варени, печени овошја во големи количини, бобинки (освен огрозд и брусница), дињи,
- бел и сив леб (вчерашниот најдобар), колачи, слатки, шеќер, мед,
- инфузија од шипинка, компоти, сокови.
- супа од месо и риба, желе, шампињони, харинга, конзервирана храна, шунка, колбаси, телешко месо,
- цвекло, домати, ротквици, соја, грав, грашок, огрозд, сливи, црвени рибизли, јагоди,
- какао чоколадо, силен чај, кафе, алкохол.
Кога се дозволени фосфорни камења:
- месо, риба, живина од различни методи за готвење, житарки на вода,
- зеленчук во ограничени количини - до 10 парчиња на ден, грашок, лубеници, шеќер, слатки,
- слаб чај, супа од дива роза.
- млечни производи, путер производи на млеко, житарки на млеко, јајца,
- солени храна, конзервирана храна, пушеле месо, пиперки, лук, рен, сенф,
- алкохол
Одделение за интензивна нега и детоксикација
Виктор Мурачев објаснува дека за сериозно болни пациенти, исхраната треба да биде со висок квалитет и да не ги засилува заболувањата на гастроинтестиналниот тракт, а со тоа и свежа, „домашна“, од производи што се одгледуваат во градините, кои не содржат конзерванси и адитиви. Храната треба да се чува на хартија, во керамички или стаклени садови, и во никој случај во целофан, во кои производите брзо се влошуваат.
На пациентите во одделот за интензивна нега и детоксикација им е дозволено:
- природни житни култури, супи, супи,
- варено или чорба мелено посно месо: телешко, пилешко, мисирка. Препорачливо е да се купува месо на пазарот, затоа што во продавницата, веројатно е дека може да се содржат антибиотици и стимуланси за раст,
- риби со малку маснотии: расејувач, штука за пика,
- зеленчукот е секогаш задушен,
- меко варени јајца. И свежо, не повеќе од два дена складирање,
- леб - сушен, исушен. Во таков леб, квасецот ја губи својата „активност“, што значи дека производот нема да доведе до зголемено формирање на гас,
- производи од млечна киселина: домашно кисело, урда (масно или малку масно ниво - лекарот ќе препорача во зависност од дијагнозата). Чувајте го кефир, сирење, урда и други производи од млечна киселина не се соодветни. На пазарот треба да бидете внимателни да не купувате ново урда измешано со старо,
- душо, ако нема алергија на тоа,
- излупени јаболка - во зима содржи многу конзерванси кои се додаваат за подолго складирање,
- чоколада и кафе - според дискреција на лекарот, тие ја подобруваат благосостојбата на хипотониката,
- задушено овошје, домашно желе, свежо - треба да ги конзумирате за половина ден,
- чај Лекарот ќе ви каже дали е можно чај, кое одделение, во која количина, колку е силен и сладок.
- садови од месни масни или тешки за стомакот: јагнешко месо, свинско месо, зајак и нутририја,
- колачи и колачи.
Инфективно одделение
Раководителот на одделот за инфективни болести на градската болница, Ирина Власова, инсистира на тоа: роднините на „заразен“ пациент мора да разговараат со присутните лекар, кој ќе ви препише диета, земајќи ги предвид основните и придружните болести. Пациентите со цревни инфекции треба да се хранат делумно најмалку шест пати на ден, а количината на потрошена храна треба да се намали на една третина од вообичаениот внес. Таквите пациенти треба да се придржуваат на посебна диета од 10 до 30 дена, додека нарушувањата на дијареата траат. Пациентите со заболувања на црниот дроб и билијарниот тракт треба да следат диета од шест месеци до една година, сите јадења за нив мора да се готват или барат на пареа, додека храната мора да се избрише или исецка. Истата диета е пропишана за пациенти со заболувања на црниот дроб и билијарниот тракт, кои се лекуваат во гастроентеролошкото одделение.
На пациентите со заболувања на црниот дроб и билијарниот тракт им е дозволено:
- застоен бел и црн леб, колачи и тесто,
- супа од овошје, млечни производи, житни култури на супа од зеленчук,
- варено месо со малку маснотии сорти, варена риба со малку маснотии,
- житарки, млеко, свеж јогурт, кефир, урда,
- јајца во многу ограничен број
- локално одгледувано овошје: јаболка, сорти на бело грозје,
- суров и варен зеленчук и зеленчук (особено се препорачуваат моркови и цвекло),
- слаб чај со млеко, зеленчук, овошни сокови, супа од шипинка.
- пржено, зачинето, пушено,
- масни сорти на месо и риба, супа од месо и риба, црн дроб, шпиг, конзервирана храна, варени колбаси, а во акутниот период - и сало,
- мешунки, домати, печурки, ротквици, кромид, лук,
- не се препорачуваат сладолед, чоколадо, кифла, колачи, колачи, кремови, сирења,
- кисело или неподготвено овошје и бобинки, егзотично овошје, агруми,
- какао, многу газирани пијалоци, алкохол.
На пациентите со цревни инфекции им е дозволено:
- во текот на првите 3-5 дена од болеста - каша од ориз, пире од компири на вода, супи од ориз на вода,
- колачиња со бисквити, крекери од бели оценки леб,
- суво овошје компоти, главно јаболка, зелен чај, минерална вода Борјоми, минерална вода Полиана Квасова. Тогаш термички и механички добро обработена храна, на пример, мелено месо, може да се воведе во исхраната.
овошје и зеленчук, затоа што влакна придонесува за црево воспаление,
На пациентите со САРС и грип им е дозволено:
- скоро сè, особено овошје, зеленчук, сок од јаболко и морков,
- супи на „втората“ супа, не давајќи товар на гастроинтестиналниот тракт,
- посно месо, но во ограничени количини,
- за побрзо отстранување на токсините од телото - обилен пијалок. Постарите лица со истовремени заболувања не треба да пијат премногу течност.
На пациентите со ангина и стоматитис им е дозволено:
- производи кои не ја иритираат мукозната мембрана.
топла, ладна, борш, домати, лимони, концентрирани сокови.
Кардиологија
„Јас секогаш им кажувам на сите роднини на пациентите што храна да донесат, но многу често тие ги занемаруваат забраните - поради некоја причина мислат дека лицето кое е во болницата треба да се храни многу“, вели Татјана Кутана. - Ова не е така: нашите пациенти треба да јадат помалку, згора на тоа, лесно сварлива храна и потрошувачката на животински масти треба да биде ограничена. Сепак, луѓето не се движат многу, и поради апчиња имаат побавна перисталтика.
- варено посно месо, пилешки гради без кожа,
- први курсеви - на „втората“ супа или на вода, со зеленчук без пржење,
- млечни производи,
- овошје, зеленчук, слаб чај со млеко, сокови.
- богато бурче, супи, јадења од патки, пилешко, гуска, колбаси, мајонез, јајца, пушени производи,
- солена храна - страда од едем и хипертензија,
- јаглени хидрати - за дијабетес
- кафе и силен чај,
- пијалоците со бои не се препорачуваат - боите се токсични, а газираните пијалоци даваат вирус на стомакот.
Исто така, невозможно е да се пренесат расипливи производи: пациентите чуваат храна во маси во постелите, каде што брзо се влошува во топлината, а „јадрата“, покрај сè, можат да добијат токсикоинфекција што потекнува од храна ...
Пулмологија
За пациенти од пулмолошкиот оддел на градска болница, не постојат строги ограничувања на храна. Раководителот на пулмолошкиот оддел на градската болница, Генадиј Иванков, појаснува дека конечната одлука за тоа што е можно за пациентот и што не е донесено од страна на лекар, имајќи го предвид здравствениот статус на пациентот. Но, сè уште има општи препораки: храната треба да биде природна, висококалорична, добро варена и асимилирана. И, исто така - свежо.
Пациентите на одделот за пулмологија не можат да бидат остри, пушени и масни, бидејќи, на пример, пушениот дава товар на црниот дроб, панкреасот и гастроинтестиналниот тракт.
Ендокринологија
Огромното мнозинство на луѓе во болницата на одделот за ендокринологија страдаат од дијабетес, а има многу малку пациенти со болести на тироидната жлезда, смета првиот човек на одделот за ендокринологија на градската болница Татјана Новак. Ние нудиме список на дозволени и забранети производи за пациенти со дијабетес. Треба да се запомни дека треба да јадат најмалку 4-6 пати на ден, и да јадат овошје и зеленчук секој ден.
Со дијабетес, дозволено е:
- јачмен, леќата, бисер јачмен, просо и овесна каша,
- супи од зеленчук на слабо суво месо, риба и печурки, со тестенини, мешункаст супа со компири и дозволени житни култури, бурс, супа од зелка, супа од цвекло, месо и зеленчук окрошка,
- посно месо (говедско, телешко, јагнешко, зајакот). Beеле од говедско месо, посно шунка, докторски, дијабетични, колбаси од говедско месо.Варено пилешко задушено и пржено по вриење, пилешко пилешко. Пред да готвите, отсечете ги маснотиите од месо и кожата од пилешко!
- зовриена и повремено - пржена риба со малку маснотии, железена риба и морска храна,
- млеко, јогурт, урда до 4% маснотии, домашно сирење 4% маснотии, кефир, ферментирано печено млеко до 1% маснотија,
- главно 'ржан леб или леб од трици, крекери,
- домати, краставици, зелка, тиквички, модар патлиџан, ротквица, незасладени јаболка и сливи,
- печурки, мешунки, зеленило, бобинки,
- сок од домат или морков, чај, кафе, какао со млеко без шеќер, супа од шипинка, минерална вода без гас,
- во ограничени количини може да имате овошје, освен банани и грозје, варен ориз, варен „во торба“ и пржени јајца - до две парчиња на ден, лекарска колбас, компири, пченка, моркови, цвекло, зелен грашок, агруми, бели сирења, павлака, итн. јогурти, мармалад, сладолед од млеко.
- путер и производи од слатко брашно,
- масни супа, супа од житни млеко,
- слатко урда, жолти сирења, крем, мајонез, кечап, сенф, семе, ореви, путер и растително масло,
- масно месо, масна шунка, пушена колбас, сало, конзервирана храна, масна или солена риба, кавијар,
- гриз, тестенини,
- кисела и солена зеленчук,
- банани, грозје, дињи, праски, кајсии, мед, џем, чоколадо, алва, marshmallows, сладолед,
- сокови и газирана вода со помош на шеќерен сируп, сладок квас, алкохол.
Јас за. Роман Пелех, раководител на одделот за хирургија во градската болница, објаснува дека на постоперативните пациенти им треба само лесна храна (црешите и пченката не се вклучени во оваа категорија), која треба да се конзумира малку по малку. Понекогаш таквите пациенти можат да пијат само вода три до четири дена. Со желудечно крварење, можете да користите ладно пире од компири и рендан "Херкулес" во многу мали порции, шест до седум пати на ден. Исхраната треба да се прошири постепено и само со дозвола од докторот.
На пациентите во хируршкото одделение им е дозволено:
- пире од компири на вода, течен „Херкулес“, супи, житарки,
- крекери, колачиња за бисквити,
- супа со малку маснотии, месо со малку маснотии,
- чоколадо, агруми - се опоравува,
- чај, компот од суво овошје, мртва вода.
- печено, пушено, масно, како и кафе,
- во првата недела не можете да јадете сурово овошје и зеленчук, варено во мали количини,
- сурови јајца и леб не се препорачуваат.
Како што објасни директорот на КП „ТМО“ Детска болница и породилна болница ”Ирина Котlyар, на крајот на зимата и пролетта, жените во трудот треба да земаат витамини А, Б, Ц и Д. Остатокот од годината, се разбира, подобро е да се даде приоритет на овошјето и зеленчукот.
во текот на првите три дена по породувањето: млечни супи, житарки, меко варени јајца, колачиња, желе и по овој период - месо, риба, јајца, млечни производи, зеленчук, овошје, овошни сокови.
- алкохол
- масно месо, грашок, леќа,
- ореви, агруми, чоколадо, кои можат да предизвикаат алергии,
- зачинети зачини, кромид, лук и рен не се препорачуваат. Тие го расипуваат вкусот на мајчиното млеко.
Гастроентерологија
Раководителот на гастроентеролошкото одделение на градската болница, ubубов Степаненко, објаснува дека диетата мора да се набудува за патологии на гастроинтестиналниот тракт за време на периодот на егзацербација на болеста, додека храната треба да се зема во мали делови.
Откако ќе се стабилизира состојбата, по препорака на лекар, можете да преминете на општа исхрана.
Со пептичен улкус на желудникот и дуоденумот и гастритис, дозволено е следново:
- вчерашниот пченица леб, суви колачиња,
- супи од пире од зеленчук или добро зготвени житни култури,
- месо со малку маснотии (телешко, говедско, пилешко, мисирка) - варено или бари на пареа, риба со малку маснотии, омлети со пареа,
- каша од гриз и леќата, овесна каша, ориз,
- варени компири, моркови, цвекло, карфиол, печени јаболка, банани,
- млеко, павлака, пире од свежо не кисело сирење, не-кисело кефир, кисело млеко,
- павлака - во мали количини,
- слаб чај, чај со млеко, компоти и желе од не-кисели бобинки и овошје.
- свеж и 'ржан леб, тесто и производи од тесто од лисја,
- супа од месо и риба,
- масно месо (патка, гуска), конзервирана храна, пушено,
- мрсна и солена риба, пржени или тврдо варени јајца,
- зачинети и солени сирења,
- просо, бисер јачмен, каша од јачмен, мешунки,
- бела зелка, кромид, краставици, домати, кисела и кисела зеленчук,
- газирани пијалоци, квас, црно кафе, силен чај, сокови од цитрус, алкохол.
За болести на панкреасот е дозволено:
- вчерашниот леб од пченица, крекери со пченица, слатки колачиња за бисквити,
- зеленчук, вегетаријанска супи, мукозни мембрани од овес, бисер од јачмен, ориз, гриз, како и крем супа од варено посно месо, пире од супи со компири и моркови, вегетаријанска бурс,
- пире или мелено немасно месо без масно месо (говедско, телешко, зајачко, пилешко) - варено или бари на пареа,
- зовриена риба со малку маснотии (зендер, треска, перка, штука, сребро ѓубре),
- леќата, овес, гриз, оризова каша - пире, полу-вискозен, варен на вода или на половина со млеко со малку маснотии,
- пареа омлет од протеини од 1-2 јајца на ден, не-обезмастено млеко во садови, свежо кисело урда, малку масно ситно сирење, јогурт со малку маснотии
- во ограничени количини - свеж кефир (ако добро се толерира), мед, црна рибизла,
- компири, моркови, тиквички, карфиол - варено, пире или печено,
- јаболка, не басени, банани, јагоди,
- пире од компоти и желе, слаб, малку сладок чај, банана, јагода, сокови од морков, минерална вода Борјоми, Полјана Квасова, Свалјава.
- свеж и 'ржан леб, колачи, пржени и свежи печени пити, палачинки, кнедли, пица,
- супи на месо и риба супа, на супа од печурки, okroshka, млечни супи, супа од зелка, borscht, супа од цвекло,
- пржено, задушено и пушено масно месо (јагнешко, свинско, гуска, патка, црниот дроб, бубрезите), колбаси, конзервирана храна, сало,
- масна, пржена, задушена, пушена, печена, солена, конзервирана риба, кавијар, морска храна,
- кревка просо, бисер од јачмен и каша од јачмен, тестенини, мешунки,
- пржени и тврдо варени јајца, млечни производи со малку маснотии, павлака, сладолед, кисела павлака, мајонез, масно и кисело урда, масно и солено сирење,
- бела зелка, модар патлиџан, ротквица, лук, кромид, мешунки, краставици, домати, печурки, топли и слатки пиперки,
- агруми, калинки, кисела јаболка, грозје, датуми, смокви, чоколадо, џем,
- силен чај, кафе, алкохол.
Со запек е дозволено:
- супи од зеленчук на супа од месо или риба,
- варено зајак, телешко месо, говедско месо, свинско месо, живина, ќофтиња и ќофтиња, риби,
- не зготвени варени јајца, омлет, млеко, павлака, јогурт, сирење, кефир, кисело млеко,
- сурови и зовриени репка, моркови, карфиол, тиквички, свежо и суво овошје, особено дињи, сливи, сливи, смокви, кајсии, суви кајсии,
- лабава леќата, пченица и бисер каша од јачмен,
- леб од 'рж или трици, суви јадења колачиња и тестенини во ограничени количини,
- слаб чај, супа од дива роза, сокови од зеленчук и овошје, минерална вода.
- пушеле колбас, конзервирана храна, масни рибини сорти, како и пржена и пушена риба, пржени и стрмни варени јајца,
- ротквица, печурки, дуња, кифла, тесто со крем,
- во ограничени количини - гриз и оризова каша,
- силен чај, какао, желе, алкохол.
Со дијареја е дозволено:
- мелен: варено телешко месо, говедско месо, пилешко, мисирка, зајак и варена риба со малку маснотии,
- месо, риба, диета супи со лушпи од ориз и овесна каша,
- мукозна, полу-вискозна леќата, овес и оризова каша,
- непечени варени јајца, омлет со пареа,
- не-свежо варено сирење, јогурт, кефир,
- вчерашниот бел пченица и сивиот леб, непрофитабилните сорти на пекарски производи и колачи, бели крекери,
- варен и печен зеленчук, зеленчук и овошни пиреа,
- чај, топли свежо исцедени сокови, половина разредена со вода, супа од шипинка.
- масни месо, пушена колбас, масна риба, пржена и пушена риба, конзервирана храна,
- пржени и тврдо варени јајца,
- кисела, зелка, со ,анка, бор,
- просо, бисер јачмен, каша од јачмен и каша од мешунки,
- кисело сирење, масна павлака, сладолед,
- Свеж зеленчук и овошје
- тесто, тесто со крем,
- ладни и газирани пијалоци, концентрирани сокови, силно кафе, алкохол.