Мени за дете со дијабетес тип 1
Денес сакам да зборувам за мени со примероци за 2-годишно дете со дијабетес тип 1. При составување мени, препорачливо е да изберете храна со низок гликемиски индекс, но за дете ова правило не е секогаш изводливо. Кога ендокринолог за прв пат советуваше јадење храна со низок гликемиски индекс за подобра контрола на шеќерот, веднаш отидов на Интернет и најдов таков производ - јачмен од бисер. Јас го готвев цела ноќ, а наутро се покажа дека можете да го дадете само на деца од 3 години, бидејќи дигестивниот систем на малите деца тешко може да се справи со тоа.
Исхраната за дијабетес тип 1 за деца треба да биде униформа. Најдоброто се смета за фракционо 6 оброци на ден, во кое детето јаде на секои три часа. Според табелата подолу (ни беше дадена во болницата), приближниот дневен услов за XE за дете 1-3 е 10-12 XE. Што е XE може да се најде тука.
Имаме главни оброци - појадок, ручек, вечера и мали закуски. Воопшто нема грицкање, бидејќи сè уште сме на артрапид, а со тоа мора да имаме и закуска за да не фатиме колк. Значи, што даваме за дете 2,5 години со дијабетес.
Мени со примероци за дете со дијабетес
| 08:00 појадок Овесна каша на вода - 160 грама | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 13:00 ручек Леб - 25 грама | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15:00 Попладне закуска Урда 5% - 50 грама Јаболко - 50 грама | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 18:00 вечера Леќата - 100 грама За вечера, често имаме леќата, или нешто зеленчук, велат чорба од зеленчук, но најчесто тоа е леќата. Иако, веројатно, таа веќе беше многу уморна од тоа. Износот варира од 50 до 100 грама, приближно 2 XE. И ние даваме варено месо, пилешко или риба. Колку обично не тежиме, веројатно е погрешно, но бидејќи не сметаме XE во ова, даваме со око колку да јадеме. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 21:00 часот втора вечера Кефир - 200 грама | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Шеќер | 2 лажиче., 2 парчиња, 10 г. |
| Мед, џем | 1 лажица масло л., 2 лажиче., 15 г. |
| Фруктоза, сорбитол | 1 лажица масло л., 12 г. |
| Млеко, кефир, јогурт, јогурт, крем, сурутка | 1 чаша, 250 мл |
| Млечен прав | 30 г. |
| Концентрирано млеко без шеќер | 110 мл |
| Сладок урда | 100 г. |
| Сирники | 1 медиум, 85 g |
| Сладолед | 65 г. |
| Сурово тесто: супа / квасец | 35 g / 25 g |
| Секое суво житни култури или тестенини | 1,5 суп.л-патки. л., 20 г. |
| Ridgeитарска каша | 2 лажици л., 50гр |
| Варени тестенини | 3,5 лажици л., 60 г. |
| Фритри, палачинки и друго тесто | 50 г. |
| Кнедли | 15 г. |
| Кнедли | 2 парчиња |
| Кнедли | 4 парчиња |
| Ситно брашно, скроб | 1 лажица масло л., 15 г. |
| Интегрално брашно | 2 лажици л., 20 г. |
| Пченица од пченица 12 суп.л-патки. лажици со врвни 50 гр | 12 суп.л-патки. л со врвот, 50 гр |
| Пуканки | 10 лажици л., 15 г. |
| Котел, колбаси или варена колбас | 1 ЕЕЗ, 160 г. |
| Бел леб, какви било ролни | 1 парче, 20 г. |
| Црн ржан леб | 1 парче, 25 г. |
| Диета леб | 2 парчиња, 25 г. |
| Руски, сушари, стапчиња за леб, лебници, крекери | 15 г. |
| Грашок (свеж и конзервиран) | 4 лажици л со слајд, 110 гр |
| Грав, грав | 7-8 чл. л., 170 г. |
| Пченка | 3 лажици л со слајд, 70 g или ½ уво |
| Компир | 1 медиум, 65 г. |
| Пире од компири на вода, пржени компири | 2 лажици л., 80 г. |
| Помфрит | 2-3 лажици. л., 12 парчиња., 35 г. |
| Чипчиња од компири | 25 г. |
| Палачинки од компири | 60 г. |
| Мусли, пченкасти и оризови снегулки (подготвен појадок) | 4 лажици л., 15 г. |
| Цвекло | 110 г. |
| Бриселско зелје и црвена зелка, зелена салата, црвени пиперки, домати, суровини моркови, рутагага, целер, тиквички, краставици, магдонос, копар и кромид, ротквица, ротквица, караница, репка, спанаќ, печурки | 200 г. |
| Варени моркови | 150-200 г. |
| Кајсија | 2-3 средни, 120 гр |
| Дуња | 1 голема, 140 г. |
| Ананас (со кора) | 1 големо парче, 90 гр |
| Портокал (со / без кора) | 1 медиум, 180/130 г. |
| Лубеница (со кора) | 250 г. |
| Банана (со / без кора) | 1/2 парчиња. Сре вредности 90/60 g |
| Lingonberry | 7 суп.л-патки. л., 140 г. |
| Цреша (со јами) | 12 парчиња., 110 гр |
| Грозје | 10 парчиња Сре, 70–80 г. |
| Круша | 1 мала, 90 г. |
| Калинка | 1 пар големи, 200 гр |
| Грејпфрут (со / без кора) | 1/2 пар., 200/130 г. |
| Излупете диња | 130 г. |
| Капина | 9 суп.л-патки. л., 170 г. |
| Дива јагода | 8 суп.л-патки. л., 170 г. |
| Киви | 1 пар., 120 g |
| Јагоди | 10 средни, 160 гр |
| Брусница | 120 г. |
| Цариградско грозде | 20 парчиња., 140 гр |
| Лимон | 150 г. |
| Малина | 12 суп.л-патки. л., 200 гр |
| Мандарини (со / без кора) | 2-3 парчиња. Сре, 1 голема, 160/120 г. |
| Нектарин (со коска / без коска) | 1 пар просечно, 100/120 g |
| Праска (со камен / без камен) | 1 пар просек, 140/130 g |
| Сливи | 80 г. |
| Црна рибизла | 8 суп.л-патки. л., 150 |
| Црвена рибизла | 6 суп.л-патки. л., 120 г. |
| Бела рибизла | 7 суп.л-патки. л., 130 г. |
| Persimmon | 1 пар., 70 г. |
| Слатка цреша (со јами) | 10 парчиња., 100 гр |
| Боровинки, боровинки | 8 суп.л-патки. л., 170 г. |
| Шипинка (овошје) | 60 г. |
| Јаболко | 1 пар., 100 г. |
| Сушено овошје | 20 г. |
| Грозје, слива, јаболка, црвена рибизла | 80 мл |
| Цреша, портокал, грејпфрут, капина, мандарински | 125 мл |
| Јагода | 160 мл |
| Малина | 190 мл |
| Томато | 375 мл |
| Сок од цвекло и морков | 250 мл |
| Кикиритки со кора | 45 парчиња., 85 g |
| Лешници и ореви | 90 г. |
| Бадеми, бор ореви, ф'стаци | 60 г. |
| Ореви од кашу | 40 г. |
| Семе од сончоглед | 50 г. |
Месото, рибата, павлаката, незасладеното сирење и урдата според XE не се сметаат.
Проценета пресметка на XE за детето:
| 1-3 години | 4-10 години | 11-18 години | ||
| М. | Д | |||
| Појадок | 2 | 3 | 4–5 | 3–4 |
| Втор појадок | 1–1,5 | 2 | 2 | 2 |
| Ручек | 2 | 3–4 | 5 | 4 |
| Висок чај | 1 | 1-2 | 2 | 2 |
| Вечера | 1,5–2 | 2–3 | 4–5 | 3–4 |
| 2. вечера | 1,5 | 2 | 2 | 2 |
Фактори кои влијаат на распаѓањето на шеќерот
- Едноставните јаглени хидрати (шеќер, чоколадо, слатки, џем, мармалад и компот, мед, слатко овошје) се распаѓа многу побрзо од сложените јаглехидрати (скроб, мешунки, зрна, компири, пченка, тестенини), нивното распаѓање започнува веднаш кога ќе влезе во усната шуплина.
- Студената храна се апсорбира побавно.
- Полека се апсорбира јаглехидрати од храна што содржи маснотии, храна со растителни влакна.
- Вежбањето го намалува и шеќерот во крвта. Затоа, треба да земете дополнителна количина на храна 30 минути пред вежбање, да земате закуски за време на подолг напор. За приближно 30 минути интензивна физичка активност, треба да се преземат дополнителни 15 гр јаглени хидрати.
Ако има промени во црниот дроб на бебето (масна инфилтрација)
Промените во црниот дроб кај дијабетес мелитус не се редок проблем, ако не се борите против тоа, на крајот може да предизвика дијабетична кома. За борба против инфилтрацијата на маснотии, треба да се следат следниве правила:
- Намалете го внесот на маснотии за една четвртина од физиолошката старосна норма. Оваа количина ќе биде доволна за имунолошкиот систем, внес на витамини растворливи во масти и здрави масти.
- Мастите од зеленчук треба да бидат 5-25% од вкупната маст. Користете главно путер и растително масло.
- Треба да јадете храна која помага во отстранување на маснотиите од црниот дроб: урда, треска, производи од овес и житарки, овчо со малку маснотии.
- Со изразени промени во црниот дроб, мастите се исклучени од храна за 85-90%. Останатите 10-15% потекнува од маснотии што се наоѓаат во млекото и месото. Маслото може да се користи само за готвење пржена храна. Но, витамини растворливи во маснотии ќе треба дополнително да се земаат во форма на витамински препарати.
- Како засладувач, медот е дозволен и препорачан.
Хипогликемија
Хипогликемијата е состојба кога нивото на шеќер во крвта е под дозволената норма. Кај дијабетес мелитус, тенденција за хипогликемија постои дури и кај деца кои ја следат правилната исхрана и дозата на инсулин. За човечкото тело, намалувањето на шеќерот во крвта е многу поопасно од зголемувањето на него, затоа што со недостаток на гликоза, мозокот пред сè страда, може да се појават многу сериозни проблеми кои се неповратни. За да се избегнат непријатни последици, детето треба секогаш да има неколку парчиња шеќер, бонбони. Исто така, прва помош може да биде чаша слатка желе, чај, колачиња (5 парчиња), бел леб (1-2 парчиња). Откако ќе се подобри, треба да му дадете на вашето дете гриз или пире од компири. Сладоледот не е погоден за прва помош при хипогликемија, иако содржи шеќер, неговата апсорпција е забавена поради содржината на маснотии и ниската температура на производот.
Како може да се замени шеќерот?

Тешко е децата да се откажат од слатки. За да не го измачувате детето, понудете му наместо шеќер безбеден аналог - засладувач.
Децата реагираат многу тешко на недостаток на слатки, па затоа употребата на производи за замена на шеќер е неизбежна.
Ксилитол и сорбитол. Се апсорбира во цревата многу побавно од гликозата. Поради непријатниот специфичен вкус, децата веројатно ќе ги одбијат. Тие имаат негативен ефект врз гастроинтестиналниот тракт на детето, имаат лаксативно дејство, од тие причини, овие засладувачи не се препорачуваат за деца, само дозволено е да се нудат само мали количини на адолесценти (до 20 g).
Фруктоза. Помалку глукоза и сахароза влијаат на нивото на гликоза во крвта, не е потребен инсулин, нема негативен ефект врз организмот. Тоа е природен овошен шеќер. Може да се купи во продавницата. Фруктозата се наоѓа во сите бобинки и овошја со сладок вкус. Во медот, фруктозата со шеќерот се наоѓа во приближно еднакви пропорции.
Така што децата немаат желба да јадат слатки тајно од нивните родители, да подготват џем, компоти, колачи, кремови и други слатки со помош на засладувачи и да ги занесете вашите деца со нив.
Дијабетес мелитус кај дете до една година
Децата под една година, и покрај присуството на дијабетес мелитус, треба да се дојат подолго, само мајчиното млеко е во состојба да го обезбеди целото тело со потребните хранливи материи.
Ако поради некоја причина доењето не е можно, тогаш треба да изберете специјална мешавина со помала содржина на шеќер. Оброците треба да се прават точно во препорачливо време во интервали од 3 часа помеѓу храната. Комплементарната храна се воведува според прифатените стандарди на возраст од 6 месеци, препорачливо е да ја започнете со сокови од зеленчук и пире од компири, и на крај, да понудите житарки.
Дијабетес мелитус кај дебели деца
Децата кои се дебели треба да ја нормализираат телесната тежина. Тие треба да бидат построго ограничени во мастите и јаглехидратите, за таа цел следниве производи се предмет на целосно исклучување од менито:
- шеќер
- слатки
- Кондиторски производи
- леб од пченично брашно,
- тестенини
- гриз.
Храна надвор и посебни прилики
Што се однесува до забави, кафулиња и ресторани за деца, родителите не треба да се грижат, препорачливо е само однапред да го дознаете менито и да ја пресметате количината на јаглехидрати за правилна пресметка на дозата на инсулин, додека треба да се земат предвид игрите на отворено, бидејќи физичката активност неутрализира одредена количина храна.
Ручек на училиште. Овде, родителите треба исто така да се грижат однапред и да го дознаат менито за наредната недела, а потоа со помош на наставникот во часот да контролираат колку јаде детето на училиште.
Малите деца многу често одбиваат да јадат, имаат слаб апетит. Во такви случаи, многу е погодно да се користи ултра кратко дејство инсулин, кој може да се администрира веднаш после оброкот, сметајќи на навистина изеден волумен на храна.
Дијабетесот е подмолно заболување кое примарно влијае на очите и бубрезите. Но, ако строго се придржувате до диетата, правилно пресметајте ја дозата на инсулин, тогаш со оваа болест можете да живеете долг, среќен и убав живот.
- Важноста на правилната исхрана за ефикасен третман
- Карактеристики и видови на задушувачи
- Упатства за диети за дијабетес тип 1
- Мени за диети за оваа недела
- Придобивки од диета со малку јаглерод
- Вкусни рецепти за дијабетичари
- Омилена храна
Дијабетесот тип 1 е предизвикан од дефект на панкреасот. Оштетените клетки не можат да му обезбедат на телото инсулин, така што пациентот треба да го внесе дополнително. Главната работа со овој вид на болест е правилно да се пресмета стапката на лекот. Ако го направите правилно, тогаш нема потреба да се придржувате до строги правила во храната. Доволно е дијабетичарите да јадат рационално, како обични луѓе кои го следат нивното здравје и фигура.
Важноста на правилната исхрана за ефикасен третман
Така, со дијабетес тип 1, практично нема сериозни кулинарски ограничувања. Единствената строга контраиндикација - ова се производи што содржат многу шеќер: мед, слатки, слатки, слатко овошје, мафини, итн. Исто така, кога составувате диета, треба да земете предвид физичка активност и присуство на други болести. Ова треба да се земе предвид при пресметување на дневното мени.
Зошто е ова толку важно?
Дијабетичарите треба да земаат одредена количина на инсулин пред секој оброк за да ги одржат будни и здрави. Недостаток или предозирање може да предизвика нагло влошување на благосостојбата и да предизвика компликации.
Дневната исхрана треба да вклучува 50-60% јаглени хидрати и околу 20-25% масти и протеини. Лекарите често советуваат да избегнуваат масти, зачинета храна и пржена храна. Овие се вредни препораки за оние пациенти кои, покрај дијабетес, имаат нарушена дигестивна функција. Неодамнешните студии покажуваат дека мастите и зачините немаат никаков ефект врз гликемиските флуктуации. Но, со употреба на јаглени хидрати, треба да бидете внимателни.
Тие се разликуваат во стапката на асимилација од страна на телото. Таканаречените "бавни" јаглени хидрати се апсорбираат во рок од 40-60 минути и не предизвикуваат остри скокови во индексите на шеќер. Тие се наоѓаат во скроб, пектин и растителни влакна и се дел од овошје и зеленчук.
Едноставни, јаглехидрати со брзо варење се обработуваат за 5-25 минути и придонесуваат за брзо зголемување на нивото на гликоза. Тие се наоѓаат во овошје, мед, шеќер, меласа, пиво и други алкохолни пијалоци, како и во сите слатки јадења.
За правилен избор на дозата на инсулин, треба да го испланирате менито во таканаречените единици за леб (XE). 1 единица е 10-12 g јаглени хидрати. Само толку многу од нив во леб дебелина од 1 см. Во исто време, се препорачува да се земе не повеќе од 7-8 XE.
Прашањето е: колку XE содржи дијабетски слатки и колку може да се конзумираат?
Карактеристики и видови на засладувачи
Тие се поделени на ниски и високи калории. Вториот во калориите е скоро еднаков на обичниот шеќер, но после нив гликемијата не расте толку многу. Сепак, двата вида не можат да се користат неконтролирано. Постојат норми, чие почитување гарантира нормална состојба.
Ние ви нудиме да се запознаете со списокот на засладувачи. Максималната доза на супстанцијата на 1 кг телесна тежина е наведена во загради:
- сахарин (5 мг)
- аспартам (40 мг)
- цикламат (7 мг)
- ацесулфам К (15 мг)
- сукралоза (15 мг)
Распространети сега слатки од стевија. Станува збор за природен засладувач со ниска содржина на калории, што е вистинско откритие за дијабетичарите кои имаат сладок заб.
Со квалитетна компензација на дијабетес, можете да консумирате до 50 гр шеќер на ден. Ова совршено мотивира повнимателно да ги земете предвид дозите на XE и инсулин и го олеснува психолошкиот стрес.
Како да се биде ако навистина сакате „вистински“ слатки?
- Консумирајте ги разладено
- Предност се дава на деликатесите, кои исто така содржат протеини, растителни влакна, маснотии и полека сварливи јаглехидрати, на пример, овошје, бобинки, ролни, сладолед, крем од протеини.
- Јадете слатки после јадење, а не на празен стомак
Упатства за диети за дијабетес тип 1
Веднаш го забележуваме тоа фреквенцијата на исхраната и бројот на XE треба да се договорат со докторотом Распоредот зависи од видот на користениот инсулин, времето на администрација.
Ограничете ја пржената, зачинета, масна храна и зачини во исхраната за проблеми со бубрезите, црниот дроб и другите органи за варење.
Постојат правила за да се чувствувате добро:
- земете со храна не повеќе од 7-8 XE. Инаку, можно е зголемување на гликемијата и потребно е зголемување на нормата на инсулин. Една доза на оваа дрога не треба да биде повеќе од 14 единици.
- испланирајте го менито внимателно, бидејќи инсулинот се администрира пред јадење
- дистрибуирајте XE на три оброци и две мали закуски. Закуските се по избор, тие зависат од режимот на секоја личност
- внесете грицки и ручек во режимот ако постои опасност од хипогликемија неколку часа по јадење
Со пет оброци на ден, XE може да се дистрибуира на овој начин:
појадок - 6
втор појадок - 2
ручек - 6
попладневен чај-2,5
вечера - 5
Мени за диети за оваа недела
Понеделник
Појадок. Било каша, со исклучок на гриз или ориз во волумен од 200 гр., Околу 40 гр. тврдо сирење 17%, парче леб - 25 гр. и чај без шеќер. Не можете да се одречете од себе чаша утринско кафе, но исто така и без шеќер.
2 Појадок. 1-2 парчиња. колачиња со бисквити или леб, чаша не сладок чај и 1 јаболко.
Ручек Салата од свеж зеленчук во износ од 100 гр., Чинија со борс, 1-2 парен котлети и малку задушена зелка, парче леб.
Попладневна ужина. Не повеќе од 100 гр. кашкавал со малку маснотии, иста количина овошен желе, кој треба да се подготви со употреба на засладувачи и чаша супа од розави колковите.
1 вечера. Малку зовриена салата од месо и зеленчук (100гл секоја)
2 вечера. Чаша кефир со најмал процент на содржина на маснотии.
Потрошени вкупни калории Не повеќе од 1400 kcal
Вторник
Појадок. Омлет, кој се состои од 2 протеини и жолчка, парче варено телешко месо (50гр.) И 1 среден домат и чаша чај без шеќер.
2 Појадок. Бифидогурт и 2 парчиња. бисквити или ролни од леб.
Ручек Супа од печурки со салата од зеленчук и пилешки гради и парче печена тиква, парче леб.
Попладневна ужина. Течен јогурт и половина грејпфрут.
1 вечера. 200 гр задушени зелка и зовриена риба со лажица 10% павлака, чај без шеќер.
2 вечера. Малку помалку од чаша кефир со средно печено јаболко.
Потрошени вкупно калории 1300 kcal
Среда
Појадок. 2 ролни зелка со варено месо, парче леб со лажица павлака (не повеќе од 10%), чај или кафе без шеќер.
2 Појадок. 3-4 крекери без шеќер и чаша компот без шеќер.
Ручек А чинија со вегетаријанска супа со зеленчук салата, 100g. риба и колку варени тестенини.
Попладневна ужина. Чаша овошен чај и 1 портокал со средна големина.
1 вечера. 1 порција компир со урда, 5 супени лажици свежи бобинки и лажица 10% павлака. Од течноста - супа од шипинка (250 гр.)
2 вечера. Скенирање на посно кефир
Потрошени потрошени калории Не ја надминувајте нормата од 1300 kcal
Четврток
Појадок. Пилешко јајце и чинија каша (не ориз и не гриз), 40 гр. цврсто 17% сирење и чаша чај или кафе (неопходно без шеќер).
2 Појадок. Малку повеќе од половина чаша урда со малку маснотии, половина круша или киви, чаша незасладен чај.
Ручек А чинија марината и 100 гр. чорба, како многу задушени тиквички, парче леб.
Попладневна ужина. Чаша чај без шеќер со 2-3 незасладени колачиња.
1 вечера. 100 гр. пилешко и 200гр. жица грав со чаша незасладен чај.
2 вечера. Чаша 1% кефир и јаболко со средна големина.
Потрошени вкупни калории Помалку од 1.400 kcal
Петок
Појадок. Чаша бифидогугурт и 150 гр. урда без маснотии.
2 Појадок. Сендвич со 17% тврдо парче сирење и чаша незасладен чај.
Ручек Печени или варени компири со салата од зеленчук (1: 2), 100гр. варено пилешко или риба и половина чаша свежи бобинки.
Попладневна ужина. Парче печена тиква, 10 гр. сушење афион плус чаша незасладена компот или лушпа од сушено овошје.
1 вечера. А чинија со зеленчук салата со многу билки, 1-2 котлети со месо за двојка.
2 вечера. Чаша кефир без маснотии.
Вкупниот број на потрошени калории максимум 1300 kcal
Сабота
Појадок. Мала парче малку солен лосос, варено јајце, парче леб и свеж краставица. Од течност - чаша чај без шеќер.
2 Појадок. Урда со бобинки (до 300гр.)
Ручек Чаша со борш и 1-2 мрзливи ролни од зелка, парче леб и лажица 10% павлака.
Попладневна ужина. Бифидогурт и 2 колачиња со бисквити.
1 вечера. 100г свеж грашок, варена живина, задушен зеленчук (може модар патлиџан).
2 вечера. Чаша од 1% кефир.
Потрошени вкупно калории 1300 kcal
Недела
Појадок. А чинија со каша од леќата со парче телешко шунка и чаша чај без шеќер.
2 Појадок. 2-3 колачиња кои не содржат шеќер и чаша супа од колковите од роза, просечно јаболко или портокалово.
Ручек Boолчка од печурки со две лажици 10% павлака, 2 парни котлети од телешко месо, 100гр. задушен зеленчук и парче леб.
Попладневна ужина. 200гр. урда со малку маснотии со сливи
1 вечера. 3 парчиња печена риба, 100 гр. салата (можно од спанаќ), 150гр задушени тиквички.
2 вечера. Половина чаша јогурт.
Потрошени вкупно калории 1180 kcal
Придобивки од диета со малку јаглерод
Научните студии покажаа дека строгите ограничувања во исхраната што официјалната медицина ги воведе пред неколку години не носат резултати, па дури можат да направат штета. Оваа болест не ви дозволува да контролирате гликоза во крвта без инсулин, а специјална диета нема да помогне да се лекува. Затоа, за подобрување на благосостојбата и спречување на компликации треба да изберете диета со ниски карбонибогата со протеини и здрави масти.
Кои се неговите предности?
- внесот на јаглени хидрати на ден не надминува 30 g, затоа, не е потребен многу инсулин
- гликемијата е стабилна, бидејќи јаглехидратите со бавно варење и мали делови од лековите не предизвикуваат „скок“ на шеќерот
- стабилноста на гликозата во крвта се спротивставува на компликациите
- холестеролот се нормализира
- диетата е што е можно поблиска до исхраната на здрава личност, што му овозможува на пациентот да го намали стресот
Главниот принцип на таквата исхрана: ограничување на „брзите“ шеќери. Другите производи можат да се јадат без ограничувања!
Руска салата
200-300 гр филе од бела риба, 300-340 гр компири, 200-250 гр цвекло, 100 гр моркови, 200 гр краставици, растително масло, сол, зачини. Ставете ја рибата во солена вода и се вари со зачини. Потоа отстранете од вода и оставете да се излади. Исечете ги на мали парчиња. Се вари зеленчук, кора, се сече на мали коцки или коцки. Измешајте ги сите компоненти на садот, додадете сол, зачини, сезона со масло.
Витаминска салата
200 гр кромид, 350-450 гр незасладени јаболка, 100 гр слатка пиперка, 350 гр свежи краставици, 1 лажиче. сушено нане, маслиново масло, 300 гр домати, 1 лажица масло. л сок од лимон, сол. Излупете го кромидот и јаболката, исечете ги на коцки со средна големина. Истурете ги доматите со врела вода, натопете во ладна вода и излупете ги и исечете ги на парчиња. Мелете пиперка и краставици. Измешајте сè, истурете малку шлаг мешавина од сок од лимон и масло, сол, посипете со сушено нане.
Супа од италијански домати
300 гр грав, 200 гр моркови, 2 стебла целер, 150-200 гр кромид, 3 чешниња лук, 200 гр тиквички, 500 гр домати, 5-6 лажици. л сончогледово масло, ловоров лист, босилек, оригано, сол и бибер. Потопете го гравот така што ќе отече и зоврие, не доведувајќи го до целосна подготвеност. Зеленчук - лук, половина морков, 1 дршка целер, кромид - исечете ја и варете ја супата од нив. Додадете сол и зачини. Излупете ги доматите. Топлина масло во тенџере, испржете го преостанатиот исецкан кромид, лук, а подоцна додадете парчиња домати. Кога зеленчукот ќе се задуши, додадете 300 мл супа, исечете ги на кругови тиквички, целер и останатите моркови. Кога зеленчукот е скоро подготвен, додадете грав и варете уште 20 минути. Служете со свежи билки.
Супа од тестенини со мисирка
500 гр мисирка, 100 гр кромид, 2 лажици. л путер, 100 гр моркови, 150-200 гр тестенини, 300-400 гр компири, бибер, сол по вкус. Исплакнете го месото од мисирка, исушете го и исечете го на мали парчиња. Ставете го месото во тава, истурете во ладна вода и ставете го на оган. Гответе додека не се зготви мисирка. Отстранете ја пената редовно. По 20 минути, истурете ја првата супа и соберете нова вода. Продолжете со готвење месо, сол на крајот на готвењето. Процедете ја подготвената супа и повторно ставете ја на оган, зовријте, додадете кромид, тестенини, моркови и варете додека не се тендер. Фрлете го месото од мисирка во супата, оставете го да зоврие. Готовата супа украсете ја со магдонос или копар.
Пилешки нозе задушени со моркови и кромид
4 пилешки нозе, 300 гр моркови, 200 гр кромид, 250 ml крем (до 15%), црн пипер, растително масло, каранфилче, сол. Исечете ги нозете на парчиња, пржете во врело масло до златно кафеава боја. Излупете го кромидот, ситно исецкајте. Решетки или ситно исецкајте ги морковите на половина кругови. Додадете зеленчук, зачини во месо, сол, бибер.Истурете ја ногата со крем и потопете околу 20 минути под капакот. Послужете со зовриена леќата.
Диета чоколадо
200 гр путер, 2-3 лажици. л какао, засладувач по ваш вкус. Топете го путерот во тенџере, истурете какао и варете, мешајќи, додека масата не стане мазна и хомогена. Истурете замена на шеќер во чоколадо, измешајте. Наредете ја смесата во садови и ставете ја во замрзнувачот. Ако сакате, парчиња сушени јаболка, ореви, семки, нотка пиперка или суво нане може да се додадат во чоколадото.
Омилена храна
Предлагаме да се запознаете со списокот на производи што можете и кои лекарите не препорачуваат јадење. Забележете дека само лекарот што присуствува може да даде точен список со препорачани јадења.
Можете да вклучите во менито:
- Печурки, супи од зеленчук, омразени супи, okroshka, ладно
- Посно месо
- Леб и од пченично и 'рж брашно, со трици
- Варена или печена риба
- Млечни и млечни производи
- Речиси сите житни култури, освен ориз, гриз и пченка
- Зеленчукот може да се јаде варен, суров или печен. Компири - врз основа на вашата стапка на јаглени хидрати
- Незасладени овошја и бобинки, желе, компоти, бонбони, marshmallows, слатки со засладувачи
- Чаеви, вклучувајќи билки, како и лушпи од дива роза, боровинки, диви јагоди, незасладени сокови
Не злоупотребувајте:
- Концентрирани супи
- Масно месо и риба
- Производи за тесто од путер
- Солени и многу масни сирења, слатки урда, крем за маснотии
- Маринади и кисели краставички, слатко овошје, сушено овошје
- Кондиторски производи, газирани пијалоци со шеќер
Одвојте 10-15 минути на ден да размислите преку менито за утре и ви се гарантира добро здравје и виталност!
Правилно организираната диета на деца со дијабетес мелитус тип 1 и тип 2 придонесува за решавање на главната задача на третман - нормализирање на метаболизмот.

Фото: Depositphotos.com Авторски права: Симпсон33.
Главната цел на терапевтска диета е: одржување на постојано ниво на шеќер во крвта без нагли скокови во насока на зголемување или намалување на неговите индикатори и обезбедување на потребните хранливи состојки на организмот според возраста на детето.
Дијабетес тип 1
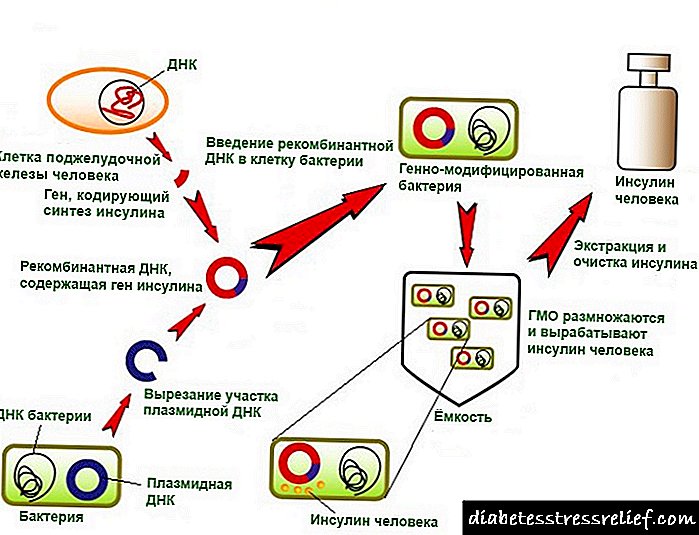
Кај децата, главно учество на болести е дијабетес тип 1. Причината за неговиот развој е поврзана со уништување на клетките на панкреасот, кои се дизајнирани да произведуваат инсулин. Недостатокот на инсулин ја нарушува размената на гликоза, која доаѓа со храна во организмот. Шеќерот во крвната плазма се зголемува, но не може да навлезе во клетките за понатамошна синтеза на енергија.
Провокатори на болеста се:
- наследни фактори
- деструктивниот ефект на голем број на автоимуни заболувања,
- ослабен имунитет.
Кај деца, болеста се открива на било која возраст: поретко - за време на неонаталниот период, почесто - на возраст од 5 до 11 години.
Сепак, единствениот начин да се одржи нормалниот метаболизам на јаглени хидрати е редовната администрација на инсулин.
Појавата на дијабетес тип 2 обично е поврзана со постојани нарушувања во исхраната (вишок јаглени хидрати храна, прејадување) и ниска физичка активност. Како резултат, се појавува дебелина - предвесник на развојот на болеста. Чувствителноста на ткивата на инсулин е нарушена и можноста на телото соодветно да го користи во процесот на дефект на гликоза.
Името на болеста „дијабетес кај постари лица“ ја изгуби својата важност денес, бидејќи типот 2 почна да се дијагностицира почесто кај деца на училишна возраст.
Клинички манифестации
Идентификувањето на болеста во почетните фази овозможува навремено започнување на третман со лекови и диети и спречување на таква опасна компликација како дијабетична кома.
Родителите треба да бидат будни за симптомите кај детето, наречена „класична тријада“:
- постојана жед и големи количини течност пијан на ден,
- чести и обилно мокрење, вклучително и во текот на ноќта,
- зголемен апетит среде ненадејно слабеење.
Појавата на кожни болести со постојан курс, чешање на кожата е можно.
На училишна возраст се забележува слабо учење на академски материјал и намалување на академските перформанси, зголемен замор и периодично чувство на слабост.
Кај новороденчињата со добар апетит, нема зголемување на телесната тежина, а вознемиреноста исчезнува дури после тешкото пиење.
Идентификуваните сигнали за алармот се причина за веднаш да побарате помош од лекар и да прегледате дете.
Принципите на терапевтска исхрана
Третманот на деца со откривање на дијабетес го пропишува ендокринолог. Со време на администрација на инсулин, времето на хранење е строго „врзано“ со препораките за избор на диета за детето.
При составувањето на детското мени, се земаат предвид факторите како што се возраста, стадиумот и фазата на болеста. Оптимално е избран оптималниот однос на мастите, протеините и јаглехидратите (BJU), калориската содржина на производите, се разгледува можноста за нивно заменување со други со еднаков состав.
Родителите треба да пристапат кон непогрешливи правила за исхрана со голема одговорност, строго почитувајќи ги следниве принципи:
- внес на храна во точно регулирани часови (дозволена е грешка од 15-20 минути ако хранењето се префрли на претходно време),
- диетата е 6 оброци на ден, каде 3 основни храна се појавуваат (појадок, ручек, вечера), а останатите 3 се воведуваат дополнително (ужина) во форма на втор појадок, попладневна ужина и доцна вечера,
- внесувањето на калории во текот на денот треба да одговара на 25% за основните приходи (30% е прифатливо за време на ручек) и 5-10% за дополнителни
- односот на маснотии, протеини и јаглени хидрати во дневното мени бара постојаност и е 30: 20: 50%.
За време на закажаните посети на лекар, се прави периодичен преглед на компонентите на терапевтската диета. Корекцијата на менито ви овозможува да му обезбедите на детето потребната количина на хранливи материи кои придонесуваат за нормалните процеси на раст и развој.
Прва година од животот
- Мајчиното млеко како исхрана е најдобрата понуда за болно дете до една година. Неопходно е да се одржи доењето што е можно подолго, до 1,5 години.
- Хранењето на бебето строго на часовникот го елиминира режимот за бесплатно хранење „на барање“.
- Бебињата со вештачко хранење избираат специјална формула за новороденчиња со мала содржина на шеќер.
- Од шестмесечна возраст, се воведува комплементарна храна, почнувајќи со сокови од зеленчук и пире од компири, а само тогаш - каша.
Помлада возраст

Фото: Depositphotos.com Авторски права: Андреј Попов
Болеста кај деца од предучилишна возраст бара од родителите не само правилна подготовка на менито, туку и трпеливост. Лишени од вообичаените деликатеси и јадења, децата можат енергично да го изразат своето незадоволство од промените во исхраната. Извесен негативен момент е воведен и од комплексот „не добар“, карактеристичен за оваа ера.
За успешно лекување на дете, целото семејство ќе мора да се прилагоди на неговиот распоред за јадење: не користете храна забранета со диетата со него, не оставајте ги на достапно место.
Збирот на производи дозволени за деца од предучилишна возраст со дијабетес не се разликува многу од оној за здравите деца.
- Употребата на жолчки од јајце, павлака, тестенини, ориз, компири, гриз, сол е минимизирана.
- Груби житарки во диетата се нудат еднаш дневно (овес, леќата, бисер од јачмен, јачмен).
- Дозволен 'ржан леб, пченица со трици и протеини-пченица.
- Дозволено е ниско-масно месо од зајак, мисирка, телешко месо, јагнешко и посно риба.
- Различни први курсеви се подготвуваат на супа од омразено месо, зеленчук и печурки. Претпочитаат млечни производи со малку маснотии: млеко, урда и сирење.
- Изборот на маснотии е ограничен на зеленчук и путер, а уделот на растителни масти (маслиново, пченка, растително масло) треба да претставува повеќе од 50% од вкупниот број.
Зеленчукот треба да биде приоритет на детското мени, бидејќи влакна во нивниот состав ја забавуваат апсорпцијата на гликозата. Свежи салати, чорби и варени јадења со додавање месо или морска храна се подготвени од:
- зелка
- краставици
- Ерусалим артишок,
- домати
- моркови
- слатка пиперка
- тиквички
- модар патлиџан
- цвекло
- грашок
- тикви
- свежи билки.
Од препорачаните овошја, можете да наведете незасладени сорти на јаболка, круши, сливи, праски. Грејпфрути, портокали и лимони се дозволени од агруми, дозволени се ананаси, киви, папаја од егзотично овошје. Практично нема ограничувања на списокот на бобинки. Во исхраната на детето се неопходни: рибизли, огрозд, малини, капини, диња, калинка.
Слатки со засладувачи ја компензираат забраната за заби на вашите омилени десерти: колачиња, слатки, чоколадо, лимонада. Прехранбената индустрија специјално за дијабетична исхрана ги произведува со ксилитол или сорбитол. Сепак, таквата храна содржи масти и јаглени хидрати, што бара нивно ограничено консумирање на храна. Покрај тоа, во последно време сè почесто во печатот има извештаи за здравствени ризици од замена на шеќер. На оваа сметка, добро е да се консултирате со лекар.
Ученик може објективно да ги процени своите чувства и да научи како да се справи со проблемот самостојно. Родителите мора да ја пријават болеста и нејзините манифестации на наставниците, училишната медицинска сестра и да посветат посебно внимание на менито во училиштето.
На вашето дете ќе му треба разбирање за наставниот кадар. Воведениот инсулин не реагира на внес на храна - постојано го намалува нивото на гликоза во крвта. За да се избегне хипогликемиска состојба, студентот треба да има закуска во одредени часови. Наставниците не треба да приведуваат дете со дијабетес мелитус по часови или да му го одземат времето на одмор.
Од особено значење за болните деца е физичкото образование. Тие не само што го зајакнуваат физички, туку помагаат и да се справат со болеста, а со дијабетес тип 2, тие исто така се борат со прекумерната тежина. Вежбањето го зголемува товарот на мускулниот систем и бара значително трошење на енергија, што доведува до намалување на шеќерот во крвта.
30 минути пред лекцијата за физичко образование, детето дополнително мора да јаде производ што содржи едноставен јаглени хидрати - парче шеќер или бонбони. За да спречите хипогликемија, мора да се грижите за присуство на „слатка“ при рака, и за долгорочни активности надвор од училиштето (одење, патувања низ земја, екскурзии) - за сладок чај или компот.
Дијабетес мелитус тип 2 често се развива кај деца за време на пубертет и до 80% со вишок тежина. Организацијата на диетална храна во овој случај ги има следниве задачи:
- корекција на метаболизмот
- намалување на оптоварувањето на панкреасот,
- намалување на телесната тежина и одржување во нормален опсег.
Како дел од диетата, дневната калорична доза на храна кај учениците со дијабетес тип 2 е намалена поради јаглени хидрати и масти.
При составувањето на детското мени, посебно внимание се посветува на јаглените хидрати. Важно е не само да се земе предвид нивната количина, туку и последователно по преземањето на промените во шеќерот во крвта. Сложените (бавни) јаглени хидрати не доведуваат до нагло зголемување на шеќерот, а напротив, едноставното (брзо) дава ненадеен „скок“, што се одразува на благосостојбата на детето.
Храната со висок гликемиски индекс (ГИ) е богата со едноставни јаглени хидрати и малку растителни влакна. Ова е:
- репка и трска шеќер,
- слатки
- чоколадо
- џем и џем
- банани
- грозје
- пекарски производи направени од бело брашно,
- пченкасти и овесни снегулки.
Сето погоре е забрането да се вклучи во исхраната за дијабетес. Исклучок: јадење од оваа група како итен случај за хипогликемија.
Средни производи за ГИ:
- ориз
- пилешко и плаша јајца,
- гриз
- варен компир
- тестенини.
Нискиот GI на јаглени хидрати производи ви овозможува да одржите рамнотежа помеѓу зголемувањето на нивото на шеќер по нивниот внес и ефектот на намалување на шеќерот на инсулин.
- традиционални слатки: шеќер, џем, индустриски засладени сокови, чоколадо,
- извори на заситени масни киселини, инаку огноотпорни масти (овчо, свинско месо, говедско месо),
- маринади, топли и солени кечапови и сосови, слатка ситница,
- леб од бело брашно, колачи од путер и тесто од тесто,
- пушеле производи
- грозје, суво грозје, датуми, persimmons, банани, смокви,
- слатки сирења, крем,
- слатки газирани пијалоци.
Предуслов за создавање мени за дете со дијабетес е постојаноста на дневната содржина на калории воопшто и секој оброк одделно (појадок, ручек, вечера).
За да се одржи разновидноста на диетата, секојдневно се воведува нова храна со калории. За да се олесни задачата, беше воведена условна „лебница“ (XE), чија вредност одговара на парче црн леб со тежина од 25 гр. Количината на варените јаглени хидрати во неа е 12 g.
Користејќи јавно достапни табели за содржината на XE во производите, многу попогодно е да се одреди калориската содржина со вообичаени методи на мерење (стакло, лажичка или лажица, парче, итн.), Без прибегнување кон тегови секој пат.
Табела за единици за леб
| Леб од 'рж | 25 | 1 парче |
| Бел леб | 20 | 1 парче |
| Крекери без шеќер | 15 | 2 парчиња |
| Пченкасти снегулки | 15 | 4 лажици л |
| Овесна каша | 20 | 2 лажици л |
| Крекери (суви колачиња) | 15 | 5 парчиња |
| Пуканки | 15 | 10 лажици л |
| Суров ориз | 15 | 1 лажица масло л |
| Варен ориз | 50 | 2 лажици л |
| Брашно | 15 | 1 лажица масло л |
| Рафинирано брашно од пченица | 20 | 3 лажици л |
| Цела гриз | 15 | 1 лажица масло л |
| Јакна компир | 75 | 1 пар |
| Пире од компири | 90 | 2 лажици л |
| Помфрит | 15 | 1 лажица масло л |
| Тестенини | 50 | 1 лажица масло л |
| Јаболко | 100 | 1 пар. Просечно |
| Излупени банани | 50 | 1/2 просек |
| Круши | 100 | 1 мал |
| Свежи смокви | 70 | 1 пар |
| Излупен грејпфрут | 120 | 1/2 голем |
| Пилушка диња | 240 | 1 парче |
| Зашиени цреши | 90 | 10 парчиња |
| Киви | 130 | 1,5 парчиња Голем |
| Мандарини без кора | 120 | 2-3 парчиња., Среден |
| Седми кајсии | 100 | 2-3 парчиња. |
| Излупен портокал | 100 | 1 медиум |
| Праска, прободен нектарин | 100 | 1 просек |
| Лубеница без кора и јами | 210 | 1 парче |
| Грозје | 70 | 9 парчиња., Голем |
| Без слива слива | 70 | 4 парчиња |
| Млеко, јогурт, кефир | 250 | 1 чаша |
| Јогурт 3,2%, 1% | 250 | 1 чаша |
Калориската содржина на храна која содржи многу вода (тиквички, домати, краставици, бела зелка и кинеска зелка, итн.) Не бара сметководство, како и физиолошката норма на мастите и протеините.
При заменувањето на еден производ со друг во менито, тие го користат принципот на заменливост, за што е потребна еквивалентност во составот на состојки (протеини, масти, јаглени хидрати).
Заменлива храна богата со протеини: сирење, месо, диета колбас, риба.
При замена на маснотиите, се зема предвид содржината на заситени и полинезаситени масни киселини. На пример, 2 лажици. растителни еквиваленти на растително масло од 1 суп.л-патки. л крем сирење, 10 гр путер - 35 g
Производите на јаглени хидрати се заменуваат со нивната калориска вредност (или XE) и GI индикаторите.
Како што можете да видите, диетата за деца кои страдаат од дијабетес тип 1 или тип 2 е многу тешка во однос на изготвување на терапевтска диета и водење сметка за многу нијанси. Не е помалку тешко да се навикне дете на ограничувања на храна, додека неговите врсници не се одрекуваат од ништо. Но, ова мора да се направи преку медијација на присутните лекар.